регенерация костной ткани, ложный сустав.ppt
- Количество слайдов: 23
 Регенерация костной ткани. Нарушение процесса консолидации перелома. Ложные суставы. кафедра травматологии, ортопедии и ВПХ ГОУ ВПО Тюменская государственная медицинская академия
Регенерация костной ткани. Нарушение процесса консолидации перелома. Ложные суставы. кафедра травматологии, ортопедии и ВПХ ГОУ ВПО Тюменская государственная медицинская академия
 Определение понятий Репаративная (естественно протекающая) регенерация костной ткани после ее перелома представляет сложный процесс формирования костной мозоли. Разновидности костной мозоли: Интермедиарная - возникает между костными отломками, зазор между которыми должен быть не более 0, 1 мм и при условии максимальной обездвиженности фрагментов. Периостальная костная мозоль - возникает в результате бурного размножения клеток камбиального слоя надкостницы. Эндостальная костная мозоль - образуется на внутренней поверхности костно-мозгового канала из клеток эндоста и костного мозга обоих отломков. Параоссальная мозоль возникает из мягких тканей, прилеждащих к месту перелома степень ее выраженности прямо пропорциональна травматизации этих тканей.
Определение понятий Репаративная (естественно протекающая) регенерация костной ткани после ее перелома представляет сложный процесс формирования костной мозоли. Разновидности костной мозоли: Интермедиарная - возникает между костными отломками, зазор между которыми должен быть не более 0, 1 мм и при условии максимальной обездвиженности фрагментов. Периостальная костная мозоль - возникает в результате бурного размножения клеток камбиального слоя надкостницы. Эндостальная костная мозоль - образуется на внутренней поверхности костно-мозгового канала из клеток эндоста и костного мозга обоих отломков. Параоссальная мозоль возникает из мягких тканей, прилеждащих к месту перелома степень ее выраженности прямо пропорциональна травматизации этих тканей.
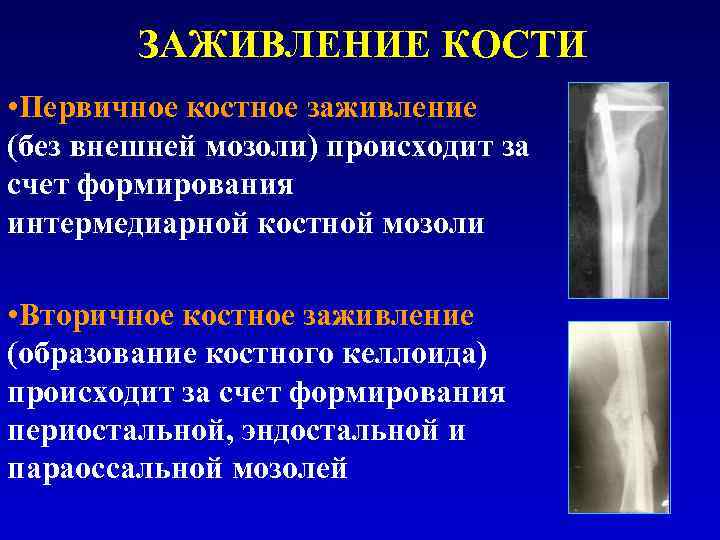 ЗАЖИВЛЕНИЕ КОСТИ • Первичное костное заживление (без внешней мозоли) происходит за счет формирования интермедиарной костной мозоли • Вторичное костное заживление (образование костного келлоида) происходит за счет формирования периостальной, эндостальной и параоссальной мозолей
ЗАЖИВЛЕНИЕ КОСТИ • Первичное костное заживление (без внешней мозоли) происходит за счет формирования интермедиарной костной мозоли • Вторичное костное заживление (образование костного келлоида) происходит за счет формирования периостальной, эндостальной и параоссальной мозолей
 Схема процесса консолидации диафизарного перелома Гематома Мезенхимная бластема Хрящевая бластема Остеоидная мозоль Оссифицированная мозоль Моделирование кости
Схема процесса консолидации диафизарного перелома Гематома Мезенхимная бластема Хрящевая бластема Остеоидная мозоль Оссифицированная мозоль Моделирование кости
 Клинические стадии заживления диафизарного перелома 1 стадия –стадия фиброзной или мягкой мозоли, продолжающаяся первые 3 -6 недель после травмы и завершающаяся спаянием отломков, которое исключает смещение по длине и ширине, но не препятствует смещению под углом 2 стадия – стадия формирования костной мозоли наступает через 4 -12 недель с момента травмы и длится от 1 до 6 недель. После ее завершения может быть разрешена нагрузка на кость. 3 стадия – стадия архитектурной перестройки костной мозоли, зависит от статико-динамических условий. Продолжается не менее 1 года
Клинические стадии заживления диафизарного перелома 1 стадия –стадия фиброзной или мягкой мозоли, продолжающаяся первые 3 -6 недель после травмы и завершающаяся спаянием отломков, которое исключает смещение по длине и ширине, но не препятствует смещению под углом 2 стадия – стадия формирования костной мозоли наступает через 4 -12 недель с момента травмы и длится от 1 до 6 недель. После ее завершения может быть разрешена нагрузка на кость. 3 стадия – стадия архитектурной перестройки костной мозоли, зависит от статико-динамических условий. Продолжается не менее 1 года
 Эволюция принципов лечения перелома Гиппократ, Авиценна: «сопоставь» как можно точнее «обездвижь» как можно более жестко «дай функцию» лишь после сращения Лука Шампионьер: «дай функцию» как можно раньше, не дожидаясь сращения Робер Дани: «идеальное сопоставление» «абсолютно неподвижная фиксация» «предельно ранняя функция»
Эволюция принципов лечения перелома Гиппократ, Авиценна: «сопоставь» как можно точнее «обездвижь» как можно более жестко «дай функцию» лишь после сращения Лука Шампионьер: «дай функцию» как можно раньше, не дожидаясь сращения Робер Дани: «идеальное сопоставление» «абсолютно неподвижная фиксация» «предельно ранняя функция»
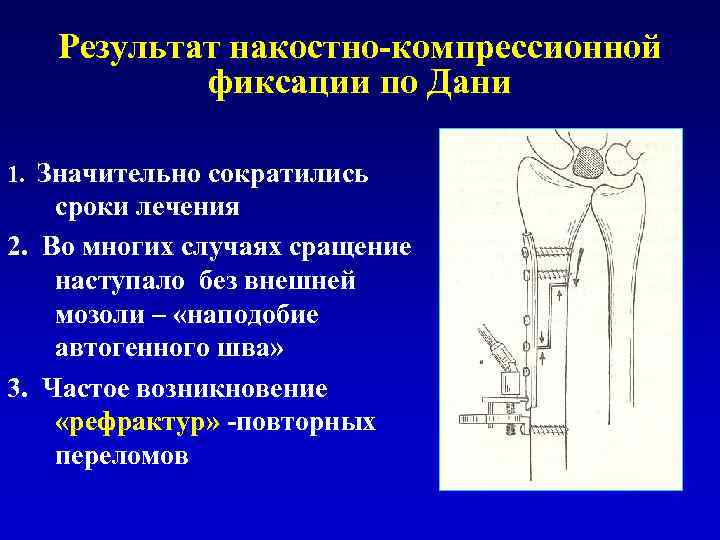 Результат накостно-компрессионной фиксации по Дани 1. Значительно сократились сроки лечения 2. Во многих случаях сращение наступало без внешней мозоли – «наподобие автогенного шва» 3. Частое возникновение «рефрактур» -повторных переломов
Результат накостно-компрессионной фиксации по Дани 1. Значительно сократились сроки лечения 2. Во многих случаях сращение наступало без внешней мозоли – «наподобие автогенного шва» 3. Частое возникновение «рефрактур» -повторных переломов
 Что необходимо для сращения перелома? Как понимать принципы лечения перелома? Какому виду заживления кости следует отдать предпочтение? Какой способ лечения выбрать? Доменико Фети. Архимед. Дрезденская галерея
Что необходимо для сращения перелома? Как понимать принципы лечения перелома? Какому виду заживления кости следует отдать предпочтение? Какой способ лечения выбрать? Доменико Фети. Архимед. Дрезденская галерея
 Мышца—второй компонент движущего устройства позвоночных Роль мышц в заживлении перелома 1. Источник параоссальной гематомы 2. Депо-накопитель клеток для формирования бластемы 3. Источник механических нагрузок на бластему и дифференциации ее в фиброзную и хрящевую ткань 4. Обеспечение энхондральной оссификации мозоли 5. Участие в процессах перестройки кости
Мышца—второй компонент движущего устройства позвоночных Роль мышц в заживлении перелома 1. Источник параоссальной гематомы 2. Депо-накопитель клеток для формирования бластемы 3. Источник механических нагрузок на бластему и дифференциации ее в фиброзную и хрящевую ткань 4. Обеспечение энхондральной оссификации мозоли 5. Участие в процессах перестройки кости
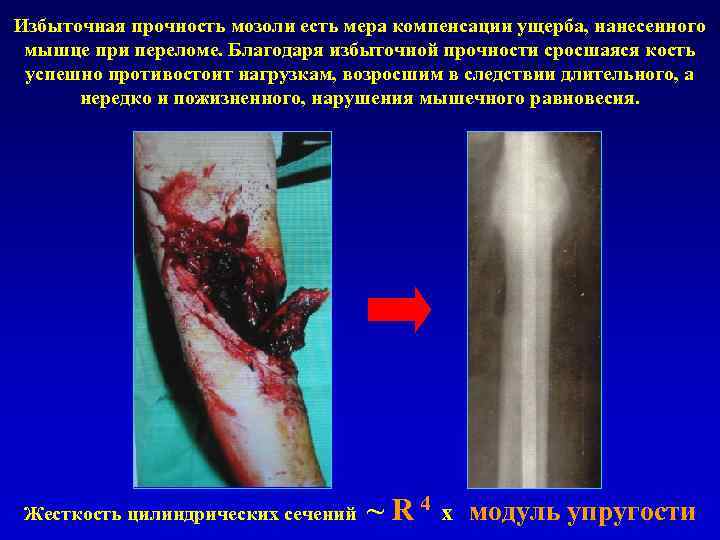 Избыточная прочность мозоли есть мера компенсации ущерба, нанесенного мышце при переломе. Благодаря избыточной прочности сросшаяся кость успешно противостоит нагрузкам, возросшим в следствии длительного, а нередко и пожизненного, нарушения мышечного равновесия. Жесткость цилиндрических сечений ~ R 4 x модуль упругости
Избыточная прочность мозоли есть мера компенсации ущерба, нанесенного мышце при переломе. Благодаря избыточной прочности сросшаяся кость успешно противостоит нагрузкам, возросшим в следствии длительного, а нередко и пожизненного, нарушения мышечного равновесия. Жесткость цилиндрических сечений ~ R 4 x модуль упругости
 Первичное заживление внутрисуставного перелома- оптимальный вид репаративного процесса данной локализации. Причины первичного заживления внутрисуставного перелома. 1. Изоляция мышц от кости с помощью капсулы сустава. 2. Отсутствие надкостницы на суставных концах кости. 3. Способность синовиальной жидкости лизировать кровяные сгустки. 4. Диффузный характер распределения сосудов по их объему. 5. Губчатая структура суставных концов, отсутствие полостей (дефектов) и значительно большая площадь поперечного сечения эпифизов по сравнению с диафизом.
Первичное заживление внутрисуставного перелома- оптимальный вид репаративного процесса данной локализации. Причины первичного заживления внутрисуставного перелома. 1. Изоляция мышц от кости с помощью капсулы сустава. 2. Отсутствие надкостницы на суставных концах кости. 3. Способность синовиальной жидкости лизировать кровяные сгустки. 4. Диффузный характер распределения сосудов по их объему. 5. Губчатая структура суставных концов, отсутствие полостей (дефектов) и значительно большая площадь поперечного сечения эпифизов по сравнению с диафизом.
 Разновидности нарушения консолидации кости • Замедленная консолидация - сращение отломков не наступило в положенные сроки. • Несросшийся перелом - отсутствие сращения при удвоенных-утроенных сроках сращения (возможный предшественник ложного сустава). • Ложный сустав — патологическое состояние, выражающееся в стойком нарушении непрерывности и в подвижности кости, несвойственной данному ее отделу.
Разновидности нарушения консолидации кости • Замедленная консолидация - сращение отломков не наступило в положенные сроки. • Несросшийся перелом - отсутствие сращения при удвоенных-утроенных сроках сращения (возможный предшественник ложного сустава). • Ложный сустав — патологическое состояние, выражающееся в стойком нарушении непрерывности и в подвижности кости, несвойственной данному ее отделу.
 Классификация ложных суставов • Врожденные (причина –внутриутробное нарушение костеобразования с возникновением неполноценной костной структуры, приводящее к нарушению целости кости после начала нагрузки или к 2 -3 годам жизни, составляют 0, 4 % ортопедической патологии) • Приобретенные (3% ортопедической патологии) посттравматические (95% после травматических переломов, 5% после патологических переломов) послеоперационные (после операций на костях) • Гипертрофические или гиперваскулярные • Атрофические или гиповаскулярные • Инфицированный ложный сустав (остеомиелит концов костных отломков)
Классификация ложных суставов • Врожденные (причина –внутриутробное нарушение костеобразования с возникновением неполноценной костной структуры, приводящее к нарушению целости кости после начала нагрузки или к 2 -3 годам жизни, составляют 0, 4 % ортопедической патологии) • Приобретенные (3% ортопедической патологии) посттравматические (95% после травматических переломов, 5% после патологических переломов) послеоперационные (после операций на костях) • Гипертрофические или гиперваскулярные • Атрофические или гиповаскулярные • Инфицированный ложный сустав (остеомиелит концов костных отломков)
 Причины нарушения заживления перелома • Отсутствие сопоставления отломков после закрытой репозиции • Излишняя травматичность мягких тканей при выполнении закрытой или открытой репозиции отломков • Неполноценная иммобилизация • Раннее устранение иммобилизации • Пренебрежение общими и местными средствами комплексного лечения • Излишняя активность или пассивность пациента • Наличие сопутствующих заболеваний или хронической интоксикации
Причины нарушения заживления перелома • Отсутствие сопоставления отломков после закрытой репозиции • Излишняя травматичность мягких тканей при выполнении закрытой или открытой репозиции отломков • Неполноценная иммобилизация • Раннее устранение иммобилизации • Пренебрежение общими и местными средствами комплексного лечения • Излишняя активность или пассивность пациента • Наличие сопутствующих заболеваний или хронической интоксикации
 Патогенез гипертрофических ложных суставов Главное значение в патогенезе имеет нарушение кровообращение в области перелома. При повреждении питающих кость сосудов и спазме магистральных сосудов и их разветвлений и при подвижности отломков происходит постоянная травматизация костной мозоли. Длительная подвижность приводит к преобразованию кости в области перелома вначале в фиброзную , затем в хрящевую ткань. Подвижность и нагрузка по оси при соприкосновении отломков и сохранившейся репаративной регенерации приводят к костеобразованию по боковым поверхностям отломков с их значительным утолщением, но без костной спайки между собой.
Патогенез гипертрофических ложных суставов Главное значение в патогенезе имеет нарушение кровообращение в области перелома. При повреждении питающих кость сосудов и спазме магистральных сосудов и их разветвлений и при подвижности отломков происходит постоянная травматизация костной мозоли. Длительная подвижность приводит к преобразованию кости в области перелома вначале в фиброзную , затем в хрящевую ткань. Подвижность и нагрузка по оси при соприкосновении отломков и сохранившейся репаративной регенерации приводят к костеобразованию по боковым поверхностям отломков с их значительным утолщением, но без костной спайки между собой.
 Патогенез атрофических ложных суставов Обнажение отломков на значительном протяжении, их расхождение, исключающее соприкосновение и нагрузку с самого начала, массивное разрушение окружающих тканей приводит к активизации процессов рассасывания костной мозоли. Концы отломков истончаются и заостряются. По патогенезу врожденные суставы относят к атрофическому типу.
Патогенез атрофических ложных суставов Обнажение отломков на значительном протяжении, их расхождение, исключающее соприкосновение и нагрузку с самого начала, массивное разрушение окружающих тканей приводит к активизации процессов рассасывания костной мозоли. Концы отломков истончаются и заостряются. По патогенезу врожденные суставы относят к атрофическому типу.
 Клиническая картина ложных суставов • Пассивная патологическая подвижность • Болезненность при осевой нагрузке • При отсутствии нагрузки на конечность болезненности нет или она незначительна • Деформация конечности • Укорочение конечности
Клиническая картина ложных суставов • Пассивная патологическая подвижность • Болезненность при осевой нагрузке • При отсутствии нагрузки на конечность болезненности нет или она незначительна • Деформация конечности • Укорочение конечности
 Рентгенологические признаки ложных суставов • Отсутствие костной мозоли • Закругление и сглаживание концов отломков • Заращение костномозговой полости на концах отломков –наличие замыкательной пластинки Дополнительные методы исследования ложных суставов • Рентгеновская или компьютерная томография • Радиоизотопное сканирование
Рентгенологические признаки ложных суставов • Отсутствие костной мозоли • Закругление и сглаживание концов отломков • Заращение костномозговой полости на концах отломков –наличие замыкательной пластинки Дополнительные методы исследования ложных суставов • Рентгеновская или компьютерная томография • Радиоизотопное сканирование
 Консервативное лечение нарушения заживления перелома Общее лечение • Полноценное питание, ЛФК, закаливание, УФО, ГБО • Витаминотерапия, препараты кальция, адаптогены, анаболические стероиды • • • Местное лечение Электрофорез кальция , фосфора Магнитотерапия Лазеротерпия Инъекции аутокрови в область перелома Электроостеостимуляция, ЛФК, массаж
Консервативное лечение нарушения заживления перелома Общее лечение • Полноценное питание, ЛФК, закаливание, УФО, ГБО • Витаминотерапия, препараты кальция, адаптогены, анаболические стероиды • • • Местное лечение Электрофорез кальция , фосфора Магнитотерапия Лазеротерпия Инъекции аутокрови в область перелома Электроостеостимуляция, ЛФК, массаж
 Оперативное лечение ложного сустава 1. Компрессионно-дистракционный остеосинтез (при гипертрофическом ложном суставе) 2. Стабильный погружной остеосинтез (при гипертрофическом ложном суставе и при отсутствии инфекции в патологическом очаге) 3. Костная пластика области ложного сустава (в сочетании с остеосинтезом при атрофическом ложном суставе) 4. Эндопротезирование сустава (при ложном суставе шейки бедра)
Оперативное лечение ложного сустава 1. Компрессионно-дистракционный остеосинтез (при гипертрофическом ложном суставе) 2. Стабильный погружной остеосинтез (при гипертрофическом ложном суставе и при отсутствии инфекции в патологическом очаге) 3. Костная пластика области ложного сустава (в сочетании с остеосинтезом при атрофическом ложном суставе) 4. Эндопротезирование сустава (при ложном суставе шейки бедра)
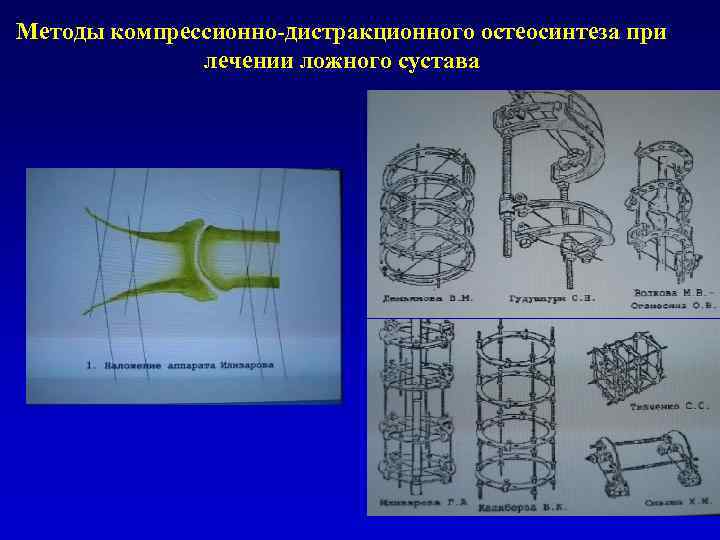 Методы компрессионно-дистракционного остеосинтеза при лечении ложного сустава
Методы компрессионно-дистракционного остеосинтеза при лечении ложного сустава
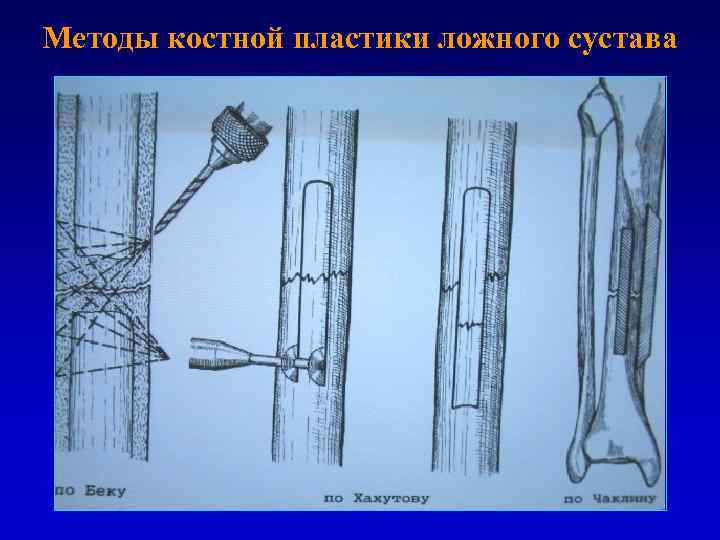 Методы костной пластики ложного сустава
Методы костной пластики ложного сустава
 Доменико Фети Притча о потерянной драхме Дрезденская галерея
Доменико Фети Притча о потерянной драхме Дрезденская галерея


