04a2002774e4a2dae05fd81513bc1983.ppt
- Количество слайдов: 74

Referenzfilme zu Berufskrankheiten der Wirbelsäule BK 2108, 2109, 2110 Stand: Juli 2005 Konsensusarbeitsgruppe des HVBG Dr. Kurt G. Hering, Dortmund

Referenzfilme - WS Definitionen: Sklerose (Osteose) I° - optisch wahrnehmbare vermehrte Sklerose II° - HWS - > 1 mm Sklerose der WK-Abschlußplatten - BWS/LWS - > 2 mm Sklerose der WK-Abschl. Chondrose I° - Höhenminderung mittig ≥ 1/5 bis 1/3 (HWS bis 1/2) II° - Höhenminderung mittig >1/3 bis 1/2 (HWS > 1/2) III° - Höhenminderung mittig >1/2 IV° - Ankylosierende Chondrose Spondylose I° - HWS/obere BWS bis 1 mm; untere BWS/LWS bis 2 mm II° - HWS/obere BWS bis 2 -3 mm; untere BWS/LWS 3 -5 mm III° - HWS/obere BWS über 3 mm; untere BWS/LWS >5 mm IV° - Tendenzielle und vollständige Brückenbildung Retrospondylose I° - bis 2 mm II°- ab 3 mm Spondylarthrose I° - vermehrte Sklerose der Wirbelgelenke erkennbar II° - + Verplumpungen od. Randanbauten der Wirbelgelenke

Referenzfilme - WS Definitionen: • Sklerose (Osteose) vermehrte Sklerosierung der Deck- und Bodenplatten (unabhängig von einer ggf. gleichzeitig vorliegenden Höhenminderung der Bandscheibe) • Grad I - optisch wahrnehmbare vermehrte Sklerose • Grad II • HWS - > 1 mm Sklerose der WK-Abschlußplatten • BWS/LWS - > 2 mm Sklerose der WK-Abschl.
![Referenzfilme - WS Sklerose (Osteose) [ SK ] I° - optisch wahrnehmbare vermehrte Sklerose Referenzfilme - WS Sklerose (Osteose) [ SK ] I° - optisch wahrnehmbare vermehrte Sklerose](https://present5.com/presentation/04a2002774e4a2dae05fd81513bc1983/image-4.jpg)
Referenzfilme - WS Sklerose (Osteose) [ SK ] I° - optisch wahrnehmbare vermehrte Sklerose II°- HWS - > 1 mm Sklerose der WK-Abschlußplatten BWS/LWS - > 2 mm Sklerose der WK-Abschl. SK I SK I HWS BWS LWS
![Referenzfilme - WS Sklerose (Osteose) [ SK ] I° - optisch wahrnehmbare vermehrte Sklerose Referenzfilme - WS Sklerose (Osteose) [ SK ] I° - optisch wahrnehmbare vermehrte Sklerose](https://present5.com/presentation/04a2002774e4a2dae05fd81513bc1983/image-5.jpg)
Referenzfilme - WS Sklerose (Osteose) [ SK ] I° - optisch wahrnehmbare vermehrte Sklerose II°- HWS - > 1 mm Sklerose der WK-Abschlußplatten BWS/LWS - > 2 mm Sklerose der WK-Abschl. SK II HWS BWS LWS
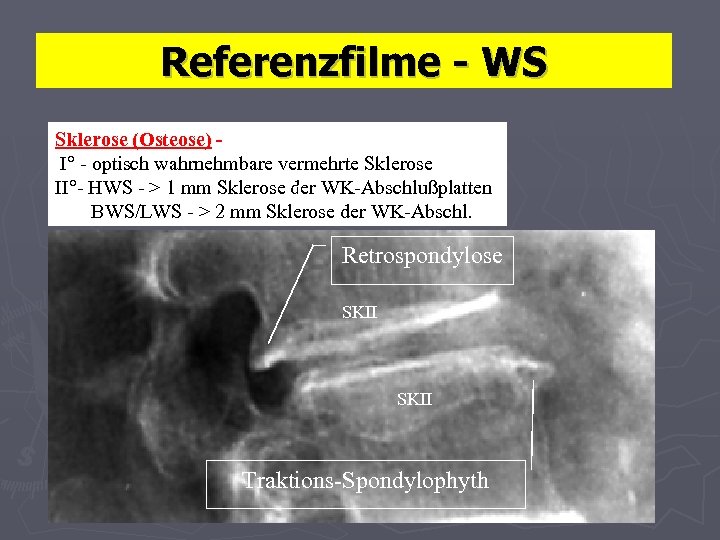
Referenzfilme - WS Sklerose (Osteose) I° - optisch wahrnehmbare vermehrte Sklerose II°- HWS - > 1 mm Sklerose der WK-Abschlußplatten 1 BWS/LWS - > 2 mm Sklerose der WK-Abschl. Retrospondylose SKII Traktions-Spondylophyth

Referenzfilme - WS Definitionen: • Chondrose Höhenminderung der Bandscheibe, Bezugnahme auf gesunde WS-Abschnitte; s. „Dihlmann“-Regel • Grad I - Höhenminderung mittig ≥ 1/5 bis 1/3 (HWS bis 1/2) • Grad II - Höhenminderung mittig >1/3 bis 1/2 (HWS >1/2) • Grad III - Höhenminderung mittig >1/2 • Grad IV - Ankylosierende Chondrose


Referenzfilme - WS Definitionen: • Chondrose Höhenminderung der Bandscheibe, Bezugnahme auf gesunde WS-Abschnitte; s. „Dihlmann“-Regel • Grad I - Höhenminderung mittig ≥ 1/5 bis 1/3 (HWS bis 1/2) • Grad II - Höhenminderung mittig >1/3 bis 1/2 (HWS > 1/2) • Grad III - Höhenminderung mittig >1/2 • Grad IV - Ankylosierende Chondrose
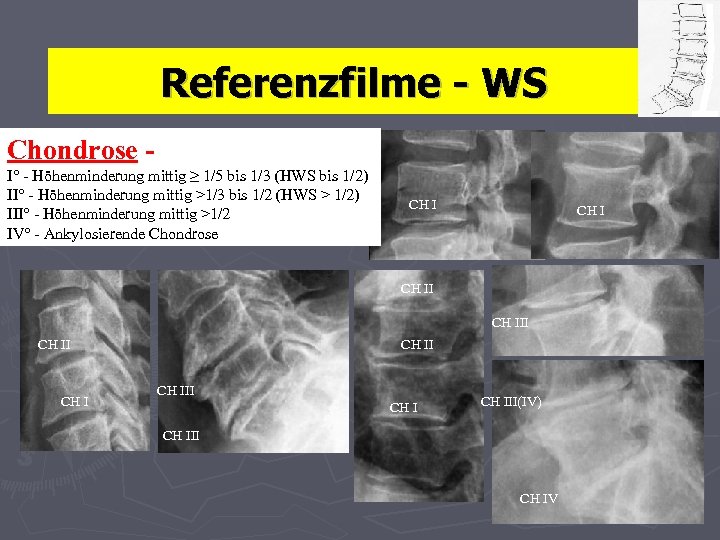
Referenzfilme - WS Chondrose I° - Höhenminderung mittig ≥ 1/5 bis 1/3 (HWS bis 1/2) II° - Höhenminderung mittig >1/3 bis 1/2 (HWS > 1/2) III° - Höhenminderung mittig >1/2 IV° - Ankylosierende Chondrose CH III CH III CH III(IV) CH III CH IV

Referenzfilme - WS Definitionen: • Spondylose Randzackenbildung ventral und lateral; s. a. „Dihlmann“ I° • Grad I - HWS/obere BWS bis 1 mm untere BWS/LWS bis 2 mm II° • Grad II - HWS/obere BWS bis 2 -3 mm III° untere BWS/LWS bis 3 -5 mm • Grad III - HWS/obere BWS über 3 mm IV° untere BWS/LWS über 5 mm • Grad IV - Tendenzielle und vollständige Brückenbildung
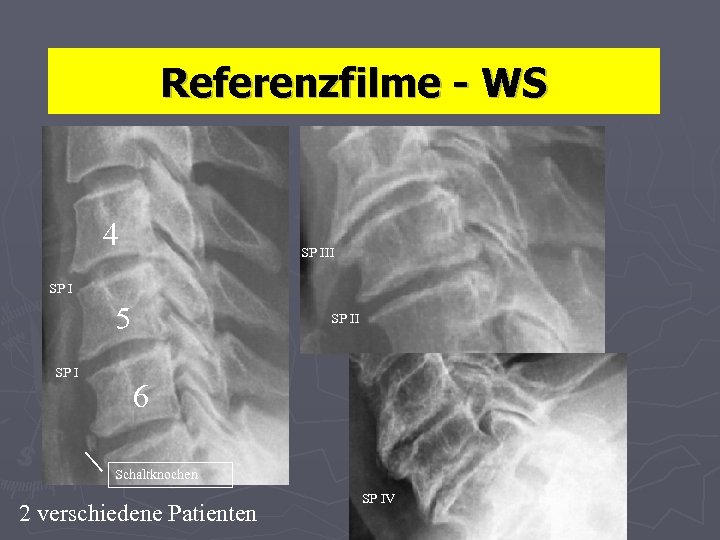
Referenzfilme - WS 4 SP III SP I 5 SP II 6 Schaltknochen 2 verschiedene Patienten SP IV
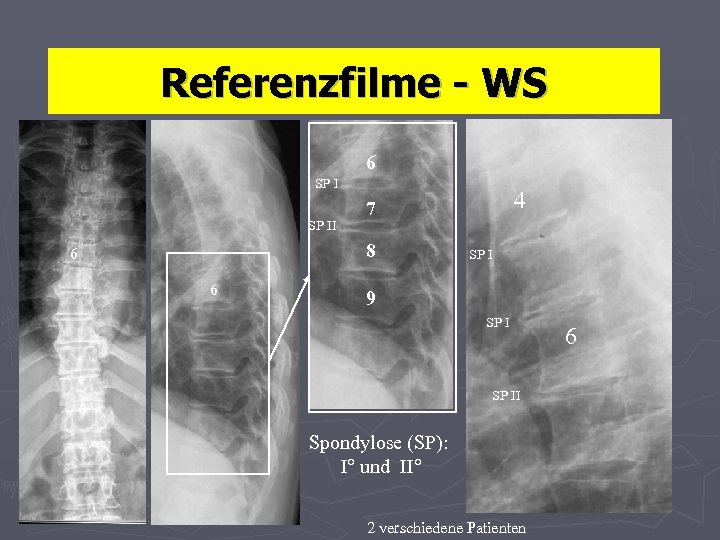
Referenzfilme - WS 6 SP II 8 6 6 4 7 SP I 9 SP II Spondylose (SP): I° und II° 2 verschiedene Patienten 6
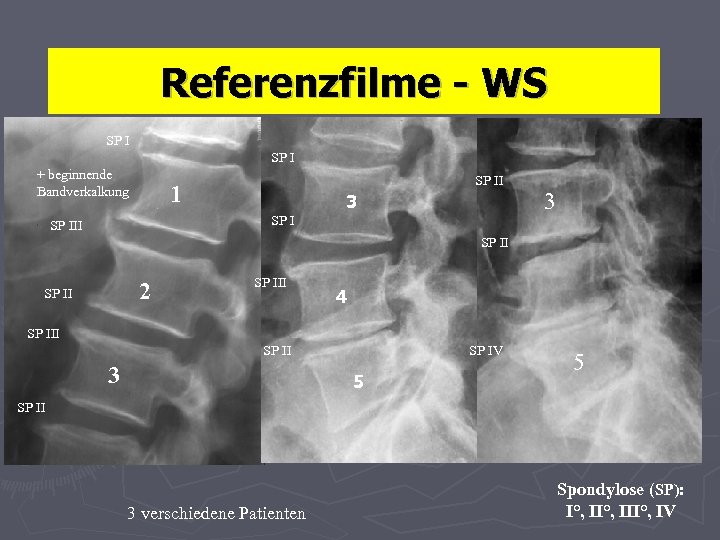
Referenzfilme - WS SP I + beginnende Bandverkalkung SP II 1 3 SP III 3 SP II 2 SP III 4 SP III SP II 3 SP IV 5 5 SP II 3 verschiedene Patienten Spondylose (SP): I°, III°, IV
![Referenzfilme - WS Definitionen: • Retrospondylose [ RS ]- Randzackenbildung dorsal ; s. „Dihlmann“ Referenzfilme - WS Definitionen: • Retrospondylose [ RS ]- Randzackenbildung dorsal ; s. „Dihlmann“](https://present5.com/presentation/04a2002774e4a2dae05fd81513bc1983/image-15.jpg)
Referenzfilme - WS Definitionen: • Retrospondylose [ RS ]- Randzackenbildung dorsal ; s. „Dihlmann“ • Grad I - bis 2 mm 1 • Grad II - > 2 mm Retrospondylose RS II Traktions-Spondylophyth
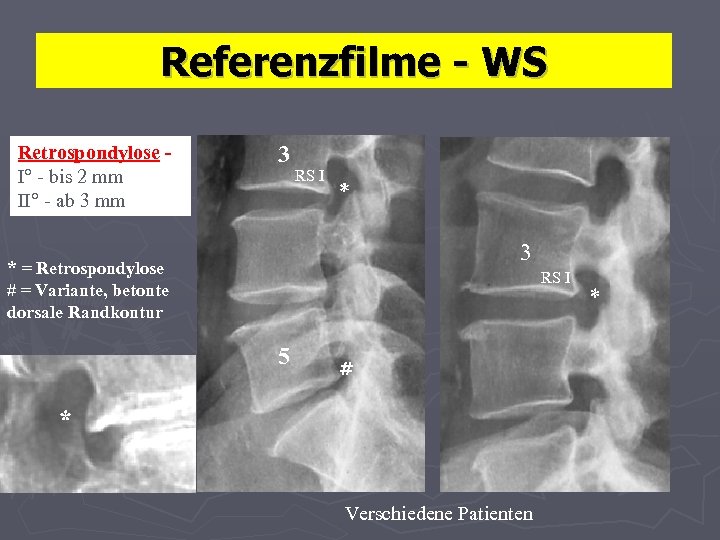
Referenzfilme - WS Retrospondylose I° - bis 2 mm II° - ab 3 mm 3 RS I * 3 * = Retrospondylose RS I # = Variante, betonte dorsale Randkontur 5 # * Verschiedene Patienten *

Referenzfilme - WS Definitionen: • Spondylarthrose Sklerose u. Randzackenbildung der kleinen Wirbelgelenke • Grad I - vermehrte Sklerose der Wirbelgelenke erkennbar • Grad II - Grad I plus Verplumpungen oder Randanbauten der Wirbelgelenke erkennbar
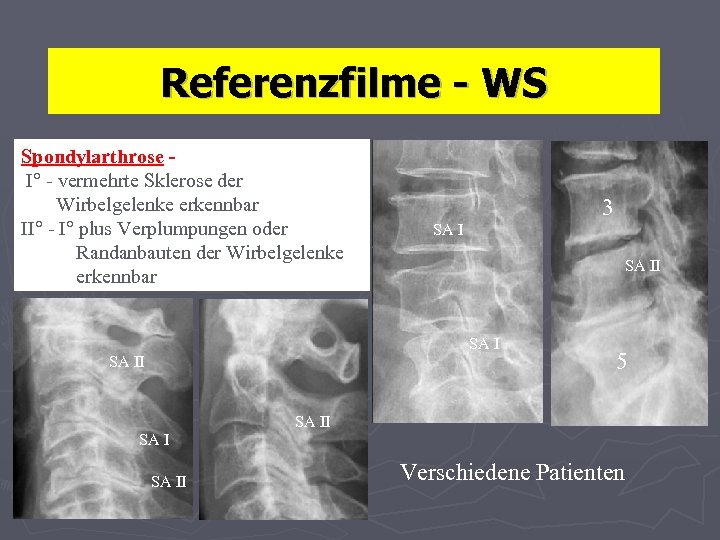
Referenzfilme - WS Spondylarthrose I° - vermehrte Sklerose der Wirbelgelenke erkennbar II° - I° plus Verplumpungen oder Randanbauten der Wirbelgelenke erkennbar 3 SA II 5 SA II Verschiedene Patienten
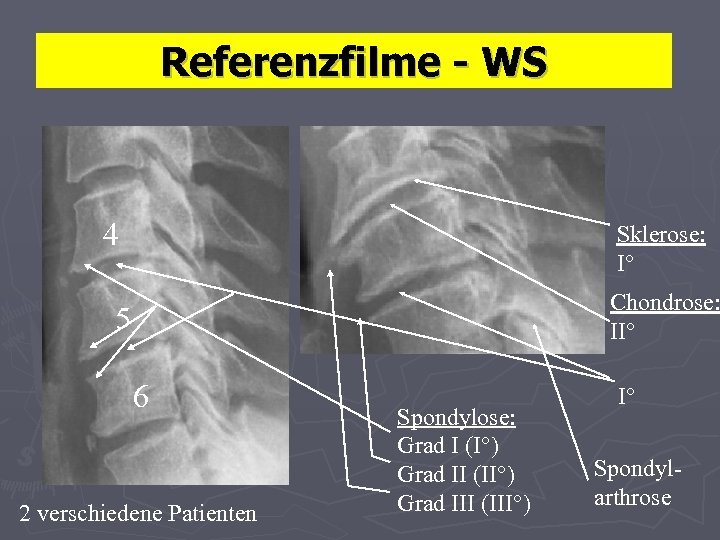
Referenzfilme - WS 4 Sklerose: I° Chondrose: II° 5 6 2 verschiedene Patienten Spondylose: Grad I (I°) Grad II (II°) Grad III (III°) I° Spondylarthrose
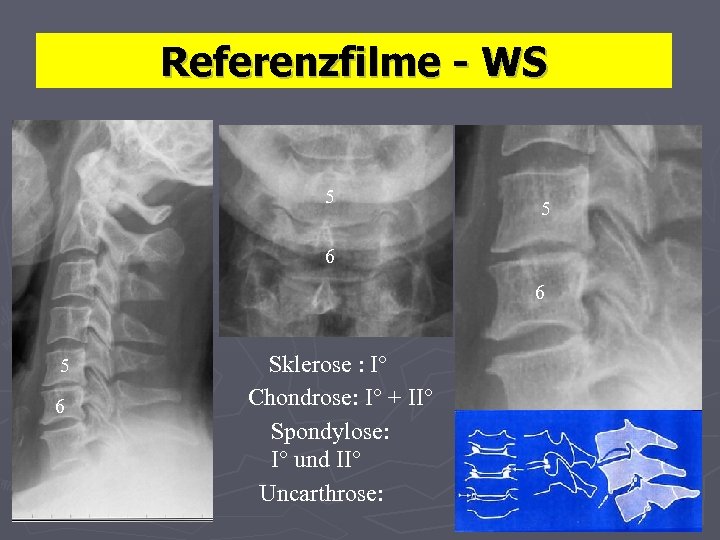
Referenzfilme - WS 5 5 6 6 5 6 Sklerose : I° Chondrose: I° + II° Spondylose: I° und II° Uncarthrose:
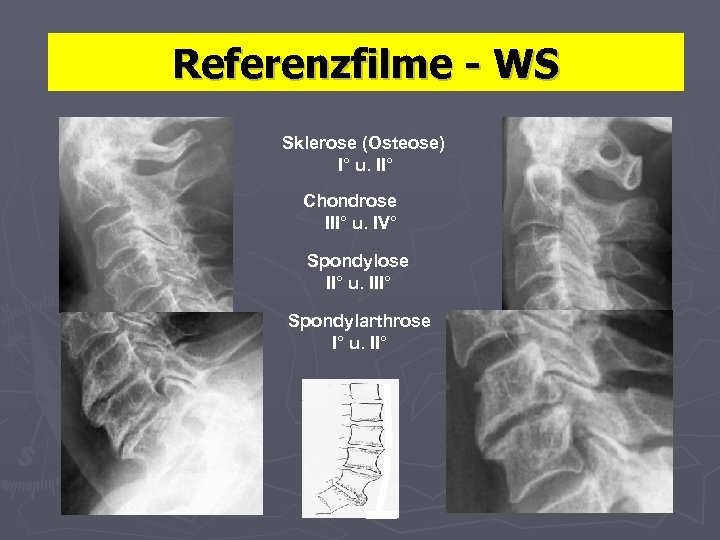
Referenzfilme - WS Sklerose (Osteose) I° u. II° Chondrose III° u. IV° Spondylose II° u. III° Spondylarthrose I° u. II°
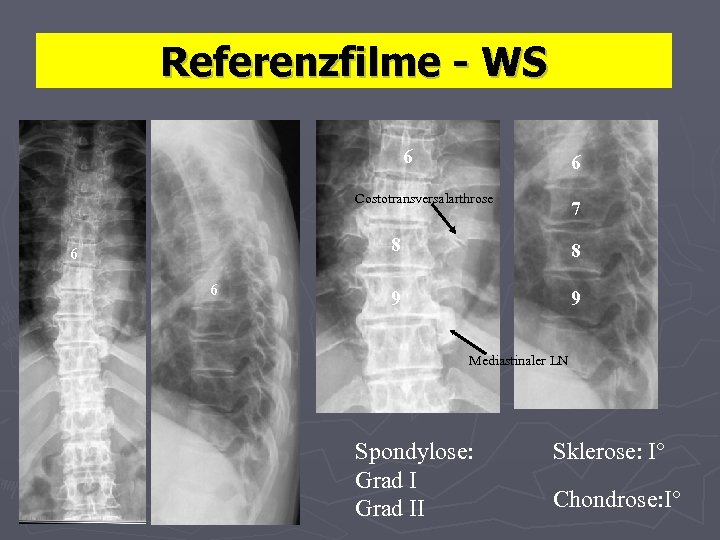
Referenzfilme - WS 6 6 Costotransversalarthrose 7 7 8 6 6 8 9 9 Mediastinaler LN Spondylose: Grad II Sklerose: I° Chondrose: I°
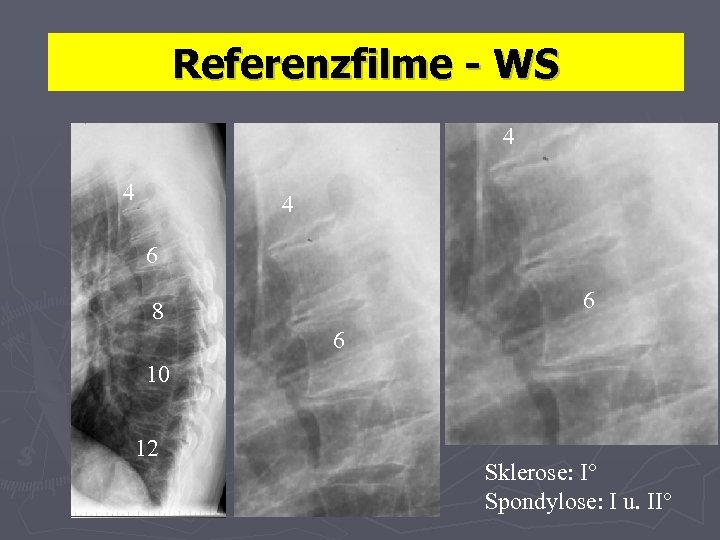
Referenzfilme - WS 4 4 4 6 6 8 6 10 12 Sklerose: I° Spondylose: I u. II°
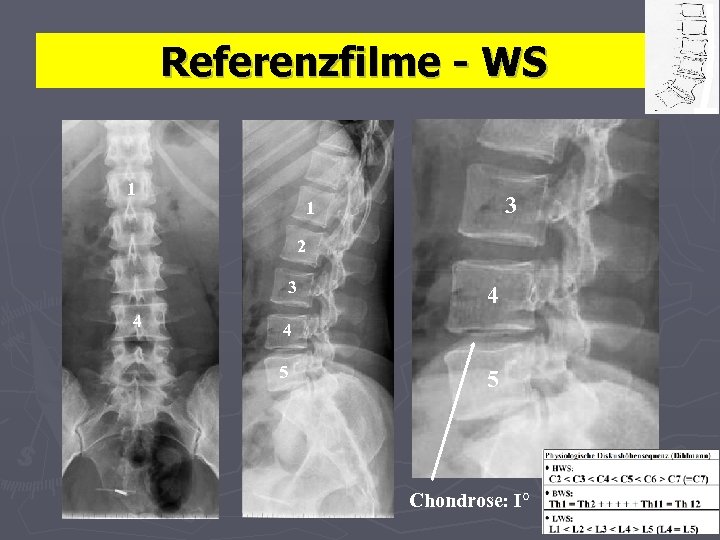
Referenzfilme - WS 1 3 1 2 3 4 4 4 5 5 Chondrose: I°
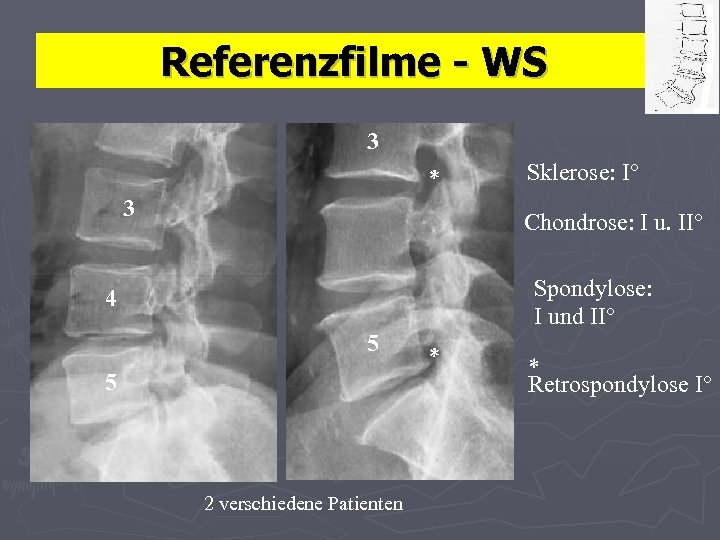
Referenzfilme - WS 3 * 3 Sklerose: I° Chondrose: I u. II° Spondylose: I und II° 4 5 5 2 verschiedene Patienten * * Retrospondylose I°
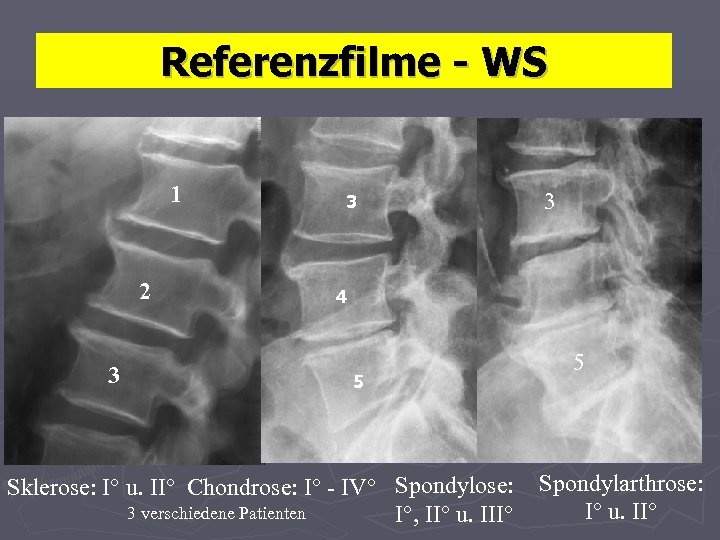
Referenzfilme - WS 1 2 3 3 3 4 5 Sklerose: I° u. II° Chondrose: I° - IV° Spondylose: 3 verschiedene Patienten I°, II° u. III° 5 Spondylarthrose: I° u. II°

Referenzfilme - WS Definitionen: CT – 1. Verlagerung von Bandscheibengewebe Grad I: Konzentrische Vorwölbung (Protrusion) Konkavität dorsal aufgehoben, Vorwölbung über Verbindungslinie WK-Hinterkante bis 3 mm* Grad II: Verlagerung des Nukleus (Vorfall) Vorwölbung 5 mm* Grad III: Vorfall mit Sequestration 2. Strukturänderung: Vakuumphänomen, Destruktion * !! Grenzbefunde >3 bis <5 mm, siehe ergänzende Folie !!

s. auch „Consensus AJNR“ (auf gleicher CD-ROM)
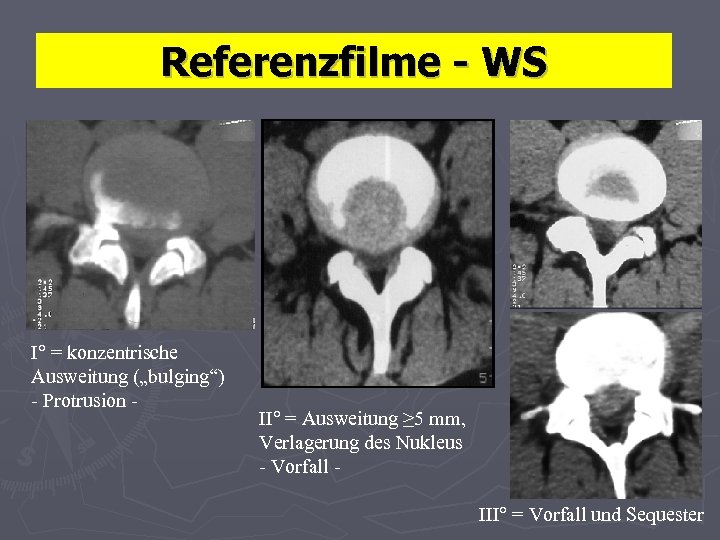
Referenzfilme - WS I° = konzentrische Ausweitung („bulging“) - Protrusion - II° = Ausweitung ≥ 5 mm, Verlagerung des Nukleus - Vorfall III° = Vorfall und Sequester
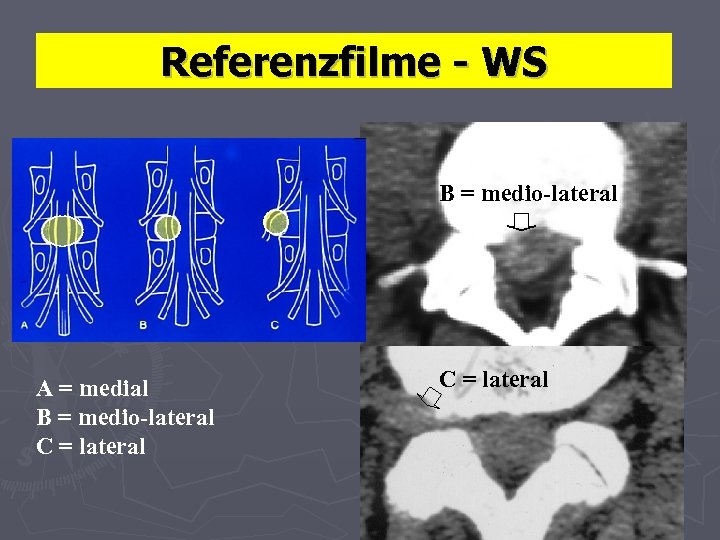
Referenzfilme - WS B = medio-lateral A = medial B = medio-lateral C = lateral

Referenzfilme - WS Definitionen: MRT – 1. 2. 3. Signaländerung der Deck- und Bodenplatten (Modic) Höhen- und Signaländerung der Bandscheibe Verlagerung von Bandscheibengewebe Grad I: Konkavität dorsal aufgehoben (Protrusion), Vorwölbung über Verbindungslinie WK-Hinterkante bis 3 mm* Grad II: Verlagerung 5 mm*(Vorfall) Grad III: Vorfall mit Sequestration * !! Grenzbefunde >3 bis <5 mm, siehe ergänzende Folie !!

Referenzfilme - WS Reaktion der WK: Einteilung nach MODIC
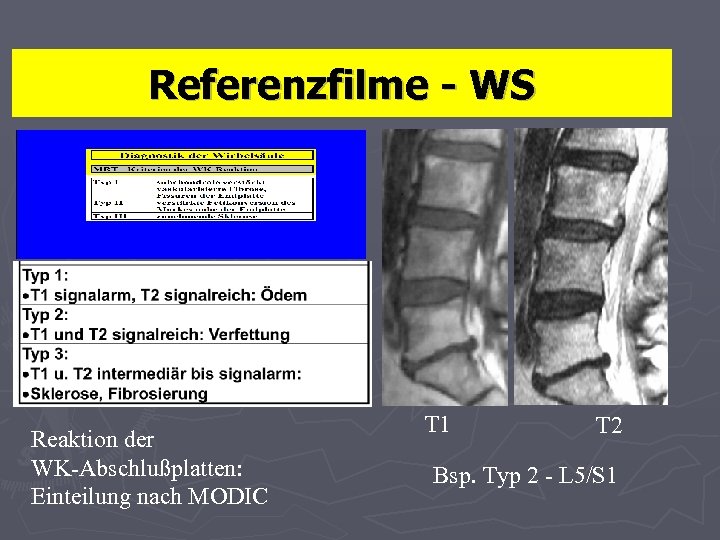
Referenzfilme - WS Reaktion der WK-Abschlußplatten: Einteilung nach MODIC T 1 T 2 Bsp. Typ 2 - L 5/S 1
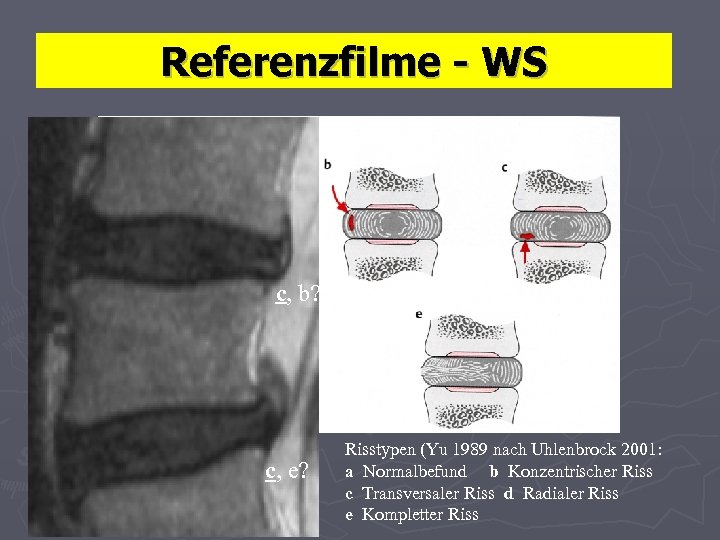
Referenzfilme - WS c, b? c, e? Risstypen (Yu 1989 nach Uhlenbrock 2001: a Normalbefund b Konzentrischer Riss c Transversaler Riss d Radialer Riss e Kompletter Riss
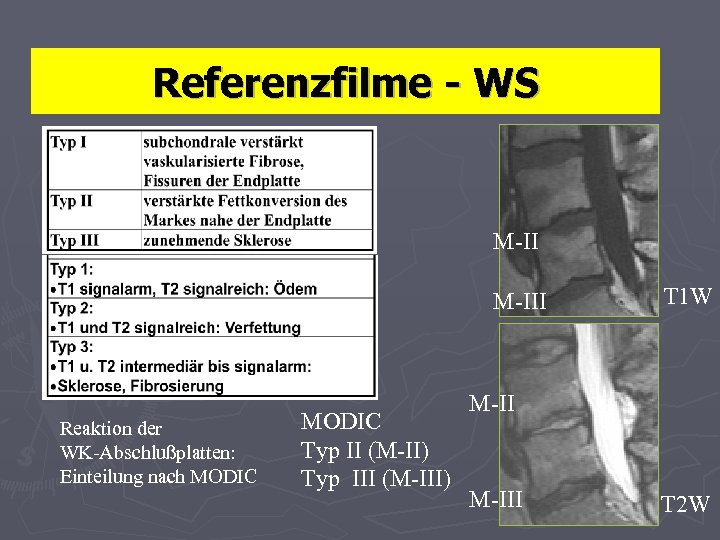
Referenzfilme - WS M-III Reaktion der WK-Abschlußplatten: Einteilung nach MODIC Typ II (M-II) Typ III (M-III) T 1 W M-III T 2 W
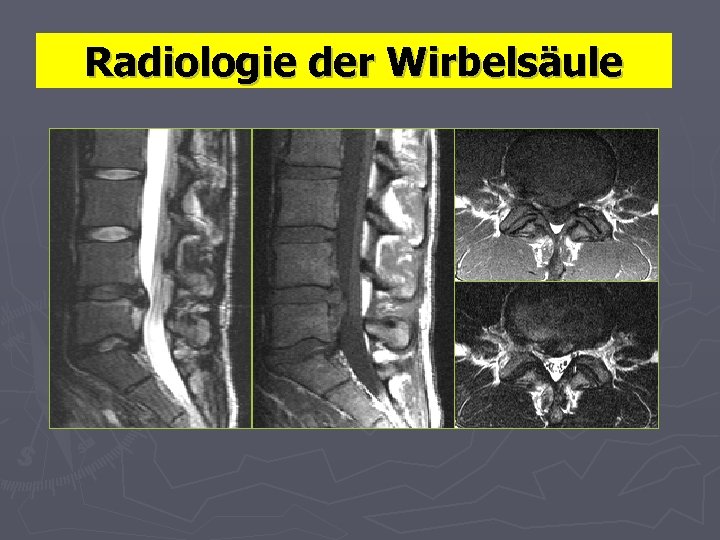
Radiologie der Wirbelsäule

Menmonic Skelettbeurteilung H K K W !! Befund-Diktat immer geordnet, Reihenfolge einhalten !!

Referenzfilme - WS Übersichtsschema als Hilfe beim Diktat (in Einschweißfolie)

Eingeführte Messmethoden (Winkelangaben) - Überblick Zervikale Lordose Thorakale Kyphose Lumbal-Lordose Lumbosakrale Lordose Sakrale Inklination Lumbosakralwinkel nach JUNGHANNS Promotoriumswinkel Dorsaler Neigungswinkel des Sakrums (Delta-Winkel) Lumbosakralwinkel (FERGUSON-Winkel) entspricht Kreuzbeinbasiswinkel Lot von L 3 (FERGUSON´sche Belastungslinie) Skoliosewinkel nach COBB-LIPPMANN Skoliosewinkel nach RISSER-FERGUSON Torsionsbestimmung nach COBB Torsionsbestimmung nach NASH-MOE Spondylolisthesis (Erklärung: = gebräuchlichste Methode)
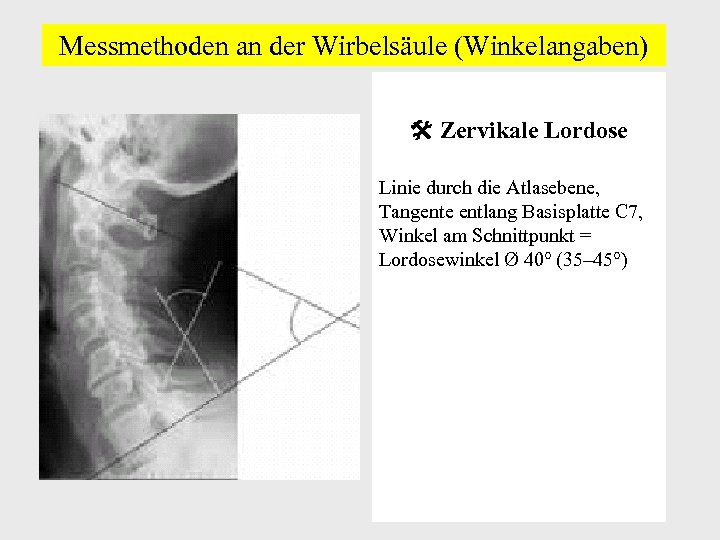
Messmethoden an der Wirbelsäule (Winkelangaben) Zervikale Lordose Linie durch die Atlasebene, Tangente entlang Basisplatte C 7, Winkel am Schnittpunkt = Lordosewinkel Ø 40° (35– 45°)
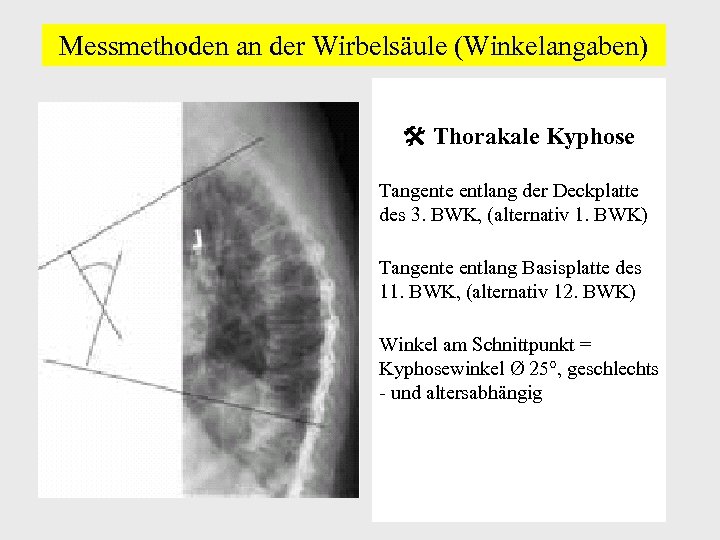
Messmethoden an der Wirbelsäule (Winkelangaben) Thorakale Kyphose Tangente entlang der Deckplatte des 3. BWK, (alternativ 1. BWK) Tangente entlang Basisplatte des 11. BWK, (alternativ 12. BWK) Winkel am Schnittpunkt = Kyphosewinkel Ø 25°, geschlechts - und altersabhängig
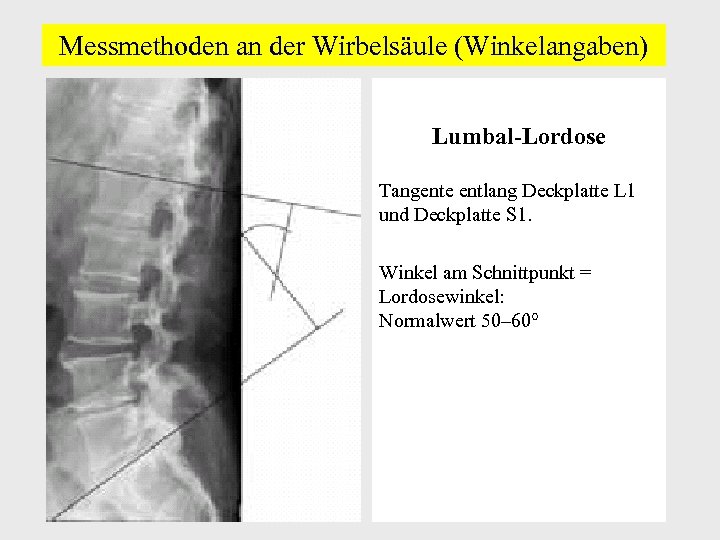
Messmethoden an der Wirbelsäule (Winkelangaben) Lumbal-Lordose Tangente entlang Deckplatte L 1 und Deckplatte S 1. Winkel am Schnittpunkt = Lordosewinkel: Normalwert 50– 60°
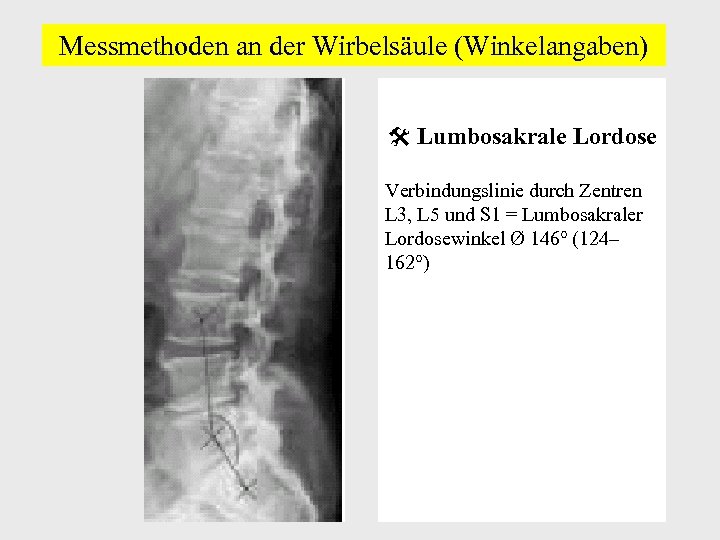
Messmethoden an der Wirbelsäule (Winkelangaben) Lumbosakrale Lordose Verbindungslinie durch Zentren L 3, L 5 und S 1 = Lumbosakraler Lordosewinkel Ø 146° (124– 162°)
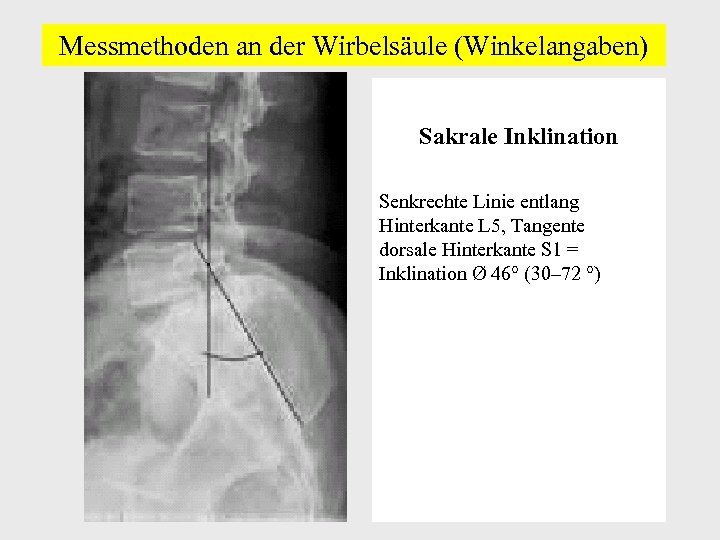
Messmethoden an der Wirbelsäule (Winkelangaben) Sakrale Inklination Senkrechte Linie entlang Hinterkante L 5, Tangente dorsale Hinterkante S 1 = Inklination Ø 46° (30– 72 °)
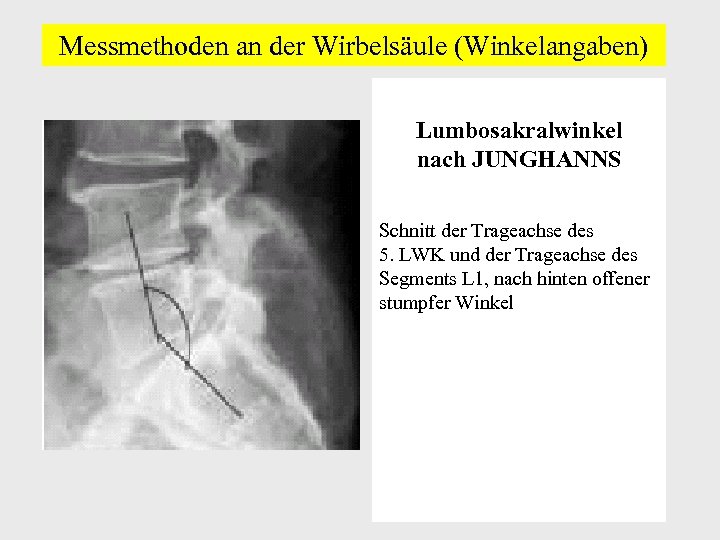
Messmethoden an der Wirbelsäule (Winkelangaben) Lumbosakralwinkel nach JUNGHANNS Schnitt der Trageachse des 5. LWK und der Trageachse des Segments L 1, nach hinten offener stumpfer Winkel
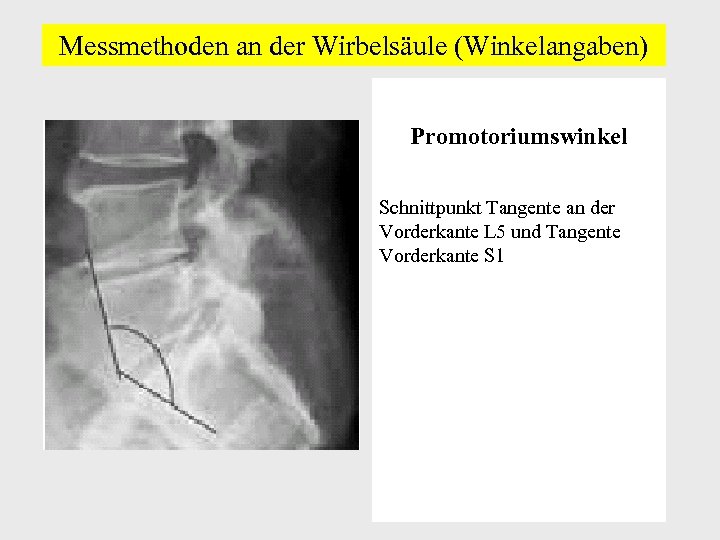
Messmethoden an der Wirbelsäule (Winkelangaben) Promotoriumswinkel Schnittpunkt Tangente an der Vorderkante L 5 und Tangente Vorderkante S 1
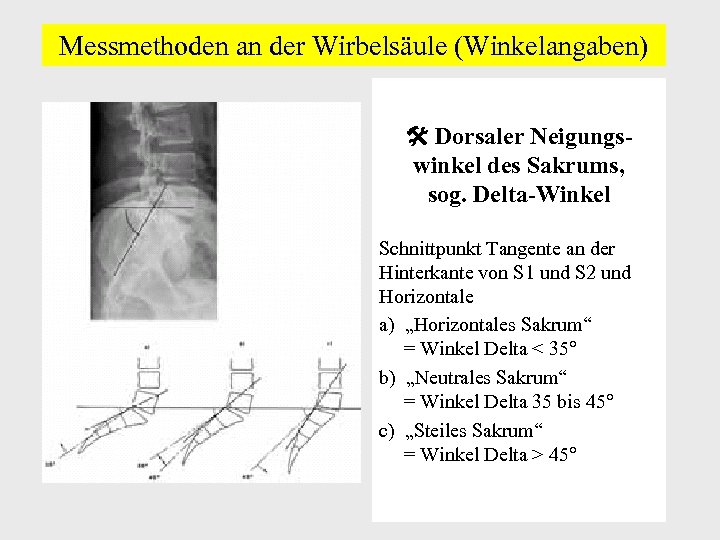
Messmethoden an der Wirbelsäule (Winkelangaben) Dorsaler Neigungswinkel des Sakrums, sog. Delta-Winkel Schnittpunkt Tangente an der Hinterkante von S 1 und S 2 und Horizontale a) „Horizontales Sakrum“ = Winkel Delta < 35° b) „Neutrales Sakrum“ = Winkel Delta 35 bis 45° c) „Steiles Sakrum“ = Winkel Delta > 45°

Messmethoden an der Wirbelsäule (Winkelangaben) Lumbosakralwinkel FERGUSON-Winkel entspricht Kreuzbeinbasiswinkel Horizontallinie parallel zur Filmbasis, Tangente entlang der Deckplatte S 1 = Lumbosakralwinkel Ø 41° (26 -57°)
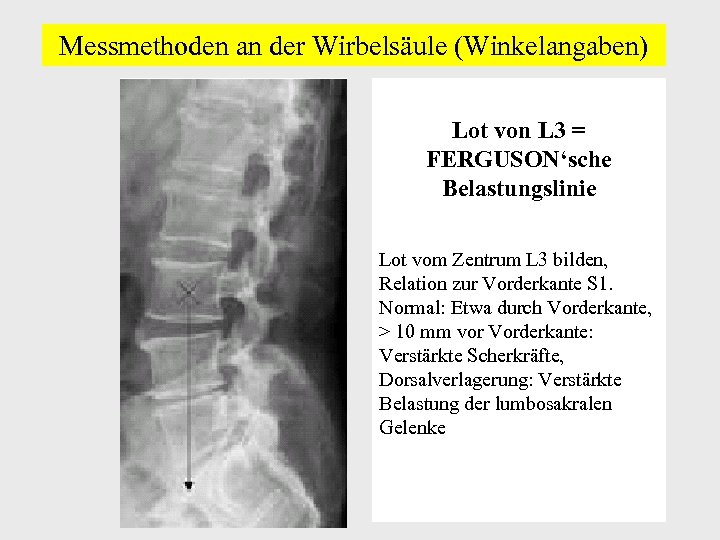
Messmethoden an der Wirbelsäule (Winkelangaben) Lot von L 3 = FERGUSON‘sche Belastungslinie Lot vom Zentrum L 3 bilden, Relation zur Vorderkante S 1. Normal: Etwa durch Vorderkante, > 10 mm vor Vorderkante: Verstärkte Scherkräfte, Dorsalverlagerung: Verstärkte Belastung der lumbosakralen Gelenke

Messmethoden an der Wirbelsäule (Winkelangaben) Skoliosewinkel nach COBB-LIPPMANN Winkel zwischen Deckplatte des oberen Skoliose-Endwirbels und Bodenplatte des unteren Skoliose. Endwirbels
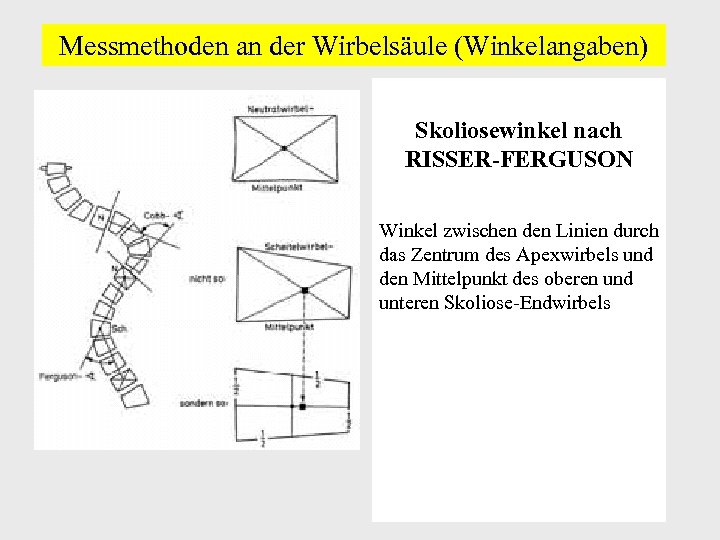
Messmethoden an der Wirbelsäule (Winkelangaben) Skoliosewinkel nach RISSER-FERGUSON Winkel zwischen den Linien durch das Zentrum des Apexwirbels und den Mittelpunkt des oberen und unteren Skoliose-Endwirbels
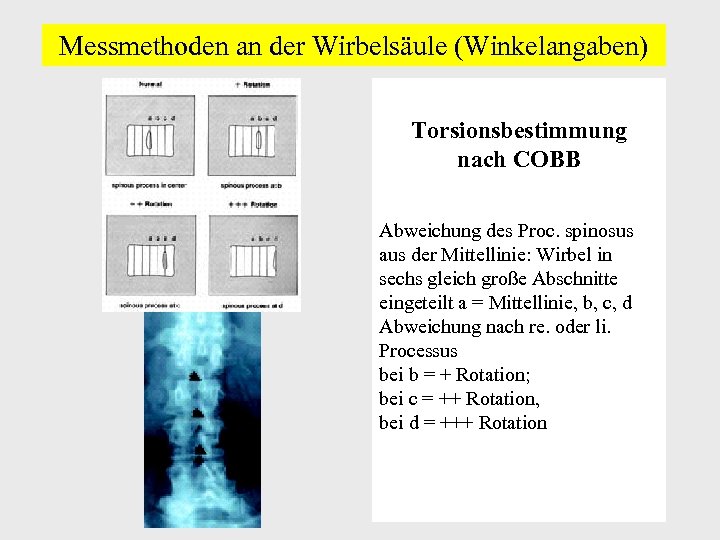
Messmethoden an der Wirbelsäule (Winkelangaben) Torsionsbestimmung nach COBB Abweichung des Proc. spinosus aus der Mittellinie: Wirbel in sechs gleich große Abschnitte eingeteilt a = Mittellinie, b, c, d Abweichung nach re. oder li. Processus bei b = + Rotation; bei c = ++ Rotation, bei d = +++ Rotation
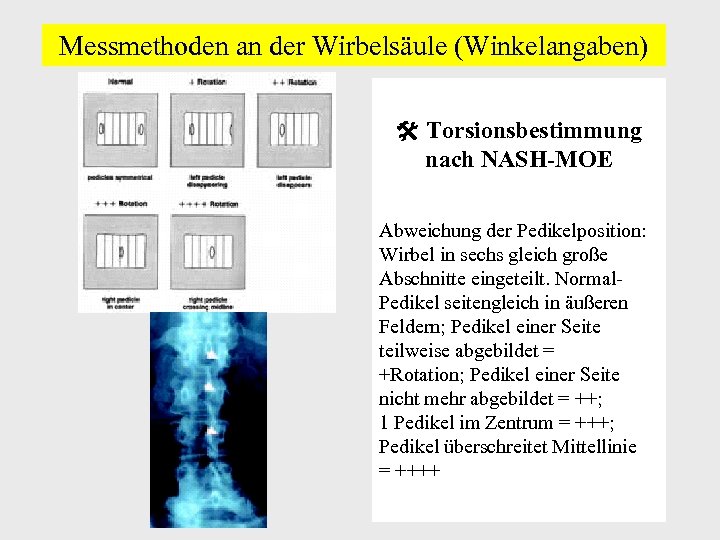
Messmethoden an der Wirbelsäule (Winkelangaben) Torsionsbestimmung nach NASH-MOE Abweichung der Pedikelposition: Wirbel in sechs gleich große Abschnitte eingeteilt. Normal. Pedikel seitengleich in äußeren Feldern; Pedikel einer Seite teilweise abgebildet = +Rotation; Pedikel einer Seite nicht mehr abgebildet = ++; 1 Pedikel im Zentrum = +++; Pedikel überschreitet Mittellinie = ++++

Messmethoden an der Wirbelsäule (Winkelangaben) Spondylolisthesis Messung der Spondylolisthesis nach MEYERDING: Einteilung der Deckplatte S 1 in 4 Segmente, Ventralverschiebung nach Anzahl der verschobenen Segmente von 1 -4

Nomenclature and Classification of Lumbar Disc Pathology Consensus, präsentiert von der American Society of Neuroradiology, American Society of Spine Radiology and North American Spine Society American Journal of Neuroradiology 2003

(Figure 1) General classification of disc disorders. In the proposed model, the use of the "normal" category is restricted to discs free of any degenerative changes, whether age related or pathologic. (Adapted from Milette PC. Classification, diagnostic imaging and imaging characterization of a lumbar herniated disc. Radiol Clin North Am 2000; 38: 1267 -1292)
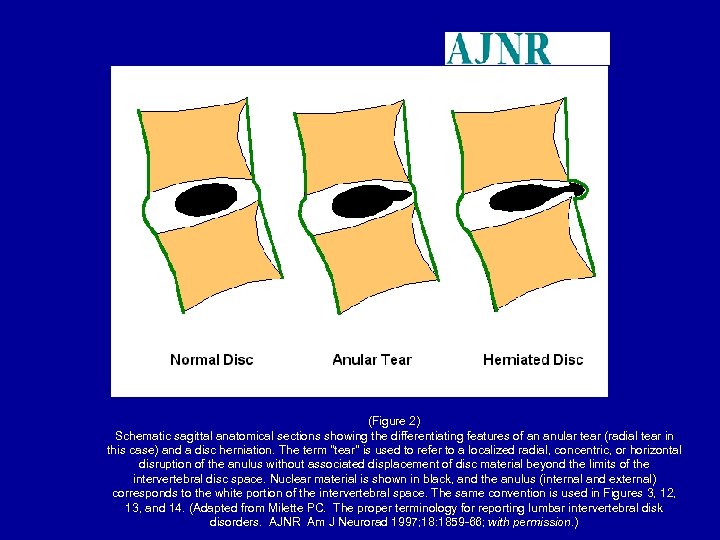
(Figure 2) Schematic sagittal anatomical sections showing the differentiating features of an anular tear (radial tear in this case) and a disc herniation. The term "tear" is used to refer to a localized radial, concentric, or horizontal disruption of the anulus without associated displacement of disc material beyond the limits of the intervertebral disc space. Nuclear material is shown in black, and the anulus (internal and external) corresponds to the white portion of the intervertebral space. The same convention is used in Figures 3, 12, 13, and 14. (Adapted from Milette PC. The proper terminology for reporting lumbar intervertebral disk disorders. AJNR Am J Neurorad 1997; 18: 1859 -66; with permission. )
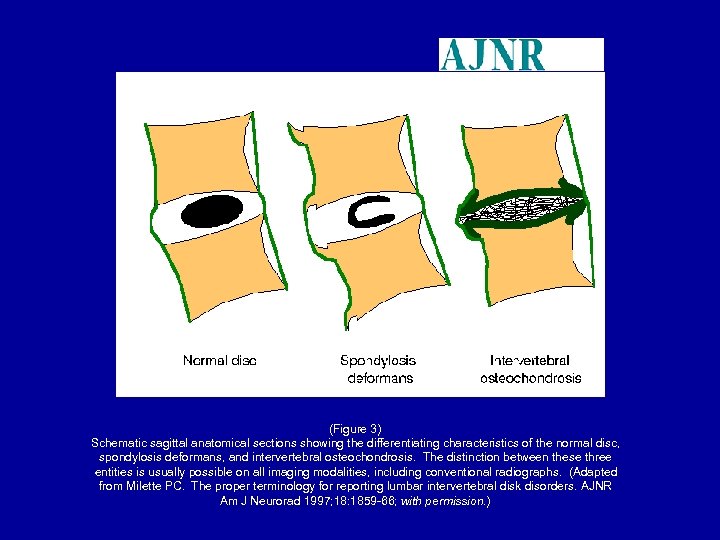
(Figure 3) Schematic sagittal anatomical sections showing the differentiating characteristics of the normal disc, spondylosis deformans, and intervertebral osteochondrosis. The distinction between these three entities is usually possible on all imaging modalities, including conventional radiographs. (Adapted from Milette PC. The proper terminology for reporting lumbar intervertebral disk disorders. AJNR Am J Neurorad 1997; 18: 1859 -66; with permission. )

(Figure 4) The term "herniated disc", as defined in this work, refers to localized displacement of nucleus, cartilage, fragmented apophyseal bone, or fragmented anular tissue beyond the intervertebral disc space (disc space, interspace). The interspace is defined, craniad and caudad, by the vertebral body end-plates. . Two intravertebral herniations, one with an upward orientation and the other with a downward orientation with respect to the disc space, are illustrated schematically.

(Figure 5) The interspace is defined, peripherally, by the edges of the vertebral ring apophyses, exclusive of osteophytic formations. The line drawing schematically illustrates a localized extension of disc material beyond the intervertebral disc space, in a left posterior direction, which qualifies as a disc herniation.
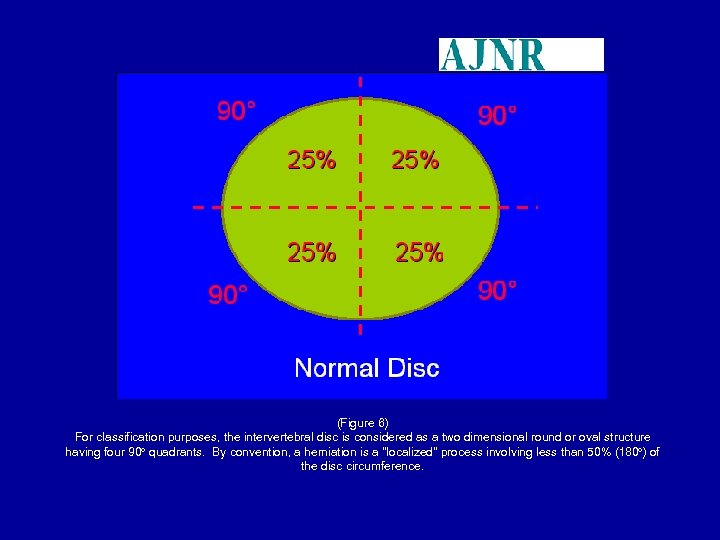
(Figure 6) For classification purposes, the intervertebral disc is considered as a two dimensional round or oval structure having four 90 quadrants. By convention, a herniation is a "localized" process involving less than 50% (180 ) of the disc circumference.

(Figure 7) By convention, a "focal herniation" involves less than 25% (90 ) of the disc circumference.

Figure 8) By convention, a "broad-based" herniation involves between 25% and 50% (90 -180 ) of the disc circumference.

(Figure 9) Symmetrical presence (or apparent presence) of disc tissue "circumferentially" (50 -100%) beyond the edges of the ring apophyses may be described as a "bulging disc" or "bulging appearance", and is not considered a form of herniation. Furthermore, “bulging” is a descriptive term for the shape of the disc contour and not a diagnostic category.

(Figure 10) Asymmetrical bulging of the disc margin (50%-100%), such as is found in severe scoliosis, is also not considered a form of herniation.

(Figure 11) Herniated discs may take the form of protrusion or extrusion, based on the shape of the displaced material (see definitions in text).
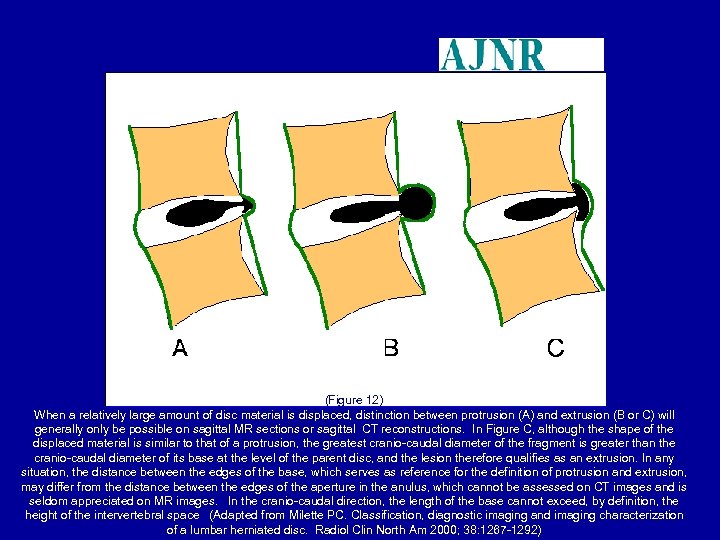
(Figure 12) When a relatively large amount of disc material is displaced, distinction between protrusion (A) and extrusion (B or C) will generally only be possible on sagittal MR sections or sagittal CT reconstructions. In Figure C, although the shape of the displaced material is similar to that of a protrusion, the greatest cranio-caudal diameter of the fragment is greater than the cranio-caudal diameter of its base at the level of the parent disc, and the lesion therefore qualifies as an extrusion. In any situation, the distance between the edges of the base, which serves as reference for the definition of protrusion and extrusion, may differ from the distance between the edges of the aperture in the anulus, which cannot be assessed on CT images and is seldom appreciated on MR images. In the cranio-caudal direction, the length of the base cannot exceed, by definition, the height of the intervertebral space (Adapted from Milette PC. Classification, diagnostic imaging and imaging characterization of a lumbar herniated disc. Radiol Clin North Am 2000; 38: 1267 -1292)
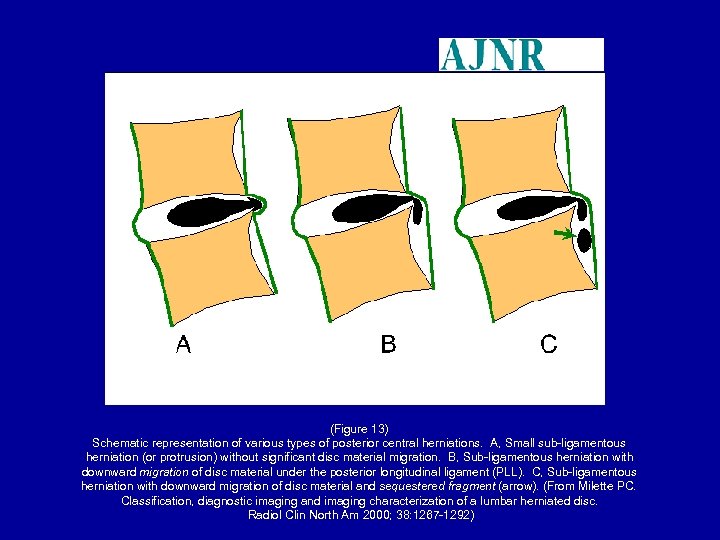
(Figure 13) Schematic representation of various types of posterior central herniations. A, Small sub-ligamentous herniation (or protrusion) without significant disc material migration. B, Sub-ligamentous herniation with downward migration of disc material under the posterior longitudinal ligament (PLL). C, Sub-ligamentous herniation with downward migration of disc material and sequestered fragment (arrow). (From Milette PC. Classification, diagnostic imaging and imaging characterization of a lumbar herniated disc. Radiol Clin North Am 2000; 38: 1267 -1292)
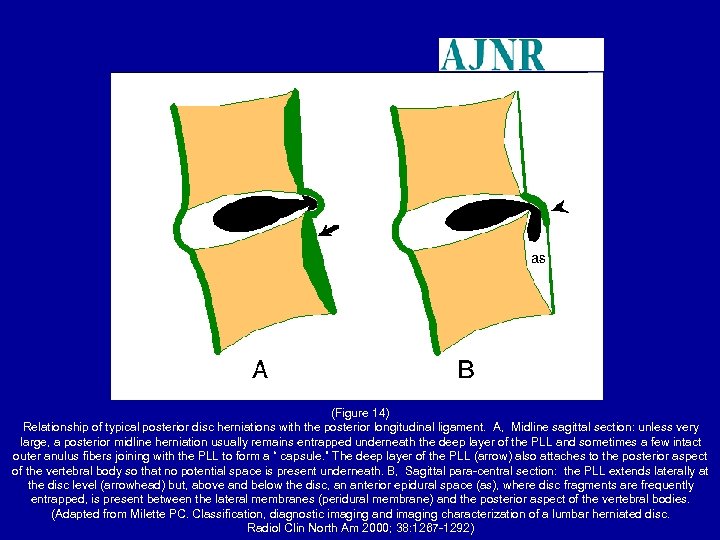
(Figure 14) Relationship of typical posterior disc herniations with the posterior longitudinal ligament. A, Midline sagittal section: unless very large, a posterior midline herniation usually remains entrapped underneath the deep layer of the PLL and sometimes a few intact outer anulus fibers joining with the PLL to form a “ capsule. ” The deep layer of the PLL (arrow) also attaches to the posterior aspect of the vertebral body so that no potential space is present underneath. B, Sagittal para-central section: the PLL extends laterally at the disc level (arrowhead) but, above and below the disc, an anterior epidural space (as), where disc fragments are frequently entrapped, is present between the lateral membranes (peridural membrane) and the posterior aspect of the vertebral bodies. (Adapted from Milette PC. Classification, diagnostic imaging and imaging characterization of a lumbar herniated disc. Radiol Clin North Am 2000; 38: 1267 -1292)

(Figure 15) Proposed categories for the description and classification of disc herniations. Some distinctions may not be possible with currently available non-invasive imaging modalities
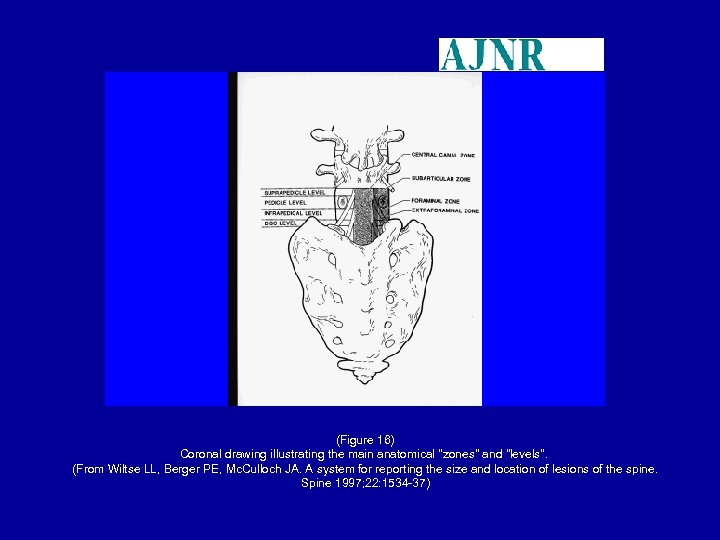
(Figure 16) Coronal drawing illustrating the main anatomical "zones" and "levels". (From Wiltse LL, Berger PE, Mc. Culloch JA. A system for reporting the size and location of lesions of the spine. Spine 1997; 22: 1534 -37)
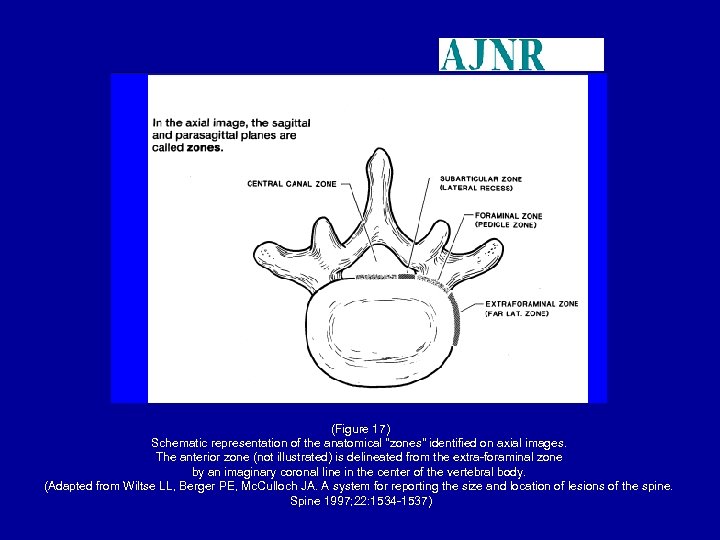
(Figure 17) Schematic representation of the anatomical "zones" identified on axial images. The anterior zone (not illustrated) is delineated from the extra-foraminal zone by an imaginary coronal line in the center of the vertebral body. (Adapted from Wiltse LL, Berger PE, Mc. Culloch JA. A system for reporting the size and location of lesions of the spine. Spine 1997; 22: 1534 -1537)

(Figure 18) Schematic representation of the anatomical "levels" identified on cranio-caudal images. (Adapted from Wiltse LL, Berger PE, Mc. Culloch JA. A system for reporting the size and location of lesions of the spine. Spine 1997; 22: 1534 -1537)

APPENDIX Chairpersons of the Task Forces David F. Fardon, MD Orthopedic Surgeon Knoxville Orthopedic Clinic Knoxville, Tennessee USA Pierre C. Milette, MD Neuroradiologist Clinical Professor of Radiology Université de Montréal Montreal, Quebec Canada Members of the Task Forces Brigitte Appel, M. D. Neuroradiologist Head of Neuroradiology-CT-MRI. A. Z. Middelheim Antwerp, Belgium Jean-François Bonneville, MD Neuroradiologist Professor of Neuroradiology Université de Franche-Comté Besançon, France Tom Faciszewski, MD Orthopedic Surgeon Marshfield Clinic Marshfield, Wisconsin USA Steven R. Garfin, MD Orthopedic Surgeon Professor of Orthopedic Surgery University of California, San Diego, California USA Scott Haldemann, MD, Ph. D Neurologist Associate Clinical Professor of Neurology University of California, Irvine, California USA Neil Kahanovitz, MD Orthopedic Surgeon Anderson Orthopedic Clinic Arlington, Virginia USA Marco Leonardi, MD Neuroradiologist Head of Neuroradiology Ospedala Bellaria Bologna, Italy Jeffrey S. Ross, MD Neuroradiologist Head of Radiology Research Cleveland Clinic Cleveland, Ohio USA Volker K. H. Sonntag, MD Neurological Surgeon Barrow Neurological Institute Phoenix, Arizona USA Alan L. Williams, MD Neuroradiologist Professor of Radiology St. Louis University St. Louis, Missouri USA Jan T. Wilmink, MD, Ph. D Neuroradiologist Professor of Neuroradiology University of Maastricht, The Netherlands Consultants and Advisors Robert E. Florin, MD Neurological Surgeon Clinical Professor of Neurosurgery University of Southern California Los Angeles, California USA Richard J. Herzog, MD Radiologist Chief of Teleradiology Hospital for Special Surgery New York, New York USA Jerrold H. Mink, MD Radiologist Tower Imaging Medical Group Los Angeles, California USA John D. Simmons MD Neuroradiologist Abercrombie Radiology Knoxville, Tennessee USA
04a2002774e4a2dae05fd81513bc1983.ppt