Referat_po_nevro.pptx
- Количество слайдов: 56

Реферат на тему: «Поражение нервной системы при ботулизме, столбняке, бешенстве» Докладчик: студентка медицинского факультета, специальности Лечебное дело, группы ЛД-О-11/5 Праведных Н. А.

БОТУЛИЗМ
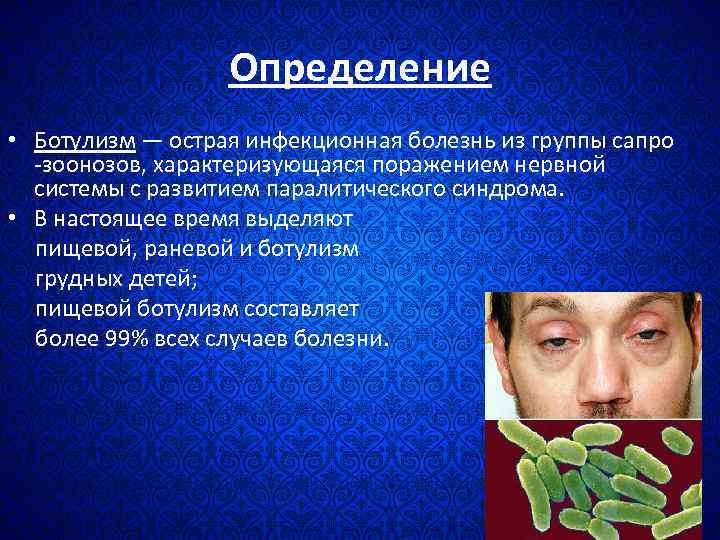
Определение • Ботулизм — острая инфекционная болезнь из группы сапро -зоонозов, характеризующаяся поражением нервной системы с развитием паралитического синдрома. • В настоящее время выделяют пищевой, раневой и ботулизм грудных детей; пищевой ботулизм составляет более 99% всех случаев болезни.

Этиология • Clostridium botulinum — грамположительная подвижная палочка, строгий анаэроб. При доступе кислорода образуются споры. Вегетативные формы малоустойчивы в окружающей среде, а споры обладают исключительной устойчивостью, выдерживая длительное высушивание, замораживание. При кипячении они сохраняют жизнеспособность до 6 ч и погибают только при автоклавировании. • По антигенной структуре токсина различают восемь сероваров возбудителя. На территории России случаи болезни вызываются сероварами A, B и E.

• Ботулотоксин — токсин белковой природы. • Самый сильный из известных ядов, 1 г очищенного кристаллического токсина содержит до 1 млн летальных доз для человека. • Токсин термолабилен, инактивируется при кипячении в течение 10– 15 мин. Устойчив к действию высоких концентраций консервантов (соль, уксус). Поражает нервную систему, а также обладает гемолитическим действием. • В настоящее время препараты ботулотоксина применяются для лечения контрактур и в косметологии.

Эпидемиология • Резервуар, источник – почва и различные теплокровные и холоднокровные животные. • Переносчики – трупоедящие животные. • Механизм передачи - фекально-оральный или контактный (при раневом ботулизме). • Перенесенное заболевание не приводит к формированию иммунитета, поскольку концентрация токсина в крови ниже порога чувствительности иммунной системы, в то же время у части переболевших обнаруживаются антимикробные антитела.
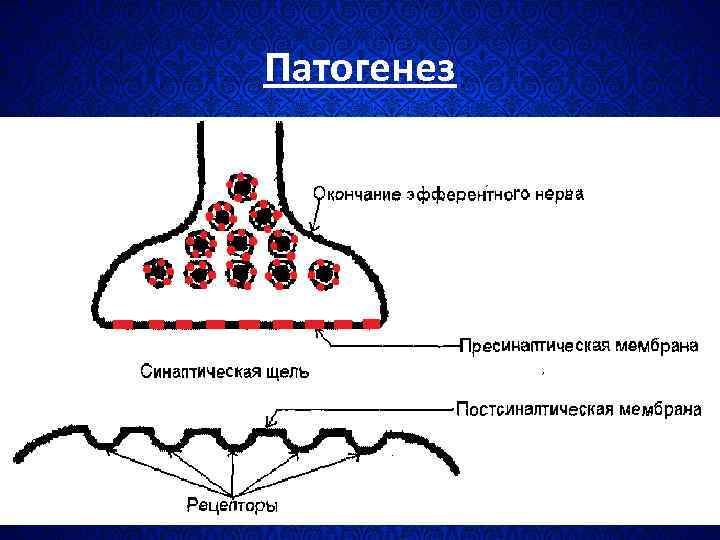
Патогенез

• В результате нарушается передача нервных импульсов с окончаний двигательных нейронов на поперечно-полосатые мышцы или окончаний парасимпатических нервов на гладкие мышечные волокна (цилиарные мышцы, мышцы стенки пищеварительного канала).

Патоморфология • Морфологические изменения в нервных волокнах незначительны, поэтому паралитический синдром носит обратимый характер. Патоморфологические изменения имеют неспецифический характер.

Клиническая картина • Инкубационный период (от 2– 4 ч до 10 сут, но у большинства больных не превышает 2 сут. ). • Возникают резкая мышечная слабость, чувство дурноты, головокружение, сухость во рту. • Диспептические расстройства: боли в животе, рвота, жидкий стул, иногда повышение температуры тела, но эти симптомы кратковременные и быстро сменяются парезом кишечника, проявляющимся задержкой стула, вздутием живота, ослаблением перистальтики. • Токсическое поражение сердца.

• Характерна симметричность поражения нервной системы. • Расстройства зрения – обусловлены парезом цилиарных мышц и нарушением аккомодации: появление тумана, сетки мелькания перед глазами, затруднения при чтении, возможна диплопия. При осмотре: двусторонний птоз, мидриаз, анизокория, косоглазие, нарушение подвижности глазных яблок. В тяжелых случаях возможная полная офтальмоплегия: глазные яблоки неподвижны, зрачки широкие, не реагируют на свет.

• Расстройства речи и глотания – поражение глоссофарингеальной группы мышц (IX, X, XII пары ЧН): речь становится смазанной, нечеткой, голос – гнусавым, возможна афония, появляется ощущение комка в горле, больные не могут проглотить сухую пищу, затем жидкую, при попытке глотаныя поперхиваются и жидкость вытекает через нос. При осмотре: ограничение подвижности языка, свисание небной занавески, небная занавеска неподвижна при фонации, небный рефлекс не вызывается, голосовая щель зияет.

• Дыхательные расстройства – обусловленны парезом диафрагмы и вспомогательных дыхательных мышц: чувство нехватки воздуха, разорванность речи, затем – одышка, цианоз. При осмотре: ограничение подвижности легочного края, ослабление дыхания (особенно в нижних отделах легких), отсутствие кашлевого рефлекса.

Осложнения • Наиболее частым осложнением является пневмония (гипостатическая, аспирационная), иногда сепсис. • Возможны миозиты. • В поздние сроки могут сохраняться миопия и признаки поражения сердца.

Диагностика • Эпидемиологические данные • Клиническая картина • Для обнаружения ботулинистического токсина в биологических жидкостях (кровь, рвотные массы, промывные воды) и объектах окружающей среды (остатки подозрительных продуктов) используют биопробу на мышах. Проводят также бактериологическое исследование испражнений и подозрительных продуктов.

Дифференциальная диагностика • ПТИ • воспалительными заболеваниями нервной системы (менингоэнцефалитами, полиомиелитами) • В ряде случаев дифференциальная диагностика проводится с дифтерийной полинейропатией, нарушением мозгового кровообращения, отравлениями суррогатами алкоголя, грибами, атропином и беленой.

Лечение • При подозрении на ботулизм больные подлежат экстренной госпитализации в стационары, имеющие отделения реанимации. • Специфическая детоксикация - очищенная концентрационная противоботулиническая сыворотка типов A, B и E. Наиболее эффективна при введении в первые сутки болезни. После 3 -го дня эффективность ее сомнительна. • При неизвестном типе токсина вводят смесь моновалентных сывороток или поливалентную сыворотку (10 тыс. МЕ анатоксина типов A и E и 5 тыс. МЕ анатоксинав типа B).

• Вне зависимости от тяжести течения болезни внутривенно вводят 1 лечебную дозу сыворотки, разведенную в 200 мл подогретого изотонического раствора натрия хлорида. Для предупреждения анафилактических реакций до введения сыворотки вводят 60– 90 мг преднизолона. Сыворотка вводится однократно.

Прогноз • Без применения современных методов лечения летальность составляет 30– 60%. Своевременная терапия позволяет снизить ее до 10%, а в специализированных центрах — до 3– 4%. • После восстановительного периода, который может длиться до нескольких месяцев, наступает полное выздоровление.

СТОЛБНЯК

Определение • Столбняк (тетанус) — острая инфекционная болезнь из группы сапрозоонозов с контактным механизмом передачи возбудителя, в основе патогенеза болезни лежит действие токсина возбудителя на ЦНС.

Этиология • Clоstridium tetani — крупная грамположительная палочка, имеющая жгутики. Является облигатным анаэробом. При доступе кислорода образует споры, обладающие чрезвычайно высокой устойчивостью к действию физических и химических факторов. • В окружающей среде вегетативная форма возбудителя неустойчива. • Столбнячная палочка имеет жгутиковый и соматический антигены. По жгутиковому антигену выделяют 10 сероваров возбудителя. • Патогенность возбудителя и все клинические проявления болезни связаны с тетаноспазмином, представляющим собой белок массой 150 к. ДА, — это сильнейший яд, уступающий по токсичности только ботулотоксину.
Clоstridium tetani

Эпидемиология • Источник - многие виды животных, особенно жвачных. • Резервуар – почва. • Механизм передачи – контактный. • Иммунитет не вырабатывается.

Патогенез • Попадая в организм через повреждения наружных покровов, споры возбудителя остаются в месте входных ворот. • При наличии анаэробных условий споры прорастают, превращаясь в вегетативную форму, и начинается интенсивная выработка столбнячного токсина. • Токсин фиксируется на поверхности отростков нервных клеток, проникает в них и посредством ретроградного аксонального транспорта попадает в ЦНС.

• Механизм действия основан на связывании токсина с синаптическими белками (синаптобревином и целлюбревином) и подавлении действия глицина и ГАМК, тормозящих передачу нервных импульсов. • Поражаются двигательные клетки передних рогов спинного мозга, в частности вставочные нейроны эфферентных полисинаптических дуг, оказывающих тормозящее действие.

• Тоническое напряжение мышц, приступы судорог нарушают микроциркуляцию в мышцах, что приводит к развитию тканевого ацидоза. • Усиленное потоотделение, слюноотделение, гипертермия в результате повышенной термопродукции в мышцах, нарушение терморегуляции и усиление потери жидкости при перспирации приводят к гиповолемии и усилению тканевого ацидоза, являющегося дополнительным механизмом развития судорожного синдрома, ухудшают сердечную деятельность. • Смерть наступает от асфиксии, паралича сердечной мышцы или вторичных осложнений.

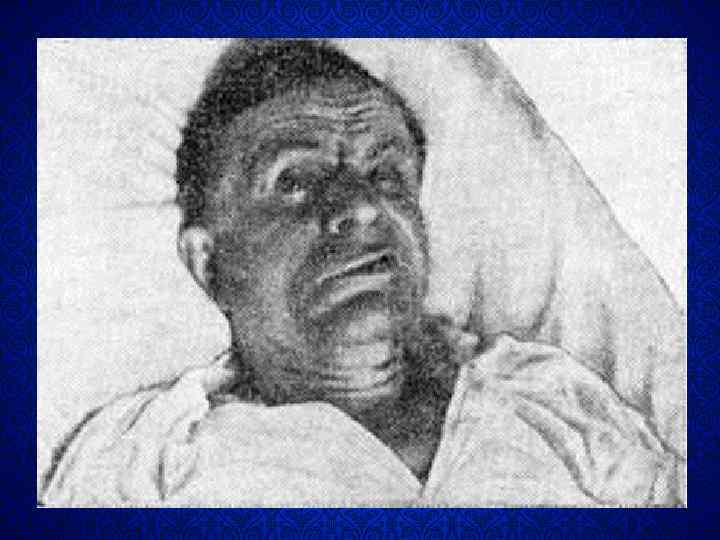
Клинические проявления • Продолжительность инкубационного периода составляет от 1 до 30 сут, обычно 6– 14 сут. • Продромальные явления. • Первым имеющим большое диагностическое значение симптомом является тризм. • Затем повышение мышечного тонуса распространяется на мимические мышцы, черты лица искажаются, придавая лицу своеобразное выражение иронической улыбки или плача ( «сардоническая улыбка» ). • Гипертонус глотательной мускулатуры приводит к затруднению акта глотания, развивается дисфагия.
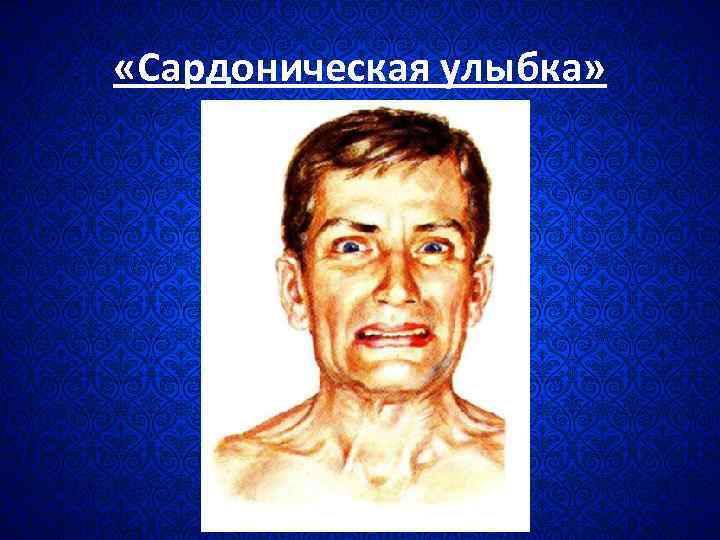
«Сардоническая улыбка»
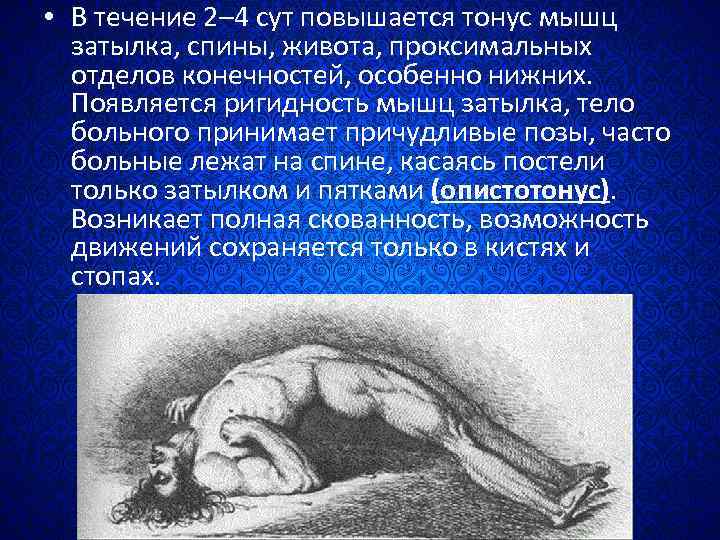
• В течение 2– 4 сут повышается тонус мышц затылка, спины, живота, проксимальных отделов конечностей, особенно нижних. Появляется ригидность мышц затылка, тело больного принимает причудливые позы, часто больные лежат на спине, касаясь постели только затылком и пятками (опистотонус). Возникает полная скованность, возможность движений сохраняется только в кистях и стопах.
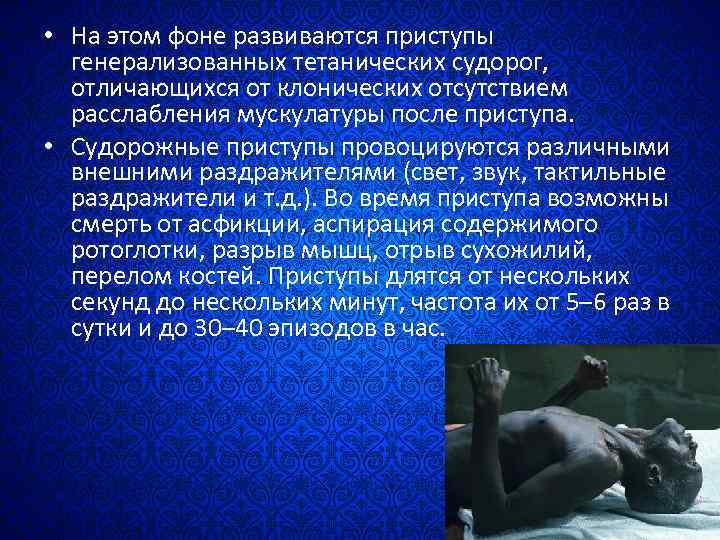
• На этом фоне развиваются приступы генерализованных тетанических судорог, отличающихся от клонических отсутствием расслабления мускулатуры после приступа. • Судорожные приступы провоцируются различными внешними раздражителями (свет, звук, тактильные раздражители и т. д. ). Во время приступа возможны смерть от асфикции, аспирация содержимого ротоглотки, разрыв мышц, отрыв сухожилий, перелом костей. Приступы длятся от нескольких секунд до нескольких минут, частота их от 5– 6 раз в сутки и до 30– 40 эпизодов в час.

Местный столбняк • Первоначально появляются боль и тоническое напряжение мышц в месте входных ворот, затем присоединяются локальные судороги, в дальнейшем в процесс вовлекаются новые группы мышц, и процесс генерализуется.

Паралитический столбняк Розе • - проявление местного столбняка, возникающее при ранениях и травмах головы и лица. • На фоне тризма, «сардонической улыбки» , ригидности мышц затылка появляется односторонний парез лицевого нерва, реже отводящего и глазодвигительного. Нередко процесс генерализуется.
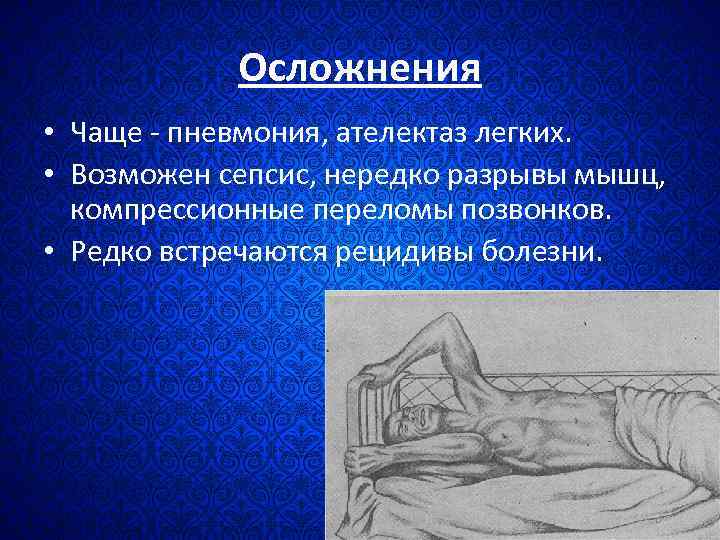
Осложнения • Чаще - пневмония, ателектаз легких. • Возможен сепсис, нередко разрывы мышц, компрессионные переломы позвонков. • Редко встречаются рецидивы болезни.

Диагностика • Клинические проявления. • Большое значение имеет наличие травмы, ранения, воспалительного процесса в сроки до 1 мес от появления первых симптомов. • Выделить культуру возбудителя из раны удается не более чем у 30% больных. Другие лабораторные методы диагностики не применяются.

Дифференциальная диагностика • • Отравлениея стрихнином Эпилептический приступ Истерия Перетонзиллярные и заглоточные абсцессы

Лечение • Экстренная госпитализация • Производится хирургическая обработка ран. Перед обработкой рану обкалывают противостолбнячной сывороткой в дозе 1000– 3000 МЕ. Хирургические манипуляции производятся под наркозом, чтобы избежать приступов судорог. • Для нейтрализации циркулирующего токсина вводят однократно в/м 50– 100 тыс. МЕ противостолбнячной очищенной концентрированной сыворотки или предпочтительней 900 МЕ противостолбнячного иммуноглобулина. • Противосудорожные средства (диазепам). В тяжелых случаях назначают миорелаксанты, больных переводят на ИВЛ. • Эффективно использование гипербарической оксигенации. • С целью лечения и профилактики вторичных бактериальных осложнений показаны антибиотики широкого спектра действия (полусинтетические пенициллины, цефалоспорины).
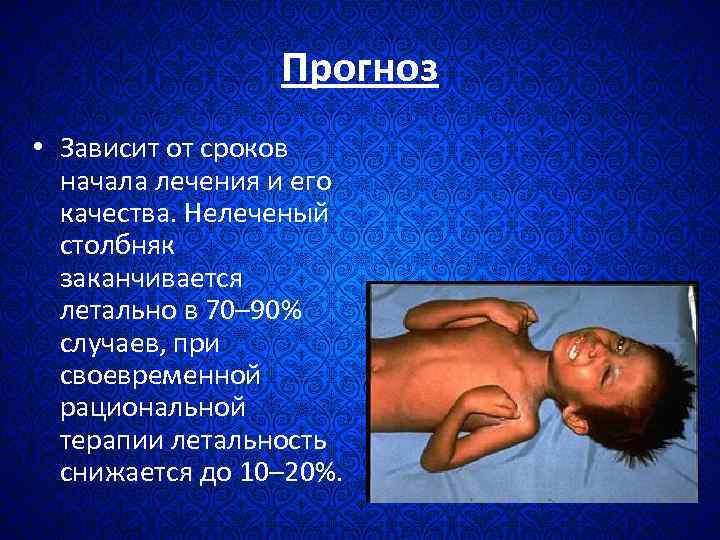
Прогноз • Зависит от сроков начала лечения и его качества. Нелеченый столбняк заканчивается летально в 70– 90% случаев, при своевременной рациональной терапии летальность снижается до 10– 20%.

Профилактика • Плановая вакцинация - АКДС, содержащей столбнячный анатоксин, согласно календарю прививок (с 3 мес троекратно с интервалом 1, 5 мес, ревакцинация через 1, 5– 2 года, затем АДС-М в 7, 14 лет, а затем через каждые 10 лет до 56 лет). • Экстренная профилактика - тщательная ПХО ран + введение при травмах с нарушениями целостности кожи и слизистых оболочек привитым против столбняка в срок 0, 5 мл столбнячного анатоксина, непривитым — 1 мл столбнячного анатоксина и 250 МЕ противостолбнячного человеческого иммуноглобулина или 3000 МЕ противостолбнячной сыворотки. • Профилактика травматизма.
БЕШЕНСТВО

Определение • Бешенство (гидрофобия) — острая зоонозная вирусная инфекционная болезнь с контактным механизмом передачи возбудителя, характеризуется поражением ЦНС с приступами гидрофобии и смертельным исходом.
Этиология • Возбудитель болезни содержит одноцепочечную РНК, относится к семейству Rhabdoviridae и роду Lyssavirus. Генетически штаммы вируса неоднородны. В окружающей среде вирус неустойчив, термолабилен, при кипячении инактивируется в течение 2 мин, длительно сохраняется в замороженном и высушенном виде.

Эпидемиология • Источник - в РФ чаще всего становятся собаки, особенно бродячие, лисицы, кошки, волки, на Севере — песцы. • Резервуар - дикие млекопитающие, в популяции которых циркулирует вирус. • Механизм заражения – при укусе больным животным, а также при попадании слюны больного животного на кожу и слизистые оболочки (микротравмы)

Патогенез • Первичная репликация - в миоцитах, затем по афферентным нервным волокнам вирус продвигается центростремительно и попадает в ЦНС, вызывая поражение и гибель нервных клеток головного и спинного мозга. • Из ЦНС вирус распространяется центробежно по эфферентным волокнам практически во все органы, включая слюнные железы (что и объясняет наличие вируса в слюне уже в конце инкубационного периода). • Поражение нейроцитов сопровождается воспалительной реакцией. Таким образом, основу клинических проявлений болезни составляет энцефаломиелит.

Преимущественная локализация процесса: • • в коре больших полушарий и мозжечка, в области таламуса и гипоталамуса, подкорковых ганглиев, ядрах черепных нервов, варолиевом мосту, среднем мозге, центрах жизнеобеспечения дна IV желудочка.

Патоморфология • При патологоанатомическом исследовании обнаруживаются отечность и полнокровие вещества мозга, сглаженность извилин. • Микроскопически обнаруживают периваскулярные лимфоидные инфильтраты, очаговую пролиферацию глиальных элементов, дистрофические изменения и некроз нейроцитов. • Патогномоничные признаки бешенства — наличие телец Бабеша–Негри — оксифильных цитоплазматических включений, состоящих из фибриллярного матрикса и вирусных частиц.

Клиническая картина • Инкубационный период от 10 дней до 1 года, чаще 1– 3 мес. • Продромальный период: появление неприятных ощущений и болей в месте укуса, воспаление рубца после укуса, его болезненность, больные становятся раздражительными, подавленными, у них появляется чувство страха, нарушается сон, присоединяются головная боль, недомогание, субфебрильная температура тела, повышенная чувствительность к зрительным и слуховым раздражителям.

• Период возбуждения (энцефалита): внезапно под влиянием внешнего раздражителя возникает первый выраженный приступ болезни ( «пароксизм бешенства» ), обусловленный болезненными судорогами мышц глотки, гортани и диафрагмы. • Он сопровождается нарушением дыхания и глотания, резким психомоторным возбуждением и агрессией. • Чаще всего приступы провоцируются попыткой попить (гидрофобия), движением воздуха (аэрофобия), ярким светом (фотофобия) или громким звуком (акустикофобия). • Частота приступов, которые длятся несколько секунд, нарастает. Появляются спутанность сознания, бред, галлюцинации. Больные кричат, пытаются бежать, рвут одежду, ломают окружающие предметы. В этот период слюно- и потоотделение резко усиливаются, часто возникает рвота, что сопровождается обезвоживанием, быстрым снижением массы тела. Температура тела повышается до 39– 40 °С, отмечают выраженную тахикардию до 150– 160 в минуту. Возможно развитие парезов черепных нервов, мышц конечностей. • В этом периоде может наступить смерть от остановки дыхания, или же болезнь переходит в паралитический период.

• Паралитический период - характеризуется прекращением судорожных приступов, облегчением дыхания, прояснением сознания, прекращением возбуждения. • Это мнимое улучшение сопровождается нарастанием вялости, адинамии, гипертермии, нестабильностью гемодинамики. • Одновременно появляются и прогрессируют параличи различных групп мышц. • Смерть наступает внезапно от паралича дыхательного или сосудодвигательного центра.

Диагностика • Диагноз устанавливается на основании клиникоэпидемиологических данных. • Для подтверждения диагноза используют обнаружение антигена вируса с помощью РИФ в отпечатках роговицы, биоптатах кожи и мозга, ПЦР, выделение культуры вируса из слюны, слезной жидкости, СМЖ путем биологической пробы на новорожденных мышатах. • Посмертно диагноз подтверждают гистологически обнаружением телец Бабеша– Негри, чаще всего в клетках гиппокампа.

Дифференциальная диагностика • • • Энцефалит Полиомиелит Столбняк Ботулизм Полирадикулоневрит Истерия

Лечение • Попытки применения антирабического иммуноглобулина, противовирусных препаратов, методов реанимации до настоящего времени неэффективны, поэтому, как правило, лечение направлено на уменьшение страданий больного. • Применяются снотворные, седативные и противосудорожные средства, антипиретики и анальгетики. Проводят коррекцию водноэлектролитного баланса, оксигенотерапию, ИВЛ.

Прогноз • Летальность составляет 100%. Описанные единичные случаи выздоровления недостаточно документированы.

Профилактика • Борьба с бешенством у животных. • Вакциная людей с риском заражения бешенством. • Укушенным здоровыми известными животными проводят условный курс вакцинопрофилактики (2– 4 инъекции вакцины для профилактики бешенства), за животными устанавливают 10 -дневное наблюдение.

Спасибо за внимание!
Referat_po_nevro.pptx