301d4866882d9029fef286dc5cde79d0.ppt
- Количество слайдов: 54
 Recherche pour la Sécurité des patients Cours préparatoire 5ème Séance Comment identifier des solutions et les mettre en œuvre? Mondher Letaief, MD, MPH 17 février 2011
Recherche pour la Sécurité des patients Cours préparatoire 5ème Séance Comment identifier des solutions et les mettre en œuvre? Mondher Letaief, MD, MPH 17 février 2011
 Objectifs Nécessité d’identifier des solutions qui permettent de s’attaquer aux causes sous-jacentes des évènements indésirables liés aux soins. Voir comment utiliser des méthodes de recherche afin d’identifier des solutions efficaces. Il convient donc d’élaborer des plans de recherche qui permettront de tester ces solutions. Discuter comment mettre en oeuvre différentes solutions dans un système de soins. 1
Objectifs Nécessité d’identifier des solutions qui permettent de s’attaquer aux causes sous-jacentes des évènements indésirables liés aux soins. Voir comment utiliser des méthodes de recherche afin d’identifier des solutions efficaces. Il convient donc d’élaborer des plans de recherche qui permettront de tester ces solutions. Discuter comment mettre en oeuvre différentes solutions dans un système de soins. 1
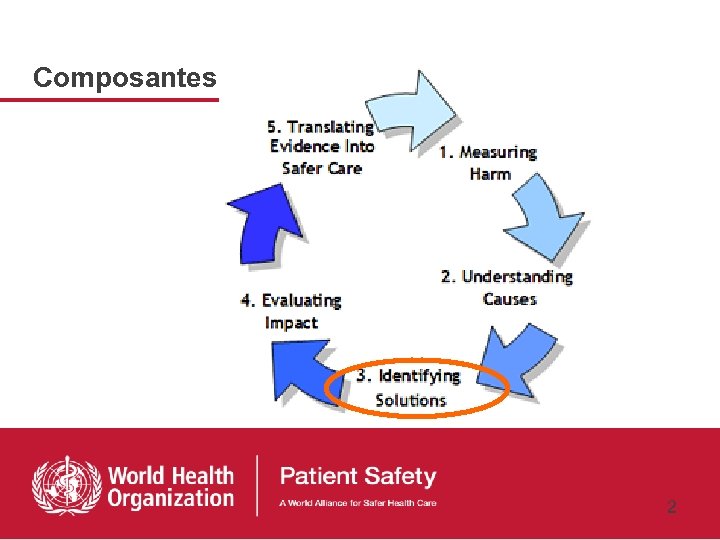 Composantes 2
Composantes 2
 Quizz 1. Les interventions sur la sécurité des patients sont destinées : a. Aux professionnels de santé b. Aux patients c. Aux unités de soins hospitaliers d. Toutes les réponses ci-dessus 2. Laquelle des propositions suivantes est FAUSSE en matière d’essais cliniques ? a. Ils permettent d’obtenir de solides résultats pour l’efficacité des interventions b. Ils mettent toujours l’accent sur les variables des résultats cliniques obtenus c. Ils permettent de vérifier les paramètres non mesurés d. Ils ne sont pas toujours appréciés des praticiens 3
Quizz 1. Les interventions sur la sécurité des patients sont destinées : a. Aux professionnels de santé b. Aux patients c. Aux unités de soins hospitaliers d. Toutes les réponses ci-dessus 2. Laquelle des propositions suivantes est FAUSSE en matière d’essais cliniques ? a. Ils permettent d’obtenir de solides résultats pour l’efficacité des interventions b. Ils mettent toujours l’accent sur les variables des résultats cliniques obtenus c. Ils permettent de vérifier les paramètres non mesurés d. Ils ne sont pas toujours appréciés des praticiens 3
 Quizz (Suite 1) 3. Parmi les propositions suivantes, quelle est celle qui NE PEUT ETRE CONSIDEREE comme essai clinique ? a. Essai clinique randomisé contrôlé en double aveugle b. Observations transversales directes c. Essai clinique randomisé par bloc d. Essai clinique randomisé ouvert 4. Laquelle des intervenions suivantes sur la sécurité des patients pourrait être réalisée dans le cadre d’un essai clinique ? a. Un nouveau traitement antibiotique pour réduire l’infection des plaies chirurgicales b. Une formation pour l’équipe soignante c. Une checklist pour prévenir les infections associées aux cathéters veineux d. Toutes les réponses ci-dessus 4
Quizz (Suite 1) 3. Parmi les propositions suivantes, quelle est celle qui NE PEUT ETRE CONSIDEREE comme essai clinique ? a. Essai clinique randomisé contrôlé en double aveugle b. Observations transversales directes c. Essai clinique randomisé par bloc d. Essai clinique randomisé ouvert 4. Laquelle des intervenions suivantes sur la sécurité des patients pourrait être réalisée dans le cadre d’un essai clinique ? a. Un nouveau traitement antibiotique pour réduire l’infection des plaies chirurgicales b. Une formation pour l’équipe soignante c. Une checklist pour prévenir les infections associées aux cathéters veineux d. Toutes les réponses ci-dessus 4
 Quizz (Suite 2) 5. Il est plus facile de mettre en œuvre une intervention sur la sécurité des soins si vous : a. Avez l’accord des dirigeants de l’hôpital b. Expliquez que l'intervention est peu coûteuse c. Sensibilisez les professionnels de santé sur l'intervention d. a et c 5
Quizz (Suite 2) 5. Il est plus facile de mettre en œuvre une intervention sur la sécurité des soins si vous : a. Avez l’accord des dirigeants de l’hôpital b. Expliquez que l'intervention est peu coûteuse c. Sensibilisez les professionnels de santé sur l'intervention d. a et c 5
 Identifier des solutions Solutions non identifiées ■ Tests Pré-post ■ Essai clinique randomisé (contrôlé, double aveugle) ■ Randomisation par bloc Solution identifiée ■ Améliorer la fiabilité des pratiques afin de les rendre plus efficaces 6
Identifier des solutions Solutions non identifiées ■ Tests Pré-post ■ Essai clinique randomisé (contrôlé, double aveugle) ■ Randomisation par bloc Solution identifiée ■ Améliorer la fiabilité des pratiques afin de les rendre plus efficaces 6
 Améliorer la fiabilité des pratiques afin de les rendre plus efficaces Aspirine pour les patients après un infarctus du myocarde Antibiotiques contre la pneumonie Hygiène des mains 7
Améliorer la fiabilité des pratiques afin de les rendre plus efficaces Aspirine pour les patients après un infarctus du myocarde Antibiotiques contre la pneumonie Hygiène des mains 7
 Cibles de l’intervention Patients Professionnels de santé Lieu de travail Système 8
Cibles de l’intervention Patients Professionnels de santé Lieu de travail Système 8
 Hiérarchie des résultats de recherche 9
Hiérarchie des résultats de recherche 9
 10
10
 Examples Essai Controlé Randomisé avec suivi de 3 ans sur 850 patients (Reggiori) Essai Randomisé Controlé par bloc (Cluster RCT) avec formation standard sur le travail en équipe (Nielsen) Intervention Prospective dans 108 USI dans 67 hôpitaux (Pronovost) 11
Examples Essai Controlé Randomisé avec suivi de 3 ans sur 850 patients (Reggiori) Essai Randomisé Controlé par bloc (Cluster RCT) avec formation standard sur le travail en équipe (Nielsen) Intervention Prospective dans 108 USI dans 67 hôpitaux (Pronovost) 11
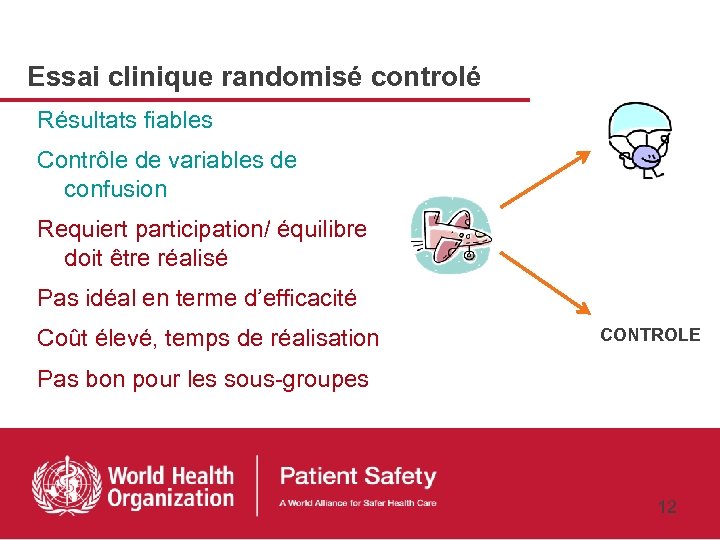 Essai clinique randomisé controlé Résultats fiables Contrôle de variables de confusion Requiert participation/ équilibre doit être réalisé Pas idéal en terme d’efficacité Coût élevé, temps de réalisation CONTROLE Pas bon pour les sous-groupes 12
Essai clinique randomisé controlé Résultats fiables Contrôle de variables de confusion Requiert participation/ équilibre doit être réalisé Pas idéal en terme d’efficacité Coût élevé, temps de réalisation CONTROLE Pas bon pour les sous-groupes 12
 Reggiori A et al. Randomized study of antibiotic prophylaxis for general and gynaecological surgery from a single centre in rural Africa. British Journal of Surgery, 1996, 83: 356– 359 Résumé (format HTML) Lien vers le texte intégral Peut être commandé en ligne : http: //www. bjs. co. uk 13
Reggiori A et al. Randomized study of antibiotic prophylaxis for general and gynaecological surgery from a single centre in rural Africa. British Journal of Surgery, 1996, 83: 356– 359 Résumé (format HTML) Lien vers le texte intégral Peut être commandé en ligne : http: //www. bjs. co. uk 13
 Contexte Plaies post-opératoires et infections profondes : une préoccupation majeure dans les pays à faibles revenus ■ En Afrique subsaharienne, peu d’études sur les infections postopératoires, mais des taux de 40 à 70% ont été observés Résistance aux antimicrobiens : un problème croissant ■ La pénicilline est l’antibiotique le plus utilisé dans les structures de soins en première ligne d’Afrique 14
Contexte Plaies post-opératoires et infections profondes : une préoccupation majeure dans les pays à faibles revenus ■ En Afrique subsaharienne, peu d’études sur les infections postopératoires, mais des taux de 40 à 70% ont été observés Résistance aux antimicrobiens : un problème croissant ■ La pénicilline est l’antibiotique le plus utilisé dans les structures de soins en première ligne d’Afrique 14
 Contexte Une prophylaxie antimicrobienne de courte durée à dose unique s’est révélée efficace dans la réduction de l’incidence des infections liées aux plaies post-opératoires ■ Cependant, toutes les études à ce sujet ont été menées dans les pays occidentaux ■ Ampicilline : faible coût, large spectre, demi-vie suffisante et efficace sur les plaies profondes ■ Métronidazole : activité anaérobique, longue demi-vie ■ La résistance aux deux antibiotiques est rare dans les régions rurales d’Afrique 15
Contexte Une prophylaxie antimicrobienne de courte durée à dose unique s’est révélée efficace dans la réduction de l’incidence des infections liées aux plaies post-opératoires ■ Cependant, toutes les études à ce sujet ont été menées dans les pays occidentaux ■ Ampicilline : faible coût, large spectre, demi-vie suffisante et efficace sur les plaies profondes ■ Métronidazole : activité anaérobique, longue demi-vie ■ La résistance aux deux antibiotiques est rare dans les régions rurales d’Afrique 15
 Méthodes : étude & réalisation des objectifs Modèle : Essai clinique randomisé Objectifs : ■Comparer l’efficacité clinique d’un traitement classique post-opératoire à la pénicilline avec une prophylaxie à dose unique d’ampicilline pour la réparation des hernies et la grossesse extra-utérine ■Comparer l’efficacité clinique d’un traitement classique post-opératoire à la pénicilline avec une prophylaxie à dose unique d’ampicillinemétronidazole pour une hystérectomie et une césarienne ■Mesurer l’impact des différents traitements antimicrobiens sur des facteurs tels que la durée du séjour post-opératoire et le coût des soins 16
Méthodes : étude & réalisation des objectifs Modèle : Essai clinique randomisé Objectifs : ■Comparer l’efficacité clinique d’un traitement classique post-opératoire à la pénicilline avec une prophylaxie à dose unique d’ampicilline pour la réparation des hernies et la grossesse extra-utérine ■Comparer l’efficacité clinique d’un traitement classique post-opératoire à la pénicilline avec une prophylaxie à dose unique d’ampicillinemétronidazole pour une hystérectomie et une césarienne ■Mesurer l’impact des différents traitements antimicrobiens sur des facteurs tels que la durée du séjour post-opératoire et le coût des soins 16
 Méthodes : étude de population et contexte Contexte : Hôpital Hoima = institution gouvernementale de 150 lits dans une région rurale en Ouganda, parrainée par l’International Service Volunteers Association ■ 800 interventions chirurgicales majeures chaque année, dont 35% en situation d’urgence ■ Personnel de soins composé de 6 ougandais et de 2 chirurgiens italiens ■ Aucune installation microbiologique disponible localement Population : ■ 850 patients âgés de plus de 18 ans, admis à l’hôpital Hoima de 1991 à 1993, opérés au moyen d’une chirurgie élective ou urgente 17
Méthodes : étude de population et contexte Contexte : Hôpital Hoima = institution gouvernementale de 150 lits dans une région rurale en Ouganda, parrainée par l’International Service Volunteers Association ■ 800 interventions chirurgicales majeures chaque année, dont 35% en situation d’urgence ■ Personnel de soins composé de 6 ougandais et de 2 chirurgiens italiens ■ Aucune installation microbiologique disponible localement Population : ■ 850 patients âgés de plus de 18 ans, admis à l’hôpital Hoima de 1991 à 1993, opérés au moyen d’une chirurgie élective ou urgente 17
 Méthodes : recueil des données Les patients sont divisés en 2 catégories distinctes selon le type de chirurgies : ■ Catégorie de 1 - 479 patients : 229 réparations des hernies et 250 interventions chirurgicales pour les cas de grossesse ectopique ■ Catégorie de 2 - 371 patients : 177 hystérectomies abdominales et 194 césariennes Les patients sont ensuite répartis de manière aléatoire dans l’un des deux traitements sélectionnés 18
Méthodes : recueil des données Les patients sont divisés en 2 catégories distinctes selon le type de chirurgies : ■ Catégorie de 1 - 479 patients : 229 réparations des hernies et 250 interventions chirurgicales pour les cas de grossesse ectopique ■ Catégorie de 2 - 371 patients : 177 hystérectomies abdominales et 194 césariennes Les patients sont ensuite répartis de manière aléatoire dans l’un des deux traitements sélectionnés 18
 Méthodes : recueil des données (suite) Groupe 1 : ■ Dose unique de 2 g d’ampicilline par voie intraveineuse pour l’induction de l’anesthésie, vs ■ Traitement post-opératoire standard à la pénicilline-procaïne fortifié par voie intramusculaire : 1 -2 mégaunités chaque jour pendant 7 jours Groupe 2 : ■ 192 randomisés pour recevoir une dose unique de 3 g d’ampicilline par voie intraveineuse plus 500 mg de métronidazole pour l’induction de l’anesthésie ■ Benzylpénicilline : 1 mégaunité par voie intraveineuse toutes les 6 heures pendant une journée, suivi d’un traitement fortifié de 1 -2 mégaunités de pénicilline-procaïne pris quotidiennement pendant 6 jours 19
Méthodes : recueil des données (suite) Groupe 1 : ■ Dose unique de 2 g d’ampicilline par voie intraveineuse pour l’induction de l’anesthésie, vs ■ Traitement post-opératoire standard à la pénicilline-procaïne fortifié par voie intramusculaire : 1 -2 mégaunités chaque jour pendant 7 jours Groupe 2 : ■ 192 randomisés pour recevoir une dose unique de 3 g d’ampicilline par voie intraveineuse plus 500 mg de métronidazole pour l’induction de l’anesthésie ■ Benzylpénicilline : 1 mégaunité par voie intraveineuse toutes les 6 heures pendant une journée, suivi d’un traitement fortifié de 1 -2 mégaunités de pénicilline-procaïne pris quotidiennement pendant 6 jours 19
 Méthodes : recueil des données (suite) Après l’opération, chaque patient est suivi quotidiennement par 2 superviseurs informés du type de prophylaxie utilisée En outre, le suivi a été réalisé 2 semaines après la sortie Classification des infections liées aux plaies : ■ Catégorie 1 : infection superficielle ■ Catégorie 2 : infection profonde ■ Catégorie 3 : infection généralisée de la plaie Péritonite = signes cliniques et symptômes évidents Durée de séjour et résultats post-opératoires enregistrés 20
Méthodes : recueil des données (suite) Après l’opération, chaque patient est suivi quotidiennement par 2 superviseurs informés du type de prophylaxie utilisée En outre, le suivi a été réalisé 2 semaines après la sortie Classification des infections liées aux plaies : ■ Catégorie 1 : infection superficielle ■ Catégorie 2 : infection profonde ■ Catégorie 3 : infection généralisée de la plaie Péritonite = signes cliniques et symptômes évidents Durée de séjour et résultats post-opératoires enregistrés 20
 Résultats : principaux points • Le traitement à l’ampicilline réduit significativement l’incidence d’infection post-opératoire par rapport à un traitement classique à la pénicilline : § De 7. 5 à 0% après réparation des hernies § De 10. 7 à 2. 4% après chirurgie pour une grossesse extra-utérine § De 20 à 3. 4% après hystérectomie § De 38. 2 à 15. 2% après césarienne 21
Résultats : principaux points • Le traitement à l’ampicilline réduit significativement l’incidence d’infection post-opératoire par rapport à un traitement classique à la pénicilline : § De 7. 5 à 0% après réparation des hernies § De 10. 7 à 2. 4% après chirurgie pour une grossesse extra-utérine § De 20 à 3. 4% après hystérectomie § De 38. 2 à 15. 2% après césarienne 21
 Résultats : principaux points (suite) • Le traitement à l’ampicilline a entraîné : § Une baisse de la durée du séjour à l’hôpital § Une baisse du taux de mortalité post-opératoire § Une baisse de complications post-opératoires, chez les patients ayant subi une chirurgie invasive (hystérectomie et césarienne) 22
Résultats : principaux points (suite) • Le traitement à l’ampicilline a entraîné : § Une baisse de la durée du séjour à l’hôpital § Une baisse du taux de mortalité post-opératoire § Une baisse de complications post-opératoires, chez les patients ayant subi une chirurgie invasive (hystérectomie et césarienne) 22
 Résultats : analyse des coûts • Le coût moyen pour une journée d’admission à l’hôpital Hoima en 1992 était de 3 dollars US, y compris les coûts relatifs au personnel, médicaments, fournitures et services d’utilité publique • Réduction des coûts avec les nouveaux traitements § Un schéma ampicilline-métronidazole a coûté moins cher qu’un traitement complet à la pénicilline § La durée du séjour post-opératoire a été plus courte pour les deux groupes de patients ayant reçu une prophylaxie à l’ampicilline 23
Résultats : analyse des coûts • Le coût moyen pour une journée d’admission à l’hôpital Hoima en 1992 était de 3 dollars US, y compris les coûts relatifs au personnel, médicaments, fournitures et services d’utilité publique • Réduction des coûts avec les nouveaux traitements § Un schéma ampicilline-métronidazole a coûté moins cher qu’un traitement complet à la pénicilline § La durée du séjour post-opératoire a été plus courte pour les deux groupes de patients ayant reçu une prophylaxie à l’ampicilline 23
 Conclusion Les taux d’infection post-opératoire dans les pays à faibles revenus sont souvent sous-estimés et non documentés Les taux élevés d’infection post-opératoire peuvent être considérablement réduits, même dans un contexte de ressources limitées ■La prophylaxie antibiotique à l’ampicilline est efficace pour réduire le taux de morbidité post-opératoire dans le cas d’une chirurgie générale, ou d’une opération gynécologique ■Une prophylaxie à dose unique d’ampicilline, mais rarement utilisée dans les pays en voie de développement, est plus rentable qu’un traitement classique à la pénicilline 24
Conclusion Les taux d’infection post-opératoire dans les pays à faibles revenus sont souvent sous-estimés et non documentés Les taux élevés d’infection post-opératoire peuvent être considérablement réduits, même dans un contexte de ressources limitées ■La prophylaxie antibiotique à l’ampicilline est efficace pour réduire le taux de morbidité post-opératoire dans le cas d’une chirurgie générale, ou d’une opération gynécologique ■Une prophylaxie à dose unique d’ampicilline, mais rarement utilisée dans les pays en voie de développement, est plus rentable qu’un traitement classique à la pénicilline 24
 En pratique Durée de l’étude = 3 ans et demi Coût ■ Principalement réalisé dans le cadre du budget régulier de l’hôpital ■ 500 dollars US dépensés en médicaments supplémentaires et primes aux patients Compétences utilisées ■ Expertise clinique du personnel de l’hôpital ■ Un expert en statistiques au sein de l’équipe Approbation éthique ■ Etude approuvée par les autorités hospitalières 25
En pratique Durée de l’étude = 3 ans et demi Coût ■ Principalement réalisé dans le cadre du budget régulier de l’hôpital ■ 500 dollars US dépensés en médicaments supplémentaires et primes aux patients Compétences utilisées ■ Expertise clinique du personnel de l’hôpital ■ Un expert en statistiques au sein de l’équipe Approbation éthique ■ Etude approuvée par les autorités hospitalières 25
 Réflexion de l’auteur : analyse et conseils • L’étude est réalisable dans d’autres pays à faibles revenus « Elle est réalisable partout dans le monde car très simple, et le but est de toujours simplifier les soins aux patients. Aucune technologie ou matériel sophistiqué n’a été nécessaire. » 26
Réflexion de l’auteur : analyse et conseils • L’étude est réalisable dans d’autres pays à faibles revenus « Elle est réalisable partout dans le monde car très simple, et le but est de toujours simplifier les soins aux patients. Aucune technologie ou matériel sophistiqué n’a été nécessaire. » 26
 Nielsen PE, Goldman MB, Mann S, et al. Effects of teamwork training on adverse outcomes and process of care in labor and delivery: a randomized controlled trial. Obstet Gynecol, 2007: 109: 48 -55 Link to Abstract (HTML) Link to Full Text (PDF) 27
Nielsen PE, Goldman MB, Mann S, et al. Effects of teamwork training on adverse outcomes and process of care in labor and delivery: a randomized controlled trial. Obstet Gynecol, 2007: 109: 48 -55 Link to Abstract (HTML) Link to Full Text (PDF) 27
 Méthodes: devis de l’étude Type: Essai controlé randomisé (en grappes) ■ L’intervention était une programme standard de formation sur le travail en équipe, mettant l’accent sur la communication et la structutre de l’équipe. Objectif: ■ Evaluer l’effet de la formation sur le travail en équipe par rapport à la survenue d’évènements indésirables et au processus de soins lors d’accouchements. 28
Méthodes: devis de l’étude Type: Essai controlé randomisé (en grappes) ■ L’intervention était une programme standard de formation sur le travail en équipe, mettant l’accent sur la communication et la structutre de l’équipe. Objectif: ■ Evaluer l’effet de la formation sur le travail en équipe par rapport à la survenue d’évènements indésirables et au processus de soins lors d’accouchements. 28
 Méthodes: Population de l’étude Lieu: ■ Maternités de 15 Hôpitaux Etats Unis ■ 1 307 personnels de salles d’accouchements formés Population: ■ Toutes les femmes avec grossesses de 20– 43 semaines de gestation, du 31 Décembre 2002 au 31 Mars 2004 ■ 28, 536 accouchements analysés dans les hôpitaux où il y a eu l’intervention La collection des données était faite pour 94. 4% des accouchements dans les hôpitaux références (contrôles) et 95. 9% des accouchements 29
Méthodes: Population de l’étude Lieu: ■ Maternités de 15 Hôpitaux Etats Unis ■ 1 307 personnels de salles d’accouchements formés Population: ■ Toutes les femmes avec grossesses de 20– 43 semaines de gestation, du 31 Décembre 2002 au 31 Mars 2004 ■ 28, 536 accouchements analysés dans les hôpitaux où il y a eu l’intervention La collection des données était faite pour 94. 4% des accouchements dans les hôpitaux références (contrôles) et 95. 9% des accouchements 29
 Méthodes: Modalité de recrutement Schéma masqué de randomisation au niveau de l’hôpital ■ Sept hôpitaux ont reçu le programme de formation sur le travail en équipe et huit hôpitaux référence (pas d’intervention) ■ Constitution des deux groupes d’études comparables par rapport au type d’hôpital et au niveau financement L’essai n’était pas à l’aveugle, avec personnel informé sur leur groupe (recevant l’intervention ou non) 30
Méthodes: Modalité de recrutement Schéma masqué de randomisation au niveau de l’hôpital ■ Sept hôpitaux ont reçu le programme de formation sur le travail en équipe et huit hôpitaux référence (pas d’intervention) ■ Constitution des deux groupes d’études comparables par rapport au type d’hôpital et au niveau financement L’essai n’était pas à l’aveugle, avec personnel informé sur leur groupe (recevant l’intervention ou non) 30
 Méthodes Staff clinique des 7 hôpitaux choisis pour intervention a suivi une session de formation ■ Coordination du cours basée sur la gestion des ressources et un cursus de formation utilisé aux départements des urgences et des soins obstétriques Retour du personnel formé à leurs hôpitaux pour conduire des sessions de formation sur place pour obstétrique, anesthésie et infirmiers. ■ Chaque unité était structurée en équipes centrale et de coordination Produit: Equipe expérimentée multidisciplinaire de médecins et infirmiers formés pour répondre de façon coordonnée aux urgences obstétricales 31
Méthodes Staff clinique des 7 hôpitaux choisis pour intervention a suivi une session de formation ■ Coordination du cours basée sur la gestion des ressources et un cursus de formation utilisé aux départements des urgences et des soins obstétriques Retour du personnel formé à leurs hôpitaux pour conduire des sessions de formation sur place pour obstétrique, anesthésie et infirmiers. ■ Chaque unité était structurée en équipes centrale et de coordination Produit: Equipe expérimentée multidisciplinaire de médecins et infirmiers formés pour répondre de façon coordonnée aux urgences obstétricales 31
 Méthodes: Collecte des données Données collectées sur deux périodes: ■ Initiale: deux mois avant la formation de l’équipe de travail ■ Après implémentation: 5 mois après adoption du cursus de formation par l’équipe Tout le staff de formation: après la collection initiale des données Données collectées au cours et immédiatement après l’accouchement sous la supervision centrale d’un coordinateur de données. 32
Méthodes: Collecte des données Données collectées sur deux périodes: ■ Initiale: deux mois avant la formation de l’équipe de travail ■ Après implémentation: 5 mois après adoption du cursus de formation par l’équipe Tout le staff de formation: après la collection initiale des données Données collectées au cours et immédiatement après l’accouchement sous la supervision centrale d’un coordinateur de données. 32
 Méthodes: Mesure du résultat Index de mesure de résultat (Adverse Outcome Index) developpé pour capturer la propportion de tous les accouchements avec au moins un résultat indésirable ■ Défini comme étant le nombre de patients avec un ou plus résultat indésirable divisé par le nombre total d’accouchements 33
Méthodes: Mesure du résultat Index de mesure de résultat (Adverse Outcome Index) developpé pour capturer la propportion de tous les accouchements avec au moins un résultat indésirable ■ Défini comme étant le nombre de patients avec un ou plus résultat indésirable divisé par le nombre total d’accouchements 33
 Principaux résultats Pas de différences dans les caractéristiques générales entre les groupes Prévalence moyenne de l’index (Adverse Outcome Index) comparable dans les groupes d’intervention et témoin ■ Phase initiale (9. 4% vs 9. 0%) ET ■ Après implementation de la formation de l’équipe (7. 2% vs 8. 3%) Une mesure du processus, temps entre la décision de réaliser une césarienne immédiatement et l’incision from the decision to perform an immediate cesarean delivery to the incision, meilleur après formation de l’équipe (33. 3 minutes vs 21. 2 minutes) 34
Principaux résultats Pas de différences dans les caractéristiques générales entre les groupes Prévalence moyenne de l’index (Adverse Outcome Index) comparable dans les groupes d’intervention et témoin ■ Phase initiale (9. 4% vs 9. 0%) ET ■ Après implementation de la formation de l’équipe (7. 2% vs 8. 3%) Une mesure du processus, temps entre la décision de réaliser une césarienne immédiatement et l’incision from the decision to perform an immediate cesarean delivery to the incision, meilleur après formation de l’équipe (33. 3 minutes vs 21. 2 minutes) 34
 Pronovost P, et. al. An Intervention to Decrease Catheter-Related Bloodstream Infections in the ICU. The New England Journal of Medicine, 2006, 355: 2725 -32 Link to Abstract (HTML) Link to Full Text (PDF) 35
Pronovost P, et. al. An Intervention to Decrease Catheter-Related Bloodstream Infections in the ICU. The New England Journal of Medicine, 2006, 355: 2725 -32 Link to Abstract (HTML) Link to Full Text (PDF) 35
 Introduction: Pertinence de l’étude Septicémies liées aux Catheters(CRBSI) dans les unités de soins intensifs (ICU) sont fréquentes, coûteuses et léthales, ■ 80 000 cas de CRBSI, 28 000 décès aux Etats Unis ■ $2. 3 billions coût total annuel annually Interventions pour diminuer le taux de ces infections associées aux soins sont nécessaires ■ L’équipe a développé / implémenté un programme qui a réduit de manière importante ces infections (CRBSI) ■ Pourrait on étendre ce programme pour atteindre ces résultats dans l’état du Michigan ? 36
Introduction: Pertinence de l’étude Septicémies liées aux Catheters(CRBSI) dans les unités de soins intensifs (ICU) sont fréquentes, coûteuses et léthales, ■ 80 000 cas de CRBSI, 28 000 décès aux Etats Unis ■ $2. 3 billions coût total annuel annually Interventions pour diminuer le taux de ces infections associées aux soins sont nécessaires ■ L’équipe a développé / implémenté un programme qui a réduit de manière importante ces infections (CRBSI) ■ Pourrait on étendre ce programme pour atteindre ces résultats dans l’état du Michigan ? 36
 Méthodes: Objectifs de l’étude Devis : Etude prospective ■ Une intervention fondée sur l’évidence (An evidence-based intervention) utilisée pour réduire l’ incidence des septicémies (CRBSI) ■ Compare le taux d’infection avant au cours et 18 mois après implémentation de l’intervention Hypothèse de l’étude: ■ Le taux de septicémies serait réduit au cours des premiers trois mois après implémentation de l’intervention de l’étude par comparaison à l’état initial Population de l’étude = Tous les hôpitaux du Michigan, USA avec USI pour adultes ■ 108 USI dans 67 hôpitaux representant 85% des lits pour soins intensifs 37
Méthodes: Objectifs de l’étude Devis : Etude prospective ■ Une intervention fondée sur l’évidence (An evidence-based intervention) utilisée pour réduire l’ incidence des septicémies (CRBSI) ■ Compare le taux d’infection avant au cours et 18 mois après implémentation de l’intervention Hypothèse de l’étude: ■ Le taux de septicémies serait réduit au cours des premiers trois mois après implémentation de l’intervention de l’étude par comparaison à l’état initial Population de l’étude = Tous les hôpitaux du Michigan, USA avec USI pour adultes ■ 108 USI dans 67 hôpitaux representant 85% des lits pour soins intensifs 37
 Méthodes: Intervention L’intervention a ciblé l’utilisation par les cliniciens de cinq procédures fondées sur l’évidence (evidence-based) identifiées comme ayant le plus grand effet sur le taux d’infections CRBSI avec le moins d’obstacles pour leur implementation Checklist ■ Lavage des mains ■ Barrières complètes et précautions au cours de l’insertion du CT ■ Lavage de la peau avec la chlorhexidine ■ Eviter quand possible la voie fémorale ■ Enlever les catheters non nécessaires 38
Méthodes: Intervention L’intervention a ciblé l’utilisation par les cliniciens de cinq procédures fondées sur l’évidence (evidence-based) identifiées comme ayant le plus grand effet sur le taux d’infections CRBSI avec le moins d’obstacles pour leur implementation Checklist ■ Lavage des mains ■ Barrières complètes et précautions au cours de l’insertion du CT ■ Lavage de la peau avec la chlorhexidine ■ Eviter quand possible la voie fémorale ■ Enlever les catheters non nécessaires 38
 USI ont aussi introduit l’utilisation de : ■ Fiches d’objectifs de soins quotidiens pour améliorer la communication entre les cliniciens dans l’unité de soins ■ Une intervention pour réduire l’incidence des pneumonies secondaires à la ventilation mécanique ■ Une programme global pour améliorer la culture de la sécurité des soins 39
USI ont aussi introduit l’utilisation de : ■ Fiches d’objectifs de soins quotidiens pour améliorer la communication entre les cliniciens dans l’unité de soins ■ Une intervention pour réduire l’incidence des pneumonies secondaires à la ventilation mécanique ■ Une programme global pour améliorer la culture de la sécurité des soins 39
 Mise en oeuvre (I) Comprehensive Unit Based Safety Program (CUSP) Programme global d’amélioration de la sécurité dans les unités de soins 1. Evaluation de la culture de sécurité 2. Formation à la sécurité 3. Les obstacles à la sécurité des soins relevés par le personnel 40
Mise en oeuvre (I) Comprehensive Unit Based Safety Program (CUSP) Programme global d’amélioration de la sécurité dans les unités de soins 1. Evaluation de la culture de sécurité 2. Formation à la sécurité 3. Les obstacles à la sécurité des soins relevés par le personnel 40
 Mise en oeuvre (Suite 1) Comprehensive Unit Based Safety Program (CUSP) Programme global d’amélioration de la sécurité dans les unités de soins 4. Partenariat privilégié 5. Tirer les enseignements des erreurs de sécurité/ Développer des outils d’amélioration 6. Réévaluer la culture de sécurité 41
Mise en oeuvre (Suite 1) Comprehensive Unit Based Safety Program (CUSP) Programme global d’amélioration de la sécurité dans les unités de soins 4. Partenariat privilégié 5. Tirer les enseignements des erreurs de sécurité/ Développer des outils d’amélioration 6. Réévaluer la culture de sécurité 41
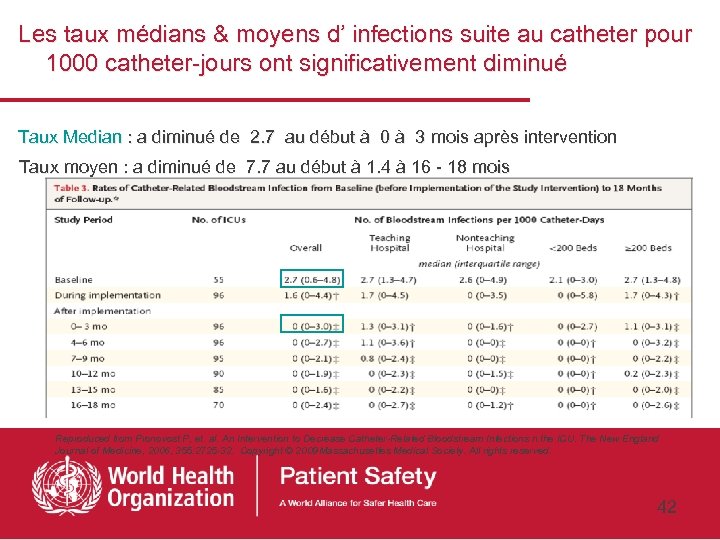 Les taux médians & moyens d’ infections suite au catheter pour 1000 catheter-jours ont significativement diminué Taux Median : a diminué de 2. 7 au début à 0 à 3 mois après intervention Taux moyen : a diminué de 7. 7 au début à 1. 4 à 16 - 18 mois Reproduced from Pronovost P, et. al. An Intervention to Decrease Catheter-Related Bloodstream Infections n the ICU. The New England Journal of Medicine, 2006, 355: 2725 -32. Copyright © 2009 Massachusettes Medical Society. All rights reserved. 42
Les taux médians & moyens d’ infections suite au catheter pour 1000 catheter-jours ont significativement diminué Taux Median : a diminué de 2. 7 au début à 0 à 3 mois après intervention Taux moyen : a diminué de 7. 7 au début à 1. 4 à 16 - 18 mois Reproduced from Pronovost P, et. al. An Intervention to Decrease Catheter-Related Bloodstream Infections n the ICU. The New England Journal of Medicine, 2006, 355: 2725 -32. Copyright © 2009 Massachusettes Medical Society. All rights reserved. 42
 Conclusion: principaux points Un projet à large échelle visant la réduction de l’incidence des infections suite à la pose de catheter est faisable et peut avoir des conséquences importantes pour la santé publique. L’intervention basée sur l’évidence a été à l’origine d’une réduction durable des infections (jusqu’à 66%) ■ Réduction maintainue au cours des 18 moins de l’étude 43
Conclusion: principaux points Un projet à large échelle visant la réduction de l’incidence des infections suite à la pose de catheter est faisable et peut avoir des conséquences importantes pour la santé publique. L’intervention basée sur l’évidence a été à l’origine d’une réduction durable des infections (jusqu’à 66%) ■ Réduction maintainue au cours des 18 moins de l’étude 43
 De la recherche à la pratique 1. Pour développer les tests d’intervention et d’évaluation, il est nécessaire de : Comprendre les résultats scientifiques obtenus et de les reporter sur des checklists, checklists Comprendre les obstacles à la mise en œuvre des résultats (y compris le contexte local), Développer des mesures qui permettent d’évaluer l’efficacité du plan d’amélioration de la sécurité 2. Il est également nécessaire de piloter les tests d’intervention et les outils d’évaluation dans différents hôpitaux, afin de saisir au mieux le contexte local. 44
De la recherche à la pratique 1. Pour développer les tests d’intervention et d’évaluation, il est nécessaire de : Comprendre les résultats scientifiques obtenus et de les reporter sur des checklists, checklists Comprendre les obstacles à la mise en œuvre des résultats (y compris le contexte local), Développer des mesures qui permettent d’évaluer l’efficacité du plan d’amélioration de la sécurité 2. Il est également nécessaire de piloter les tests d’intervention et les outils d’évaluation dans différents hôpitaux, afin de saisir au mieux le contexte local. 44
 En résumé : Nous avons encore beaucoup de choses à apprendre sur l’efficacité des interventions qui permettent d’améliorer la sécurité des soins ■ Pour identifier ces interventions, il est nécessaire d’avoir des études bien conçues et menées à terme Il existe diverses formes d’intervention et procédures qui peuvent améliorer la sécurité des soins ■ Une fois mises en œuvre, celles-ci devraient être évaluées 45
En résumé : Nous avons encore beaucoup de choses à apprendre sur l’efficacité des interventions qui permettent d’améliorer la sécurité des soins ■ Pour identifier ces interventions, il est nécessaire d’avoir des études bien conçues et menées à terme Il existe diverses formes d’intervention et procédures qui peuvent améliorer la sécurité des soins ■ Une fois mises en œuvre, celles-ci devraient être évaluées 45
 Références Nielsen PE, Goldman MB, Mann S, et al. Effects of teamwork training on adverse outcomes and process of care in labor and delivery: a randomized controlled trial. Obstet Gynecol, 2007, 109: 48 -55. Pronovost PJ, et. al. An Intervention to Decrease Catheter-Related Bloodstream Infections in the ICU. New England Journal of Medecine, 2006, 355: 2725 -32. Pronovost PJ, King J, Holzmueller CG, Sawyer M, Bivens S, Michael M, Haig K, Paine L, Moore D, Miller M. A web-based tool for the Comprehensive Unitbased Safety Program (CUSP). Jt Comm J Qual Patient Saf. 2006 Mar; 32(3): 119 -29. Reggiori A et al. Randomized study of antibiotic prophylaxis for general and gynaecological surgery from a single centre in rural Africa. British Journal of Surgery, 1996, 83: 356– 359. 46
Références Nielsen PE, Goldman MB, Mann S, et al. Effects of teamwork training on adverse outcomes and process of care in labor and delivery: a randomized controlled trial. Obstet Gynecol, 2007, 109: 48 -55. Pronovost PJ, et. al. An Intervention to Decrease Catheter-Related Bloodstream Infections in the ICU. New England Journal of Medecine, 2006, 355: 2725 -32. Pronovost PJ, King J, Holzmueller CG, Sawyer M, Bivens S, Michael M, Haig K, Paine L, Moore D, Miller M. A web-based tool for the Comprehensive Unitbased Safety Program (CUSP). Jt Comm J Qual Patient Saf. 2006 Mar; 32(3): 119 -29. Reggiori A et al. Randomized study of antibiotic prophylaxis for general and gynaecological surgery from a single centre in rural Africa. British Journal of Surgery, 1996, 83: 356– 359. 46
 Autres références Team. STEPPS Curriculum: www. usuhs. mil/cerps/teamstepps. html Team. STEPPS CD-ROM and DVD Multimedia Curriculum Kit from the AHRQ Publications Clearinghouse at 1 -800 -3589295 or ahrqpubs@ahrq. hhs. gov. http: //www. innovations. ahrq. gov/ www. safetyreserch. jhu. edu 47
Autres références Team. STEPPS Curriculum: www. usuhs. mil/cerps/teamstepps. html Team. STEPPS CD-ROM and DVD Multimedia Curriculum Kit from the AHRQ Publications Clearinghouse at 1 -800 -3589295 or ahrqpubs@ahrq. hhs. gov. http: //www. innovations. ahrq. gov/ www. safetyreserch. jhu. edu 47
 Réponse aux Quizz 1. Les interventions sur la sécurité des patients sont destinées : a. Aux professionnels de santé b. Aux patients c. Aux unités de soins hospitaliers d. Toutes les réponses ci-dessus 2. Laquelle des propositions suivantes est FAUSSE en matière d’essais cliniques ? a. Ils permettent d’obtenir de solides résultats pour l’efficacité des interventions b. Ils mettent toujours l’accent sur les variables des résultats cliniques obtenus c. Ils permettent de vérifier les paramètres non mesurés d. Ils ne sont pas toujours appréciés des praticiens 48
Réponse aux Quizz 1. Les interventions sur la sécurité des patients sont destinées : a. Aux professionnels de santé b. Aux patients c. Aux unités de soins hospitaliers d. Toutes les réponses ci-dessus 2. Laquelle des propositions suivantes est FAUSSE en matière d’essais cliniques ? a. Ils permettent d’obtenir de solides résultats pour l’efficacité des interventions b. Ils mettent toujours l’accent sur les variables des résultats cliniques obtenus c. Ils permettent de vérifier les paramètres non mesurés d. Ils ne sont pas toujours appréciés des praticiens 48
 Réponse aux Quizz (Suite 1) 3. Parmi les propositions suivantes, quelle est celle qui NE PEUT ETRE CONSIDEREE comme essai clinique ? a. Essai clinique randomisé contrôlé en double aveugle b. Observations transversales directes c. Essai clinique randomisé par bloc d. Essai clinique randomisé ouvert 4. Laquelle des intervenions suivantes sur la sécurité des patients pourrait être réalisée dans le cadre d’un essai clinique ? a. Un nouveau traitement antibiotique pour réduire l’infection des plaies chirurgicales b. Une formation pour l’équipe soignante c. Une checklist pour prévenir les infections associées aux cathéters veineux d. Toutes les réponses ci-dessus 49
Réponse aux Quizz (Suite 1) 3. Parmi les propositions suivantes, quelle est celle qui NE PEUT ETRE CONSIDEREE comme essai clinique ? a. Essai clinique randomisé contrôlé en double aveugle b. Observations transversales directes c. Essai clinique randomisé par bloc d. Essai clinique randomisé ouvert 4. Laquelle des intervenions suivantes sur la sécurité des patients pourrait être réalisée dans le cadre d’un essai clinique ? a. Un nouveau traitement antibiotique pour réduire l’infection des plaies chirurgicales b. Une formation pour l’équipe soignante c. Une checklist pour prévenir les infections associées aux cathéters veineux d. Toutes les réponses ci-dessus 49
 Réponse aux Quizz (Suite 1) 5. Il est plus facile de mettre en œuvre une intervention sur la sécurité des soins si vous : a. Avez l’accord des dirigeants de l’hôpital b. Expliquez que l'intervention est peu coûteuse c. Sensibilisez les professionnels de santé sur l'intervention d. a et c 50
Réponse aux Quizz (Suite 1) 5. Il est plus facile de mettre en œuvre une intervention sur la sécurité des soins si vous : a. Avez l’accord des dirigeants de l’hôpital b. Expliquez que l'intervention est peu coûteuse c. Sensibilisez les professionnels de santé sur l'intervention d. a et c 50
 Discussion Quels sont les obstacles que vous rencontrez dans vos services pour la mise en œuvre des tests d’intervention permettant d’améliorer la sécurité des patients ? 51
Discussion Quels sont les obstacles que vous rencontrez dans vos services pour la mise en œuvre des tests d’intervention permettant d’améliorer la sécurité des patients ? 51
 Questions ? 52
Questions ? 52



