ВПС московский.ppt
- Количество слайдов: 52

Ребенок с ВПС в некардиохирургическом ОРИТ: что (не) делать? Харькин А. В. , Лобачева Г. В. , Абрамян М. А. НЦ ССХ им. А. Н. Бакулева РАМН, Москва

Ежегодно в РФ* Рождается 8000 детей с ВПС n Выполняется 6000 операций по поводу ВПС n В течение 1 года жизни оперируется 28% (75% на Западе) n * Л. А. Бокерия с соавт. , 2006

Увеличение количества детей с ВПС n n n Улучшение пренатальной диагностики Прогресс анестезиологии, перфузиологии, интенсивной терапии Децентрализация кардиохирургической помощи Увеличение количества паллиативных операций на 1 году жизни при многоэтапном хирургическом лечении Увеличение количества радикальных операций на 1 году жизни Взрослые с ВПС

Дети с ВПС в ОРИТ n Новорожденные и дети с не корригированным ВПС в критическом состоянии n Дети после паллиативных операций n Дети после радикальных операций

ВПС n ВПС с избыточным легочным кровотоком (ДМЖП, общий артериальный ствол и т. д. ) n ВПС с обедненным легочным кровотоком (тетрада Фалло и т. д. ) n Дуктус-зависимые пороки периода новорожденности (транспозиция магистральных артерий, перерыв дуги/коарктация аорты и т. д. )

Несбалансированный легочный кровоток «Бледные» ВПС до операции n Сброс крови в ЛА через септальные дефекты и/или на уровне магистральных артерий (ОАП) n Легочная гиперемия n Системная гипоперфузия (почки, кишечник, мозг, сердце) n

Несбалансированный легочный кровоток n Компенсаторный механизм – постоянный спазм легочных сосудов ( «легочный замок» ) n По мере взросления – гипертрофия легочных сосудов, переход легочной гиперемии в легочную гипертензию

Несбалансированный легочный кровоток Причина декомпенсации – падение ОЛСС n Бледность n Периферический спазм n Тахикардия n Гипотензия (диастолическая) n Олигурия n Ацидоз n Элевация/депрессия ST на ЭКГ n Отек легких n

Закрытие «легочного замка» n Гипоксия n Гиперкапния n Ацидоз n Катехоламины

Интенсивная терапия легочной гиперемии n n n Ограничение жидкости (2 мл/кг/ч) Фуросемид Допамин 5 -10 мкг/кг/мин При низком сердечном выбросе, низком диастолическом АД, «коронарных» изменениях ST + адреналин (0, 05 -0, 1 мкг/кг/мин) Исключение любых вазодилататоров (в том числе, добутамина) Быстрая дигитализация (0, 03 -0, 05 мг/кг в течение 48 часов)
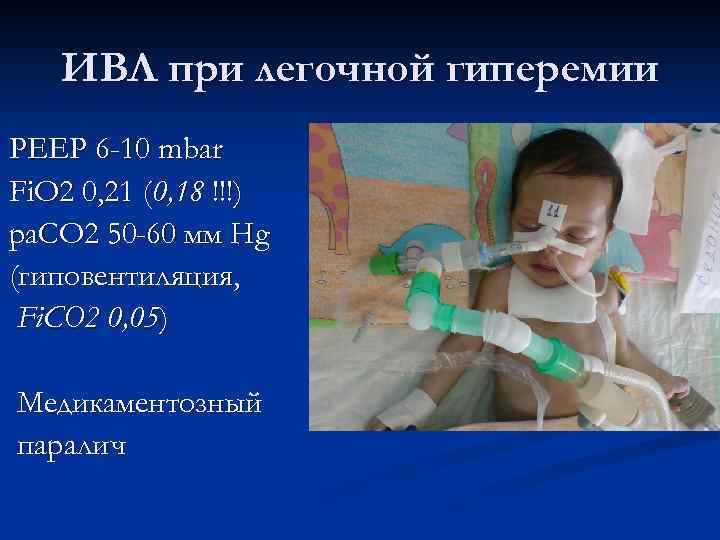
ИВЛ при легочной гиперемии РЕЕР 6 -10 mbar Fi. O 2 0, 21 (0, 18 !!!) ра. СО 2 50 -60 мм Hg (гиповентиляция, Fi. CO 2 0, 05) Медикаментозный паралич

Легочная гипертензия после радикальных операций: легочный гипертензионный криз n Развивается в послеоперационном периоде при сохранении (усилении) тонуса гладких миоцитов легочных сосудов в условиях прекращения внутрисердечного шунта через существовавшие до коррекции ВПС септальные или клапанные дефекты Потенциально обратимый характер легочной гипертензии; Технически успешная коррекция порока; n Летальность 18 -55% n n

Причины послеоперационной реактивности сосудистого русла легких у детей раннего возраста n n n Хроническое повреждение легочного эндотелия увеличенным давлением и кровотоком (потеря EDRF) Увеличение плазменной концентрации эндотелина-1 в конце ЭКК Концентрация эндотелина-1 у грудных детей выше, чем в более старшем возрасте Girard C. et al. , 1993
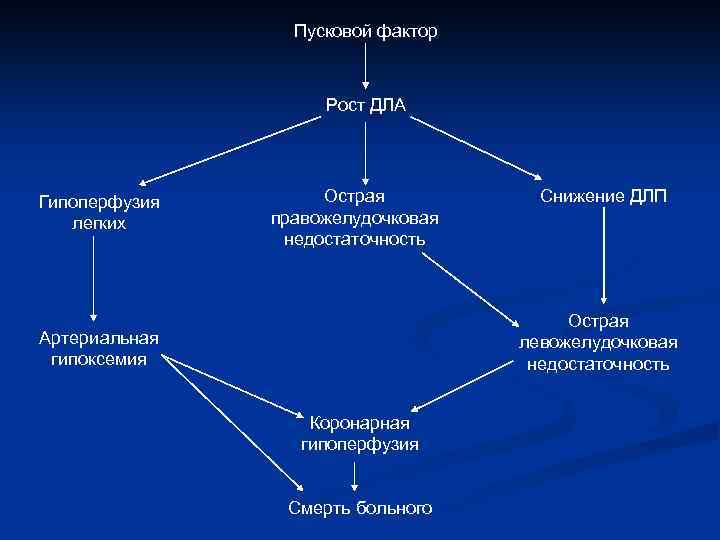
Пусковой фактор Рост ДЛА Гипоперфузия легких Острая правожелудочковая недостаточность Снижение ДЛП Острая левожелудочковая недостаточность Артериальная гипоксемия Коронарная гипоперфузия Смерть больного
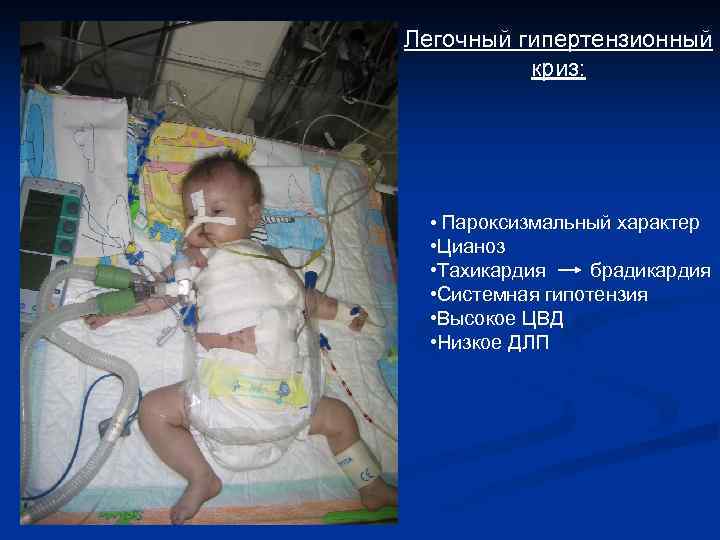
Легочный гипертензионный криз: • Пароксизмальный характер • Цианоз • Тахикардия брадикардия • Системная гипотензия • Высокое ЦВД • Низкое ДЛП

ВПС, после коррекции которых развиваются ЛГК ОАС n ТАДЛВ n ДОС ПЖ n ОО АВК n ТМА+ДМЖП n Множественные ДМЖП n

Факторы риска развития легочных гипертензионных кризов после пластики ДМЖП Возраст менее 2, 1 года n Масса тела менее 9, 85 кг n Отношение ДЛА/САД более 0, 73 до операции n Отношение ДЛА/САД более 0, 43 после коррекции порока n K. Sakamoto et al. , 1989

Причины развития легочных гипертензионных кризов Гипоксия n Гиперкапния n Ацидоз n Возбуждение, боль n Введение протамина n

Традиционная профилактика легочных гипертензионных кризов Пролонгированная ИВЛ гипероксическими газовыми смесями (Fi. O 2>0, 8) n Гипервентиляция (р. СО<30 mm Hg) n Индуцированный алкалоз (сода, ТНАМ), р. Н>7, 60, ВЕ>+3 n Инфузия фентанила, миоплегия n

Традиционная профилактика легочных гипертензионных кризов Нитраты (нитроглицерин, нитропруссид) или n Простагландины n Исключение вазопрессоров (адреналин/норадреналин/допамин/ мезатон) n Добутамин n Эуфиллин n

Профилактика легочных гипертензионных кризов n Альфа-адреноблокаторы (толазолин, гидралазин) n Низеретид (? ) n Кальциевые блокаторы (? ) n Виагра (1, 5 мг/кг/сут в 4 приема) n Ограничение применения тромбомассы
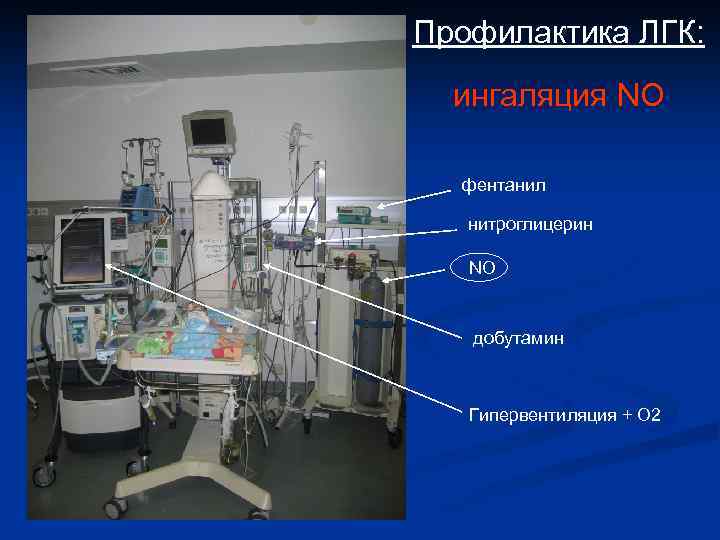
Профилактика ЛГК: ингаляция NO фентанил нитроглицерин NO добутамин Гипервентиляция + О 2

Причины развития ЛГК при санации ТБД n Гипоксия (прерывание подачи О 2, «потеря» РЕЕР) n Боль, возбуждение n Прерывание ингаляции NO
Cathy
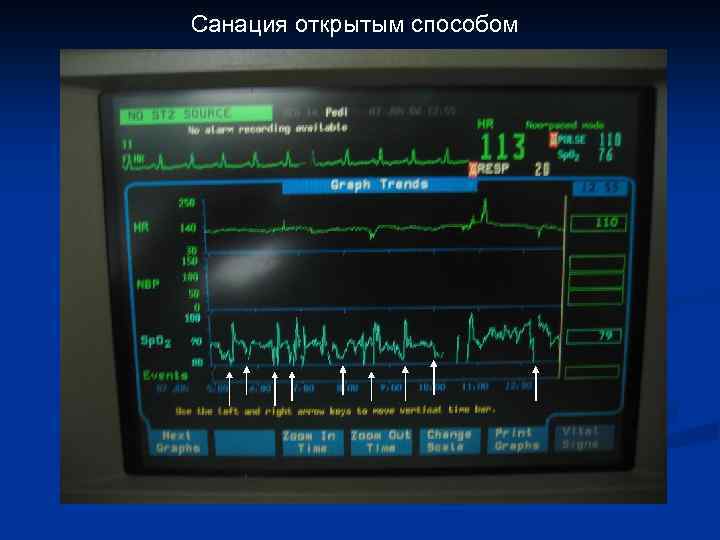
Санация открытым способом
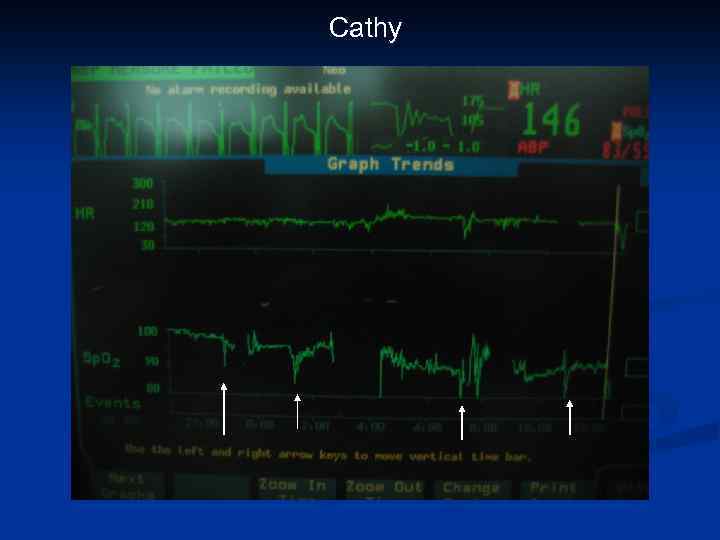
Cathy

Интенсивная терапия ЛГК n Непрямой массаж сердца Углубление анальгезии Углубление миоплегии Ручная гипервентиляция с помощью мешка «Ambu» 100% О 2 с добавлением NO Сода в/в n Исключение адреналина n n

Дуктус-зависимые ВПС периода новорожденности n Разобщенные круги кровообращения (транспозиция магистральных артерий) n Отсутствие кровотока в аорту (перерыв дуги/коарктация аорты) n Отсутствие кровотока в легочную артерию (атрезия легочной артерии)

Поддержание открытым артериального протока n Fi. O 2 0, 21 (даже при глубокой гипоксии на фоне ТМА или АЛА), в том числе, при транспортировке n Исключение НПВС n Инфузия простагландина Е 1 (0, 005 -0, 05 мкг/кг/мин)

Терапия простагландинами Вазапростан, алпростан n Титрование дозы с 0, 005 мкг/кг/мин по приросту Sa. O 2 n Диспноэ/апноэ n Ретенция жидкости (+фуросемид) n Повышение кровоточивости n

Обструкция выхода из ЛЖ Аортальный стеноз (АД снижено на всех 4 конечностях) n Коарктация/перерыв дуги аорты (гипертензия на правой руке, гипотензия на левой руке и ногах) n n АД измерять на 4 конечностях!

Обструкция выхода из ЛЖ в периоде новорожденности Системная гипоперфузия (бледность, периферический спазм, тахикардия, гипотензия, олигурия, метаболический ацидоз) n Гиперволемия малого круга кровообращения (отек легких) n

Обструкция выхода из ЛЖ в периоде новорожденности: интенсивная терапия Транспортировка в кардиохирургический стационар n ИВЛ n ПГ Е 1 (если имеется ОАП) n Допамин (5 -12 мкг/кг/мин) или адреналин (0, 03 -0, 1 мкг/кг/мин) для поддержания АД n Коррекция ацидоза n Исключение нефротоксичных антибиотиков n

Обструкция выхода из ЛЖ в периоде новорожденности: водноэлектролитный баланс Гиповолемия системная гипоперфузия n Гиперволемия отек легких n ЦВД – не информативно n Состояние периферического кровотока n Аускультация легких n

Коарктация аорты у детей старшего возраста: артериальная гипертензия Сульфат магния (кратковременно) n Пентамин (тахифилаксия) n Кальциевые блокаторы Снижение СВ!!! n β-блокаторы n Эналаприл в/в ( «Энап Р» , по 10 мкг/кг/мин) n Нитропруссид натрия n Седация при проведении ИВЛ n Контроль диуреза и ЭКГ!!! n

Коарктация аорты у детей старшего возраста: фиброэластоз миокарда n Риск фибрилляции желудочков n Исключение кетамина n К+ не менее 4, 5 ммоль/л n Лидокаин в/в при интубации трахеи (15 -50 мкг/кг/мин)

Обструкция выхода в ЛА: одышечно -цианотический приступ Спазм выводного отдела правого желудочка n Уменьшение легочного кровотока n Право-левый сброс крови через ДМЖП n Гипоксемия n Ацидоз n

Обструкция выхода в ЛА: одышечно -цианотический приступ n Цианоз n Возбуждение угнетение n Тахикардия n Исчезновение шума над ЛА n Обеднение легочного рисунка

Обструкция выхода в ЛА: одышечно -цианотический приступ Седация (кроме кетамина) n О 2 n β-блокаторы (пропранолол 0, 02 -0, 1 мкг/кг, эсмолол 500 мкг/кг) n Сода (2 -3 мл/кг) n Мезатон n Исключение любых β-миметиков!!! n ИВЛ n Наложение системно-легочного анастомоза n

Обструкция выхода в ЛА: системно -легочный анастомоз Протез между a. subclavia и легочной артерией n Этап (-ы) радикального хирургического лечения n Уменьшение гипоксемии n Развитие бассейна ЛА n Развитие ЛЖ n

Системно-легочный анастомоз: тромбоз анастомоза - клиника n Цианоз n Возбуждение угнетение n Тахикардия n Исчезновение диастолического компонента шума анастомоза n Исчезновение плеторы на рентгенограмме n ЭХО-КГ верификация

Системно-легочный анастомоз: тромбоз анастомоза - профилактика n Исключение дегидратации n Исключение диуретиков n Ограничение применения СЗП n Синтетические коллоиды n Пентоксифиллин

Системно-легочный анастомоз: гиперфункция n Гиперволемия n Большой размер протеза n Маленький ЛЖ

Системно-легочный анастомоз: гиперфункция n Отек ипсилатерального легкого (реже обоих) n Низкое диастолическое АД n Ишемические изменения ЭКГ n Низкий сердечный выброс

Системно-легочный анастомоз: гиперфункция Ограничение жидкости (50% от нормы) n Фуросемид (10 мг/кг/сут) n Допамин 5 -10 мкг/кг/мин n Адреналин (0, 03 -0, 1 мкг/кг/мин) при изменениях ST-сегмента ЭКГ и низком диастолическом АД* n Дигитализация n ИВЛ с РЕЕР 7 -10 mbar n * Чрезмерный рост АД увеличивает кровоток по шунту и отек легких!

Обедненный легочный кровоток: кавопульмональный анастомоз Сложные ВПС синего типа n Анастомоз между верхней полой веной и легочной артерией n Увеличение легочного кровотока n Уменьшение гипоксемии n Отток по ВПВ зависит от ЛСС и ДЛА n

Обедненный легочный кровоток: кавопульмональный анастомоз n ИВЛ/ВВЛ уменьшают кровоток по анастомозу n Отек мозга Минимальное MAP n Триггерные режимы n Скорейшая экстубация n

Обедненный легочный кровоток: кавопульмональный анастомоз n Тромбоз анастомоза n Отек мозга Исключение гиповолемии n Ограничение СЗП n Исключение инфузии в бассейн ВПВ (кроме вазодилататоров) n

Обедненный легочный кровоток: кавопульмональный анастомоз n Рост ДЛА n Отек мозга Исключение вазопрессоров n Добутамин n Рецидивирующие бронхоспазмы – ТЭЛА ? n Гепарин, пентоксифиллин n

Ребенок с ВПС: мониторинг ЭКГ (ST-сегмент!) n АД (в т. ч. , диастолическое) n ЦВД n Диурез n КЩС n Рентген n Клиника n ЭХО n

ЭХО-КГ ФВ – недостаточно!!! n КДО обоих желудочков n Наличие ОАП n Градиенты давления на клапанах/недостаточность n Градиенты давления на аорте и ЛА/недостаточность n

ВПС московский.ppt