868.ppt
- Количество слайдов: 42

РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ: интубация трахеи, назначение медикаментов, специальные ситуации

ИНТУБАЦИЯ ТРАХЕИ • Наличие мекония в околоплодных водах, вялый ребенок; l Необходима продлжительная ИВЛ; l Не эффективна вентиляция мешком или Тадаптером через маску; l Необходимо роводить искусственный массаж сердца; l Необходимо срочно вводить адреналин; l Специальные индикации: глубокая недоношенность, инстилляция сурфактанта, дифрагмальная грыжа;

ИНТУБАЦИЯ ТРАХЕИ Средства для интубации трахеи ar

ИНТУБАЦИЯ ТРАХЕИ

ИНТУБАЦИЯ ТРАХЕИ Размер клинка ларингоскопа: Номер 0 для недоношенных новорожденных; Номер 1 для доношенных новорожденных;
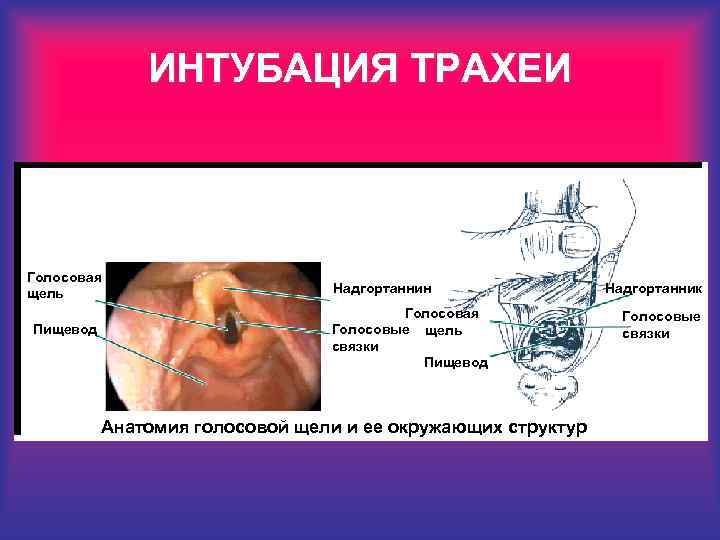
ИНТУБАЦИЯ ТРАХЕИ Голосовая щель Пищевод Надгортаннин Голосовая Голосовые щель связки Пищевод Анатомия голосовой щели и ее окружающих структур Надгортанник Голосовые связки
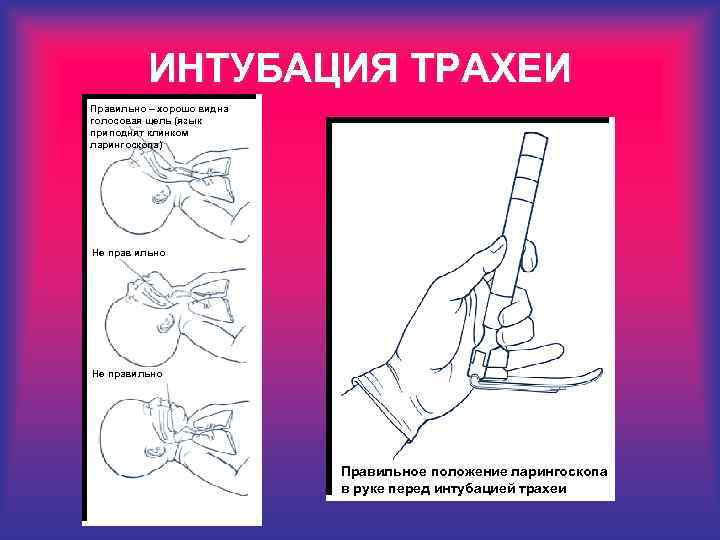
ИНТУБАЦИЯ ТРАХЕИ Правильно – хорошо видна голосовая щель (язык приподнят клинком ларингоскопа) Не прав ильно Не правильно Правильное положение ларингоскопа в руке перед интубацией трахеи

ИНТУБАЦИЯ ТРАХЕИ • Уложите ребенка в правильное положение; • Продолжайте давать дышать свободным потоком кислорода; Подготовка к интубации
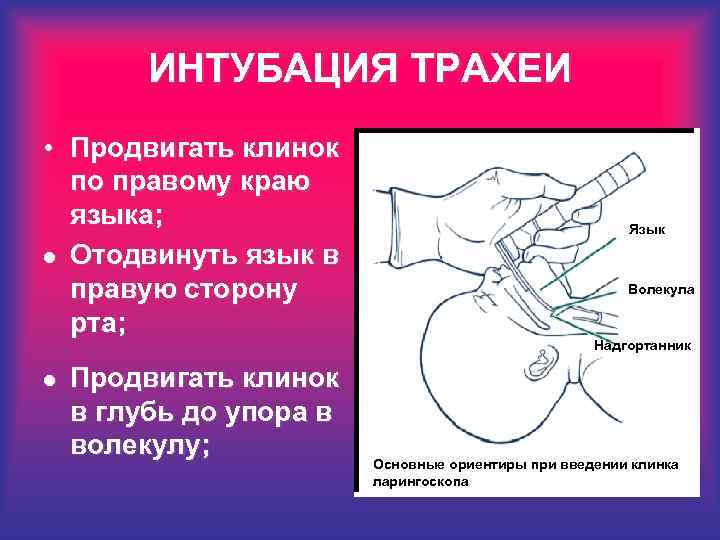
ИНТУБАЦИЯ ТРАХЕИ • Продвигать клинок по правому краю языка; l Отодвинуть язык в правую сторону рта; l Продвигать клинок в глубь до упора в волекулу; Язык Волекула Надгортанник Основные ориентиры при введении клинка ларингоскопа
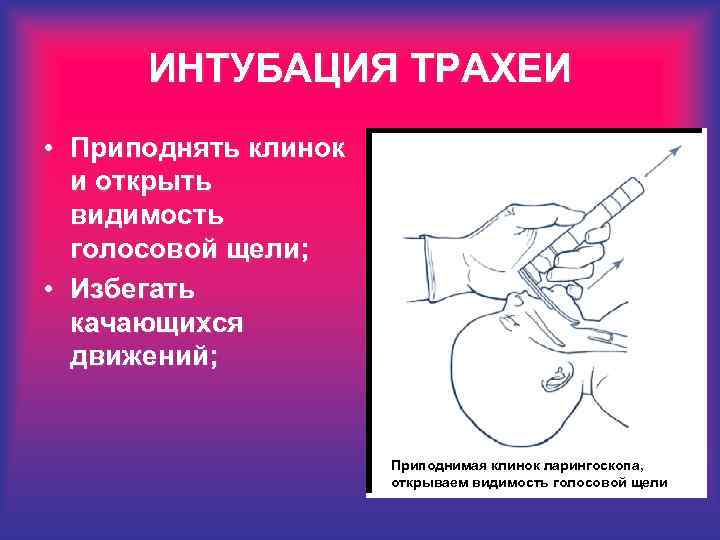
ИНТУБАЦИЯ ТРАХЕИ • Приподнять клинок и открыть видимость голосовой щели; • Избегать качающихся движений; Приподнимая клинок ларингоскопа, открываем видимость голосовой щели
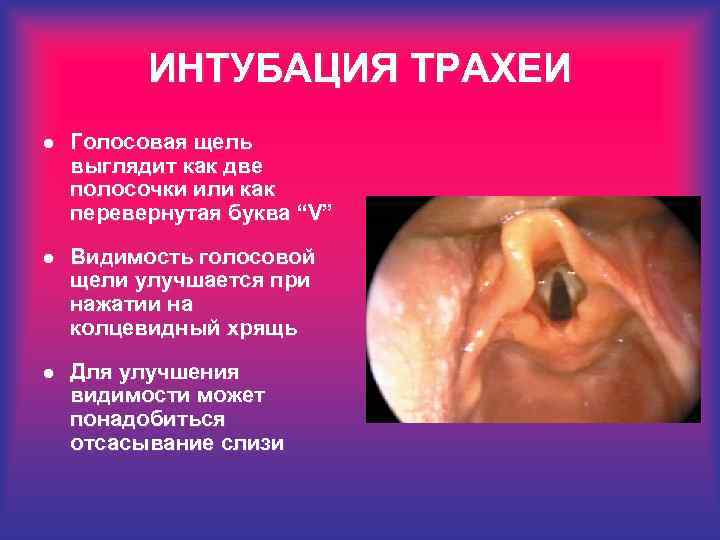
ИНТУБАЦИЯ ТРАХЕИ l Голосовая щель выглядит как две полосочки или как перевернутая буква “V” l Видимость голосовой щели улучшается при нажатии на колцевидный хрящь l Для улучшения видимости может понадобиться отсасывание слизи
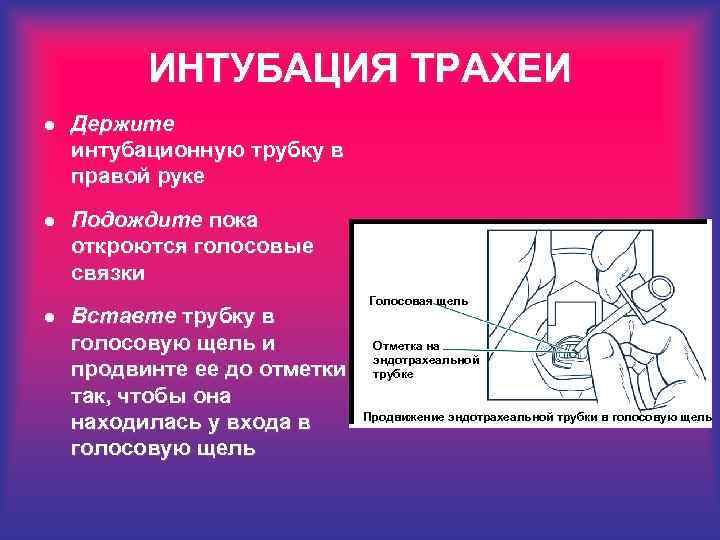
ИНТУБАЦИЯ ТРАХЕИ l Держите интубационную трубку в правой руке l Подождите пока откроются голосовые связки l Вставте трубку в голосовую щель и продвинте ее до отметки так, чтобы она находилась у входа в голосовую щель Голосовая щель Отметка на эндотрахеальной трубке Продвижение эндотрахеальной трубки в голосовую щель

ИНТУБАЦИЯ ТРАХЕИ Интубация трахеи не должна занимать более 20 секунд !!! 20 секунд При неудачной интубации дать дышать кислородом и продолжать вентиляцию легких мешком через маску

ИНТУБАЦИЯ ТРАХЕИ ИНТУБАЦИЯ ПРИ ПОМОЩИ ПАЛЬЦА • Прощупывание указательным пальцем надгортанника и открытия голосовой щели является ориентирами для введения трубки; • Метод может быть очень полезен при синдроме Pierre Robin, других анатомических аномалиях ротовой полости;

ИНТУБАЦИЯ ТРАХЕИ w Правильное положение интубационной трубки: l Во время каждого вдоха хорошие движения грудной клетки; l Дыхание одинаково выслушивается с обеих сторон; l При вентиляции не вздувается желудок; l Во время выдоха на внутренней стенке трубки образовывается пар; l Можно проследить движения нитки, представленной к концу эндотрахеальной трубки;
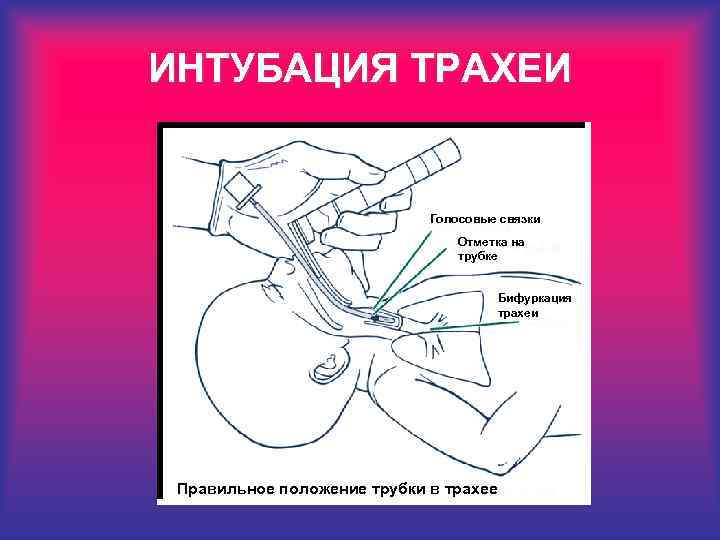
ИНТУБАЦИЯ ТРАХЕИ Голосовые связки Отметка на трубке Бифуркация трахеи Правильное положение трубки в трахее

ИНТУБАЦИЯ ТРАХЕИ Глубина введения зндотрахеальной трубки Глубина введения (см от верхней губы) = масса тела (кг) + 6 Масса тела (кг) 1* 2 3 4 Глубина введения (см от верхней губы) 7 8 9 10 * Новорожденным с массой тела менее 750 г интубационную трубку фиксировать у отметки 6 cм
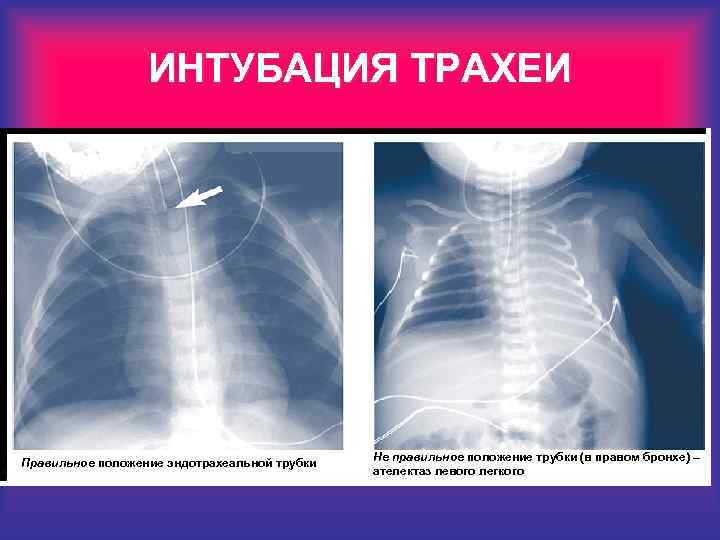
ИНТУБАЦИЯ ТРАХЕИ Правильное положение эндотрахеальной трубки Не правильное положение трубки (в правом бронхе) – ателектаз левого легкого
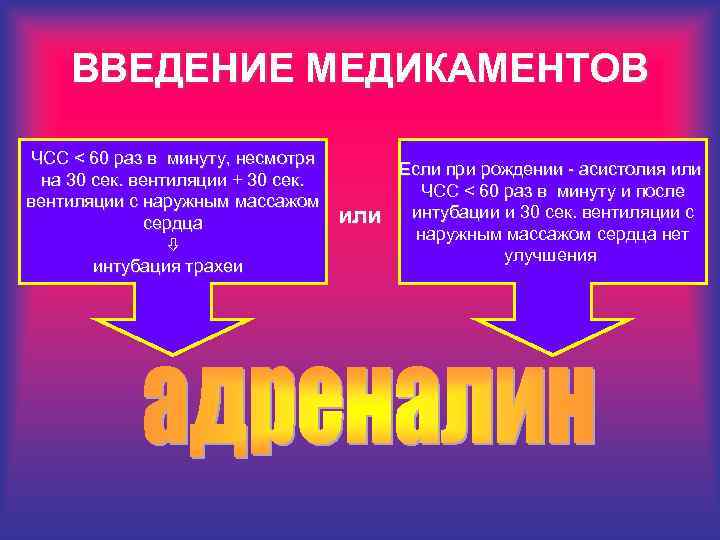
ВВЕДЕНИЕ МЕДИКАМЕНТОВ ЧСС < 60 раз в минуту, несмотря на 30 сек. вентиляции + 30 сек. вентиляции с наружным массажом сердца интубация трахеи или Если при рождении - асистолия или ЧСС < 60 раз в минуту и после интубации и 30 сек. вентиляции с наружным массажом сердца нет улучшения
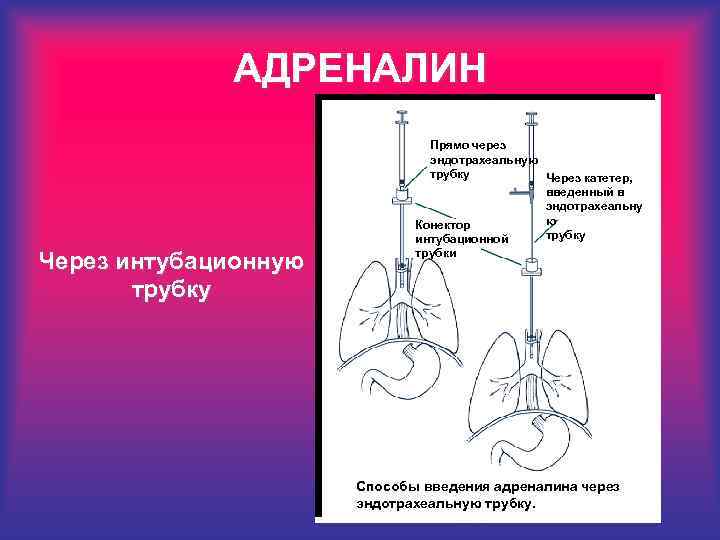
АДРЕНАЛИН Прямо через эндотрахеальную трубку Через катетер, введенный в эндотрахеальну ю Конектор трубку интубационной Через интубационную трубку трубки Способы введения адреналина через эндотрахеальную трубку.
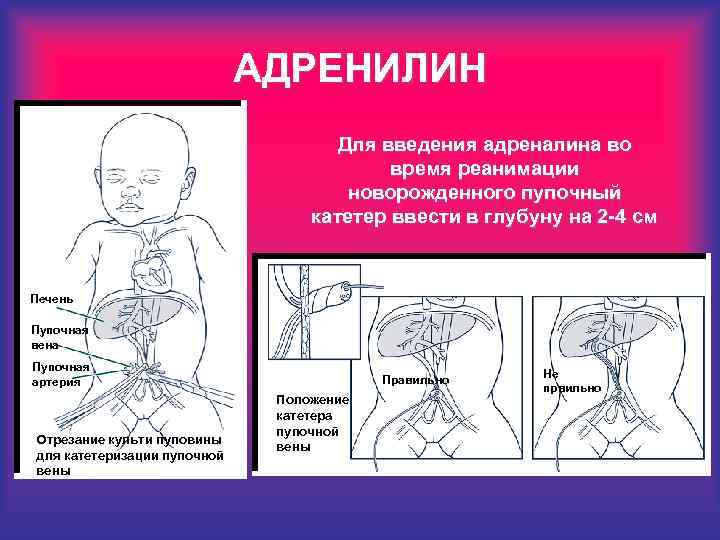
АДРЕНИЛИН Для введения адреналина во время реанимации новорожденного пупочный катетер ввести в глубуну на 2 -4 см Печень Пупочная вена Пупочная артерия Отрезание культи пуповины для катетеризации пупочной вены Правильно Положение катетера пупочной вены Не првильно

АДРЕНИЛИН • Рекомендуемая доза: 0. 1 -0. 3 мл/кг 1: 10000 раствора; • При необходимости можно дозу повторить через 3 -5 мин. ; • При неэффективности эндотрахеального введения повторную дозу можно вводить в/в; • Если нет ответа после введения адреналина, ещо раз оценить качество вентиляции, массажа сердца, стояние интубационной трубки, кочество введения адреналина; • Подумать о гиповолемии и глубоком ацидозе;

ВОССТАНОВЛЕНИЕ ОЦК • Признаки гиповолемии: – В анамнезе – кровопотеря у матери (или ребенка); – Бледность, не смотря на хорошую оксигенацию; – Слабый пульс (тахикардия или брадикардия); – Низкое системное давление и недостаточность периферического кровообращения; – Отсутствие хорошего ответа на реанимационные мероприятия;

ВОССТАНОВЛЕНИЕ ОЦК • • • Физиологический раствор; Рингер-лактат; O (I) Rh (-) кровь; Доза: 10 мл/кг; Скорость введения: за 5 -10 мин. ;

БИКАРБОНАТ НАТРИЯ • НЕ ИСПОЛЗУЕТСЯ рутинно при проведении реанимационных мероприятий; • Предпологаемый или лабораторно подтвержден глубокий метаболический ацидоз; • Можно вводить только тогда, когда обеспечена эффективная вентиляция легких(!); • Доза: 2 ммол/кг (4 мл/кг 4, 2% раствора); • Вводить медленно (!); • Ни в коем случае не вводить через эндотрахеальную трубку (!);

НАЛОКСОН • Не восстанавливается самостоятельное дыхание, хотя нормализовались сердечная деятельность и цвет кожных покровов; • В течении 4 последних часов перед рождением ребенка мать получила наркотические аналгетики; • Доза: 0, 1 мг/кг; • Лучше всего вводить эдотрахеально или внутривенно;

ПНЕВМОТОРАКС • Ухудшение состояния после изначального улучшения (особенно после ИВЛ и/или наружного массажа сердца); • Ассиметричность дыхания в обеих легких; • Смещение сердечных тонов; • Плевральная пукция во втором или третьем межреберье в проекции сосковой линии тонкой иглой типа “бабочки” и отсасывание воздуха из плевральной полости; • Ассиметричность дыхания возможно и при попадании интубационной трубки в правый основной бронх!
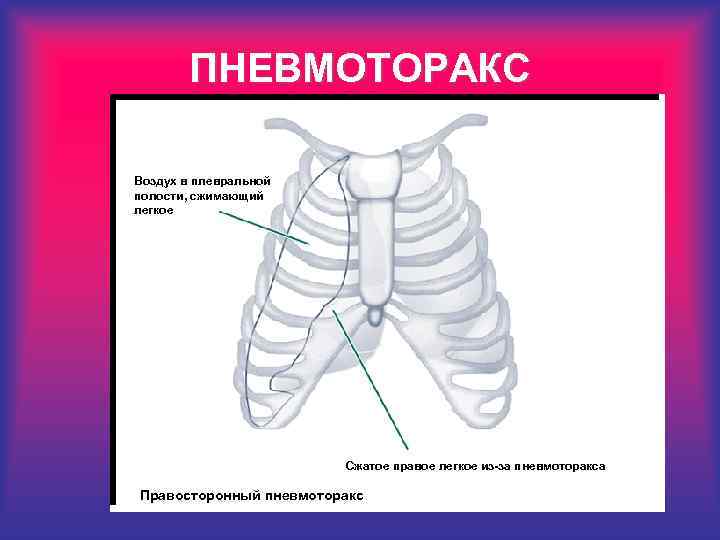
ПНЕВМОТОРАКС Воздух в плевральной полости, сжимающий легкое Сжатое правое легкое из-за пневмоторакса Правосторонный пневмоторакс

ДИАФРАГМАЛЬНАЯ ГРЫЖА • При подозрении (дыхательная недостаточность, запавший живот, ассиметричность дыхания, смещение сердечных тонов и др. ) или пренатально установленной диафрагмальной грыже: – Интубировать ребенка как можно скорее и не проводить масочную вентиляцию; – Ввести орогастральный разгрузочный зонд в желудок; Дифрагмальная грыжа

ЧОМУ МИ ДУМАЄМО, ЩО ДИТИНА «ПОТРЕБУЄ» РЕАНІМАЦІЇ? Ми вирішуємо, оцінюючи стан немовляти відразу після народження!
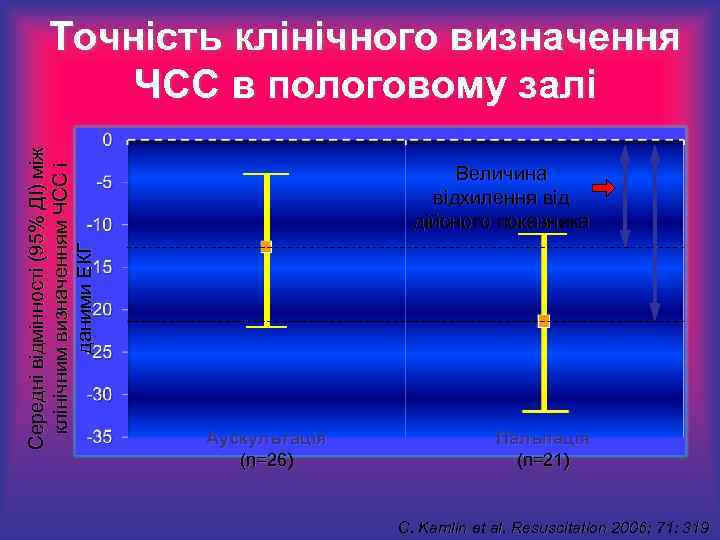
Середні відмінності (95% ДІ) між клінічним визначенням ЧСС і даними ЕКГ Точність клінічного визначення ЧСС в пологовому залі Величина відхилення від дійсного показника Аускультація (n=26) Пальпація (n=21) C. Kamlin et al. Resuscitation 2006; 71: 319
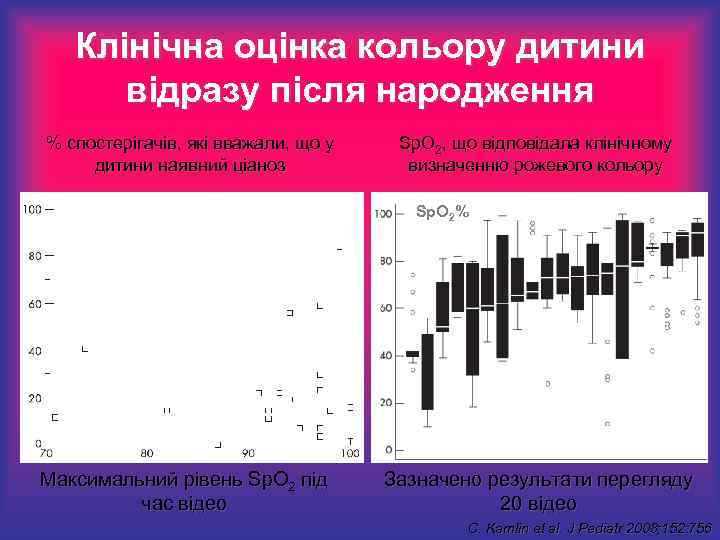
Клінічна оцінка кольору дитини відразу після народження % спостерігачів, які вважали, що у дитини наявний ціаноз Sp. O 2, що відповідала клінічному визначенню рожевого кольору Sp. O 2% Максимальний рівень Sp. O 2 під час відео Зазначено результати перегляду 20 відео C. Kamlin et al. J Pediatr 2008; 152: 756
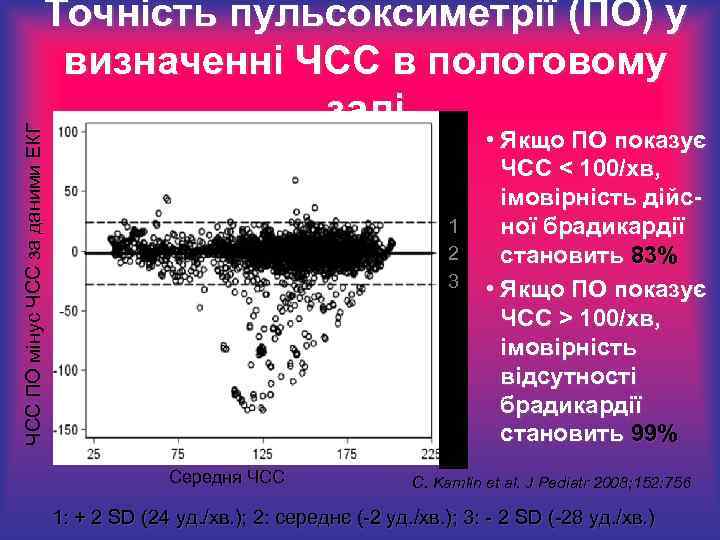
ЧСС ПО мінус ЧСС за даними ЕКГ Точність пульсоксиметрії (ПО) у визначенні ЧСС в пологовому залі 1 2 3 Середня ЧСС • Якщо ПО показує ЧСС < 100/хв, імовірність дійсної брадикардії становить 83% • Якщо ПО показує ЧСС > 100/хв, імовірність відсутності брадикардії становить 99% C. Kamlin et al. J Pediatr 2008; 152: 756 1: + 2 SD (24 уд. /хв. ); 2: середнє (-2 уд. /хв. ); 3: - 2 SD (-28 уд. /хв. )

Нові рекомендації з реанімації новонароджених - 2010 • Перехід до наступної реанімаційної процедури після початкової оцінки стану новонародженого має відбуватись за підсумками паралельної оцінки 2 життєвих ознак – ЧСС і дихання • Оксигенацію дитини слід оцінювати за даними пульсоксиметрії, оскільки візуальна оцінка кольору недостовірна! • Потребу призначати додатковий кисень і його концентрацію визначають за даними пульсоксиметрії • Рутинне відсмоктування не рекомендується! © 2010 American Heart Association, Inc. J. Wyllie et al. / Resuscitation 81 S (2010) e 260

Нові рекомендації з реанімації новонароджених - 2010 • Наявні наукові дані не доводять і не заперечу-ють потребу рутинного відсмоктування із трахеї навіть у новонароджених з дихальною депресією за наявності меконію • Початкову ШВЛ доношених новонароджених слід здійснювати повітрям, а недоношених немовлят – 30% киснем (за відсутності змішувача – також повітрям) • Назальні канюлі можна використовувати для вентиляції легень як альтернативу лицевій масці © 2010 American Heart Association, Inc. J. Wyllie et al. / Resuscitation 81 S (2010) e 260

Нові рекомендації з реанімації новонароджених - 2010 • Якщо термінальний стан новонародженого пов’язаний з серцевими проблемами, співвідношення між частотою компресій і вентиляцій може становити 15: 2 • Лікувальна гіпотермія показана доношеним і майже доношеним новонародженим з ознаками помірної або важкої ГІ енцефалопатії • У немовлят, які не потребують реанімації, не слід перетискати пуповину раніше, ніж через 1 хв після народження © 2010 American Heart Association, Inc. J. Wyllie et al. / Resuscitation 81 S (2010)

Недоношені новонароджені ILCOR: 2006 2010 • Менший початковий тиск вентиляції (20 -25 см Н 2 О) порівняно з доношеними (30 -40 см Н 2 О) • Уникати надмірних рухів грудної клітки • РЕЕР: може бути корисним за умови пролонгованої вентиляції імовірно, є корисним • СРАР: може бути корисним можливість використання визначається місцевими протоколами © 2010 American Heart Association, Inc. J. Wyllie et al. / Resuscitation 81 S (2010)

Недоношені новонароджені ILCOR: 2006 2010 • Можна використовувати мішки обох типів, а також Т-системи • Кисень: недостатньо даних уникати як гіпероксемії, так і гіпоксемії; повітря за відсутності змішувача • Моніторинг: ПО може бути корисною використовувати ПО, недостатньо даних, щоб рекомендувати вимірювання ДО • Гіпотермія: Мати на увазі використовувати пластикові покриття © 2010 American Heart Association, Inc. J. Wyllie et al. / Resuscitation 81 S (2010)

Стабілізація стану в ПЗ • Недоношені новонароджені з РДС мають проблеми з підтриманням ФЗЄЛ й аерацією альвеол • Традиційно більшість вентилюють мішком і маскою 100% киснем (класична модель асфіксії!) • Чимало інтубують для профілактичного введення сурфактанту • Неконтрольований дихальний об’єм • Пізнє перетискання пуповини може бути корисним • Уникання гіпотермії і гіпертермії є важливим European Consensus Guidelines, Neonatology 2010; 97: 402

Стабілізація стану в ПЗ – Європейські рекомендації • Перетиснути пуповину не раніше 30 -45 с після народження, тримаючи дитину нижче матері [A] • Контролювати використання кисню за допомогою змішувача. Використовувати найменшу прийнятну концентрацію. Розпочинати з 30% і змінювати залежно від даних ПО. Початкова Sp. O 2 – 40 -60%, 50 -80% – у віці 5 хв і > 85% – до 10 хв. [В] • За наявності самостійного дихання – СРАР щонайменше 5 -6 см Н 2 O (маска або канюлі) [В] European Consensus Guidelines, Neonatology 2010; 97: 402

Змішувач і пульсоксиметр тепер обов’язкове обладнання пологових приміщень!

Після народження дитини потрібно… • • • Виключити відсмоктувач Глибоко вдихнути, уважно дивитись і слухати – вони рідше народжуються мертвими, ніж ми думаємо! Накласти датчик пульсоксиметра на праве зап'ястя Пригадати нормальні показники ЧСС і Sp. O 2 «Не робити чогось аби просто зробити – бути там!» (Alan Jobe)
868.ppt