1197d0da2cde66625d559c0fda16b9f0.ppt
- Количество слайдов: 39
 Реанимация и интенсивная терапия при тяжелых формах гриппа Профессор А. Л. Потапов кафедра анестезиологии-реаниматологии и скорой медицинской помощи Медицинская академия имени С. И. Георгиевского ФГАОУ ВО «Крымский федеральный университет имени В. И. Вернадского»
Реанимация и интенсивная терапия при тяжелых формах гриппа Профессор А. Л. Потапов кафедра анестезиологии-реаниматологии и скорой медицинской помощи Медицинская академия имени С. И. Георгиевского ФГАОУ ВО «Крымский федеральный университет имени В. И. Вернадского»
 Под редакцией академика А. Г. Чучалина
Под редакцией академика А. Г. Чучалина
 Актуальность проблемы • ОРВИ составляют до 90% всех инфекционных заболеваний • По данным ВОЗ только тяжелыми формами гриппа в мире ежегодно заболевают 3 -5 млн. человек. • В России гриппом и другими ОРВИ ежегодно заболевают 25 -35 млн. , 45 -60% – дети. • Экономический ущерб от сезонного гриппа в РФ составляет до 100 млрд. рублей в год. • В сезон пандемии гриппа А/H 1 N 1/09, от 1% до 10% всех пациентов нуждались в госпитализации, общая летальность больных составила около 0, 5%. • Во всем мире было зафиксировано от 17, 4 до 18, 5 тысячи летальных случаев (лабораторно подтвержденных) от пандемического гриппа
Актуальность проблемы • ОРВИ составляют до 90% всех инфекционных заболеваний • По данным ВОЗ только тяжелыми формами гриппа в мире ежегодно заболевают 3 -5 млн. человек. • В России гриппом и другими ОРВИ ежегодно заболевают 25 -35 млн. , 45 -60% – дети. • Экономический ущерб от сезонного гриппа в РФ составляет до 100 млрд. рублей в год. • В сезон пандемии гриппа А/H 1 N 1/09, от 1% до 10% всех пациентов нуждались в госпитализации, общая летальность больных составила около 0, 5%. • Во всем мире было зафиксировано от 17, 4 до 18, 5 тысячи летальных случаев (лабораторно подтвержденных) от пандемического гриппа
 Маргарет Чен – председатель Всемирной Организации Здравоохранения • «…имеющиеся фактические данные и опыт, приобретенный во время прошлых пандемий, позволяют предположить, что вирус будет продолжать вызывать тяжелую болезнь в более молодых возрастных группах…»
Маргарет Чен – председатель Всемирной Организации Здравоохранения • «…имеющиеся фактические данные и опыт, приобретенный во время прошлых пандемий, позволяют предположить, что вирус будет продолжать вызывать тяжелую болезнь в более молодых возрастных группах…»
 Этиология • Грипп острое респираторное вирусное заболевание, этиологически связанное с представителями трех родов Influenza A virus (вирусы гриппа А), Influenza В virus (вирусы гриппа В) и Influenza С virus (вирусы гриппа С). • На поверхности вируса гриппа А имеются две функциональноважные молекулы: гемагглютинин (обеспечивает прикрепление к поверхности клетки-мишени); нейраминидаза (обеспечивает почкование дочерних вирионов). • Известны 16 типов гемагглютинина (обозначаемые Н 1 -Н 16) и 9 типов нейраминидазы (N 1 -N 9). Комбинация типа гемагглютинина и нейраминидазы (например, H 1 N 1, H 3 N 2, H 5 N 1 и т. п. ) называется субтипом: из 144 (16 × 9) теоретически возможных субтипов на сегодняшний день известны не менее 115.
Этиология • Грипп острое респираторное вирусное заболевание, этиологически связанное с представителями трех родов Influenza A virus (вирусы гриппа А), Influenza В virus (вирусы гриппа В) и Influenza С virus (вирусы гриппа С). • На поверхности вируса гриппа А имеются две функциональноважные молекулы: гемагглютинин (обеспечивает прикрепление к поверхности клетки-мишени); нейраминидаза (обеспечивает почкование дочерних вирионов). • Известны 16 типов гемагглютинина (обозначаемые Н 1 -Н 16) и 9 типов нейраминидазы (N 1 -N 9). Комбинация типа гемагглютинина и нейраминидазы (например, H 1 N 1, H 3 N 2, H 5 N 1 и т. п. ) называется субтипом: из 144 (16 × 9) теоретически возможных субтипов на сегодняшний день известны не менее 115.
 Этиология • Природным резервуаром вируса гриппа А являются дикие водные птицы (речные утки, чайки и крачки), но вирус способен преодолевать межвидовой барьер, адаптироваться к новым хозяевам и циркулировать в их популяциях. Вызывает ежегодный подъем заболеваемости и раз в 10 -50 лет – опасные пандемии. • Вирус гриппа В и С вызывает локальные эпидемические вспышки, но не пандемии. • Пандемия гриппа в 2009 г. , получившая известность как «свиной грипп» , была вызвана именно вирусом А/H 1 N 1/09, обладающим наибольшим генетическим сходством с вирусом свиного гриппа. • «Свиной грипп» – это комбинация генетического материала гриппа свиней, птиц и человека. Происхождение точно неизвестно, а эпидемическое распространение данного вируса не удалось установить среди свиней. Вирусы передаются от
Этиология • Природным резервуаром вируса гриппа А являются дикие водные птицы (речные утки, чайки и крачки), но вирус способен преодолевать межвидовой барьер, адаптироваться к новым хозяевам и циркулировать в их популяциях. Вызывает ежегодный подъем заболеваемости и раз в 10 -50 лет – опасные пандемии. • Вирус гриппа В и С вызывает локальные эпидемические вспышки, но не пандемии. • Пандемия гриппа в 2009 г. , получившая известность как «свиной грипп» , была вызвана именно вирусом А/H 1 N 1/09, обладающим наибольшим генетическим сходством с вирусом свиного гриппа. • «Свиной грипп» – это комбинация генетического материала гриппа свиней, птиц и человека. Происхождение точно неизвестно, а эпидемическое распространение данного вируса не удалось установить среди свиней. Вирусы передаются от
 Особенности пандемии 2009 года • Более раннее начало (сентябрь-октябрь против декабря-января в прошлом). • Сочетание заболеваемости сезонным гриппом и пандемией гриппа, вызванного новым, реассортантным вирусом А/H 1 N 1/09, содержащим гены свиного, птичьего и человеческого вирусов гриппа. • Вовлечение в эпидемический процесс лиц всех возрастных групп, но более часто детей и молодых лиц. • Более частое поражение нижних дыхательных путей с развитием прогрессирующей пневмонии и ОРДС у детей и лиц молодого и среднего возраста.
Особенности пандемии 2009 года • Более раннее начало (сентябрь-октябрь против декабря-января в прошлом). • Сочетание заболеваемости сезонным гриппом и пандемией гриппа, вызванного новым, реассортантным вирусом А/H 1 N 1/09, содержащим гены свиного, птичьего и человеческого вирусов гриппа. • Вовлечение в эпидемический процесс лиц всех возрастных групп, но более часто детей и молодых лиц. • Более частое поражение нижних дыхательных путей с развитием прогрессирующей пневмонии и ОРДС у детей и лиц молодого и среднего возраста.
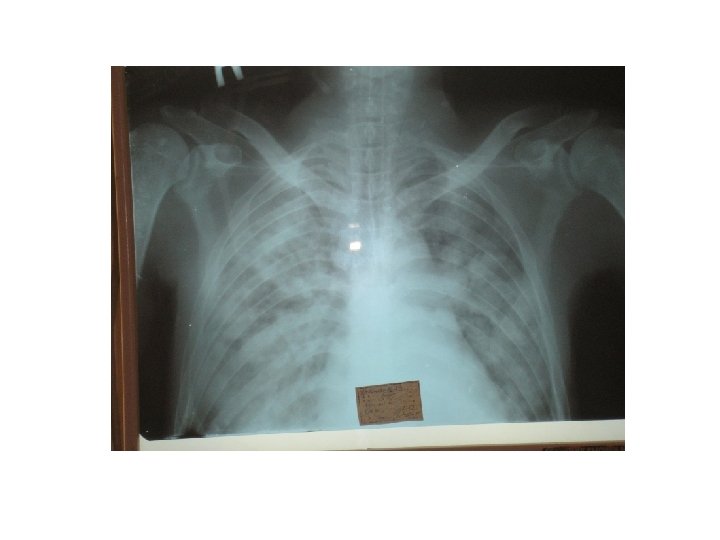
 Клиническая картина • Инкубационный период при гриппе составляет 27 дней. • Основными проблемами являются быстро прогрессирующее заболевание нижних дыхательных путей, пневмония, острая дыхательная недостаточность (ОДН) и острый респираторный дистресс-синдром (ОРДС). • Пневмония была диагностирована у 40 -100% больных, а ОРДС – у 10 -56% больных. • Другие осложнения включали в себя вторичную бактериальную инфекцию, септический шок, полиорганную недостаточность, миокардит, энцефалит, ухудшение имеющихся хронических заболеваний – бронхиальной астмы, ХОБЛ, застойной сердечной недостаточности.
Клиническая картина • Инкубационный период при гриппе составляет 27 дней. • Основными проблемами являются быстро прогрессирующее заболевание нижних дыхательных путей, пневмония, острая дыхательная недостаточность (ОДН) и острый респираторный дистресс-синдром (ОРДС). • Пневмония была диагностирована у 40 -100% больных, а ОРДС – у 10 -56% больных. • Другие осложнения включали в себя вторичную бактериальную инфекцию, септический шок, полиорганную недостаточность, миокардит, энцефалит, ухудшение имеющихся хронических заболеваний – бронхиальной астмы, ХОБЛ, застойной сердечной недостаточности.

 • Предлагается больше не использовать понятие СОЛП. • Обновлены (упрощены) критерии диагностики ОРДС. • Четко разделены степени тяжести ОРДС.
• Предлагается больше не использовать понятие СОЛП. • Обновлены (упрощены) критерии диагностики ОРДС. • Четко разделены степени тяжести ОРДС.
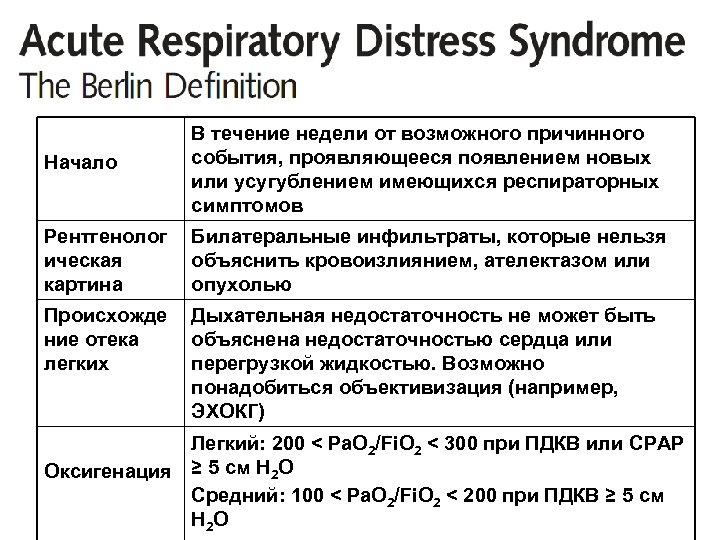 Начало В течение недели от возможного причинного события, проявляющееся появлением новых или усугублением имеющихся респираторных симптомов Рентгенолог ическая картина Билатеральные инфильтраты, которые нельзя объяснить кровоизлиянием, ателектазом или опухолью Происхожде ние отека легких Дыхательная недостаточность не может быть объяснена недостаточностью сердца или перегрузкой жидкостью. Возможно понадобиться объективизация (например, ЭХОКГ) Легкий: 200 < Pa. O 2/Fi. O 2 < 300 при ПДКВ или CPAP Оксигенация ≥ 5 см H 2 O Средний: 100 < Pa. O 2/Fi. O 2 < 200 при ПДКВ ≥ 5 см H 2 O
Начало В течение недели от возможного причинного события, проявляющееся появлением новых или усугублением имеющихся респираторных симптомов Рентгенолог ическая картина Билатеральные инфильтраты, которые нельзя объяснить кровоизлиянием, ателектазом или опухолью Происхожде ние отека легких Дыхательная недостаточность не может быть объяснена недостаточностью сердца или перегрузкой жидкостью. Возможно понадобиться объективизация (например, ЭХОКГ) Легкий: 200 < Pa. O 2/Fi. O 2 < 300 при ПДКВ или CPAP Оксигенация ≥ 5 см H 2 O Средний: 100 < Pa. O 2/Fi. O 2 < 200 при ПДКВ ≥ 5 см H 2 O
 Группы риска тяжелого течения • Младенцы и дети младшего возраста, особенно, младше 2 лет; • Беременные женщины; • Лица любого возраста с хронической болезнью легких (астма, ХОБЛ); • Лица любого возраста с заболеваниями сердечнососудистой системы; • Лица с нарушениями обмена веществ (например, с диабетом); • Лица с хроническими заболеваниями, гемоглобинопатиями и иммунодефицитами; • Дети, получающие лечение аспирином по поводу хронических заболеваний; • Лица в возрасте 65 лет и старше; • Лица с морбидным ожирением.
Группы риска тяжелого течения • Младенцы и дети младшего возраста, особенно, младше 2 лет; • Беременные женщины; • Лица любого возраста с хронической болезнью легких (астма, ХОБЛ); • Лица любого возраста с заболеваниями сердечнососудистой системы; • Лица с нарушениями обмена веществ (например, с диабетом); • Лица с хроническими заболеваниями, гемоглобинопатиями и иммунодефицитами; • Дети, получающие лечение аспирином по поводу хронических заболеваний; • Лица в возрасте 65 лет и старше; • Лица с морбидным ожирением.
 Признаки прогрессирования заболевания • Нарастание температуры тела или сохранение высокой лихорадки более 3 дней. • Появление одышки в покое или при физической нагрузке. • Цианоз. • Кровянистая или окрашенная кровью мокрота. • Боли в груди при дыхании и кашле. • Артериальная гипотония. • Изменение психического статуса. При появлении вышеперечисленных симптомов необходима специфическая антивирусная терапия и направление
Признаки прогрессирования заболевания • Нарастание температуры тела или сохранение высокой лихорадки более 3 дней. • Появление одышки в покое или при физической нагрузке. • Цианоз. • Кровянистая или окрашенная кровью мокрота. • Боли в груди при дыхании и кашле. • Артериальная гипотония. • Изменение психического статуса. При появлении вышеперечисленных симптомов необходима специфическая антивирусная терапия и направление
 Экстренная госпитализация в стационар • Тахипноэ более 24 дыханий в минуту. • Гипоксемия (Sр. O 2 <95%). • Наличие очаговых изменений на рентгенограмме грудной клетки. При госпитализации больного в процессе его первичного обследования в условиях приёмного отделения стационара необходима комплексная оценка: частоты дыхания и пульса, АД, насыщения крови кислородом (Sр. O 2), диуреза. Обязательно проведение рентгенографии лёгких, ЭКГ. Осуществляется стандартное лабораторное обследование, взятие материала для специфической диагностики – ПЦР, серологические реакции.
Экстренная госпитализация в стационар • Тахипноэ более 24 дыханий в минуту. • Гипоксемия (Sр. O 2 <95%). • Наличие очаговых изменений на рентгенограмме грудной клетки. При госпитализации больного в процессе его первичного обследования в условиях приёмного отделения стационара необходима комплексная оценка: частоты дыхания и пульса, АД, насыщения крови кислородом (Sр. O 2), диуреза. Обязательно проведение рентгенографии лёгких, ЭКГ. Осуществляется стандартное лабораторное обследование, взятие материала для специфической диагностики – ПЦР, серологические реакции.
 Показания к госпитализация в ОАРИТ • Клиническая картина быстро прогрессирующей острой дыхательной недостаточности (ЧД > 30 в мин, Sp. O 2 < 90%, АДсист. < 90 мм рт. ст. ). • Другая органная недостаточность (острая почечная недостаточность, энцефалопатия, коагулопатия и др. ). В процессе лечения необходим регулярный мониторинг основных клинико-лабораторных параметров, так как у пациентов, у которых первоначально проявляются симптомы неосложнённого гриппа, заболевание может прогрессировать в течение 24 ч в более тяжелую форму. Известны случаи молниеносного развития ОДН/ОРДС (в течение 1 -8 часов) у пациентов с отсутствием предикторов тяжёлого течения
Показания к госпитализация в ОАРИТ • Клиническая картина быстро прогрессирующей острой дыхательной недостаточности (ЧД > 30 в мин, Sp. O 2 < 90%, АДсист. < 90 мм рт. ст. ). • Другая органная недостаточность (острая почечная недостаточность, энцефалопатия, коагулопатия и др. ). В процессе лечения необходим регулярный мониторинг основных клинико-лабораторных параметров, так как у пациентов, у которых первоначально проявляются симптомы неосложнённого гриппа, заболевание может прогрессировать в течение 24 ч в более тяжелую форму. Известны случаи молниеносного развития ОДН/ОРДС (в течение 1 -8 часов) у пациентов с отсутствием предикторов тяжёлого течения

 Лечение. Антивирусная терапия • Препаратами выбора являются ингибиторы вирусной нейраминидазы: осельтамивир (Тамифлю®) и занамивир (Реленза®). • В связи с устойчивостью вируса гриппа A/H 1 N 1/2009 к блокаторам М 2 -белка применение амантадина и римантадина нецелесообразно. • Изучается эффективность внутривенного применения занамивира и альтернативных противовирусных препаратов (перамивир, рибавирин) в случаях резистентности вируса A/H 1 N 1/2009 к осельтамивиру. • Занамивир является также препаратом первого выбора у беременных женщин. • Имидазолилэтанамид пентадидовой кислоты (Ингавирин®) является новым оригинальным отечественным противовирусным препаратом
Лечение. Антивирусная терапия • Препаратами выбора являются ингибиторы вирусной нейраминидазы: осельтамивир (Тамифлю®) и занамивир (Реленза®). • В связи с устойчивостью вируса гриппа A/H 1 N 1/2009 к блокаторам М 2 -белка применение амантадина и римантадина нецелесообразно. • Изучается эффективность внутривенного применения занамивира и альтернативных противовирусных препаратов (перамивир, рибавирин) в случаях резистентности вируса A/H 1 N 1/2009 к осельтамивиру. • Занамивир является также препаратом первого выбора у беременных женщин. • Имидазолилэтанамид пентадидовой кислоты (Ингавирин®) является новым оригинальным отечественным противовирусным препаратом
 Лечение. Антивирусная терапия • Осельтамивир (Тамифлю®) применяется перорально в капсулах по 75 мг или в виде суспензии, приготавливаемой из порошка 12 мг/мл ex tempore. • Занамивир (Реленза®) взрослым и детям старше 5 лет используется в следующем режиме: 2 ингаляции по 5 мг 2 раза в день в течение 5 дней. Может применяться в случаях резистентности вируса к осельтамивиру. • Ингавирин® обычно применяется перорально однократно в дозе 90 мг в сутки. • Максимальная эффективность терапии в первые 1 -2 суток заболевания.
Лечение. Антивирусная терапия • Осельтамивир (Тамифлю®) применяется перорально в капсулах по 75 мг или в виде суспензии, приготавливаемой из порошка 12 мг/мл ex tempore. • Занамивир (Реленза®) взрослым и детям старше 5 лет используется в следующем режиме: 2 ингаляции по 5 мг 2 раза в день в течение 5 дней. Может применяться в случаях резистентности вируса к осельтамивиру. • Ингавирин® обычно применяется перорально однократно в дозе 90 мг в сутки. • Максимальная эффективность терапии в первые 1 -2 суток заболевания.
 Лечение. Антивирусная терапия взрослых больных тяжелыми и осложненными формами гриппа Препарат Схема назначения Осельтамивир (Тамифлю®) 150 мг 2 раза/сут 5 -10 дней (суточная доза 300 мг) Занамивир (Реленза®) 2 ингаляции по 5 мг 2 раза/сут в течение 5 дней (только у пациентов на спонтанном дыхании) Осельтамивир (Тамифлю®) в комбинации с Ингавирином® 150 мг 2 раза/сут 5 -10 дней (суточная доза 300 мг) 180 мг 1 раз/сут в течение 510 дней
Лечение. Антивирусная терапия взрослых больных тяжелыми и осложненными формами гриппа Препарат Схема назначения Осельтамивир (Тамифлю®) 150 мг 2 раза/сут 5 -10 дней (суточная доза 300 мг) Занамивир (Реленза®) 2 ингаляции по 5 мг 2 раза/сут в течение 5 дней (только у пациентов на спонтанном дыхании) Осельтамивир (Тамифлю®) в комбинации с Ингавирином® 150 мг 2 раза/сут 5 -10 дней (суточная доза 300 мг) 180 мг 1 раз/сут в течение 510 дней
 Лечение. Антибактериальная терапия • При неосложненном течении гриппа антибактериальная терапия не показана. • При подозрении на развитие вируснобактериальной пневмонии антибактериальная терапия должна проводиться в соответствии с принятыми рекомендациями по ведению больных с внебольничной пневмонией. • Вирусная инфекция сезонным гриппом и предыдущие пандемии гриппа продемонстрировали повышенный риск развития бактериальных инфекций, вызываемых MRSA. • В случае использования антибиотиков при подозрении на сопутствующую бактериальную инфекцию у пациентов с гриппом, необходимо, по возможности, руководствоваться результатами микробиологических исследований.
Лечение. Антибактериальная терапия • При неосложненном течении гриппа антибактериальная терапия не показана. • При подозрении на развитие вируснобактериальной пневмонии антибактериальная терапия должна проводиться в соответствии с принятыми рекомендациями по ведению больных с внебольничной пневмонией. • Вирусная инфекция сезонным гриппом и предыдущие пандемии гриппа продемонстрировали повышенный риск развития бактериальных инфекций, вызываемых MRSA. • В случае использования антибиотиков при подозрении на сопутствующую бактериальную инфекцию у пациентов с гриппом, необходимо, по возможности, руководствоваться результатами микробиологических исследований.
 Антибактериальная терапия внебольничной пневмонии тяжелого течения у госпитализированных пациентов 1 возбудитель препараты S. Pneumoniae Legionella spp. S. Aureus Enterobacteriaceae Амоксициллин/клавуланат в/в + макролид в/в Цефотаксим в/в + макролид в/в Цефтриаксон в/в + макролид в/в Эртапенем в/в + макролид в/в или Респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в + цефотаксим, цефтриаксон в/в При наличии факторов риска инфицирования P. Aeruginosa (прием ГКС, муковисцидоз, бронхоэктазы, предшествующий прием а/б препаратов) Пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин в/в + ципрофлоксацин или левофлоксацин в/в или Пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин в/в + аминогликозид II-III поколения в/в + азитромицин или кларитромицин в/в или Пиперациллин/тазобактам, цефепим, меропенем, 1 Чучалин А. Г. и соавт. Клинические рекомендации по диагностике, лечению и профилактике имипенем/циластатин в/в + аминогликозид II-III тяжелой внебольничной пневмонии у взрослых. –моксифлоксацин или поколения 3 в/в + Москва, РРО, МАКМАХ, 2014
Антибактериальная терапия внебольничной пневмонии тяжелого течения у госпитализированных пациентов 1 возбудитель препараты S. Pneumoniae Legionella spp. S. Aureus Enterobacteriaceae Амоксициллин/клавуланат в/в + макролид в/в Цефотаксим в/в + макролид в/в Цефтриаксон в/в + макролид в/в Эртапенем в/в + макролид в/в или Респираторный фторхинолон (левофлоксацин, моксифлоксацин) в/в + цефотаксим, цефтриаксон в/в При наличии факторов риска инфицирования P. Aeruginosa (прием ГКС, муковисцидоз, бронхоэктазы, предшествующий прием а/б препаратов) Пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин в/в + ципрофлоксацин или левофлоксацин в/в или Пиперациллин/тазобактам, цефепим, меропенем, имипенем/циластатин в/в + аминогликозид II-III поколения в/в + азитромицин или кларитромицин в/в или Пиперациллин/тазобактам, цефепим, меропенем, 1 Чучалин А. Г. и соавт. Клинические рекомендации по диагностике, лечению и профилактике имипенем/циластатин в/в + аминогликозид II-III тяжелой внебольничной пневмонии у взрослых. –моксифлоксацин или поколения 3 в/в + Москва, РРО, МАКМАХ, 2014
 Лечение. Противовоспалительная терапия • Малые дозы ГКС могут быть эффективны при рефрактерном септическом шоке, в раннюю фазу ОРДС и для профилактики легочного фиброза в поздних стадиях ОРДС. • При тяжелых формах гриппа без септического шока и ОРДС назначение ГКС неэффективно. • Не рекомендуется назначать салицилаты (аспирин), особенно лицам до 18 лет. • С целью жаропонижающего эффекта рекомендован ацетаминофен (до 4 грамм/сут), ибупрофен (до 1, 2 грамм/сут), коксибы перорально, внутримышечно, внутривенно, в виде ректальных свечей. • При развившемся ОРДС показано назначение Nацетилцистеина (40 -150 мг/кг сут) из-за его антиоксидантных свойств (ускоряет разрешение ОРДС, повышает индекс оксигенации, сокращает
Лечение. Противовоспалительная терапия • Малые дозы ГКС могут быть эффективны при рефрактерном септическом шоке, в раннюю фазу ОРДС и для профилактики легочного фиброза в поздних стадиях ОРДС. • При тяжелых формах гриппа без септического шока и ОРДС назначение ГКС неэффективно. • Не рекомендуется назначать салицилаты (аспирин), особенно лицам до 18 лет. • С целью жаропонижающего эффекта рекомендован ацетаминофен (до 4 грамм/сут), ибупрофен (до 1, 2 грамм/сут), коксибы перорально, внутримышечно, внутривенно, в виде ректальных свечей. • При развившемся ОРДС показано назначение Nацетилцистеина (40 -150 мг/кг сут) из-за его антиоксидантных свойств (ускоряет разрешение ОРДС, повышает индекс оксигенации, сокращает
 Лечение. Респираторная поддержка Цель: поддержание Sa. O 2 в пределах 88 -95% или Pa. O 2 – в пределах 55 -80 мм рт ст. ИНГАЛЯЦИЯ КИСЛОРОДА НЕИНВАЗИВНАЯ ИВЛ (СРАР) ИНВАЗИВНАЯ ИВЛ
Лечение. Респираторная поддержка Цель: поддержание Sa. O 2 в пределах 88 -95% или Pa. O 2 – в пределах 55 -80 мм рт ст. ИНГАЛЯЦИЯ КИСЛОРОДА НЕИНВАЗИВНАЯ ИВЛ (СРАР) ИНВАЗИВНАЯ ИВЛ
 Лечение. Оксигенотерапия • Согласно рекомендациям ВОЗ 2009 г, «в ходе приема… и на регулярной основе во время последующего лечения госпитализированных пациентов необходимо, по возможности, контролировать с помощью пульсоксиметра степень насыщения кислородом (Sp. O 2)» . • Показаниями к О 2 -терапии является Ра. О 2 < 60 мм рт ст. или Sa. O 2 < 90% (при Fi. О 2 = 0. 21, т. е. при дыхании воздухом). Считается оптимальным поддержание Sa. O 2 в пределах 88 -95% или Pa. O 2 – в пределах 55 -80 мм рт ст. • В некоторых клинических ситуациях, например, во время беременности, целевой уровень Sa. O 2 может быть повышен до 92 -95%.
Лечение. Оксигенотерапия • Согласно рекомендациям ВОЗ 2009 г, «в ходе приема… и на регулярной основе во время последующего лечения госпитализированных пациентов необходимо, по возможности, контролировать с помощью пульсоксиметра степень насыщения кислородом (Sp. O 2)» . • Показаниями к О 2 -терапии является Ра. О 2 < 60 мм рт ст. или Sa. O 2 < 90% (при Fi. О 2 = 0. 21, т. е. при дыхании воздухом). Считается оптимальным поддержание Sa. O 2 в пределах 88 -95% или Pa. O 2 – в пределах 55 -80 мм рт ст. • В некоторых клинических ситуациях, например, во время беременности, целевой уровень Sa. O 2 может быть повышен до 92 -95%.
 http: //www. far. org. ru/publication
http: //www. far. org. ru/publication
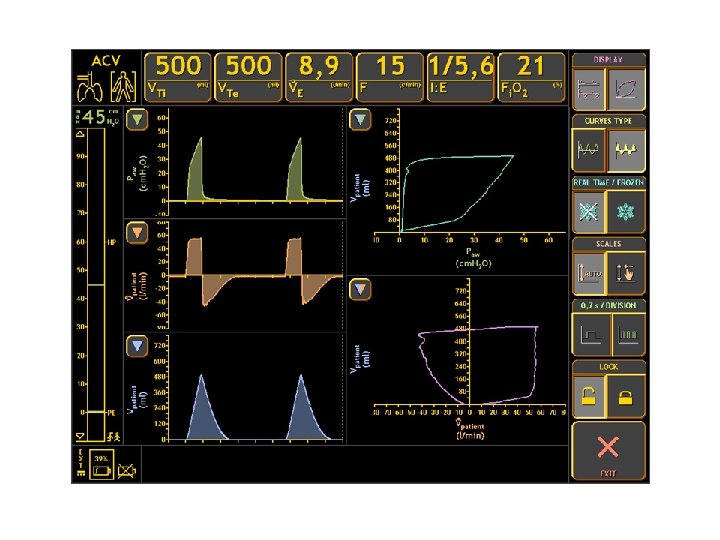
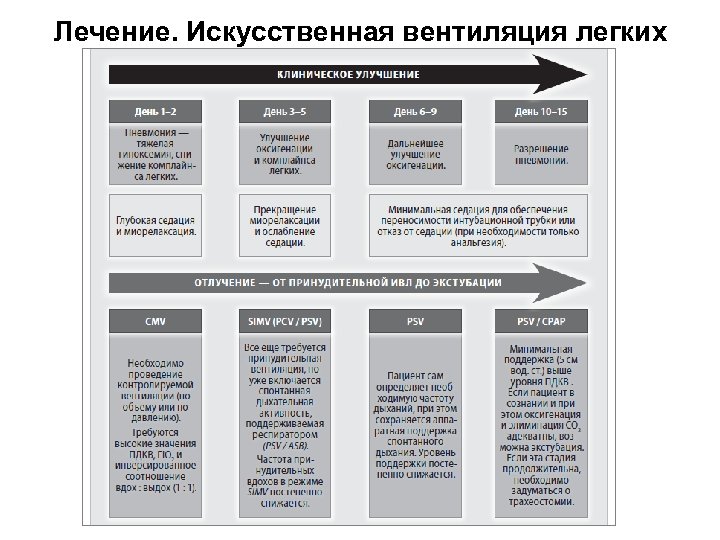 Лечение. Искусственная вентиляция легких
Лечение. Искусственная вентиляция легких
 Неинвазивная ИВЛ. СРАР • Требует наличия ясного сознания, стабильной гемодинамики и отсутствия других компонентов полиорганной недостаточности у пациента. • Предусматривает применение герметичной маски. • Необходимо создание потока свежего газа, превышающего минутную вентиляцию дыхания в 3 -4 раза (до 30 л/мин). • Оптимальный уровень давления в контуре – 7 -10 мм. вод. ст. (низкое давление может приводить к отрицательному давлению на вдохе, более высокое – затрудняет выдох). • При гриппе утечки из-под маски опасны с точки
Неинвазивная ИВЛ. СРАР • Требует наличия ясного сознания, стабильной гемодинамики и отсутствия других компонентов полиорганной недостаточности у пациента. • Предусматривает применение герметичной маски. • Необходимо создание потока свежего газа, превышающего минутную вентиляцию дыхания в 3 -4 раза (до 30 л/мин). • Оптимальный уровень давления в контуре – 7 -10 мм. вод. ст. (низкое давление может приводить к отрицательному давлению на вдохе, более высокое – затрудняет выдох). • При гриппе утечки из-под маски опасны с точки
 ИВЛ. Протокол ARDSnet
ИВЛ. Протокол ARDSnet
 ИВЛ. Протокол ARDSnet
ИВЛ. Протокол ARDSnet
 ИВЛ. Протокол ARDSnet Этап II 1. 2. 3. 4. Рассчитать идеальную массу тела (ИМТ)*. Установить начальный ДО 8 мл/кг ИМТ, ЧД 10 -12/мин. Установить ПДКВ 5 см. вод. ст. Установить минимальную Fi. O 2 для достижения Sp. O 2 88 -95%. 5. Снижать ДО на 1 мл/кг каждые 2 часа до достижения ДО=6 мл/кг. 1. По достижении ДО 6 мл/кг оценить давление плато на вдохе (Ррl). 2. Если Ppl > 30 см. вод. ст. , снижать ДО по 1 мл/кг пока Ppl не станет < 30 см. вод. ст, или ДО не станет 4 мл/кг. 1. Оценить КЩС и газы крови на предмет респираторного ацидоза (хотя бы клинически и по Fet. CO 2). Этап III 2. Если p. H=7, 15 -7, 30, повышать частоту дыхания до повышения p. H> 7, 30 или ЧД=35/мин. 3. Если p. H<7, 15, повысить ЧД до 35/мин. Если р. Н не поднимается, повышать ДО по 1 мл/кг до достижения *ИМТ: мужчины = 50 + (2, 3 рост в дюймах – 60); женщины = 45, 5 + (2, 3 рост в дюймах – 60); р. Н>7, 15.
ИВЛ. Протокол ARDSnet Этап II 1. 2. 3. 4. Рассчитать идеальную массу тела (ИМТ)*. Установить начальный ДО 8 мл/кг ИМТ, ЧД 10 -12/мин. Установить ПДКВ 5 см. вод. ст. Установить минимальную Fi. O 2 для достижения Sp. O 2 88 -95%. 5. Снижать ДО на 1 мл/кг каждые 2 часа до достижения ДО=6 мл/кг. 1. По достижении ДО 6 мл/кг оценить давление плато на вдохе (Ррl). 2. Если Ppl > 30 см. вод. ст. , снижать ДО по 1 мл/кг пока Ppl не станет < 30 см. вод. ст, или ДО не станет 4 мл/кг. 1. Оценить КЩС и газы крови на предмет респираторного ацидоза (хотя бы клинически и по Fet. CO 2). Этап III 2. Если p. H=7, 15 -7, 30, повышать частоту дыхания до повышения p. H> 7, 30 или ЧД=35/мин. 3. Если p. H<7, 15, повысить ЧД до 35/мин. Если р. Н не поднимается, повышать ДО по 1 мл/кг до достижения *ИМТ: мужчины = 50 + (2, 3 рост в дюймах – 60); женщины = 45, 5 + (2, 3 рост в дюймах – 60); р. Н>7, 15.
 Дополнительные способы улучшения оксигенации • Использование ПДКВ. Подбор оптимального уровня по 1 -2 см. вод. ст. каждые 20 -30 минут. • Рекрутирование альвеол (40 40 – создание давления в дыхательных путях 40 см. вод. ст. на 40 секунд). • Инвертированное соотношение фаз вдох: выдох (1: 1, 5, 1: 1, 2: 1). Следить за полнотой выдоха (!). • Вентиляция со сбросом давления в дыхательных путях (Airway Pressure Release Ventilation) – создается высокое давление в дыхательных путях на 3 -4 секунды, а затем ПДКВ 5 см. вод. ст. на 1 секунду. • Высокочастотная ИВЛ. • Положение на животе. • Экстракорпоральная мембранная оксигенация.
Дополнительные способы улучшения оксигенации • Использование ПДКВ. Подбор оптимального уровня по 1 -2 см. вод. ст. каждые 20 -30 минут. • Рекрутирование альвеол (40 40 – создание давления в дыхательных путях 40 см. вод. ст. на 40 секунд). • Инвертированное соотношение фаз вдох: выдох (1: 1, 5, 1: 1, 2: 1). Следить за полнотой выдоха (!). • Вентиляция со сбросом давления в дыхательных путях (Airway Pressure Release Ventilation) – создается высокое давление в дыхательных путях на 3 -4 секунды, а затем ПДКВ 5 см. вод. ст. на 1 секунду. • Высокочастотная ИВЛ. • Положение на животе. • Экстракорпоральная мембранная оксигенация.
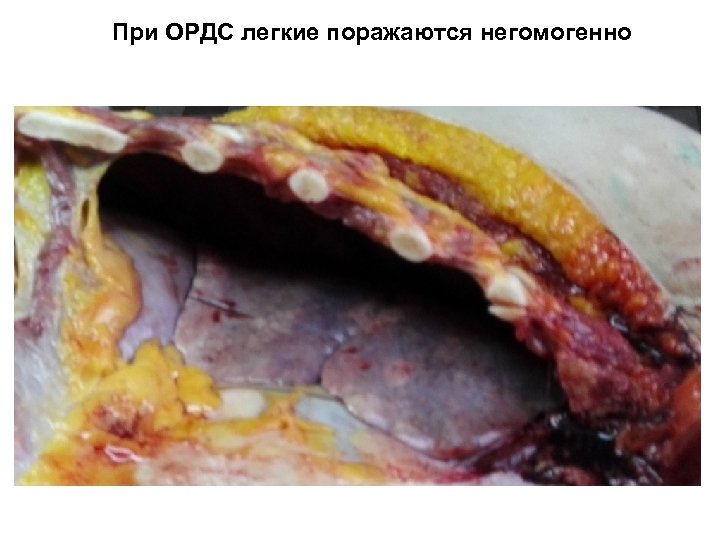 При ОРДС легкие поражаются негомогенно
При ОРДС легкие поражаются негомогенно
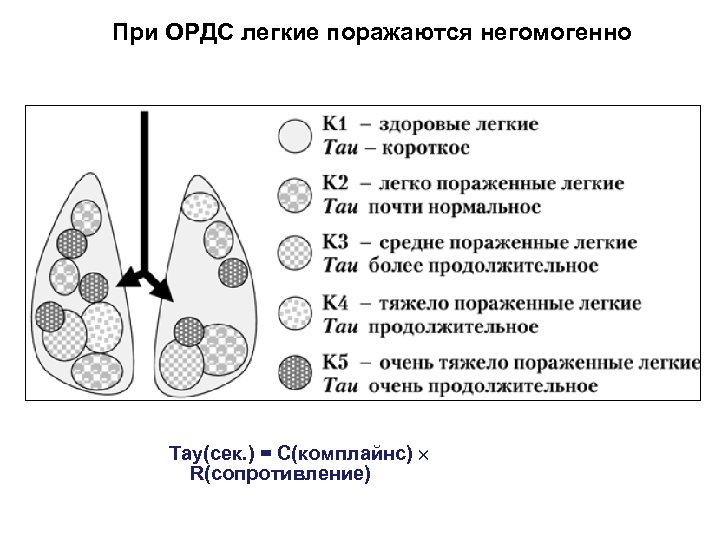 При ОРДС легкие поражаются негомогенно Тау(сек. ) = С(комплайнс) R(сопротивление)
При ОРДС легкие поражаются негомогенно Тау(сек. ) = С(комплайнс) R(сопротивление)
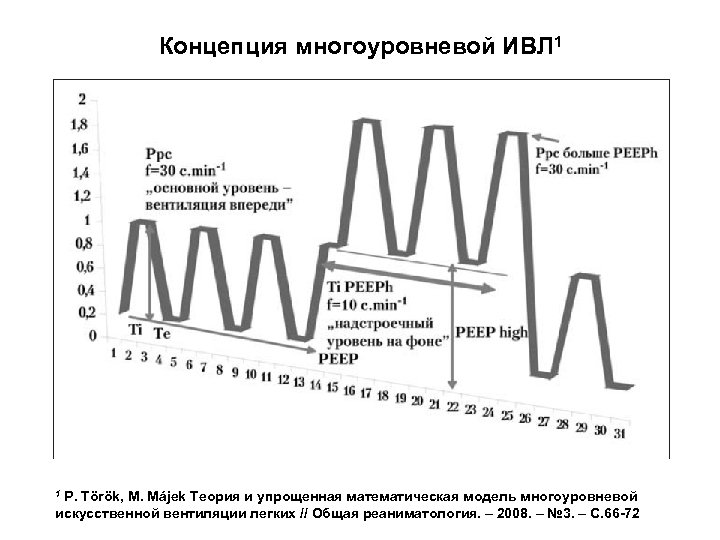 Концепция многоуровневой ИВЛ 1 P. Török, M. Májek Теория и упрощенная математическая модель многоуровневой искусственной вентиляции легких // Общая реаниматология. – 2008. – № 3. – С. 66 -72 1
Концепция многоуровневой ИВЛ 1 P. Török, M. Májek Теория и упрощенная математическая модель многоуровневой искусственной вентиляции легких // Общая реаниматология. – 2008. – № 3. – С. 66 -72 1
 Лечение ОРДС. Дополнительные вопросы • Увлажнение газовой смеси, аэрозольная терапия, санация трахеобронхиального дерева. • Рестриктивный режим инфузионной терапии. Энтеральное питание. При применении ПДКВ гиповолемия должна быть корригирована. • При длительной ИВЛ показана профилактика стрессовых язв ЖКТ (лучший способ – энтеральное питание!!!). • Профилактика тромбоэмболических осложнений. • Профилактика пролежней от манжетки интубационной трубки. • Решение вопроса о трахеостомии: ранняя (3 суток) или поздняя (2 недели)?
Лечение ОРДС. Дополнительные вопросы • Увлажнение газовой смеси, аэрозольная терапия, санация трахеобронхиального дерева. • Рестриктивный режим инфузионной терапии. Энтеральное питание. При применении ПДКВ гиповолемия должна быть корригирована. • При длительной ИВЛ показана профилактика стрессовых язв ЖКТ (лучший способ – энтеральное питание!!!). • Профилактика тромбоэмболических осложнений. • Профилактика пролежней от манжетки интубационной трубки. • Решение вопроса о трахеостомии: ранняя (3 суток) или поздняя (2 недели)?
 «Если 100 пациентам требуется трахеостомия, ее раннее выполнение приведет к общему снижению длительности седативной терапии на 2, 4 дня, при этом вы выполните на 48 трахеостомий больше и получите на 3 осложнения больше. В тоже время количество летальных исходов и длительность пребывания в ОИТ останутся неизменными» .
«Если 100 пациентам требуется трахеостомия, ее раннее выполнение приведет к общему снижению длительности седативной терапии на 2, 4 дня, при этом вы выполните на 48 трахеостомий больше и получите на 3 осложнения больше. В тоже время количество летальных исходов и длительность пребывания в ОИТ останутся неизменными» .



