Развитие дыхательной системы для неонатологов.ppt
- Количество слайдов: 33

Развитие дыхательной системы. Особенности дыхания новорожденных детей.

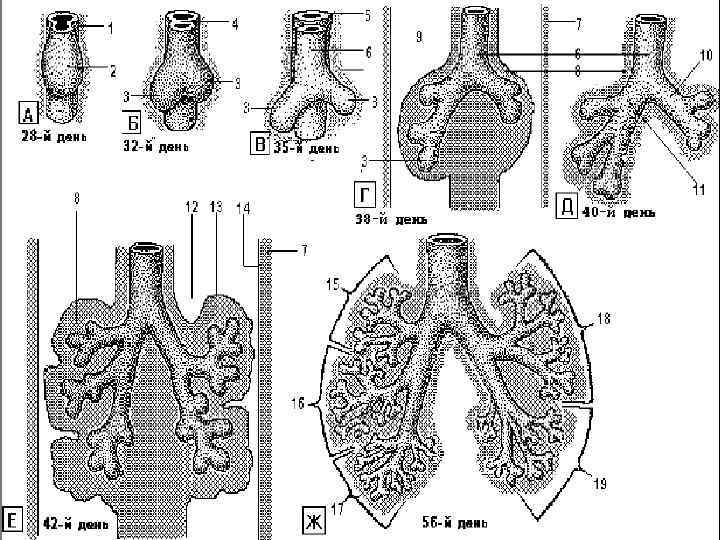
Стадии развития легких 1. Эмбриональная стадия (4 -6 недель) 2. Псевдогландулярная стадия (7 -16 неделя) 3. Каналикулярная стадия (17 -27 неделя) 4. Саккулярная стадия (28 -38 неделя) 5. Альвеолярная стадия (35 неделя-1, 5 года) 6. Стадия созревания микрососудов (с рождения до 3 лет)
Эмбриональная стадия Этап неспецифического развития легкого. Клиническое значение этой стадии: возможно сохранение сообщения между трахеей и пищеводом в виде фистул.

Псевдогландулярная стадия Этап специфического формирования легкого Клиническое значение стадии: уменьшение количества бронхов приводит к гипоплазии легкого, нарушения формирования диафрагмы вызывают развитие диафрагмальных грыж гипоплазия легкого

Каналикулярная стадия Формируется контакт между эпителиальными канальцами и капиллярами Дифференцируется альвеолярный эпителий Впервые в околоплодных водах появляется сурфактант Клиническое значение этой стадии: активное формирование воздухоносного органа, по завершению этой стадии недоношенный может совершать газообмен и получает шанс на внеутробное существование Нарушения в этой стадии приводят к структурным изменениям паренхимы легкого и гипоплазии легочной ткани.

Саккулярная стадия Интенсивное развитие паренхимы легкого, начало образования альвеол Клиническое значение стадии: большинство недоношенных рождается в саккулярной стадии, когда формирование альвеол только начинается. Нарушения в этой стадии приводят к незавершенности созревания и уменьшению числа альвеол

Функции легких у плода Главная функция лёгких в период внутриматочного развития — образование жидкости, которая через трахею, рот и нос изливается в амниотическую полость или частично проглатывается. Лёгкие — важнейший источник амниотической жидкости, скорость протока которой составляет 4 -6 мл/ч. В условиях усиленного дренажа жидкости развивается гипоплазия лёгкого с задержкой развития органа, снижением его массы и уменьшением числа генераций дыхательного аппарата. Такие же изменения наблюдаются у человека при маловодии. При атрезии трахеи, когда жидкость не покидает лёгкое, оно значительно расширяется, но созревание собственно лёгкого нарушается мало.

Функции легких у плода Первые дыхательные движения начинаются в конце псевдогландулярной стадии развития. Препараты, стимулирующие ЦНС, усиливают дыхание плода, также усиливают дыхательные движения гипергликемия у матери. Подавляют их – гипогликемия, анестетики, наркотики, алкоголь, курение. Если имеется отсутствие нормальных дыхательных движений это приводит к уменьшению размеров легкого на 60— 70%.

Механизм первого вдоха После перерезки пуповины связь плода с матерью через плаценту прекращается, в крови ребенка нарастает концентрация СО 2 и падает концентрация О 2. Гиперкапния и гипоксия раздражают хеморецепторы каротидных и аортальных рефлексогенных зон и хемочувствительные образования дыхательного центра, что приводит к возбуждению его инспираторного отдела и возникновению первого вдоха новорожденного. Этому также способствуют рефлекторные раздражения кожи ребенка воздействиями внешней среды, которая отличается по своим параметрам от внутриматочной. Инициализация дыхания после рождения зависит от наличия химической и механической стимуляции в родах. Задержка дыхания после рождения связана с изменением порога чувствительности центральных и периферических хеморецепторов вследствие повышенной оксигенации.

Механизм дыхания после рождения Появление дыхания при рождении сопровождается абсорбцией сосудами легких легочной жидкости. Жидкость перемещается в интерстициальную ткань. Перфузия по этим сосудам происходит после притока кислорода и закрытия артериального протока. Окончательное всасывание ее происходит в первые часы жизни ребенка. Задержка этого процесса бывает связана с низкой растяжимостью легких и частым, поверхностным дыханием после рождения. Как правило, после нескольких дыхательных движений легочная ткань становится равномерно прозрачной.

Механизм дыхания после рождения Объем первого вдоха составляет 20 -80 мл. Первые 3 часа жизни до 4— 8 % всех дыхательных движений занимает дыхание по типу гасп — глубокий вдох и задержка выдоха при закрытой голосовой щели. Способность поддерживать функциональную остаточную емкость после первого вдоха зависит от количества сурфактанта. К концу первого вдоха легкие остаются в частично расправленном состоянии с остаточным объемом 1 -10 мл/кг.

Постнатальное развитие легких Начинается сразу после рождения с взрывообразного изменения условий существования Легкие заполняются воздухом, перестраивается легочный кровоток В момент рождения легкие находятся в самом начале стадии образования альвеол

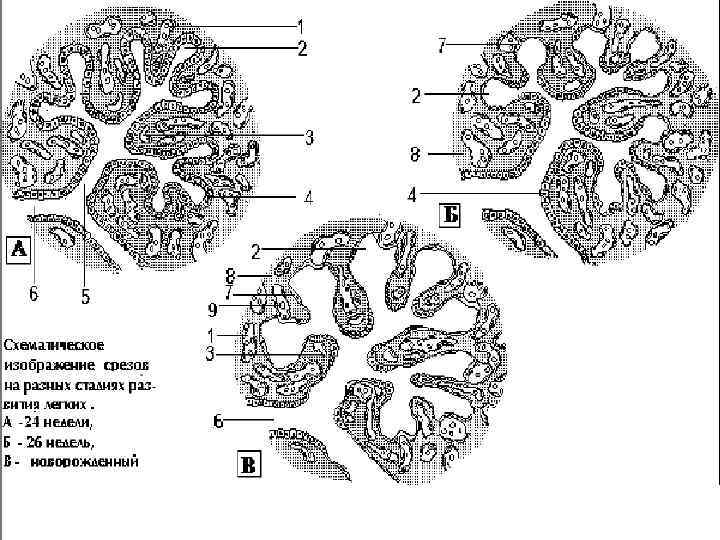
Альвеолярная стадия Начинается внутриутробно, но основная масса альвеол образуется после рождения Из первичных альвеолярных перегородок формируются вторичные, тем самым увеличивается внутренняя поверхность легких, а также обширная сосудистая сеть Количество альвеол при рождении 1 х106 – 50 х106, у взрослого 200 х106 – 500 х106 Клиническое значение этой стадии – заболевания ребенка в этой стадии могут вызывать уменьшение количества альвеол, формирование хронических заболеваний легкого

Стадия созревания микрососудов Окончательная стадия качественного роста легкого, идет параллельно альвеолярной стадии. Уменьшается количество соединительной ткани в межальвеолярных переговодках, уменьшается их толщина, сближаются капилляры. Образование пор Кона и каналов Ламберта. Клиническое значение этой стадии – нарушения роста альвеол могут способствовать нарушению созревания микрососудов и наоборот.

Сурфактант Комплекс фосфолипидов (90%) и протеинов (10%). Среди ФЛ 70% лецитин, накопление которого в амниотической жидкости является показателем зрелости легкого. ПАВ, синтезируемое альвеолоцитами II типа и безволосковыми бронхиолярными клетками (клетки Клара) Толщина сурфактанта - 6 -10 нанометров.
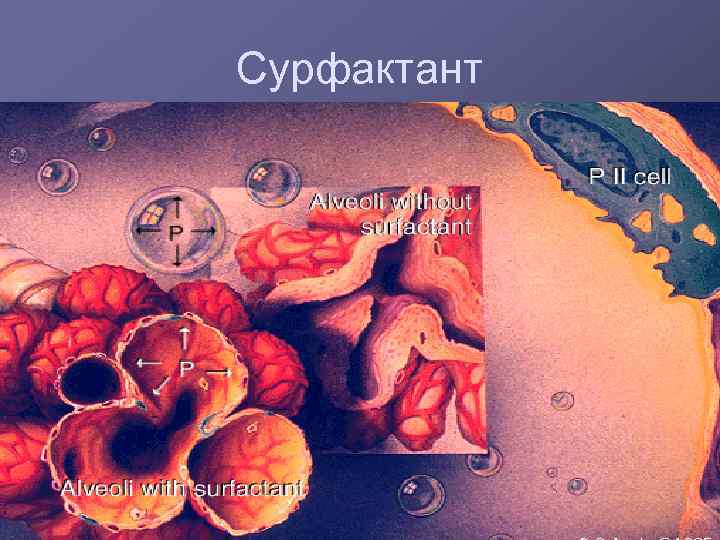
Сурфактант

Сурфактант Начало образования с 20 -24 недели гестации, количество достаточное для самостоятельного дыхания после 32 недели. Усилен синтез сурфактанта у плодов женского пола, при диабете у матери, наркомании, предлежании плаценты, ЗВУР, гипертонии матери, гемоглобинопатии, при воздействии глюкокортикоидов, тиреоидных гормонов, эстрогенов, адреналина и норадреналина. Особенно интенсивный выброс сурфактанта происходит в момент родов, что способствует процессу первичного расправления легких. Снижен синтез сурфактанта у плодов мужского пола, у беременных старше 40 лет, при анемии, многоводии, сифилисе, токсоплазмозе, гипотиреозе, болезнях печенипочек, гемолитической болезни плода. Инактивируется при инфекциях (особенно при Гр-отрицательных, микоплазменной), патологическом ацидозе, поступлении белков плазмы в альвеолу.

Сурфактант: функции препятствует спадению альвеол на выдохе путем уменьшения поверхностного натяжения на уровне границы жидкость-воздух; защищает легкие от повреждения и способствует удалению инородных частиц из дыхательных путей (мукоцилиарный клиренс); обладает бактерицидной активностью против грамположительных микробов и стимулирует функцию макрофагов легких по перевариванию бактерий; участвует в регуляции микроциркуляции в легких и проницаемости стенок альвеол, препятствует развитию отека легких.
Типы дыхания Горизонтальное расположение ребер у маленьких детей весьма ограничивает у них грудное дыхание. Поэтому, особенно в течение 1 -го года жизни, у детей преобладает брюшной тип дыхания. У новорожденных преобладает диафрагмальный тип дыхания за счет преобладания активности диафрагмы среди всех дыхательных мышц.

Легочные объемы Объем первого вдоха 20 -80 мл. Измерение дыхательных объемов у новорожденных возможно только в экспериментальных условиях. ЖЕЛ у грудных детей 100 -150 мл, к году 400 мл, по мере роста ребенка увеличивается. Дыхательный объем в 1 месяц 18 -30 мл, 6 мес – 54 мл, в 1 год 76 -82 мл, в 4 года 108 -112 мл. Частота дыхания: новорожденные 46 -60 в мин, 3 недели – 35 -48 в мин, 1 год – 34 -38 в мин, затем урежается. Минутный объем дыхания (МОД в л/мин), как производное от ЧД и ДО, В периоде новорожденности 0, 98— 1, 28 л/мин, к концу 1 -го мес 2, 01— 2, 39 л/мин. Следующий заметный прирост МОД имеет место к исходу 1 -го года (2, 50— 2, 90 л/мин), затем в 6 лет (3, 34— 3, 97 л/мин у мальчиков и 3, 84— 5, 06 л/мин у девочек).

Легочные объемы Минутный объем альвеолярной вентиляции зависит от возрастной динамики МОД и мертвого пространства дыхательньтх путей (анатомического и функционального в мл). Объем мертвого пространства у новорожденного — 6 мл, в 1 год – 22 мл, в 5 лет — 40 мл, в 8 лет -— 58 мл, в 12 лет-- 85 ил. Объем альвеолярной вентиляции у новорожденного 0, 35 -0, 41 л/мин, к 1 году – 0, 76— 0, 88 л/мин), в 4— 6 лет 1, 41 ---1, 53 л/мин, а к 11— 12 годам — 3, 09 -3, 26 л/мин. Остаточный объем легких у новорожденных 1 -10 мл/кг. Вентиляционно-перфузионное соотношение принципиально не изменяется у новорожденных, диффузионная способность легких увеличивается с 2 мл/мин/мм. рт. ст до 6 (к концу 1 мес жизни), в 8 лет 13 мл/минмм. рт. ст.

Особенности дыхания недоношенных детей Для недоношенных детей характерно недостаточное развитие дыхательных мышц, выраженная податливость грудной клетки (что может сопровождаться втяжением межреберных промежутков на вдохе не только при дыхательных нарушениях, но и при затруднении носового дыхания, и даже у части здоровых детей, родившихся с очень низкой массой тела). Дыхание у недоношенных новорожденных частое, поверхностное, аритмичное и лабильное (ЧД возрастает при беспокойстве, дискомфорте, плаче). У здоровых недоношенных ЧД колеблется в пределах от 40 до 80 дыханий в минуту. Чем меньше гестационный возраст, тем более учащенное дыхание в фазе парадоксального сна. Нередко можно выявить апноэ (остановка дыхания на 10 с и более) и гаспы (судорожные движения с затрудненным выдохом).

Особенности дыхания недоношенных детей Носовое дыхание у недоношенных детей часто затруднено. Этому способствуют узкие носовые ходы (1 мм), хорошо развитая кровеносная система в их слизистой оболочке, высокое стояние твердого неба и уплощенная переносица. Кроме того, при частых и обильных срыгиваниях в носовых ходах может скапливаться молоко. Слизистая оболочка в носовых ходах легко набухает при воспалительных процессах. Недоношенным новорожденным свойственен носовой тип дыхания. Дыхание через рот отмечается редко. Выраженное набухание слизистой носовых ходов при острых ринитах у детей с малой массой тела может сопровождаться симптомами кислородного голодания — одышкой и цианозом.

Особенности дыхания недоношенных детей Для недоношенных детей характерно почти горизонтальное расположение ребер. Это приводит к небольшим ее движениям (экскурсиям) при дыхании и обусловливает его поверхностный характер. Диафрагма принимает активное участие в акте дыхания, способствуя расправлению легких. У недоношенных детей диафрагма расположена более высоко. Движения ее ограничены и составляют всего 2— 3 мм. Эти особенности обусловливают поверхностный характер дыхания и недостаточную вентиляцию нижнезадних отделов легких.

Особенности дыхания недоношенных детей Легкие недоношенных детей менее воздушны и более полнокровны, в них легче возникают застойные явления. Недостаточное развитие эластической ткани предрасполагает к возникновению эмфиземы. Отсутствие в легких коллатеральной вентиляции через поры Кона и каналы Ламберта способствует развитию синдрома утечки воздуха у новорожденных детей. Развитие легких зависит от степени недоношенности. При глубокой недоношенности отмечаются очень маленькие и недоразвитые альвеолы. У плода легкие находятся в спавшемся состоянии, расправление их начинается с первым вдохом, отдельные альвеолы могут оставаться не расправленными в течение 2 -6 нед. Расправление легких у недоношенных детей происходит медленно и заканчивается в основном к 7— 10 -м суткам жизни. Спавшиеся участки легких (ателектазы, микроателектазы) характерны для всех глубоконедоношенных детей первого месяца жизни. Отсутствие вентиляции и нарушение кровообращения в зоне микроателектазов предрасполагают к развитию на их месте ателектатической пневмонии.

Особенности дыхания недоношенных детей На гипоксию доношенные новорожденные первой недели жизни отвечают временным гиперпноэ с последующей депрессией дыхания. Центральная гипоксическая депрессия функции вентиляции исчезает на 2— 3 -ей неделе жизни. Кашлевой рефлекс у глубоконедоношенных детей в ответ на попадание в верхние дыхательные пути инородных тел (молоко и др. ) отсутствует. При малой степени недоношенности кашлевой рефлекс сохранен. Отсутствие кашлевого рефлекса способствует аспирации при кормлении или срыгивании молоком. У глубоконедоношенных новорожденных нередки остановки дыхания (апноэ) различной продолжительности, чаще возникающие при кормлении (сосании) и максимально выраженные при наличии дыхательных расстройств и перинатальных поражений ЦНС. У недоношенных детей нередко встречается количественное и качественное несовершенство сурфактантно-альвеолярного комплекса (САК), а также выраженная зависимость нарушений синтеза сурфактанта от внутриутробной гипоксии и нарушений течения гестационного периода (токсикозы беременности и т. д. ).

Болезни легких у новорожденных детей (1) 1. Патология воздухоносных путей Пороки развития с обструкцией дыхательных путей (атрезия и гипоплазия хоан, передние мозговые грыжи, макроглоссия, врожденный зоб, гигромы и др. опухоли шеи, маленькая нижняя челюсть и деформация глотки при миндроме пьера-робена, перепонка гортани, ларинго-, трахео- и бронхомаляция, гемангиомы, кольцевидная дуга аорты, врожденные стенозы гортани, трахеи, бронхов, трахеопищеводные свищи, кисты языка, десен, трахеи, гигромы и тератомы, лобарная эмфизема и др. ) Приобретенные заболевания (отеки слиз. оболочки носа медикаментозного, травматического и инфекционного генеза, респираторные инфекции разных отделов дыхательных путей, паралич голосовых связок, ларингоспазм, эндобронххиты и эндотрахеиты, ларингиты и трахеиты на фоне или после интубации трахеи, аспирация)

Болезни легких у новорожденных детей (2) 2. Патология альвеол или паренхимы легких с нарушением утилизации кислорода в легких Болезнь гиалиновых мембран (БГМ), СДР 1 типа, РДС Транзитоное тахипноэ (СДР 2 типа, влажные легкие) Синдром аспирации мекония РДС взрослого типа, СДР взрослого типа Утечка воздуха, свободный воздух в грудной клетке (пневмоторакс, пневмомедиастинум, пневмоперикард, интерстициальная эмфизема) Пневмонии Ателектазы Кровоизлияния в легкие

Болезни легких у новорожденных детей (3) 3. Патология легочных сосудов Врожденные пороки развития ССС Легочная гипертензия (транзиторная или персистирующая) 4. Пороки развития легких 5. Приступы апноэ 6. Хронические заболевания легких Бронхолегочная дисплазия Хроническая легочная недостаточность недоношенных Синдром Вильсона-Микити

Болезни легких у новорожденных детей (4) 7. Внелегочные причины расстройств дыхания Застойная СН разного генеза (ВПС, постасфиктическая ишемия миокарда, тахиаритмии, миокардиты, полицитемии и др. ) Повреждения спинного и головного мозга Метаболические нарушения (ацидоз, гипогликемия, гипокальциемия, гипомагниемия) Шок, в т. ч. после кровопотери, септический Спинальная амиотрофия и миопатии Синдром отмены лекарств, влияющих на ЦНС ребенка Врожденный гиповентиляционный синдром

Спасибо за внимание!
Развитие дыхательной системы для неонатологов.ppt