2. Травматические повреждения СОПР.ppt
- Количество слайдов: 53
 Различают травмы механические, химические и физические. Механическая травма может быть острой, когда происходит быстрое и, как правило, одномоментное повреждение слизистой оболочки, и хронической — при длительном воздействии раздражающих факторов.
Различают травмы механические, химические и физические. Механическая травма может быть острой, когда происходит быстрое и, как правило, одномоментное повреждение слизистой оболочки, и хронической — при длительном воздействии раздражающих факторов.
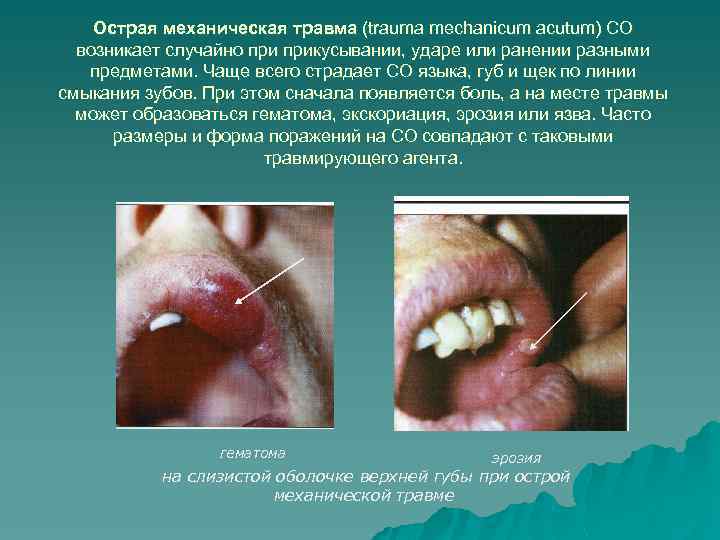 Острая механическая травма (trauma mechanicum acutum) CO возникает случайно прикусывании, ударе или ранении разными предметами. Чаще всего страдает СО языка, губ и щек по линии смыкания зубов. При этом сначала появляется боль, а на месте травмы может образоваться гематома, экскориация, эрозия или язва. Часто размеры и форма поражений на СО совпадают с таковыми травмирующего агента. гематома эрозия на слизистой оболочке верхней губы при острой механической травме
Острая механическая травма (trauma mechanicum acutum) CO возникает случайно прикусывании, ударе или ранении разными предметами. Чаще всего страдает СО языка, губ и щек по линии смыкания зубов. При этом сначала появляется боль, а на месте травмы может образоваться гематома, экскориация, эрозия или язва. Часто размеры и форма поражений на СО совпадают с таковыми травмирующего агента. гематома эрозия на слизистой оболочке верхней губы при острой механической травме
 Диагностика поражений слизистой оболочки, возникающих в результате острой травмы, не представляет затруднений, так как причина повреждения легко выявляется из анамнеза. Гематомы и поверхностные повреждения (экскориация, эрозия) относительно быстро (за 1— 3 суток) исчезают. Лечение. Объем врачебной помощи зависит от глубины и величины повреждения. Для лечения неглубоких поражений СОПР необходима тщательная антисептическая обработка — полоскание антисептическими растворами (0, 02% ра створ хлоргекседина, 0, 05% раствор фурацилина), апликации кератопластических средств (витамин Д, масло шиповника). Если раны глубокие, то накладывают швы.
Диагностика поражений слизистой оболочки, возникающих в результате острой травмы, не представляет затруднений, так как причина повреждения легко выявляется из анамнеза. Гематомы и поверхностные повреждения (экскориация, эрозия) относительно быстро (за 1— 3 суток) исчезают. Лечение. Объем врачебной помощи зависит от глубины и величины повреждения. Для лечения неглубоких поражений СОПР необходима тщательная антисептическая обработка — полоскание антисептическими растворами (0, 02% ра створ хлоргекседина, 0, 05% раствор фурацилина), апликации кератопластических средств (витамин Д, масло шиповника). Если раны глубокие, то накладывают швы.
 Хроническая механическая травма (trauma mechanicum chronicum) СО встречается довольно часто. И бывает вызвана: u острыми краями зубов при поражении их кариесом или патологической стертостью, u отсутствием зубов, u нарушением прикуса, u некачественно изготовленными протезами, u ортодонтическими аппаратами, u зубным камнем, u вредными привычками и пр.
Хроническая механическая травма (trauma mechanicum chronicum) СО встречается довольно часто. И бывает вызвана: u острыми краями зубов при поражении их кариесом или патологической стертостью, u отсутствием зубов, u нарушением прикуса, u некачественно изготовленными протезами, u ортодонтическими аппаратами, u зубным камнем, u вредными привычками и пр.
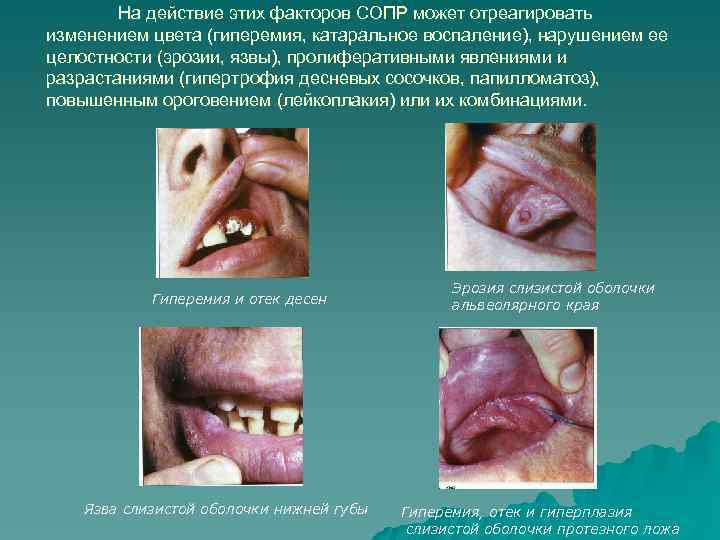 На действие этих факторов СОПР может отреагировать изменением цвета (гиперемия, катаральное воспаление), нарушением ее целостности (эрозии, язвы), пролиферативными явлениями и разрастаниями (гипертрофия десневых сосочков, папилломатоз), повышенным ороговением (лейкоплакия) или их комбинациями. Гиперемия и отек десен Язва слизистой оболочки нижней губы Эрозия слизистой оболочки альвеолярного края Гиперемия, отек и гиперплазия слизистой оболочки протезного ложа
На действие этих факторов СОПР может отреагировать изменением цвета (гиперемия, катаральное воспаление), нарушением ее целостности (эрозии, язвы), пролиферативными явлениями и разрастаниями (гипертрофия десневых сосочков, папилломатоз), повышенным ороговением (лейкоплакия) или их комбинациями. Гиперемия и отек десен Язва слизистой оболочки нижней губы Эрозия слизистой оболочки альвеолярного края Гиперемия, отек и гиперплазия слизистой оболочки протезного ложа
 Хроническая травма чаще встречается у пожилых людей в связи со снижением высоты прикуса, дисфункцией височно нижнечелюстного сустава, наличием концевых дефектов зубных рядов, пародонтитом II и III степени, понижением тургора слизистой оболочки рта. У пожилых людей также замедлены процессы регенерации эпителия, поэтому травматические повреждения клинически протекают тяжелее, чем у молодых лиц.
Хроническая травма чаще встречается у пожилых людей в связи со снижением высоты прикуса, дисфункцией височно нижнечелюстного сустава, наличием концевых дефектов зубных рядов, пародонтитом II и III степени, понижением тургора слизистой оболочки рта. У пожилых людей также замедлены процессы регенерации эпителия, поэтому травматические повреждения клинически протекают тяжелее, чем у молодых лиц.
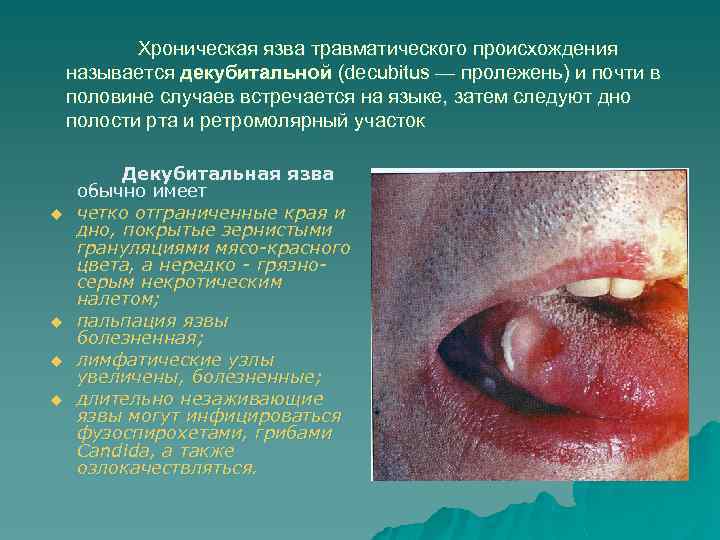 Хроническая язва травматического происхождения называется декубитальной (decubitus — пролежень) и почти в половине случаев встречается на языке, затем следуют дно полости рта и ретромолярный участок u u Декубитальная язва обычно имеет четко отграниченные края и дно, покрытые зернистыми грануляциями мясо красного цвета, а нередко грязно серым некротическим налетом; пальпация язвы болезненная; лимфатические узлы увеличены, болезненные; длительно незаживающие язвы могут инфицироваться фузоспирохетами, грибами Candida, а также озлокачествляться.
Хроническая язва травматического происхождения называется декубитальной (decubitus — пролежень) и почти в половине случаев встречается на языке, затем следуют дно полости рта и ретромолярный участок u u Декубитальная язва обычно имеет четко отграниченные края и дно, покрытые зернистыми грануляциями мясо красного цвета, а нередко грязно серым некротическим налетом; пальпация язвы болезненная; лимфатические узлы увеличены, болезненные; длительно незаживающие язвы могут инфицироваться фузоспирохетами, грибами Candida, а также озлокачествляться.
 Следует помнить, что клиническая картина, характерная для хронической травмы, может изменяться под влиянием факторов: u микроорганизмы (кокки, фузоспирохеты, грибы Candida и др. ); u аллергические реакции на материалы протезов, пломб, медикаменты; u локализация повреждения (язык, дно полости рта, твердое небо, губы и т. д. ); u возраст больного; u общая реактивность организма.
Следует помнить, что клиническая картина, характерная для хронической травмы, может изменяться под влиянием факторов: u микроорганизмы (кокки, фузоспирохеты, грибы Candida и др. ); u аллергические реакции на материалы протезов, пломб, медикаменты; u локализация повреждения (язык, дно полости рта, твердое небо, губы и т. д. ); u возраст больного; u общая реактивность организма.
 Дифференциальная диагностика травматических поражений проводится с u u злокачественными новообразованиями, милиарно язвенным туберкулезом, твердым шанкром, трофической язвой. Для травматической язвы характерно наличие травматического фактора, устранение которого, приводит к быстрому заживлению эрозии (язвы).
Дифференциальная диагностика травматических поражений проводится с u u злокачественными новообразованиями, милиарно язвенным туберкулезом, твердым шанкром, трофической язвой. Для травматической язвы характерно наличие травматического фактора, устранение которого, приводит к быстрому заживлению эрозии (язвы).
 Лечение. 1. Устранение действия травмирующего фактора. (Как правило, после устранения механической причины и проведения консервативных мероприятий медикаментозного характера декубитальная язва через 10— 12 дней заживает). 2. Обработка поверхности язвы кислородсодержащими антисептиками (перекись водорода, перманганат калия, гипохлорит натрия). 3. После очищения поверхности язвы от некротического налета используют кератопластические средства. Следует помнить, что при длительном существовании (более 2— 3 месяцев), особенно у пожилых людей, декубитальная язва может озлокачествляться!
Лечение. 1. Устранение действия травмирующего фактора. (Как правило, после устранения механической причины и проведения консервативных мероприятий медикаментозного характера декубитальная язва через 10— 12 дней заживает). 2. Обработка поверхности язвы кислородсодержащими антисептиками (перекись водорода, перманганат калия, гипохлорит натрия). 3. После очищения поверхности язвы от некротического налета используют кератопластические средства. Следует помнить, что при длительном существовании (более 2— 3 месяцев), особенно у пожилых людей, декубитальная язва может озлокачествляться!
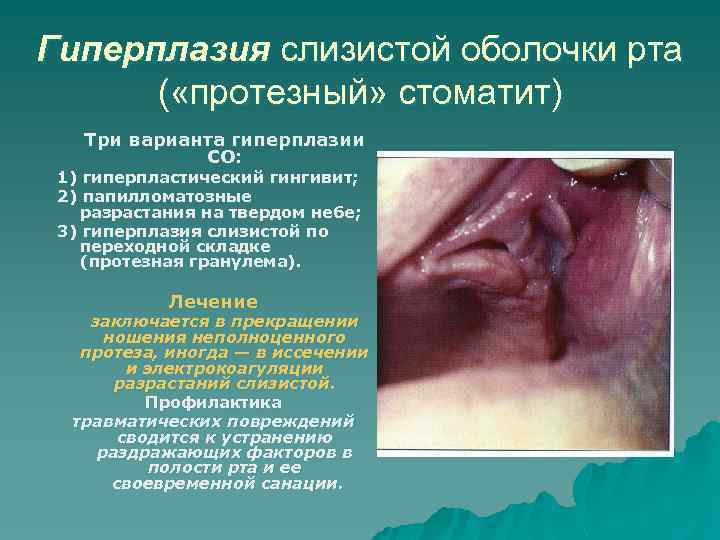 Гиперплазия слизистой оболочки рта ( «протезный» стоматит) Три варианта гиперплазии СО: 1) гиперпластический гингивит; 2) папилломатозные разрастания на твердом небе; 3) гиперплазия слизистой по переходной складке (протезная гранулема). Лечение заключается в прекращении ношения неполноценного протеза, иногда — в иссечении и электрокоагуляции разрастаний слизистой. Профилактика травматических повреждений сводится к устранению раздражающих факторов в полости рта и ее своевременной санации.
Гиперплазия слизистой оболочки рта ( «протезный» стоматит) Три варианта гиперплазии СО: 1) гиперпластический гингивит; 2) папилломатозные разрастания на твердом небе; 3) гиперплазия слизистой по переходной складке (протезная гранулема). Лечение заключается в прекращении ношения неполноценного протеза, иногда — в иссечении и электрокоагуляции разрастаний слизистой. Профилактика травматических повреждений сводится к устранению раздражающих факторов в полости рта и ее своевременной санации.
 ХИМИЧЕСКАЯ ТРАВМА u u u u u Химическая травма бывает острой и хронической. Этиология. Чаще всего она возникает в результате попадания на слизистую оболочку химических веществ в высокой повреждающей или раздражающей концентрации. Это происходит при случайной травме в быту, на производстве, при попытке самоубийства, при небрежной работе стоматолога. Химическая травма слизистой оболочки полости рта может проявляться в виде ожога при контакте с кислотами, щелочами, мышьяковистой пастой, фенолом, формалином, средствами для химического расширения каналов, при лечении зубов методами серебрения и резорцин формалиновым ортофосфорной кислотой при протравливании твердых тканей зуба, 30 35% раствором перекиси водорода пероксид карбамида при профессиональном отбеливании зубов.
ХИМИЧЕСКАЯ ТРАВМА u u u u u Химическая травма бывает острой и хронической. Этиология. Чаще всего она возникает в результате попадания на слизистую оболочку химических веществ в высокой повреждающей или раздражающей концентрации. Это происходит при случайной травме в быту, на производстве, при попытке самоубийства, при небрежной работе стоматолога. Химическая травма слизистой оболочки полости рта может проявляться в виде ожога при контакте с кислотами, щелочами, мышьяковистой пастой, фенолом, формалином, средствами для химического расширения каналов, при лечении зубов методами серебрения и резорцин формалиновым ортофосфорной кислотой при протравливании твердых тканей зуба, 30 35% раствором перекиси водорода пероксид карбамида при профессиональном отбеливании зубов.
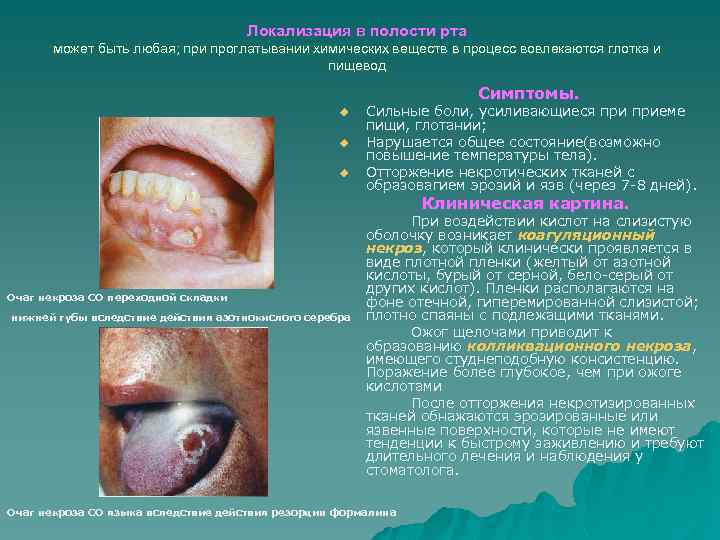 Локализация в полости рта может быть любая; при проглатывании химических веществ в процесс вовлекаются глотка и пищевод Симптомы. u u u Сильные боли, усиливающиеся приеме пищи, глотании; Нарушается общее состояние(возможно повышение температуры тела). Отторжение некротических тканей с образовагием эрозий и язв (через 7 8 дней). Клиническая картина. Очаг некроза СО переходной складки нижней губы вследствие действия азотнокислого серебра При воздействии кислот на слизистую оболочку возникает коагуляционный некроз, который клинически проявляется в виде плотной пленки (желтый от азотной кислоты, бурый от серной, бело серый от других кислот). Пленки располагаются на фоне отечной, гиперемированной слизистой; плотно спаяны с подлежащими тканями. Ожог щелочами приводит к образованию колликвационного некроза, имеющего студнеподобную консистенцию. Поражение более глубокое, чем при ожоге кислотами После отторжения некротизированных тканей обнажаются эрозированные или язвенные поверхности, которые не имеют тенденции к быстрому заживлению и требуют длительного лечения и наблюдения у стоматолога. Очаг некроза СО языка вследствие действия резорцин формалина
Локализация в полости рта может быть любая; при проглатывании химических веществ в процесс вовлекаются глотка и пищевод Симптомы. u u u Сильные боли, усиливающиеся приеме пищи, глотании; Нарушается общее состояние(возможно повышение температуры тела). Отторжение некротических тканей с образовагием эрозий и язв (через 7 8 дней). Клиническая картина. Очаг некроза СО переходной складки нижней губы вследствие действия азотнокислого серебра При воздействии кислот на слизистую оболочку возникает коагуляционный некроз, который клинически проявляется в виде плотной пленки (желтый от азотной кислоты, бурый от серной, бело серый от других кислот). Пленки располагаются на фоне отечной, гиперемированной слизистой; плотно спаяны с подлежащими тканями. Ожог щелочами приводит к образованию колликвационного некроза, имеющего студнеподобную консистенцию. Поражение более глубокое, чем при ожоге кислотами После отторжения некротизированных тканей обнажаются эрозированные или язвенные поверхности, которые не имеют тенденции к быстрому заживлению и требуют длительного лечения и наблюдения у стоматолога. Очаг некроза СО языка вследствие действия резорцин формалина
 Лечение. u u u При химическом ожоге необходимо как можно быстрее удалить кислоту или щелочь. Для этого обильно промывают полость рта водой. Затем используют нейтрализующее средство: При ожоге кислотами это мыльная вода, 1% — 2% раствор бикарбоната натрия, окись магнезии с во дой, 0, 1% раствор нашатырного спирта. При ожоге щелочами — 0, 5% 1% раствор лимонной, уксусной кислоты, 0, 1% раствор соляной кислоты. Азотнокислое серебро нейтрализуют 2— 3% раствором поваренной соли, раствором Люголя, ожог мышьяковистой кислотой — раствором унитиола, йодной настойки, пудрят жженой магнезией. Фенол нейтрализуют 50% этиловым спиртом, касторовым маслом. В дальнейшем химические ожоги СОПР проводят по примеру лечения острого неспецифического воспалительного процесса. Назначают обезболивающие средства, слабые растворы антисептиков в виде полосканий и ротовых ванночек и аппликации кератопластических средств. Внутрь назначают поливитамины и высококалорийную, протертую пищу.
Лечение. u u u При химическом ожоге необходимо как можно быстрее удалить кислоту или щелочь. Для этого обильно промывают полость рта водой. Затем используют нейтрализующее средство: При ожоге кислотами это мыльная вода, 1% — 2% раствор бикарбоната натрия, окись магнезии с во дой, 0, 1% раствор нашатырного спирта. При ожоге щелочами — 0, 5% 1% раствор лимонной, уксусной кислоты, 0, 1% раствор соляной кислоты. Азотнокислое серебро нейтрализуют 2— 3% раствором поваренной соли, раствором Люголя, ожог мышьяковистой кислотой — раствором унитиола, йодной настойки, пудрят жженой магнезией. Фенол нейтрализуют 50% этиловым спиртом, касторовым маслом. В дальнейшем химические ожоги СОПР проводят по примеру лечения острого неспецифического воспалительного процесса. Назначают обезболивающие средства, слабые растворы антисептиков в виде полосканий и ротовых ванночек и аппликации кератопластических средств. Внутрь назначают поливитамины и высококалорийную, протертую пищу.
 ФИЗИЧЕСКАЯ ТРАВМА Наиболее распространенными поражениями СОПР, вызванными физическими факторами, являются u термические (влияние высоких и низких температур), u поражение электрическим током (ожоги, гальваноз), u лучевые поражения (при локализованном влиянии больших доз ионизирующего излучения).
ФИЗИЧЕСКАЯ ТРАВМА Наиболее распространенными поражениями СОПР, вызванными физическими факторами, являются u термические (влияние высоких и низких температур), u поражение электрическим током (ожоги, гальваноз), u лучевые поражения (при локализованном влиянии больших доз ионизирующего излучения).
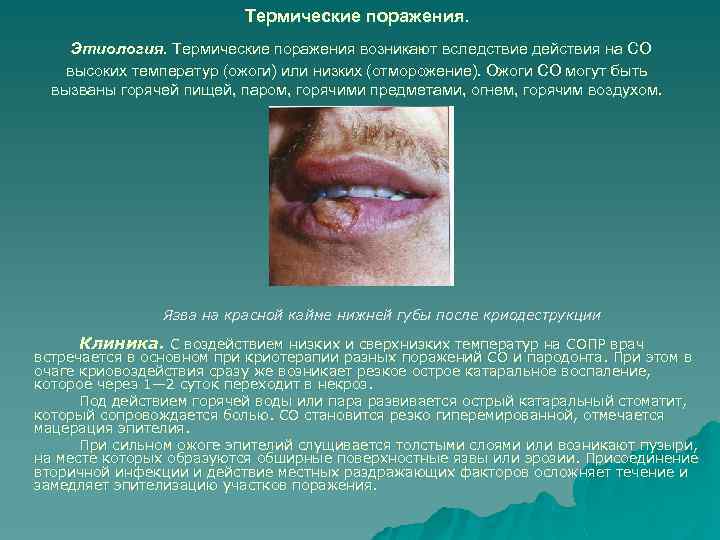 Термические поражения. Этиология. Термические поражения возникают вследствие действия на СО высоких температур (ожоги) или низких (отморожение). Ожоги СО могут быть вызваны горячей пищей, паром, горячими предметами, огнем, горячим воздухом. Язва на красной кайме нижней губы после криодеструкции Клиника. С воздействием низких и сверхнизких температур на СОПР врач встречается в основном при криотерапии разных поражений СО и пародонта. При этом в очаге криовоздействия сразу же возникает резкое острое катаральное воспаление, которое через 1— 2 суток переходит в некроз. Под действием горячей воды или пара развивается острый катаральный стоматит, который сопровождается болью. СО становится резко гиперемированной, отмечается мацерация эпителия. При сильном ожоге эпителий слущивается толстыми слоями или возникают пузыри, на месте которых образуются обширные поверхностные язвы или эрозии. Присоединение вторичной инфекции и действие местных раздражающих факторов осложняет течение и замедляет эпителизацию участков поражения.
Термические поражения. Этиология. Термические поражения возникают вследствие действия на СО высоких температур (ожоги) или низких (отморожение). Ожоги СО могут быть вызваны горячей пищей, паром, горячими предметами, огнем, горячим воздухом. Язва на красной кайме нижней губы после криодеструкции Клиника. С воздействием низких и сверхнизких температур на СОПР врач встречается в основном при криотерапии разных поражений СО и пародонта. При этом в очаге криовоздействия сразу же возникает резкое острое катаральное воспаление, которое через 1— 2 суток переходит в некроз. Под действием горячей воды или пара развивается острый катаральный стоматит, который сопровождается болью. СО становится резко гиперемированной, отмечается мацерация эпителия. При сильном ожоге эпителий слущивается толстыми слоями или возникают пузыри, на месте которых образуются обширные поверхностные язвы или эрозии. Присоединение вторичной инфекции и действие местных раздражающих факторов осложняет течение и замедляет эпителизацию участков поражения.
 Лечение. Участок ожога СО вследствие действия высоких температур нужно обезболить местными анестезирующими средствами, провести антисептическую обработку, назначить обволакивающие и противовоспалительные препараты вместе с антимикробными средствами. В фазе дегидратации используют кератопластические средства. После криодеструкции в первые часы назначают ротовые ванночки или полоскание антисептическими средствами, а с развитием крионекроза проводится терапия как при язвенно некротическом стоматите.
Лечение. Участок ожога СО вследствие действия высоких температур нужно обезболить местными анестезирующими средствами, провести антисептическую обработку, назначить обволакивающие и противовоспалительные препараты вместе с антимикробными средствами. В фазе дегидратации используют кератопластические средства. После криодеструкции в первые часы назначают ротовые ванночки или полоскание антисептическими средствами, а с развитием крионекроза проводится терапия как при язвенно некротическом стоматите.
 Электротравма. Этиология. СО часто бывает связана с электролечением (гальванизация, электрофорез) или развитием гальванизма в ротовой полости. Клиника. Гальванический ожог образуется на месте контакта активного электрода со СО при нарушении методики проведения электрофореза или гальванизации. Очаг поражения напоминает форму электрода и имеет беловато серую болезненную поверхность. Со временем на ней образуется почти сплошная болезненная эрозия, которая окружена реактивным воспалением прилежащих тканей и наблюдается болезненная реакция регионарных лимфоузлов.
Электротравма. Этиология. СО часто бывает связана с электролечением (гальванизация, электрофорез) или развитием гальванизма в ротовой полости. Клиника. Гальванический ожог образуется на месте контакта активного электрода со СО при нарушении методики проведения электрофореза или гальванизации. Очаг поражения напоминает форму электрода и имеет беловато серую болезненную поверхность. Со временем на ней образуется почти сплошная болезненная эрозия, которая окружена реактивным воспалением прилежащих тканей и наблюдается болезненная реакция регионарных лимфоузлов.
 Гальванизм и гальваноз – это неблагоприятные явления в полости рта, связанные с наличием в ней разноименных металлов. Гальванизм — это возникновение регистрированных электропотенциалов в полости рта при наличии металлических включений, без выраженных субъективных и объективных признаков. Гальваноз — патологические изменения местного и общего характера, которые возникают в результате электрохимического взаимодействия между металлическими включениями в полости рта. Это такие пары как амальгама – золото, амальгама – сталь, золото – сталь и сталь – припой. Гальванические токи в полости рта возникают в момент смыкания зубных рядов, превышающие 10 мк. А.
Гальванизм и гальваноз – это неблагоприятные явления в полости рта, связанные с наличием в ней разноименных металлов. Гальванизм — это возникновение регистрированных электропотенциалов в полости рта при наличии металлических включений, без выраженных субъективных и объективных признаков. Гальваноз — патологические изменения местного и общего характера, которые возникают в результате электрохимического взаимодействия между металлическими включениями в полости рта. Это такие пары как амальгама – золото, амальгама – сталь, золото – сталь и сталь – припой. Гальванические токи в полости рта возникают в момент смыкания зубных рядов, превышающие 10 мк. А.
 Этилогия. Наличие разнородных металлических включений способствует возникновению электрохимических реакций, появлению значительных анодных и катодных участков и накоплению электродвижущей силы на границе металла и ротовой жидкости, что обеспечивает возникновение гальванических пар. Значительное содержание металлов в ротовой жидкости обусловливает их накопление в СО, мягких тканях полости рта, костях челюстей и постоянное поступление в ЖКТ, что ведет к их распространению по всему организму и возникновению сенсибилизации к металлам. Жалобы. При гальванозе больные жалуются на металлический привкус во рту, извращение вкусовой чувствительности, жжение или покалывание, боль в языке, щеках, сухость или гиперсаливацию, легкую раздражительность, головную боль, слабость. Эти признаки более выражены утром, причем степень субъективного ощущения не зависит от разницы потенциалов, а определяется общим состоянием организма, его индивидуальной чувствительностью к гальваническому току.
Этилогия. Наличие разнородных металлических включений способствует возникновению электрохимических реакций, появлению значительных анодных и катодных участков и накоплению электродвижущей силы на границе металла и ротовой жидкости, что обеспечивает возникновение гальванических пар. Значительное содержание металлов в ротовой жидкости обусловливает их накопление в СО, мягких тканях полости рта, костях челюстей и постоянное поступление в ЖКТ, что ведет к их распространению по всему организму и возникновению сенсибилизации к металлам. Жалобы. При гальванозе больные жалуются на металлический привкус во рту, извращение вкусовой чувствительности, жжение или покалывание, боль в языке, щеках, сухость или гиперсаливацию, легкую раздражительность, головную боль, слабость. Эти признаки более выражены утром, причем степень субъективного ощущения не зависит от разницы потенциалов, а определяется общим состоянием организма, его индивидуальной чувствительностью к гальваническому току.
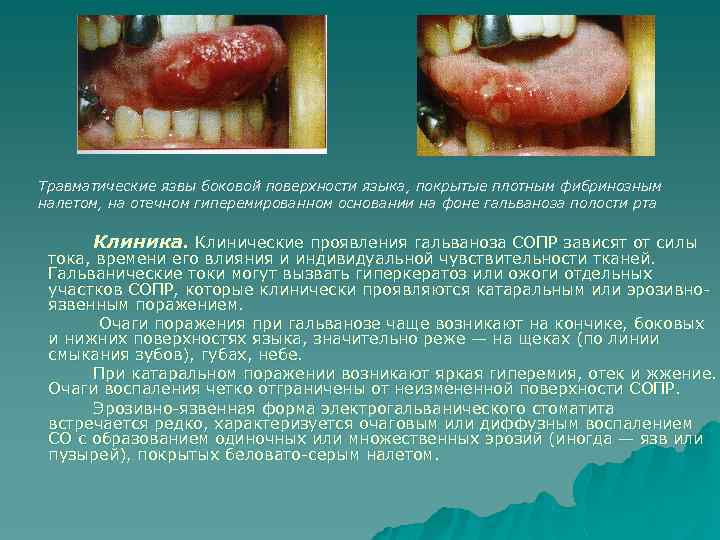 Травматические язвы боковой поверхности языка, покрытые плотным фибринозным налетом, на отечном гиперемированном основании на фоне гальваноза полости рта Клиника. Клинические проявления гальваноза СОПР зависят от силы тока, времени его влияния и индивидуальной чувствительности тканей. Гальванические токи могут вызвать гиперкератоз или ожоги отдельных участков СОПР, которые клинически проявляются катаральным или эрозивно язвенным поражением. Очаги поражения при гальванозе чаще возникают на кончике, боковых и нижних поверхностях языка, значительно реже — на щеках (по линии смыкания зубов), губах, небе. При катаральном поражении возникают яркая гиперемия, отек и жжение. Очаги воспаления четко отграничены от неизмененной поверхности СОПР. Эрозивно язвенная форма электрогальванического стоматита встречается редко, характеризуется очаговым или диффузным воспалением СО с образованием одиночных или множественных эрозий (иногда — язв или пузырей), покрытых беловато серым налетом.
Травматические язвы боковой поверхности языка, покрытые плотным фибринозным налетом, на отечном гиперемированном основании на фоне гальваноза полости рта Клиника. Клинические проявления гальваноза СОПР зависят от силы тока, времени его влияния и индивидуальной чувствительности тканей. Гальванические токи могут вызвать гиперкератоз или ожоги отдельных участков СОПР, которые клинически проявляются катаральным или эрозивно язвенным поражением. Очаги поражения при гальванозе чаще возникают на кончике, боковых и нижних поверхностях языка, значительно реже — на щеках (по линии смыкания зубов), губах, небе. При катаральном поражении возникают яркая гиперемия, отек и жжение. Очаги воспаления четко отграничены от неизмененной поверхности СОПР. Эрозивно язвенная форма электрогальванического стоматита встречается редко, характеризуется очаговым или диффузным воспалением СО с образованием одиночных или множественных эрозий (иногда — язв или пузырей), покрытых беловато серым налетом.
 Диагностика. Для установления диагноза "гальваноз" необходимо наличие как минимум 5 критериев: 1) наличие металлического привкуса во рту; 2) субъективные симптомы, более выраженные утром и сохраняющиеся в течение дня; 3) наличие в полости рта двух и более металлических включений; 4) определение разницы потенциалов между металлическими включениями (регистрирация); 5) улучшение самочувствия больного после удаления протезов из полости рта. Гальваноз как симптомокомплекс диагностируется в результате клинического и лабораторного обследования больного. Напряжение гальванического тока в полости рта определяется в виде электрохимического потенциала (ЭХП) в микровольтах. Величина ЭХП до 120 140 мк. В может служить условной нормой микротоков в полости рта. Величина ЭХП свыше 140 мк. В — показатель для удаления металлических конструкций из полости рта при наличии у пациента соответствующих жалоб и клинических проявлений гальваноза
Диагностика. Для установления диагноза "гальваноз" необходимо наличие как минимум 5 критериев: 1) наличие металлического привкуса во рту; 2) субъективные симптомы, более выраженные утром и сохраняющиеся в течение дня; 3) наличие в полости рта двух и более металлических включений; 4) определение разницы потенциалов между металлическими включениями (регистрирация); 5) улучшение самочувствия больного после удаления протезов из полости рта. Гальваноз как симптомокомплекс диагностируется в результате клинического и лабораторного обследования больного. Напряжение гальванического тока в полости рта определяется в виде электрохимического потенциала (ЭХП) в микровольтах. Величина ЭХП до 120 140 мк. В может служить условной нормой микротоков в полости рта. Величина ЭХП свыше 140 мк. В — показатель для удаления металлических конструкций из полости рта при наличии у пациента соответствующих жалоб и клинических проявлений гальваноза
 Дифференциальная диагностика. Гальваноз дифференцируют с глоссалгией, аллергической реакцией СОПР. Важное значение имеют анамнез (отсутствие неприятных ощущений до протезирования) и измерение величины микротоков в полости рта. Лечение. Этиотропная терапия гальваноза СО сводится к удалению из полости рта протезов и пломб из неоднородных металлов (замена протезов другим металлом или керамикой и замена металлических пломб на композитные). Местно при поражениях СОПР катарального характера используют противовоспалительные и антисептические средства совместно с местноанестезирующими веществами. Для улучшения эпителизации пораженных участков используют кератопластические средства.
Дифференциальная диагностика. Гальваноз дифференцируют с глоссалгией, аллергической реакцией СОПР. Важное значение имеют анамнез (отсутствие неприятных ощущений до протезирования) и измерение величины микротоков в полости рта. Лечение. Этиотропная терапия гальваноза СО сводится к удалению из полости рта протезов и пломб из неоднородных металлов (замена протезов другим металлом или керамикой и замена металлических пломб на композитные). Местно при поражениях СОПР катарального характера используют противовоспалительные и антисептические средства совместно с местноанестезирующими веществами. Для улучшения эпителизации пораженных участков используют кератопластические средства.
 Радиационные поражения Этиология. Лучевая болезнь – заболевание, развивающееся вследствие воздействия на организм ионизирующего излучения. Клиническая картина. Различают острую и хроническую лучевую болезнь. Острая лучевая болезнь возникает при однократном облучении большими дозами (100 1 000 рад). В острой лучевой болезни выделяют 4 периода: u Первый — период первичных реакций — возника ет через 1 2 часа после облучения и длится 2 суток. В полости рта возникает сухость или слюнотечение, по нижение чувствительности слизистой и вкуса. Слизис тая отечная, гиперемированная, иногда возникают то чечные кровоизлияния. u Второй — латентный, длится от нескольких часов до 2 недель, все вышеперечисленные симптомы исчезают. u Третий — разгар болезни. Общее состояние резко ухудшается. На слизистой полости рта возникает язвенно некротический процесс с выраженной кровото чивостью, костная ткань альвеолярного отростка резорбируется, секвестрируется. На слизистой языка трещи ны, очаги некроза, потеря вкуса. u Четвертый — выздоровление. В случае улучшения общего состояния слизистая заживает.
Радиационные поражения Этиология. Лучевая болезнь – заболевание, развивающееся вследствие воздействия на организм ионизирующего излучения. Клиническая картина. Различают острую и хроническую лучевую болезнь. Острая лучевая болезнь возникает при однократном облучении большими дозами (100 1 000 рад). В острой лучевой болезни выделяют 4 периода: u Первый — период первичных реакций — возника ет через 1 2 часа после облучения и длится 2 суток. В полости рта возникает сухость или слюнотечение, по нижение чувствительности слизистой и вкуса. Слизис тая отечная, гиперемированная, иногда возникают то чечные кровоизлияния. u Второй — латентный, длится от нескольких часов до 2 недель, все вышеперечисленные симптомы исчезают. u Третий — разгар болезни. Общее состояние резко ухудшается. На слизистой полости рта возникает язвенно некротический процесс с выраженной кровото чивостью, костная ткань альвеолярного отростка резорбируется, секвестрируется. На слизистой языка трещи ны, очаги некроза, потеря вкуса. u Четвертый — выздоровление. В случае улучшения общего состояния слизистая заживает.
 Хроническая лучевая болезнь. Этиология. Возникает, как правило, у рентгенологов, рентгенлаборантов и др. при нарушении правил техники безопасности, т. е. при длительном внешнем облучении малыми дозами ионизирующей радиации. Диагностика сложна из за отсутствия специфических признаков. Поэтому проводятся исследования крови и костного мозга. ХРБ делят на легкую (I степень), среднюю (II степень) и тяжелую (III – степень). Клиника. Начальные проявления – невроз с вегетативными нарушениями. Затем происходят изменения в системе кроветворения и развитие гемморагического синдрома. Так или иначе страдают все органы и системы. В полости рта при хронической лучевой болезни возникает лучевой пародонтит, симптомы глоссалгии и глоссита.
Хроническая лучевая болезнь. Этиология. Возникает, как правило, у рентгенологов, рентгенлаборантов и др. при нарушении правил техники безопасности, т. е. при длительном внешнем облучении малыми дозами ионизирующей радиации. Диагностика сложна из за отсутствия специфических признаков. Поэтому проводятся исследования крови и костного мозга. ХРБ делят на легкую (I степень), среднюю (II степень) и тяжелую (III – степень). Клиника. Начальные проявления – невроз с вегетативными нарушениями. Затем происходят изменения в системе кроветворения и развитие гемморагического синдрома. Так или иначе страдают все органы и системы. В полости рта при хронической лучевой болезни возникает лучевой пародонтит, симптомы глоссалгии и глоссита.
 Лечение. Общее и местное. Местное лечение устранение раздражающих факторов, санация полости рта, местная противовоспалительная терапия. Общая терапия проводится в специализированных стационарах. В период разгара болезни противопоказано удаление зубов и зубного камня, кюретаж пародонтальных карманов, применение прижигающих средств. В период отдаленных последствий при санации полости рта противопоказано применение пломбировочных материалов, требующих протравливания эмали. Рекомендуется использовать СИЦ. Удаление зубов производится с последующим наложением швов на лунку из за повышенной кровоточивости и плохой свертываемости крови.
Лечение. Общее и местное. Местное лечение устранение раздражающих факторов, санация полости рта, местная противовоспалительная терапия. Общая терапия проводится в специализированных стационарах. В период разгара болезни противопоказано удаление зубов и зубного камня, кюретаж пародонтальных карманов, применение прижигающих средств. В период отдаленных последствий при санации полости рта противопоказано применение пломбировочных материалов, требующих протравливания эмали. Рекомендуется использовать СИЦ. Удаление зубов производится с последующим наложением швов на лунку из за повышенной кровоточивости и плохой свертываемости крови.
 Изменения в полости рта при лучевой терапии новообразований челюстно-лицевой области. Этиология. Облучение пораженных и здоровых тканей полости рта при проведении лучевой терапии новообразований челюстно лицевой. Реакция разных зон СОПР на облучение неодинакова и имеет некоторые клинические особенности в зависимости от вида лучевой терапии, одноразовой и суммарной дозы облучения, радиочувствительности тканей и состояния полости рта до облучения.
Изменения в полости рта при лучевой терапии новообразований челюстно-лицевой области. Этиология. Облучение пораженных и здоровых тканей полости рта при проведении лучевой терапии новообразований челюстно лицевой. Реакция разных зон СОПР на облучение неодинакова и имеет некоторые клинические особенности в зависимости от вида лучевой терапии, одноразовой и суммарной дозы облучения, радиочувствительности тканей и состояния полости рта до облучения.
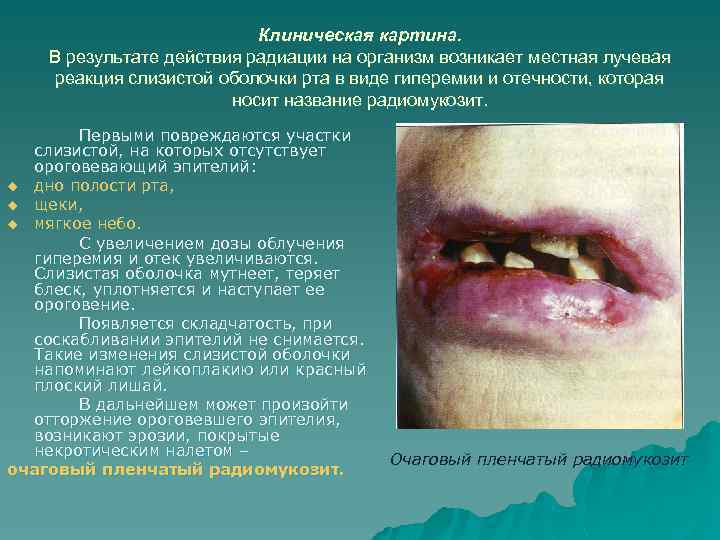 Клиническая картина. В результате действия радиации на организм возникает местная лучевая реакция слизистой оболочки рта в виде гиперемии и отечности, которая носит название радиомукозит. Первыми повреждаются участки слизистой, на которых отсутствует ороговевающий эпителий: u дно полости рта, u щеки, u мягкое небо. С увеличением дозы облучения гиперемия и отек увеличиваются. Слизистая оболочка мутнеет, теряет блеск, уплотняется и наступает ее ороговение. Появляется складчатость, при соскабливании эпителий не снимается. Такие изменения слизистой оболочки напоминают лейкоплакию или красный плоский лишай. В дальнейшем может произойти отторжение ороговевшего эпителия, возникают эрозии, покрытые некротическим налетом – очаговый пленчатый радиомукозит. Очаговый пленчатый радиомукозит
Клиническая картина. В результате действия радиации на организм возникает местная лучевая реакция слизистой оболочки рта в виде гиперемии и отечности, которая носит название радиомукозит. Первыми повреждаются участки слизистой, на которых отсутствует ороговевающий эпителий: u дно полости рта, u щеки, u мягкое небо. С увеличением дозы облучения гиперемия и отек увеличиваются. Слизистая оболочка мутнеет, теряет блеск, уплотняется и наступает ее ороговение. Появляется складчатость, при соскабливании эпителий не снимается. Такие изменения слизистой оболочки напоминают лейкоплакию или красный плоский лишай. В дальнейшем может произойти отторжение ороговевшего эпителия, возникают эрозии, покрытые некротическим налетом – очаговый пленчатый радиомукозит. Очаговый пленчатый радиомукозит
 u u При распространении некроза на обширные участки слизистой оболочки возникает сливной пленчатый радиомукозит. На слизистой оболочке видны множественные телеангиоэктазии и подслизистые кровоизлияния. В участках слизистой оболочки, в норме ороговевающей (спинка языка, твердое небо, десна), лучевая реакция протекает более благоприятно и приводит только к очаговой десквамации эпителия и к единичным эрозиям. Течение патологического процесса в полости рта осложняется: поражением слюнных желез (в первые 3 5 дней имеется повышенное слюноотделение, которое через 12— 14 суток сменяется сухостью в полости рта вплоть до ксеростомии. повреждением вкусовых луковиц языка, приводящее к полной потере вкусовых ощущений. Позже появляются гиперемия кончика и боковых поверхностей языка и атрофия его сосочков.
u u При распространении некроза на обширные участки слизистой оболочки возникает сливной пленчатый радиомукозит. На слизистой оболочке видны множественные телеангиоэктазии и подслизистые кровоизлияния. В участках слизистой оболочки, в норме ороговевающей (спинка языка, твердое небо, десна), лучевая реакция протекает более благоприятно и приводит только к очаговой десквамации эпителия и к единичным эрозиям. Течение патологического процесса в полости рта осложняется: поражением слюнных желез (в первые 3 5 дней имеется повышенное слюноотделение, которое через 12— 14 суток сменяется сухостью в полости рта вплоть до ксеростомии. повреждением вкусовых луковиц языка, приводящее к полной потере вкусовых ощущений. Позже появляются гиперемия кончика и боковых поверхностей языка и атрофия его сосочков.
 u u u Профилактика лучевых поражений. Легкие формы радиомукозита поддаются лечению, тяжелые нет. Поэтому необходимо подготовить полость рта пациента к лучевой терапии, а именно, провести санацию полости рта. Для этого перед облучением: удаляют зубные отложения; удаляют корни и зубы с периодонтитом, пародонтитом II и III степени, не позднее чем за 3 5 дней до лучевой терапии, рану зашивают; лечат кариес и пульпит, снимают металлические пломбы и протезы. За 10 – 30 минут до облучения назначают радиопротекторы цистамина гидрохлорид 0, 2 – 0, 8 г или мексамин по 0, 05 г внутрь. частые орошения слизистой раствором адреналина гидрохлорида 2 мл 0, 1% на 100 мл физраствора, подкожное введение 0, 1% раствора адреналина, обработка слизистой преднизолоном.
u u u Профилактика лучевых поражений. Легкие формы радиомукозита поддаются лечению, тяжелые нет. Поэтому необходимо подготовить полость рта пациента к лучевой терапии, а именно, провести санацию полости рта. Для этого перед облучением: удаляют зубные отложения; удаляют корни и зубы с периодонтитом, пародонтитом II и III степени, не позднее чем за 3 5 дней до лучевой терапии, рану зашивают; лечат кариес и пульпит, снимают металлические пломбы и протезы. За 10 – 30 минут до облучения назначают радиопротекторы цистамина гидрохлорид 0, 2 – 0, 8 г или мексамин по 0, 05 г внутрь. частые орошения слизистой раствором адреналина гидрохлорида 2 мл 0, 1% на 100 мл физраствора, подкожное введение 0, 1% раствора адреналина, обработка слизистой преднизолоном.
 В процессе лучевой терапии больные не должны курить, употреблять спиртное, носить съемные протезы, пользоваться зубной щеткой. Лечение. Удаление некротических тканей (с помощью протеолитических ферментов и механически), антисептическая обработка слизистой, применение кератопластических средств. В разгар лучевой реакции противопоказано удаление зубов, зубного камня и кюретаж пародонтальных карманов!
В процессе лучевой терапии больные не должны курить, употреблять спиртное, носить съемные протезы, пользоваться зубной щеткой. Лечение. Удаление некротических тканей (с помощью протеолитических ферментов и механически), антисептическая обработка слизистой, применение кератопластических средств. В разгар лучевой реакции противопоказано удаление зубов, зубного камня и кюретаж пародонтальных карманов!
 ЛЕЙКОПЛАКИЯ (leucoplacia, от греч. leucos -белый, plax — пластинка, дословно - «белая бляшка» ) Лейкоплакия хроническое воспаление слизистой оболочки полости рта, сопровождающееся повышенным ороговением покровного эпителия (гиперкератоз). Лейкоплакия относится к разряду факультативных предраков. Частота злокачественной трансформации лейкоплакии (в зависимости от склонности к малигнизации некоторых форм) составляет 15— 75 %. Поэтому профилактика, своевременная диагностика и лечение является задачей врача стоматолога в предупреждении онкологических заболеваний.
ЛЕЙКОПЛАКИЯ (leucoplacia, от греч. leucos -белый, plax — пластинка, дословно - «белая бляшка» ) Лейкоплакия хроническое воспаление слизистой оболочки полости рта, сопровождающееся повышенным ороговением покровного эпителия (гиперкератоз). Лейкоплакия относится к разряду факультативных предраков. Частота злокачественной трансформации лейкоплакии (в зависимости от склонности к малигнизации некоторых форм) составляет 15— 75 %. Поэтому профилактика, своевременная диагностика и лечение является задачей врача стоматолога в предупреждении онкологических заболеваний.
 u u u u u Распространенность. Лейкоплакия отмечается у 13 % больных с патологией СОПР. В возрасте 40 50 лет она встречается в основном у мужчин и в 7— 10 раз чаще, чем у женщин. Этиология. Лейкоплакия развивается как ответная реакция слизистой оболочки на длительную травму, чаще химическую (курение) и механическую. Раздражающие факторы, приводящие к развитию лейкоплакии: острые края кариозных зубов, нависающие края пломб, патологический прикус, недоброкачественно изготовленные протезы, гальванизм ротовой полости, чрезмерное употребление пряностей, горячая и острая пища, сильное солнечное облучение, производство анилиновых красок, каучука, фреонов, алкоголь.
u u u u u Распространенность. Лейкоплакия отмечается у 13 % больных с патологией СОПР. В возрасте 40 50 лет она встречается в основном у мужчин и в 7— 10 раз чаще, чем у женщин. Этиология. Лейкоплакия развивается как ответная реакция слизистой оболочки на длительную травму, чаще химическую (курение) и механическую. Раздражающие факторы, приводящие к развитию лейкоплакии: острые края кариозных зубов, нависающие края пломб, патологический прикус, недоброкачественно изготовленные протезы, гальванизм ротовой полости, чрезмерное употребление пряностей, горячая и острая пища, сильное солнечное облучение, производство анилиновых красок, каучука, фреонов, алкоголь.
 Жалобы. Течение бессимптомное (иногда ощущение шероховатости слизистой). Иногда больные отмечают жжение и сухость во рту. Локализация. Обычно на слизистой оболочке губ, щек (в углах рта, по линии смыкания зубов), на языке и дне полости рта. Бляшки на боковой поверхности языка имеют вытянутую форму, на твердом небе – подковообразную, вдоль альвеолярного гребня. В области щек гиперкератозная бляшка треугольной формы с основанием, обращенным к углу рта, и вершиной – к ретромолярному пространству по линии смыкания зубов. На других участках форма бляшки разнообразная, края часто звездчатые.
Жалобы. Течение бессимптомное (иногда ощущение шероховатости слизистой). Иногда больные отмечают жжение и сухость во рту. Локализация. Обычно на слизистой оболочке губ, щек (в углах рта, по линии смыкания зубов), на языке и дне полости рта. Бляшки на боковой поверхности языка имеют вытянутую форму, на твердом небе – подковообразную, вдоль альвеолярного гребня. В области щек гиперкератозная бляшка треугольной формы с основанием, обращенным к углу рта, и вершиной – к ретромолярному пространству по линии смыкания зубов. На других участках форма бляшки разнообразная, края часто звездчатые.
 Гистологическая картина. Заболевание характеризуется разной степени утолщением эпителиального слоя и вовлечением в хронический воспалительный процесс собственной пластинки СОПР. Лейкоплакия проявляется как гиперпластический хронический воспалительный процесс, при котором проявления гиперкератоза чередуются с паракератозом. Собственная пластинка СОПР в зоне поражения имеет воспалительный инфильтрат из лимфоидных клеток и плазмоцитов, который часто чередуется с очагами склероза и фиброза. Патогистологическая картина при возвышающейся форме лейкоплакии. 1 – гиперкератоз; 2 – диффузный плазмоцитарный инфильтрат в собственной пластинке СО
Гистологическая картина. Заболевание характеризуется разной степени утолщением эпителиального слоя и вовлечением в хронический воспалительный процесс собственной пластинки СОПР. Лейкоплакия проявляется как гиперпластический хронический воспалительный процесс, при котором проявления гиперкератоза чередуются с паракератозом. Собственная пластинка СОПР в зоне поражения имеет воспалительный инфильтрат из лимфоидных клеток и плазмоцитов, который часто чередуется с очагами склероза и фиброза. Патогистологическая картина при возвышающейся форме лейкоплакии. 1 – гиперкератоз; 2 – диффузный плазмоцитарный инфильтрат в собственной пластинке СО
 u u Формы. По клиническим проявлениям А. Л. Машкиллейсон (1970) выделил 4 формы лейкоплакии: плоская, веррукозная, эрозивно язвенная и лейкоплакия курильщиков Таппейнера. Первые три формы лейкоплакии могут переходить одна в другую, возможно сочетание разных форм одновременно на разных участках слизистой оболочки полости рта. Клиническая картина лейкоплакии во многом определяется локализацией патологического процесса. Как правило, лейкоплакия начинается сразу с помутнения эпителия на фоне видимо неизмененной слизистой оболочки.
u u Формы. По клиническим проявлениям А. Л. Машкиллейсон (1970) выделил 4 формы лейкоплакии: плоская, веррукозная, эрозивно язвенная и лейкоплакия курильщиков Таппейнера. Первые три формы лейкоплакии могут переходить одна в другую, возможно сочетание разных форм одновременно на разных участках слизистой оболочки полости рта. Клиническая картина лейкоплакии во многом определяется локализацией патологического процесса. Как правило, лейкоплакия начинается сразу с помутнения эпителия на фоне видимо неизмененной слизистой оболочки.
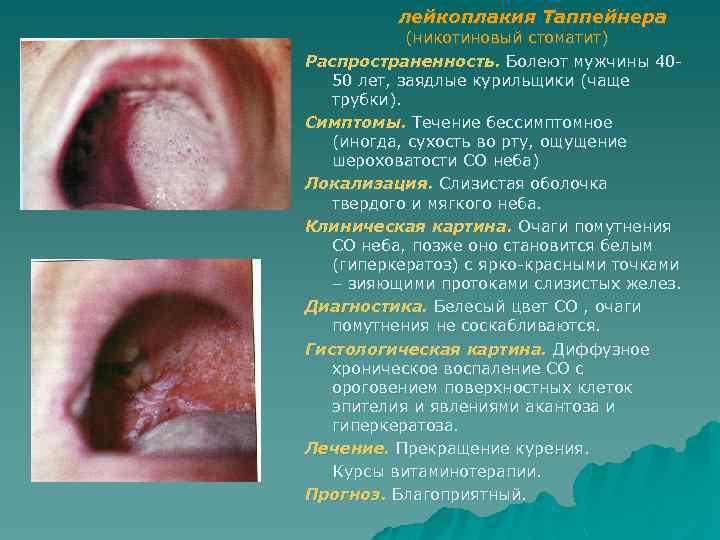 лейкоплакия Таппейнера (никотиновый стоматит) Распространенность. Болеют мужчины 40 50 лет, заядлые курильщики (чаще трубки). Симптомы. Течение бессимптомное (иногда, сухость во рту, ощущение шероховатости СО неба) Локализация. Слизистая оболочка твердого и мягкого неба. Клиническая картина. Очаги помутнения СО неба, позже оно становится белым (гиперкератоз) с ярко красными точками – зияющими протоками слизистых желез. Диагностика. Белесый цвет СО , очаги помутнения не соскабливаются. Гистологическая картина. Диффузное хроническое воспаление СО с ороговением поверхностных клеток эпителия и явлениями акантоза и гиперкератоза. Лечение. Прекращение курения. Курсы витаминотерапии. Прогноз. Благоприятный.
лейкоплакия Таппейнера (никотиновый стоматит) Распространенность. Болеют мужчины 40 50 лет, заядлые курильщики (чаще трубки). Симптомы. Течение бессимптомное (иногда, сухость во рту, ощущение шероховатости СО неба) Локализация. Слизистая оболочка твердого и мягкого неба. Клиническая картина. Очаги помутнения СО неба, позже оно становится белым (гиперкератоз) с ярко красными точками – зияющими протоками слизистых желез. Диагностика. Белесый цвет СО , очаги помутнения не соскабливаются. Гистологическая картина. Диффузное хроническое воспаление СО с ороговением поверхностных клеток эпителия и явлениями акантоза и гиперкератоза. Лечение. Прекращение курения. Курсы витаминотерапии. Прогноз. Благоприятный.
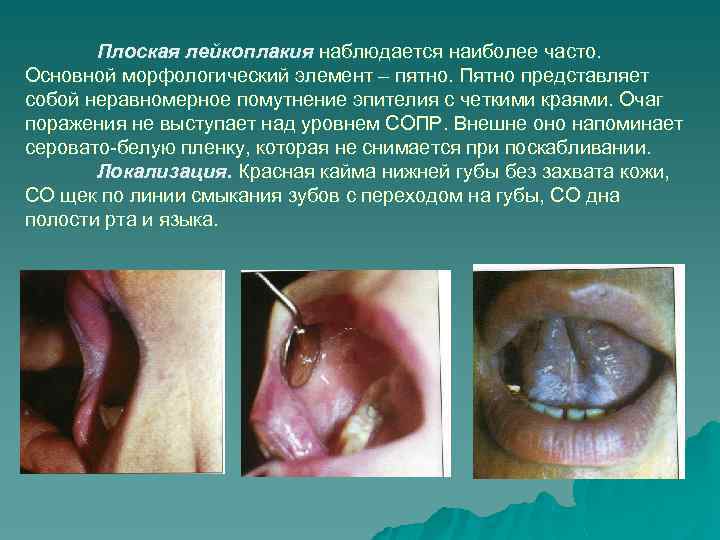 Плоская лейкоплакия наблюдается наиболее часто. Основной морфологический элемент – пятно. Пятно представляет собой неравномерное помутнение эпителия с четкими краями. Очаг поражения не выступает над уровнем СОПР. Внешне оно напоминает серовато-белую пленку, которая не снимается при поскабливании. Локализация. Красная кайма нижней губы без захвата кожи, СО щек по линии смыкания зубов с переходом на губы, СО дна полости рта и языка.
Плоская лейкоплакия наблюдается наиболее часто. Основной морфологический элемент – пятно. Пятно представляет собой неравномерное помутнение эпителия с четкими краями. Очаг поражения не выступает над уровнем СОПР. Внешне оно напоминает серовато-белую пленку, которая не снимается при поскабливании. Локализация. Красная кайма нижней губы без захвата кожи, СО щек по линии смыкания зубов с переходом на губы, СО дна полости рта и языка.
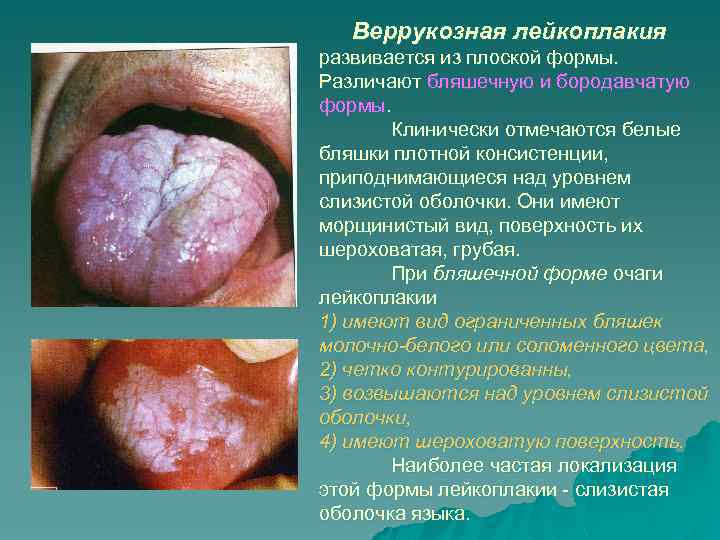 Веррукозная лейкоплакия развивается из плоской формы. Различают бляшечную и бородавчатую формы. Клинически отмечаются белые бляшки плотной консистенции, приподнимающиеся над уровнем слизистой оболочки. Они имеют морщинистый вид, поверхность их шероховатая, грубая. При бляшечной форме очаги лейкоплакии 1) имеют вид ограниченных бляшек молочно-белого или соломенного цвета, 2) четко контурированны, 3) возвышаются над уровнем слизистой оболочки, 4) имеют шероховатую поверхность. Наиболее частая локализация этой формы лейкоплакии - слизистая оболочка языка.
Веррукозная лейкоплакия развивается из плоской формы. Различают бляшечную и бородавчатую формы. Клинически отмечаются белые бляшки плотной консистенции, приподнимающиеся над уровнем слизистой оболочки. Они имеют морщинистый вид, поверхность их шероховатая, грубая. При бляшечной форме очаги лейкоплакии 1) имеют вид ограниченных бляшек молочно-белого или соломенного цвета, 2) четко контурированны, 3) возвышаются над уровнем слизистой оболочки, 4) имеют шероховатую поверхность. Наиболее частая локализация этой формы лейкоплакии - слизистая оболочка языка.
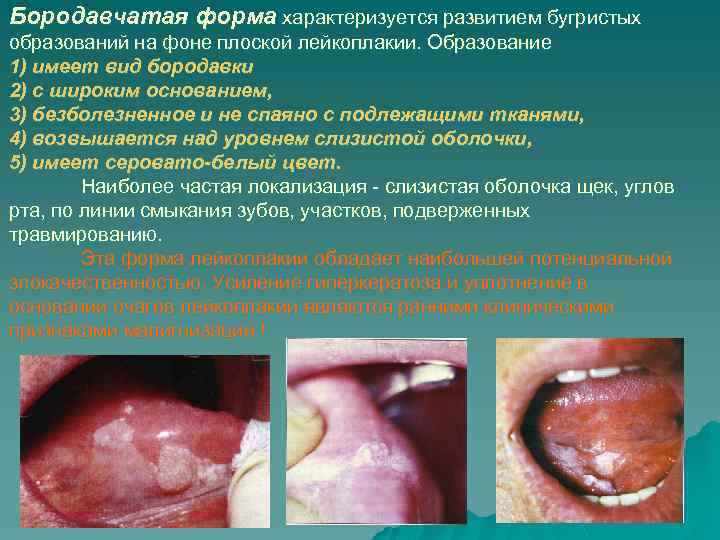 Бородавчатая форма характеризуется развитием бугристых образований на фоне плоской лейкоплакии. Образование 1) имеет вид бородавки 2) с широким основанием, 3) безболезненное и не спаяно с подлежащими тканями, 4) возвышается над уровнем слизистой оболочки, 5) имеет серовато-белый цвет. Наиболее частая локализация - слизистая оболочка щек, углов рта, по линии смыкания зубов, участков, подверженных травмированию. Эта форма лейкоплакии обладает наибольшей потенциальной злокачественностью. Усиление гиперкератоза и уплотнение в основании очагов лейкоплакии являются ранними клиническими признаками малигнизации !
Бородавчатая форма характеризуется развитием бугристых образований на фоне плоской лейкоплакии. Образование 1) имеет вид бородавки 2) с широким основанием, 3) безболезненное и не спаяно с подлежащими тканями, 4) возвышается над уровнем слизистой оболочки, 5) имеет серовато-белый цвет. Наиболее частая локализация - слизистая оболочка щек, углов рта, по линии смыкания зубов, участков, подверженных травмированию. Эта форма лейкоплакии обладает наибольшей потенциальной злокачественностью. Усиление гиперкератоза и уплотнение в основании очагов лейкоплакии являются ранними клиническими признаками малигнизации !
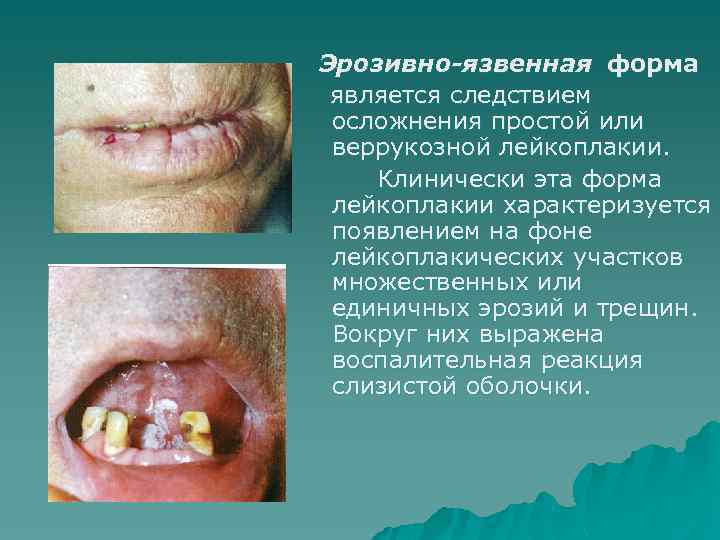 Эрозивно-язвенная форма является следствием осложнения простой или веррукозной лейкоплакии. Клинически эта форма лейкоплакии характеризуется появлением на фоне лейкоплакических участков множественных или единичных эрозий и трещин. Вокруг них выражена воспалительная реакция слизистой оболочки.
Эрозивно-язвенная форма является следствием осложнения простой или веррукозной лейкоплакии. Клинически эта форма лейкоплакии характеризуется появлением на фоне лейкоплакических участков множественных или единичных эрозий и трещин. Вокруг них выражена воспалительная реакция слизистой оболочки.
 Диагностика. Участок слизистой оболочки белого цвета не снимается при поскабливании. u u u u Дифференциальная диагностика. Лейкоплакию дифференцируют с хроническим гиперпластическим кандидозом, красным плоским лишаем, красной волчанкой, вторичным сифилисом, помутнением эпителия в процессе его регенерации, болезнью Боуэна, ороговевающим плоскоклеточным раком, мягкой лейкоплакией.
Диагностика. Участок слизистой оболочки белого цвета не снимается при поскабливании. u u u u Дифференциальная диагностика. Лейкоплакию дифференцируют с хроническим гиперпластическим кандидозом, красным плоским лишаем, красной волчанкой, вторичным сифилисом, помутнением эпителия в процессе его регенерации, болезнью Боуэна, ороговевающим плоскоклеточным раком, мягкой лейкоплакией.
 Дифференциальная диагностика лейкоплакии и красного плоского лишая лейкоплакия красный плоский лишай 1) элемент поражения: пятно или бляшка. 1) элемент поражения: мелкие полигональные папулы, которые сливаются в рисунок (кружева кольца, морозные рисунки и т. д. ) и расположены симметрично. 2) Воспалительные явления: отсутствуют или незначительны. 2) Воспалительные явления: сильно выражены. 3) Локализация: в передних отделах полости рта (губы, твердое небо, передний отдел щек), 3) Локализация: в средней и задней третях полости рта. 4) Поражение кожи: не поражает кожу. 4) Поражение кожи: поражает кожу.
Дифференциальная диагностика лейкоплакии и красного плоского лишая лейкоплакия красный плоский лишай 1) элемент поражения: пятно или бляшка. 1) элемент поражения: мелкие полигональные папулы, которые сливаются в рисунок (кружева кольца, морозные рисунки и т. д. ) и расположены симметрично. 2) Воспалительные явления: отсутствуют или незначительны. 2) Воспалительные явления: сильно выражены. 3) Локализация: в передних отделах полости рта (губы, твердое небо, передний отдел щек), 3) Локализация: в средней и задней третях полости рта. 4) Поражение кожи: не поражает кожу. 4) Поражение кожи: поражает кожу.
 Красная волчанка характеризуется триадой: кератоз, эритема, рубцовая атрофия. Красная волчанка отличается от лейкоплакии отсутствием атрофии и яркой эритемы. Изолированная красная волчанка слизистой оболочки без поражения кожи встречается редко. Хронический гиперпластический кандидоз характеризуется белыми налетами на слизистой оболочке рта, которые соскабливаются и при микроскопии в нем выделяются грибы. При лейкоплакии очаги ороговения не поддаются соскабливанию.
Красная волчанка характеризуется триадой: кератоз, эритема, рубцовая атрофия. Красная волчанка отличается от лейкоплакии отсутствием атрофии и яркой эритемы. Изолированная красная волчанка слизистой оболочки без поражения кожи встречается редко. Хронический гиперпластический кандидоз характеризуется белыми налетами на слизистой оболочке рта, которые соскабливаются и при микроскопии в нем выделяются грибы. При лейкоплакии очаги ороговения не поддаются соскабливанию.
 От сифилитических папул (папулезных сифилид) при вторичном сифилисе лейкоплакия отличается: u Слабовыраженным воспалением (сифилитические папулы имеют венец воспаления по периферии). u Мацерированный серовато белый эпителий на поверхности папул, напоминающий лейкоплакию, при соскабливании налета снимается и обнажается эрозия мясо красного цвета, отделяемое которой содержит много бледных спирохет. u Реакция Вассермана, как правило, положительная.
От сифилитических папул (папулезных сифилид) при вторичном сифилисе лейкоплакия отличается: u Слабовыраженным воспалением (сифилитические папулы имеют венец воспаления по периферии). u Мацерированный серовато белый эпителий на поверхности папул, напоминающий лейкоплакию, при соскабливании налета снимается и обнажается эрозия мясо красного цвета, отделяемое которой содержит много бледных спирохет. u Реакция Вассермана, как правило, положительная.
 Иногда, за лейкоплакию ошибочно принимают помутнение эпителия вокруг эрозии или язвы в процессе эпителизации. Помутнение эпителия быстро исчезает после полной эпителизации дефекта. При болезни Боуэна, в отличие, от лейкоплакии, имеется резко ограниченная воспалительная реакция вокруг серовато белого налета, в некоторых случаях налет можно снять и под ним обнажается бархатистая красная поверхность. Очаг всегда единичный. Ороговевающий плоскоклеточный рак, отличается от лейкоплакии цитологической и гистологической картиной, где обнаруживаются атипичные эпителиальные клетки.
Иногда, за лейкоплакию ошибочно принимают помутнение эпителия вокруг эрозии или язвы в процессе эпителизации. Помутнение эпителия быстро исчезает после полной эпителизации дефекта. При болезни Боуэна, в отличие, от лейкоплакии, имеется резко ограниченная воспалительная реакция вокруг серовато белого налета, в некоторых случаях налет можно снять и под ним обнажается бархатистая красная поверхность. Очаг всегда единичный. Ороговевающий плоскоклеточный рак, отличается от лейкоплакии цитологической и гистологической картиной, где обнаруживаются атипичные эпителиальные клетки.
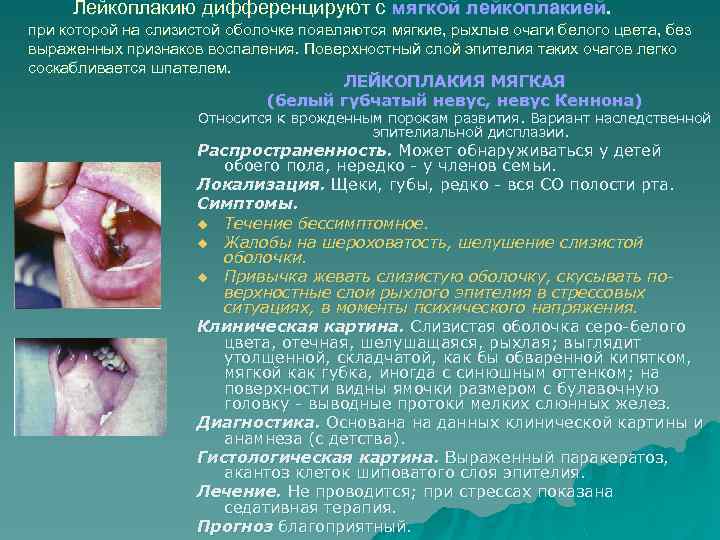 Лейкоплакию дифференцируют с мягкой лейкоплакией. при которой на слизистой оболочке появляются мягкие, рыхлые очаги белого цвета, без выраженных признаков воспаления. Поверхностный слой эпителия таких очагов легко соскабливается шпателем. ЛЕЙКОПЛАКИЯ МЯГКАЯ (белый губчатый невус, невус Кеннона) Относится к врожденным порокам развития. Вариант наследственной эпителиальной дисплазии. Распространенность. Может обнаруживаться у детей обоего пола, нередко у членов семьи. Локализация. Щеки, губы, редко вся СО полости рта. Симптомы. u Течение бессимптомное. u Жалобы на шероховатость, шелушение слизистой оболочки. u Привычка жевать слизистую оболочку, скусывать по верхностные слои рыхлого эпителия в стрессовых ситуациях, в моменты психического напряжения. Клиническая картина. Слизистая оболочка серо белого цвета, отечная, шелушащаяся, рыхлая; выглядит утолщенной, складчатой, как бы обваренной кипятком, мягкой как губка, иногда с синюшным оттенком; на поверхности видны ямочки размером с булавочную головку выводные протоки мелких слюнных желез. Диагностика. Основана на данных клинической картины и анамнеза (с детства). Гистологическая картина. Выраженный паракератоз, акантоз клеток шиповатого слоя эпителия. Лечение. Не проводится; при стрессах показана седативная терапия. Прогноз благоприятный.
Лейкоплакию дифференцируют с мягкой лейкоплакией. при которой на слизистой оболочке появляются мягкие, рыхлые очаги белого цвета, без выраженных признаков воспаления. Поверхностный слой эпителия таких очагов легко соскабливается шпателем. ЛЕЙКОПЛАКИЯ МЯГКАЯ (белый губчатый невус, невус Кеннона) Относится к врожденным порокам развития. Вариант наследственной эпителиальной дисплазии. Распространенность. Может обнаруживаться у детей обоего пола, нередко у членов семьи. Локализация. Щеки, губы, редко вся СО полости рта. Симптомы. u Течение бессимптомное. u Жалобы на шероховатость, шелушение слизистой оболочки. u Привычка жевать слизистую оболочку, скусывать по верхностные слои рыхлого эпителия в стрессовых ситуациях, в моменты психического напряжения. Клиническая картина. Слизистая оболочка серо белого цвета, отечная, шелушащаяся, рыхлая; выглядит утолщенной, складчатой, как бы обваренной кипятком, мягкой как губка, иногда с синюшным оттенком; на поверхности видны ямочки размером с булавочную головку выводные протоки мелких слюнных желез. Диагностика. Основана на данных клинической картины и анамнеза (с детства). Гистологическая картина. Выраженный паракератоз, акантоз клеток шиповатого слоя эпителия. Лечение. Не проводится; при стрессах показана седативная терапия. Прогноз благоприятный.
 Лечение лейкоплакии. При веррукозной и эрозивной формах: тотальное иссечение в широких пределах (что предпочтительно) или лазерная деструкция, криодеструкция. При плоской форме: u внутрь аевит, пиридоксин (пиридоксофосфат) в лечебных дозах, курсами до 1 1, 5 мес; u местно аппликации масляного раствора витамина А, 10% линимент дибунола, u кератолитические средства (3 5 10% салициловая кислота, настой льнянки, чистотела и др. )
Лечение лейкоплакии. При веррукозной и эрозивной формах: тотальное иссечение в широких пределах (что предпочтительно) или лазерная деструкция, криодеструкция. При плоской форме: u внутрь аевит, пиридоксин (пиридоксофосфат) в лечебных дозах, курсами до 1 1, 5 мес; u местно аппликации масляного раствора витамина А, 10% линимент дибунола, u кератолитические средства (3 5 10% салициловая кислота, настой льнянки, чистотела и др. )
 Общие принципы ведения больных. Запрещение курения. 1. Санация полости рта (устранение всех травмирующих и раздражающих факторов, рациональное протезирование). 2. Лечение патологии желудочно кишечного тракта. 3. Защита красной каймы губ от инсоляции (фотозащитные мази). 4. После эндокринологического обследования назначение блокаторов рецепторов тестостерона (например, спиронолактона). 5. Диспансерное наблюдение.
Общие принципы ведения больных. Запрещение курения. 1. Санация полости рта (устранение всех травмирующих и раздражающих факторов, рациональное протезирование). 2. Лечение патологии желудочно кишечного тракта. 3. Защита красной каймы губ от инсоляции (фотозащитные мази). 4. После эндокринологического обследования назначение блокаторов рецепторов тестостерона (например, спиронолактона). 5. Диспансерное наблюдение.
 Прогноз. Без радикального лечения возможна малигнизация, особенно при локализации на дне полости рта, у основания языка; после лечения прогноз хороший. Осложнения: малигнизация. u u u Профилактика: исключение вредных факторов, раздражающих слизистую оболочку полости рта; лечение соматических заболеваний; осуществление профилактических мероприятий на вредных производствах (соблюдение технологии, герметизация оборудования, использование респираторов, щелочные полоскания); диспансерное наблюдение. Профилактический осмотр осуществляется 2 раза в год при плоской форме и 4 6 раз в год при бородавчатой и эрозивно язвенных формах; больным рекомендуется употреблять в пищу продукты, богатые витамином А (сливочное масло, печень трески, яичный желток), и овощи, содержащие каротин (морковь, петрушка, абрикосы).
Прогноз. Без радикального лечения возможна малигнизация, особенно при локализации на дне полости рта, у основания языка; после лечения прогноз хороший. Осложнения: малигнизация. u u u Профилактика: исключение вредных факторов, раздражающих слизистую оболочку полости рта; лечение соматических заболеваний; осуществление профилактических мероприятий на вредных производствах (соблюдение технологии, герметизация оборудования, использование респираторов, щелочные полоскания); диспансерное наблюдение. Профилактический осмотр осуществляется 2 раза в год при плоской форме и 4 6 раз в год при бородавчатой и эрозивно язвенных формах; больным рекомендуется употреблять в пищу продукты, богатые витамином А (сливочное масло, печень трески, яичный желток), и овощи, содержащие каротин (морковь, петрушка, абрикосы).
 ЭТО ВАЖНО ЗНАТЬ! Веррукозная и эрозивная формы лейкоплакии являются факультативным предраком с высокой вероятностью малигнизации
ЭТО ВАЖНО ЗНАТЬ! Веррукозная и эрозивная формы лейкоплакии являются факультативным предраком с высокой вероятностью малигнизации
 БЛАГОДАРЮ ЗА ВНИМАНИЕ!
БЛАГОДАРЮ ЗА ВНИМАНИЕ!


