Рахит и все.pptx
- Количество слайдов: 29

Рахотоподобные заболевания. Спазмофилия. Гипервитаминоз D. Челябинск 2013 г.

Рахит (авитаминоз D )— заболевание детей грудного и раннего возраста, возникающее из-за недостатка витамина D, протекающее с нарушением образования костей и недостаточностью их минерализации, обусловленное главным образом дефицитом кальция и его активных форм в период наиболее интенсивного роста организма.

Рахитоподобные заболевания — генетически обусловленные и приобретенные состояния, сопровождающиеся изменениями костной ткани идентичны тяжелому рахиту, однако отличительным их признаком является отсутствие эффекта от лечения витамином D. К данным заболеваниям относят: 1) Остеогенные нефропатии -фосфатдиабет -гипофосфатемический рахит -гиперфосфатемический рахит -ренальный ацидоз 2) рахит при кишечном инфантилизме 3) рахит при атрезии желчных ходов

Фосфатдиабет — нарушение реабсорбции фосфатов в почках в связи с недостаточностью проксимальных отделов канальцев. Наиболее распространенная форма нередко носит семейный характер с доминантным наследованием. Первые признаки заболевания проявляются на втором году жизни и выражаются в увеличении потливости, быстрой утомляемости, появлении болей в ногах, понижении аппетита, общем истощении. Относительно быстро наступает прогрессирующая деформация скелета, особенно искривление костей голеней и бедер. Туловище и голова развиваются нормально, что приводит к нарушению пропорций тела. Малый рост связан не только с искривлением конечностей, но и с плюригландулярной недостаточностью (это общее название группы синдромов, обусловленных одновременной недостаточностью нескольких эндокринных желез). При рентгенологическом исследовании наблюдаются грубое искривление диафизов, расширение бокаловидных зон обызвествления, зоны остеопороза и остеосклероза в диафизах. Сроки появления ядер окостенения могут быть нормальными. Для фосфатдиабета характерны снижение содержания фосфора и высокий уровень фосфатазы в сыворотке крови. Отмечается фосфатурия. Индекс экскреции и реабсорбции фосфора снижен. Лечение сводится к применению больших доз витамина D (от 50 000 до 200 000 ME) ежедневно, не допуская гипервитаминоза.

Гипофосфатемический рахит (синоним синдром де Тони — Дебре — Фанкони). Клинические признаки болезни в основном аналогичны тем, которые наблюдаются при фосфатдиабете. Заболевание проявляется к концу первого — началу второго года жизни. Резко выражены рахитоподобные деформации скелета не только в области конечностей, но и ключиц, позвоночника, грудной клетки. Возможны спонтанные переломы костей. У детей обычно наблюдаются резкая дистрофия и малый рост. Рентгенологически выражена деминерализация метафизов с размытыми зонами обызвествления. В отличие от фосфатдиабета, более отчетливо выражены гипофосфатемии, гиперфосфатаземия, а также гипоальбуминемия и, что особенно важно, альбуминурия, глюкозурия, гипераминоацидурия наряду с фосфатуриёй. Для лечения, помимо больших доз витамина D, повышающих реабсорбционную функцию почек, целесообразно применять препараты, способствующие нормализации функции печени и белкового обмена (метионин, плазма, витамин В 12).

Гиперфосфатемический рахит. В основе заболевания лежит первичное повреждение почечной ткани, приводящее к клубочковой недостаточности, а также вторичный гиперпаратиреоидизм. Заболевание начинается в дошкольном или раннем школьном возрасте. Наблюдается отставание в росте. Развиваются рахитоподобные деформации, особенно в области нижних конечностей. Доминируют симптомы почечного заболевания: альбуминурия, гематурия, понижение концентрационной способности почек, повышение остаточного азота. Рентгенологически определяется кистозная структура губчатого вещества трубчатых костей. Зоны обызвествления расширены, структура их смазана. Количество фосфора в сыворотке крови повышено. Содержание кальция и щелочная фосфатаза в норме. Уровень остаточного азота и щелочного резерва зависит от стадии болезни. При лечении особое внимание должно быть обращено на заболевание почек. Витамин D противопоказан.

Ренальный ацидоз (синоним: синдром Лайтвуд Олбрайта, нефрокальциноз). Сущность заболевания заключается в недостаточности дистальных отделов почечных канальцев. Наиболее яркий симптом — нефрокальциноз (отложение нерастворимых солей кальция в пирамидах мозгового слоя почек). Кальций вымывается из костей, поражение которых носит характер, свойственный поражениям при вторичном гиперпаратиреозе. Причиной заболевания может быть хронический пиелонефрит. Клинические особенности: отставание в физическом развитии, рахитические деформации скелета, мышечная адинамия, анорексия, жажда, рвота, запоры, песок и камни в моче. В костях рентгенологически определяется остеосклероз. При обзорной рентгеноскопии почек нередко обнаруживают камни в почечных лоханках. Содержание фосфора, фосфатазы и кальция в сыворотке крови в пределах нормы, уровень хлора высокий, калия снижен. Отмечается ацидоз. Выражены аминоацидурия, гиперкальциурия. Индекс выделения фосфора с мочой в пределах нормы или незначительно повышен. Лечение — смесь 15% раствора лимонной кислоты и 10% раствора лимоннокислого натрия. Одновременно рекомендуется пища, богатая основаниями. Показаны также поливитамины, инъекции гамма-глобулина, трансфузии плазмы. В связи с возможностью приступов гипокалиемии лечение витамином D противопоказано.

Рахит при длительной дисфункции желудочно-кишечного тракта (кишечный рахит). При затяжном или хроническом течении кишечных инфекций дисфункция желудочно-кишечного тракта протекает с нарушением всасывания фосфора. У детей с этой формой заболевания наблюдается отрицательный баланс фосфора и особенно кальция, так кишечник не усваивает жиры пищи. Накопление в желудочно-кишечном тракте большого количества жирных кислот ведет к связыванию солей кальция и фосфора, в результате чего последние не всасываются. Клинически определяются дисфункция кишечника, малорослость, рахитические деформации скелета, дистрофические изменения зубов. Рентгенологические данные при обследовании желудочно-кишечного тракта аналогичны наблюдаемым при кишечном инфантилизме. В сыворотке крови отмечается некоторое снижение фосфора и кальция, а также умеренная фосфатаземия. Функциональные пробы печени несколько отклонены от нормы. В моче умеренная фосфатурия, аминоацидурия. Лечение—большие дозы витамина D (курсами по 400 000 ME через день), панкреатин, парэнтеральное введение витаминов группы В, метионин, богатая белком пища.

Рахит при врожденной атрезии или стенозе желчных ходов (печеночный рахит). Расстройство всасывания жиров и веществ, растворимых в жирах, приводит к нарушению всасывания кальция, что в свою очередь вызывает деминерализацию скелета. Клинически определяется желтуха, возникающая обычно с первой недели жизни. Печень и селезенка постепенно увеличиваются и становятся плотными. Стул обесцвечен, моча цвета пива. В первые месяцы жизни наступают расстройство питания и пищеварения, рахитические деформации скелета. Прогноз при данном заболевании тяжелый. Рентгенологически отмечаются остеопороз, рахитические изменения в костной системе. При исследовании крови— билирубинемия, гипокальциемия. Моча содержит много билирубина и желчных кислот. Наиболее радикально оперативное лечение, консервативное менее эффективно. Применяют препараты желчи, улучшающие всасывание жиров. Витамины А и К, особенно D вводят парэнтерально в больших дозах.
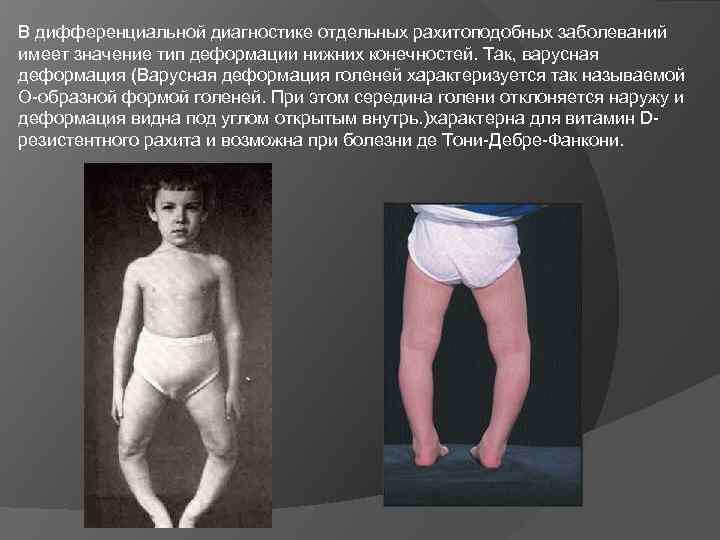
В дифференциальной диагностике отдельных рахитоподобных заболеваний имеет значение тип деформации нижних конечностей. Так, варусная деформация (Варусная деформация голеней характеризуется так называемой О-образной формой голеней. При этом середина голени отклоняется наружу и деформация видна под углом открытым внутрь. )характерна для витамин Dрезистентного рахита и возможна при болезни де Тони-Дебре-Фанкони.
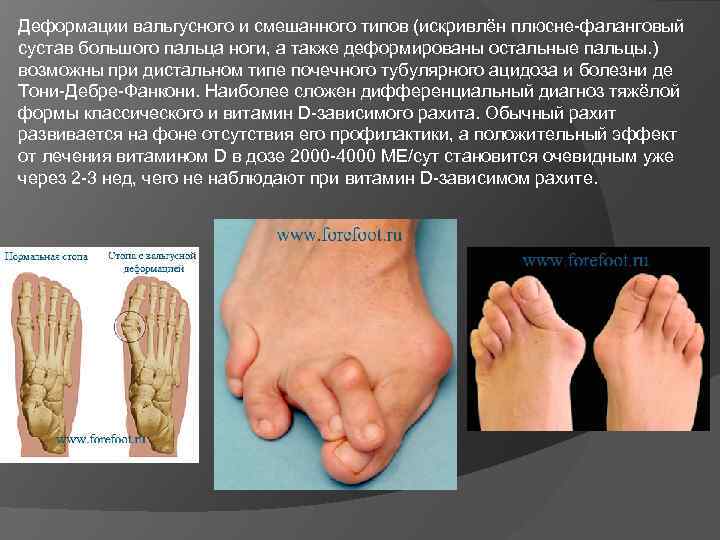
Деформации вальгусного и смешанного типов (искривлён плюсне-фаланговый сустав большого пальца ноги, а также деформированы остальные пальцы. ) возможны при дистальном типе почечного тубулярного ацидоза и болезни де Тони-Дебре-Фанкони. Наиболее сложен дифференциальный диагноз тяжёлой формы классического и витамин D-зависимого рахита. Обычный рахит развивается на фоне отсутствия его профилактики, а положительный эффект от лечения витамином D в дозе 2000 -4000 МЕ/сут становится очевидным уже через 2 -3 нед, чего не наблюдают при витамин D-зависимом рахите.
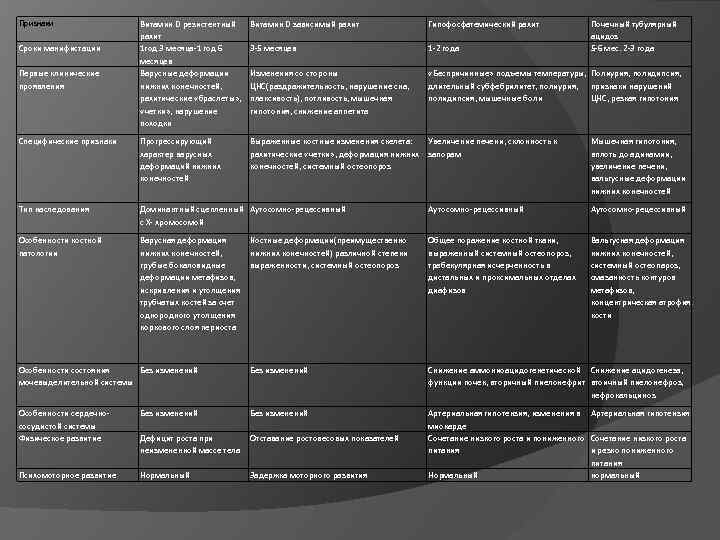
Витамин D резистентный рахит 1 год 3 месяца-1 год 6 месяцев Варусные деформации нижних конечностей, рахитические «браслеты» , «четки» , нарушение походки Витамин D зависимый рахит Гипофосфатемический рахит 3 -5 месяцев 1 -2 года Изменения со стороны ЦНС(раздражительность, нарушение сна, плаксивость), потливость, мышечная гипотония, снижение аппетита «Беспричинные» подъемы температуры, Полиурия, полидипсия, длительный субфебрилитет, полиурия, признаки нарушений полидипсия, мышечные боли ЦНС, резкая гипотония Специфические признаки Прогрессирующий характер варусных деформаций нижних конечностей Выраженные костные изменения скелета: Увеличение печени, склонность к рахитические «четки» , деформация нижних запорам конечностей, системный остеопороз Тип наследования Доминантный сцепленный Аутосомно-рецессивный с Х- хромосомой Аутосомно-рецессивный Особенности костной патологии Варусная деформация нижних конечностей, грубые бокаловидные деформации метафизов, искривления и утолщения трубчатых костей за счет однородного утолщения коркового слоя периоста Костные деформации(преимущественно нижних конечностей) различной степени выраженности, системный остеопороз Общее поражение костной ткани, выраженный системный остеопороз, трабекулярная исчерченность в дистальных и проксимальных отделах диафизов Вальгусная деформация нижних конечностей, системный остеопароз, смазанность контуров метафизов, концентрическая атрофия кости Особенности состояния Без изменений мочевыделительной системы Без изменений Снижение аммониоацидогенетической Снижение ацидогенеза, функции почек, вторичный пиелонефрит втоичный пиелонефроз, нефрокальциноз Особенности сердечнососудистой системы Физическое развитие Без изменений Дефицит роста при неизмененной массе тела Отставание ростовесовых показателей Психомоторное развитие Нормальный Задержка моторного развития Артериальная гипотензия, изменения в Артериальная гипотензия миокарде Сочетание низкого роста и пониженного Сочетание низкого роста питания и резко пониженного питания Нормальный нормальный Признаки Сроки манифистации Первые клинические проявления Почечный тубулярный ацидоз 5 -6 мес. 2 -3 года Мышечная гипотония, вплоть до адинамии, увеличение печени, вальгусные деформации нижних конечностей

Гипервитаминоз D— состояние, обусловленное как прямым токсическим действием препарата на клеточные мембраны, так и повышенной концентрацией в крови солей кальция, откладывающихся в стенках сосудов внутренних органов, в первую очередь почек и сердца. -острое расстройство в результате интоксикации сверхвысокой дозой витамина D. Преимущественно витамина D 2, применяемого для лечения рахита.

Причины гипервитаминоза: а) назначение больших доз спиртового раствора (по 10— 20 капель в день) в течение 2— 4 недель и более — развивается острая интоксикация витамином D; б) назначение спиртового раствора по 2— 5 капель или больше в течение 5— 6 месяцев, иногда в сочетании с рыбьим жиром — развивается хроническая интоксикация витамином D; в) одновременное назначение ребенку витамина D, рыбьего жира, препаратов кальция и ультрафиолетового облучения; г) введение витамина D при наличии у ребенка непереносимости к этому препарату. д) избыточное применение витамина D беременными женщинами может вызвать гипервитаминоз D у ребенка, а также затрудняет нормальные роды в связи с преждевременным окостенением скелета плода. е) Проявлению гипервитаминоза D способствуют интенсивные солнечные или кварцевые облучения.

Патогенез: Наибольшее значение имеет грубое нарушение обмена кальция. Вследствие значительного повышения всасывания его в кишечнике развивается гиперкальциемия, что сопровождается гиперкальциурией и отложением кальция в стенках сосудов с необратимым кальцинозом внутренних органов, в первую очередь почек и сердца. Снижение уровня кальция в сыворотке крови стимулирует продукцию паратгормона, который способствует выходу ионов Ca из костной ткани и, наоборот, гиперкальциемия сопровождается угнетением функции паращитовидных желез. Таким образом, снижение образования паратгормона при гипервитаминозе Д следует рассматривать как защитную реакцию организма, направленную на уменьшение гиперкальциемии. Но поскольку влияние витамина Д на всасывание кальция в кишечнике и резорбцию костного минерала не зависит от паратгормона, сокращение его продукции не может обеспечить полную нормализацию содержания кальция в сыворотке крови при введении высоких доз препарата. Высокая экскреция Ca с мочей, рассматривается как компенсаторно-защитный процесс. Это обусловлено, по-видимому, и снижением канальциевой реабсорбции в результате развивающейся почечной недостаточности. Положительная проба Сулковича. (Анализ мочи по Сулковичу (Про ба Сулко вича) — качественный анализ содержания кальция в моче (уровня кальциурии). Используется в педиатрии в качестве предварительного теста выведения кальция с мочой, либо для контроля правильности подбора лечебной дозы витамина D с целью избежать передозировки. Анализ мочи по Сулковичу основывается на визуальном определении помутнения, образующегося при смешивании пробы мочи (содержащей растворённые соли кальция) с реактивом Сулковича, в состав которого входит щавелевая кислота. При взаимодействии растворённых в моче солей кальция со щавелевой кислотой образуется нерастворимый осадок (кристаллы щавелевокислого кальция), который визуально определяется как помутнение пробы. Степень помутнения (и, следовательно, содержание кальция в исходной пробе мочи) определяется визуально от „-“ (полное отсутствие помутнения) до „++++“ (очень сильное помутнение пробы))

Степень гиперкальциемии во многом зависит от р. Н кишечного содержимого. Кислая среда увеличивает его абсорбцию, превращая кальций пищи в растворимые соединения. Всасывание Ca возрастает от применения большого количества лактозы, в то время как присутствие жира в содержимом кишечника угнетает этот процесс вследствие образования мыльных труднорастворимых преципитатов. На всасывание кальция влияют и электролиты. Так, натрий улучшает, а магний и фосфаты угнетают абсорбцию Ca слизистой оболочки кишечника. В последствии высокие дозы витамина D в сочетанием с солями, приводит к кальцификации и некроза сердечной мышцы без каких-либо признаков местной воспалительной реакции, и в итоге сердечная недостаточность. Возникают и другие сдвиги минерального обмена, в частности гиперфосфатемия, обусловленная повышенной реабсорбцией фосфора в проксимальных канальцах под воздействием витамина D. Позднее, при поражении почек и нарушении деятельности канальцевого отдела, падает реабсорбция не только фосфора, но и аминокислот, глюкозы, бикарбоната, развиваются гипофосфатемия, гипогликемия, метаболический ацидоз. В свою очередь снижается уровень магния и калия крови, нарастает содержание лимонной кислоты. Указанные сдвиги сказываются на состоянии костной ткани. Под воздействием активного метаболита витамина D соли кальция и фосфора усиленно вымываются из костей и формируется остеопороз. В то же время усиливается их отложение в новообразованной кости, утолщается кортикальный слой, появляются новые ядра окостенения, так как избыток витамина D подавляет деятельность паращитовидных желез. Большое значение в механизме токсического действия витамина Д имеет нарушение обмена лимонной кислоты. Исследования показали, что высокие дозы витамина Д вызывают гиперцитремию, а недостаток его приводит к снижению концентрации лимонной кислоты в крови. Было установлено также, что витамин Д обладает способностью изменять скорость течения реакций в цикле Кребса. Так, его избыток повышает активность цитрогеназы, в результате чего усиливается синтез лимонной кислоты. Кроме того, замедляется окисление последней в изолимонную на пути превращения в α-кетоглутаровую кислоту, что приводит к развитию гиперцитремии, метаболического ацидоза. Значительное накопление лимонной кислоты повышает растворимость оксиапата на грани фаз кость — жидкость, что способствует увеличению содержания в крови ионов кальция. Витамин D оказывает и непосредственное действие на клетки. Считают, что он усиливает перекисное окисление липидов и образование свободных радикалов и вследствие этого нарушает стабильность клеточных мембран, в том числе лизосомных и митохондриальных. Перекиси липидов и свободные радикалы сами могут повреждать клеточные и субклеточные мембраны, угнетать функции ферментов, вызывать денатурацию белка. В первую очередь при этом страдают липидные оболочки нервных клеток желудочно-кишечного тракта, печени и почек, что определяет клиническую картину острого периода болезни. Оба процесса - прямое токсическое действие на клетки эндокринных желез (в первую очередь вилочковой и паращитовидных) и нарастающая гинеркальциемия - приводят к инволюции вилочковой железы и всей лимфаденоидной системы, а позднее - к постепенному развитию плюригландулярной недостаточности(общее название группы синдромов, обусловленных одновременной недостаточностью нескольких эндокринных желез. ).

Классификация: По длительности применения препаратов витамина Д: Острый- чаще развивается у детей первого полугодия жизни при массивном приёме витамина D в течение относительно короткого промежутка времени (за 2 -3 нед) или индивидуальной гиперчувствительности к витамину. У ребенка резко падает аппетит, часто повторяется рвота. Он становится вялым, апатичным, появляются склонность к запорам, субфебрильная температура. Нарастают раздражительность, беспокойство, могут возникать судороги. Хронический- возникает на фоне длительного (6 -8 мес и более) применения препарата в умеренных, но всё-таки превышающих физиологическую потребность дозах. Преждевременно закрываются швы между плоскими костями черепа, большой родничок, повышается плотность костей, избыточно откладывается кальций в зонах роста, что обнаруживается рентгенологически. Ребенок становится раздражительным, беспокойным, теряет аппетит, прекращается нарастание массы тела. Кожа сухая, теряет эластичность, принимает серо-желтый оттенок, тургор тканей дряблый. Упорные запоры. В моче обнаруживаются повышенное содержание кальция (проба Сулковича + + +, + + ). фосфатурия, лейкоцитурия. Нарастают изменения со стороны сердечно-сосудистой системы. Отмечаются приглушенность тонов сердца, систолический шум, изменения на ЭКГ (аритмии, блокады, экстрасистолы).

Стадии: 1)В первой при нормальном содержании кальция в крови последний выводится с мочой в повышенном количестве и проба Сулковича становится положительной. Клинически это проявляется полиурией, полидипсией, снижением массы. 2)Во второй стадии происходит постепенное повышение концентрации Ca в крови. Одновременно он в большом количестве экскретируется с мочой, поэтому реакция Сулковича выражена более резко. Клинически это выражается повышенной утомляемостью, тошнотой, головной болью, запорами, полиурией, прогрессирующей дистрофией. 3)В третьей стадии уровень Ca в крови повышен до 21 мг%. Клинические проявления болезни выражены более демонстративно, развивается нарушение функции почек.

В зависимости от преимущественного поражения той или иной системы форма гипервитаминоза D: почечная, сердечно-сосудистая, желудочно-кишечная, нервная, смешанная с поражением других органов и систем. При почечной форме превалируют нарушения функции почек в виде полиурии, протеинурии, гематурии, цилиндроурии, гипо- и изостенурии, азотемии. Часто присоединяется вторичный пиелонефрит с лейкоцитурией, бактериурией. Нередко нарушается функция клубочкового и канальциевого аппарата (особенно проксимального отдела канальцев) со снижением концентрационной функции почек и уменьшением клубочковой фильтрации. При тяжелом гипервитаминозе возможно острое и хроническое развитие почечной недостаточности. При сердечно-сосудистой форме гипервитаминоза D наблюдаются значительные изменения со стороны сердца и сосудов в виде тахикардии, аритмии, приглушения тонов сердца, появления систолического шума, вплоть до развития диффузного миокардита. Следует подчеркнуть, что у некоторых детей клинические, а также электрокардиографические изменения со стороны сердечно-сосудистой системы проявляются не только на высоте интоксикации, но даже через 5— 7 лет после заболевания, что свидетельствует о наличии серьезных морфологических изменений. Желудочно-кишечная форма гипервитаминоза Dявляется наиболее частой и характеризуется появлением жажды, тошноты, рвоты, запоров, неустойчивого стула, значительной потерей массы. При нервной форме изменения со стороны нервной системы выражены демонстративно в виде общей вялости, заторможенности, сонливости, которые могут сменяться резким беспокойством, раздражительностью и бессонницей. Нередко у детей наблюдаются напряжение и пульсация большого родничка. В тяжелых случаях развивается картина нейротоксикоза, иногда с потерей сознания и клоникотоническими судорогами. При наблюдении в катамнезе у этих детей могут выявляться нарушения локомоторных функций, задержка развития речи и умственного развития, краниостеноз (раннее закрытие черепных швов), микроцефалия. Для смешанной формы гипервитаминоза характерно поражение ряда органов и систем. Следует отметить, что гипервитаминоз D приводит к повышению проницаемости биологических мембран. Это содействует генерализации инфекции, возможному развитию сепсиса.

Клиническая картина: Проявляется резким ухудшением аппетита, тошнотой, запорами и болями в животе. У взрослых часто наблюдались общая и мышечная слабость, сонливость, головная боль, полидипсия при наличии обезвоживания. Одновременно выявлялись нарушения со стороны различных органов и систем, особенно почек, сердца и нервной системы. Катамнестические наблюдения позволили изучить отдаленные последствия применения значительных доз витамина D, особенно со стороны почек, в виде протеинурии и повышенного количества кальция в моче. Рентгенографически в легких, больших сосудах, лимфатических узлах и в мягких тканях нередко выявлялись очаги кальцификации. Большое влияние на клинические проявления оказывает целый ряд факторов, в частности характер вскармливания, способ и длительность приема витамина D, а также возраст ребенка. Различные сопутствующие заболевания (гипотрофия, экссудативный диатез, черепно-мозговые травмы и др. ) ухудшают течение основного заболевания. Довольно часто отмечалась бледность кожных покровов и видимых, слизистых, выраженность венозного рисунка на коже головы и туловища. Иногда бледность сочетается с сероватым или желтушным колоритом. Уже в начале интоксикации у ребенка снижается аппетит вплоть до полной анорексии, появляется рвота 1— 2 раза в день, а иногда даже после каждого приема пищи. Часто наблюдаются расстройства со стороны желудочно-кишечного тракта в виде запоров или поноса, а также неустойчивого стула. Одновременно имеет место задержка веса или его падение с развитием гипотрофии. При D-витаминной интоксикации нарушается функция желудка. При исследовании желудочного сока часто выявляется снижение общей кислотности, вплоть до полной ахилии (отсутствие соляной кислоты и фермента пепсина в желудочном соке). В тяжелых случаях D-витаминной интоксикации поражаются сосуды. Наиболее опасными в прогностическом отношении являются поражения аорты и крупных артерий. Так отмечают, что на внутренней эластичной мембране и мышечной оболочке коронарных сосудов появляются не только дегенеративные изменения, но и ксантоматозные(очаговых скопления холестерина) и липидные отложения. Измененные коронарные сосуды подвергаются последующей кальцификации, что приводит к нарушению питания сердечной мышцы. Морфологические проявления атеросклероза начинаются с липоидной инфильтрации внутренней оболочки артерий, что приводит к образованию липоидного пятна, где в дальнейшем могут формироваться атеросклеротические бляшки. Известно также, что липоидные пятна в аорте и других крупных артериях появляются и у детей раннего возраста. Органы дыхания довольно часто вовлекаются в патологический процесс. При этом чаще всего это клинически проявляется в виде трахеобронхитов, пневмонии. Чаще всего отмечались повышение температуры до субфебрильных цифр, появление нарастающей одышки, напряжения крыльев носа на фоне ухудшения аппетита, анорексии, вялости, заторможенности. В дальнейшем постепенно нарастали проявления интоксикации и дыхательной недостаточности, повышалась температура до 38— 39°, образования кальцинатов.

Лечение: Терапия гипервитаминоза D у детей является комплексной, индивидуализированной, с учетом тяжести периода заболевания, степени вовлечения в патологический процесс различных органов и систем, а также характера вскармливания ребенка. Прежде всего необходимы выявление и ликвидация ведущего синдрома, представляющего наибольшую опасность для жизни больного ребенка. Лечение детей с гипервитаминозом D должно проводиться в условиях стационара. Лучше всего госпитализировать больного ребенка в бокс, или в отдельную палату с хорошей аэрацией, поскольку на фоне D-гипервитаминоза легко наслаиваются различные интеркуретные заболевания (ОРЗ, пневмония). На дому как исключение можно лечить только детей с легкими формами D-витаминной интоксикации, получивших небольшие передозировки витамина D при условии систематического наблюдения врачом-педиатром. Дети со II—III степенью тяжести заболевания, а также с отягощенным анамнезом подлежат обязательной и своевременной госпитализации. Лечение гипервитаминоза D у детей раннего возраста предусматривает проведение мероприятий, направленных на борьбу с гиперкальциемией, токсикозом, восстановление нарушенных функций различных органов и систем, повышение сопротивляемости и улучшение реактивности детского организма. Эффективность лечения зависит от своевременного распознавания болезни. Даже при подозрении на D-витаминную интоксикацию следует немедленно отменить витамин D и препараты кальция. При этом особое значение приобретает организация правильного питания ребенка с введением достаточного количества жидкости. Из рациона питания ребенка необходимо исключить продукты с высоким содержанием кальция (творог, коровье молоко). При тяжелом гипервитаминозе D, если у ребенка появляются рвота и срыгивание, назначается на 1— 2 дня сцеженное грудное молоко дробными дозами. Следует подчеркнуть, что суточное количество пищи в начале интоксикации должно быть снижено на 30— 50% с последующим постепенным переводом ребенка на общий режим кормления. При этом желательно включение в рацион питания ребенка овсяной каши, которая обладает антикальцифицирующим действием, поскольку в ней содержится достаточное количество фитиновой кислоты, связывающей соли Ca в кишечнике. Пища должна быть полноценной по составу и калорийности, а также легко усвояемой. Самой лучшей пищей для детей с тяжелым гипервитаминозом D, особенно первого полугодия жизни, является грудное молоко. Очень важно, чтобы дети кроме грудного молока и молочных смесей получали достаточное количество жидкости — до 400 мл в виде 5 % раствора глюкозы, физиологического или рингеровского растворов, минеральной воды (боржоми), морковной смеси, различных компотов. При этом в целях коррекции проводимой терапии необходимо проведение ряда исследований (анализы крови, мочи, проба Сулковича, определение в крови Ca, Р, холестерина, лимонной кислоты и др. ), а также электрокардиограммы и рентгенологического обследования. При желудочно-кишечной форме гипервитаминоза D нередко развивается токсикоз с эксикозом, тяжесть которого определяется глубиной поражения регуляторных механизмов в нейроэндокринной системе, сдвигами в электролитном балансе и метаболическим ацидозом. В связи с этим лечение этой формы D-витаминной интоксикации должно проводиться по общепринятым методам терапии токсикозов с обезвоживанием, с учетом его типа и потери веса.

Задачей дезинтоксикационной терапии является восстановление объемов жидких сред организма, восполнение потерь воды и электролитов (Na, К и др. ), ликвидация ацидоза и гиповолемии. Большое значение в борьбе с гиперкальциемией и ее последствиями имеет достаточное введение жидкости. Необходимо прежде всего одномоментное внутривенное медленное введение плазмы или плазмозаменителей (гемодез, полиглюкин) из расчета до 10 мл на кг веса. Затем капельно вводятся изотонические растворы глюкозы, Na. Cl, раствор Рингера (сложный физиологический раствор Na. Cl 9. 0 KCl 0. 2 Ca. Cl 2 0. 2 Na. HCO 3 0. 2 Глюкоза 1. 0). При токсикозе с выраженным обезвоживанием следует вводить жидкость из расчета 150— 170 мл на 1 кг веса с осуществлением постоянного контроля за состоянием сердечно-сосудистой системы. При тяжелых D-гипервитаминозных токсикозах 70— 80% общего количества жидкости следует вводить внутривенно, остальную — через рот. При желудочно-кишечной форме гипервитаминоза D наряду с дезинтоксикационной терапией необходимо назначение ферментов (1% раствор соляной кислоты с пепсином, панкреатин, а также кокарбоксилаза, АТФ) и проведение стимулирующей терапии. Для ликвидации метаболического ацидоза необходимо введение 4% раствора бикарбоната натрия 5— 7 мл на кг веса. При упорной рвоте необходимо промывание желудка изотоническим раствором хлористого натрия. Перед этим следует дать ребенку увлажненный кислород. Однако промывание желудка противопоказано детям с гипотрофией II и III степени, при токсико-дистрофическом состоянии, выраженном коллапсе. Как известно, роль нарушений сердечно-сосудистой системы в патогенезе гипервитаминоза D исключительно велика. В результате обезвоживания детского организма объем плазмы значительно уменьшается, изменяется состав крови. Кроме того, повышенная проницаемость сосудов также содействует нарушению гемодинамики. В свою очередь, эти сдвиги приводят к недостаточному снабжению тканей кислородом, нарушениям различных видов обмена и развитию ацидоза. Поэтому при выраженных явлениях острой сердечно-сосудистой недостаточности необходимо введение сердечных гликозидов: коргликона — 0, 06%— 0, 1— 0, 2 мл или строфантина— 0, 05% — 0, 1 мл в 10 мл 20% раствора глюкозы. Противопоказанием для назначения сердечных гликозидов является наличие брадикардии, экстрасистолии. Необходимо также введение кокарбоксилазы (50— 75 мг), АТФ. При почечной форме показано назначение препаратов нитрофуранового ряда, налидиксовой кислоты, при гипертонии — гипотензивные средства. Учитывая, что D-витаминная интоксикация характеризуется присоединением вторичной инфекции при тяжелых ее формах, необходимо проведение антибактериальной терапии, в частности пенициллина. При развитии пневмонии большое внимание следует уделять правильному ее лечению. Длительность пребывания подобных больных в стационаре должна быть достаточной, с учетом склонности заболевания к затяжному течению и рецидивам. Наряду с проводимой терапией по синдромному принципу большое внимание следует уделять патогенетическому лечению, направленному на борьбу с гиперкальциемией, повышенной проницаемостью биологических мембран, восстановлению нарушенных функций различных органов и систем. В этом плане хороший эффект оказывает применение лечебных доз витаминов А группы В, аскорбиновой и пантотеновой кислот, снимающих побочные действия витамина D. Большое значение в комплексной терапии гипервитаминоза Д имеет применение стероидных гормонов, способствующих нормализации деятельности клеточных мембран, поврежденных Д-витаминной интоксикацией. Преднизолон назначается в течение 5— 7 дней короткими курсами из расчета 1— 2 мг на кг веса в сутки. Для связывания витамина D и кальция в кишечнике назначают холестирамин, альмагель, ксидифон.

Спазмофилия (детская тетания) - заболевание, сопряженное с рахитом. Сущность спазмофилии заключается в нарушении минерального обмена, повышении механической и гальванической нервно-мышечной возбудимости и появлении приступов тонических и клонических судорог. Болеют дети преимущественно от 2 месяцев до 2 лет, сравнительно редко - старше 3 лет. Судорожный синдром у детей до 3 месяцев чаще всего связан с патологией периода новорожденности (внутричерепные травмы).

Этиология спазмофилии имеет много общего с этиологией рахита. При тетании большую роль играет вскармливание: дети, вскармливаемые грудным молоком, почти никогда не болеют тетанией. Недоношенные дети чаще болеют спазмофилией. Отмечается определенная сезонность - заболевание чаще возникает в начале весны, летом почти не встречается. Тетанией заболевают дети, имеющие признаки рахита. Имеется связь рахита и безлихорадочных судорог у детей в возрасте от 6 месяцев до 2, 5 года. Провоцируют приступ спазмофилии расстройства пищеварения, рвота, повышение температуры тела, длительный плач, различные заболевания.

В основе заболевания лежит нарушение фосфорно-кальциевого обмена на почве недостаточности эргокальциферола, нарушений его метаболизма, функции регуляторных систем (гиперпаратиреоз), нарушений обмена. Основные биохимические сдвиги - гипокальциемия (уровень кальция в крови ниже нормы - до 2 - 1, 75 ммоль/л (0, 08 - 0, 07 г/л), в норме - 2, 25 - 2, 5 ммоль/л (0, 09 - 0, 1 г/л); относительная гиперфосфатемия свыше 2, 74 ммоль/л (0, 054 г/л) и алкалоз - р. Н 7, 65 (в норме - р. Н 7, 35) способствуют уменьшению количества ионизированного кальция. Около 50 % кальция в крови связано с белком, через мембраны не диффундирует, на нервно-мышечную возбудимость воздействия не оказывает. Вторая часть неоднородна. Около 20 % кальция находится в ионизированном состоянии, 30 % - в виде гидрокарбонатов. Количество ионизированного кальция зависит от р. Н крови. При алкалозе диализирующая (не связанная с белком) часть кальция и его ионизированная часть, которая влияет на состояние нервномышечной возбудимости, уменьшаются. Кроме того, при спазмофилии отмечено снижение содержания кальция в спинномозговой жидкости до 0, 5 ммоль/л - 0, 02 г/л (в норме 1, 25 ммоль/л - 0, 05 г/л). В крови увеличено содержание калия. Влияние на нервно-мышечную возбудимость оказывают и ряд других электролитов. Так, ионы Na+ и К+ повышают возбудимость нервно-мышечного аппарата, Са 2+ и Mg 2+ - снижают. Частая рвота, гипервентиляция при длительном плаче, повышение температуры тела и т. д. могут вызвать быстрый сдвиг кислотно-щелочного равновесия в сторону алкалоза и спровоцировать приступ судорог. Весной повышается образование эргокальциферола в коже ребенка, увеличивается реабсорбция фосфатов, депонируется кальций, и у ребенка с нарушенным минеральным обменом и на фоне недостаточности эргокальциферола может наступить гипокальциемия. Определенную роль в патогенезе спазмофилии играют околощитовидные железы, функция которых при гиповитаминозе D повышена. При повышенном образовании эргокальциферола может наступить гипофункция паращитовидных желез, что приводит к гипокальциемии.

По клиническому течению различают латентную (скрытую) и явную (манифестную) формы спазмофилии. Латентная спазмофилия предшествует явной, может длиться от нескольких недель до нескольких месяцев. Скрытая форма определяется с трудом, так как при ней дети практически здоровы, физическое и психомоторное развитие в норме, хотя почти всегда имеются симптомы рахита, особенно в период выздоровления. Одними из самых типичных симптомов скрытой формы спазмофилии являются: Симптом Хвостека – при поколачивании щеки между углом рта и скуловой дугой происходит сокращение мимической мускулатуры на соответствующей стороне лица. Симптом Люста – при поколачивании перкуссионным молоточком (раздражение n. peroneus) ниже головки малоберцовой кости, если при этом поддерживать голень ребенка левой рукой так, чтобы стопа свисала свободно, она делает тыльное сгибание и отходит слегка кнаружи. Симптом Труссо – при сдавливании (просто рукой, жгутом, манжеткой) сосудисто-нервного пучка на плече кисть судорожно сокращается и принимает положение «руки акушера» . Симптом Маслова – дети реагируют на укол обычно учащением дыхания, а при скрытой спазмофилии дыхание останавливается на высоте вдоха или выдоха в результате спазма дыхательных мышц на несколько секунд. Симптом Эрба – это повышение возбудимости нервов под действием гальванического тока. Повышенной считается возбудимость при сокращении мышц при силе тока меньше 5 м. А, а при спазмофилии она обычно равняется 1 -2 м. А. При спазмофилии обычно определяются признаки рахита: тахикардия, ангиоспастические явления, повышенная потливость и нарушение функции пищевого канала. Отмечается нарушение функции центральной нервной системы - дети пугливы, беспокойны, тревожно спят. Скрытая спазмофилия встречается достаточно часто и под влиянием различных провоцирующих факторов (рвота, испуг, плач) может переходить в явную.

Явная спазмофилия возникает на фоне латентного течения, иногда совершенно внезапно и проявляется ларингоспазмом, карпопедальными спазмами и приступом эклампсии, которые иногда сочетаются между собой. Самая частая форма явной спазмофилии – ларингоспазм ( «родимчик» ), т. е. внезапное острое сужение голосовой щели, возникающее при плаче или испуге, протекающее с полным или частичным закрытием голосовой щели. Проявляется звучным хриплым вдохом ( «петушиный крик» ) сиспуганным выражением лица, цианозом, холодным потом. При резко выраженном ларингоспазме наступает полное прекращение дыхания, а затем и потеря сознания. Приступ обычно заканчивается звучным глубоким вдохом, постепенно дыхание восстанавливается, ребенок засыпает. Приступ ларингоспазма обычно продолжается от секунд до 2 минут. Может повторяться несколько раз в день. В самых тяжелых случаях возможен смертельный исход, когда остановка дыхания длительная. Вторая форма встречается реже – карпопедальный спазм. Проявляется тоническими судорогами кистей, лица, стоп. Ребенок имеет характерный вид: руки согнуты в локтях, кисти опущены вниз, плечи прижаты к туловищу, пальцевые фаланги образуют прямой угол с метакарпальными костями; большой палец прилегает к ладони; если при этом вторые и третьи фаланги разогнуты, то получается «рука акушера» . Нередко остальные пальцы прижаты к ладони, т. е. кисть собрана в кулак. Тазобедренный и коленный суставы согнуты, стопа в положении pesequinus: т. е. пальцы и свод стопы находятся в состоянии подошвенного сгибания, при этом кожа образует складкина подошве. Спазм продолжается от нескольких минут до часов, иногда несколько дней. При длительном спазме появляется отечность на тыле кистей и стоп. Болезненности нет. Иногда возникает «рыбий рот» из-за спазма круговых мышц рта. Редкой, но самой опасной формой является эклампсия, которая проявляется клонико-тоническими судорогами с потерей сознания. В легких случаях приступ может ограничиваться бледностью ребенка, оцепенением, заторможенностью, подергиванием мышц лица. Тяжелый приступ часто начинается также с подергиваний мышц лица. Далее судороги распространяются на другие группы мышц, захватывая дыхательные. Дыхание становится прерывистым, всхлипывающим, появляется цианоз. Появляется ригидность затылочных мышц из-за сокращения жевательных мышц, во рту имеется пена. Кожа покрывается потом. Ребенок теряет сознание, появляются непроизвольные мочеиспускание и дефекация. Нередко судороги развиваются во время сна. Приступ продолжается от несколько секунд до 25 минут. После приступа ребенок обычно засыпает. Во время приступа может остановиться дыхание и сердце. Эклампсия чаще встречается у детей первого года жизни. Часто повторяющиеся приступы могут создать картину status eclampticus. У детей первого полугодия чаще отмечаются ларингоспазм и приступы общих судорог, в возрасте одного года - карпопедальный спазм. При несвоевременном лечении спазмофилия может рецидивировать.

Лечение включает: купирование судорожного синдрома противосудорожные препараты (седуксен, реланиум, ГАМК, сульфат магния); восстановление уровня кальция в крови (10% р-р глюконата кальция); ликвидация алкалоза (3 -5% р-р хлорида аммония); витаминотерапия; назначение лечебных доз витамина Д после восстановления уровня кальция в крови. Грудным детям следует по возможности ограничить коровье молоко. При общих судорогах применяется хлоралгидрат в клизме (по 0, 1 - 0, 3 г в первом полугодии жизни и по 0, 3 - 0, 5 г во втором на 30 - 50 г воды); 25 % раствор магния сульфата (0, 2 мл/кг) внутримышечно. Если эти мероприятия неэффективны, вводят внутривенно медленно натрия оксибутират (ГОМК) (50 - 120 мг/кг в 20 % растворе). Препарат вызывает состояние, наиболее близкое к естественному сну, но нередко угнетает дыхание. Патогенетически обоснованно при всех формах спазмофилии назначение препаратов кальция для увеличения содержания его ионизированной части в крови. Применяется 10 % раствор аммония хлорида но чайной или десертной ложке 3 - 4 раза в день, 10 % раствор кальция хлорида по 1 десертной ложке 3 раза в день в течение 2 - 3 недель. Все эти средства являются симптоматическими. Антирахитическое лечение начинают через 2 - 3 дня после назначения препаратов кальция. Профилактика спазмофилии идентична профилактике рахита. Особое значение имеет естественное вскармливание ребенка.

Рахит и все.pptx