РА.ppt
- Количество слайдов: 25
 Расслаивающая аневризма аорты Подготовила: Муравьева Я. Ю. студентка 52 гр. , леч. ф. , 6 курса
Расслаивающая аневризма аорты Подготовила: Муравьева Я. Ю. студентка 52 гр. , леч. ф. , 6 курса
 Расслаивающая аневризма аорты – разрыв внутренней оболочки стенки аорты с последующим проникновение потока крови в дегенеративно измененный средний слой Распространенность: 5 -10 на 1 млн. ежегодно 1 из 10 000 госпитализированных больных В 1, 1 % случаев РА является причиной внезапной смерти РА – 6% аневризм аорты Пик заболеваемости - 60 – 70 лет Мужчины в 3 раза чаще, чем женщин
Расслаивающая аневризма аорты – разрыв внутренней оболочки стенки аорты с последующим проникновение потока крови в дегенеративно измененный средний слой Распространенность: 5 -10 на 1 млн. ежегодно 1 из 10 000 госпитализированных больных В 1, 1 % случаев РА является причиной внезапной смерти РА – 6% аневризм аорты Пик заболеваемости - 60 – 70 лет Мужчины в 3 раза чаще, чем женщин
 Этиология РА: Врожденные дефекты соединительной ткани (синдром Марфана, Эллерса- Данло, Тернера) Длительно существующая АГ Атеросклероз аорты Врожденные пороки сердца Беременные старше 40 лет Системные васкулиты (гранулематозный, гигантоклеточный артериит) Химические и токсические воздействия (наркотики) Ятрогенние причины (ангиография, балонная дилатация)
Этиология РА: Врожденные дефекты соединительной ткани (синдром Марфана, Эллерса- Данло, Тернера) Длительно существующая АГ Атеросклероз аорты Врожденные пороки сердца Беременные старше 40 лет Системные васкулиты (гранулематозный, гигантоклеточный артериит) Химические и токсические воздействия (наркотики) Ятрогенние причины (ангиография, балонная дилатация)
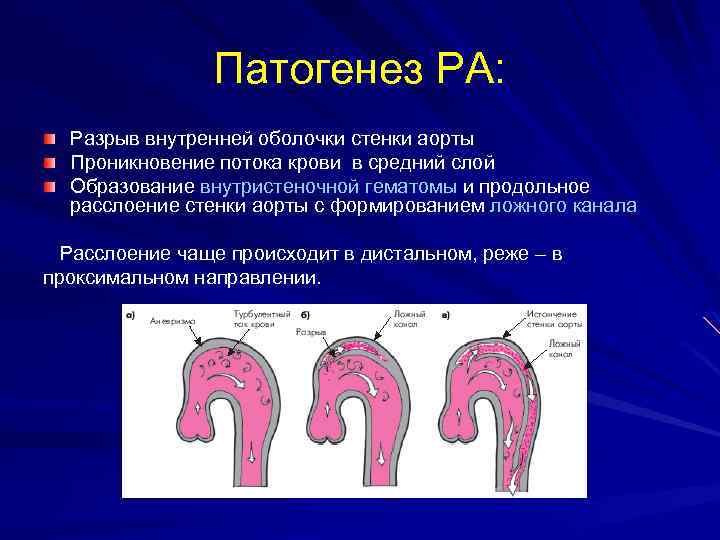 Патогенез РА: Разрыв внутренней оболочки стенки аорты Проникновение потока крови в средний слой Образование внутристеночной гематомы и продольное расслоение стенки аорты с формированием ложного канала Расслоение чаще происходит в дистальном, реже – в проксимальном направлении.
Патогенез РА: Разрыв внутренней оболочки стенки аорты Проникновение потока крови в средний слой Образование внутристеночной гематомы и продольное расслоение стенки аорты с формированием ложного канала Расслоение чаще происходит в дистальном, реже – в проксимальном направлении.
 Классификация по Де. Бейки: Место разрыва Направление расслоения I тип Восходящая аорта Грудная, брюшная аорта II тип Восходящая аорта Ограничено восходящей аортой III тип Нисходящая аорта А) дистально – грудная, брюшная аорта Б) проксимально – дуга, восходящая аорта
Классификация по Де. Бейки: Место разрыва Направление расслоения I тип Восходящая аорта Грудная, брюшная аорта II тип Восходящая аорта Ограничено восходящей аортой III тип Нисходящая аорта А) дистально – грудная, брюшная аорта Б) проксимально – дуга, восходящая аорта
 Частота выявлений: I тип – 26, 2 % клинических случаев II тип – 10, 8 % клинических случаев III тип – 63 % клинических случаев По времени: Острое < 2 -ух недель Хроническое > 2 -ух недель
Частота выявлений: I тип – 26, 2 % клинических случаев II тип – 10, 8 % клинических случаев III тип – 63 % клинических случаев По времени: Острое < 2 -ух недель Хроническое > 2 -ух недель
 Варианты течения РА: Заполнение ложного просвета тромбом «самоизлечение» Прекращение расслоения Вторичный (дистальный) разрыв наружной стенки аорты с образованием дистальной фенестрации Разрыв стенки аорты Острая окклюзия магистральных артерий, снабжающий кровью миокард, мозг, почки, органы брюшной полости
Варианты течения РА: Заполнение ложного просвета тромбом «самоизлечение» Прекращение расслоения Вторичный (дистальный) разрыв наружной стенки аорты с образованием дистальной фенестрации Разрыв стенки аорты Острая окклюзия магистральных артерий, снабжающий кровью миокард, мозг, почки, органы брюшной полости
 Клиника: Симптомы РА могут имитировать практически все сердечнососудистые, неврологические, хирургические, урологические заболевания Внезапная сильная боль, максимальной интенсивности в начале, раздирающего, разрывающего характера Миграция болей по направлению расслоения: II тип – боли за грудиной, имитируют ИМ I тип – боль за грудиной в межлопаточной области вдоль позвоночника в эпигастрии, гипогастрии III тип – боль в межлопаточной области при дистальном расслоении вдоль позвоночника ноги проксимальном расслоении за грудиной Боль в шее, глотке, челюсти, лице указывает на вовлечение в процесс восходящей аорты и дуги
Клиника: Симптомы РА могут имитировать практически все сердечнососудистые, неврологические, хирургические, урологические заболевания Внезапная сильная боль, максимальной интенсивности в начале, раздирающего, разрывающего характера Миграция болей по направлению расслоения: II тип – боли за грудиной, имитируют ИМ I тип – боль за грудиной в межлопаточной области вдоль позвоночника в эпигастрии, гипогастрии III тип – боль в межлопаточной области при дистальном расслоении вдоль позвоночника ноги проксимальном расслоении за грудиной Боль в шее, глотке, челюсти, лице указывает на вовлечение в процесс восходящей аорты и дуги
 Клиника: АД – чаще при дистальном расслоении АД – чаще при проксимальном расслоении (тампонада сердца, внутриперитониальный, внутриплевральный разрыв РА) Асимметрия пульса и АД на ВК и НК Диастолическим шумом аортальной регургетации Систолический шум над аортой При пальпации – пульсирующее образование в животе Плевральный выпот Острая ишемия ГМ и СМ Острая ишемия органов пищеварения Острая ишемия почек вазоренальная гипертензия Острая ишемия НК
Клиника: АД – чаще при дистальном расслоении АД – чаще при проксимальном расслоении (тампонада сердца, внутриперитониальный, внутриплевральный разрыв РА) Асимметрия пульса и АД на ВК и НК Диастолическим шумом аортальной регургетации Систолический шум над аортой При пальпации – пульсирующее образование в животе Плевральный выпот Острая ишемия ГМ и СМ Острая ишемия органов пищеварения Острая ишемия почек вазоренальная гипертензия Острая ишемия НК
 Диагностика РА: Рентген грудной клетки – не является методом выбора, но можно выявить признаки, подозрительные на РА Эхо-КГ – метод выбора при нестабильном состоянии больного, можно выявить: – Двойной просвет аорты – Состояние аортального клапана – Наличие перикардиального выпота Аортография – можно выявить: – Расширение и деформация тени аорты – два просвета аорты: истинный и ложный – место проксимальной фенестрации – протяженность расслоения – вовлеченность ветвей аорты – наличие или отсутствие дистальной фенестрации Минус – большое количество ложно отрицательных результатов из-за тромбоза ложного просвета
Диагностика РА: Рентген грудной клетки – не является методом выбора, но можно выявить признаки, подозрительные на РА Эхо-КГ – метод выбора при нестабильном состоянии больного, можно выявить: – Двойной просвет аорты – Состояние аортального клапана – Наличие перикардиального выпота Аортография – можно выявить: – Расширение и деформация тени аорты – два просвета аорты: истинный и ложный – место проксимальной фенестрации – протяженность расслоения – вовлеченность ветвей аорты – наличие или отсутствие дистальной фенестрации Минус – большое количество ложно отрицательных результатов из-за тромбоза ложного просвета
 Диагностика РА: КТ с контрастированием Позволяет дифференцировать тромбоз обычной аневризмы от тромбоза ложного просвета при РА МРТ – «золотой стандарт» в диагностике РА Лабораторные данные: Анемия Умеренный нейтрофильный лейкоцитоз Повышение ЛДГ и билирубина Нормальный уровень КФК и трансаминаз
Диагностика РА: КТ с контрастированием Позволяет дифференцировать тромбоз обычной аневризмы от тромбоза ложного просвета при РА МРТ – «золотой стандарт» в диагностике РА Лабораторные данные: Анемия Умеренный нейтрофильный лейкоцитоз Повышение ЛДГ и билирубина Нормальный уровень КФК и трансаминаз
 Показания к консервативному лечению: Неосложненное дистальное расслоение Стабильное изолированное расслоение дуги аорты Стабильно неосложненное хроническое расслоение Показания к хирургическому лечению: Острое проксимальное расслоение Хроническое проксимальное расслоение с тяжелой аортальной регургетацией Хроническое дистальное расслоение с расширением аорты > 6 см в диаметре Дистальное расслоение с наличием осложнений Всем больным с синдромом Марфана
Показания к консервативному лечению: Неосложненное дистальное расслоение Стабильное изолированное расслоение дуги аорты Стабильно неосложненное хроническое расслоение Показания к хирургическому лечению: Острое проксимальное расслоение Хроническое проксимальное расслоение с тяжелой аортальной регургетацией Хроническое дистальное расслоение с расширением аорты > 6 см в диаметре Дистальное расслоение с наличием осложнений Всем больным с синдромом Марфана
 Консервативное лечение: Строгий постельный режим Купирование болевого синдрома введением морфина Управляемая гипотензия 1. 2. 3. Бета- блокаторы (пропранолон, метопролол, лабеталол) Блокаторы Са++каналов (нифедипин, верапамил, дилтиазем) Нитропруссид Na – для быстрого снижения АД Снижение АД систолического до 100 -120 мм рт. ст. , ЧСС – 60 -80 в минуту Профилактика запоров
Консервативное лечение: Строгий постельный режим Купирование болевого синдрома введением морфина Управляемая гипотензия 1. 2. 3. Бета- блокаторы (пропранолон, метопролол, лабеталол) Блокаторы Са++каналов (нифедипин, верапамил, дилтиазем) Нитропруссид Na – для быстрого снижения АД Снижение АД систолического до 100 -120 мм рт. ст. , ЧСС – 60 -80 в минуту Профилактика запоров
 Клиническое наблюдение: Больная С. , 29 лет Диагноз: Соединительно-тканная дисплазия. Гигантская аневризма восходящего отдела аорты и дуги. Расслоение аорты II типа. Госпитализирована 6. 09. 2006 г. Из анамнеза известно, что с ноября 2005 года стала отмечать появление тупой боли в области сердца, не связанной с нагрузкой. В апреле 2006 года появились колющие боли под левой лопаткой, в связи с чем обратилась к врачу
Клиническое наблюдение: Больная С. , 29 лет Диагноз: Соединительно-тканная дисплазия. Гигантская аневризма восходящего отдела аорты и дуги. Расслоение аорты II типа. Госпитализирована 6. 09. 2006 г. Из анамнеза известно, что с ноября 2005 года стала отмечать появление тупой боли в области сердца, не связанной с нагрузкой. В апреле 2006 года появились колющие боли под левой лопаткой, в связи с чем обратилась к врачу
 Больная С. , 29 лет Эхо. КГ КДР ЛЖ – 4, 2 см, КСР ЛЖ – 2, 8 см, КДО – 80 мл, КСО – 30 мл, ТМЖП – 0, 5 см, ТЗСЛЖ – 0, 8 см, ФВ – 62%, ЛП – 3, 1 см, ПЖ – 1, 9 см. Диаметр аорты на уровне синусов Вальсальвы – 4, 9 см. Восходящая аорта – 8, 0 см. Дуга аорты – 9, 5 см. Аортальная регургитация II степени.
Больная С. , 29 лет Эхо. КГ КДР ЛЖ – 4, 2 см, КСР ЛЖ – 2, 8 см, КДО – 80 мл, КСО – 30 мл, ТМЖП – 0, 5 см, ТЗСЛЖ – 0, 8 см, ФВ – 62%, ЛП – 3, 1 см, ПЖ – 1, 9 см. Диаметр аорты на уровне синусов Вальсальвы – 4, 9 см. Восходящая аорта – 8, 0 см. Дуга аорты – 9, 5 см. Аортальная регургитация II степени.
 Больная С. , 29 лет
Больная С. , 29 лет
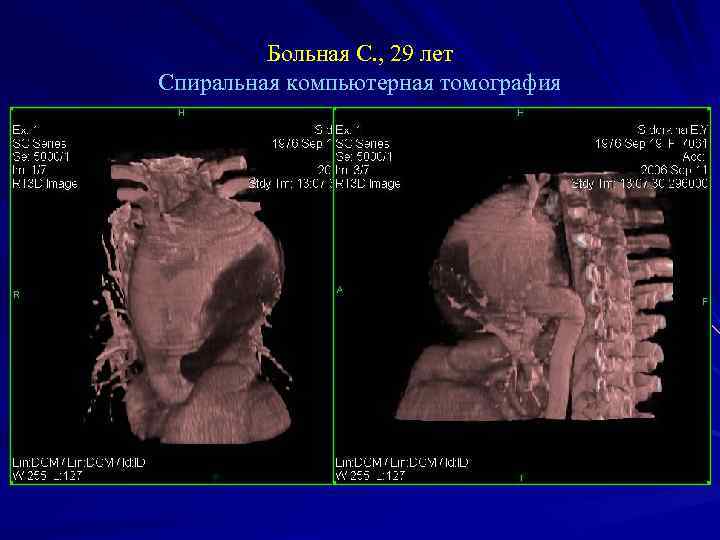 Больная С. , 29 лет Спиральная компьютерная томография
Больная С. , 29 лет Спиральная компьютерная томография
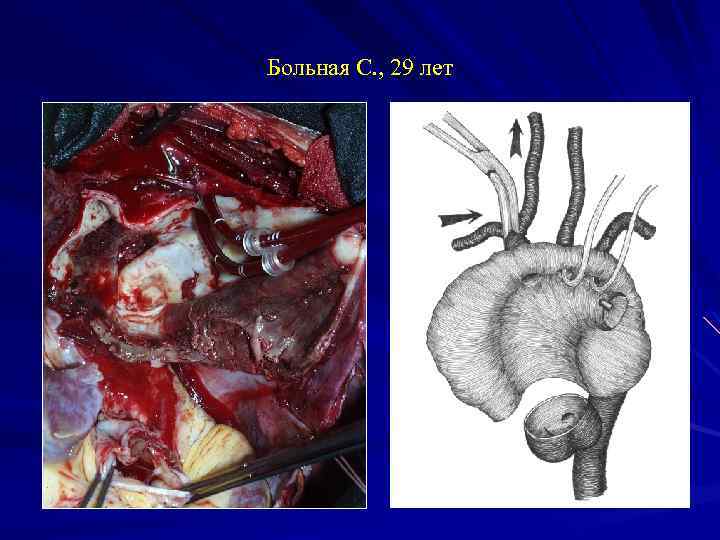
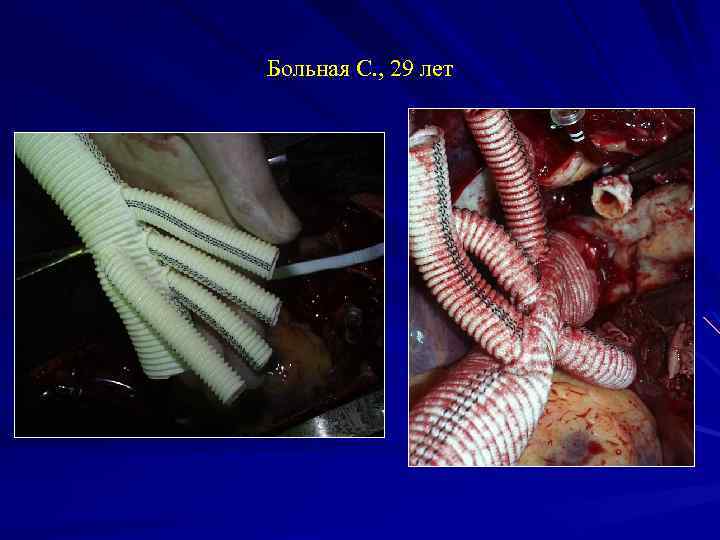
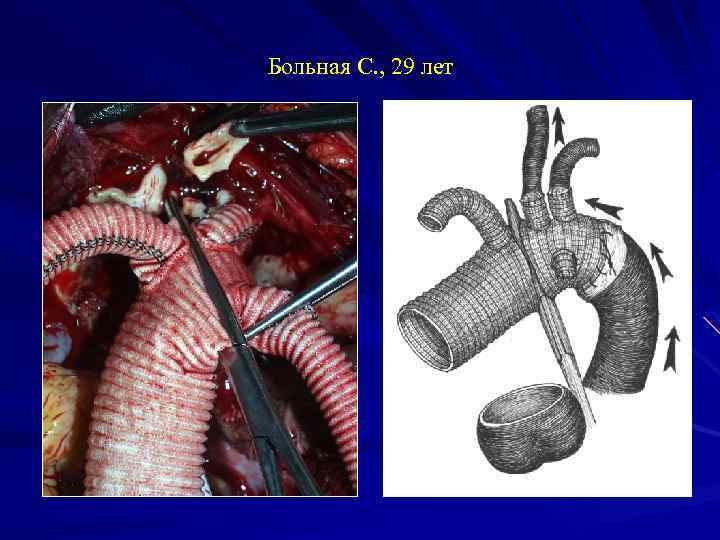
 Больная С. , 29 лет Операция 19. 06: Протезирование восходящего отдела и дуги аорты трехбраншевым протезом с отдельным протезированием всех ветвей дуги аорты в условиях глубокой гипотермии, антеградной моногемисферальной перфузии головного мозга через правую подмышечную артерию и перфузии внутренних органов через левую бедренную артерию.
Больная С. , 29 лет Операция 19. 06: Протезирование восходящего отдела и дуги аорты трехбраншевым протезом с отдельным протезированием всех ветвей дуги аорты в условиях глубокой гипотермии, антеградной моногемисферальной перфузии головного мозга через правую подмышечную артерию и перфузии внутренних органов через левую бедренную артерию.
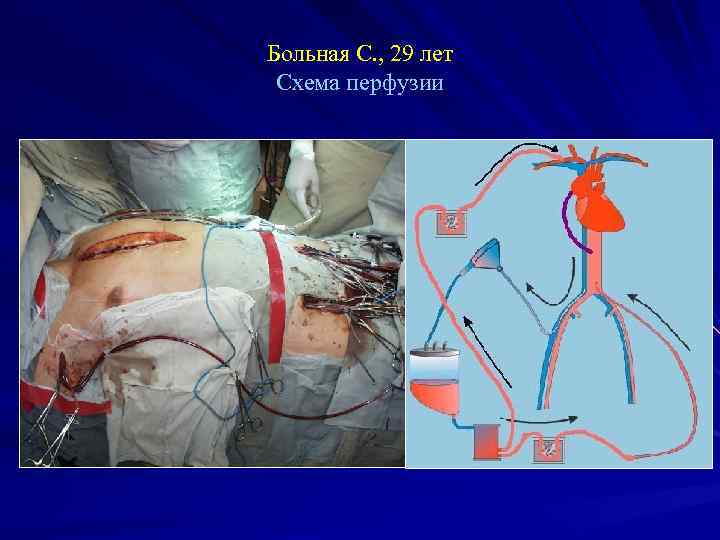 Больная С. , 29 лет Схема перфузии
Больная С. , 29 лет Схема перфузии
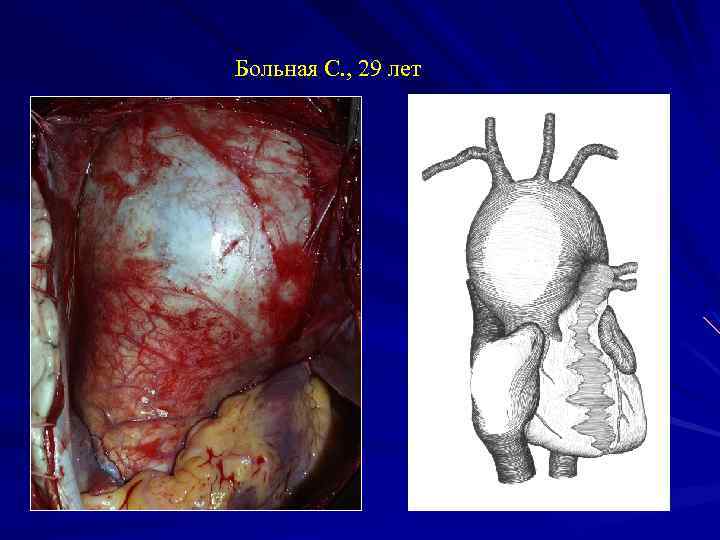 Больная С. , 29 лет
Больная С. , 29 лет
 Больная С. , 29 лет
Больная С. , 29 лет
 Больная С. , 29 лет
Больная С. , 29 лет
 Больная С. , 29 лет
Больная С. , 29 лет
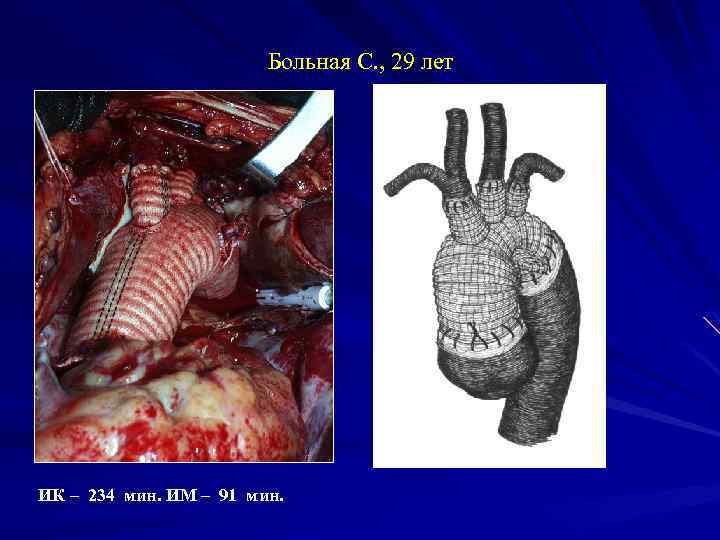 Больная С. , 29 лет ИК – 234 мин. ИМ – 91 мин.
Больная С. , 29 лет ИК – 234 мин. ИМ – 91 мин.
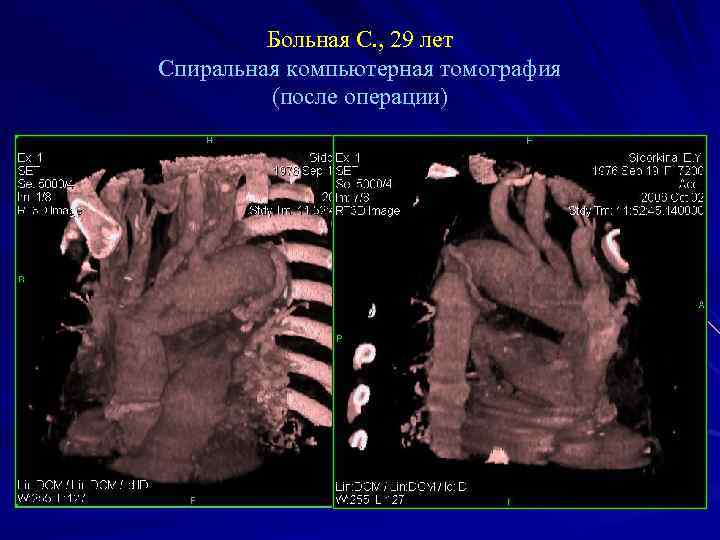 Больная С. , 29 лет Спиральная компьютерная томография (после операции)
Больная С. , 29 лет Спиральная компьютерная томография (после операции)


