диагностика и диф диагн РС.ppt
- Количество слайдов: 94
 Рассеянный склероз. Диагностика и дифференциальная диагностика
Рассеянный склероз. Диагностика и дифференциальная диагностика
 Рассеянный склероз – одно из наиболее значимых хронических заболеваний центральной нервной системы молодых лиц в возрасте от 18 до 50 лет
Рассеянный склероз – одно из наиболее значимых хронических заболеваний центральной нервной системы молодых лиц в возрасте от 18 до 50 лет
 Актуальность проблемы • Преобладающее число больных (80%) – люди в возрасте от 25 до 45 лет • Через 10 лет от начала заболевания 30 -37% больных способны передвигаться только с посторонней помощью • По данным ВОЗ среди неврологических заболеваний РС является основной причиной стойкой инвалидизации лиц молодого возраста
Актуальность проблемы • Преобладающее число больных (80%) – люди в возрасте от 25 до 45 лет • Через 10 лет от начала заболевания 30 -37% больных способны передвигаться только с посторонней помощью • По данным ВОЗ среди неврологических заболеваний РС является основной причиной стойкой инвалидизации лиц молодого возраста
 • Обследование пациентов направлено не только на подтверждение диагноза, но и на исключение других заболеваний ЦНС, которые могут иметь схожую клиническую картину.
• Обследование пациентов направлено не только на подтверждение диагноза, но и на исключение других заболеваний ЦНС, которые могут иметь схожую клиническую картину.
 Диагностика рассеянного склероза • По прежнему основой диагностики является клиническая картина • Клинические критерии: признаки диссеминации в месте и времени по данным клинического наблюдения и результатам нейровизуализации • Т. е. наличия не менее 2 -х очагов и не менее 2 -х обострений • Появление новых очагов на МРТ
Диагностика рассеянного склероза • По прежнему основой диагностики является клиническая картина • Клинические критерии: признаки диссеминации в месте и времени по данным клинического наблюдения и результатам нейровизуализации • Т. е. наличия не менее 2 -х очагов и не менее 2 -х обострений • Появление новых очагов на МРТ
 • При обследовании каждого больного необходимо тщательно собирать анамнез и жалобы, учитывать результаты клинического осмотра и лабораторные показатели. • Анализ случаев ошибочной диагностики PC показал, что ошибки, в основном, связаны именно с невыполнением этих простых правил.
• При обследовании каждого больного необходимо тщательно собирать анамнез и жалобы, учитывать результаты клинического осмотра и лабораторные показатели. • Анализ случаев ошибочной диагностики PC показал, что ошибки, в основном, связаны именно с невыполнением этих простых правил.
 Диагностика рассеянного склероза • Молодой возраст, • Преходящие первые симптомы заболевания и мерцание их в последующем, • Преимущественное поражение пирамидных, мозжечковых систем, краниальных нервов, особенно зрительных, • Своеобразное изменение психики, • А так же, наряду с ремиттирующим течением, неуклонное прогрессирование, приводящее к инвалидизации пациента.
Диагностика рассеянного склероза • Молодой возраст, • Преходящие первые симптомы заболевания и мерцание их в последующем, • Преимущественное поражение пирамидных, мозжечковых систем, краниальных нервов, особенно зрительных, • Своеобразное изменение психики, • А так же, наряду с ремиттирующим течением, неуклонное прогрессирование, приводящее к инвалидизации пациента.
 Преходящие неврологические расстройства в анамнезе • Ретробульбарный неврит, особенно повторные, или преходящее снижение зрения, "туман, пелена перед глазами"; • Преходящее двоение, или чувство нечеткости при крайних отведениях глаз, чувство "мельтешения" перед глазами; • Повторные, хорошо регрессировавшие парезы лицевой мускулатуры; • Невралгия тройничного нерва в молодом возрасте; • Приступы системного головокружения; • Преходящая слабость в конечностях, или чувство скованности; • Преходящее онемение; • Шаткость, неустойчивость при ходьбе, нарушения координации.
Преходящие неврологические расстройства в анамнезе • Ретробульбарный неврит, особенно повторные, или преходящее снижение зрения, "туман, пелена перед глазами"; • Преходящее двоение, или чувство нечеткости при крайних отведениях глаз, чувство "мельтешения" перед глазами; • Повторные, хорошо регрессировавшие парезы лицевой мускулатуры; • Невралгия тройничного нерва в молодом возрасте; • Приступы системного головокружения; • Преходящая слабость в конечностях, или чувство скованности; • Преходящее онемение; • Шаткость, неустойчивость при ходьбе, нарушения координации.
 В дифференциальной диагностике могут быть полезны следующие синдромы • Синдром «горячей ванны» • Синдром «клинического расщепления» - проявление несоответствия между симптомами поражения тех или иных систем. • Синдром «непостоянства клинических признаков» - колебание выраженности неврологических проявлений в течение суток или нескольких дней
В дифференциальной диагностике могут быть полезны следующие синдромы • Синдром «горячей ванны» • Синдром «клинического расщепления» - проявление несоответствия между симптомами поражения тех или иных систем. • Синдром «непостоянства клинических признаков» - колебание выраженности неврологических проявлений в течение суток или нескольких дней
 Симптомы субклинического поражения нервной системы • Сужение полей зрения, появление скотом; • Нистагм; • Оживление и асимметрия сухожильных и периостальных рефлексов, диссоциация рефлексов с верхних и нижних конечностей; • Отсутствие брюшных рефлексов; • Изменение мышечного тонуса; • Снижение вибрационной чувствительности; • Нечеткость при выполнении координационных проб.
Симптомы субклинического поражения нервной системы • Сужение полей зрения, появление скотом; • Нистагм; • Оживление и асимметрия сухожильных и периостальных рефлексов, диссоциация рефлексов с верхних и нижних конечностей; • Отсутствие брюшных рефлексов; • Изменение мышечного тонуса; • Снижение вибрационной чувствительности; • Нечеткость при выполнении координационных проб.
 Относительные критерии исключения РС • Повторяющиеся эпизоды, особенно в одном и том же участке ЦНС • Сопутствующее психическое заболевание • Отсутствие восстановления функции зрения, прогрессирующее снижение зрения, двусторонность поражения II п. ЧН
Относительные критерии исключения РС • Повторяющиеся эпизоды, особенно в одном и том же участке ЦНС • Сопутствующее психическое заболевание • Отсутствие восстановления функции зрения, прогрессирующее снижение зрения, двусторонность поражения II п. ЧН
 Относительные критерии исключения РС • Невропатия III, VI, XI п. ЧН, бульбарный синдром • Повышение тонуса по пластическому типу • Повышение тонуса по пирамидному типу в нижних конечностях в сочетании с крайне высокими рефлексами, патологическими знаками и сохранной мышечной силой
Относительные критерии исключения РС • Невропатия III, VI, XI п. ЧН, бульбарный синдром • Повышение тонуса по пластическому типу • Повышение тонуса по пирамидному типу в нижних конечностях в сочетании с крайне высокими рефлексами, патологическими знаками и сохранной мышечной силой
 Относительные критерии исключения РС • Инфекционные проявления в дебюте заболевания • Наличие высыпаний • Полиневритический синдром • Возраст старше 50 лет • Признаки поражения серого вещества головного и спинного мозга • Выраженный цереброастенический синдром • Системное (но не многоочаговое) поражение нервной системы
Относительные критерии исключения РС • Инфекционные проявления в дебюте заболевания • Наличие высыпаний • Полиневритический синдром • Возраст старше 50 лет • Признаки поражения серого вещества головного и спинного мозга • Выраженный цереброастенический синдром • Системное (но не многоочаговое) поражение нервной системы
 Относительные критерии исключения РС • Гипертензионные головные боли • Стойкие прогрессирующие нарушения высших мозговых функций • Содержание клеток в СМЖ > 50/ мкл; высокое содержание белка • Норма или изменения на МРТ, исключающие РС
Относительные критерии исключения РС • Гипертензионные головные боли • Стойкие прогрессирующие нарушения высших мозговых функций • Содержание клеток в СМЖ > 50/ мкл; высокое содержание белка • Норма или изменения на МРТ, исключающие РС
 Клинические признаки подтверждающие РС • Начало заболевания без инфекционных проявлений • Многоочаговое поражение нервной системы • Синдром клинических диссоциаций • Отсутствие общемозговой симптоматики при выраженном неврологическом дефиците • Неустойчивость неврологической симптоматики • Молодой возраст больных
Клинические признаки подтверждающие РС • Начало заболевания без инфекционных проявлений • Многоочаговое поражение нервной системы • Синдром клинических диссоциаций • Отсутствие общемозговой симптоматики при выраженном неврологическом дефиците • Неустойчивость неврологической симптоматики • Молодой возраст больных
 Диагностика рассеянного склероза – параклинические методы • Исследование глазного дна, остроты зрения, полей зрения – выявление побледнения диска зрительного нерва или его половины, изменения полей зрения (концентрическое сужение, скотомы), снижение остроты зрения, несоответствие (диссоциация) между картиной глазного дна и остротой зрения.
Диагностика рассеянного склероза – параклинические методы • Исследование глазного дна, остроты зрения, полей зрения – выявление побледнения диска зрительного нерва или его половины, изменения полей зрения (концентрическое сужение, скотомы), снижение остроты зрения, несоответствие (диссоциация) между картиной глазного дна и остротой зрения.
 Параклинические методы • Исследования СМЖ – наличие олигоклональных групп Ig. G, возможен лимфоцитарный плеоцитоз не более 50 клеток. • Исследование вызванных потенциалов зрительных, слуховых, соматосенсорных – выявление дисфункции, замедления проведения нервного импульса.
Параклинические методы • Исследования СМЖ – наличие олигоклональных групп Ig. G, возможен лимфоцитарный плеоцитоз не более 50 клеток. • Исследование вызванных потенциалов зрительных, слуховых, соматосенсорных – выявление дисфункции, замедления проведения нервного импульса.
 Данные нейровизуализации, подтверждающие РС
Данные нейровизуализации, подтверждающие РС
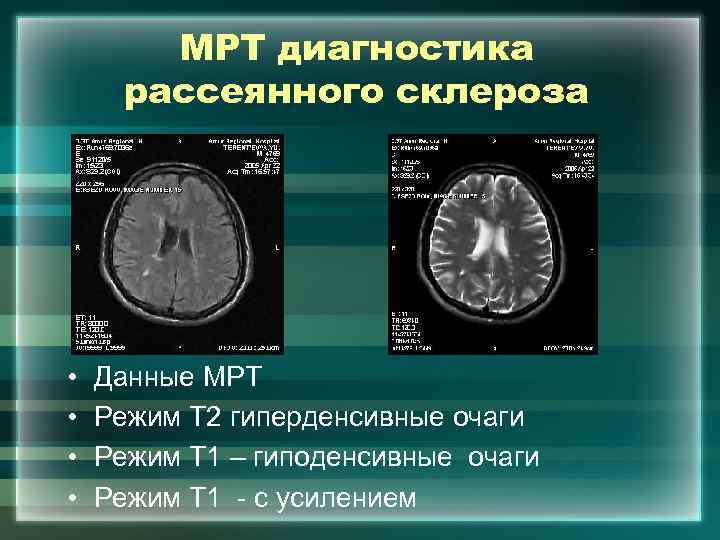 МРТ диагностика рассеянного склероза • • Данные МРТ Режим Т 2 гиперденсивные очаги Режим Т 1 – гиподенсивные очаги Режим Т 1 - с усилением
МРТ диагностика рассеянного склероза • • Данные МРТ Режим Т 2 гиперденсивные очаги Режим Т 1 – гиподенсивные очаги Режим Т 1 - с усилением
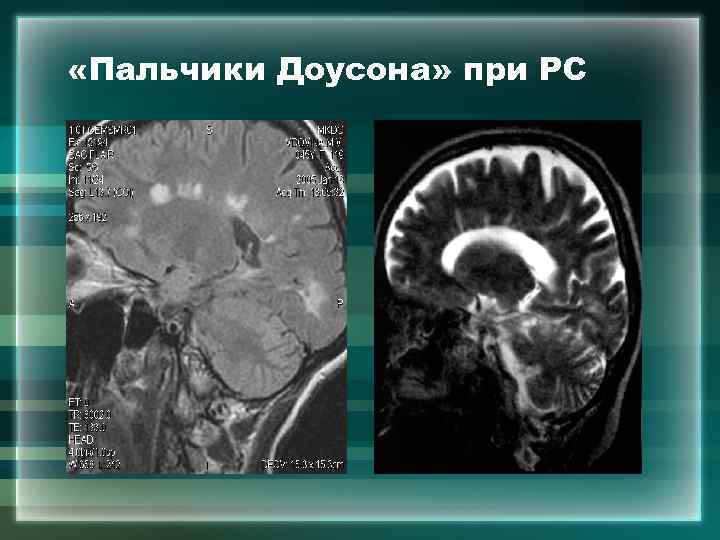 «Пальчики Доусона» при РС
«Пальчики Доусона» при РС
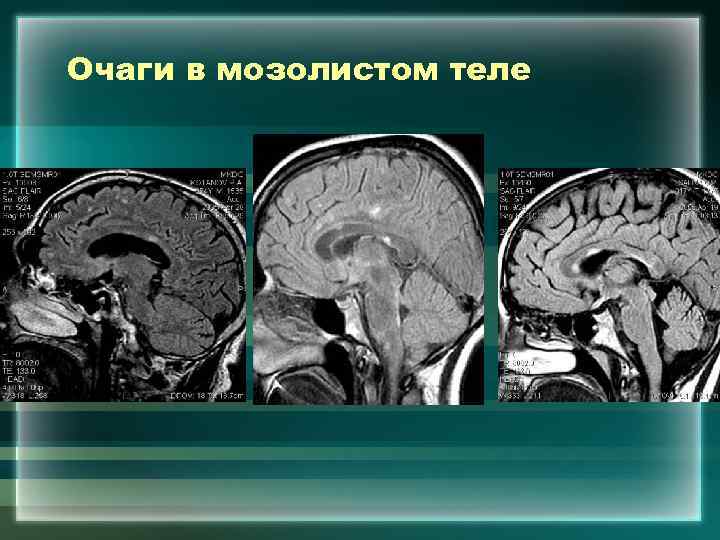 Очаги в мозолистом теле
Очаги в мозолистом теле
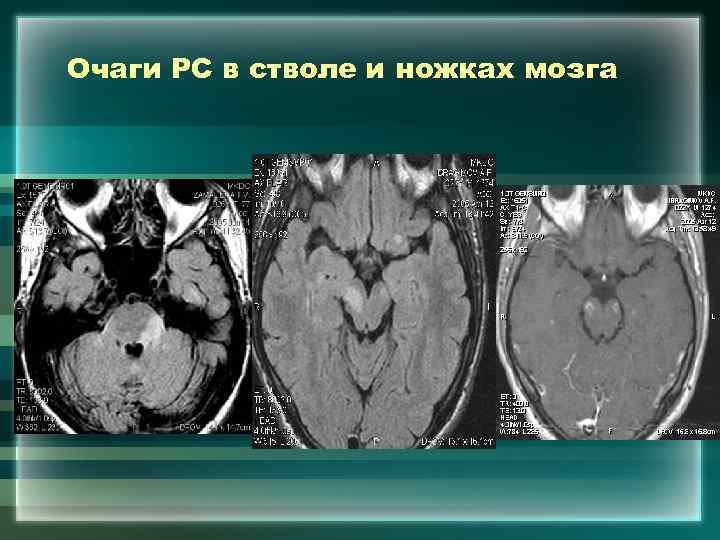 Очаги РС в стволе и ножках мозга
Очаги РС в стволе и ножках мозга
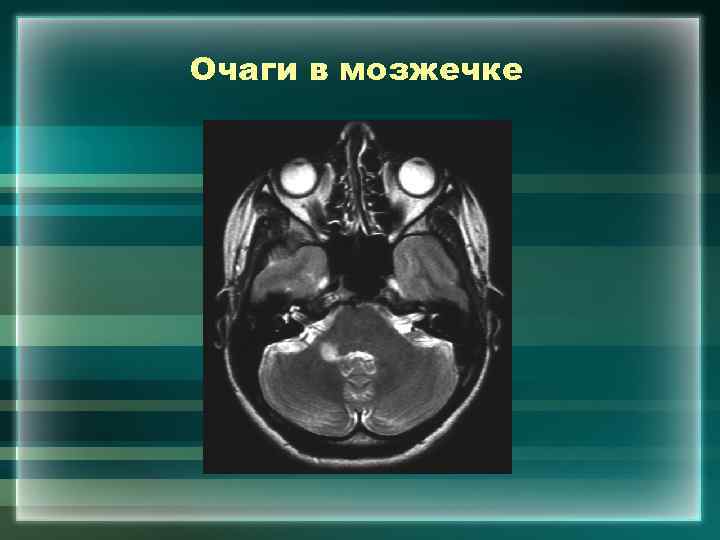 Очаги в мозжечке
Очаги в мозжечке
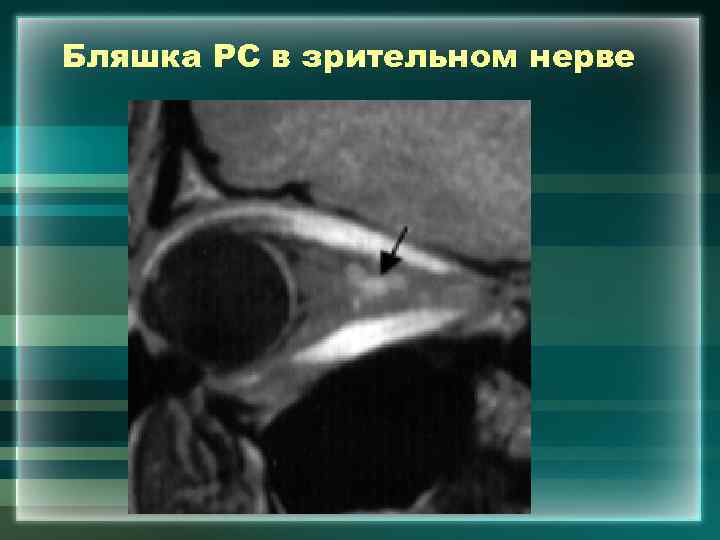 Бляшка РС в зрительном нерве
Бляшка РС в зрительном нерве
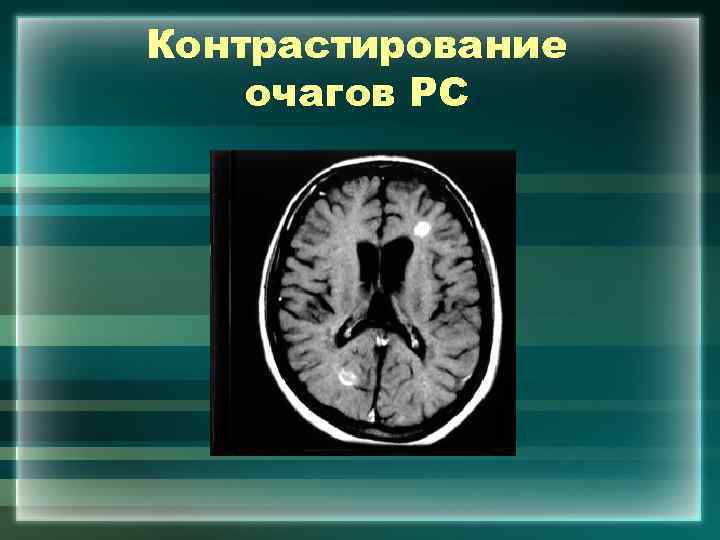 Контрастирование очагов РС
Контрастирование очагов РС
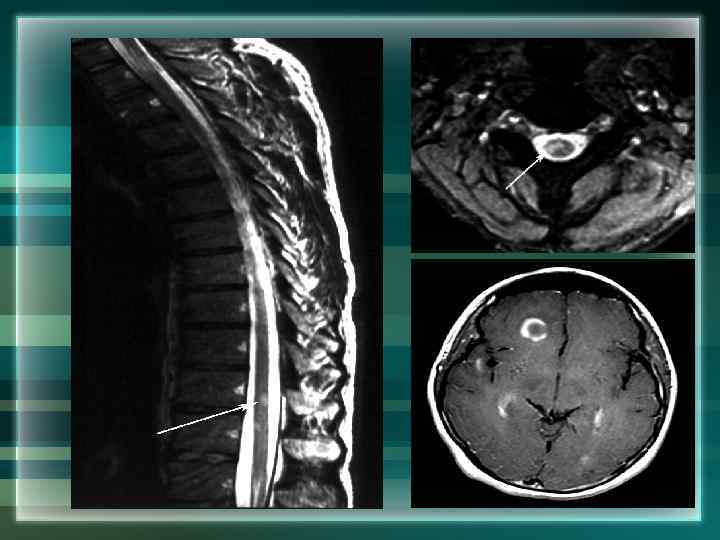
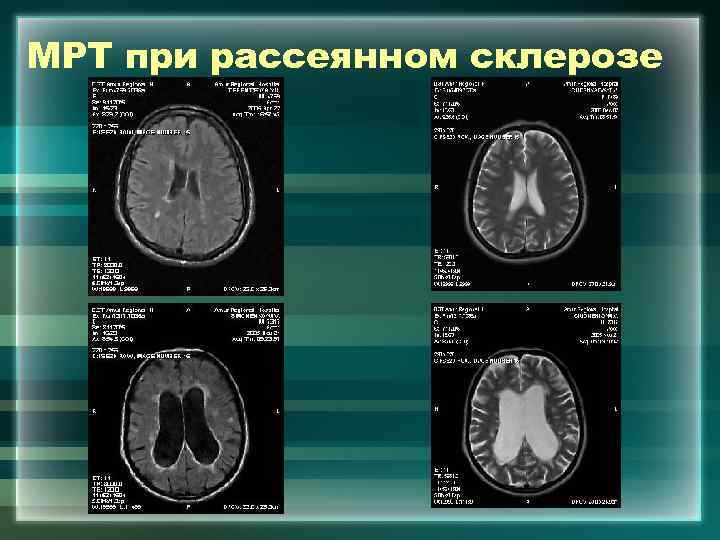 МРТ при рассеянном склерозе
МРТ при рассеянном склерозе
 Критерии диагностики РС • Критерии Позера • Достоверный PC диагностируется: • А) в анамнезе два обострения и клинические признаки двух изолированных очагов, или • Б) в анамнезе два обострения, клинические признаки одного очага и параклинические признаки другого (по данным ВП, КТ, МРТ).
Критерии диагностики РС • Критерии Позера • Достоверный PC диагностируется: • А) в анамнезе два обострения и клинические признаки двух изолированных очагов, или • Б) в анамнезе два обострения, клинические признаки одного очага и параклинические признаки другого (по данным ВП, КТ, МРТ).
 • Вероятный PC (сомнительный) диагностируется: • A) в анамнезе два обострения, имеются клинические признаки одного очага, или • Б) одно обострение, клинические признаки двух очагов, или • B) одно обострение, клинические признаки одного очага и параклинические признаки другого.
• Вероятный PC (сомнительный) диагностируется: • A) в анамнезе два обострения, имеются клинические признаки одного очага, или • Б) одно обострение, клинические признаки двух очагов, или • B) одно обострение, клинические признаки одного очага и параклинические признаки другого.
 Дифференциальная диагностика рассеянного склероза
Дифференциальная диагностика рассеянного склероза
 Дифференциальная диагностика • Краниовертебральная патология, синдром Арнольда. Киари • Вертеброгенная шейная миелопатия • Системные заболевания, системная красная волчанка • Хроническая ишемия мозга • Саркоидоз • ОРЭМ • Инфекционные заболевания ЦНС: нейросифилис, болезнь Лайма, тропический спастический парапарез • Фуникулярный миелоз • Антифосфолипидный синдром • Лейкодистрофии • Наследственные заболевания: болезнь Штрюмпеля, наследственные атаксии, адренолейкомиелопатия и др. • Опухоли ЦНС
Дифференциальная диагностика • Краниовертебральная патология, синдром Арнольда. Киари • Вертеброгенная шейная миелопатия • Системные заболевания, системная красная волчанка • Хроническая ишемия мозга • Саркоидоз • ОРЭМ • Инфекционные заболевания ЦНС: нейросифилис, болезнь Лайма, тропический спастический парапарез • Фуникулярный миелоз • Антифосфолипидный синдром • Лейкодистрофии • Наследственные заболевания: болезнь Штрюмпеля, наследственные атаксии, адренолейкомиелопатия и др. • Опухоли ЦНС
 Аномалия Арнольда– Киари /ААК/ и РС Общие признаки ААК и РС • • Признаки, отличающие ААК от РС Проявление клиники в молодом возрасте • Клиника «многоочагового» поражения нервной системы с заинтересованностью мозжечковых, пирамидных путей • Присутствие синдрома клинических диссоциаций Прогредиентное течение, нередко с периодами • улучшения • Сохранность ведущего синдрома /мозжечкового и пирамидного/ на протяжении всего периода заболевания с наклонностью к его усугублению Сочетание указанной симптоматики с бульбарным синдромом, признаками поражения XI пары ЧН Возможен сирингомиелитический синдром; интракраниальной гипертензии, окклюзионные кризы МРТ - признаки
Аномалия Арнольда– Киари /ААК/ и РС Общие признаки ААК и РС • • Признаки, отличающие ААК от РС Проявление клиники в молодом возрасте • Клиника «многоочагового» поражения нервной системы с заинтересованностью мозжечковых, пирамидных путей • Присутствие синдрома клинических диссоциаций Прогредиентное течение, нередко с периодами • улучшения • Сохранность ведущего синдрома /мозжечкового и пирамидного/ на протяжении всего периода заболевания с наклонностью к его усугублению Сочетание указанной симптоматики с бульбарным синдромом, признаками поражения XI пары ЧН Возможен сирингомиелитический синдром; интракраниальной гипертензии, окклюзионные кризы МРТ - признаки
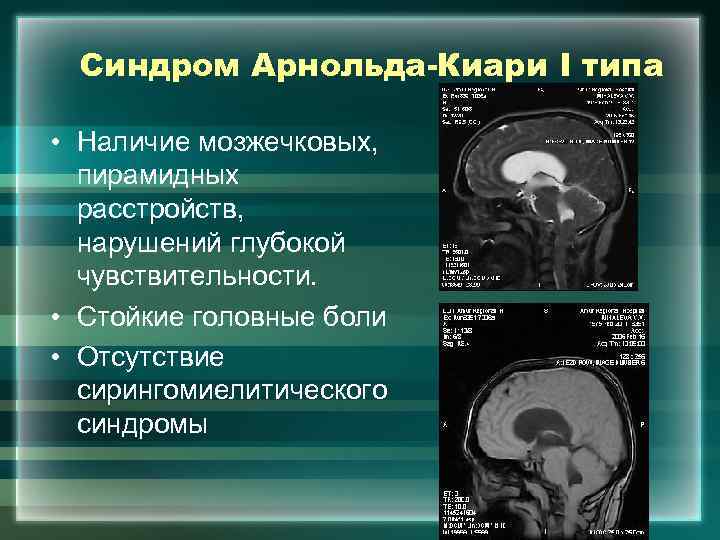 Синдром Арнольда-Киари I типа • Наличие мозжечковых, пирамидных расстройств, нарушений глубокой чувствительности. • Стойкие головные боли • Отсутствие сирингомиелитического синдромы
Синдром Арнольда-Киари I типа • Наличие мозжечковых, пирамидных расстройств, нарушений глубокой чувствительности. • Стойкие головные боли • Отсутствие сирингомиелитического синдромы
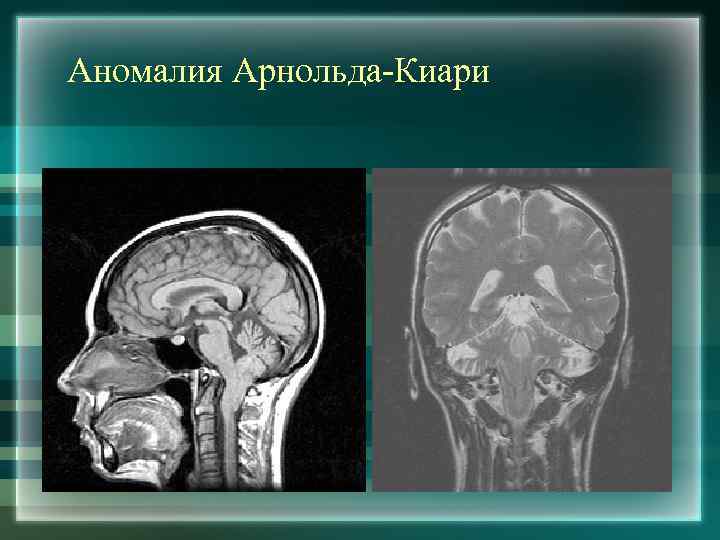 Аномалия Арнольда-Киари
Аномалия Арнольда-Киари
 Острый рассеянный энцефаломиелит (ОРЭМ) - острое воспалительное аутоиммунное демиелинизирующее заболевание, характеризующееся внезапным началом и симптомами, указывающими на преимущественное поражение белого вещества головного и спинного мозга.
Острый рассеянный энцефаломиелит (ОРЭМ) - острое воспалительное аутоиммунное демиелинизирующее заболевание, характеризующееся внезапным началом и симптомами, указывающими на преимущественное поражение белого вещества головного и спинного мозга.
 КЛАССИФИКАЦИЯ ОРЭМ 1. ПОСТИНФЕКЦИОННЫЙ 2. ПОСТВАКЦИНАЛЬНЫЙ 3. ПОСЛЕ УКУСОВ НАСЕКОМЫХ (осы, пчелы) 4. СПОНТАННЫЙ (СПОРАДИЧЕСКИЙ)
КЛАССИФИКАЦИЯ ОРЭМ 1. ПОСТИНФЕКЦИОННЫЙ 2. ПОСТВАКЦИНАЛЬНЫЙ 3. ПОСЛЕ УКУСОВ НАСЕКОМЫХ (осы, пчелы) 4. СПОНТАННЫЙ (СПОРАДИЧЕСКИЙ)
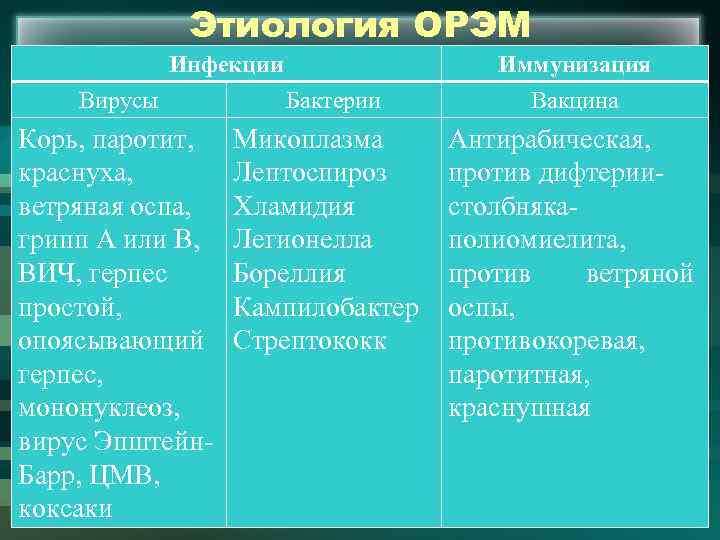 Этиология ОРЭМ Инфекции Вирусы Корь, паротит, краснуха, ветряная оспа, грипп А или В, ВИЧ, герпес простой, опоясывающий герпес, мононуклеоз, вирус Эпштейн. Барр, ЦМВ, коксаки Бактерии Микоплазма Лептоспироз Хламидия Легионелла Бореллия Кампилобактер Стрептококк Иммунизация Вакцина Антирабическая, против дифтериистолбнякаполиомиелита, против ветряной оспы, противокоревая, паротитная, краснушная
Этиология ОРЭМ Инфекции Вирусы Корь, паротит, краснуха, ветряная оспа, грипп А или В, ВИЧ, герпес простой, опоясывающий герпес, мононуклеоз, вирус Эпштейн. Барр, ЦМВ, коксаки Бактерии Микоплазма Лептоспироз Хламидия Легионелла Бореллия Кампилобактер Стрептококк Иммунизация Вакцина Антирабическая, против дифтериистолбнякаполиомиелита, против ветряной оспы, противокоревая, паротитная, краснушная
 ОРЭМ и РС Общие признаки ОРЭМ и РС • Многоочаговый характер поражения • Возможно ремитирующее течение • Отсутствие у ряда больных инфекционных проявлений и изменений ликвора Признаки, позволяющие предположить ОРЭМ • • • Наличие инфекционных проявлений Признаки поражения периферической нервной системы, нередок корешковый синдром Наличие у ряда больных менингеального синдрома Стойкость зрительных нарушений Особая тяжесть течения при наличии у больного патологии со стороны II п. ЧН Результаты исследования СМЖ и данных нейровизуализации
ОРЭМ и РС Общие признаки ОРЭМ и РС • Многоочаговый характер поражения • Возможно ремитирующее течение • Отсутствие у ряда больных инфекционных проявлений и изменений ликвора Признаки, позволяющие предположить ОРЭМ • • • Наличие инфекционных проявлений Признаки поражения периферической нервной системы, нередок корешковый синдром Наличие у ряда больных менингеального синдрома Стойкость зрительных нарушений Особая тяжесть течения при наличии у больного патологии со стороны II п. ЧН Результаты исследования СМЖ и данных нейровизуализации
 ОРЭМ • Встречается у лиц всех возрастных групп (чаще у детей) • Заболеваемость составляет 0, 8/100000 человек в год • Появление первых симптомов варьирует в зависимости от этиологии (3 -14 дней) • Начало заболевания: острое (90 -95%), подострое (5 -10%)
ОРЭМ • Встречается у лиц всех возрастных групп (чаще у детей) • Заболеваемость составляет 0, 8/100000 человек в год • Появление первых симптомов варьирует в зависимости от этиологии (3 -14 дней) • Начало заболевания: острое (90 -95%), подострое (5 -10%)
 Острый дебют ОРЭМ • • Лихорадка Общемозговые симптомы Менингеальные симптомы Очаговая неврологическая симптоматика Эпилептические припадки Снижение когнитивных функций Симптомы поражения корешков и периферических нервов
Острый дебют ОРЭМ • • Лихорадка Общемозговые симптомы Менингеальные симптомы Очаговая неврологическая симптоматика Эпилептические припадки Снижение когнитивных функций Симптомы поражения корешков и периферических нервов
 Течение ОРЭМ • Монофазное (без клинических рецидивов) • Рецидивирующее (в течение нескольких месяцев с аналогичными клиниколабораторно-рентгенологическими характеристиками) • Прогрессирующее • Молниеносное (геморрагический лейкоэнцефалит Харста)
Течение ОРЭМ • Монофазное (без клинических рецидивов) • Рецидивирующее (в течение нескольких месяцев с аналогичными клиниколабораторно-рентгенологическими характеристиками) • Прогрессирующее • Молниеносное (геморрагический лейкоэнцефалит Харста)
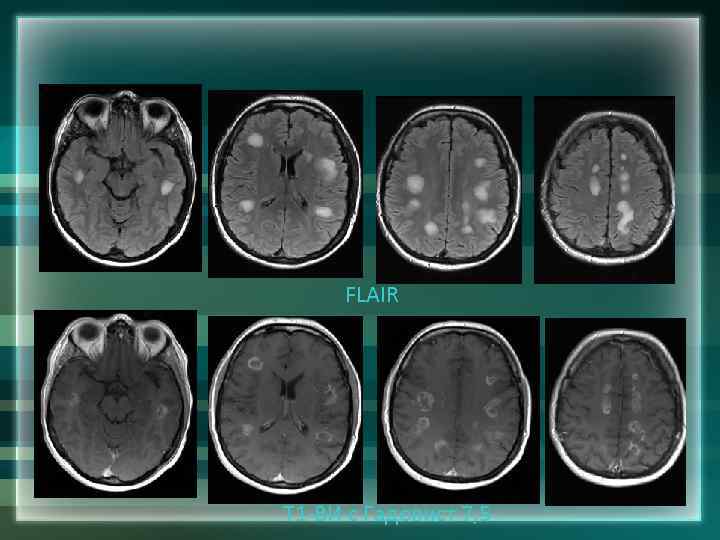 FLAIR Т 1 -ВИ с Гадовист 7, 5
FLAIR Т 1 -ВИ с Гадовист 7, 5
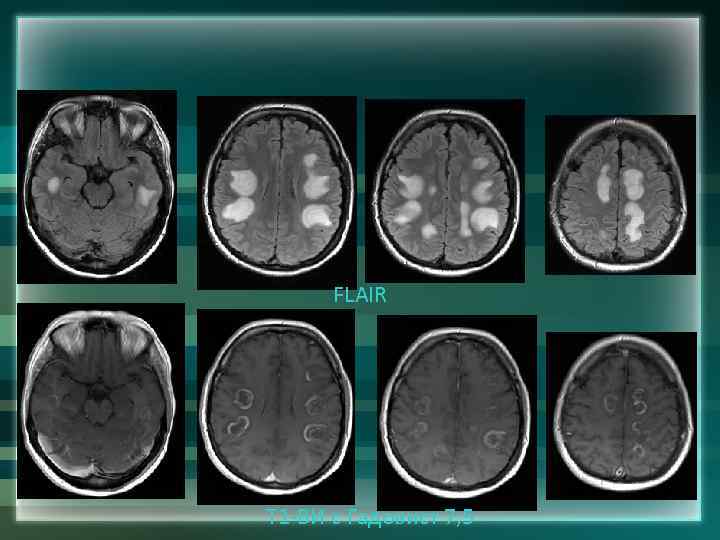 FLAIR Т 1 -ВИ с Гадовист 7, 5
FLAIR Т 1 -ВИ с Гадовист 7, 5
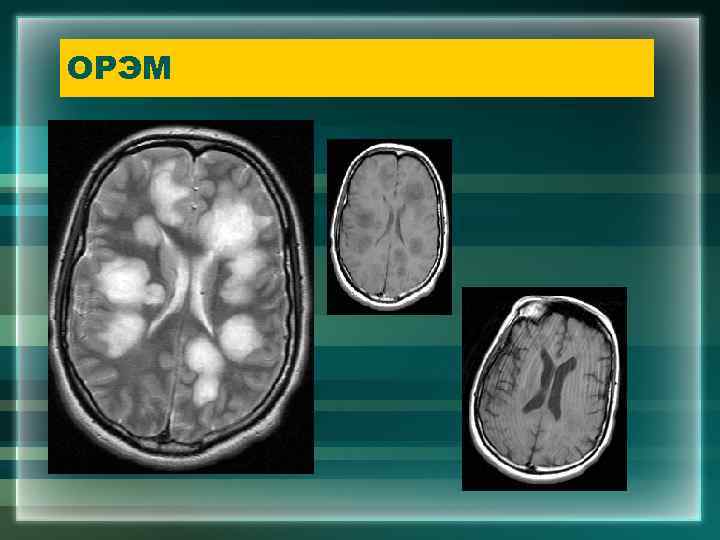 ОРЭМ
ОРЭМ
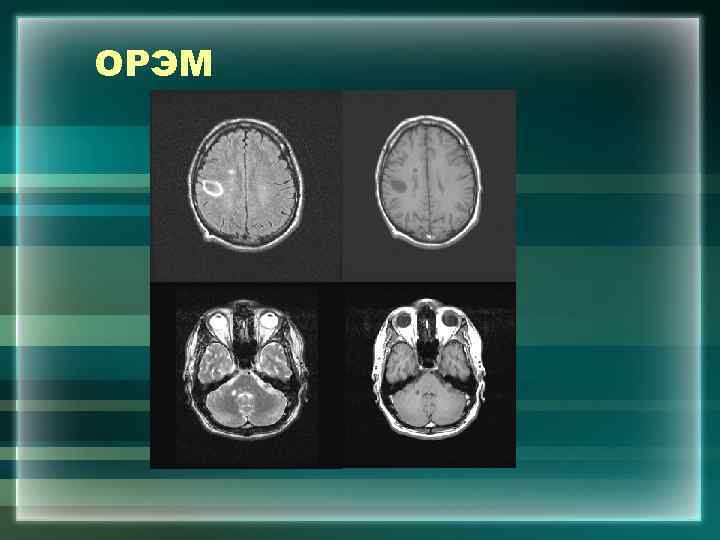 ОРЭМ
ОРЭМ
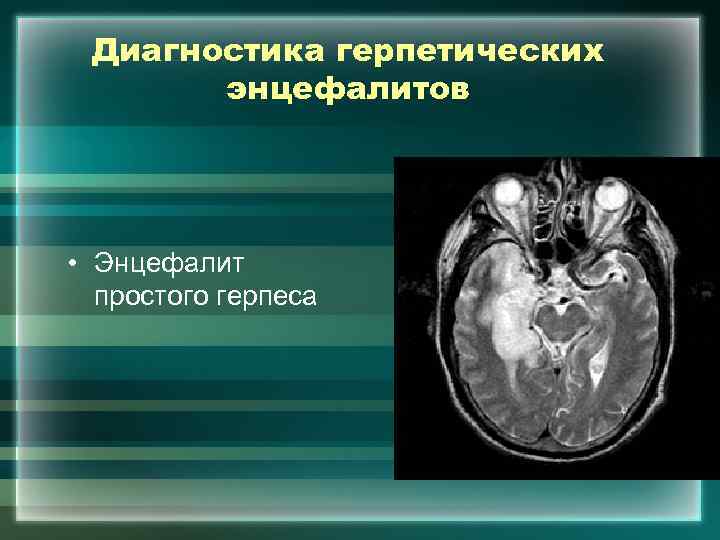 Диагностика герпетических энцефалитов • Энцефалит простого герпеса
Диагностика герпетических энцефалитов • Энцефалит простого герпеса
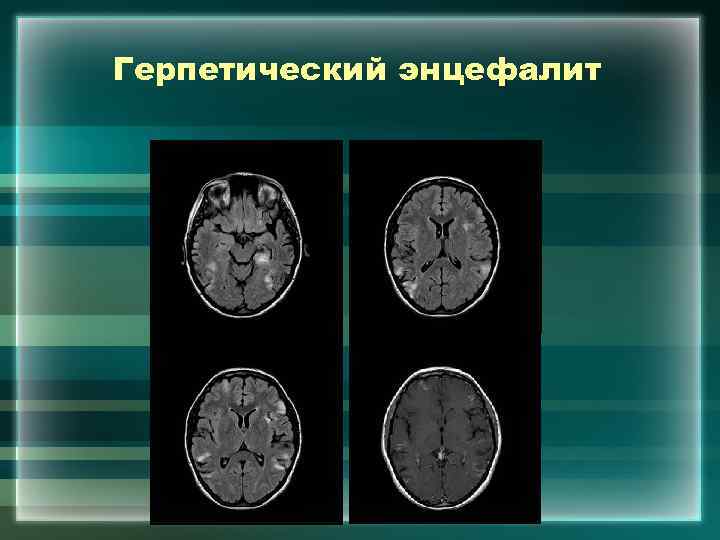 Герпетический энцефалит
Герпетический энцефалит
 Герпетическая инфекция с подострым и хроническим (рецидивирующим) течением Формы герпетической инфекции, с которыми приходится проводить диф. диагноз: • энцефалит, энцефаломиелит, синдром рассеянного склероза, энцефаломиелорадикулоневрит
Герпетическая инфекция с подострым и хроническим (рецидивирующим) течением Формы герпетической инфекции, с которыми приходится проводить диф. диагноз: • энцефалит, энцефаломиелит, синдром рассеянного склероза, энцефаломиелорадикулоневрит
 Что позволяет предположить герпетическую или иную вирусную природу заболевания? • Перенесенное в недавнем прошлом инфекционное заболевание • Наличие у больного хронического герпетического заболевания с периодическими обострениями (генитального герпеса, например) • Появление неврологической симптоматики на фоне обострения хронической вирусной инфекции • Наличие у больного цереброастении
Что позволяет предположить герпетическую или иную вирусную природу заболевания? • Перенесенное в недавнем прошлом инфекционное заболевание • Наличие у больного хронического герпетического заболевания с периодическими обострениями (генитального герпеса, например) • Появление неврологической симптоматики на фоне обострения хронической вирусной инфекции • Наличие у больного цереброастении
 Что позволяет предположить герпетическую или иную вирусную природу заболевания? • Присутствие недомогания, возможно других соматических проявлений, субфебрильной температуры • Данные вирусологического исследования • Сочетанные поражения нервной системы и других органов и тканей (дерматозы, поражение слизистых оболочек глаза – кератит, иридоциклит и др. ; стоматит, поражение мочеполовых путей, внутренних органов (уретрит, цистит, пневмония) • Сочетание энцефаломиелитического синдрома с поражением ЧН, моно- и полиневритами
Что позволяет предположить герпетическую или иную вирусную природу заболевания? • Присутствие недомогания, возможно других соматических проявлений, субфебрильной температуры • Данные вирусологического исследования • Сочетанные поражения нервной системы и других органов и тканей (дерматозы, поражение слизистых оболочек глаза – кератит, иридоциклит и др. ; стоматит, поражение мочеполовых путей, внутренних органов (уретрит, цистит, пневмония) • Сочетание энцефаломиелитического синдрома с поражением ЧН, моно- и полиневритами
 Болезнь Лайма • Одной их форм хронического нейроборрелиоза является энцефаломиелит, который по клинике и течению нередко имитирует рассеянный склероз • Частота выявления энцефаломиелита при ЛБ невысока и составляет в среднем 4 - 5% всех случаев нейроборрелиоза
Болезнь Лайма • Одной их форм хронического нейроборрелиоза является энцефаломиелит, который по клинике и течению нередко имитирует рассеянный склероз • Частота выявления энцефаломиелита при ЛБ невысока и составляет в среднем 4 - 5% всех случаев нейроборрелиоза
 Дифференциальные признаки боррелиозного хронического энцефаломиелита и рассеянного склероза Признаки Зрительные нарушения Спастические парезы, атаксия Когнитивные нарушения Тазовые нарушения Полиневропатия МРТ головного мозга Боррелиозный энцефаломиелит Рассеянный склероз + +++ Часто +++ + + +++ + Перивентрикулярные очаговые изменения
Дифференциальные признаки боррелиозного хронического энцефаломиелита и рассеянного склероза Признаки Зрительные нарушения Спастические парезы, атаксия Когнитивные нарушения Тазовые нарушения Полиневропатия МРТ головного мозга Боррелиозный энцефаломиелит Рассеянный склероз + +++ Часто +++ + + +++ + Перивентрикулярные очаговые изменения
 Дифференциальные признаки боррелиозного хронического энцефаломиелита и рассеянного склероза Дифференциальные признаки МРТ Боррелиозный энцефаломиелит Рассеянный склероз 5 см Локализация очагов головном мозге Перивентрикулярно Субэпендимально Перивентрикулярно Инфратенториально Наличие «активных» очагов _ + Наличие очагов в спинном мозге _ + Величина очагов
Дифференциальные признаки боррелиозного хронического энцефаломиелита и рассеянного склероза Дифференциальные признаки МРТ Боррелиозный энцефаломиелит Рассеянный склероз 5 см Локализация очагов головном мозге Перивентрикулярно Субэпендимально Перивентрикулярно Инфратенториально Наличие «активных» очагов _ + Наличие очагов в спинном мозге _ + Величина очагов
 Дифференциальные признаки боррелиозного хронического энцефаломиелита и рассеянного склероза Дифференциальные признаки Боррелиозный энцефаломиелит Рассеянный склероз + - Возраст начала заболевания 40 – 60 лет 16 – 45 лет Полиорганность + - Чаще прогрессирующее Чаще ремитирующее СМЖ Ig. M, Ig. G, Ig. A антитела к боррелии Олигоклональные Ig. G антитела к основному белку миелина Лечение активного процесса Антибиотикотерпия Иммуносупрессоры Наличие укуса клеща, Эритемы в анамнезе Течение заболевания
Дифференциальные признаки боррелиозного хронического энцефаломиелита и рассеянного склероза Дифференциальные признаки Боррелиозный энцефаломиелит Рассеянный склероз + - Возраст начала заболевания 40 – 60 лет 16 – 45 лет Полиорганность + - Чаще прогрессирующее Чаще ремитирующее СМЖ Ig. M, Ig. G, Ig. A антитела к боррелии Олигоклональные Ig. G антитела к основному белку миелина Лечение активного процесса Антибиотикотерпия Иммуносупрессоры Наличие укуса клеща, Эритемы в анамнезе Течение заболевания
 Для уточнения диагноза необходимо: • Сбор эпиданамнеза • Оценка терапевтического и неврологического статуса • Исследование иммунологических показателей крови • Серологическая диагностика ЛБ • Исследование спинно-мозговой жидкости • МРТ головного и спинного мозга
Для уточнения диагноза необходимо: • Сбор эпиданамнеза • Оценка терапевтического и неврологического статуса • Исследование иммунологических показателей крови • Серологическая диагностика ЛБ • Исследование спинно-мозговой жидкости • МРТ головного и спинного мозга
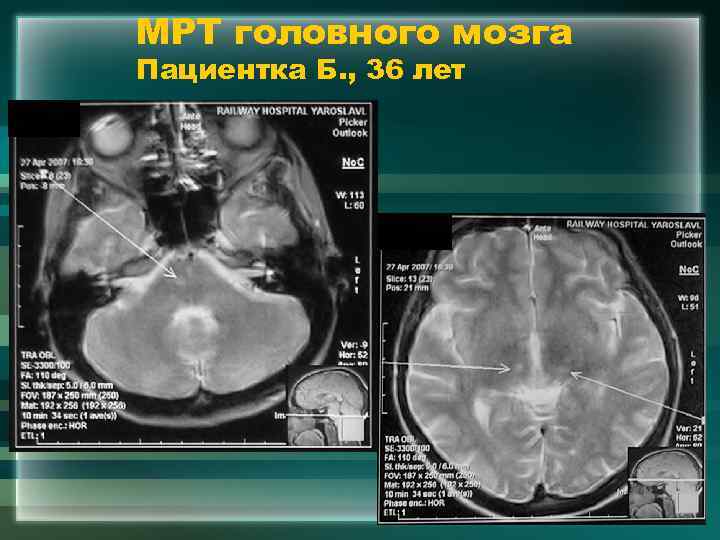 МРТ головного мозга Пациентка Б. , 36 лет
МРТ головного мозга Пациентка Б. , 36 лет
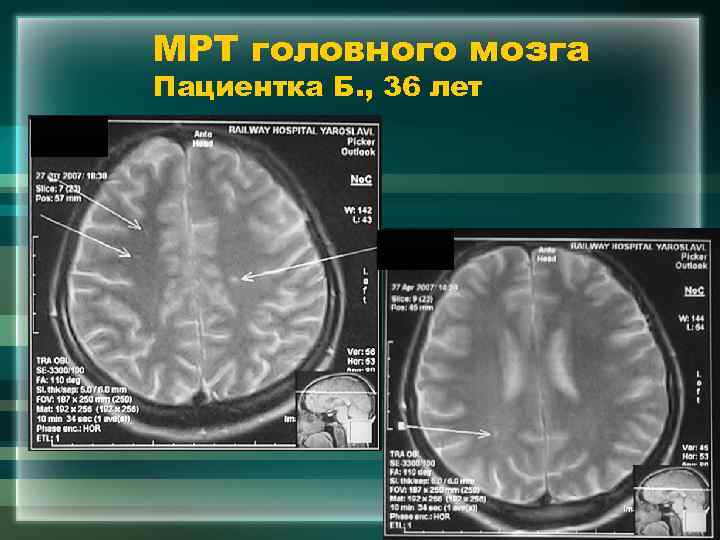 МРТ головного мозга Пациентка Б. , 36 лет
МРТ головного мозга Пациентка Б. , 36 лет
 Нормотензивная гидроцефалия Прогрессирующее расширение желудочковой системы при нормальном давлении СМЖ и постепенным развитием триады Хакима-Адамса – • Нарушения ходьбы • Деменции • Недержания мочи
Нормотензивная гидроцефалия Прогрессирующее расширение желудочковой системы при нормальном давлении СМЖ и постепенным развитием триады Хакима-Адамса – • Нарушения ходьбы • Деменции • Недержания мочи
 Нормотензивная гидроцефалия /НГ/ Общие признаки НГ и РС • Клинические проявления в молодом или среднем возрасте • Головные боли нехарактерны • Двигательные нарушения, преимущественно в ногах • Очаги в перивентрикулярном пространстве
Нормотензивная гидроцефалия /НГ/ Общие признаки НГ и РС • Клинические проявления в молодом или среднем возрасте • Головные боли нехарактерны • Двигательные нарушения, преимущественно в ногах • Очаги в перивентрикулярном пространстве
 • Ходьба на широко расставленных ногах в сочетании со спастичностью, гиперрефлексией, патологическими стопными знаками • Расстойства равновесия (неустойчивость при поворотах, ходьбе) • Учащенное мочеиспускание и никтурия, императивные позывы, недержание мочи • Психические нарушения
• Ходьба на широко расставленных ногах в сочетании со спастичностью, гиперрефлексией, патологическими стопными знаками • Расстойства равновесия (неустойчивость при поворотах, ходьбе) • Учащенное мочеиспускание и никтурия, императивные позывы, недержание мочи • Психические нарушения
 Признаки отличающие НГ от РС • Нарушения ходьбы, равновесия при НГ связаны с апраксией ходьбы • В пределах постели больной может имитировать шаг, нарисовать фигуру в воздухе, в вертикальном положении эта возможность полностью утрачивается • Тазовые нарушения связаны с утратой осознания позывов к мочеиспусканию. Больные индифферентны к факту непроизвольного мочеиспускания (лобный тип тазовых расстройств)
Признаки отличающие НГ от РС • Нарушения ходьбы, равновесия при НГ связаны с апраксией ходьбы • В пределах постели больной может имитировать шаг, нарисовать фигуру в воздухе, в вертикальном положении эта возможность полностью утрачивается • Тазовые нарушения связаны с утратой осознания позывов к мочеиспусканию. Больные индифферентны к факту непроизвольного мочеиспускания (лобный тип тазовых расстройств)
 Признаки отличающие НГ от РС • Повышение тонуса в ногах по пластическому типу • Психические нарушения характеризуются аспонтанностью, дезориентированностью в месте, времени, эмоциональном притуплении, могут быть: мания, депрессия, эпилептические припадки • Когнитивные нарушения носят лобноподкорковый характер • На МРТ, РКТ (при РС – очаги в мозжечке, стволе, спинном мозге) - баллонообразное расширение передних рогов боковых желудочков, фестончатость мозолистого тела, множественные мелкие ишемические очаги, лейкоареоз
Признаки отличающие НГ от РС • Повышение тонуса в ногах по пластическому типу • Психические нарушения характеризуются аспонтанностью, дезориентированностью в месте, времени, эмоциональном притуплении, могут быть: мания, депрессия, эпилептические припадки • Когнитивные нарушения носят лобноподкорковый характер • На МРТ, РКТ (при РС – очаги в мозжечке, стволе, спинном мозге) - баллонообразное расширение передних рогов боковых желудочков, фестончатость мозолистого тела, множественные мелкие ишемические очаги, лейкоареоз
 Нормотензивная водянка мозга Расширены желудочки на акс. Т 2 -ВИ, стрелкой указан трансэпепендимарный поток Расширены желудочки на РКТ, стрелкой указано «закругление» переднего рога.
Нормотензивная водянка мозга Расширены желудочки на акс. Т 2 -ВИ, стрелкой указан трансэпепендимарный поток Расширены желудочки на РКТ, стрелкой указано «закругление» переднего рога.
 Спастическая параплегия Штрюмпеля Диагноз уточнен на основании ретроспективного анализа течения болезни: • Медленное прогрессирование и отсутствие грубой инвалидизации при длительности болезни более 10 -15 лет, • Отсутствие чувствительных, координаторных расстройств • Отсутствие волнообразного изменения самочувствия, отрицательный тест «горячей ванны» , • Данные МРТ исключающие демиелинизирующий процесс.
Спастическая параплегия Штрюмпеля Диагноз уточнен на основании ретроспективного анализа течения болезни: • Медленное прогрессирование и отсутствие грубой инвалидизации при длительности болезни более 10 -15 лет, • Отсутствие чувствительных, координаторных расстройств • Отсутствие волнообразного изменения самочувствия, отрицательный тест «горячей ванны» , • Данные МРТ исключающие демиелинизирующий процесс.
 Спиноцеребелярные дегенерации • Аутосомно-рецессивные атаксии. Болезнь Фридрейха • Аутосомно-доминантные спиноцеребеллярные атаксии • Эпизодические (периодические, пароксизмальные) атаксии
Спиноцеребелярные дегенерации • Аутосомно-рецессивные атаксии. Болезнь Фридрейха • Аутосомно-доминантные спиноцеребеллярные атаксии • Эпизодические (периодические, пароксизмальные) атаксии
 Аутосомно-доминантные спинноцеребеллярные атаксии и РС Общие признаки • Мозжечковая атаксия • Наличие пирамидной симптоматики • Тазовые нарушения
Аутосомно-доминантные спинноцеребеллярные атаксии и РС Общие признаки • Мозжечковая атаксия • Наличие пирамидной симптоматики • Тазовые нарушения
 Аутосомно-доминантные спинноцеребеллярные атаксии и РС Признаки, позволяющие отличить АДСА от РС • Прогрессирующий характер атаксии • Признаки поражения пирамидного пути у больных с АДСА одинаково выражены в руках и ногах • При АДСА имеет место деменция
Аутосомно-доминантные спинноцеребеллярные атаксии и РС Признаки, позволяющие отличить АДСА от РС • Прогрессирующий характер атаксии • Признаки поражения пирамидного пути у больных с АДСА одинаково выражены в руках и ногах • При АДСА имеет место деменция
 Аутосомно-доминантные спинноцеребеллярные атаксии и РС • Возможна экстрапирамидная симптоматика, амиотрофии, моторносенсорная невропатия, наружная офтальмоплегия, фасцикуляции периоральной мускулатуры (АДСА 3 типа) • На МРТ при АДСА – расширение субарахноидальных пространств полушарий и червя мозжечка, истончение средней ножки мозжечка, демиелинизация поперечных волокон моста, расширение 4 желудочка, большой цистерны, цистерн ствола
Аутосомно-доминантные спинноцеребеллярные атаксии и РС • Возможна экстрапирамидная симптоматика, амиотрофии, моторносенсорная невропатия, наружная офтальмоплегия, фасцикуляции периоральной мускулатуры (АДСА 3 типа) • На МРТ при АДСА – расширение субарахноидальных пространств полушарий и червя мозжечка, истончение средней ножки мозжечка, демиелинизация поперечных волокон моста, расширение 4 желудочка, большой цистерны, цистерн ствола
 Различные формы мозжечковой дегенерации • Диагноз РС устанавливался таким пациентам на относительно ранней стадии развития заболевания при выявлении наряду с мозжечковыми нарушениями другой симптоматики – пирамидной, нарушений глубокой чувствительности. • Сомнения в диагнозе РС возникали при повторных осмотрах, при этом отмечалось постепенное нарастание преимущественно координаторных нарушений, при стабильной другой симптоматике. Так же отсутствовали другие симптомы типичные для РС и изменения на МРТ.
Различные формы мозжечковой дегенерации • Диагноз РС устанавливался таким пациентам на относительно ранней стадии развития заболевания при выявлении наряду с мозжечковыми нарушениями другой симптоматики – пирамидной, нарушений глубокой чувствительности. • Сомнения в диагнозе РС возникали при повторных осмотрах, при этом отмечалось постепенное нарастание преимущественно координаторных нарушений, при стабильной другой симптоматике. Так же отсутствовали другие симптомы типичные для РС и изменения на МРТ.
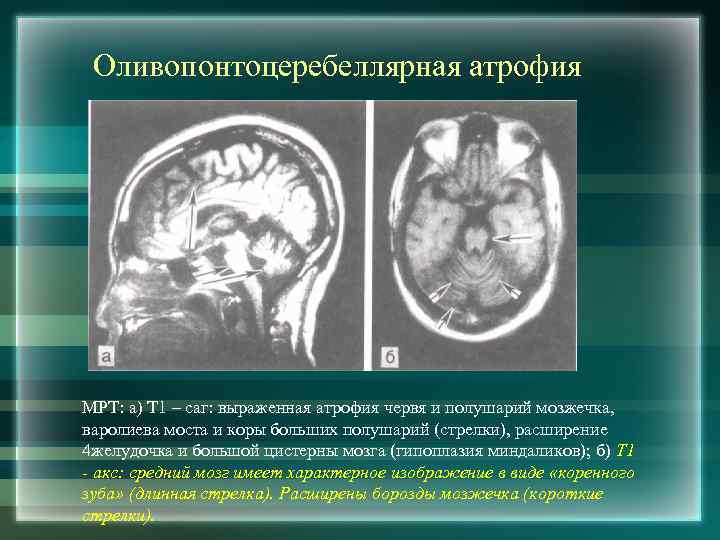 Оливопонтоцеребеллярная атрофия МРТ: а) Т 1 – саг: выраженная атрофия червя и полушарий мозжечка, варолиева моста и коры больших полушарий (стрелки), расширение 4 желудочка и большой цистерны мозга (гипоплазия миндаликов); б) Т 1 - акс: средний мозг имеет характерное изображение в виде «коренного зуба» (длинная стрелка). Расширены борозды мозжечка (короткие стрелки).
Оливопонтоцеребеллярная атрофия МРТ: а) Т 1 – саг: выраженная атрофия червя и полушарий мозжечка, варолиева моста и коры больших полушарий (стрелки), расширение 4 желудочка и большой цистерны мозга (гипоплазия миндаликов); б) Т 1 - акс: средний мозг имеет характерное изображение в виде «коренного зуба» (длинная стрелка). Расширены борозды мозжечка (короткие стрелки).
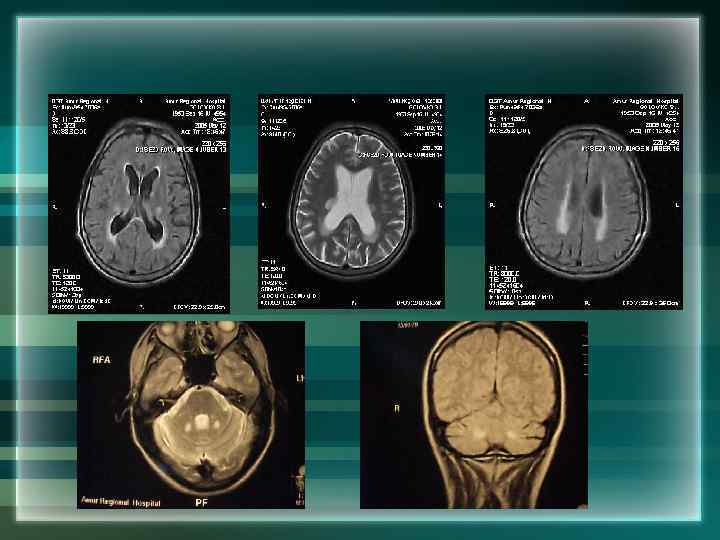
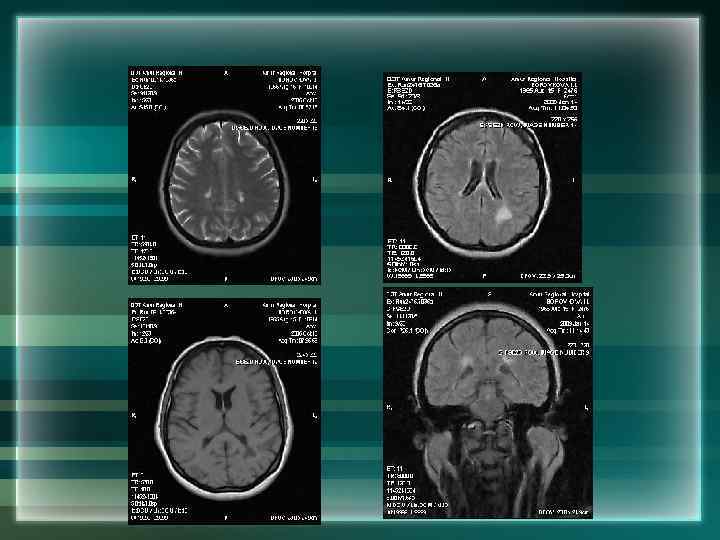
 Опухоли головного мозга и РС Наибольшие трудности дифференциальной диагностики представляют: • Опухоли варолиева моста, что обусловлено с разобщенным ходом пирамидных волокон, поздним развитием гипертензионного синдрома, возможностью рецидивирующего течения • Опухоли головного мозга парасагитальной локализации
Опухоли головного мозга и РС Наибольшие трудности дифференциальной диагностики представляют: • Опухоли варолиева моста, что обусловлено с разобщенным ходом пирамидных волокон, поздним развитием гипертензионного синдрома, возможностью рецидивирующего течения • Опухоли головного мозга парасагитальной локализации
 Опухоли головного мозга и РС • Опухоли спинного мозга • РС, одним из проявлений которого будут эпилептические припадки, особенно в дебюте заболевания • Опухоли бугорка турецкого седла
Опухоли головного мозга и РС • Опухоли спинного мозга • РС, одним из проявлений которого будут эпилептические припадки, особенно в дебюте заболевания • Опухоли бугорка турецкого седла
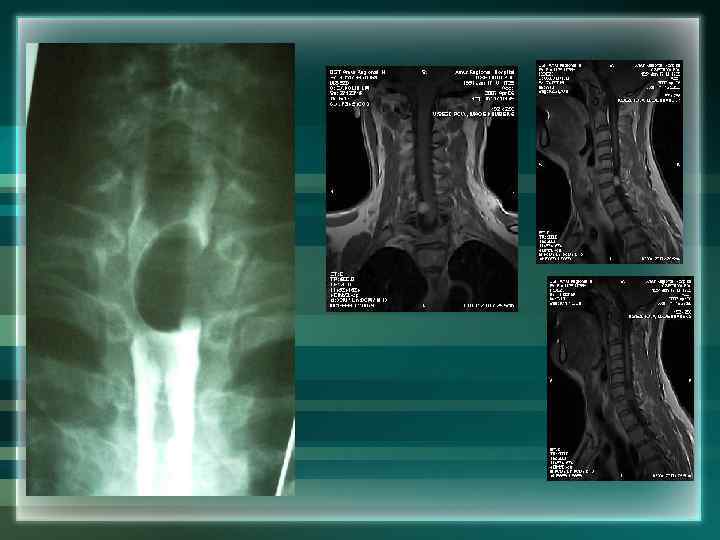
 Опухоли спинного мозга Для опухолей более достоверны: • четкая локализация топического очага с проводниковыми расстройствами чувствительности, • наличие корешковых и иных болей в позвоночнике, • изменение состава ликвора, • Обследование: проведение ликвородинамических проб, миелография, КТ, МРТ.
Опухоли спинного мозга Для опухолей более достоверны: • четкая локализация топического очага с проводниковыми расстройствами чувствительности, • наличие корешковых и иных болей в позвоночнике, • изменение состава ликвора, • Обследование: проведение ликвородинамических проб, миелография, КТ, МРТ.
 Сосудистые нарушения воспалительного генеза (симптомы, позволяющие заподозрить васкулит) • Потеря массы тела • Головная боль, недомогание, сыпь на лице, артропатия • Наличие цереброастении • Молодой или средний возраст пациентов • Частое инсультообразное развитие неврологического дефицита
Сосудистые нарушения воспалительного генеза (симптомы, позволяющие заподозрить васкулит) • Потеря массы тела • Головная боль, недомогание, сыпь на лице, артропатия • Наличие цереброастении • Молодой или средний возраст пациентов • Частое инсультообразное развитие неврологического дефицита
 • Отсутствие или малая выраженность признаков ЦВБ, связанной с АТ или ГБ или какой-либо другой очевидной и более частой причиной • Нередкая сезонность заболевания • Развитие клиники поражения нервной системы на фоне обострения соматического заболевания • Почечная недостаточность • Явления моно- или полиневропатии
• Отсутствие или малая выраженность признаков ЦВБ, связанной с АТ или ГБ или какой-либо другой очевидной и более частой причиной • Нередкая сезонность заболевания • Развитие клиники поражения нервной системы на фоне обострения соматического заболевания • Почечная недостаточность • Явления моно- или полиневропатии
 Сосудистые нарушения воспалительного генеза Повышенная СОЭ или анемия Повышенные титры • Антикардиолипиновых • антинейтрофильных антител • антител к дезоксирибонуклеиновой кислоте
Сосудистые нарушения воспалительного генеза Повышенная СОЭ или анемия Повышенные титры • Антикардиолипиновых • антинейтрофильных антител • антител к дезоксирибонуклеиновой кислоте
 • Данные ангиографического исследования (выявление «нитки бус» /неспецифический, но вероятный признак/) • Гистологическое исследование оболочек или мозгового вещества
• Данные ангиографического исследования (выявление «нитки бус» /неспецифический, но вероятный признак/) • Гистологическое исследование оболочек или мозгового вещества
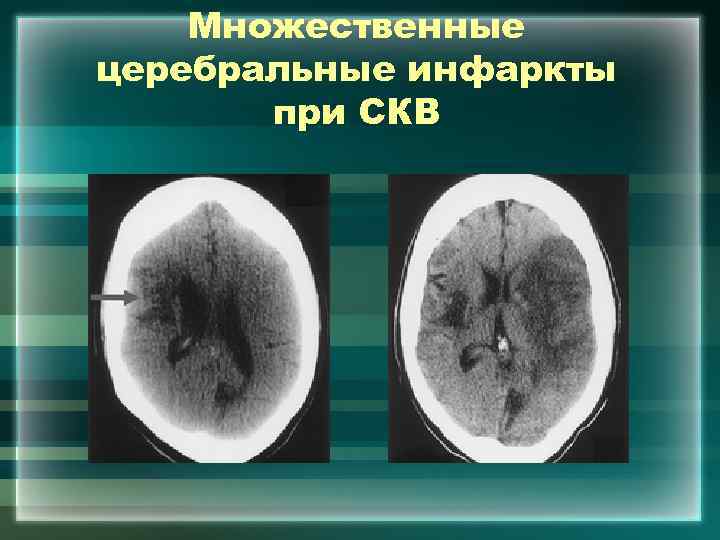 Множественные церебральные инфаркты при СКВ
Множественные церебральные инфаркты при СКВ
 Классические отличия РС и системных заболеваний соединительной ткани: • для системных заболеваний с васкулитами характерно: прогрессирующее течение, вовлечение других органов и систем, помимо ЦНС, и сочетанное поражение ЦНС и периферической нервной системы (ПНС) • для РС характерно: изолированное поражение ЦНС с волнообразным течением (реже прогрессирующим), редко вовлечение ПНС, чаще на поздних стадиях Paty & Ebers 1998
Классические отличия РС и системных заболеваний соединительной ткани: • для системных заболеваний с васкулитами характерно: прогрессирующее течение, вовлечение других органов и систем, помимо ЦНС, и сочетанное поражение ЦНС и периферической нервной системы (ПНС) • для РС характерно: изолированное поражение ЦНС с волнообразным течением (реже прогрессирующим), редко вовлечение ПНС, чаще на поздних стадиях Paty & Ebers 1998
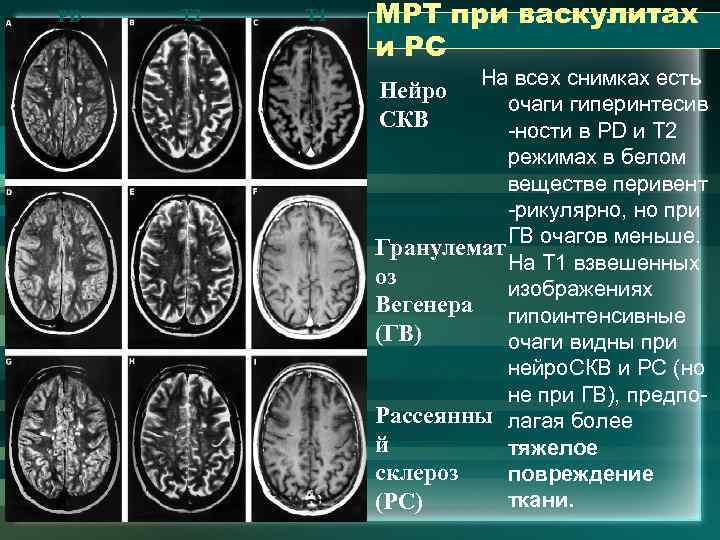 PD Т 2 Т 1 МРТ при васкулитах и РС На всех снимках есть очаги гиперинтесив -ности в PD и Т 2 режимах в белом веществе перивент -рикулярно, но при Гранулемат ГВ очагов меньше. На T 1 взвешенных оз изображениях Вегенера гипоинтенсивные (ГВ) очаги видны при нейро. СКВ и РС (но не при ГВ), предпо. Рассеянны лагая более й тяжелое склероз повреждение ткани. (РС) Нейро СКВ
PD Т 2 Т 1 МРТ при васкулитах и РС На всех снимках есть очаги гиперинтесив -ности в PD и Т 2 режимах в белом веществе перивент -рикулярно, но при Гранулемат ГВ очагов меньше. На T 1 взвешенных оз изображениях Вегенера гипоинтенсивные (ГВ) очаги видны при нейро. СКВ и РС (но не при ГВ), предпо. Рассеянны лагая более й тяжелое склероз повреждение ткани. (РС) Нейро СКВ
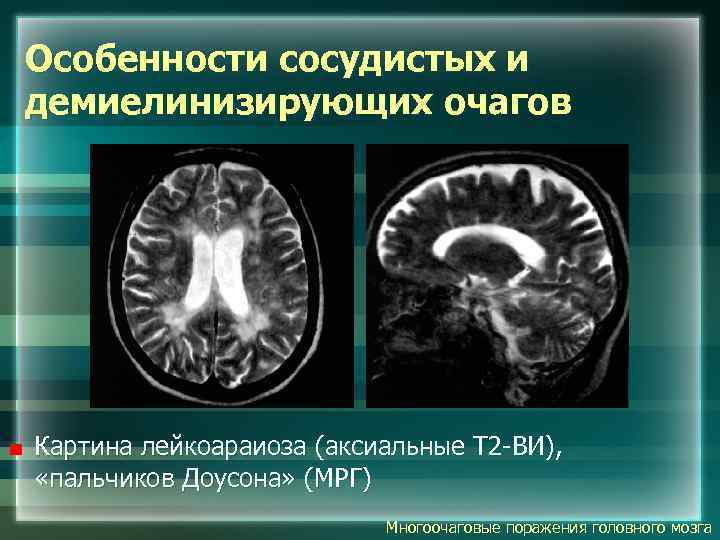 Особенности сосудистых и демиелинизирующих очагов Картина лейкоараиоза (аксиальные Т 2 -ВИ), «пальчиков Доусона» (МРГ) Многоочаговые поражения головного мозга
Особенности сосудистых и демиелинизирующих очагов Картина лейкоараиоза (аксиальные Т 2 -ВИ), «пальчиков Доусона» (МРГ) Многоочаговые поражения головного мозга
 НЕЙРОБОРЕЛЛИОЗ • Нейроборрелиоз – природно-очаговое инфекционное заболевание, возбудителем которого являются спирохеты Borrelia burgdorferi sensu lato, переносчиками – иксодовые клещи • Вовлечение нервной системы (непосредственно нейроборрелиоз) регистрируется, по данным разных авторов, в 15 -64% случаев • Для дебюта характерна триада: лимфоцитарный менингит, нейропатия черепных нервов (чаще лицевого), радикулопатия • Патогномоничным является сочетание хронического поражения нервной системы и суставов • На МРТ головного мозга могут выявляться множественные перивентрикулярные очаги • Решающим в диагностике боррелиозного энцефаломиелита является анализ спинномозговой жидкости, где определяется лимфоцитарный плеоцитоз, повышенный уровень белка и специфические антитела к боррелиям
НЕЙРОБОРЕЛЛИОЗ • Нейроборрелиоз – природно-очаговое инфекционное заболевание, возбудителем которого являются спирохеты Borrelia burgdorferi sensu lato, переносчиками – иксодовые клещи • Вовлечение нервной системы (непосредственно нейроборрелиоз) регистрируется, по данным разных авторов, в 15 -64% случаев • Для дебюта характерна триада: лимфоцитарный менингит, нейропатия черепных нервов (чаще лицевого), радикулопатия • Патогномоничным является сочетание хронического поражения нервной системы и суставов • На МРТ головного мозга могут выявляться множественные перивентрикулярные очаги • Решающим в диагностике боррелиозного энцефаломиелита является анализ спинномозговой жидкости, где определяется лимфоцитарный плеоцитоз, повышенный уровень белка и специфические антитела к боррелиям
 АНТИФОСФОЛИПИДНЫЙ СИНДРОМ • Является клинико-лабораторным комплексом симптомов и синдромов, обусловленным синтезом в организме аутоагрессивных антител к фосфолипидам • Клинические проявления включают в себя гемолитическую анемию, тромбоцитопению, венозные и артериальные тромбозы, привычное невынашивание беременности, хронические трофические язвы и вторичные поражения нервной системы • Характерно наличие перивентрикулярных гиперинтенсивных, часто имеющих тенденцию к слиянию Т 2 -очагов • Решающими в диагностике АФС являются лабораторные исследования: обнаружение высоких титров волчаночного антикоагулянта, антител к кардиолипину, антител к ДНК, эритроцитопении и тромбоцитопении говорят в пользу АФС
АНТИФОСФОЛИПИДНЫЙ СИНДРОМ • Является клинико-лабораторным комплексом симптомов и синдромов, обусловленным синтезом в организме аутоагрессивных антител к фосфолипидам • Клинические проявления включают в себя гемолитическую анемию, тромбоцитопению, венозные и артериальные тромбозы, привычное невынашивание беременности, хронические трофические язвы и вторичные поражения нервной системы • Характерно наличие перивентрикулярных гиперинтенсивных, часто имеющих тенденцию к слиянию Т 2 -очагов • Решающими в диагностике АФС являются лабораторные исследования: обнаружение высоких титров волчаночного антикоагулянта, антител к кардиолипину, антител к ДНК, эритроцитопении и тромбоцитопении говорят в пользу АФС
 СИСТЕМНЫЕ ВАСКУЛИТЫ • Группа заболеваний, основным морфологическим признаком которых является воспаление сосудистой стенки, а клиническая картина зависит от типа, размера и локализации пораженных сосудов и тяжести сопутствующих воспалительных нарушений • Мишенями для развития аутоиммунной агрессии, могут выступать и антигены нервной ткани: ОБМ, МАГ, ганглиозиды • При системных васкулитах до 70% больных имеют очаговые изменения в белом веществе головного и/или спинного мозга на Т 2 -изображениях, сходные с таковыми при PC • Для дифференциального диагноза васкулитов и РС наибольшее значение имеет системность поражения с наличием поражения других органов и систем: кожи, сосудистого русла, опорно-двигательного аппарата, гематологические изменения, выявление лабораторных показателей активности ревматического процесса
СИСТЕМНЫЕ ВАСКУЛИТЫ • Группа заболеваний, основным морфологическим признаком которых является воспаление сосудистой стенки, а клиническая картина зависит от типа, размера и локализации пораженных сосудов и тяжести сопутствующих воспалительных нарушений • Мишенями для развития аутоиммунной агрессии, могут выступать и антигены нервной ткани: ОБМ, МАГ, ганглиозиды • При системных васкулитах до 70% больных имеют очаговые изменения в белом веществе головного и/или спинного мозга на Т 2 -изображениях, сходные с таковыми при PC • Для дифференциального диагноза васкулитов и РС наибольшее значение имеет системность поражения с наличием поражения других органов и систем: кожи, сосудистого русла, опорно-двигательного аппарата, гематологические изменения, выявление лабораторных показателей активности ревматического процесса
 ФУНИКУЛЯРНЫЙ МИЕЛОЗ • Наиболее частое экзогенное состояние, способное имитировать РС • Морфологически проявляющийся демиелинизацией задних столбов спинного мозга • Ведущим симптомом в неврологической картине фуникулярного миелоза является прогрессирующая сенситивная атаксия на фоне практически интактных пирамидных и мозжечковых путей • Течение заболевания без адекватной терапии, как правило, медленно прогрессирующее, симулирующее первичное прогрессирование РС • Правильный диагноз помогают установить специфические изменения в анализе крови (мегалоцитарная анемия), сопутствующие заболевания желудка
ФУНИКУЛЯРНЫЙ МИЕЛОЗ • Наиболее частое экзогенное состояние, способное имитировать РС • Морфологически проявляющийся демиелинизацией задних столбов спинного мозга • Ведущим симптомом в неврологической картине фуникулярного миелоза является прогрессирующая сенситивная атаксия на фоне практически интактных пирамидных и мозжечковых путей • Течение заболевания без адекватной терапии, как правило, медленно прогрессирующее, симулирующее первичное прогрессирование РС • Правильный диагноз помогают установить специфические изменения в анализе крови (мегалоцитарная анемия), сопутствующие заболевания желудка
 ВИЧ-АССОЦИИРОВАННЫЕ ПОРАЖЕНИЯ НЕРВНОЙ СИСТЕМЫ • Поражение нервной системы происходит чаще на поздней стадии ВИЧ-инфекции и морфологически проявляется в виде развития прогрессирующей мультифокальной лейкоэнцефалопатии (чаще всего обусловленной паповавирусом) • Клинически проявляется неуклонно прогрессирующей ранней деменцией, экстрапирамидными нарушениями • МРТ-картина: множественные сливные очаги демиелинизации перивентрикулярно и в мозжечке • В СМЖ определяются лимфоцитарный плеоцитоз, увеличение белка, наличие олигоклональных антител, увеличение Ig. G • Решающим в диагностике является обнаружение антител к ВИЧ в крови
ВИЧ-АССОЦИИРОВАННЫЕ ПОРАЖЕНИЯ НЕРВНОЙ СИСТЕМЫ • Поражение нервной системы происходит чаще на поздней стадии ВИЧ-инфекции и морфологически проявляется в виде развития прогрессирующей мультифокальной лейкоэнцефалопатии (чаще всего обусловленной паповавирусом) • Клинически проявляется неуклонно прогрессирующей ранней деменцией, экстрапирамидными нарушениями • МРТ-картина: множественные сливные очаги демиелинизации перивентрикулярно и в мозжечке • В СМЖ определяются лимфоцитарный плеоцитоз, увеличение белка, наличие олигоклональных антител, увеличение Ig. G • Решающим в диагностике является обнаружение антител к ВИЧ в крови
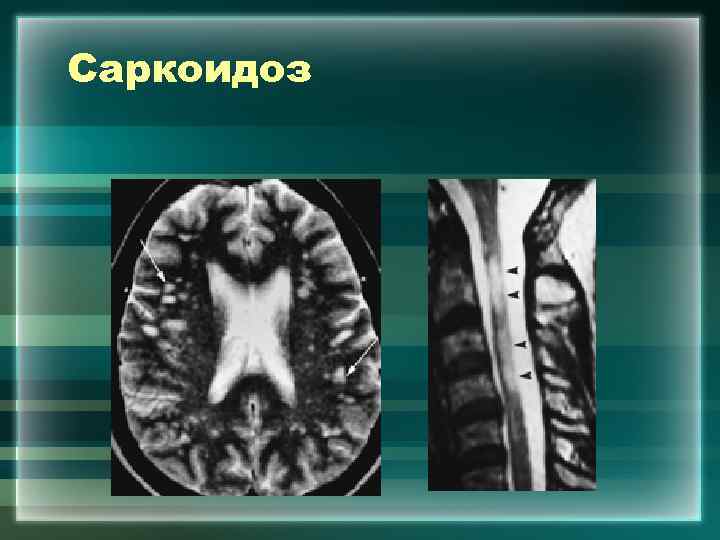 Саркоидоз
Саркоидоз
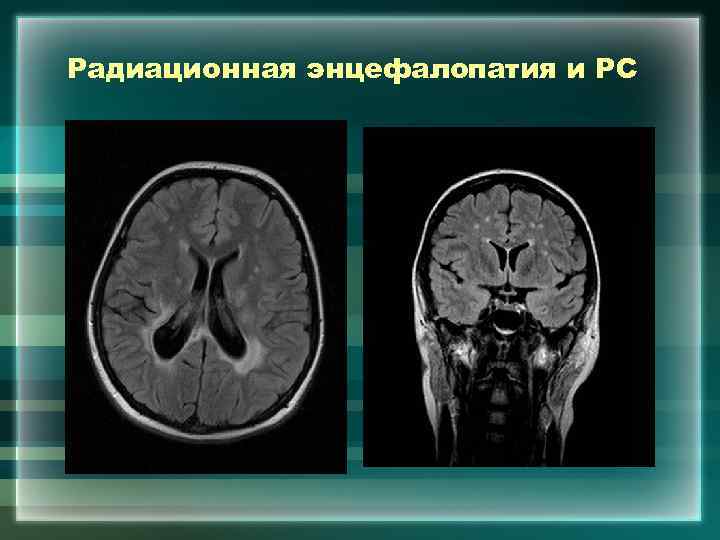 Радиационная энцефалопатия и РС
Радиационная энцефалопатия и РС
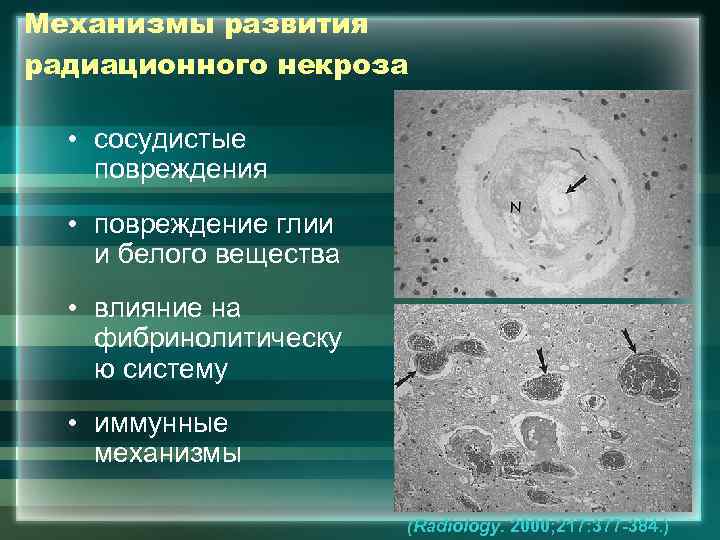 Механизмы развития радиационного некроза • сосудистые повреждения • повреждение глии и белого вещества • влияние на фибринолитическу ю систему • иммунные механизмы (Radiology. 2000; 217: 377 -384. )
Механизмы развития радиационного некроза • сосудистые повреждения • повреждение глии и белого вещества • влияние на фибринолитическу ю систему • иммунные механизмы (Radiology. 2000; 217: 377 -384. )
 • у 4 -х пациентов имеющих спинальные очаги с постепенным или подострым развитием, после тщательного обследования, включающего в том числе МРТ, не удалось выявить явных причин для их развития.
• у 4 -х пациентов имеющих спинальные очаги с постепенным или подострым развитием, после тщательного обследования, включающего в том числе МРТ, не удалось выявить явных причин для их развития.
 Благодарю за внимание
Благодарю за внимание


