РАННЯЯ И














































































 РАННЯЯ И СВОЕВРЕМЕННАЯ ДИАГНОСТИКА ТУБЕРКУЛЕЗА к. м. н. , доцент АЛЕКСАНДР ФЕДОРОВИЧ МЕЙСНЕР Кафедра фтизиатрии лечебного факультета РНИМУ им. Н. И. Пирогова STAKHANOV© 2010
РАННЯЯ И СВОЕВРЕМЕННАЯ ДИАГНОСТИКА ТУБЕРКУЛЕЗА к. м. н. , доцент АЛЕКСАНДР ФЕДОРОВИЧ МЕЙСНЕР Кафедра фтизиатрии лечебного факультета РНИМУ им. Н. И. Пирогова STAKHANOV© 2010
 Хронология организации противотуберкулезной помощи населению. 1882 г. немецкий бактериолог Роберт Кох открыл возбудителя туберкулеза - бациллу Коха. 1887 г. Роберт Филип (R. Philip), Эдинбург (Шотландия), стал инициатором открытия первого диспансера для больных туберкулезом 1890 г. Р. Кох впервые получил туберкулин и описал его как «водно-глицериновую вытяжку туберкулезных культур» . 1891 г. IV съезд Пироговского общества врачей в Москве - проблема туберкулеза и мер борьбы с ним стала программной. 1899 г. На VII Пироговском съезде врачей в Казани создана постоянная комиссия по изучению туберкулеза. 1901 г. Наибольшую известность приобрел диспансер, открытый в Лилле (Франция) Кальметтом (Calmette) 1904 г. Первая в России амбулатория диспансерного типа для больных туберкулезом организована в Москве на средства Дамского попечительства о бедных
Хронология организации противотуберкулезной помощи населению. 1882 г. немецкий бактериолог Роберт Кох открыл возбудителя туберкулеза - бациллу Коха. 1887 г. Роберт Филип (R. Philip), Эдинбург (Шотландия), стал инициатором открытия первого диспансера для больных туберкулезом 1890 г. Р. Кох впервые получил туберкулин и описал его как «водно-глицериновую вытяжку туберкулезных культур» . 1891 г. IV съезд Пироговского общества врачей в Москве - проблема туберкулеза и мер борьбы с ним стала программной. 1899 г. На VII Пироговском съезде врачей в Казани создана постоянная комиссия по изучению туберкулеза. 1901 г. Наибольшую известность приобрел диспансер, открытый в Лилле (Франция) Кальметтом (Calmette) 1904 г. Первая в России амбулатория диспансерного типа для больных туберкулезом организована в Москве на средства Дамского попечительства о бедных
 Хронология (продолжение 1). 1908 г. Впервые отмечен день «Белой ромашки» в Швеции. 1910 г. Создана Всероссийская лига по борьбе с туберкулезом. 1911 г. Строительство первого санатория для больных туберкулезом. 20. 04. 1911 г. Организован первый «Туберкулезный» день или день «Белой ромашки» . 1918 г. Издан Декрет Правительства о комиссии по туберкулезу. В Москве при областном отделе здравоохранения открыт первый НИИ туберкулеза (МНИИТ, РНИИФ, теперь НИИФ ММА им. И. М. Сеченова). 1919 г. В программу ВКП(б) включена борьба с туберкулезом. 1921 г. В Москве создан Государственный туберкулезный институт Наркомздрава РСФСР (ЦНИИТ РАМН).
Хронология (продолжение 1). 1908 г. Впервые отмечен день «Белой ромашки» в Швеции. 1910 г. Создана Всероссийская лига по борьбе с туберкулезом. 1911 г. Строительство первого санатория для больных туберкулезом. 20. 04. 1911 г. Организован первый «Туберкулезный» день или день «Белой ромашки» . 1918 г. Издан Декрет Правительства о комиссии по туберкулезу. В Москве при областном отделе здравоохранения открыт первый НИИ туберкулеза (МНИИТ, РНИИФ, теперь НИИФ ММА им. И. М. Сеченова). 1919 г. В программу ВКП(б) включена борьба с туберкулезом. 1921 г. В Москве создан Государственный туберкулезный институт Наркомздрава РСФСР (ЦНИИТ РАМН).
 Хронология (продолжение 2). 1922 г. Все противотуберкулезные учреждения взяты на государственный бюджет!!! 1928 г. В Москве открыт институт профилактики и терапии туберкулеза им. А. И. Рыкова. С 1932 года – Московский городской научно-исследовательский туберкулезный институт (в наст. время МГНПЦ БТ). 1943 г. Принято правительственное постановление «О мероприятиях по борьбе с туберкулезом» . 1961 г. Флюорографические обследования населения с целью выявления туберкулеза и других патологий органов грудной полости стали проводиться в массовом порядке, на основании Постановления Правительства СССР № 872 «О мерах по дальнейшему снижению заболеваемости туберкулезом»
Хронология (продолжение 2). 1922 г. Все противотуберкулезные учреждения взяты на государственный бюджет!!! 1928 г. В Москве открыт институт профилактики и терапии туберкулеза им. А. И. Рыкова. С 1932 года – Московский городской научно-исследовательский туберкулезный институт (в наст. время МГНПЦ БТ). 1943 г. Принято правительственное постановление «О мероприятиях по борьбе с туберкулезом» . 1961 г. Флюорографические обследования населения с целью выявления туберкулеза и других патологий органов грудной полости стали проводиться в массовом порядке, на основании Постановления Правительства СССР № 872 «О мерах по дальнейшему снижению заболеваемости туберкулезом»
 Целью борьбы с туберкулезом Является предотвращение случаев заболеваний туберкулезом, инвалидности и смертности от этого заболевания **** Но: Во всем мире признано, что улучшение условий жизни и изоляция больного являются наиболее эффективными средствами уменьшения распространенности туберкулеза в обществе.
Целью борьбы с туберкулезом Является предотвращение случаев заболеваний туберкулезом, инвалидности и смертности от этого заболевания **** Но: Во всем мире признано, что улучшение условий жизни и изоляция больного являются наиболее эффективными средствами уменьшения распространенности туберкулеза в обществе.
 ДИАГНОСТИКА ТУБЕРКУЛЕЗА В РФ ОСНОВЫВАЕТСЯ НА СОВОКУПНОСТИ v КЛИНИЧЕСКИХ СИМПТОМОВ v РЕНТГЕНОЛОГИЧЕСКИХ ПРИЗНАКОВ v КОСВЕННЫХ ДИАГНОСТИЧЕСКИХ КРИТЕРИЕВ: РЕЗУЛЬТАТЫ ТУБЕРКУЛИНОДИАГНОСТИКИ, ДАННЫЕ ЭПИДЕМИЧЕСКОГО АНАМНЕЗА v РЕЗУЛЬТАТОВ МИКРОБИОЛОГИЧЕСКИХ МЕТОДОВ ОБСЛЕДОВАНИЯ МИКРОСКОПИЯ, ПОСЕВ v РЕЗУЛЬТАТОВ ДОПОЛНИТЕЛЬНЫХ ЛАБОРАТОРНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ ОПРЕДЕЛЕНИЕ АТ к МБТ МЕТОДОМ ИФА ОБНАРУЖЕНИЕ ДНК МБТ МЕТОДОМ ПЦР v РЕЗУЛЬТАТОВ ДОПОЛНИТЕЛЬНЫХ ИНВАЗИВНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ БРОНХОСКОПИЯ, ВИДЕОТОРАКОСКОПИЯ, МЕДИАСТИНОСКОПИЯ ПУНКЦИИ, БИОПСИИ v РЕЗУЛЬТАТОВ ЦИТО-ГИСТОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ ДИАГНОСТИЧЕСКОГО МАТЕРИАЛА
ДИАГНОСТИКА ТУБЕРКУЛЕЗА В РФ ОСНОВЫВАЕТСЯ НА СОВОКУПНОСТИ v КЛИНИЧЕСКИХ СИМПТОМОВ v РЕНТГЕНОЛОГИЧЕСКИХ ПРИЗНАКОВ v КОСВЕННЫХ ДИАГНОСТИЧЕСКИХ КРИТЕРИЕВ: РЕЗУЛЬТАТЫ ТУБЕРКУЛИНОДИАГНОСТИКИ, ДАННЫЕ ЭПИДЕМИЧЕСКОГО АНАМНЕЗА v РЕЗУЛЬТАТОВ МИКРОБИОЛОГИЧЕСКИХ МЕТОДОВ ОБСЛЕДОВАНИЯ МИКРОСКОПИЯ, ПОСЕВ v РЕЗУЛЬТАТОВ ДОПОЛНИТЕЛЬНЫХ ЛАБОРАТОРНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ ОПРЕДЕЛЕНИЕ АТ к МБТ МЕТОДОМ ИФА ОБНАРУЖЕНИЕ ДНК МБТ МЕТОДОМ ПЦР v РЕЗУЛЬТАТОВ ДОПОЛНИТЕЛЬНЫХ ИНВАЗИВНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ БРОНХОСКОПИЯ, ВИДЕОТОРАКОСКОПИЯ, МЕДИАСТИНОСКОПИЯ ПУНКЦИИ, БИОПСИИ v РЕЗУЛЬТАТОВ ЦИТО-ГИСТОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ ДИАГНОСТИЧЕСКОГО МАТЕРИАЛА
 МЕТОДЫ ВЕРИФИКАЦИИ ТУБЕРКУЛЕЗА q МИКРОБИОЛОГИЧЕСКИЙ - 30 – 40% ОБНАРУЖЕНИЕ МБТ В ЛЮБОМ ДИАГНОСТИЧЕСКОМ МАТЕРИАЛЕ q ЦИТО-ГИСТОЛОГИЧЕСКИЙ - 3% МОРФОЛОГИЧЕСКАЯ КАРТИНА ТУБЕРКУЛЕЗНОГО ВОСПАЛЕНИЯ В МАТЕРИАЛЕ ПУНКТАТА ИЛИ БИОПСИИ q РЕЗУЛЬТАТЫ ПРОТИВОТУБЕРКУЛЕЗНОЙ ТЕРАПИИ – 60 – 70%
МЕТОДЫ ВЕРИФИКАЦИИ ТУБЕРКУЛЕЗА q МИКРОБИОЛОГИЧЕСКИЙ - 30 – 40% ОБНАРУЖЕНИЕ МБТ В ЛЮБОМ ДИАГНОСТИЧЕСКОМ МАТЕРИАЛЕ q ЦИТО-ГИСТОЛОГИЧЕСКИЙ - 3% МОРФОЛОГИЧЕСКАЯ КАРТИНА ТУБЕРКУЛЕЗНОГО ВОСПАЛЕНИЯ В МАТЕРИАЛЕ ПУНКТАТА ИЛИ БИОПСИИ q РЕЗУЛЬТАТЫ ПРОТИВОТУБЕРКУЛЕЗНОЙ ТЕРАПИИ – 60 – 70%
 Норма ~Патология Диагноз Клиническая диагностика – это наука и практика выявления и различения болезней и неболезненных состояний (например, беременности). Диагностическая деятельность направлена на индивида. Эпидемиологическая диагностика – это анализ материалов текущей статистики в целях изучения заболеваемости. Она нацелена на изменение в преваленсе и инциденсе, на выявление факторов риска. В основе распознавания болезней лежит обнаружение людьми у себя необычных признаков. Симптомы могут быть объективными (сыпь, кровь в кале) и субъективными (головокружение, зуд). Клинический диагноз, диагноз специалиста и морфологический диагноз не одинаковые. Для врача общей практике гастрит это диспепсия с дискомфортом в эпигастрии, для гастроэнтеролога – это определенная эндоскопическая картина, для морфолога совокупность проявлений на макро- и микро- уровне, которые он может описать как воспалительные, атрофические, гипертрофические. Референтный диагноз - диагноз установленный с помощью наиболее надежного метода. При отсутствии надежного теста применяются «рабочие» диагностические критерии болезни (описания психических заболеваний).
Норма ~Патология Диагноз Клиническая диагностика – это наука и практика выявления и различения болезней и неболезненных состояний (например, беременности). Диагностическая деятельность направлена на индивида. Эпидемиологическая диагностика – это анализ материалов текущей статистики в целях изучения заболеваемости. Она нацелена на изменение в преваленсе и инциденсе, на выявление факторов риска. В основе распознавания болезней лежит обнаружение людьми у себя необычных признаков. Симптомы могут быть объективными (сыпь, кровь в кале) и субъективными (головокружение, зуд). Клинический диагноз, диагноз специалиста и морфологический диагноз не одинаковые. Для врача общей практике гастрит это диспепсия с дискомфортом в эпигастрии, для гастроэнтеролога – это определенная эндоскопическая картина, для морфолога совокупность проявлений на макро- и микро- уровне, которые он может описать как воспалительные, атрофические, гипертрофические. Референтный диагноз - диагноз установленный с помощью наиболее надежного метода. При отсутствии надежного теста применяются «рабочие» диагностические критерии болезни (описания психических заболеваний).
 Насколько хорош данный клинический (диагностический или скрининговый) тест относительно эталонного? • Один из подходов — рассчитать долю пациентов с положительным и отрицательным результатом, которые действительно правильно диагностированы этим тестом.
Насколько хорош данный клинический (диагностический или скрининговый) тест относительно эталонного? • Один из подходов — рассчитать долю пациентов с положительным и отрицательным результатом, которые действительно правильно диагностированы этим тестом.
 Норма ~Патология Специфичность это показатель частоты получения отрицательных результатов у лиц, не страдающих данной болезнью, т. е. "истинно отрицательных" результатов (ИОР). Специфичность, оцениваемая в 90 %, означает, что 10 % лиц, не страдающих данным заболеванием, на основании результата анализа будут расценены как больные, т. е. у 10 % результаты анализа будут ложноположительными. Чувствительность это показатель частоты получения положительных результатов у пациентов, имеющих данное заболевание, т. е. "истинно положительных" результатов (ИПР). Чувствительность, оцениваемая в 90 %, предполагает, что только 90 % больных будут на основании данного анализа признаны таковыми, а у 10 % результаты анализа будут ложноотрицательными.
Норма ~Патология Специфичность это показатель частоты получения отрицательных результатов у лиц, не страдающих данной болезнью, т. е. "истинно отрицательных" результатов (ИОР). Специфичность, оцениваемая в 90 %, означает, что 10 % лиц, не страдающих данным заболеванием, на основании результата анализа будут расценены как больные, т. е. у 10 % результаты анализа будут ложноположительными. Чувствительность это показатель частоты получения положительных результатов у пациентов, имеющих данное заболевание, т. е. "истинно положительных" результатов (ИПР). Чувствительность, оцениваемая в 90 %, предполагает, что только 90 % больных будут на основании данного анализа признаны таковыми, а у 10 % результаты анализа будут ложноотрицательными.
 Насколько хорош данный клинический (диагностический или скрининговый) тест относительно эталонного? • Чувствительность (sensitivity): доля позитивных результатов теста в группе (в популяции) больных пациентов • Специфичность (specificity): доля негативных результатов теста в группе здоровых пациентов • • Sn. Nout: • мнемоническое правило, напоминающее о том, что признак, тест или симптом, имеющий высокую чувствительность (high Sensitivity test), при отрицательном его результате исключает заболевание (Negative result rules out). • Sp. Pin: • мнемоническое правило, напоминающее о том, что признак, тест или симптом, имеющий высокую специфичность (high Specificity test), при положительном его результате подтверждает заболевание (Positive result rules in).
Насколько хорош данный клинический (диагностический или скрининговый) тест относительно эталонного? • Чувствительность (sensitivity): доля позитивных результатов теста в группе (в популяции) больных пациентов • Специфичность (specificity): доля негативных результатов теста в группе здоровых пациентов • • Sn. Nout: • мнемоническое правило, напоминающее о том, что признак, тест или симптом, имеющий высокую чувствительность (high Sensitivity test), при отрицательном его результате исключает заболевание (Negative result rules out). • Sp. Pin: • мнемоническое правило, напоминающее о том, что признак, тест или симптом, имеющий высокую специфичность (high Specificity test), при положительном его результате подтверждает заболевание (Positive result rules in).
 ЦЕЛЬ ПРОВЕДЕНИЯ СКРИНИНГОВЫХ (ПЛАНОВЫХ) ОБСЛЕДОВАНИЙ НА ТУБЕРКУЛЕЗ ØОБЕСПЕЧИТЬ РАННЕЕ ВЫЯВЛЕНИЕ ТУБЕРКУЛЕЗА (НА ДОКЛИНИЧЕСКОМ ЭТАПЕ – БЕССИМПТОМНОЕ И МАЛОСИМПТОМНОЕ ТЕЧЕНИЕ БОЛЕЗНИ) ЦЕЛЬ ОБСЛЕДОВАНИЯ НА ТУБЕРКУЛЕЗ ПО КЛИНИЧЕСКИМ ПОКАЗАНИЯМ Ø СОКРАЩЕНИЕ ДО МИНИМУМА СРОКОВ ДИАГНОСТИЧЕСКОГО ПРОЦЕССА НА ОСНОВЕ ПОВЫШЕНИЯ ЗНАНИЙ ВРАЧЕЙ ОБЩЕЙ ПРАКТИКИ ПО ВОПРОСАМ КЛИНИКИ И ПРОВЕДЕНИЯ ДИАГНОСТИЧЕСКИХ МЕРОПРИЯТИЙ ПРИ ТУБЕРКУЛЕЗЕ
ЦЕЛЬ ПРОВЕДЕНИЯ СКРИНИНГОВЫХ (ПЛАНОВЫХ) ОБСЛЕДОВАНИЙ НА ТУБЕРКУЛЕЗ ØОБЕСПЕЧИТЬ РАННЕЕ ВЫЯВЛЕНИЕ ТУБЕРКУЛЕЗА (НА ДОКЛИНИЧЕСКОМ ЭТАПЕ – БЕССИМПТОМНОЕ И МАЛОСИМПТОМНОЕ ТЕЧЕНИЕ БОЛЕЗНИ) ЦЕЛЬ ОБСЛЕДОВАНИЯ НА ТУБЕРКУЛЕЗ ПО КЛИНИЧЕСКИМ ПОКАЗАНИЯМ Ø СОКРАЩЕНИЕ ДО МИНИМУМА СРОКОВ ДИАГНОСТИЧЕСКОГО ПРОЦЕССА НА ОСНОВЕ ПОВЫШЕНИЯ ЗНАНИЙ ВРАЧЕЙ ОБЩЕЙ ПРАКТИКИ ПО ВОПРОСАМ КЛИНИКИ И ПРОВЕДЕНИЯ ДИАГНОСТИЧЕСКИХ МЕРОПРИЯТИЙ ПРИ ТУБЕРКУЛЕЗЕ
 МЕТОДЫ ВЫЯВЛЕНИЯ ТУБЕРКУЛЕЗА: n ТУБЕРКУЛИНОДИАГНОСТИКА n ФЛЮОРОГРАФИЧЕСКОЕ ОБСЛЕДОВАНИЕ НАСЕЛЕНИЯ n ВЫПОЛНЕНИЕ КЛИНИЧЕСКОГО МИНИМУМА ПРИ ОБСЛЕДОВАНИИ БОЛЬНЫХ, ПОДОЗРИТЕЛЬНЫХ НА ТУБЕРКУЛЕЗ, В ОБЩИХ ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКИХ УЧРЕЖДЕНИЯХ n ИССЛЕДОВАНИЕ ПАТОЛОГИЧЕСКОГО МАТЕРИАЛА (МОКРОТА, МОЧА И Т. Д. ) У ЛИЦ, СОСТОЯЩИХ НА ДИСПАНСЕРНОМ УЧЕТЕ В ПОЛИКЛИНИКАХ ПО ПОВОДУ ХРОНИЧЕСКИХ НЕСПЕЦИФИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ STAKHANOV© 2010
МЕТОДЫ ВЫЯВЛЕНИЯ ТУБЕРКУЛЕЗА: n ТУБЕРКУЛИНОДИАГНОСТИКА n ФЛЮОРОГРАФИЧЕСКОЕ ОБСЛЕДОВАНИЕ НАСЕЛЕНИЯ n ВЫПОЛНЕНИЕ КЛИНИЧЕСКОГО МИНИМУМА ПРИ ОБСЛЕДОВАНИИ БОЛЬНЫХ, ПОДОЗРИТЕЛЬНЫХ НА ТУБЕРКУЛЕЗ, В ОБЩИХ ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКИХ УЧРЕЖДЕНИЯХ n ИССЛЕДОВАНИЕ ПАТОЛОГИЧЕСКОГО МАТЕРИАЛА (МОКРОТА, МОЧА И Т. Д. ) У ЛИЦ, СОСТОЯЩИХ НА ДИСПАНСЕРНОМ УЧЕТЕ В ПОЛИКЛИНИКАХ ПО ПОВОДУ ХРОНИЧЕСКИХ НЕСПЕЦИФИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ STAKHANOV© 2010
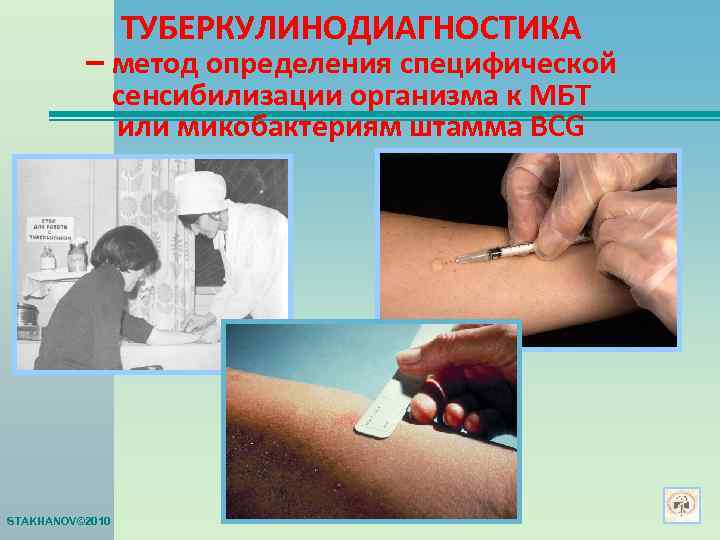
 ТУБЕРКУЛИНОДИАГНОСТИКА – метод определения специфической сенсибилизации организма к МБТ или микобактериям штамма BCG STAKHANOV© 2010
ТУБЕРКУЛИНОДИАГНОСТИКА – метод определения специфической сенсибилизации организма к МБТ или микобактериям штамма BCG STAKHANOV© 2010
 ИНДИВИДУАЛЬНАЯ: НАКОЖНЫЕ, КОЖНЫЕ, МАССОВАЯ: ВНУТРИКОЖНЫЕ, ЕДИНАЯ ПОДКОЖНЫЕ ПРОБЫ; ВНУТРИКОЖНАЯ РАЗЛИЧНЫЕ ВИДЫ ПРОБА ТУБЕРКУЛИНОВ; МАНТУ (MANTOUX) ГРАДУИРОВАННЫЕ С 2 ТЕ PPD-L ПРОБЫ; В СТАНДАРТНОМ ПРОБА КОХА; РАЗВЕДЕНИИ СЕГМЕНТАРНЫЕ ПРОБЫ И ДР. STAKHANOV© 2010
ИНДИВИДУАЛЬНАЯ: НАКОЖНЫЕ, КОЖНЫЕ, МАССОВАЯ: ВНУТРИКОЖНЫЕ, ЕДИНАЯ ПОДКОЖНЫЕ ПРОБЫ; ВНУТРИКОЖНАЯ РАЗЛИЧНЫЕ ВИДЫ ПРОБА ТУБЕРКУЛИНОВ; МАНТУ (MANTOUX) ГРАДУИРОВАННЫЕ С 2 ТЕ PPD-L ПРОБЫ; В СТАНДАРТНОМ ПРОБА КОХА; РАЗВЕДЕНИИ СЕГМЕНТАРНЫЕ ПРОБЫ И ДР. STAKHANOV© 2010
 МАССОВАЯ ТУБЕРКУЛИНОДИАГНОСТИКА Применяется для: Ø ранней диагностики туберкулеза у детей, Ø отбора лиц 7 и 14 лет к ревакцинации БЦЖ, Ø формирования групп риска (лица с гиперергической реакцией, с впервые положительной реакцией - «вираж» , с усиливающей чувствительностью на 6 мм и более), Ø эпидемиологических целей – определения уровня инфицированности населения.
МАССОВАЯ ТУБЕРКУЛИНОДИАГНОСТИКА Применяется для: Ø ранней диагностики туберкулеза у детей, Ø отбора лиц 7 и 14 лет к ревакцинации БЦЖ, Ø формирования групп риска (лица с гиперергической реакцией, с впервые положительной реакцией - «вираж» , с усиливающей чувствительностью на 6 мм и более), Ø эпидемиологических целей – определения уровня инфицированности населения.
 ИНДИВИДУАЛЬНАЯ (ДИАГНОСТИЧЕСКАЯ) ТУБЕРКУЛИНОДИАГНОСТИКА Ø Применяется для диагностики туберкулеза по клиническим показаниям, независимо от срока постановки предшествующей пробы. Противопоказаний, кроме индивидуальной непереносимости туберкулина, нет Ø С использование туберкулина в стандартном разведении (2 ТЕ) может проводится в противотуберкулезных диспансерах, поликлиниках, соматических и инфекционных стационарах
ИНДИВИДУАЛЬНАЯ (ДИАГНОСТИЧЕСКАЯ) ТУБЕРКУЛИНОДИАГНОСТИКА Ø Применяется для диагностики туберкулеза по клиническим показаниям, независимо от срока постановки предшествующей пробы. Противопоказаний, кроме индивидуальной непереносимости туберкулина, нет Ø С использование туберкулина в стандартном разведении (2 ТЕ) может проводится в противотуберкулезных диспансерах, поликлиниках, соматических и инфекционных стационарах
 Массовая туберкулинодиагностика Дети, 0 – 14 лет Чувствительность теста a/(a+c) в % 93, 0 Охват пробой Манту (2 ТЕ ППД-Л) детей по годам Специфичность теста d/(b+d) в % 32, 6 исследования находился в Вероятность заболевания туберкулезом пределах 91, 9– 97, 4%, при положительной пробе Манту 0, 00006 а для подростков: 91, 7 -95, 0% от всех подлежащих PV+=(a/(a+b)) туберкулинодиагностике Вероятность отсутствия заболевания при (100%). отрицательной пробе Манту PV-= 0, 99999 По результатам d/(c+d) туберкулинодиагностики Дети, 15 – 17 лет было выявлено 53, 7% детей (N=495) Чувствительность теста a/(a+c) в % 83, 3 и 13, 6% (N=323) подростков, заболевших туберкулезом. Специфичность теста d/(b+d) в % 19, 6 Вероятность заболевания туберкулезом при положительной пробе Манту 0, 00004 PV+=(a/(a+b)) Вероятность отсутствия заболевания при отрицательной пробе Манту PV-= 0, 99999 d/(c+d)
Массовая туберкулинодиагностика Дети, 0 – 14 лет Чувствительность теста a/(a+c) в % 93, 0 Охват пробой Манту (2 ТЕ ППД-Л) детей по годам Специфичность теста d/(b+d) в % 32, 6 исследования находился в Вероятность заболевания туберкулезом пределах 91, 9– 97, 4%, при положительной пробе Манту 0, 00006 а для подростков: 91, 7 -95, 0% от всех подлежащих PV+=(a/(a+b)) туберкулинодиагностике Вероятность отсутствия заболевания при (100%). отрицательной пробе Манту PV-= 0, 99999 По результатам d/(c+d) туберкулинодиагностики Дети, 15 – 17 лет было выявлено 53, 7% детей (N=495) Чувствительность теста a/(a+c) в % 83, 3 и 13, 6% (N=323) подростков, заболевших туберкулезом. Специфичность теста d/(b+d) в % 19, 6 Вероятность заболевания туберкулезом при положительной пробе Манту 0, 00004 PV+=(a/(a+b)) Вероятность отсутствия заболевания при отрицательной пробе Манту PV-= 0, 99999 d/(c+d)
 Туберкулинодиагностика – проблемы: • Практически у всех больных туберкулезом был положительный (истинный) результат туберкулинового теста, но более чем в половине случаев дети, обследованные и не имеющие туберкулез как заболевание, также имели положительный (ложный) результат туберкулинового теста. • Истинной ценностью туберкулинового теста в столичном мегаполисе является практически 100% вероятность отсутствия активного туберкулеза при отрицательном результате пробы Манту и, как следствие, обоснованный отбор декретированных контингентов для профилактики вакциной BCG детей до 15 лет. • Туберкулиновый тест низко специфичен (менее 50%) из-за высокой инфицированности населения микобактериями туберкулеза, поэтому его эффективность для диагностики туберкулеза снижается с увеличением возраста обследованных детей, то есть чем младше возрастная группа, тем выше ценность положительного результата. Специфичность теста повысится в случае: • улучшения эпидемиологической обстановки в городе, что возможно только при оздоровлении взрослого окружения детей, поэтому в первую очередь необходимо особое внимание обратить на работу с детьми, имеющими контакт с больным туберкулезом, • а также при обоснованном подходе к формированию группы высокой вероятности выявления локального туберкулеза для обследования • ИЛИ необходимо использовать для теста другой препарат туберкулина, с лучшими диагностическими характеристиками, а в условиях вакцинации БЦЖ способный еще и отделить группу лиц, инфицированных штаммом БЦЖ.
Туберкулинодиагностика – проблемы: • Практически у всех больных туберкулезом был положительный (истинный) результат туберкулинового теста, но более чем в половине случаев дети, обследованные и не имеющие туберкулез как заболевание, также имели положительный (ложный) результат туберкулинового теста. • Истинной ценностью туберкулинового теста в столичном мегаполисе является практически 100% вероятность отсутствия активного туберкулеза при отрицательном результате пробы Манту и, как следствие, обоснованный отбор декретированных контингентов для профилактики вакциной BCG детей до 15 лет. • Туберкулиновый тест низко специфичен (менее 50%) из-за высокой инфицированности населения микобактериями туберкулеза, поэтому его эффективность для диагностики туберкулеза снижается с увеличением возраста обследованных детей, то есть чем младше возрастная группа, тем выше ценность положительного результата. Специфичность теста повысится в случае: • улучшения эпидемиологической обстановки в городе, что возможно только при оздоровлении взрослого окружения детей, поэтому в первую очередь необходимо особое внимание обратить на работу с детьми, имеющими контакт с больным туберкулезом, • а также при обоснованном подходе к формированию группы высокой вероятности выявления локального туберкулеза для обследования • ИЛИ необходимо использовать для теста другой препарат туберкулина, с лучшими диагностическими характеристиками, а в условиях вакцинации БЦЖ способный еще и отделить группу лиц, инфицированных штаммом БЦЖ.
 КОЖНЫЙ ТЕСТ ДЛЯ ДИАГНОСТИКИ ТУБЕРКУЛЕЗНОЙ ИНФЕКЦИИ «ДИАСКИНТЕСТ» (DST): n содержит антигены ESAT-6 и СFP-10 n обладает высокой чувствительностью n обладает высокой специфичностью n позволяет дифференцировать послевакцинную и инфекционную аллергию STAKHANOV© 2010
КОЖНЫЙ ТЕСТ ДЛЯ ДИАГНОСТИКИ ТУБЕРКУЛЕЗНОЙ ИНФЕКЦИИ «ДИАСКИНТЕСТ» (DST): n содержит антигены ESAT-6 и СFP-10 n обладает высокой чувствительностью n обладает высокой специфичностью n позволяет дифференцировать послевакцинную и инфекционную аллергию STAKHANOV© 2010
 ДИАСКИНТЕСТ® - инновационный внутрикожный диагностический тест, который представляет собой рекомбинантный белок, содержащий два связанных между собой антигена — ESAT 6 и CFP 10, характерных для вирулентных штаммов микобактерий туберкулеза (Micobacterium tuberculosis и Micobacterium bovis).
ДИАСКИНТЕСТ® - инновационный внутрикожный диагностический тест, который представляет собой рекомбинантный белок, содержащий два связанных между собой антигена — ESAT 6 и CFP 10, характерных для вирулентных штаммов микобактерий туберкулеза (Micobacterium tuberculosis и Micobacterium bovis).
 ПОКАЗАНИЯ К ПРИМЕНЕНИЮ МЕТОДА: Комплексное обследование лиц из групп риска по заболеванию туберкулезом с использованием внутрикожной пробы с препаратом DST -ДИАСКИНТЕСТ® показано с целью: 1). Диагностики туберкулеза и оценки активности туберкулезного процесса; 2). Дифференциальной диагностики туберкулеза с нетуберкулезными заболеваниями; 3). Дифференциальной диагностики поствакцинальной и инфекционной аллергии (гиперчувствительности замедленного типа); 4). Наблюдения за эффективностью лечения в комплексе с другими методами.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ МЕТОДА: Комплексное обследование лиц из групп риска по заболеванию туберкулезом с использованием внутрикожной пробы с препаратом DST -ДИАСКИНТЕСТ® показано с целью: 1). Диагностики туберкулеза и оценки активности туберкулезного процесса; 2). Дифференциальной диагностики туберкулеза с нетуберкулезными заболеваниями; 3). Дифференциальной диагностики поствакцинальной и инфекционной аллергии (гиперчувствительности замедленного типа); 4). Наблюдения за эффективностью лечения в комплексе с другими методами.
 ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ МЕТОДА: Абсолютные: --Индивидуальная непереносимость туберкулина Относительные: --Острые и хронические (в период обострения) инфекционные заболевания, за исключением случаев, подозрительных на туберкулез; --Соматические и другие заболевания в период обострения; --Распространенные кожные заболевания; --Аллергические состояния (период обострения); --Эпилепсия. --В детских коллективах, где имеется карантин по детским инфекциям, проба проводится только после снятия карантина.
ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ МЕТОДА: Абсолютные: --Индивидуальная непереносимость туберкулина Относительные: --Острые и хронические (в период обострения) инфекционные заболевания, за исключением случаев, подозрительных на туберкулез; --Соматические и другие заболевания в период обострения; --Распространенные кожные заболевания; --Аллергические состояния (период обострения); --Эпилепсия. --В детских коллективах, где имеется карантин по детским инфекциям, проба проводится только после снятия карантина.
 Аллерген туберкулезный рекомбинантный в стандартном разведении 0, 2 мкг в 0, 1 мл, предназначенный для повышения качества диагностики туберкулезной инфекции. Метод основан на выявлении клеточного иммунного ответа на специфические для M. tuberculosis антигены. Посредством постановки внутрикожной пробы с препаратом выявляется аллергическая реакция замедленного типа (ГЗТ), которая развивается при туберкулезной инфекции. У лиц, вакцинированных БЦЖ и не инфицированных микобактериями туберкулеза, реакция на внутрикожную пробу с препаратом ДИАСКИНТЕСТ® отсутствует.
Аллерген туберкулезный рекомбинантный в стандартном разведении 0, 2 мкг в 0, 1 мл, предназначенный для повышения качества диагностики туберкулезной инфекции. Метод основан на выявлении клеточного иммунного ответа на специфические для M. tuberculosis антигены. Посредством постановки внутрикожной пробы с препаратом выявляется аллергическая реакция замедленного типа (ГЗТ), которая развивается при туберкулезной инфекции. У лиц, вакцинированных БЦЖ и не инфицированных микобактериями туберкулеза, реакция на внутрикожную пробу с препаратом ДИАСКИНТЕСТ® отсутствует.
 АЛГОРИТМ ВЫЯВЛЕНИЯ ТУБЕРКУЛЕЗА И ТАКТИКА ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ ЗА ЛИЦАМИ ИЗ ГРУПП ВЫСОКОГО РИСКА ПО ЗАБОЛЕВАНИЮ ТУБЕРКУЛЕЗОМ: I ЭТАП ОБСЛЕДОВАНИЯ: Осуществляется педиатром в условиях поликлиники или другого лечебного учреждения ОЛС. На этом этапе учитывается: --наличие факторов риска по заболеванию туберкулезом; --характер чувствительности к туберкулину по результатам пробы Манту с 2 ТЕ ППД-Л.
АЛГОРИТМ ВЫЯВЛЕНИЯ ТУБЕРКУЛЕЗА И ТАКТИКА ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ ЗА ЛИЦАМИ ИЗ ГРУПП ВЫСОКОГО РИСКА ПО ЗАБОЛЕВАНИЮ ТУБЕРКУЛЕЗОМ: I ЭТАП ОБСЛЕДОВАНИЯ: Осуществляется педиатром в условиях поликлиники или другого лечебного учреждения ОЛС. На этом этапе учитывается: --наличие факторов риска по заболеванию туберкулезом; --характер чувствительности к туберкулину по результатам пробы Манту с 2 ТЕ ППД-Л.
 Факторами высокого риска заболевания туберкулезом в современной эпидемиологической ситуации являются: 1. Эпидемиологический: --контакт с больным туберкулезом человеком или животным (как тесный семейный или квартирный контакт, так и случайный); 2. Медико-биологический: --сахарный диабет, язвенная болезнь, психоневрологическая патология, частые ОРВИ в анамнезе; --хронические заболевания различных органов и систем при торпидном, волнообразном течении и отсутствии эффекта от неспецифического лечения; --длительный прием (более месяца) цитостатических, глюкокортикоидных препаратов, иммунодепрессантов; --отсутствие вакцинации БЦЖ (БЦЖ-М), --ВИЧ-инфекция.
Факторами высокого риска заболевания туберкулезом в современной эпидемиологической ситуации являются: 1. Эпидемиологический: --контакт с больным туберкулезом человеком или животным (как тесный семейный или квартирный контакт, так и случайный); 2. Медико-биологический: --сахарный диабет, язвенная болезнь, психоневрологическая патология, частые ОРВИ в анамнезе; --хронические заболевания различных органов и систем при торпидном, волнообразном течении и отсутствии эффекта от неспецифического лечения; --длительный прием (более месяца) цитостатических, глюкокортикоидных препаратов, иммунодепрессантов; --отсутствие вакцинации БЦЖ (БЦЖ-М), --ВИЧ-инфекция.
 Факторами высокого риска заболевания туберкулезом в современной эпидемиологической ситуации являются: 3. Социальный: --алкоголизм, наркомания, пребывание в местах лишения свободы, безработица; --беспризорность детей и подростков, попадание детей в детские приюты, детские дома, социальные центры и т. д. ; --миграция.
Факторами высокого риска заболевания туберкулезом в современной эпидемиологической ситуации являются: 3. Социальный: --алкоголизм, наркомания, пребывание в местах лишения свободы, безработица; --беспризорность детей и подростков, попадание детей в детские приюты, детские дома, социальные центры и т. д. ; --миграция.
 II ЭТАП ОБСЛЕДОВАНИЯ Осуществляется фтизиатром в условиях ПТД. На этом этапе фтизиатром проводится: --тщательный сбор анамнеза (с учетом сведений, переданных педиатром); --клинический осмотр с выявлением симптомов интоксикации (снижение массы тела, отставание в физическом развитии, бледность и сухость кожных покровов, снижение тургора и эластичности тканей и т. д. ), --выявление параспецифических реакций (полилимфоаденопатия, незначительное увеличение печени и селезенки, систолический шум при аускультации сердца, рецидивирующие длительные конъюнктивиты, узловатая эритема, кольцевидная гранулема и т. д. ), -- выявление патологических изменений со стороны органов и систем;
II ЭТАП ОБСЛЕДОВАНИЯ Осуществляется фтизиатром в условиях ПТД. На этом этапе фтизиатром проводится: --тщательный сбор анамнеза (с учетом сведений, переданных педиатром); --клинический осмотр с выявлением симптомов интоксикации (снижение массы тела, отставание в физическом развитии, бледность и сухость кожных покровов, снижение тургора и эластичности тканей и т. д. ), --выявление параспецифических реакций (полилимфоаденопатия, незначительное увеличение печени и селезенки, систолический шум при аускультации сердца, рецидивирующие длительные конъюнктивиты, узловатая эритема, кольцевидная гранулема и т. д. ), -- выявление патологических изменений со стороны органов и систем;
 --рентгено-томографическое исследование органов грудной клетки; --проведение компьютерной томографии органов грудной клетки по показаниям; --бактериологическое исследование мокроты (при ее наличии) и мочи (при патологических изменениях со стороны мочевыделительной системы); --при необходимости повторяются общеклинические исследования крови и мочи. В комплексе с клиническими, рентгенологическими и лабораторными методами обследования всем пациентам, независимо от возраста и результата туберкулинодиагностики, проводится внутрикожная диагностическая проба с аллергеном туберкулезным рекомбинантным в стандартном разведении – ДИАСКИНТЕСТ®
--рентгено-томографическое исследование органов грудной клетки; --проведение компьютерной томографии органов грудной клетки по показаниям; --бактериологическое исследование мокроты (при ее наличии) и мочи (при патологических изменениях со стороны мочевыделительной системы); --при необходимости повторяются общеклинические исследования крови и мочи. В комплексе с клиническими, рентгенологическими и лабораторными методами обследования всем пациентам, независимо от возраста и результата туберкулинодиагностики, проводится внутрикожная диагностическая проба с аллергеном туберкулезным рекомбинантным в стандартном разведении – ДИАСКИНТЕСТ®
 МЕТОДИКА ИСПОЛЬЗОВАНИЯ РЕКОМБИНАНТНОГО ТУБЕРКУЛЕЗНОГО АЛЛЕРГЕНА – «ДИАСКИНТЕСТ®» Аллерген туберкулезный рекомбинантный в стандартном разведении представляет собой рекомбинантный белок, продуцируемый генетически модифицированной культурой Escherichia coli BL 21(DE 3)/p. CFP-ESAT. Содержит два связанных между собой антигена – CFP 10 и ESAT 6, присутствующих в вирулентных штаммах микобактерий туберкулеза, в том числе M. tuberculosis и M. bovis. Эти антигены отсутствуют в штаммах БЦЖ M. bovis, включая российский, из которого готовятся вакцины туберкулезные – БЦЖ и БЦЖ-М.
МЕТОДИКА ИСПОЛЬЗОВАНИЯ РЕКОМБИНАНТНОГО ТУБЕРКУЛЕЗНОГО АЛЛЕРГЕНА – «ДИАСКИНТЕСТ®» Аллерген туберкулезный рекомбинантный в стандартном разведении представляет собой рекомбинантный белок, продуцируемый генетически модифицированной культурой Escherichia coli BL 21(DE 3)/p. CFP-ESAT. Содержит два связанных между собой антигена – CFP 10 и ESAT 6, присутствующих в вирулентных штаммах микобактерий туберкулеза, в том числе M. tuberculosis и M. bovis. Эти антигены отсутствуют в штаммах БЦЖ M. bovis, включая российский, из которого готовятся вакцины туберкулезные – БЦЖ и БЦЖ-М.
 Состав: Одна доза (0, 1 мл) препарата содержит: рекомбинантный белок CFP 10 -ESAT 6 – 0, 2 мкг, фенол (0, 25 мг) в качестве консерванта, полисорбат 80 (твин 80) в качестве стабилизатора, натрий фосфорнокислый двузамещенный 2 -водный, натрия хлорид, калий фосфорнокислый однозамещенный, вода для инъекций – до 0, 1 мл.
Состав: Одна доза (0, 1 мл) препарата содержит: рекомбинантный белок CFP 10 -ESAT 6 – 0, 2 мкг, фенол (0, 25 мг) в качестве консерванта, полисорбат 80 (твин 80) в качестве стабилизатора, натрий фосфорнокислый двузамещенный 2 -водный, натрия хлорид, калий фосфорнокислый однозамещенный, вода для инъекций – до 0, 1 мл.
 Способ применения и дозировка препарата: Проба проводится специально обученной медицинской сестрой, имеющей допуск к проведению внутрикожных тестов. Препарат вводят строго внутрикожно. Туберкулиновым шприцем набирают 0, 2 мл (две дозы) препарата и выпускают раствор до метки 0, 1 мл в стерильный ватный тампон. Флакон с препаратом после вскрытия допускается хранить не более 2 часов в защищенном от света месте.
Способ применения и дозировка препарата: Проба проводится специально обученной медицинской сестрой, имеющей допуск к проведению внутрикожных тестов. Препарат вводят строго внутрикожно. Туберкулиновым шприцем набирают 0, 2 мл (две дозы) препарата и выпускают раствор до метки 0, 1 мл в стерильный ватный тампон. Флакон с препаратом после вскрытия допускается хранить не более 2 часов в защищенном от света месте.
 Важно помнить, что ДИАСКИНТЕСТ® не может быть использован вместо пробы Манту с 2 ТЕ ППД-Л для отбора лиц на ревакцинацию вакциной БЦЖ и установления инфицирования МБТ.
Важно помнить, что ДИАСКИНТЕСТ® не может быть использован вместо пробы Манту с 2 ТЕ ППД-Л для отбора лиц на ревакцинацию вакциной БЦЖ и установления инфицирования МБТ.
 Ответная реакция на пробу с препаратом ДИАСКИНТЕСТ® может быть: --отрицательной – при полном отсутствии инфильтрата и гиперемии или при наличии , , уколочной реакции, , ; --сомнительной – при наличии гиперемии без инфильтрата; --положительной – при наличии инфильтрата (папулы) любого размера.
Ответная реакция на пробу с препаратом ДИАСКИНТЕСТ® может быть: --отрицательной – при полном отсутствии инфильтрата и гиперемии или при наличии , , уколочной реакции, , ; --сомнительной – при наличии гиперемии без инфильтрата; --положительной – при наличии инфильтрата (папулы) любого размера.
 Условно различают: --слабо выраженную ответную кожную реакцию на препарат – при наличии инфильтрата размером до 5 мм; --умеренно выраженную – при размере инфильтрата 5 -9 мм; --выраженную – при размере инфильтрата 10 мм и более; --гиперергическую – при размере инфильтрата 15 мм и более, при везикуло-некротических изменениях и (или) лимфангоите, лимфадените, независимо от размера инфильтрата.
Условно различают: --слабо выраженную ответную кожную реакцию на препарат – при наличии инфильтрата размером до 5 мм; --умеренно выраженную – при размере инфильтрата 5 -9 мм; --выраженную – при размере инфильтрата 10 мм и более; --гиперергическую – при размере инфильтрата 15 мм и более, при везикуло-некротических изменениях и (или) лимфангоите, лимфадените, независимо от размера инфильтрата.
 Кожная гиперчувствительность замедленного типа к препарату, как правило, отсутствует (отрицательная реакция на пробу): --у не инфицированных M. tuberculosis лиц; --у лиц, ранее инфицированных M. tuberculosis, с неактивной туберкулезной инфекцией; --у больных туберкулезом в период завершения инволюции туберкулезных изменений, при отсутствии клинических, рентгено- томографических, инструментальных и лабораторных признаков активности процесса; --у лиц с клинически излеченным туберкулезом.
Кожная гиперчувствительность замедленного типа к препарату, как правило, отсутствует (отрицательная реакция на пробу): --у не инфицированных M. tuberculosis лиц; --у лиц, ранее инфицированных M. tuberculosis, с неактивной туберкулезной инфекцией; --у больных туберкулезом в период завершения инволюции туберкулезных изменений, при отсутствии клинических, рентгено- томографических, инструментальных и лабораторных признаков активности процесса; --у лиц с клинически излеченным туберкулезом.
 Наряду с этим, проба может быть отрицательной у больных туберкулезом с выраженными иммунопатологическими нарушениями, обусловленными тяжелым течением туберкулезного процесса, у лиц на ранних стадиях инфицирования M. tuberculosis, на ранних стадиях туберкулезного процесса, а также с сопутствующими заболеваниями, сопровождающимися иммунодефицитным состоянием. В связи с этим, при наличии характерных клинико- рентгенологических признаков туберкулеза, отрицательная реакция на внутрикожную пробу с препаратом ДИАСКИНТЕСТ® не должна препятствовать проведению дальнейших мероприятий по диагностике туберкулеза.
Наряду с этим, проба может быть отрицательной у больных туберкулезом с выраженными иммунопатологическими нарушениями, обусловленными тяжелым течением туберкулезного процесса, у лиц на ранних стадиях инфицирования M. tuberculosis, на ранних стадиях туберкулезного процесса, а также с сопутствующими заболеваниями, сопровождающимися иммунодефицитным состоянием. В связи с этим, при наличии характерных клинико- рентгенологических признаков туберкулеза, отрицательная реакция на внутрикожную пробу с препаратом ДИАСКИНТЕСТ® не должна препятствовать проведению дальнейших мероприятий по диагностике туберкулеза.
 III ЭТАП ОБСЛЕДОВАНИЯ Осуществляется фтизиатром в условиях специализированного туберкулезного стационара. На этом этапе производится окончательное исключение или установление диагноза туберкулеза на основании комплекса клинических, лабораторных, бактериологических и инструментальных методов исследования, согласно установленным стандартам диагностических мероприятий.
III ЭТАП ОБСЛЕДОВАНИЯ Осуществляется фтизиатром в условиях специализированного туберкулезного стационара. На этом этапе производится окончательное исключение или установление диагноза туберкулеза на основании комплекса клинических, лабораторных, бактериологических и инструментальных методов исследования, согласно установленным стандартам диагностических мероприятий.
 Показания для направления в специализированный стационар: --появление симптомов, вызывающих подозрения на локальное поражение любых органов и систем, в сочетании с положительным или сомнительным результатом реакции на пробу с препаратом ДИАСКИНТЕСТ®; --сохранение выраженной или гиперергической чувствительности на пробу с препаратом ДИАСКИНТЕСТ® на фоне превентивной химиотерапии; --выявление рентгенологических изменений, похожих на туберкулез, при любом результате на пробу с препаратом ДИАСКИНТЕСТ®.
Показания для направления в специализированный стационар: --появление симптомов, вызывающих подозрения на локальное поражение любых органов и систем, в сочетании с положительным или сомнительным результатом реакции на пробу с препаратом ДИАСКИНТЕСТ®; --сохранение выраженной или гиперергической чувствительности на пробу с препаратом ДИАСКИНТЕСТ® на фоне превентивной химиотерапии; --выявление рентгенологических изменений, похожих на туберкулез, при любом результате на пробу с препаратом ДИАСКИНТЕСТ®.
 Приложение к приказу Минздравсоцразвития России от 29 октября 2009 г. № 855 Изменения, вносимые в приложение № 4 к приказу Минздрава России от 21 марта 2003 г. № 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерации»
Приложение к приказу Минздравсоцразвития России от 29 октября 2009 г. № 855 Изменения, вносимые в приложение № 4 к приказу Минздрава России от 21 марта 2003 г. № 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерации»
 КОСВЕННЫЕ ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ТУБЕРКУЛЕЗА q ИЗМЕНЕНИЕ ХАРАКТЕРА ТУБЕРКУЛИНОВОЙ ЧУВСТВИТЕЛЬНОСТИ: ü «ВИРАЖ» ТУБЕРКУЛИНОВЫХ РЕАКЦИЙ ü УСИЛЕНИЕ ТУБЕРКУЛИНОВОЙ ЧУВСТВИТЕЛЬНОСТИ ü ГИПЕРЕРГИЧЕСКАЯ ЧУВСТВИТЕЛЬНОСТЬ К ТУБЕРКУЛИНУ q ЭПИДЕМИЧЕСКИЙ АНАМНЕЗ ü НАЛИЧИЕ КОНТАКТА С БОЛЬНЫМ ТУБЕРКУЛЕЗОМ
КОСВЕННЫЕ ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ТУБЕРКУЛЕЗА q ИЗМЕНЕНИЕ ХАРАКТЕРА ТУБЕРКУЛИНОВОЙ ЧУВСТВИТЕЛЬНОСТИ: ü «ВИРАЖ» ТУБЕРКУЛИНОВЫХ РЕАКЦИЙ ü УСИЛЕНИЕ ТУБЕРКУЛИНОВОЙ ЧУВСТВИТЕЛЬНОСТИ ü ГИПЕРЕРГИЧЕСКАЯ ЧУВСТВИТЕЛЬНОСТЬ К ТУБЕРКУЛИНУ q ЭПИДЕМИЧЕСКИЙ АНАМНЕЗ ü НАЛИЧИЕ КОНТАКТА С БОЛЬНЫМ ТУБЕРКУЛЕЗОМ
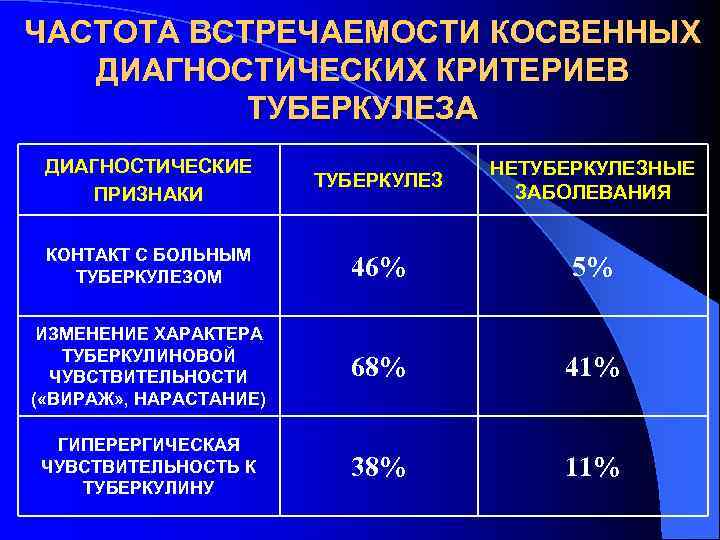
 ЧАСТОТА ВСТРЕЧАЕМОСТИ КОСВЕННЫХ ДИАГНОСТИЧЕСКИХ КРИТЕРИЕВ ТУБЕРКУЛЕЗА ДИАГНОСТИЧЕСКИЕ НЕТУБЕРКУЛЕЗНЫЕ ТУБЕРКУЛЕЗ ПРИЗНАКИ ЗАБОЛЕВАНИЯ КОНТАКТ С БОЛЬНЫМ ТУБЕРКУЛЕЗОМ 46% 5% ИЗМЕНЕНИЕ ХАРАКТЕРА ТУБЕРКУЛИНОВОЙ ЧУВСТВИТЕЛЬНОСТИ 68% 41% ( «ВИРАЖ» , НАРАСТАНИЕ) ГИПЕРЕРГИЧЕСКАЯ ЧУВСТВИТЕЛЬНОСТЬ К 38% 11% ТУБЕРКУЛИНУ
ЧАСТОТА ВСТРЕЧАЕМОСТИ КОСВЕННЫХ ДИАГНОСТИЧЕСКИХ КРИТЕРИЕВ ТУБЕРКУЛЕЗА ДИАГНОСТИЧЕСКИЕ НЕТУБЕРКУЛЕЗНЫЕ ТУБЕРКУЛЕЗ ПРИЗНАКИ ЗАБОЛЕВАНИЯ КОНТАКТ С БОЛЬНЫМ ТУБЕРКУЛЕЗОМ 46% 5% ИЗМЕНЕНИЕ ХАРАКТЕРА ТУБЕРКУЛИНОВОЙ ЧУВСТВИТЕЛЬНОСТИ 68% 41% ( «ВИРАЖ» , НАРАСТАНИЕ) ГИПЕРЕРГИЧЕСКАЯ ЧУВСТВИТЕЛЬНОСТЬ К 38% 11% ТУБЕРКУЛИНУ
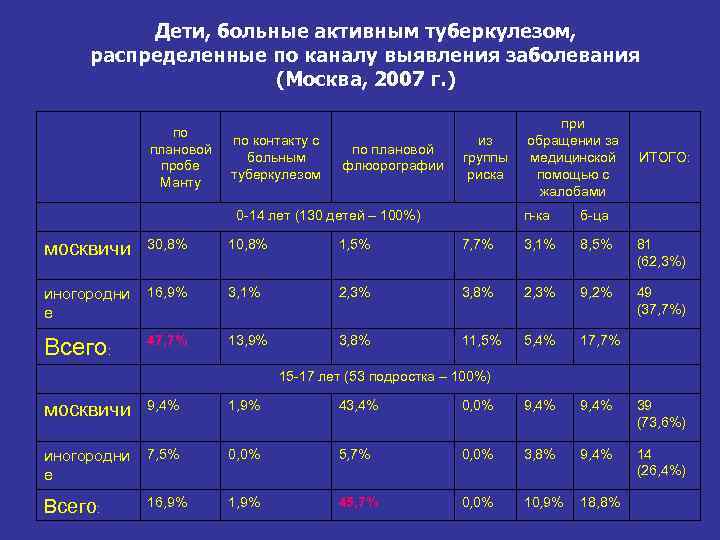
 Дети, больные активным туберкулезом, распределенные по каналу выявления заболевания (Москва, 2007 г. ) при по по контакту с из обращении за плановой по плановой больным группы медицинской ИТОГО: пробе флюорографии туберкулезом риска помощью с Манту жалобами 0 -14 лет (130 детей – 100%) п-ка б-ца москвичи 30, 8% 1, 5% 7, 7% 3, 1% 8, 5% 81 (62, 3%) иногородни 16, 9% 3, 1% 2, 3% 3, 8% 2, 3% 9, 2% 49 е (37, 7%) 47, 7% 13, 9% 3, 8% 11, 5% 5, 4% 17, 7% Всего: 15 -17 лет (53 подростка – 100%) москвичи 9, 4% 1, 9% 43, 4% 0, 0% 9, 4% 39 (73, 6%) иногородни 7, 5% 0, 0% 5, 7% 0, 0% 3, 8% 9, 4% 14 е (26, 4%) Всего: 16, 9% 1, 9% 45, 7% 0, 0% 10, 9% 18, 8%
Дети, больные активным туберкулезом, распределенные по каналу выявления заболевания (Москва, 2007 г. ) при по по контакту с из обращении за плановой по плановой больным группы медицинской ИТОГО: пробе флюорографии туберкулезом риска помощью с Манту жалобами 0 -14 лет (130 детей – 100%) п-ка б-ца москвичи 30, 8% 1, 5% 7, 7% 3, 1% 8, 5% 81 (62, 3%) иногородни 16, 9% 3, 1% 2, 3% 3, 8% 2, 3% 9, 2% 49 е (37, 7%) 47, 7% 13, 9% 3, 8% 11, 5% 5, 4% 17, 7% Всего: 15 -17 лет (53 подростка – 100%) москвичи 9, 4% 1, 9% 43, 4% 0, 0% 9, 4% 39 (73, 6%) иногородни 7, 5% 0, 0% 5, 7% 0, 0% 3, 8% 9, 4% 14 е (26, 4%) Всего: 16, 9% 1, 9% 45, 7% 0, 0% 10, 9% 18, 8%
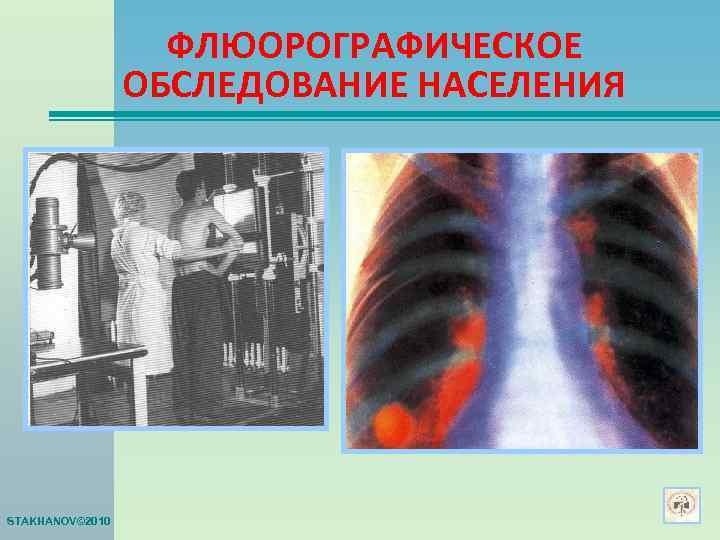
 ФЛЮОРОГРАФИЧЕСКОЕ ОБСЛЕДОВАНИЕ НАСЕЛЕНИЯ STAKHANOV© 2010
ФЛЮОРОГРАФИЧЕСКОЕ ОБСЛЕДОВАНИЕ НАСЕЛЕНИЯ STAKHANOV© 2010
 Категории населения для проведения флюорографических осмотров: 1. «Обязательные контингенты» • работники детских учреждений (воспитатели, учителя), • медицинские работники (педиатры, акушеры, фтизиатры и т. п. ), • работающие в пищевой промышленности, общепите, торговле, бытовом обслуживании и пр. 2. «Организованное население» • работники крупных производств, учащиеся школ и вузов. 3. «Работники мелких предприятий» • лица, в учреждениях которых нет своих медсанчастей и здравпунктов. 4. «Неорганизованное население» • неработающие граждане (в том числе пенсионеры, инвалиды. 5. Социальные группы: • Беженцы и мигранты; • Лица без определенного места жительства (БОМЖи) • лица, находящиеся в местах лишения свободы, в течение 3 лет после освобождения
Категории населения для проведения флюорографических осмотров: 1. «Обязательные контингенты» • работники детских учреждений (воспитатели, учителя), • медицинские работники (педиатры, акушеры, фтизиатры и т. п. ), • работающие в пищевой промышленности, общепите, торговле, бытовом обслуживании и пр. 2. «Организованное население» • работники крупных производств, учащиеся школ и вузов. 3. «Работники мелких предприятий» • лица, в учреждениях которых нет своих медсанчастей и здравпунктов. 4. «Неорганизованное население» • неработающие граждане (в том числе пенсионеры, инвалиды. 5. Социальные группы: • Беженцы и мигранты; • Лица без определенного места жительства (БОМЖи) • лица, находящиеся в местах лишения свободы, в течение 3 лет после освобождения
 Категории населения для проведения флюорографических осмотров: (продолжение) 6. Медицинские группы риска: • хроническиенеспецифические заболевания легких, • затяжные, рецидивирующие и атипичные течения острых заболеваний органов дыхания, • перенесшие экссудативный или рецидивирующий сухой плеврит, • больные силикозом и другими профессиональными фиброзами легких, • перенесшие обширные травмы грудной клетки или полостные операции, • больные язвенной болезнью желудка или 12 перстной кишки, особенно с частыми и тяжелыми обострениями или с резецированным желудком, • больные «сахарным диабетом» , • лица, длительно глюкокортикоидные гормоны, цитостатики или иммунодепрессанты. • Страдающие хроническим алкоголизмом и наркоманией, злостные курильщики • Больные СПИДом и ВИЧ-инфицированные
Категории населения для проведения флюорографических осмотров: (продолжение) 6. Медицинские группы риска: • хроническиенеспецифические заболевания легких, • затяжные, рецидивирующие и атипичные течения острых заболеваний органов дыхания, • перенесшие экссудативный или рецидивирующий сухой плеврит, • больные силикозом и другими профессиональными фиброзами легких, • перенесшие обширные травмы грудной клетки или полостные операции, • больные язвенной болезнью желудка или 12 перстной кишки, особенно с частыми и тяжелыми обострениями или с резецированным желудком, • больные «сахарным диабетом» , • лица, длительно глюкокортикоидные гормоны, цитостатики или иммунодепрессанты. • Страдающие хроническим алкоголизмом и наркоманией, злостные курильщики • Больные СПИДом и ВИЧ-инфицированные
 Частота флюорографического обследования: Один раз в год (ежегодно) обследуются: • обязательные контингенты, • лица, проживающие в общежитии, • учащиеся высших и средних учебных заведений, • бомжи, • лица, относящиеся к медицинским и социальным группам риска по заболеванию туберкулезом, • все лица старше 40 лет с позиции повышенного риска заболевания раком легких. Один раз в 2 года обследуются лица с 15 до 40 лет, не входящие в группы повышенного риска и не относящиеся к обязательным контингентам, проживающие на территориях с заболеваемостью туберкулезом более ЗО случаев на 100 тыс. населения. Один раз в 3 года обследуются лица с 15 до 40 лет, не входящие в группы повышенного риска я не относящиеся к обязательным контингентом, на территориях, благополучных по туберкулезу, с заболеваемостью менее 30 случаев на 100 тыс. населения.
Частота флюорографического обследования: Один раз в год (ежегодно) обследуются: • обязательные контингенты, • лица, проживающие в общежитии, • учащиеся высших и средних учебных заведений, • бомжи, • лица, относящиеся к медицинским и социальным группам риска по заболеванию туберкулезом, • все лица старше 40 лет с позиции повышенного риска заболевания раком легких. Один раз в 2 года обследуются лица с 15 до 40 лет, не входящие в группы повышенного риска и не относящиеся к обязательным контингентам, проживающие на территориях с заболеваемостью туберкулезом более ЗО случаев на 100 тыс. населения. Один раз в 3 года обследуются лица с 15 до 40 лет, не входящие в группы повышенного риска я не относящиеся к обязательным контингентом, на территориях, благополучных по туберкулезу, с заболеваемостью менее 30 случаев на 100 тыс. населения.
 Вне зависимости от плановых профилактических обследований внеочередному флюорографическому обследованию или рентгенографии подлежат: • Все лица, обратившиеся в лечебно-профилактические учреждения с жалобами на заболевание органов грудной полости, не позднее 3 дней со дня обращения. • Лица, допущенные в детские больницы по уходу за детьми, если давность предыдущего обследования более года. • Приезжающие из других территорий для поступления на учебу или работу при давности предыдущего обследования более года, • Работники предприятий, учреждений при выявлении заболевших туберкулезом легких. • Работники противотуберкулезных учреждений, родильных домов, отделений для недоношенных - часто болеющие острыми респираторными заболеваниями. • Лица из окружения беременной женщины и новорожденного.
Вне зависимости от плановых профилактических обследований внеочередному флюорографическому обследованию или рентгенографии подлежат: • Все лица, обратившиеся в лечебно-профилактические учреждения с жалобами на заболевание органов грудной полости, не позднее 3 дней со дня обращения. • Лица, допущенные в детские больницы по уходу за детьми, если давность предыдущего обследования более года. • Приезжающие из других территорий для поступления на учебу или работу при давности предыдущего обследования более года, • Работники предприятий, учреждений при выявлении заболевших туберкулезом легких. • Работники противотуберкулезных учреждений, родильных домов, отделений для недоношенных - часто болеющие острыми респираторными заболеваниями. • Лица из окружения беременной женщины и новорожденного.
 Контрольному дообследованию подлежат все лица с любыми изменениями неясного характера на флюорограмме. Вызов на дообследование осуществляется не позднее 48 часов после расшифровки пленки. В случае неявки повторный вызов производят через 10 -14 дней. В случае повторной неявки сведения о неявившемся пациенте сообщаются в противотуберкулезный диспансер или поликлиническое отделение по месту жительства или работы с целью принятия мер к вызову.
Контрольному дообследованию подлежат все лица с любыми изменениями неясного характера на флюорограмме. Вызов на дообследование осуществляется не позднее 48 часов после расшифровки пленки. В случае неявки повторный вызов производят через 10 -14 дней. В случае повторной неявки сведения о неявившемся пациенте сообщаются в противотуберкулезный диспансер или поликлиническое отделение по месту жительства или работы с целью принятия мер к вызову.
 ЛУЧЕВЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ n Флюорография (в т. ч. крупнокадровая, цифровая); n Обзорная рентгенография органов грудной клетки в различных проекциях; n Томография (линейная, компьютерная, позитронно- эмиссионная); n Ядерно-магнитно-резонансная томография; n Рентгеноскопия; n Радиоизотопные методы; n Ультразвуковое исследование; n Контрастные методы исследования STAKHANOV© 2010
ЛУЧЕВЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ n Флюорография (в т. ч. крупнокадровая, цифровая); n Обзорная рентгенография органов грудной клетки в различных проекциях; n Томография (линейная, компьютерная, позитронно- эмиссионная); n Ядерно-магнитно-резонансная томография; n Рентгеноскопия; n Радиоизотопные методы; n Ультразвуковое исследование; n Контрастные методы исследования STAKHANOV© 2010
 STAKHANOV© 2010
STAKHANOV© 2010
 ВЕДУЩИЕ РЕНТГЕНОЛОГИЧЕСКИЕ СИНДРОМЫ ТУБЕРКУЛЕЗА ОРГАНОВ ДЫХАНИЯ Ø ИЗМЕНЕНИЯ В ОБЛАСТИ СРЕДОСТЕНИЯ ИЛИ КОРНЕЙ ЛЕГКИХ Ø ОЧАГОВО-ИНФИЛЬТРАТИВНЫЕ ИЗМЕНЕНИЯ В ЛЕГКИХ Ø КАЛЬЦИНАТЫ В ЛЕГКИХ И/ИЛИ ВО ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛАХ Ø ДИССЕМИНАЦИИ В ЛЕГКИХ Ø ОКРУГЛЫЕ ОБРАЗОВАНИЯ В ЛЕГКИХ Ø ПОЛОСТНЫЕ ОБРАЗОВАНИЯ В ЛЕГКИХ Ø ПОРАЖЕНИЕ СЕРОЗНЫХ ОБОЛОЧЕК (ПЛЕВРЫ)
ВЕДУЩИЕ РЕНТГЕНОЛОГИЧЕСКИЕ СИНДРОМЫ ТУБЕРКУЛЕЗА ОРГАНОВ ДЫХАНИЯ Ø ИЗМЕНЕНИЯ В ОБЛАСТИ СРЕДОСТЕНИЯ ИЛИ КОРНЕЙ ЛЕГКИХ Ø ОЧАГОВО-ИНФИЛЬТРАТИВНЫЕ ИЗМЕНЕНИЯ В ЛЕГКИХ Ø КАЛЬЦИНАТЫ В ЛЕГКИХ И/ИЛИ ВО ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛАХ Ø ДИССЕМИНАЦИИ В ЛЕГКИХ Ø ОКРУГЛЫЕ ОБРАЗОВАНИЯ В ЛЕГКИХ Ø ПОЛОСТНЫЕ ОБРАЗОВАНИЯ В ЛЕГКИХ Ø ПОРАЖЕНИЕ СЕРОЗНЫХ ОБОЛОЧЕК (ПЛЕВРЫ)
 ДИАГНОСТИКА ТУБЕРКУЛЕЗА НА ОСНОВАНИИ ТОЛЬКО РЕНТГЕНОЛОГИЧЕСКОЙ КАРТИНЫ СЛОЖНА В СВЯЗИ С ТЕМ, ЧТО Ø КАЖДАЯ КЛИНИЧЕСКАЯ ФОРМА ТУБЕРКУЛЕЗА ИМЕЕТ СВОЮ РЕНТГЕНОЛОГИЧЕСКУЮ ХАРАКТЕРИСТИКУ Ø ПРИ ОДНОЙ И ТОЙ ЖЕ КЛИНИЧЕСКОЙ ФОРМЕ ТУБЕРКУЛЕЗА МОГУТ ВСТРЕЧАТЬСЯ РАЗЛИЧНЫЕ СОЧЕТАНИЯ РЕНТГЕНОЛОГИЧЕСКИХ СИНДРОМОВ, ОТРАЖАЮЩИЕ ФАЗУ И ОСЛОЖНЕНИЯ СПЕЦИФИЧЕСКОГО ПРОЦЕССА Ø ОДИН И ТОТ ЖЕ РЕНТГЕНОЛГИЧЕСКИЙ СИНДРОМ МОЖЕТ НАБЛЮДАТЬСЯ ПРИ РАЗЛИЧНЫХ ПО ЭТИОЛОГИИ ЗАБОЛЕВАНИЯХ
ДИАГНОСТИКА ТУБЕРКУЛЕЗА НА ОСНОВАНИИ ТОЛЬКО РЕНТГЕНОЛОГИЧЕСКОЙ КАРТИНЫ СЛОЖНА В СВЯЗИ С ТЕМ, ЧТО Ø КАЖДАЯ КЛИНИЧЕСКАЯ ФОРМА ТУБЕРКУЛЕЗА ИМЕЕТ СВОЮ РЕНТГЕНОЛОГИЧЕСКУЮ ХАРАКТЕРИСТИКУ Ø ПРИ ОДНОЙ И ТОЙ ЖЕ КЛИНИЧЕСКОЙ ФОРМЕ ТУБЕРКУЛЕЗА МОГУТ ВСТРЕЧАТЬСЯ РАЗЛИЧНЫЕ СОЧЕТАНИЯ РЕНТГЕНОЛОГИЧЕСКИХ СИНДРОМОВ, ОТРАЖАЮЩИЕ ФАЗУ И ОСЛОЖНЕНИЯ СПЕЦИФИЧЕСКОГО ПРОЦЕССА Ø ОДИН И ТОТ ЖЕ РЕНТГЕНОЛГИЧЕСКИЙ СИНДРОМ МОЖЕТ НАБЛЮДАТЬСЯ ПРИ РАЗЛИЧНЫХ ПО ЭТИОЛОГИИ ЗАБОЛЕВАНИЯХ
 l Диагностика “малых” форм туберкулеза у детей ИЗ ГРУПП РИСКА должна проводиться с использованием компьютерной томографии l К “малым” формам туберкулеза у детей целесообразно относить также очаговые изменения, выявляемые только при КТ. l При выявлении туберкулеза в фазе кальцинации необходима оценка активности процесса с помощью лабораторных методов, а также КТ-характеристики.
l Диагностика “малых” форм туберкулеза у детей ИЗ ГРУПП РИСКА должна проводиться с использованием компьютерной томографии l К “малым” формам туберкулеза у детей целесообразно относить также очаговые изменения, выявляемые только при КТ. l При выявлении туберкулеза в фазе кальцинации необходима оценка активности процесса с помощью лабораторных методов, а также КТ-характеристики.
 Преимущества КТ при диагностике «малых» форм туберкулеза l Отсутствие суммационного эффекта l Получение изображения в аксиальной проекции l Высокая разрешающая способность l Видны группы л/у, ранее недоступные визуализации l Возможность оценки структуры лимфатического узла l Возможность оценки состояния перинодулярной клетчатки l Возможность ранней диагностики изменений в легочной ткани (очаги, расположенные субплеврально, перибронхиально, вблизи срединной тени)
Преимущества КТ при диагностике «малых» форм туберкулеза l Отсутствие суммационного эффекта l Получение изображения в аксиальной проекции l Высокая разрешающая способность l Видны группы л/у, ранее недоступные визуализации l Возможность оценки структуры лимфатического узла l Возможность оценки состояния перинодулярной клетчатки l Возможность ранней диагностики изменений в легочной ткани (очаги, расположенные субплеврально, перибронхиально, вблизи срединной тени)
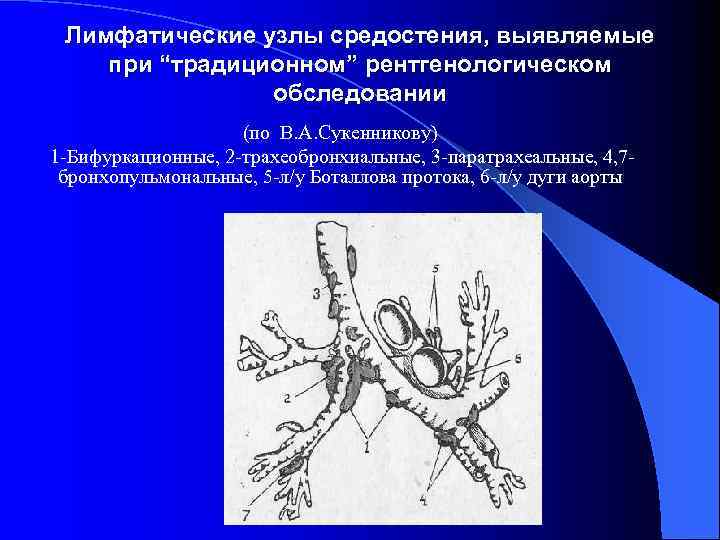
 Лимфатические узлы средостения, выявляемые при “традиционном” рентгенологическом обследовании (по В. А. Сукенникову) 1 -Бифуркационные, 2 -трахеобронхиальные, 3 -паратрахеальные, 4, 7 - бронхопульмональные, 5 -л/у Боталлова протока, 6 -л/у дуги аорты
Лимфатические узлы средостения, выявляемые при “традиционном” рентгенологическом обследовании (по В. А. Сукенникову) 1 -Бифуркационные, 2 -трахеобронхиальные, 3 -паратрахеальные, 4, 7 - бронхопульмональные, 5 -л/у Боталлова протока, 6 -л/у дуги аорты
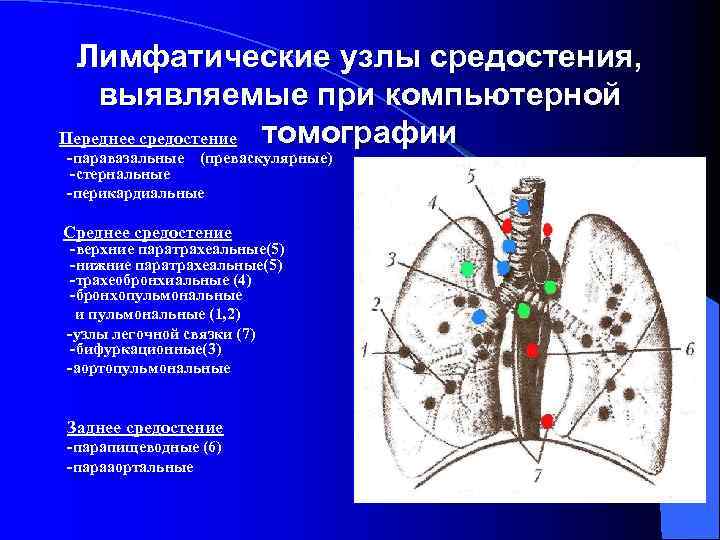
 Лимфатические узлы средостения, выявляемые при компьютерной Переднее средостение томографии -паравазальные (преваскулярные) -стернальные -перикардиальные Среднее средостение -верхние паратрахеальные(5) -нижние паратрахеальные(5) -трахеобронхиальные (4) -бронхопульмональные и пульмональные (1, 2) -узлы легочной связки (7) -бифуркационные(3) -аортопульмональные Заднее средостение -парапищеводные (6) -парааортальные
Лимфатические узлы средостения, выявляемые при компьютерной Переднее средостение томографии -паравазальные (преваскулярные) -стернальные -перикардиальные Среднее средостение -верхние паратрахеальные(5) -нижние паратрахеальные(5) -трахеобронхиальные (4) -бронхопульмональные и пульмональные (1, 2) -узлы легочной связки (7) -бифуркационные(3) -аортопульмональные Заднее средостение -парапищеводные (6) -парааортальные
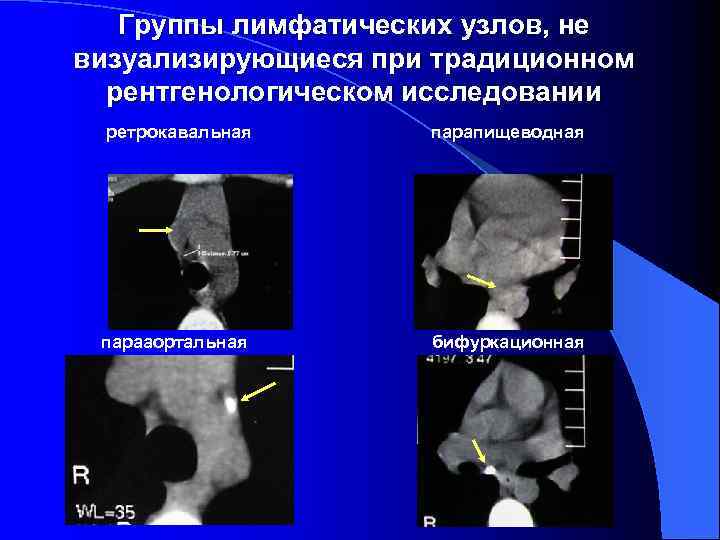
 Группы лимфатических узлов, не визуализирующиеся при традиционном рентгенологическом исследовании ретрокавальная парапищеводная парааортальная бифуркационная
Группы лимфатических узлов, не визуализирующиеся при традиционном рентгенологическом исследовании ретрокавальная парапищеводная парааортальная бифуркационная
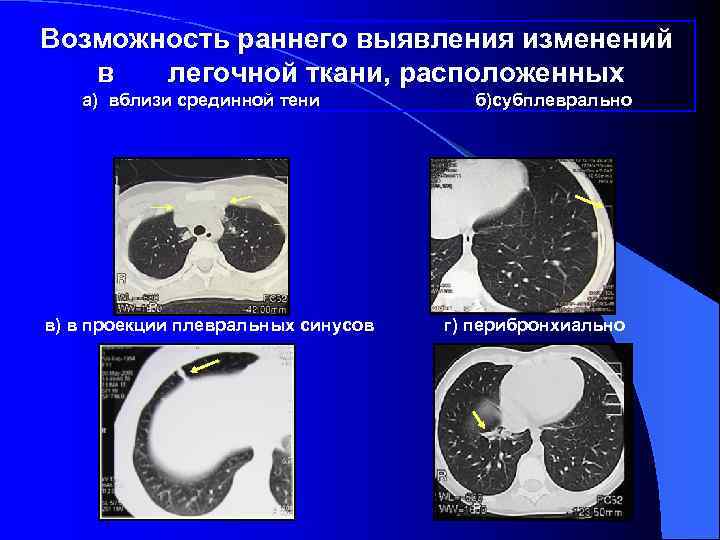
 Возможность раннего выявления изменений в легочной ткани, расположенных а) вблизи срединной тени б)субплеврально в) в проекции плевральных синусов г) перибронхиально
Возможность раннего выявления изменений в легочной ткани, расположенных а) вблизи срединной тени б)субплеврально в) в проекции плевральных синусов г) перибронхиально
 Критерии патологических изменений во ВГЛУ по данным КТ l Увеличение размеров лимфатических узлов более 1 см l Изменение структуры лимфатического узла l Уплотнение перинодулярной клетчатки l Наличие множественных мелких лимфатических узлов
Критерии патологических изменений во ВГЛУ по данным КТ l Увеличение размеров лимфатических узлов более 1 см l Изменение структуры лимфатического узла l Уплотнение перинодулярной клетчатки l Наличие множественных мелких лимфатических узлов
 Показания для проведения компьютерной томографии l Выраженная или гиперергическая реакция на пробу Манту при отсутствии рентгенологических изменений l Наличие единичного кальцината в парааортальной зоне l Затруднение интерпретации рентгенологической картины, вызванное а) наличием на рентгенограммах отдельных косвенных признаков увеличения внутригрудных лимфатических узлов б) неудовлетворительным качеством рентгеновских снимков в) расхождением мнений специалистов
Показания для проведения компьютерной томографии l Выраженная или гиперергическая реакция на пробу Манту при отсутствии рентгенологических изменений l Наличие единичного кальцината в парааортальной зоне l Затруднение интерпретации рентгенологической картины, вызванное а) наличием на рентгенограммах отдельных косвенных признаков увеличения внутригрудных лимфатических узлов б) неудовлетворительным качеством рентгеновских снимков в) расхождением мнений специалистов
 ВЫПОЛНЕНИЕ КЛИНИЧЕСКОГО МИНИМУМА ПРИ ОБСЛЕДОВАНИИ БОЛЬНЫХ, ПОДОЗРИТЕЛЬНЫХ НА ТУБЕРКУЛЕЗ, В ОБЩИХ ЛЕЧЕБНО- ПРОФИЛАКТИЧЕСКИХ УЧРЕЖДЕНИЯХ STAKHANOV© 2010
ВЫПОЛНЕНИЕ КЛИНИЧЕСКОГО МИНИМУМА ПРИ ОБСЛЕДОВАНИИ БОЛЬНЫХ, ПОДОЗРИТЕЛЬНЫХ НА ТУБЕРКУЛЕЗ, В ОБЩИХ ЛЕЧЕБНО- ПРОФИЛАКТИЧЕСКИХ УЧРЕЖДЕНИЯХ STAKHANOV© 2010
 ПЕРВООЧЕРЕДНЫЕ ПОКАЗАНИЯ ДЛЯ ОБСЛЕДОВАНИЯ НА ТУБЕРКУЛЕЗ ПРИ ОБРАЩЕНИИ ЗА МЕДИЦИНСКОЙ ПОМОЩЬЮ СУБФЕБРИЛИТЕТ НЕЯСНОЙ ЭТИОЛОГИИ В ТЕЧЕНИЕ 3 -4 НЕДЕЛЬ НЕМОТИВИРОВАННЫЙ КАШЕЛЬ БОЛЕЕ 3 НЕДЕЛЬ ЗАТЯЖНЫЕ ПНЕВМОНИИ И ЭКССУДАТИВНЫЕ ПЛЕВРИТЫ (>2 НЕДЕЛЬ) БОЛИ В ГРУДНОЙ КЛЕТКЕ ПРИ ДЫХАНИИ КРОВОХАРКАНЬЕ НЕЭФФЕКТИВНОЕ ЛЕЧЕНИЕ ХРОНИЧЕСКИХ СОМАТИЧЕСКИХ ЗАБОЛЕВАНИЙ И ЭНДОКРИННЫХ НАРУШЕНИЙ
ПЕРВООЧЕРЕДНЫЕ ПОКАЗАНИЯ ДЛЯ ОБСЛЕДОВАНИЯ НА ТУБЕРКУЛЕЗ ПРИ ОБРАЩЕНИИ ЗА МЕДИЦИНСКОЙ ПОМОЩЬЮ СУБФЕБРИЛИТЕТ НЕЯСНОЙ ЭТИОЛОГИИ В ТЕЧЕНИЕ 3 -4 НЕДЕЛЬ НЕМОТИВИРОВАННЫЙ КАШЕЛЬ БОЛЕЕ 3 НЕДЕЛЬ ЗАТЯЖНЫЕ ПНЕВМОНИИ И ЭКССУДАТИВНЫЕ ПЛЕВРИТЫ (>2 НЕДЕЛЬ) БОЛИ В ГРУДНОЙ КЛЕТКЕ ПРИ ДЫХАНИИ КРОВОХАРКАНЬЕ НЕЭФФЕКТИВНОЕ ЛЕЧЕНИЕ ХРОНИЧЕСКИХ СОМАТИЧЕСКИХ ЗАБОЛЕВАНИЙ И ЭНДОКРИННЫХ НАРУШЕНИЙ
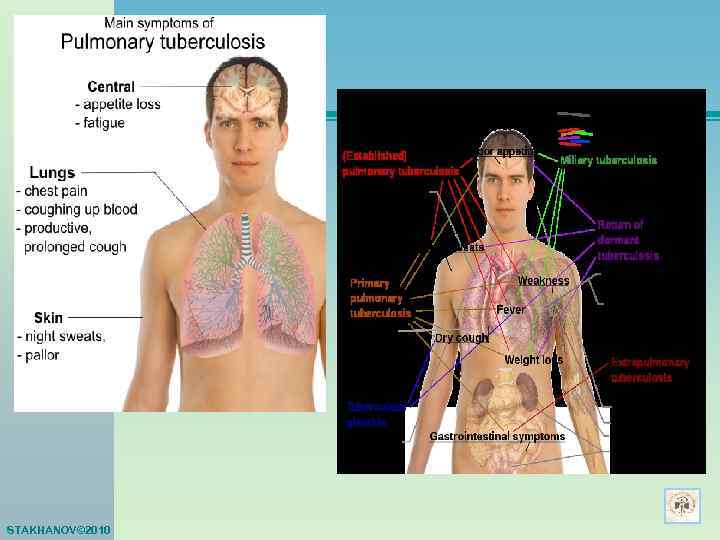
 ВЕДУЩИЕ КЛИНИЧЕСКИЕ ПРИЗНАКИ ТУБЕРКУЛЕЗА ОРГАНОВ ДЫХАНИЯ q СИНДРОМ ОБЩИХ НАРУШЕНИЙ Ø АСТЕНО-НЕВРОТИЧЕСКИЙ СИНДРОМ: СЛАБОСТЬ, УТОМЛЯЕМОСТЬ, БЛЕДНОСТЬ, СНИЖЕНИЕ АППЕТИТА, ВЕСА, МАЛАЯ СУБФЕБРИЛЬНАЯ ТЕМПЕРАТУРА ТЕЛА И ДР. Ø ФУНКЦИОНАЛЬНЫЕ НАРУШЕНИЯ СО СТОРОНЫ РАЗЛИЧНЫХ ОРГАНОВ И СИСТЕМ: ГОЛОВНЫЕ БОЛИ, БОЛИ В ЖИВОТЕ, СЕРДЦЕ, ТАХИКАРДИЯ, ИЗМЕНЕНИЯ АД, НАРУШЕНИЕ МЕНСТРУАЛЬНОГО ЦИКЛА И ДР. Ø ПАРАСПЕЦИФИЧЕСКИЕ РЕАКЦИИ: КЕРАТОКОНЬЮНКТИВИТ, БЛЕФАРИТ, УЗЛОВАТАЯ ЭРИТЕМА, КОЛЬЦЕВИДНАЯ ГРАНУЛЕМА q ЛЕГОЧНЫЕ СИМПТОМЫ Ø КАШЕЛЬ Ø ОДЫШКА Ø БОЛИ В ГРУДНОЙ КЛЕТКЕ Ø КРОВОХАРКАНЬЕ Ø ФИЗИКАЛЬНЫЕ ИЗМЕНЕНИЯ В ЛЕГКИХ
ВЕДУЩИЕ КЛИНИЧЕСКИЕ ПРИЗНАКИ ТУБЕРКУЛЕЗА ОРГАНОВ ДЫХАНИЯ q СИНДРОМ ОБЩИХ НАРУШЕНИЙ Ø АСТЕНО-НЕВРОТИЧЕСКИЙ СИНДРОМ: СЛАБОСТЬ, УТОМЛЯЕМОСТЬ, БЛЕДНОСТЬ, СНИЖЕНИЕ АППЕТИТА, ВЕСА, МАЛАЯ СУБФЕБРИЛЬНАЯ ТЕМПЕРАТУРА ТЕЛА И ДР. Ø ФУНКЦИОНАЛЬНЫЕ НАРУШЕНИЯ СО СТОРОНЫ РАЗЛИЧНЫХ ОРГАНОВ И СИСТЕМ: ГОЛОВНЫЕ БОЛИ, БОЛИ В ЖИВОТЕ, СЕРДЦЕ, ТАХИКАРДИЯ, ИЗМЕНЕНИЯ АД, НАРУШЕНИЕ МЕНСТРУАЛЬНОГО ЦИКЛА И ДР. Ø ПАРАСПЕЦИФИЧЕСКИЕ РЕАКЦИИ: КЕРАТОКОНЬЮНКТИВИТ, БЛЕФАРИТ, УЗЛОВАТАЯ ЭРИТЕМА, КОЛЬЦЕВИДНАЯ ГРАНУЛЕМА q ЛЕГОЧНЫЕ СИМПТОМЫ Ø КАШЕЛЬ Ø ОДЫШКА Ø БОЛИ В ГРУДНОЙ КЛЕТКЕ Ø КРОВОХАРКАНЬЕ Ø ФИЗИКАЛЬНЫЕ ИЗМЕНЕНИЯ В ЛЕГКИХ
 ДИАГНОСТИКА ТУБЕРКУЛЕЗА НА ОСНОВАНИИ ТОЛЬКО КЛИНИЧЕСКИХ ПРИЗНАКОВ ЗАБОЛЕВАНИЯ НЕВОЗМОЖНА В СВЯЗИ С Ø ОТСУТСТВИЕМ СТРОГО СПЕЦИФИЧЕСКИХ КЛИНИЧЕСКИХ ПРИЗНАКОВ ТУБЕРКУЛЕЗА Ø МНОГООБРАЗИЕМ КЛИНИЧЕСКИХ «МАСОК» ТУБЕРКУЛЕЗА Ø ПРЕИМУЩЕСТВЕННО МАЛОСИМПТОМНЫМ НАЧАЛОМ ЗАБОЛЕВАНИЯ
ДИАГНОСТИКА ТУБЕРКУЛЕЗА НА ОСНОВАНИИ ТОЛЬКО КЛИНИЧЕСКИХ ПРИЗНАКОВ ЗАБОЛЕВАНИЯ НЕВОЗМОЖНА В СВЯЗИ С Ø ОТСУТСТВИЕМ СТРОГО СПЕЦИФИЧЕСКИХ КЛИНИЧЕСКИХ ПРИЗНАКОВ ТУБЕРКУЛЕЗА Ø МНОГООБРАЗИЕМ КЛИНИЧЕСКИХ «МАСОК» ТУБЕРКУЛЕЗА Ø ПРЕИМУЩЕСТВЕННО МАЛОСИМПТОМНЫМ НАЧАЛОМ ЗАБОЛЕВАНИЯ
 ОБСЛЕДОВАНИЮ ПОДЛЕЖАТ ПАЦИЕНТЫ: С симптомами воспалительного бронхо-легочного заболевания (респираторная симптоматика): - С наличием продолжительного кашля (более 2 -3 недель) с выделением мокроты - С кровохарканием и легочным кровотечением - С болями в грудной клетке, связанными с дыханием; С сохраняющимися более 2 -3 недель интоксикациоными симптомами: - Повышение температуры - Слабость - Повышенная потливость, особенно ночная - Потеря веса STAKHANOV© 2010
ОБСЛЕДОВАНИЮ ПОДЛЕЖАТ ПАЦИЕНТЫ: С симптомами воспалительного бронхо-легочного заболевания (респираторная симптоматика): - С наличием продолжительного кашля (более 2 -3 недель) с выделением мокроты - С кровохарканием и легочным кровотечением - С болями в грудной клетке, связанными с дыханием; С сохраняющимися более 2 -3 недель интоксикациоными симптомами: - Повышение температуры - Слабость - Повышенная потливость, особенно ночная - Потеря веса STAKHANOV© 2010
 STAKHANOV© 2010
STAKHANOV© 2010
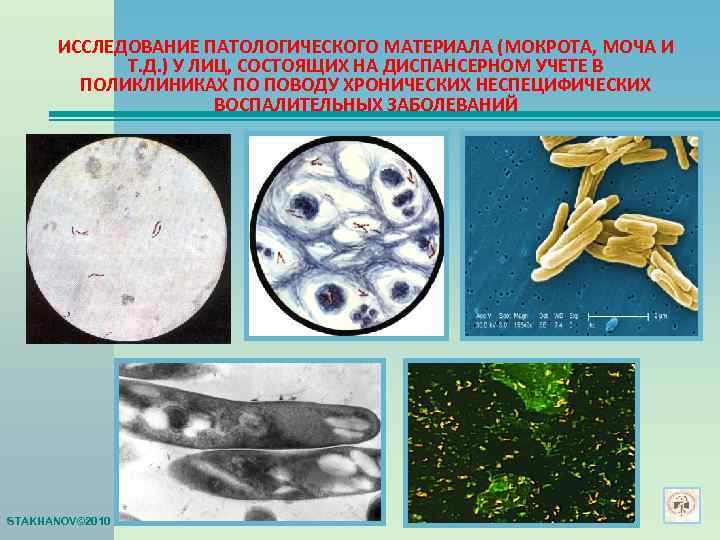
 ИССЛЕДОВАНИЕ ПАТОЛОГИЧЕСКОГО МАТЕРИАЛА (МОКРОТА, МОЧА И Т. Д. ) У ЛИЦ, СОСТОЯЩИХ НА ДИСПАНСЕРНОМ УЧЕТЕ В ПОЛИКЛИНИКАХ ПО ПОВОДУ ХРОНИЧЕСКИХ НЕСПЕЦИФИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ STAKHANOV© 2010
ИССЛЕДОВАНИЕ ПАТОЛОГИЧЕСКОГО МАТЕРИАЛА (МОКРОТА, МОЧА И Т. Д. ) У ЛИЦ, СОСТОЯЩИХ НА ДИСПАНСЕРНОМ УЧЕТЕ В ПОЛИКЛИНИКАХ ПО ПОВОДУ ХРОНИЧЕСКИХ НЕСПЕЦИФИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ STAKHANOV© 2010
 Лабораторная диагностика туберкулеза n Микробиологические исследования n Молекулярно-генетические исследования (ПЦР) n Иммунологические исследования (ТB- CHECK-1, ИФА) n Цитологические и биохимические исследования n В. И. Литвинов Лабораторная диагностика туберкулеза. 2001 г.
Лабораторная диагностика туберкулеза n Микробиологические исследования n Молекулярно-генетические исследования (ПЦР) n Иммунологические исследования (ТB- CHECK-1, ИФА) n Цитологические и биохимические исследования n В. И. Литвинов Лабораторная диагностика туберкулеза. 2001 г.
 STAKHANOV© 2010
STAKHANOV© 2010
 Информация о пробе: • Лабораторный регистрационный номер • Дата поступления материала • Фамилия, имя, отчество, пол, возраст и адрес пациента • Название учреждения здравоохранения • Причина обследования
Информация о пробе: • Лабораторный регистрационный номер • Дата поступления материала • Фамилия, имя, отчество, пол, возраст и адрес пациента • Название учреждения здравоохранения • Причина обследования
 Меры безопасности: • Частое мытьё рук • Регулярное проветривание • Категорически запрещается курение и приём пищи в помещении лаборатории • Использование защитной одежды и оборудования
Меры безопасности: • Частое мытьё рук • Регулярное проветривание • Категорически запрещается курение и приём пищи в помещении лаборатории • Использование защитной одежды и оборудования
 Уничтожение материала: • Сжигание • Кипячение • Автоклавирование
Уничтожение материала: • Сжигание • Кипячение • Автоклавирование
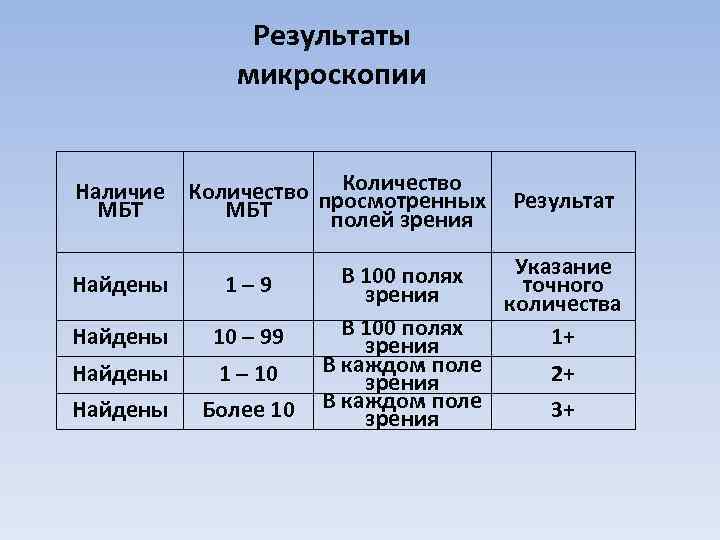
 Результаты микроскопии Количество Наличие Количество просмотренных МБТ Результат полей зрения В 100 полях Указание Найдены 1– 9 зрения точного количества Найдены 10 – 99 В 100 полях 1+ зрения Найдены 1 – 10 В каждом поле 2+ зрения Найдены Более 10 В каждом поле 3+ зрения
Результаты микроскопии Количество Наличие Количество просмотренных МБТ Результат полей зрения В 100 полях Указание Найдены 1– 9 зрения точного количества Найдены 10 – 99 В 100 полях 1+ зрения Найдены 1 – 10 В каждом поле 2+ зрения Найдены Более 10 В каждом поле 3+ зрения
 Некоторые причины получения ложноположительных результатов: • Ошибки при сборе, обработке и регистрации материала • Повторное использование контейнеров или предметных стёкол с положительными результатами микроскопии • Непрофильтрованный фуксин • Контаминированное иммерсионное масло • Недостаточное обесцвечивание
Некоторые причины получения ложноположительных результатов: • Ошибки при сборе, обработке и регистрации материала • Повторное использование контейнеров или предметных стёкол с положительными результатами микроскопии • Непрофильтрованный фуксин • Контаминированное иммерсионное масло • Недостаточное обесцвечивание
 Некоторые причины получения ложноотрицательных результатов: • Ошибки при сборе, обработке и регистрации материала • Некачественная мокрота • Слишком сильное обесцвечивание • Исследование менее 100 полей зрения поверхности мазка
Некоторые причины получения ложноотрицательных результатов: • Ошибки при сборе, обработке и регистрации материала • Некачественная мокрота • Слишком сильное обесцвечивание • Исследование менее 100 полей зрения поверхности мазка
 МИКРОБИОЛОГИЧЕСКИЕ МЕТОДЫ ДИАГНОСТИКИ ТУБЕРКУЛЕЗА ДИАГНОСТИЧЕСКИЕ МЕТОД ИССЛЕДОВАНИЯ ВОЗМОЖНОСТИ МИКРОСКОПИЯ МАЗКА, ОКРАШЕННОГО 100 тыс. микробных ПО ЦИЛЮ-НИЛЬСЕНУ клеток в 1 мл материала БАКТЕРИОСКОПИЯ МАЗКА С 1 тыс. – 10 тыс. микробных ИСПОЛЬЗОВАНИЕМ МЕТОДОВ клеток в ОБОГАЩЕНИЯ (ФЛОТАЦИЯ, ОСАДОК) 1 мл материала 500– 1000 микробных ЛЮМИНЕСЦЕНТНАЯ МИКРОСКОПИЯ клеток в 1 мл материала КУЛЬТУРАЛЬНЫЙ МЕТОД (ПОСЕВ НА 20– 100 микробных клеток ПЛОТНЫЕ ПИТАТЕЛЬНЫЕ СРЕДЫ) в 1 мл материала
МИКРОБИОЛОГИЧЕСКИЕ МЕТОДЫ ДИАГНОСТИКИ ТУБЕРКУЛЕЗА ДИАГНОСТИЧЕСКИЕ МЕТОД ИССЛЕДОВАНИЯ ВОЗМОЖНОСТИ МИКРОСКОПИЯ МАЗКА, ОКРАШЕННОГО 100 тыс. микробных ПО ЦИЛЮ-НИЛЬСЕНУ клеток в 1 мл материала БАКТЕРИОСКОПИЯ МАЗКА С 1 тыс. – 10 тыс. микробных ИСПОЛЬЗОВАНИЕМ МЕТОДОВ клеток в ОБОГАЩЕНИЯ (ФЛОТАЦИЯ, ОСАДОК) 1 мл материала 500– 1000 микробных ЛЮМИНЕСЦЕНТНАЯ МИКРОСКОПИЯ клеток в 1 мл материала КУЛЬТУРАЛЬНЫЙ МЕТОД (ПОСЕВ НА 20– 100 микробных клеток ПЛОТНЫЕ ПИТАТЕЛЬНЫЕ СРЕДЫ) в 1 мл материала
 STAKHANOV© 2010
STAKHANOV© 2010
 Инструментальные методы исследования: n Бронхоскопическое обследование (биопсия прямая, катетер-биопсия, браш- биопсия, трансбронхиальная пункция ВГЛУ, биопсия легкого) n Медиастиноскопия с биопсией лимфатических узлов средостения n Медиастиноплевроскопия n Торакоскопия n Парастернальная медиастинотомия n Открытая биопсия легкого n Трансторакальная биопсия n Плевральная пункция STAKHANOV© 2010
Инструментальные методы исследования: n Бронхоскопическое обследование (биопсия прямая, катетер-биопсия, браш- биопсия, трансбронхиальная пункция ВГЛУ, биопсия легкого) n Медиастиноскопия с биопсией лимфатических узлов средостения n Медиастиноплевроскопия n Торакоскопия n Парастернальная медиастинотомия n Открытая биопсия легкого n Трансторакальная биопсия n Плевральная пункция STAKHANOV© 2010
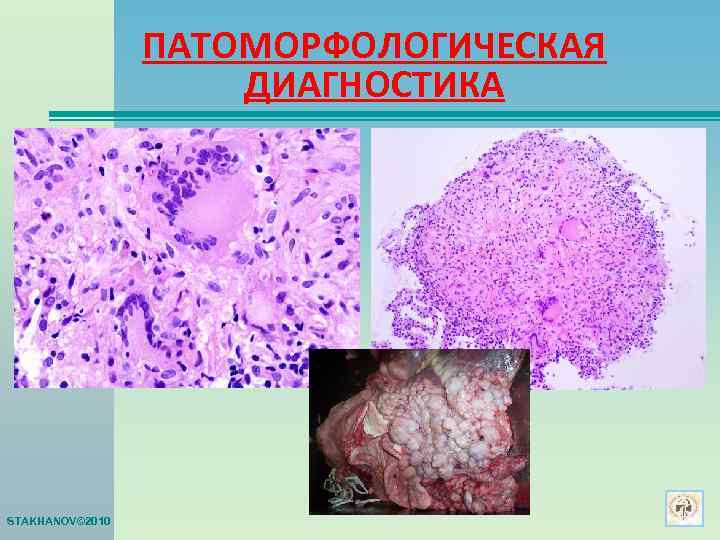
 ПАТОМОРФОЛОГИЧЕСКАЯ ДИАГНОСТИКА STAKHANOV© 2010
ПАТОМОРФОЛОГИЧЕСКАЯ ДИАГНОСТИКА STAKHANOV© 2010
 ИММУНОЛОГИЧЕСКИЕ И МОЛЕКУЛЯРНО- БИОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ n Определение антигенов МБТ и антител к возбудителю туберкулеза (метод ИФА) n Генетические (метод ПЦР, фингерпринтинг и др. ) STAKHANOV© 2010
ИММУНОЛОГИЧЕСКИЕ И МОЛЕКУЛЯРНО- БИОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ n Определение антигенов МБТ и антител к возбудителю туберкулеза (метод ИФА) n Генетические (метод ПЦР, фингерпринтинг и др. ) STAKHANOV© 2010
 ЧУВСТВИТЕЛЬНОСТЬ МЕТОДА ИФА ПО ОПРЕДЕЛЕНИЮ ПТАТ ЗАВИСИТ ОТ КЛИНИЧЕСКОЙ ФОРМЫ ТУБЕРКУЛЕЗА, ФАЗЫ СПЕЦИФИЧЕСКОГО ПРОЦЕССА У БОЛЬНЫХ С ОГРАНИЧЕННЫМИ ТУБЕРКУЛЕЗНЫМИ ПРОЦЕССАМИ В ЛЕГКИХ ИСПОЛЬЗОВАНИЕ ИММУНОЛОГИЧЕСКИХ ПОКАЗАТЕЛЕЙ ЗАТРУДНЕНО В СВЯЗИ С НИЗКОЙ ВЫРАБОТКОЙ ПРОТИВОТУБЕРКУЛЕЗНЫХ АНТИТЕЛ У ДЕТЕЙ ИНФОРМАТИВНОСТЬ СЕРОДИАГНОСТИКИ НИЖЕ, ЧЕМ У ВЗРОСЛЫХ, Т. К. ВОЗНИКАЮТ СЛОЖНОСТИ В ИНТЕРПРЕТАЦИИ ПОЛОЖИТЕЛЬНЫХ РЕЗУЛЬТАТОВ ИФА У ЗДОРОВЫХ ИНФИЦИРОВАННЫХ МБТ И БОЛЬНЫХ «МАЛЫМИ» ФОРМАМИ ТУБЕРКУЛЕЗА
ЧУВСТВИТЕЛЬНОСТЬ МЕТОДА ИФА ПО ОПРЕДЕЛЕНИЮ ПТАТ ЗАВИСИТ ОТ КЛИНИЧЕСКОЙ ФОРМЫ ТУБЕРКУЛЕЗА, ФАЗЫ СПЕЦИФИЧЕСКОГО ПРОЦЕССА У БОЛЬНЫХ С ОГРАНИЧЕННЫМИ ТУБЕРКУЛЕЗНЫМИ ПРОЦЕССАМИ В ЛЕГКИХ ИСПОЛЬЗОВАНИЕ ИММУНОЛОГИЧЕСКИХ ПОКАЗАТЕЛЕЙ ЗАТРУДНЕНО В СВЯЗИ С НИЗКОЙ ВЫРАБОТКОЙ ПРОТИВОТУБЕРКУЛЕЗНЫХ АНТИТЕЛ У ДЕТЕЙ ИНФОРМАТИВНОСТЬ СЕРОДИАГНОСТИКИ НИЖЕ, ЧЕМ У ВЗРОСЛЫХ, Т. К. ВОЗНИКАЮТ СЛОЖНОСТИ В ИНТЕРПРЕТАЦИИ ПОЛОЖИТЕЛЬНЫХ РЕЗУЛЬТАТОВ ИФА У ЗДОРОВЫХ ИНФИЦИРОВАННЫХ МБТ И БОЛЬНЫХ «МАЛЫМИ» ФОРМАМИ ТУБЕРКУЛЕЗА
 МЕТОД ПЦР ПОЗВОЛЯЕТ ОБНАРУЖИТЬ И ИДЕНТИФИЦИРОВАТЬ МБТ В РАЗЛИЧНОМ ДИАГНОСТИЧЕСКОМ МАТЕРИАЛЕ ЗА 5 -6 ЧАСОВ РАЗЛИЧНЫЕ ТЕСТ-СИСТЕМЫ ДЛЯ ПЦР-ДИАГНОСТИКИ ТУБЕРКУЛЕЗА ПОЗВОЛЯЮТ ОБНАРУЖИТЬ ВОЗБУДИТЕЛЬ У БОЛЬНЫХ СО СКУДНЫМ БАКТЕРИОВЫДЕЛЕНИЕМ ИЛИ В СЛУЧАЯХ, КОГДА ВОЗБУДИТЕЛЬ НАХОДИТСЯ В ЛАТЕНТНОЙ ФАЗЕ ИЛИ В ЗАМОРОЖЕННЫХ ОБРАЗЦАХ
МЕТОД ПЦР ПОЗВОЛЯЕТ ОБНАРУЖИТЬ И ИДЕНТИФИЦИРОВАТЬ МБТ В РАЗЛИЧНОМ ДИАГНОСТИЧЕСКОМ МАТЕРИАЛЕ ЗА 5 -6 ЧАСОВ РАЗЛИЧНЫЕ ТЕСТ-СИСТЕМЫ ДЛЯ ПЦР-ДИАГНОСТИКИ ТУБЕРКУЛЕЗА ПОЗВОЛЯЮТ ОБНАРУЖИТЬ ВОЗБУДИТЕЛЬ У БОЛЬНЫХ СО СКУДНЫМ БАКТЕРИОВЫДЕЛЕНИЕМ ИЛИ В СЛУЧАЯХ, КОГДА ВОЗБУДИТЕЛЬ НАХОДИТСЯ В ЛАТЕНТНОЙ ФАЗЕ ИЛИ В ЗАМОРОЖЕННЫХ ОБРАЗЦАХ
 РЕЗУЛЬТАТЫ ПЦР-ДИАГНОСТИКИ ЗАВИСЯТ ОТ: § ЧУВСТВИТЕЛЬНОСТИ И СПЕЦИФИЧНОСТИ, ИСПОЛЬЗУЕМОЙ ТЕСТ-СИСТЕМЫ § МЕТОДИКИ ОБРАБОТКИ КЛИНИЧЕСКИХ ОБРАЗЦОВ § КЛИНИЧЕСКОЙ ФОРМЫ И ФАЗЫ ТУБЕРКУЛЕЗНОГО ПРОЦЕССА
РЕЗУЛЬТАТЫ ПЦР-ДИАГНОСТИКИ ЗАВИСЯТ ОТ: § ЧУВСТВИТЕЛЬНОСТИ И СПЕЦИФИЧНОСТИ, ИСПОЛЬЗУЕМОЙ ТЕСТ-СИСТЕМЫ § МЕТОДИКИ ОБРАБОТКИ КЛИНИЧЕСКИХ ОБРАЗЦОВ § КЛИНИЧЕСКОЙ ФОРМЫ И ФАЗЫ ТУБЕРКУЛЕЗНОГО ПРОЦЕССА
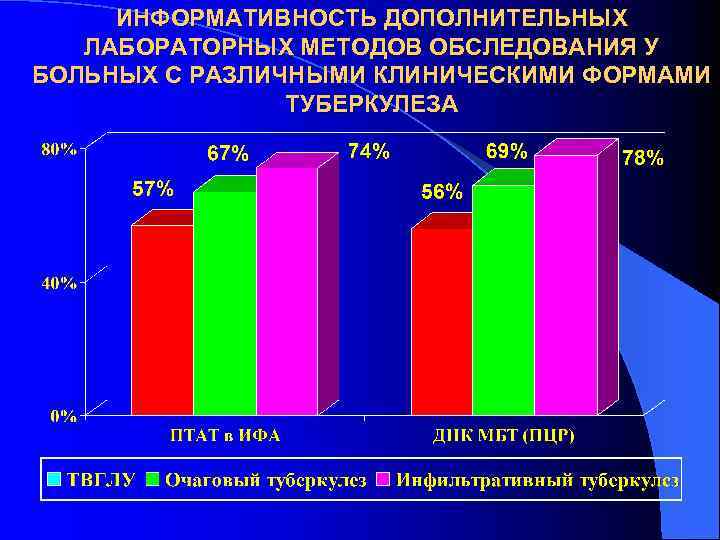
 ИНФОРМАТИВНОСТЬ ДОПОЛНИТЕЛЬНЫХ ЛАБОРАТОРНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ У БОЛЬНЫХ С РАЗЛИЧНЫМИ КЛИНИЧЕСКИМИ ФОРМАМИ ТУБЕРКУЛЕЗА
ИНФОРМАТИВНОСТЬ ДОПОЛНИТЕЛЬНЫХ ЛАБОРАТОРНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ У БОЛЬНЫХ С РАЗЛИЧНЫМИ КЛИНИЧЕСКИМИ ФОРМАМИ ТУБЕРКУЛЕЗА
 ПОКАЗАТЕЛИ ЧУВСТВИТЕЛЬНОСТИ И СПЕЦИФИЧНОСТИ ДОПОЛНИТЕЛЬНЫХ ЛАБОРАТОРНЫХ МЕТОДОВ ДИАГНОСТИКИ ТУБЕРКУЛЕЗА У ДЕТЕЙ И ПОДРОСТКОВ ЧУВСТВИТЕЛЬНОСТЬ 63% ИФА ПЦР 46% СПЕЦИФИЧНОСТЬ 55%
ПОКАЗАТЕЛИ ЧУВСТВИТЕЛЬНОСТИ И СПЕЦИФИЧНОСТИ ДОПОЛНИТЕЛЬНЫХ ЛАБОРАТОРНЫХ МЕТОДОВ ДИАГНОСТИКИ ТУБЕРКУЛЕЗА У ДЕТЕЙ И ПОДРОСТКОВ ЧУВСТВИТЕЛЬНОСТЬ 63% ИФА ПЦР 46% СПЕЦИФИЧНОСТЬ 55%
 ТЕСТ-ТЕРАПИЯ АНТИБИОТИКАМИ ШИРОКОГО СПЕКТРА ДЕЙСТВИЯ l ОСНОВНЫЕ ПОЛОЖЕНИЯ: Ø Целесообразно использовать только при инфильтративных процессах и плевритах Ø Назначаются оптимальные дозы препаратов для эмпирической стартовой терапии Ø Оценка эффективности терапии должна проводиться на 2 -3 сутки ее применения Ø Не должны использоваться препараты широкого спектра действия, обладающие противотуберкулезным эффектом
ТЕСТ-ТЕРАПИЯ АНТИБИОТИКАМИ ШИРОКОГО СПЕКТРА ДЕЙСТВИЯ l ОСНОВНЫЕ ПОЛОЖЕНИЯ: Ø Целесообразно использовать только при инфильтративных процессах и плевритах Ø Назначаются оптимальные дозы препаратов для эмпирической стартовой терапии Ø Оценка эффективности терапии должна проводиться на 2 -3 сутки ее применения Ø Не должны использоваться препараты широкого спектра действия, обладающие противотуберкулезным эффектом
 ДИАГНОСТИЧЕСКИЕ СОСТАВЛЯЮЩИЕ ТУБЕРКУЛЕЗА ПОЗВОЛЯЮЩИЕ ЗАПОДОЗРИТЬ ТУБЕРКУЛЕЗ 1. НАЛИЧИЕ КОСВЕННЫХ ДИАГНОСТИЧЕСКИХ КРИТЕРИЕВ • КОНТАКТ С БОЛЬНЫМ ТУБЕРКУЛЕЗОМ • ИЗМЕНЕНИЯ ХАРАКТЕРА ТУБЕРКУЛИНОВОЙ ЧУВСТВИТЕЛЬНОСТИ 2. НАЛИЧИЕ КЛИНИЧЕСКИХ ПРИЗНАКОВ ТУБЕРКУЛЕЗА • СИНДРОМ ОБЩИХ НАРУШЕНИЙ • ЛЕГОЧНЫЕ СИМПТОМЫ 3. НАЛИЧИЕ РЕНТГЕНОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ, ХАРАКТЕРНЫХ ДЛЯ ТУБЕРКУЛЕЗА • ОЧАГОВО-ИНФИЛЬТРАТИВНЫЕ ИЗМЕНЕНИЯ В ЛЕГКИХ • ИЗМЕНЕНИЯ В ОБЛАСТИ СРЕДОСТЕНИЯ И КОРНЕЙ ЛЕГКИХ • КАЛЬЦИНАТЫ ВО ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛАХ И/ИЛИ ЛЕГКИХ • ДИССЕМИНАЦИИ В ЛЕГКИХ 1. • ОКРУГЛЫЕ ОБРАЗОВАНИЯ В ЛЕГКИХ 2. • ПОЛОСТНЫЕ ОБРАЗОВАНИЯ В ЛЕГКИХ 3. • ПОРАЖЕНИЕ СЕРОЗНЫХ ОБОЛОЧЕК (ПЛЕВРЫ, ПЕРИКАРДА)
ДИАГНОСТИЧЕСКИЕ СОСТАВЛЯЮЩИЕ ТУБЕРКУЛЕЗА ПОЗВОЛЯЮЩИЕ ЗАПОДОЗРИТЬ ТУБЕРКУЛЕЗ 1. НАЛИЧИЕ КОСВЕННЫХ ДИАГНОСТИЧЕСКИХ КРИТЕРИЕВ • КОНТАКТ С БОЛЬНЫМ ТУБЕРКУЛЕЗОМ • ИЗМЕНЕНИЯ ХАРАКТЕРА ТУБЕРКУЛИНОВОЙ ЧУВСТВИТЕЛЬНОСТИ 2. НАЛИЧИЕ КЛИНИЧЕСКИХ ПРИЗНАКОВ ТУБЕРКУЛЕЗА • СИНДРОМ ОБЩИХ НАРУШЕНИЙ • ЛЕГОЧНЫЕ СИМПТОМЫ 3. НАЛИЧИЕ РЕНТГЕНОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ, ХАРАКТЕРНЫХ ДЛЯ ТУБЕРКУЛЕЗА • ОЧАГОВО-ИНФИЛЬТРАТИВНЫЕ ИЗМЕНЕНИЯ В ЛЕГКИХ • ИЗМЕНЕНИЯ В ОБЛАСТИ СРЕДОСТЕНИЯ И КОРНЕЙ ЛЕГКИХ • КАЛЬЦИНАТЫ ВО ВНУТРИГРУДНЫХ ЛИМФАТИЧЕСКИХ УЗЛАХ И/ИЛИ ЛЕГКИХ • ДИССЕМИНАЦИИ В ЛЕГКИХ 1. • ОКРУГЛЫЕ ОБРАЗОВАНИЯ В ЛЕГКИХ 2. • ПОЛОСТНЫЕ ОБРАЗОВАНИЯ В ЛЕГКИХ 3. • ПОРАЖЕНИЕ СЕРОЗНЫХ ОБОЛОЧЕК (ПЛЕВРЫ, ПЕРИКАРДА)
 ПОЗВОЛЯЮЩИЕ ДИАГНОСТИРОВАТЬ ТУБЕРКУЛЕЗ 1. СОВОКУПНОСТЬ АНАМНЕСТИЧЕСКИХ, КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКИХ И КОСВЕННЫХ ДИАГНОСТИЧЕСКИХ ПРИЗНАКОВ 2. РЕЗУЛЬТАТЫ ДОПОЛНИТЕЛЬНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ 3. РЕЗУЛЬТАТЫ ИММУНОЛОГИЧЕСКИХ И МОЛЕКУЛЯРНО-ГЕНЕТИЧЕСКИХ МЕТОДОВ ОБСЛЕДОВАНИЯ (ОПРЕДЕЛЕНИЕ В ДИАГНОСТИЧЕСКОМ МАТЕРИАЛЕ ПТАТ МЕТОДОМ ИФА И ДНК МБТ МЕТОДОМ ПЦР) ПОЗВОЛЯЮЩИЕ ВЕРИФИЦИРОВАТЬ ДИАГНОЗ ТУБЕРКУЛЕЗА 1. ОБНАРУЖЕНИЕ МБТ В ДИАГНОСТИЧЕСКОМ МАТЕРИАЛЕ 2. ХАРАКТЕРНАЯ ЦИТО-ГИСТОЛОГИЧЕСКАЯ КАРТИНА ТУБЕРКУЛЕЗНОГО ВОСПАЛЕНИЯ 3. ПОЛОЖИТЕЛЬНЫЕ РЕЗУЛЬТАТЫ ПРОБНОЙ ПРОТИВОТУБЕРКУЛЕЗНОЙ ТЕРАПИИ
ПОЗВОЛЯЮЩИЕ ДИАГНОСТИРОВАТЬ ТУБЕРКУЛЕЗ 1. СОВОКУПНОСТЬ АНАМНЕСТИЧЕСКИХ, КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКИХ И КОСВЕННЫХ ДИАГНОСТИЧЕСКИХ ПРИЗНАКОВ 2. РЕЗУЛЬТАТЫ ДОПОЛНИТЕЛЬНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ 3. РЕЗУЛЬТАТЫ ИММУНОЛОГИЧЕСКИХ И МОЛЕКУЛЯРНО-ГЕНЕТИЧЕСКИХ МЕТОДОВ ОБСЛЕДОВАНИЯ (ОПРЕДЕЛЕНИЕ В ДИАГНОСТИЧЕСКОМ МАТЕРИАЛЕ ПТАТ МЕТОДОМ ИФА И ДНК МБТ МЕТОДОМ ПЦР) ПОЗВОЛЯЮЩИЕ ВЕРИФИЦИРОВАТЬ ДИАГНОЗ ТУБЕРКУЛЕЗА 1. ОБНАРУЖЕНИЕ МБТ В ДИАГНОСТИЧЕСКОМ МАТЕРИАЛЕ 2. ХАРАКТЕРНАЯ ЦИТО-ГИСТОЛОГИЧЕСКАЯ КАРТИНА ТУБЕРКУЛЕЗНОГО ВОСПАЛЕНИЯ 3. ПОЛОЖИТЕЛЬНЫЕ РЕЗУЛЬТАТЫ ПРОБНОЙ ПРОТИВОТУБЕРКУЛЕЗНОЙ ТЕРАПИИ
 ПРОФИЛАКТИКА ТУБЕРКУЛЕЗА n Вакцинация новорожденных n Ревакцинация детей и подростков n Изоляция здоровых новорожденных детей от больных туберкулезом родителей и родственников n Выведение больных-бактериовыделителей из многонаселенных квартир и общежитий n Обработка-дезинфекция «очагов» туберкулезной инфекции n Диспансерное наблюдение лиц, находящихся в контакте с больными туберкулезом n Санитарно-просветительская работа STAKHANOV© 2010
ПРОФИЛАКТИКА ТУБЕРКУЛЕЗА n Вакцинация новорожденных n Ревакцинация детей и подростков n Изоляция здоровых новорожденных детей от больных туберкулезом родителей и родственников n Выведение больных-бактериовыделителей из многонаселенных квартир и общежитий n Обработка-дезинфекция «очагов» туберкулезной инфекции n Диспансерное наблюдение лиц, находящихся в контакте с больными туберкулезом n Санитарно-просветительская работа STAKHANOV© 2010
 Профилактика туберкулеза включает: • Социальную профилактику • Санитарную профилактику • Специфическую профилактику • Химиопрофилактику Социальная профилактика: оздоровление условий внешней среды, повышение материального благосостояния населения, улучшение питания и жилищно-бытовых условий, борьба с алкоголизмом, наркоманией и табакокурением. Санитарная профилактика: предупреждение заражения здоровых людей, ограничение и безопасность контакта с больными туберкулезом в активной форме (особенно с бактериовыделителем). Специфическая профилактика: вакцинация и ревакцинация вакциной БЦЖ. Химиопрофилактика: применение противотуберкулезных препаратов с целью предупреждения туберкулеза у лиц, подвергающихся наибольшей опасности заражения и заболевания туберкулезом. Первичная химиопрофилактика проводится детям, подросткам и взрослым, не инфицированным МБТ, с отрицательной реакцией на туберкулин. Вторичная химиопрофилактика проводится инфицированным лицам (т. е. положительно реагирующим на туберкулин), у которых отсутствуют клинико-рентгенологические проявления туберкулеза.
Профилактика туберкулеза включает: • Социальную профилактику • Санитарную профилактику • Специфическую профилактику • Химиопрофилактику Социальная профилактика: оздоровление условий внешней среды, повышение материального благосостояния населения, улучшение питания и жилищно-бытовых условий, борьба с алкоголизмом, наркоманией и табакокурением. Санитарная профилактика: предупреждение заражения здоровых людей, ограничение и безопасность контакта с больными туберкулезом в активной форме (особенно с бактериовыделителем). Специфическая профилактика: вакцинация и ревакцинация вакциной БЦЖ. Химиопрофилактика: применение противотуберкулезных препаратов с целью предупреждения туберкулеза у лиц, подвергающихся наибольшей опасности заражения и заболевания туберкулезом. Первичная химиопрофилактика проводится детям, подросткам и взрослым, не инфицированным МБТ, с отрицательной реакцией на туберкулин. Вторичная химиопрофилактика проводится инфицированным лицам (т. е. положительно реагирующим на туберкулин), у которых отсутствуют клинико-рентгенологические проявления туберкулеза.

