Осложнения операций на желчных путях.ppt
- Количество слайдов: 39
 Ранние послеоперационные осложнения операций на желчных путях "Ни в одной области не приходится хирургу бывать иногда в таком затруднительном положении, как при операциях на желчных путях, и нигде нельзя повредить так больному малейшей ошибкой, допущенной при операции" С. П. Фёдоров
Ранние послеоперационные осложнения операций на желчных путях "Ни в одной области не приходится хирургу бывать иногда в таком затруднительном положении, как при операциях на желчных путях, и нигде нельзя повредить так больному малейшей ошибкой, допущенной при операции" С. П. Фёдоров
 «Начинающие хирурги, ассистируя при «легко» проходящей холецистэктомии, могут сделать ошибочный вывод, что это легкая и изящная операция, которая может быть выполнена в течение получаса и заключается, можно сказать, только в перевязке пузырного протока и пузырной артерии. Эти хирурги не знают многочисленных вариантов желчных путей и остальных образований 12 -перстной связки, а потому смело оперируют…» И. Литтман
«Начинающие хирурги, ассистируя при «легко» проходящей холецистэктомии, могут сделать ошибочный вывод, что это легкая и изящная операция, которая может быть выполнена в течение получаса и заключается, можно сказать, только в перевязке пузырного протока и пузырной артерии. Эти хирурги не знают многочисленных вариантов желчных путей и остальных образований 12 -перстной связки, а потому смело оперируют…» И. Литтман
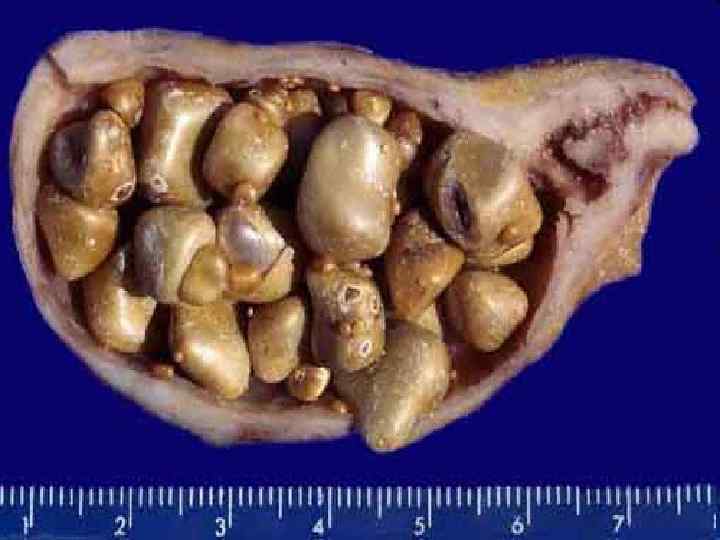
 Актуальность • Примерно четверть населения старше 60 лет и треть населения старше 70 лет имеет желчные камни. • Число больных ЖКБ за каждые 10 лет увеличивается в 2 раза [Дадвани С. А. , Ветшев П. С. , Шулутко А. М. , 2000]. • В нашей стране заболеваемость составляет 5 -6 человек на 1000, в год производится около 300 тыс. операций, холецистэктомия является вторым по частоте (после аппендэктомии) вмешательством [Майстренко Н. А. , Нечай А. И. , 1999; Ильченко А. А. , 2004; Луцевич О. Э. и др. , 2007]. • Осложнения раннего послеоперационного периода составляют, по данным разных авторов, 8 -30%, летальность в среднем 1, 5 -3%, при некоторых осложнённых формах 8 -12% [Пешков А. В. , 1999; Луцевич О. Э. и др. 2007]
Актуальность • Примерно четверть населения старше 60 лет и треть населения старше 70 лет имеет желчные камни. • Число больных ЖКБ за каждые 10 лет увеличивается в 2 раза [Дадвани С. А. , Ветшев П. С. , Шулутко А. М. , 2000]. • В нашей стране заболеваемость составляет 5 -6 человек на 1000, в год производится около 300 тыс. операций, холецистэктомия является вторым по частоте (после аппендэктомии) вмешательством [Майстренко Н. А. , Нечай А. И. , 1999; Ильченко А. А. , 2004; Луцевич О. Э. и др. , 2007]. • Осложнения раннего послеоперационного периода составляют, по данным разных авторов, 8 -30%, летальность в среднем 1, 5 -3%, при некоторых осложнённых формах 8 -12% [Пешков А. В. , 1999; Луцевич О. Э. и др. 2007]
 .
.
 История • Первые попытки хирургического лечения желчнокаменной болезни (ЖКБ) были предприняты во второй половине ХIX столетия. • В 1867 г. Бобс в Индианаполисе с лечебной целью сформировал холецистостому. • 15 июня 1882 г. немецкий хирург Лангенбух произвел первую в мире операцию по удалению желчного пузыря • Первым подобное вмешательство в России выполнил Ю. Ф. Кассинский в 1889 г. • И хотя число хирургов, оперирующих больных ЖКБ, быстро росло и среди них были такие известные имена, как Мейо, Мак Берни, Аббе, Керте, лидерство в этой области заслуженно перешло к немецкому хирургу Керу.
История • Первые попытки хирургического лечения желчнокаменной болезни (ЖКБ) были предприняты во второй половине ХIX столетия. • В 1867 г. Бобс в Индианаполисе с лечебной целью сформировал холецистостому. • 15 июня 1882 г. немецкий хирург Лангенбух произвел первую в мире операцию по удалению желчного пузыря • Первым подобное вмешательство в России выполнил Ю. Ф. Кассинский в 1889 г. • И хотя число хирургов, оперирующих больных ЖКБ, быстро росло и среди них были такие известные имена, как Мейо, Мак Берни, Аббе, Керте, лидерство в этой области заслуженно перешло к немецкому хирургу Керу.
 Классическая холецистэктомия • • послеоперационные осложнения (1, 5 -35%) летальность (1, 1 -5, 4%) (Дадаев P. M. , 2000; Bergman J. J. et al. , 1996). Наиболее часто встречающимися осложнениями раннего послеоперационного периода являются длительное желчеистечение и механическая желтуха - 5 -15% случаев • После открытой холецистэктомии (ОХЭ) они наблюдаются в 5 -15% случаев, после холецистэктомии из мини-доступа (ХЭМД) - в 3, 6%, а после лапароскопической холецистэктомии (ЛХЭ) - в 2 -5% наблюдений (Русанов В. П. , 2003; Шестаков А. Д. с соавт. , 2005; Lau J. Y. et al. , 2006).
Классическая холецистэктомия • • послеоперационные осложнения (1, 5 -35%) летальность (1, 1 -5, 4%) (Дадаев P. M. , 2000; Bergman J. J. et al. , 1996). Наиболее часто встречающимися осложнениями раннего послеоперационного периода являются длительное желчеистечение и механическая желтуха - 5 -15% случаев • После открытой холецистэктомии (ОХЭ) они наблюдаются в 5 -15% случаев, после холецистэктомии из мини-доступа (ХЭМД) - в 3, 6%, а после лапароскопической холецистэктомии (ЛХЭ) - в 2 -5% наблюдений (Русанов В. П. , 2003; Шестаков А. Д. с соавт. , 2005; Lau J. Y. et al. , 2006).
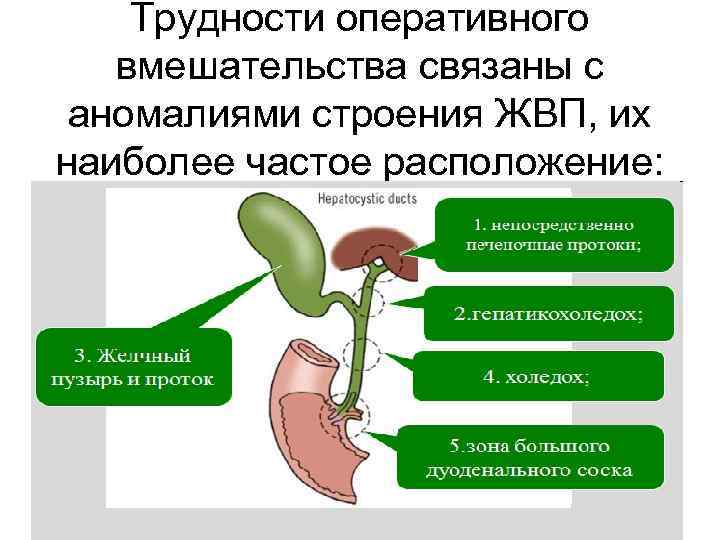 Трудности оперативного вмешательства связаны с аномалиями строения ЖВП, их наиболее частое расположение:
Трудности оперативного вмешательства связаны с аномалиями строения ЖВП, их наиболее частое расположение:
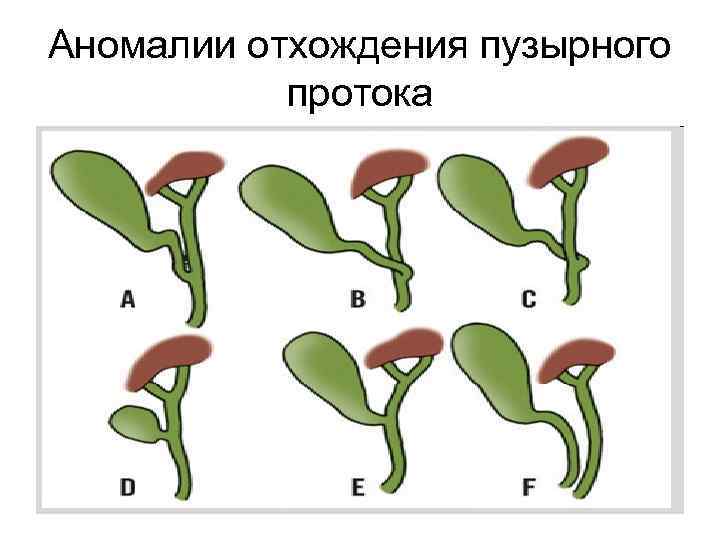 Аномалии отхождения пузырного протока
Аномалии отхождения пузырного протока
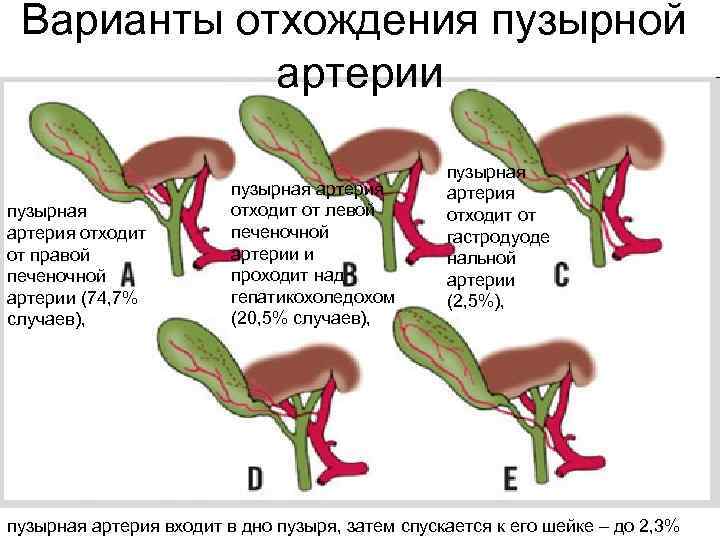 Варианты отхождения пузырной артерии пузырная артерия отходит от правой печеночной артерии (74, 7% случаев), пузырная артерия отходит от левой печеночной артерии и проходит над гепатикохоледохом (20, 5% случаев), пузырная артерия отходит от гастродуоде нальной артерии (2, 5%), пузырная артерия входит в дно пузыря, затем спускается к его шейке – до 2, 3%
Варианты отхождения пузырной артерии пузырная артерия отходит от правой печеночной артерии (74, 7% случаев), пузырная артерия отходит от левой печеночной артерии и проходит над гепатикохоледохом (20, 5% случаев), пузырная артерия отходит от гастродуоде нальной артерии (2, 5%), пузырная артерия входит в дно пузыря, затем спускается к его шейке – до 2, 3%
 способы лечения ЖКБ • 1) “открытые” операции на внепеченочных желчных протоках; • 2) двухэтапный метод, включающий эндоскопическую папиллосфинктеротомию (ЭПСТ) до или после лапароскопической холецистэктомии (ЛХЭ); • 3) одномоментный метод в объеме ЛХЭ
способы лечения ЖКБ • 1) “открытые” операции на внепеченочных желчных протоках; • 2) двухэтапный метод, включающий эндоскопическую папиллосфинктеротомию (ЭПСТ) до или после лапароскопической холецистэктомии (ЛХЭ); • 3) одномоментный метод в объеме ЛХЭ
 Кровотечение из пузырной артерии. Причины: • случайное повреждение при мобилизации шейки желчного пузыря, • прорезывание лигатурой инфильтрированной стенки сосуда, • соскальзывание лигатуры с центральной короткой культи артерии. Артерию опасно пересекать между зажимами из-за отрыва или соскальзывания лигатуры. Пересеченная пузырная артерия сокращается, исчезает и уходит в печеночно-дуоденальную связку под общий печеночный проток. При продолжающимся кровотечении опасно вслепую накладывать зажим, так как можно легко пережать и прошить печеночную артерию или общий печеночный проток
Кровотечение из пузырной артерии. Причины: • случайное повреждение при мобилизации шейки желчного пузыря, • прорезывание лигатурой инфильтрированной стенки сосуда, • соскальзывание лигатуры с центральной короткой культи артерии. Артерию опасно пересекать между зажимами из-за отрыва или соскальзывания лигатуры. Пересеченная пузырная артерия сокращается, исчезает и уходит в печеночно-дуоденальную связку под общий печеночный проток. При продолжающимся кровотечении опасно вслепую накладывать зажим, так как можно легко пережать и прошить печеночную артерию или общий печеночный проток
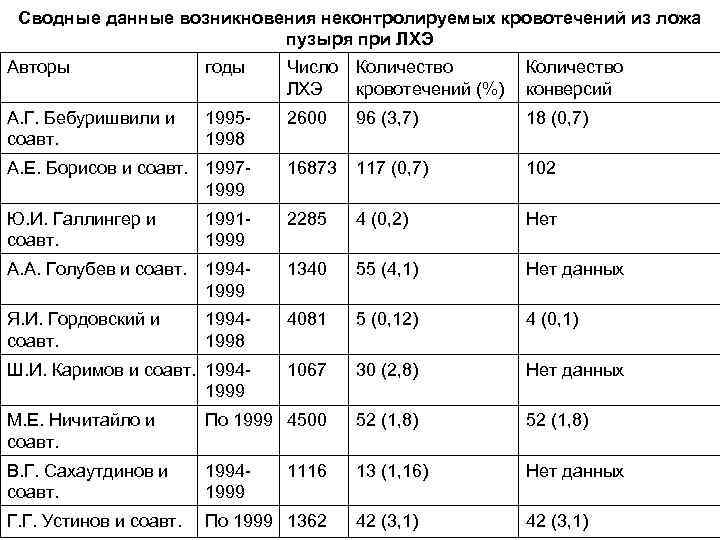 Сводные данные возникновения неконтролируемых кровотечений из ложа пузыря при ЛХЭ Авторы годы Число Количество ЛХЭ кровотечений (%) Количество конверсий А. Г. Бебуришвили и соавт. 19951998 2600 96 (3, 7) 18 (0, 7) А. Е. Борисов и соавт. 19971999 16873 117 (0, 7) 102 Ю. И. Галлингер и соавт. 19911999 2285 4 (0, 2) Нет А. А. Голубев и соавт. 19941999 1340 55 (4, 1) Нет данных Я. И. Гордовский и соавт. 19941998 4081 5 (0, 12) 4 (0, 1) Ш. И. Каримов и соавт. 19941999 1067 30 (2, 8) Нет данных М. Е. Ничитайло и соавт. По 1999 4500 52 (1, 8) В. Г. Сахаутдинов и соавт. 19941999 13 (1, 16) Нет данных Г. Г. Устинов и соавт. По 1999 1362 42 (3, 1) 1116
Сводные данные возникновения неконтролируемых кровотечений из ложа пузыря при ЛХЭ Авторы годы Число Количество ЛХЭ кровотечений (%) Количество конверсий А. Г. Бебуришвили и соавт. 19951998 2600 96 (3, 7) 18 (0, 7) А. Е. Борисов и соавт. 19971999 16873 117 (0, 7) 102 Ю. И. Галлингер и соавт. 19911999 2285 4 (0, 2) Нет А. А. Голубев и соавт. 19941999 1340 55 (4, 1) Нет данных Я. И. Гордовский и соавт. 19941998 4081 5 (0, 12) 4 (0, 1) Ш. И. Каримов и соавт. 19941999 1067 30 (2, 8) Нет данных М. Е. Ничитайло и соавт. По 1999 4500 52 (1, 8) В. Г. Сахаутдинов и соавт. 19941999 13 (1, 16) Нет данных Г. Г. Устинов и соавт. По 1999 1362 42 (3, 1) 1116
 Перевязка правой ветви собственной печеночной вместо пузырной артерии • может привести к некрозу правой доли печени. • Причины: – при расположении ее у шейки желчного пузыря из-за инфильтрата в воротах печени, – большой длине и извилистости склерозированного сосуда у лиц старческого возраста. • При пересечении правой печеночной артерии необходимо атравматической иглой наложить сосудистый шов конец после сдавления пальцами печеночно-дуоденальной связки.
Перевязка правой ветви собственной печеночной вместо пузырной артерии • может привести к некрозу правой доли печени. • Причины: – при расположении ее у шейки желчного пузыря из-за инфильтрата в воротах печени, – большой длине и извилистости склерозированного сосуда у лиц старческого возраста. • При пересечении правой печеночной артерии необходимо атравматической иглой наложить сосудистый шов конец после сдавления пальцами печеночно-дуоденальной связки.
 Повреждение печени • при грубом выделении желчного пузыря из ложа • в результате сильного нажима печеночным зеркалом на измененную ткань печени у лиц старческого возраста и при механической желтухе. • Для предупреждения ранения печени под крючок подкладывают марлевую салфетку.
Повреждение печени • при грубом выделении желчного пузыря из ложа • в результате сильного нажима печеночным зеркалом на измененную ткань печени у лиц старческого возраста и при механической желтухе. • Для предупреждения ранения печени под крючок подкладывают марлевую салфетку.
 Повреждение двенадцатиперстной кишки • • • При отделении ее острым путем от желчного пузыря, При пузырно-дуоденальных свищах, При повторных вмешательствах, При раке желчного пузыря, При зондировании большого дуоденального соска и тотальной • папиллосфинктеротомии. • Рану кишки ушивают узловыми двухрядными швами в поперечном направлении, подводят трубчатый дренаж и устанавливают назодуоденальный зонд с целью декомпрессии.
Повреждение двенадцатиперстной кишки • • • При отделении ее острым путем от желчного пузыря, При пузырно-дуоденальных свищах, При повторных вмешательствах, При раке желчного пузыря, При зондировании большого дуоденального соска и тотальной • папиллосфинктеротомии. • Рану кишки ушивают узловыми двухрядными швами в поперечном направлении, подводят трубчатый дренаж и устанавливают назодуоденальный зонд с целью декомпрессии.
 Панкреонекроз • Во время холецистэктомии обнаружение очагов стеатонекроза на сальниках свидетельствует о жировом панкреонекрозе. • В этом случае необходимо вскрыть сальниковую сумку и осмотреть поджелудочную железу. • При панкреонекрозе холецистэктомию сочетают с холедохостомией, некрэктомией, резекцией некротизированной части поджелудочной железы (М. И. Маврин и соавт. , 1993).
Панкреонекроз • Во время холецистэктомии обнаружение очагов стеатонекроза на сальниках свидетельствует о жировом панкреонекрозе. • В этом случае необходимо вскрыть сальниковую сумку и осмотреть поджелудочную железу. • При панкреонекрозе холецистэктомию сочетают с холедохостомией, некрэктомией, резекцией некротизированной части поджелудочной железы (М. И. Маврин и соавт. , 1993).
 Повреждение гепатикохоледоха • при воспалительной инфильтрации и рубцовых сращениях желчного пузыря в воротах печени, • При попытке вслепую остановить кровотечение из пузырной или печеночной артерии, • при перевязке короткого пузырного протока, • При параллельном расположении пузырного протока и холедоха, • При нераспознанной аномалии желчных протоков и сосудов, если за пузырный проток принимают правый печеночный или узкий гепатикохоледох. • Пузырный проток перевязывают на расстоянии 5 -6 мм от стенки холедоха. При более низкой перевязке в лигатуру может быть захвачена стенка общего желчного протока с последующим образованием стриктуры. • В сомнительных случаях необходимо выполнить интраоперационную холангиографию.
Повреждение гепатикохоледоха • при воспалительной инфильтрации и рубцовых сращениях желчного пузыря в воротах печени, • При попытке вслепую остановить кровотечение из пузырной или печеночной артерии, • при перевязке короткого пузырного протока, • При параллельном расположении пузырного протока и холедоха, • При нераспознанной аномалии желчных протоков и сосудов, если за пузырный проток принимают правый печеночный или узкий гепатикохоледох. • Пузырный проток перевязывают на расстоянии 5 -6 мм от стенки холедоха. При более низкой перевязке в лигатуру может быть захвачена стенка общего желчного протока с последующим образованием стриктуры. • В сомнительных случаях необходимо выполнить интраоперационную холангиографию.
 Малоинвазивные методы лечения: q. Лапароскопическая холецистэктомия • Эндоскопическая папиллосфинктеротомия q. Механическая внутрипротоковая литотрипсия
Малоинвазивные методы лечения: q. Лапароскопическая холецистэктомия • Эндоскопическая папиллосфинктеротомия q. Механическая внутрипротоковая литотрипсия
 Эндоскопическое лечение • Основной принцип эндоскопического лечения холедохолитиаза - воздействие на сфинктер Одди, чтобы камни могли самостоятельно отойти в 12 ПК или их можно было извлечь катетером с раздуваемым баллончиком на конце (типа Фогарти) или проволочной корзинкой Дормиа.
Эндоскопическое лечение • Основной принцип эндоскопического лечения холедохолитиаза - воздействие на сфинктер Одди, чтобы камни могли самостоятельно отойти в 12 ПК или их можно было извлечь катетером с раздуваемым баллончиком на конце (типа Фогарти) или проволочной корзинкой Дормиа.
 Эндоскопическая папиллосфинктеротомия (ЭПСТ) • – малоинвазивная операция, позволяющая устранить патологию большого дуоденального сосочка (папиллостеноз) и удалить камни из желчных протоков при холедохолитиазе • При данном методе рассекается сфинктер Одди с помощью сфинктеротома • ЭПСТ очень эффективный метод - полная экстракция камней может быть достигнута у 81, 4 -98% пациентов [Bergman J. J. G. H. M. , 1997; ].
Эндоскопическая папиллосфинктеротомия (ЭПСТ) • – малоинвазивная операция, позволяющая устранить патологию большого дуоденального сосочка (папиллостеноз) и удалить камни из желчных протоков при холедохолитиазе • При данном методе рассекается сфинктер Одди с помощью сфинктеротома • ЭПСТ очень эффективный метод - полная экстракция камней может быть достигнута у 81, 4 -98% пациентов [Bergman J. J. G. H. M. , 1997; ].
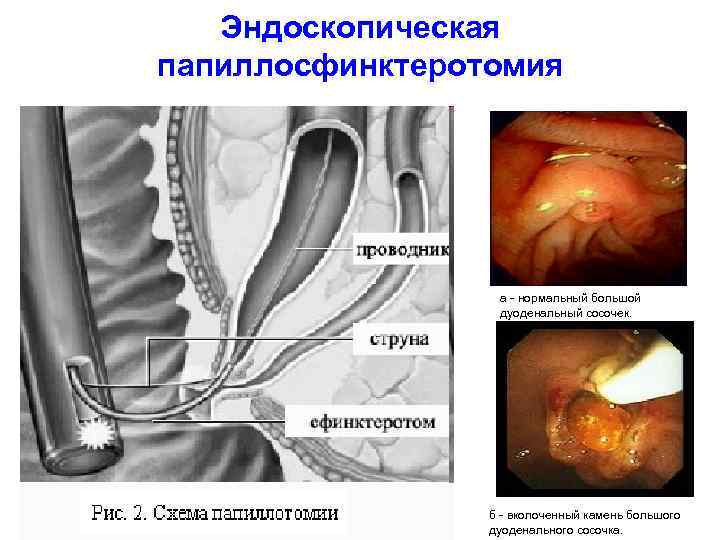 Эндоскопическая папиллосфинктеротомия а - нормальный большой дуоденальный сосочек. б - вколоченный камень большого дуоденального сосочка.
Эндоскопическая папиллосфинктеротомия а - нормальный большой дуоденальный сосочек. б - вколоченный камень большого дуоденального сосочка.
 Показания к проведению ЭПСТ • Рецидивный холедохолитиаз со стенозом большого дуоденального сосочка. • Холедохолитиаз и стеноз большого дуоденального сосочка при хроническом холецистите у пациентов с механической желтухой и высоким риском абдоминальной операции. • Изолированный стеноз большого дуоденального сосочка (не более двух сантиметров). • Рестеноз большого дуоденального сосочка после трансдуоденальной или эндоскопической папиллосфинктеротомии. • Хронический панкреатит, обусловленный сужением устья протока поджелудочной железы. • Рак большого дуоденального сосочка у пациентов с механической желтухой в целях подготовки к операции.
Показания к проведению ЭПСТ • Рецидивный холедохолитиаз со стенозом большого дуоденального сосочка. • Холедохолитиаз и стеноз большого дуоденального сосочка при хроническом холецистите у пациентов с механической желтухой и высоким риском абдоминальной операции. • Изолированный стеноз большого дуоденального сосочка (не более двух сантиметров). • Рестеноз большого дуоденального сосочка после трансдуоденальной или эндоскопической папиллосфинктеротомии. • Хронический панкреатит, обусловленный сужением устья протока поджелудочной железы. • Рак большого дуоденального сосочка у пациентов с механической желтухой в целях подготовки к операции.
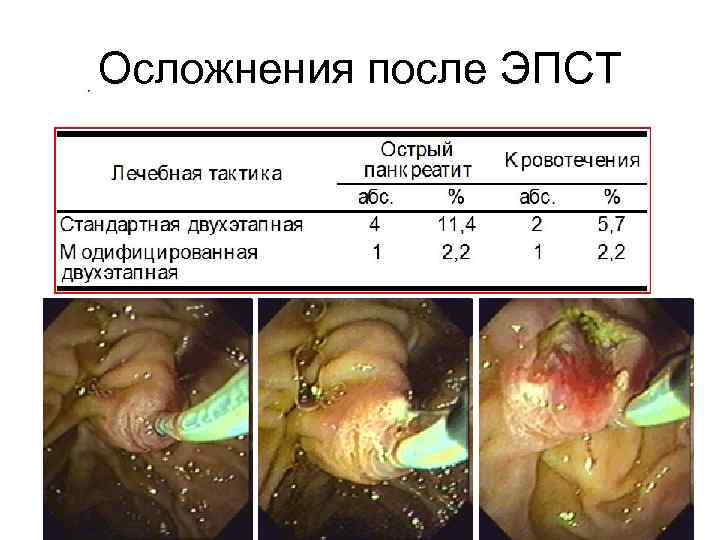
 О. Х. Халидов, Н. А. Гудкова 2011 Осложнения после ЭПСТ Количество больных % Кровотечение из папиллотомной раны 47 68 Острый панкреатит 12 17 Ретродуоденальная перфорация 2 3 Вклинение конкремента с накинутой корзиной Дормиа 1 1 Кардиореспираторные нарушения 2 3 Острое нарушение мозгового кровообращения 5 7 Характер осложнения Непосредственно связанные с манипуляцией - 62 (89, 9%): Не связанные с манипуляцией (системные)- 7 (10, 1%):
О. Х. Халидов, Н. А. Гудкова 2011 Осложнения после ЭПСТ Количество больных % Кровотечение из папиллотомной раны 47 68 Острый панкреатит 12 17 Ретродуоденальная перфорация 2 3 Вклинение конкремента с накинутой корзиной Дормиа 1 1 Кардиореспираторные нарушения 2 3 Острое нарушение мозгового кровообращения 5 7 Характер осложнения Непосредственно связанные с манипуляцией - 62 (89, 9%): Не связанные с манипуляцией (системные)- 7 (10, 1%):
 Недостатки ЭПСТ • • 1) риск развития ранних осложнений у 8 -12% больных при летальности до 1, 5% : [Cotton P. B. , Lehman G. , Vennes J. , Geenen J. E. , Russeli R. C. G. , Meyers W. C. , Liguory C. , Nickl N. 1991]; – острый панкреатит, – кровотечение, – ретродуоденальная перфорация, – холангит, – холецистит, – вклинение корзинки Дормиа 2) разрушение сфинктера Одди. Tanaka M. , 1998]. – дуоденобилиарный рефлюкс, – бактериальная контаминация и хроническое воспаление желчных путей – рецидив образования желчных камней, – восходящий холангит, – холециститу (если желчный пузырь не удален) – злокачественные новообразования • Bergman и соавт. , обследовав 100 пациентов через 15 -17 лет после ЭПСТ, сообщают о поздних осложнениях (главным образом рецидивных камнях общего желчного протока), развившихся у 24% пациентов. А. Е. 1997], проведя эндоскопическую пероральную панкреатикохолангиоскопию 87 пациентам, в отдаленные сроки после ЭПСТ диагностировали холангит у 19, 5% из них.
Недостатки ЭПСТ • • 1) риск развития ранних осложнений у 8 -12% больных при летальности до 1, 5% : [Cotton P. B. , Lehman G. , Vennes J. , Geenen J. E. , Russeli R. C. G. , Meyers W. C. , Liguory C. , Nickl N. 1991]; – острый панкреатит, – кровотечение, – ретродуоденальная перфорация, – холангит, – холецистит, – вклинение корзинки Дормиа 2) разрушение сфинктера Одди. Tanaka M. , 1998]. – дуоденобилиарный рефлюкс, – бактериальная контаминация и хроническое воспаление желчных путей – рецидив образования желчных камней, – восходящий холангит, – холециститу (если желчный пузырь не удален) – злокачественные новообразования • Bergman и соавт. , обследовав 100 пациентов через 15 -17 лет после ЭПСТ, сообщают о поздних осложнениях (главным образом рецидивных камнях общего желчного протока), развившихся у 24% пациентов. А. Е. 1997], проведя эндоскопическую пероральную панкреатикохолангиоскопию 87 пациентам, в отдаленные сроки после ЭПСТ диагностировали холангит у 19, 5% из них.
 Осложнения после ЭПСТ
Осложнения после ЭПСТ
 МЕХАНИЧЕСКАЯ ВНУТРИПРОТОКОВАЯ ЛИТОТРИПСИЯ Показания: камни гепатикохоледоха, которые не удается извлечь в связи с несоответствием их размеров диаметру устья холедоха после ЭПСТ. Противопоказания: невозможность произвести адекватную папиллосфинктеротомию.
МЕХАНИЧЕСКАЯ ВНУТРИПРОТОКОВАЯ ЛИТОТРИПСИЯ Показания: камни гепатикохоледоха, которые не удается извлечь в связи с несоответствием их размеров диаметру устья холедоха после ЭПСТ. Противопоказания: невозможность произвести адекватную папиллосфинктеротомию.
 Эндоскопическая папиллодилятация • производится дилатация сфинктера Одди путем раздувания баллона, находящегося на конце катетера. • Адекватное положение катетера контролируют с помощью рентгеноконтрастных меток на концах баллона. • Для извлечения камней используют баллонные катетеры и проволочные корзины, при необходимости применяют литотрипсию. • Основное преимущество - не производится рассечение сфинктера Одди. • Если диаметр конкрементов менее 10 мм, ЭПД успешна в 95% наблюдений [Bergman J. J. G. H. M. , Rauws E. A. J 1997; ]. • При крупных (10 мм и более) или множественных (более трех) камнях общего желчного протока ЭПД не столь эффективна. В 13% - требуется выполнение папиллотомии в качестве дополнения к папиллодилатации.
Эндоскопическая папиллодилятация • производится дилатация сфинктера Одди путем раздувания баллона, находящегося на конце катетера. • Адекватное положение катетера контролируют с помощью рентгеноконтрастных меток на концах баллона. • Для извлечения камней используют баллонные катетеры и проволочные корзины, при необходимости применяют литотрипсию. • Основное преимущество - не производится рассечение сфинктера Одди. • Если диаметр конкрементов менее 10 мм, ЭПД успешна в 95% наблюдений [Bergman J. J. G. H. M. , Rauws E. A. J 1997; ]. • При крупных (10 мм и более) или множественных (более трех) камнях общего желчного протока ЭПД не столь эффективна. В 13% - требуется выполнение папиллотомии в качестве дополнения к папиллодилатации.
 Осложнения ЭПД: • острый панкреатит - 5, 7 -6, 2%, что соответствует частоте данного осложнения при ЭПСТ [Bergman J. J. G. H. M. , 1997]. • холангит - 4 -5, 7%, • холецистит - 1 -3, 8%, • вклинение корзинки Дормиа - 0, 4%. • Кровотечения после ЭПД не развиваются [Bergman J. J. G. H. M. , Rauws E. A. J. , Fockens P. , van Berkel A. M. , Bossuyt P. M. M. , Tijssen J. G. P. , Tytgat G. N. J. , Nuibregtse K. 1997]. • В рандомизированном исследовании со сравнительным анализом ЭПСТ и ЭПД при холедохолитиазе на примере 202 больных показано, что основная разница между ранними осложнениями ЭПСТ и ЭПД заключается в значительно большей доле развития острого холецистита после ЭПСТ (9, 8% против 1, 3%) [Bergman J. J. G. H. M. , Rauws E. A. J. , Fockens P. , van Berkel A. M. , Bossuyt P. M. M. , Tijssen J. G. P. , Tytgat G. N. J. , Nuibregtse K. 1997; ]. • Это объясняется потерей сфинктером своей функции после ЭПСТ, что позволяет свободно мигрировать бактериям из кишки в билиарные протоки.
Осложнения ЭПД: • острый панкреатит - 5, 7 -6, 2%, что соответствует частоте данного осложнения при ЭПСТ [Bergman J. J. G. H. M. , 1997]. • холангит - 4 -5, 7%, • холецистит - 1 -3, 8%, • вклинение корзинки Дормиа - 0, 4%. • Кровотечения после ЭПД не развиваются [Bergman J. J. G. H. M. , Rauws E. A. J. , Fockens P. , van Berkel A. M. , Bossuyt P. M. M. , Tijssen J. G. P. , Tytgat G. N. J. , Nuibregtse K. 1997]. • В рандомизированном исследовании со сравнительным анализом ЭПСТ и ЭПД при холедохолитиазе на примере 202 больных показано, что основная разница между ранними осложнениями ЭПСТ и ЭПД заключается в значительно большей доле развития острого холецистита после ЭПСТ (9, 8% против 1, 3%) [Bergman J. J. G. H. M. , Rauws E. A. J. , Fockens P. , van Berkel A. M. , Bossuyt P. M. M. , Tijssen J. G. P. , Tytgat G. N. J. , Nuibregtse K. 1997; ]. • Это объясняется потерей сфинктером своей функции после ЭПСТ, что позволяет свободно мигрировать бактериям из кишки в билиарные протоки.
 Изменение хирургической тактики. Внедрение лапароскопических методик. • С конца 80 -х годов после широкого и стремительного внедрения ЛХЭ хирургическая тактика при ЖКБ подверглась существенным изменениям. • Сначала камни общего желчного протока, выявленные до операции, удаляли эндоскопическими чреспапиллярными методами, а холецистэктомия проводилась вторым этапом спустя несколько дней, если холедохолитиаз диагностировался во время операции, производился переход на открытое оперативное вмешательство (конверсия) с ревизией и санацией общего желчного протока традиционными методами или операцию заканчивали лапароскопически, а холедохолитиаз устраняли эндоскопическими методами после ЛХЭ. Ранее холедохолитиаз рассматривался как противопоказание к проведению ЛХЭ [Балалыкин А. С. Эндоскопическая абдоминальная хирургия. М 1996]. • В связи с развитием новых хирургических технологий, совершенствованием лапароскопического инструментария, а также с накоплением опыта лапароскопических операций появились многочисленные публикации, свидетельствующие о возможности успешного лечения холедохолитиаза лапароскопическим методом.
Изменение хирургической тактики. Внедрение лапароскопических методик. • С конца 80 -х годов после широкого и стремительного внедрения ЛХЭ хирургическая тактика при ЖКБ подверглась существенным изменениям. • Сначала камни общего желчного протока, выявленные до операции, удаляли эндоскопическими чреспапиллярными методами, а холецистэктомия проводилась вторым этапом спустя несколько дней, если холедохолитиаз диагностировался во время операции, производился переход на открытое оперативное вмешательство (конверсия) с ревизией и санацией общего желчного протока традиционными методами или операцию заканчивали лапароскопически, а холедохолитиаз устраняли эндоскопическими методами после ЛХЭ. Ранее холедохолитиаз рассматривался как противопоказание к проведению ЛХЭ [Балалыкин А. С. Эндоскопическая абдоминальная хирургия. М 1996]. • В связи с развитием новых хирургических технологий, совершенствованием лапароскопического инструментария, а также с накоплением опыта лапароскопических операций появились многочисленные публикации, свидетельствующие о возможности успешного лечения холедохолитиаза лапароскопическим методом.
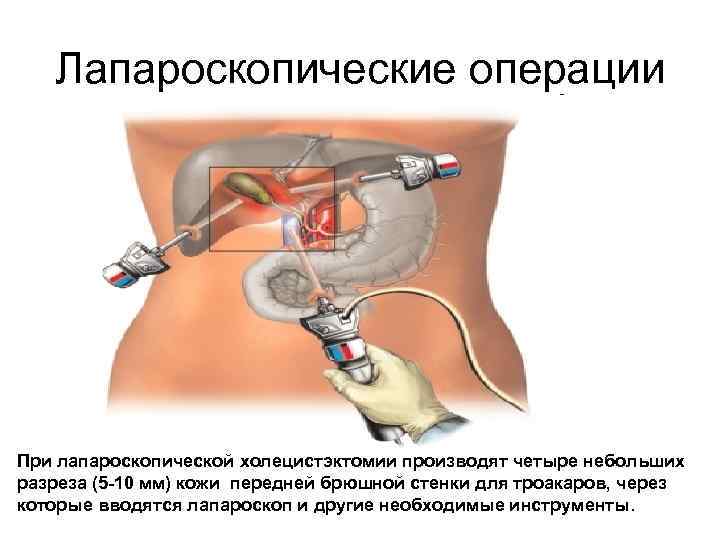 Лапароскопические операции При лапароскопической холецистэктомии производят четыре небольших разреза (5 -10 мм) кожи передней брюшной стенки для троакаров, через которые вводятся лапароскоп и другие необходимые инструменты.
Лапароскопические операции При лапароскопической холецистэктомии производят четыре небольших разреза (5 -10 мм) кожи передней брюшной стенки для троакаров, через которые вводятся лапароскоп и другие необходимые инструменты.
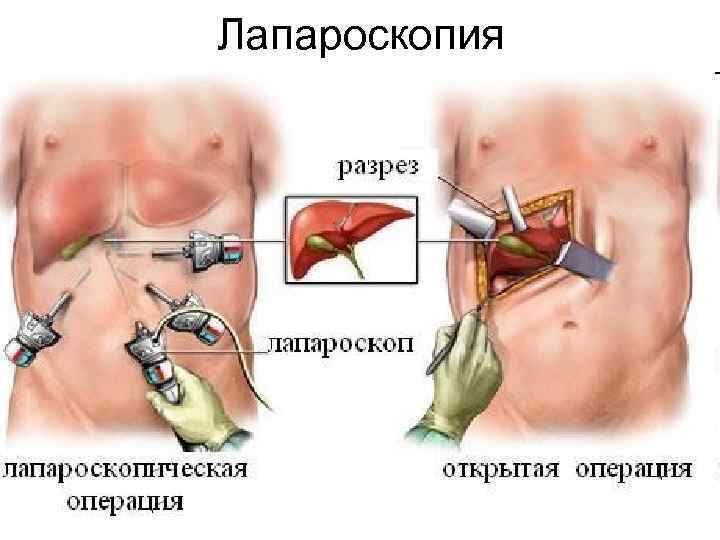 Лапароскопия
Лапароскопия
 Показания к ЛХЭ : • хронический калькулезный холецистит; • полипы желчного пузыря; • острый холецистит (в первые 2 -3 сут от начала заболевания); • хронический бескаменный холецистит; • бессимптомный холецистолитиаз (крупные и мелкие конкременты).
Показания к ЛХЭ : • хронический калькулезный холецистит; • полипы желчного пузыря; • острый холецистит (в первые 2 -3 сут от начала заболевания); • хронический бескаменный холецистит; • бессимптомный холецистолитиаз (крупные и мелкие конкременты).
 Преимущества лапароскопической операции: • Боли в послеоперационном периоде незначительные, отмечаются только в первые сутки. • Больной сразу после выхода из наркоза (через несколько часов после операции) может ходить и самостоятельно себя обслуживать. • Длительность пребывания в стационаре намного сокращается (до 1 -4 дней), также как и сроки восстановления трудоспособности. • Количество послеоперационных грыж снижается в несколько раз. • Лапароскопическая операция - это операция косметическая, через несколько месяцев рубцы после проколов у большинства больных становятся практически незаметны.
Преимущества лапароскопической операции: • Боли в послеоперационном периоде незначительные, отмечаются только в первые сутки. • Больной сразу после выхода из наркоза (через несколько часов после операции) может ходить и самостоятельно себя обслуживать. • Длительность пребывания в стационаре намного сокращается (до 1 -4 дней), также как и сроки восстановления трудоспособности. • Количество послеоперационных грыж снижается в несколько раз. • Лапароскопическая операция - это операция косметическая, через несколько месяцев рубцы после проколов у большинства больных становятся практически незаметны.
 Лапароскопия • Частота ранних послеоперационных осложнений - 3, 7 -15, 8% [Rhodes M. , Sussman L. , Cohen L. , 1998]. • Наиболее часто - желчеистечение в брюшную полость в результате выпадения наружного желчного дренажа из общего желчного протока или после смещения клипсы с культи пузырного протока. • острый панкреатит, • абсцесс брюшной полости, • нагноение и гематома параумбиликальной раны, • кровотечение из ложа желчного пузыря, прокола брюшной стенки для введения троакара или рассеченной спайки. • Летальность - 0, 6 -0, 9% [Paganini A. M. ,
Лапароскопия • Частота ранних послеоперационных осложнений - 3, 7 -15, 8% [Rhodes M. , Sussman L. , Cohen L. , 1998]. • Наиболее часто - желчеистечение в брюшную полость в результате выпадения наружного желчного дренажа из общего желчного протока или после смещения клипсы с культи пузырного протока. • острый панкреатит, • абсцесс брюшной полости, • нагноение и гематома параумбиликальной раны, • кровотечение из ложа желчного пузыря, прокола брюшной стенки для введения троакара или рассеченной спайки. • Летальность - 0, 6 -0, 9% [Paganini A. M. ,
 Осложнения инсуфляции газа в брюшную полость • Повышение внутрибрюшного давления – Если ВБД не более 10 мм. рт. ст. СВ и АД-N, но происходит гемодинамически значимое снижение кровотока в печени (L. N. Diebel 1992), повышается ОПСС и снижается УО (механизмы не изучены) – Повышение ВБД до 15 -20 мм. рт. ст. – олигурия вплоть до анурии (R. M. Rouwen 1998) за счет нарушения почечного кровотока за счет компрессии почечных вен и компрессии брюшной аорты и почечных артерий – Повышение ВБД до 15 -20 мм. рт. ст. приводит к снижению ДО и к гипоксемии, гиперкапнии, ацидозу. – Повышение давления в СМЖ и делудочках ГМ (компрессия ретроперитонеальных вен) • Фармакологическое действие газа – О 2 – опасность внутрибрюшного взрыва (при применении электрохирургических инструментов) – Венозная эмболия – СО 2 – дыхательные, гемодинамические и метаболические осложнения (выражены умеренно) Риск – у пациентов с патологией легких и сердца. • Особенности манипуляций
Осложнения инсуфляции газа в брюшную полость • Повышение внутрибрюшного давления – Если ВБД не более 10 мм. рт. ст. СВ и АД-N, но происходит гемодинамически значимое снижение кровотока в печени (L. N. Diebel 1992), повышается ОПСС и снижается УО (механизмы не изучены) – Повышение ВБД до 15 -20 мм. рт. ст. – олигурия вплоть до анурии (R. M. Rouwen 1998) за счет нарушения почечного кровотока за счет компрессии почечных вен и компрессии брюшной аорты и почечных артерий – Повышение ВБД до 15 -20 мм. рт. ст. приводит к снижению ДО и к гипоксемии, гиперкапнии, ацидозу. – Повышение давления в СМЖ и делудочках ГМ (компрессия ретроперитонеальных вен) • Фармакологическое действие газа – О 2 – опасность внутрибрюшного взрыва (при применении электрохирургических инструментов) – Венозная эмболия – СО 2 – дыхательные, гемодинамические и метаболические осложнения (выражены умеренно) Риск – у пациентов с патологией легких и сердца. • Особенности манипуляций
 Операции из мини-доступа и лапароскопия • Большинство публикаций свидетельствует о сопоставимости холецистэктомии из мини-лапаротомного доступа и ЛХЭ как по уровню травматичности, так и по качеству жизни оперированных больных в отдаленном периоде [Шулутко А. М. , Данилов А. И. , Чантурия М. О. , Пискунов Д. А. , Колесников М. В. 2000]. • А. М. Шулутко и соавт. [2000] отмечают, что при выполнении 51 операции на желчевыводящих протоках при холецистохоледохолитиазе из мини-доступа конверсия имела место в 8 (15, 7%) наблюдениях при частоте общесоматических осложнений 6, 9%, местных осложнений 2, 3% и летальности 2, 3%. • Авторы делают вывод о возможности выполнения полного объема вмешательств на общем желчном протоке при холедохолитиазе и о технической простоте наложения билиодигестивного анастомоза по сравнению с лапароскопическим.
Операции из мини-доступа и лапароскопия • Большинство публикаций свидетельствует о сопоставимости холецистэктомии из мини-лапаротомного доступа и ЛХЭ как по уровню травматичности, так и по качеству жизни оперированных больных в отдаленном периоде [Шулутко А. М. , Данилов А. И. , Чантурия М. О. , Пискунов Д. А. , Колесников М. В. 2000]. • А. М. Шулутко и соавт. [2000] отмечают, что при выполнении 51 операции на желчевыводящих протоках при холецистохоледохолитиазе из мини-доступа конверсия имела место в 8 (15, 7%) наблюдениях при частоте общесоматических осложнений 6, 9%, местных осложнений 2, 3% и летальности 2, 3%. • Авторы делают вывод о возможности выполнения полного объема вмешательств на общем желчном протоке при холедохолитиазе и о технической простоте наложения билиодигестивного анастомоза по сравнению с лапароскопическим.
 Операции из мини-доступа. Недостаток • показано, что ХЭ из мини-доступа является более трамватичной, чем лапароскопическая ХЭ, по влиянию на моторику ЖКТ. • Главной причиной нарушений моторики после ХЭ из минидоступа является интраоперационная травматизация органов гепатобилиарной зоны. • Сохраняется в течение 7— 10 сут после ХЭ из мини-доступа нарушения моторики ЖКТ обусловливают необходимость коррекции ведения послеоперационного периода (В. С. Савельев 2007)
Операции из мини-доступа. Недостаток • показано, что ХЭ из мини-доступа является более трамватичной, чем лапароскопическая ХЭ, по влиянию на моторику ЖКТ. • Главной причиной нарушений моторики после ХЭ из минидоступа является интраоперационная травматизация органов гепатобилиарной зоны. • Сохраняется в течение 7— 10 сут после ХЭ из мини-доступа нарушения моторики ЖКТ обусловливают необходимость коррекции ведения послеоперационного периода (В. С. Савельев 2007)
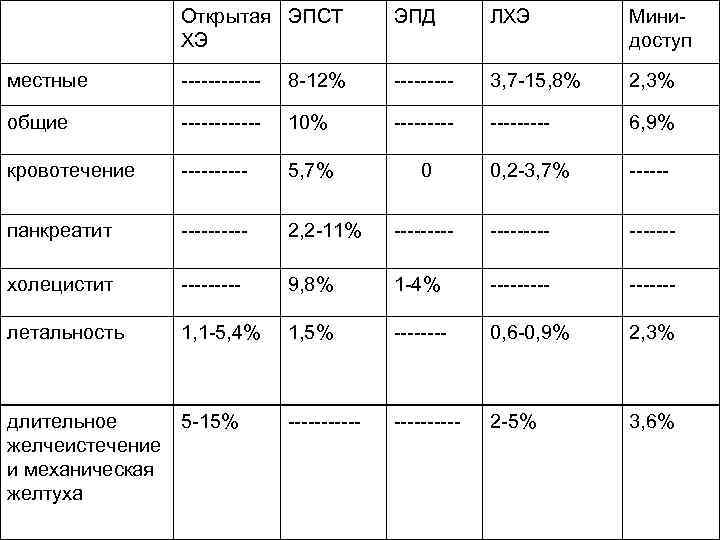 Открытая ЭПСТ ХЭ ЭПД ЛХЭ Минидоступ местные ------ 8 -12% ----- 3, 7 -15, 8% 2, 3% общие ------ 10% --------- 6, 9% кровотечение ----- 5, 7% 0 0, 2 -3, 7% ------ панкреатит ----- 2, 2 -11% --------- холецистит ----- 9, 8% 1 -4% ------- летальность 1, 1 -5, 4% 1, 5% ---- 0, 6 -0, 9% 2, 3% ------ 2 -5% 3, 6% длительное 5 -15% желчеистечение и механическая желтуха
Открытая ЭПСТ ХЭ ЭПД ЛХЭ Минидоступ местные ------ 8 -12% ----- 3, 7 -15, 8% 2, 3% общие ------ 10% --------- 6, 9% кровотечение ----- 5, 7% 0 0, 2 -3, 7% ------ панкреатит ----- 2, 2 -11% --------- холецистит ----- 9, 8% 1 -4% ------- летальность 1, 1 -5, 4% 1, 5% ---- 0, 6 -0, 9% 2, 3% ------ 2 -5% 3, 6% длительное 5 -15% желчеистечение и механическая желтуха


