РАК ЖЕЛУДКА.ppt
- Количество слайдов: 61
 РАК ЖЕЛУДКА
РАК ЖЕЛУДКА
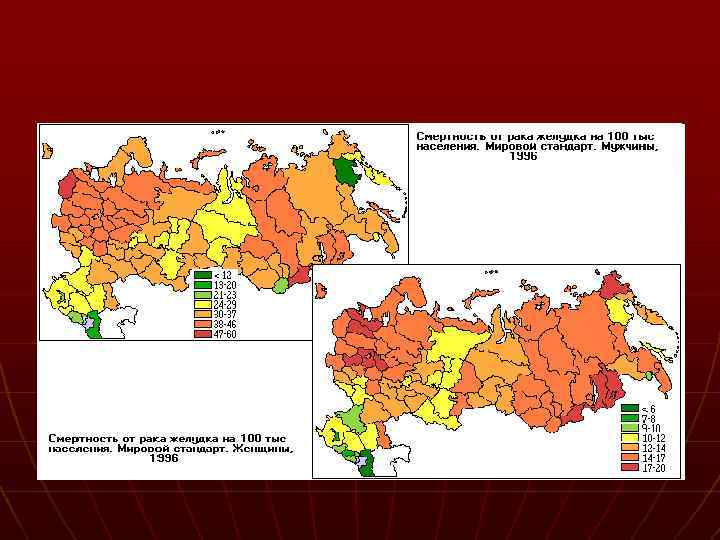
 ЭПИДЕМИОЛОГИЯ n n Рак желудка занимает второе место в мире. Наибольшее число случаев в Японии и Китае. Россия занимает первое место в Европе Максимальная заболеваемость мужчин и женщин в Северном ( 43 и 18 на 100 тыс чел) и Северо. Западном АО ( 43 и 20 ). По неустановленным причинам заболеваемость за последние 50 лет снижается повсеместно.
ЭПИДЕМИОЛОГИЯ n n Рак желудка занимает второе место в мире. Наибольшее число случаев в Японии и Китае. Россия занимает первое место в Европе Максимальная заболеваемость мужчин и женщин в Северном ( 43 и 18 на 100 тыс чел) и Северо. Западном АО ( 43 и 20 ). По неустановленным причинам заболеваемость за последние 50 лет снижается повсеместно.
 Структура онкозаболеваемости в РФ (на 100000 населения) n n Рак легкого – 50 Рак желудка – 45 Рак молочной железы – 25 Злокачественные опухоли кожи - 16
Структура онкозаболеваемости в РФ (на 100000 населения) n n Рак легкого – 50 Рак желудка – 45 Рак молочной железы – 25 Злокачественные опухоли кожи - 16
 Структура смертности при онкологических заболеваниях в РФ (на 100000 населения) n n n Рак Рак легкого – 28 желудка – 25 молочной железы – 24
Структура смертности при онкологических заболеваниях в РФ (на 100000 населения) n n n Рак Рак легкого – 28 желудка – 25 молочной железы – 24
 Рак желудка и возраст До 40 лет – 15% n 40 – 60 лет – 50% n Старше 60 лет – 35% n
Рак желудка и возраст До 40 лет – 15% n 40 – 60 лет – 50% n Старше 60 лет – 35% n
 Рак желудка и пол Женщины – 35% n Мужчины – 65% n
Рак желудка и пол Женщины – 35% n Мужчины – 65% n
 Рак желудка – история вопроса 1910 Рентгеноди агностика 1897 1881 1839 1830 Кровельер морфология Бейли симптомы Бильрот резекция Шлоттер гастрэктомия
Рак желудка – история вопроса 1910 Рентгеноди агностика 1897 1881 1839 1830 Кровельер морфология Бейли симптомы Бильрот резекция Шлоттер гастрэктомия
 Рак желудка – злокачественная эпителиальная опухоль желудка
Рак желудка – злокачественная эпителиальная опухоль желудка
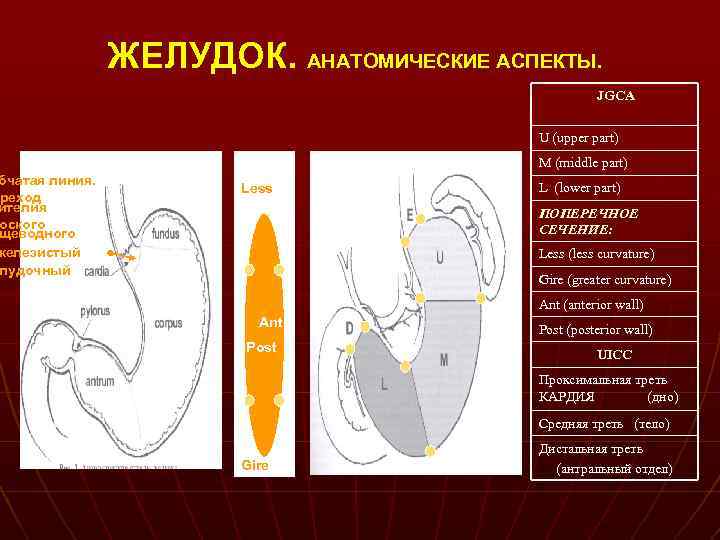 бчатая линия. реход ителия оского щеводного железистый лудочный ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. JGCA U (upper part) M (middle part) Less L (lower part) ПОПЕРЕЧНОЕ СЕЧЕНИЕ: Less (less curvature) Gire (greater curvature) Ant (anterior wall) Ant Post (posterior wall) UICC Проксимальная треть КАРДИЯ (дно) Средняя треть (тело) Gire Дистальная треть (антральный отдел)
бчатая линия. реход ителия оского щеводного железистый лудочный ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. JGCA U (upper part) M (middle part) Less L (lower part) ПОПЕРЕЧНОЕ СЕЧЕНИЕ: Less (less curvature) Gire (greater curvature) Ant (anterior wall) Ant Post (posterior wall) UICC Проксимальная треть КАРДИЯ (дно) Средняя треть (тело) Gire Дистальная треть (антральный отдел)
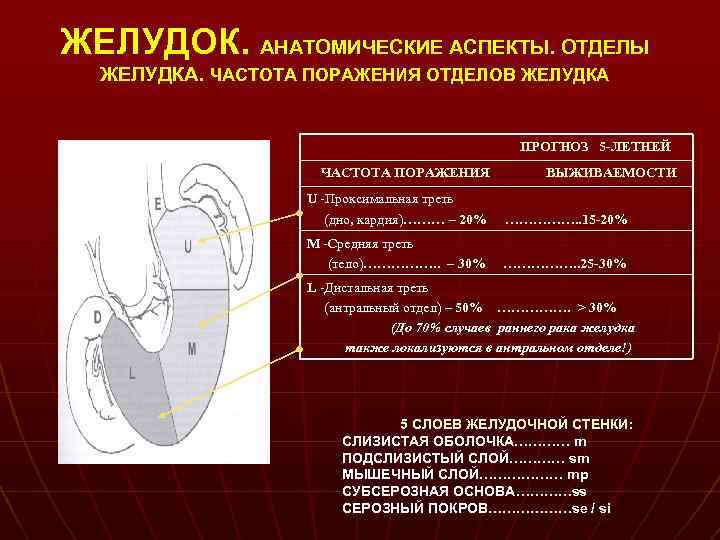 ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. ОТДЕЛЫ ЖЕЛУДКА. ЧАСТОТА ПОРАЖЕНИЯ ОТДЕЛОВ ЖЕЛУДКА ПРОГНОЗ 5 -ЛЕТНЕЙ ЧАСТОТА ПОРАЖЕНИЯ ВЫЖИВАЕМОСТИ U -Проксимальная треть (дно, кардия)……… – 20% ……………. . 15 -20% М -Средняя треть (тело)……………. . – 30% ……………. . 25 -30% L -Дистальная треть (антральный отдел) – 50% ……………. > 30% (До 70% случаев раннего рака желудка также локализуются в антральном отделе!) 5 СЛОЕВ ЖЕЛУДОЧНОЙ СТЕНКИ: СЛИЗИСТАЯ ОБОЛОЧКА………… m ПОДСЛИЗИСТЫЙ СЛОЙ………… sm МЫШЕЧНЫЙ СЛОЙ……………… mp СУБСЕРОЗНАЯ ОСНОВА…………ss СЕРОЗНЫЙ ПОКРОВ………………se / si
ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. ОТДЕЛЫ ЖЕЛУДКА. ЧАСТОТА ПОРАЖЕНИЯ ОТДЕЛОВ ЖЕЛУДКА ПРОГНОЗ 5 -ЛЕТНЕЙ ЧАСТОТА ПОРАЖЕНИЯ ВЫЖИВАЕМОСТИ U -Проксимальная треть (дно, кардия)……… – 20% ……………. . 15 -20% М -Средняя треть (тело)……………. . – 30% ……………. . 25 -30% L -Дистальная треть (антральный отдел) – 50% ……………. > 30% (До 70% случаев раннего рака желудка также локализуются в антральном отделе!) 5 СЛОЕВ ЖЕЛУДОЧНОЙ СТЕНКИ: СЛИЗИСТАЯ ОБОЛОЧКА………… m ПОДСЛИЗИСТЫЙ СЛОЙ………… sm МЫШЕЧНЫЙ СЛОЙ……………… mp СУБСЕРОЗНАЯ ОСНОВА…………ss СЕРОЗНЫЙ ПОКРОВ………………se / si
 ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. КРОВОСНАБЖЕНИЕ 1. Чревный ствол 2. А. желудочная левая 3 -4. А. общая печеночная А. собственная печеночная 5. А. желудочно-сальниковая правая 6. А. желудочно-поджелудочная 7. А. желудочно-сальниковая правая 8. А. селезеночная 9. А. задняя желудочная 10. АА короткие желудочные 11. А диафрагмальная нижняя левая 12. А. желудочно-сальниковая левая
ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. КРОВОСНАБЖЕНИЕ 1. Чревный ствол 2. А. желудочная левая 3 -4. А. общая печеночная А. собственная печеночная 5. А. желудочно-сальниковая правая 6. А. желудочно-поджелудочная 7. А. желудочно-сальниковая правая 8. А. селезеночная 9. А. задняя желудочная 10. АА короткие желудочные 11. А диафрагмальная нижняя левая 12. А. желудочно-сальниковая левая
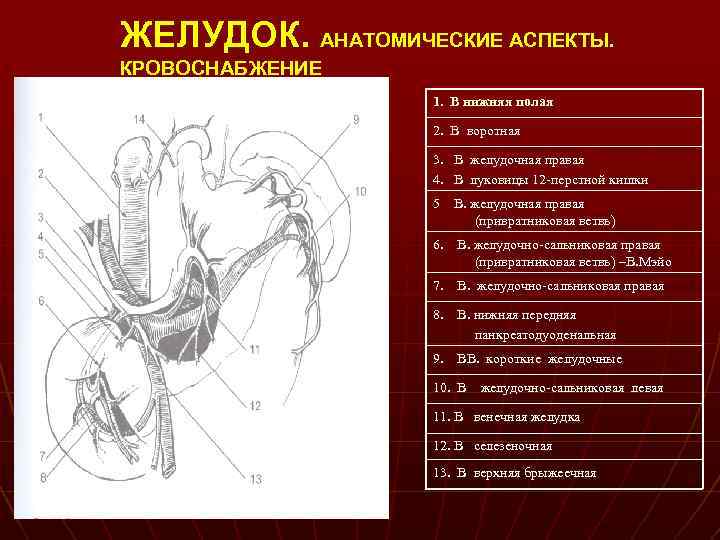 ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. КРОВОСНАБЖЕНИЕ 1. В нижняя полая 2. В воротная 3. В желудочная правая 4. В луковицы 12 -перстной кишки 5 В. желудочная правая (привратниковая ветвь) 6. В. желудочно-сальниковая правая (привратниковая ветвь) –В. Мэйо 7. В. желудочно-сальниковая правая 8. В. нижняя передняя панкреатодуоденальная 9. ВВ. короткие желудочные 10. В желудочно-сальниковая левая 11. В венечная желудка 12. В селезеночная 13. В верхняя брыжеечная
ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. КРОВОСНАБЖЕНИЕ 1. В нижняя полая 2. В воротная 3. В желудочная правая 4. В луковицы 12 -перстной кишки 5 В. желудочная правая (привратниковая ветвь) 6. В. желудочно-сальниковая правая (привратниковая ветвь) –В. Мэйо 7. В. желудочно-сальниковая правая 8. В. нижняя передняя панкреатодуоденальная 9. ВВ. короткие желудочные 10. В желудочно-сальниковая левая 11. В венечная желудка 12. В селезеночная 13. В верхняя брыжеечная
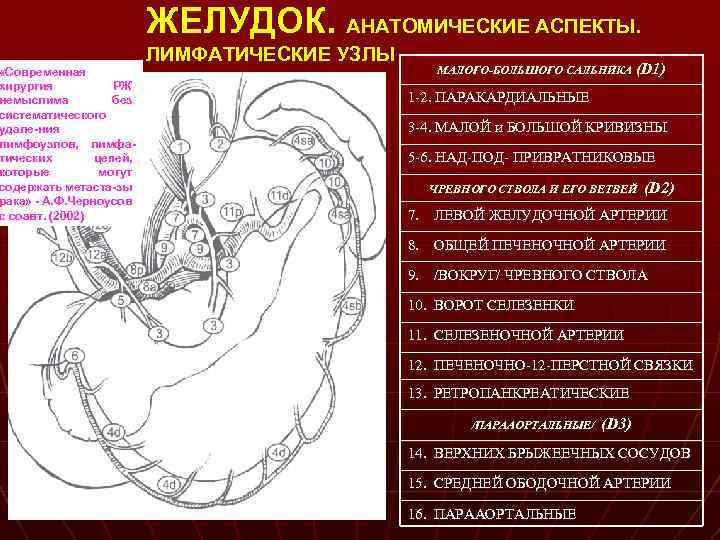 «Современная хирургия РЖ немыслима без систематического удале-ния лимфоузлов, лимфатических цепей, которые могут содержать метаста-зы рака» - А. Ф. Черноусов с соавт. (2002) ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. ЛИМФАТИЧЕСКИЕ УЗЛЫ МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ
«Современная хирургия РЖ немыслима без систематического удале-ния лимфоузлов, лимфатических цепей, которые могут содержать метаста-зы рака» - А. Ф. Черноусов с соавт. (2002) ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. ЛИМФАТИЧЕСКИЕ УЗЛЫ МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ
 ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. ЛИМФАТИЧЕСКИЕ УЗЛЫ МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. ЛИМФАТИЧЕСКИЕ УЗЛЫ МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
 ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. ЛИМФАТИЧЕСКИЕ УЗЛЫ МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
ЖЕЛУДОК. АНАТОМИЧЕСКИЕ АСПЕКТЫ. ЛИМФАТИЧЕСКИЕ УЗЛЫ МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) 1 -2. ПАРАКАРДИАЛЬНЫЕ 3 -4. МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ 8. ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА 10. ВОРОТ СЕЛЕЗЕНКИ 11. СЕЛЕЗЕНОЧНОЙ АРТЕРИИ 12. ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ 13. РЕТРОПАНКРЕАТИЧЕСКИЕ /ПАРААОРТАЛЬНЫЕ/ (D 3) 14. ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ 15. СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ 16. ПАРААОРТАЛЬНЫЕ 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ 19. ПОДДИАФРАГМАЛЬНЫЕ 20. ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
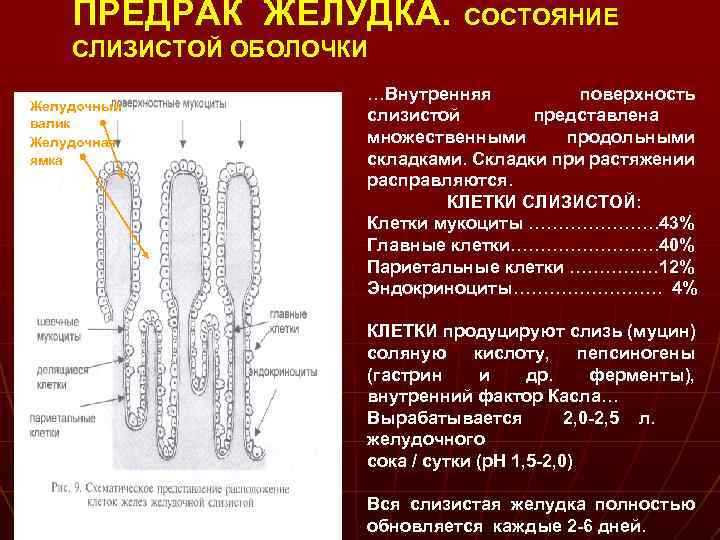 ПРЕДРАК ЖЕЛУДКА. СОСТОЯНИЕ СЛИЗИСТОЙ ОБОЛОЧКИ Желудочный валик Желудочная ямка …Внутренняя поверхность слизистой представлена множественными продольными складками. Складки при растяжении расправляются. КЛЕТКИ СЛИЗИСТОЙ: Клетки мукоциты …………………. 43% Главные клетки…………. 40% Париетальные клетки …………… 12% Эндокриноциты…………. 4% КЛЕТКИ продуцируют слизь (муцин) соляную кислоту, пепсиногены (гастрин и др. ферменты), внутренний фактор Касла… Вырабатывается 2, 0 -2, 5 л. желудочного сока / сутки (р. Н 1, 5 -2, 0) Вся слизистая желудка полностью обновляется каждые 2 -6 дней.
ПРЕДРАК ЖЕЛУДКА. СОСТОЯНИЕ СЛИЗИСТОЙ ОБОЛОЧКИ Желудочный валик Желудочная ямка …Внутренняя поверхность слизистой представлена множественными продольными складками. Складки при растяжении расправляются. КЛЕТКИ СЛИЗИСТОЙ: Клетки мукоциты …………………. 43% Главные клетки…………. 40% Париетальные клетки …………… 12% Эндокриноциты…………. 4% КЛЕТКИ продуцируют слизь (муцин) соляную кислоту, пепсиногены (гастрин и др. ферменты), внутренний фактор Касла… Вырабатывается 2, 0 -2, 5 л. желудочного сока / сутки (р. Н 1, 5 -2, 0) Вся слизистая желудка полностью обновляется каждые 2 -6 дней.
 ПРЕДРАК ЖЕЛУДКА. МОРФОЛОГИЧЕСКИЕ ПРОЦЕССЫ НАРУШЕНИЯ СОЗРЕВАНИЯ (ДИФФЕРЕНЦИРОВКИ) ЭПИТЕЛИЯ МЕТАПЛАЗИЯ= РАЗВИТИЕ НОРМАЛЬНЫХ ЗРЕЛЫХ КЛЕТОК, НЕТИПИЧНЫХ ДЛЯ ДАННОЙ ЛОКАЛИЗАЦИИ; ДИСРЕГЕНЕРАТОРНЫЙ ОТВЕТ НА ДЛИТЕЛЬНЫЕ ПОВРЕЖДЕНИЯ. МЕТАПЛАЗИЯ: полная зрелая (тонкокишечная) / неполная зрелая (неполная тонкокишечная) / неполная незрелая (толстокишечная); ДЛИТЕЛЬНОСТЬ НАБЛЮДЕНИЯ ЗА БОЛЬНЫМИ С МЕТАПЛАЗИЕЙ, У КОТОРЫХ В ПОСЛЕДУЮЩЕМ ВЫЯВЛЯЕТСЯ РЖ, МОЖЕТ СОСТАВЛЯТЬ ОТ 15 ДО 40 ЛЕТ… ДИСПЛАЗИЯ= ЗАМЕЩЕНИЕ ЧАСТИ ЭПИТЕЛИЯ (ЖЕЛУДКА) КЛОНАМИ РАЗЛИЧНОЙ СТЕПЕНИ АТИПИИ С УТРАТОЙ СЛОИСТОСТИ ЭПИТЕЛИЯ, НО БЕЗ ИЗМЕНЕНИЯ СТРОМЫ. КРИТЕРИЯМИ ДИСПЛАЗИИ ПРИ РЖ ЯВЛЯЮТСЯ КЛЕТОЧНАЯ АТИПИЯ, ДИС_-_ДИФФЕРЕНЦИРОВКА ЭПИТЕЛИЯ, НАРУШЕНИЕ (ДЕЗОРГАНИЗАЦИЯ) СТРУКТУРЫ. ДИСПЛАЗИЯ: СЛАБАЯ, УМЕРЕННАЯ, ТЯЖЕЛАЯ (т. е. I - III степени). ПРОГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ ДИСПЛАЗИИ ПРОТИВОРЕЧИВО: Прогрессирование, с нарастанием степени тяжести дисплазии наблюдается у 10%; у остальных больных – стабилизация, регрессия, дисплазиеподобные дисрегенераторные изменения. Методы молекулярной биологии дополняют морфологические параметры в изучении выраженности и прогноза дисплазии: Экспрессия онкогена р53 при дисплазии возрастает > в 100 раз
ПРЕДРАК ЖЕЛУДКА. МОРФОЛОГИЧЕСКИЕ ПРОЦЕССЫ НАРУШЕНИЯ СОЗРЕВАНИЯ (ДИФФЕРЕНЦИРОВКИ) ЭПИТЕЛИЯ МЕТАПЛАЗИЯ= РАЗВИТИЕ НОРМАЛЬНЫХ ЗРЕЛЫХ КЛЕТОК, НЕТИПИЧНЫХ ДЛЯ ДАННОЙ ЛОКАЛИЗАЦИИ; ДИСРЕГЕНЕРАТОРНЫЙ ОТВЕТ НА ДЛИТЕЛЬНЫЕ ПОВРЕЖДЕНИЯ. МЕТАПЛАЗИЯ: полная зрелая (тонкокишечная) / неполная зрелая (неполная тонкокишечная) / неполная незрелая (толстокишечная); ДЛИТЕЛЬНОСТЬ НАБЛЮДЕНИЯ ЗА БОЛЬНЫМИ С МЕТАПЛАЗИЕЙ, У КОТОРЫХ В ПОСЛЕДУЮЩЕМ ВЫЯВЛЯЕТСЯ РЖ, МОЖЕТ СОСТАВЛЯТЬ ОТ 15 ДО 40 ЛЕТ… ДИСПЛАЗИЯ= ЗАМЕЩЕНИЕ ЧАСТИ ЭПИТЕЛИЯ (ЖЕЛУДКА) КЛОНАМИ РАЗЛИЧНОЙ СТЕПЕНИ АТИПИИ С УТРАТОЙ СЛОИСТОСТИ ЭПИТЕЛИЯ, НО БЕЗ ИЗМЕНЕНИЯ СТРОМЫ. КРИТЕРИЯМИ ДИСПЛАЗИИ ПРИ РЖ ЯВЛЯЮТСЯ КЛЕТОЧНАЯ АТИПИЯ, ДИС_-_ДИФФЕРЕНЦИРОВКА ЭПИТЕЛИЯ, НАРУШЕНИЕ (ДЕЗОРГАНИЗАЦИЯ) СТРУКТУРЫ. ДИСПЛАЗИЯ: СЛАБАЯ, УМЕРЕННАЯ, ТЯЖЕЛАЯ (т. е. I - III степени). ПРОГНОСТИЧЕСКОЕ ЗНАЧЕНИЕ ДИСПЛАЗИИ ПРОТИВОРЕЧИВО: Прогрессирование, с нарастанием степени тяжести дисплазии наблюдается у 10%; у остальных больных – стабилизация, регрессия, дисплазиеподобные дисрегенераторные изменения. Методы молекулярной биологии дополняют морфологические параметры в изучении выраженности и прогноза дисплазии: Экспрессия онкогена р53 при дисплазии возрастает > в 100 раз
 «ПРЕДРАК- МИКРОСКОПИЧЕСКИЕ, ЧАСТО МНОЖЕСТВЕННЫЕ ОЧАГИ НЕВОСПАЛИТЕЛЬНОГО АТИПИЧЕСКОГО РАЗРАСТАНИЯ НЕЗРЕЛОГО ЭПИТЕЛИЯ С НАКЛОННОСТЬЮ К ИНФИЛЬТРАТИВНОМУ РОСТУ, НО ЕЩЕ БЕЗ РАЗРУШЕНИЯ ТКАНИ» Л. М. ШАБАД (1979) ПРЕДРАК ЖЕЛУДКА – условие повышенного риска опухолевой трансформации ПРЕДРАК: КЛИНИКО-АНАТОМИЧЕСКИЕ… и МОРФОЛОГИЧЕСКИЕ ВЫРАЖЕНИЯ ФОНОВЫЕ ПРЕДРАКОВЫЕ МОРФОЛОГИЧЕСКИЕ ПРЕДРАКОВЫЕ СОСТОЯНИЯ КАК УСЛОВИЯ, ИЗМЕНЕНИЯ как ПРОЦЕССЫ НАРУШЕНИЯ ПРИ КОТОРЫХ ПОВЫШЕН СОЗРЕВАНИЯ (ДИФФЕРЕНЦИРОВКИ) РИСК РЖ ПРОЛИФЕРИРУЮЩЕЙ ТКАНИ: ХРОНИЧЕСКИЙ АТРОФИЧЕСКИЙ ГАСТРИТ ЯЗВА ЖЕЛУДКА АДЕНОМАТОЗНЫЕ ПОЛИПЫ РЕЗЕЦИРОВАННЫЙ ЖЕЛУДОК МЕТАПЛАЗИЯ= РАЗВИТИЕ НОРМАЛЬНЫХ ЗРЕЛЫХ КЛЕТОК, НЕТИПИЧНЫХ ДЛЯ ДАННОЙ ЛОКАЛИЗАЦИИ; ДИСРЕГЕНЕРАТОРНЫЙ ОТВЕТ НА ДЛИТЕЛЬНЫЕ ПОВРЕЖДЕНИЯ ДИСПЛАЗИЯ= ЗАМЕЩЕНИЕ ЧАСТИ ЭПИТЕЛИЯ (ЖЕЛУДКА) КЛОНАМИ РАЗЛИЧНОЙ СТЕПЕНИ АТИПИИ С УТРАТОЙ СЛОИСТОСТИ ЭПИТЕЛИЯ, НО БЕЗ ИЗМЕНЕНИЯ СТРОМЫ. Методы молекулярной биологии дополняют морфологические параметры в изучении выраженности и прогноза дисплазии: Экспрессия онкогена р53 при дисплазии возрастает > в 100 раз
«ПРЕДРАК- МИКРОСКОПИЧЕСКИЕ, ЧАСТО МНОЖЕСТВЕННЫЕ ОЧАГИ НЕВОСПАЛИТЕЛЬНОГО АТИПИЧЕСКОГО РАЗРАСТАНИЯ НЕЗРЕЛОГО ЭПИТЕЛИЯ С НАКЛОННОСТЬЮ К ИНФИЛЬТРАТИВНОМУ РОСТУ, НО ЕЩЕ БЕЗ РАЗРУШЕНИЯ ТКАНИ» Л. М. ШАБАД (1979) ПРЕДРАК ЖЕЛУДКА – условие повышенного риска опухолевой трансформации ПРЕДРАК: КЛИНИКО-АНАТОМИЧЕСКИЕ… и МОРФОЛОГИЧЕСКИЕ ВЫРАЖЕНИЯ ФОНОВЫЕ ПРЕДРАКОВЫЕ МОРФОЛОГИЧЕСКИЕ ПРЕДРАКОВЫЕ СОСТОЯНИЯ КАК УСЛОВИЯ, ИЗМЕНЕНИЯ как ПРОЦЕССЫ НАРУШЕНИЯ ПРИ КОТОРЫХ ПОВЫШЕН СОЗРЕВАНИЯ (ДИФФЕРЕНЦИРОВКИ) РИСК РЖ ПРОЛИФЕРИРУЮЩЕЙ ТКАНИ: ХРОНИЧЕСКИЙ АТРОФИЧЕСКИЙ ГАСТРИТ ЯЗВА ЖЕЛУДКА АДЕНОМАТОЗНЫЕ ПОЛИПЫ РЕЗЕЦИРОВАННЫЙ ЖЕЛУДОК МЕТАПЛАЗИЯ= РАЗВИТИЕ НОРМАЛЬНЫХ ЗРЕЛЫХ КЛЕТОК, НЕТИПИЧНЫХ ДЛЯ ДАННОЙ ЛОКАЛИЗАЦИИ; ДИСРЕГЕНЕРАТОРНЫЙ ОТВЕТ НА ДЛИТЕЛЬНЫЕ ПОВРЕЖДЕНИЯ ДИСПЛАЗИЯ= ЗАМЕЩЕНИЕ ЧАСТИ ЭПИТЕЛИЯ (ЖЕЛУДКА) КЛОНАМИ РАЗЛИЧНОЙ СТЕПЕНИ АТИПИИ С УТРАТОЙ СЛОИСТОСТИ ЭПИТЕЛИЯ, НО БЕЗ ИЗМЕНЕНИЯ СТРОМЫ. Методы молекулярной биологии дополняют морфологические параметры в изучении выраженности и прогноза дисплазии: Экспрессия онкогена р53 при дисплазии возрастает > в 100 раз
 ПРЕДРАК ЖЕЛУДКА. ФОНОВЫЕ СОСТОЯНИЯ (заболевания) n n ХРОНИЧЕСКИЙ АТРОФИЧЕСКИЙ ГАСТРИТ. Гастрит развивается у 8085% пожилых людей… из них РЖ выявляется лишь в единичных случаях. В Европе ХАГ выявляется в анамнезе у 22 -37% больных РЖ. В Японии ХАГ регистрируется при раннем РЖ у 94, 8% больных, при распространенном – у 13%. ГИПЕРПЛАСТИЧЕСКИЙ ГИГАНТОСКЛАДОЧНЫЙ (до 1 -3 см) ГАСТРИТ; Болезнь МЕНЕТРИЕ. (Боли в эпигастрии, рвота, потеря белка, отеки, анемия, энцефалопатия. Гипохлоргидрия из-за связывания HCl избыточно продуцируемой слизью. ) n ХРОНИЧЕСКАЯ ЯЗВА ЖЕЛУДКА. n АДЕНОМАТОЗНЫЕ (НЕОПЛАСТИЧЕСКИЕ) ПОЛИПЫ ЖЕЛУДКА n Лишь 10% РЖ сочетается с хронической язвой. (В 75% первичный РЖ сочетается с изъязвлением) …плоские и папиллярные. Полипы обычно встречаются на фоне метаплазии слизистой желудка. Частота малигнизации корреллирует со степенью исходной дисплазии; при плоских аденомах - в 6 -12%, при папиллярных – в 20 -76% случаев. РЕЗЕКЦИЯ ЖЕЛУДКА ПО ПОВОДУ ЗАБОЛЕВАНИЯДОБРОКАЧЕСТВЕННОГО НОВООБРАЗОВАНИЯ. В резецированном желудке развивается ХАГ вследствие рефлюкса с желчью щелочного дуоденального либо кишечного секрета… n ФОНОВЫЕ ЗАБОЛЕВАНИЯ МОГУТ РАССМАТРИВАТЬСЯ КАК ПРЕДШЕСТВЕННИКИ РЖ ТОЛЬКО ПРИ РАЗВИТИИ ПРЕДРАКОВЫХ МОРФОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ ЭПИТЕЛИЯ. Ранняя стадия РЖ, даже при максимальной скорости роста, развивается не менее 5 лет. Поражение в пределах слизистой (опухоль до 2 мм) реализуется за 2 -7 лет. Время удвоения раннего РЖ соответствует 2 -10 годам. …
ПРЕДРАК ЖЕЛУДКА. ФОНОВЫЕ СОСТОЯНИЯ (заболевания) n n ХРОНИЧЕСКИЙ АТРОФИЧЕСКИЙ ГАСТРИТ. Гастрит развивается у 8085% пожилых людей… из них РЖ выявляется лишь в единичных случаях. В Европе ХАГ выявляется в анамнезе у 22 -37% больных РЖ. В Японии ХАГ регистрируется при раннем РЖ у 94, 8% больных, при распространенном – у 13%. ГИПЕРПЛАСТИЧЕСКИЙ ГИГАНТОСКЛАДОЧНЫЙ (до 1 -3 см) ГАСТРИТ; Болезнь МЕНЕТРИЕ. (Боли в эпигастрии, рвота, потеря белка, отеки, анемия, энцефалопатия. Гипохлоргидрия из-за связывания HCl избыточно продуцируемой слизью. ) n ХРОНИЧЕСКАЯ ЯЗВА ЖЕЛУДКА. n АДЕНОМАТОЗНЫЕ (НЕОПЛАСТИЧЕСКИЕ) ПОЛИПЫ ЖЕЛУДКА n Лишь 10% РЖ сочетается с хронической язвой. (В 75% первичный РЖ сочетается с изъязвлением) …плоские и папиллярные. Полипы обычно встречаются на фоне метаплазии слизистой желудка. Частота малигнизации корреллирует со степенью исходной дисплазии; при плоских аденомах - в 6 -12%, при папиллярных – в 20 -76% случаев. РЕЗЕКЦИЯ ЖЕЛУДКА ПО ПОВОДУ ЗАБОЛЕВАНИЯДОБРОКАЧЕСТВЕННОГО НОВООБРАЗОВАНИЯ. В резецированном желудке развивается ХАГ вследствие рефлюкса с желчью щелочного дуоденального либо кишечного секрета… n ФОНОВЫЕ ЗАБОЛЕВАНИЯ МОГУТ РАССМАТРИВАТЬСЯ КАК ПРЕДШЕСТВЕННИКИ РЖ ТОЛЬКО ПРИ РАЗВИТИИ ПРЕДРАКОВЫХ МОРФОЛОГИЧЕСКИХ ИЗМЕНЕНИЙ ЭПИТЕЛИЯ. Ранняя стадия РЖ, даже при максимальной скорости роста, развивается не менее 5 лет. Поражение в пределах слизистой (опухоль до 2 мм) реализуется за 2 -7 лет. Время удвоения раннего РЖ соответствует 2 -10 годам. …
 РАК ЖЕЛУДКА. ПРЕДСТАВЛЕНИЯ o CARCINOMAЕ IN CITU в однослойном эпителии желудочной слизистой Вертикальная 0, 25 -1, 00 см (перпендикулярно базальной мембране) и горизонтальная CARCINOMA IN CITU = полное замещение эпителиального пласта атипичными клетками с видимой сохранностью базальной мембраны. анизоморфность эпителия m БАЗАЛЬНАЯ МЕМБРАНА СЛИЗИСТОЙ ОБОЛОЧКИ sm ПОДСЛИЗИСТЫЙ СЛОЙ mp МЫШЕЧНЫЙ СЛОЙ ss СУБСЕРОЗНАЯ ОСНОВА /sesi/ СЕРОЗНЫЙ ПОКРОВ CARCINOMA IN CITU при раке желудка определяется лишь теоретически.
РАК ЖЕЛУДКА. ПРЕДСТАВЛЕНИЯ o CARCINOMAЕ IN CITU в однослойном эпителии желудочной слизистой Вертикальная 0, 25 -1, 00 см (перпендикулярно базальной мембране) и горизонтальная CARCINOMA IN CITU = полное замещение эпителиального пласта атипичными клетками с видимой сохранностью базальной мембраны. анизоморфность эпителия m БАЗАЛЬНАЯ МЕМБРАНА СЛИЗИСТОЙ ОБОЛОЧКИ sm ПОДСЛИЗИСТЫЙ СЛОЙ mp МЫШЕЧНЫЙ СЛОЙ ss СУБСЕРОЗНАЯ ОСНОВА /sesi/ СЕРОЗНЫЙ ПОКРОВ CARCINOMA IN CITU при раке желудка определяется лишь теоретически.
 Факторы риска развития рака желудка: Внутренние факторы Внешние факторы 1) 1) Диета ( соли, Пол, возраст 2) Этнос и наследственность 3) Снижение тонуса иммунитета 4) Предшествующие заболевания желудка молочные продукты и нерафинированные жиры; нерегулярное питание) 2) Курение, алкоголь 3) Уменьшение потребления витаминов А и Е 4) Helicobacter pylori 5) Окружающая среда
Факторы риска развития рака желудка: Внутренние факторы Внешние факторы 1) 1) Диета ( соли, Пол, возраст 2) Этнос и наследственность 3) Снижение тонуса иммунитета 4) Предшествующие заболевания желудка молочные продукты и нерафинированные жиры; нерегулярное питание) 2) Курение, алкоголь 3) Уменьшение потребления витаминов А и Е 4) Helicobacter pylori 5) Окружающая среда
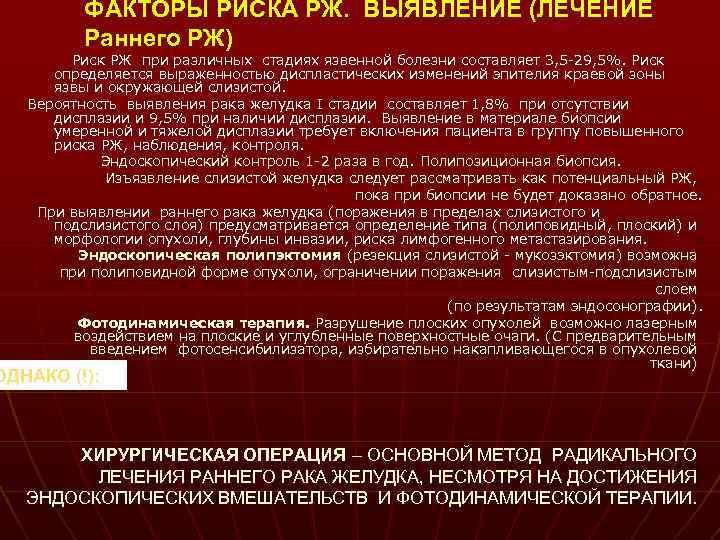 ФАКТОРЫ РИСКА РЖ. ВЫЯВЛЕНИЕ (ЛЕЧЕНИЕ Раннего РЖ) Риск РЖ при различных стадиях язвенной болезни составляет 3, 5 -29, 5%. Риск определяется выраженностью диспластических изменений эпителия краевой зоны язвы и окружающей слизистой. Вероятность выявления рака желудка I стадии составляет 1, 8% при отсутствии дисплазии и 9, 5% при наличии дисплазии. Выявление в материале биопсии умеренной и тяжелой дисплазии требует включения пациента в группу повышенного риска РЖ, наблюдения, контроля. Эндоскопический контроль 1 -2 раза в год. Полипозиционная биопсия. Изъязвление слизистой желудка следует рассматривать как потенциальный РЖ, пока при биопсии не будет доказано обратное. При выявлении раннего рака желудка (поражения в пределах слизистого и подслизистого слоя) предусматривается определение типа (полиповидный, плоский) и морфологии опухоли, глубины инвазии, риска лимфогенного метастазирования. Эндоскопическая полипэктомия (резекция слизистой - мукозэктомия) возможна при полиповидной форме опухоли, ограничении поражения слизистым-подслизистым слоем (по результатам эндосонографии). Фотодинамическая терапия. Разрушение плоских опухолей возможно лазерным воздействием на плоские и углубленные поверхностные очаги. (С предварительным введением фотосенсибилизатора, избирательно накапливающегося в опухолевой ткани) ОДНАКО (!): ХИРУРГИЧЕСКАЯ ОПЕРАЦИЯ – ОСНОВНОЙ МЕТОД РАДИКАЛЬНОГО ЛЕЧЕНИЯ РАННЕГО РАКА ЖЕЛУДКА, НЕСМОТРЯ НА ДОСТИЖЕНИЯ ЭНДОСКОПИЧЕСКИХ ВМЕШАТЕЛЬСТВ И ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ.
ФАКТОРЫ РИСКА РЖ. ВЫЯВЛЕНИЕ (ЛЕЧЕНИЕ Раннего РЖ) Риск РЖ при различных стадиях язвенной болезни составляет 3, 5 -29, 5%. Риск определяется выраженностью диспластических изменений эпителия краевой зоны язвы и окружающей слизистой. Вероятность выявления рака желудка I стадии составляет 1, 8% при отсутствии дисплазии и 9, 5% при наличии дисплазии. Выявление в материале биопсии умеренной и тяжелой дисплазии требует включения пациента в группу повышенного риска РЖ, наблюдения, контроля. Эндоскопический контроль 1 -2 раза в год. Полипозиционная биопсия. Изъязвление слизистой желудка следует рассматривать как потенциальный РЖ, пока при биопсии не будет доказано обратное. При выявлении раннего рака желудка (поражения в пределах слизистого и подслизистого слоя) предусматривается определение типа (полиповидный, плоский) и морфологии опухоли, глубины инвазии, риска лимфогенного метастазирования. Эндоскопическая полипэктомия (резекция слизистой - мукозэктомия) возможна при полиповидной форме опухоли, ограничении поражения слизистым-подслизистым слоем (по результатам эндосонографии). Фотодинамическая терапия. Разрушение плоских опухолей возможно лазерным воздействием на плоские и углубленные поверхностные очаги. (С предварительным введением фотосенсибилизатора, избирательно накапливающегося в опухолевой ткани) ОДНАКО (!): ХИРУРГИЧЕСКАЯ ОПЕРАЦИЯ – ОСНОВНОЙ МЕТОД РАДИКАЛЬНОГО ЛЕЧЕНИЯ РАННЕГО РАКА ЖЕЛУДКА, НЕСМОТРЯ НА ДОСТИЖЕНИЯ ЭНДОСКОПИЧЕСКИХ ВМЕШАТЕЛЬСТВ И ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ.
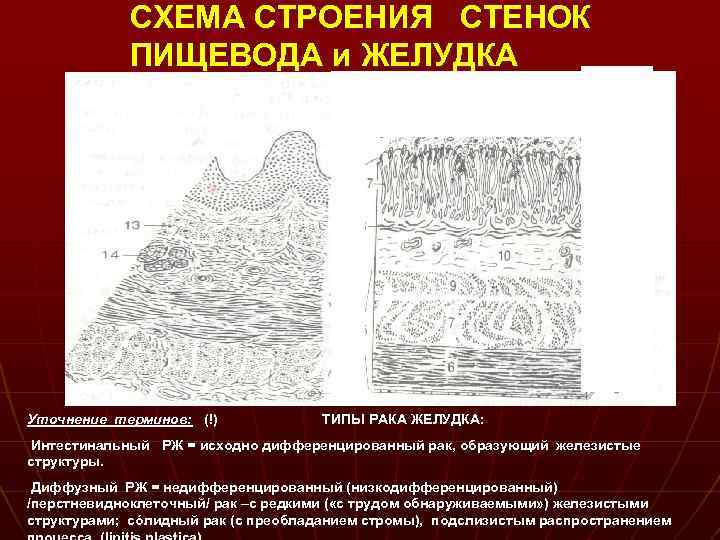 СХЕМА СТРОЕНИЯ СТЕНОК ПИЩЕВОДА и ЖЕЛУДКА. . Уточнение терминов: (!) . . ТИПЫ РАКА ЖЕЛУДКА: Интестинальный РЖ = исходно дифференцированный рак, образующий железистые структуры. Диффузный РЖ = недифференцированный (низкодифференцированный) /перстневидноклеточный/ рак –с редкими ( «с трудом обнаруживаемыми» ) железистыми структурами; сόлидный рак (с преобладанием стромы), подслизистым распространением
СХЕМА СТРОЕНИЯ СТЕНОК ПИЩЕВОДА и ЖЕЛУДКА. . Уточнение терминов: (!) . . ТИПЫ РАКА ЖЕЛУДКА: Интестинальный РЖ = исходно дифференцированный рак, образующий железистые структуры. Диффузный РЖ = недифференцированный (низкодифференцированный) /перстневидноклеточный/ рак –с редкими ( «с трудом обнаруживаемыми» ) железистыми структурами; сόлидный рак (с преобладанием стромы), подслизистым распространением
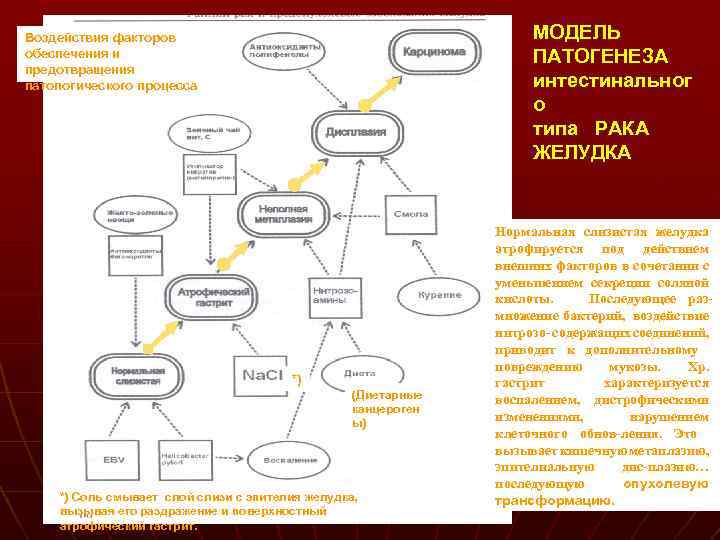 МОДЕЛЬ ПАТОГЕНЕЗА интестинальног о типа РАКА ЖЕЛУДКА Воздействия факторов обеспечения и предотвращения патологического процесса *) (Диетарные канцероген ы) *) Соль смывает слой слизи с эпителия желудка, вызывая его раздражение и поверхностный атрофический гастрит. Нормальная слизистая желудка атрофируется под действием внешних факторов в сочетании с уменьшением секреции соляной кислоты. Последующее размножение бактерий, воздействие нитрозо- содержащих соединений, приводит к дополнительному повреждению мукозы. Хр. гастрит характеризуется воспалением, дистрофическими изменениями, нарушением клеточного обнов-ления. Это вызывает кишечную метаплазию, эпителиальную дис-плазию… последующую опухолевую трансформацию.
МОДЕЛЬ ПАТОГЕНЕЗА интестинальног о типа РАКА ЖЕЛУДКА Воздействия факторов обеспечения и предотвращения патологического процесса *) (Диетарные канцероген ы) *) Соль смывает слой слизи с эпителия желудка, вызывая его раздражение и поверхностный атрофический гастрит. Нормальная слизистая желудка атрофируется под действием внешних факторов в сочетании с уменьшением секреции соляной кислоты. Последующее размножение бактерий, воздействие нитрозо- содержащих соединений, приводит к дополнительному повреждению мукозы. Хр. гастрит характеризуется воспалением, дистрофическими изменениями, нарушением клеточного обнов-ления. Это вызывает кишечную метаплазию, эпителиальную дис-плазию… последующую опухолевую трансформацию.
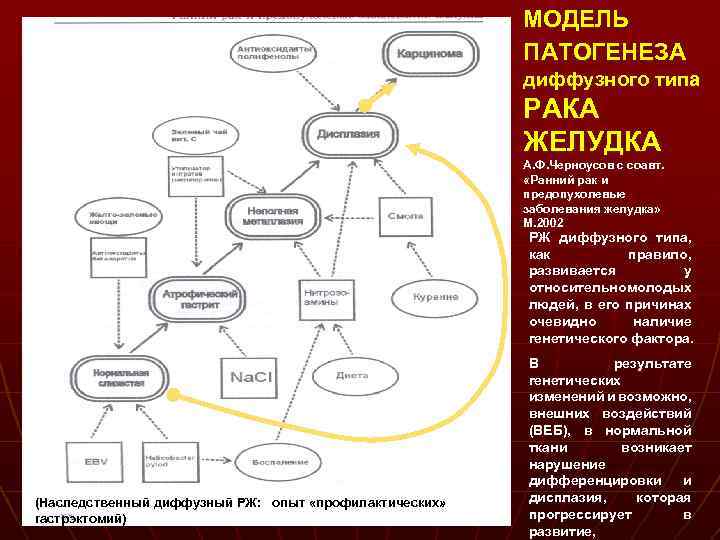 МОДЕЛЬ ПАТОГЕНЕЗА диффузного типа РАКА ЖЕЛУДКА А. Ф. Черноусов с соавт. «Ранний рак и предопухолевые заболевания желудка» М. 2002 РЖ диффузного типа, как правило, развивается у относительномолодых людей, в его причинах очевидно наличие генетического фактора. (Наследственный диффузный РЖ: опыт «профилактических» гастрэктомий) В результате генетических изменений и возможно, внешних воздействий (ВЕБ), в нормальной ткани возникает нарушение дифференцировки и дисплазия, которая прогрессирует в развитие,
МОДЕЛЬ ПАТОГЕНЕЗА диффузного типа РАКА ЖЕЛУДКА А. Ф. Черноусов с соавт. «Ранний рак и предопухолевые заболевания желудка» М. 2002 РЖ диффузного типа, как правило, развивается у относительномолодых людей, в его причинах очевидно наличие генетического фактора. (Наследственный диффузный РЖ: опыт «профилактических» гастрэктомий) В результате генетических изменений и возможно, внешних воздействий (ВЕБ), в нормальной ткани возникает нарушение дифференцировки и дисплазия, которая прогрессирует в развитие,
 Классификация по характеру роста 1) Экзофитный рак 2) Эндофитный рак
Классификация по характеру роста 1) Экзофитный рак 2) Эндофитный рак
 Локализация рака желудка Тотальное поражение – 3% Множественное поражение – 3% Локализация Кардия -10% Антрум – 60% Дно – 12% Тело – 18%
Локализация рака желудка Тотальное поражение – 3% Множественное поражение – 3% Локализация Кардия -10% Антрум – 60% Дно – 12% Тело – 18%
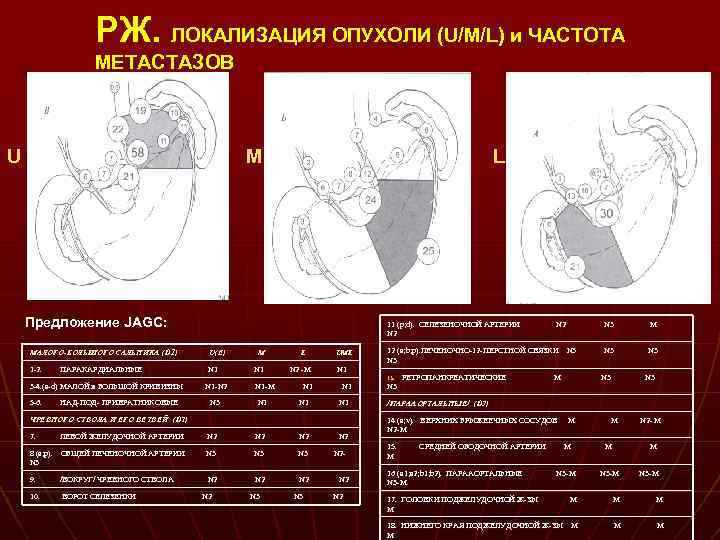 РЖ. ЛОКАЛИЗАЦИЯ ОПУХОЛИ (U/M/L) и ЧАСТОТА МЕТАСТАЗОВ U M L Предложение JAGC: 11 (p; d). СЕЛЕЗЕНОЧНОЙ АРТЕРИИ (p; d) N 2 МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) U(E) 1 -2. N 1 ПАРАКАРДИАЛЬНЫЕ M N 1 L N 2 -M UML N 1 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ N 1 -N 2 N 3 N 1 -M N 1 N 1 N 1 ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ N 2 N 2 8 (a; p). ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ (a; p). N 3 N 3 N 2 - 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА N 2 N 2 10. ВОРОТ СЕЛЕЗЕНКИ N 2 N 3 12 (a; b; p). ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ N 3 (a; b; p) N 3 13. 3 -4. (a-d) МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 3 -4. (a-d) N 2 РЕТРОПАНКРЕАТИЧЕСКИЕ M M N 3 N 3 N 3 /ПАРААОРТАЛЬНЫЕ/ (D 3) 14 (a; v). ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ (a; v) N 2 -M 15. M СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ M M N 2 - M M M N 3 -M М М М 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ М М 16 (a 1; a 2; b 1; b 2). ПАРААОРТАЛЬНЫЕ (a 1; a 2; b 1; b 2). N 3 -M 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ М M N 3 -M
РЖ. ЛОКАЛИЗАЦИЯ ОПУХОЛИ (U/M/L) и ЧАСТОТА МЕТАСТАЗОВ U M L Предложение JAGC: 11 (p; d). СЕЛЕЗЕНОЧНОЙ АРТЕРИИ (p; d) N 2 МАЛОГО-БОЛЬШОГО САЛЬНИКА (D 1) U(E) 1 -2. N 1 ПАРАКАРДИАЛЬНЫЕ M N 1 L N 2 -M UML N 1 5 -6. НАД-ПОД- ПРИВРАТНИКОВЫЕ N 1 -N 2 N 3 N 1 -M N 1 N 1 N 1 ЧРЕВНОГО СТВОЛА И ЕГО ВЕТВЕЙ (D 2) 7. ЛЕВОЙ ЖЕЛУДОЧНОЙ АРТЕРИИ N 2 N 2 8 (a; p). ОБЩЕЙ ПЕЧЕНОЧНОЙ АРТЕРИИ (a; p). N 3 N 3 N 2 - 9. /ВОКРУГ/ ЧРЕВНОГО СТВОЛА N 2 N 2 10. ВОРОТ СЕЛЕЗЕНКИ N 2 N 3 12 (a; b; p). ПЕЧЕНОЧНО-12 -ПЕРСТНОЙ СВЯЗКИ N 3 (a; b; p) N 3 13. 3 -4. (a-d) МАЛОЙ и БОЛЬШОЙ КРИВИЗНЫ 3 -4. (a-d) N 2 РЕТРОПАНКРЕАТИЧЕСКИЕ M M N 3 N 3 N 3 /ПАРААОРТАЛЬНЫЕ/ (D 3) 14 (a; v). ВЕРХНИХ БРЫЖЕЕЧНЫХ СОСУДОВ (a; v) N 2 -M 15. M СРЕДНЕЙ ОБОДОЧНОЙ АРТЕРИИ M M N 2 - M M M N 3 -M М М М 18. НИЖНЕГО КРАЯ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ М М 16 (a 1; a 2; b 1; b 2). ПАРААОРТАЛЬНЫЕ (a 1; a 2; b 1; b 2). N 3 -M 17. ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ Ж-ЗЫ М M N 3 -M
 РАК ЖЕЛУДКА. СТРУКТУРА ОПУХОЛЙ. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ ВОЗ (1990) /С 2002 г. - в РОНЦ/ Аденокарцинома. Злокачественная опухоль железистого эпителия, образующая папиллярные, тубулярные, ацинарные структуры. АК: высоко- умеренно- и низкодифференцированная………………. (95%) Аденокарцинома папиллярная. Выросты с фиброзной основой. Признаки клеточного и ядерного полиморфизма. Типична полиповидная форма опухоли. Аденокарцинома тубулярная. Разветвленные структуры, заключенные в фиброзную строму. (АК с ацинарными структурами). Аденокарцинома слизистая. Опухоль, в которой сохраняется значительное количество преимущественно внеклеточной слизи; иногда – с перстневидными клетками. Перстневидноклеточный рак = АК, представленная преимущественно изолированными опухолевыми клетками с выраженным внутриклеточным слизеобразованием. Железисто-плоскоклеточный рак – сочетание признаков АК и ПКР Плоскоклеточный рак. Часто – ПКР пищевода с распространением на кардию. Недифференцированный рак – опухоль без признаков дифференцировки и образования железистых структур. Неклассифицируемый рак – опухоль без признаков перечисленных выше.
РАК ЖЕЛУДКА. СТРУКТУРА ОПУХОЛЙ. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ ВОЗ (1990) /С 2002 г. - в РОНЦ/ Аденокарцинома. Злокачественная опухоль железистого эпителия, образующая папиллярные, тубулярные, ацинарные структуры. АК: высоко- умеренно- и низкодифференцированная………………. (95%) Аденокарцинома папиллярная. Выросты с фиброзной основой. Признаки клеточного и ядерного полиморфизма. Типична полиповидная форма опухоли. Аденокарцинома тубулярная. Разветвленные структуры, заключенные в фиброзную строму. (АК с ацинарными структурами). Аденокарцинома слизистая. Опухоль, в которой сохраняется значительное количество преимущественно внеклеточной слизи; иногда – с перстневидными клетками. Перстневидноклеточный рак = АК, представленная преимущественно изолированными опухолевыми клетками с выраженным внутриклеточным слизеобразованием. Железисто-плоскоклеточный рак – сочетание признаков АК и ПКР Плоскоклеточный рак. Часто – ПКР пищевода с распространением на кардию. Недифференцированный рак – опухоль без признаков дифференцировки и образования железистых структур. Неклассифицируемый рак – опухоль без признаков перечисленных выше.
 РАК ЖЕЛУДКА. ФОРМА (ТИП) РОСТА ОПУХОЛЕЙ Borrmann (1926): типы (формы роста) опухолей желудка: 1. 2. 3. 4. 5. 6. 7. Полиповидная (грибовидная) Блюдцеобразная (изъязвленная, с приподнятыми краями) Инфильтративно-язвенная Инфильтративно-диффузная 5. Смешанная Возвышающийся ---------------(полиповидн 0. РАННИЙ РАК ый) Поверхностныйприподнятый плоский (бляшковидный) (До 70% вдавленный РРЖ)
РАК ЖЕЛУДКА. ФОРМА (ТИП) РОСТА ОПУХОЛЕЙ Borrmann (1926): типы (формы роста) опухолей желудка: 1. 2. 3. 4. 5. 6. 7. Полиповидная (грибовидная) Блюдцеобразная (изъязвленная, с приподнятыми краями) Инфильтративно-язвенная Инфильтративно-диффузная 5. Смешанная Возвышающийся ---------------(полиповидн 0. РАННИЙ РАК ый) Поверхностныйприподнятый плоский (бляшковидный) (До 70% вдавленный РРЖ)
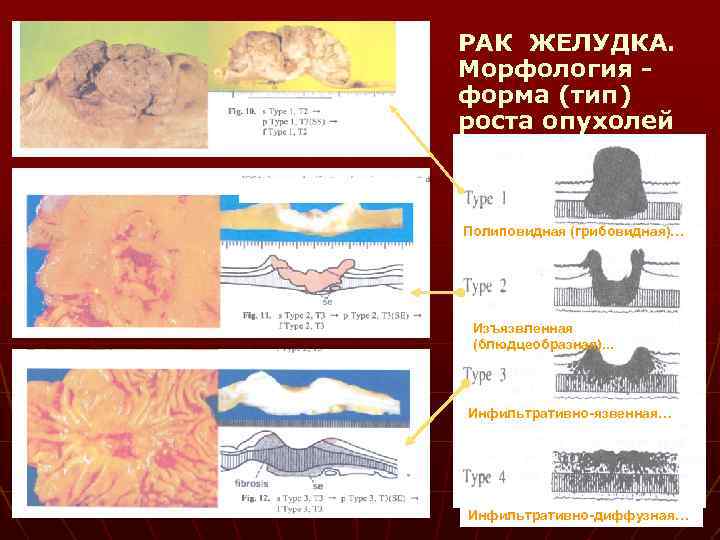 РАК ЖЕЛУДКА. Морфология форма (тип) роста опухолей Полиповидная (грибовидная)… Изъязвленная (блюдцеобразная). . . Инфильтративно-язвенная… Инфильтративно-диффузная…
РАК ЖЕЛУДКА. Морфология форма (тип) роста опухолей Полиповидная (грибовидная)… Изъязвленная (блюдцеобразная). . . Инфильтративно-язвенная… Инфильтративно-диффузная…
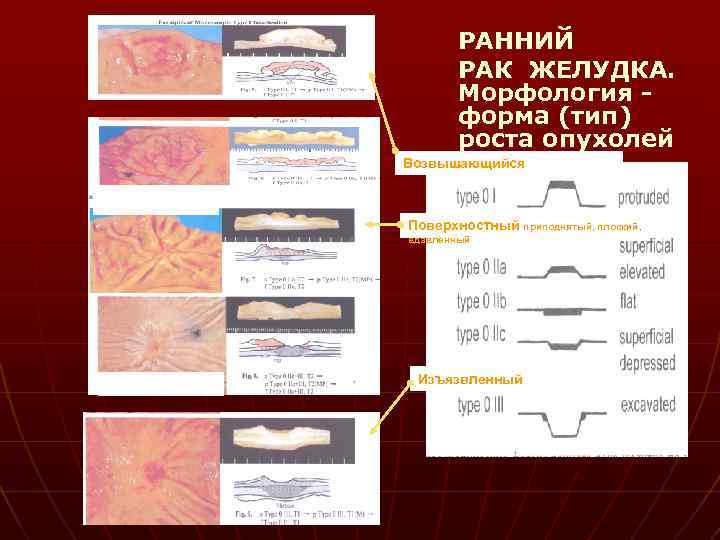 РАННИЙ РАК ЖЕЛУДКА. Морфология форма (тип) роста опухолей Возвышающийся Поверхностный приподнятый, плоский, вдавленный Изъязвленный
РАННИЙ РАК ЖЕЛУДКА. Морфология форма (тип) роста опухолей Возвышающийся Поверхностный приподнятый, плоский, вдавленный Изъязвленный
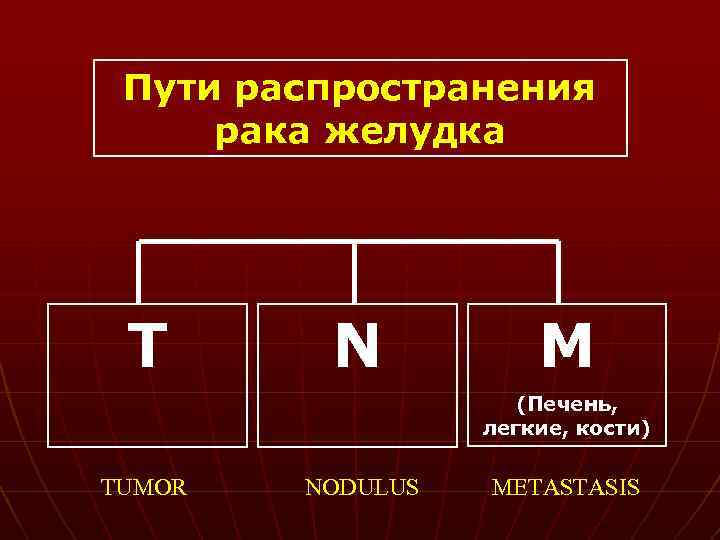 Пути распространения рака желудка Т N M (Печень, легкие, кости) TUMOR NODULUS METASTASIS
Пути распространения рака желудка Т N M (Печень, легкие, кости) TUMOR NODULUS METASTASIS
 Классификация рака желудка (1997 год) Т – первичная опухоль Т in situ – преинвазивная карцинома T 1 – инфильтрация слизистого и подслизистого слоя Т 2 – инфильтрация до мышечного слоя Т 3 – прорастание серозного слоя T 4 – прорастание в соседние структуры n N – регионарные лимфоузлы N 0 – нет метастазов N 1 – поражены 1 -6 лимфоузлов N 2 – поражены 7 -15 лимфоузлов N 3 – метастазы более чем в 15 лимфоузлах n М – отдаленные метастазы М 0 – нет отдаленных метастазов М 1 – Имеются отдаленные метастазы n
Классификация рака желудка (1997 год) Т – первичная опухоль Т in situ – преинвазивная карцинома T 1 – инфильтрация слизистого и подслизистого слоя Т 2 – инфильтрация до мышечного слоя Т 3 – прорастание серозного слоя T 4 – прорастание в соседние структуры n N – регионарные лимфоузлы N 0 – нет метастазов N 1 – поражены 1 -6 лимфоузлов N 2 – поражены 7 -15 лимфоузлов N 3 – метастазы более чем в 15 лимфоузлах n М – отдаленные метастазы М 0 – нет отдаленных метастазов М 1 – Имеются отдаленные метастазы n
 Стадирование рака желудка (1997 год) n n n n Стадия Стадия 0 – Tis N 0 M 0 1 А – T 1 N 0 M 0 1 Б – T 1 N 1 M 0, T 2 N 0 M 0, T 1 N 2 M 0 2 – T 2 N 1 M 0, T 3 N 0 M 0, T 2 N 2 M 0 3 А – T 3 N 1 M 0, T 4 N 0 M 0 3 Б – T 3 N 2 M 0 4 – T 4 N 1 -3 M 0, T 1 -3 N 3 M 0, T 0 -4 N 0 M 1
Стадирование рака желудка (1997 год) n n n n Стадия Стадия 0 – Tis N 0 M 0 1 А – T 1 N 0 M 0 1 Б – T 1 N 1 M 0, T 2 N 0 M 0, T 1 N 2 M 0 2 – T 2 N 1 M 0, T 3 N 0 M 0, T 2 N 2 M 0 3 А – T 3 N 1 M 0, T 4 N 0 M 0 3 Б – T 3 N 2 M 0 4 – T 4 N 1 -3 M 0, T 1 -3 N 3 M 0, T 0 -4 N 0 M 1
 Метастазы рака желудка регионарные Лимфогенные – в 16 групп регионарных лимфоузлов отдаленные Лимфогенные: Вирхова, Крукенберга Гематогенные: печень, легкие, плевра, почки. Имплантационные: карциноматоз брюшины, Шнитцлера, Жозефины.
Метастазы рака желудка регионарные Лимфогенные – в 16 групп регионарных лимфоузлов отдаленные Лимфогенные: Вирхова, Крукенберга Гематогенные: печень, легкие, плевра, почки. Имплантационные: карциноматоз брюшины, Шнитцлера, Жозефины.
 Клинические формы раннего рака желудка n n n 1) 2) 3) Латентные – 80– 90% Диспетические – 10 -20% Болевые -
Клинические формы раннего рака желудка n n n 1) 2) 3) Латентные – 80– 90% Диспетические – 10 -20% Болевые -
 Синдром «малых признаков» n n n 1) Изменение самочувствия больного (слабость, утомляемость, снижение работоспособности). 2) Немотивированное стойкое снижение аппетита 3) Желудочный дискомфорт 4) Прогрессирующее похудение 5) Психическая депрессия
Синдром «малых признаков» n n n 1) Изменение самочувствия больного (слабость, утомляемость, снижение работоспособности). 2) Немотивированное стойкое снижение аппетита 3) Желудочный дискомфорт 4) Прогрессирующее похудение 5) Психическая депрессия
 Клинические признаки запущенного рака желудка n n n n 1) Раковая кахексия 2) Желтуха 3) Бледность кожных покровов 4) Асцит 5) Наличие метастазов Вирхова, Крукенберга, Шнитцлера, в пупок. 6) Пальпируемая опухоль 7) Пальпируемая печень
Клинические признаки запущенного рака желудка n n n n 1) Раковая кахексия 2) Желтуха 3) Бледность кожных покровов 4) Асцит 5) Наличие метастазов Вирхова, Крукенберга, Шнитцлера, в пупок. 6) Пальпируемая опухоль 7) Пальпируемая печень
 Диагностика рака желудка n n n Диагностика первичной опухоли Определение стадии рака Оценка общей операбельности больного
Диагностика рака желудка n n n Диагностика первичной опухоли Определение стадии рака Оценка общей операбельности больного
 РАК ЖЕЛУДКА. Диагностический процесс 0. Диспансерное наблюдение больных хроническими заболеваниями желудка. Рентгенография желудка и эзофаго-гастро-дуоденоскопия. 1. Морфологическое подтверждение диагноза. Биопсия (изменений слизистой желудка). 2. Диагностика распространенности процесса: -Гастроскопия + эндосонография… + хромография (0, 1% индигокармин) -УЗИ (КТ) брюшной полости, малого таза. Рентгенография грудной клетки. 3. Лапароскопия. Оценка состояния органов брюшной полости и брюшины (Cy+). АНАМНЕЗ и ВРАЧЕБНЫЙ ОСМОТР: Длительность желудочного дискомфорта (диспепсии). Клинические проявления нарушения проходимости пищевода и эвакуации из желудка. Болевой синдром с иррадиацией в поясничную область. Пальпируемое новообразование в эпигастрии. Состояние печени. Свободная жидкость в брюшной полости. (Установление истинности «пупочной грыжи» ). Выявление метастазов Вирхова и Шницлера (Крукенберга). Возможность отдаленных гематогенных метастазов
РАК ЖЕЛУДКА. Диагностический процесс 0. Диспансерное наблюдение больных хроническими заболеваниями желудка. Рентгенография желудка и эзофаго-гастро-дуоденоскопия. 1. Морфологическое подтверждение диагноза. Биопсия (изменений слизистой желудка). 2. Диагностика распространенности процесса: -Гастроскопия + эндосонография… + хромография (0, 1% индигокармин) -УЗИ (КТ) брюшной полости, малого таза. Рентгенография грудной клетки. 3. Лапароскопия. Оценка состояния органов брюшной полости и брюшины (Cy+). АНАМНЕЗ и ВРАЧЕБНЫЙ ОСМОТР: Длительность желудочного дискомфорта (диспепсии). Клинические проявления нарушения проходимости пищевода и эвакуации из желудка. Болевой синдром с иррадиацией в поясничную область. Пальпируемое новообразование в эпигастрии. Состояние печени. Свободная жидкость в брюшной полости. (Установление истинности «пупочной грыжи» ). Выявление метастазов Вирхова и Шницлера (Крукенберга). Возможность отдаленных гематогенных метастазов
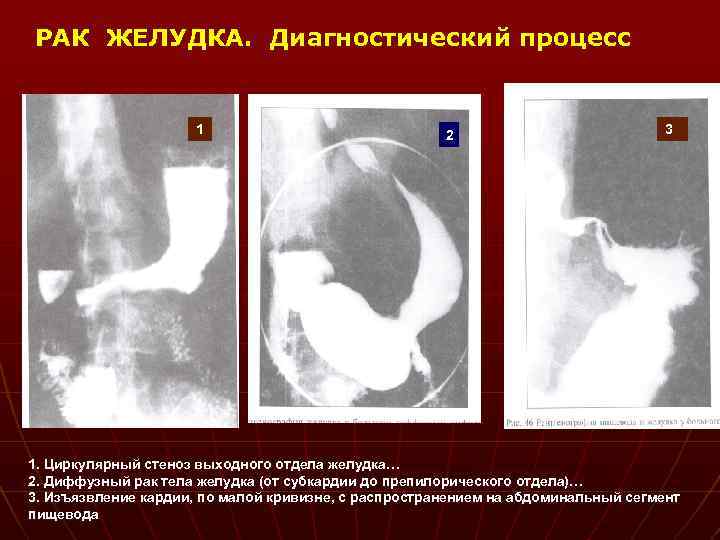 РАК ЖЕЛУДКА. Диагностический процесс 1 2 3 1. Циркулярный стеноз выходного отдела желудка… 2. Диффузный рак тела желудка (от субкардии до препилорического отдела)… 3. Изъязвление кардии, по малой кривизне, с распространением на абдоминальный сегмент пищевода 3
РАК ЖЕЛУДКА. Диагностический процесс 1 2 3 1. Циркулярный стеноз выходного отдела желудка… 2. Диффузный рак тела желудка (от субкардии до препилорического отдела)… 3. Изъязвление кардии, по малой кривизне, с распространением на абдоминальный сегмент пищевода 3
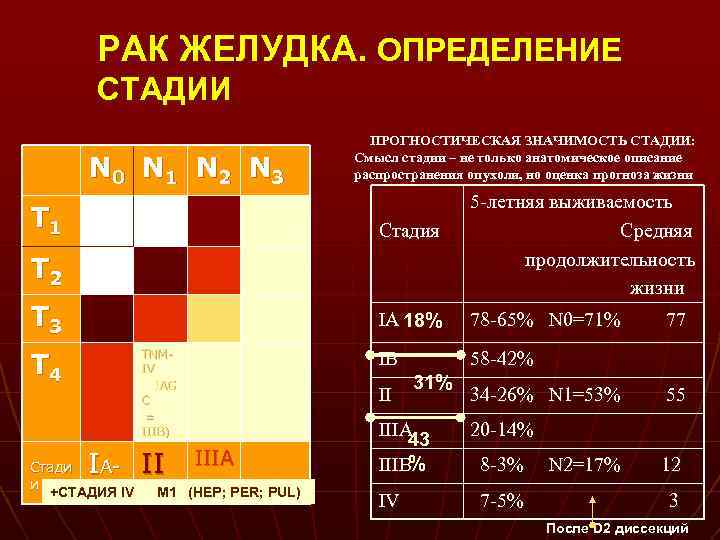 РАК ЖЕЛУДКА. ОПРЕДЕЛЕНИЕ СТАДИИ N 0 N 1 N 2 N 3 T 1 ПРОГНОСТИЧЕСКАЯ ЗНАЧИМОСТЬ СТАДИИ: Смысл стадии – не только анатомическое описание распространения опухоли, но оценка прогноза жизни Стадия T 2 T 3 5 -летняя выживаемость Средняя продолжительность жизни IA 18% T 4 IB TNMIV JAG C = IIIB) I Cтади Аи +СТАДИЯ IV В II M 1 78 -65% N 0=71% 58 -42% II IIIA IIIB (HEP; PER; PUL) 31% IIIA 43 % IIIB IV 34 -26% N 1=53% 77 55 20 -14% 8 -3% 7 -5% N 2=17% 12 3 После D 2 диссекций
РАК ЖЕЛУДКА. ОПРЕДЕЛЕНИЕ СТАДИИ N 0 N 1 N 2 N 3 T 1 ПРОГНОСТИЧЕСКАЯ ЗНАЧИМОСТЬ СТАДИИ: Смысл стадии – не только анатомическое описание распространения опухоли, но оценка прогноза жизни Стадия T 2 T 3 5 -летняя выживаемость Средняя продолжительность жизни IA 18% T 4 IB TNMIV JAG C = IIIB) I Cтади Аи +СТАДИЯ IV В II M 1 78 -65% N 0=71% 58 -42% II IIIA IIIB (HEP; PER; PUL) 31% IIIA 43 % IIIB IV 34 -26% N 1=53% 77 55 20 -14% 8 -3% 7 -5% N 2=17% 12 3 После D 2 диссекций
 Методы лечения рака желудка n n Химиотерапия Хирургический Лучевая терапия Симптоматическое лечение
Методы лечения рака желудка n n Химиотерапия Хирургический Лучевая терапия Симптоматическое лечение
 РАК ЖЕЛУДКА. ВЫБОР МЕТОДА ЛЕЧЕНИЯ (ВАРИАНТЫ ЗОЛОТОГО СТАНДАРТА ПРОТИВООПУХОЛЕВОГО ВОЗДЕЙСТВИЯ) ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ РАДИКАЛЬНАЯ ОПЕРАЦИЯ -СУБТОТАЛЬНАЯ РЕЗЕКЦИЯ ЖЕЛУДКА -ГАСТРЭКТОМИЯ ПАЛЛИАТИВНАЯ ОПЕРАЦИЯ -СУБТОТАЛЬНАЯ РЕЗЕКЦИЯ ЖЕЛУДКА -ГАСТРЭКТОМИЯ СИМПТОМАТИЧЕСКАЯ ОПЕРАЦИЯ -ФОРМИРОВАНИЕ ОБХОДНОГО АНАСТОМОЗА -ФОРМИРОВАНИЕ СТОМЫ -РЕКАНАЛИЗАЦИЯ КАРДИОЭЗОФАГЕАЛЬНОЙ ЗОНЫ + ИНТРАОПЕРАЦИОННАЯ ГИПЕРТЕРМИЧЕСКАЯ ИНТРАПЕРИТОНЕАЛЬНАЯ ХИМИОТЕРАПИЯ
РАК ЖЕЛУДКА. ВЫБОР МЕТОДА ЛЕЧЕНИЯ (ВАРИАНТЫ ЗОЛОТОГО СТАНДАРТА ПРОТИВООПУХОЛЕВОГО ВОЗДЕЙСТВИЯ) ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ РАДИКАЛЬНАЯ ОПЕРАЦИЯ -СУБТОТАЛЬНАЯ РЕЗЕКЦИЯ ЖЕЛУДКА -ГАСТРЭКТОМИЯ ПАЛЛИАТИВНАЯ ОПЕРАЦИЯ -СУБТОТАЛЬНАЯ РЕЗЕКЦИЯ ЖЕЛУДКА -ГАСТРЭКТОМИЯ СИМПТОМАТИЧЕСКАЯ ОПЕРАЦИЯ -ФОРМИРОВАНИЕ ОБХОДНОГО АНАСТОМОЗА -ФОРМИРОВАНИЕ СТОМЫ -РЕКАНАЛИЗАЦИЯ КАРДИОЭЗОФАГЕАЛЬНОЙ ЗОНЫ + ИНТРАОПЕРАЦИОННАЯ ГИПЕРТЕРМИЧЕСКАЯ ИНТРАПЕРИТОНЕАЛЬНАЯ ХИМИОТЕРАПИЯ
 Принципы радикальных операций при раке желудка 1) Резекция в пределах здоровых тканей 2) Удаление регионарных лимфоузлов, большого сальника, связочного аппарата желудка (D 2 – лимфодиссекция) 3) Комбинированные резекции 4) Резекция «одним блоком» 5) Абластика, антибластика.
Принципы радикальных операций при раке желудка 1) Резекция в пределах здоровых тканей 2) Удаление регионарных лимфоузлов, большого сальника, связочного аппарата желудка (D 2 – лимфодиссекция) 3) Комбинированные резекции 4) Резекция «одним блоком» 5) Абластика, антибластика.
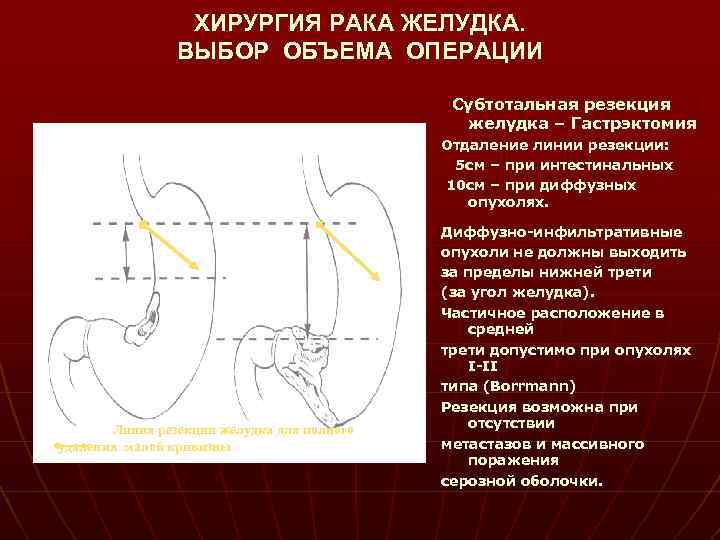 ХИРУРГИЯ РАКА ЖЕЛУДКА. ВЫБОР ОБЪЕМА ОПЕРАЦИИ Субтотальная резекция желудка – Гастрэктомия Отдаление линии резекции: 5 см – при интестинальных 10 см – при диффузных опухолях. Линия резекции желудка для полного удаления малой кривизны Диффузно-инфильтративные опухоли не должны выходить за пределы нижней трети (за угол желудка). Частичное расположение в средней трети допустимо при опухолях I-II типа (Borrmann) Резекция возможна при отсутствии метастазов и массивного поражения серозной оболочки.
ХИРУРГИЯ РАКА ЖЕЛУДКА. ВЫБОР ОБЪЕМА ОПЕРАЦИИ Субтотальная резекция желудка – Гастрэктомия Отдаление линии резекции: 5 см – при интестинальных 10 см – при диффузных опухолях. Линия резекции желудка для полного удаления малой кривизны Диффузно-инфильтративные опухоли не должны выходить за пределы нижней трети (за угол желудка). Частичное расположение в средней трети допустимо при опухолях I-II типа (Borrmann) Резекция возможна при отсутствии метастазов и массивного поражения серозной оболочки.
 СОВРЕМЕННЫЕ РАДИКАЛЬНЫЕ ОПЕРАЦИИ ПРИ РАКЕ ЖЕЛУДКА Концепция превентивного удаления клетчатки и лимфоузлов зон регионарного метастазирования (Jinnai, 1962) – интегрированный этап радикальной операции, общепризнанная доктрина хирургического лечения. Метастатическое поражение лимфоузлов N 1 -2 рассматривается как регионарное, N 3 – как распространенность, соответствующая IV стадии. Выполнение D 2, сравнительно с D 0 -1 при лимфогенных метастазах повышает 5 -летнюю выживаемость с 10 до 21% (Mine M. , Majima S, 1970)
СОВРЕМЕННЫЕ РАДИКАЛЬНЫЕ ОПЕРАЦИИ ПРИ РАКЕ ЖЕЛУДКА Концепция превентивного удаления клетчатки и лимфоузлов зон регионарного метастазирования (Jinnai, 1962) – интегрированный этап радикальной операции, общепризнанная доктрина хирургического лечения. Метастатическое поражение лимфоузлов N 1 -2 рассматривается как регионарное, N 3 – как распространенность, соответствующая IV стадии. Выполнение D 2, сравнительно с D 0 -1 при лимфогенных метастазах повышает 5 -летнюю выживаемость с 10 до 21% (Mine M. , Majima S, 1970)
 ЗОЛОТЫМ СТАНДАРТОМ ХИРУРГИИ РАКА ЖЕЛУДКА ЯВЛЯЕТСЯ ГАСТРЭКТОМИЯ С ЛИМФОДИССЕКЦИЕЙ D 2
ЗОЛОТЫМ СТАНДАРТОМ ХИРУРГИИ РАКА ЖЕЛУДКА ЯВЛЯЕТСЯ ГАСТРЭКТОМИЯ С ЛИМФОДИССЕКЦИЕЙ D 2
 ПУТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИИ РАКА ЖЕЛУДКА (ПУТИ УЛУЧШЕНИЯ РЕЗУЛЬТАТОВ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ) n n n Повышение резектабельности. Выполнение комбинированных операций Расширение границ вмешательства на путях лимфооттока (лимфогенного метастазирования) в объеме D 2 (D 3) Применение комбинированных воздействий (гипертермическая интраоперационная, химиотерапия)
ПУТИ СОВЕРШЕНСТВОВАНИЯ ХИРУРГИИ РАКА ЖЕЛУДКА (ПУТИ УЛУЧШЕНИЯ РЕЗУЛЬТАТОВ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ) n n n Повышение резектабельности. Выполнение комбинированных операций Расширение границ вмешательства на путях лимфооттока (лимфогенного метастазирования) в объеме D 2 (D 3) Применение комбинированных воздействий (гипертермическая интраоперационная, химиотерапия)
 ФАКТОРЫ РИСКА ПАРААОРТАЛЬНОГО МЕТАСТАЗИРОВАНИЯ При поражении лимфоузлов чревной группы вероятность метастазов в парааортальных узлах составляет до 90% Yoshioka S. et al. (2001) В этой связи, интраоперационное гистологическое исследование лимфоузлов чревного ствола может способствовать принятию решения о целесообразности парааортальной лимфодиссекции
ФАКТОРЫ РИСКА ПАРААОРТАЛЬНОГО МЕТАСТАЗИРОВАНИЯ При поражении лимфоузлов чревной группы вероятность метастазов в парааортальных узлах составляет до 90% Yoshioka S. et al. (2001) В этой связи, интраоперационное гистологическое исследование лимфоузлов чревного ствола может способствовать принятию решения о целесообразности парааортальной лимфодиссекции
 Отсутствие статистически достоверных различий в частоте фатальных послеоперационных осложнений наряду с низким показателем летальности свидетельствуют о принципиальной «стандартных» возможности границ расширения хирургического вмешательства при раке желудка ЧАСТОТА ПАРААОРТАЛЬНОГО МЕТАСТАЗИРОВАНИЯ 28, 2% (11 из 39 наблюдений)
Отсутствие статистически достоверных различий в частоте фатальных послеоперационных осложнений наряду с низким показателем летальности свидетельствуют о принципиальной «стандартных» возможности границ расширения хирургического вмешательства при раке желудка ЧАСТОТА ПАРААОРТАЛЬНОГО МЕТАСТАЗИРОВАНИЯ 28, 2% (11 из 39 наблюдений)
 Лучевая терапия рака желудка 1) Предоперационная дистанционная гамма-терапия 2) Интраоперационная гамматерапия 3) Паллиативное лечение больных 4 стадии
Лучевая терапия рака желудка 1) Предоперационная дистанционная гамма-терапия 2) Интраоперационная гамматерапия 3) Паллиативное лечение больных 4 стадии
 Химиотерапия рака желудка 1) Послеоперационная адьювантная и лечебная химиотерапия. 2) Неадьювантная химиотерапия. 3) Паллиативое лечение больных 4 стадии.
Химиотерапия рака желудка 1) Послеоперационная адьювантная и лечебная химиотерапия. 2) Неадьювантная химиотерапия. 3) Паллиативое лечение больных 4 стадии.
 ГИПЕРТЕРМИЧЕСКАЯ ИНТРАОПЕРАЦИОННАЯ ИНТРАПЕРИТОНЕАЛЬНАЯ ХИМИОТЕРАПИЯ Тер-Ованесов М. Д. (2003 -2006)
ГИПЕРТЕРМИЧЕСКАЯ ИНТРАОПЕРАЦИОННАЯ ИНТРАПЕРИТОНЕАЛЬНАЯ ХИМИОТЕРАПИЯ Тер-Ованесов М. Д. (2003 -2006)
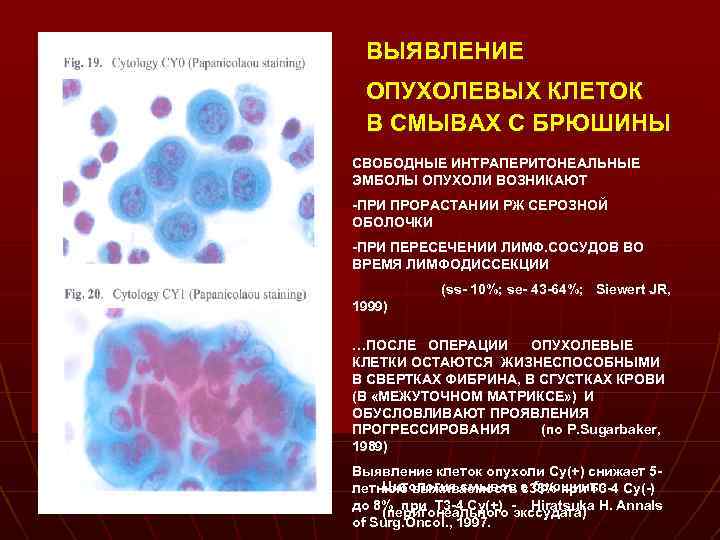 ВЫЯВЛЕНИЕ ОПУХОЛЕВЫХ КЛЕТОК В СМЫВАХ С БРЮШИНЫ СВОБОДНЫЕ ИНТРАПЕРИТОНЕАЛЬНЫЕ ЭМБОЛЫ ОПУХОЛИ ВОЗНИКАЮТ -ПРИ ПРОРАСТАНИИ РЖ СЕРОЗНОЙ ОБОЛОЧКИ -ПРИ ПЕРЕСЕЧЕНИИ ЛИМФ. СОСУДОВ ВО ВРЕМЯ ЛИМФОДИССЕКЦИИ (ss- 10%; se- 43 -64%; Siewert JR, 1999) …ПОСЛЕ ОПЕРАЦИИ ОПУХОЛЕВЫЕ КЛЕТКИ ОСТАЮТСЯ ЖИЗНЕСПОСОБНЫМИ В СВЕРТКАХ ФИБРИНА, В СГУСТКАХ КРОВИ (В «МЕЖУТОЧНОМ МАТРИКСЕ» ) И ОБУСЛОВЛИВАЮТ ПРОЯВЛЕНИЯ ПРОГРЕССИРОВАНИЯ (по P. Sugarbaker, 1989) Выявление клеток опухоли Cy(+) снижает 5 Цитология смывов с33% при T 3 -4 Cy(-) летнюю выживаемость с брюшины до 8% при T 3 -4 Cy(+) -экссудата) H. Annals Hiratsuka (перитонеального of Surg. Oncol. , 1997.
ВЫЯВЛЕНИЕ ОПУХОЛЕВЫХ КЛЕТОК В СМЫВАХ С БРЮШИНЫ СВОБОДНЫЕ ИНТРАПЕРИТОНЕАЛЬНЫЕ ЭМБОЛЫ ОПУХОЛИ ВОЗНИКАЮТ -ПРИ ПРОРАСТАНИИ РЖ СЕРОЗНОЙ ОБОЛОЧКИ -ПРИ ПЕРЕСЕЧЕНИИ ЛИМФ. СОСУДОВ ВО ВРЕМЯ ЛИМФОДИССЕКЦИИ (ss- 10%; se- 43 -64%; Siewert JR, 1999) …ПОСЛЕ ОПЕРАЦИИ ОПУХОЛЕВЫЕ КЛЕТКИ ОСТАЮТСЯ ЖИЗНЕСПОСОБНЫМИ В СВЕРТКАХ ФИБРИНА, В СГУСТКАХ КРОВИ (В «МЕЖУТОЧНОМ МАТРИКСЕ» ) И ОБУСЛОВЛИВАЮТ ПРОЯВЛЕНИЯ ПРОГРЕССИРОВАНИЯ (по P. Sugarbaker, 1989) Выявление клеток опухоли Cy(+) снижает 5 Цитология смывов с33% при T 3 -4 Cy(-) летнюю выживаемость с брюшины до 8% при T 3 -4 Cy(+) -экссудата) H. Annals Hiratsuka (перитонеального of Surg. Oncol. , 1997.
 ГИПЕРТЕРМИЧЕСКАЯ ИНТРАОПЕРАЦИОННАЯ ИНТРАПЕРИТОНЕАЛЬНАЯ ХИМИОТЕРАПИЯ Эффект химиотерапии в сочетании с термическим воздействием: Мета-анализ показал, что применение метода ГИИХ приводит к термической инактивации (летальному повреждению) опухолевых клеток. Гипертермическая интраоперационная интраперитонеальная химиотерапия в 2 -4 раза увеличивает 5 -летнюю выживаемость больных резектабельным раком желудка III стадии (Alfieri S. 4 th International Gastric Cancer Congress, New-York, 2001) Обоснования ГИИХ: -ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ КЛИНИЧЕСКОГО ТЕЧЕНИЯ БОЛЕЗНИ (диссеминация по брюшине, асцит; перфорация, к. непроходимость) -ЦИТОРЕДУКТИВНОЕ УМЕНЬШЕНИЕ ОПУХОЛИ, ПОВЫШЕНИЕ ЭФФЕКТИВНОСТИ ПОСЛЕДУЮЩЕЙ ХИМИОТЕРАПИИ Показания к ГИИХ: -ИНФИЛЬТРАТИВНЫЙ ХАРАКТЕР ОПУХОЛИ -ПОРАЖЕНИЕ СЕРОЗНОЙ ОБОЛОЧКИ И ЧРЕВНЫХ ЛИМФОУЗЛОВ -НИЗКОДИФФЕРЕНЦИРОВАННЫЙ РАК Противопоказания ГИИХ: -ВЫСОКИЙ ОПЕРАЦИОННЫЙ РИСК и НЕРЕЗЕКТАБЕЛЬНОСТЬ ПРОЦЕССА (БОЛЬШИЕ РАЗМЕРЫ ДИССЕМИНАТОВ ПО БРЮШИНЕ (>2, 5 СМ) , ЗНАЧИТЕЛЬНАЯ ЛИМФОГЕННАЯ (N 3) И ГЕМАТОГЕННАЯ (м 1) РАСПРОСТРАНЕННОСТЬ) (Sugarbaker P. : Jpn J Clin Oncol 31, 2002; Seminars in Surg. Oncol. 2003) !
ГИПЕРТЕРМИЧЕСКАЯ ИНТРАОПЕРАЦИОННАЯ ИНТРАПЕРИТОНЕАЛЬНАЯ ХИМИОТЕРАПИЯ Эффект химиотерапии в сочетании с термическим воздействием: Мета-анализ показал, что применение метода ГИИХ приводит к термической инактивации (летальному повреждению) опухолевых клеток. Гипертермическая интраоперационная интраперитонеальная химиотерапия в 2 -4 раза увеличивает 5 -летнюю выживаемость больных резектабельным раком желудка III стадии (Alfieri S. 4 th International Gastric Cancer Congress, New-York, 2001) Обоснования ГИИХ: -ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ КЛИНИЧЕСКОГО ТЕЧЕНИЯ БОЛЕЗНИ (диссеминация по брюшине, асцит; перфорация, к. непроходимость) -ЦИТОРЕДУКТИВНОЕ УМЕНЬШЕНИЕ ОПУХОЛИ, ПОВЫШЕНИЕ ЭФФЕКТИВНОСТИ ПОСЛЕДУЮЩЕЙ ХИМИОТЕРАПИИ Показания к ГИИХ: -ИНФИЛЬТРАТИВНЫЙ ХАРАКТЕР ОПУХОЛИ -ПОРАЖЕНИЕ СЕРОЗНОЙ ОБОЛОЧКИ И ЧРЕВНЫХ ЛИМФОУЗЛОВ -НИЗКОДИФФЕРЕНЦИРОВАННЫЙ РАК Противопоказания ГИИХ: -ВЫСОКИЙ ОПЕРАЦИОННЫЙ РИСК и НЕРЕЗЕКТАБЕЛЬНОСТЬ ПРОЦЕССА (БОЛЬШИЕ РАЗМЕРЫ ДИССЕМИНАТОВ ПО БРЮШИНЕ (>2, 5 СМ) , ЗНАЧИТЕЛЬНАЯ ЛИМФОГЕННАЯ (N 3) И ГЕМАТОГЕННАЯ (м 1) РАСПРОСТРАНЕННОСТЬ) (Sugarbaker P. : Jpn J Clin Oncol 31, 2002; Seminars in Surg. Oncol. 2003) !

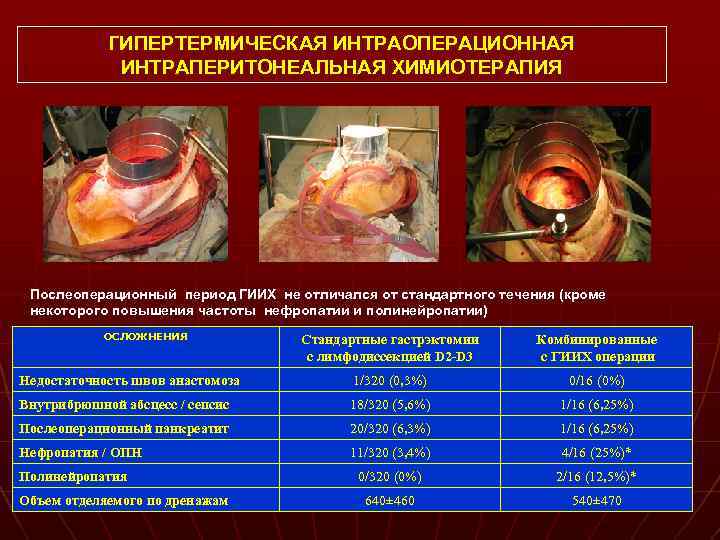 ГИПЕРТЕРМИЧЕСКАЯ ИНТРАОПЕРАЦИОННАЯ ИНТРАПЕРИТОНЕАЛЬНАЯ ХИМИОТЕРАПИЯ Послеоперационный период ГИИХ не отличался от стандартного течения (кроме некоторого повышения частоты нефропатии и полинейропатии) ОСЛОЖНЕНИЯ Стандартные гастрэктомии с лимфодиссекцией D 2 -D 3 Комбинированные с ГИИХ операции Недостаточность швов анастомоза 1/320 (0, 3%) 0/16 (0%) Внутрибрюшной абсцесс / сепсис 18/320 (5, 6%) 1/16 (6, 25%) Послеоперационный панкреатит 20/320 (6, 3%) 1/16 (6, 25%) Нефропатия / ОПН 11/320 (3, 4%) 4/16 (25%)* 0/320 (0%) 2/16 (12, 5%)* 640± 460 540± 470 Полинейропатия Объем отделяемого по дренажам
ГИПЕРТЕРМИЧЕСКАЯ ИНТРАОПЕРАЦИОННАЯ ИНТРАПЕРИТОНЕАЛЬНАЯ ХИМИОТЕРАПИЯ Послеоперационный период ГИИХ не отличался от стандартного течения (кроме некоторого повышения частоты нефропатии и полинейропатии) ОСЛОЖНЕНИЯ Стандартные гастрэктомии с лимфодиссекцией D 2 -D 3 Комбинированные с ГИИХ операции Недостаточность швов анастомоза 1/320 (0, 3%) 0/16 (0%) Внутрибрюшной абсцесс / сепсис 18/320 (5, 6%) 1/16 (6, 25%) Послеоперационный панкреатит 20/320 (6, 3%) 1/16 (6, 25%) Нефропатия / ОПН 11/320 (3, 4%) 4/16 (25%)* 0/320 (0%) 2/16 (12, 5%)* 640± 460 540± 470 Полинейропатия Объем отделяемого по дренажам
 Возможность послеоперационного проведения интраперитонеальной химиотерапии…
Возможность послеоперационного проведения интраперитонеальной химиотерапии…


