Рак Colon.ppt
- Количество слайдов: 103
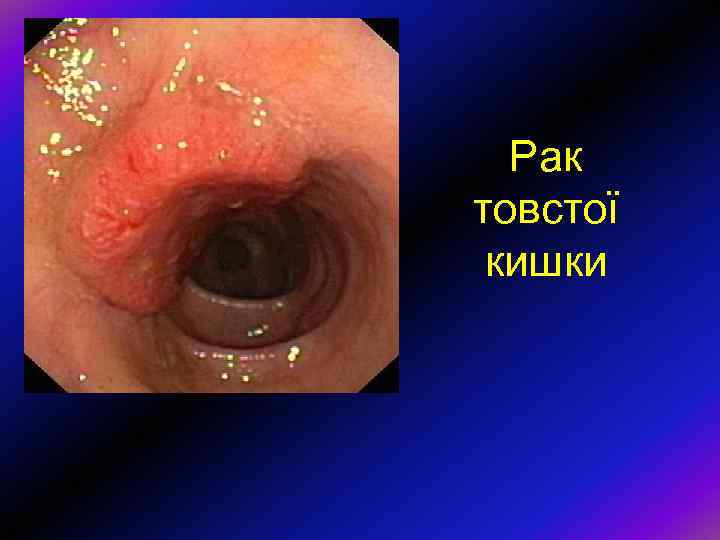 Рак товстої кишки
Рак товстої кишки
 Колоректальний рак серед основних причин смерті від раку у США за частотою посідає друге місце, лише у 1997 р. було виявлено 131 тисячу нових випадків захворювання.
Колоректальний рак серед основних причин смерті від раку у США за частотою посідає друге місце, лише у 1997 р. було виявлено 131 тисячу нових випадків захворювання.
 Протягом останнiх десятирiч спостерiгається рiст захворюваності на рак товстої кишки в усьому свiтi. У Схiднiй Європi захворюванiсть на рак товстої кишки зросла за останнi 30 рокiв майже в чотири рази. В Українi в 90 -х роках захворюванiсть складає 15 -17 випадкiв на 100 000 населення.
Протягом останнiх десятирiч спостерiгається рiст захворюваності на рак товстої кишки в усьому свiтi. У Схiднiй Європi захворюванiсть на рак товстої кишки зросла за останнi 30 рокiв майже в чотири рази. В Українi в 90 -х роках захворюванiсть складає 15 -17 випадкiв на 100 000 населення.
 • • Етіологія Помiчено зв’язок раку товстої кишки з характером харчування. Їжа бідна на рослинні волокна, овочі і фрукти, з пiдвищеним вмiстом бiлкiв i жирiв тваринного походження сприятлива для появи цього захворювання. Вважається, що продукти обмiну бiлкiв (триптофан) є канцерогенними. Жирна їжа сприяє пiдвищенню рiвня жовчних кислот, якi пiд впливом мiкрофлори кишок (особливо анаеробних бактерiй) утворюють стимулятори пухлинного росту (азоредуктаза та iн. ). Певну канцерогенну дiю чинять також самi жовчнi кислоти.
• • Етіологія Помiчено зв’язок раку товстої кишки з характером харчування. Їжа бідна на рослинні волокна, овочі і фрукти, з пiдвищеним вмiстом бiлкiв i жирiв тваринного походження сприятлива для появи цього захворювання. Вважається, що продукти обмiну бiлкiв (триптофан) є канцерогенними. Жирна їжа сприяє пiдвищенню рiвня жовчних кислот, якi пiд впливом мiкрофлори кишок (особливо анаеробних бактерiй) утворюють стимулятори пухлинного росту (азоредуктаза та iн. ). Певну канцерогенну дiю чинять також самi жовчнi кислоти.
 Етіологія Канцерогенну дiю виявлено в домiшках, використовуваних як консерванти продуктiв харчування. Має значення тривалiсть контакту канцерогена з епiтелiєм кишок, що залежить вiд кишкового пасажу. Деякі продукти харчування містять природні речовини з антиканцерогенними властивостями, до них зараховують каву і червоне вино. Курiння збiльшує ризик захворювання.
Етіологія Канцерогенну дiю виявлено в домiшках, використовуваних як консерванти продуктiв харчування. Має значення тривалiсть контакту канцерогена з епiтелiєм кишок, що залежить вiд кишкового пасажу. Деякі продукти харчування містять природні речовини з антиканцерогенними властивостями, до них зараховують каву і червоне вино. Курiння збiльшує ризик захворювання.
 Нині загальновизнаною є точка зору, що переважна більшість випадків колоректального раку (понад 95%) розвивається з аденоми, тому клінічна значущість аденоматозних поліпів зумовлена їх злоякісним потенціалом.
Нині загальновизнаною є точка зору, що переважна більшість випадків колоректального раку (понад 95%) розвивається з аденоми, тому клінічна значущість аденоматозних поліпів зумовлена їх злоякісним потенціалом.
 Процес малігнізації: від аденоми до аденокарциноми • Здоровий кишковий епітелій характеризується сталим рівнем проліферації, диференціації, дозрівання і апоптозу (програмованої смерті) клітин. Цей процес викликає повне оновлення епітеліального покриття кишки кожні 6 днів • У пацієнтів з колоректальними новотворами був фоновий локальний дефект або порушення, який сприяв ненормальній проліферації і диференціації клітин. Порушена і перманентна клітинна реплікація біля поверхні крипт супроводжується порушенням дозрівання клітин і призводить до збільшення кількості поверхневих епітеліальних клітин, а відтак до появи поліповидних утворів.
Процес малігнізації: від аденоми до аденокарциноми • Здоровий кишковий епітелій характеризується сталим рівнем проліферації, диференціації, дозрівання і апоптозу (програмованої смерті) клітин. Цей процес викликає повне оновлення епітеліального покриття кишки кожні 6 днів • У пацієнтів з колоректальними новотворами був фоновий локальний дефект або порушення, який сприяв ненормальній проліферації і диференціації клітин. Порушена і перманентна клітинна реплікація біля поверхні крипт супроводжується порушенням дозрівання клітин і призводить до збільшення кількості поверхневих епітеліальних клітин, а відтак до появи поліповидних утворів.
 Колоректальні поліпи – збірний термін, який охоплює будь-які локальні випинання над поверхнею слизової у просвіт кишки, форма і розміри їх можуть бути різноманітними. Згідно з іншим, вужчим, визначенням, до поліпів відносять такі випнуті структури, які мають епітеліальне походження • Згідно з гістологічною будовою, поліпи поділяють на неопластичні — аденоматозні і злоякісні, та не неопластичні. • Злоякісний поліп — це аденома, в якій є ділянки інвазивного раку, проте візуально її часто неможливо відрізнити від доброякісного утвору. • До не неопластичних епітеліальних поліпів належать запальні, слизові, гіперпластичні і гамартомні поліпи, для яких не притаманний потенціал малігнізуватися. • Мати вигляд поліпів можуть різноманітні підслизові утвори: ліпоми, лімфоїдні пухлини, фіброми тощо.
Колоректальні поліпи – збірний термін, який охоплює будь-які локальні випинання над поверхнею слизової у просвіт кишки, форма і розміри їх можуть бути різноманітними. Згідно з іншим, вужчим, визначенням, до поліпів відносять такі випнуті структури, які мають епітеліальне походження • Згідно з гістологічною будовою, поліпи поділяють на неопластичні — аденоматозні і злоякісні, та не неопластичні. • Злоякісний поліп — це аденома, в якій є ділянки інвазивного раку, проте візуально її часто неможливо відрізнити від доброякісного утвору. • До не неопластичних епітеліальних поліпів належать запальні, слизові, гіперпластичні і гамартомні поліпи, для яких не притаманний потенціал малігнізуватися. • Мати вигляд поліпів можуть різноманітні підслизові утвори: ліпоми, лімфоїдні пухлини, фіброми тощо.
 • Понад 90% поліпів товстої кишки є аденомами або гіперпластичними поліпами. Щодо того, які із них трапляються частіше, є різні думки. • Аденоматозні поліпи товстої кишки рідко трапляються в людей віком до 30 років і їх частота зростає з віком. • Частота аденом товстої кишки сягає 25— 35% у віці 50 років і перевищує 60% у віці 70 і більше років (автопсійні дані). За даними колоноскопії близько 60% пацієнтів має одиничні аденоми, а 40% — множинні. • З віком зростає частота множинних аденом, частота їх виявлення у проксимальних відділах товстої кишки і розміри.
• Понад 90% поліпів товстої кишки є аденомами або гіперпластичними поліпами. Щодо того, які із них трапляються частіше, є різні думки. • Аденоматозні поліпи товстої кишки рідко трапляються в людей віком до 30 років і їх частота зростає з віком. • Частота аденом товстої кишки сягає 25— 35% у віці 50 років і перевищує 60% у віці 70 і більше років (автопсійні дані). За даними колоноскопії близько 60% пацієнтів має одиничні аденоми, а 40% — множинні. • З віком зростає частота множинних аденом, частота їх виявлення у проксимальних відділах товстої кишки і розміри.
 • Гіперпластичні поліпи локалізуються переважно в ректосигмоїдному відділі і в цій ділянці часто є множинними. • Їх частота теж суттєво зростає з віком: у дітей вони фактично не трапляються, у віці до 40 років їх частота сягає 40%, а у старшому віці їх можна виявити в 75% осіб (B. S. Morson). • Аденоми ректосигмоїдного відділу становлять лише третину усіх аденом дистальніше селезінкового згину. Вважають, що за частотою розподіл аденоматозних поліпів у товстій кишці аналогічний до частоти локалізації раку: – 14 -20% — сліпа і висхідна кишка, – 32 -36% — поперечноободова, – 44 -53% — сигмоподібна і пряма.
• Гіперпластичні поліпи локалізуються переважно в ректосигмоїдному відділі і в цій ділянці часто є множинними. • Їх частота теж суттєво зростає з віком: у дітей вони фактично не трапляються, у віці до 40 років їх частота сягає 40%, а у старшому віці їх можна виявити в 75% осіб (B. S. Morson). • Аденоми ректосигмоїдного відділу становлять лише третину усіх аденом дистальніше селезінкового згину. Вважають, що за частотою розподіл аденоматозних поліпів у товстій кишці аналогічний до частоти локалізації раку: – 14 -20% — сліпа і висхідна кишка, – 32 -36% — поперечноободова, – 44 -53% — сигмоподібна і пряма.
 • Симптоматика частіше з’являється в пацієнтів, які мають аденоми розміром 1 см і більше. Найчастішим проявом є товстокишкові кровотечі • Аденоми переважно мають інтактну поверхню, хоча великі поліпи можуть бути легко ранимими. На відміну від карцином товстої кишки, виразкування на поверхні поліпів трапляються рідко. • Великі вільозні аденоми прямої кишки можуть супроводжуватися профузними проносами з виділенням водянстого калу, що призводить до суттєвої втрати електролітів і води. • Поліпи на ніжці, особливо у тонкій кишці, як при синдромі Пейтца-Єгерса (див. далі), сприяють розвитку інвагінації
• Симптоматика частіше з’являється в пацієнтів, які мають аденоми розміром 1 см і більше. Найчастішим проявом є товстокишкові кровотечі • Аденоми переважно мають інтактну поверхню, хоча великі поліпи можуть бути легко ранимими. На відміну від карцином товстої кишки, виразкування на поверхні поліпів трапляються рідко. • Великі вільозні аденоми прямої кишки можуть супроводжуватися профузними проносами з виділенням водянстого калу, що призводить до суттєвої втрати електролітів і води. • Поліпи на ніжці, особливо у тонкій кишці, як при синдромі Пейтца-Єгерса (див. далі), сприяють розвитку інвагінації
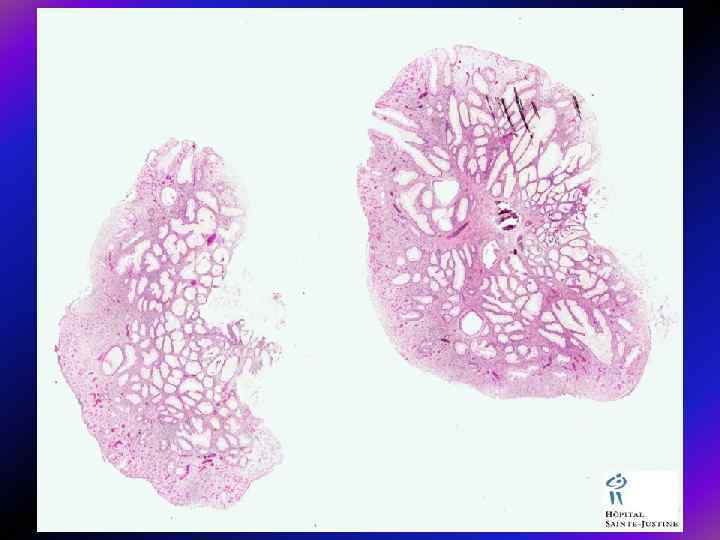
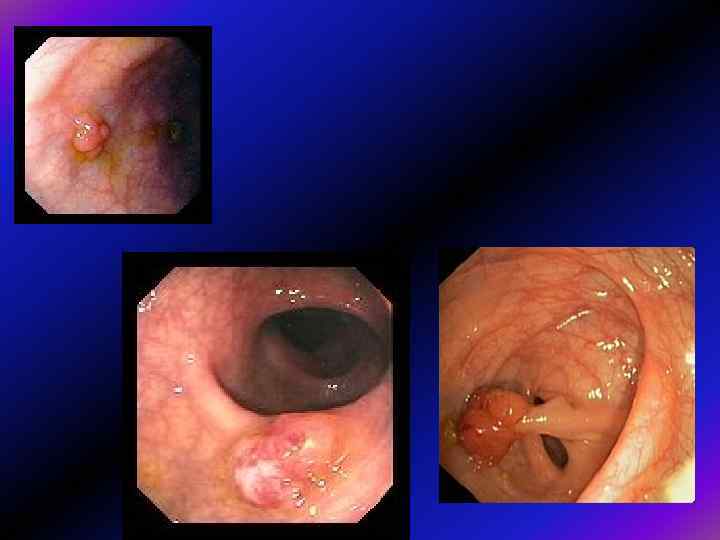
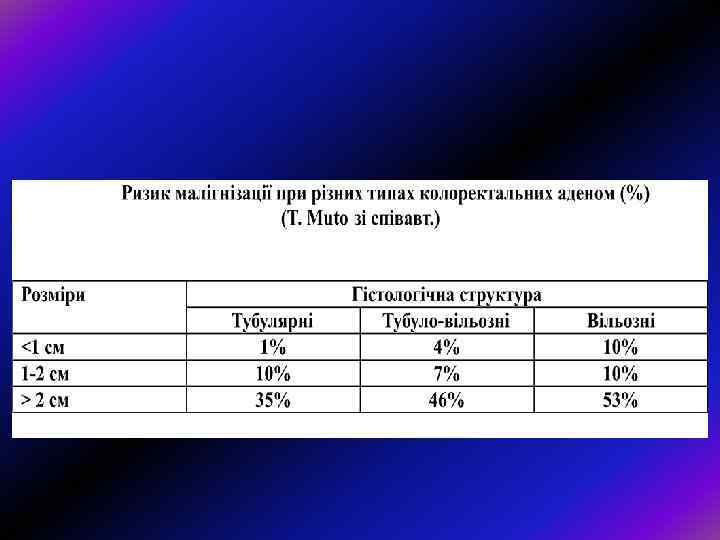
 Морфологія поліпів • Як звичайно, аденоматозні поліпи поділяють на – тубулярні, – тубуло-вільозні і – вільозні (класифікація ВОЗ). Тубулярні аденоми трапляються найчастіше і становлять 75— 87% усіх аденом, тоді як тубуло-вільозні лише 8— 15%, а вільозні — 5— 10%. Тубулярні аденоми мають порівняно менші розміри: у дослідженні, проведеному в шпиталі Св. Марка, 76% тубулярних аденом були розмірами < 3 см, натомість лише 25% тубуло-вільозних і 14% вільозних аденом мали розміри до 1 см.
Морфологія поліпів • Як звичайно, аденоматозні поліпи поділяють на – тубулярні, – тубуло-вільозні і – вільозні (класифікація ВОЗ). Тубулярні аденоми трапляються найчастіше і становлять 75— 87% усіх аденом, тоді як тубуло-вільозні лише 8— 15%, а вільозні — 5— 10%. Тубулярні аденоми мають порівняно менші розміри: у дослідженні, проведеному в шпиталі Св. Марка, 76% тубулярних аденом були розмірами < 3 см, натомість лише 25% тубуло-вільозних і 14% вільозних аденом мали розміри до 1 см.
 • У тубулярних аденомах проліферуючий епітелій формує прямі або розгалужені трубчасті структури з диспластичною тканиною, • а у вільозних — утворює видовжені пальцеподібні випинання, які складаються з диспластичного епітелію. • У тубуло-вільозних аденом змішана структура, де кожен тип структури повинен становити не менше 25% маси поліпа.
• У тубулярних аденомах проліферуючий епітелій формує прямі або розгалужені трубчасті структури з диспластичною тканиною, • а у вільозних — утворює видовжені пальцеподібні випинання, які складаються з диспластичного епітелію. • У тубуло-вільозних аденом змішана структура, де кожен тип структури повинен становити не менше 25% маси поліпа.
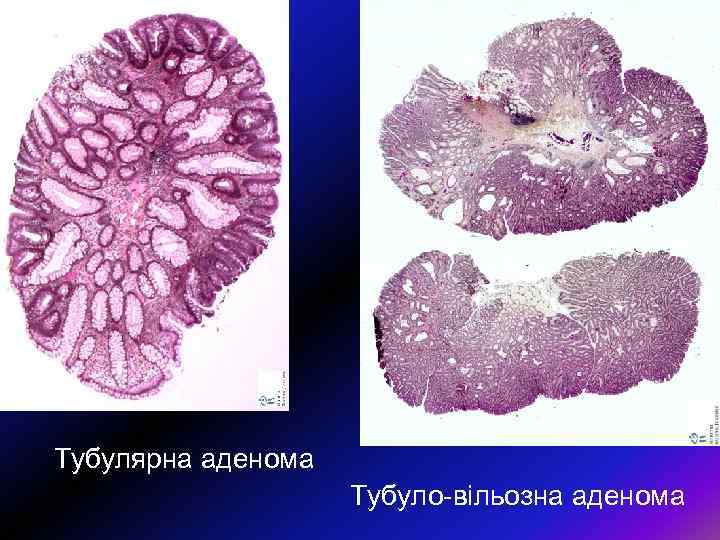 Тубулярна аденома Тубуло-вільозна аденома
Тубулярна аденома Тубуло-вільозна аденома
 • Усі аденоми є неопластичними і мають певний ступінь дисплазії. Ступінь дисплаії (помірний, середній або важкий) визначають на підставі атипії епітелію і порушення архітектоніки залоз. • Під час Національного дослідження поліпів у США, (1990) при гістологічному дослідженні 3371 аденоми, які було видалено колоноскопічно, помірну дисплазію було виявлено у 86% аденом, середню — у 8%, а важку або карциному in situ — в 6%. • Більші розміри поліпа, більша вираженість вільозної структури і старший вік супроводжуються більшим ризиком дисплазії високого ступеня.
• Усі аденоми є неопластичними і мають певний ступінь дисплазії. Ступінь дисплаії (помірний, середній або важкий) визначають на підставі атипії епітелію і порушення архітектоніки залоз. • Під час Національного дослідження поліпів у США, (1990) при гістологічному дослідженні 3371 аденоми, які було видалено колоноскопічно, помірну дисплазію було виявлено у 86% аденом, середню — у 8%, а важку або карциному in situ — в 6%. • Більші розміри поліпа, більша вираженість вільозної структури і старший вік супроводжуються більшим ризиком дисплазії високого ступеня.
 Для гіперпластичних (“метапластичних”) поліпів характерна картина видовжених диилятованих крипт. На відміну від аденом мітози виявляють в базальній частині крипт, а в напрямі від крипт до поверхні відзначається явне дозрівання клітин. Сповільнена міграція клітин до поверхні власне призводить до характерного зубчастого вигляду залоз при гістологічному дослідженні.
Для гіперпластичних (“метапластичних”) поліпів характерна картина видовжених диилятованих крипт. На відміну від аденом мітози виявляють в базальній частині крипт, а в напрямі від крипт до поверхні відзначається явне дозрівання клітин. Сповільнена міграція клітин до поверхні власне призводить до характерного зубчастого вигляду залоз при гістологічному дослідженні.
 • Деякі поліпи мають вигляд гіперпластичних, але в них находять неопластичний компонент – їх нині називають зубчастими аденомами (serrated adenoma)
• Деякі поліпи мають вигляд гіперпластичних, але в них находять неопластичний компонент – їх нині називають зубчастими аденомами (serrated adenoma)
 • Ювенільні (рентенційні) поліпи вважають гамартомними. Трапляються переважно в дітей і підлітків, хоча їх можна виявити і в дорослих. Являють собою кістозно змінені залози, наповнені слизом. Поверхня їх може бути ерозована, а у стромі відзначають виражені запальні зміни і крововиливи.
• Ювенільні (рентенційні) поліпи вважають гамартомними. Трапляються переважно в дітей і підлітків, хоча їх можна виявити і в дорослих. Являють собою кістозно змінені залози, наповнені слизом. Поверхня їх може бути ерозована, а у стромі відзначають виражені запальні зміни і крововиливи.
 Запальні поліпи (за прийнятою у нас термінологією - псевдополіпи). Це вогнищеві припідняті ділянки грануляційної тканини, які трапляються при запальних захворюваннях кишки (неспецифічному виразковому коліті і хворобі Крона). Гістологічно в них виявляють набряк, фіброз і лімфоцитарну або нейтрофільну інфільтрацію.
Запальні поліпи (за прийнятою у нас термінологією - псевдополіпи). Це вогнищеві припідняті ділянки грануляційної тканини, які трапляються при запальних захворюваннях кишки (неспецифічному виразковому коліті і хворобі Крона). Гістологічно в них виявляють набряк, фіброз і лімфоцитарну або нейтрофільну інфільтрацію.
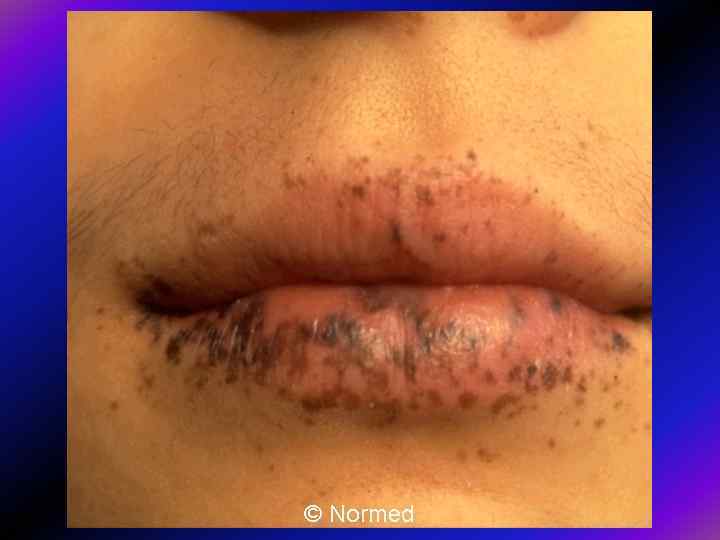
 Непухлинні поліпозні синдроми Синдром Пейтца-Єгерса. Виявляють меланінову пігментацію шкіри і слизових оболонок у поєднанні з поліпозом травного каналу. • Найчастіше поліпи локалізуються в тонкій кишці, у 40% — у шлунку і в 30% — в товстій кишці. • Поліпи є гамартомними, тому їх не вважають передраковим станом, хоча деякі дослідники повідомляють про підвищений ризик злоякісних пухлин травного каналу в таких хворих. • Можуть виникати поліпи інших порожнистих органів. • Є повідомлення про аномалії сечостатевої системи у жінок з цим синдромом, злоякісні пухлини яйників і грудей. • Успадковується за автосомно-домінантним типом. • До клінічних проявів належать анемія, кишкові кольки, часом — кишкова непрохідність з інвагінацією або без неї.
Непухлинні поліпозні синдроми Синдром Пейтца-Єгерса. Виявляють меланінову пігментацію шкіри і слизових оболонок у поєднанні з поліпозом травного каналу. • Найчастіше поліпи локалізуються в тонкій кишці, у 40% — у шлунку і в 30% — в товстій кишці. • Поліпи є гамартомними, тому їх не вважають передраковим станом, хоча деякі дослідники повідомляють про підвищений ризик злоякісних пухлин травного каналу в таких хворих. • Можуть виникати поліпи інших порожнистих органів. • Є повідомлення про аномалії сечостатевої системи у жінок з цим синдромом, злоякісні пухлини яйників і грудей. • Успадковується за автосомно-домінантним типом. • До клінічних проявів належать анемія, кишкові кольки, часом — кишкова непрохідність з інвагінацією або без неї.
 Синдром Кронкайт-Канада. Це вроджене неспадкове захворювання, яке виникає у дорослих в різному віці. Воно характеризується дифузним гастроінтестинальним не неопластичним поліпозом (кістозно змінені залози і запалення строми) із запаленням слизової оболонки за межами поліпів. Найбільше уражені бувають шлунок і товста кишка. Крім поліпозу виявляють гіперпігментацію шкіри, алопецію і оніходистрофію. Через запалення травного каналу у хворих розвивається анорексія, болі в животі, водяниста діарея, надалі — важка кахексія, водно-електролітні розлади. Етіологія невідома, смертність висока, хоча відомі випадки ремісії. При наявності аденоматозних поліпів (про які повідомляють різні автори) підвищується ризик злоякісних пухлин травного каналу.
Синдром Кронкайт-Канада. Це вроджене неспадкове захворювання, яке виникає у дорослих в різному віці. Воно характеризується дифузним гастроінтестинальним не неопластичним поліпозом (кістозно змінені залози і запалення строми) із запаленням слизової оболонки за межами поліпів. Найбільше уражені бувають шлунок і товста кишка. Крім поліпозу виявляють гіперпігментацію шкіри, алопецію і оніходистрофію. Через запалення травного каналу у хворих розвивається анорексія, болі в животі, водяниста діарея, надалі — важка кахексія, водно-електролітні розлади. Етіологія невідома, смертність висока, хоча відомі випадки ремісії. При наявності аденоматозних поліпів (про які повідомляють різні автори) підвищується ризик злоякісних пухлин травного каналу.
 Синдром Ковдена. Характеризується ураженням шкіри і слизових оболонок (гіперкератоз, трихолемоми, папіломи), гамартомні поліпи можуть виникати на протязі усього травного каналу. Клінічне значення цього рідкісного синдрому зумовлене виникненням раку грудей у жінок та аденомами щитоподібної залози. Успадковується за автосомно-домінантним типом.
Синдром Ковдена. Характеризується ураженням шкіри і слизових оболонок (гіперкератоз, трихолемоми, папіломи), гамартомні поліпи можуть виникати на протязі усього травного каналу. Клінічне значення цього рідкісного синдрому зумовлене виникненням раку грудей у жінок та аденомами щитоподібної залози. Успадковується за автосомно-домінантним типом.
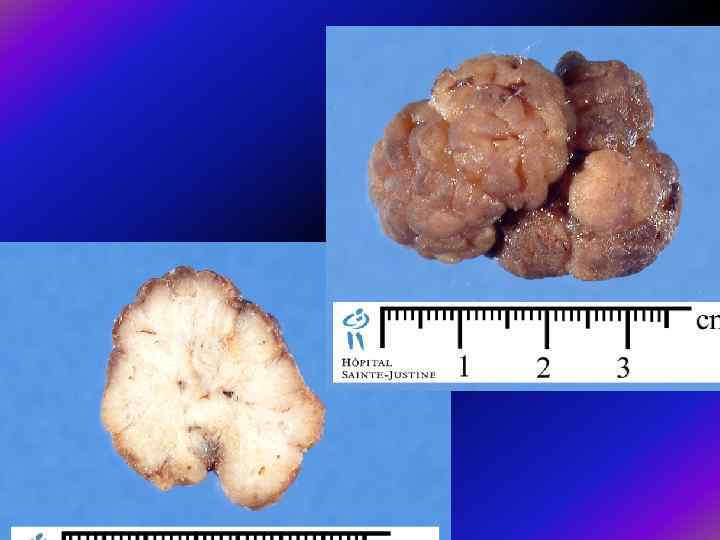
 Ювенільні поліпозні синдроми стоять дещо осібно через раннє виникнення поліпів і їх клінічних проявів — ще в дитячому віці. Зареєстровані випадки як автосомнодомінантного успадкування, так і спонтанних мутацій. Ювенільний (гамартомний) поліпоз товстої кишки може поєднуватися також з іншими вадами розвитку. Прогноз погіршує важка анемія, дефіцит білка і порушення живлення. У багатьох випадках ювенільні поліпи виявляли одночасно з аденоматозними, а питання, чи можуть аденоматозні вогнища розвиватися в ювенільних поліпах з подальшою малігнізацією, досі дискутується.
Ювенільні поліпозні синдроми стоять дещо осібно через раннє виникнення поліпів і їх клінічних проявів — ще в дитячому віці. Зареєстровані випадки як автосомнодомінантного успадкування, так і спонтанних мутацій. Ювенільний (гамартомний) поліпоз товстої кишки може поєднуватися також з іншими вадами розвитку. Прогноз погіршує важка анемія, дефіцит білка і порушення живлення. У багатьох випадках ювенільні поліпи виявляли одночасно з аденоматозними, а питання, чи можуть аденоматозні вогнища розвиватися в ювенільних поліпах з подальшою малігнізацією, досі дискутується.
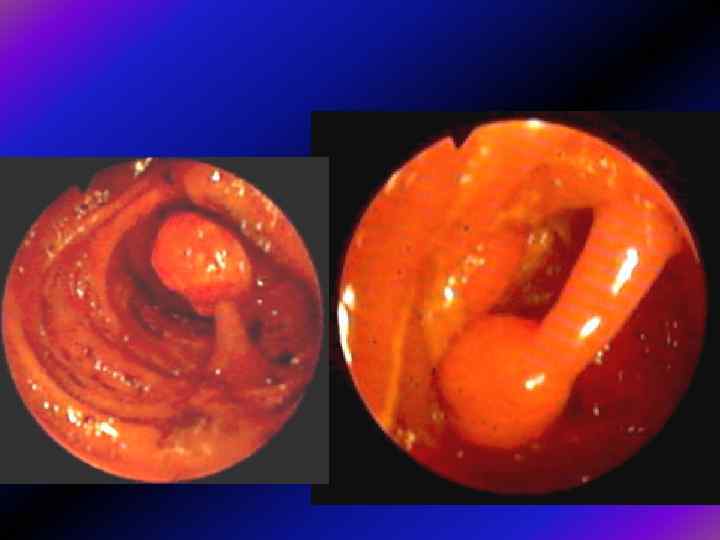
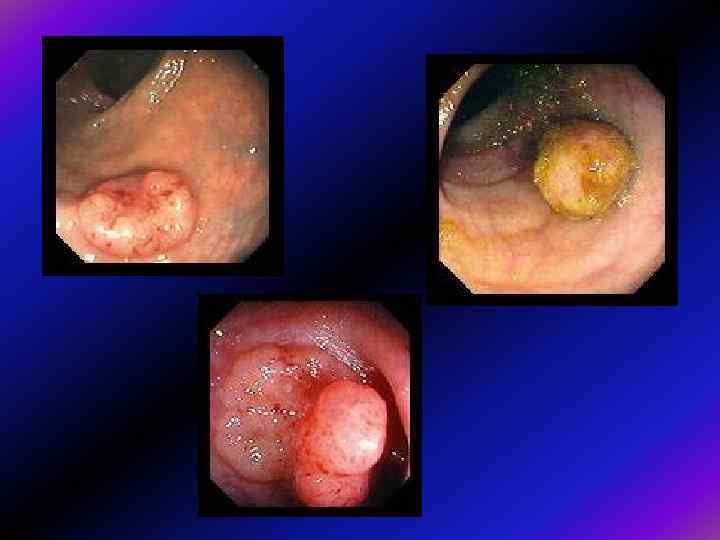
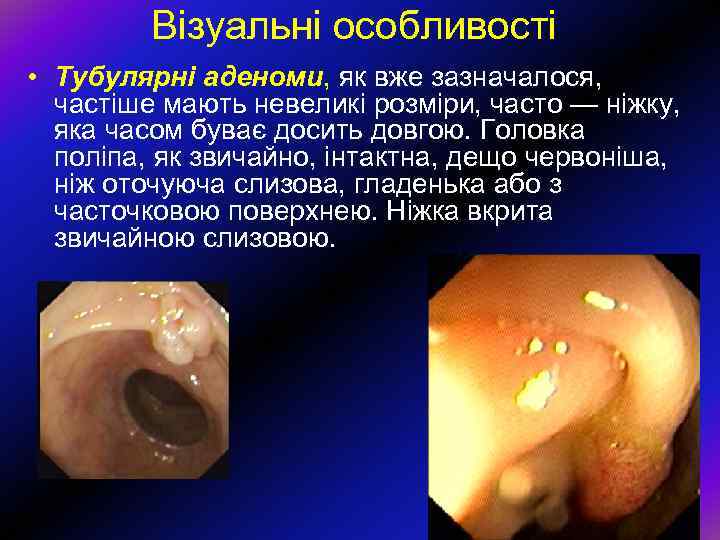 Візуальні особливості • Тубулярні аденоми, як вже зазначалося, частіше мають невеликі розміри, часто — ніжку, яка часом буває досить довгою. Головка поліпа, як звичайно, інтактна, дещо червоніша, ніж оточуюча слизова, гладенька або з часточковою поверхнею. Ніжка вкрита звичайною слизовою.
Візуальні особливості • Тубулярні аденоми, як вже зазначалося, частіше мають невеликі розміри, часто — ніжку, яка часом буває досить довгою. Головка поліпа, як звичайно, інтактна, дещо червоніша, ніж оточуюча слизова, гладенька або з часточковою поверхнею. Ніжка вкрита звичайною слизовою.
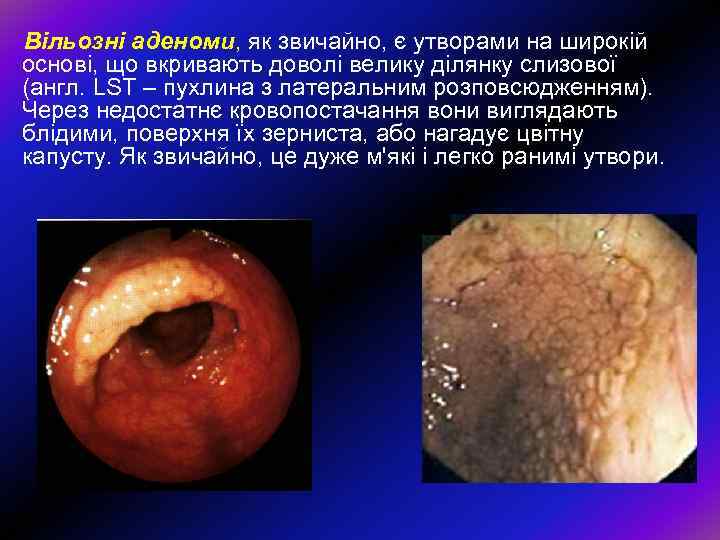 Вільозні аденоми, як звичайно, є утворами на широкій основі, що вкривають доволі велику ділянку слизової (англ. LST – пухлина з латеральним розповсюдженням). Через недостатнє кровопостачання вони виглядають блідими, поверхня їх зерниста, або нагадує цвітну капусту. Як звичайно, це дуже м'які і легко ранимі утвори.
Вільозні аденоми, як звичайно, є утворами на широкій основі, що вкривають доволі велику ділянку слизової (англ. LST – пухлина з латеральним розповсюдженням). Через недостатнє кровопостачання вони виглядають блідими, поверхня їх зерниста, або нагадує цвітну капусту. Як звичайно, це дуже м'які і легко ранимі утвори.
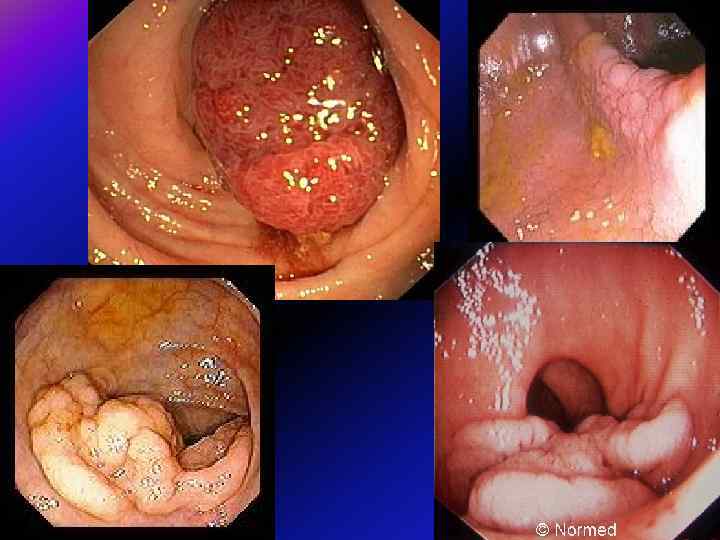
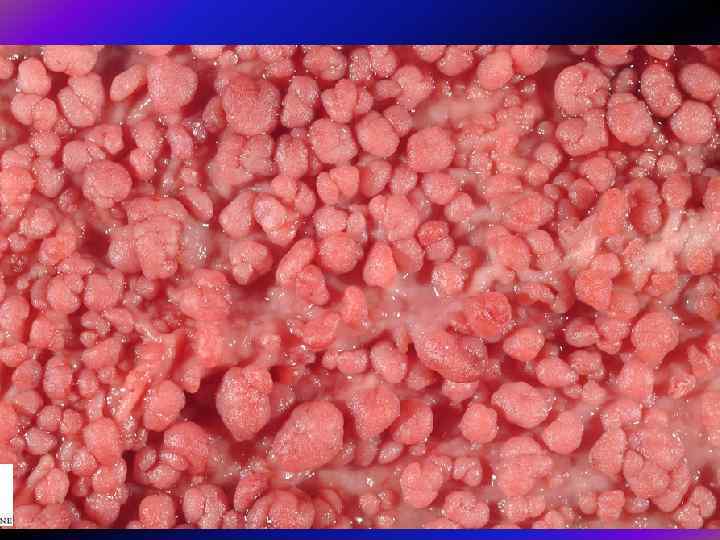
 • При САП уся товста кишка може бути вкрита суцільним килимом із дрібних сидячих поліпів, з певною тенденцією до концентрації у дистальних відділах. • Біопсія абсолютно необхідна, оскільки візуально такі поліпи важко відрізнити від лімфоїдних, гіперпластичних або ювенільних. • Мікроскопічно такі аденоми не мають якихнебудь відмінностей порівняно із спорадичними.
• При САП уся товста кишка може бути вкрита суцільним килимом із дрібних сидячих поліпів, з певною тенденцією до концентрації у дистальних відділах. • Біопсія абсолютно необхідна, оскільки візуально такі поліпи важко відрізнити від лімфоїдних, гіперпластичних або ювенільних. • Мікроскопічно такі аденоми не мають якихнебудь відмінностей порівняно із спорадичними.
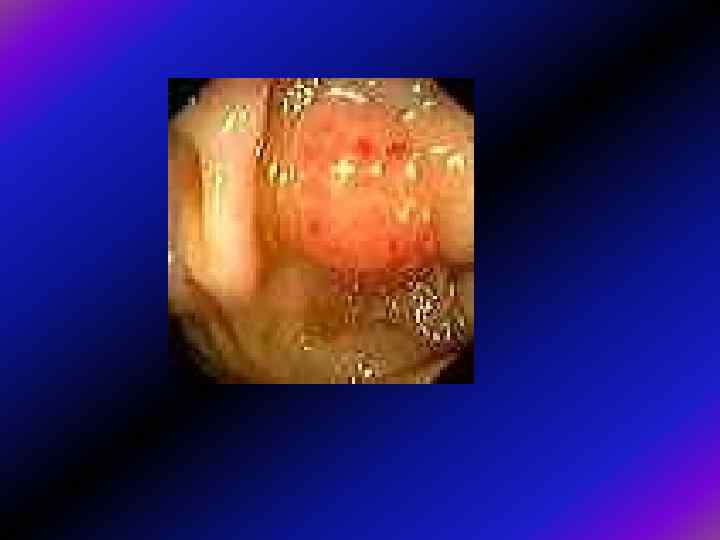
 • Гіперпластичні поліпи, як звичайно, дрібні (менше 5 мм завбільшки), поверхня їх перлистого кольору і локалізуються вони переважно в ректосигмоїдному відділі, найчастіше на гребенях міжгаустральних складок. • Хоча аденоми таких розмірів здаються червонішими від оточуючої слизової, відрізнити їх від гіперпластичних поліпів без біопсії неможливо. • Дрібні гіперпластичні поліпи мають широку основу, більші (5 -10 мм) — можуть мати ніжку. Гігантські гіперпластичні поліпи трапляються надзвичайно рідко. • Якщо у хворого гіперпластичний поліпоз (неспадкове рідкісне захворювання) з множинними гіперпластичними поліпами, в ідеалі треба брати біопсію з них усіх, оскільки саме виявлення хоча б кількох аденом визначає подальшу тактику.
• Гіперпластичні поліпи, як звичайно, дрібні (менше 5 мм завбільшки), поверхня їх перлистого кольору і локалізуються вони переважно в ректосигмоїдному відділі, найчастіше на гребенях міжгаустральних складок. • Хоча аденоми таких розмірів здаються червонішими від оточуючої слизової, відрізнити їх від гіперпластичних поліпів без біопсії неможливо. • Дрібні гіперпластичні поліпи мають широку основу, більші (5 -10 мм) — можуть мати ніжку. Гігантські гіперпластичні поліпи трапляються надзвичайно рідко. • Якщо у хворого гіперпластичний поліпоз (неспадкове рідкісне захворювання) з множинними гіперпластичними поліпами, в ідеалі треба брати біопсію з них усіх, оскільки саме виявлення хоча б кількох аденом визначає подальшу тактику.
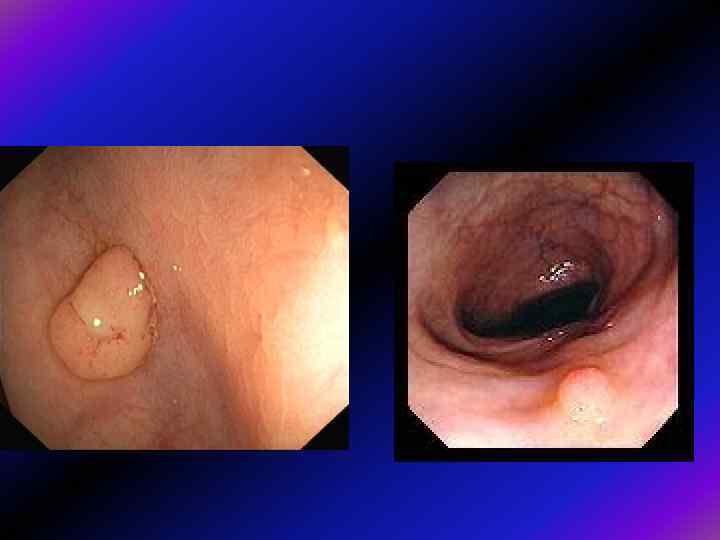
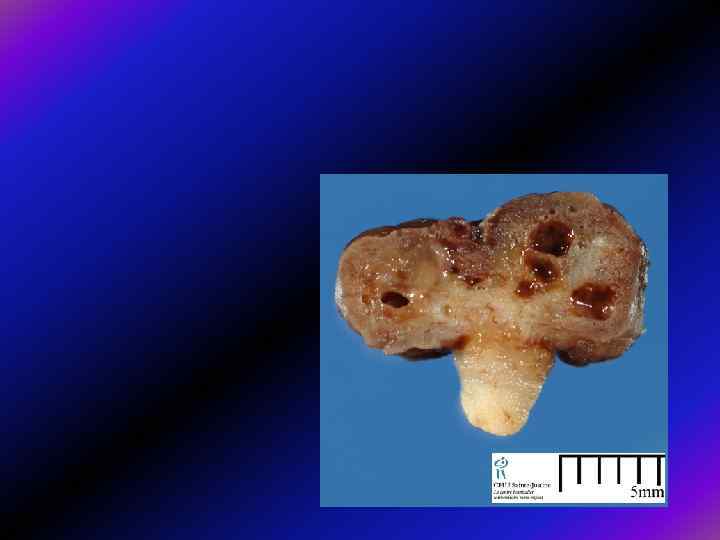
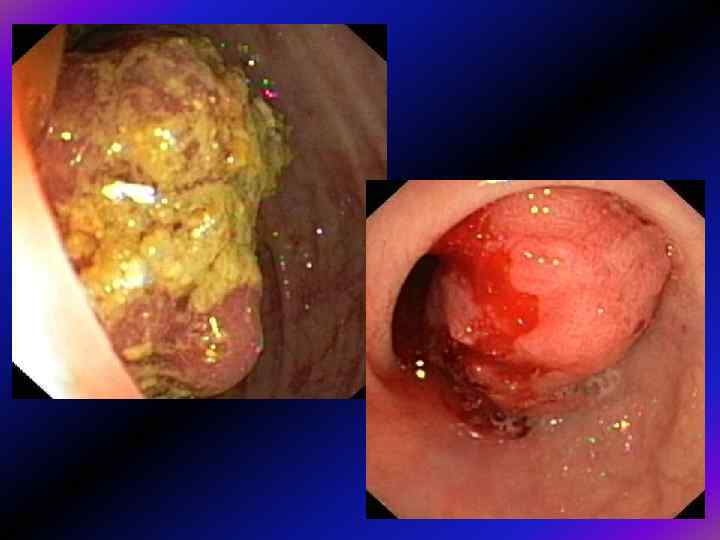
 Ювенільні поліпи. Як звичайно, вони є солітарними і локалізуються здебільшого в ректосигмоїдному відділі. Наявність ювенільного поліпозу рекомендують підозрювати вже при виявленні 3 -4 поліпів. Більшість їх має ніжку, розміри часто 1 -3 см, і за виглядом нагадують сосиску. Поверхня світло-червона, гладка, легко ранима, з вираженою контактною кровоточивістю і часто — з виразкуванням. При синдромі Пейтца-Єгерса поліпи можуть мати різні, часом доволі великі розміри, переважно мають ніжку і гладеньку часточкову поверхню.
Ювенільні поліпи. Як звичайно, вони є солітарними і локалізуються здебільшого в ректосигмоїдному відділі. Наявність ювенільного поліпозу рекомендують підозрювати вже при виявленні 3 -4 поліпів. Більшість їх має ніжку, розміри часто 1 -3 см, і за виглядом нагадують сосиску. Поверхня світло-червона, гладка, легко ранима, з вираженою контактною кровоточивістю і часто — з виразкуванням. При синдромі Пейтца-Єгерса поліпи можуть мати різні, часом доволі великі розміри, переважно мають ніжку і гладеньку часточкову поверхню.
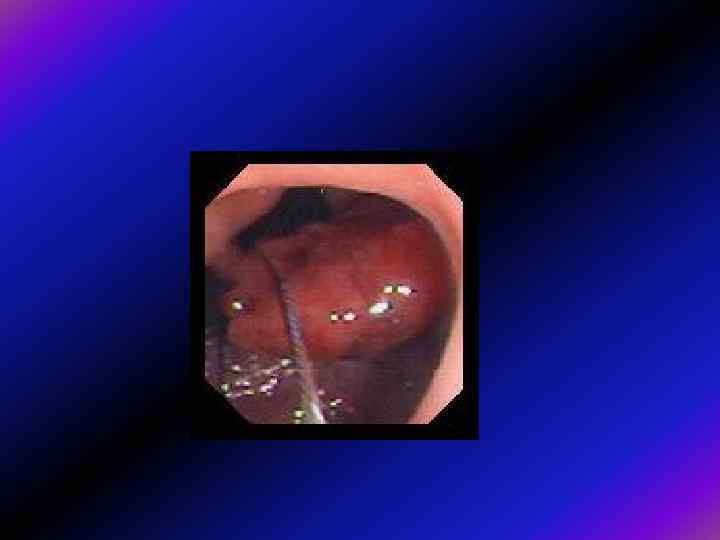
 • За умови доброї підготовки кишки до дослідження, численні дослідження засвідчують, що чутливість колоноскопії щодо виявлення поліпів розмірами 6 -9 мм становить 85 -90%, а щодо більших поліпів — 95%. Чутливість зростає при застосуванні новітнього методу відеоколоноскопії із збільшенням. • Ризик раку упродовж 5 років після колоноскопії з негативним результатом низький
• За умови доброї підготовки кишки до дослідження, численні дослідження засвідчують, що чутливість колоноскопії щодо виявлення поліпів розмірами 6 -9 мм становить 85 -90%, а щодо більших поліпів — 95%. Чутливість зростає при застосуванні новітнього методу відеоколоноскопії із збільшенням. • Ризик раку упродовж 5 років після колоноскопії з негативним результатом низький
 Невеликі (менше 1 см) тубулярні аденоми трапляються дуже часто. Тільки у незначній частині з них виникають додаткові генетичні порушення, що призводить до їх подальшого росту, зміни структури і малігнізації. “Розповсюдженими” (advanced) або клінічно значущими вважаються аденоми розмірами 1 см і більше, які містять вільозні структури або ділянки дисплазії високого ступеня. Зусилля щодо профілактики колоректального раку нині зосереджені на вчасному виявлені і видаленні саме “розповсюджених” аденом.
Невеликі (менше 1 см) тубулярні аденоми трапляються дуже часто. Тільки у незначній частині з них виникають додаткові генетичні порушення, що призводить до їх подальшого росту, зміни структури і малігнізації. “Розповсюдженими” (advanced) або клінічно значущими вважаються аденоми розмірами 1 см і більше, які містять вільозні структури або ділянки дисплазії високого ступеня. Зусилля щодо профілактики колоректального раку нині зосереджені на вчасному виявлені і видаленні саме “розповсюджених” аденом.
 На молекулярному рівні найраніше виникає мутація гену APC, що призводить до проліферації епітеліоцитів та розвитку ранньої аденоми. Для подальшого розвитку аденоми в рак потрібні суттєві мутації - активація онкогенів: мутація в гені Kiras, втрата генів-супресорів пухлин шляхом делеції гену DCC (deleted in colorectal cancer) у 18 хромосомі та мутації гену 53 у 17 хромосомі. На підставі спостереження за невидаленими аденомами вважають, що для цього процесу потрібно в середньому 5 -10 років. У хворих, в яких поліпи, виявлені під час іригоскопії, не видаляли, частота розвитку інвазивного раку становила 4% за 5 років, 14% — за 10 років і 35% — за 20 років (S. J. Sryker зі співавт. , 1987).
На молекулярному рівні найраніше виникає мутація гену APC, що призводить до проліферації епітеліоцитів та розвитку ранньої аденоми. Для подальшого розвитку аденоми в рак потрібні суттєві мутації - активація онкогенів: мутація в гені Kiras, втрата генів-супресорів пухлин шляхом делеції гену DCC (deleted in colorectal cancer) у 18 хромосомі та мутації гену 53 у 17 хромосомі. На підставі спостереження за невидаленими аденомами вважають, що для цього процесу потрібно в середньому 5 -10 років. У хворих, в яких поліпи, виявлені під час іригоскопії, не видаляли, частота розвитку інвазивного раку становила 4% за 5 років, 14% — за 10 років і 35% — за 20 років (S. J. Sryker зі співавт. , 1987).
 Передрак Наявність раку кишки у найближчих родичів (батьки, брати, сестри) є важливим предиктором аденоми, і навіть т. зв. спорадичні поліпи чи рак можуть розвиватись на спадковій основі. • Сімейний аденоматозний поліпоз (САП) та близький до нього, синдром Ґарднера, успадковуються за аутосомнодомінантним типом. Вони дають до 1% усіх колоректальних раків. САП або FAP трапляється з частотою 1 випадок на 10 000 осіб. • Є наслідком мутації гену APC (adenomatous polyposis coli) у 5 хромосомі. Характеризується розвитком сотень і тисяч невеликих аденом на протязі всієї товстої кишки, як звичайно, вони з’являються вже у другому десятиріччі життя. • Середній вік, в якому розвивається рак товстої кишки - 39 років, і поява раку без колектомії невідворотна.
Передрак Наявність раку кишки у найближчих родичів (батьки, брати, сестри) є важливим предиктором аденоми, і навіть т. зв. спорадичні поліпи чи рак можуть розвиватись на спадковій основі. • Сімейний аденоматозний поліпоз (САП) та близький до нього, синдром Ґарднера, успадковуються за аутосомнодомінантним типом. Вони дають до 1% усіх колоректальних раків. САП або FAP трапляється з частотою 1 випадок на 10 000 осіб. • Є наслідком мутації гену APC (adenomatous polyposis coli) у 5 хромосомі. Характеризується розвитком сотень і тисяч невеликих аденом на протязі всієї товстої кишки, як звичайно, вони з’являються вже у другому десятиріччі життя. • Середній вік, в якому розвивається рак товстої кишки - 39 років, і поява раку без колектомії невідворотна.
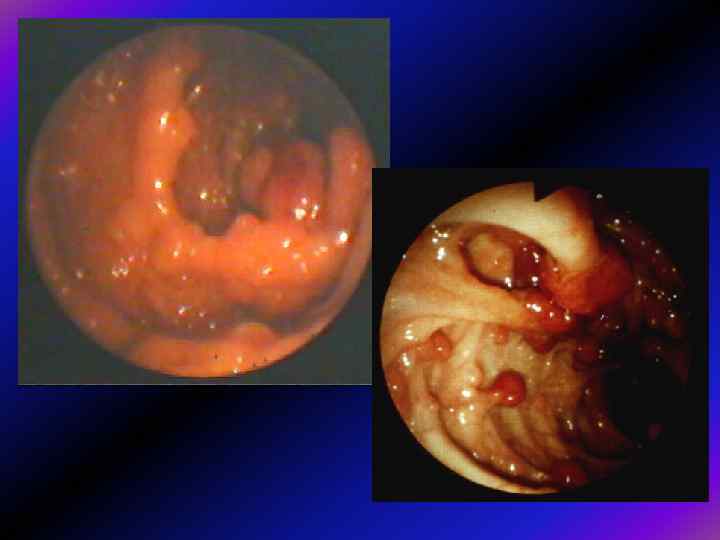
 Передрак • Спадковий неполіпозний колоректальний рак становить 6 -15% усіх пухлин. В уражених осіб також виявляють множинні аденоматозні поліпи, проте їх кількість не сягає такого ступеня, як при САП. Аденоми при цьому синдромі мають певні гістологічні особливості: – Їх, як звичайно, виявляють на третьому десятиріччі життя, – вони часто мають великі розміри, вільозну структуру – і переважно локалізуються у проксимальних відділах товстої кишки. • У таких пацієнті є високий ризик виникнення раку проксимальних відділів товстої кишки і середній вік, у якому його діагностують, становить 45 років. • В осіб з ССНКР, порівняно із загальною популяцією, підвищений ризик як синхронного, так і метахронного раку товстої кишки.
Передрак • Спадковий неполіпозний колоректальний рак становить 6 -15% усіх пухлин. В уражених осіб також виявляють множинні аденоматозні поліпи, проте їх кількість не сягає такого ступеня, як при САП. Аденоми при цьому синдромі мають певні гістологічні особливості: – Їх, як звичайно, виявляють на третьому десятиріччі життя, – вони часто мають великі розміри, вільозну структуру – і переважно локалізуються у проксимальних відділах товстої кишки. • У таких пацієнті є високий ризик виникнення раку проксимальних відділів товстої кишки і середній вік, у якому його діагностують, становить 45 років. • В осіб з ССНКР, порівняно із загальною популяцією, підвищений ризик як синхронного, так і метахронного раку товстої кишки.
 Для встановлення діагнозу СНКР пацієнт має відповідати суворим клінічним критеріям: 1. Три члени сім’ї повинні мати рак товстої кишки, два з них мають бути третьому родичами у першому коліні. 2. Випадки раку товстої кишки повинні бути доведені принаймні у двох поколіннях сім’ї. 3. Принаймні один випадок раку повинен бути діагностований у віці до 50 років.
Для встановлення діагнозу СНКР пацієнт має відповідати суворим клінічним критеріям: 1. Три члени сім’ї повинні мати рак товстої кишки, два з них мають бути третьому родичами у першому коліні. 2. Випадки раку товстої кишки повинні бути доведені принаймні у двох поколіннях сім’ї. 3. Принаймні один випадок раку повинен бути діагностований у віці до 50 років.
 Синдром Гарднера Цей синдром подібний до САП, але характеризується позакишковими проявами: – остеомами черепа, – епідермальними кістами – пухлинами м’яких тканин, найчастіше — фіброматозом. • Успадковується за автосомно-домінантним типом і, вірогідно, мутація є подібною, до тієї, що має місце при САП, тому що за характером поліпозного ураження і прогнозом синдром Гарднера аналогічний САП.
Синдром Гарднера Цей синдром подібний до САП, але характеризується позакишковими проявами: – остеомами черепа, – епідермальними кістами – пухлинами м’яких тканин, найчастіше — фіброматозом. • Успадковується за автосомно-домінантним типом і, вірогідно, мутація є подібною, до тієї, що має місце при САП, тому що за характером поліпозного ураження і прогнозом синдром Гарднера аналогічний САП.
 • Синдром Турко це найбільш рідкісний серед аденоматозних поліпозних синдромів. Для цього стану характерне иникнення у молодомі віці пухлин центральної нервової системи (медулобластом і гліобластом), порівняно невелика кількість поліпів (20— 200) і їх великі розміри (понад 3 см), виникнення колоректальної карциноми у 2— 3 десятиріччі життя. Трапляються і пухлини інших відділів травного каналу. Вважають, що цей синдром гетерогенний і може успадковуватися як за автосомно-рецесивним типом (тоді у батьків не було проявів захворювання), так і за автосомно-домінантним. Може бути пов’язаним також з нововиниклою мутацією в одного з батьків. Є випадки виявлення в родині такох пацієнтів синдрому Гарднера.
• Синдром Турко це найбільш рідкісний серед аденоматозних поліпозних синдромів. Для цього стану характерне иникнення у молодомі віці пухлин центральної нервової системи (медулобластом і гліобластом), порівняно невелика кількість поліпів (20— 200) і їх великі розміри (понад 3 см), виникнення колоректальної карциноми у 2— 3 десятиріччі життя. Трапляються і пухлини інших відділів травного каналу. Вважають, що цей синдром гетерогенний і може успадковуватися як за автосомно-рецесивним типом (тоді у батьків не було проявів захворювання), так і за автосомно-домінантним. Може бути пов’язаним також з нововиниклою мутацією в одного з батьків. Є випадки виявлення в родині такох пацієнтів синдрому Гарднера.
 Гiстологiчна класифiкацiя пухлин товстої кишки 2. 3. 4. 5. • Аденокарцинома: а) високодиференцiйована (6. . . 7%); – б) помiрнодиференцiйована (80%); – в) недиференцiйована (12. . . 15%). Слизова аденокарцинома (колоїдний або слизовий рак). Становить близько 12% усiх видiв раку. Характеризується скупченням слизу в просвiтi залоз. Персневидно-клiтинний (слизоутворюючий) рак (4. . . 5%). Переважають клiтини, розтягнутi слизом. Ця форма раку трапляється часто в молодому вiцi (55% — у вiцi до 40 рокiв i 25% — у вiцi до 30 рокiв). Вона протiкає злоякiснiше. Недиференцiйований рак (1%). Не виявляються залозистi структури, якi дали б змогу визначити тип пухлини ( «медулярний рак» , «трабекулярний рак» , «солiдний рак» , «скiр» ). Некласифiкований рак — це пухлини, якi не можна зарахувати до жодної з названих пухлин.
Гiстологiчна класифiкацiя пухлин товстої кишки 2. 3. 4. 5. • Аденокарцинома: а) високодиференцiйована (6. . . 7%); – б) помiрнодиференцiйована (80%); – в) недиференцiйована (12. . . 15%). Слизова аденокарцинома (колоїдний або слизовий рак). Становить близько 12% усiх видiв раку. Характеризується скупченням слизу в просвiтi залоз. Персневидно-клiтинний (слизоутворюючий) рак (4. . . 5%). Переважають клiтини, розтягнутi слизом. Ця форма раку трапляється часто в молодому вiцi (55% — у вiцi до 40 рокiв i 25% — у вiцi до 30 рокiв). Вона протiкає злоякiснiше. Недиференцiйований рак (1%). Не виявляються залозистi структури, якi дали б змогу визначити тип пухлини ( «медулярний рак» , «трабекулярний рак» , «солiдний рак» , «скiр» ). Некласифiкований рак — це пухлини, якi не можна зарахувати до жодної з названих пухлин.
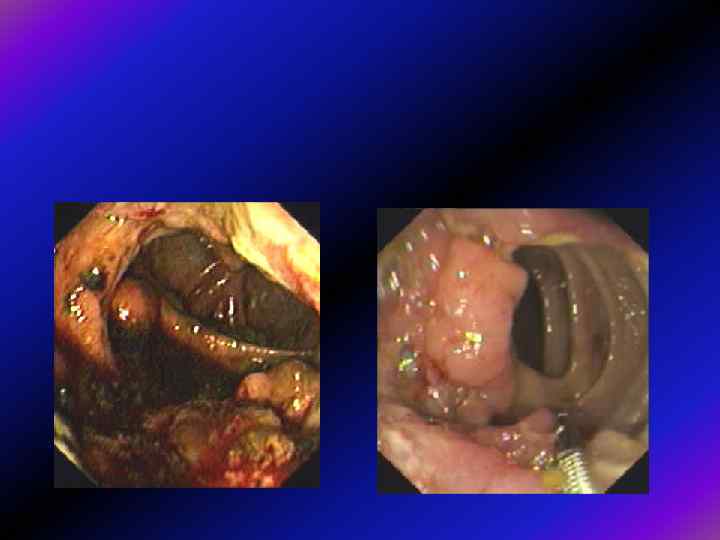
 • Рiзнi вiддiли товстої кишки уражуються пухлинним процесом неоднаково. Рак сигмовидної кишки трапляється в 10. . . 12% випадків, рак слiпої кишки — 20. . . 25%, • висхiдної кишки 10. . . 12%, • низхiдної кишки — 8. . . 10%, • поперечноободової кишки — 4. . . 12%, • печiнкового та селезiнкового кутiв — по 5. . . 7%. • Макроскопово розрiзняють екзофiтну, ендофiтну та змiшану (мезофiтну) форми росту пухлин. • До екзофiтної форми росту зараховують полiпоподiбний, грибоподiбний рак з обмеженим ростом. • При ендофiтнiй формi раку пухлина поширюється в пiдслизовому шарi, пiд час її розпаду утворюється плоска виразка. • До ендофiтної форми зараховують iнфiльтративний (дифузний) рак, виразковий рак, виразково-iнфiльтративний рак. • До перехiдної, мезофiтної форми належать чашоподiбний рак, який поєднує елементи екзо- i ендофiтної пухлини.
• Рiзнi вiддiли товстої кишки уражуються пухлинним процесом неоднаково. Рак сигмовидної кишки трапляється в 10. . . 12% випадків, рак слiпої кишки — 20. . . 25%, • висхiдної кишки 10. . . 12%, • низхiдної кишки — 8. . . 10%, • поперечноободової кишки — 4. . . 12%, • печiнкового та селезiнкового кутiв — по 5. . . 7%. • Макроскопово розрiзняють екзофiтну, ендофiтну та змiшану (мезофiтну) форми росту пухлин. • До екзофiтної форми росту зараховують полiпоподiбний, грибоподiбний рак з обмеженим ростом. • При ендофiтнiй формi раку пухлина поширюється в пiдслизовому шарi, пiд час її розпаду утворюється плоска виразка. • До ендофiтної форми зараховують iнфiльтративний (дифузний) рак, виразковий рак, виразково-iнфiльтративний рак. • До перехiдної, мезофiтної форми належать чашоподiбний рак, який поєднує елементи екзо- i ендофiтної пухлини.
 • Iнколи пухлини можуть рости в рiзних вiддiлах товстої кишки (множинний рак). • Пухлини можуть з’являтися одночасно (синхронний рак) або • послiдовно через певний промiжок часу (метахронний рак). • У правих відділах ободової кишки переважають екзофітні пухлини (до 75%), а у лівій половині ендофітні (до 75%), що значною мірою визначає клініку і прогноз.
• Iнколи пухлини можуть рости в рiзних вiддiлах товстої кишки (множинний рак). • Пухлини можуть з’являтися одночасно (синхронний рак) або • послiдовно через певний промiжок часу (метахронний рак). • У правих відділах ободової кишки переважають екзофітні пухлини (до 75%), а у лівій половині ендофітні (до 75%), що значною мірою визначає клініку і прогноз.
 Деякi симптоми наявнi частiше при пухлинах правої половини (бiль, анемiя, диспептичнi симптоми, пальпабельнiсть пухлини, симптоми запального процесу) переважно екзофітних, без стенозування широкого просвіту кишки; iншi характернi при ураженнi лiвої половини товстої кишки (непрохiднiсть, ентероколiт, патологiчнi видiлення), де переважають ендофітні стенозуючі пухлини.
Деякi симптоми наявнi частiше при пухлинах правої половини (бiль, анемiя, диспептичнi симптоми, пальпабельнiсть пухлини, симптоми запального процесу) переважно екзофітних, без стенозування широкого просвіту кишки; iншi характернi при ураженнi лiвої половини товстої кишки (непрохiднiсть, ентероколiт, патологiчнi видiлення), де переважають ендофітні стенозуючі пухлини.
 Стенозуюча, обтурацiйна форма. Характерна симптоматика хронiчної чи гострої кишкової непрохiдностi, що пов’язано зi стенозуванням товстої кишки. При локалiзацiї пухлини в лiвiй половинi, де просвiт кишок вужчий, нiж у правiй, непрохiднiсть розвивається швидше i не свiдчить про неоперабельнiсть раку. При невеликому звуженнi просвiту кишки захворювання може проявлятися тiльки запорами, iнодi з перiодичним здуттям живота та перiодичними болями.
Стенозуюча, обтурацiйна форма. Характерна симптоматика хронiчної чи гострої кишкової непрохiдностi, що пов’язано зi стенозуванням товстої кишки. При локалiзацiї пухлини в лiвiй половинi, де просвiт кишок вужчий, нiж у правiй, непрохiднiсть розвивається швидше i не свiдчить про неоперабельнiсть раку. При невеликому звуженнi просвiту кишки захворювання може проявлятися тiльки запорами, iнодi з перiодичним здуттям живота та перiодичними болями.
 Ентероколiтна форма. Пухлина проявляється симптомами ентероколiту (проноси, що iнодi чергуються з запорами). Частiше ця симптоматика виявляється при локалiзацiї пухлини в лiвiй половинi товстої кишки. Розвиток її пов’язаний з тим, що при тривалiй затримцi стiльця вище вiд звуження кишки вiдбуваються процеси бродiння з виходом рiдини в просвiт кишок i розрiдження калових мас.
Ентероколiтна форма. Пухлина проявляється симптомами ентероколiту (проноси, що iнодi чергуються з запорами). Частiше ця симптоматика виявляється при локалiзацiї пухлини в лiвiй половинi товстої кишки. Розвиток її пов’язаний з тим, що при тривалiй затримцi стiльця вище вiд звуження кишки вiдбуваються процеси бродiння з виходом рiдини в просвiт кишок i розрiдження калових мас.
 Анемiчна форма. Анемiя гiпохромного характеру часто є одним iз перших симптомiв раку слiпої i висхiдної кишок. Слiд зазначити, що анемiя не є наслiдком кровотечi iз пухлини. Є думка, що вона зумовлена порушенням засвоєння фолiєвої кислоти в правiй половинi товстої кишки. Крiм того, вона може мати автоiмунний характер внаслiдок неспецифiчностi пухлинних антигенiв, якi часто виявляються при раку товстої кишки.
Анемiчна форма. Анемiя гiпохромного характеру часто є одним iз перших симптомiв раку слiпої i висхiдної кишок. Слiд зазначити, що анемiя не є наслiдком кровотечi iз пухлини. Є думка, що вона зумовлена порушенням засвоєння фолiєвої кислоти в правiй половинi товстої кишки. Крiм того, вона може мати автоiмунний характер внаслiдок неспецифiчностi пухлинних антигенiв, якi часто виявляються при раку товстої кишки.
 Диспептична форма. У клiнiцi захворювання переважають скарги на нудоту, вiдрижку, здуття в епiгастральнiй дiлянцi. Перерахованi симптоми можуть свiдчити про наявнiсть шлункової патологiї, але її вiдсутнiсть (доведена спецiальними методами) змушує запiдозрити в цьому випадку пухлину товстої кишки.
Диспептична форма. У клiнiцi захворювання переважають скарги на нудоту, вiдрижку, здуття в епiгастральнiй дiлянцi. Перерахованi симптоми можуть свiдчити про наявнiсть шлункової патологiї, але її вiдсутнiсть (доведена спецiальними методами) змушує запiдозрити в цьому випадку пухлину товстої кишки.
 Псевдозапальна форма. Захворювання протiкає у виглядi запального iнфiльтрату в черевнiй порожнинi з клiнiчною картиною гострого апендициту, аднекситу або iнших запальних процесiв. Здебiльшого така картина спостерiгається при проростаннi пухлини в сумiжнi структури з розпадом i розвитком там запального процесу. При цьому спостерiгається ряд симптомiв запалення (болi, пiдвищення температури, пальпується iнфiльтрат).
Псевдозапальна форма. Захворювання протiкає у виглядi запального iнфiльтрату в черевнiй порожнинi з клiнiчною картиною гострого апендициту, аднекситу або iнших запальних процесiв. Здебiльшого така картина спостерiгається при проростаннi пухлини в сумiжнi структури з розпадом i розвитком там запального процесу. При цьому спостерiгається ряд симптомiв запалення (болi, пiдвищення температури, пальпується iнфiльтрат).
 Пухлинна форма. Iнколи єдиним способом захворювання може бути наявнiсть пухлини, що пальпується. При вiдсутностi запального ускладнення пухлина не болюча, з досить чiткими контурами. Рухомiсть залежить вiд рухомостi ураженого вiддiлу товстої кишки та проростання в навколишнi тканини. Найкраще рухомими є пухлини поперекової кишки, менш рухомими — слiпої i нерухомими — пухлини висхiдної та низхiдної кишок.
Пухлинна форма. Iнколи єдиним способом захворювання може бути наявнiсть пухлини, що пальпується. При вiдсутностi запального ускладнення пухлина не болюча, з досить чiткими контурами. Рухомiсть залежить вiд рухомостi ураженого вiддiлу товстої кишки та проростання в навколишнi тканини. Найкраще рухомими є пухлини поперекової кишки, менш рухомими — слiпої i нерухомими — пухлини висхiдної та низхiдної кишок.
 Больова форма. Часто захворювання виявляється болями в рiзних дiлянках живота. Болi не дуже iнтенсивнi i можуть зумовлюватись як запальним процесом, так i проростанням пухлини в навколишнi тканини, особливо заочеревинну клітковину. Iнодi єдиним симптомом раку товстої кишки, особливо лiвої половини, може бути наявнiсть патологiчних домiшок у калi (кровi, слизу).
Больова форма. Часто захворювання виявляється болями в рiзних дiлянках живота. Болi не дуже iнтенсивнi i можуть зумовлюватись як запальним процесом, так i проростанням пухлини в навколишнi тканини, особливо заочеревинну клітковину. Iнодi єдиним симптомом раку товстої кишки, особливо лiвої половини, може бути наявнiсть патологiчних домiшок у калi (кровi, слизу).
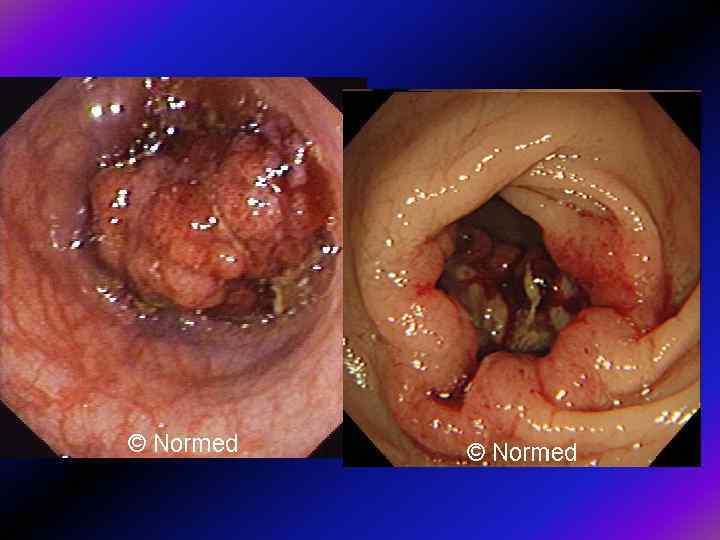
 Форми раку товстої кишки за OMED 1. ВИПНУТИЙ РАК а) поліпоподібний (малігнізований поліп) б) ворсинчастий в) грибоподібний 2. ПІДРИТИЙ - виразковий рак 3. ПЛОСКИЙ (інфільтративний) 4. РОЗПОВСЮДЖЕНИЙ РАК, ЯКИЙ НЕМОЖЛИВО КЛАСИФІКУВАТИ
Форми раку товстої кишки за OMED 1. ВИПНУТИЙ РАК а) поліпоподібний (малігнізований поліп) б) ворсинчастий в) грибоподібний 2. ПІДРИТИЙ - виразковий рак 3. ПЛОСКИЙ (інфільтративний) 4. РОЗПОВСЮДЖЕНИЙ РАК, ЯКИЙ НЕМОЖЛИВО КЛАСИФІКУВАТИ
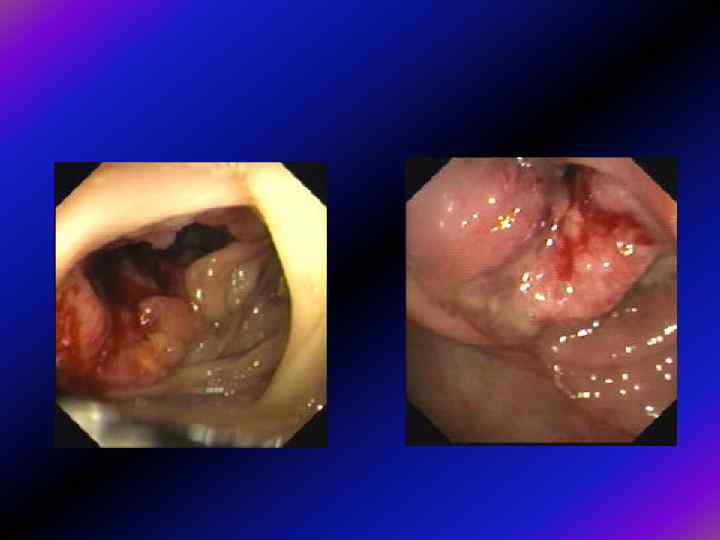
 Переважно екзофітний ріст (за Ганічкіним) Ганічкіним 1 А. Вузлова форма. Характерна наявність одного або декількох вузлів, розміщених на одній стінці. Поверхня їх горбиста, часто з виразкуванням на верхівці вузла, інфільтрація навколо вузла незначна, звуження просвіту немає. При інструментальній пальпації риґідність, при біопсії - фраґментація. 1 Б. Поліповидна форма. Сюди належать раки з поліпів, від поліпа візуально мало відрізняються. Верифікація переважно гістолоґічна. Карцинома невеликих розмірів, переважно має коротку ніжку, широку основу, поверхня частіше гладка, часом дольчата, можливо з виразкуванням на верхівці або при основі. Карцинома з вільозної аденоми має яскраво-червоний колір, поверхня нагадує мох. 1 В. Ворсиноподібна форма. Розростання у вигляді цвітної капусти червоного або пурпурного кольору, можливо з виразкуванням в центрі (кратероподібне), інфільтрацією стінки кишки, помірним звуженням просвіту. При контакті легко викликається кровотеча, при біопсії фраґментація.
Переважно екзофітний ріст (за Ганічкіним) Ганічкіним 1 А. Вузлова форма. Характерна наявність одного або декількох вузлів, розміщених на одній стінці. Поверхня їх горбиста, часто з виразкуванням на верхівці вузла, інфільтрація навколо вузла незначна, звуження просвіту немає. При інструментальній пальпації риґідність, при біопсії - фраґментація. 1 Б. Поліповидна форма. Сюди належать раки з поліпів, від поліпа візуально мало відрізняються. Верифікація переважно гістолоґічна. Карцинома невеликих розмірів, переважно має коротку ніжку, широку основу, поверхня частіше гладка, часом дольчата, можливо з виразкуванням на верхівці або при основі. Карцинома з вільозної аденоми має яскраво-червоний колір, поверхня нагадує мох. 1 В. Ворсиноподібна форма. Розростання у вигляді цвітної капусти червоного або пурпурного кольору, можливо з виразкуванням в центрі (кратероподібне), інфільтрацією стінки кишки, помірним звуженням просвіту. При контакті легко викликається кровотеча, при біопсії фраґментація.
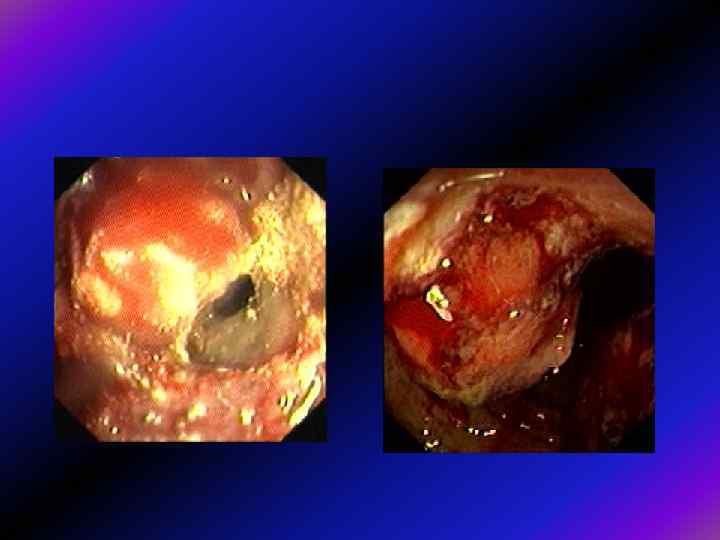
 Переважно ендофітний ріст (за Ганічкіним) Ганічкіним • 2 А. Виразкоподібна (блюдцеподібна) форма. Кратероподібна виразка з високими щільними краями, що нависають над кратером. Розповсюджується впоперек просвіту кишки. У пізніх стадіях захоплює всю окружність, призводить до стенозування. Дно вкрите некротичними масами та ґрануляційними розростаннями. • 2 Б. Інфільтративна форма. Досить значна протяжність пухлини по довжині кишки (до 6 -8 см). Концентричне лійкоподібне звуження просвіту. Підслизовий шар інфільтрований, при інструментальній пальпації щільний, слизова фіксована. Можуть бути виразкові дефекти різної величини і форми з нерівним дном. • 2 В. Скір. Циркулярне звуження кишки. Стінки в місці стенозу рівні. Інфільтрації слизової немає, але при інструментальній пальпації підслизовий шар щільний. Перистальтика в ураженій ділянці випадає. Пухлина не схильна до розпаду, зате просвіт звужує значною мірою за рахунок рубцювання, край її заокруглений, щільний. Протяжність ураження невелика - до 4 см.
Переважно ендофітний ріст (за Ганічкіним) Ганічкіним • 2 А. Виразкоподібна (блюдцеподібна) форма. Кратероподібна виразка з високими щільними краями, що нависають над кратером. Розповсюджується впоперек просвіту кишки. У пізніх стадіях захоплює всю окружність, призводить до стенозування. Дно вкрите некротичними масами та ґрануляційними розростаннями. • 2 Б. Інфільтративна форма. Досить значна протяжність пухлини по довжині кишки (до 6 -8 см). Концентричне лійкоподібне звуження просвіту. Підслизовий шар інфільтрований, при інструментальній пальпації щільний, слизова фіксована. Можуть бути виразкові дефекти різної величини і форми з нерівним дном. • 2 В. Скір. Циркулярне звуження кишки. Стінки в місці стенозу рівні. Інфільтрації слизової немає, але при інструментальній пальпації підслизовий шар щільний. Перистальтика в ураженій ділянці випадає. Пухлина не схильна до розпаду, зате просвіт звужує значною мірою за рахунок рубцювання, край її заокруглений, щільний. Протяжність ураження невелика - до 4 см.
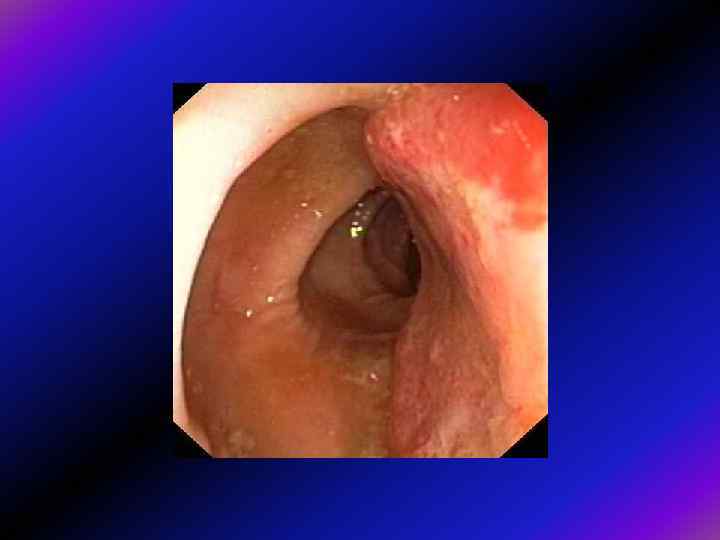
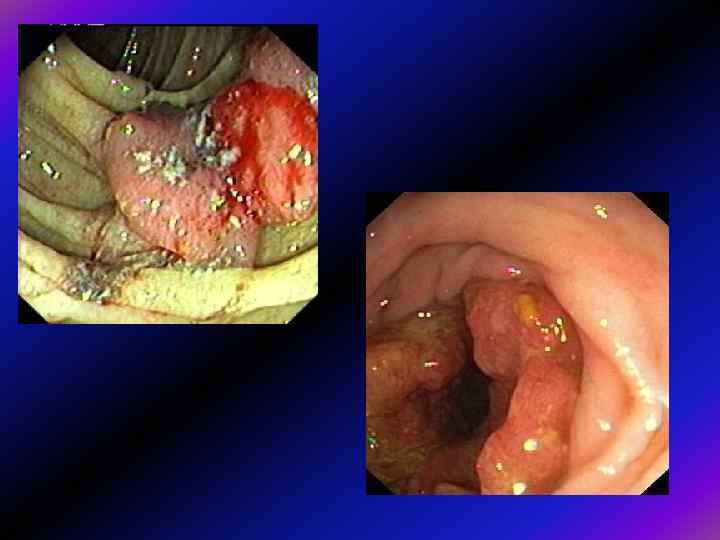
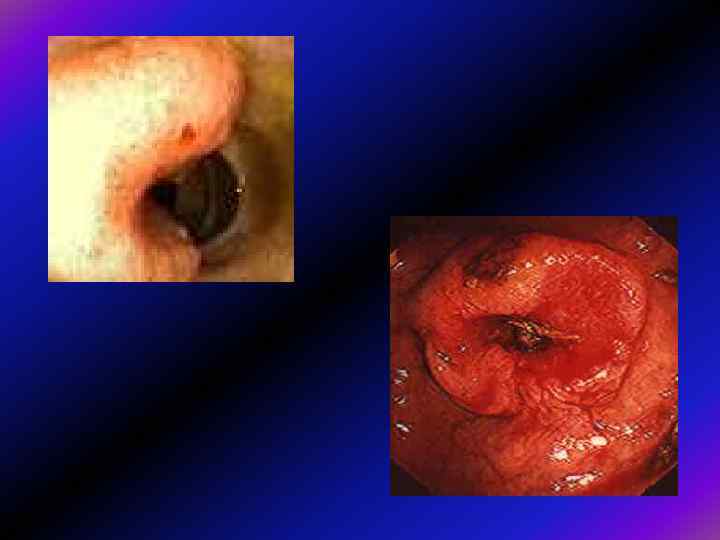
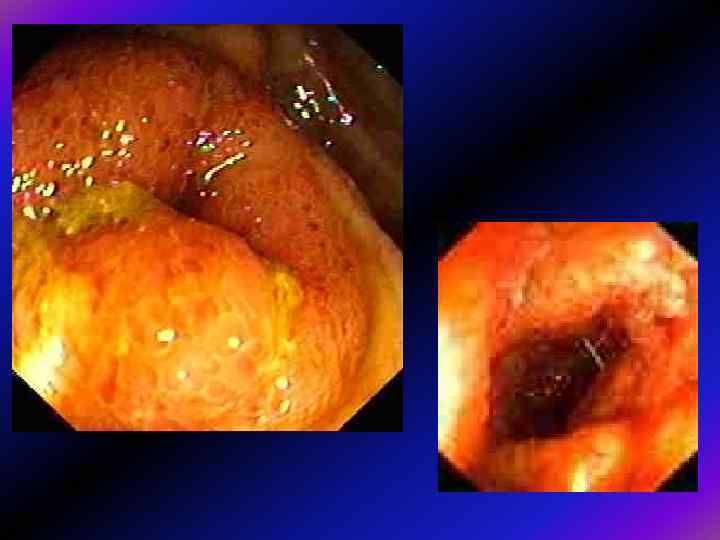
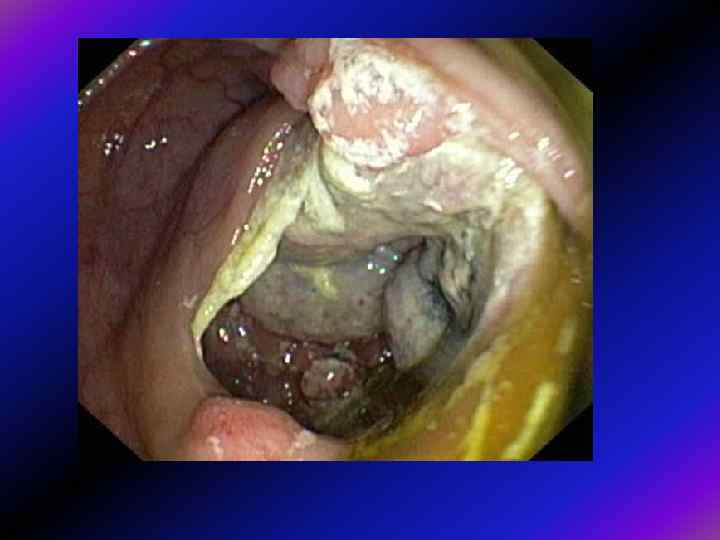
 Що потрібно для якісної діагностики? 1. Підготовка 2. Технічне виконання 3. Медикаментозний супровід - седативні засоби - спазмолітики (мебеверин, спазмобрю)
Що потрібно для якісної діагностики? 1. Підготовка 2. Технічне виконання 3. Медикаментозний супровід - седативні засоби - спазмолітики (мебеверин, спазмобрю)

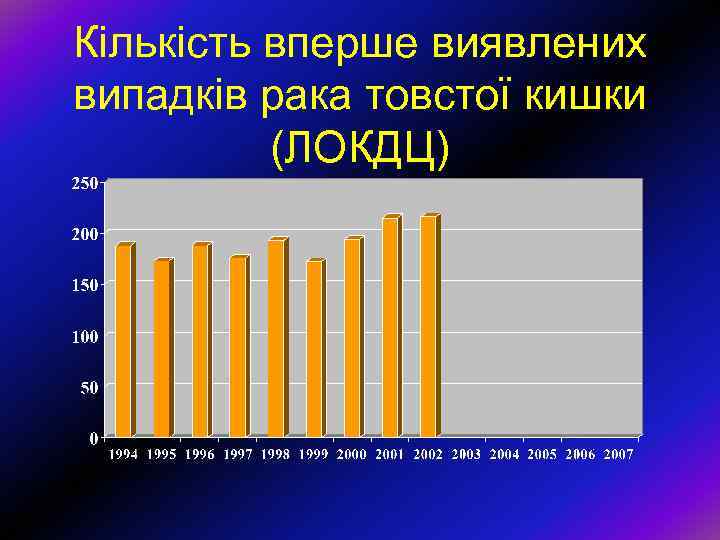 Кількість вперше виявлених випадків рака товстої кишки (ЛОКДЦ)
Кількість вперше виявлених випадків рака товстої кишки (ЛОКДЦ)
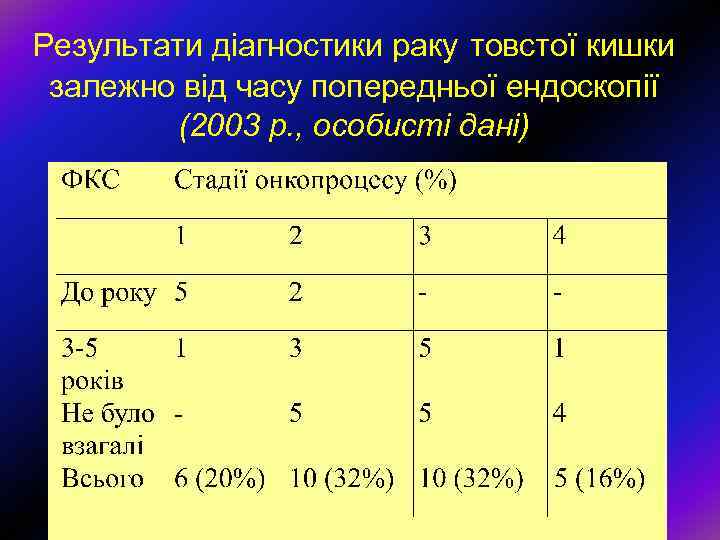 Результати діагностики раку товстої кишки залежно від часу попередньої ендоскопії (2003 р. , особисті дані)
Результати діагностики раку товстої кишки залежно від часу попередньої ендоскопії (2003 р. , особисті дані)
 ДИФЕРЕНЦІАЛЬНА ДІАГНОСТИКА • • • Апендикулярний інфільтрат Хвороба Крона Виразковий коліт Туберкульоз і актиномікоз Доброякісні пухлини
ДИФЕРЕНЦІАЛЬНА ДІАГНОСТИКА • • • Апендикулярний інфільтрат Хвороба Крона Виразковий коліт Туберкульоз і актиномікоз Доброякісні пухлини
 Тому було рекомендовано виконувати контрольну колоноскопію через 3 роки після ендоскопічного видалення колоректальної аденоми. Раніше цього терміну повторне обстеження було рекомендовано для таких груп пацієнтів: • видаляли дуже великий поліп на широкій основі; • резекція була неповноцінною; • видаляли множинні аденоми; • підготовка кишки під час першої процедури була неповноціною (внаслідок чого можна було пропустити невеликий поліп).
Тому було рекомендовано виконувати контрольну колоноскопію через 3 роки після ендоскопічного видалення колоректальної аденоми. Раніше цього терміну повторне обстеження було рекомендовано для таких груп пацієнтів: • видаляли дуже великий поліп на широкій основі; • резекція була неповноцінною; • видаляли множинні аденоми; • підготовка кишки під час першої процедури була неповноціною (внаслідок чого можна було пропустити невеликий поліп).
 Інтервали контрольного дослідження після поліпектомії (рекомендації DGVS): • Аденома: 3 роки, без патологічних змін кожні 5 років • Аденома з T 1 -карциномою: 6 місяців, 2 роки, кожні 5 років • Неповна поліпектомія: видалення залишків поліпа не пізніше, як через тиждень
Інтервали контрольного дослідження після поліпектомії (рекомендації DGVS): • Аденома: 3 роки, без патологічних змін кожні 5 років • Аденома з T 1 -карциномою: 6 місяців, 2 роки, кожні 5 років • Неповна поліпектомія: видалення залишків поліпа не пізніше, як через тиждень
 ПОКАЗИ ДО РЕЗЕКЦІЇ ТОВСТОЇ КИШКИ Якщо після ендоскопічного видалення поліпа на ніжці в ньому виявлено карциному, то виникає питання про доцільність резекції сегмента кишки. До сприятливих факторів належать: - поліп мав ніжку; - ендоскопічна резекція була повноцінною (ніжка у видаленому препараті має довжину >= 2 мм); - карцинома не є низькодиференційованою; - не виявлено інвазії у кровоносні або лімфатичні судини; - відстань від зони резекції до пухлини становить >= 2 мм. Якщо випадок відповідає цим критеріям, то показані контрольні колоноскопії упродовж 3 -6 місяців з метою виявлення резидуальної пухлини. За відсутності такого росту повторні огляди проводяться як і при доброякісних пухлинах.
ПОКАЗИ ДО РЕЗЕКЦІЇ ТОВСТОЇ КИШКИ Якщо після ендоскопічного видалення поліпа на ніжці в ньому виявлено карциному, то виникає питання про доцільність резекції сегмента кишки. До сприятливих факторів належать: - поліп мав ніжку; - ендоскопічна резекція була повноцінною (ніжка у видаленому препараті має довжину >= 2 мм); - карцинома не є низькодиференційованою; - не виявлено інвазії у кровоносні або лімфатичні судини; - відстань від зони резекції до пухлини становить >= 2 мм. Якщо випадок відповідає цим критеріям, то показані контрольні колоноскопії упродовж 3 -6 місяців з метою виявлення резидуальної пухлини. За відсутності такого росту повторні огляди проводяться як і при доброякісних пухлинах.
 ПОКАЗИ ДО РЕЗЕКЦІЇ ТОВСТОЇ КИШКИ Якщо ж поліп був: • на широкій основі, • мав великі розміри, • повноцінність ендоскопічної резекції була сумнівною, • а пухлина низькодиференційованою або з інвазією у кровоносні або лімфатичні судини, то показана резекція кишки.
ПОКАЗИ ДО РЕЗЕКЦІЇ ТОВСТОЇ КИШКИ Якщо ж поліп був: • на широкій основі, • мав великі розміри, • повноцінність ендоскопічної резекції була сумнівною, • а пухлина низькодиференційованою або з інвазією у кровоносні або лімфатичні судини, то показана резекція кишки.
 Колоноскопії після радикальних операцій з приводу раку товстої кишки Стадія ІІ-ІІІ Через 24 міс, 60 міс. , потім кожні три роки Через 3 міс. - якщо до операції тотальної колоноскопії не було. У хворих з неполіпозним спадковим колоректальним раком: якщо зроблено субтотальну колектомію – щороку ректоскопія Якщо операція меншого обсягу – щороку колоноскопія
Колоноскопії після радикальних операцій з приводу раку товстої кишки Стадія ІІ-ІІІ Через 24 міс, 60 міс. , потім кожні три роки Через 3 міс. - якщо до операції тотальної колоноскопії не було. У хворих з неполіпозним спадковим колоректальним раком: якщо зроблено субтотальну колектомію – щороку ректоскопія Якщо операція меншого обсягу – щороку колоноскопія
 Колоноскопії після радикальних операцій з приводу раку прямої кишки Стадія ІІ-ІІІ Через 24 міс, 48 міс. , потім кожні три роки Через 3 міс. - якщо до операції тотальної колоноскопії не було.
Колоноскопії після радикальних операцій з приводу раку прямої кишки Стадія ІІ-ІІІ Через 24 міс, 48 міс. , потім кожні три роки Через 3 міс. - якщо до операції тотальної колоноскопії не було.
 Колоноскопії після радикальних операцій з приводу раку товстої кишки Стадія І Через 6, 12 18 міс, потім кожні три роки Через 3 міс. - якщо до операції тотальної колоноскопії не було. з приводу раку прямої кишки, Через 24, 48 міс, потім кожні три роки Після локального висічення (крім поліпа на ніжці Т 1) - через 18, 48 міс, потім кожні три роки Через 3 міс. - якщо до операції тотальної колоноскопії не було.
Колоноскопії після радикальних операцій з приводу раку товстої кишки Стадія І Через 6, 12 18 міс, потім кожні три роки Через 3 міс. - якщо до операції тотальної колоноскопії не було. з приводу раку прямої кишки, Через 24, 48 міс, потім кожні три роки Після локального висічення (крім поліпа на ніжці Т 1) - через 18, 48 міс, потім кожні три роки Через 3 міс. - якщо до операції тотальної колоноскопії не було.
 Колоноскопії після радикальних операцій з приводу раку прямої кишки Стадія ІІ-ІІІ Через 24 міс, 48 міс. , потім кожні три роки Через 3 міс. - якщо до операції тотальної колоноскопії не було.
Колоноскопії після радикальних операцій з приводу раку прямої кишки Стадія ІІ-ІІІ Через 24 міс, 48 міс. , потім кожні три роки Через 3 міс. - якщо до операції тотальної колоноскопії не було.
 скринінгові колоноскопії родичам хворих: • близьким родичам хворих із сімейним аденоматозним поліпозом: з 12 років кожні 1 -2 роки до 35 років, надалі раз у 3 роки • Родичі у першому коліні хворих з карциномою або аденомою до 60 р. : вперше у 40 р. далі кожних 10 р. • Родичі у першому коліні хворих з карциномою після 60 р. : вперше у 50 р. далі кожних 10 р. • Родичі у першому коліні хворих з аденомою після 60 р. : як загальна популяція
скринінгові колоноскопії родичам хворих: • близьким родичам хворих із сімейним аденоматозним поліпозом: з 12 років кожні 1 -2 роки до 35 років, надалі раз у 3 роки • Родичі у першому коліні хворих з карциномою або аденомою до 60 р. : вперше у 40 р. далі кожних 10 р. • Родичі у першому коліні хворих з карциномою після 60 р. : вперше у 50 р. далі кожних 10 р. • Родичі у першому коліні хворих з аденомою після 60 р. : як загальна популяція
 Профілактичне дослідження для скринінгу раку товстої кишки • З 50 р. щороку ректальне дослідження і дослідження калу на приховану кров • Ліпше – з 50 років – щорічне дослідження калу і кожні 5 р. – сигмоскопія • Альтернатива: колоноскопія з 55 років і далі кожні 10 років
Профілактичне дослідження для скринінгу раку товстої кишки • З 50 р. щороку ректальне дослідження і дослідження калу на приховану кров • Ліпше – з 50 років – щорічне дослідження калу і кожні 5 р. – сигмоскопія • Альтернатива: колоноскопія з 55 років і далі кожні 10 років
 Новітні технології для виявлення поверхневих неоплазій
Новітні технології для виявлення поверхневих неоплазій
 Паризька класифікація поверхневих раків травного каналу 1 підтип – поліповидний (на ніжці або сидячий) 2 підтип – плоский 3 підтип – виразковий
Паризька класифікація поверхневих раків травного каналу 1 підтип – поліповидний (на ніжці або сидячий) 2 підтип – плоский 3 підтип – виразковий
 • У Західній популяції 80% неоплазій товстої кишки є поліпами, натомість у Японії – більшість належить до підтипу 0 -ІІ • Однак у країнах Заходу плоскі зміни слизової часто пропускають, як і дрібні аденоми
• У Західній популяції 80% неоплазій товстої кишки є поліпами, натомість у Японії – більшість належить до підтипу 0 -ІІ • Однак у країнах Заходу плоскі зміни слизової часто пропускають, як і дрібні аденоми
 Частота різних підтипів повехневих неоплазій товстої кишки
Частота різних підтипів повехневих неоплазій товстої кишки
 Переглянута версія Віденської класифікації 1. Негативні дані щодо інтраепітеліальної неоплазії 2. невідомо, чи є інтраепітеліальна неоплазія 3. Низький ступінь інтраепітеліальної неоплазії (еквівалент – аденома або дисплазія) 4. Високий ступінь (інвазивна або неінвазивна) внутрішньослизівкова неоплазія – 4 -1 - аденома або дисплазія; 4 -2 неінвазивна карцинома 5. Підслизова аденокарцинома
Переглянута версія Віденської класифікації 1. Негативні дані щодо інтраепітеліальної неоплазії 2. невідомо, чи є інтраепітеліальна неоплазія 3. Низький ступінь інтраепітеліальної неоплазії (еквівалент – аденома або дисплазія) 4. Високий ступінь (інвазивна або неінвазивна) внутрішньослизівкова неоплазія – 4 -1 - аденома або дисплазія; 4 -2 неінвазивна карцинома 5. Підслизова аденокарцинома
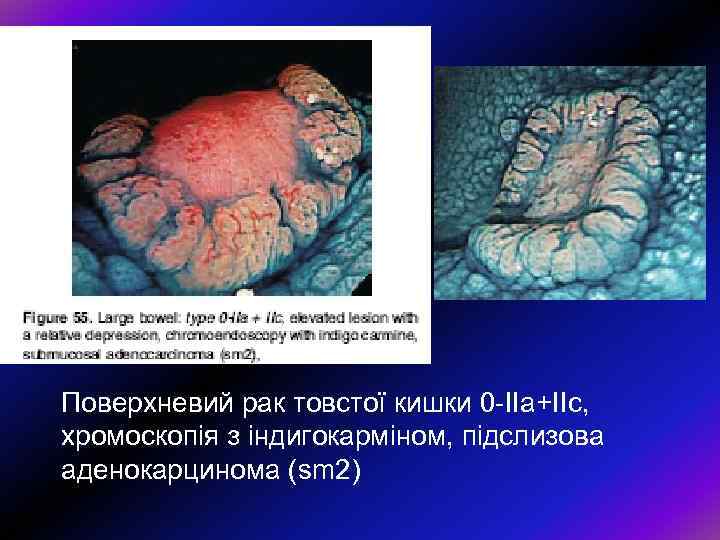 Поверхневий рак товстої кишки 0 -ІІа+ІІс, хромоскопія з індигокарміном, підслизова аденокарцинома (sm 2)
Поверхневий рак товстої кишки 0 -ІІа+ІІс, хромоскопія з індигокарміном, підслизова аденокарцинома (sm 2)
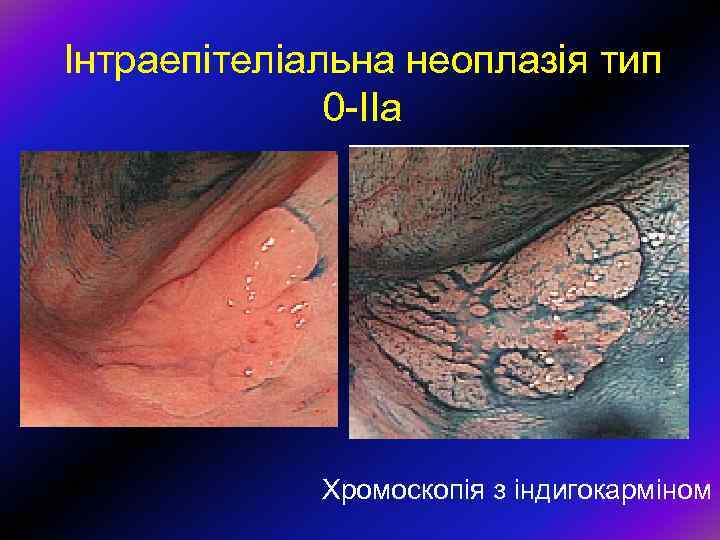 Інтраепітеліальна неоплазія тип 0 -ІІа Хромоскопія з індигокарміном
Інтраепітеліальна неоплазія тип 0 -ІІа Хромоскопія з індигокарміном
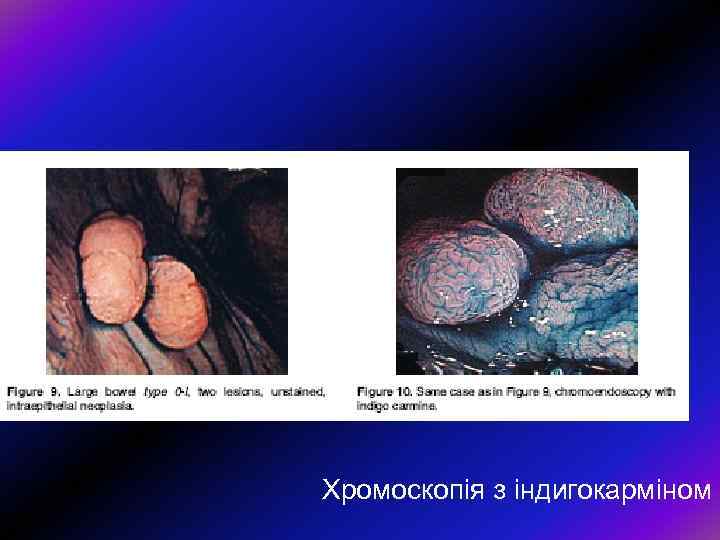 Хромоскопія з індигокарміном
Хромоскопія з індигокарміном
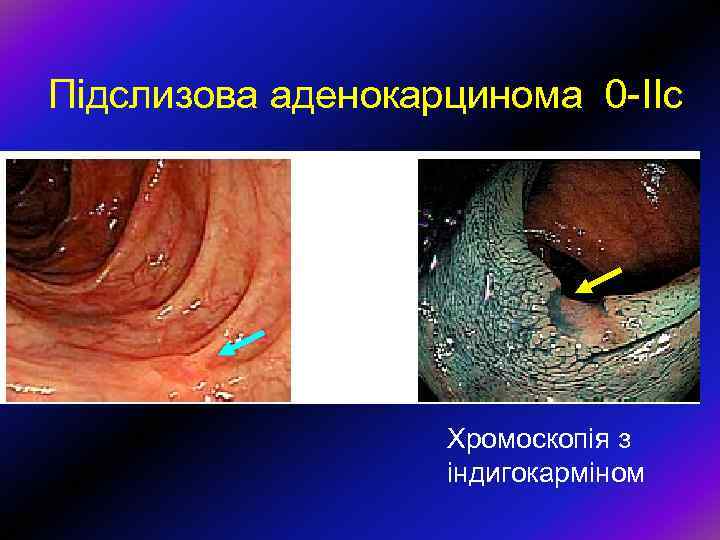 Підслизова аденокарцинома 0 -ІІс Хромоскопія з індигокарміном
Підслизова аденокарцинома 0 -ІІс Хромоскопія з індигокарміном
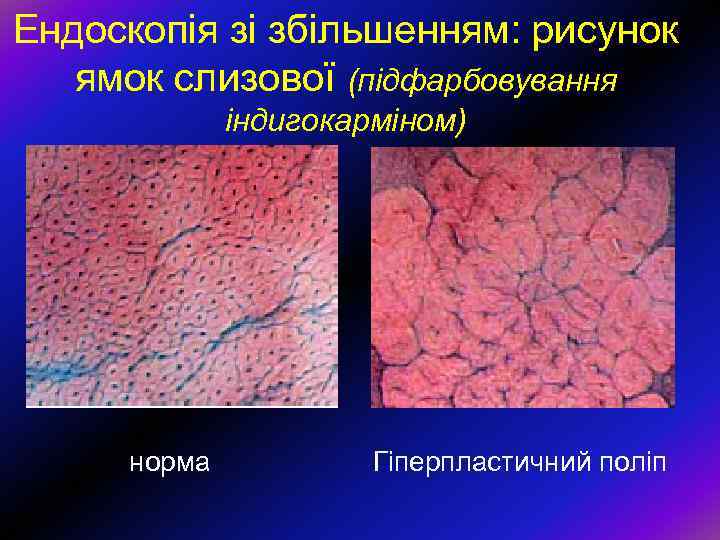 Ендоскопія зі збільшенням: рисунок ямок слизової (підфарбовування індигокарміном) норма Гіперпластичний поліп
Ендоскопія зі збільшенням: рисунок ямок слизової (підфарбовування індигокарміном) норма Гіперпластичний поліп
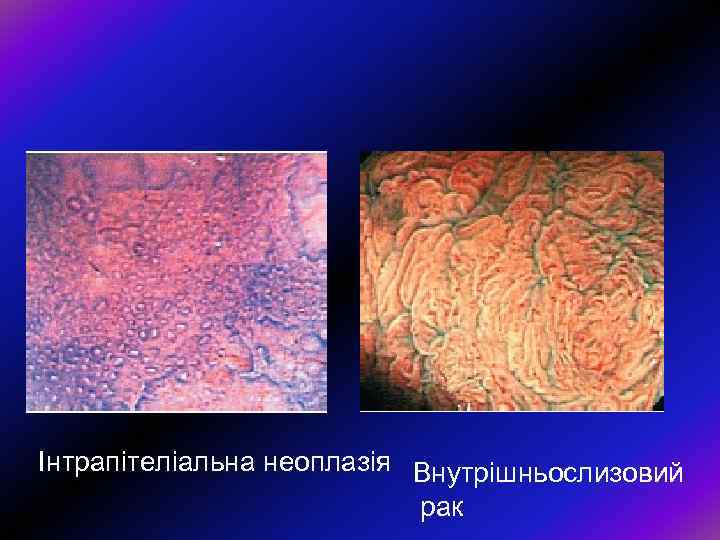 Інтрапітеліальна неоплазія Внутрішньослизовий рак
Інтрапітеліальна неоплазія Внутрішньослизовий рак
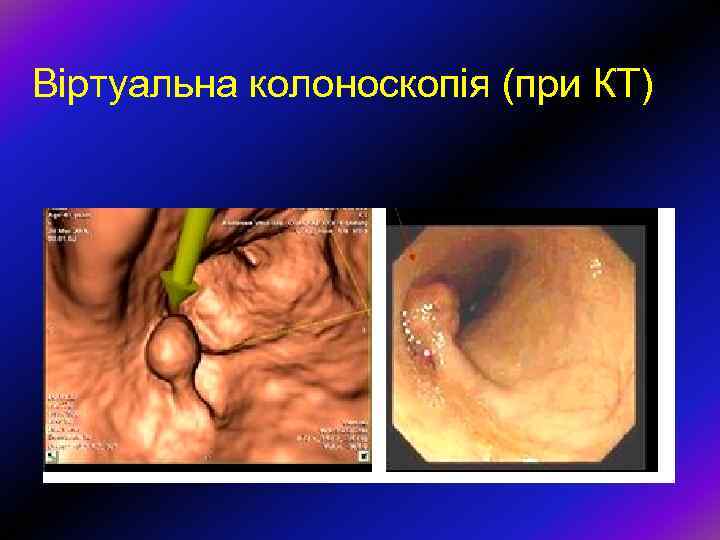 Віртуальна колоноскопія (при КТ)
Віртуальна колоноскопія (при КТ)
 Профілактика • Здоровий спосіб харчування • Нині розглядають також доцільність заходів хемопрофілактики: • вживання карбонату кальцію, • вживання аспірину та інших НСПЗП, • селену і фолієвої кислоти, щодо ефективності яких є непрямі докази.
Профілактика • Здоровий спосіб харчування • Нині розглядають також доцільність заходів хемопрофілактики: • вживання карбонату кальцію, • вживання аспірину та інших НСПЗП, • селену і фолієвої кислоти, щодо ефективності яких є непрямі докази.