РШМ и беременность.ppt
- Количество слайдов: 92

Рак шейки матки и беременность Т. М. Литвинова доктор медицинских наук доцент кафедры онкологии БГМУ

молодых женщин (15 -44 года) %

Наиболее частые сочетания злокачественных опухолей и беременности % (n= 1059) 1 – рак шейки матки 2 – рак молочной железы 3 – рак желудка и толстой кишки 4 – саркома 5 – лимфома (n= 945) 6 – рак яичников 7 – рак щитовидной железы 8 – меланома 9 – другие

Частота злокачественных новообразований при беременности Лимфома Меланома Рак молочной железы Рак шейки матки Рак яичников Рак толстой кишки Лейкемия 1: 1 000 – 1: 6 000 1: 1 000 – 10 000 1: 1 360 – 1: 4 000 1: 2 000 – 10 000 1: 10 000 – 1: 100 000 1: 13 000 1: 75 000 – 100 000

Локализации на 1 000 беременных Частота распространенности злокачественных опухолей у беременных


Наиболее частые сочетания злокачественных опухолей и беременности в РБ (n=155) 1 – рак шейки матки 2 – рак молочной железы 3 – рак яичников 4 – рак влагалища 5 – рак желудка и толстой кишки 6 – лимфома 7 – рак вульвы 8 – меланома

Для диагностики злокачественных новообразований у беременных женщин можно выполнять: Ø брать мазки для цитологического исследования из шейки и цервикального канала Ø кольпоскопию (простую и расширенную) Ø УЗИ органов брюшной полости и малого таза, молочных желез Ø аспирационную тонкоигольную биопсию, эксцизионные или инцизионные биопсии опухолевидных образований Ø эзофагогастроскопию Ø бронхоскопию Ø пункцию и аспирационную биопсию костного мозга Ø рентгенографию грудной клетки только во II-III триместре беременности с экранированием живота Во время первого триместра беременности оправданы только абсолютно необходимые рентгенологические исследования. Для стадирования злокачественного процесса использовать УЗИ и МРТ (кроме I триместра) органов брюшной полости и малого таза. Обзорная рентгенография и КТ брюшной полости, изотопные исследования, в том числе эмиссионная позитронная томография не должны использоваться.

Заболеваемость злокачественными новообразованиями шейки матки в отдельных странах мира в 2008 г. (на 100 тыс. населения, мировой стандарт)*
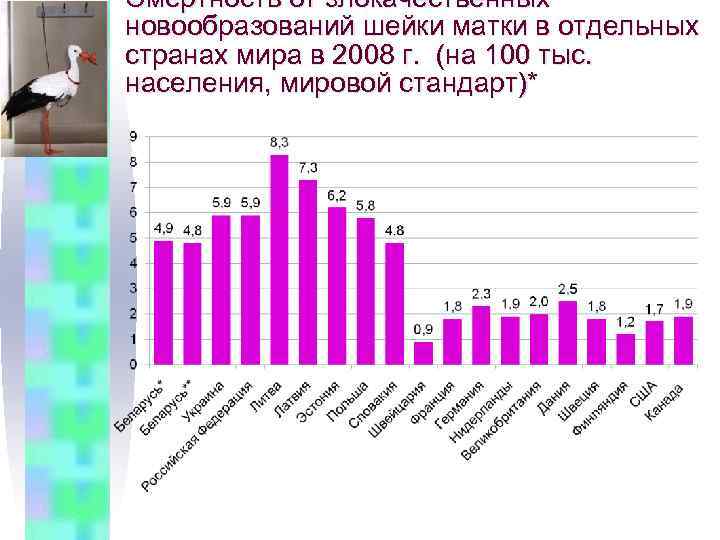
Смертность от злокачественных новообразований шейки матки в отдельных странах мира в 2008 г. (на 100 тыс. населения, мировой стандарт)*

Динамика показателей заболеваемости и смертности от рака шейки матки стандарт «WORLD» 14. 00 10. 00 8. 00 Заболеваемость 6. 00 Смертность 5. 20 4. 00 2010 2009 2008 2007 2006 2005 2004 2003 2002 2001 2000 1999 1998 1997 1996 1995 1994 1993 1992 0. 00 1991 2. 00 1990 на 100 000 населения 12. 50 11. 40 12. 00

Основные статистические показатели. Злокачественные новообразования шейки матки Показатель Число вновь выявленных случаев заболевания Число 2006 2011 896 957 17, 3 18, 9 11, 9 13, 2 74, 7 выявленным случаям) Выявлено при профосмотрах с I и II стадией заболевания (в % к числу 41, 6 всех вновь выявленных случаев с I и II стадией) 77, 8 Заболеваемость на 100 000 населения (грубый интенсивный показатель) Заболеваемость на 100 000 населения (стандартизованный WORLD показатель) Диагноз установлен в I и II стадии заболевания (% к вновь Подтверждено морфологически случаев (% к вновь выявленным случаям) Прожили менее года с момента установления диагноза из числа зарегистрированных в предыдущем году (одногодичная летальность в %) 89, 5 100, 0 100. 0 16, 0 14, 6
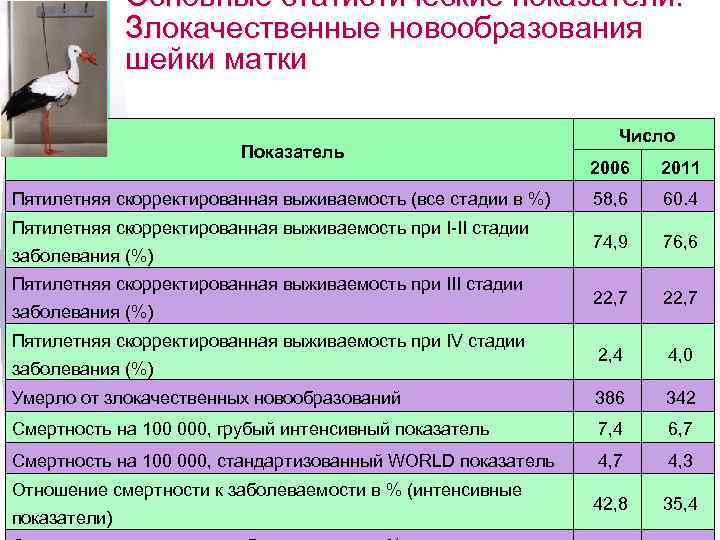
Основные статистические показатели. Злокачественные новообразования шейки матки Показатель Число 2006 2011 58, 6 60. 4 74, 9 76, 6 22, 7 2, 4 4, 0 Умерло от злокачественных новообразований 386 342 Смертность на 100 000, грубый интенсивный показатель 7, 4 6, 7 Смертность на 100 000, стандартизованный WORLD показатель 4, 7 4, 3 42, 8 35, 4 Пятилетняя скорректированная выживаемость (все стадии в %) Пятилетняя скорректированная выживаемость при I-II стадии заболевания (%) Пятилетняя скорректированная выживаемость при IV стадии заболевания (%) Отношение смертности к заболеваемости в % (интенсивные показатели)

Повозрастные показатели заболеваемости раком шейки матки в РБ (0/0000)

Заболеваемость раком шейки матки (повозрастная) молодых женщин (1971 -2011) % возраст

Распределение больных раком шейки матки молодого возраста по стадиям % 1504 1245 840 121 Всего пролечено в РБ за 15 лет 11089 больных (≤ 45 лет – 3710 женщин 33, 5%) Стадия

Из всех злокачественных опухолей: Ø Рак органов репродуктивной системы сочетается с беременностью в 50 -90% Ø Рак женских половых органов в 5070% 1. Рак шейки матки – наиболее часто встречающаяся опухоль половых органов при беременности. 2. Рак яичников – вторая по частоте гинекологическая локализация злокачественных опухолей, сочетающихся с беременностью. 3. Рак влагалища и наружных половых органов диагностируется при беременности в единичных случаях. 4. Рак эндометрия и беременность – сочетание крайне редкое.

В группу больных раком шейки матки, возникшего на фоне беременности входят: 1. Беременные 2. Женщины, у которых диагностирован РШМ в течение 6 месяцев после ее прерывания 3. Женщины, у которых после родов прошло не более 18 месяцев

Факторы риска РШМ у беременных • Ранее начало половой жизни (до 17 лет) • Большое число половых партнеров (≥ 2) • Низкий социально-экономический уровень, сочетающийся с низкой грамотностью и половой гигиеной • Курение • Наличие онкогенных типов ВПЧ у женщин и мужчин • Ранние первые роды (до 18 лет) • Наличие > 6 беременностей • Количество родов > 3 • Число абортов ≥ 3 • Гормональная контрацепция 5 -9 лет

Рак и беременность Несмотря на регулярное наблюдение беременных акушерами-гинекологами диагноз рака ставится в большинстве случаев ПОЗДНО. Причины: Ø отсутствие онкологической настороженности у врачей; Ø нет знаний о клинике злокачественных опухолей и предраковых заболеваниях; Ø наличие анатомических и физиологических изменений во время беременности на шейке; Ø не берутся мазки из шейки и цервикального канала у беременных при взятии на учет; Ø до беременности не лечатся фоновые и предраковые заболевания шейки матки.

Фоновые и предраковые заболевания шейки матки у женщин до беременности в РБ

Рак шейки матки и беременность Ø Частота РШМ составляет 2, 0 -3, 0%. Ø Из 10 000 беременных РШМ имеет 1 -13 женщин. Ø Средний возраст больных РШМ при беременности составляет 30 -35 лет. Ø Один случай РШМ приходится на 1000 -2500 родов. Рак шейки матки диагностируется: после медицинского аборта – в 51, 9% во время беременности – в 20, 0% после родов – в 28, 1%
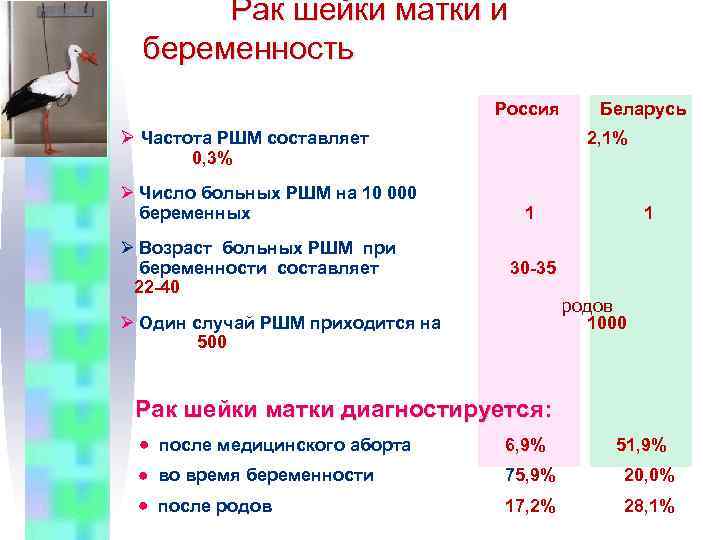
Рак шейки матки и беременность Россия Ø Частота РШМ составляет 2, 1% 0, 3% Ø Число больных РШМ на 10 000 беременных Ø Возраст больных РШМ при беременности составляет 22 -40 Беларусь 1 1 30 -35 родов 1000 Ø Один случай РШМ приходится на 500 Рак шейки матки диагностируется: после медицинского аборта 6, 9% во время беременности 75, 9% 20, 0% после родов 17, 2% 28, 1% 51, 9%
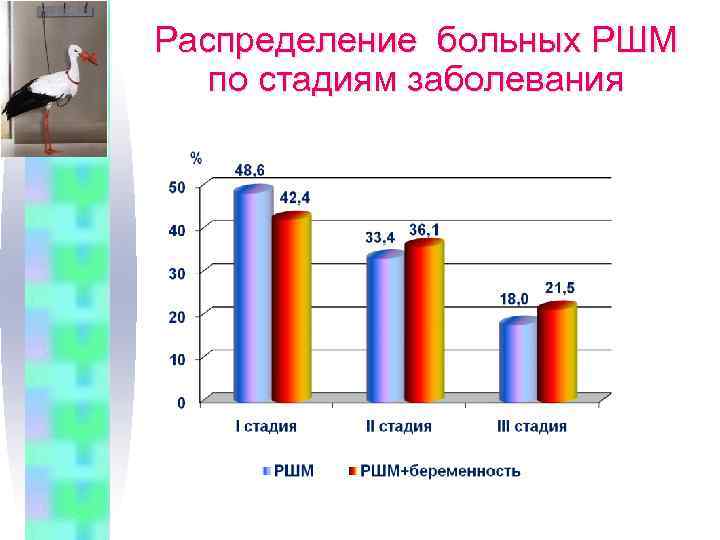
Распределение больных РШМ по стадиям заболевания

Распределение больных РШМ с беременностью по возрасту и стадии
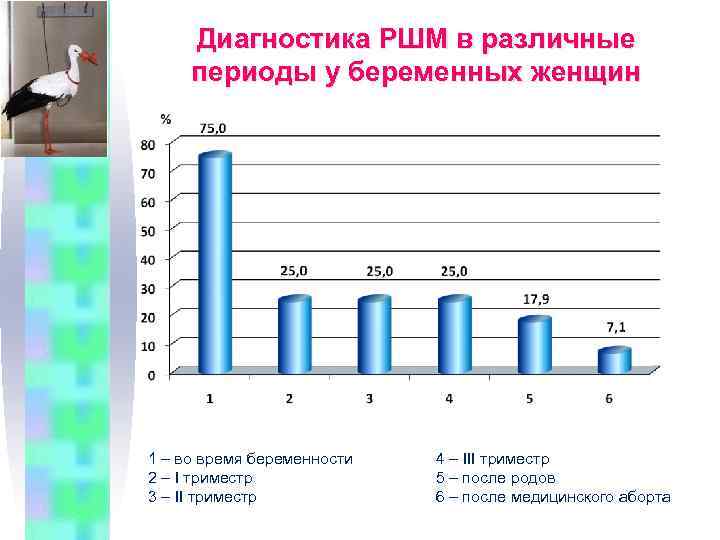
Диагностика РШМ в различные периоды у беременных женщин 1 – во время беременности 2 – I триместр 3 – II триместр 4 – III триместр 5 – после родов 6 – после медицинского аборта

В РБ в течение последних 20 лет отмечен рост заболеваемости РШМ у беременных • Выявление РШМ во II и III триместре у 50, 0% беременных женщин и после родов – у 17, 9% свидетельствует о необходимости их правильного обследования: взятие мазков для цитологического исследования с шейки матки и цервикального канала, ПЦР на ВПЧ, выполнение простой и расширенной кольпоскопии и прицельной биопсии по показаниям. • Наличие до зачатия у 65, 5% молодых женщин эктопии с воспалением подтверждает необходимость обязательного тщательного обследования этих больных с целью профилактики дисплазий и РШМ у беременных.
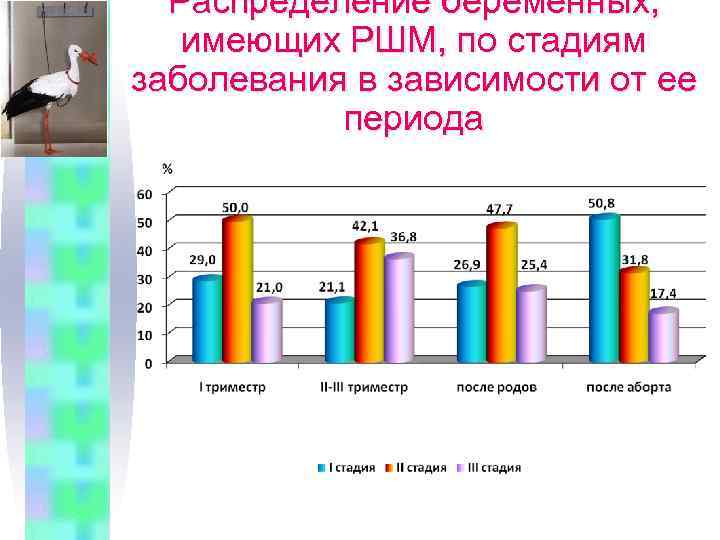
Распределение беременных, имеющих РШМ, по стадиям заболевания в зависимости от ее периода
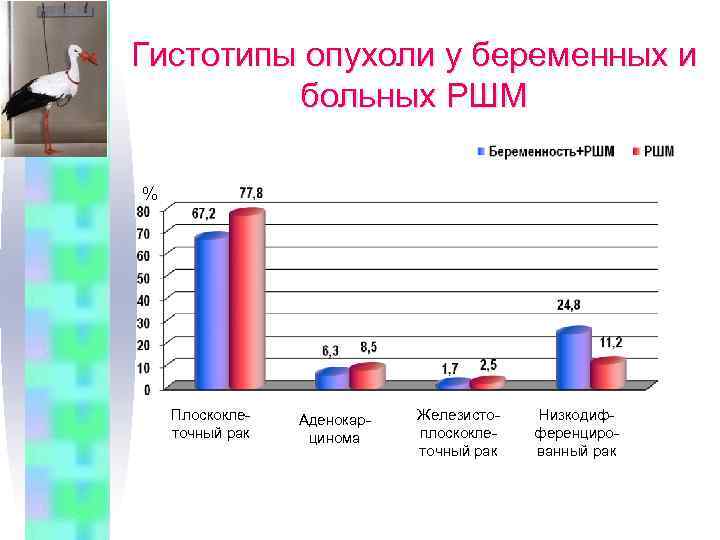
Гистотипы опухоли у беременных и больных РШМ % Плоскоклеточный рак Аденокарцинома Железистоплоскоклеточный рак Низкодифференцированный рак

РАК ШЕЙКИ МАТКИ В РБ Симптомы: 1. Влагалищное кровотечение – 68, 2% • во время беременности • после аборта • после родов 2. Лейкорея – 10, 2% 3. Боли – 7, 1% Жалоб не было в 14, 5% случаев У каждой 3 -й пациентки длительность симптомов превышает 3 -4 месяца На ранних стадиях беременность РШМ устанавливается только у 10, 9% женщин

выделений акушерами при РШМ у беременных I триместр – угрожающий выкидыш II-III триместр – предлежание или отслойка плаценты После родов – осложнение послеродового периода У 30% больных длительность симптомов 4 -6 месяцев На ранних стадиях РШМ диагностируется только в 10, 9% случаев

Анатомические формы рака при беременности: • экзофитная – 53, 6% • эндофитная – 25, 7% • смешанная – 20, 7%

Диагностика заболеваний шейки матки у беременных Независимо от перспективы исхода беременности (роды, аборт), при первичном обращении к гинекологу необходимо проводить тщательное обследование: 1) забор мазков для цитологического исследования (из зоны трансформации и из цервикального канала) 2) кольпоскопия (при выявлении в мазках клеточной атипии) 3) взятие прицельных мазков для повторного цитологического исследования (с целью выявления CIN и РШМ) При наличии в цитограммах CIN 2 -3 ст. : 1) прицельная ножевая биопсия подозрительных очагов 4) диагностика ИППП и ВПЧ (после санации) 2) эндоцервикальный кюретаж (CIN 3), только по строгим показаниям. После получения гистологического ответа о наличии фонового заболевания или CIN 1 -3 ст. пациентку направляют в ОД либо РНПЦ ОМР для исключения РШМ.

беременных в женских консультациях Цитологическое обследование всех беременных при первом гинекологическом осмотре Патологические мазки III, IV, V классов по Папаниколау Кольпоскопия По показаниям противовоспалительное лечение Повторное цитологическое исследование Патологии нет Патология сохраняется Прицельная биопсия CIN 1, CIN 2, CIN 3 Инвазивный рак

Правила взятия мазка Мазок берется с помощью цитощетки с эктои эндоцервикса. Его не следует брать: • Ранее 48 часов после полового контакта. • В период лечения от генитальной инфекции; • Ранее 48 часов после использования раствора уксуса, люголя или тампонов. • После вагинального исследования или спринцевания. • После расширенной кольпоскопии

Инструмент для взятия мазка из шейки матки А В

Принцип взятия мазка цитощеткой
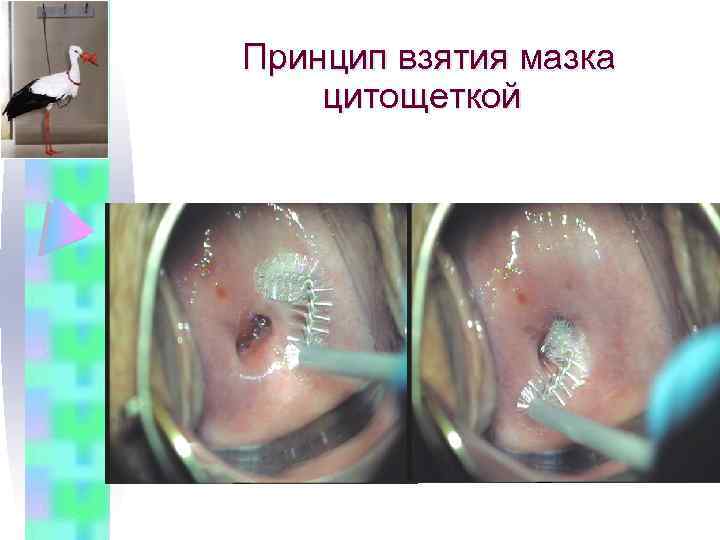
Принцип взятия мазка цитощеткой

Принцип нанесения мазка цитощеткой

Принцип нанесения мазка цитощеткой

ПРАВИЛЬНО НАНЕСЕННЫЙ МАЗОК НЕПРАВИЛЬНО НАНЕСЕННЫЙ МАЗОК

Кольпоскопия Цель: визуализация измененных участков на шейке матки и определение зоны наибольшего поражения для проведения прицельной биопсии.

ВИДЫ КОЛЬПОСКОПИИ 1. Простая кольпоскопия. 2. Расширенная кольпоскопия: • проба с уксусной кислотой, • проба Шиллера, • проба с различными красителями.
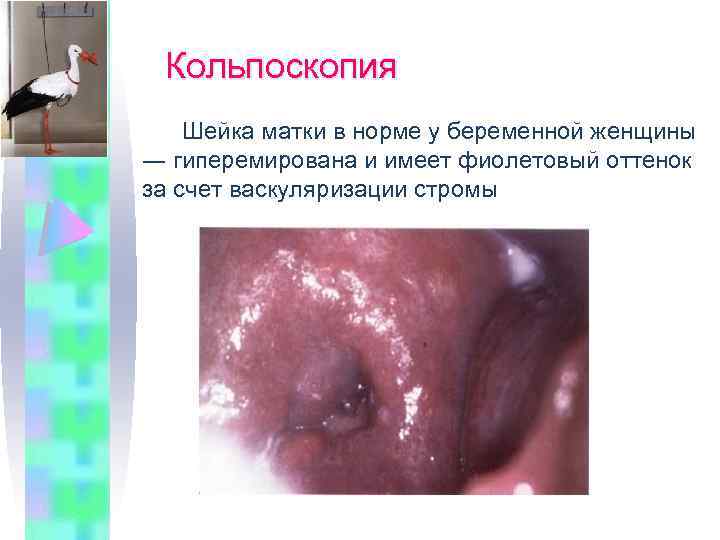
Кольпоскопия Шейка матки в норме у беременной женщины ― гиперемирована и имеет фиолетовый оттенок за счет васкуляризации стромы
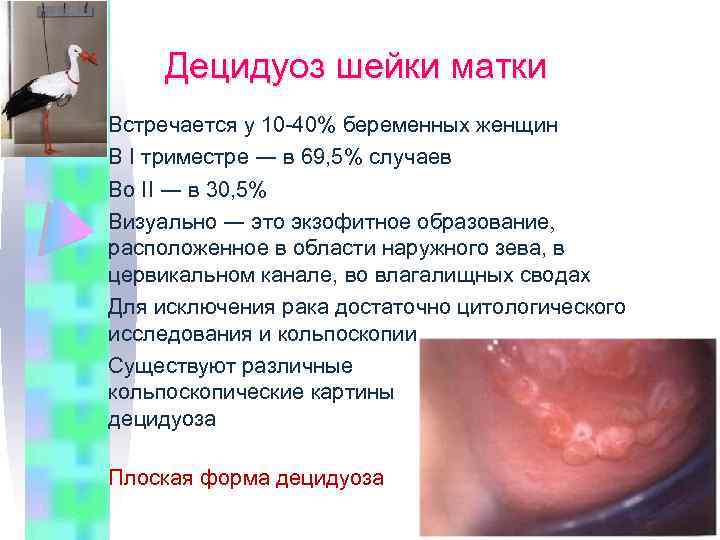
Децидуоз шейки матки Встречается у 10 -40% беременных женщин В I триместре ― в 69, 5% случаев Во II ― в 30, 5% Визуально ― это экзофитное образование расположенное в области наружного зева, в цервикальном канале, во влагалищных сводах Для исключения рака достаточно цитологического исследования и кольпоскопии Существуют различные кольпоскопические картины децидуоза Плоская форма децидуоза

Децидуоз шейки матки Узелковый децидуоз

Децидуоз шейки матки Полиповидная форма децидоуоза
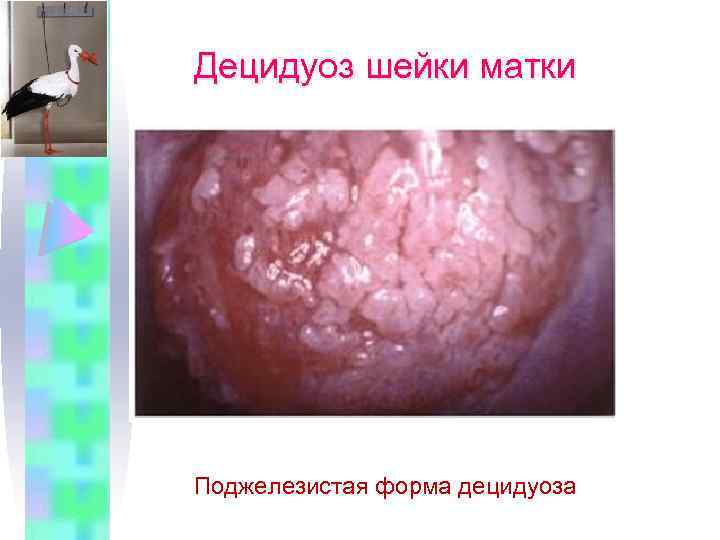
Децидуоз шейки матки Поджелезистая форма децидуоза

Язвенная форма децидуоза Для нее характерно: • кровянистые выделения после полового акта; • форма в виде язвы с чистым дном и неправильными краями; • появление на повехрности язвы «инея» после обработки раствором уксусной кислоты» . Любая форма децидуоза после пробы Шиллера приобретает темно-коричневый цвет, поскольку в нем содержится много гликогена.

Эктопия у беременных (похожа на децидуоз) Характеризуется: • кровянистые выделения после полового акта; • воспалением; • изъязвлением; • инфицированием сосочков, из которых она состоит; • наличием избыточного количества белей. Кольпоскопически она представлена двумя формами: 1) полиповидной, в виде мелких полипов; 2) щелевидной, в виде гребней.

Эктопии Полиповидная Щелевидная
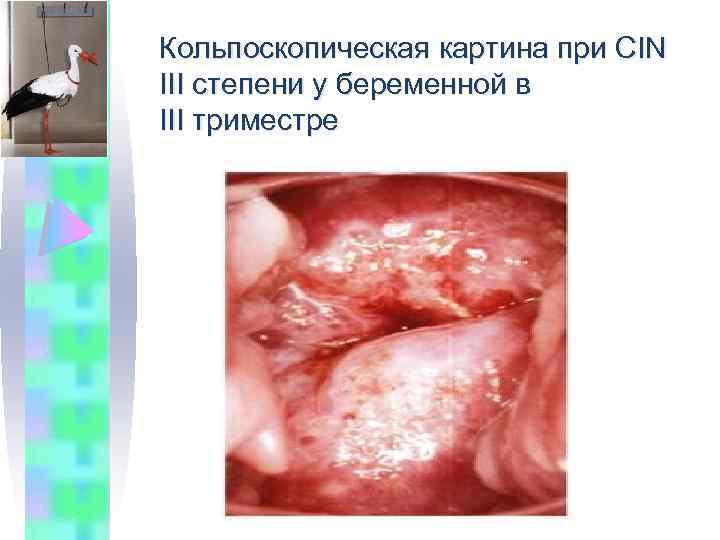
Кольпоскопическая картина при CIN III степени у беременной в III триместре

Кольпоскопическая картина при плоскоклеточном раке
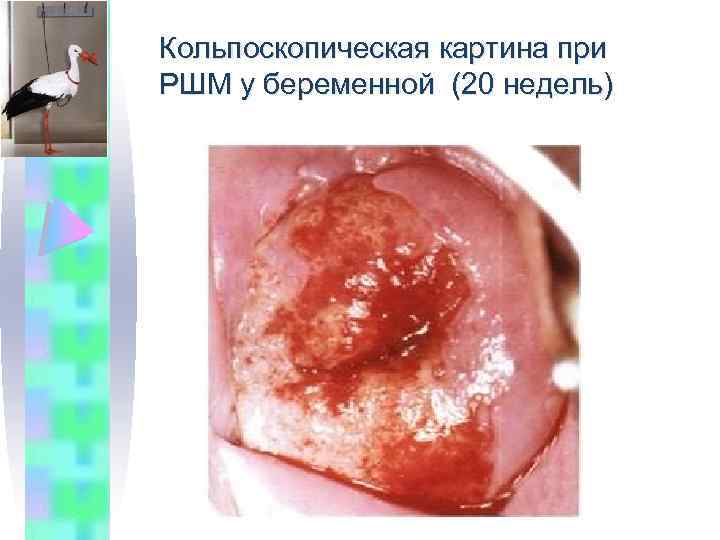
Кольпоскопическая картина при РШМ у беременной (20 недель)

Эхографические признаки эндофитной формы РШМ 1. Неровность (волнистость) контура в средней цервикальной структуре 2. Увеличение передне-заднего размера средней цервикальной структуры ( 6 мм) 3. Повышение эхогенности в месте опухоли 4. Неровность боковых контуров шейки матки 5. Бочкообразная форма шейки матки (увеличение поперечного размера 40 мм)
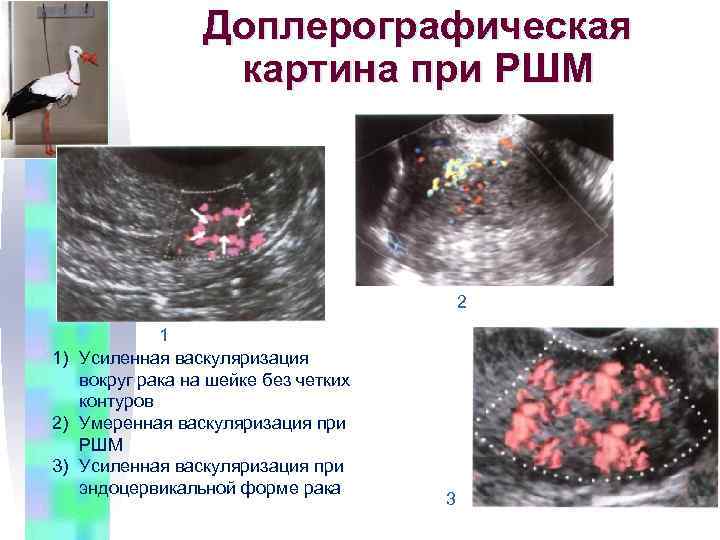
Доплерографическая картина при РШМ 2 1 1) Усиленная васкуляризация вокруг рака на шейке без четких контуров 2) Умеренная васкуляризация при РШМ 3) Усиленная васкуляризация при эндоцервикальной форме рака 3

Для взятия биоптата используется аппарат «Сургитрон-ЕМСТМ

Взятие биоптата из шейки матки

Вирусологическое исследование Вирус папилломы человека Канцерогенные типы: 16, 18, 31, 33, 35, 39, 45, 51, 52, 53, 56, 58, 66, 70 … Амплификатор «Rotor Gene-3000»

Диагностические методы q УЗИ – безопасно, не имеет отношения к ионизирующему q излучению. Рентгенография грудной клетки (безопасна при экранировании плода, доза излучения 0, 000008 Гр). q МРТ – вред для плода не обнаружен, но лучше не проводить в I триместре. Метод показан для стадирования рака шейки матки.
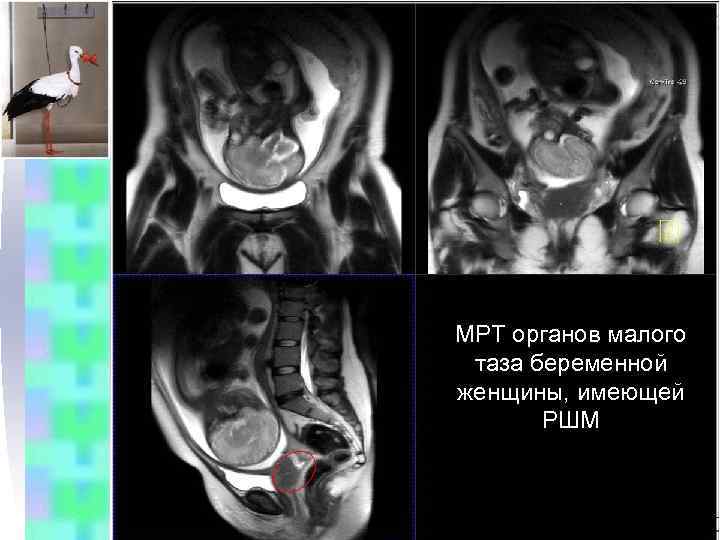
МРТ органов малого таза беременной женщины, имеющей РШМ

МРТ органов малого таза беременной, имеющей РШМ

Диагностические методы q Противопоказаны: – изотопные методы – рентгеноконтрастные методы (ЖКТ, мочевые пути) – КТ живота и грудной клетки – рентгенография таза и поясничнокрестцового отдела позвоночника. Их можно проводить, если без них невозможен выбор

Стратегия и тактика при сочетании СIN и беременности Как правило, при наличии CIN беременность пролонгируют. При этом цитологический и кольпоскопический мониторинг до конца беременности осуществляют 1 раз в месяц и проводят терапию, направленную на улучшение прогноза (адаптогены, антиоксиданты, антибактериальное, противовоспалительное лечение). Через 6 -8 недель после родов выполняют углубленное комплексное обследование, а при необходимости – лечение, т. к. в 84% случаев после родов происходит регрессия диспластических изменений на шейке матки.

Принципы лечения злокачественных опухолей 1. Перед началом лечения точно определить срок беременности и стадию рака. 2. Лечение начинать сразу, если заболевание можно излечит, а отсрочка ухудшит прогноз. 3. ПХТ следует отложить до II-III триместра, или после родов. 4. Прерывание беременности можно проводить до 21 недель, особенно если плод в I триместре получил дозу 0, 01 Гр. 5. Кормление грудью при ПХТ и после противопоказано, т. к. цитостатики

Принципы лечения злокачественных опухолей 6. При операции риск осложнений мал, общая анестезия не вызывает развитие пороков, но плод чувствителен к гипоксии, поэтому необходим контроль за оксигенацией крови. 7. При лучевой терапии доза 0, 01 Гр для плода в I триместре опасна. Доза менее 0, 005 Гр не способствует выкидышу, задержке развития плода и развитию пороков. ЛТ живота противопоказана. 8. Осложнения ЛТ – микроцефалия, внутриутробная задержка развития, нарушение зрения. Повышается риск возникновения лейкозов и рака щитовидной

План терапевтической стратегии при РШМ у беременных Диагностика патологии шейки матки Микроинвазивная или инвазивная карцинома CIN Наблюдение 1 раз в месяц: цитология+ кольпоскопия Обследование через 6 -8 нед. после родов Иссечение петлей или конизация CIN Микроинваз ия IA 1: Вагинальные роды Инвазивный рак IA 2: Кесарево сечение ? 1 -й и 2 -й триместры: немедленная 3 -й триместр: отсрочка до родов

ЦЕРВИКАЛЬНАЯ ИНТРАЭПИТЕЛИАЛЬНАЯ НЕОПЛАЗИЯ (CIN) CIN II ст. у беременных регрессирует в 74, 1% случаев CIN III ст. в 53, 8% случаев После кесарева сечения в 40% случаев После влагалищных родов в 60% случаев После лечения CIN сохраняется риск рецидива в течение 2 -5 лет. CIN при беременности прогрессирует в рак 0, 4% случаев.

ЛЕЧЕНИЕ РШМ ВО ВРЕМЯ БЕРЕМЕННОСТИ Преинвазивный рак шейки матки 1. При желании женщины сохранить беременность – конизации шейки матки через 2 месяца после влагалищных родов. 2. При нежелании женщины сохранять беременность – лечение через 2 месяца после медицинского аборта. Микроинвазивный рак шейки матки IA 1 1. При желании женщины сохранить беременность – пролонгирование беременности. Кесарево сечение в срок с одномоментной гистерэктомией или конизация/ампутация шейки через 2 месяца после кесарева сечения. 2. При нежелании женщины сохранять беременность – гистерэктомия или широкая конизации/ампутации шейки через 2 месяца после медицинского аборта.

ЛЕЧЕНИЕ РШМ ВО ВРЕМЯ БЕРЕМЕННОСТИ Инвазивный рак шейки матки IA 2, IB, IIA 1. До 20 нед. – радикальная гистерэктомия с подвздошной лимфаденэктомией. 2. Более 20 нед. – пролонгирование беременности до 32 -35 нед. Кесарево сечение в 32 -35 нед. с одномоментной радикальной гистерэктомией и подвздошной лимфаденэктомией. Адъювантная лучевая терапия при Tlb 2 N 0, T 2 b. N 0. Адъювантная химиолучевая терапия при T 1 -2 N 1. Инвазивный рак шейки матки IIB, III 1. До 20 нед. – наружное облучение + химиотерапия, после спонтанного аборта (при 4000 c. Gy) продолжение сочетанной лучевой терапии в комбинации с химиотерапией. 2. Более 20 нед. – Кесарево сечение с субтотальной гистерэктомией + химиолучевая терапия.
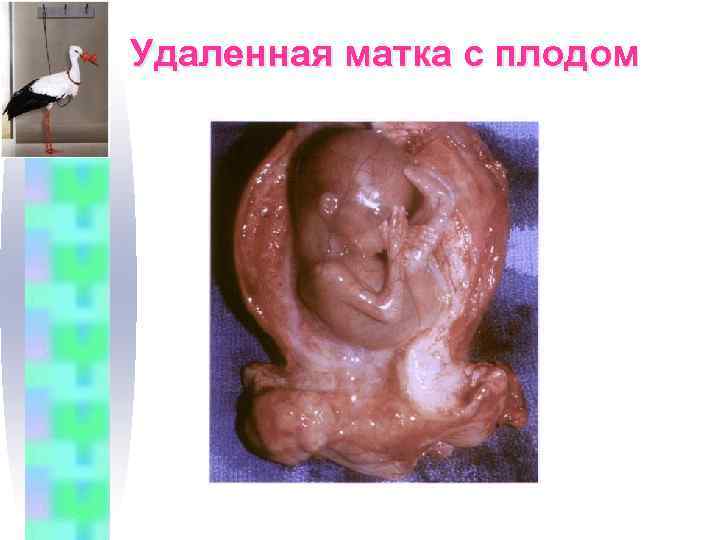
Удаленная матка с плодом

ЛЕЧЕНИЕ РШМ III-IV СТАДИЙ У БЕРЕМЕННЫХ Стандарт – СЛТ в сочетании с ПХТ Лечение начинается сразу из-за плохого прогноза В III триместре беременности: • кесарево сечение • химиолучевая терапия через 2 -3 недели I-II триместр беременности: • ДЛТ при дозе 40 Гр – спонтанное прерывание беременности У 27% пациенток иногда возможна операция. Продолжение СЛТ (с ХТ или без ХТ)

ОПЕРАТИВНОЕ ВМЕШАТЕЛЬСТВО ПО ПОВОДУ РШМ И БЕРЕМЕННОСТИ (3235 недель) Выполняется одномоментно: • кесарево сечение • гистерэктомия II-III типа с подвздошной лимфодиссекцией и сальпингоофорэктомией Осложнения: • Атоническое кровотечение при ушивании матки • Кровотечение из: – варикозно-расширенных вен пузырно-шеечного и прямокишечного сплетений, что требует перевязки внутренних подвздошных артерий. После операции лактация не рекомендуется (тугое бинтование, бромкриптин) из-за: • хирургической травмы • кровопотери • планируемой лучевой терапии или химиотерапии

ЛЕЧЕНИЕ РШМ У БЕРЕМЕННЫХ В РБ Показания: a) IB, IIA, IIB стадии b) нежизнеспособный плод c) беременность до 18 недель Комбинированная терапия: 1. Сеанс внутриполостной гамма-терапии в дозе 13, 5 Гр на аппарате «Micro. Selectron-HDR» . 2. Через 24 ч операция в объеме гистерэктомии II типа с придатками и двусторонней подвздошной лимфодиссекцией. 3. Курс ДЛТ в дозе 40 Гр. Двухлетняя выживаемость ― 92%
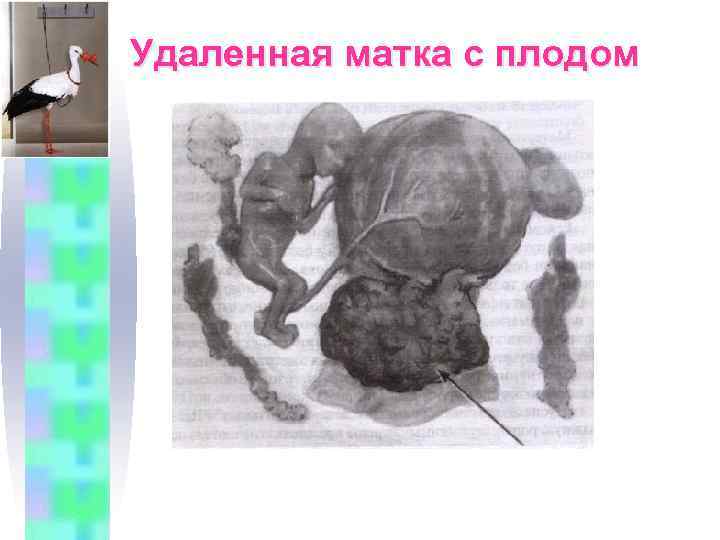
Удаленная матка с плодом

РШМ у беременных Из 82 женщин, имеющих РШМ I стадии, которые отложили лечение на 1 -32 недели (до жизнеспособности плода) только в 3, 7% случаев было зарегистрировано прогрессирование опухолевого процесса. До 20 недель беременности радикальная гистерэктомия с подвздошной лимфодиссекцией. Более 20 недель – пролонгирование беременности до 32 -35 недель. Пункционное взятие ампиотической жидкости делать нельзя из-за
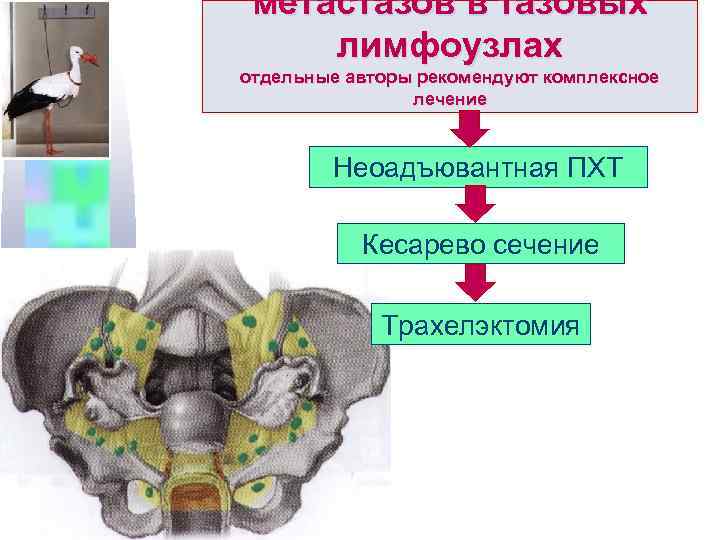
метастазов в тазовых лимфоузлах отдельные авторы рекомендуют комплексное лечение Неоадъювантная ПХТ Кесарево сечение Трахелэктомия

Адъювантные методы лечения РШМ у беременных ПХТ. Будучи безопасной во втором и третьем триместре, химиотерапия, тем не менее, ассоциируется с двукратным относительным риском задержки роста плода, мертворождением, преждевременными родами, угнетением костного мозга матери и плода. Больную следует информировать об этих проблемах и соблюдать строгую схему мониторинга с частой оценкой методом УЗИ.

НЕОАДЪЮВАНТНАЯ ХИМИОТЕРАПИЯ РШМ ВО ВРЕМЯ БЕРЕМЕННОСТИ Anopu Срок Возраст Стадия бер. (нед) Giacalone 1996 34 IBl 17 Tewari 1998 34 IIA 16 Tewari 1998 36 IB 2 21 Marana 2001 26 IIB 14 Caluwaerts 2006 28 IBl 17 Bader 2007 38 IIA 19 30 IIIB 22 30 IIB 20 28 IB 2 23 Benhaim 2006 Palaia 2007 Karam 2007 Химиотерапия 75 мг/м 2 Р (Зц. ) 1 мг/м 2 У, 50 МГ/М 2 Р (6 ц. ) 1 мг/м 2 У, 50 мг/м 2 Р (4 Ц. ) 30 мг/м 2 В, 50 мг/м 2 Р (2 ц. ) 75 мг/м 2 Р (6 ц. ) 1 мг/м 2 У, 50 мг/м 2 Р (4 Ц. ) 50 мг/м 2 Р (2 ц. ) 75 мг/м 2 Р (3 д. ) 40 мг/м 2 Р (6 ц. ) Хирургия Наблюд. Исход бер. (иед) (мес) матери Исход плода 32 12 жива норма 34 5 ум. норма 32 24 жива норма 38 12 ум. норма 32 10 жива норма 33 80 жива норма 28 10 ум. норма 35 10 жива норма 33 14 жива норма

Злокачественные опухоли у беременных ASD – дефект межпредсердной перегородки; ТА – аномалия разделения артериального ствола (truncus arteriosus); VSD – дефект межжелудочковой перегородки сердца; ЦНС – центральная нервная

Психологическая поддержка беременной женщины и семьи У будущей матери одновременное существование рака и беременности является драматическим обстоятельством, когда встречаются две непримиримые реальности: процесс создания жизни и процесс разрушения жизни. В момент большой радости и надежды появляется разрушительное известие вместе со страхом смерти Группа врачей разных специальностей, включая онкологов, акушеров, хирургов, неонатологов, генетиков, психотерапевтов и социальных работников должна протянуть руку помощи больной и ее семье, исследовать их психологические и интеллектуальные возможности и нужды, информировать их и провести через процесс принятия решения, которое соединило бы
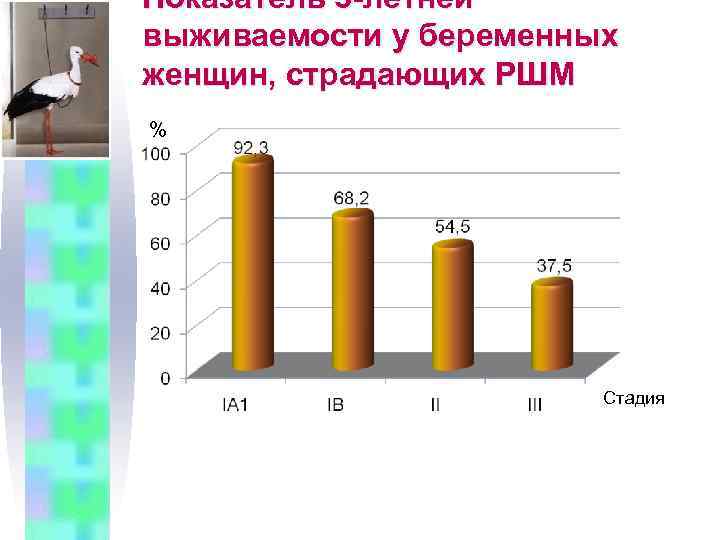
Показатель 5 -летней выживаемости у беременных женщин, страдающих РШМ % Стадия
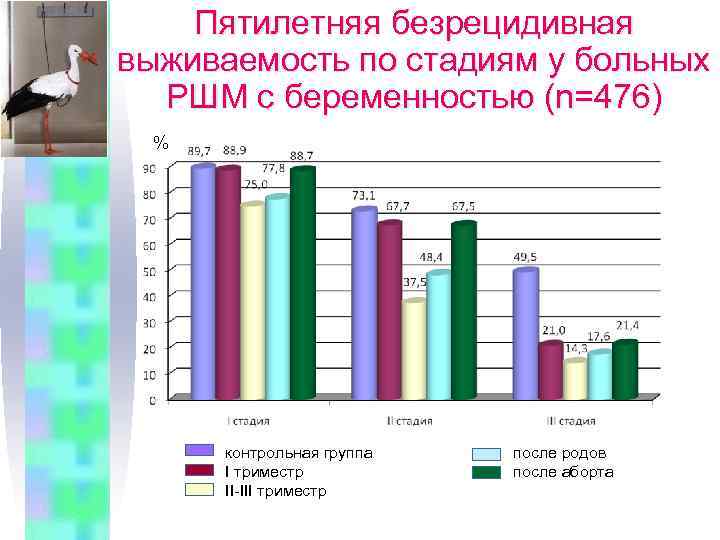
Пятилетняя безрецидивная выживаемость по стадиям у больных РШМ с беременностью (n=476) % контрольная группа I триместр II-III триместр после родов после аборта
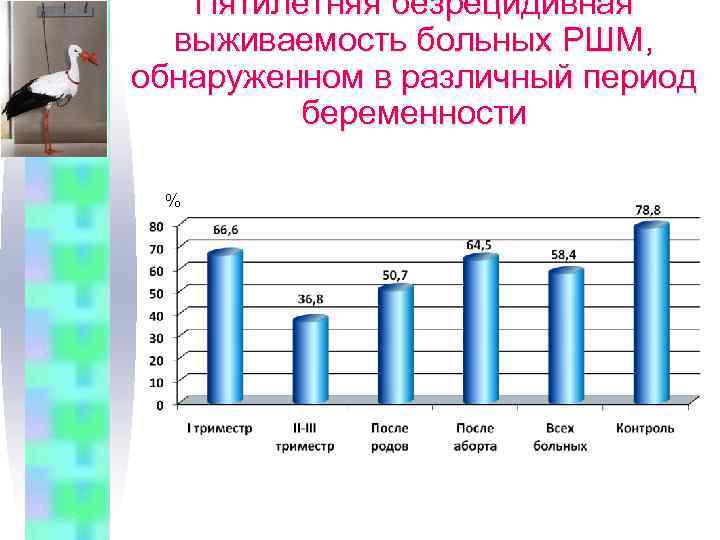
Пятилетняя безрецидивная выживаемость больных РШМ, обнаруженном в различный период беременности %
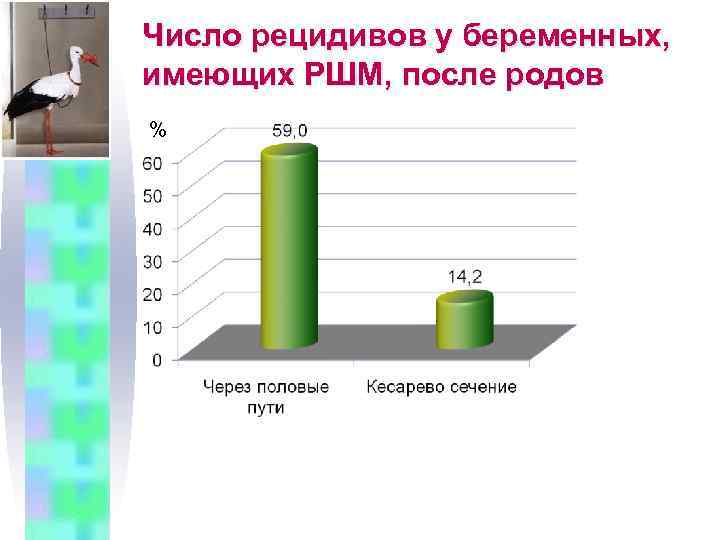
Число рецидивов у беременных, имеющих РШМ, после родов %

МЕРЫ ПРОФИЛАКТИКИ РШМ ПРИ БЕРЕМЕННОСТИ 1. Лечение фоновых и предраковых заболеваний до беременности 2. Вакцинация девочек 3. Взятие мазков для цитологического исследования при постановке беременных на учет 4. Отказ молодых женщин от курения

Примеры из практики 1. Больная К. И. В. 31 год, Место работы – центральная районная больница, кухонная рабочая. Со слов женщины отметка о проведении профосмотра ежегодно делалась без осмотра гинеколога. Поступила в онкогинекологическое отделение с диагнозом: рак шейки матки, 3 В стадия, смешанная форма, левосторонний параметральный и метастатический вариант в сочетании с беременностью 28 недель. На учет по беременности встала во II триместре, была взята биопсия с шейки матки и обнаружен рак. Направлена для лечение в онкологическое учреждение

Примеры из практики 2. М. И. М. , 36 лет. На учете по беременности с 10 недель, Через 2 мес. был взят мазок с шейки матки для цитологического исследования, после чего направлена в Могилевский ОД, в котором произведена биопсия с шейки матки и установлен диагноз: рак шейки матки I стадии на фоне беременности 28 нед. Больная направлена в РНПЦ «Мать и дитя» г. Минска. В анамнезе эктопия с воспалением шейки матки с 1992 г. , которая не была пролечена до беременности. Беременность седьмая, родов – 6 , аборт – 1. Диагноз: рак шейки матки IB стадия,

Примеры из практики 3. Г. Н. Э. , 27 лет. Пациентка с декабря 2005 г. наблюдается и лечится в онкологическом учреждении по поводу лимфогранулематоза IIA стадии. В течение 2 лет после завершения лечения рецидивов не было. В ноябре 2009 г. обратилась в центр по поводу беременности 67 нед. Обследована. Осмотра гинеколога не было. Женщина направлена к врачу акушеругинекологу по месту жительства. Обследована: выявлена CIN III. Наблюдалась в женской консультации. При осмотре в МОРД был обнаружен рак шейки матки на фоне беременности 38 нед. Направлена в РНПЦ ОМР им. Н. Н. Александрова, поставлен диагноз: рак шейки матки IIB стадия, смешанная форма,

Для улучшения диагностики РШМ у беременных необходимо: Не оставлять без внимания результат цитологического обследования шейки матки, если он не информативен. Уточнять данные непонятных мазков у врачей цитологической лаборатории. При обследовании беременных результат цитологии отмечать в карте наблюдения. Не допускать фиктивных записей без проведения профилактических осмотров. Недопустимо консервативное наблюдение за эктопией шейки матки без цитологии. Лечить эктопию с воспалением у молодых женщин до беременности.

Для улучшения диагностики РШМ у беременных необходимо: Профилактические осмотры следует проводить в полном объеме, не делая записи в тех случаях, если женщина не хочет быть осмотренной. Шире использовать возможности кабинета профилактики ранней диагностики опухолей женской репродуктивной системы (КПРДОЖРС). Больше внимания уделять женщинам группы риска, включающих развитие фоновых и предраковых заболеваний шейки матки. При наличии в мазках с шейки матки у беременных женщин CIN II-III и раковых клеток необходимо взятие под контролем кольпоскопа биопсии. В случае верификации диагноза больную следует направить в онкологическое учреждение.

е и н а м и н в за о б и с а п С
РШМ и беременность.ppt