Рак полового члена.ppt
- Количество слайдов: 14
 РАК ПОЛОВОГО ЧЛЕНА
РАК ПОЛОВОГО ЧЛЕНА
 Рак полового члена составляет 1 -2% всех опухолей мочеполовой системы в России; уровень заболеваемости в странах Европы и Северной Америки составляет 0, 4 -0, 9 случаев на 100 000 мужчин в год. Однако заболеваемость в некоторых странах Азии, Африки и Южной Америки достигает 20% среди всех онкологических заболеваний у мужчин и 45% среди опухолей мочеполовой системы. Рак полового члена чаще обнаруживается у пожилых мужчин 50 -70 лет, но до 22% больных этим недугом составляют люди до 40 лет. Среди злокачественных опухолей полового члена 95% случаев приходится на плоскоклеточный рак, остальные 5% - на саркому, меланому и метастатические опухоли.
Рак полового члена составляет 1 -2% всех опухолей мочеполовой системы в России; уровень заболеваемости в странах Европы и Северной Америки составляет 0, 4 -0, 9 случаев на 100 000 мужчин в год. Однако заболеваемость в некоторых странах Азии, Африки и Южной Америки достигает 20% среди всех онкологических заболеваний у мужчин и 45% среди опухолей мочеполовой системы. Рак полового члена чаще обнаруживается у пожилых мужчин 50 -70 лет, но до 22% больных этим недугом составляют люди до 40 лет. Среди злокачественных опухолей полового члена 95% случаев приходится на плоскоклеточный рак, остальные 5% - на саркому, меланому и метастатические опухоли.
 Этиология рака полового члена до конца не изучена. Однако выявлена четкая взаимосвязь между уровнем заболеваемости раком полового члена и гигиеническими навыками и культурными обычаями населения. Например, в Израиле, где младенцам обычно проводят обрезание, рак полового члена встречается крайне редко. Если обрезанию подвергаются подростки, его "защитный" эффект исчезает. Так уровень заболеваемости раком полового члена среди мусульман выше, чем у евреев. По всей видимости протективный эффект обрезания связан с предотвращением накопления смегмы в препуциальном мешке, образующейся при слущивании эпителия. В эксперименте нанесение смегмы на шейку матки мышей индуцировало плоскоклеточный рак шейки матки. Видимо, Mycobacterium smegmatis разлагает стеролы смегмы до канцерогенных веществ, которые до сих пор не идентифицированы.
Этиология рака полового члена до конца не изучена. Однако выявлена четкая взаимосвязь между уровнем заболеваемости раком полового члена и гигиеническими навыками и культурными обычаями населения. Например, в Израиле, где младенцам обычно проводят обрезание, рак полового члена встречается крайне редко. Если обрезанию подвергаются подростки, его "защитный" эффект исчезает. Так уровень заболеваемости раком полового члена среди мусульман выше, чем у евреев. По всей видимости протективный эффект обрезания связан с предотвращением накопления смегмы в препуциальном мешке, образующейся при слущивании эпителия. В эксперименте нанесение смегмы на шейку матки мышей индуцировало плоскоклеточный рак шейки матки. Видимо, Mycobacterium smegmatis разлагает стеролы смегмы до канцерогенных веществ, которые до сих пор не идентифицированы.
 Еще одним виновником развития рака полового члена считается вирус папилломы человека (HPV). HPV типа 16 и 18 были выявлены в 70% случаев инвазивного рака полового члена. Механизм канцерогенного действия вирусов данной группы связывают с вирусными протеинами Е 6 и Е 7, которые активно синтезируются в пораженных клетках. Эти белки приводят к инактивации опухолевых генов-супрессоров р53 и р. Rb, индуцируя неконтролируемую пролиферацию клеток. Не обнаружено связи между перенесенными травмами, венерическими заболеваниями, воздействием химических канцерогенов и риском заболеваемости раком полового члена.
Еще одним виновником развития рака полового члена считается вирус папилломы человека (HPV). HPV типа 16 и 18 были выявлены в 70% случаев инвазивного рака полового члена. Механизм канцерогенного действия вирусов данной группы связывают с вирусными протеинами Е 6 и Е 7, которые активно синтезируются в пораженных клетках. Эти белки приводят к инактивации опухолевых генов-супрессоров р53 и р. Rb, индуцируя неконтролируемую пролиферацию клеток. Не обнаружено связи между перенесенными травмами, венерическими заболеваниями, воздействием химических канцерогенов и риском заболеваемости раком полового члена.
 Предраковые заболевания • Невирусная папиллома. • Ложный рог. • Лейкоплакия. • Эритроплазия Кейера. • Болезнь Боуэна. • Болезнь Педжета. • Вирусные папилломы /остроконечные кондиломы
Предраковые заболевания • Невирусная папиллома. • Ложный рог. • Лейкоплакия. • Эритроплазия Кейера. • Болезнь Боуэна. • Болезнь Педжета. • Вирусные папилломы /остроконечные кондиломы
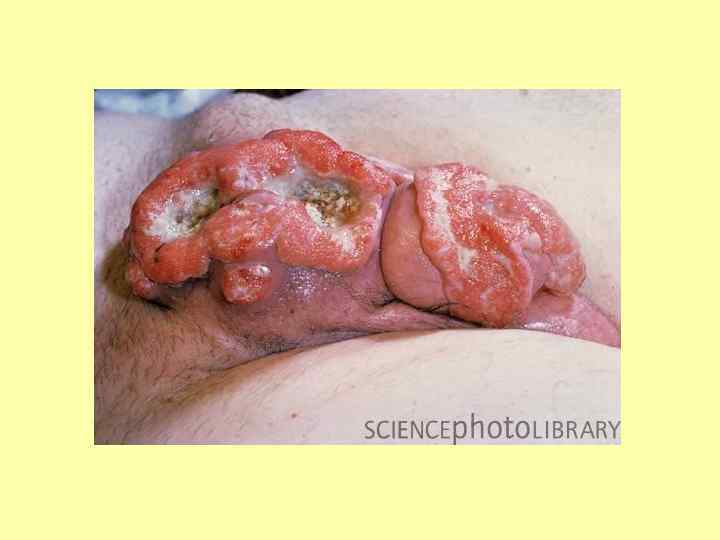
 Симптоматика и клиническое течение. Практически все болезненные состояния головки полового члена и крайней плоти можно рассматривать как имеющие отношение к возникновению клинической картины опухоли полового члена. На ранних этапах заболевания клинические проявления не выражены, особенно в случае фимоза, когда процесс развивается под узкой крайней плотью. Опухоль полового члена может выглядеть как очаговое покраснение или бугорок, уплотнение, сосочковый вырост или язва. Рак полового члена развивается наиболее часто в области венечной бороздки. При фимозе обращают на себя внимание обильные выделения, иногда кровянистые, характерный запах, сопутствующий деструктивному процессу. Боль не является характерной. При метастазировании могут выявляться увеличенные лимфатические узлы, позже присоединяются вторичные местные и общие проявления заболевания.
Симптоматика и клиническое течение. Практически все болезненные состояния головки полового члена и крайней плоти можно рассматривать как имеющие отношение к возникновению клинической картины опухоли полового члена. На ранних этапах заболевания клинические проявления не выражены, особенно в случае фимоза, когда процесс развивается под узкой крайней плотью. Опухоль полового члена может выглядеть как очаговое покраснение или бугорок, уплотнение, сосочковый вырост или язва. Рак полового члена развивается наиболее часто в области венечной бороздки. При фимозе обращают на себя внимание обильные выделения, иногда кровянистые, характерный запах, сопутствующий деструктивному процессу. Боль не является характерной. При метастазировании могут выявляться увеличенные лимфатические узлы, позже присоединяются вторичные местные и общие проявления заболевания.
 Классификация рака полового члена. Макроскопическая классификация рака полового члена имеет два вариантах: эндофитная, экзофитная и папиллярная, язвенная и узловатая формы роста. Гистологически рак полового члена является плоскоклеточным раком различной степени дифференцировки. Возможны различные степени перехода от неороговевающего базальноклеточного рака до типичного эпидермоидного с "жемчужинами" из ороговевшего эпителия.
Классификация рака полового члена. Макроскопическая классификация рака полового члена имеет два вариантах: эндофитная, экзофитная и папиллярная, язвенная и узловатая формы роста. Гистологически рак полового члена является плоскоклеточным раком различной степени дифференцировки. Возможны различные степени перехода от неороговевающего базальноклеточного рака до типичного эпидермоидного с "жемчужинами" из ороговевшего эпителия.
 Классификация TNM Т - первичная опухоль ТХ - недостаточно данных для оценки первичной опухоли. Т 0 - первичная опухоль не определяется. TIS - преинвазивная карцинома (carcinoma in situ). Та - неинвазивная бородавчатая карцинома Т 1 - опухоль распространяется на субэпителиальную соединительную ткань. Т 2 - опухоль распространяется на губчатое или пещеристое тело. Т 3 - опухоль распространяется на уретру или простату. Т 4 - опухоль распространяется на соседние структуры. N - регионарные лимфатические узлы. NХ - недостаточно данных для оценки состояния регионарных лимфоузлов. N 0 - нет признаков поражения метастазами регионарных лимфоузлов. N 1 - метастазы в одном поверхностном паховом лимфоузле. N 2 - метастазы в нескольких поверхностных паховых лимфоузлах или метастазы с обеих сторон. N 3 - метастазы в глубоких паховых лимфоузлах или в лимфоузлах (е) таза с одной или с обеих сторон. М - отдаленные метастазы. МХ - недостаточно данных для оценки наличия отдаленных метастазов. М 0 - отдаленных метастазов нет. М 1 - метастазы в отдаленные органы.
Классификация TNM Т - первичная опухоль ТХ - недостаточно данных для оценки первичной опухоли. Т 0 - первичная опухоль не определяется. TIS - преинвазивная карцинома (carcinoma in situ). Та - неинвазивная бородавчатая карцинома Т 1 - опухоль распространяется на субэпителиальную соединительную ткань. Т 2 - опухоль распространяется на губчатое или пещеристое тело. Т 3 - опухоль распространяется на уретру или простату. Т 4 - опухоль распространяется на соседние структуры. N - регионарные лимфатические узлы. NХ - недостаточно данных для оценки состояния регионарных лимфоузлов. N 0 - нет признаков поражения метастазами регионарных лимфоузлов. N 1 - метастазы в одном поверхностном паховом лимфоузле. N 2 - метастазы в нескольких поверхностных паховых лимфоузлах или метастазы с обеих сторон. N 3 - метастазы в глубоких паховых лимфоузлах или в лимфоузлах (е) таза с одной или с обеих сторон. М - отдаленные метастазы. МХ - недостаточно данных для оценки наличия отдаленных метастазов. М 0 - отдаленных метастазов нет. М 1 - метастазы в отдаленные органы.

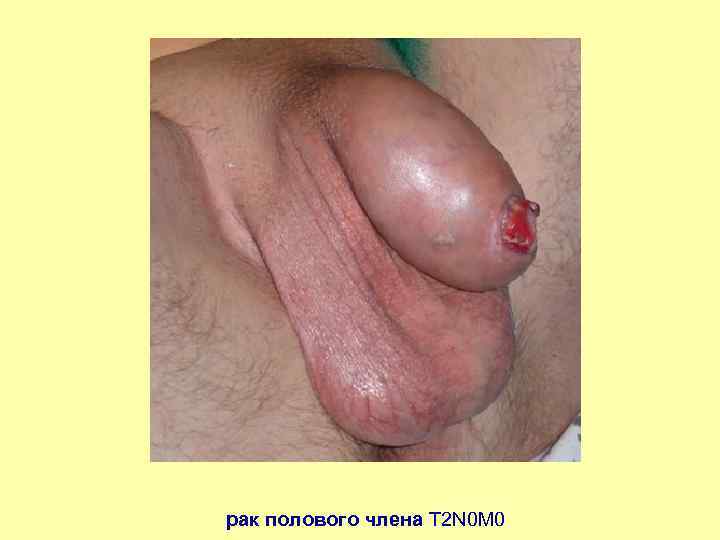 рак полового члена Т 2 N 0 M 0
рак полового члена Т 2 N 0 M 0
 Диагностика рака полового члена • УЗКТ позволяет определить размеры и глубину инвазии первичной опухоли, а также оценить состояние паховых и подвздошных лимфоузлов. • МРТ может предоставить чёткие изображения структур полового члена, позволяя определить степень местного распространения процесса с высокой точностью. • КТ неинформативна при оценке первичных поражений, однако может помочь при идентификации увеличенных паховых и тазовых лимфоузлов. • Биопсия является оптимальным методом получения субстрата для морфологического исследования.
Диагностика рака полового члена • УЗКТ позволяет определить размеры и глубину инвазии первичной опухоли, а также оценить состояние паховых и подвздошных лимфоузлов. • МРТ может предоставить чёткие изображения структур полового члена, позволяя определить степень местного распространения процесса с высокой точностью. • КТ неинформативна при оценке первичных поражений, однако может помочь при идентификации увеличенных паховых и тазовых лимфоузлов. • Биопсия является оптимальным методом получения субстрата для морфологического исследования.
 Лечение рака полового члена. Основным методом лечения рака полового члена является хирургический. При небольших опухолях (1 стадия) возможно органосохраняющее лечение, при котором удаляется опухоль в пределах здоровых тканей. При этом часть пениса остается. При небольших опухолях крайней плоти возможно иссечение ее с полным сохранением пениса. При распространенных опухолях необходимо полное удаление полового члена (пенэктомия). При поражении паховых лимфоузлов операцию дополняют удалением этих узлов. При удалении пениса в промежности формируют наружное отверстие мочеиспускательного канала. Результаты лечения рака полового члена не могут быть определены как удовлетворительные. Больше половины больных не выживают после лечения 5 и более лет.
Лечение рака полового члена. Основным методом лечения рака полового члена является хирургический. При небольших опухолях (1 стадия) возможно органосохраняющее лечение, при котором удаляется опухоль в пределах здоровых тканей. При этом часть пениса остается. При небольших опухолях крайней плоти возможно иссечение ее с полным сохранением пениса. При распространенных опухолях необходимо полное удаление полового члена (пенэктомия). При поражении паховых лимфоузлов операцию дополняют удалением этих узлов. При удалении пениса в промежности формируют наружное отверстие мочеиспускательного канала. Результаты лечения рака полового члена не могут быть определены как удовлетворительные. Больше половины больных не выживают после лечения 5 и более лет.
 • Спасибо за внимание
• Спасибо за внимание


