рак пищевода.ppt
- Количество слайдов: 30

Рак пищевода занимает 14 место в структуре онко-заболеваемости. Показатели заболеваемости в большинстве стран соответствуют показателям смертности, что говорит о крайне неблагоприятном прогнозе течения этого заболевания.

Особенности анатомии пищевода: - большая протяжённость органа - интимное топографическое расположение пищевода с жизненно важными структурами - распространённая лимфатическая система

«Участие» пищевода во многих патологических процессах: ожоги и травмы пищевода, врождённые аномалии, функциональные расстройства (эзофагоспазм), рефлюксэзофагит, хронические язвы пищевода, туберкулёз и другие.

Особенности роста и метастазирования рака пищевода: - интрамуральный рост опухоли (без чётких видимых границ) - внутристеночное метастазирование - синхронные раки пищевода - опухолевая инфильтрация окружающих структур - непредсказуемое широкое лимфогенное метастазирование (скип-метастазирование)

Рост опухоли значительно и динамически быстро ухудшает состояние пациента (кахексия, болевой и интоксикационный синдром). К моменту окончания диагностики, радикальному лечению подлежат не более 40% обратившихся. Около 30% больных на момент постановки диагноза имеют отдалённые метастазы. У 40 % больных на момент начала лечения опухоль носит местнораспространённый характер.
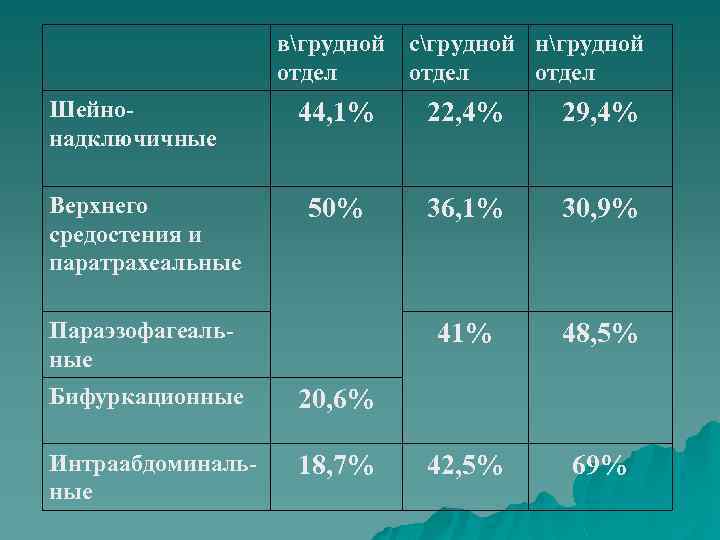
вгрудной отдел Шейнонадключичные Верхнего средостения и паратрахеальные сгрудной нгрудной отдел 44, 1% 22, 4% 29, 4% 50% 36, 1% 30, 9% 41% 48, 5% 42, 5% 69% Параэзофагеальные Бифуркационные 20, 6% Интраабдоминальные 18, 7%

1. Рентгенография или рентгеноскопия пищевода с контрастированием. Основные цели: оценка локализации опухоли, протяжённости, оценка характера роста, функциональные особенности органа, оценка степени стеноза и супрастенотического расширения, исключение внутристеночного метастазирования и синхронных раков, исключение свищеобразования.

2. Тройная эндоскопия. Должны быть осмотрены: пищевод, желудок, ДПК, рото-готаноглотка, гортань, трахея и бронхи. Цель исследования: биопсия опухоли, оценка распространенности по органу и на соседние структуры, оценка риска кровотечения, исключение синхронных раков.

3. Эндоскопическая ультрасонография. Цель исследования: оценка глубины инвазии опухоли и поражения параэзофагеальных лимфоузлов. При инвазии опухоли в подслизистый слой частота метастазов в лимфоузлы 40%, а при инвазии мышечного слоя более 80%.

4. КТ грудной клетки и брюшной полости. Цель: оценка инвазии опухоли пищевода в соседние структуры, вероятностная оценка распространения по органу и поражения лимфоузлов, исключение метастазирования в печень.

5. FDG-PET, PET-CT Рекомендованный метод диагностики при раке пищевода. Чувствительность и специфичность выше чем у КТ. Цель: оценка местной распространённости опухоли, верификация метастазов в лимфоузлы и отдалённые органы, определение уровня метаболизма в опухоли для оценки эффективности химио-лучевого лечения.

Дополнительные методы исследования: - Изотопное исследование костей (показано при болевом синдроме иили при повышении уровня маркёров костной резорбции) - ЭКГ, УЗИ сердца и ФВД

Факторы неблагоприятного прогноза: 1. местно-распространённая стадия или генерализация опухолевого процесса 2. индекс Карновского менее 70%, ECOG более 2 3. мужской пол 4. возраст старше 65 лет 5. потеря веса свыше 20%

Наличие разногласий в вопросах резектабельности рака пищевода и совмещения различных методов лечения. Высокая послеоперационная летальность (свыше 12%) после расширенных радикальных операций. Высокая частота послеоперационных осложнений (свыше 60%). Локальные неудачи в течение 2 лет отмечаются у 30 - 50 % больных.

Противопоказания для лучевой терапии при раке пищевода: - опухолевый свищ (встречаемость 20%) - кровотечение и распад опухоли пищевода - быстрое нарастание дисфагии (дисфагия 3 и 4 степени) - низкий соматический статус больного (индекс Карновского менее 50%, ECOG 3 и выше) - выраженный дефицит массы - декомпенсация сопутствующей патологии

Рак шейного отдела пищевода. Общепризнанным стандартом лечения является одновременное сочетание лучевой и химиотерапии. КТ-основанная топометрическая подготовка (желательно с внутривенным и пероральным контрастом). CTV=GTV+4 см вверх и вниз от видимых границ опухоли и +1 см радиально PTV=CTV+1 см При радикальной программе РОД 1, 82 Гр. Диапазон СОД от 50 до 66 Гр.

Расщеплённый Непрерывный курс ЛТ Локальный 29% 57% контроль 2 -летняя 23% 37% выживаемо сть

Рекомендовано одновременное химиолучевое лечение. Цели: 1. радиосенсибилизация опухоли 2. воздействие на метастазы в необлучённых группах лимфоузлов 3. влияние на субклинические отдалённые метастазы.

Максимальный эффект наблюдается при использовании следующего режима химиотерапии: цисплатин 75 мгм 2 в 1 -ый день, 5 -фторурацил 1000 мгм 2сут суточная инфузия 4 дня. Рекомендовано от 2 -4 циклов химиотерапии каждые 28 дней.

Рак внутригрудного отдела пищевода. Лечение локализованных стадий (Т in situ-2 N 0 -1 М 0) Хирургия – стандарт лечения для пациентов с хорошим соматическим статусом.

В случаях неоперабельности пациента, либо отказе от оперативного вмешательства, методом выбора является химио-лучевое лечение. Техника проведения дистанционной лучевой терапии: CTV=GTV+4 см вверх и вниз от видимых границ опухоли и +1 см радиально PTV=CTV+1 см (поправка на ошибку укладки пациента и естественное движение органов) При радикальной программе лечения рекомендована РОД 1, 8 -2 Гр. Диапазон СОД от 50 до 66 Гр.

При расположении опухоли над кариной рекомендовано билатеральное облучение надключичных лимфоузлов в СОД 50 Гр. При расположении опухоли в дистальных отделах пищевода рекомендовано облучение интраабдоминальных лимфоузлов, расположенных на уровне тела 12 грудного позвонка.

Показания для внутриполостной лучевой терапии: - Т in situ-1 - протяжённость менее 5 см - отсутствие регионарных и отдалённых метастазов - отсутствие мультицентрического роста опухоли и интраэпителиальных метастазов

Брахитерапия проводится после химиолучевого дистанционного этапа лечения в СОД 50 Гр. Рекомендованные режимы облучения: - в режиме HDR СОД 10 Гр за 2 -е недельные фракции по 5 Гр - в режиме LDR 20 Гр за одну фракцию при активности источника 0, 4 -1 Грчас.

При наличии местно-распространённой стадии рака пищевода (Т 3 -4 N 1 М 1 а) методом выбора является химиолучевое лечение, но с учётом общесоматического статуса пациента и наличии противопоказаний к лучевой терапии.

В ситуациях неблагоприятного прогноза, плохого обще-соматического статуса, нарастающей дисфагии и прогрессирующих нутритивных расстройств лучевая терапия проводится с паллиативной целью. Для этого используется дистанционная методика облучения в СОД эквивалентной 40 -50 Гр.

Техника паллиативного облучения рака пищевода. CTV=GTV+2 см вверх и вниз от видимых границ опухоли и +2 см радиально. Рекомендована методика противолежащих полей. Возможные режимы фракционирования: РОД 3 Гр СОД 30 Гр, РОД 1, 8 -2 Гр СОД 40 -50 Гр.

Совместное паллиативное химиолучевое лечение: 5 -фторурацил 1000 мгм 2сут 4 -е дня +митомицин-С 10 мгм 2 в 1 -ый день. Результаты паллиативного химиолучевого лечения: у 60% больных значительный регресс опухоли и у 70% - уменьшение симптомов болезни.

Симптоматическая внутриполостная лучевая терапия. Используется в ситуациях неблагоприятного прогноза, плохом обще-соматическом статусе пациента с прогрессивно нарастающей дисфагией. Основная цель-контроль над дисфагией. Методика может использоваться в случаях рецидивов после дистанционного облучения. Рекомендованные режимы облучения: - в режиме HDR СОД 10 -14 Гр за 2 -е недельные фракции по 5 Гр - в режиме LDR 25 -40 Гр за одну фракцию при активности источника 0, 4 -1 Грчас.

В основе неудовлетворительных результатов лечения рака пищевода лежат следующие факторы: - особенности анатомии пищевода и своеобразие биологии его злокачественных новообразований - быстро прогрессирующее ухудшение состояния больного, нарастание симптомов болезни и кахексии - недоступность, а часто, пренебрежение адекватным объёмом обследования с целью стадирования опухолевого процесса.
рак пищевода.ppt