Сагадиев.Рак пищевода.pptx
- Количество слайдов: 134
 Рак пищевода. выполнил: Сагадиев А. С Алматы, 2014
Рак пищевода. выполнил: Сагадиев А. С Алматы, 2014
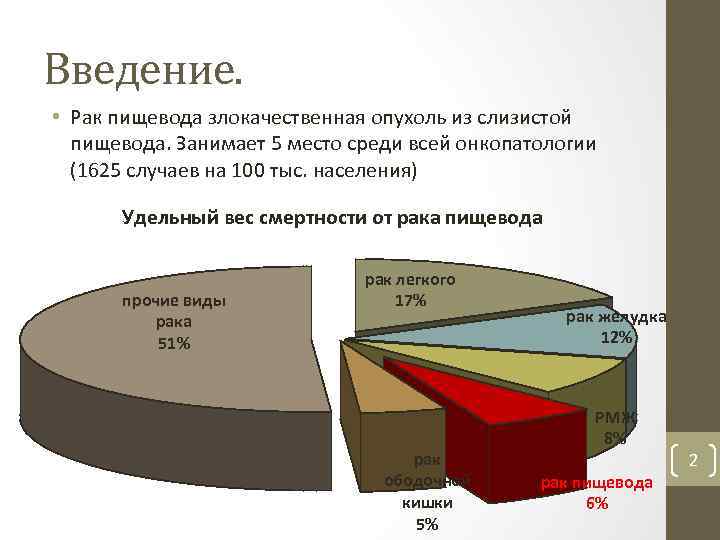 Введение. • Рак пищевода злокачественная опухоль из слизистой пищевода. Занимает 5 место среди всей онкопатологии (1625 случаев на 100 тыс. населения) Удельный вес смертности от рака пищевода прочие виды рака 51% рак легкого 17% рак ободочной кишки 5% рак желудка 12% РМЖ 8% рак пищевода 6% 2
Введение. • Рак пищевода злокачественная опухоль из слизистой пищевода. Занимает 5 место среди всей онкопатологии (1625 случаев на 100 тыс. населения) Удельный вес смертности от рака пищевода прочие виды рака 51% рак легкого 17% рак ободочной кишки 5% рак желудка 12% РМЖ 8% рак пищевода 6% 2
 1. Анатомия, физиология и гистология пищевода
1. Анатомия, физиология и гистология пищевода
 Пищевод (esophagus) • — мышечно слизистая трубка длиной 23 — 25 см. Соединяет глотку с желудком. • Глотка, на уровне VI — VII шейного позвонка глотка переходит в пищевод, на уровне XI грудного позвонка пищевод соединяется с желудком. • В пищеводе выделяют три части: • шейную, • грудную, • брюшную. 4
Пищевод (esophagus) • — мышечно слизистая трубка длиной 23 — 25 см. Соединяет глотку с желудком. • Глотка, на уровне VI — VII шейного позвонка глотка переходит в пищевод, на уровне XI грудного позвонка пищевод соединяется с желудком. • В пищеводе выделяют три части: • шейную, • грудную, • брюшную. 4
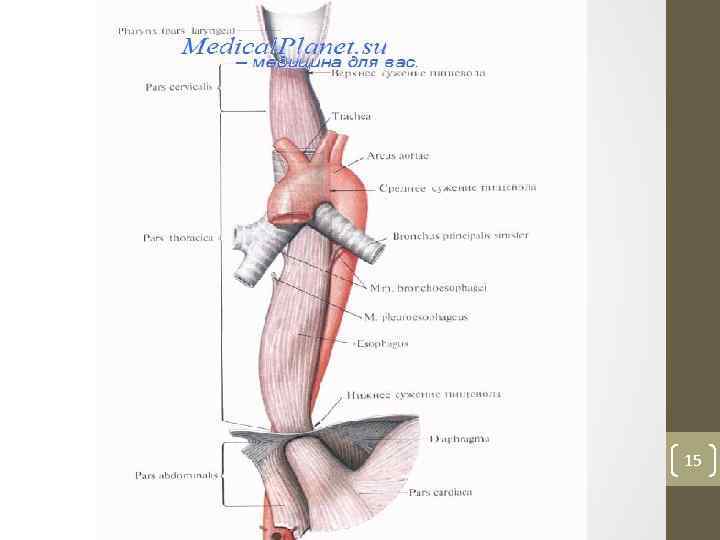
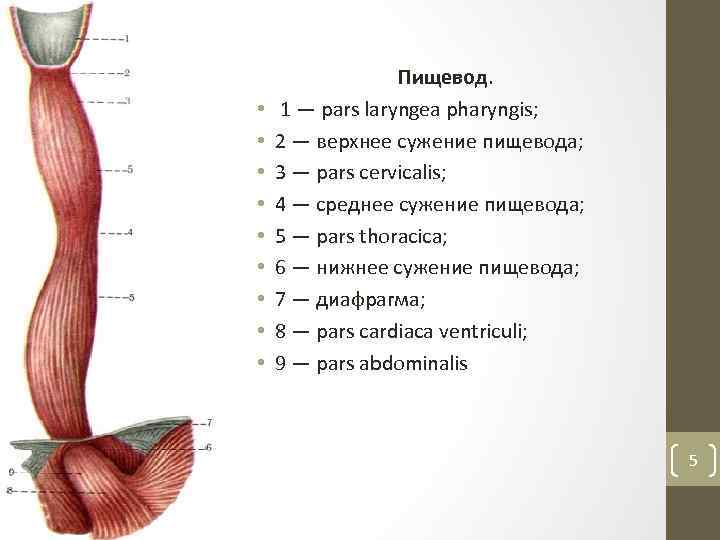 • • • Пищевод. 1 — pars laryngea pharyngis; 2 — верхнее сужение пищевода; 3 — pars cervicalis; 4 — среднее сужение пищевода; 5 — pars thoracica; 6 — нижнее сужение пищевода; 7 — диафрагма; 8 — pars cardiaca ventriculi; 9 — pars abdominalis 5
• • • Пищевод. 1 — pars laryngea pharyngis; 2 — верхнее сужение пищевода; 3 — pars cervicalis; 4 — среднее сужение пищевода; 5 — pars thoracica; 6 — нижнее сужение пищевода; 7 — диафрагма; 8 — pars cardiaca ventriculi; 9 — pars abdominalis 5
 • АНАТОМИЧЕСКИЕ СУЖЕНИЯ — фарингеальное, бронхиальное, диафрагмальное; • ФИЗИОЛОГИЧЕСКИЕ СУЖЕНИЯ — аортальное и кардиальное. 6
• АНАТОМИЧЕСКИЕ СУЖЕНИЯ — фарингеальное, бронхиальное, диафрагмальное; • ФИЗИОЛОГИЧЕСКИЕ СУЖЕНИЯ — аортальное и кардиальное. 6
 Расстояние от резцов верхней челюсти до сужений: 16 20 см. 23 см. 26 см. 36 37 см. 7
Расстояние от резцов верхней челюсти до сужений: 16 20 см. 23 см. 26 см. 36 37 см. 7
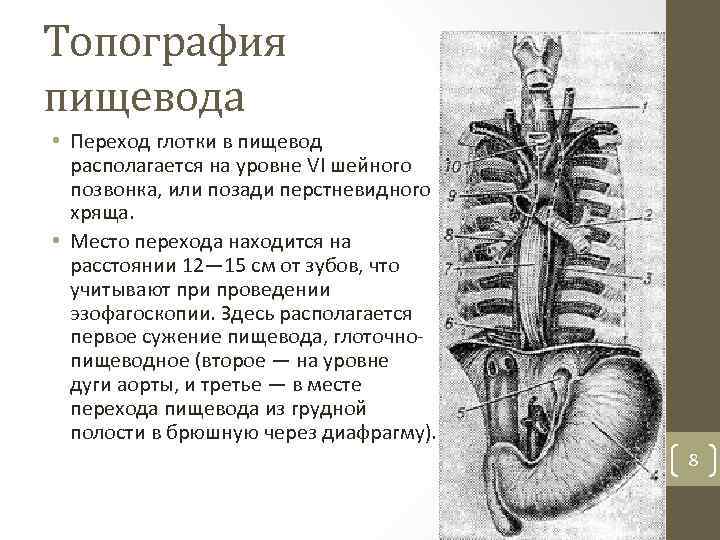 Топография пищевода • Переход глотки в пищевод располагается на уровне VI шейного позвонка, или позади перстневидного хряща. • Место перехода находится на расстоянии 12— 15 см от зубов, что учитывают при проведении эзофагоскопии. Здесь располагается первое сужение пищевода, глоточно пищеводное (второе — на уровне дуги аорты, и третье — в месте перехода пищевода из грудной полости в брюшную через диафрагму). 8
Топография пищевода • Переход глотки в пищевод располагается на уровне VI шейного позвонка, или позади перстневидного хряща. • Место перехода находится на расстоянии 12— 15 см от зубов, что учитывают при проведении эзофагоскопии. Здесь располагается первое сужение пищевода, глоточно пищеводное (второе — на уровне дуги аорты, и третье — в месте перехода пищевода из грудной полости в брюшную через диафрагму). 8
 • Длина шейной части пищевода (от уровня перстневидного хряща до вырезки грудины, или до уровня III грудного позвонка) — 4, 5— 5 см. • На всем протяжении пишевод покрыт висцеральным листком 4 й фасции шеи. Подвижность пищевода как в вертикальном, так и в боковых направлениях довольно значительна. 9
• Длина шейной части пищевода (от уровня перстневидного хряща до вырезки грудины, или до уровня III грудного позвонка) — 4, 5— 5 см. • На всем протяжении пишевод покрыт висцеральным листком 4 й фасции шеи. Подвижность пищевода как в вертикальном, так и в боковых направлениях довольно значительна. 9
 Шейная часть (pars cervicalis) пищевода • начинается на уровне VI шейного позвонка и заканчивается на уровне II грудного позвонка. • По отношению к средней линии шеи пищевод располагается несколько левее, сзади соприкасается с предпозвоночной фасцией, спереди — с трахеей; с боков к нему прилежат возвратные нервы, общие сонные артерии, слева — левая доля щитовидной железы. Через верхнее грудное отверстие пищевод проникает в заднее средостение. 10
Шейная часть (pars cervicalis) пищевода • начинается на уровне VI шейного позвонка и заканчивается на уровне II грудного позвонка. • По отношению к средней линии шеи пищевод располагается несколько левее, сзади соприкасается с предпозвоночной фасцией, спереди — с трахеей; с боков к нему прилежат возвратные нервы, общие сонные артерии, слева — левая доля щитовидной железы. Через верхнее грудное отверстие пищевод проникает в заднее средостение. 10
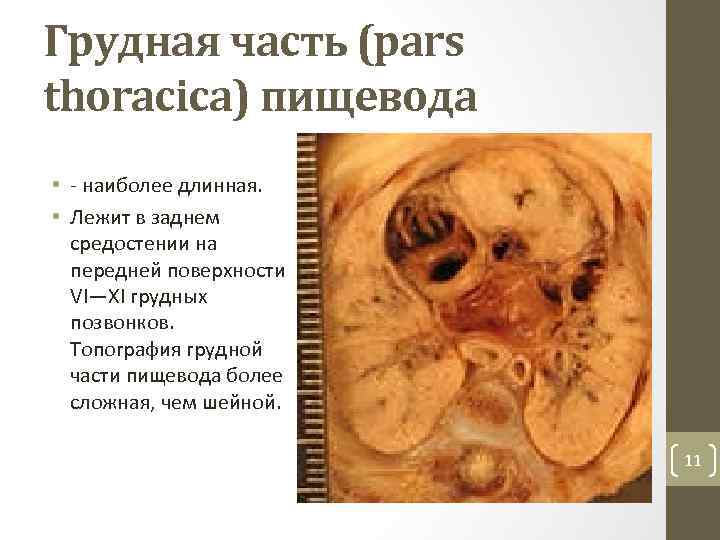 Грудная часть (pars thoracica) пищевода • наиболее длинная. • Лежит в заднем средостении на передней поверхности VI—XI грудных позвонков. Топография грудной части пищевода более сложная, чем шейной. 11
Грудная часть (pars thoracica) пищевода • наиболее длинная. • Лежит в заднем средостении на передней поверхности VI—XI грудных позвонков. Топография грудной части пищевода более сложная, чем шейной. 11
 Условно грудную часть пищевода можно разделить на три части: • 1. Между II и IV грудными позвонками, слева от средней линии трахеи, справа прикрыта медиастинальной плеврой, слева соприкасается с грудным протоком и левой подключичной артерией; спереди расположена левая общая сонная артерия, сзади — позвоночник. • 2. На уровне IV грудного позвонка дуга аорты перекидывается через пищевод спереди, переходит на левую сторону и ниже VII позвонка занимает положение позади пищевода. Таким образом, между IV и X грудными позвонками аорта спиралеобразно огибает пищевод: ее дуга располагается спереди, нисходящая часть — слева и позади. Впереди пищевода на уровне V грудного позвонка проходит левый бронх. • 3. Ниже VI грудного позвонка справа пищевод покрыт медиастинальной плеврой, а слева покрыт плеврой только в его конечной части, спереди — перикардом; 12
Условно грудную часть пищевода можно разделить на три части: • 1. Между II и IV грудными позвонками, слева от средней линии трахеи, справа прикрыта медиастинальной плеврой, слева соприкасается с грудным протоком и левой подключичной артерией; спереди расположена левая общая сонная артерия, сзади — позвоночник. • 2. На уровне IV грудного позвонка дуга аорты перекидывается через пищевод спереди, переходит на левую сторону и ниже VII позвонка занимает положение позади пищевода. Таким образом, между IV и X грудными позвонками аорта спиралеобразно огибает пищевод: ее дуга располагается спереди, нисходящая часть — слева и позади. Впереди пищевода на уровне V грудного позвонка проходит левый бронх. • 3. Ниже VI грудного позвонка справа пищевод покрыт медиастинальной плеврой, а слева покрыт плеврой только в его конечной части, спереди — перикардом; 12
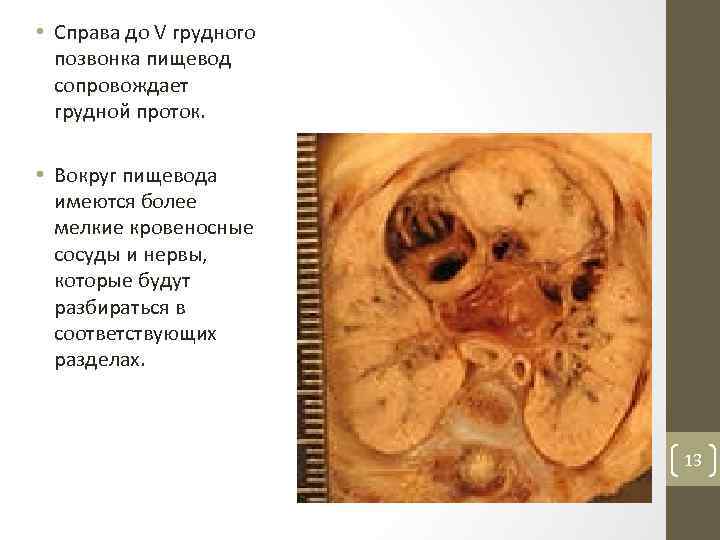 • Справа до V грудного позвонка пищевод сопровождает грудной проток. • Вокруг пищевода имеются более мелкие кровеносные сосуды и нервы, которые будут разбираться в соответствующих разделах. 13
• Справа до V грудного позвонка пищевод сопровождает грудной проток. • Вокруг пищевода имеются более мелкие кровеносные сосуды и нервы, которые будут разбираться в соответствующих разделах. 13
 Брюшная часть (pars abdominalis) пищевода • короткая (2 см) и соединяется с кардиальной частью желудка, где имеется пищеводно кардиальный сфинктер. Покрыта брюшиной по бокам и спереди. Передняя и правая поверхности соприкасаются с печенью, слева — со сводом желудка, а иногда с верхним полюсом селезенки. • На поперечном разрезе пищевод представляет собой мышечно слизистую трубку диаметром 2— 2, 5 см; при растяжении просвет увеличивается до 4— 4, 5 см. 14
Брюшная часть (pars abdominalis) пищевода • короткая (2 см) и соединяется с кардиальной частью желудка, где имеется пищеводно кардиальный сфинктер. Покрыта брюшиной по бокам и спереди. Передняя и правая поверхности соприкасаются с печенью, слева — со сводом желудка, а иногда с верхним полюсом селезенки. • На поперечном разрезе пищевод представляет собой мышечно слизистую трубку диаметром 2— 2, 5 см; при растяжении просвет увеличивается до 4— 4, 5 см. 14
 15
15
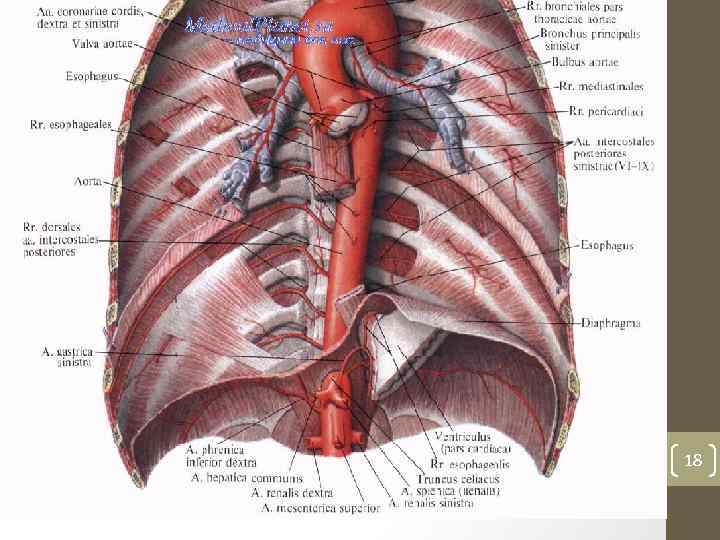
 Кровоснабжение пищевода развито в меньшей степени, чем в желудке, т. к. нет единой пищеводной артерии. Разные отделы пищевода кровоснабжаются по разному. • Шейный отдел: нижние щитовидные, глоточные и подключичные артерии. • Грудной отдел: ветви подключичных, нижней щитовидной, бронхиальных, межрёберных артерий, грудной аорты. • Брюшной отдел: из левой нижнедиафрагмальной и левой желудочной артерий. 16
Кровоснабжение пищевода развито в меньшей степени, чем в желудке, т. к. нет единой пищеводной артерии. Разные отделы пищевода кровоснабжаются по разному. • Шейный отдел: нижние щитовидные, глоточные и подключичные артерии. • Грудной отдел: ветви подключичных, нижней щитовидной, бронхиальных, межрёберных артерий, грудной аорты. • Брюшной отдел: из левой нижнедиафрагмальной и левой желудочной артерий. 16
 Венозный отток осуществляется по венам, соответствующим питающим пищевод артериям. • Шейный отдел: в вены щитовидной железы и в безымянные и верхнюю полую вены. • Грудной отдел: по пищеводным и межреберным ветвям в непарную и полунепарную вены и, следовательно, в верхнюю полую вену. • Из нижней трети грудной части пищевода венозная кровь по ветвям левой желудочной вены, верхним ветвям селезеночной вены направляется в портальную систему. • Часть венозной крови из этой части пищевода левая нижняя диафрагмальная вена отводит в систему нижней полой вены. • Брюшной отдел: в притоки воротной вены. В брюшном отделе и в области кардиоэзофагеального перехода имеется порто кавальный анастомоз, который в первую очередь расширяется при циррозах печени. 17
Венозный отток осуществляется по венам, соответствующим питающим пищевод артериям. • Шейный отдел: в вены щитовидной железы и в безымянные и верхнюю полую вены. • Грудной отдел: по пищеводным и межреберным ветвям в непарную и полунепарную вены и, следовательно, в верхнюю полую вену. • Из нижней трети грудной части пищевода венозная кровь по ветвям левой желудочной вены, верхним ветвям селезеночной вены направляется в портальную систему. • Часть венозной крови из этой части пищевода левая нижняя диафрагмальная вена отводит в систему нижней полой вены. • Брюшной отдел: в притоки воротной вены. В брюшном отделе и в области кардиоэзофагеального перехода имеется порто кавальный анастомоз, который в первую очередь расширяется при циррозах печени. 17
 18
18
 Микроскопическое строение и гистология пищевода
Микроскопическое строение и гистология пищевода
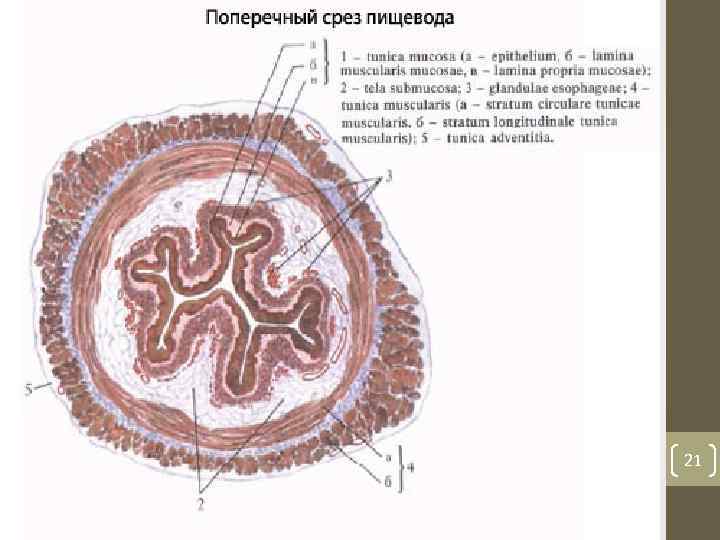
 Стенка пищевода СЛИЗИСТАЯ ОБОЛОЧКА ПОДСЛИЗИСТАЯ ОСНОВА МЫШЕЧНАЯ ОБОЛОЧКА: • Наружный – продольный • Внутренний – циркулярный • Верхняя 1/3 – ПП мыш. ткань. • Средняя 1/3 – смешанный тип. • Нижняя 1/3 – ГМК мыш. ткань. АДВЕНТИЦИАЛЬНАЯ ОБОЛОЧКА 20
Стенка пищевода СЛИЗИСТАЯ ОБОЛОЧКА ПОДСЛИЗИСТАЯ ОСНОВА МЫШЕЧНАЯ ОБОЛОЧКА: • Наружный – продольный • Внутренний – циркулярный • Верхняя 1/3 – ПП мыш. ткань. • Средняя 1/3 – смешанный тип. • Нижняя 1/3 – ГМК мыш. ткань. АДВЕНТИЦИАЛЬНАЯ ОБОЛОЧКА 20
 21
21
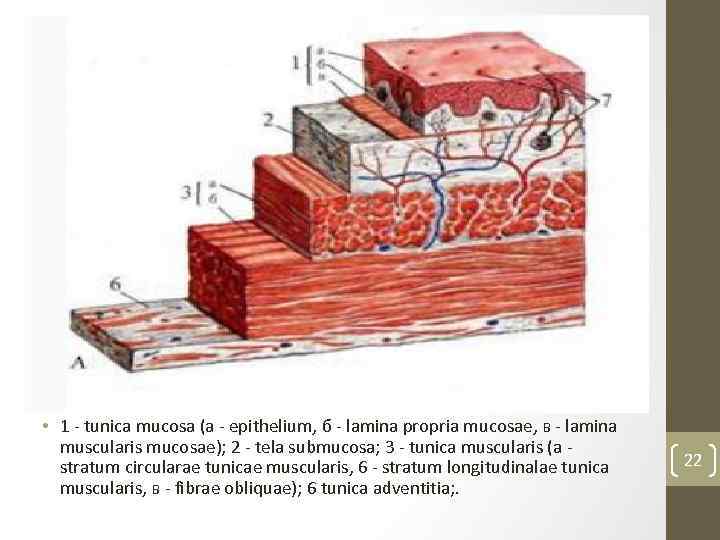 • 1 tunica mucosa (a epithelium, б lamina propria mucosae, в lamina muscularis mucosae); 2 tela submucosa; 3 tunica muscularis (a stratum circularae tunicae muscularis, 6 stratum longitudinalae tunica muscularis, в fibrae obliquae); 6 tunica adventitia; . 22
• 1 tunica mucosa (a epithelium, б lamina propria mucosae, в lamina muscularis mucosae); 2 tela submucosa; 3 tunica muscularis (a stratum circularae tunicae muscularis, 6 stratum longitudinalae tunica muscularis, в fibrae obliquae); 6 tunica adventitia; . 22
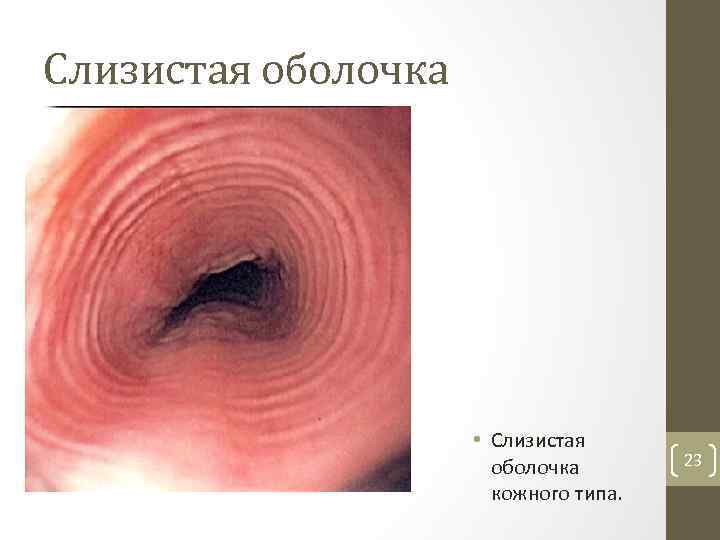 Слизистая оболочка • Слизистая оболочка кожного типа. 23
Слизистая оболочка • Слизистая оболочка кожного типа. 23
 Особенности слизистой оболочки пищевода • Эпителий многослойный плоский неороговевающий, лежит на тонковолокнистой соединительной ткани — собственном слое слизистой оболочки, состоящем из тонких пучков коллагеновых волокон; содержит также ретикулиновые волокна, соединительнотканные клетки. • Собственный слой слизистой оболочки вдаётся в эпителий в виде сосочков. 24
Особенности слизистой оболочки пищевода • Эпителий многослойный плоский неороговевающий, лежит на тонковолокнистой соединительной ткани — собственном слое слизистой оболочки, состоящем из тонких пучков коллагеновых волокон; содержит также ретикулиновые волокна, соединительнотканные клетки. • Собственный слой слизистой оболочки вдаётся в эпителий в виде сосочков. 24
 Лимфоотток • Отток лимфы от пищевода происходит в трахеобронхиальные и предпозвоночные узлы. • От нижних отделов пищевода ток лимфы направляется в сторону желудка (левые желудочные узлы), а также в околоаортальные и предпозвоночные узлы 25
Лимфоотток • Отток лимфы от пищевода происходит в трахеобронхиальные и предпозвоночные узлы. • От нижних отделов пищевода ток лимфы направляется в сторону желудка (левые желудочные узлы), а также в околоаортальные и предпозвоночные узлы 25
 26
26
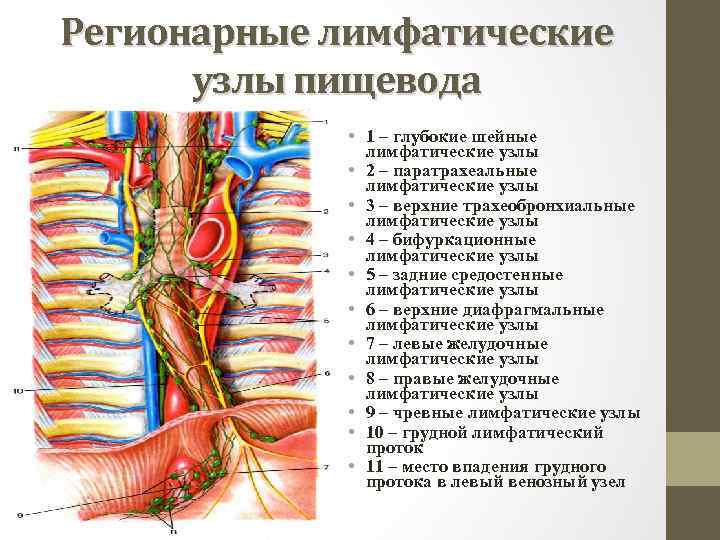 Регионарные лимфатические узлы пищевода • 1 – глубокие шейные лимфатические узлы • 2 – паратрахеальные лимфатические узлы • 3 – верхние трахеобронхиальные лимфатические узлы • 4 – бифуркационные лимфатические узлы • 5 – задние средостенные лимфатические узлы • 6 – верхние диафрагмальные лимфатические узлы • 7 – левые желудочные лимфатические узлы • 8 – правые желудочные лимфатические узлы • 9 – чревные лимфатические узлы • 10 – грудной лимфатический проток • 11 – место впадения грудного протока в левый венозный узел
Регионарные лимфатические узлы пищевода • 1 – глубокие шейные лимфатические узлы • 2 – паратрахеальные лимфатические узлы • 3 – верхние трахеобронхиальные лимфатические узлы • 4 – бифуркационные лимфатические узлы • 5 – задние средостенные лимфатические узлы • 6 – верхние диафрагмальные лимфатические узлы • 7 – левые желудочные лимфатические узлы • 8 – правые желудочные лимфатические узлы • 9 – чревные лимфатические узлы • 10 – грудной лимфатический проток • 11 – место впадения грудного протока в левый венозный узел
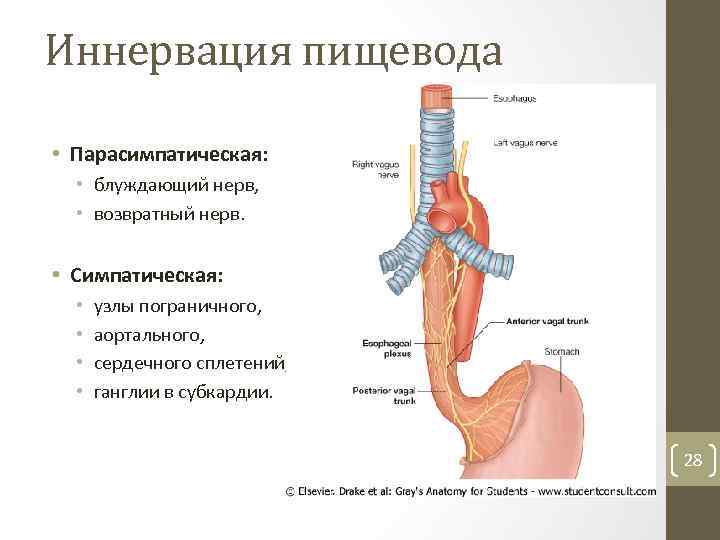 Иннервация пищевода • Парасимпатическая: • блуждающий нерв, • возвратный нерв. • Симпатическая: • • узлы пограничного, аортального, сердечного сплетений, ганглии в субкардии. 28
Иннервация пищевода • Парасимпатическая: • блуждающий нерв, • возвратный нерв. • Симпатическая: • • узлы пограничного, аортального, сердечного сплетений, ганглии в субкардии. 28
 Иннервация пищевода Пищевод имеет собственную иннервацию интрамуральную нервную систему, которая представлена клетками Допля и состоит из трёх тесно связанных сплетений: • адвентициальных, • межмышечных, • подслизистых. • Они обусловливают внутреннюю автономность иннервации и местную иннервацию двигательной функции пищевода. Пищевод также регулируется и ЦНС. 29
Иннервация пищевода Пищевод имеет собственную иннервацию интрамуральную нервную систему, которая представлена клетками Допля и состоит из трёх тесно связанных сплетений: • адвентициальных, • межмышечных, • подслизистых. • Они обусловливают внутреннюю автономность иннервации и местную иннервацию двигательной функции пищевода. Пищевод также регулируется и ЦНС. 29
 Синтопия пищевода • Спереди от пищевода лежит трахея, которая полностью прикрывает правую часть пищевода, оставляя неприкрытым лишь узкий участок слева. • Здесь образуется трахеопищеводная борозда. В ней лежит левый возвратный нерв, направляющийся к гортани. По передней стенке пищевода, на 1— 2 см ниже его начала, в поперечном направлении идет левая нижняя щитовидная артерия. 30
Синтопия пищевода • Спереди от пищевода лежит трахея, которая полностью прикрывает правую часть пищевода, оставляя неприкрытым лишь узкий участок слева. • Здесь образуется трахеопищеводная борозда. В ней лежит левый возвратный нерв, направляющийся к гортани. По передней стенке пищевода, на 1— 2 см ниже его начала, в поперечном направлении идет левая нижняя щитовидная артерия. 30
 • Правый возвратный нерв лежит позади трахеи, примыкая к правой боковой поверхности пищевода. • С боков к шейному отделу пищевода тесно прилегают нижние полюсы боковых долей щитовидной железы. • По сторонам от пищевода, на расстоянии около 1 — 2 см справа и нескольких миллиметров слева, проходит общая сонная артерия, окруженная vagina carotica. • Сзади пищевод примыкает к 5 й фасции шеи, покрывающей позвоночник и длинные мышцы шеи. Париетальный листок 4 й фасции, как уже отмечалось, срастается с 5 й фасцией. 31
• Правый возвратный нерв лежит позади трахеи, примыкая к правой боковой поверхности пищевода. • С боков к шейному отделу пищевода тесно прилегают нижние полюсы боковых долей щитовидной железы. • По сторонам от пищевода, на расстоянии около 1 — 2 см справа и нескольких миллиметров слева, проходит общая сонная артерия, окруженная vagina carotica. • Сзади пищевод примыкает к 5 й фасции шеи, покрывающей позвоночник и длинные мышцы шеи. Париетальный листок 4 й фасции, как уже отмечалось, срастается с 5 й фасцией. 31
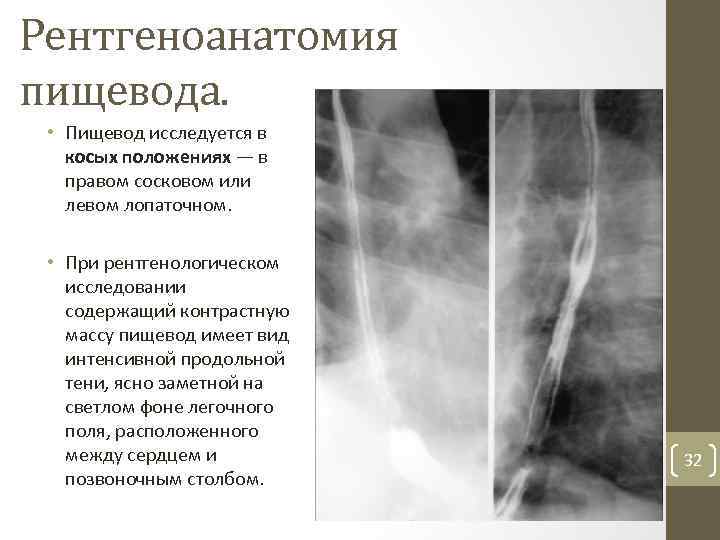 Рентгеноанатомия пищевода. • Пищевод исследуется в косых положениях — в правом сосковом или левом лопаточном. • При рентгенологическом исследовании содержащий контрастную массу пищевод имеет вид интенсивной продольной тени, ясно заметной на светлом фоне легочного поля, расположенного между сердцем и позвоночным столбом. 32
Рентгеноанатомия пищевода. • Пищевод исследуется в косых положениях — в правом сосковом или левом лопаточном. • При рентгенологическом исследовании содержащий контрастную массу пищевод имеет вид интенсивной продольной тени, ясно заметной на светлом фоне легочного поля, расположенного между сердцем и позвоночным столбом. 32
 • На основании данных рентгенологического исследования можно заметить, что пищевод живого человека отличается от пищевода трупа рядом особенностей, обусловленных наличием у живого прижизненного мышечного тонуса. • Это прежде всего касается положения пищевода. • Выше и ниже диафрагмального сужения имеются два расширения. • Нижнее расширение можно рассматривать как своего рода преддверие желудка. • Рентгеноскопия пищевода живого человека и серийные снимки, сделанные с промежутками в 0, 5 — 1 с, позволяют исследовать акт глотания и перистальтику пищевода. 33
• На основании данных рентгенологического исследования можно заметить, что пищевод живого человека отличается от пищевода трупа рядом особенностей, обусловленных наличием у живого прижизненного мышечного тонуса. • Это прежде всего касается положения пищевода. • Выше и ниже диафрагмального сужения имеются два расширения. • Нижнее расширение можно рассматривать как своего рода преддверие желудка. • Рентгеноскопия пищевода живого человека и серийные снимки, сделанные с промежутками в 0, 5 — 1 с, позволяют исследовать акт глотания и перистальтику пищевода. 33
 Предраковые заболевания пищевода
Предраковые заболевания пищевода
 Предрасполагающие факторы I Особенности питания. • Термический фактор • регулярное употребление горячего чая и бульона с высокой вязкостью. • Механический фактор • частая травма слизистой оболочки костями сушеной и валяной рыбы, твердыми, комковыми продуктами с не полным пережёвыванием. • Регулярное употребление продуктов домашнего копчения и пережаренного мяса (3 -4 бензапирен, нитрозоамины). • Регулярное употребление крепких спиртных напитков. • Недостаточность в продуктах питания витаминов А, С, В 2 (и железа). • Нарушение режима и ритма питания переедание на ночь) и положение тела. II Климато геохимические особенности местности • Осоленые почвы с высокой минерализацией питьевой воды, высокое содержание хлорной извести в составе почвы. • Контининтальность климата с характерным засушливым жарким летом и холодной зимой.
Предрасполагающие факторы I Особенности питания. • Термический фактор • регулярное употребление горячего чая и бульона с высокой вязкостью. • Механический фактор • частая травма слизистой оболочки костями сушеной и валяной рыбы, твердыми, комковыми продуктами с не полным пережёвыванием. • Регулярное употребление продуктов домашнего копчения и пережаренного мяса (3 -4 бензапирен, нитрозоамины). • Регулярное употребление крепких спиртных напитков. • Недостаточность в продуктах питания витаминов А, С, В 2 (и железа). • Нарушение режима и ритма питания переедание на ночь) и положение тела. II Климато геохимические особенности местности • Осоленые почвы с высокой минерализацией питьевой воды, высокое содержание хлорной извести в составе почвы. • Контининтальность климата с характерным засушливым жарким летом и холодной зимой.
 Предрасполагающие факторы III Некоторые заболевания внутренних органов. • Недостаточность кардиального жома. • Врожденный короткий пищевод, сочетающийся с грыжей пищеводного отверстия диафрагмы. • Ахалазия кардии. • Патологические процессы полости рта (хронический рецидивирующий тонзилит, кариес, парадонтоз). • Дивертикул пищевода.
Предрасполагающие факторы III Некоторые заболевания внутренних органов. • Недостаточность кардиального жома. • Врожденный короткий пищевод, сочетающийся с грыжей пищеводного отверстия диафрагмы. • Ахалазия кардии. • Патологические процессы полости рта (хронический рецидивирующий тонзилит, кариес, парадонтоз). • Дивертикул пищевода.
 37
37
 Предраковым заболеванием пищевода является: • эзофагит любой этиологии (рефлюкс эзофагит, эрозивный и т. д. ), • полипы, • пищевод Баррета • ГЭРБ 38
Предраковым заболеванием пищевода является: • эзофагит любой этиологии (рефлюкс эзофагит, эрозивный и т. д. ), • полипы, • пищевод Баррета • ГЭРБ 38
 Эзофагит включает симптомы • дисфагию; • изжогу; • боли во рту; • ощущения «чего то застрявшего в горле» ; • тошноту; • рвоту 39
Эзофагит включает симптомы • дисфагию; • изжогу; • боли во рту; • ощущения «чего то застрявшего в горле» ; • тошноту; • рвоту 39
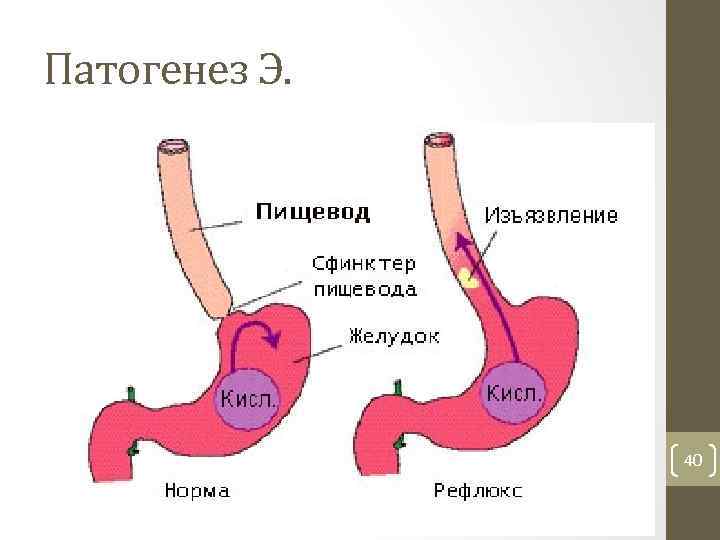 Патогенез Э. 40
Патогенез Э. 40
 Эндоскопические классификации эзофагитов
Эндоскопические классификации эзофагитов
 Классификация Григорьева П. Я. Степень I. • Слабо выраженная диффузная или очаговая эритема и рыхлость слизистой пищевода на уровне желудочно пищиводного соединения, исчезновение блеска слизистой дистальных отделов. Степень II. • Наличие одной или более поверхностных эрозий без эксудата, чаще линейной формы, распологающихся на верхушках складок слизистой оболочки. Степень III. • Сливающиеся эрозии покрытие эксудатом или отторгающимеся некротическими массами, которые не распостраняются циркулярно. • Объем поражения слизистой дистального отдела пищевода менее 50%. Степень IV. • Циркулярно расположенные сливающиеся эрозии или эксудативно некротические повреждения занимающие всю 5 см. зону пищевода выше желудочно пищеводного соединения и с распостранением на дистальный отдел пищевода. Cтепень V. • Глубокие изъязвления и эрозии различных отделов пищевода, стриктуры и фиброз его стенок, короткий пищевод. 42
Классификация Григорьева П. Я. Степень I. • Слабо выраженная диффузная или очаговая эритема и рыхлость слизистой пищевода на уровне желудочно пищиводного соединения, исчезновение блеска слизистой дистальных отделов. Степень II. • Наличие одной или более поверхностных эрозий без эксудата, чаще линейной формы, распологающихся на верхушках складок слизистой оболочки. Степень III. • Сливающиеся эрозии покрытие эксудатом или отторгающимеся некротическими массами, которые не распостраняются циркулярно. • Объем поражения слизистой дистального отдела пищевода менее 50%. Степень IV. • Циркулярно расположенные сливающиеся эрозии или эксудативно некротические повреждения занимающие всю 5 см. зону пищевода выше желудочно пищеводного соединения и с распостранением на дистальный отдел пищевода. Cтепень V. • Глубокие изъязвления и эрозии различных отделов пищевода, стриктуры и фиброз его стенок, короткий пищевод. 42
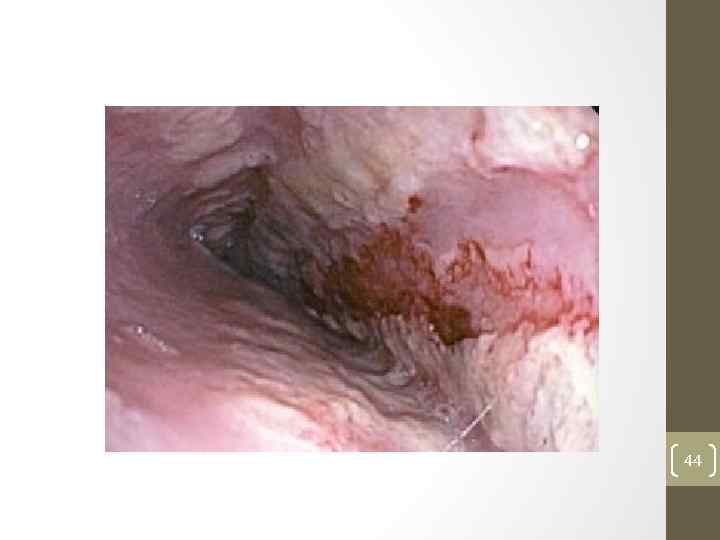
 Классификация Los Angeles Степень А. • Один или более дефектов слизистой пищивода размер которых меньше или равен 5 мм в длинну. Степень В. • По крайне мере один дефект слизистой более 5 мм в длинну но не распостранающийся между вершинами соседних складок слизистой. Степень С. • По крайней мери один дефект слизистой распостранающийся между вершинами соседних складок слизистой, но не циркулярный. Степень D. • Дефект занимающий по крайней мере 3/4 окружности пищевода. 43
Классификация Los Angeles Степень А. • Один или более дефектов слизистой пищивода размер которых меньше или равен 5 мм в длинну. Степень В. • По крайне мере один дефект слизистой более 5 мм в длинну но не распостранающийся между вершинами соседних складок слизистой. Степень С. • По крайней мери один дефект слизистой распостранающийся между вершинами соседних складок слизистой, но не циркулярный. Степень D. • Дефект занимающий по крайней мере 3/4 окружности пищевода. 43
 44
44
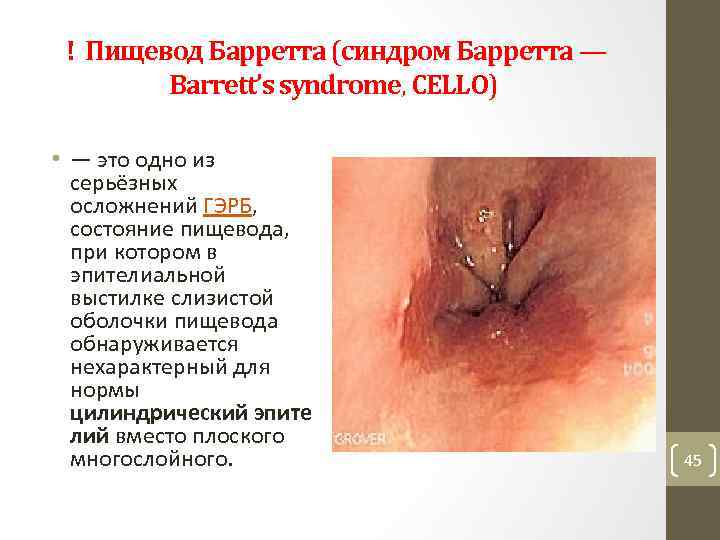 ! Пищевод Барретта (синдром Барретта — Barrett’s syndrome, CELLO) • — это одно из серьёзных осложнений ГЭРБ, состояние пищевода, при котором в эпителиальной выстилке слизистой оболочки пищевода обнаруживается нехарактерный для нормы цилиндрический эпите лий вместо плоского многослойного. 45
! Пищевод Барретта (синдром Барретта — Barrett’s syndrome, CELLO) • — это одно из серьёзных осложнений ГЭРБ, состояние пищевода, при котором в эпителиальной выстилке слизистой оболочки пищевода обнаруживается нехарактерный для нормы цилиндрический эпите лий вместо плоского многослойного. 45
 Пищевод Барретта – облигатный предрак • Риск злокачественной трансформации > 50% (B. J. Reid, D. S. Levine 1992). • Развивается у 20% пациентов с хроническим г э рефлюксом (S. J. Spechler 1984). • Почти все аденокарциномы развиваются из пищевода Барретта. • Предрасполагающие факторы: грыжа пищеводного отверстия диафрагмы, хронический гастроэзофагеальный рефлюкс
Пищевод Барретта – облигатный предрак • Риск злокачественной трансформации > 50% (B. J. Reid, D. S. Levine 1992). • Развивается у 20% пациентов с хроническим г э рефлюксом (S. J. Spechler 1984). • Почти все аденокарциномы развиваются из пищевода Барретта. • Предрасполагающие факторы: грыжа пищеводного отверстия диафрагмы, хронический гастроэзофагеальный рефлюкс
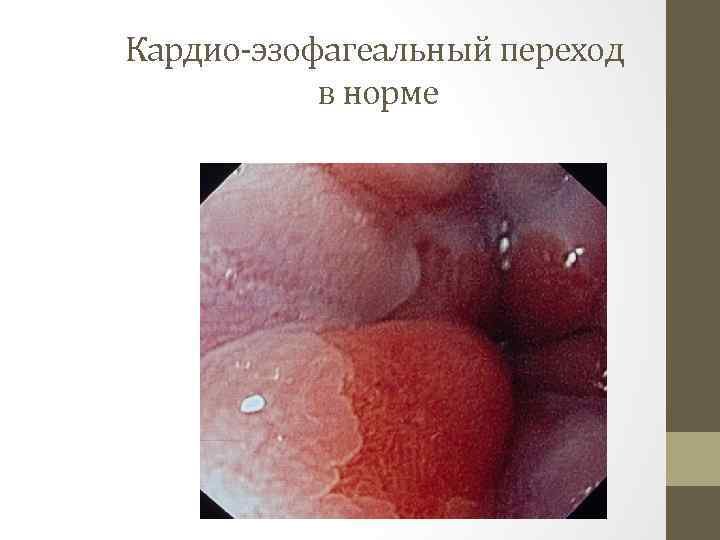 Кардио-эзофагеальный переход в норме
Кардио-эзофагеальный переход в норме
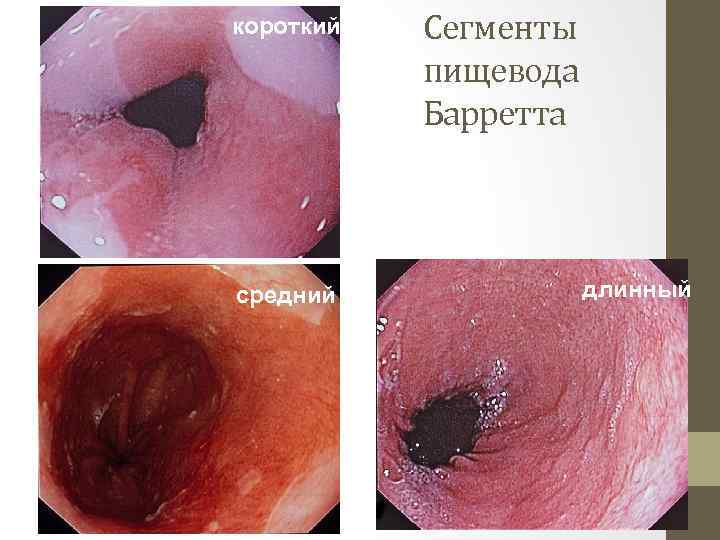 короткий средний Сегменты пищевода Барретта длинный
короткий средний Сегменты пищевода Барретта длинный
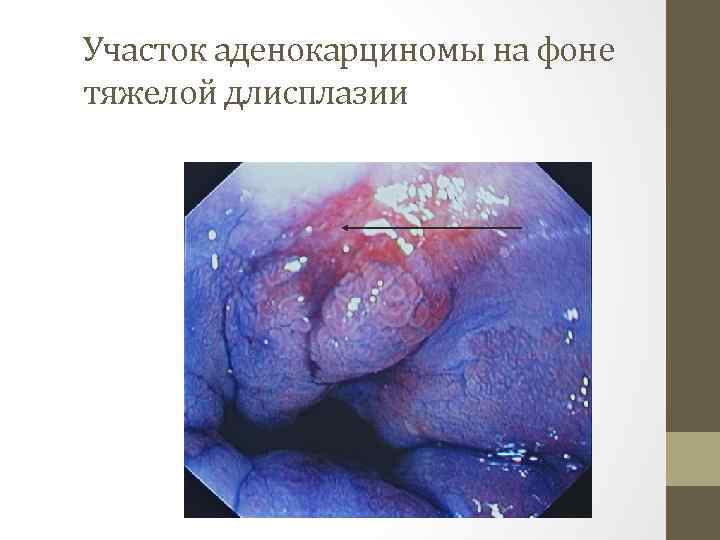 Участок аденокарциномы на фоне тяжелой длисплазии
Участок аденокарциномы на фоне тяжелой длисплазии
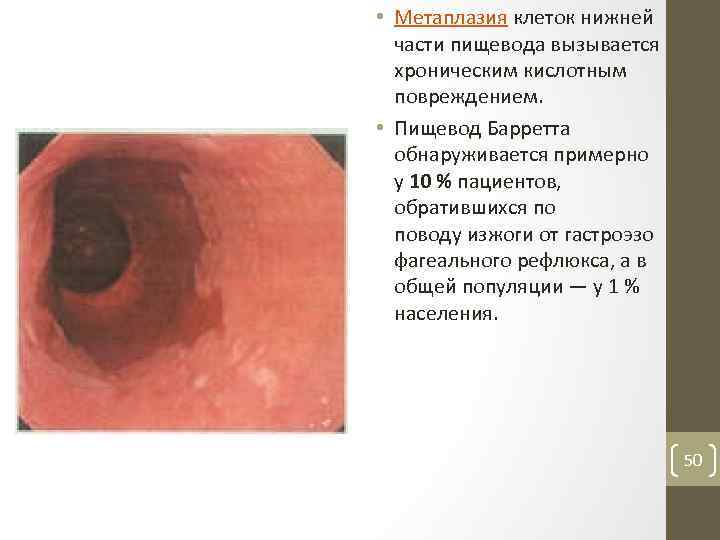 • Метаплазия клеток нижней части пищевода вызывается хроническим кислотным повреждением. • Пищевод Барретта обнаруживается примерно у 10 % пациентов, обратившихся по поводу изжоги от гастроэзо фагеального рефлюкса, а в общей популяции — у 1 % населения. 50
• Метаплазия клеток нижней части пищевода вызывается хроническим кислотным повреждением. • Пищевод Барретта обнаруживается примерно у 10 % пациентов, обратившихся по поводу изжоги от гастроэзо фагеального рефлюкса, а в общей популяции — у 1 % населения. 50
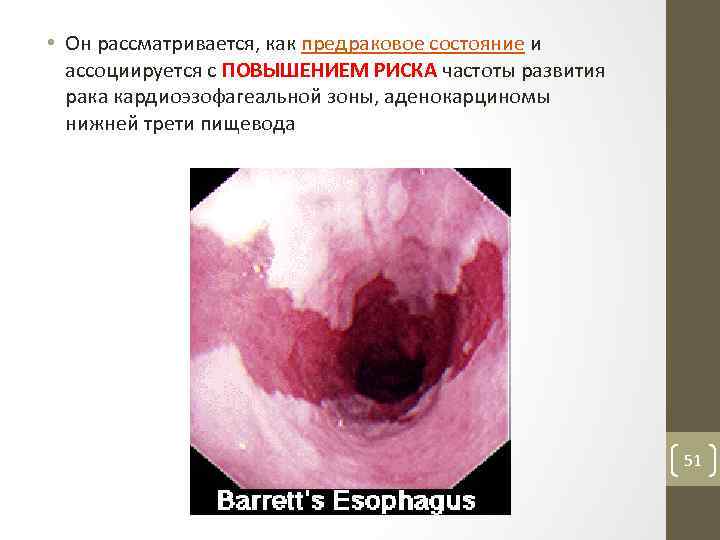 • Он рассматривается, как предраковое состояние и ассоциируется с ПОВЫШЕНИЕМ РИСКА частоты развития рака кардиоэзофагеальной зоны, аденокарциномы нижней трети пищевода 51
• Он рассматривается, как предраковое состояние и ассоциируется с ПОВЫШЕНИЕМ РИСКА частоты развития рака кардиоэзофагеальной зоны, аденокарциномы нижней трети пищевода 51
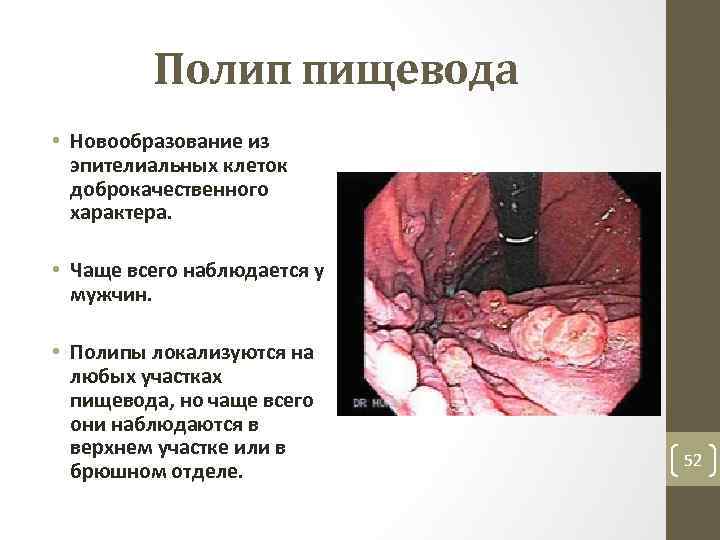 Полип пищевода • Новообразование из эпителиальных клеток доброкачественного характера. • Чаще всего наблюдается у мужчин. • Полипы локализуются на любых участках пищевода, но чаще всего они наблюдаются в верхнем участке или в брюшном отделе. 52
Полип пищевода • Новообразование из эпителиальных клеток доброкачественного характера. • Чаще всего наблюдается у мужчин. • Полипы локализуются на любых участках пищевода, но чаще всего они наблюдаются в верхнем участке или в брюшном отделе. 52
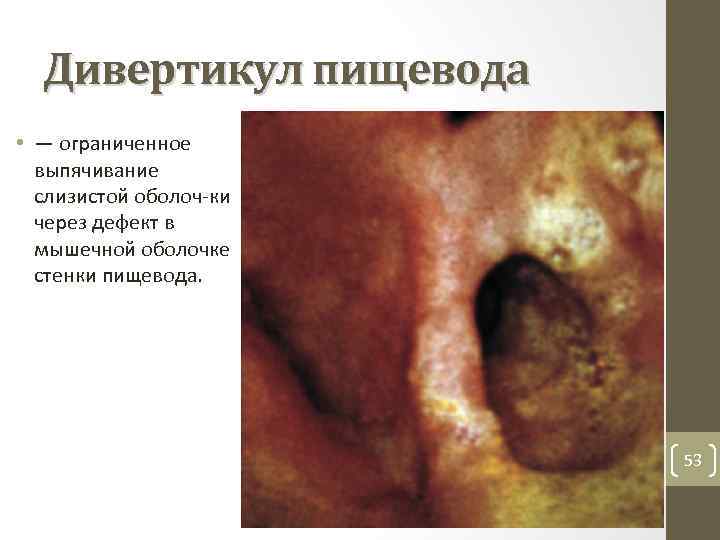 Дивертикул пищевода • — ограниченное выпячивание слизистой оболоч ки через дефект в мышечной оболочке стенки пищевода. 53
Дивертикул пищевода • — ограниченное выпячивание слизистой оболоч ки через дефект в мышечной оболочке стенки пищевода. 53
 Классификация Д. П. 1. По происхождению: • – врожденные; • – приобретенные. 2. По механизму развития: • – пульсионные • образуются под действием высокого внутрипищеводного давления, возникающего при сокращении пищевода; • – тракционные • связанные с образованием рубцов, которые оттягивают стенку пищевода в сторону пораженного органа; • – пульснонно тракционные (смешанные). 3. По локализации: • – глоточно пишеводные (ценкеровские); • – эпибронхальные (бифуркационные, среднепищеводные); • – дивертикулы нижней трети пищевода; • – эпифренальные (наддиафрагмальные); • – абдоминальные (поддиафрагмальные). 54
Классификация Д. П. 1. По происхождению: • – врожденные; • – приобретенные. 2. По механизму развития: • – пульсионные • образуются под действием высокого внутрипищеводного давления, возникающего при сокращении пищевода; • – тракционные • связанные с образованием рубцов, которые оттягивают стенку пищевода в сторону пораженного органа; • – пульснонно тракционные (смешанные). 3. По локализации: • – глоточно пишеводные (ценкеровские); • – эпибронхальные (бифуркационные, среднепищеводные); • – дивертикулы нижней трети пищевода; • – эпифренальные (наддиафрагмальные); • – абдоминальные (поддиафрагмальные). 54
 Классификация Д. П. (продолжение) 4. По строению: • – истинные • стенки состоят из всех слоев стенки пищевода; • – ложные • стенки не имеют мышечного слоя 5. По количеству: • – одиночные; • – множественные. 6. По наличию осложнений: • – осложненные; • – неосложненные. 55
Классификация Д. П. (продолжение) 4. По строению: • – истинные • стенки состоят из всех слоев стенки пищевода; • – ложные • стенки не имеют мышечного слоя 5. По количеству: • – одиночные; • – множественные. 6. По наличию осложнений: • – осложненные; • – неосложненные. 55
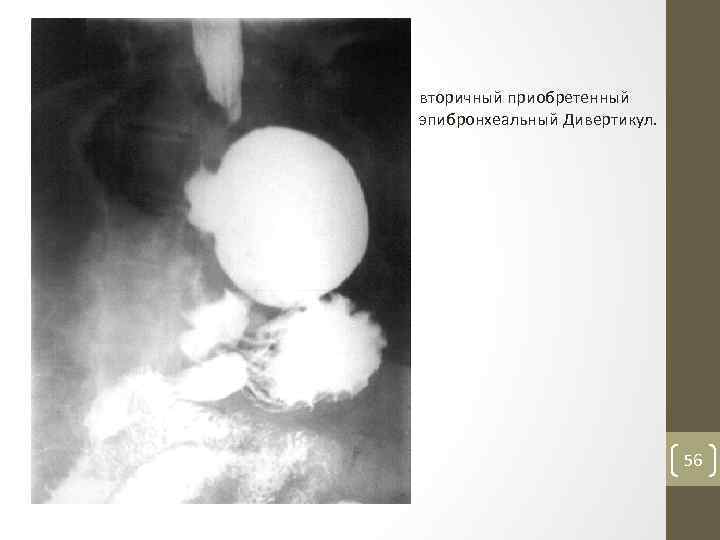 вторичный приобретенный эпибронхеальный Дивертикул. 56
вторичный приобретенный эпибронхеальный Дивертикул. 56
 Рак пищевода
Рак пищевода
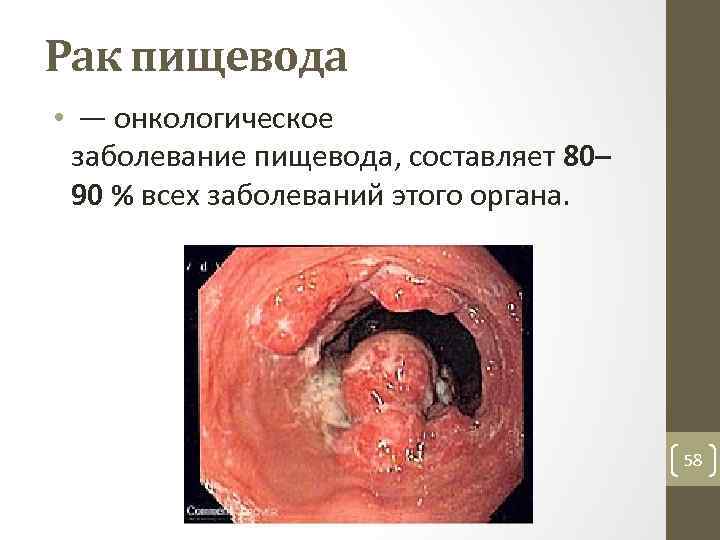 Рак пищевода • — онкологическое заболевание пищевода, составляет 80– 90 % всех заболеваний этого органа. 58
Рак пищевода • — онкологическое заболевание пищевода, составляет 80– 90 % всех заболеваний этого органа. 58
 Рак пищевода составляет около 16 % среди других локализаций рака. Мужчины заболевают в четыре раза чаще, чем женщины. 59
Рак пищевода составляет около 16 % среди других локализаций рака. Мужчины заболевают в четыре раза чаще, чем женщины. 59
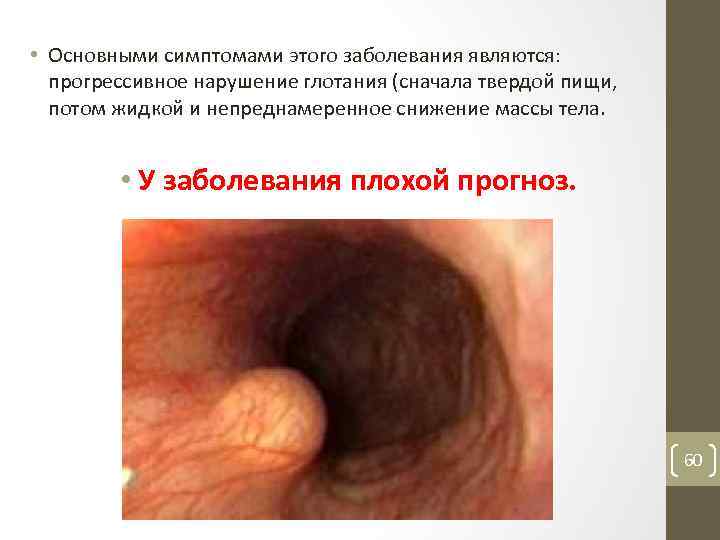 • Основными симптомами этого заболевания являются: прогрессивное нарушение глотания (сначала твердой пищи, потом жидкой и непреднамеренное снижение массы тела. • У заболевания плохой прогноз. 60
• Основными симптомами этого заболевания являются: прогрессивное нарушение глотания (сначала твердой пищи, потом жидкой и непреднамеренное снижение массы тела. • У заболевания плохой прогноз. 60
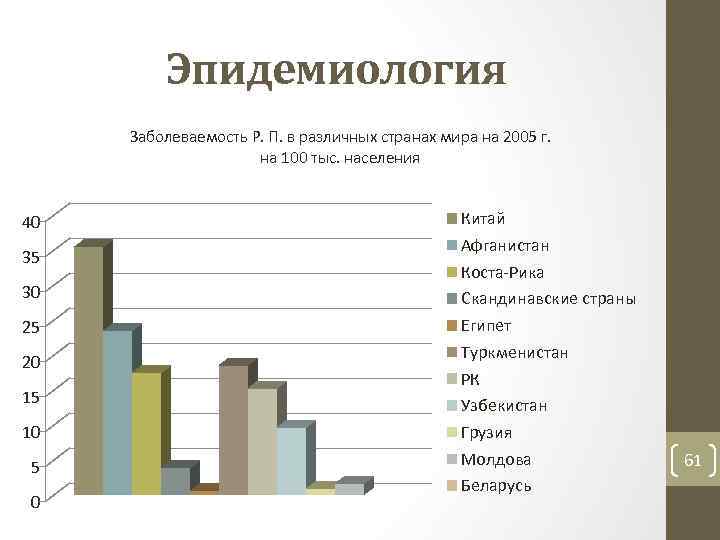 Эпидемиология Заболеваемость Р. П. в различных странах мира на 2005 г. на 100 тыс. населения 40 35 30 25 20 15 10 5 0 Китай Афганистан Коста Рика Скандинавские страны Египет Туркменистан РК Узбекистан Грузия Молдова Беларусь 61
Эпидемиология Заболеваемость Р. П. в различных странах мира на 2005 г. на 100 тыс. населения 40 35 30 25 20 15 10 5 0 Китай Афганистан Коста Рика Скандинавские страны Египет Туркменистан РК Узбекистан Грузия Молдова Беларусь 61
 • В РК в период с 1970 по 2009 гг. уровень заболеваемости РП снизился с 25, 7%00 до 8, 2%00, т. е. более чем в 3 раза. • В РК в 2009 году первично у 1301 больного установлен рак пищевода, из них удельной вес I II стадии – 32. 2%, IV стадии 7, 2%. • В структуре онкологической заболеваемости рак пищевода в 2009 году занимал 6 ранговое место, в том числе среди мужчин – 4 ое место, среди женщин 10 место. 62
• В РК в период с 1970 по 2009 гг. уровень заболеваемости РП снизился с 25, 7%00 до 8, 2%00, т. е. более чем в 3 раза. • В РК в 2009 году первично у 1301 больного установлен рак пищевода, из них удельной вес I II стадии – 32. 2%, IV стадии 7, 2%. • В структуре онкологической заболеваемости рак пищевода в 2009 году занимал 6 ранговое место, в том числе среди мужчин – 4 ое место, среди женщин 10 место. 62
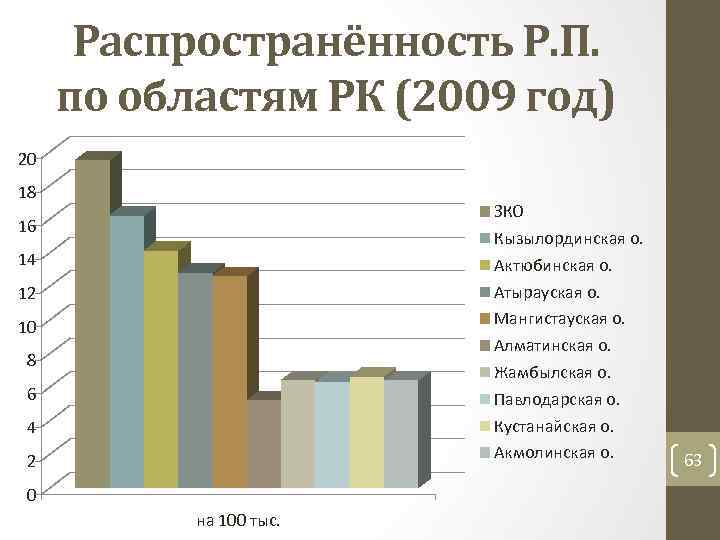 Распространённость Р. П. по областям РК (2009 год) 20 18 ЗКО Кызылординская о. Актюбинская о. Атырауская о. Мангистауская о. Алматинская о. Жамбылская о. Павлодарская о. Кустанайская о. Акмолинская о. 16 14 12 10 8 6 4 2 0 на 100 тыс. 63
Распространённость Р. П. по областям РК (2009 год) 20 18 ЗКО Кызылординская о. Актюбинская о. Атырауская о. Мангистауская о. Алматинская о. Жамбылская о. Павлодарская о. Кустанайская о. Акмолинская о. 16 14 12 10 8 6 4 2 0 на 100 тыс. 63
 Основные факторы риска: Алкоголь Ахалазия Курение Пищевод Барретта Эзофагит Дивертикулит 64
Основные факторы риска: Алкоголь Ахалазия Курение Пищевод Барретта Эзофагит Дивертикулит 64
 Патологическая анатомия Типы роста: • экзофитный • эндофитный • смешанный
Патологическая анатомия Типы роста: • экзофитный • эндофитный • смешанный
 Классификация
Классификация
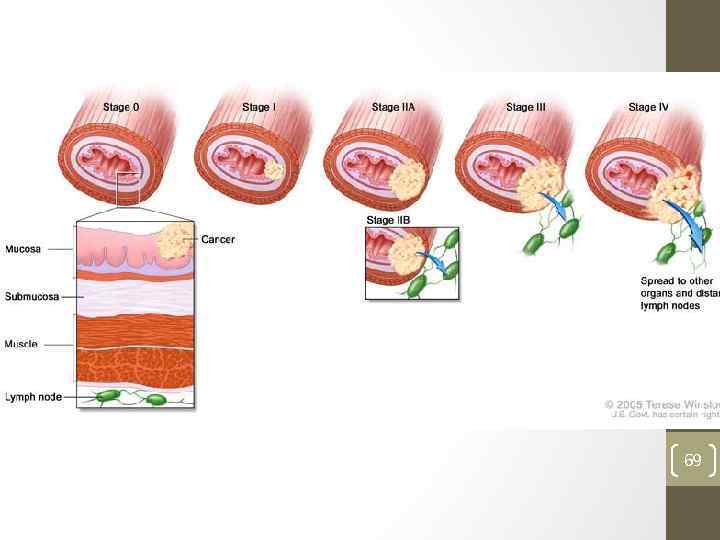
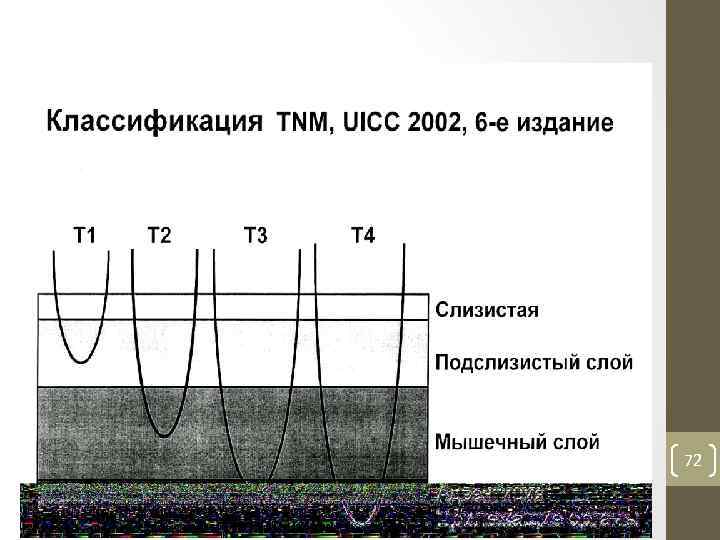
 Классификация стадии распространенности рака пищевода по Международной системе ТNМ (UICC, 2002). Прединвазивный рак ( carcinoma in situ ) • То. Nо. Мо I стадия • опухоль протяженностью не более 3 см по длиннику пищевода, поражающая слизистую оболочку и частично подслизистый слой. Метастазов регионарных лимфоузлах нет ( Т 1 Nо. Мо). II «А» стадия • опухоль протяженностью 3 5 см, поражающая слизистую оболочку и подслизистый слой, врастающая во внутренние круглые мышцы, без регионарных метастазов ( Т 2 Nо. Мо, Т 3 Nо. Мо). II «В» стадия • опухоль протяженностью до 3 см с одиночным метастазом в регионарных лимфаузлах ( Т 1 N 1 Мо) или опухоль протяженностью 3 5 см, имеющая одиночный метастаз в лимфоузлах (Т 2 N 1 Мо); III стадия • опухоль любой протяженностью по длиннику пищевода, полностью прорастающая все слои стенки пищевода, проникая в соеденительно тканивую пластинку , но не выходит за пределы органа. Метастазы одиночные в лимфоузлах нет (Т 3 N 1 Мо) или опухоль проникает в прилегающие органы и ткани, метастазы в лимфатических узлах нет (Т 4 N 0 N 0)
Классификация стадии распространенности рака пищевода по Международной системе ТNМ (UICC, 2002). Прединвазивный рак ( carcinoma in situ ) • То. Nо. Мо I стадия • опухоль протяженностью не более 3 см по длиннику пищевода, поражающая слизистую оболочку и частично подслизистый слой. Метастазов регионарных лимфоузлах нет ( Т 1 Nо. Мо). II «А» стадия • опухоль протяженностью 3 5 см, поражающая слизистую оболочку и подслизистый слой, врастающая во внутренние круглые мышцы, без регионарных метастазов ( Т 2 Nо. Мо, Т 3 Nо. Мо). II «В» стадия • опухоль протяженностью до 3 см с одиночным метастазом в регионарных лимфаузлах ( Т 1 N 1 Мо) или опухоль протяженностью 3 5 см, имеющая одиночный метастаз в лимфоузлах (Т 2 N 1 Мо); III стадия • опухоль любой протяженностью по длиннику пищевода, полностью прорастающая все слои стенки пищевода, проникая в соеденительно тканивую пластинку , но не выходит за пределы органа. Метастазы одиночные в лимфоузлах нет (Т 3 N 1 Мо) или опухоль проникает в прилегающие органы и ткани, метастазы в лимфатических узлах нет (Т 4 N 0 N 0)
 Классификация стадии распространенности рака пищевода по Международной системе ТNМ (UICC, 2002). IV «А» стадия • опухоль любого размера, прорастающая в соседние органы или образующая с ними свищи. Метастазы в регионарные лимфатические узлы отсутствуют (Т 4 N 0 N 0) IV «В» стадия • опухоль любой протяженности, что при Т 4 N 0 N 0, имеются неудалимые метастазы в регионарных лимфоузлах ( Т 1 4 N 2 N 0) или в отдаленных органах (Т 1 4 N любая. N 1 ).
Классификация стадии распространенности рака пищевода по Международной системе ТNМ (UICC, 2002). IV «А» стадия • опухоль любого размера, прорастающая в соседние органы или образующая с ними свищи. Метастазы в регионарные лимфатические узлы отсутствуют (Т 4 N 0 N 0) IV «В» стадия • опухоль любой протяженности, что при Т 4 N 0 N 0, имеются неудалимые метастазы в регионарных лимфоузлах ( Т 1 4 N 2 N 0) или в отдаленных органах (Т 1 4 N любая. N 1 ).
 69
69
 Сторожевой метастатический узел • В пятом издании классификации UICC (2002) введены новые понятия: сторожевой метастатический узел ближайший к первичной опухоли, к который определяется лимфографией, радиоизотопными иммунологическими методами, а также исследованием операционного материала. Именно из данного образования начинается метастазирование как в типичные места (печень, легкие), так и по всему организмц в целом. 70
Сторожевой метастатический узел • В пятом издании классификации UICC (2002) введены новые понятия: сторожевой метастатический узел ближайший к первичной опухоли, к который определяется лимфографией, радиоизотопными иммунологическими методами, а также исследованием операционного материала. Именно из данного образования начинается метастазирование как в типичные места (печень, легкие), так и по всему организмц в целом. 70
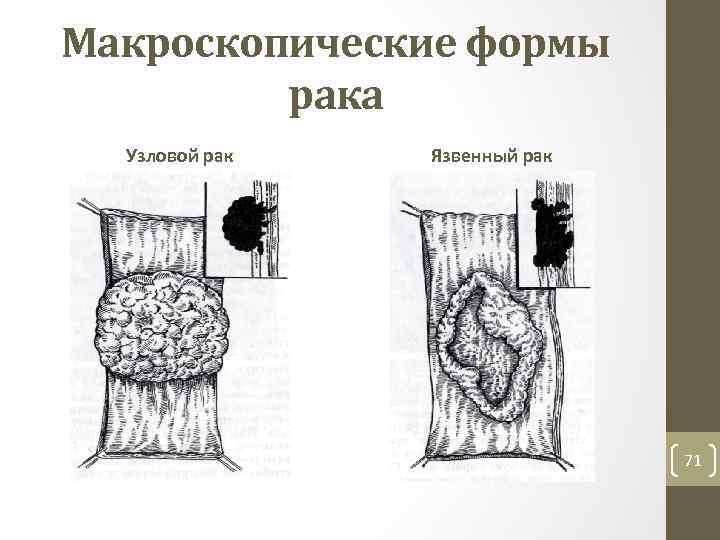 Макроскопические формы рака Узловой рак Язвенный рак 71
Макроскопические формы рака Узловой рак Язвенный рак 71
 72
72
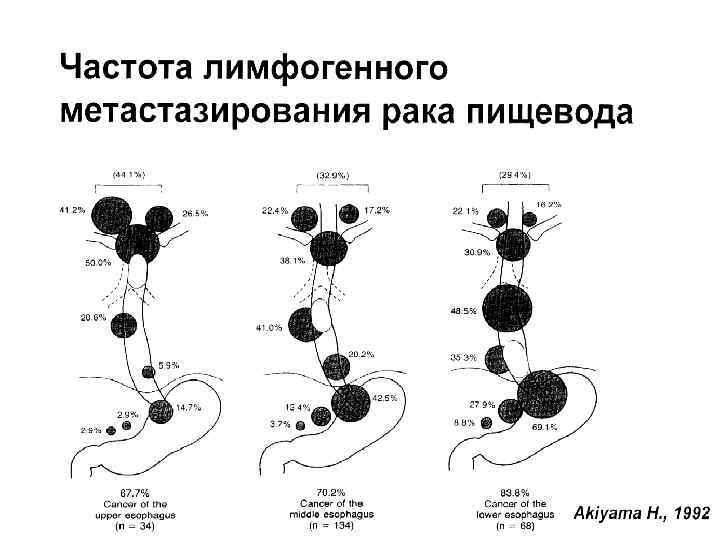
 Метастазирование 1. Лимфогенный путь: • рак верхней трети пищевода в лимфоузлы шеи, надключичные и паратрахеальные; • рак с/з пщевода в л/узлы паракардиальные, парааортальные, бифуркационные. • рак н/з пищевода парааортальные по ходу легочной связки, по ходу левой желудочной артерии. 2. По длиннику пищевода • раковые лимфонгаиты по подслизистому слою распространяются на расстоянии 4 6 см. вверх и вниз от края опухоли. 3. Гематогенный путь • чаше в легкие, и печень. 73
Метастазирование 1. Лимфогенный путь: • рак верхней трети пищевода в лимфоузлы шеи, надключичные и паратрахеальные; • рак с/з пщевода в л/узлы паракардиальные, парааортальные, бифуркационные. • рак н/з пищевода парааортальные по ходу легочной связки, по ходу левой желудочной артерии. 2. По длиннику пищевода • раковые лимфонгаиты по подслизистому слою распространяются на расстоянии 4 6 см. вверх и вниз от края опухоли. 3. Гематогенный путь • чаше в легкие, и печень. 73
 Клиника
Клиника
 Клиническая картина рака пищевода Начальные симптомы: • функциональная дисфагия: • ощущения прохождения пищи по пищеводу, чувств царапания. • внезапные полерхивания во время еды • связано со спазмом пищевода в зоне небольшой опухоли. • болевые ощущения: • по типу жжения при прохождении пищи; • в межлопаточной области • за грудной, симулируя стенакардию. • диспептические расстройства: • срыгивание и рвота • гиперсаливация • рефлекторного характера. • зловоние изо рта • распад опухоли, разложение пищи • прогрессивное похудание • сопровождаемое сухостью кожных покровов ( «иссушение тела» )
Клиническая картина рака пищевода Начальные симптомы: • функциональная дисфагия: • ощущения прохождения пищи по пищеводу, чувств царапания. • внезапные полерхивания во время еды • связано со спазмом пищевода в зоне небольшой опухоли. • болевые ощущения: • по типу жжения при прохождении пищи; • в межлопаточной области • за грудной, симулируя стенакардию. • диспептические расстройства: • срыгивание и рвота • гиперсаливация • рефлекторного характера. • зловоние изо рта • распад опухоли, разложение пищи • прогрессивное похудание • сопровождаемое сухостью кожных покровов ( «иссушение тела» )
 Основные симптомы Первичные – но они ПОЗДНИЕ!: • Дисфагия, • Боли за грудиной, • Ощущение полноты за грудиной, • Регургитация, • Гиперсаливация • Кровотечение=распад опухоли Вторичные: • Эндокардиты • Свищи пищевода • Сдавление трахеи/бронхов=кашель! • Метастазы в грудину, ребра=боль, переломы • Метастазы в легкие=вторичный рак легких Общие: • Похудание • Общая интоксикация = астения 77
Основные симптомы Первичные – но они ПОЗДНИЕ!: • Дисфагия, • Боли за грудиной, • Ощущение полноты за грудиной, • Регургитация, • Гиперсаливация • Кровотечение=распад опухоли Вторичные: • Эндокардиты • Свищи пищевода • Сдавление трахеи/бронхов=кашель! • Метастазы в грудину, ребра=боль, переломы • Метастазы в легкие=вторичный рак легких Общие: • Похудание • Общая интоксикация = астения 77
 Диагностика
Диагностика
 Алгоритм диагностики • ОПРОС!! • физикальное обследование • лабораторное исследование • р/ф. , AB 0, Rh+ , RW, ОАК, ОАМ, БАК (белок, креатинин, мочевина билирубин, глюкоза, Ca, K, Na, трансаминазы), коагулограмма. • • • R графия ЭФГДС цитология и гистология КТ ОГК и ОБП УЗИ ОБП ФВД, ЭКГ. 79
Алгоритм диагностики • ОПРОС!! • физикальное обследование • лабораторное исследование • р/ф. , AB 0, Rh+ , RW, ОАК, ОАМ, БАК (белок, креатинин, мочевина билирубин, глюкоза, Ca, K, Na, трансаминазы), коагулограмма. • • • R графия ЭФГДС цитология и гистология КТ ОГК и ОБП УЗИ ОБП ФВД, ЭКГ. 79
 Методы комплексной диагностики рака пищевода • Рентгенография • Эндоскопическое исследование • Ультразвуковая компьютерная томография • Рентгеновская компьютерная томография • Магнитнорезонансная томография • Эндосонография • ПЭТ • Морфологическое исследование
Методы комплексной диагностики рака пищевода • Рентгенография • Эндоскопическое исследование • Ультразвуковая компьютерная томография • Рентгеновская компьютерная томография • Магнитнорезонансная томография • Эндосонография • ПЭТ • Морфологическое исследование
 • 1. Рентгенография с контрастированием – ПОЗДНО! • 2. ФГДС • ЭГДС+БИОПСИЯ • Хромо ЭФС (с метиленовой синью) • Эндоскопическая оптическая когерентная томография • Лабораторные маркеры в крови 81
• 1. Рентгенография с контрастированием – ПОЗДНО! • 2. ФГДС • ЭГДС+БИОПСИЯ • Хромо ЭФС (с метиленовой синью) • Эндоскопическая оптическая когерентная томография • Лабораторные маркеры в крови 81
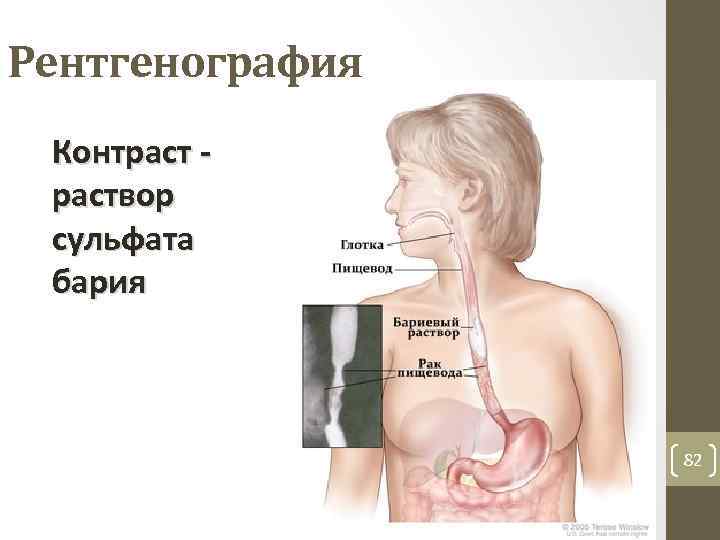 Рентгенография Контраст - раствор сульфата бария 82
Рентгенография Контраст - раствор сульфата бария 82
 Рентгеноскопия пищевода проводится натощак с вертикального положения, полипозиционно, при необходимости применяют горизонтальное положение. • Рентгенограммы в прямой, правой и левой косой проекциях (обзорные и прицельные) должны фиксировать все три фазы заполнения органа – тугое, рельеф слизистой и пневморельеф пищевода. • В дифференциальной диагностике злокачественных новообразований пищевода на первый план выступают симптомы краевых дефектов наполнения, ригидности, сужения просвета, неровности контуров, атипичной перестройки рельефа складок слизистой. • Точное определение расположения, протяженности и выхода процесса за пределы органа, дает возможность клиницистам определить дальнейшею тактику лечения.
Рентгеноскопия пищевода проводится натощак с вертикального положения, полипозиционно, при необходимости применяют горизонтальное положение. • Рентгенограммы в прямой, правой и левой косой проекциях (обзорные и прицельные) должны фиксировать все три фазы заполнения органа – тугое, рельеф слизистой и пневморельеф пищевода. • В дифференциальной диагностике злокачественных новообразований пищевода на первый план выступают симптомы краевых дефектов наполнения, ригидности, сужения просвета, неровности контуров, атипичной перестройки рельефа складок слизистой. • Точное определение расположения, протяженности и выхода процесса за пределы органа, дает возможность клиницистам определить дальнейшею тактику лечения.
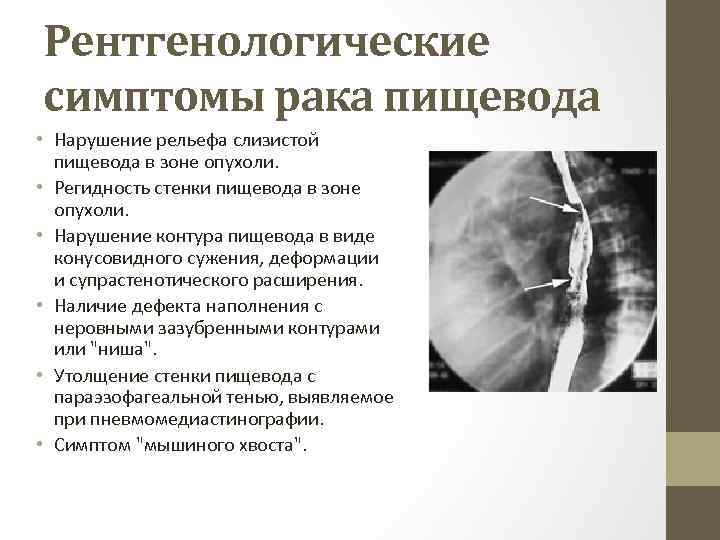 Рентгенологические симптомы рака пищевода • Нарушение рельефа слизистой пищевода в зоне опухоли. • Регидность стенки пищевода в зоне опухоли. • Нарушение контура пищевода в виде конусовидного сужения, деформации и супрастенотического расширения. • Наличие дефекта наполнения с неровными зазубренными контурами или "ниша". • Утолщение стенки пищевода с параэзофагеальной тенью, выявляемое при пневмомедиастинографии. • Симптом "мышиного хвоста".
Рентгенологические симптомы рака пищевода • Нарушение рельефа слизистой пищевода в зоне опухоли. • Регидность стенки пищевода в зоне опухоли. • Нарушение контура пищевода в виде конусовидного сужения, деформации и супрастенотического расширения. • Наличие дефекта наполнения с неровными зазубренными контурами или "ниша". • Утолщение стенки пищевода с параэзофагеальной тенью, выявляемое при пневмомедиастинографии. • Симптом "мышиного хвоста".
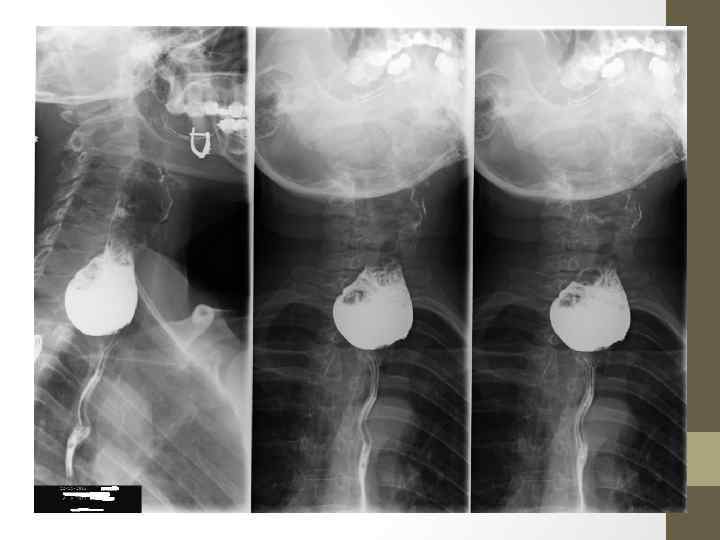
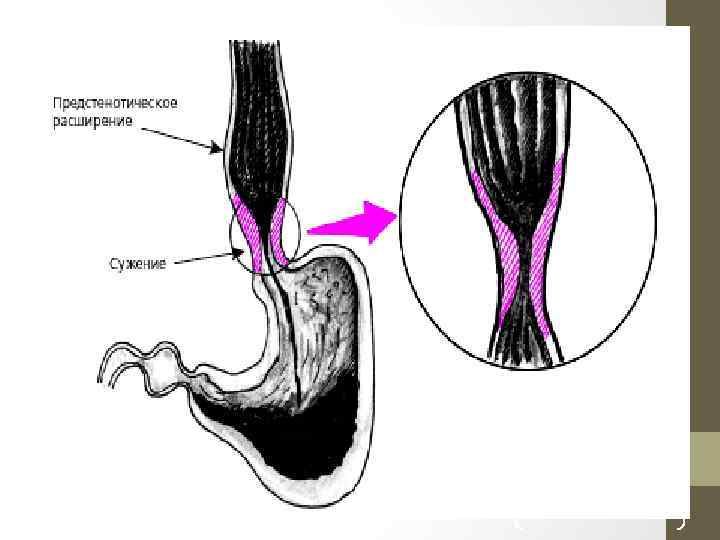
 Рентгенологическая картина рака пищевода разнообразна. Она зависит от рентгеноморфологической формы роста опухоли • Для всех из них характерны: а) дефект наполнения с нервным контуром; б) разрушение рельефа складок слизистой; в) локальная ригидность стенки пораженной опухолью; наличие дисфагии (в более поздних стадиях развития); г) возможны изъязвления опухоли. В определение стадии входит сбор информации о глубине прорастания стенки пищевода, инвазии окружающих органов (трахеобронхиального дерева, перикарда и аорты), метастазировании в региональные лимфоузлы и отдаленных метастазах. КТ является наиболее точным методом для определения стадии рака пищевода. Большую помощь в этом вопросе может оказать метод эндоскопической сонографии
Рентгенологическая картина рака пищевода разнообразна. Она зависит от рентгеноморфологической формы роста опухоли • Для всех из них характерны: а) дефект наполнения с нервным контуром; б) разрушение рельефа складок слизистой; в) локальная ригидность стенки пораженной опухолью; наличие дисфагии (в более поздних стадиях развития); г) возможны изъязвления опухоли. В определение стадии входит сбор информации о глубине прорастания стенки пищевода, инвазии окружающих органов (трахеобронхиального дерева, перикарда и аорты), метастазировании в региональные лимфоузлы и отдаленных метастазах. КТ является наиболее точным методом для определения стадии рака пищевода. Большую помощь в этом вопросе может оказать метод эндоскопической сонографии
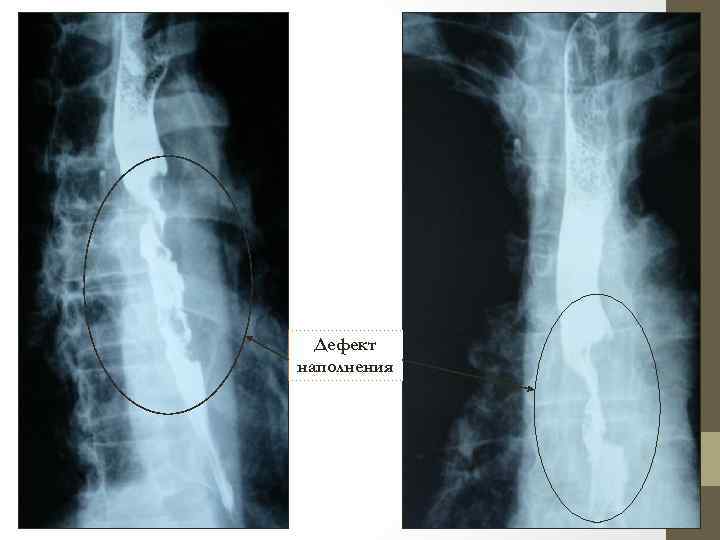 Дефект наполнения
Дефект наполнения
 88
88
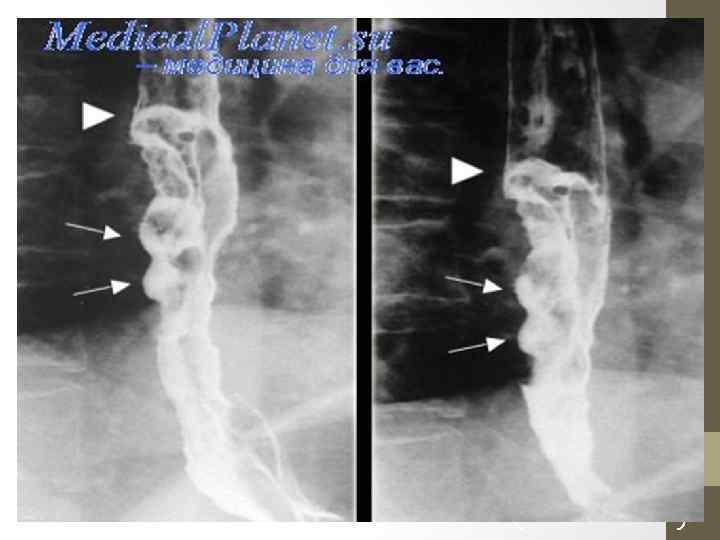 89
89
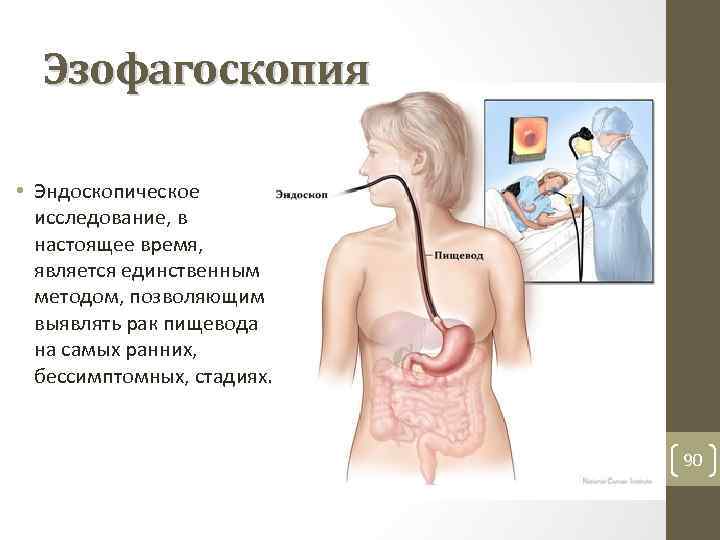 Эзофагоскопия • Эндоскопическое исследование, в настоящее время, является единственным методом, позволяющим выявлять рак пищевода на самых ранних, бессимптомных, стадиях. 90
Эзофагоскопия • Эндоскопическое исследование, в настоящее время, является единственным методом, позволяющим выявлять рак пищевода на самых ранних, бессимптомных, стадиях. 90
 Объем эндоскопического исследования • Эзофагоскопия Окраска слизистой пищевода раствором Люголя • Трахео бронхоскопия (включая ларингоскопию) С применением сочетания щипцовой биопсии, пункционной, эксцизионной и брашбиопсии
Объем эндоскопического исследования • Эзофагоскопия Окраска слизистой пищевода раствором Люголя • Трахео бронхоскопия (включая ларингоскопию) С применением сочетания щипцовой биопсии, пункционной, эксцизионной и брашбиопсии
 Эндоскопическая диагностика рака пищевода Прямые признаки • видимая опухоль либо типа язвы с валиком, либо типа бугорков, кровоточивость, Непрямые признаки • побледнение слизистой со сглаженностью складок, регидность стенки, циркулярное сужение просвета пищевода.
Эндоскопическая диагностика рака пищевода Прямые признаки • видимая опухоль либо типа язвы с валиком, либо типа бугорков, кровоточивость, Непрямые признаки • побледнение слизистой со сглаженностью складок, регидность стенки, циркулярное сужение просвета пищевода.
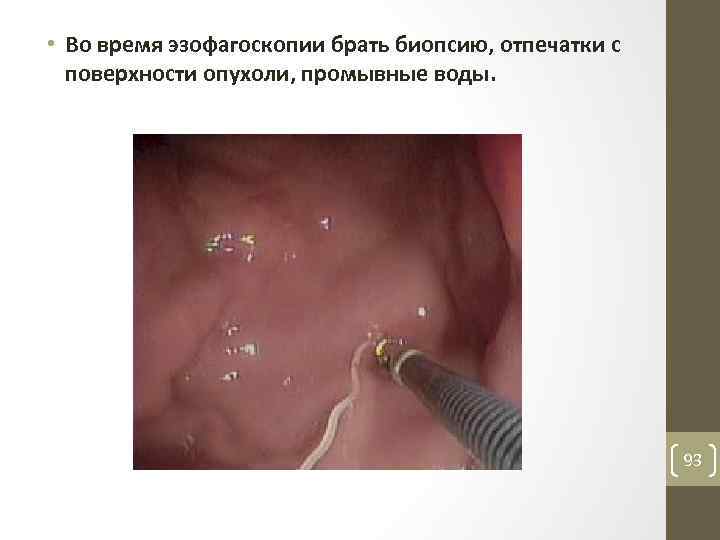 • Во время эзофагоскопии брать биопсию, отпечатки с поверхности опухоли, промывные воды. 93
• Во время эзофагоскопии брать биопсию, отпечатки с поверхности опухоли, промывные воды. 93
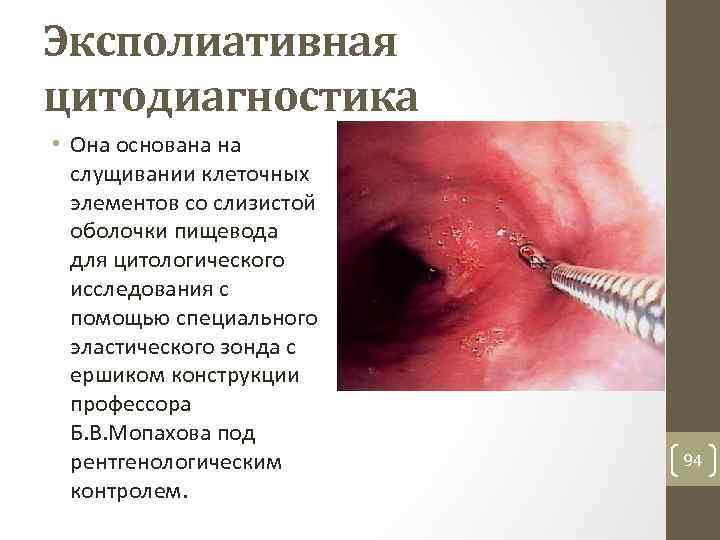 Эксполиативная цитодиагностика • Она основана на слущивании клеточных элементов со слизистой оболочки пищевода для цитологического исследования с помощью специального эластического зонда с ершиком конструкции профессора Б. В. Мопахова под рентгенологическим контролем. 94
Эксполиативная цитодиагностика • Она основана на слущивании клеточных элементов со слизистой оболочки пищевода для цитологического исследования с помощью специального эластического зонда с ершиком конструкции профессора Б. В. Мопахова под рентгенологическим контролем. 94
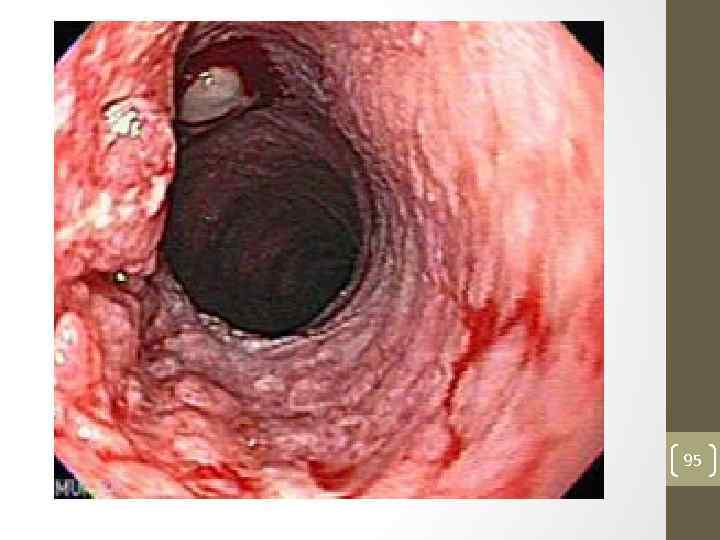 95
95
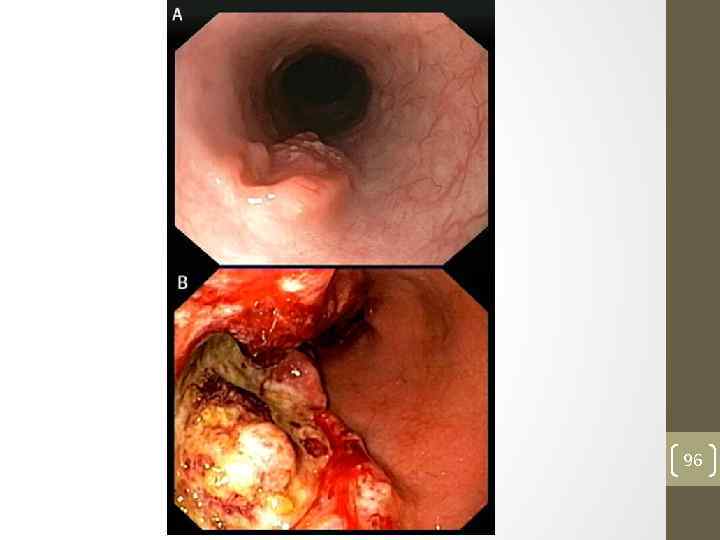 96
96
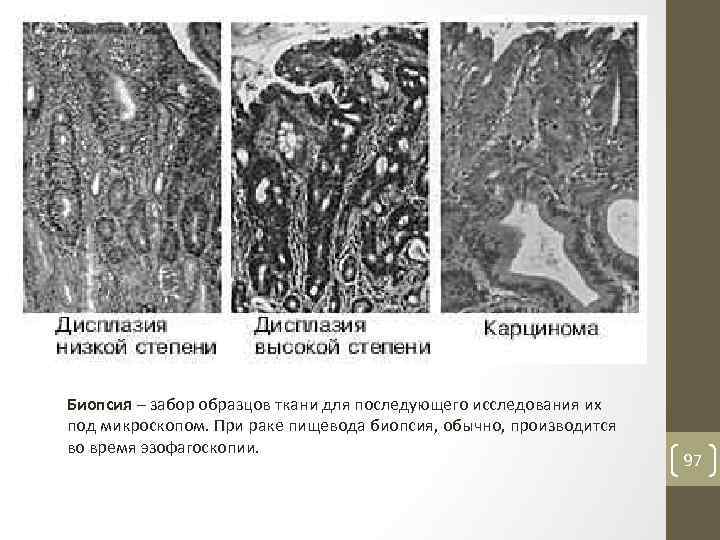 Биопсия – забор образцов ткани для последующего исследования их под микроскопом. При раке пищевода биопсия, обычно, производится во время эзофагоскопии. 97
Биопсия – забор образцов ткани для последующего исследования их под микроскопом. При раке пищевода биопсия, обычно, производится во время эзофагоскопии. 97
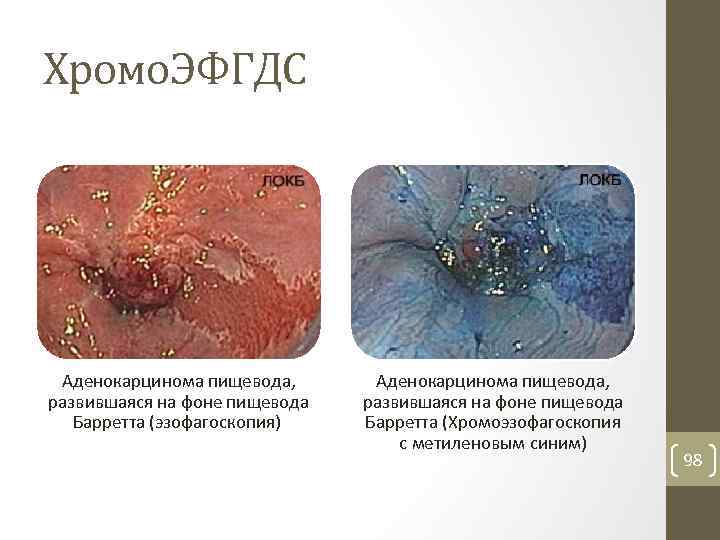 Хромо. ЭФГДС Аденокарцинома пищевода, развившаяся на фоне пищевода Барретта (эзофагоскопия) Аденокарцинома пищевода, развившаяся на фоне пищевода Барретта (Хромоэзофагоскопия с метиленовым синим) 98
Хромо. ЭФГДС Аденокарцинома пищевода, развившаяся на фоне пищевода Барретта (эзофагоскопия) Аденокарцинома пищевода, развившаяся на фоне пищевода Барретта (Хромоэзофагоскопия с метиленовым синим) 98
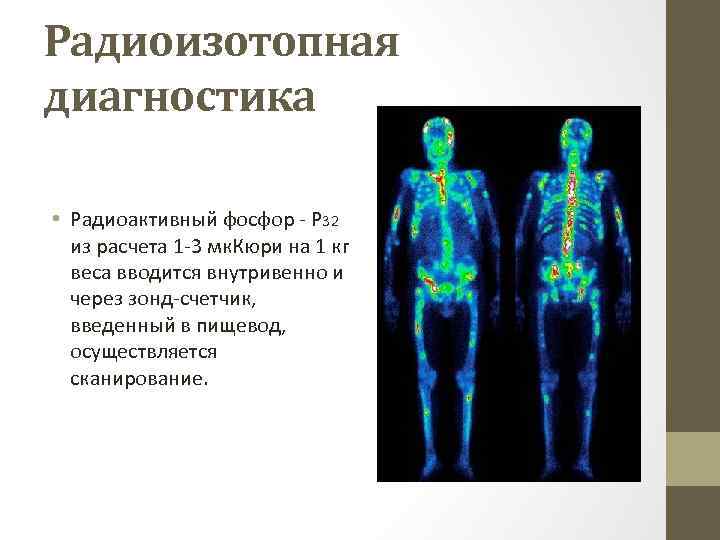 Радиоизотопная диагностика • Радиоактивный фосфор Р 32 из расчета 1 3 мк. Кюри на 1 кг веса вводится внутривенно и через зонд счетчик, введенный в пищевод, осуществляется сканирование.
Радиоизотопная диагностика • Радиоактивный фосфор Р 32 из расчета 1 3 мк. Кюри на 1 кг веса вводится внутривенно и через зонд счетчик, введенный в пищевод, осуществляется сканирование.
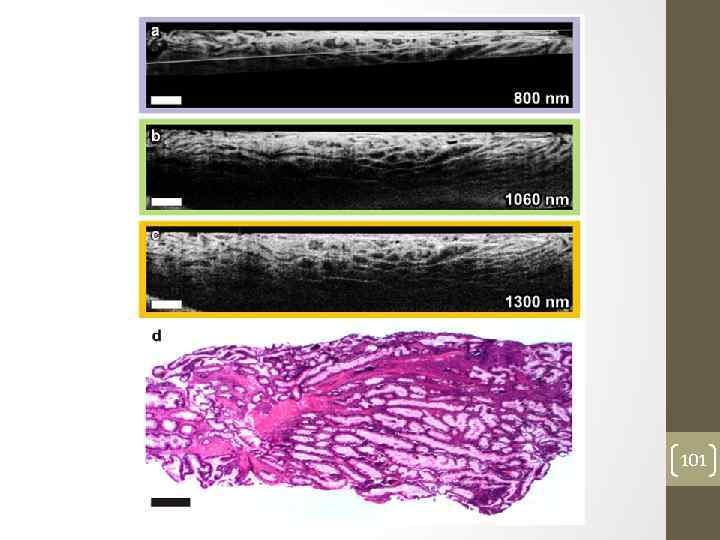
 Эндоскопическая оптическая когерентная томография • – метод, позволяющий видеть клеточную структуру тканей на глубину до 2 мм. • Используется эндоскоп со специальным оптическим датчиком и излучателем. • Излучатель посылает в ткани инфракрасный лазерный луч, а датчик принимает отраженный свет и передает информацию в компьютер для анализа. 100
Эндоскопическая оптическая когерентная томография • – метод, позволяющий видеть клеточную структуру тканей на глубину до 2 мм. • Используется эндоскоп со специальным оптическим датчиком и излучателем. • Излучатель посылает в ткани инфракрасный лазерный луч, а датчик принимает отраженный свет и передает информацию в компьютер для анализа. 100
 101
101
 • Принцип такой же, как при ультразвуковом исследовании, только используются не звуковые, а световые волны. • Излучаемый инфракрасный свет безвреден для тканей, а длина волны позволяет получить изображение структуры клеток и поставить диагноз, не прибегая к биопсии. • Этот метод позволяет выявить рак пищевода на самых ранних стадиях. 102
• Принцип такой же, как при ультразвуковом исследовании, только используются не звуковые, а световые волны. • Излучаемый инфракрасный свет безвреден для тканей, а длина волны позволяет получить изображение структуры клеток и поставить диагноз, не прибегая к биопсии. • Этот метод позволяет выявить рак пищевода на самых ранних стадиях. 102
 Определение лабораторных маркеров • метод, основанный на определении в крови особых веществ (маркеров), выделяемых преимущественно опухолью. • Для рака пищевода выявлено несколько маркеров – • CYFRA 21 1, • TPA, • SCC. • Однако их уровень в крови повышается лишь у 40% больных раком пищевода. • Более того, как правило, их повышение наблюдается в запущенных стадиях, когда вполне достаточно других симптомов, чтобы заподозрить заболевание. • Таким образом, известные маркеры непригодны для выявления рака пищевода на ранних, бессимптомных, стадиях. Открытие подходящих маркеров является предметом современных исследований. 103
Определение лабораторных маркеров • метод, основанный на определении в крови особых веществ (маркеров), выделяемых преимущественно опухолью. • Для рака пищевода выявлено несколько маркеров – • CYFRA 21 1, • TPA, • SCC. • Однако их уровень в крови повышается лишь у 40% больных раком пищевода. • Более того, как правило, их повышение наблюдается в запущенных стадиях, когда вполне достаточно других симптомов, чтобы заподозрить заболевание. • Таким образом, известные маркеры непригодны для выявления рака пищевода на ранних, бессимптомных, стадиях. Открытие подходящих маркеров является предметом современных исследований. 103
 Дифференциальная диагностика Ахалазия кардии • Пародоксальная дисфагия, спазмолитики, длительный анамнез Рубцовое сужение пищевода после химического ожога • Анамнез, ФГДС Дисфагическая форма рефлюкс – эзофагита • ФГДС, ЯБЖ и ДПК, гастрит Варикозное расширение вен пищевода • Фгдс Склерозирующий хронический медиастенит после перфорации пищевода, медиастинального абсцесса, холодного натечника • ФГДС, Эхо. КГ, рентгенокартина
Дифференциальная диагностика Ахалазия кардии • Пародоксальная дисфагия, спазмолитики, длительный анамнез Рубцовое сужение пищевода после химического ожога • Анамнез, ФГДС Дисфагическая форма рефлюкс – эзофагита • ФГДС, ЯБЖ и ДПК, гастрит Варикозное расширение вен пищевода • Фгдс Склерозирующий хронический медиастенит после перфорации пищевода, медиастинального абсцесса, холодного натечника • ФГДС, Эхо. КГ, рентгенокартина
 Лечение рака пищевода согласно протоколу лечения код протокола: РН S 034
Лечение рака пищевода согласно протоколу лечения код протокола: РН S 034
 Цели лечения: • частичная или полная резекция органа со злокачественным новообразованием 106
Цели лечения: • частичная или полная резекция органа со злокачественным новообразованием 106
 Тактика лечения • • Немедикаментозное лечение. Радикальная операция субтотальная резекция или экстирпация пищевода с регионарной лимфодисекцией общепризнанный стандарт в лечении больных с резектабельным раком. Паллиативные операции играют важную роль в системе оказания мед. помощи. этой категории больных, обеспечивает устранение дисфагии. у 80 90 % больных опухоли данной локализации диагностируются в 3 4 стадиях, в связи с чем только для 10 15 % больных возможно радикальное хирургическое и комбинированное лечение. Послеоперационная лучевая терапия СОД 50 Гр. применяется в случае нерадикального удаления опухоли или опухолевого роста в крае отсечения пищевода. 107
Тактика лечения • • Немедикаментозное лечение. Радикальная операция субтотальная резекция или экстирпация пищевода с регионарной лимфодисекцией общепризнанный стандарт в лечении больных с резектабельным раком. Паллиативные операции играют важную роль в системе оказания мед. помощи. этой категории больных, обеспечивает устранение дисфагии. у 80 90 % больных опухоли данной локализации диагностируются в 3 4 стадиях, в связи с чем только для 10 15 % больных возможно радикальное хирургическое и комбинированное лечение. Послеоперационная лучевая терапия СОД 50 Гр. применяется в случае нерадикального удаления опухоли или опухолевого роста в крае отсечения пищевода. 107
 • Лучевая терапия и химиолучевое лечение приобретают самостоятельное значение в случае исходной нерезектабельности карцином пищевода и при наличии отдалённых метастазов, а так же противопоказаний к хирургическому лечению и отказе от оперативного вмешательства. • Лучевая химиотерапия, как самостоятельный метод лечения может применяться при локализации опухоли в шейном отделе пищевода. 108
• Лучевая терапия и химиолучевое лечение приобретают самостоятельное значение в случае исходной нерезектабельности карцином пищевода и при наличии отдалённых метастазов, а так же противопоказаний к хирургическому лечению и отказе от оперативного вмешательства. • Лучевая химиотерапия, как самостоятельный метод лечения может применяться при локализации опухоли в шейном отделе пищевода. 108
 Паллиативное лечение – гастростомия. Направлено на уменьшение страдания пациента от голода и обезвоживания. По жизненным показаниям Радикальная хирургическая операция направлена на полное удаление опухоли – резекция или экстирпация пищевода с последующим восстановлением непрерывности желудочно кишечного тракта – операцией пластики пищевода. Операции могут быть одномоментные, чаще при локализации опухоли в нижней трети пищевода, и много моментные при всех остальных видах локализации. Т. к. самой частой локализацией рака пищевода является его средняя треть, то больным выполняется операция Торека – резекция пищевода с наложением эзофагостомы на шее и гастростомы на животе. Через 6 – 12 мес. , после восстановления сил пациента и при отсутствии метастазов проводят операцию пластика пищевода – создание искусственного пищевода, используя стенку желудка или участок толстой кишки.
Паллиативное лечение – гастростомия. Направлено на уменьшение страдания пациента от голода и обезвоживания. По жизненным показаниям Радикальная хирургическая операция направлена на полное удаление опухоли – резекция или экстирпация пищевода с последующим восстановлением непрерывности желудочно кишечного тракта – операцией пластики пищевода. Операции могут быть одномоментные, чаще при локализации опухоли в нижней трети пищевода, и много моментные при всех остальных видах локализации. Т. к. самой частой локализацией рака пищевода является его средняя треть, то больным выполняется операция Торека – резекция пищевода с наложением эзофагостомы на шее и гастростомы на животе. Через 6 – 12 мес. , после восстановления сил пациента и при отсутствии метастазов проводят операцию пластика пищевода – создание искусственного пищевода, используя стенку желудка или участок толстой кишки.
 Хирургическое лечение На сегодняшний день именно хирургическое лечение остается "золотым" стандартом при радикальном лечении злокачественных опухолей желудочно кишечного тракта (ЖКТ), позволяющем надеяться на полное выздоровление.
Хирургическое лечение На сегодняшний день именно хирургическое лечение остается "золотым" стандартом при радикальном лечении злокачественных опухолей желудочно кишечного тракта (ЖКТ), позволяющем надеяться на полное выздоровление.
 Современные принципы хирургии рака пищевода: • 1) максимальная безопасность вмешательства: правильный выбор оперативного доступа и объема хирургического вмешательства; • 2) онкологическая адекватность: мобилизация «острым путем» по принципу от сосуда к пораженному органу, правильная последовательность мобилизации пораженного органа с целью профилактики интраоперационной диссеминации, моноблочной лимфодиссекции; • 3) высокая функциональность: выбор рационального метода пластики, формирование технически простого антирефлюксного анастомоза
Современные принципы хирургии рака пищевода: • 1) максимальная безопасность вмешательства: правильный выбор оперативного доступа и объема хирургического вмешательства; • 2) онкологическая адекватность: мобилизация «острым путем» по принципу от сосуда к пораженному органу, правильная последовательность мобилизации пораженного органа с целью профилактики интраоперационной диссеминации, моноблочной лимфодиссекции; • 3) высокая функциональность: выбор рационального метода пластики, формирование технически простого антирефлюксного анастомоза
 Показания к операции: • • распространенность опухоли локализация опухоли возраст пациента менее 70 лет общее состояние пациента Операция противопоказа на: • при отдаленных метастазах N 2 (чревные, шейные или надключичные) или паренхиматозные органы (печень, легкие) • при пенетрации в прилежащие органы (возвратный гортанный нерв, трахеобронхиальное дерево, аорта, перикард) • при тяжелых сопутствующих заболеваниях, которые могут создать угрозу жизни в ходе операции (ОФВ 1 менее 1, 2 л и фракция выброса левого желудочка менее 40% являются относительными противопоказаниями к операции)
Показания к операции: • • распространенность опухоли локализация опухоли возраст пациента менее 70 лет общее состояние пациента Операция противопоказа на: • при отдаленных метастазах N 2 (чревные, шейные или надключичные) или паренхиматозные органы (печень, легкие) • при пенетрации в прилежащие органы (возвратный гортанный нерв, трахеобронхиальное дерево, аорта, перикард) • при тяжелых сопутствующих заболеваниях, которые могут создать угрозу жизни в ходе операции (ОФВ 1 менее 1, 2 л и фракция выброса левого желудочка менее 40% являются относительными противопоказаниями к операции)
 Объем хирургического вмешательства может быть точно определен только во время операции: 1. Радикальные операции предусматривает удаление пищевода с 2. Паллиативные лечение предпринимают для устранения дисфагии одномоментным пластическим замещением его трубкой, выкроенной из большой кривизны мобилизованного желудка, или толстой кишкой. без удаления опухоли: Øустановка расширяющего металлического или полимерного стента Øпроведение лучевого лечения в случаях, когда хирургический вариант не может быть использован Ø лазерная терапия и электрокоагуляция выступающей в просвет органа (экзофитной) части опухоли Øфотодинамическая терапия
Объем хирургического вмешательства может быть точно определен только во время операции: 1. Радикальные операции предусматривает удаление пищевода с 2. Паллиативные лечение предпринимают для устранения дисфагии одномоментным пластическим замещением его трубкой, выкроенной из большой кривизны мобилизованного желудка, или толстой кишкой. без удаления опухоли: Øустановка расширяющего металлического или полимерного стента Øпроведение лучевого лечения в случаях, когда хирургический вариант не может быть использован Ø лазерная терапия и электрокоагуляция выступающей в просвет органа (экзофитной) части опухоли Øфотодинамическая терапия
 Выбор методики проведения радикальной операции зависит от уровня поражения пищевода: Ø Трансторакальная эзофаготомия (ТТЭ) Ø Трансхиатальная эзофаготомия (ТХЭ)
Выбор методики проведения радикальной операции зависит от уровня поражения пищевода: Ø Трансторакальная эзофаготомия (ТТЭ) Ø Трансхиатальная эзофаготомия (ТХЭ)
 Способы оперативных вмешательств: • Резекция н/3 пищевода и кардии • Субтотальная резекция (Операция Льюиса) • Экстирпация пищевода в 2 этапа (Операция Торека Добромыслова) • Цервико абдоминальная экстирпация грудного отдела пищевода
Способы оперативных вмешательств: • Резекция н/3 пищевода и кардии • Субтотальная резекция (Операция Льюиса) • Экстирпация пищевода в 2 этапа (Операция Торека Добромыслова) • Цервико абдоминальная экстирпация грудного отдела пищевода
 Объем оперативного вмешательства • субтотальная резекция пищевода с заднемедиастинальной гастроэзофагопластикой с внутриплевральным анастомозом • экстирпация пищевода торакоабдоминальным доступом с заднемедиастинальной гастроэзофагопластикой • резекция нижнегрудного отдела пищевода и проксимального отдела желудка. 116
Объем оперативного вмешательства • субтотальная резекция пищевода с заднемедиастинальной гастроэзофагопластикой с внутриплевральным анастомозом • экстирпация пищевода торакоабдоминальным доступом с заднемедиастинальной гастроэзофагопластикой • резекция нижнегрудного отдела пищевода и проксимального отдела желудка. 116
 Медикаментозное лечение (указывает только на средства, зарегистрированных в РК, МНН, курсовые или суточные дозы, с указанием формы выпуска. Указывать фармакологические группы пр; ингибиторы протонового насоса. При наличии эффективных средств единого назначения, но различной химической формы – указывать все, пр: омепразол, лансопразол, рабепрозол. При наличии особенностей назначения необходимо указывать инсулиновая помпа и т. д. )
Медикаментозное лечение (указывает только на средства, зарегистрированных в РК, МНН, курсовые или суточные дозы, с указанием формы выпуска. Указывать фармакологические группы пр; ингибиторы протонового насоса. При наличии эффективных средств единого назначения, но различной химической формы – указывать все, пр: омепразол, лансопразол, рабепрозол. При наличии особенностей назначения необходимо указывать инсулиновая помпа и т. д. )
 Химиотерапия проводиться в составе неодъювантной химиолучевой терапии с последующей операцией, в составе химиолучевой терапии или самостоятельно в случае исходной нерезектабельности карцином пищевода и при наличии отдаленных метастазов, а также противопоказаний к хирургическому лечению ( при отсутствии и при наличии отдаленных метастазов, а так же противопоказаний к хирургическому лечению ( при отсутствии противопоказаний к химиотерапии) и отказе больного от оперативного вмешательства.
Химиотерапия проводиться в составе неодъювантной химиолучевой терапии с последующей операцией, в составе химиолучевой терапии или самостоятельно в случае исходной нерезектабельности карцином пищевода и при наличии отдаленных метастазов, а также противопоказаний к хирургическому лечению ( при отсутствии и при наличии отдаленных метастазов, а так же противопоказаний к хирургическому лечению ( при отсутствии противопоказаний к химиотерапии) и отказе больного от оперативного вмешательства.
 монохимиотерапия 1 Паклитаксел 250 мг/м 2 в/в, 24 часовая инфузия, 1 й день; Каждый 21 день. Рекомендуется поддержка колониестимулирующими факторами. 2 Циспластин 20 мг/м 2 с 1 го по 5 ый дни. Каждые 3 недели или 80 мг/м 2, 1 р/3 недели. 3 Блеомицин 10 15 мг/м 2, 2 раза в неделю, до суммарной дозы 200 300 мг; 4 Доксорубицин 40 мг/м 2, 1 й и 2 й дни, каждые 3 недели; 5 Эпирубицин 30 мг/м 2, с 1 го по 3 й дни, каждые 3 недели; 6 Фторурацил 500 мг/м 2, с 1 го по 5 й дни, каждые 5 недель; 7 Метотрексат 40 мг/м 2, ежедневно, длительно; 8 Винорельбин 25 мг/м 2, ежедневно, длительно; 9 Митомицин 20 мг/м 2, 1 р/4 6 недель.
монохимиотерапия 1 Паклитаксел 250 мг/м 2 в/в, 24 часовая инфузия, 1 й день; Каждый 21 день. Рекомендуется поддержка колониестимулирующими факторами. 2 Циспластин 20 мг/м 2 с 1 го по 5 ый дни. Каждые 3 недели или 80 мг/м 2, 1 р/3 недели. 3 Блеомицин 10 15 мг/м 2, 2 раза в неделю, до суммарной дозы 200 300 мг; 4 Доксорубицин 40 мг/м 2, 1 й и 2 й дни, каждые 3 недели; 5 Эпирубицин 30 мг/м 2, с 1 го по 3 й дни, каждые 3 недели; 6 Фторурацил 500 мг/м 2, с 1 го по 5 й дни, каждые 5 недель; 7 Метотрексат 40 мг/м 2, ежедневно, длительно; 8 Винорельбин 25 мг/м 2, ежедневно, длительно; 9 Митомицин 20 мг/м 2, 1 р/4 6 недель.
 Комбинированная химиотерапия 1 Цисплатин 75 100 мг/м 2, внутривенно, в 1 й день; Фторурацил 1000 мг/м 2, длительно, в/в инфузия, с 1 го по 5 й дни. Повторять курс 1, 5, 8 и 11 недели. 2 Иринотекан 65 мг/м 2, в/в, ежедневно, в течение 4 недель; Цисплатин 30 мг/м 2, в/в, ежедневно, в течение 4 недель; Повторять курс каждые 6 недель. 3 Паклитоксел 180 мг/м 2, 3 часовая инфузия, 1 й день; Цисплатин 60 мг/м 2, 3 часовая инфузия, 1 й день. Повторять каждые 2 недели( максимум 6 курсов). 4 Карбоплатин АUC 5, 1 й день;
Комбинированная химиотерапия 1 Цисплатин 75 100 мг/м 2, внутривенно, в 1 й день; Фторурацил 1000 мг/м 2, длительно, в/в инфузия, с 1 го по 5 й дни. Повторять курс 1, 5, 8 и 11 недели. 2 Иринотекан 65 мг/м 2, в/в, ежедневно, в течение 4 недель; Цисплатин 30 мг/м 2, в/в, ежедневно, в течение 4 недель; Повторять курс каждые 6 недель. 3 Паклитоксел 180 мг/м 2, 3 часовая инфузия, 1 й день; Цисплатин 60 мг/м 2, 3 часовая инфузия, 1 й день. Повторять каждые 2 недели( максимум 6 курсов). 4 Карбоплатин АUC 5, 1 й день;
 5 Паклитаксел 175 мг/м 2, 1 й день; Цисплатин 20 мг/м 2, с 1 го по 5 й дни. Фторурацил 750 мг/м 2, длительно, в/в инфузия, с 1 го по 5 й дни. Каждые 28 дней при необходимости на фоне первичной профилактики колониестимулирующими факторами. 6 Доцетаксел 75 мг/м 2, 1 й день; Цисплатин 75 мг/м 2, 1 й день; Фторурацил 750 мг/м 2, длительно, в/в инфузия, с 1 го по 5 й дни. Каждые 3 недели пр необходимости на фоне первичной профилактики колонистимулирующими факторами.
5 Паклитаксел 175 мг/м 2, 1 й день; Цисплатин 20 мг/м 2, с 1 го по 5 й дни. Фторурацил 750 мг/м 2, длительно, в/в инфузия, с 1 го по 5 й дни. Каждые 28 дней при необходимости на фоне первичной профилактики колониестимулирующими факторами. 6 Доцетаксел 75 мг/м 2, 1 й день; Цисплатин 75 мг/м 2, 1 й день; Фторурацил 750 мг/м 2, длительно, в/в инфузия, с 1 го по 5 й дни. Каждые 3 недели пр необходимости на фоне первичной профилактики колонистимулирующими факторами.
 Другие виды лечения • Лучевая и химиотерапия как самостоятельный метод не имеет преимуществ перед оперативным лечением. • Долговременная выживаемость при 1 2 стадиях может быт достигнута лишь у 25 30% пациентов с полной резорбцией опухоли. Положительным моментом является возможность избежать риска послеоперационной летальности и сохранить пищевод. • Однако следует отметить, что постлучевые осложнения (эзофагит, язва, стриктура, фистула) развиваются в 30 40% случаев, как правило, требуют хирургического лечения. .
Другие виды лечения • Лучевая и химиотерапия как самостоятельный метод не имеет преимуществ перед оперативным лечением. • Долговременная выживаемость при 1 2 стадиях может быт достигнута лишь у 25 30% пациентов с полной резорбцией опухоли. Положительным моментом является возможность избежать риска послеоперационной летальности и сохранить пищевод. • Однако следует отметить, что постлучевые осложнения (эзофагит, язва, стриктура, фистула) развиваются в 30 40% случаев, как правило, требуют хирургического лечения. .
 Методика лучевой терапии • Дистанционная лучевая терапия проводится по методике конвенциального ( стандартного) или конформного облучения РОД 1, 8 2, 0 2, 5 Гр 5 фракций в неделю до СОД 60 70 Гр в самостоятельном режиме, СОД 40 50 Гр в предоперационном или послеоперационном режиме. Используется непрерывный или расщепленный курс лучевой терапии. Облучение проводится на гамматерапевтических аппаратах или линейных ускорителях.
Методика лучевой терапии • Дистанционная лучевая терапия проводится по методике конвенциального ( стандартного) или конформного облучения РОД 1, 8 2, 0 2, 5 Гр 5 фракций в неделю до СОД 60 70 Гр в самостоятельном режиме, СОД 40 50 Гр в предоперационном или послеоперационном режиме. Используется непрерывный или расщепленный курс лучевой терапии. Облучение проводится на гамматерапевтических аппаратах или линейных ускорителях.
 Первичный очаг облучается либо только дистанционной лучевой терапией, либо ( при относительно небольшой первичной опухоли и возможности введения эндостатов) с помощью контактной лучевой терапии после дозы дистанционно лучевой терапии 46 50 Гр до СОД, изоэквивалентной 70 Гр. Применение сочетанной лучевой терапии позволяет более чем в 2 раза увеличить частоту полной резорбции опухоли по сравнению с одной дистанционной лучевой терапией.
Первичный очаг облучается либо только дистанционной лучевой терапией, либо ( при относительно небольшой первичной опухоли и возможности введения эндостатов) с помощью контактной лучевой терапии после дозы дистанционно лучевой терапии 46 50 Гр до СОД, изоэквивалентной 70 Гр. Применение сочетанной лучевой терапии позволяет более чем в 2 раза увеличить частоту полной резорбции опухоли по сравнению с одной дистанционной лучевой терапией.
 Планируемый объем облучения включает первичную опухоль плюс 5 см нормальных тканей вверх и вниз от границ опухоли и по 2 см латерально. Регионарные лимфатические узлы первого барьера (N 1) облучаются в той же дозе, что и опухоль. • При локализации опухоли в шейном отделе облучению подвергают шейные и верхнегрудной сегменты и все прилежащие лимфатические узлы, включая надключичные. • При локализации опухоли в верхне и /или среднегрудном отделах облучению подвергаются весь грудной сегмент до уровня диафрагмы и медиастенальные лимфатические узлы. • При локализации опухоли в нижнегрудном отделе облучению подвергают грудной и абдоминальный сегменты ниже уровня диафрагмы, медиастенальные и перигастральные узлы.
Планируемый объем облучения включает первичную опухоль плюс 5 см нормальных тканей вверх и вниз от границ опухоли и по 2 см латерально. Регионарные лимфатические узлы первого барьера (N 1) облучаются в той же дозе, что и опухоль. • При локализации опухоли в шейном отделе облучению подвергают шейные и верхнегрудной сегменты и все прилежащие лимфатические узлы, включая надключичные. • При локализации опухоли в верхне и /или среднегрудном отделах облучению подвергаются весь грудной сегмент до уровня диафрагмы и медиастенальные лимфатические узлы. • При локализации опухоли в нижнегрудном отделе облучению подвергают грудной и абдоминальный сегменты ниже уровня диафрагмы, медиастенальные и перигастральные узлы.
 Химиолучевое лечение включает проведение дистанционной лучевой терапии с величиной суммарной поглащенной дозы до 50 Гр непрерывным курсом прифракционировании по 1, 8 2 Гр. В начале и сразу по завершении лучевой терапии проводятся курсы полихимиотерапии по схеме «циспластин+5 фторурацил» , в дальнейшем с интервалом 28 дней проводится еще 1 2 курса полихимиотерапии.
Химиолучевое лечение включает проведение дистанционной лучевой терапии с величиной суммарной поглащенной дозы до 50 Гр непрерывным курсом прифракционировании по 1, 8 2 Гр. В начале и сразу по завершении лучевой терапии проводятся курсы полихимиотерапии по схеме «циспластин+5 фторурацил» , в дальнейшем с интервалом 28 дней проводится еще 1 2 курса полихимиотерапии.
 Противопоказаниями к проведению дистанционной лучевой терапии являются: • • Наличие или угроза развития пищеводных фистул; Распад опухоли с признаками кровотечения; Прорастание всей стенки трахеи, главных бронхов и аорты; Декомпенсированные сопутствующие заболевания.
Противопоказаниями к проведению дистанционной лучевой терапии являются: • • Наличие или угроза развития пищеводных фистул; Распад опухоли с признаками кровотечения; Прорастание всей стенки трахеи, главных бронхов и аорты; Декомпенсированные сопутствующие заболевания.
 При отказе больного от хирургического лечения либо при наличии противопоказаний к операции показан курс сочетанной лучевой терапии: • 1 этап дистанционная лучевая терапия в субоптимальной дозе 50 Гр по 2 Гр 5 раз в неделю непрерывным курсом в течение 5 недель. • 2 этап брахитерапия через 3 недели после дистанционной лучевой терапии в 3 сеанса по 5 Гр с интервалом. • При планировании паллиативного курса лучевой терапии при выраженном опухолевом стенозе курс сочетанной лучевой терапии можно начинать с сеансов брахитерапии.
При отказе больного от хирургического лечения либо при наличии противопоказаний к операции показан курс сочетанной лучевой терапии: • 1 этап дистанционная лучевая терапия в субоптимальной дозе 50 Гр по 2 Гр 5 раз в неделю непрерывным курсом в течение 5 недель. • 2 этап брахитерапия через 3 недели после дистанционной лучевой терапии в 3 сеанса по 5 Гр с интервалом. • При планировании паллиативного курса лучевой терапии при выраженном опухолевом стенозе курс сочетанной лучевой терапии можно начинать с сеансов брахитерапии.
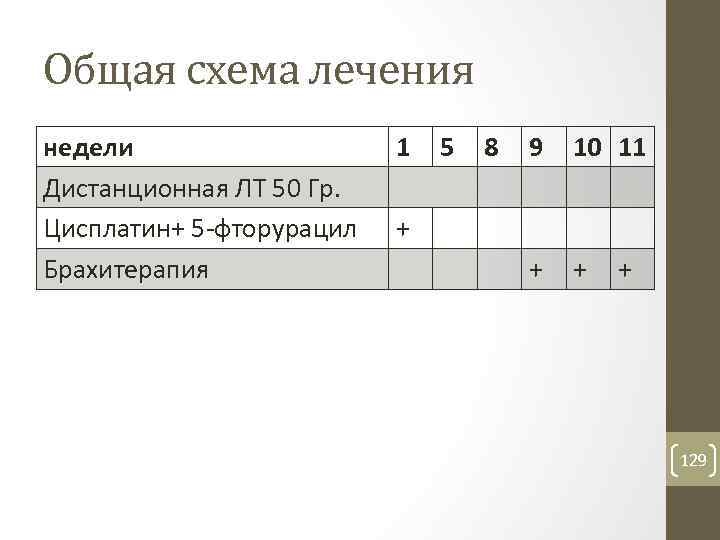 Общая схема лечения недели Дистанционная ЛТ 50 Гр. Цисплатин+ 5 фторурацил Брахитерапия 1 5 8 9 10 11 + + 129
Общая схема лечения недели Дистанционная ЛТ 50 Гр. Цисплатин+ 5 фторурацил Брахитерапия 1 5 8 9 10 11 + + 129
 Противопоказания к применению брахитерапии • • • протяженность опухоли по пищеводу более 10 см. Отдаленные метастазы распространение опухоли на трахею Локализация опухоли в шейном отделе выраженный стеноз пищевода, невозможность провести эндоскоп 130
Противопоказания к применению брахитерапии • • • протяженность опухоли по пищеводу более 10 см. Отдаленные метастазы распространение опухоли на трахею Локализация опухоли в шейном отделе выраженный стеноз пищевода, невозможность провести эндоскоп 130
 Прогноз и Профилактика
Прогноз и Профилактика
 • Прогноз рака пищевода зависит от стадии опухолевого процесса и адекватности применяемого метода лечения. • Наилучшие результаты наблюдаются при ранних стадиях в условиях применения комбинированного и комплексного лечения.
• Прогноз рака пищевода зависит от стадии опухолевого процесса и адекватности применяемого метода лечения. • Наилучшие результаты наблюдаются при ранних стадиях в условиях применения комбинированного и комплексного лечения.
 Профилактика • борьба с курением, злоупотребление алкого ля; • отказ от регулярного питания слишком го рячей пищей; • разнообразное сбалансированное питание продуктами, богатыми белком животного происхождения и витаминами А, В, С. • соблюдение режима питания • употребление питьевой воды, пропущенной через фильтр
Профилактика • борьба с курением, злоупотребление алкого ля; • отказ от регулярного питания слишком го рячей пищей; • разнообразное сбалансированное питание продуктами, богатыми белком животного происхождения и витаминами А, В, С. • соблюдение режима питания • употребление питьевой воды, пропущенной через фильтр
 Спасибо за внимание! 134
Спасибо за внимание! 134


