рак пищевода Павленко Л.В..pptx
- Количество слайдов: 29
 Рак пищевода Павленко Л. В.
Рак пищевода Павленко Л. В.
 Пищевод 1 -глотка (гортанная часть); 2 -глоточно-пищеводный переход (верхнее сужение пищевода); 3 -среднее (бронхо-аортальное) сужение пищевода; 4 -нижнее (диафрагмальное) сужение пищевода; 5 -диафрагма; 6 -кардиальная часть (кардия) желудка.
Пищевод 1 -глотка (гортанная часть); 2 -глоточно-пищеводный переход (верхнее сужение пищевода); 3 -среднее (бронхо-аортальное) сужение пищевода; 4 -нижнее (диафрагмальное) сужение пищевода; 5 -диафрагма; 6 -кардиальная часть (кардия) желудка.
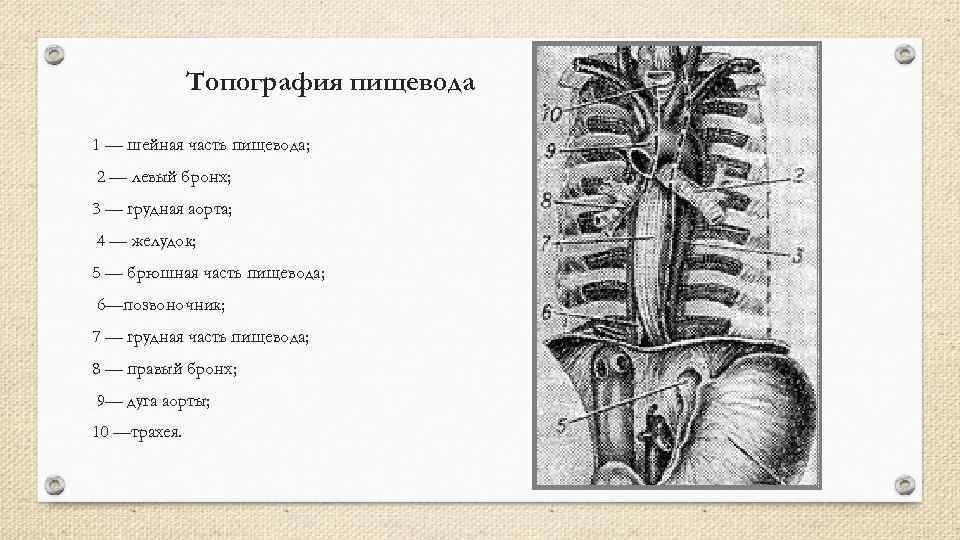 Топография пищевода 1 — шейная часть пищевода; 2 — левый бронх; 3 — грудная аорта; 4 — желудок; 5 — брюшная часть пищевода; 6—позвоночник; 7 — грудная часть пищевода; 8 — правый бронх; 9— дуга аорты; 10 —трахея.
Топография пищевода 1 — шейная часть пищевода; 2 — левый бронх; 3 — грудная аорта; 4 — желудок; 5 — брюшная часть пищевода; 6—позвоночник; 7 — грудная часть пищевода; 8 — правый бронх; 9— дуга аорты; 10 —трахея.
 Эпидемиология • Рак пищевода занимает 6 место в структуре смертности от злокачественных опухолей в мире. • В России РП занимает 14 место в структуре заболеваемости онкологическими заболеваниями. • В структуре смертности от онкологических заболеваний 7 -е место среди мужчин и 13 -е – среди женщин. • Более чем в 90% случаев, РП представлен плоскоклеточным раком или аденокарциномой.
Эпидемиология • Рак пищевода занимает 6 место в структуре смертности от злокачественных опухолей в мире. • В России РП занимает 14 место в структуре заболеваемости онкологическими заболеваниями. • В структуре смертности от онкологических заболеваний 7 -е место среди мужчин и 13 -е – среди женщин. • Более чем в 90% случаев, РП представлен плоскоклеточным раком или аденокарциномой.
 Этиологические факторы • Курение • Злоупотребление алкоголем • Случайное употребление агрессивных жидкостей (щелочь, кислота и т. п. ) • Постоянный приём горячей и грубой пищи • Наличие ахалазии и дивертикулов пищевода • Наличие пищеводно-желудочного рефлюкса • Синдромы дефицита, характеризующиеся дисфагией, железодефицитной анемией, синдромом Пламмера-Винсона, связанные с низким уровнем социально-экономического развития • Описаны случаи семейного возникновения рака пищевода
Этиологические факторы • Курение • Злоупотребление алкоголем • Случайное употребление агрессивных жидкостей (щелочь, кислота и т. п. ) • Постоянный приём горячей и грубой пищи • Наличие ахалазии и дивертикулов пищевода • Наличие пищеводно-желудочного рефлюкса • Синдромы дефицита, характеризующиеся дисфагией, железодефицитной анемией, синдромом Пламмера-Винсона, связанные с низким уровнем социально-экономического развития • Описаны случаи семейного возникновения рака пищевода
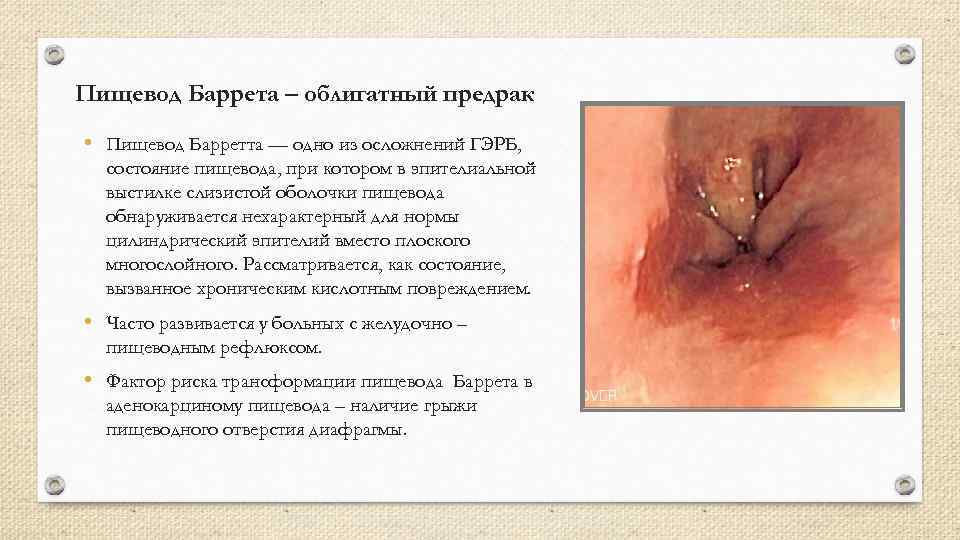 Пищевод Баррета – облигатный предрак • Пищевод Барретта — одно из осложнений ГЭРБ, состояние пищевода, при котором в эпителиальной выстилке слизистой оболочки пищевода обнаруживается нехарактерный для нормы цилиндрический эпителий вместо плоского многослойного. Рассматривается, как состояние, вызванное хроническим кислотным повреждением. • Часто развивается у больных с желудочно – пищеводным рефлюксом. • Фактор риска трансформации пищевода Баррета в аденокарциному пищевода – наличие грыжи пищеводного отверстия диафрагмы.
Пищевод Баррета – облигатный предрак • Пищевод Барретта — одно из осложнений ГЭРБ, состояние пищевода, при котором в эпителиальной выстилке слизистой оболочки пищевода обнаруживается нехарактерный для нормы цилиндрический эпителий вместо плоского многослойного. Рассматривается, как состояние, вызванное хроническим кислотным повреждением. • Часто развивается у больных с желудочно – пищеводным рефлюксом. • Фактор риска трансформации пищевода Баррета в аденокарциному пищевода – наличие грыжи пищеводного отверстия диафрагмы.
 МОРФОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ В 89– 92% всех случаев рак пищевода имеет плоскоклеточное строение и различную степень дифференцировки. Железистый рак (аденокарцинома) встречается в 7– 10% случаев. На злокачественные опухоли другого строения приходится менее 1%. Среди них следует отметить мелкоклеточный рак, а также карциноид и рак сложного строения (диморфный рак и т. д. ). Аденокарциномы чаще развиваются в нижнегрудном отделе пищевода и обычно возникают при пищеводе Барретта. Частота выявления рака данного строения постепенно повышается. Пищевод Барретта имеет железистые структуры в эпителиальной выстилке, большая их часть расположена в зоне пищеводно-желудочного перехода. Наиболее неблагоприятный в прогностическом отношении вариант кишечной метаплазии, поскольку в нём более вероятно развитие опухоли.
МОРФОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ В 89– 92% всех случаев рак пищевода имеет плоскоклеточное строение и различную степень дифференцировки. Железистый рак (аденокарцинома) встречается в 7– 10% случаев. На злокачественные опухоли другого строения приходится менее 1%. Среди них следует отметить мелкоклеточный рак, а также карциноид и рак сложного строения (диморфный рак и т. д. ). Аденокарциномы чаще развиваются в нижнегрудном отделе пищевода и обычно возникают при пищеводе Барретта. Частота выявления рака данного строения постепенно повышается. Пищевод Барретта имеет железистые структуры в эпителиальной выстилке, большая их часть расположена в зоне пищеводно-желудочного перехода. Наиболее неблагоприятный в прогностическом отношении вариант кишечной метаплазии, поскольку в нём более вероятно развитие опухоли.
 МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ ПО СИСТЕМЕ TNM Т – первичная опухоль ■ TX – первичная опухоль не может быть оценена. ■ T 0 – нет проявлений первичной опухоли. ■ Tis – рак в пределах эпителия. ■ T 1 – опухоль пенетрирует собственно слизистую или подслизистую оболочку. ■ T 2 – опухоль прорастает в мышечный слой. ■ T 3 – опухоль прорастает адвентицию пищевода. ■ T 4 – опухоль прорастает в соседние анатомические структуры. N – регионарные лимфатические узлы ■ NX – регионарные лимфатические узлы не могут быть оценены. ■ N 0 – нет метастазов в регионарных лимфатических узлах. ■ N 1 – метастазы в регионарных лимфатических узлах.
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ ПО СИСТЕМЕ TNM Т – первичная опухоль ■ TX – первичная опухоль не может быть оценена. ■ T 0 – нет проявлений первичной опухоли. ■ Tis – рак в пределах эпителия. ■ T 1 – опухоль пенетрирует собственно слизистую или подслизистую оболочку. ■ T 2 – опухоль прорастает в мышечный слой. ■ T 3 – опухоль прорастает адвентицию пищевода. ■ T 4 – опухоль прорастает в соседние анатомические структуры. N – регионарные лимфатические узлы ■ NX – регионарные лимфатические узлы не могут быть оценены. ■ N 0 – нет метастазов в регионарных лимфатических узлах. ■ N 1 – метастазы в регионарных лимфатических узлах.
 М – отдалённые метастазы ■ MX – отдалённые метастазы не могут быть оценены. ■ M 0 – нет никаких отдалённых метастазов. ■ M 1 – отдалённый(е) метастаз(ы). Для опухолей нижнегрудного отдела пищевода: M 1 a – метастаз в чревных лимфатических узлах; M 1 b – другой отдалённый метастаз. Для опухолей среднегрудного отдела пищевода: M 1 a – не применяется; M 1 b – нерегионарные метастазы в лимфатических узлах или другой отдалённый метастаз. Для опухоли верхнегрудного отдела пищевода: M 1 a – метастаз в затылочных узлах; M 1 b – другой отдалённый метастаз. Для опухолей среднегрудного отдела пищевода используют категорию только M 1 b, потому что эти опухоли с метастазом в нерегионарных лифатических узлах имеют одинаково плохой прогноз, как и с метастазами в других отдалённых зонах
М – отдалённые метастазы ■ MX – отдалённые метастазы не могут быть оценены. ■ M 0 – нет никаких отдалённых метастазов. ■ M 1 – отдалённый(е) метастаз(ы). Для опухолей нижнегрудного отдела пищевода: M 1 a – метастаз в чревных лимфатических узлах; M 1 b – другой отдалённый метастаз. Для опухолей среднегрудного отдела пищевода: M 1 a – не применяется; M 1 b – нерегионарные метастазы в лимфатических узлах или другой отдалённый метастаз. Для опухоли верхнегрудного отдела пищевода: M 1 a – метастаз в затылочных узлах; M 1 b – другой отдалённый метастаз. Для опухолей среднегрудного отдела пищевода используют категорию только M 1 b, потому что эти опухоли с метастазом в нерегионарных лифатических узлах имеют одинаково плохой прогноз, как и с метастазами в других отдалённых зонах
 p. TNM-паталогоанатомическая классификация p. T, p. N, p. M категории соответствуют T, N и M категориям. p. N 0 – при гистологическом анализе материала медиастинальной лимфаденэктомии исследуется не менее 6 узлов. Если лимфатические узлы негативны, а их количество меньше 6, классифицируются p. N 0. G-гистопатологическая дифференцировка Определение категории G используется при всех локализациях опухолей пищеварительного тракта. ■ GX – степень дифференцировки не может быть установлена; ■ G 1 – высокая степень дифференцировки; ■ G 2 – средняя степень дифференцировки; ■ G 3 – низкая степень дифференцировки; ■ G 4 – недифференцированные опухоли.
p. TNM-паталогоанатомическая классификация p. T, p. N, p. M категории соответствуют T, N и M категориям. p. N 0 – при гистологическом анализе материала медиастинальной лимфаденэктомии исследуется не менее 6 узлов. Если лимфатические узлы негативны, а их количество меньше 6, классифицируются p. N 0. G-гистопатологическая дифференцировка Определение категории G используется при всех локализациях опухолей пищеварительного тракта. ■ GX – степень дифференцировки не может быть установлена; ■ G 1 – высокая степень дифференцировки; ■ G 2 – средняя степень дифференцировки; ■ G 3 – низкая степень дифференцировки; ■ G 4 – недифференцированные опухоли.
 Группировка по стадиям ■ Стадия 0 – Tis. N 0 M 0. ■ Стадия I – T 1 N 0 M 0. ■ Стадия IIA – T 2– 3 N 0 M 0. ■ Стадия IIB – T 1– 2 N 1 M 0. ■ Стадия III: ✧ T 3 N 1 M 0; ✧ T 4 любой N M 0. ■ Стадия IV – любой T любой N M 1. ■ Стадия IVA – любой T любой N M 1 a. ■ Стадия IVB – любой T любой N M 1 b.
Группировка по стадиям ■ Стадия 0 – Tis. N 0 M 0. ■ Стадия I – T 1 N 0 M 0. ■ Стадия IIA – T 2– 3 N 0 M 0. ■ Стадия IIB – T 1– 2 N 1 M 0. ■ Стадия III: ✧ T 3 N 1 M 0; ✧ T 4 любой N M 0. ■ Стадия IV – любой T любой N M 1. ■ Стадия IVA – любой T любой N M 1 a. ■ Стадия IVB – любой T любой N M 1 b.
 Клиническая картина Патогномоничных симптомов ранней стадии развития опухолевого процесса в пищеводе нет. Общие симптомы рака пищевода: • Слабость • Утомляемость • Снижение или потеря аппетита • Похудание • Раздражительность • Анемия • Повышение температуры тела • Гиперсаливация • Боли, самостоятельные или связанные с приёмом пищи
Клиническая картина Патогномоничных симптомов ранней стадии развития опухолевого процесса в пищеводе нет. Общие симптомы рака пищевода: • Слабость • Утомляемость • Снижение или потеря аппетита • Похудание • Раздражительность • Анемия • Повышение температуры тела • Гиперсаливация • Боли, самостоятельные или связанные с приёмом пищи
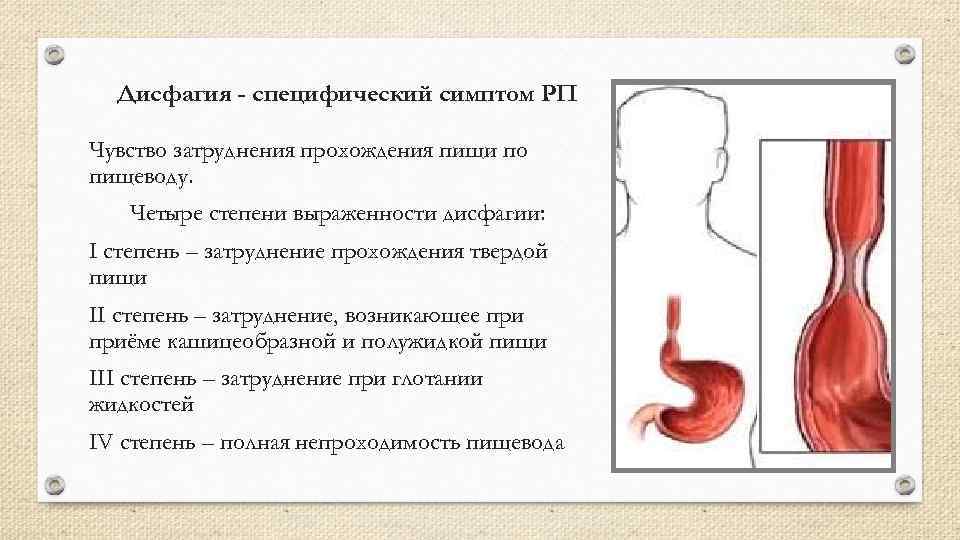 Дисфагия - специфический симптом РП Чувство затруднения прохождения пищи по пищеводу. Четыре степени выраженности дисфагии: I степень – затруднение прохождения твердой пищи II степень – затруднение, возникающее приёме кашицеобразной и полужидкой пищи III степень – затруднение при глотании жидкостей IV степень – полная непроходимость пищевода
Дисфагия - специфический симптом РП Чувство затруднения прохождения пищи по пищеводу. Четыре степени выраженности дисфагии: I степень – затруднение прохождения твердой пищи II степень – затруднение, возникающее приёме кашицеобразной и полужидкой пищи III степень – затруднение при глотании жидкостей IV степень – полная непроходимость пищевода
 Симптомы, характеризующие степень местной распространённости процесса: • Осиплость голоса – поражение опухолью возвратного нерва • Кашель – прорастание опухоли в трахею или бронхи; иногда сопровождается кровохарканьем • Клиническая картина гнойной интоксикации – образование пищеводно – медиастинального или пищеводно – трахеального (бронхиального) свища с развитием гнойного медиастинита, аспирационной пневмонии
Симптомы, характеризующие степень местной распространённости процесса: • Осиплость голоса – поражение опухолью возвратного нерва • Кашель – прорастание опухоли в трахею или бронхи; иногда сопровождается кровохарканьем • Клиническая картина гнойной интоксикации – образование пищеводно – медиастинального или пищеводно – трахеального (бронхиального) свища с развитием гнойного медиастинита, аспирационной пневмонии
 Диагностика • Анамнез : в среднем 3 -4 месяца • Физикальное обследование : наличие увеличенных лимфатических узлов в шейно – надключичных и подмышечных областях – важный симптом генерализации РП • Лабораторные исследования: определение уровня маркеров SCC – для плоскоклеточного рака; РЭА, СА 19 -9, СА 72 -4 – для аденокарцином • 1. 2. 3. 4. 5. 6. 7. Инструментальные исследования: Рентгенография грудной клетки Рентгенография пищевода в передней и боковой проекциях Эзофагоскопия Фиброларинготрахеобронхоскопия УЗИ Эндосонография КТ органов грудной и брюшной полостей
Диагностика • Анамнез : в среднем 3 -4 месяца • Физикальное обследование : наличие увеличенных лимфатических узлов в шейно – надключичных и подмышечных областях – важный симптом генерализации РП • Лабораторные исследования: определение уровня маркеров SCC – для плоскоклеточного рака; РЭА, СА 19 -9, СА 72 -4 – для аденокарцином • 1. 2. 3. 4. 5. 6. 7. Инструментальные исследования: Рентгенография грудной клетки Рентгенография пищевода в передней и боковой проекциях Эзофагоскопия Фиброларинготрахеобронхоскопия УЗИ Эндосонография КТ органов грудной и брюшной полостей
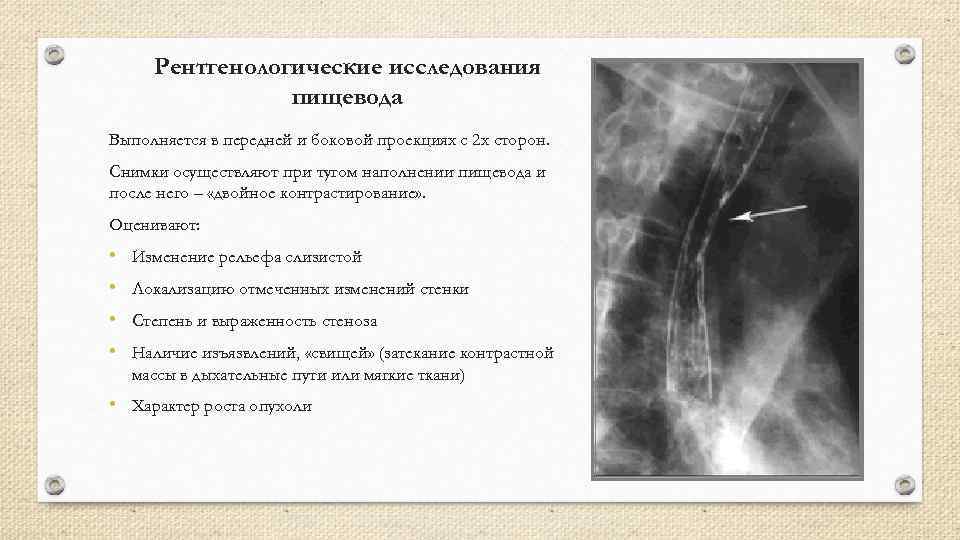 Рентгенологические исследования пищевода Выполняется в передней и боковой проекциях с 2 х сторон. Снимки осуществляют при тугом наполнении пищевода и после него – «двойное контрастирование» . Оценивают: • Изменение рельефа слизистой • Локализацию отмеченных изменений стенки • Степень и выраженность стеноза • Наличие изъязвлений, «свищей» (затекание контрастной массы в дыхательные пути или мягкие ткани) • Характер роста опухоли
Рентгенологические исследования пищевода Выполняется в передней и боковой проекциях с 2 х сторон. Снимки осуществляют при тугом наполнении пищевода и после него – «двойное контрастирование» . Оценивают: • Изменение рельефа слизистой • Локализацию отмеченных изменений стенки • Степень и выраженность стеноза • Наличие изъязвлений, «свищей» (затекание контрастной массы в дыхательные пути или мягкие ткани) • Характер роста опухоли
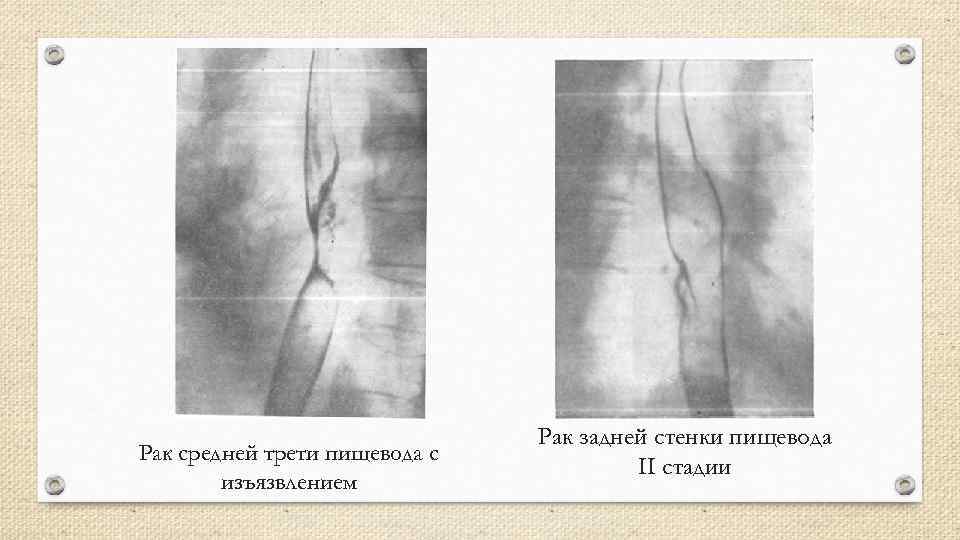 Рак средней трети пищевода с изъязвлением Рак задней стенки пищевода II стадии
Рак средней трети пищевода с изъязвлением Рак задней стенки пищевода II стадии
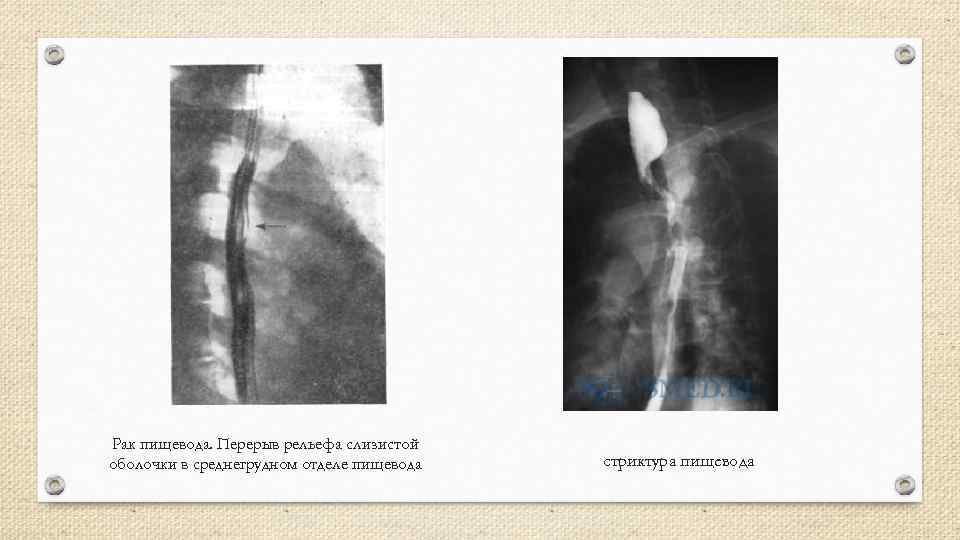 Рак пищевода. Перерыв рельефа слизистой оболочки в среднегрудном отделе пищевода стриктура пищевода
Рак пищевода. Перерыв рельефа слизистой оболочки в среднегрудном отделе пищевода стриктура пищевода
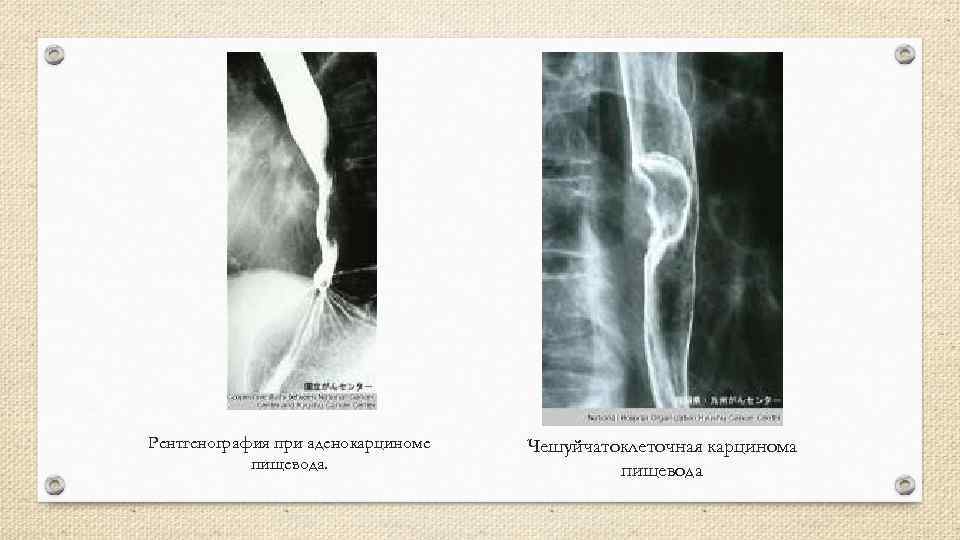 Рентгенография при аденокарциноме пищевода. Чешуйчатоклеточная карцинома пищевода
Рентгенография при аденокарциноме пищевода. Чешуйчатоклеточная карцинома пищевода
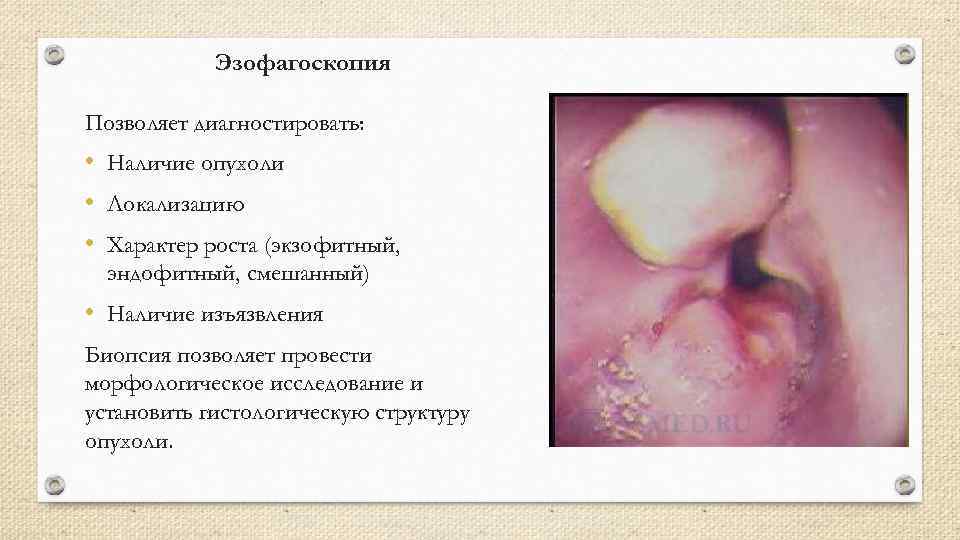 Эзофагоскопия Позволяет диагностировать: • Наличие опухоли • Локализацию • Характер роста (экзофитный, эндофитный, смешанный) • Наличие изъязвления Биопсия позволяет провести морфологическое исследование и установить гистологическую структуру опухоли.
Эзофагоскопия Позволяет диагностировать: • Наличие опухоли • Локализацию • Характер роста (экзофитный, эндофитный, смешанный) • Наличие изъязвления Биопсия позволяет провести морфологическое исследование и установить гистологическую структуру опухоли.
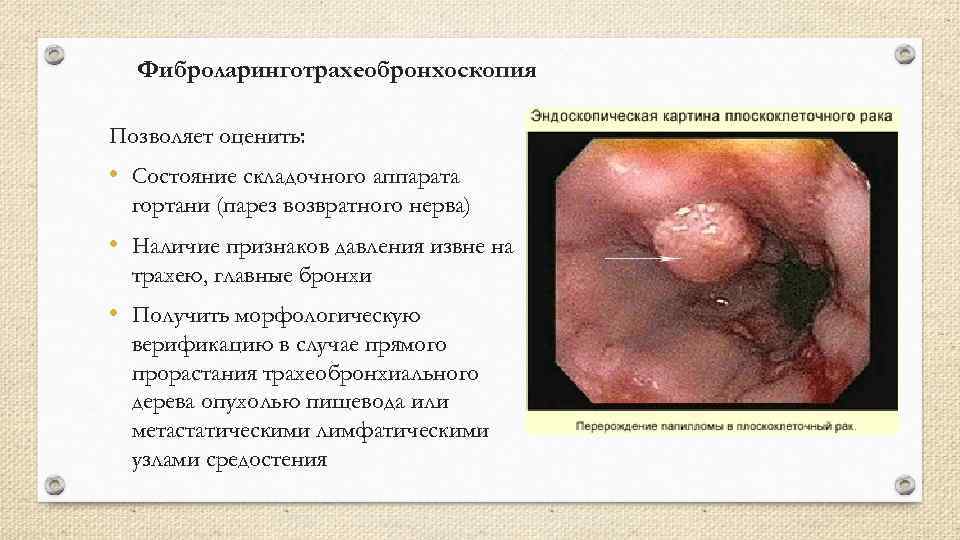 Фиброларинготрахеобронхоскопия Позволяет оценить: • Состояние складочного аппарата гортани (парез возвратного нерва) • Наличие признаков давления извне на трахею, главные бронхи • Получить морфологическую верификацию в случае прямого прорастания трахеобронхиального дерева опухолью пищевода или метастатическими лимфатическими узлами средостения
Фиброларинготрахеобронхоскопия Позволяет оценить: • Состояние складочного аппарата гортани (парез возвратного нерва) • Наличие признаков давления извне на трахею, главные бронхи • Получить морфологическую верификацию в случае прямого прорастания трахеобронхиального дерева опухолью пищевода или метастатическими лимфатическими узлами средостения
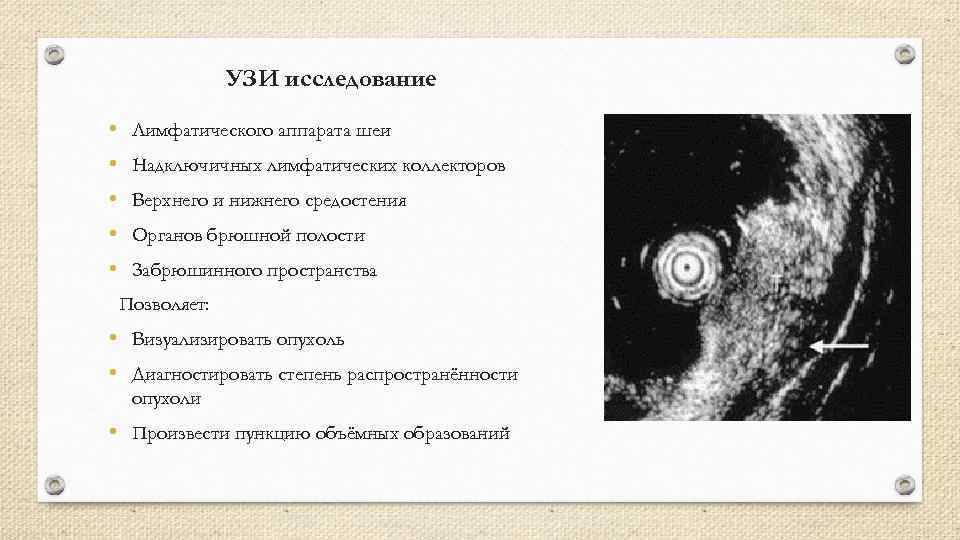 УЗИ исследование • • • Лимфатического аппарата шеи Надключичных лимфатических коллекторов Верхнего и нижнего средостения Органов брюшной полости Забрюшинного пространства Позволяет: • Визуализировать опухоль • Диагностировать степень распространённости опухоли • Произвести пункцию объёмных образований
УЗИ исследование • • • Лимфатического аппарата шеи Надключичных лимфатических коллекторов Верхнего и нижнего средостения Органов брюшной полости Забрюшинного пространства Позволяет: • Визуализировать опухоль • Диагностировать степень распространённости опухоли • Произвести пункцию объёмных образований
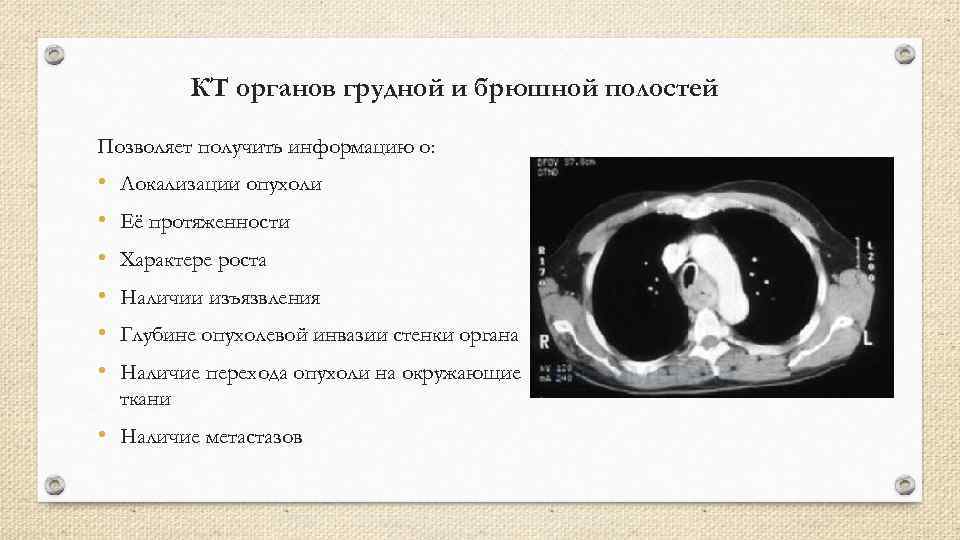 КТ органов грудной и брюшной полостей Позволяет получить информацию о: • • • Локализации опухоли Её протяженности Характере роста Наличии изъязвления Глубине опухолевой инвазии стенки органа Наличие перехода опухоли на окружающие ткани • Наличие метастазов
КТ органов грудной и брюшной полостей Позволяет получить информацию о: • • • Локализации опухоли Её протяженности Характере роста Наличии изъязвления Глубине опухолевой инвазии стенки органа Наличие перехода опухоли на окружающие ткани • Наличие метастазов
 Лечение • Радикальное лечение (хирургическое, лучевое или химиолучевое, эндоскопическое) • Паллиативная терапия (хирургическое, лучевое или химиолучевое, эндоскопическое, химиотерапевтическое) • Симптоматическое (шунтирующие операции, гастростомия, эндоскопическая реканализация и эндопротезирование, нутритивная и инфузионная терапия, купирование болевого синдрома)
Лечение • Радикальное лечение (хирургическое, лучевое или химиолучевое, эндоскопическое) • Паллиативная терапия (хирургическое, лучевое или химиолучевое, эндоскопическое, химиотерапевтическое) • Симптоматическое (шунтирующие операции, гастростомия, эндоскопическая реканализация и эндопротезирование, нутритивная и инфузионная терапия, купирование болевого синдрома)
 Лекарственное и лучевое лечение как самостоятельные методы малоэффективны. Предоперационное химиолучевое лечение: • Фторурацил 750 мг в течение 5 дней • Препараты платины 90 -100 мг на фоне гипергидратации с подведением укрупненных фракций ДЛТ В объем облучения обязательно включают шейно-надключичные зоны, СОД 40 -45 Гр. Послеоперационная лучевая терапия. Объем: • • • Ложе пищевода от грудиноключичного сочленения до диафрагмы Параэзофагеальный лимфатический коллектор Паракардиальная область Шейно-надключичные зоны На ложе пищевода подводят 50 Гр, на зоны регионарного метастазирования – 40 -45 Гр.
Лекарственное и лучевое лечение как самостоятельные методы малоэффективны. Предоперационное химиолучевое лечение: • Фторурацил 750 мг в течение 5 дней • Препараты платины 90 -100 мг на фоне гипергидратации с подведением укрупненных фракций ДЛТ В объем облучения обязательно включают шейно-надключичные зоны, СОД 40 -45 Гр. Послеоперационная лучевая терапия. Объем: • • • Ложе пищевода от грудиноключичного сочленения до диафрагмы Параэзофагеальный лимфатический коллектор Паракардиальная область Шейно-надключичные зоны На ложе пищевода подводят 50 Гр, на зоны регионарного метастазирования – 40 -45 Гр.
 Хирургическое лечение при раке пищевода – удаление пораженного опухолью органа в едином блоке с лимфатическими узлами (параэзофагеальные, паратрахеальные, нижние трахеобронхиальные, парааортальные лимфатические коллекторы) и окружающей клетчаткой. Пластический этап – предпочтительно эзофагопластика желудком (стебель из большой кривизны) с формированием внутриполостного анастомоза при раке средне- и нижнегрудного отделов пищевода: антеторакальный или ретростернальной эзофагопластике при раке верхнегрудного и шейного отделов пищевода.
Хирургическое лечение при раке пищевода – удаление пораженного опухолью органа в едином блоке с лимфатическими узлами (параэзофагеальные, паратрахеальные, нижние трахеобронхиальные, парааортальные лимфатические коллекторы) и окружающей клетчаткой. Пластический этап – предпочтительно эзофагопластика желудком (стебель из большой кривизны) с формированием внутриполостного анастомоза при раке средне- и нижнегрудного отделов пищевода: антеторакальный или ретростернальной эзофагопластике при раке верхнегрудного и шейного отделов пищевода.
 ЛЕЧЕНИЕ В ЗАВИСИМОСТИ ОТ РАСПРОСТРАНЁННОСТИ ОПУХОЛЕВОГО ПРОЦЕССА Локализованный рак пищевода I стадии Стандартный вариант лечения – хирургический Альтернативные варианты – органосохраняющее лечение: • • Электро- и лазерная деструкция опухоли Эндоскопическая мукозэктомия Фотодинамическая терапия Химиолучевое лечение
ЛЕЧЕНИЕ В ЗАВИСИМОСТИ ОТ РАСПРОСТРАНЁННОСТИ ОПУХОЛЕВОГО ПРОЦЕССА Локализованный рак пищевода I стадии Стандартный вариант лечения – хирургический Альтернативные варианты – органосохраняющее лечение: • • Электро- и лазерная деструкция опухоли Эндоскопическая мукозэктомия Фотодинамическая терапия Химиолучевое лечение
 ЛЕЧЕНИЕ В ЗАВИСИМОСТИ ОТ РАСПРОСТРАНЁННОСТИ ОПУХОЛЕВОГО ПРОЦЕССА Распостраненный рак пищевода II и III стадии Стандартный вариант лечения – хирургический Варианты лечения: • Химиотерапия + лучевая терапия с последующей операцией или без неё • Операция + лучевая терапия на 3 зоны регионарного метастазирования (средостение, ниже диафрагмы, шейно-надключичная зона)
ЛЕЧЕНИЕ В ЗАВИСИМОСТИ ОТ РАСПРОСТРАНЁННОСТИ ОПУХОЛЕВОГО ПРОЦЕССА Распостраненный рак пищевода II и III стадии Стандартный вариант лечения – хирургический Варианты лечения: • Химиотерапия + лучевая терапия с последующей операцией или без неё • Операция + лучевая терапия на 3 зоны регионарного метастазирования (средостение, ниже диафрагмы, шейно-надключичная зона)
 ЛЕЧЕНИЕ В ЗАВИСИМОСТИ ОТ РАСПРОСТРАНЁННОСТИ ОПУХОЛЕВОГО ПРОЦЕССА Стадия IV Варианты лечения: • Химиолучевое лечение • Эндоскопическая реканализация просвета пищевода с помощью лазерной и электрокоагуляции опухоли • Фотодинамическая терапия • Интубация просвета пищевода с использованием протезов
ЛЕЧЕНИЕ В ЗАВИСИМОСТИ ОТ РАСПРОСТРАНЁННОСТИ ОПУХОЛЕВОГО ПРОЦЕССА Стадия IV Варианты лечения: • Химиолучевое лечение • Эндоскопическая реканализация просвета пищевода с помощью лазерной и электрокоагуляции опухоли • Фотодинамическая терапия • Интубация просвета пищевода с использованием протезов


