Рак ободочной кишки.ppt
- Количество слайдов: 61

Рак ободочной кишки Кафедра онкологии КГМУ Лектор: доцент М. Б. Тургунов

Цель лекции: n Ознакомить студентов с предраковыми заболеваниями и раком ободочной кишки

План лекции: n n n n Заболеваемость раком ободочной кишки Этиология рака ободочной кишки Предраковые заболевания ободочной кишки Патологическая анатомия рака ободочной кишки Метастазирование рака ободочной кишки Клиника рака ободочной кишки Диагностика рака ободочной кишки Лечение рака ободочной кишки

Распространенность
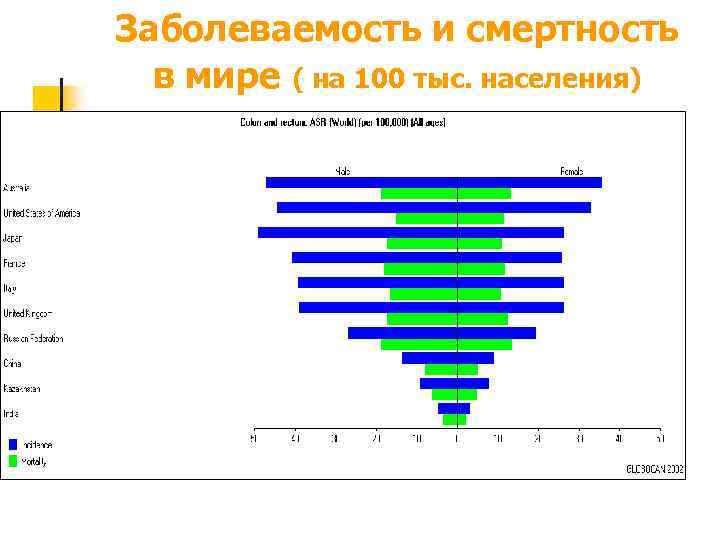
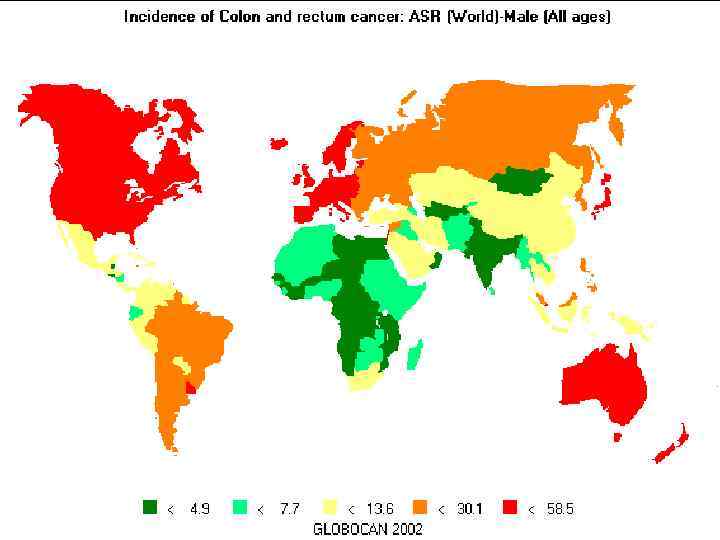
Заболеваемость и смертность в мире ( на 100 тыс. населения)

Эпидемиология n n n Рак ободочной кишки занимает 7 -ое место в структуре онкологической заболеваемости Мужчины : женщины – 1 : 1 Пик заболеваемости – 50 -70 лет Высокая заболеваемость – Австралия, Северная Америка, Западная Европа В нашей стране заболеваемость возрастает (с 3, 7%ооо в 1988 г до 7, 9%ооо в 2005 г. )
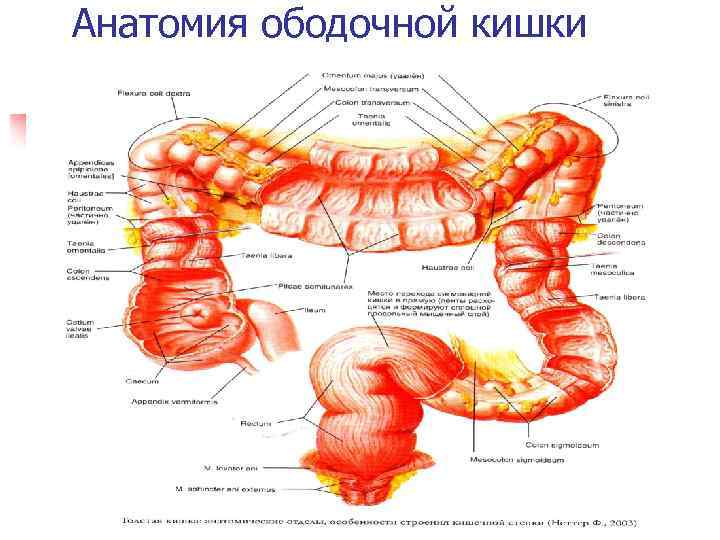
Анатомия ободочной кишки
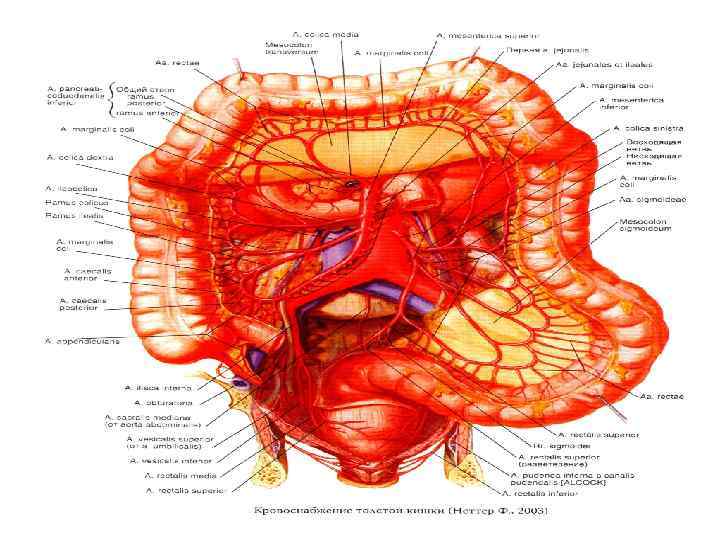
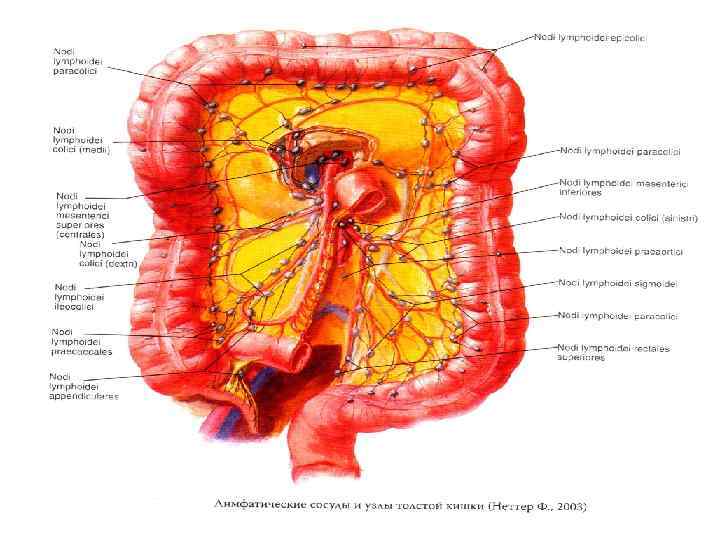

Анатомо-физиологические различия правой и левой половины ободочной кишки n n n Диаметр шире, стенка тонкая, содержит много эластичных волокон, легко растяжима Содержимое – химус Иннервация – солнечное сплетение Концентрация канцерогенов ниже и контакт их со слизистой меньше по интенсивности и во времени Рост опухоли – экзофитный n n n Диаметр уже, стенка плотная, содержит много мышечных волокон, менее растяжима Содержимое – каловые массы Иннервация – чревное сплетение Концентрация канцерогенов больше, контакт со слизистой более продолжительный и тесный Рост опухоли – эндофитный

Этиологические факторы n n n Эндогенные канцерогены Патогенез: 1. Вторичные желчные кислоты (литохолевая и дезоксихолевая) 2. Чрезмерное употребление белка (при расщеплении которых образуются эндогенные канцерогены – индол, скатол, нитрозамины) 3. Очищенные углеводы (стаз кишечного содержимого + анатомо-физиологические факторы (мега- и долихоколон, дивертикулез, дискенезия центрального происхождения) 4. Генетические факторы (семейный полипоз, «синдром Линча» , спорадический рак толстой кишки)

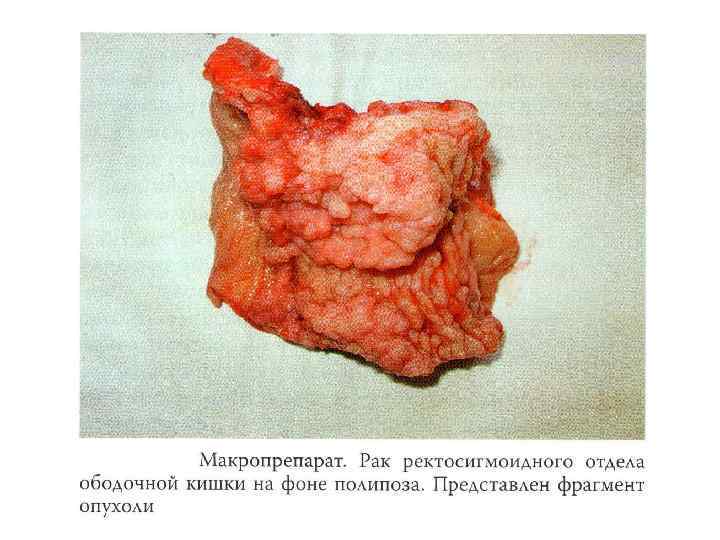
Предраковые заболевания n n n Полипы (аденоматозные, ворсинчатые) – в 90 -95% случаев Семейный полипоз Неспецифический язвенный колит Болезнь Крона Дивертикулез


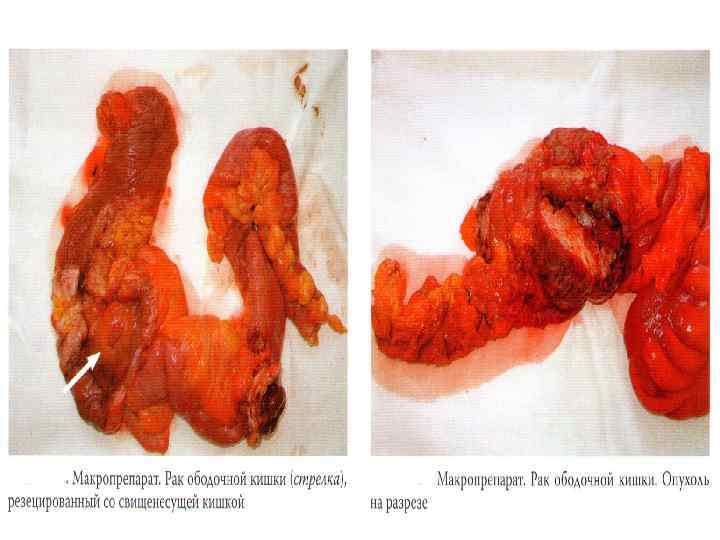
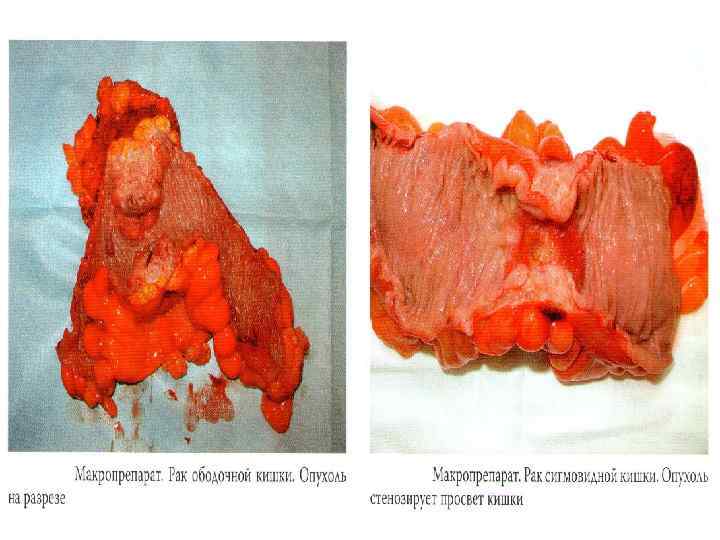
Макроскопические формы n Экзофитный рост n Эндофитный (инфильтративный) рост n Смешанный рост

Метастазирование n Лимфогенный путь n Гематогенный путь n Лимфогематогенный путь n Путь прямого прорастания (в забрюшинную клетчатку, на брюшную стенку, петли тонкой кишки и т. д. )

Клиника рака правой и левой половины ободочной кишки n n n n Боль Анемия Потеря аппетита Наличие прощупываемой опухоли Слабость Синдром «кишечного дискомфорта» Лихорадка n n n Явления кишечной непроходимости Чередование запоров с поносами Патологическая примесь в кале

Различают 6 клинических форм n n n Токсико-анемическая форма проявляется недомоганием, слабостью, быстрой утомляемостью, повышением температуры, бледностью кожных покровов, прогрессирующей анемией Энтероколитическая форма характеризуется симптомокомплексом кишечных расстройств, явлением колита + энтерита. Диспептическая форма отличается болями в эпигастрии, снижением аппетита, тошнотой, возможно однократная рвота, чувством тяжести и вздутием в эпигастрии.

Различают 6 клинических форм n n n Псевдовоспалительная форма характеризуется симптомами воспалительного процесса в брюшной полости: приступы боли в животе с раздражением брюшины, повышение температуры, нарастание лейкоцитоза и ускорение СОЭ Опухолевая (или атипическая) форма отличается наличием пальпаторно определяемой опухоли при малой выраженности других клинических симптомов Обтурационная форма характеризуется ранним появлением кишечной непроходимости – со временем усиливающиеся приступообразные боли в животе, сопровождаются задержкой кала и газов

Клинические формы, характерные для правой и левой половины ободочной кишки n n n Токсико-анемическая Диспептическая Псевдовоспалительная Опухолевая Энтероколитическая n Обтурационная

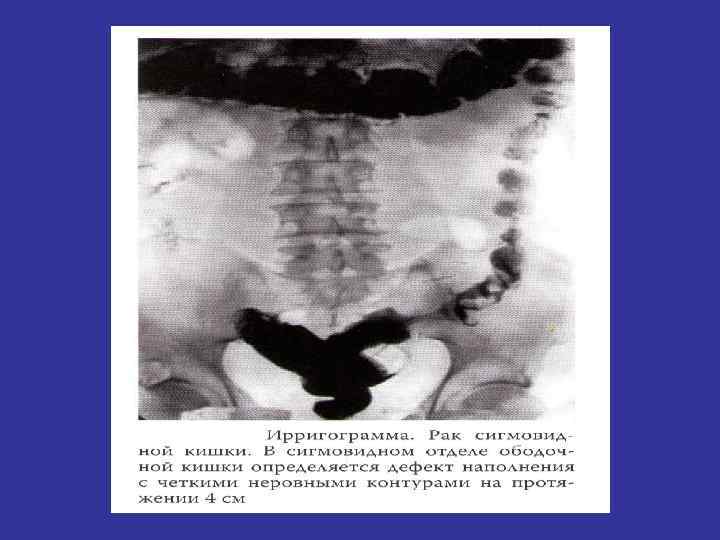
Диагностика рака ободочной кишки n n n Жалобы Сбор анамнеза Общий осмотр Пальпация, перкуссия, аускультация живота Пальцевое исследование прямой кишки Лабораторные исследования (РЭА, анализ кала на скрытую кровь) Ирригоскопия Эндоскопическое исследование с морфологией (колоноскопия, ректороманоскопия) УЗИ органов брюшной полости, малого таза Рентгеноскопия грудной клетки Компьютерная томография (по показаниям)
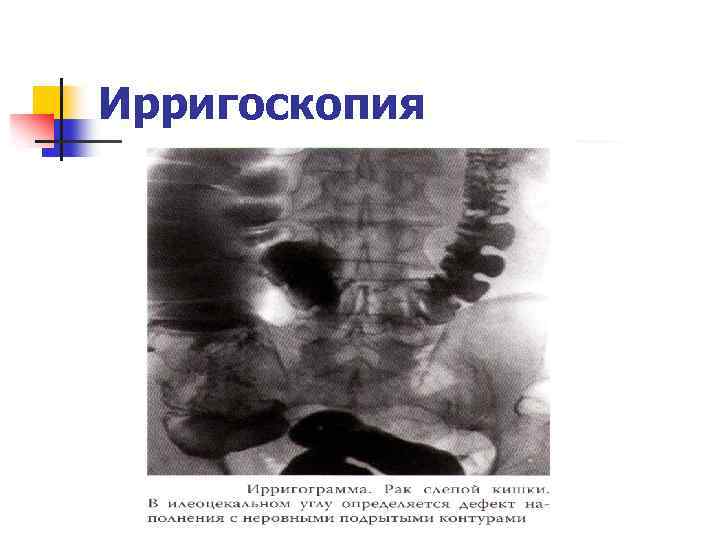
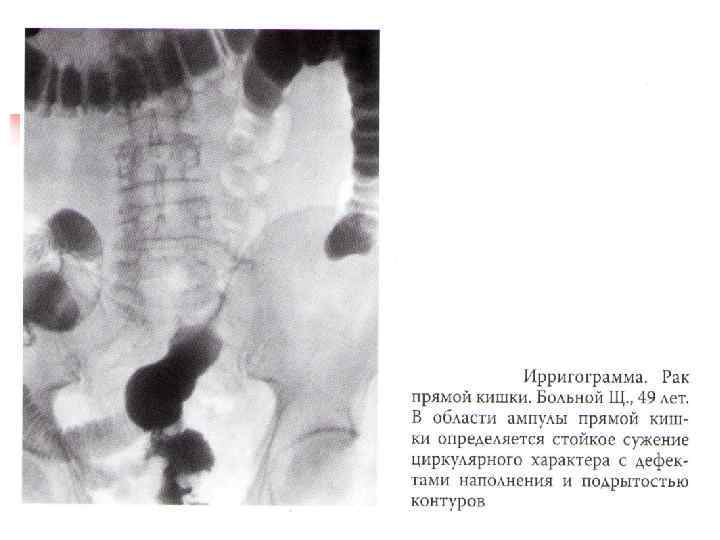
Ирригоскопия


Ректороманоскопия
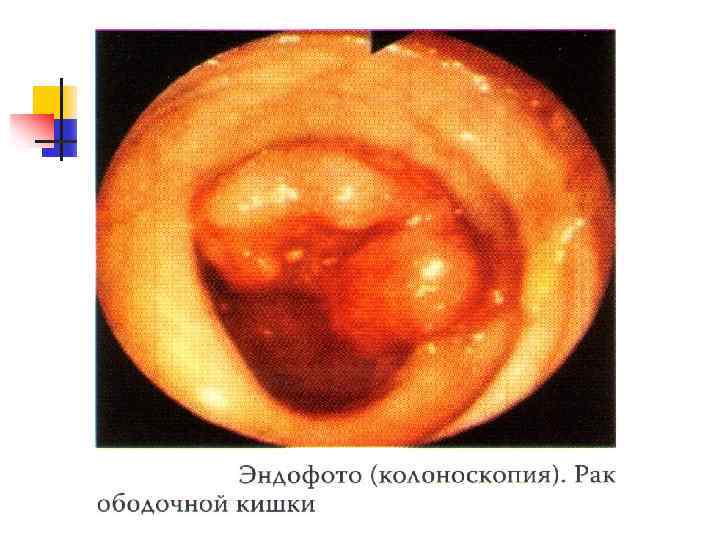

До начала лечения необходима морфологическая верификация диагноза

Лечение рака ободочной кишки n n Единственный метод радикального лечения хирургический Объем операции зависит от локализации опухоли

Хирургическое лечение Радикальные операции: n Право-, левосторонняя гемиколэктомия n Резекция поперечноободочной кишки n Резекция сигмовидной кишки Паллиативные операции: n Обходной анастомоз n Колостома

Химиотерапию применяют при запущенных формах рака и/или низкой дифференцировке опухоли



Рак прямой кишки
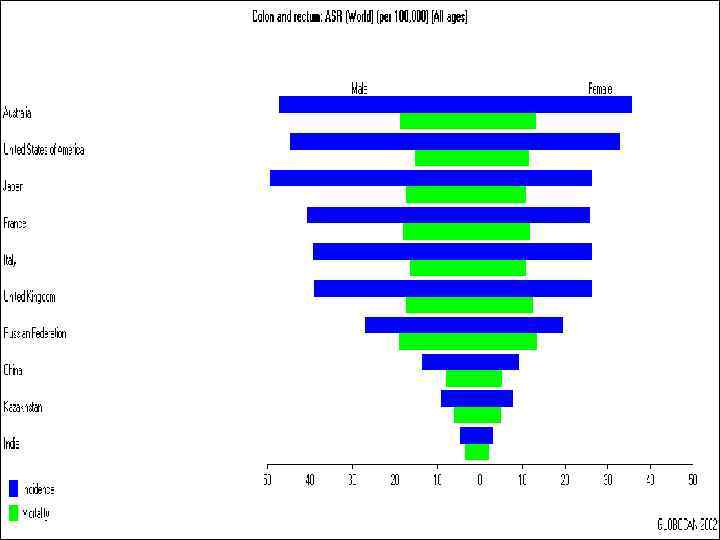

Эпидемиология n n Высокая заболеваемость на 100 тыс. населения отмечается в США (22, 1), Чехии (17, 9), Германии (14, 9), Австралии (14, 1) Рак прямой кишки составляет 25 -30% злокачественных опухолей ЖКТ и 40 -45% колоректального рака. В Республике Казахстан рак прямой кишки составляет 3, 7% и занимает 8 -е ранговое место Заболеваемость у мужчин и женщин – 1 : 1

Предраковые заболевания прямой кишки Факультативные n Геморрой n Папилломы n Анальные трещины n Крептиты n Парапроктиты n Параректальные свищи n Неспецифический хронический язвенный проктит Облигатные n Аденоматозные полипы n Ворсинчатые полипы n Диффузный полипоз

Группа повышенного риска по раку прямой кишки n n n Больные, страдающие предраковыми заболеваниями (полип, полипоз, хронический язвенный проктит) Больные, страдающие папиллитом, криптитом, парапроктитами, свищами, геморроем, трещинами и зудом заднего прохода, выпадением прямой кишки, хроническими запорами Особенно люди, имеющие следующие “сигналы тревоги”: - Примесь крови в каловых массах; - Стойкие запоры или запоры, сменяющиеся поносом; - Чуство неполного опорожнения прямой кишки после дефекации; - Изменение формы и объема калового столбика или его деформация; - Постоянные или периодические болевые ощущения любого характера в области малого таза и промежности.

Патологоанатомическая характеристика n Подавляющее большинство опухолей располагается в ампуле прямой кишки: - верхнеампулярная часть – 20 -25% - среднеампулярная часть – 30 -35% - нижнеампулярная часть – 25 -35% n В ректосигмоидном отделе – 10 -15% n В анальном канале – 3 -4%

Формы роста опухоли прямой кишки n Экзофитная форма n Эндофитная форма n Диффузно-инфильтративная


Распространение n Лимфогенный путь (из верхней и средней трети кишки вдоль верхней прямокишечной артерии в верхние прямокишечные узлы, из них в забрюшинные лимфатические узлы; из нижней трети вдоль средней прямокишечной артерии к боковым стенкам таза в подвздошные лимоузлы, а также вдоль нижней прямокишечной артерии в паховые лимфатические узлы ) n Гематогенный путь (чаще печень, реже – легкие, кости, почки и др. органы) n Имплантационный путь

Клиника рака прямой кишки n n Синдром патологических выделений (крови, слизи, гноя вместе со стулом) Синдром кишечной дисфункции (длительные запоры, сменяющиеся обильным жидким, зловонным стулом. Тенезмы (ложные позывы на акты дефекации, ощущение неполного опорожнения кишки). Изменение формы кала Болевой синдром (боли внизу живота, в области крестцовой кости и анального отверстия) Общие симптомы (общая слабость, снижение трудоспособности, гипохромная анемия)

Диагностика рака прямой кишки n n n Жалобы Сбор анамнеза Общий осмотр Пальпация, перкуссия, аускультация живота Пальцевое исследование прямой кишки Лабораторные исследования (анализ кала на скрытую кровь) Ректороманоскопия с морфологией Ирригоскопия УЗИ органов брюшной полости, малого таза Рентгеноскопия грудной клетки Компьютерная томография (по показаниям)
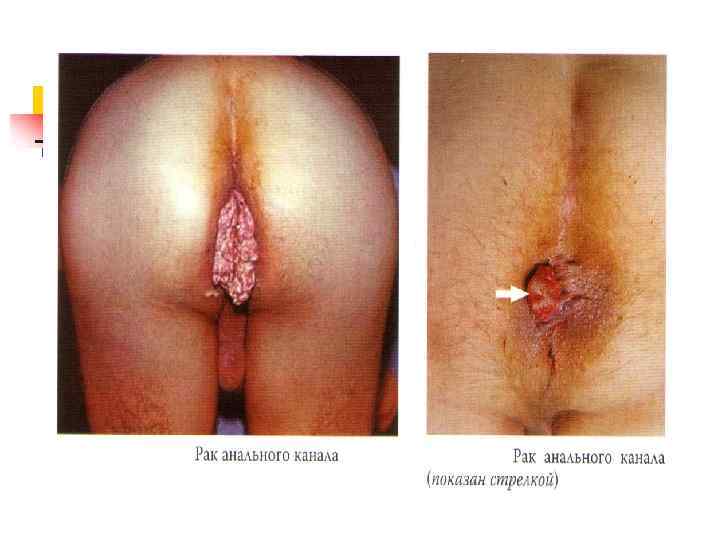
Ректороманоскопия

Лечение рака прямой кишки n n n Радикальный метод – хирургическое лечение Выбор объема операции зависит от локализации опухоли и стадии заболевания Чем раньше диагностирована и выше расположена опухоль, тем проще и физиологичнее операция, лучше отдаленные результаты, полнее реабилитация

Радикальные операции n n n Передняя резекция прямой кишки (при расположении опухоли на 12 и более см от заднего прохода) Брюшно-анальная резекция с низведением сигмовидной кишки (при расположении опухоли на расстоянии 6 -12 см от заднего прохода) Брюшно-промежностная экстирпация прямой кишки (при расположении опухоли на расстоянии менее 6 см от заднего прохода)

Операция Гартмана – резекция пораженного участка прямой кишки с ушиванием и погружением в брюшную полость дистального конца кишки и выведением проксимального отрезка на переднюю брюшную стенку в виде колостомы. Показана: n Лицам старше 65 -70 лет с тяжелыми сопутствующими заболеваниями n Больным раком сигмовидной и прямой кишки, осложненном непроходимостью кишечника n При значительных трофических нарушениях кишечной стенки

Лучевая терапия n n n Является основным методом лечения только при раке анального отдела I и II стадий При раке II и III стадий применяется в комбинации с радикальной операцией в качестве неоадъювантного лечения При опухолях других отделов в качестве самостоятельного метода – для паллиативного лечения больных с местнораспространенным процессом

Химиотерапия n n n В качестве самостоятельного метода применяется только при невозможности хирургического и лучевого лечения Химиотерапию сочетают с хирургическим и лучевым лечением Хирургическое вмешательство целесообразно сочетать с химиотерапией при наличии метастазов в регионарные лимфоузлы и в отдаленные органы


Благодарю за внимание!
Рак ободочной кишки.ppt