Рак ободочной кишки.ppt
- Количество слайдов: 33

Рак ободочной кишки
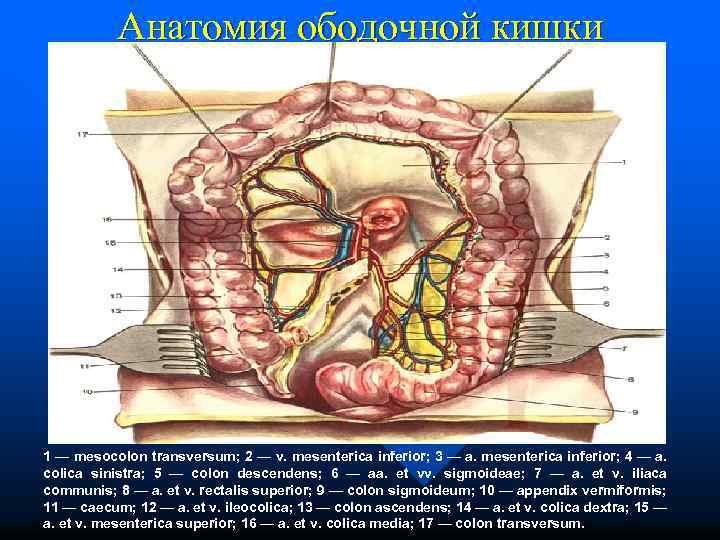
Анатомия ободочной кишки 1 — mesocolon transversum; 2 — v. mesenterica inferior; 3 — a. mesenterica inferior; 4 — a. colica sinistra; 5 — colon descendens; 6 — aa. et vv. sigmoideae; 7 — a. et v. iliaca communis; 8 — a. et v. rectalis superior; 9 — colon sigmoideum; 10 — appendix vermiformis; 11 — caecum; 12 — a. et v. ileocolica; 13 — colon ascendens; 14 — a. et v. colica dextra; 15 — a. et v. mesenterica superior; 16 — a. et v. colica media; 17 — colon transversum.

Частота локализации рака толстой кишки n Сигмовидная и прямая кишка – 70% n Правые отделы ободочной кишки – 16 - 18% n Поперечная ободочная кишка – 10 - 12% n Нисходящая кишка – 8 - 10%

Локализация и частота встречаемости злокачественных образований (1999 г. , 2000 г. ) Локализация На 100 000 населения Прирост в % 1999 г. 2000 г. Все злокачественные новообразования 302, 47 307, 38 1, 62 Желудок 33, 45 33, 05 -1, 20 Вся толстая кишка 31, 63 32, 57 3, 28 Ободочная кишка 17, 39 17, 84 2, 57 Прямая кишка 14, 24 14, 73 3, 46 Трахея, легкие и бронхи 43, 23 43, 25 0, 05

Классификация опухолей по форме роста Экзофитная – рост опухоли в просвет кишки n Эндофитная – рост опухоли в стенке кишки n Блюдцеобразная или опухоль-язва – сочетает элементы экзофитного и эндофитного роста n

Гистологическиая классификация рака толстой кишки (ВОЗ, 1976 г. ) Аденокарцинома (высоко-, умеренно-, низкодифференцированная) n Муцинозная аденокарцинома (слизеобразующий, слизистый, коллоидный рак) n Перстневидно-клеточный рак (мукоцеллюлярный) n Недифференцированный (солидный) рак n Неклассифицируемый рак n

Международная классификация по системе TNM (1997 г. ) Т – первичная опухоль. Тх – недостаточно данных для оценки первичной опухоли Т 0 – первичная опухоль не определяется Тis – интраэпителиальная опухоль или с инвазией слизистой оболочки Т 1 – опухоль инфильтрирует до подслизистого слоя Т 2 – опухоль инфильтрирует подслизистый слой Т 3 – опухоль прорастает все слои кишечной стенки Т 4 – опухоль прорастает серозный покров или непосредственно распространяется на соседние органы и ткани.

Международная классификация по системе TNM (1997 г. ) N – регионарные лимфоузлы N 0 – нет поражения лимфатических узлов N 1 – метастазы в 1 -3 лимфатических узла N 2 – метастазы в 4 лимфатических узла и более M – отдаленные метастазы M 0 – отдаленных метастазов нет M 1 – имеются отдаленные метастазы

Этиология и патогенез рака ободочной кишки остаются не ясными. Вероятнее всего, нет какой-либо одной причины возникновения рака ободочной кишки, однако выделяют ряд факторов под влиянием которых развивается злокачественный процесс.

Факторы риска возникновения рака ободочной кишки n Малошлаковая диета с высоким содержанием животных жиров n Нарушение режима питания n Факторы внешней среды

Предраковые заболевания (риск развития 30 -100%, по возрастанию) 1. Хронические воспалительные процессы (болезнь Крона, язвенный колит, рецидивирующие изъязвления толстой кишки) 2. Полипы толстой кишки (аденоматозные, ворсинчатые) 3. Генетически обусловленные полипозные синдромы (Гарднера, Турко)

Группа риска по раку ободочной кишки Лица старше 50 лет n Лица, имеющие выше перечисленные предраковые заболевания n Дивертикулярная болезнь n Лица, перенесшие операции по поводу рака любой локализации n Лица, имеющие семейный анамнез по злокачественным новообразованиям n

Клиническая картина n n n Боли в животе без четкой локализации с тенденцией к усилению по мере роста опухоли Появление в стуле патологических примесей (слизи, крови, гноя) Анемия (характерна для правой половины ободочной кишки) Чередования поносов и запоров (характерны для правой половины ободочной кишки) Задержка стула и газов (характерны для левой половины ободочной кишки) Пальпируемая опухоль

Диагностический алгоритм n n n n n Анализ жалоб и анамнеза Клиническое обследование (клинический анализ крови, анализ кала на скрытую кровь) Пальцевое исследование прямой кишки Ирригоскопия Ректороманоскопия Колоноскопия УЗИ Опухолевые маркеры Компьютерная томография Ядерно-магнитная томография

Лечение рака ободочной кишки n Хирургическое (основной метод) n Лучевая терапия (наиболее эффективна пред- и интраоперационная) n Химиотерапия

Принципы онкологического радикализма n Достаточное расстояние края резекции от макроскопической определяемой опухоли (не менее 12 см проксимальнее и 4 см дистальнее) n Адекватная лимфаденэктомия n Соблюдение футлярности

Виды оперативных вмешательств – определяют в соответствии с локализацией опухоли n n Правосторонняя гемиколэктомия – при опухолях правой половины ободочной кишки (слепая, восходящая, печеночный изгиб и 1/3 поперечной ободочной кишки) Резекция поперечной ободочной кишки – при опухолях средней трети ободочной кишки Левосторонняя гемиколэктомия – при опухолях 1/3 поперечной ободочной кишки, нисходящей кишки, проксимальной трети сигмовидной кишки Резекция сигмовидной кишки – при локализации опухоли в средней или дистальной трети.

Принципы лечения осложненного рака ободочной кишки Обходные анастомозы n Операции Гартмана и Микулича n Субтотальная колэктомия n Разгрузочная колостома n
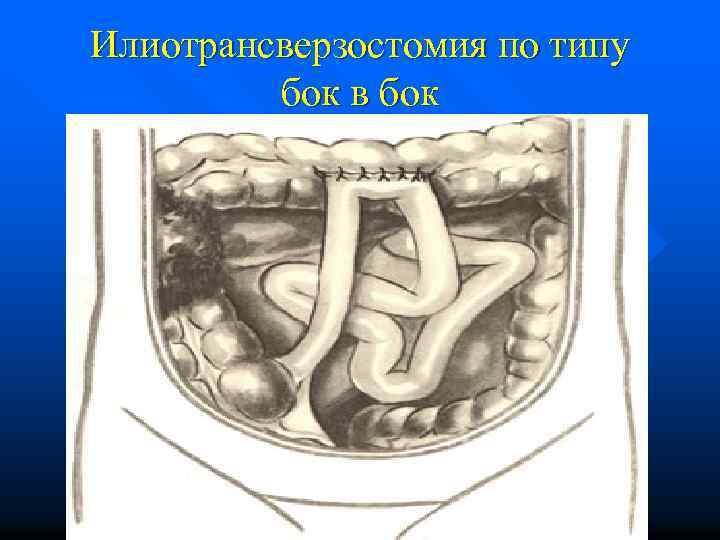
Илиотрансверзостомия по типу бок в бок
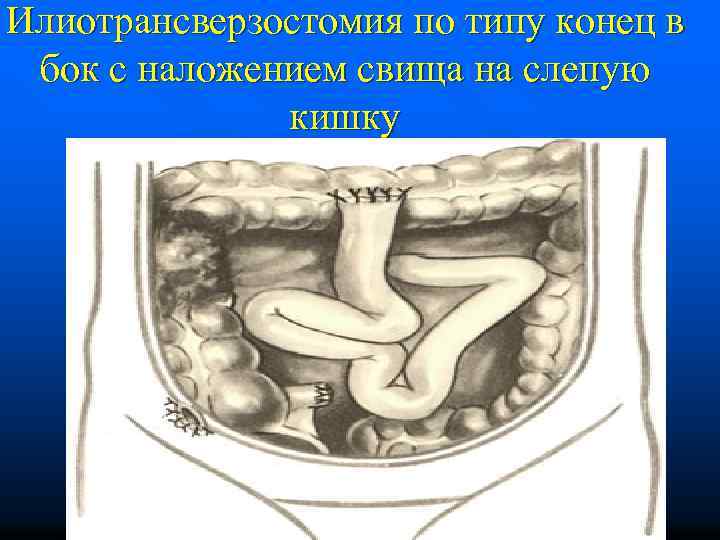
Илиотрансверзостомия по типу конец в бок с наложением свища на слепую кишку
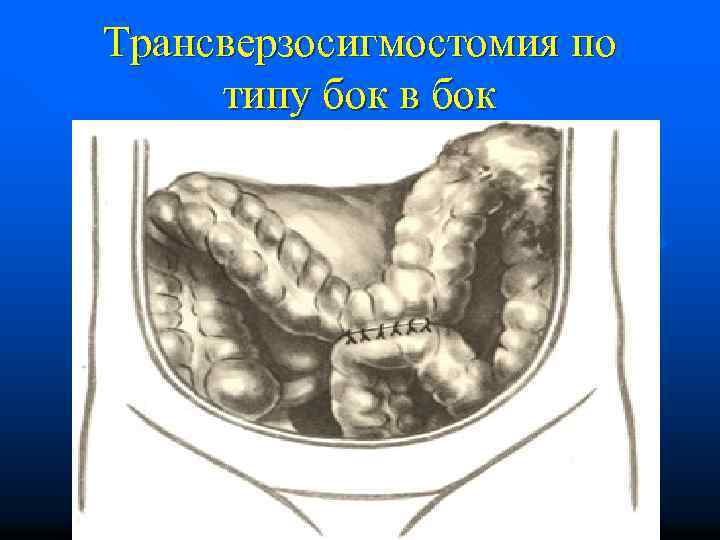
Трансверзосигмостомия по типу бок в бок
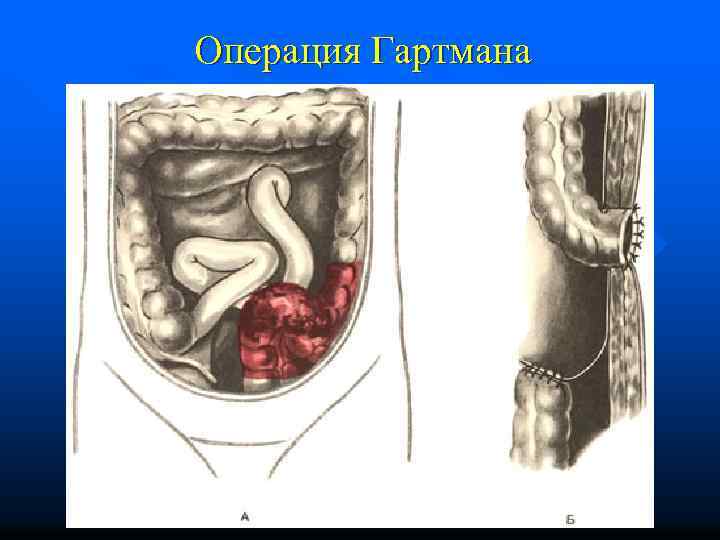
Операция Гартмана

Виды колостом n Цекостома n Трансверзостома n Сигмостома
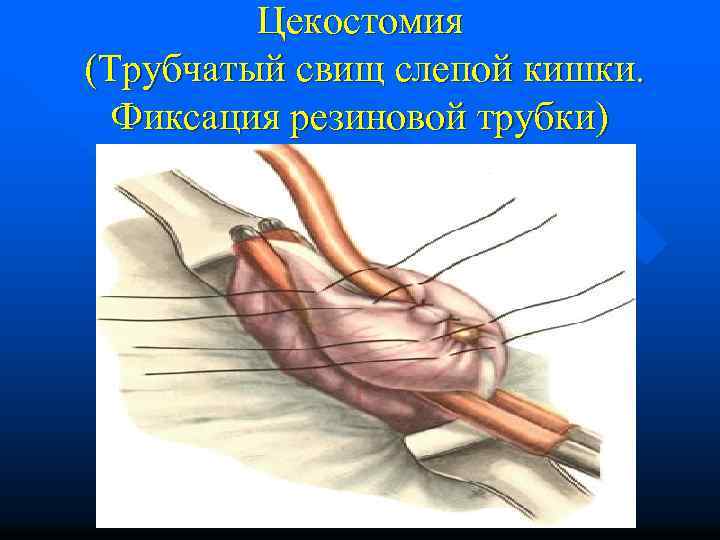
Цекостомия (Трубчатый свищ слепой кишки. Фиксация резиновой трубки)
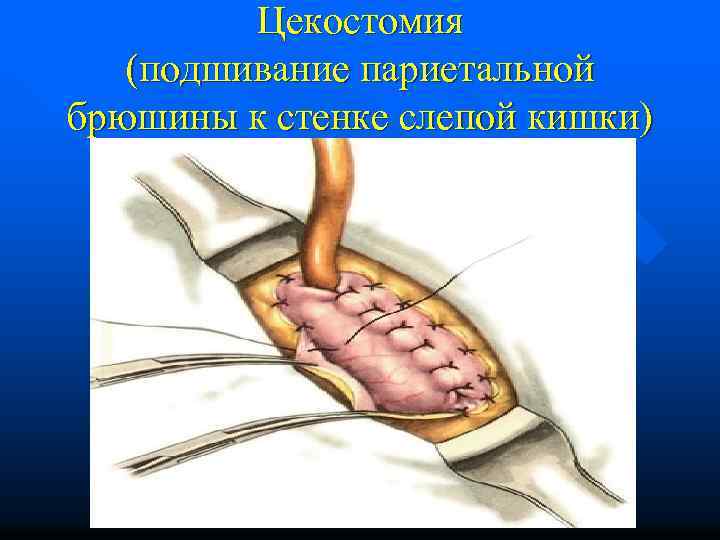
Цекостомия (подшивание париетальной брюшины к стенке слепой кишки)
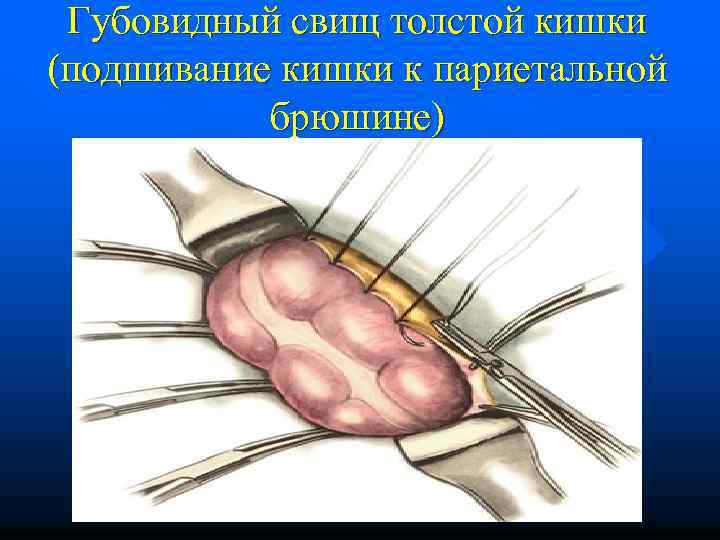
Губовидный свищ толстой кишки (подшивание кишки к париетальной брюшине)
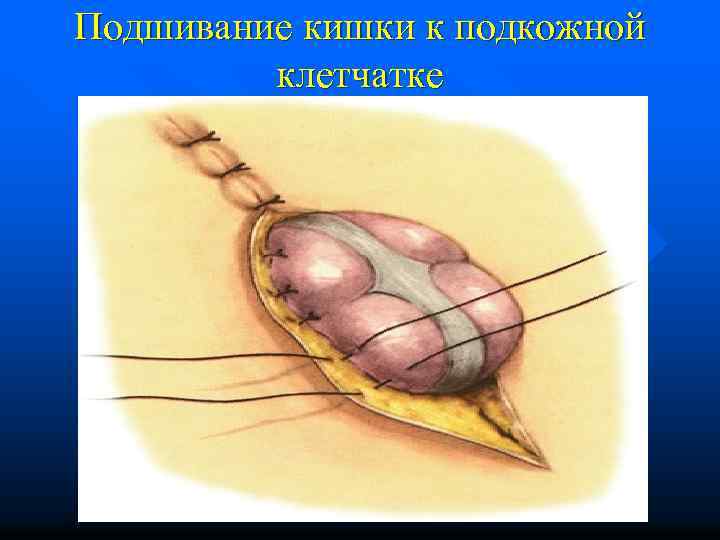
Подшивание кишки к подкожной клетчатке
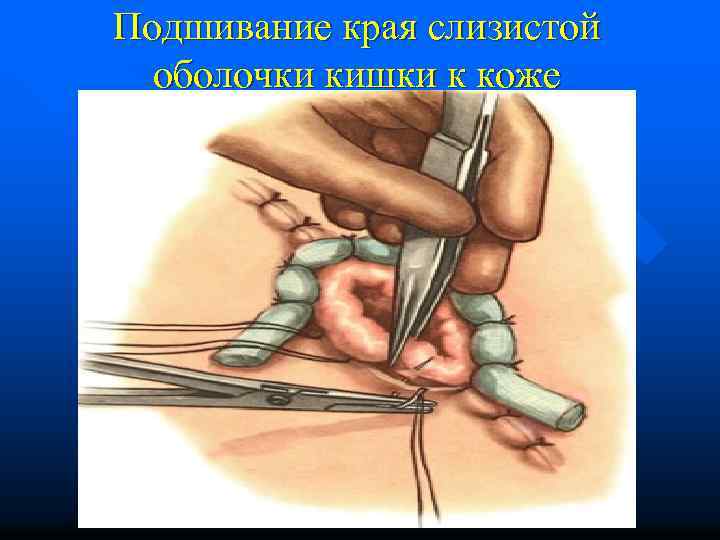
Подшивание края слизистой оболочки кишки к коже
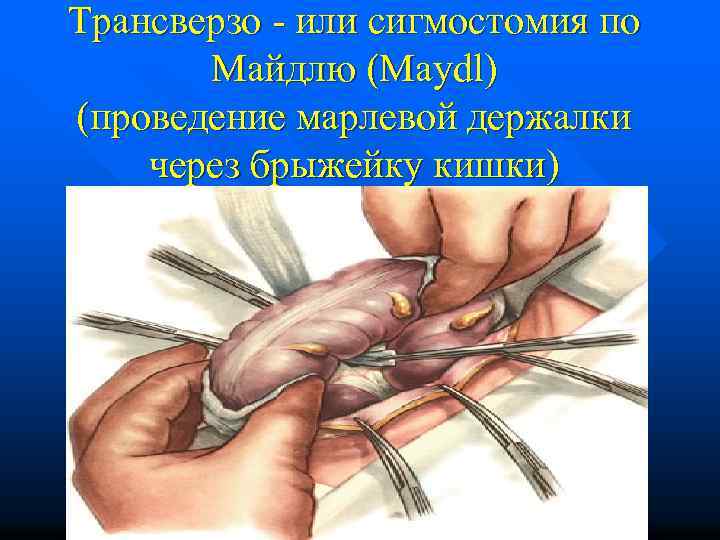
Трансверзо - или сигмостомия по Майдлю (Maydl) (проведение марлевой держалки через брыжейку кишки)
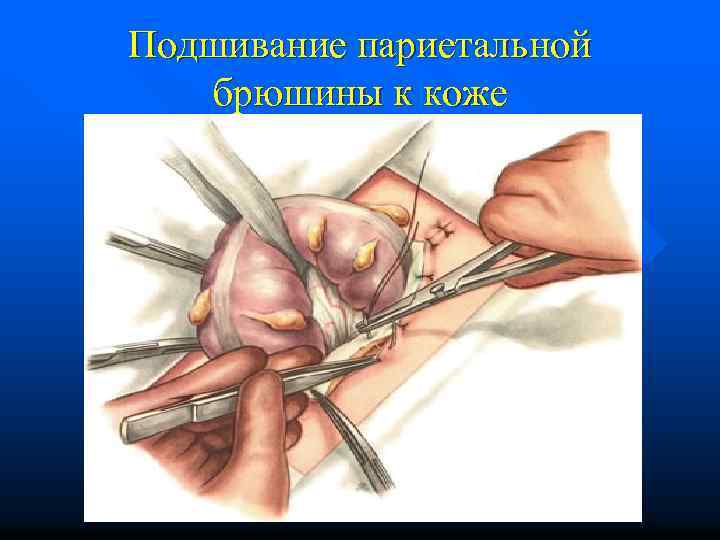
Подшивание париетальной брюшины к коже
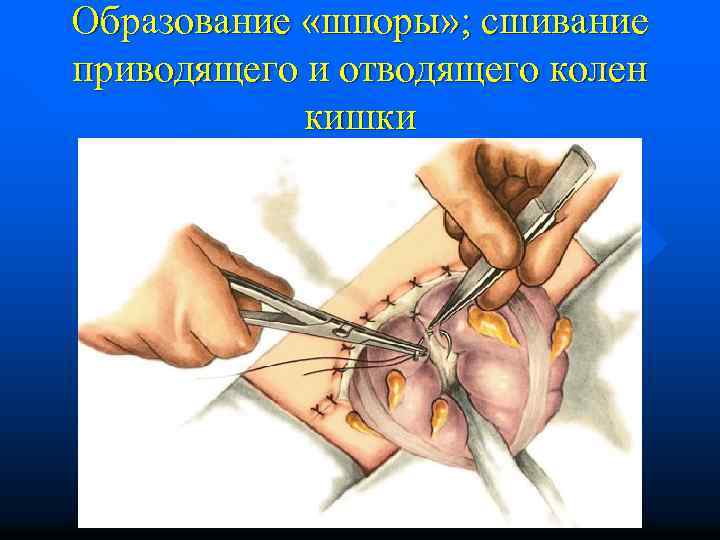
Образование «шпоры» ; сшивание приводящего и отводящего колен кишки
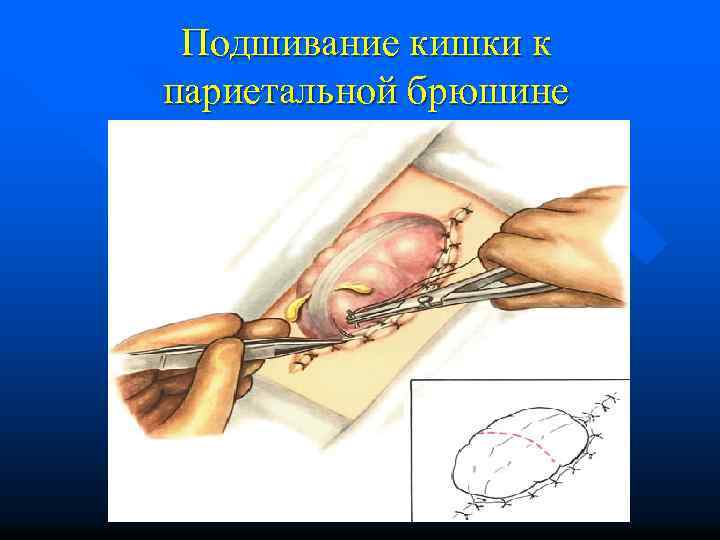
Подшивание кишки к париетальной брюшине

Предоперационная лучевая терапия (методика используемая в ОНЦ РАМН) Проводится гамма-терапия на установке «Рокус» Методика предусматривает: - - Подведение к зоне облучения СОД 20 Гр за 5 дней с ежедневной разовой дозой 4 Гр В зону облучения включают: первичную опухоль; участок кишки на 3 см дистальнее и проксимальнее краев опухоли; брыжеечные и парааортальные лимфоузлы Оперативное вмешательство проводят через 24 -48 часов после окончания облучения
Рак ободочной кишки.ppt