Рак молочной железы.ppt
- Количество слайдов: 30
 Рак молочной железы Садыкова Толкын Таждиновна к. м. н
Рак молочной железы Садыкова Толкын Таждиновна к. м. н
 Рак молочной железы — это злокачественная опухоль железистой ткани молочной железы. В мире это наиболее частая форма рака среди женщин, поражающая в течение жизни от 1: 13 до 1: 9 женщин в возрасте от 13 до 90 лет. По частоте занимает 1 место среди онкологических заболеваний. Количество случаев рака молочной железы в развитых странах резко увеличилось после 1970 -х годов. За этот феномен считают частично ответственным изменившийся стиль жизни населения развитых стран (в частности то, что в семьях стало меньше детей и сроки грудного вскармливания сократились).
Рак молочной железы — это злокачественная опухоль железистой ткани молочной железы. В мире это наиболее частая форма рака среди женщин, поражающая в течение жизни от 1: 13 до 1: 9 женщин в возрасте от 13 до 90 лет. По частоте занимает 1 место среди онкологических заболеваний. Количество случаев рака молочной железы в развитых странах резко увеличилось после 1970 -х годов. За этот феномен считают частично ответственным изменившийся стиль жизни населения развитых стран (в частности то, что в семьях стало меньше детей и сроки грудного вскармливания сократились).
 Рак молочной железы является одной из самых изученных и изучаемых форм рака. Древнейшее из известных описаний рака молочной железы (хотя сам термин «рак» ещё не был известен и не использовался) было найдено в Египте и датируется примерно 1600 годом до нашей эры. Так называемый «Папирус Эдвина Смита» описывает 8 случаев опухолей или изъязвлений молочной железы, которые были подвергнуты лечению прижиганием огнём. Текст гласит: «От этой болезни нет лечения; она всегда приводит к смерти» . Французский хирург Жан-Луи Петит (1674— 1750) и вскоре после него шотландский хирург Бенджамин Белл (1749— 1806) были первыми, кто догадался удалять при раке молочной железы не только саму молочную железу, но и ближайшие лимфатические узлы и подлежащую грудную мышцу. Их успешная работа была подхвачена Уильямом Стюардом Холстедом, который в 1882 году ввёл в широкую медицинскую практику технически усовершенствованный вариант этой операции, которую он назвал «радикальной мастэктомией» . Операция стала настолько популярной при раке молочной железы, что даже получила название по имени её изобретателя — «мастэктомия Холстеда» или «мастэктомия по Холстеду» . В настоящее время исследована экспрессия различных генов в опухолях молочной железы и выделены различные молекулярные типы опухоли. Клинически, они имеют существенно различный риск развития метастазов и требуют различной терапии. Коллекция данных по экспрессии 17816 генов в опухолях молочной железы доступна онлайн и используется не только для медико-биологических исследований, но и как ставший классическим тестовый пример для визуализации и картографии данных.
Рак молочной железы является одной из самых изученных и изучаемых форм рака. Древнейшее из известных описаний рака молочной железы (хотя сам термин «рак» ещё не был известен и не использовался) было найдено в Египте и датируется примерно 1600 годом до нашей эры. Так называемый «Папирус Эдвина Смита» описывает 8 случаев опухолей или изъязвлений молочной железы, которые были подвергнуты лечению прижиганием огнём. Текст гласит: «От этой болезни нет лечения; она всегда приводит к смерти» . Французский хирург Жан-Луи Петит (1674— 1750) и вскоре после него шотландский хирург Бенджамин Белл (1749— 1806) были первыми, кто догадался удалять при раке молочной железы не только саму молочную железу, но и ближайшие лимфатические узлы и подлежащую грудную мышцу. Их успешная работа была подхвачена Уильямом Стюардом Холстедом, который в 1882 году ввёл в широкую медицинскую практику технически усовершенствованный вариант этой операции, которую он назвал «радикальной мастэктомией» . Операция стала настолько популярной при раке молочной железы, что даже получила название по имени её изобретателя — «мастэктомия Холстеда» или «мастэктомия по Холстеду» . В настоящее время исследована экспрессия различных генов в опухолях молочной железы и выделены различные молекулярные типы опухоли. Клинически, они имеют существенно различный риск развития метастазов и требуют различной терапии. Коллекция данных по экспрессии 17816 генов в опухолях молочной железы доступна онлайн и используется не только для медико-биологических исследований, но и как ставший классическим тестовый пример для визуализации и картографии данных.
 Факторы риска заболеваемости раком молочной железы • возраст наиболее 40 лет; • высокий уровень эстрогенов в крови; • наличие родственников 1 -ой линии (мать, сестра, тетя, бабушка), заболевших раком молочной железы; • прием гормональных препаратов с целью контрацепции либо регуляции менструального цикла, заместительной гормональной терапии в менопаузе; • первая беременность в возрасте старше 30 лет; • ранее перенесенный рак яичника либо молочной железы; • контакт с источниками радиации; • изменения в молочной железе, трактуемые врачом как появление аобычной эпителиальной гиперплазии. Невзирая на то, что фиброзно-кистозная мастопатия не является предраковым состоянием, атипические изменения в эпителии протоков груди увеличивают риск рака молочной железы; • отсутствие родов и беременностей; • эндокринологические и обменные нарушения (болезни щитовидной железы, ожирение); • раннее начало менструаций (до 12 лет) и/либо позднее начало менопаузы; • завышенное употребление жирной еды.
Факторы риска заболеваемости раком молочной железы • возраст наиболее 40 лет; • высокий уровень эстрогенов в крови; • наличие родственников 1 -ой линии (мать, сестра, тетя, бабушка), заболевших раком молочной железы; • прием гормональных препаратов с целью контрацепции либо регуляции менструального цикла, заместительной гормональной терапии в менопаузе; • первая беременность в возрасте старше 30 лет; • ранее перенесенный рак яичника либо молочной железы; • контакт с источниками радиации; • изменения в молочной железе, трактуемые врачом как появление аобычной эпителиальной гиперплазии. Невзирая на то, что фиброзно-кистозная мастопатия не является предраковым состоянием, атипические изменения в эпителии протоков груди увеличивают риск рака молочной железы; • отсутствие родов и беременностей; • эндокринологические и обменные нарушения (болезни щитовидной железы, ожирение); • раннее начало менструаций (до 12 лет) и/либо позднее начало менопаузы; • завышенное употребление жирной еды.
 В развитии рака молочной железы существенную роль играют предшествующие патологические процессы в ее тканях, в главном повторные дисгормональные гиперплазии с образованием источников фиброзно-кистозной мастопатии (фиброаденоматоза). Причинами этих изменений в ткани молочной железы служат ряд эндокринных нарушений, нередко обусловленных сопутствующими болезнями яичников, повторными абортами, неправильным кормлением ребенка и т. п. Риск увеличивается с увеличением размера железы. Некое значение в развитии рака молочной железы могут иметь анатомоэмбриологические отклонения - наличие дополнительных долек железистой ткани, а также предшествующие доброкачественные опухоли - фиброаденомы молочной железы. Все эти образования, самостоятельно от их склонности к злокачественному превращению, подлежат удалению, ибо иногда их тяжело с достаточной уверенностью отличить от начинающегося рака.
В развитии рака молочной железы существенную роль играют предшествующие патологические процессы в ее тканях, в главном повторные дисгормональные гиперплазии с образованием источников фиброзно-кистозной мастопатии (фиброаденоматоза). Причинами этих изменений в ткани молочной железы служат ряд эндокринных нарушений, нередко обусловленных сопутствующими болезнями яичников, повторными абортами, неправильным кормлением ребенка и т. п. Риск увеличивается с увеличением размера железы. Некое значение в развитии рака молочной железы могут иметь анатомоэмбриологические отклонения - наличие дополнительных долек железистой ткани, а также предшествующие доброкачественные опухоли - фиброаденомы молочной железы. Все эти образования, самостоятельно от их склонности к злокачественному превращению, подлежат удалению, ибо иногда их тяжело с достаточной уверенностью отличить от начинающегося рака.
 Патогенез (что происходит? ) во время Рака молочной железы : По гистологическому строению раки молочных желез чаще относят к аденокарциномам либо солидному раку с обилием переходных форм. Различают протоковый и дольковый раки, представленные инфильтрирующими и неинфильтративными формами. Идет отметить, что, кроме раковых опухолей, в молочных железах крайне редко (итого в 1 % случаев) могут возникать и неэпителиальные злокачественные опухоли - саркомы, в диагностике и лечении которых нет принципиальных отличий от рака. Раки молочной железы классифицируют по наличию или неимению ЭРц (Состояние эстрогеновых рецепторов). Состояние ЭРц может целиком изменить течение болезни. ЭРцположительные опухоли чаще отмечают в постменопаузе (опосля наступления климакса). Около 60 -70% первичных раков молочной железы характеризует наличие ЭРцнехорошие опухоли чаще наблюдают у больных в пременопаузе (до пришествия климакса). Состояние эстрогеновых рецепторов влияет на выбор тактики лечения.
Патогенез (что происходит? ) во время Рака молочной железы : По гистологическому строению раки молочных желез чаще относят к аденокарциномам либо солидному раку с обилием переходных форм. Различают протоковый и дольковый раки, представленные инфильтрирующими и неинфильтративными формами. Идет отметить, что, кроме раковых опухолей, в молочных железах крайне редко (итого в 1 % случаев) могут возникать и неэпителиальные злокачественные опухоли - саркомы, в диагностике и лечении которых нет принципиальных отличий от рака. Раки молочной железы классифицируют по наличию или неимению ЭРц (Состояние эстрогеновых рецепторов). Состояние ЭРц может целиком изменить течение болезни. ЭРцположительные опухоли чаще отмечают в постменопаузе (опосля наступления климакса). Около 60 -70% первичных раков молочной железы характеризует наличие ЭРцнехорошие опухоли чаще наблюдают у больных в пременопаузе (до пришествия климакса). Состояние эстрогеновых рецепторов влияет на выбор тактики лечения.
 Метастазирование Током лимфы, тот или другой очень развит в ткани молочной железы, опухолевые клетки переносятся в лимфатические узлы и дают начальные местастазы. В первую очередь поражаются подмышечные, подключичные и подлопаточные группы узлов, а при расположении опухоли в медиальных квадрантах железы - цепочка парастернальных лимфатических узлов. Следующим шагом метастазирование идет в надключичные, шейные и медиастинальные лимфатические узлы, а также перекрестно в противоположную подмышечную впадину. Наблюдается перекрестное метастазирование во вторую молочную железу. В некоторых случаях метастазы в подмышечных лимфатических узлах появляются раньше, чем обнаруживают опухоль в молочной железе, и тогда в главную очередь надо исключить раковое ее поражение. Гематогенным путем метастазы возникают в легких, плевре, печени, костях и головном мозге. Для костных метастазов характерно поражение позвоночника, плоских костей таза, ребер, черепа, а также бедренной и плечевой костей, что проявляется вначале переменчивыми ноющими болями в костях, в дальнейшем принимающими стойкий мучительный нрав.
Метастазирование Током лимфы, тот или другой очень развит в ткани молочной железы, опухолевые клетки переносятся в лимфатические узлы и дают начальные местастазы. В первую очередь поражаются подмышечные, подключичные и подлопаточные группы узлов, а при расположении опухоли в медиальных квадрантах железы - цепочка парастернальных лимфатических узлов. Следующим шагом метастазирование идет в надключичные, шейные и медиастинальные лимфатические узлы, а также перекрестно в противоположную подмышечную впадину. Наблюдается перекрестное метастазирование во вторую молочную железу. В некоторых случаях метастазы в подмышечных лимфатических узлах появляются раньше, чем обнаруживают опухоль в молочной железе, и тогда в главную очередь надо исключить раковое ее поражение. Гематогенным путем метастазы возникают в легких, плевре, печени, костях и головном мозге. Для костных метастазов характерно поражение позвоночника, плоских костей таза, ребер, черепа, а также бедренной и плечевой костей, что проявляется вначале переменчивыми ноющими болями в костях, в дальнейшем принимающими стойкий мучительный нрав.
 Классификация TNM (международный противораковый союз) Параметр Т Tis (DCIS) — протоковый рак in situ. Tis (LCIS) — дольковый рак in situ. Tis (Paget) — рак Педжета (соска) без признаков опухоли. Т 0 — нет признаков первичной опухоли. T 1 mic — микроинвазия (до 0, 1 см в наибольшем измерении). Т 1 а — опухоль до 0, 5 см в наибольшем измерении. T 1 b — опухоль до 1 см в наибольшем измерении. T 1 c — опухоль до 2 см в наибольшем измерении. Т 2 — опухоль до 5 см в наибольшем измерении. T 3 — опухоль более 5 см в наибольшем измерении. T 4 — опухоль любого размера с прямым распространением на грудную стенку или кожу: Т 4 а — распространение на грудную стенку; Т 4 b — отёк (включая симптом «лимонной корочки» ), или изъязвление кожи молочной железы, или сателлиты в коже данной железы; Т 4 с — признаки, перечисленные в 4 а и 4 b; T 4 d — воспалительная форма рака. Параметр N NХ — недостаточно данных для оценки поражения регионарных лимфатических узлов. N 0 — нет метастазов в регионарных лимфатических узлах. N 1 — метастазы в смещаемых подмышечных лимфатических узлах (на стороне поражения). N 2 — метастазы в подмышечных лимфатических узлах на стороне поражения, спаянные между собой или фиксированные, либо клинически определяемые метастазы во внутригрудные лимфатические узлы при отсутствии клинически явного поражения подмышечных лимфатических узлов. N 3 — метастазы в подключичные лимфатические узлы на стороне поражения, либо клинически определяемые метастазы во внутригрудные лимфатические узлы при наличии клинически явного поражения подмышечных лимфатических узлов, либо метастазы в надключичные лимфатические узлы на стороне поражения (независимо от состояния подмышечных и внутригрудных лимфатических узлов). Параметр М M — отдалённые метастазы: Мх — недостаточно данных для определения отдалённых метастазов; M 0 — нет отдалённых метастазов; M 1 — имеются отдалённые метастазы.
Классификация TNM (международный противораковый союз) Параметр Т Tis (DCIS) — протоковый рак in situ. Tis (LCIS) — дольковый рак in situ. Tis (Paget) — рак Педжета (соска) без признаков опухоли. Т 0 — нет признаков первичной опухоли. T 1 mic — микроинвазия (до 0, 1 см в наибольшем измерении). Т 1 а — опухоль до 0, 5 см в наибольшем измерении. T 1 b — опухоль до 1 см в наибольшем измерении. T 1 c — опухоль до 2 см в наибольшем измерении. Т 2 — опухоль до 5 см в наибольшем измерении. T 3 — опухоль более 5 см в наибольшем измерении. T 4 — опухоль любого размера с прямым распространением на грудную стенку или кожу: Т 4 а — распространение на грудную стенку; Т 4 b — отёк (включая симптом «лимонной корочки» ), или изъязвление кожи молочной железы, или сателлиты в коже данной железы; Т 4 с — признаки, перечисленные в 4 а и 4 b; T 4 d — воспалительная форма рака. Параметр N NХ — недостаточно данных для оценки поражения регионарных лимфатических узлов. N 0 — нет метастазов в регионарных лимфатических узлах. N 1 — метастазы в смещаемых подмышечных лимфатических узлах (на стороне поражения). N 2 — метастазы в подмышечных лимфатических узлах на стороне поражения, спаянные между собой или фиксированные, либо клинически определяемые метастазы во внутригрудные лимфатические узлы при отсутствии клинически явного поражения подмышечных лимфатических узлов. N 3 — метастазы в подключичные лимфатические узлы на стороне поражения, либо клинически определяемые метастазы во внутригрудные лимфатические узлы при наличии клинически явного поражения подмышечных лимфатических узлов, либо метастазы в надключичные лимфатические узлы на стороне поражения (независимо от состояния подмышечных и внутригрудных лимфатических узлов). Параметр М M — отдалённые метастазы: Мх — недостаточно данных для определения отдалённых метастазов; M 0 — нет отдалённых метастазов; M 1 — имеются отдалённые метастазы.
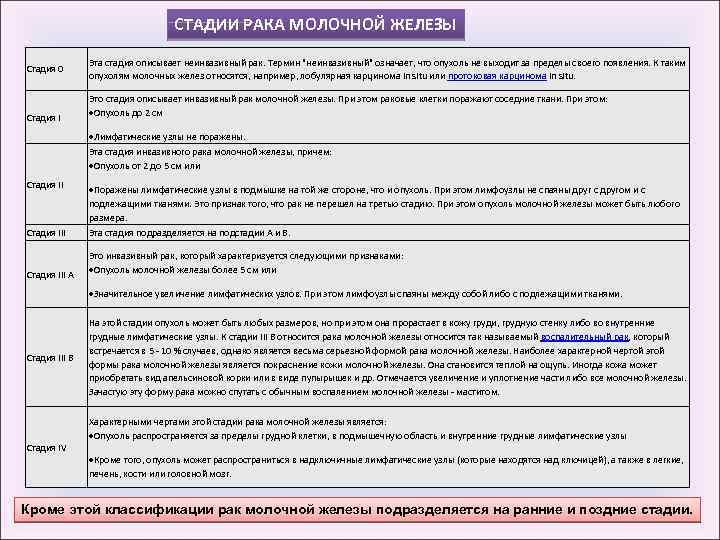 СТАДИИ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ Стадия 0 Стадия I Эта стадия описывает неинвазивный рак. Термин "неинвазивный" означает, что опухоль не выходит за пределы своего появления. К таким опухолям молочных желез относятся, например, лобулярная карцинома in situ или протоковая карцинома in situ. Это стадия описывает инвазивный рак молочной железы. При этом раковые клетки поражают соседние ткани. При этом: Опухоль до 2 см Лимфатические узлы не поражены. Эта стадия инвазивного рака молочной железы, причем: Опухоль от 2 до 5 см или Стадия II Поражены лимфатические узлы в подмышке на той же стороне, что и опухоль. При этом лимфоузлы не спаяны друг с другом и с подлежащими тканями. Это признак того, что рак не перешел на третью стадию. При этом опухоль молочной железы может быть любого размера. Стадия III Эта стадия подразделяется на подстадии А и В. Стадия III A Это инвазивный рак, который характеризуется следующими признаками: Опухоль молочной железы более 5 см или Значительное увеличение лимфатических узлов. При этом лимфоузлы спаяны между собой либо с подлежащими тканями. Стадия III B Стадия IV На этой стадии опухоль может быть любых размеров, но при этом она прорастает в кожу груди, грудную стенку либо во внутренние грудные лимфатические узлы. К стадии III B относится рака молочной железы относится так называемый воспалительный рак, который встречается в 5 - 10 % случаев, однако является весьма серьезной формой рака молочной железы. Наиболее характерной чертой этой формы рака молочной железы является покраснение кожи молочной железы. Она становится теплой на ощупь. Иногда кожа может приобретать вид апельсиновой корки или в виде пупырышек и др. Отмечается увеличение и уплотнение части либо все молочной железы. Зачастую эту форму рака можно спутать с обычным воспалением молочной железы - маститом. Характерными чертами этой стадии рака молочной железы является: Опухоль распространяется за пределы грудной клетки, в подмышечную область и внутренние грудные лимфатические узлы Кроме того, опухоль может распространиться в надключичные лимфатические узлы (которые находятся над ключицей), а также в легкие, печень, кости или головной мозг. Кроме этой классификации рак молочной железы подразделяется на ранние и поздние стадии.
СТАДИИ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ Стадия 0 Стадия I Эта стадия описывает неинвазивный рак. Термин "неинвазивный" означает, что опухоль не выходит за пределы своего появления. К таким опухолям молочных желез относятся, например, лобулярная карцинома in situ или протоковая карцинома in situ. Это стадия описывает инвазивный рак молочной железы. При этом раковые клетки поражают соседние ткани. При этом: Опухоль до 2 см Лимфатические узлы не поражены. Эта стадия инвазивного рака молочной железы, причем: Опухоль от 2 до 5 см или Стадия II Поражены лимфатические узлы в подмышке на той же стороне, что и опухоль. При этом лимфоузлы не спаяны друг с другом и с подлежащими тканями. Это признак того, что рак не перешел на третью стадию. При этом опухоль молочной железы может быть любого размера. Стадия III Эта стадия подразделяется на подстадии А и В. Стадия III A Это инвазивный рак, который характеризуется следующими признаками: Опухоль молочной железы более 5 см или Значительное увеличение лимфатических узлов. При этом лимфоузлы спаяны между собой либо с подлежащими тканями. Стадия III B Стадия IV На этой стадии опухоль может быть любых размеров, но при этом она прорастает в кожу груди, грудную стенку либо во внутренние грудные лимфатические узлы. К стадии III B относится рака молочной железы относится так называемый воспалительный рак, который встречается в 5 - 10 % случаев, однако является весьма серьезной формой рака молочной железы. Наиболее характерной чертой этой формы рака молочной железы является покраснение кожи молочной железы. Она становится теплой на ощупь. Иногда кожа может приобретать вид апельсиновой корки или в виде пупырышек и др. Отмечается увеличение и уплотнение части либо все молочной железы. Зачастую эту форму рака можно спутать с обычным воспалением молочной железы - маститом. Характерными чертами этой стадии рака молочной железы является: Опухоль распространяется за пределы грудной клетки, в подмышечную область и внутренние грудные лимфатические узлы Кроме того, опухоль может распространиться в надключичные лимфатические узлы (которые находятся над ключицей), а также в легкие, печень, кости или головной мозг. Кроме этой классификации рак молочной железы подразделяется на ранние и поздние стадии.
 К ранним формам рака молочной железы относятся: Стадия 0; Стадия II; К более поздним формам рака молочной железы относятся: Стадия II в случае, если опухоль перешла на многие лимфоузлы, Стадия III (III A и III B). К поздней стадии рака молочной железы относится стадия IV. Кроме того, рак молочной железы , как впрочем и другие злокачественные опухоли других органов и тканей, имеют следующие характеристики: • Размер опухоли, • Вовлечение регионарных лимфатических узлов, • Наличие или отсутствие метастазов. Главные симптомы Рака молочной железы: Локализация раковых опухолей в молочных железах самая различная. Одинаково часто поражается как правая, так и левая железа; примерно в 2, 5% наблюдают двусторонние раки молочных желез. Узел во второй железе может явиться как метастазом, так и 2 -ой самостоятельной опухолью. В самой молочной железе чаще всего (примерло у 1/2 больных) опухоли появляются в верхневнешнем квадранте, время от времени у самого края ее на границе с подмышечной впадиной. К сожалению, явные проявления рак груди появляются, как правило, уже при запущенных формах опухоли. Как правило, это плотные безболезненные образования в молочных железах. При прорастании в грудную стенку, опухоль и вся железа становятся неподвижными. А при прорастании опухоли на кожу - она деформируется, втягивается, изъязвляется, втягивается сосок. Проявлением рака могут иметься и выделения из соска, как правило, кровянистые. При распространении процесса в лимфатические узлы, они увеличиваются, что может вызывать дискомфорт в подмышечных областях. Кроме обычной клинической картины рака молочной железы, выделяют особые ее формы: маститоподобная форма, рожистоподобная форма, панцирный рак и рак Пэджета.
К ранним формам рака молочной железы относятся: Стадия 0; Стадия II; К более поздним формам рака молочной железы относятся: Стадия II в случае, если опухоль перешла на многие лимфоузлы, Стадия III (III A и III B). К поздней стадии рака молочной железы относится стадия IV. Кроме того, рак молочной железы , как впрочем и другие злокачественные опухоли других органов и тканей, имеют следующие характеристики: • Размер опухоли, • Вовлечение регионарных лимфатических узлов, • Наличие или отсутствие метастазов. Главные симптомы Рака молочной железы: Локализация раковых опухолей в молочных железах самая различная. Одинаково часто поражается как правая, так и левая железа; примерно в 2, 5% наблюдают двусторонние раки молочных желез. Узел во второй железе может явиться как метастазом, так и 2 -ой самостоятельной опухолью. В самой молочной железе чаще всего (примерло у 1/2 больных) опухоли появляются в верхневнешнем квадранте, время от времени у самого края ее на границе с подмышечной впадиной. К сожалению, явные проявления рак груди появляются, как правило, уже при запущенных формах опухоли. Как правило, это плотные безболезненные образования в молочных железах. При прорастании в грудную стенку, опухоль и вся железа становятся неподвижными. А при прорастании опухоли на кожу - она деформируется, втягивается, изъязвляется, втягивается сосок. Проявлением рака могут иметься и выделения из соска, как правило, кровянистые. При распространении процесса в лимфатические узлы, они увеличиваются, что может вызывать дискомфорт в подмышечных областях. Кроме обычной клинической картины рака молочной железы, выделяют особые ее формы: маститоподобная форма, рожистоподобная форма, панцирный рак и рак Пэджета.
 Маститоподобный рак отличается бурным процессом с резким увеличением молочной железы, ее отеком и болезненностью. Шкура напряжена, горяча на ощупь, красновата. Симптомы этой формы рака сходны с острым маститом, что у молодых женщин, особенно на фоне перенесенных родов, часто влечет за собой томные диагностические ошибки. Рожистоподобная форма рака отличается возникновением резкой красноты на шкуре железы, иногда распространяющейся за ее границы, с неровными зубчатыми кромками, иногда с высоким подъемом температуры. Эта форма может быть принята за обычное рожистое воспаление с соответствующим направлением различных физиотерапевтических процедур и медикаментов, что ведет к отсрочке правильного исцеления. 3 -я форма - панцирный рак возникает вследствие раковой инфильтрации по лимфатическим сосудам и щелям кожи, что приводит к бугристому утолщению кожного покрова. Образуется как бы плотный панцирь, охватывающий половину, а иногда и всю грудную клетку. Течение этой формы крайне злокачественное. Необыкновенную форму плоскостного поражения соска и ареолы представляет рак Пэджета. В начальных стадиях появляются шелушение и мокнутие соска, что нередко встречают за экзему. В предстоящем раковая опухоль распространяется по протокам железы вглубь, образуя в ткани ее обычный раковый узел с метастатическим поражением лимфатических узлов. Рак Пэджета протекает сравнительно медленно, время от времени по нескольку лет, ограничиваясь только поражением соска. В целом течение рака молочной железы зависит от многих причин и в первую очередь от гормонального статуса и возраста дамы. У молодых, особенно на фоне беременности и питания, он протекает очень живо, рано принося отдаленные метастазы. В то же время у старенькых женщин рак молочной железы может существовать по 8 -10 лет без склонности к метастазированию.
Маститоподобный рак отличается бурным процессом с резким увеличением молочной железы, ее отеком и болезненностью. Шкура напряжена, горяча на ощупь, красновата. Симптомы этой формы рака сходны с острым маститом, что у молодых женщин, особенно на фоне перенесенных родов, часто влечет за собой томные диагностические ошибки. Рожистоподобная форма рака отличается возникновением резкой красноты на шкуре железы, иногда распространяющейся за ее границы, с неровными зубчатыми кромками, иногда с высоким подъемом температуры. Эта форма может быть принята за обычное рожистое воспаление с соответствующим направлением различных физиотерапевтических процедур и медикаментов, что ведет к отсрочке правильного исцеления. 3 -я форма - панцирный рак возникает вследствие раковой инфильтрации по лимфатическим сосудам и щелям кожи, что приводит к бугристому утолщению кожного покрова. Образуется как бы плотный панцирь, охватывающий половину, а иногда и всю грудную клетку. Течение этой формы крайне злокачественное. Необыкновенную форму плоскостного поражения соска и ареолы представляет рак Пэджета. В начальных стадиях появляются шелушение и мокнутие соска, что нередко встречают за экзему. В предстоящем раковая опухоль распространяется по протокам железы вглубь, образуя в ткани ее обычный раковый узел с метастатическим поражением лимфатических узлов. Рак Пэджета протекает сравнительно медленно, время от времени по нескольку лет, ограничиваясь только поражением соска. В целом течение рака молочной железы зависит от многих причин и в первую очередь от гормонального статуса и возраста дамы. У молодых, особенно на фоне беременности и питания, он протекает очень живо, рано принося отдаленные метастазы. В то же время у старенькых женщин рак молочной железы может существовать по 8 -10 лет без склонности к метастазированию.
 Иногда необходимо обратиться к врачу: • Вы обнаружили уплотнение в груди; • Появились выделения из сосков; • Поменялась кожа груди ( «лимонная корка» , втяжение, покраснение, отек); • Поменялся сосок (втянулся, появилась кровоточивая ранка). На ранних стадиях основным проявлением рака молочной железы является наличие объемного образования в молочной железе, выявляемого при маммографии, УЗИ или других методах исследования, либо самой женщиной (еще реже, и, в основном, у женщин с небольшой грудью). Но необходимо понимать, что найти опухоль, характеризующуюся диффузным ростом (не имеющую густой части), без специальных инструментальных методов невозможно. Регулярных профилактических обследований 1 раз в год в большинстве случаев достаточно для выявления РМЖ на ранних стадиях.
Иногда необходимо обратиться к врачу: • Вы обнаружили уплотнение в груди; • Появились выделения из сосков; • Поменялась кожа груди ( «лимонная корка» , втяжение, покраснение, отек); • Поменялся сосок (втянулся, появилась кровоточивая ранка). На ранних стадиях основным проявлением рака молочной железы является наличие объемного образования в молочной железе, выявляемого при маммографии, УЗИ или других методах исследования, либо самой женщиной (еще реже, и, в основном, у женщин с небольшой грудью). Но необходимо понимать, что найти опухоль, характеризующуюся диффузным ростом (не имеющую густой части), без специальных инструментальных методов невозможно. Регулярных профилактических обследований 1 раз в год в большинстве случаев достаточно для выявления РМЖ на ранних стадиях.
 Диагностика Современные диагностические способы, употребляемые во всем мире, являются залогом срочного лечения. Диагностические методы можно разделить на 3 группы: • рентгенологический (маммография); • ультразвуковой; • метод магниторезонансной томографии (МРТ). Маммография является наиболее информативным диагностическим методом. При опросе необходимо выяснить наличие семейного анамнеза рака молочной железы, характер менструальной функции, акушерский анамнез, длительность лактации, факт приёма гормональных препаратов (контрацептивы, заместительная гормональная терапия), наличие заболеваний матки и яичников, щитовидной железы, состояние нервной, пищеварительной систем. Следует оценить изменение симптомов в зависимости от фазы менструального цикла, физической нагрузки или психологических стрессов.
Диагностика Современные диагностические способы, употребляемые во всем мире, являются залогом срочного лечения. Диагностические методы можно разделить на 3 группы: • рентгенологический (маммография); • ультразвуковой; • метод магниторезонансной томографии (МРТ). Маммография является наиболее информативным диагностическим методом. При опросе необходимо выяснить наличие семейного анамнеза рака молочной железы, характер менструальной функции, акушерский анамнез, длительность лактации, факт приёма гормональных препаратов (контрацептивы, заместительная гормональная терапия), наличие заболеваний матки и яичников, щитовидной железы, состояние нервной, пищеварительной систем. Следует оценить изменение симптомов в зависимости от фазы менструального цикла, физической нагрузки или психологических стрессов.
 Осмотр проводят в хорошо освещённом помещении, с опущенными, а затем поднятыми руками. Отмечают наличие асимметрии, деформации контура, отёка или гиперемии кожи молочной железы, деформацию ареолы, изменение положения соска. Пальпацию проводят обязательно в положении стоя и лёжа. При обследовании пациентки, имеющей жалобы, целесообразно начинать осмотр с противоположной (здоровой) железы, чтобы явные клинические находки не отвлекли врача от детального обследования обеих желёз. В конце исследования необходимо слегка сдавить область ареолы и соска с целью выявления выделений и их характера. К патологическим относят кровянистые или обильные прозрачные выделения из одного протока. Наличие небольшого количества выделений не является признаком заболевания, о чём необходимо сразу информировать пациентку. Обязательной является пальпация регионарных лимфатических узлов. Изолированное увеличение подмышечных лимфоузлов чаще является следствием неспецифического воспаления, но может быть и первым проявлением рака молочной железы (оккультный рак). Отрицательные данные клинического исследования не означают отсутствие рака, поэтому следует разъяснить пациентке целесообразность дообследования и/или скрининга рака молочной железы.
Осмотр проводят в хорошо освещённом помещении, с опущенными, а затем поднятыми руками. Отмечают наличие асимметрии, деформации контура, отёка или гиперемии кожи молочной железы, деформацию ареолы, изменение положения соска. Пальпацию проводят обязательно в положении стоя и лёжа. При обследовании пациентки, имеющей жалобы, целесообразно начинать осмотр с противоположной (здоровой) железы, чтобы явные клинические находки не отвлекли врача от детального обследования обеих желёз. В конце исследования необходимо слегка сдавить область ареолы и соска с целью выявления выделений и их характера. К патологическим относят кровянистые или обильные прозрачные выделения из одного протока. Наличие небольшого количества выделений не является признаком заболевания, о чём необходимо сразу информировать пациентку. Обязательной является пальпация регионарных лимфатических узлов. Изолированное увеличение подмышечных лимфоузлов чаще является следствием неспецифического воспаления, но может быть и первым проявлением рака молочной железы (оккультный рак). Отрицательные данные клинического исследования не означают отсутствие рака, поэтому следует разъяснить пациентке целесообразность дообследования и/или скрининга рака молочной железы.
 Рак молочной железы: инструментальные исследования Маммография. Цель диагностической маммографии — дифференциальная диагностика рака и опухолеподобных заболеваний, выявление непальпируемых изменений в других отделах поражённой и(или) противоположной железе при раке, что влияет на тактику лечения больной (возможность выполнения органосохраняющего лечения, необходимость вмешательства на второй железе). При отсутствии клинических подозрений на рак, маммографию выполняют как скрининговое исследование.
Рак молочной железы: инструментальные исследования Маммография. Цель диагностической маммографии — дифференциальная диагностика рака и опухолеподобных заболеваний, выявление непальпируемых изменений в других отделах поражённой и(или) противоположной железе при раке, что влияет на тактику лечения больной (возможность выполнения органосохраняющего лечения, необходимость вмешательства на второй железе). При отсутствии клинических подозрений на рак, маммографию выполняют как скрининговое исследование.
 УЗИ — метод выбора для первичного обследования женщин моложе 40 лет. Метод используют для дифференциальной диагностики обнаруженных образований в молочной железе (киста или плотная опухоль), выявления признаков дисгормональных заболеваний (мелкие кисты, расширение протоков), коррекции движения иглы при биопсии непальпируемых образований. При направлении на УЗИ необходимо указать предварительный диагноз, цель исследования, желательно провести маркировку (на коже) участка железы, подозрительного при пальпации. В целях скрининга рака молочной железы УЗИ не используют. КТ и МРТ — вспомогательные методы в диагностике первичных опухолей молочной железы и необходимы при распространённых процессах для оценки состояния внутригрудных лимфатических узлов, исключения метастатического поражения печени, лёгких, костей скелета. Назначение этих исследований до консультации онколога нецелесообразно.
УЗИ — метод выбора для первичного обследования женщин моложе 40 лет. Метод используют для дифференциальной диагностики обнаруженных образований в молочной железе (киста или плотная опухоль), выявления признаков дисгормональных заболеваний (мелкие кисты, расширение протоков), коррекции движения иглы при биопсии непальпируемых образований. При направлении на УЗИ необходимо указать предварительный диагноз, цель исследования, желательно провести маркировку (на коже) участка железы, подозрительного при пальпации. В целях скрининга рака молочной железы УЗИ не используют. КТ и МРТ — вспомогательные методы в диагностике первичных опухолей молочной железы и необходимы при распространённых процессах для оценки состояния внутригрудных лимфатических узлов, исключения метастатического поражения печени, лёгких, костей скелета. Назначение этих исследований до консультации онколога нецелесообразно.
 Лабораторные исследования Проводят стандартные общеклинические анализы. Рутинное использование сывороточных опухолево-ассоциированных маркёров (РЭА, СА-15. 3) для предоперационной дифференциальной диагностики не проводятся (может использоваться для контроля за лечением). Цитологическое исследование проводят при наличии патологических выделений из соска (кровянистые или обильные серозные выделения из одного протока). Возможно выявление папиллярных структур при внутрипротоковых папилломах или опухолевых клеток при раке. Рутинное проведение цитологического исследования скудных серозных выделений, которые наблюдаются у большинства женщин, нецелесообразно. Тонкоигольная аспирационная биопсия — способ получения материала из опухоли (уплотнения) для цитологического исследования. При наличии кисты, аспирация является диагностическим и лечебным мероприятием. Цитологическое исследование содержимого кисты показано при кровянистом содержимом или наличии внутрикистозного образования по данным УЗИ. Трепан-биопсия проводится специальной иглой для получения участка ткани и позволяет дать полное гистологическое заключение о характере патологического процесса, включая отличие инвазивных опухолей от рака in situ, наличие рецепторов эстрогена, прогестерона в опухолях, степени дифференцировки опухоли. При непальпируемых опухолях или микрокальцинатах, введение иглы проводят под контролем УЗИ или маммографии (стереотаксическая биопсия).
Лабораторные исследования Проводят стандартные общеклинические анализы. Рутинное использование сывороточных опухолево-ассоциированных маркёров (РЭА, СА-15. 3) для предоперационной дифференциальной диагностики не проводятся (может использоваться для контроля за лечением). Цитологическое исследование проводят при наличии патологических выделений из соска (кровянистые или обильные серозные выделения из одного протока). Возможно выявление папиллярных структур при внутрипротоковых папилломах или опухолевых клеток при раке. Рутинное проведение цитологического исследования скудных серозных выделений, которые наблюдаются у большинства женщин, нецелесообразно. Тонкоигольная аспирационная биопсия — способ получения материала из опухоли (уплотнения) для цитологического исследования. При наличии кисты, аспирация является диагностическим и лечебным мероприятием. Цитологическое исследование содержимого кисты показано при кровянистом содержимом или наличии внутрикистозного образования по данным УЗИ. Трепан-биопсия проводится специальной иглой для получения участка ткани и позволяет дать полное гистологическое заключение о характере патологического процесса, включая отличие инвазивных опухолей от рака in situ, наличие рецепторов эстрогена, прогестерона в опухолях, степени дифференцировки опухоли. При непальпируемых опухолях или микрокальцинатах, введение иглы проводят под контролем УЗИ или маммографии (стереотаксическая биопсия).
 диагноз злокачественного новообразования. Возможность расширения объёма операции при диагностике рака требуется обсудить с больной и получить её письменное согласие до госпитализации. Дополнительные исследования при раке молочной железы • ультразвуковое исследование органов брюшной полости; • рентгенография легких; • компьютерная томография органов брюшной полости и грудной клеточки; • сцинтиграфия (радиоизотопное исследование) скелета; ; • общеклинические анализы и обследования; • исследование лимфатических узлов до начала исцеления. Эти исследования проводятся для оценки распространенности опухолевого процесса в организме, наличия или неимения метастазов в лимфатических узлах или других органах. Иммуногистохимическое исследование (Ki 67 маркер пролиферации, Эрц, Прц, HEU)
диагноз злокачественного новообразования. Возможность расширения объёма операции при диагностике рака требуется обсудить с больной и получить её письменное согласие до госпитализации. Дополнительные исследования при раке молочной железы • ультразвуковое исследование органов брюшной полости; • рентгенография легких; • компьютерная томография органов брюшной полости и грудной клеточки; • сцинтиграфия (радиоизотопное исследование) скелета; ; • общеклинические анализы и обследования; • исследование лимфатических узлов до начала исцеления. Эти исследования проводятся для оценки распространенности опухолевого процесса в организме, наличия или неимения метастазов в лимфатических узлах или других органах. Иммуногистохимическое исследование (Ki 67 маркер пролиферации, Эрц, Прц, HEU)
 Лечение Рака молочной железы : В последнее десятилетие мировой онкологией достигнуты значимые успехи в лечении рака молочной железы. Основой исцеления является комплексный подход - оптимальное сочетание • хирургического; • химиотерапевтического; • радиотерапевтического этапов. Стратегия лечения выбирается совместно клиническими онкологами, хирургами, радиотерапевтами. При необходимости к этому привлекается пластический хирург, заранее участвующий в планировании хорошей операции или в выполнении ее пластического этапа. На выбор метода лечения влияет тип опухоли, ее размер, наличие метастазов, личных особенностей каждого пациента. Чем раньше обнаружена опухоль, чем меньшее распространение заболевания - тем свободнее, короче, дешевле и эффективнее лечение.
Лечение Рака молочной железы : В последнее десятилетие мировой онкологией достигнуты значимые успехи в лечении рака молочной железы. Основой исцеления является комплексный подход - оптимальное сочетание • хирургического; • химиотерапевтического; • радиотерапевтического этапов. Стратегия лечения выбирается совместно клиническими онкологами, хирургами, радиотерапевтами. При необходимости к этому привлекается пластический хирург, заранее участвующий в планировании хорошей операции или в выполнении ее пластического этапа. На выбор метода лечения влияет тип опухоли, ее размер, наличие метастазов, личных особенностей каждого пациента. Чем раньше обнаружена опухоль, чем меньшее распространение заболевания - тем свободнее, короче, дешевле и эффективнее лечение.
 До недавнего времени классическим подходом считалось хирургическое удаление опухоли в участке со всей молочной железой и путями лимфооттока - регионарными лимфоузлами (мастэктомия) с следующим вероятным проведением химиотерапии или гормонотерапии. Однако современные подходы к хирургическому лечению значительно изменились. Почти всеми исследованиями была доказана вероятность более «консервативного» лечения. Не всегда обязательно удалять всю молочную железу и все лимфатические узлы. Если опухоль небольшая, достаточно удалить только ее, отступив в границах здоровых тканей около 1 смтр (т. н. лампэктомия), и провести послеоперационное облучение молочной железы. Такая тактика дает результаты, абсолютно аналогичные мастэктомии, но дозволяет сохранить молочную железу. Полная лимфодиссекция, т. е. удаление всех лимфатических участков из зоны лимфооттока молочной железы необходима только в случае вовлечения их в опухолевый процесс. Если по данным обследований лимфатические узлы не увеличены, а вероятность их поражения опухолью сохраняется, то возможно исследование т. н. «сторожевого» лимфатического участка. Этот участок первым получает лимфу из зоны опухоли и является первым, в тот или другой развиваются метастазы. Ежели же в «сторожевом» участке метастазов не выявлено, то вероятность их распространения в другие узлобны не превышает 2 -3%. Таковым образом, исследуя состояние сторожевого лимфатического участка, мы с очень высокой степенью достоверности можем судить о состоянии всех остальных лимфоузлов, и избавить многих пациенток от травматичной операции и связанных с ней вероятных осложнений. После удаления молочной железы или ее части, возможна реконструкция, т. е. восстановление ее формы и размера. Это исполняет пластический хирург во время первичной операции (одномоментная реконструкция) или после окончания курса лечения (отсроченная реконструкция). Возобновление может быть тремя основными способами: • пластикой своими тканями, взятыми из других участков тела (обычно - это живот, пореже - спина). При этом возможна корректировка фигуры; • пластикой искусственным имплантом; • сочетание обоих методов.
До недавнего времени классическим подходом считалось хирургическое удаление опухоли в участке со всей молочной железой и путями лимфооттока - регионарными лимфоузлами (мастэктомия) с следующим вероятным проведением химиотерапии или гормонотерапии. Однако современные подходы к хирургическому лечению значительно изменились. Почти всеми исследованиями была доказана вероятность более «консервативного» лечения. Не всегда обязательно удалять всю молочную железу и все лимфатические узлы. Если опухоль небольшая, достаточно удалить только ее, отступив в границах здоровых тканей около 1 смтр (т. н. лампэктомия), и провести послеоперационное облучение молочной железы. Такая тактика дает результаты, абсолютно аналогичные мастэктомии, но дозволяет сохранить молочную железу. Полная лимфодиссекция, т. е. удаление всех лимфатических участков из зоны лимфооттока молочной железы необходима только в случае вовлечения их в опухолевый процесс. Если по данным обследований лимфатические узлы не увеличены, а вероятность их поражения опухолью сохраняется, то возможно исследование т. н. «сторожевого» лимфатического участка. Этот участок первым получает лимфу из зоны опухоли и является первым, в тот или другой развиваются метастазы. Ежели же в «сторожевом» участке метастазов не выявлено, то вероятность их распространения в другие узлобны не превышает 2 -3%. Таковым образом, исследуя состояние сторожевого лимфатического участка, мы с очень высокой степенью достоверности можем судить о состоянии всех остальных лимфоузлов, и избавить многих пациенток от травматичной операции и связанных с ней вероятных осложнений. После удаления молочной железы или ее части, возможна реконструкция, т. е. восстановление ее формы и размера. Это исполняет пластический хирург во время первичной операции (одномоментная реконструкция) или после окончания курса лечения (отсроченная реконструкция). Возобновление может быть тремя основными способами: • пластикой своими тканями, взятыми из других участков тела (обычно - это живот, пореже - спина). При этом возможна корректировка фигуры; • пластикой искусственным имплантом; • сочетание обоих методов.
 Задачей химиотерапии является уничтожение опухолевых клеток не только в главном очаге, но и во целым организме. Опухолевое заболевание изначально рассматривается как системное, т. е. имеющее тенденцию к распространению - метастазированию - соднажды по всем системам и органам. На ранних этапах вероятность распространения не высока, а если и происходит, то на уровне отдельных клеток. Их невозможно обнаружить современными методами обследования, но возможно уничтожить химиотерапевтическими средствами. Чем меньше опухолевых клеток в организме, тем свободнее и эффективнее добиться положительного результата. Поэтому местное лечение - конкретно на опухоль - хирургическое либо лучевое, почти всегда дополняется системным - химиотерапией. Это значительно улучшает результаты и, самое главное, выживаемость пациенток. Химиотерапия может назначаться как до, так и после операции. Целью химиотерапии перед операцией является убавление размера первичной опухоли. В таком случае создаются укритерии для конструктивного удаления опухоли с сохранением молочной железы - лампэктомия. Адъювантную химиотерапию начинают через 2 -3 нед после операции. Наиболее нередко используют режим ЦМФ (циклофосфан -сто мг/м 2 перорально, 1 -14 -й дни в сочетании с метотрексатом - 40 мграм/м 2 в/в, 1 -и и 8 -й дни и 5 -фторураци-лом - 500 мг/м 2 в/в, 1 -и и 8 -й дни; интервалы между курсами - 2 -3 нед, число курсов - 6). При высоком содержании РЭ и/либо РП в период менопаузы дополнительно дают тамоксифен (20 мг ежедневно в течение 2 лет), а при сохраненном менструальном цикле производят овариэктомию, потом употребляют таморсифен (20 мграм) либо преднизолон (10 мграм) длительно. При менопаузе более 10 лет и высоком уровне РЭ адъювантная терапия может проводиться только тамоксифеном. При развитии отдаленных метастазов на различных этапах болезни главное лечебное значение имеет фармацевтическая терапия. Режимы химиотерапии должны включать адриамицин: 1) адриамицин (20 мграм/м 2 в/в, 1 -и, 8 -й и 15 -й дни) в сочетании с метотрексатом (20 мграм/м 2 в/в, 1 -й день), 5 -фторурацилом (500 мграм/м 2 в/в, 8 -й день) и циклофосфаном (четыресто мг/м 2 в/в 15 -й день); 2) адриамицин (40 мграм/м 2 в/в, 1 -й день) в сочетании с циклофосфаном (600 мграм/м 2 в/в, 1 -й день); 3) адриамицин (30 мг/м 2 в/в, 1 -й и 8 -й дни) в сочетании с 5 -фторурацилом (500 мг/м 2. 1 -й и 8 -й дни) и циклофосфаном (сто мграм/м 2 перорально, 1 -14 -й дни); 4) адриамицин (60 мграм/м 2, в/в, 1 -й на днях) и винкристин (1, 2 мг/м 2, 1 -й и 8 -й дни). Курсы лечения проводят каждые 4 нед. Четких доказательств расхождений в эффективности названных режимов не имеется.
Задачей химиотерапии является уничтожение опухолевых клеток не только в главном очаге, но и во целым организме. Опухолевое заболевание изначально рассматривается как системное, т. е. имеющее тенденцию к распространению - метастазированию - соднажды по всем системам и органам. На ранних этапах вероятность распространения не высока, а если и происходит, то на уровне отдельных клеток. Их невозможно обнаружить современными методами обследования, но возможно уничтожить химиотерапевтическими средствами. Чем меньше опухолевых клеток в организме, тем свободнее и эффективнее добиться положительного результата. Поэтому местное лечение - конкретно на опухоль - хирургическое либо лучевое, почти всегда дополняется системным - химиотерапией. Это значительно улучшает результаты и, самое главное, выживаемость пациенток. Химиотерапия может назначаться как до, так и после операции. Целью химиотерапии перед операцией является убавление размера первичной опухоли. В таком случае создаются укритерии для конструктивного удаления опухоли с сохранением молочной железы - лампэктомия. Адъювантную химиотерапию начинают через 2 -3 нед после операции. Наиболее нередко используют режим ЦМФ (циклофосфан -сто мг/м 2 перорально, 1 -14 -й дни в сочетании с метотрексатом - 40 мграм/м 2 в/в, 1 -и и 8 -й дни и 5 -фторураци-лом - 500 мг/м 2 в/в, 1 -и и 8 -й дни; интервалы между курсами - 2 -3 нед, число курсов - 6). При высоком содержании РЭ и/либо РП в период менопаузы дополнительно дают тамоксифен (20 мг ежедневно в течение 2 лет), а при сохраненном менструальном цикле производят овариэктомию, потом употребляют таморсифен (20 мграм) либо преднизолон (10 мграм) длительно. При менопаузе более 10 лет и высоком уровне РЭ адъювантная терапия может проводиться только тамоксифеном. При развитии отдаленных метастазов на различных этапах болезни главное лечебное значение имеет фармацевтическая терапия. Режимы химиотерапии должны включать адриамицин: 1) адриамицин (20 мграм/м 2 в/в, 1 -и, 8 -й и 15 -й дни) в сочетании с метотрексатом (20 мграм/м 2 в/в, 1 -й день), 5 -фторурацилом (500 мграм/м 2 в/в, 8 -й день) и циклофосфаном (четыресто мг/м 2 в/в 15 -й день); 2) адриамицин (40 мграм/м 2 в/в, 1 -й день) в сочетании с циклофосфаном (600 мграм/м 2 в/в, 1 -й день); 3) адриамицин (30 мг/м 2 в/в, 1 -й и 8 -й дни) в сочетании с 5 -фторурацилом (500 мг/м 2. 1 -й и 8 -й дни) и циклофосфаном (сто мграм/м 2 перорально, 1 -14 -й дни); 4) адриамицин (60 мграм/м 2, в/в, 1 -й на днях) и винкристин (1, 2 мг/м 2, 1 -й и 8 -й дни). Курсы лечения проводят каждые 4 нед. Четких доказательств расхождений в эффективности названных режимов не имеется.
 При резистентности к ЦМФ и адриамицину частичная регрессия может быть заработана при использовании митомицина С, цисплатина, винбластина. Самостоятельное значение имеет применение тиофосфамида (20 мграм в/мтр 3 раза в неделю в течение 3 нед), однако такое лечение существенно убавляет резервы гемопоэза. Чаще тиофосфамид вводят в полость плевры (30 -50 мграм) опосля удаления экссудата. Тамоксифон занимает водящее место в эндокринной терапии рака молочной железы. Назначают его при положительных или безызвестных рецепторах перорально по 20 мграм/сут длительно. При недостаточном эффекте тамоксифена целенаправлено употребление аминоглютетемида (ориметена) - 500 мграм/сут с кортизона ацетатом - 50 мграм/сут ежедневно длительно. Берегут лечебное значение андрогены (тестостерона или медротестрона пропионат-сто мг в/мтр ежедневно либо через день; омнадрен, пролотестон - 3 раза в месяц). При высоком ватерпасе РЭ фармацевтическая терапия может быть начата эндокринными препаратами, а в предстоящем дополнена цитостатическими лекарствами. Радиотерапия или лучевая терапия при раке молочной железы применяется в основном в 3 -х случаях: • для уменьшения вероятности рецидива опосля иссечения опухоли в молочной железе и после удаления пораженных лимфатических узлов; • для симптоматического (паллиативного) исцеления неудалимых опухолей, в случае развития осложнений - изъязвления, кровотечения; • для паллиативного лечения отдаленных метастазов, ежели они вызывают тяжелые осложнения - сдавление головного или спинного мозга, выраженный болевой синдром и др. Прогноз при раке молочной железы предсказание зависит от стадии процесса, быстроты его течения и возраста больных. В запущенных стадиях продолжительность жизни сзабывает 2 -3 гхвала. Ранний диагноз рака молочной железы обеспечивает усрочное исцеление большинства нездоровых. Пятилетняя выживаемость при лечении локализованной формы I-II стадии сзабывает 90%, при местнораспространанном раке - 60%. Результаты лечения намного ужаснее при наличии отдаленных метастаэов.
При резистентности к ЦМФ и адриамицину частичная регрессия может быть заработана при использовании митомицина С, цисплатина, винбластина. Самостоятельное значение имеет применение тиофосфамида (20 мграм в/мтр 3 раза в неделю в течение 3 нед), однако такое лечение существенно убавляет резервы гемопоэза. Чаще тиофосфамид вводят в полость плевры (30 -50 мграм) опосля удаления экссудата. Тамоксифон занимает водящее место в эндокринной терапии рака молочной железы. Назначают его при положительных или безызвестных рецепторах перорально по 20 мграм/сут длительно. При недостаточном эффекте тамоксифена целенаправлено употребление аминоглютетемида (ориметена) - 500 мграм/сут с кортизона ацетатом - 50 мграм/сут ежедневно длительно. Берегут лечебное значение андрогены (тестостерона или медротестрона пропионат-сто мг в/мтр ежедневно либо через день; омнадрен, пролотестон - 3 раза в месяц). При высоком ватерпасе РЭ фармацевтическая терапия может быть начата эндокринными препаратами, а в предстоящем дополнена цитостатическими лекарствами. Радиотерапия или лучевая терапия при раке молочной железы применяется в основном в 3 -х случаях: • для уменьшения вероятности рецидива опосля иссечения опухоли в молочной железе и после удаления пораженных лимфатических узлов; • для симптоматического (паллиативного) исцеления неудалимых опухолей, в случае развития осложнений - изъязвления, кровотечения; • для паллиативного лечения отдаленных метастазов, ежели они вызывают тяжелые осложнения - сдавление головного или спинного мозга, выраженный болевой синдром и др. Прогноз при раке молочной железы предсказание зависит от стадии процесса, быстроты его течения и возраста больных. В запущенных стадиях продолжительность жизни сзабывает 2 -3 гхвала. Ранний диагноз рака молочной железы обеспечивает усрочное исцеление большинства нездоровых. Пятилетняя выживаемость при лечении локализованной формы I-II стадии сзабывает 90%, при местнораспространанном раке - 60%. Результаты лечения намного ужаснее при наличии отдаленных метастаэов.
 Профилактика Рака молочной железы Профилактика рака молочной железы заключается прежде вэтого в своевременном избавлении больных от предраковых уплотнений в молочных железах, а также в соблюдении нормального физиологического ритма жизни женщины (беременность, питание) с сокращением до минимума числа абортов. В диагностике рака молочной железы важное значение обладают систематические самостоятельные обследования и ежегодные профилактические врачебные осмотры женщин в возрасте старше 40 лет. Маммография рекомендуется 1 раз в 2 гхвала в возрасте опосля 40 лет, 1 раз в год - после 50 лет. Дамам, касающимся к группам риска, рекомендована ежегодная маммография начиная с возможно ранешнего возраста. Ранее выявление рака молочной железы Более простым и доступным методом профилактики, однако, и наименее эффективным, является самообследование - осмотр иощупывание молочных желез самой женщиной. Эта процедура позволяет выявить опухоль на ранней стадии. Самообследование проводится один раз в месяц. Сначала производится осмотр перед зеркалом. Следующие признаки должны стать обязательным предлогом для обращения к врачу: • втяжение кожи, • зрительно определяемое образование, • изменения напоминающие «лимонную корку» . Потом производится ощупывание. При обнаружении уплотнений либо неоднородности структуры железы, выделений из соска - следует обратиться к онкологу. Более эффективным способом профилактики рака молочной железы является скрининг. Скрининг рака молочной железы Скрининг - это плановое обследование здорового населения с целью выявления наиболее ранних форм опухоли. Процедуры скрининга рака молочной железы очень просты и безболезненны. Так, женщинам рекомендовано, в зависимости от возраста, проводить: • в 20 - 39 лет - самообследование молочной железы ежемесячно, ежегодно УЗИ (ультразвуковое исследование), особенно ежели женщина впрогуливается в группу риска; • однократно в возрасте 35 -39 лет выполнить маммографию; • с 40 лет - самообследование ежемесячно, раз в год - маммографию.
Профилактика Рака молочной железы Профилактика рака молочной железы заключается прежде вэтого в своевременном избавлении больных от предраковых уплотнений в молочных железах, а также в соблюдении нормального физиологического ритма жизни женщины (беременность, питание) с сокращением до минимума числа абортов. В диагностике рака молочной железы важное значение обладают систематические самостоятельные обследования и ежегодные профилактические врачебные осмотры женщин в возрасте старше 40 лет. Маммография рекомендуется 1 раз в 2 гхвала в возрасте опосля 40 лет, 1 раз в год - после 50 лет. Дамам, касающимся к группам риска, рекомендована ежегодная маммография начиная с возможно ранешнего возраста. Ранее выявление рака молочной железы Более простым и доступным методом профилактики, однако, и наименее эффективным, является самообследование - осмотр иощупывание молочных желез самой женщиной. Эта процедура позволяет выявить опухоль на ранней стадии. Самообследование проводится один раз в месяц. Сначала производится осмотр перед зеркалом. Следующие признаки должны стать обязательным предлогом для обращения к врачу: • втяжение кожи, • зрительно определяемое образование, • изменения напоминающие «лимонную корку» . Потом производится ощупывание. При обнаружении уплотнений либо неоднородности структуры железы, выделений из соска - следует обратиться к онкологу. Более эффективным способом профилактики рака молочной железы является скрининг. Скрининг рака молочной железы Скрининг - это плановое обследование здорового населения с целью выявления наиболее ранних форм опухоли. Процедуры скрининга рака молочной железы очень просты и безболезненны. Так, женщинам рекомендовано, в зависимости от возраста, проводить: • в 20 - 39 лет - самообследование молочной железы ежемесячно, ежегодно УЗИ (ультразвуковое исследование), особенно ежели женщина впрогуливается в группу риска; • однократно в возрасте 35 -39 лет выполнить маммографию; • с 40 лет - самообследование ежемесячно, раз в год - маммографию.
 При выборе больницы для прохождения скрининга важно помнить, что на ранних стадиях рак очень слабо или совсем себя не проявляет, поэтому очень важно чтобы: 1. скрининг проводил высококлассный спец, знающий как обнаружить даже самые незначительные признаки заболевания; 2. оборудование, которое применяется для скрининга, было высокоточным и соответствовало современным стандартам мировой онкологии; 3. больница предоставляла комплексную и эффективную онкологическую помощь.
При выборе больницы для прохождения скрининга важно помнить, что на ранних стадиях рак очень слабо или совсем себя не проявляет, поэтому очень важно чтобы: 1. скрининг проводил высококлассный спец, знающий как обнаружить даже самые незначительные признаки заболевания; 2. оборудование, которое применяется для скрининга, было высокоточным и соответствовало современным стандартам мировой онкологии; 3. больница предоставляла комплексную и эффективную онкологическую помощь.
 Дифференциальная диагностика: опухоли молочной железы Дисгормональные заболевания. Повышение плотности ткани желёз, дольчатость или «зернистость» без доминантных образований. Симптомы чаще носят циклический характер, усиливаясь перед менструацией. Хирургическое лечение не показано. Фиброаденома. Плотная, с чёткими контурами опухоль, обычно подвижна. При характерной клинической картине, данных УЗИ и тонкоигольной аспирационной биопсии возможно наблюдение (не является предраковым заболеванием). Киста. Болезненное, обычно «внезапно» появившееся образование. Чаще при УЗИ выявляют множественные кисты. После подтверждения диагноза выполняют тонкоигольную аспирацию. Хирургическое лечение не показано. Внутрипротоковая папиллома. Кровянистые или обильные серозные выделения из одного протока. После подтверждения дуктографией локализации папиллом, показано оперативное лечение. Субареолярный абсцесс. Болезненное образование под краем ареолы с гиперемией кожи над ним. Диагноз подтверждают тонкоигольной аспирационной биопсией. После разрешения воспаления показано скрининговое обследование.
Дифференциальная диагностика: опухоли молочной железы Дисгормональные заболевания. Повышение плотности ткани желёз, дольчатость или «зернистость» без доминантных образований. Симптомы чаще носят циклический характер, усиливаясь перед менструацией. Хирургическое лечение не показано. Фиброаденома. Плотная, с чёткими контурами опухоль, обычно подвижна. При характерной клинической картине, данных УЗИ и тонкоигольной аспирационной биопсии возможно наблюдение (не является предраковым заболеванием). Киста. Болезненное, обычно «внезапно» появившееся образование. Чаще при УЗИ выявляют множественные кисты. После подтверждения диагноза выполняют тонкоигольную аспирацию. Хирургическое лечение не показано. Внутрипротоковая папиллома. Кровянистые или обильные серозные выделения из одного протока. После подтверждения дуктографией локализации папиллом, показано оперативное лечение. Субареолярный абсцесс. Болезненное образование под краем ареолы с гиперемией кожи над ним. Диагноз подтверждают тонкоигольной аспирационной биопсией. После разрешения воспаления показано скрининговое обследование.
 Дальнейшее ведение Больные нуждаются в проведении длительного лечения, что требует и освидетельствования в медико-социальной экспертной комиссии с учётом наличия функциональных нарушений и клинико-трудового прогноза. При неблагоприятном прогнозе (распространённые стадии заболевания) оформление группы инвалидности возможно и до истечения 4 месяцев нетрудоспособности. После завершения специального лечения, пациентка должна проходить регулярное обследование. Рекомендуют ежемесячное самообследование молочной железы. Клинический осмотр с интервалом в 3 месяца первый год, 6 месяцев — второй и третий год, затем 1 раз в год. Ежегодная маммография противоположной железы или обеих желёз при органосохраняющей операции (при органосохраняющих операциях первое обследование проводят через 6 мес).
Дальнейшее ведение Больные нуждаются в проведении длительного лечения, что требует и освидетельствования в медико-социальной экспертной комиссии с учётом наличия функциональных нарушений и клинико-трудового прогноза. При неблагоприятном прогнозе (распространённые стадии заболевания) оформление группы инвалидности возможно и до истечения 4 месяцев нетрудоспособности. После завершения специального лечения, пациентка должна проходить регулярное обследование. Рекомендуют ежемесячное самообследование молочной железы. Клинический осмотр с интервалом в 3 месяца первый год, 6 месяцев — второй и третий год, затем 1 раз в год. Ежегодная маммография противоположной железы или обеих желёз при органосохраняющей операции (при органосохраняющих операциях первое обследование проводят через 6 мес).
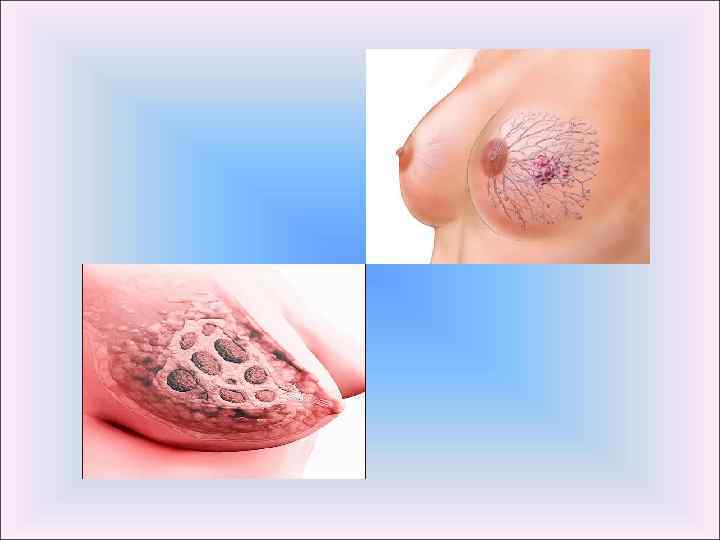
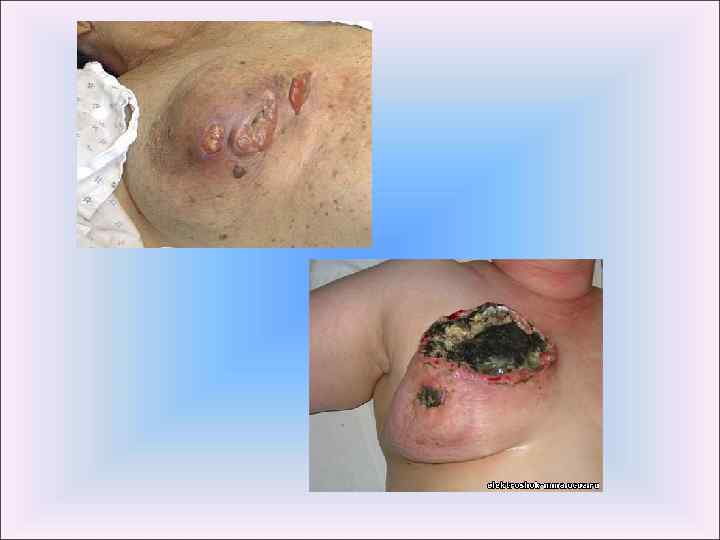
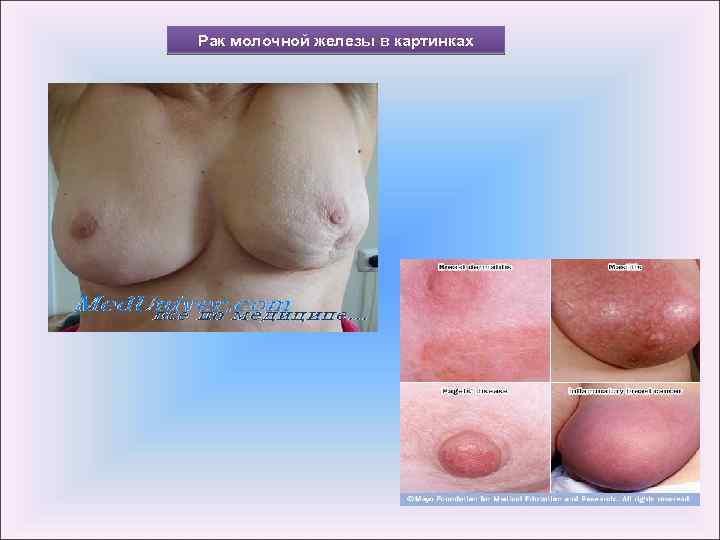 Рак молочной железы в картинках
Рак молочной железы в картинках
 Спасибо за внимание!!!
Спасибо за внимание!!!


