Рак мочевого пузыря.ppt
- Количество слайдов: 61
 Рак мочевого пузыря
Рак мочевого пузыря
 Эпидемиология n n n в 2000 г. рак мочевого пузыря занимал в структуре онкологической заболеваемости населения России 8 -е место среди мужчин и 17 -18 -е - среди женщин в 2000 г. было выявлено 11 958 новых случаев заболевания заболеваемость составила среди мужчин - 11, 3 среди женщин - 1, 6 на 100 тыс. населения среди всех больных злокачественными новообразованиями мочевого пузыря болели 4, 4% мужчин и 1, 1% женщин прирост заболеваемости по сравнению с 1990 г. составил 15, 3% для мужчин и 10% для женщин на конец 2000 г. на учете в онкологических диспансерах состояли 52 338 больных раком мочевого пузыря
Эпидемиология n n n в 2000 г. рак мочевого пузыря занимал в структуре онкологической заболеваемости населения России 8 -е место среди мужчин и 17 -18 -е - среди женщин в 2000 г. было выявлено 11 958 новых случаев заболевания заболеваемость составила среди мужчин - 11, 3 среди женщин - 1, 6 на 100 тыс. населения среди всех больных злокачественными новообразованиями мочевого пузыря болели 4, 4% мужчин и 1, 1% женщин прирост заболеваемости по сравнению с 1990 г. составил 15, 3% для мужчин и 10% для женщин на конец 2000 г. на учете в онкологических диспансерах состояли 52 338 больных раком мочевого пузыря
 Эпидемиология n n n I и II стадии рака мочевого пузыря диагностированы в 2000 г. лишь у 45, 8% впервые заболевших у остальных были обнаружены местнораспространенные и диссеминированные опухоли летальность в течение первого года с момента установления диагноза составила 29, 3%
Эпидемиология n n n I и II стадии рака мочевого пузыря диагностированы в 2000 г. лишь у 45, 8% впервые заболевших у остальных были обнаружены местнораспространенные и диссеминированные опухоли летальность в течение первого года с момента установления диагноза составила 29, 3%
 Факторы, предрасполагающие к возникновению рака мочевого пузыря n n n контакт с канцерогенными химическими веществами: р-нафтиламином, бензидином, толуидином, 2 -метилаланином (используемым при производстве красителей) курение применение некоторых лекарственных препаратов, например фенацетина паразитарное заболевание шистосомоз риск заболеть раком мочевого пузыря повышается у пациентов, перенесших облучение органов таза значительное место в возникновении и развитии новообразований мочевого пузыря отводится генетическим нарушениям
Факторы, предрасполагающие к возникновению рака мочевого пузыря n n n контакт с канцерогенными химическими веществами: р-нафтиламином, бензидином, толуидином, 2 -метилаланином (используемым при производстве красителей) курение применение некоторых лекарственных препаратов, например фенацетина паразитарное заболевание шистосомоз риск заболеть раком мочевого пузыря повышается у пациентов, перенесших облучение органов таза значительное место в возникновении и развитии новообразований мочевого пузыря отводится генетическим нарушениям
 Морфология n n переходно-клеточный рак является наиболее распространенной гистологической формой (около 90%) злокачественных эпителиальных новообразований мочевого пузыря встречаются плоскоклеточный рак (5 -6%) аденокарцинома (менее 5%) недифференцированный рак
Морфология n n переходно-клеточный рак является наиболее распространенной гистологической формой (около 90%) злокачественных эпителиальных новообразований мочевого пузыря встречаются плоскоклеточный рак (5 -6%) аденокарцинома (менее 5%) недифференцированный рак
 Классификация n n 1. 2. 3. в настоящее время общее признание получила международная клиническая классификация рака мочевого пузыря по системе TNM она основывается: на степени опухолевой инвазии стенки мочевого пузыря и окружающих тканей первичной опухолью (Т) на наличии регионарных (N) метастазов на наличии отдаленных (М) метастазов
Классификация n n 1. 2. 3. в настоящее время общее признание получила международная клиническая классификация рака мочевого пузыря по системе TNM она основывается: на степени опухолевой инвазии стенки мочевого пузыря и окружающих тканей первичной опухолью (Т) на наличии регионарных (N) метастазов на наличии отдаленных (М) метастазов
 степень дифференцировки n 1. 2. 3. 4. в зависимости от степени клеточной анаплазии выделяют несколько типов дифференцировки опухолевых клеток: GX - степень дифференцировки не может быть оценена G 1 - высоко дифференцированная опухоль G 2 умеренно дифференцированная опухоль G 3 - низкодифференцированная опухоль G 4 - недифференцированная опухоль Чем менее дифференцирована опухоль, тем хуже прогноз заболевания.
степень дифференцировки n 1. 2. 3. 4. в зависимости от степени клеточной анаплазии выделяют несколько типов дифференцировки опухолевых клеток: GX - степень дифференцировки не может быть оценена G 1 - высоко дифференцированная опухоль G 2 умеренно дифференцированная опухоль G 3 - низкодифференцированная опухоль G 4 - недифференцированная опухоль Чем менее дифференцирована опухоль, тем хуже прогноз заболевания.
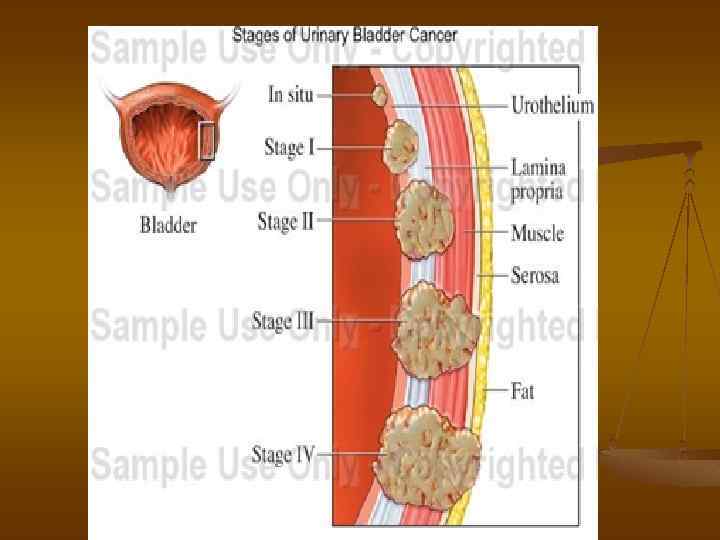
 с клинических позиций рак мочевого пузыря разделяют на 2 группы: n а) поверхностный рак - in situ (Tis), Та, Т 1 n б) инвазивный Т 2 -Т 4
с клинических позиций рак мочевого пузыря разделяют на 2 группы: n а) поверхностный рак - in situ (Tis), Та, Т 1 n б) инвазивный Т 2 -Т 4
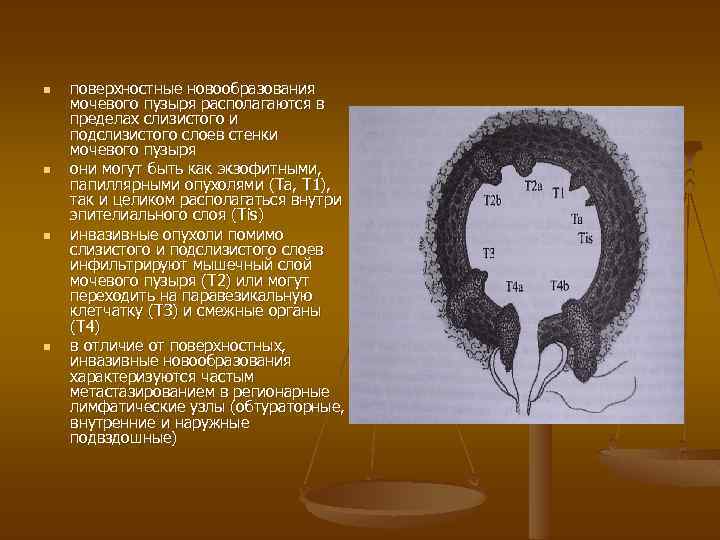 n n поверхностные новообразования мочевого пузыря располагаются в пределах слизистого и подслизистого слоев стенки мочевого пузыря они могут быть как экзофитными, папиллярными опухолями (Та, Т 1), так и целиком располагаться внутри эпителиального слоя (Tis) инвазивные опухоли помимо слизистого и подслизистого слоев инфильтрируют мышечный слой мочевого пузыря (Т 2) или могут переходить на паравезикальную клетчатку (ТЗ) и смежные органы (Т 4) в отличие от поверхностных, инвазивные новообразования характеризуются частым метастазированием в регионарные лимфатические узлы (обтураторные, внутренние и наружные подвздошные)
n n поверхностные новообразования мочевого пузыря располагаются в пределах слизистого и подслизистого слоев стенки мочевого пузыря они могут быть как экзофитными, папиллярными опухолями (Та, Т 1), так и целиком располагаться внутри эпителиального слоя (Tis) инвазивные опухоли помимо слизистого и подслизистого слоев инфильтрируют мышечный слой мочевого пузыря (Т 2) или могут переходить на паравезикальную клетчатку (ТЗ) и смежные органы (Т 4) в отличие от поверхностных, инвазивные новообразования характеризуются частым метастазированием в регионарные лимфатические узлы (обтураторные, внутренние и наружные подвздошные)

 Клинические проявления n гематурия n дизурия n неспецифические симптомы
Клинические проявления n гематурия n дизурия n неспецифические симптомы
 Клинические проявления n n основным клиническим симптомом рака мочевого пузыря является наличие примеси крови в моче характерна тотальная безболевая макрогематурия с отхождением бесформенных сгустков однако нередко бывает лишь микроскопическая гематурия, устанавливаемая случайно при исследовании мочи степень кровотечения не отражает величины опухоли: порой при небольших новообразованиях может наблюдаться тампонада мочевого пузыря кровью.
Клинические проявления n n основным клиническим симптомом рака мочевого пузыря является наличие примеси крови в моче характерна тотальная безболевая макрогематурия с отхождением бесформенных сгустков однако нередко бывает лишь микроскопическая гематурия, устанавливаемая случайно при исследовании мочи степень кровотечения не отражает величины опухоли: порой при небольших новообразованиях может наблюдаться тампонада мочевого пузыря кровью.
 Клинические проявления n n n другим частым симптомом рака мочевого пузыря является дизурия ее частота и выраженность зависят от локализации, размеров опухоли, степени инвазии в стенку мочевого пузыря дизурия - основной симптом при раке in situ.
Клинические проявления n n n другим частым симптомом рака мочевого пузыря является дизурия ее частота и выраженность зависят от локализации, размеров опухоли, степени инвазии в стенку мочевого пузыря дизурия - основной симптом при раке in situ.
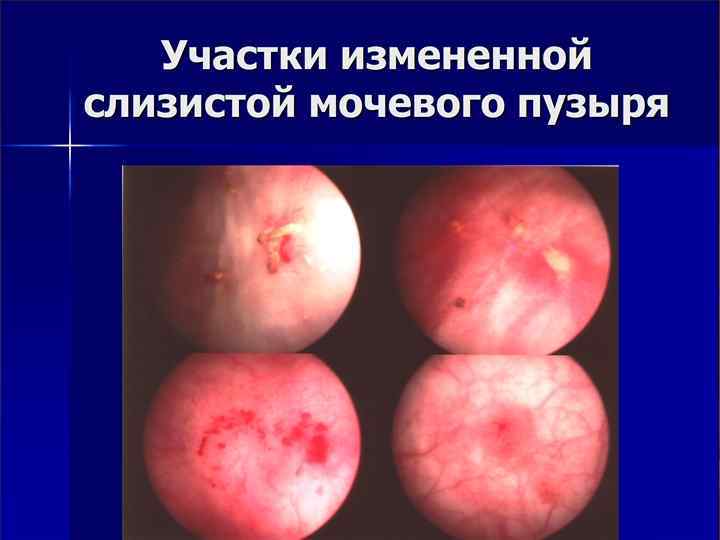
 Рак in situ n n n особенностью этой высокозлокачественной опухоли является внутриэпителиальное расположение Tis -плоская опухоль, которую нельзя обнаружить при ультразвуковом исследовании или цистоскопии главными методами диагностики в этом случае служат цитологическое исследование мочи и «слепая» биопсия мочевого пузыря
Рак in situ n n n особенностью этой высокозлокачественной опухоли является внутриэпителиальное расположение Tis -плоская опухоль, которую нельзя обнаружить при ультразвуковом исследовании или цистоскопии главными методами диагностики в этом случае служат цитологическое исследование мочи и «слепая» биопсия мочевого пузыря
 Диагностика n ультразвуковое исследование n цитологическое исследование мочи n цистоскопия
Диагностика n ультразвуковое исследование n цитологическое исследование мочи n цистоскопия
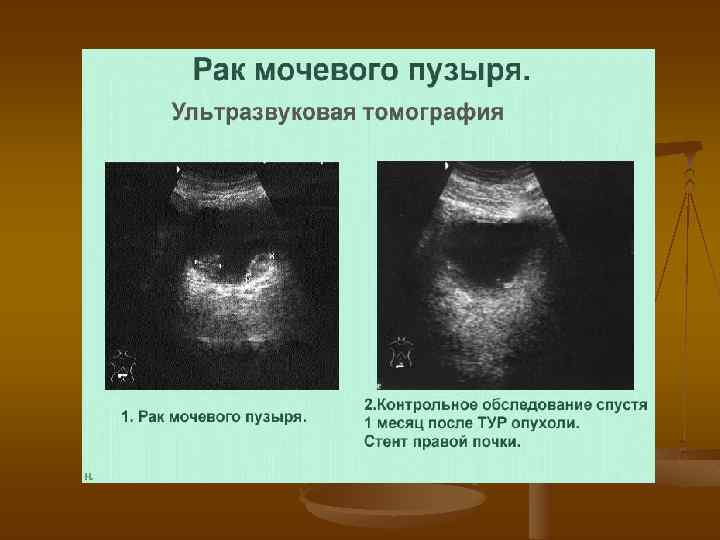
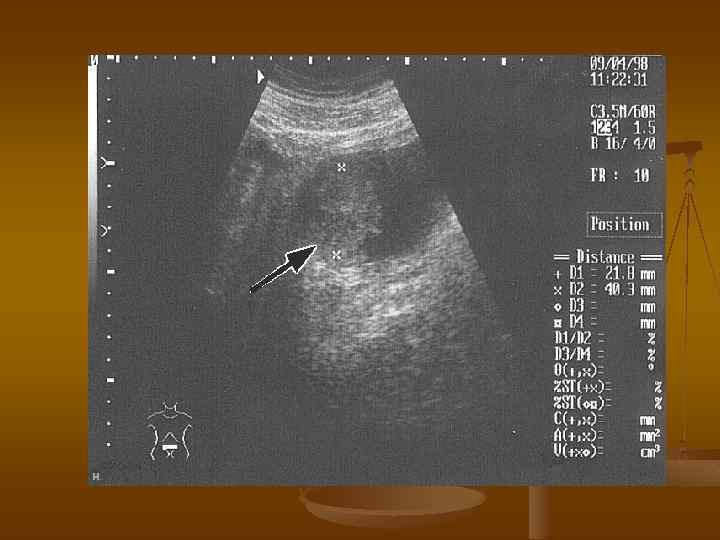
 УЗИ n n n ультразвуковое исследование позволяет выявить экзофитные новообразования мочевого пузыря позволяет оценить степень опухолевой инфильтрации стенки мочевого пузыря и окружающих тканей и органов позволяет оценить состояние регионарных и парааортальных лимфатических узлов, почек, печени Диагностическая точность ультразвукового метода составляет 60 -70%
УЗИ n n n ультразвуковое исследование позволяет выявить экзофитные новообразования мочевого пузыря позволяет оценить степень опухолевой инфильтрации стенки мочевого пузыря и окружающих тканей и органов позволяет оценить состояние регионарных и парааортальных лимфатических узлов, почек, печени Диагностическая точность ультразвукового метода составляет 60 -70%
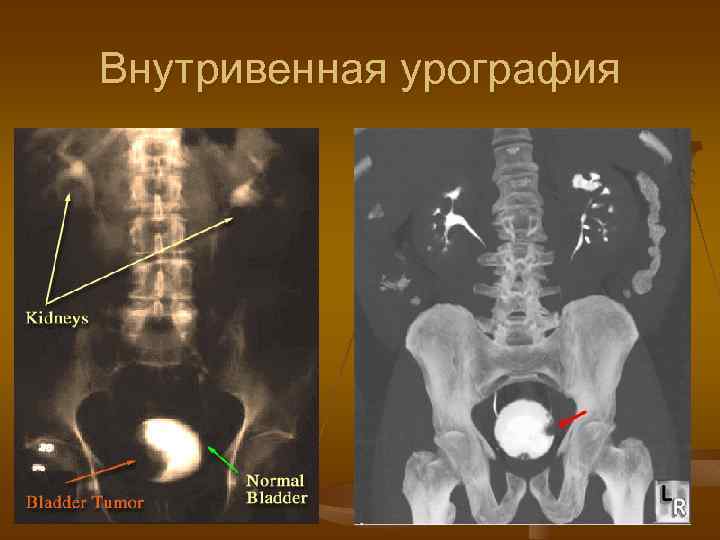 Внутривенная урография
Внутривенная урография


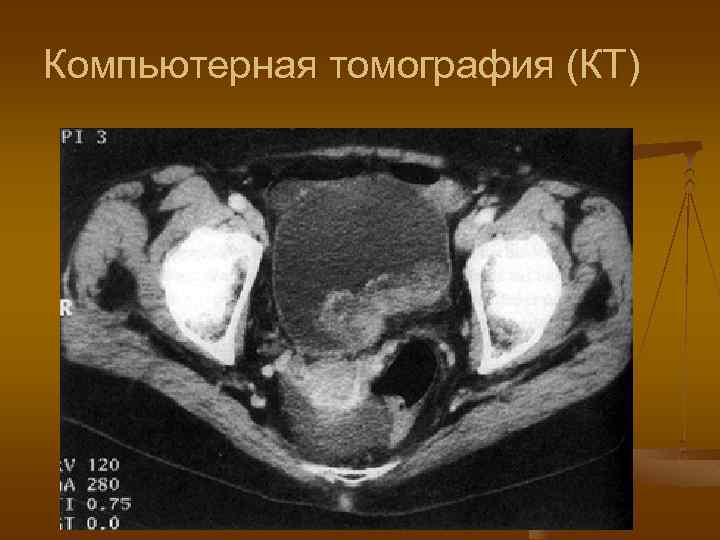 Компьютерная томография (КТ)
Компьютерная томография (КТ)
 цитологическое исследование мочи цитологическое исследование осадка мочи позволяет обнаружить опухолевые клетки n метод отличается высокой специфичностью (около 90%) n чувствительность его составляет в среднем 40% (она мала при высокодифференцированных опухолях, при низкодифференцированных составляет около 70%) n
цитологическое исследование мочи цитологическое исследование осадка мочи позволяет обнаружить опухолевые клетки n метод отличается высокой специфичностью (около 90%) n чувствительность его составляет в среднем 40% (она мала при высокодифференцированных опухолях, при низкодифференцированных составляет около 70%) n
 Диагностика в последнее время предложены и применяются другие методы лабораторной диагностики рака мочевого пузыря: n n n определение ВТА (bladder tumor antigen) NMP 22 (nuclear matrix protein) антигена UBC (urinary bladder cancer) теломераза мочи и другие.
Диагностика в последнее время предложены и применяются другие методы лабораторной диагностики рака мочевого пузыря: n n n определение ВТА (bladder tumor antigen) NMP 22 (nuclear matrix protein) антигена UBC (urinary bladder cancer) теломераза мочи и другие.
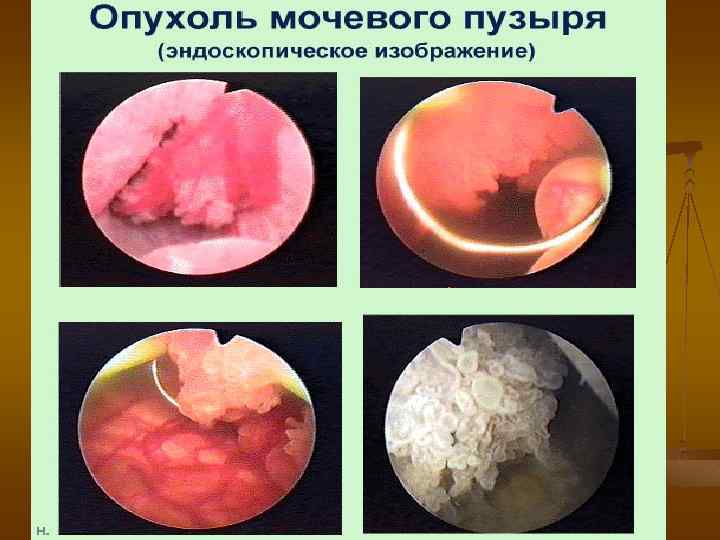
 Цистоскопия n 1. 2. 3. 4. n основным методом диагностики является цистоскопия, которая позволяет установить: наличие размеры количество локализацию опухолей обязательным компонентом цистоскопии является биопсия опухоли или «слепая» биопсия слизистой мочевого пузыря при подозрении на рак in situ
Цистоскопия n 1. 2. 3. 4. n основным методом диагностики является цистоскопия, которая позволяет установить: наличие размеры количество локализацию опухолей обязательным компонентом цистоскопии является биопсия опухоли или «слепая» биопсия слизистой мочевого пузыря при подозрении на рак in situ
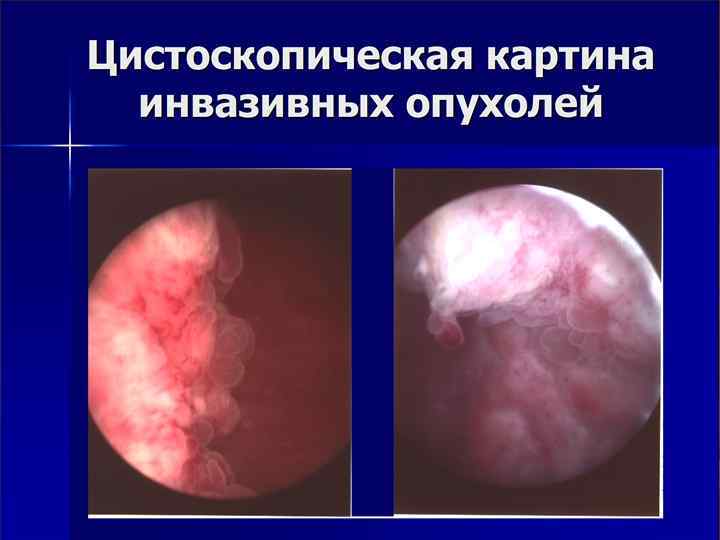
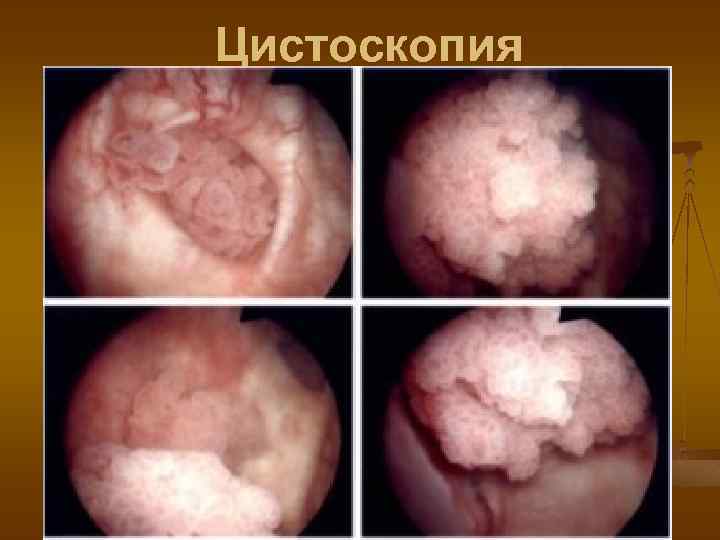 Цистоскопия
Цистоскопия
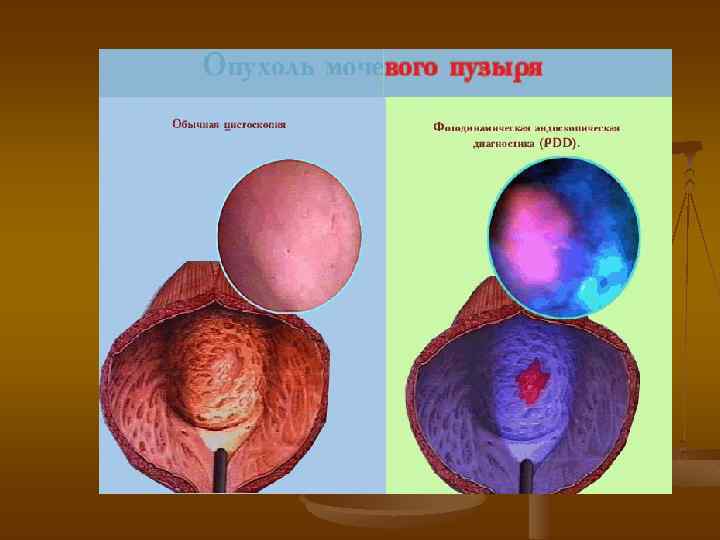
 Флюоресцентная диагностика n n n 1. 2. повысить диагностические возможности цистоскопии позволяет применение флюоресцентной диагностики рака мочевого пузыря метод разработан Kriegmair в 1996 г. метод основан на: избирательном накоплении протопорфирина IX в опухолевых клетках при внутрипузырном введении 5 -аминолевулиновой кислоты при освещении мочевого пузыря синефиолетовым светом возникает флуоресценция опухоли
Флюоресцентная диагностика n n n 1. 2. повысить диагностические возможности цистоскопии позволяет применение флюоресцентной диагностики рака мочевого пузыря метод разработан Kriegmair в 1996 г. метод основан на: избирательном накоплении протопорфирина IX в опухолевых клетках при внутрипузырном введении 5 -аминолевулиновой кислоты при освещении мочевого пузыря синефиолетовым светом возникает флуоресценция опухоли
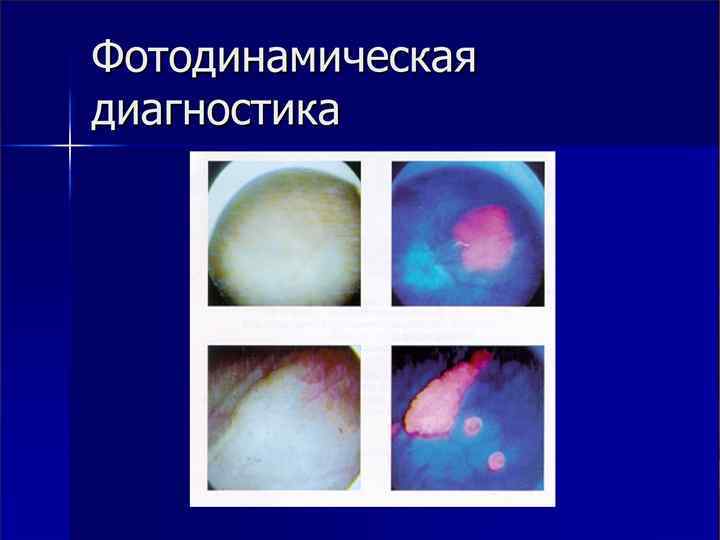
 Флюоресцентная диагностика n n таким образом, врач имеет возможность увидеть новообразования, которые не видны при обычном освещении, в том числе и рак in situ, провести биопсию из флюоресцирующих участков или удалить их чувствительность флуоресцентной цистоскопии на 20% превосходит чувствительность цистоскопии при обычном освещении
Флюоресцентная диагностика n n таким образом, врач имеет возможность увидеть новообразования, которые не видны при обычном освещении, в том числе и рак in situ, провести биопсию из флюоресцирующих участков или удалить их чувствительность флуоресцентной цистоскопии на 20% превосходит чувствительность цистоскопии при обычном освещении
 n n n при выявлении рака мочевого пузыря следующим этапом является установление стадии для определения степени местного распространения опухоли применяют бимануальную пальпацию под наркозом и такие дорогостоящие методы, как КТ, МРТ применение этих методов оказывается полезным при местнораспространенном заболевании
n n n при выявлении рака мочевого пузыря следующим этапом является установление стадии для определения степени местного распространения опухоли применяют бимануальную пальпацию под наркозом и такие дорогостоящие методы, как КТ, МРТ применение этих методов оказывается полезным при местнораспространенном заболевании
 n n морфологическое установление стадии Т возможно лишь применении диагностической трансуретральной резекции (ТУР) мочевого пузыря диагностика регионарных метастазов рака мочевого пузыря трудна, так как область обтураторной ямки и внутренних подвздошных сосудов недостаточно хорошо визуализируется
n n морфологическое установление стадии Т возможно лишь применении диагностической трансуретральной резекции (ТУР) мочевого пузыря диагностика регионарных метастазов рака мочевого пузыря трудна, так как область обтураторной ямки и внутренних подвздошных сосудов недостаточно хорошо визуализируется
 n n в 1 -5% случаев новообразование в мочевом пузыре может быть метастазом уротелиального рака почечной лоханки или мочеточника у больных раком мочевого пузыря исследование верхних мочевых путей должно быть обязательным
n n в 1 -5% случаев новообразование в мочевом пузыре может быть метастазом уротелиального рака почечной лоханки или мочеточника у больных раком мочевого пузыря исследование верхних мочевых путей должно быть обязательным
 Лечение
Лечение
 Поверхностный переходноклеточный рак n n рак мочевого пузыря рассматривается как болезнь слизистой генетическими исследованиями установлено, что у больных раком мочевого пузыря в «нормальном» уротелии имеются хромосомные аберрации, изменения суммарного содержания ДНК, нарушения экспрессии р53 и интенсивности пролиферации, подобные тем, которые наблюдаются в опухолевых клетках
Поверхностный переходноклеточный рак n n рак мочевого пузыря рассматривается как болезнь слизистой генетическими исследованиями установлено, что у больных раком мочевого пузыря в «нормальном» уротелии имеются хромосомные аберрации, изменения суммарного содержания ДНК, нарушения экспрессии р53 и интенсивности пролиферации, подобные тем, которые наблюдаются в опухолевых клетках
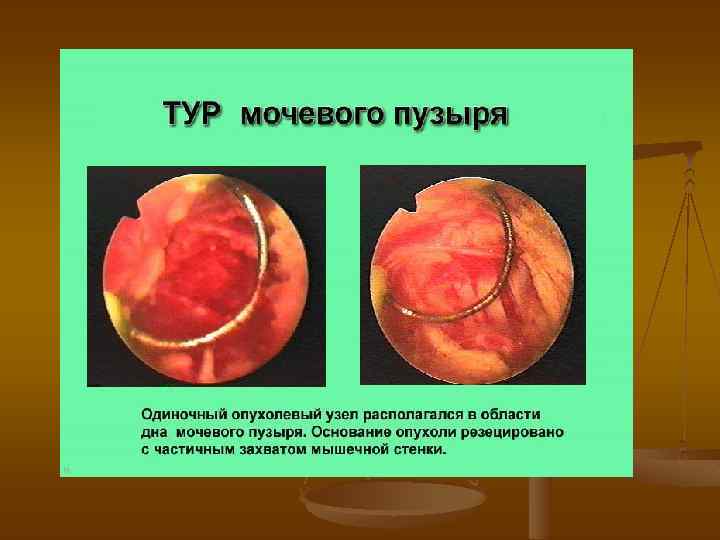
 Поверхностный переходноклеточный рак среди оперативных методов лечения поверхностного переходно-клеточного рака мочевого пузыря методом выбора является ТУР мочевого пузыря
Поверхностный переходноклеточный рак среди оперативных методов лечения поверхностного переходно-клеточного рака мочевого пузыря методом выбора является ТУР мочевого пузыря
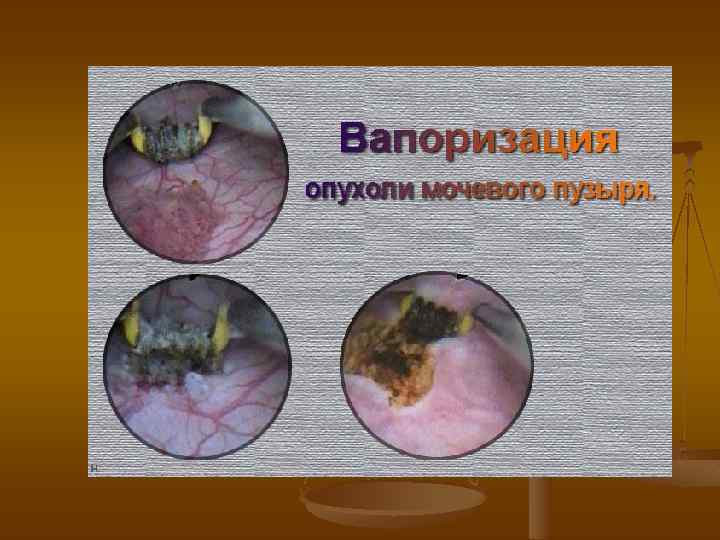
 Поверхностный переходноклеточный рак n n n рецидивы заболевания в течение пяти лет после ТУР развиваются в среднем у 6070% больных у части пациентов рецидивная опухоль становится инвазивной или имеет более низкую степень дифференцировки (прогрессия опухоли) прогрессия при папиллярном раке отмечается у 10 -20% больных, а при высоко злокачественных опухолях ТЗ и раке in situ достигает 30 -50%.
Поверхностный переходноклеточный рак n n n рецидивы заболевания в течение пяти лет после ТУР развиваются в среднем у 6070% больных у части пациентов рецидивная опухоль становится инвазивной или имеет более низкую степень дифференцировки (прогрессия опухоли) прогрессия при папиллярном раке отмечается у 10 -20% больных, а при высоко злокачественных опухолях ТЗ и раке in situ достигает 30 -50%.
 Поверхностный переходноклеточный рак факторами, оказывающими влияние на рецидивирование, прогрессию опухоли и результаты лечения, являются: n n n количество новообразований к моменту ТУР размер новообразований частота возникновения рецидива в течение первого года после ТУР стадия (Tis, Та, Т 1) степень дифференцировки опухолевых клеток (G)
Поверхностный переходноклеточный рак факторами, оказывающими влияние на рецидивирование, прогрессию опухоли и результаты лечения, являются: n n n количество новообразований к моменту ТУР размер новообразований частота возникновения рецидива в течение первого года после ТУР стадия (Tis, Та, Т 1) степень дифференцировки опухолевых клеток (G)
 Поверхностный переходноклеточный рак лечение поверхностного рака мочевого пузыря должнс заключаться не только в удалении новообразования, но и в обязательном проведении послеоперационной (адъювантной) терапии, направленной на профилактику рецидивов и предупреждение прогрессии. В редких случаях, а именно при небольших первичных одиночных опухолях Ta Gl можно воздержаться от адъювантного лечения и ограничиться наблюдением
Поверхностный переходноклеточный рак лечение поверхностного рака мочевого пузыря должнс заключаться не только в удалении новообразования, но и в обязательном проведении послеоперационной (адъювантной) терапии, направленной на профилактику рецидивов и предупреждение прогрессии. В редких случаях, а именно при небольших первичных одиночных опухолях Ta Gl можно воздержаться от адъювантного лечения и ограничиться наблюдением
 n n Поверхностный переходноклеточный рак среди методов адъювантной терапии первостепенное значение имеет внутрипузырная иммунотерапия вакциной БЦЖ продемонстрирована высокая противоопухолевая активность вакцины БЦЖ в отношении поверхностного переходно-клеточного рака мочевого пузыря и лучшие результаты при адъювантном применении БЦЖ-терапии после ТУР по сравнению с одним оперативным лечением или в комбинации с адъювантным применением химиопрепаратов проведение после ТУР адъювантной внутрипузырной БЦЖтерапии позволяет в 3 -4 раза уменьшить частоту рецидивов по сравнению с только оперативным лечением применение профилактической внутрипузырной иммунотерапии (БЦЖ - иммуран) позволило снизить частоту рецидивов поверхностного рака мочевого пузыря до 16, 5% по сравнению с 73, 8% у больных, не получавших профилактического лечения после ТУР
n n Поверхностный переходноклеточный рак среди методов адъювантной терапии первостепенное значение имеет внутрипузырная иммунотерапия вакциной БЦЖ продемонстрирована высокая противоопухолевая активность вакцины БЦЖ в отношении поверхностного переходно-клеточного рака мочевого пузыря и лучшие результаты при адъювантном применении БЦЖ-терапии после ТУР по сравнению с одним оперативным лечением или в комбинации с адъювантным применением химиопрепаратов проведение после ТУР адъювантной внутрипузырной БЦЖтерапии позволяет в 3 -4 раза уменьшить частоту рецидивов по сравнению с только оперативным лечением применение профилактической внутрипузырной иммунотерапии (БЦЖ - иммуран) позволило снизить частоту рецидивов поверхностного рака мочевого пузыря до 16, 5% по сравнению с 73, 8% у больных, не получавших профилактического лечения после ТУР
 Поверхностный переходноклеточный рак высокая эффективность профилактической иммунотерапии наблюдается n как при одиночных, так и при множественных опухолях n как при Та, так и при Т 1 n как при G 2, так и при G 3 n профилактическая иммунотерапия не только снижает частоту рецидивов, но и отодвигает сроки их появления
Поверхностный переходноклеточный рак высокая эффективность профилактической иммунотерапии наблюдается n как при одиночных, так и при множественных опухолях n как при Та, так и при Т 1 n как при G 2, так и при G 3 n профилактическая иммунотерапия не только снижает частоту рецидивов, но и отодвигает сроки их появления
 Поверхностный переходноклеточный рак n n n наиболее часто рекомендуется разовая доза 100 -120 мг БЦЖ для снижения частоты побочных проявлений и осложнений иммунотерапии применяют и меньшие разовые дозы БЦЖ: 81, 27, 5 мг снижение доз незначительно сказывается на эффективности лечения, а его токсичность уменьшается курс лечения состоит из 6 еженедельных внутрипузырных введений многие авторы рекомендуют дополнять его поддерживающей БЦЖ-терапией с меньшей частотой инстилляций (например, 1 раз в 3 месяца на протяжении 2 лет)
Поверхностный переходноклеточный рак n n n наиболее часто рекомендуется разовая доза 100 -120 мг БЦЖ для снижения частоты побочных проявлений и осложнений иммунотерапии применяют и меньшие разовые дозы БЦЖ: 81, 27, 5 мг снижение доз незначительно сказывается на эффективности лечения, а его токсичность уменьшается курс лечения состоит из 6 еженедельных внутрипузырных введений многие авторы рекомендуют дополнять его поддерживающей БЦЖ-терапией с меньшей частотой инстилляций (например, 1 раз в 3 месяца на протяжении 2 лет)
 Поверхностный переходноклеточный рак n n если проведение адъювантной внутрипузырной БЦЖ-терапии по каким-либо причинам невозможно, следует провести внутрипузырную химиотерапию наиболее эффективным препаратами являются митомицин С, адрибластин, эпирубицин, тиофосфамид. эффективность внутрипузырной химиотерапии меньше, чем БЦЖ-терапии (частота рецидивов уменьшается на 15 -20%, лечение не оказывает влияния на прогрессию и отдаленные результаты)
Поверхностный переходноклеточный рак n n если проведение адъювантной внутрипузырной БЦЖ-терапии по каким-либо причинам невозможно, следует провести внутрипузырную химиотерапию наиболее эффективным препаратами являются митомицин С, адрибластин, эпирубицин, тиофосфамид. эффективность внутрипузырной химиотерапии меньше, чем БЦЖ-терапии (частота рецидивов уменьшается на 15 -20%, лечение не оказывает влияния на прогрессию и отдаленные результаты)
 Поверхностный переходноклеточный рак цистэктомия показана: n n при тотальном поражении мочевого пузыря, когда невозможна ТУР при прогрессии опухоли при упорно рецидивирующих поверхностных новообразованиях при опухолях ТЗ
Поверхностный переходноклеточный рак цистэктомия показана: n n при тотальном поражении мочевого пузыря, когда невозможна ТУР при прогрессии опухоли при упорно рецидивирующих поверхностных новообразованиях при опухолях ТЗ
 Инвазивный рак мочевого пузыря в лечении инвазивного рака мочевого пузыря ведущее значение имеет хирургический метод
Инвазивный рак мочевого пузыря в лечении инвазивного рака мочевого пузыря ведущее значение имеет хирургический метод
 Инвазивный рак мочевого пузыря цистэктомия является основным методом лечения инвазивного рака мочевого пузыря
Инвазивный рак мочевого пузыря цистэктомия является основным методом лечения инвазивного рака мочевого пузыря

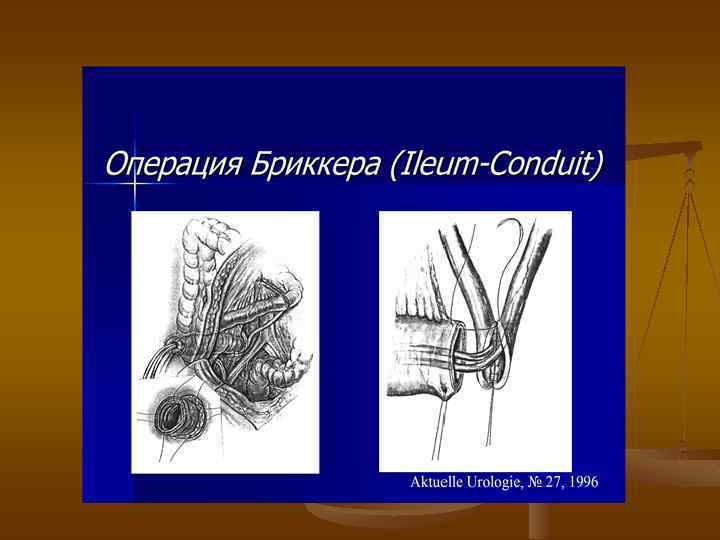
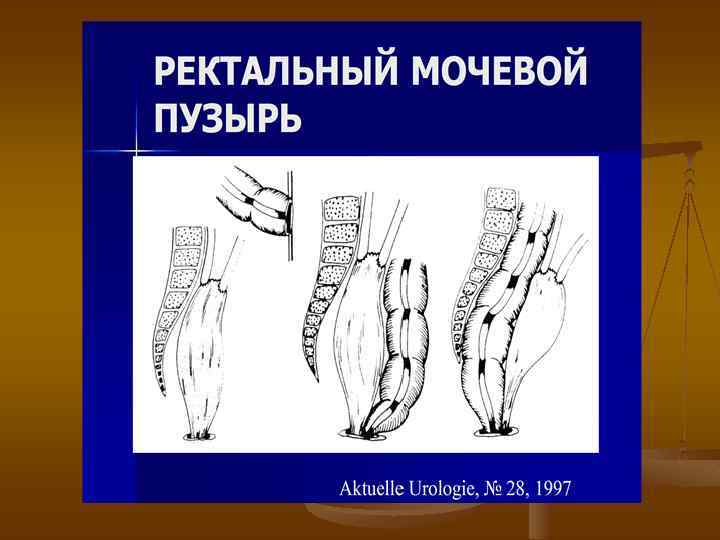
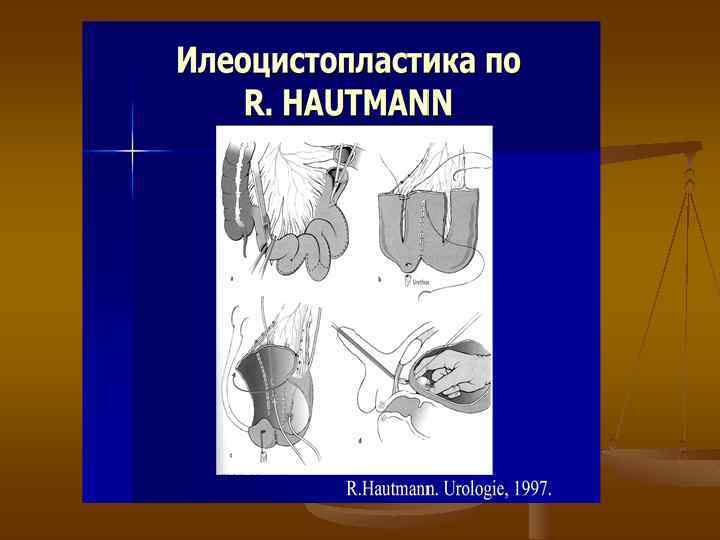
 Инвазивный рак мочевого пузыря n n пятилетняя выживаемость больных после цистэктомии: при поверхностном раке мочевого пузыря составляет70 -100% при инвазивных опухолях, ограниченных стенкой мочевого пузыря, - 50 -70% при опухолевой инфильтрации паравезикальной клетчатки, предстательной железы - 20 -30% при метастатическом поражении регионарных лимфатических узлов - менее 20%
Инвазивный рак мочевого пузыря n n пятилетняя выживаемость больных после цистэктомии: при поверхностном раке мочевого пузыря составляет70 -100% при инвазивных опухолях, ограниченных стенкой мочевого пузыря, - 50 -70% при опухолевой инфильтрации паравезикальной клетчатки, предстательной железы - 20 -30% при метастатическом поражении регионарных лимфатических узлов - менее 20%
 Инвазивный рак мочевого пузыря 1. 2. 3. n n n показаниями к лучевой терапии являются: опухоли в стадии Т 2 -ТЗ размером не более 5 -1 см без сопутствующей карциномы in situ суммарная очаговая доза должна быть не мене 60 -65 Гр по данным литературы полную регрессию опухоли удается достичь у 30 -50% больных пятилетняя выживаемость составляет 25 - 40% в случае местнораспространенного процесса (T 3 b-T 4, N+) лучевая терапия играет паллиативную роль в связи с тем, что отдаленные результаты остаются неудовлетворительными
Инвазивный рак мочевого пузыря 1. 2. 3. n n n показаниями к лучевой терапии являются: опухоли в стадии Т 2 -ТЗ размером не более 5 -1 см без сопутствующей карциномы in situ суммарная очаговая доза должна быть не мене 60 -65 Гр по данным литературы полную регрессию опухоли удается достичь у 30 -50% больных пятилетняя выживаемость составляет 25 - 40% в случае местнораспространенного процесса (T 3 b-T 4, N+) лучевая терапия играет паллиативную роль в связи с тем, что отдаленные результаты остаются неудовлетворительными
 Инвазивный рак мочевого пузыря 1. 2. n n наиболее эффективными схемами химиотерапии до недавнего времени считали комбинации: MVAC (метотрексат, цисплатин, доксорубицин, винбластин) CMV (цисплатин, метотрексат, винбластин) эффективность их достигала 60 - 70% недостатком этих комбинаций является высокая токсичность
Инвазивный рак мочевого пузыря 1. 2. n n наиболее эффективными схемами химиотерапии до недавнего времени считали комбинации: MVAC (метотрексат, цисплатин, доксорубицин, винбластин) CMV (цисплатин, метотрексат, винбластин) эффективность их достигала 60 - 70% недостатком этих комбинаций является высокая токсичность


