Рак легкого.ppt
- Количество слайдов: 82
Рак легкого

Рост заболеваемости раком легкого В 1896 году сводная мировая статистика насчитывала всего 96 наблюдений, считавшихся казуистическими (Пасслер). В 1904 году - 178 наблюдений, из которых лишь в 6 случаях поставлен прижизненный диагноз (Зерт). В 1912 году - 374 наблюдения (Адлер) С 1930 х по 1970 е годы рост заболеваемости в США в 12 раз, в Великобритании - в 20 раз.


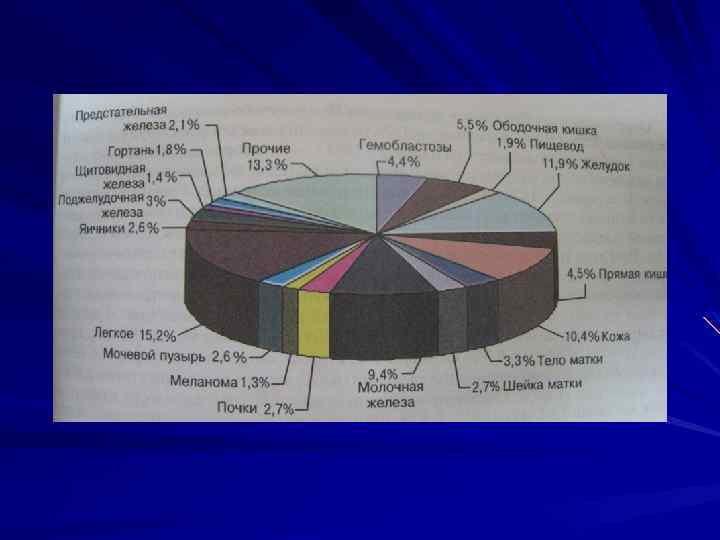
В мире ежегодно диагностируют около 1 млн. новых случаев рака легкого, что составляет более 12% от числа всех выявляемых злокачественных новообразований. Свыше 60% случаев этого заболевания регистрируют в индустриально развитых странах, в большинстве из них рак легкого является основной причиной смерти больных со злокачественными новообразованиями.

ФАКТОРЫ РАЗВИТИЯ РАКА ЛЕГКОГО Генетические факторы риска: – Первичная множественность опухолей (излеченный пациент от злокачественной опухоли). – Три случая развития рака легкого в семье (у ближайших родственников) и более. Модифицированные факторы риска: – А. Экзогенные. Курение. Загрязнение окружающей среды канцерогенами. Профессиональные вредности. – Б. Эндогенные. Возраст более 45 лет. Хронические легочные заболевания (пневмония, туберкулез, бронхит, локализованный пневмофиброз и др. ).

РОЛЬ КУРЕНИЯ В ЗАБОЛЕВАЕМОСТИ РАКОМ ЛЕГКОГО В 1 кг табака содержится 70 г табачного дегтя. При интенсивном курении за 10 лет через легкие проходит до 8 л табачного дегтя. В табачном дегте содержится до 50 -ти канцерогенов, в том числе 3, 4 -бензпирен, метилхолантрен, радиоактивный полоний-210 и другие. Наиболее вредны сигареты, сигаретный фильтр задерживает не более 50% табачного дегтя. До недавнего времени кривая производства сигарет точно соответствовала кривой роста заболеваемости раком легкого. В странах, где табак не курят, а жуют (Индия, Юго. Восточная Азия) рак слизистой рта встречается во много раз чаше рака легкого.

ЗАБОЛЕВАЕМОСТЬ РАКОМ ЛЕГКОГО (НА 100. 000 В ГОД) В ЗАВИСИМОСТИ ОТ КУРЕНИЯ И ЕГО ИНТЕНСИВНОСТИ (данные противоракового общества США, основанные на наблюдении когорты из 2. 000 человек в течение 7 лет) НЕКУРЯЩИЕ. . . . . 3, 4 КУРЯЩИЕ МЕНЕЕ 1/2 ПАЧКИ СИГАРЕТ В ДЕНЬ. . . 51, 4 КУРЯЩИЕ ЕОЛЕЕ 1 ПАЧКИ СИГАРЕТ В ДЕНЬ. . . . 143, 9 КУРЯЩИЕ БОЛЕЕ 2 ПАЧЕК СИГАРЕТ В ДЕНЬ. . . . 217, 3 РАЗНИЦА МЕЖДУ НЕКУРЯЩИМИ И ИНТЕНСИВНЫМИ КУРИЛЬЩИКАМИ БОЛЕЕ 60 PA 3! НАЧАЛО КУРЕНИЯ ДО 16 ЛЕТ УВЕЛИЧИВАЕТ ОПАСНОСТЬ ЗАБОЛЕВАНИЯ ПОЧТИ В 5 РАЗ. КУРИЛЬЩИКИ ТРУБОК ЗАБОЛЕВАЮТ ЗНАЧИТЕЛЬНО РЕЖЕ КУРИЛЬЩИКОВ СИГАРЕТ - 11, 4 : 100. 000 (КОНДЕНСАЦИЯ ДЁГТЯ В МУНДШТУКЕ).

КЛИНИКО-АНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ (Савицкий А. И. 1957 г. ) Центральный рак: – а) эндобронхиальный; – б) перибронхиальный узловой; – в) разветвленный. Периферический рак: – а) круглая тень; – б) пневмониеподобный рак; – в) рак верхушки легкого (Панкоста). Атипичные формы, обусловленные особенностями метастазирования: – а) медиастинальная; – б) милиарный карциноматоз и др.

СОВРЕМЕННАЯ КЛИНИКО-АНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ Центральная форма – опухоль субсегментарного, долевого, главного бронхов. Периферическая форма – опухоль паренхимы легкого. Медиастинальная форма – множественные метастатическое поражение внутригрудных лимфатических узлов без установленной локализации первичной опухоли в легком Диссеминированная форма – множественное поражение легких без установленной локализации первичной опухоли (карциноматоз легких) в других органах.

Метастазирование рака легкого А. Лимфогенное (прикорневые – медиастинальные – надключичные лимфоузлы) Б. Гематогенное (печень, надпочечники, почки, головной мозг, кости и др. органы и ткани) В. По плевральным листкам (характерно для периферических опухолей – карциноматоз плевры с геморрагическим выпотом) Г. Бронхогенное (? ) (в другие участки первично пораженного или противоположного легкого; характерно для аденокарциномы)

МЕЖДУНАРОДНАЯ ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ОПУХОЛЕЙ ЛЕГКИХ (ВОЗ, ЖЕНЕВА, 1981) Эпителиальные опухоли – А. Доброкачественные 1. Папиллома 2. Аденома – – Б. Дисплазия Рак in situ В. Злокачественные 1. Плоскоклеточный рак (эпидермоидный рак) 2. Мелкоклеточный рак 3. Аденокарцинома 4. Крупноклеточный рак 5. Железисто-плоскоклеточный рак 6. Карциноидная опухоль 7. Рак бронхиальных желез – – а) Аденокистозный рак б) Мукоэпидермоидный рак 8. Другие Опухоли мягких тканей Мезотелиальные опухоли Различные типы мезотелиом Другие типы различных опухолей Карцинома, меланома, лимфома и др.

МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ РАКА ЛЕГКОГО ПО СИСТЕМЕ TNM Т – ПЕРВИЧНАЯ ОПУХОЛЬ ТХ – недостаточность данных для оценки первичной опухоли, выявление клеток рака в мокроте или в смыве из бронхов, рентгенологически и при бронхоскопии опухоль не определяется; Т 0 – первичная опухоль не определяется; Tis – carcinoma in situ Т 1 – опухоль до 3 см, окруженная легочной тканью или висцеральной плеврой, без поражения последней и бронхоскопических признаков инвазии проксимальнее долевого бронха; Т 2 – опухоль более 3 см или распространяющая на главный бронх не менее чем на 2 см от киля бифуркации трахеи, или прорастающая в висцеральную плевру, или сопровождающая ателектазом, но не всего легкого; Т 3 – опухоль любого размера, распространяющаяся на грудную стенку, диафрагму, медиастинальную плевру, перикард, или на главный бронх менее на 2 см от киля трахеи, но без вовлечения последнего, или опухоль с ателектазом либо пневмонией всего легкого; Т 4 – опухоль любого размера, распространяющаяся на средостение, сердце (миокард), магистральные сосуды (аорта, общий ствол легочной артерии, верхняя полая вена), трахею, пищевод, тело позвонков, киль трахеи, или опухоль со злокачественным цитологически подтвержденным плевральным выпотом.

МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ РАКА ЛЕГКОГО ПО СИСТЕМЕ TNM N – РЕГИОНАРНЫЕ ЛИМФАТИЧЕСКИЕ УЗЛЫ NX-регионарные лимфатические узлы не могут быть оценены; NO-нет метастазов в регионарных лимфатических узлах; N 1 - метастатическое поражение внутрилегочных, ипсилатеральных бронхопульмональных и или лимфатических узлов корня легкого, включая их вовлечение путем непосредственного распространения самой опухоли; N 2 - метастатическое поражение ипсилатеральных лимфатических узлов средостения и или бифуркационных; N 3 - поражение контралатеральных средостенных и или корневых лимфатических узлов, прескаленных и или надключичных лимфатических узлов на стороне поражения или противоположной стороне.

МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ РАКА ЛЕГКОГО ПО СИСТЕМЕ TNM М – отдаленные метастазы МХ – отдаленные метастазы не могут быть оценены; МО – нет отдаленных метастазов; М 1 – отдаленные метастазы имеются
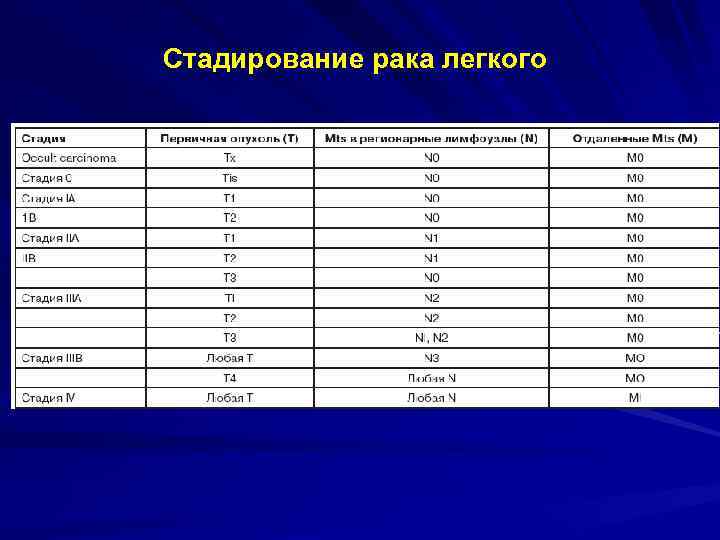
Стадирование рака легкого

АЛГОРИТМ ДИАГНОСТИЧЕСКИХ МЕРОПРИЯТИЙ 1. Первичная диагностика опухоли легкого с установлением локализации и клинико-анатомической формы. 2. Уточняющая диагностика, направленная на определение точных границ распространения опухолевого процесса (истинные размеры первичной опухоли, степень поражения внутригрудных лимфатических узлов, прорастание прилежащих органов и структур, отдаленные метастазы) т. е. установление стадии заболевания по системе TNM. 3. Морфологическая верификация опухоли с уточнением ее гистологической структуры и степени анаплазии (дифференцировки). 4. Определение исходного статуса больного, функциональных возможностей жизненно важных органов и систем организма (функция внешнего дыхания, ЭКГ и др. ).
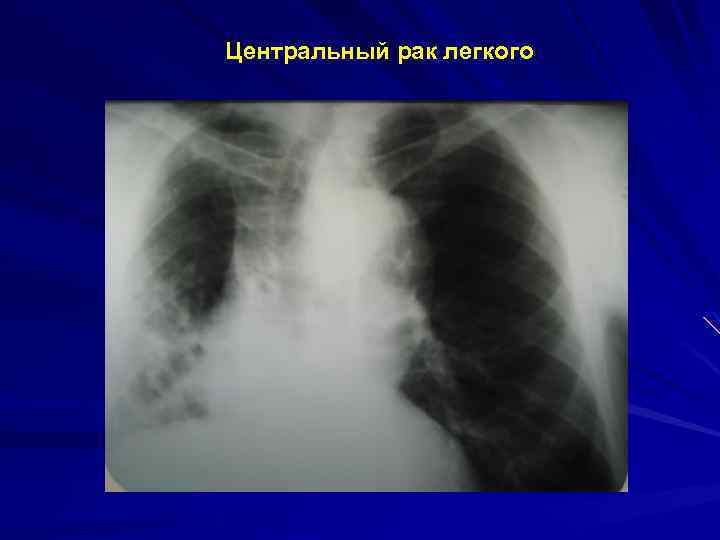
Центральный рак легкого
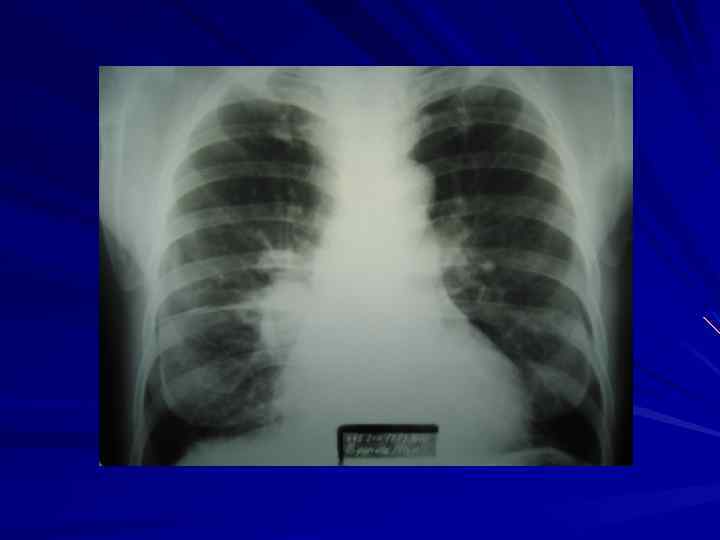
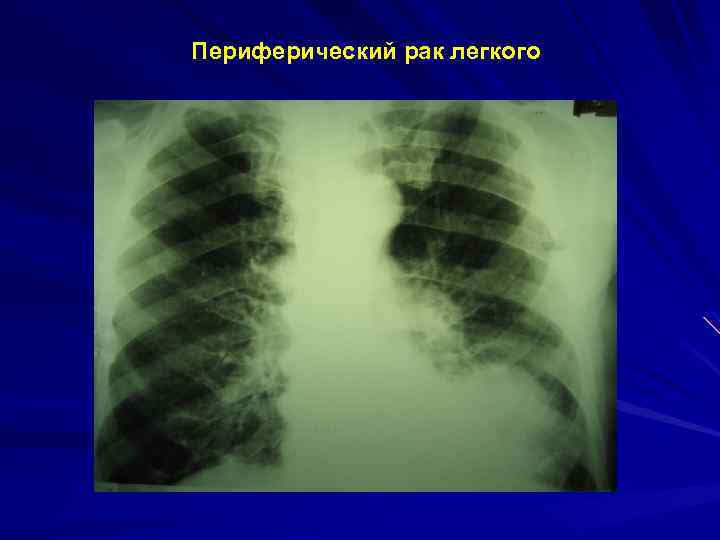
Периферический рак легкого
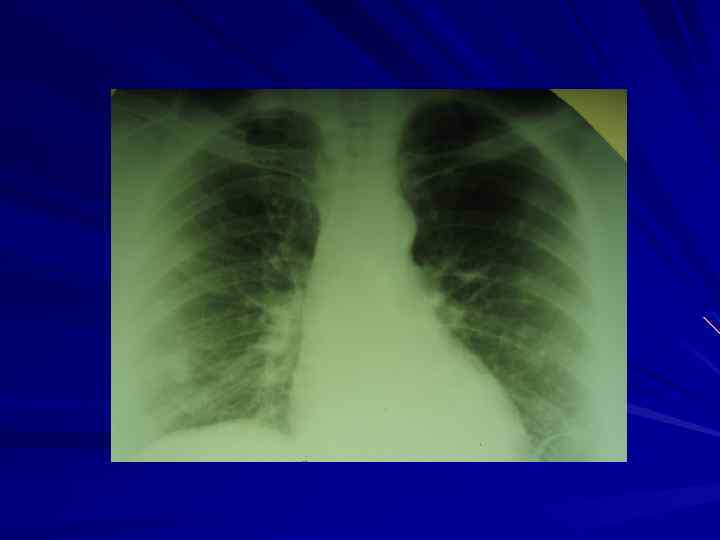
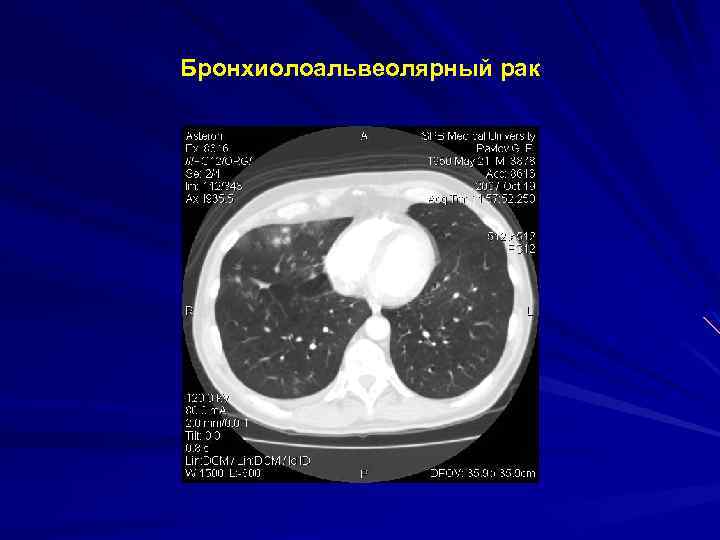
Бронхиолоальвеолярный рак
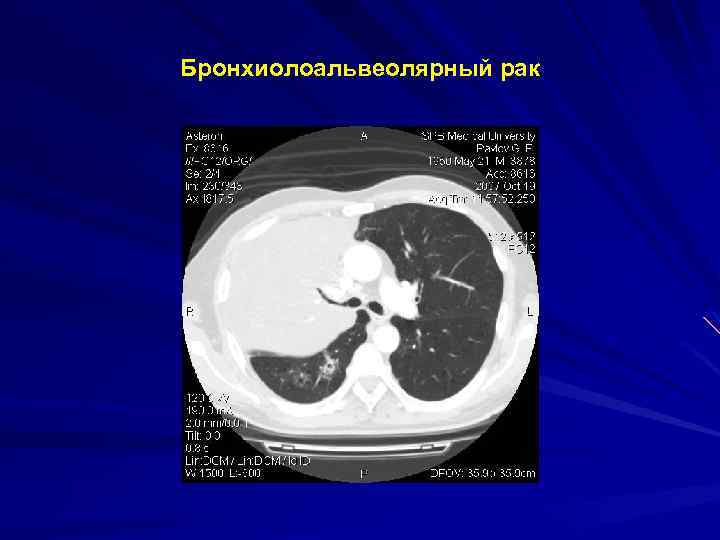
Бронхиолоальвеолярный рак
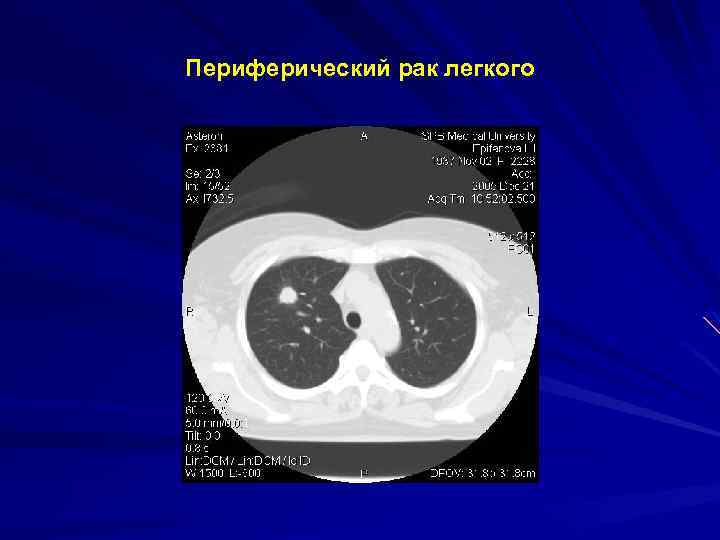
Периферический рак легкого
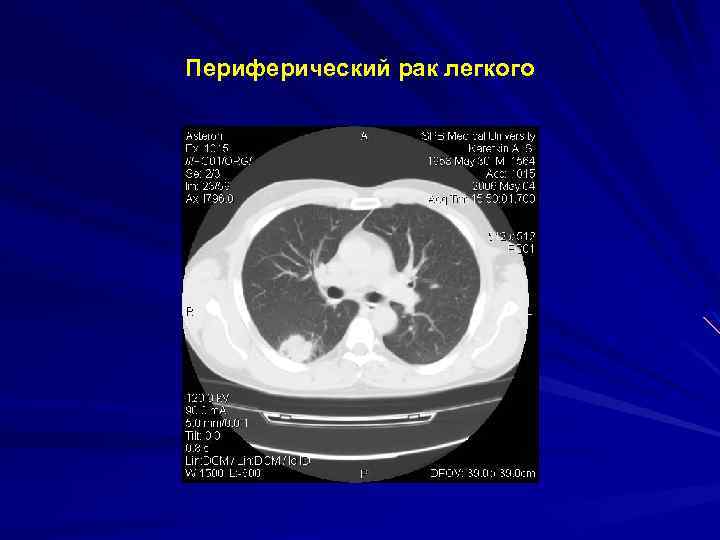
Периферический рак легкого
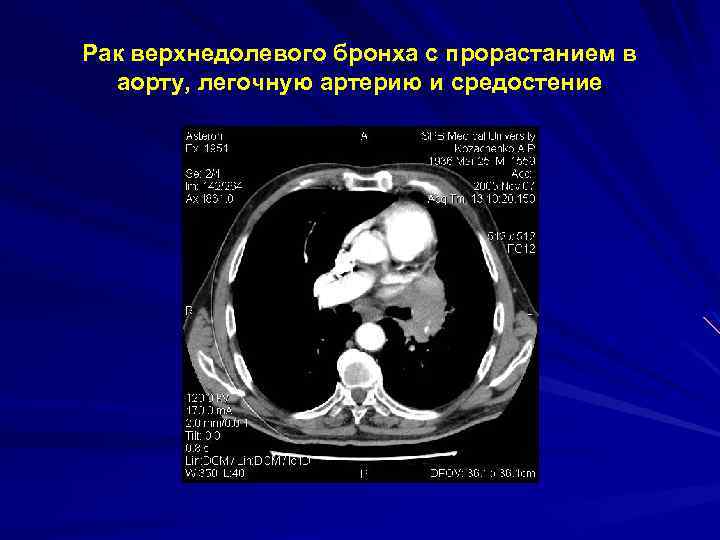
Рак верхнедолевого бронха с прорастанием в аорту, легочную артерию и средостение
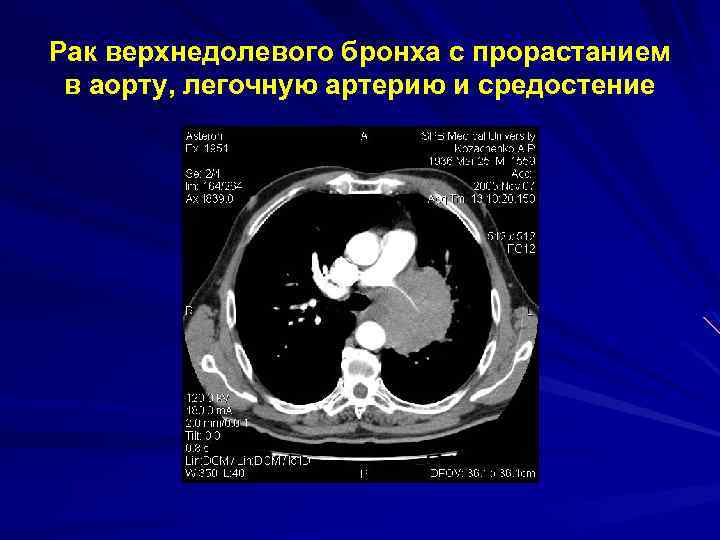
Рак верхнедолевого бронха с прорастанием в аорту, легочную артерию и средостение
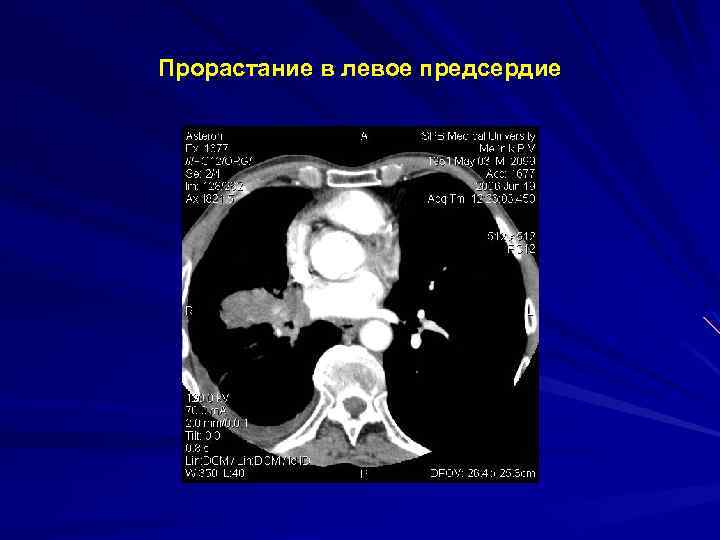
Прорастание в левое предсердие
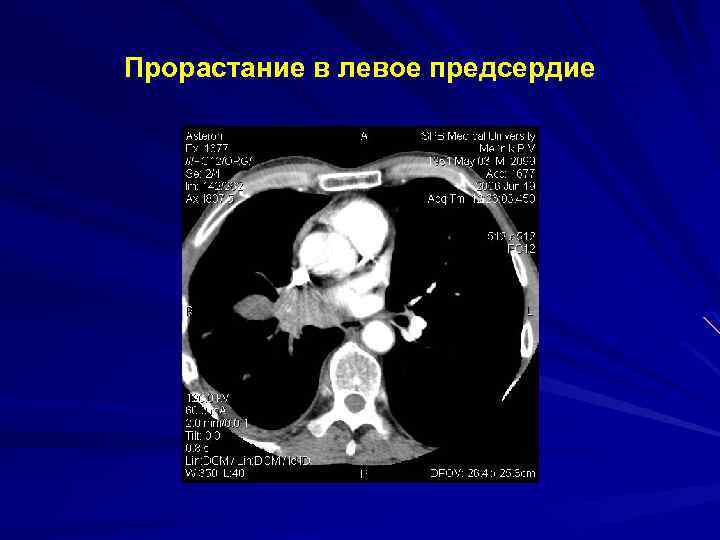
Прорастание в левое предсердие
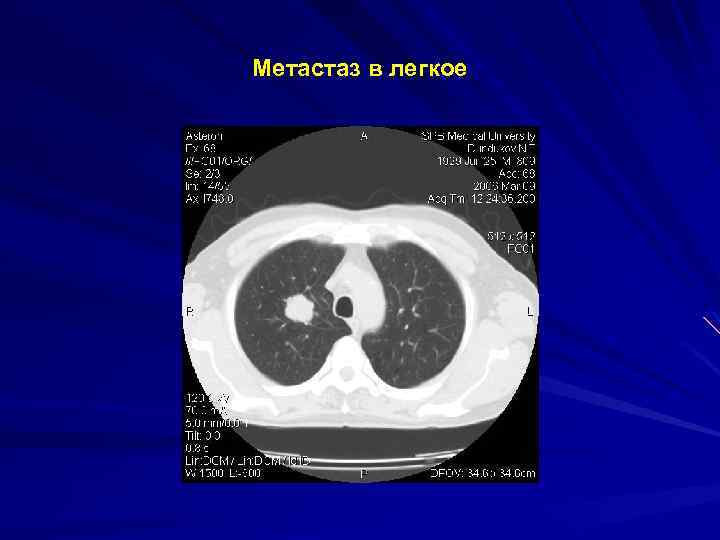
Метастаз в легкое
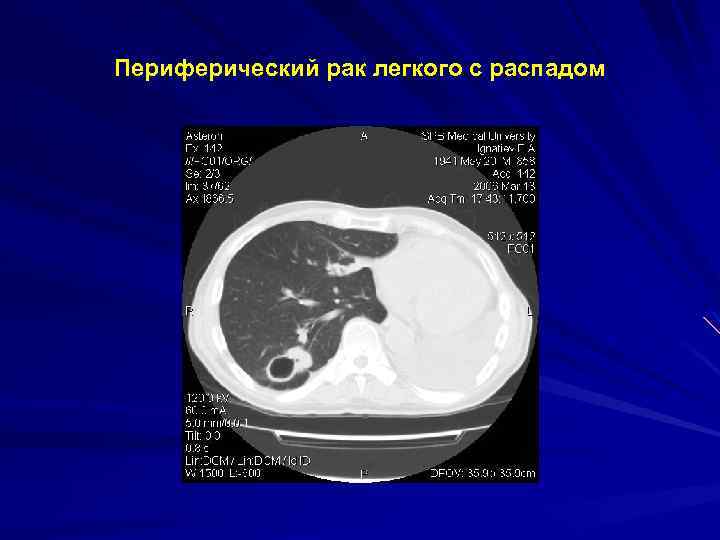
Периферический рак легкого с распадом
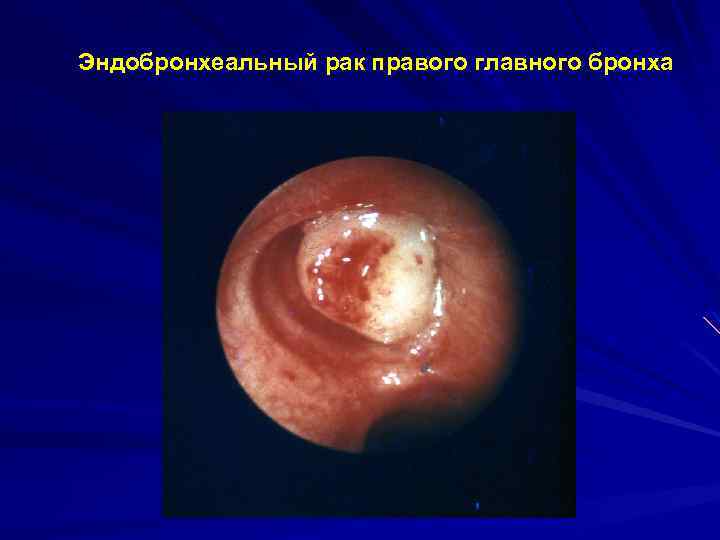
Эндобронхеальный рак правого главного бронха
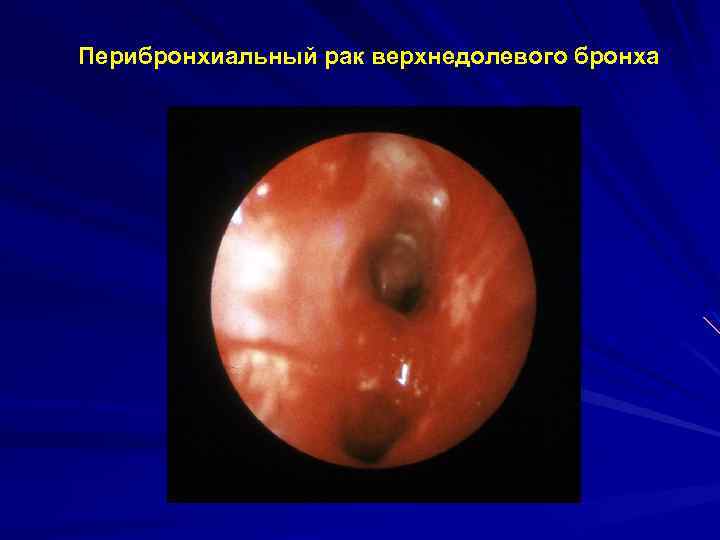
Перибронхиальный рак верхнедолевого бронха
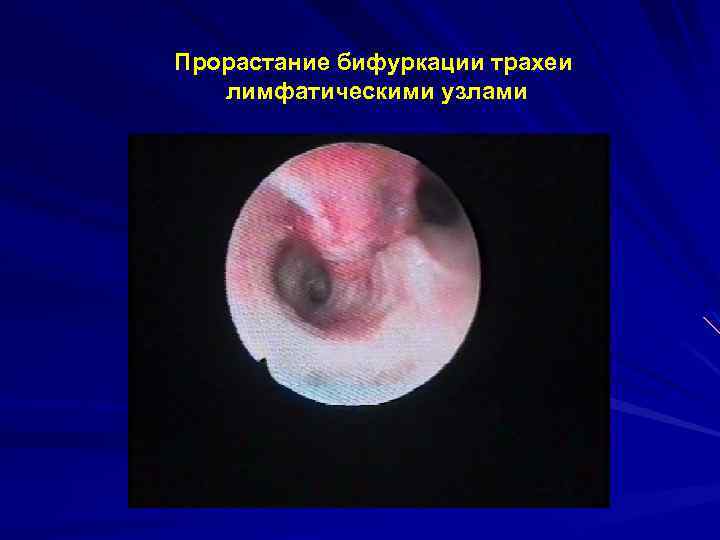
Прорастание бифуркации трахеи лимфатическими узлами

Обязательные методы исследования при центральной форме опухоли 1. 2. 3. 4. 5. 6. Стандартная рентгенография грудной клетки в двух проекциях Томография в прямой, боковой и косой проекциях Контрастное исследование пищевода Компьютерная томография грудной клетки ФБС с биопсией, с цитологическим исследованием мокроты Ультразвуковое исследование органов брюшной полости

Обязательные методы исследования при периферической опухоли 1. 2. 3. 4. 5. 6. 7. Стандартная рентгенография грудной клетки в двух проекциях Томография в прямой, боковой и косой проекциях Контрастное исследование пищевода Компьютерная томография грудной клетки ФБС с транстрахеобронхиальной биопсией опухоли, пункции лимфатических узлов Трансторакальная (чрескожная) пункция опухоли Ультразвуковое исследование органов брюшной полости

Дополнительные методы исследования (уточняющая диагностика) 1. 2. 3. 4. 5. 6. 7. Рентгеноскопия – изучение подвижности тени по отношению к другим органам, подвижность диафрагмы Бронхография Ангиография Диагностический пневмоторакс Рентгенография скелета грудной клетки Компьютерная томография головного мозга Радионуклидные методы (сканирование костей, головного мозга)

Хирургические дополнительные методы исследования 1. 2. 3. 4. 5. 6. 7. Пункция или биопсия надключичных лимфатических узлов Медиастиноскопия Парастернальная медиастинотомия Торакоскопия Лапароскопия или лапаротомия Пункция костного мозга Сцинтиграфия костей

Онкологические принципы хирургического лечения рака легкого 1. Радикализм операции; 2. Абластика и антибластика; 3. Асептика и антисептика; 4. Профилактика рецидивов и метастазов.

Абсолютные онкологические противопоказания к операции 1. множественные морфологически подтвержденные отдаленные метастазы; 2. обширное прорастание опухоли в аорту, верхнюю полую вену, пищевод и противоположный главный бронх; 3. специфический плеврит с опухолевой диссеминацией по плевре.
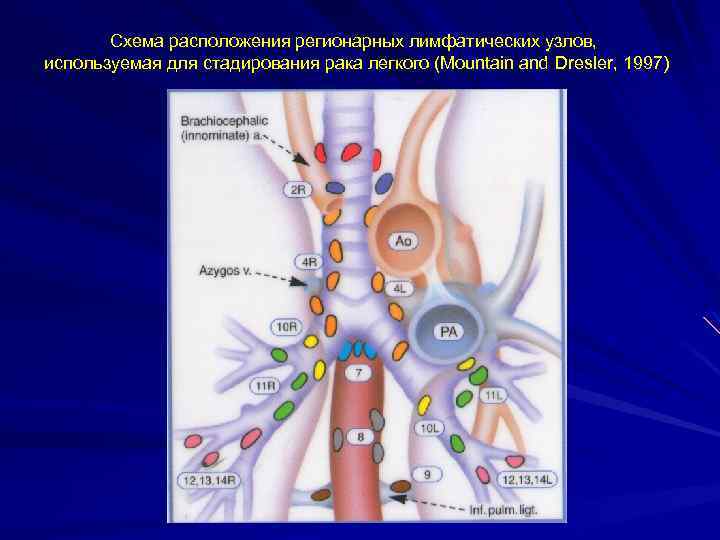
Схема расположения регионарных лимфатических узлов, используемая для стадирования рака легкого (Mountain and Dresler, 1997)

Объем оперативного вмешательства 1. Пневмонэктомия 2. Резекция легкого: – а) лобэктомия и ее варианты; – б) лобэктомия с резекцией и пластикой бронхов и сосудов; – в) клиновидная резекция; – г) прецизионная; – д) сегментэктомия. 3. Резекция трахеи и крупных бронхов. 4. Эндоскопическая операция и фотодинамическая терапия: – а) удаление опухоли (электро -, лазерное), фотодинамическая терапия; – б) реканализация трахеи и крупных бронхов.
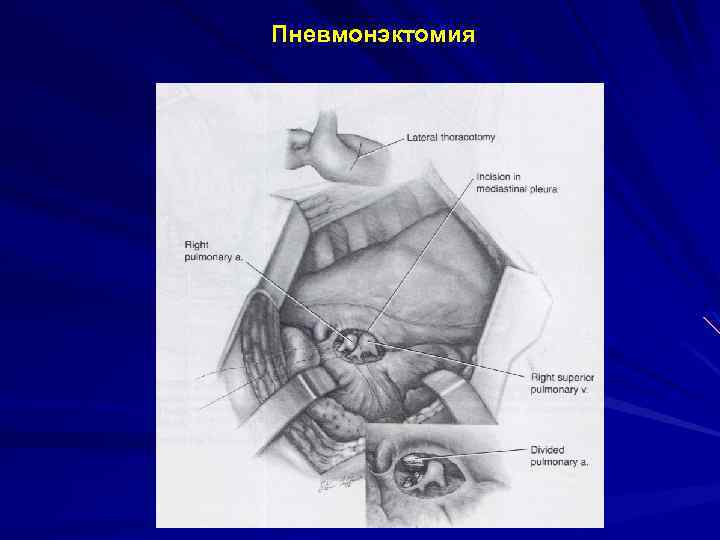
Пневмонэктомия
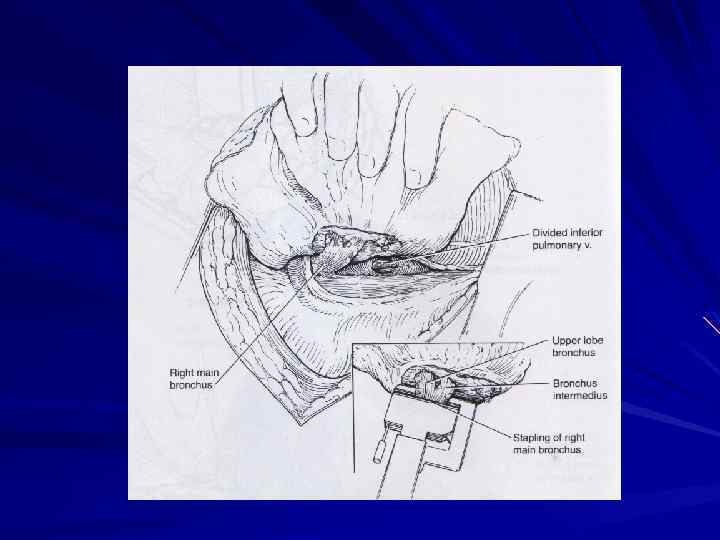
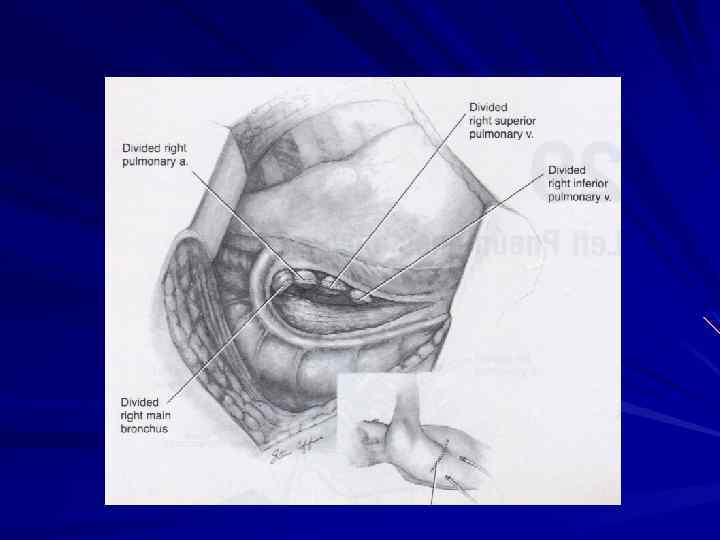
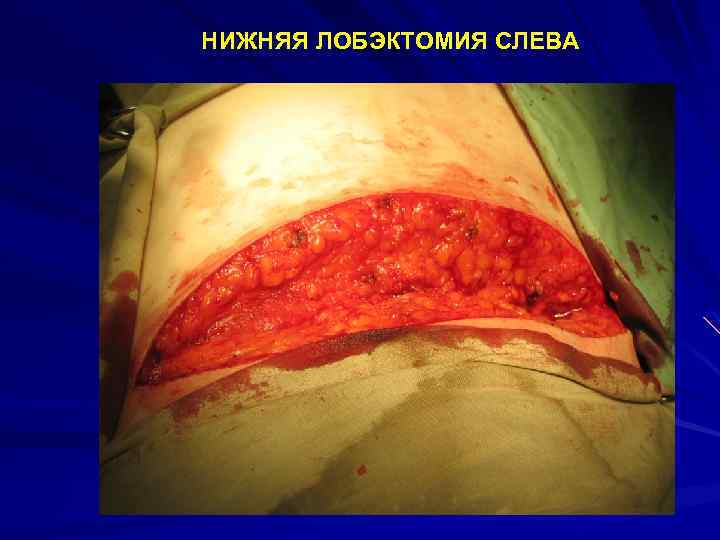
НИЖНЯЯ ЛОБЭКТОМИЯ СЛЕВА
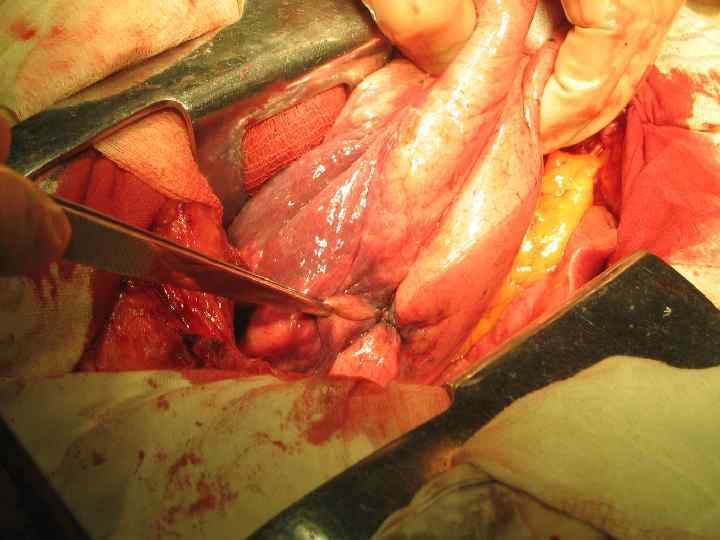
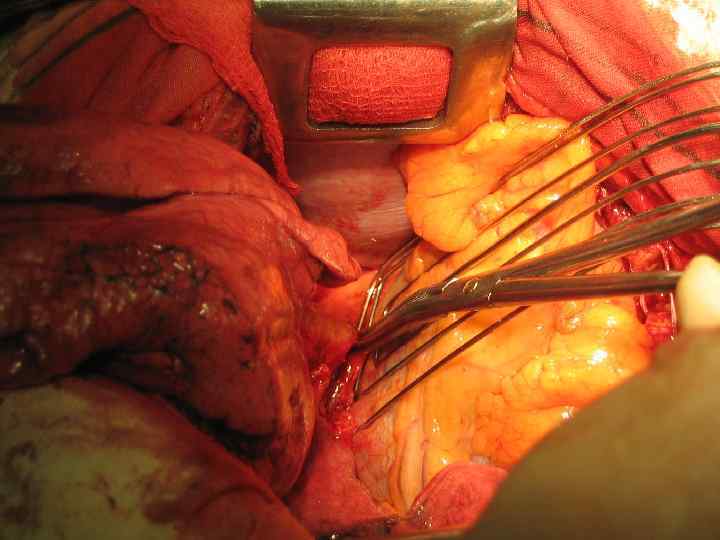
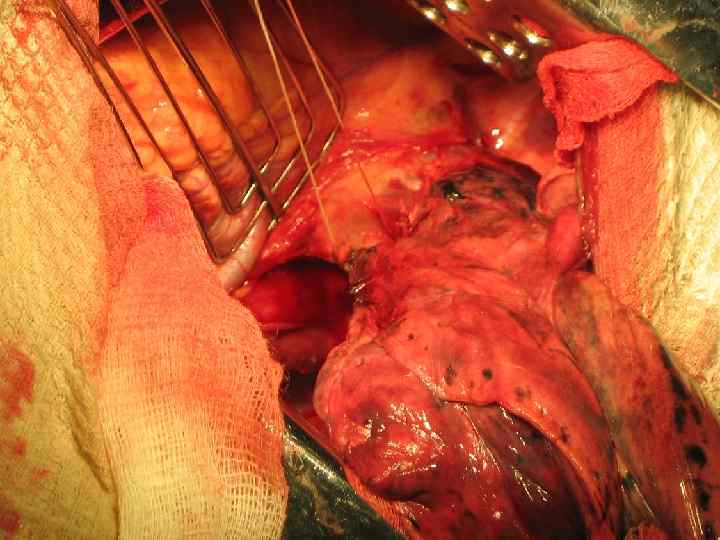
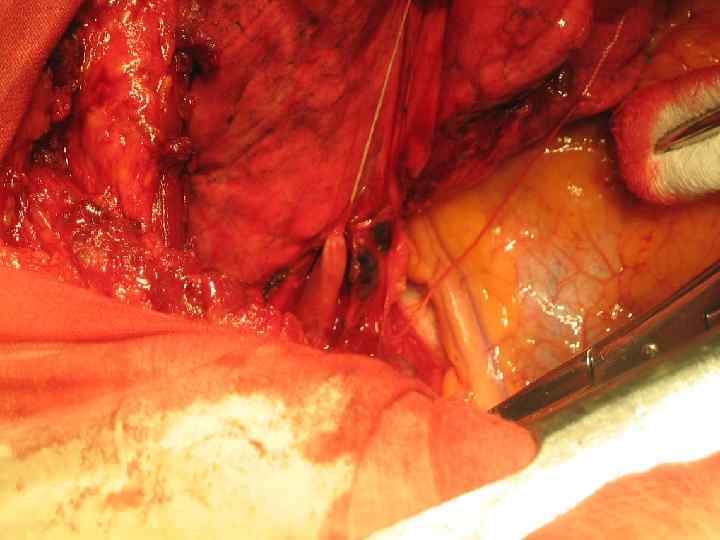
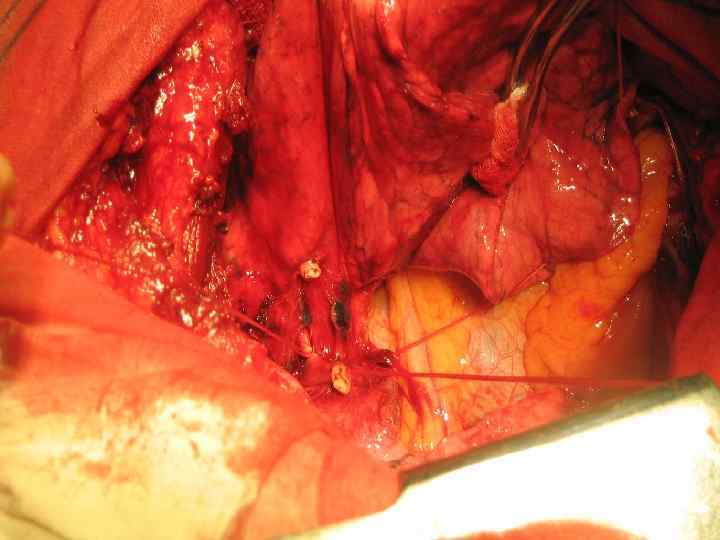
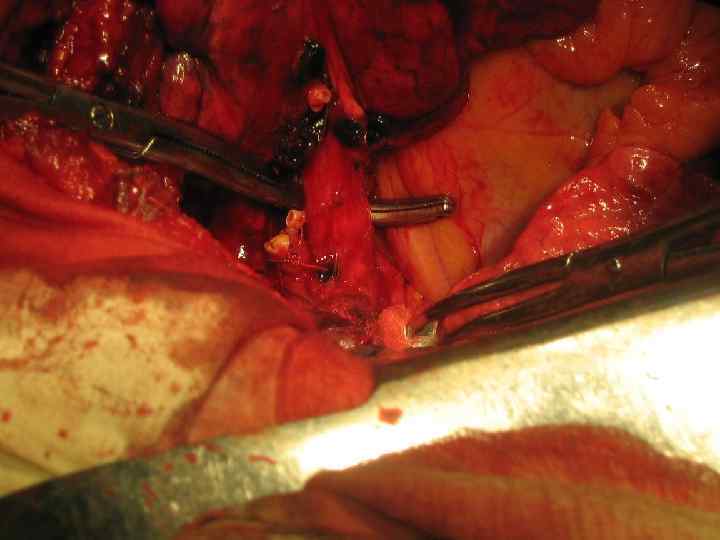
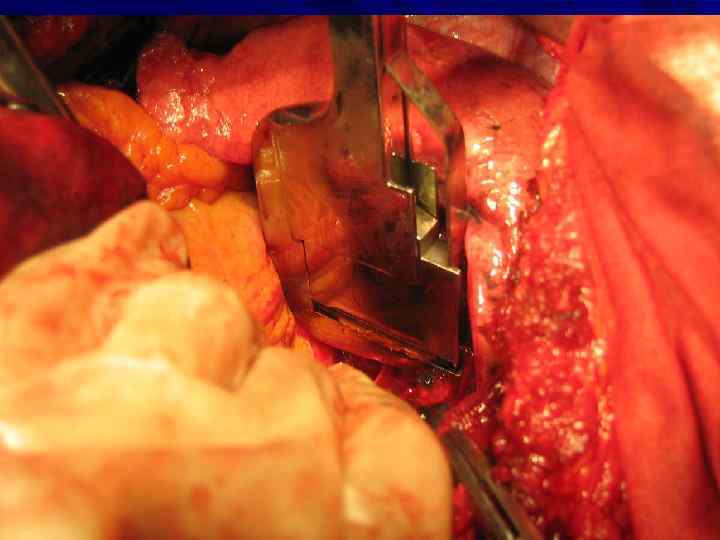
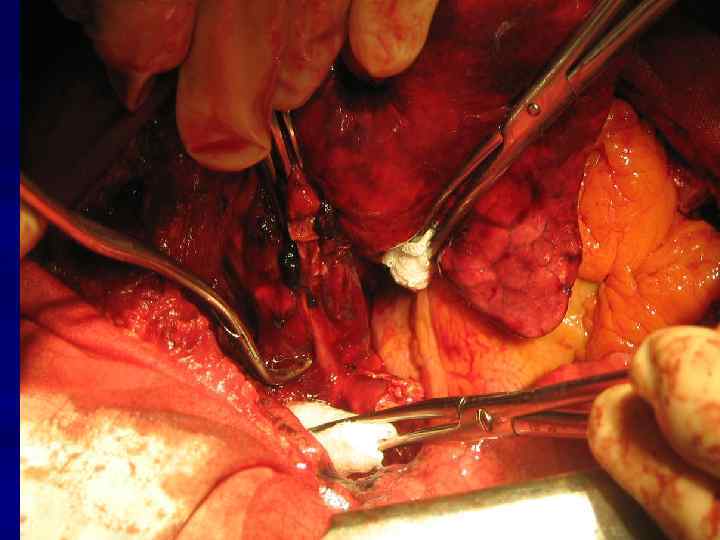
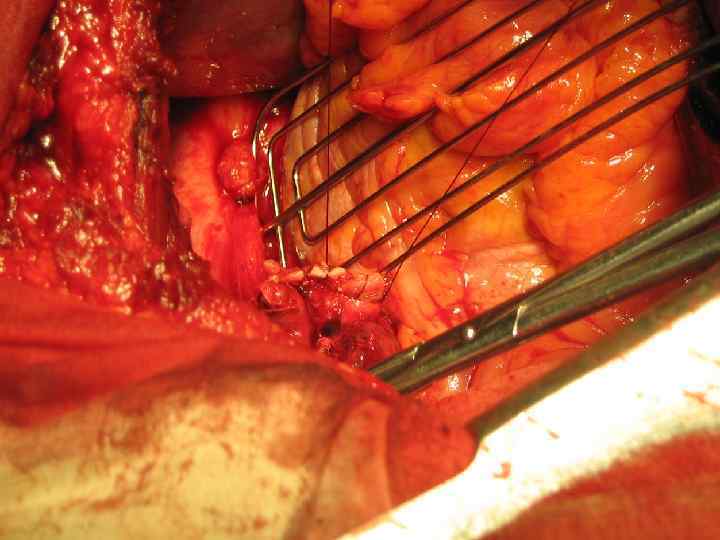
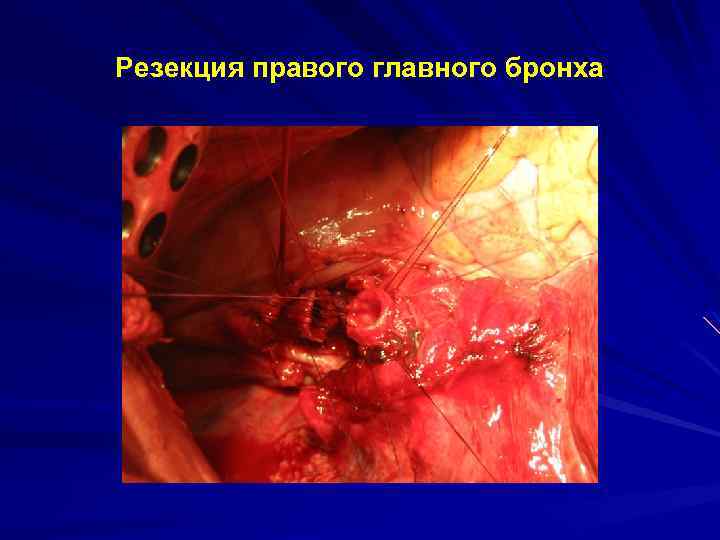
Резекция правого главного бронха
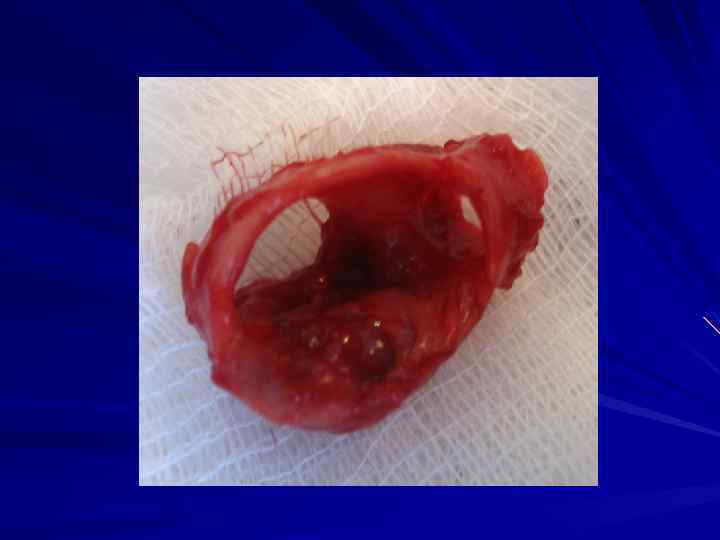
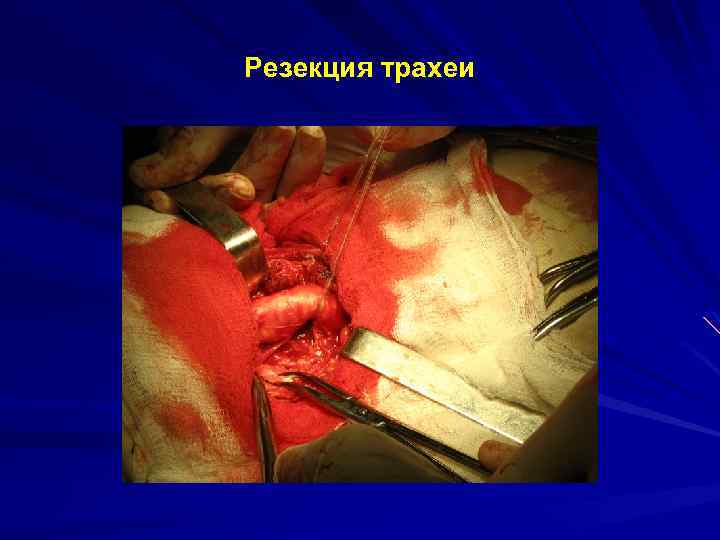
Резекция трахеи
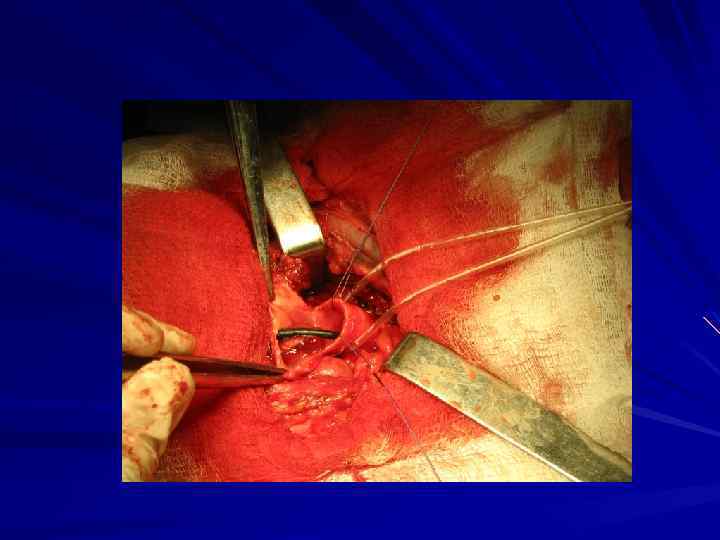
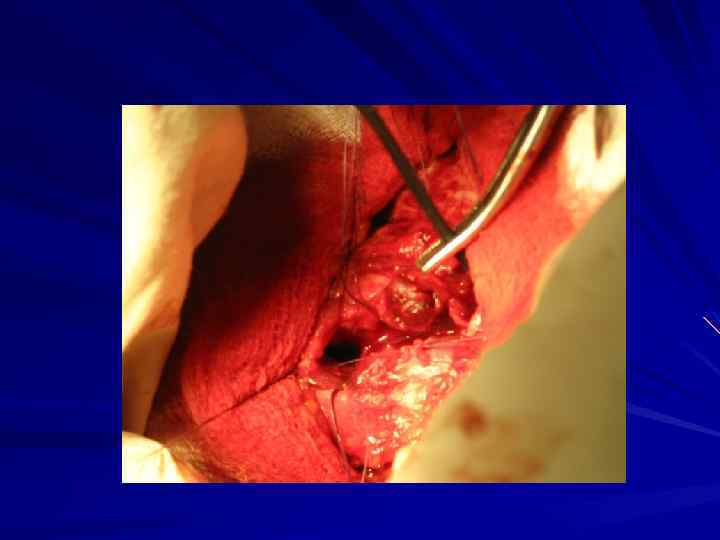
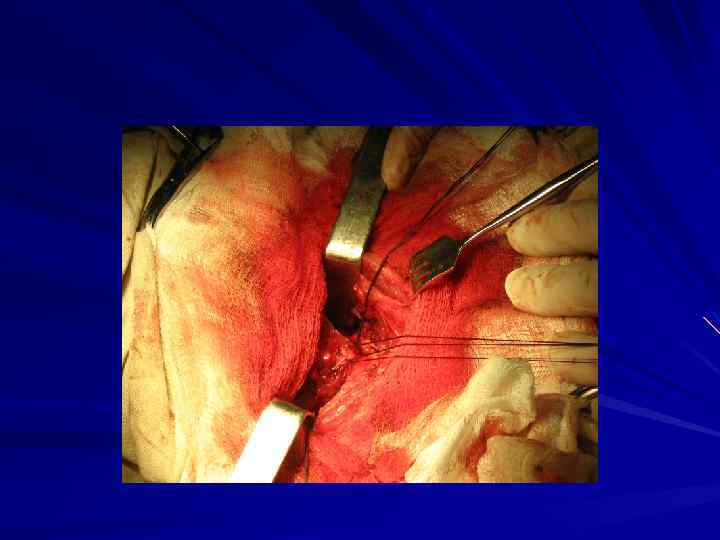

Схемы реконструкции бифуркации трахеи после циркулярных резекций
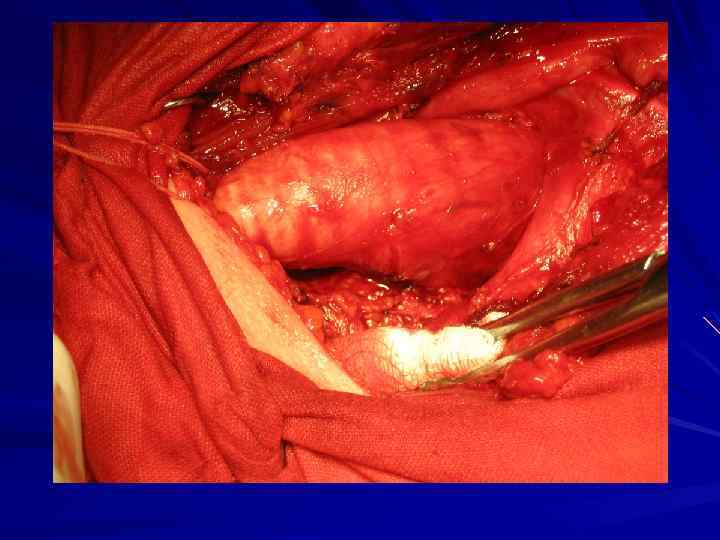
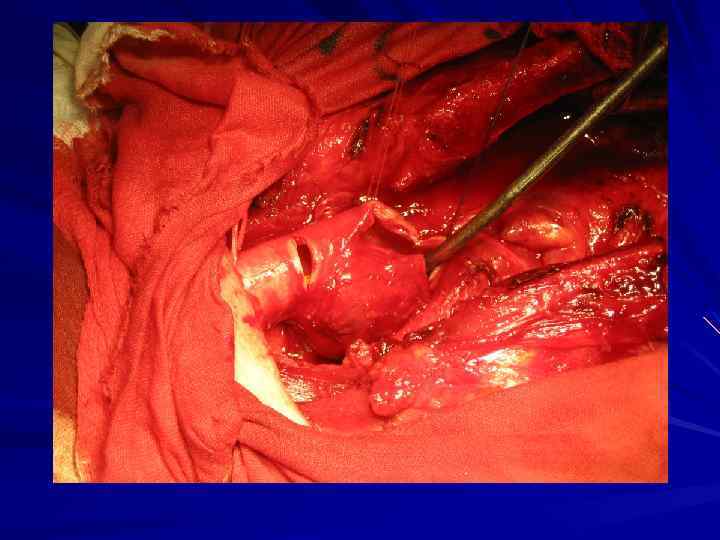
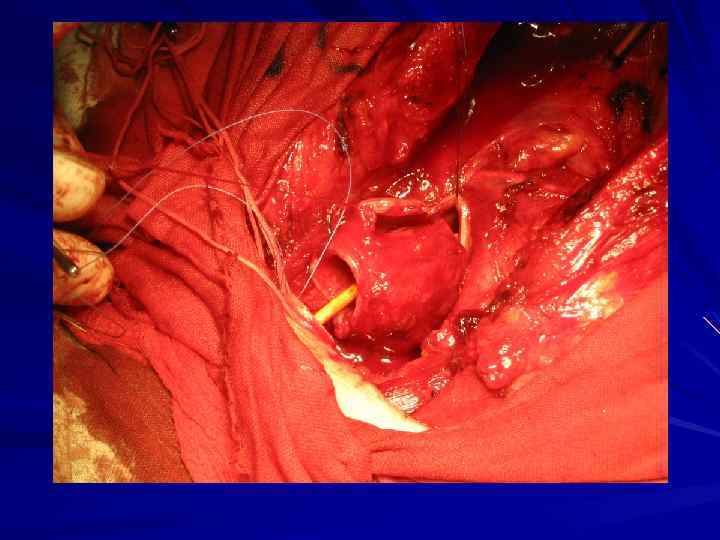
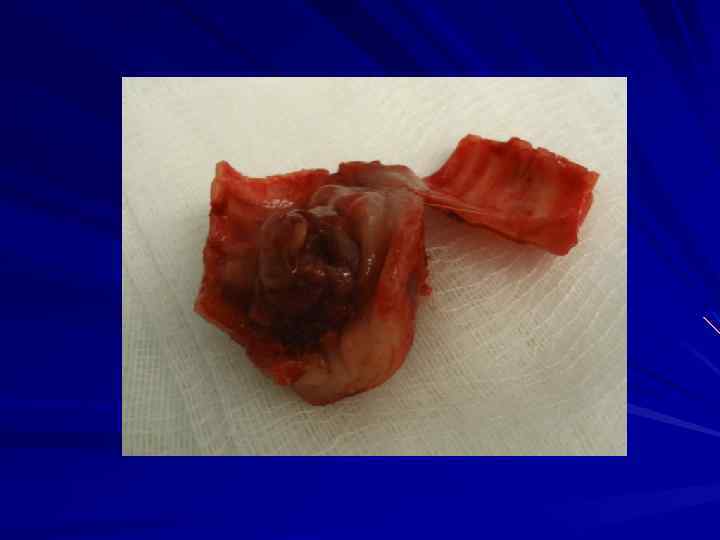
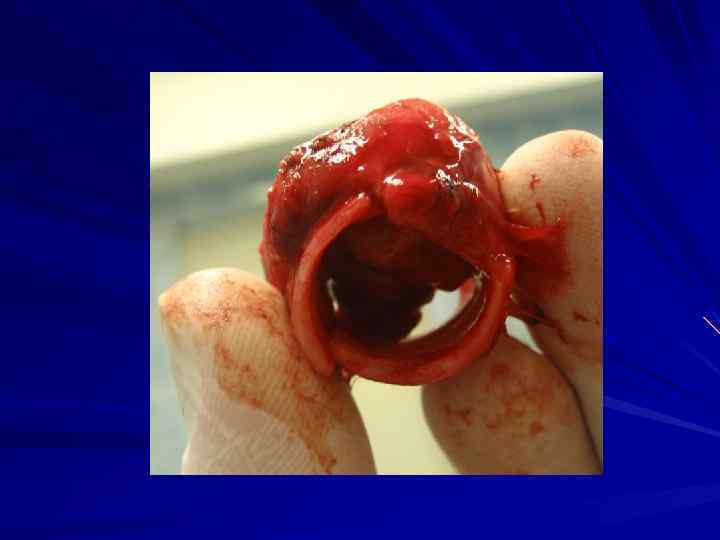
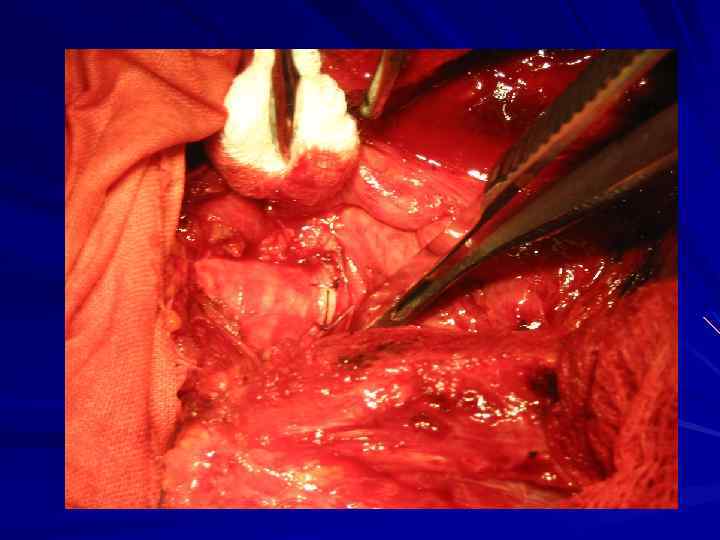

Вариант оперативного вмешательства 1. Типичная операция. 2. Расширенная операция (медиастинальная лимфаденэктомия). 3. Комбинированная операция (резекция смежного органа, анатомических структур средостения).

Характер операции 1. Радикальная. 2. Паллиативная. 3. Пробная торакотомия.

Типы комбинированных операций Трахеобронхопищеводный тип: – Резекция стенки трахеи, трахеобронхиального угла. – Циркулярная резекция бифуркации трахеи. – Резекция мышечной стенки пищевода. Сосудисто-предсердный тип – – Резекция перикарда. Резекция предсердия Резекция верхней полой вены Резекция адвентиции аорты. Париетально - диафрагмальный тип – Резекция грудной стенки. – Резекция диафрагмы.
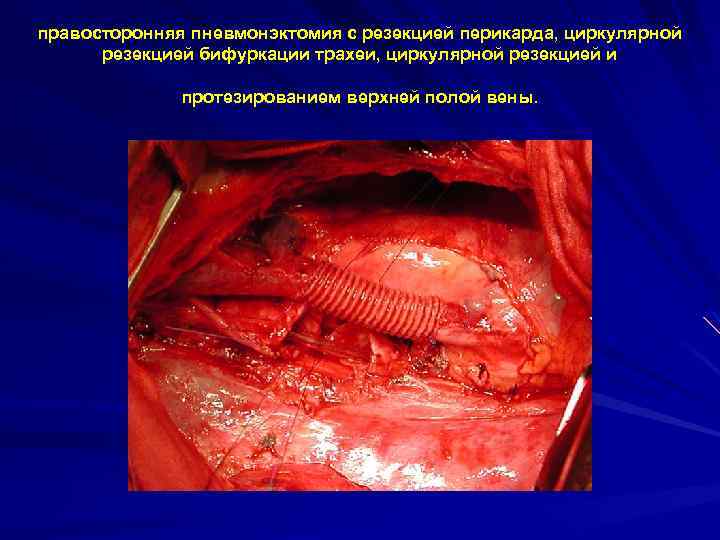
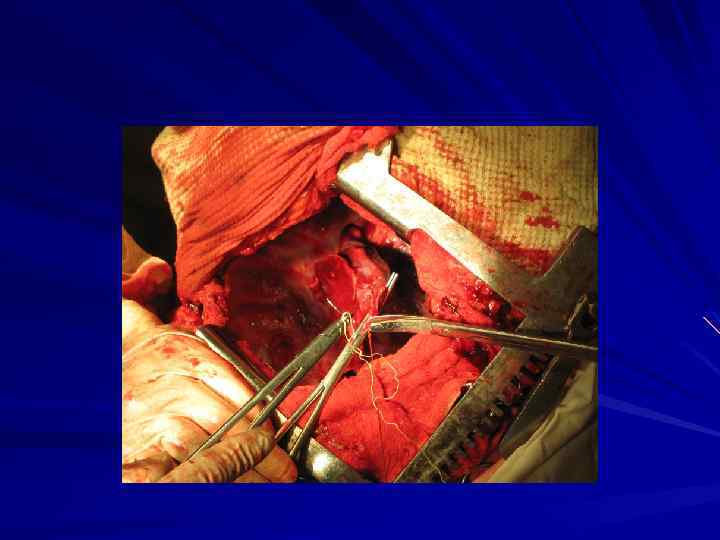
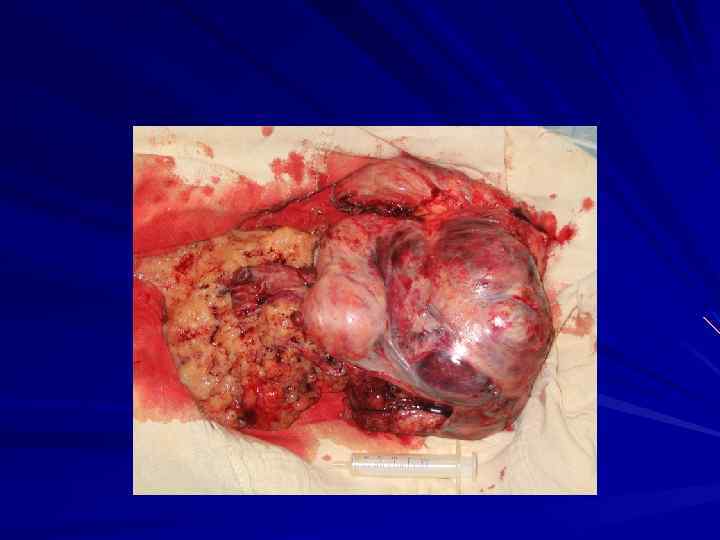
правосторонняя пневмонэктомия с резекцией перикарда, циркулярной резекцией бифуркации трахеи, циркулярной резекцией и протезированием верхней полой вены.
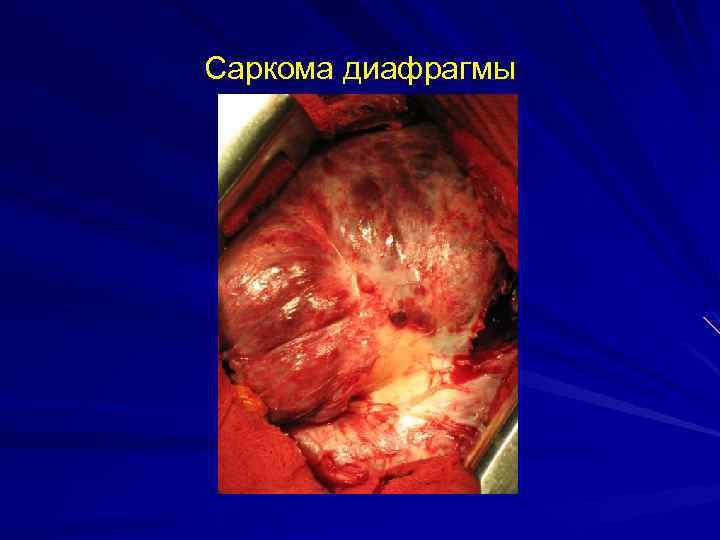
Саркома диафрагмы
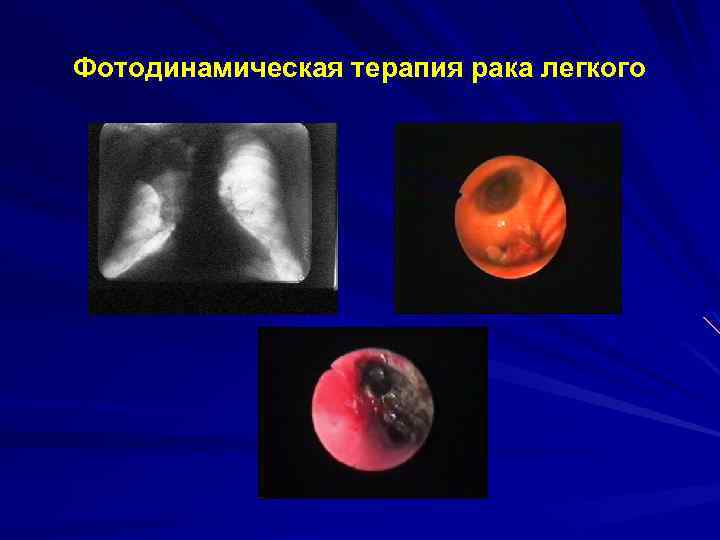
Фотодинамическая терапия рака легкого
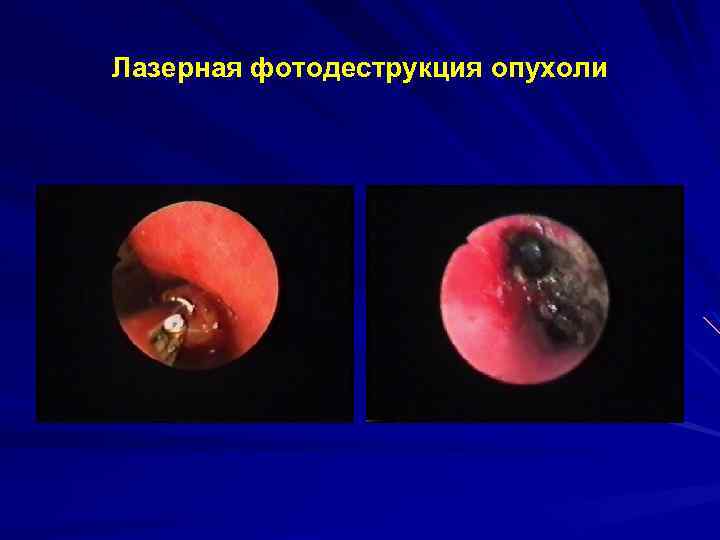
Лазерная фотодеструкция опухоли

Показания к химиотерапии – – – неудалимые хирургическим путем первичная опухоль и внутригрудные метастазы вследствие массивного прорастания в соседние органы. невозможность проведения лучевого лечения. множественные отдаленные метастазы специфический плеврит, подтвержденный результатами цитологического исследования прогрессирование заболевания в различные сроки после радикального лечения отсутствие эффекта после лучевой терапии.

Под объективным лечебным эффектом понимают только полную и частичную регрессию опухоли Полная регрессия – исчезновение всех очагов поражения на срок не менее чем на 4 недели в отсутствие признаков появления новых метастазов. Частичная регрессия – уменьшения всех очагов поражения более на 50% на срок не менее 4 недель в отсутствие признаков увеличения других очагов или появления новых метастазов. Стабилизация – уменьшение объема опухолевых очагов менее чем 50% в отсутствие признаков увеличения других или появления новых очагов опухоли либо увеличение очагов опухоли менее чем на 25%. Прогрессирование – увеличение одного или нескольких очагов опухоли на 25% и более или появление новых очагов поражения.
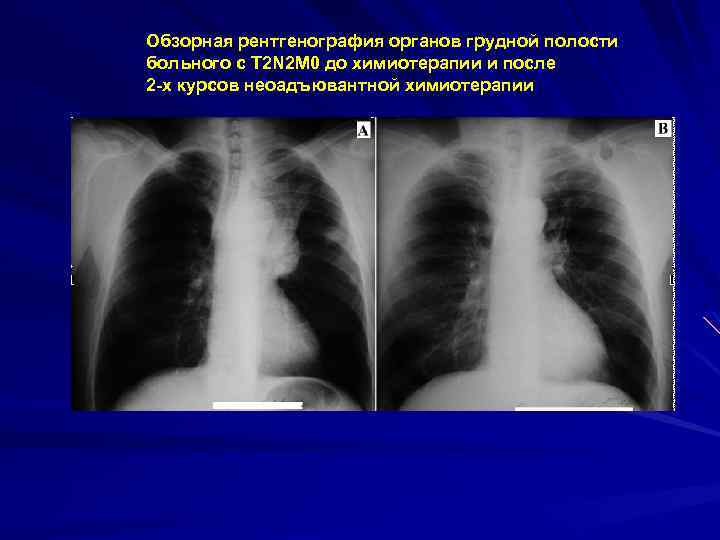
Обзорная рентгенография органов грудной полости больного с Т 2 N 2 М 0 до химиотерапии и после 2 -х курсов неоадъювантной химиотерапии

Пятилетняя выживаемость после хирургического лечения в зависимости от стадии заболевания 1 стадия -69, 9% 2 стадия – 29, 8% 3 А стадия – 22, 2% 3 В стадия – 16, 6%

Выявление ранних форм заболевания, современная диагностика и морфологическая верификация истинной распространенности процесса с использованием наиболее результативных методов исследования, выбор рациональной лечебной тактики с учетом современных достижений клинической онкологии, проведения реабилитационных мероприятий и высокая квалификация врачей на всех этапах позволят повысить эффективность лечения больных с раком легкого.
Рак легкого.ppt