Рак легкого 2011г. - для студентов.pptx
- Количество слайдов: 87
 Рак легкого Кафедра онкологии и медицинской радиологии ГОУ ВПО УГМА Минздравсоцразвития к. м. н. Замятин А. В.
Рак легкого Кафедра онкологии и медицинской радиологии ГОУ ВПО УГМА Минздравсоцразвития к. м. н. Замятин А. В.
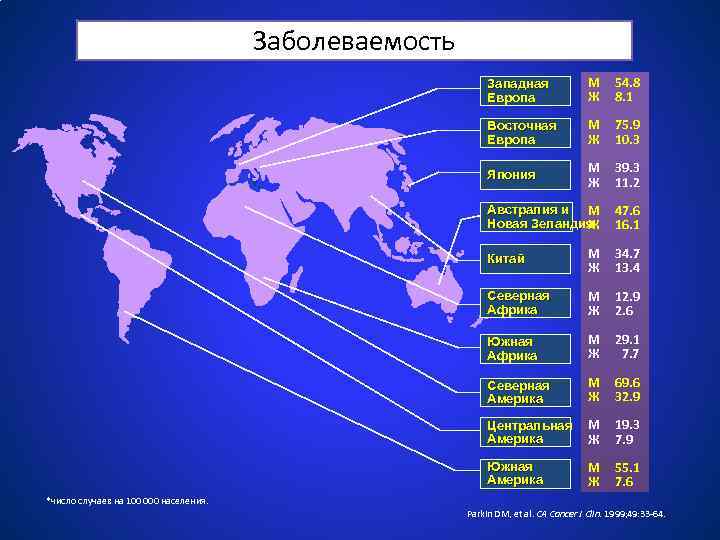 Заболеваемость Западная Европа M Ж 54. 8 8. 1 Восточная Европа M Ж 75. 9 10. 3 Япония M Ж 39. 3 11. 2 Австралия и M Новая Зеландия Ж 47. 6 16. 1 Китай M Ж 34. 7 13. 4 Северная Африка M Ж 12. 9 2. 6 Южная Африка M Ж 29. 1 7. 7 Северная Америка M Ж 69. 6 32. 9 Центральная Америка M Ж 19. 3 7. 9 Южная Америка M Ж 55. 1 7. 6 *число случаев на 100 000 населения. Parkin DM, et al. CA Cancer J Clin. 1999; 49: 33 -64.
Заболеваемость Западная Европа M Ж 54. 8 8. 1 Восточная Европа M Ж 75. 9 10. 3 Япония M Ж 39. 3 11. 2 Австралия и M Новая Зеландия Ж 47. 6 16. 1 Китай M Ж 34. 7 13. 4 Северная Африка M Ж 12. 9 2. 6 Южная Африка M Ж 29. 1 7. 7 Северная Америка M Ж 69. 6 32. 9 Центральная Америка M Ж 19. 3 7. 9 Южная Америка M Ж 55. 1 7. 6 *число случаев на 100 000 населения. Parkin DM, et al. CA Cancer J Clin. 1999; 49: 33 -64.
 Рак легкого Заболеваемость ● Ежегодно в России заболевают РЛ свыше 63 000 человек, в том числе свыше 53 000 мужчин. ● РЛ в России в 2006 г. у мужчин составил 58, 3 на 100 000 населения, у женщин - 6, 9 на 100 000 населения. ● У мужского населения доля РЛ составляет 18— 22% (1 место), у женского - 4, 5% (9 место). ● Средний возраст вновь выявленных больных РЛ составил 65 лет у мужчин и 68 лет у женщин. ● С 1991 г. отмечается снижение заболеваемости РЛ
Рак легкого Заболеваемость ● Ежегодно в России заболевают РЛ свыше 63 000 человек, в том числе свыше 53 000 мужчин. ● РЛ в России в 2006 г. у мужчин составил 58, 3 на 100 000 населения, у женщин - 6, 9 на 100 000 населения. ● У мужского населения доля РЛ составляет 18— 22% (1 место), у женского - 4, 5% (9 место). ● Средний возраст вновь выявленных больных РЛ составил 65 лет у мужчин и 68 лет у женщин. ● С 1991 г. отмечается снижение заболеваемости РЛ
 Рак легкого Смертность ● До 80% больных умирает в течение 1 года после установление диагноза ● Около 10% живут более 5 лет. ● Менее 24% больных РЛ прошли специализированное лечение! (крайне низкий показатель) ● В структуре смертности от З. Н. РЛ стоит на первом месте у мужчин (28%), и у женщин старше 55 лет. ● С 1999 г. по 2006 г. небольшое снижение показателей смертности у мужчин и стабилизация - у женщин
Рак легкого Смертность ● До 80% больных умирает в течение 1 года после установление диагноза ● Около 10% живут более 5 лет. ● Менее 24% больных РЛ прошли специализированное лечение! (крайне низкий показатель) ● В структуре смертности от З. Н. РЛ стоит на первом месте у мужчин (28%), и у женщин старше 55 лет. ● С 1999 г. по 2006 г. небольшое снижение показателей смертности у мужчин и стабилизация - у женщин

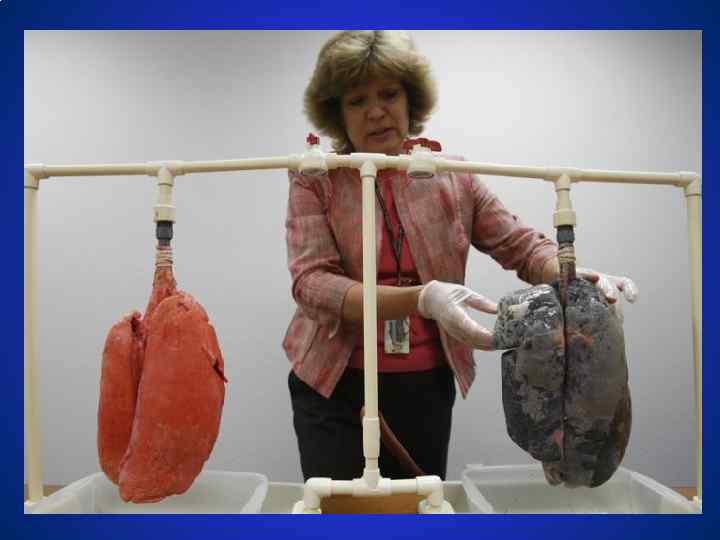
 Рак легкого Ведущий фактор риска: курение Влияние курения на заболеваемость и смертность: • Риск возникновения РЛ у некурящих составляет 17% • Курение является причиной возникновения РЛ у 80% мужчин и у 75% женщин • 1 из 10 злостных курильщиков умирает от РЛ • Причина 28% смертей от всех З. Н. Риск смерти у 35 -летнего мужчины, выкуривающего 25 сигарет в день: • 13% риск смерти от РЛ до 75 лет. • 10% риск смерти от ИБС • 28% риск смерти от заболеваний связанных с курением American Cancer Society. Cancer Facts & Figures– 2001. Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
Рак легкого Ведущий фактор риска: курение Влияние курения на заболеваемость и смертность: • Риск возникновения РЛ у некурящих составляет 17% • Курение является причиной возникновения РЛ у 80% мужчин и у 75% женщин • 1 из 10 злостных курильщиков умирает от РЛ • Причина 28% смертей от всех З. Н. Риск смерти у 35 -летнего мужчины, выкуривающего 25 сигарет в день: • 13% риск смерти от РЛ до 75 лет. • 10% риск смерти от ИБС • 28% риск смерти от заболеваний связанных с курением American Cancer Society. Cancer Facts & Figures– 2001. Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
 Рак легкого КУРЕНИЕ ТАБАКА ● Опасно тем, что в результате высокой температуры зажженной сигареты происходит образование канцерогенных веществ (бензапирена и бензантрацена), а также большое число частиц копоти (до 1 млн. от одной сигареты), которые действуют на реснитчатый эпителий слизистой бронхиального дерева, приводя к его гибели. ● Большую роль в мутагенном эффекте ДНК и РНК, хромосомного аппарата клеток играет радиоактивный изотоп – полоний – 210 с длительный периодом полураспада, который при курении табака переходит в дым и надолго задерживается в организме
Рак легкого КУРЕНИЕ ТАБАКА ● Опасно тем, что в результате высокой температуры зажженной сигареты происходит образование канцерогенных веществ (бензапирена и бензантрацена), а также большое число частиц копоти (до 1 млн. от одной сигареты), которые действуют на реснитчатый эпителий слизистой бронхиального дерева, приводя к его гибели. ● Большую роль в мутагенном эффекте ДНК и РНК, хромосомного аппарата клеток играет радиоактивный изотоп – полоний – 210 с длительный периодом полураспада, который при курении табака переходит в дым и надолго задерживается в организме
 Рак легкого контроль над курением табака ● Политика направленная на здоровье населения – Запрет курения в общественных местах и др. ) – Ограничение рекламы курения – Учебные программы ● Экономическое стимулирование – Повышение налога на табачную продукцию – Скидки на медицинское страхование для некурящих ● Освещение в СМИ вреда от курения/ пропаганда здорового образа жизни ● Социальные стигмы, связанные с курением Bal DG, et al. The American Cancer Society Textbook of Clinical Oncology. 2 nd ed. 1995; 40 -63. Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
Рак легкого контроль над курением табака ● Политика направленная на здоровье населения – Запрет курения в общественных местах и др. ) – Ограничение рекламы курения – Учебные программы ● Экономическое стимулирование – Повышение налога на табачную продукцию – Скидки на медицинское страхование для некурящих ● Освещение в СМИ вреда от курения/ пропаганда здорового образа жизни ● Социальные стигмы, связанные с курением Bal DG, et al. The American Cancer Society Textbook of Clinical Oncology. 2 nd ed. 1995; 40 -63. Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
 Рак легкого Другие факторы риска ● Загрязнение окружающей среды ПАУ ● Асбестоз ● Радон (при добыче или в окружающей среде (в помещениях)) ● Другие “профессиональные канцерогены” Хром, никель, мышьяк, радиация ● Диета (дефицит витаминов A, C, E, -каротин) ● Генетические/наследственные факторы Figlin RA, et al. Cancer Treatment. 1995; 385 -413. Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
Рак легкого Другие факторы риска ● Загрязнение окружающей среды ПАУ ● Асбестоз ● Радон (при добыче или в окружающей среде (в помещениях)) ● Другие “профессиональные канцерогены” Хром, никель, мышьяк, радиация ● Диета (дефицит витаминов A, C, E, -каротин) ● Генетические/наследственные факторы Figlin RA, et al. Cancer Treatment. 1995; 385 -413. Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
 Рак легкого Другие факторы риска ● Эндогенные факторы: Ø Возраст старше 45 -50 лет Ø Хронические легочные заболевания (у каждого 2 -го заболевшего) Ø Пневмонии Ø Туберкулез Ø Бронхиты Ø Пневмофибброз Н. П. Напалков и соавт. , Р. И. Вагнер и соавт. не согласны со столь широким толкованием «предраков лёгкого» . Они считают их фоновым состоянием, предшествующим и способствующим возникновению рака лёгкого. ● Генетические/наследственные факторы Figlin RA, et al. Cancer Treatment. 1995; 385 -413. Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
Рак легкого Другие факторы риска ● Эндогенные факторы: Ø Возраст старше 45 -50 лет Ø Хронические легочные заболевания (у каждого 2 -го заболевшего) Ø Пневмонии Ø Туберкулез Ø Бронхиты Ø Пневмофибброз Н. П. Напалков и соавт. , Р. И. Вагнер и соавт. не согласны со столь широким толкованием «предраков лёгкого» . Они считают их фоновым состоянием, предшествующим и способствующим возникновению рака лёгкого. ● Генетические/наследственные факторы Figlin RA, et al. Cancer Treatment. 1995; 385 -413. Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
 Рак легкого Скрининг лиц из группы риска ● Курение сигарет в анамнезе - активное или пассивное; ● Профессиональные вредности (контакт с асбестом, бериллием, ураном или радоном); Переимущества: С помощью низкодозной спиральной рентгеновской компьютерной томографии (КТ) показал 80% выявляемости рака легкого в I стадии. 10 -летняя выживаемость в этой группе составляет 88% независимо от метода лечения.
Рак легкого Скрининг лиц из группы риска ● Курение сигарет в анамнезе - активное или пассивное; ● Профессиональные вредности (контакт с асбестом, бериллием, ураном или радоном); Переимущества: С помощью низкодозной спиральной рентгеновской компьютерной томографии (КТ) показал 80% выявляемости рака легкого в I стадии. 10 -летняя выживаемость в этой группе составляет 88% независимо от метода лечения.
 Рак легкого Скрининг ● Результаты «раннего» исследования Национального иститута рака (США) в популяционной группе высокого риска (Цитология мокроты каждые 4 месяца + ежегодная флюорография грудной клетки) – Более частое выявление ранних стадий РЛ в популяции подвергнутой скринингу (40% в группе скрининга против 15% в группе без скрининга) – 5 -летняя выживаемость в скрининговой группе составила 35% против 13% в общей популяции – Нет различий в общей смертности ● Результаты PLCO исследования (Prostate, Lung, Colorectal and Ovarian Cancer Screening trial): преимущество ежегодной флюорографии грудной клетки в выявлении ранних стадий. http: //www. cancernet. nci. nih. gov/ Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
Рак легкого Скрининг ● Результаты «раннего» исследования Национального иститута рака (США) в популяционной группе высокого риска (Цитология мокроты каждые 4 месяца + ежегодная флюорография грудной клетки) – Более частое выявление ранних стадий РЛ в популяции подвергнутой скринингу (40% в группе скрининга против 15% в группе без скрининга) – 5 -летняя выживаемость в скрининговой группе составила 35% против 13% в общей популяции – Нет различий в общей смертности ● Результаты PLCO исследования (Prostate, Lung, Colorectal and Ovarian Cancer Screening trial): преимущество ежегодной флюорографии грудной клетки в выявлении ранних стадий. http: //www. cancernet. nci. nih. gov/ Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.

 КЛИНИКО-АНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ РАКА ЛЁГКОГО (А. И. Савицкий, 1987 г. ) 1. ЦЕНТРАЛЬНЫЙ РАК ЛЁГКОГО * эндобронхиальный * перибронхиальный узловой * разветвлённый 2. ПЕРИФЕРИЧЕСКИЙ РАК ЛЁГКОГО * круглая опухоль * пневмониеподобный (бронхиолоальвеолярный) * рак верхушки лёгкого (синдром Пенкоста) 3. АТИПИЧНЫЕ ФОРМЫ * Медиастинальная * Милиарная * Костная * Мозговая * Желудочно-кишечная * Печеночная и др.
КЛИНИКО-АНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ РАКА ЛЁГКОГО (А. И. Савицкий, 1987 г. ) 1. ЦЕНТРАЛЬНЫЙ РАК ЛЁГКОГО * эндобронхиальный * перибронхиальный узловой * разветвлённый 2. ПЕРИФЕРИЧЕСКИЙ РАК ЛЁГКОГО * круглая опухоль * пневмониеподобный (бронхиолоальвеолярный) * рак верхушки лёгкого (синдром Пенкоста) 3. АТИПИЧНЫЕ ФОРМЫ * Медиастинальная * Милиарная * Костная * Мозговая * Желудочно-кишечная * Печеночная и др.
 ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ВСЕМИРНОЙ ОРГАНИЗАЦИИ ЗДРАВООХРАНЕНИЯ (1981 г. ) ДисплазияКарцинома in situ Плоскоклеточный рак (30%) Мелкоклеточный рак (18, 2%) Овсяноклеточный рак Промежуточно-клеточный рак Комбинированный овсяноклеточный рак Аденокарцинома (30, 7%) Ацинарная аденокарцинома Папилярная аденокарцинома Пронхиолоальвеолярный рак Полидный рак с образованием муцина
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ВСЕМИРНОЙ ОРГАНИЗАЦИИ ЗДРАВООХРАНЕНИЯ (1981 г. ) ДисплазияКарцинома in situ Плоскоклеточный рак (30%) Мелкоклеточный рак (18, 2%) Овсяноклеточный рак Промежуточно-клеточный рак Комбинированный овсяноклеточный рак Аденокарцинома (30, 7%) Ацинарная аденокарцинома Папилярная аденокарцинома Пронхиолоальвеолярный рак Полидный рак с образованием муцина
 ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ВСЕМИРНОЙ ОРГАНИЗАЦИИ ЗДРАВООХРАНЕНИЯ (1981 г. ) продолжение Крупноклеточный рак (9, 4%) * Гигантоклеточный рак (0, 3%) * Светлоклеточный рак Железисто-плоскоклеточный рак (1, 5%) Карциноидные опухоли (1, 0%) Рак бронхиальных желёз: * Мукоэпидермоидный рак (0, 05%) * Аденокистозный рак (0, 04%) * Другие
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ВСЕМИРНОЙ ОРГАНИЗАЦИИ ЗДРАВООХРАНЕНИЯ (1981 г. ) продолжение Крупноклеточный рак (9, 4%) * Гигантоклеточный рак (0, 3%) * Светлоклеточный рак Железисто-плоскоклеточный рак (1, 5%) Карциноидные опухоли (1, 0%) Рак бронхиальных желёз: * Мукоэпидермоидный рак (0, 05%) * Аденокистозный рак (0, 04%) * Другие
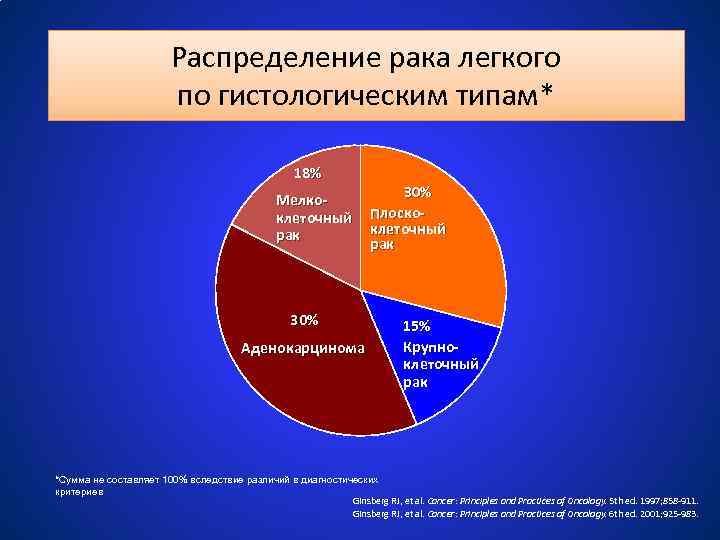 Распределение рака легкого по гистологическим типам* 18% Мелкоклеточный рак 30% Аденокарцинома 30% Плоскоклеточный рак 15% Крупноклеточный рак *Сумма не составляет 100% вследствие различий в диагностических критериев Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 5 th ed. 1997; 858 -911. Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
Распределение рака легкого по гистологическим типам* 18% Мелкоклеточный рак 30% Аденокарцинома 30% Плоскоклеточный рак 15% Крупноклеточный рак *Сумма не составляет 100% вследствие различий в диагностических критериев Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 5 th ed. 1997; 858 -911. Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
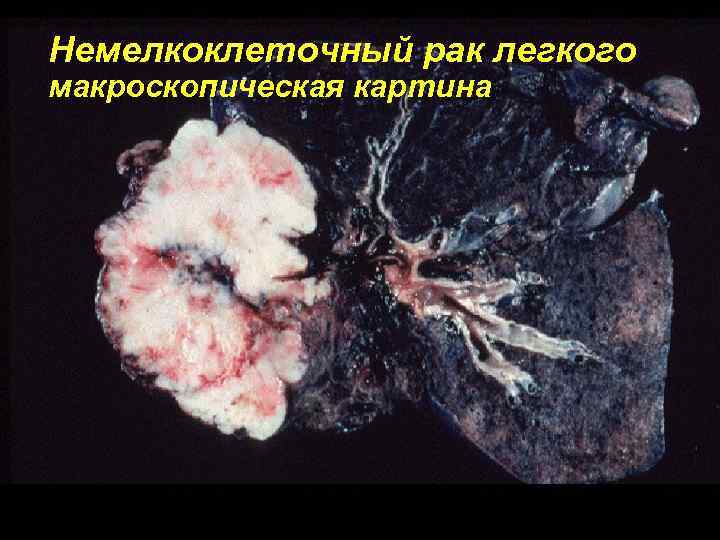 Немелкоклеточный рак легкого макроскопическая картина
Немелкоклеточный рак легкого макроскопическая картина
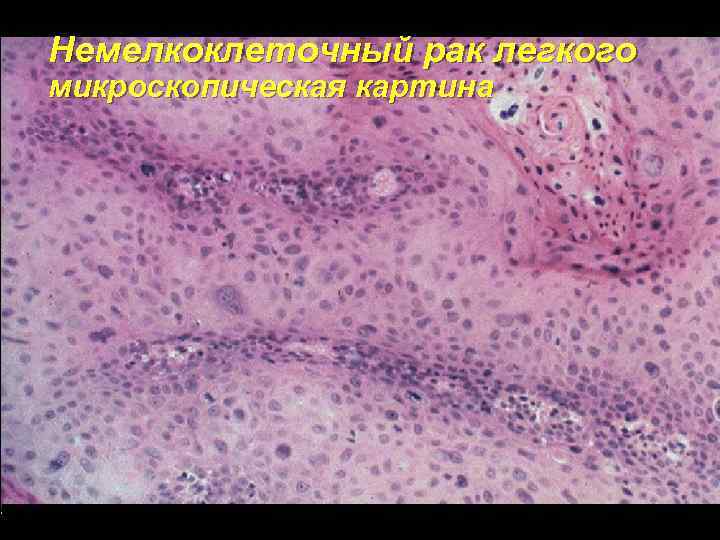 Немелкоклеточный рак легкого микроскопическая картина
Немелкоклеточный рак легкого микроскопическая картина
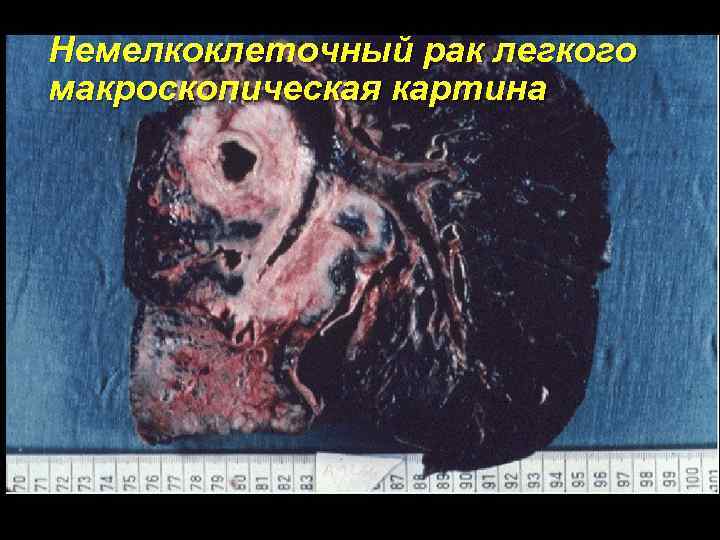 Немелкоклеточный рак легкого макроскопическая картина
Немелкоклеточный рак легкого макроскопическая картина
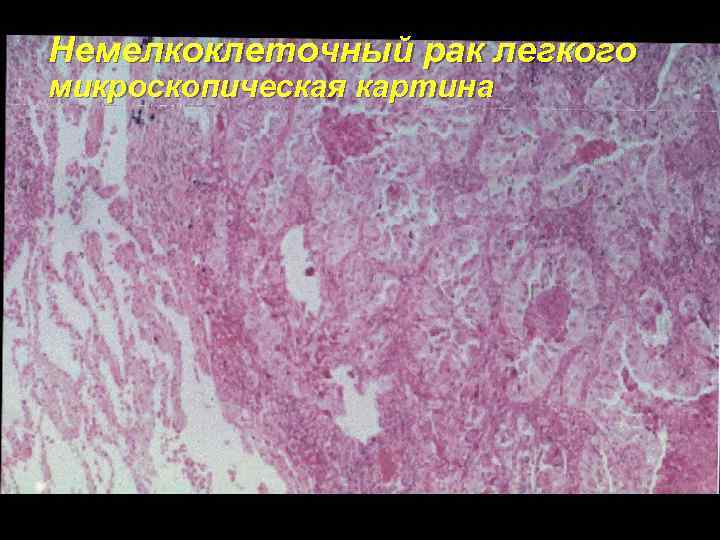 Немелкоклеточный рак легкого микроскопическая картина
Немелкоклеточный рак легкого микроскопическая картина
 Немелкоклеточный рак легкого АНАМНЕЗ ● Группу риска заболевания раком лёгкого составляют: * Заядлые курильщики старше 40 лет; * Имеющие хронические обструктивные заболевания лёгких; * Имевшие предшествующие онкологические заболевания верхних дыхательных путей и лёгких; * Имеющие в семейном анамнезе онкологическую патологию; * Лица, подвергавшиеся канцерогенным воздействиям на респираторные органы в особенности асбестом и радоном.
Немелкоклеточный рак легкого АНАМНЕЗ ● Группу риска заболевания раком лёгкого составляют: * Заядлые курильщики старше 40 лет; * Имеющие хронические обструктивные заболевания лёгких; * Имевшие предшествующие онкологические заболевания верхних дыхательных путей и лёгких; * Имеющие в семейном анамнезе онкологическую патологию; * Лица, подвергавшиеся канцерогенным воздействиям на респираторные органы в особенности асбестом и радоном.
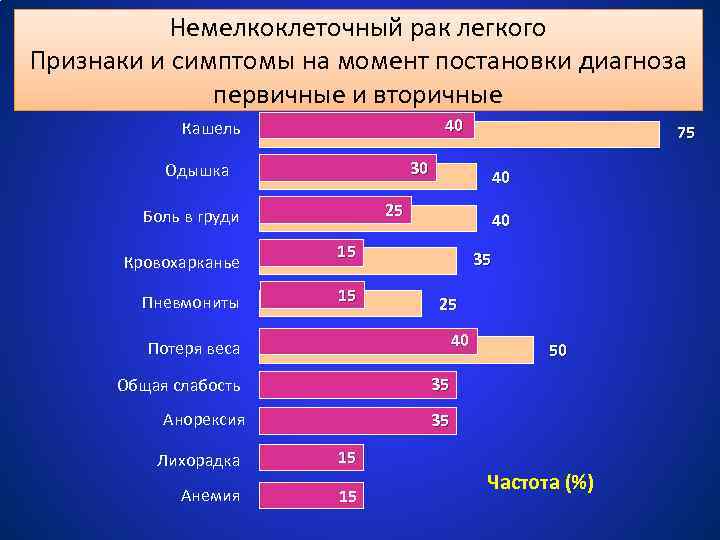 Немелкоклеточный рак легкого Признаки и симптомы на момент постановки диагноза первичные и вторичные 40 Кашель 30 Одышка Кровохарканье Пневмониты 40 25 Боль в груди 40 15 15 75 35 25 40 Потеря веса Общая слабость 35 Анорексия 50 35 Лихорадка 15 Анемия 15 Частота (%)
Немелкоклеточный рак легкого Признаки и симптомы на момент постановки диагноза первичные и вторичные 40 Кашель 30 Одышка Кровохарканье Пневмониты 40 25 Боль в груди 40 15 15 75 35 25 40 Потеря веса Общая слабость 35 Анорексия 50 35 Лихорадка 15 Анемия 15 Частота (%)
 Рак легкого Паранеопластические синдромы с эктопической секрецией гормонов (АКТГ, АДГ, ПТГ, Серотонина) и синдромы с невыясненной этиологией и патогенезом (токсико-аллергическое воздействие опухоли: сосудистые, нервно-мышечные и кожные синдромы) Эндокринные Гиперкальциемия синдром Кушинга Синдром несахарного диабета (антидиуретический гормон) Нейроэндокринный синдром (карциноидный) Гинекомастия Неврологические Энцефалопатия Периферическая нейропатия Синдром Итона-Ламбера Костные «Барабанные» пальцы Легочная гипретрофическая остеоартропатия Гематологические Анемия Tромбоцитоз Tромбоцитопения ДВС-синдром Кожные Гиперкератоз Дерматомиозит Другие Нефротический синдром Секреция вазоактивного интестинального пептида с развитием диареи Анорексия или кахексия Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
Рак легкого Паранеопластические синдромы с эктопической секрецией гормонов (АКТГ, АДГ, ПТГ, Серотонина) и синдромы с невыясненной этиологией и патогенезом (токсико-аллергическое воздействие опухоли: сосудистые, нервно-мышечные и кожные синдромы) Эндокринные Гиперкальциемия синдром Кушинга Синдром несахарного диабета (антидиуретический гормон) Нейроэндокринный синдром (карциноидный) Гинекомастия Неврологические Энцефалопатия Периферическая нейропатия Синдром Итона-Ламбера Костные «Барабанные» пальцы Легочная гипретрофическая остеоартропатия Гематологические Анемия Tромбоцитоз Tромбоцитопения ДВС-синдром Кожные Гиперкератоз Дерматомиозит Другие Нефротический синдром Секреция вазоактивного интестинального пептида с развитием диареи Анорексия или кахексия Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
 Синдром Пенкоста ● Симптомы поражения верхушечных отделов легкого – Боль в плече или руке – Синдром Горнера (птоз, миоз, энофтальм, ангидроз) – Слабость или атрофия мышц руке ● Причины синдрома Пенкоста – Рак легкого – Другие опухоли (грудной стенки, опухоли кроветворной ткани) – Инфекционные заболевания Arcasoy SM, et al. N Engl J Med. 1997; 337: 1370 -1376.
Синдром Пенкоста ● Симптомы поражения верхушечных отделов легкого – Боль в плече или руке – Синдром Горнера (птоз, миоз, энофтальм, ангидроз) – Слабость или атрофия мышц руке ● Причины синдрома Пенкоста – Рак легкого – Другие опухоли (грудной стенки, опухоли кроветворной ткани) – Инфекционные заболевания Arcasoy SM, et al. N Engl J Med. 1997; 337: 1370 -1376.
 Синдром Пенкоста (продолжение) ● Диагностика методом чрескожной игольной биопсии ● Преимущественно исходно стадии IIB или III, T 3 стадии поражения ● Факторы плохого прогноза: – Распространение опухоли на основание шеи – Распространение в медиастинальные лимфоузлы – Наличие Синдрома Горнера ● Медиана выживаемости от 7 до 31 месяцев ● 5 -летняя выживаемость 20%-35% ● Склонность к рецидивам, часто метастазирует в головной мозг Arcasoy SM, et al. N Engl J Med. 1997; 337: 1370 -1376.
Синдром Пенкоста (продолжение) ● Диагностика методом чрескожной игольной биопсии ● Преимущественно исходно стадии IIB или III, T 3 стадии поражения ● Факторы плохого прогноза: – Распространение опухоли на основание шеи – Распространение в медиастинальные лимфоузлы – Наличие Синдрома Горнера ● Медиана выживаемости от 7 до 31 месяцев ● 5 -летняя выживаемость 20%-35% ● Склонность к рецидивам, часто метастазирует в головной мозг Arcasoy SM, et al. N Engl J Med. 1997; 337: 1370 -1376.
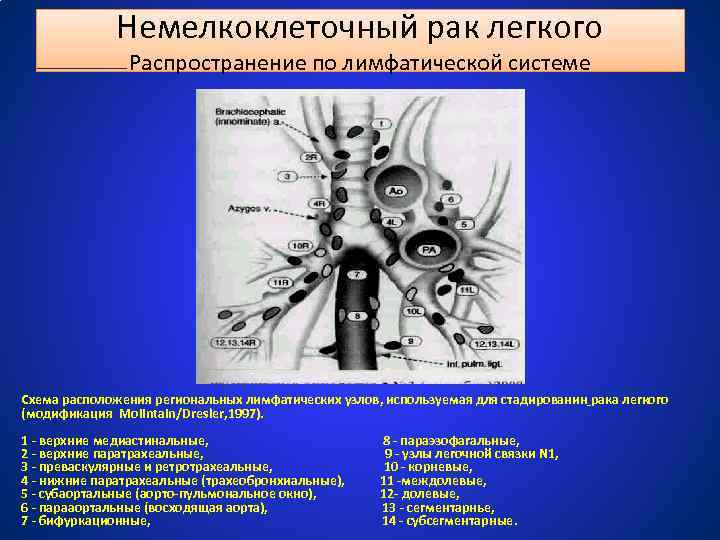 Немелкоклеточный рак легкого Распространение по лимфатической системе Схема расположения региональных лимфатических узлов, используемая для стадированин рака легкого (модификация Moiintain/Dresler, 1997). 1 - верхние медиастинальные, 2 - верхние паратрахеальные, 3 - преваскулярные и ретротрахеальные, 4 - нижние паратрахеальные (трахеобронхиальные), 5 - субаортальные (аорто-пульмональное окно), 6 - парааортальные (восходящая аорта), 7 - бифуркационные, 8 - параэзофагальные, 9 - узлы легочной связки N 1, 10 - корневые, 11 -междолевые, 12 - долевые, 13 - сегментарнье, 14 - субсегментарные.
Немелкоклеточный рак легкого Распространение по лимфатической системе Схема расположения региональных лимфатических узлов, используемая для стадированин рака легкого (модификация Moiintain/Dresler, 1997). 1 - верхние медиастинальные, 2 - верхние паратрахеальные, 3 - преваскулярные и ретротрахеальные, 4 - нижние паратрахеальные (трахеобронхиальные), 5 - субаортальные (аорто-пульмональное окно), 6 - парааортальные (восходящая аорта), 7 - бифуркационные, 8 - параэзофагальные, 9 - узлы легочной связки N 1, 10 - корневые, 11 -междолевые, 12 - долевые, 13 - сегментарнье, 14 - субсегментарные.
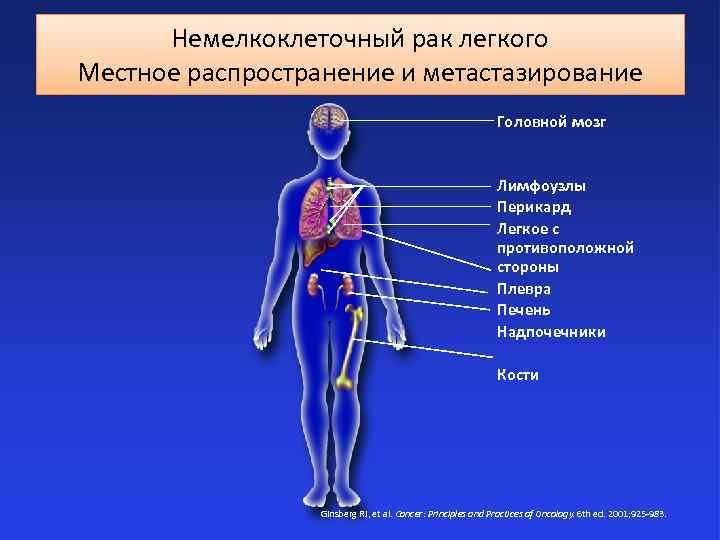 Немелкоклеточный рак легкого Местное распространение и метастазирование Головной мозг Лимфоузлы Перикард Легкое с противоположной стороны Плевра Печень Надпочечники Кости Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
Немелкоклеточный рак легкого Местное распространение и метастазирование Головной мозг Лимфоузлы Перикард Легкое с противоположной стороны Плевра Печень Надпочечники Кости Ginsberg RJ, et al. Cancer: Principles and Practices of Oncology. 6 th ed. 2001; 925 -983.
 Рак легкого Оценка распространенности заболевания Методы обследования: ● Анамнез и физикальное обследование ● ОАК, ОАМ, Б/х крови (стандарт) ● Рентгенография грудной клетки ± КТ ± гибкая бронхоскопия ● Гибкая бронхоскопия + флюоресценция ● УЗИ печени ± биопсия печени + функциональные печеночные пробы ● ± УЗИ забрюшинных и шейных л/у, надпочечников ● Щелочная фосфатаза ± сцинтиграфия костей ● Неврологический анамнез и исследование ± КТ или МРТ головного мозга ● Сцинтиграфия костей ● Исследование костного мозга (стернальная пункция) ● Исследование гормонального профиля при паранеопластических синдромах ● Медиастиноскопия, -медиастинотомия ● Торакоскопия, торакотомия
Рак легкого Оценка распространенности заболевания Методы обследования: ● Анамнез и физикальное обследование ● ОАК, ОАМ, Б/х крови (стандарт) ● Рентгенография грудной клетки ± КТ ± гибкая бронхоскопия ● Гибкая бронхоскопия + флюоресценция ● УЗИ печени ± биопсия печени + функциональные печеночные пробы ● ± УЗИ забрюшинных и шейных л/у, надпочечников ● Щелочная фосфатаза ± сцинтиграфия костей ● Неврологический анамнез и исследование ± КТ или МРТ головного мозга ● Сцинтиграфия костей ● Исследование костного мозга (стернальная пункция) ● Исследование гормонального профиля при паранеопластических синдромах ● Медиастиноскопия, -медиастинотомия ● Торакоскопия, торакотомия
 Методы первичной диагностики центрального рака лёгкого обязательные методы исследования ● При центральном раке лёгкого проводят: I Рентгенологические методы исследования: 1. Рентгенографию органов грудной клетки в двух проекциях (прямой и боковой); 2. Контрастное исследование пищевода для оценки состояния бифуркационных лимфатических узлов; 3. Томография: * в прямой проекции в срезе бифуркации трахеи; * томографию корня лёгкого в косых проекциях и боковой проекции. 4. КТ грудной клетки + контрастирование
Методы первичной диагностики центрального рака лёгкого обязательные методы исследования ● При центральном раке лёгкого проводят: I Рентгенологические методы исследования: 1. Рентгенографию органов грудной клетки в двух проекциях (прямой и боковой); 2. Контрастное исследование пищевода для оценки состояния бифуркационных лимфатических узлов; 3. Томография: * в прямой проекции в срезе бифуркации трахеи; * томографию корня лёгкого в косых проекциях и боковой проекции. 4. КТ грудной клетки + контрастирование
 Методы первичной диагностики центрального рака лёгкого обязательные методы исследования II. Цитологическое исследование мокроты (5 - 6 анализов). III. Бронхологическое исследование со взятием материала для морфологического изучения (отпечатки опухоли, смыв бронхов, прямая биопсия, транстрахеобронхиальная пункция лимфатических узлов). IV. Ультразвуковое исследование грудной клетки и брюшной полости.
Методы первичной диагностики центрального рака лёгкого обязательные методы исследования II. Цитологическое исследование мокроты (5 - 6 анализов). III. Бронхологическое исследование со взятием материала для морфологического изучения (отпечатки опухоли, смыв бронхов, прямая биопсия, транстрахеобронхиальная пункция лимфатических узлов). IV. Ультразвуковое исследование грудной клетки и брюшной полости.
 Методы первичной диагностики периферического рак легкого обязательные методы исследования ● При периферическом раке лёгкого проводят: I. Рентгенологическое исследование: 1) рентгенографию органов грудной клетки в двух проекциях (прямой и боковой); 2) Томографию стандартную в прямой проекции (в срезе бифуркации трахеи) и прицельную в прямой иили боковой проекции (в срезе патологической тени); 3) КТ грудной клетки с контрастированием
Методы первичной диагностики периферического рак легкого обязательные методы исследования ● При периферическом раке лёгкого проводят: I. Рентгенологическое исследование: 1) рентгенографию органов грудной клетки в двух проекциях (прямой и боковой); 2) Томографию стандартную в прямой проекции (в срезе бифуркации трахеи) и прицельную в прямой иили боковой проекции (в срезе патологической тени); 3) КТ грудной клетки с контрастированием
 Методы первичной диагностики периферического рак легкого обязательные методы исследования II Цитологическое исследование мокроты (5 -6 анализов). III. Бронхологическое исследование со взятием материала для морфологической верификации. IV. Трансторакальная (чрезкожная) пункция опухоли. V. Ультразвуковое исследование грудной клетки и брюшной полости.
Методы первичной диагностики периферического рак легкого обязательные методы исследования II Цитологическое исследование мокроты (5 -6 анализов). III. Бронхологическое исследование со взятием материала для морфологической верификации. IV. Трансторакальная (чрезкожная) пункция опухоли. V. Ультразвуковое исследование грудной клетки и брюшной полости.
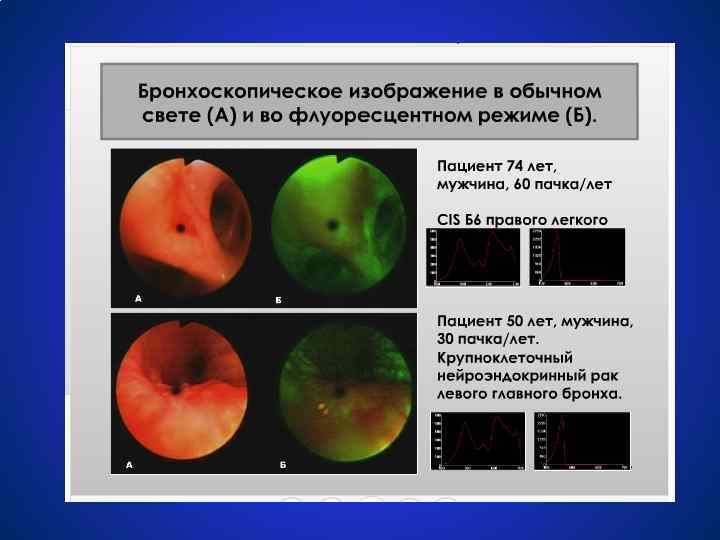
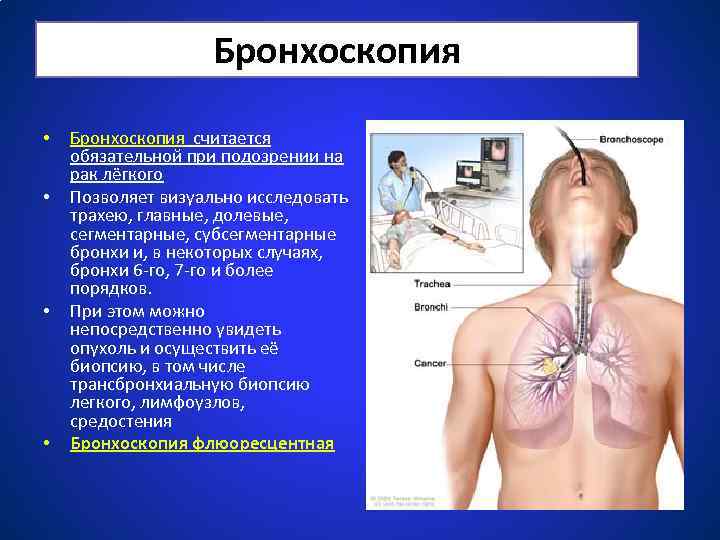 Бронхоскопия • • Бронхоскопия считается обязательной при подозрении на рак лёгкого Позволяет визуально исследовать трахею, главные, долевые, сегментарные, субсегментарные бронхи и, в некоторых случаях, бронхи 6 -го, 7 -го и более порядков. При этом можно непосредственно увидеть опухоль и осуществить её биопсию, в том числе трансбронхиальную биопсию легкого, лимфоузлов, средостения Бронхоскопия флюоресцентная
Бронхоскопия • • Бронхоскопия считается обязательной при подозрении на рак лёгкого Позволяет визуально исследовать трахею, главные, долевые, сегментарные, субсегментарные бронхи и, в некоторых случаях, бронхи 6 -го, 7 -го и более порядков. При этом можно непосредственно увидеть опухоль и осуществить её биопсию, в том числе трансбронхиальную биопсию легкого, лимфоузлов, средостения Бронхоскопия флюоресцентная
 Трансторакальная пункционная биопсия • Трансторакальная пункция/биопсия применяется при невозможности проведения других методов (бронхоскопия, катетеризация бронхов, анализ мокроты). Показаниями к её проведению являются: • округлое образование в любой зоне лёгкого • подозрение на метастаз в лёгком опухоли с другой локализацией • множественные внутрилёгочные шаровидные тени • Биопсия опухоли и ее морфологическое исследования • Метод позволяет подтвердить диагноз в 62 -87 % случаев в зависимости от локализации опухоли.
Трансторакальная пункционная биопсия • Трансторакальная пункция/биопсия применяется при невозможности проведения других методов (бронхоскопия, катетеризация бронхов, анализ мокроты). Показаниями к её проведению являются: • округлое образование в любой зоне лёгкого • подозрение на метастаз в лёгком опухоли с другой локализацией • множественные внутрилёгочные шаровидные тени • Биопсия опухоли и ее морфологическое исследования • Метод позволяет подтвердить диагноз в 62 -87 % случаев в зависимости от локализации опухоли.
 Ультразвуковое исследование (УЗИ) • Новое исследование в диагностике РЛ: • Метод безопасный, простой и сравнительно недорогой. • Выявление врастания злокачественной опухоли в структуры стенки, масштабного затемнения лёгочной ткани (из-за её уплотнения, плеврального выпота и др. ), а через ткань безвоздушного лёгкого - визуализация непосредственно опухолевого узла. • Определить опухолевое поражение органов средостения: верхней полой вены, перикарда и камер сердца, правой и левой лёгочных артерий, лёгочных вен, аорты, пищевода, левого предсердия
Ультразвуковое исследование (УЗИ) • Новое исследование в диагностике РЛ: • Метод безопасный, простой и сравнительно недорогой. • Выявление врастания злокачественной опухоли в структуры стенки, масштабного затемнения лёгочной ткани (из-за её уплотнения, плеврального выпота и др. ), а через ткань безвоздушного лёгкого - визуализация непосредственно опухолевого узла. • Определить опухолевое поражение органов средостения: верхней полой вены, перикарда и камер сердца, правой и левой лёгочных артерий, лёгочных вен, аорты, пищевода, левого предсердия
 Дополнительные методы диагностики I. Рентгенологическое исследование: рентгеноскопия (вспомогательный метод) бронхография (редко) ангиография (ангиопневмонография, селективная ангиография бронхиальных артерий (редко) диагностический пневмоторакс (редко) исследование костей скелета (грудной стенки) II. Радионуклидные методы исследования скелета, лимфоузлов
Дополнительные методы диагностики I. Рентгенологическое исследование: рентгеноскопия (вспомогательный метод) бронхография (редко) ангиография (ангиопневмонография, селективная ангиография бронхиальных артерий (редко) диагностический пневмоторакс (редко) исследование костей скелета (грудной стенки) II. Радионуклидные методы исследования скелета, лимфоузлов
 Хирургические диагностические методы: Только хирургические методы позволяют осуществить морфологическую верификацию диагноза, поэтому имеют решающее значение для обследования больного и выбора лечения * Пункция или режущая биопсия периферических и медиастинальных лимфоузлов: при их увеличении и уплотнении, отрицательной цитологией при пункции; * Медиастиноскопия * Парастернальная медиастинотомия * Лапароскопия или диагностическая лапаротомия + биопсия * Диагностическая торакоскопия + биопсия * Диагностическая торакотомия или + срочная гистологическое исследование + возможная радикальная операция
Хирургические диагностические методы: Только хирургические методы позволяют осуществить морфологическую верификацию диагноза, поэтому имеют решающее значение для обследования больного и выбора лечения * Пункция или режущая биопсия периферических и медиастинальных лимфоузлов: при их увеличении и уплотнении, отрицательной цитологией при пункции; * Медиастиноскопия * Парастернальная медиастинотомия * Лапароскопия или диагностическая лапаротомия + биопсия * Диагностическая торакоскопия + биопсия * Диагностическая торакотомия или + срочная гистологическое исследование + возможная радикальная операция





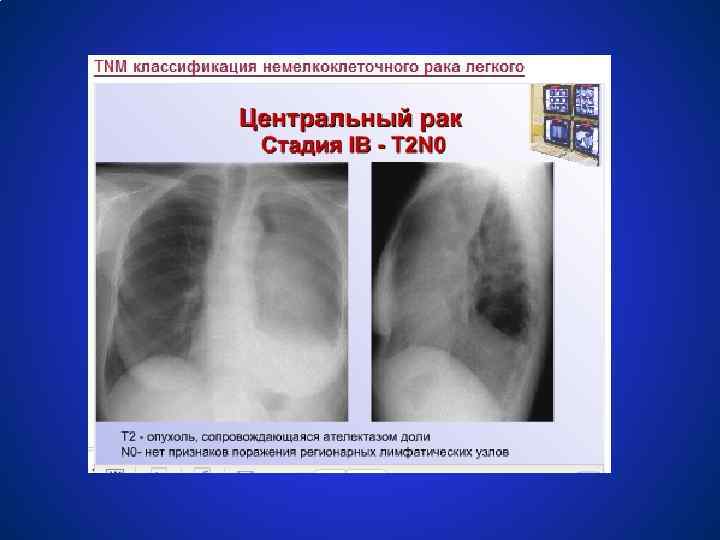
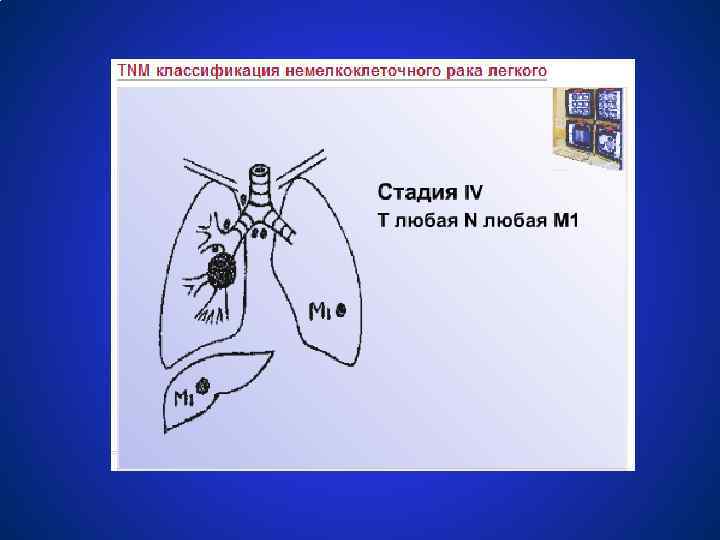
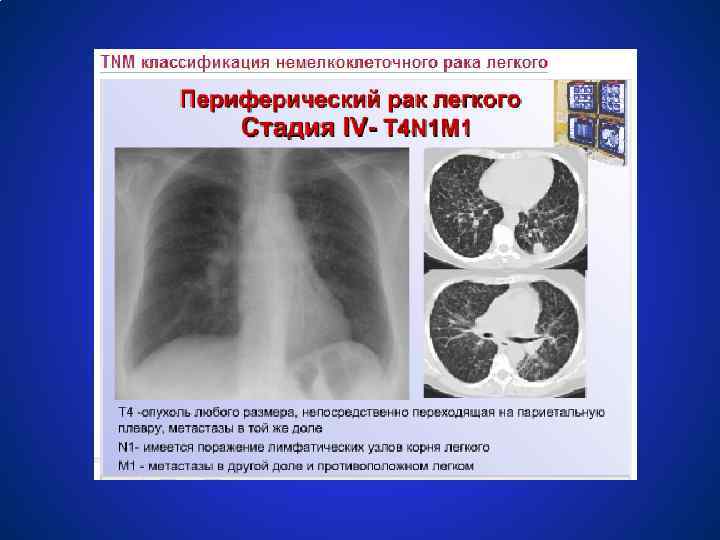
 Немелкоклеточный рак легкого Stage IV Головной мозг любое T, любое N, M 1 лимфоузлы Перикард Легкое Плевра Печень Надпочечники Кожа Кости M 1: отдаленные метастазы Mountain CF. Chest. 1997; 111: 1710 -1717.
Немелкоклеточный рак легкого Stage IV Головной мозг любое T, любое N, M 1 лимфоузлы Перикард Легкое Плевра Печень Надпочечники Кожа Кости M 1: отдаленные метастазы Mountain CF. Chest. 1997; 111: 1710 -1717.
 Принципы лечения рака легкого Выбор метода зависит от стадии, гистогенеза опухоли, общего состояния больного, функции жизненно важных органов и тяжести сопутствующих заболеваний ● Хирургический метод ● Лучевая терапия (радикальные, паллиативные адъювантные и неоадъювантные программы) ● Химиотерапия (адъювантная, неоадъювантная, паллиативная) ● Комбинированный метод (хирургическое лечение + лучевая терапия) ● Химиолучевая терапия
Принципы лечения рака легкого Выбор метода зависит от стадии, гистогенеза опухоли, общего состояния больного, функции жизненно важных органов и тяжести сопутствующих заболеваний ● Хирургический метод ● Лучевая терапия (радикальные, паллиативные адъювантные и неоадъювантные программы) ● Химиотерапия (адъювантная, неоадъювантная, паллиативная) ● Комбинированный метод (хирургическое лечение + лучевая терапия) ● Химиолучевая терапия
 Хирургическое лечение немелкоклеточного рака легкого Наиболее эффективный метод при условии выполнения радикальной операции: ● удаление легкого или доли с жировой клетчаткой и лимфоузлами в пределах зоны регионарного метастазирования, без оставления элементов опухоли ● линия пересечения бронха не должна быть 1, 5 -2 см от края опухоли ● при микроскопическом исследовании препарата опухолевые клетки не должны определяться в краях резекции
Хирургическое лечение немелкоклеточного рака легкого Наиболее эффективный метод при условии выполнения радикальной операции: ● удаление легкого или доли с жировой клетчаткой и лимфоузлами в пределах зоны регионарного метастазирования, без оставления элементов опухоли ● линия пересечения бронха не должна быть 1, 5 -2 см от края опухоли ● при микроскопическом исследовании препарата опухолевые клетки не должны определяться в краях резекции
 Хирургическое лечение немелкоклеточного рака легкого Основные радикальные оперативные вмешательства при раке легкого: ● Пневмонэктомия § Типичная § Расширенная § Комбинированная ● Лобэктомия ● Билобэктомия § Типичная § Расширенная § Комбинированная ● Резекция легкого сегментарная и клиновидная
Хирургическое лечение немелкоклеточного рака легкого Основные радикальные оперативные вмешательства при раке легкого: ● Пневмонэктомия § Типичная § Расширенная § Комбинированная ● Лобэктомия ● Билобэктомия § Типичная § Расширенная § Комбинированная ● Резекция легкого сегментарная и клиновидная
 Хирургическое лечение немелкоклеточного рака легкого ПРОТИТВОПОКАЗАНИЯ К РАДИКАЛЬНОЙ ОПЕРАЦИИ: ● Множественные метастазы в отдаленные органы и ткани, периферические лимфоузлы (в первую очередь шейные) ● Обширное прорастание опухоли и метастазов в регионарных лимфоузлах в жизненно важные органы – сердце, аорту, ВПВ, трахею и в противоложный главный бронх, не позволяющий провести их резекцию ● Метастатический плеврит
Хирургическое лечение немелкоклеточного рака легкого ПРОТИТВОПОКАЗАНИЯ К РАДИКАЛЬНОЙ ОПЕРАЦИИ: ● Множественные метастазы в отдаленные органы и ткани, периферические лимфоузлы (в первую очередь шейные) ● Обширное прорастание опухоли и метастазов в регионарных лимфоузлах в жизненно важные органы – сердце, аорту, ВПВ, трахею и в противоложный главный бронх, не позволяющий провести их резекцию ● Метастатический плеврит

 Паллиативное хирургическое лечение Основные паллиативные оперативные вмешательства при раке легкого выполняются при угрожающих больного осложнениях РЛ (легочное кровотечение, абсцедирующая пневмония): ● Паллиативные резекции (лобэктомии, билобэктомии, пульмонэктомии, атипичные резекции легкого) Реканализация просвета бронхов: ● Эндоскопическая лазерная деструкция ● Фотодинамическая терапия Просвет бронха восстанавливается на дительный срок до 6 мес. Возможны повторные сеансы реканализации
Паллиативное хирургическое лечение Основные паллиативные оперативные вмешательства при раке легкого выполняются при угрожающих больного осложнениях РЛ (легочное кровотечение, абсцедирующая пневмония): ● Паллиативные резекции (лобэктомии, билобэктомии, пульмонэктомии, атипичные резекции легкого) Реканализация просвета бронхов: ● Эндоскопическая лазерная деструкция ● Фотодинамическая терапия Просвет бронха восстанавливается на дительный срок до 6 мес. Возможны повторные сеансы реканализации
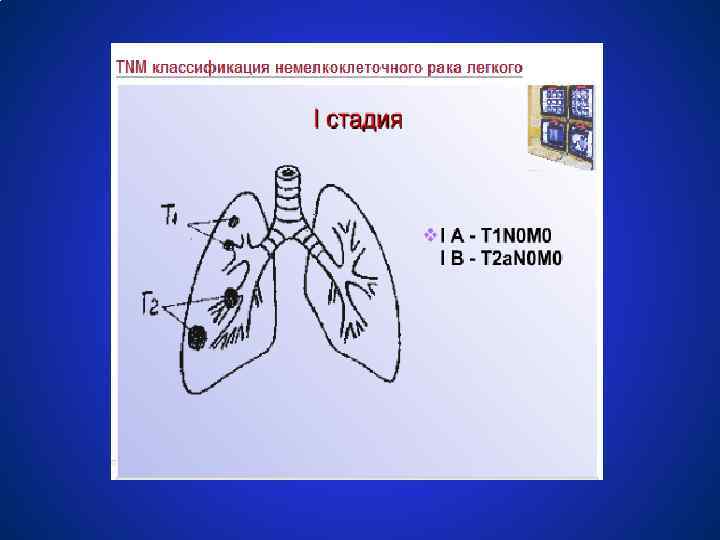
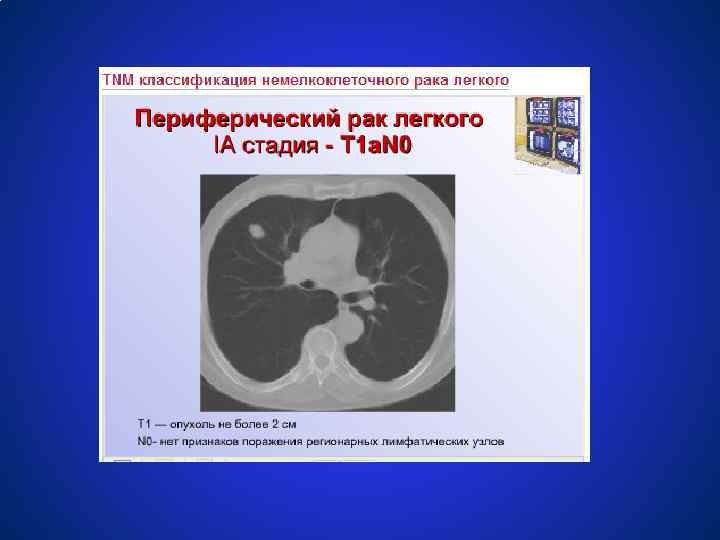
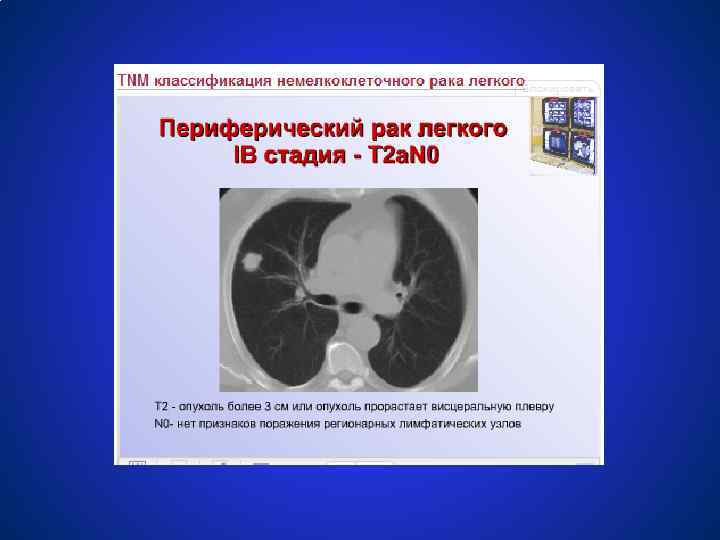
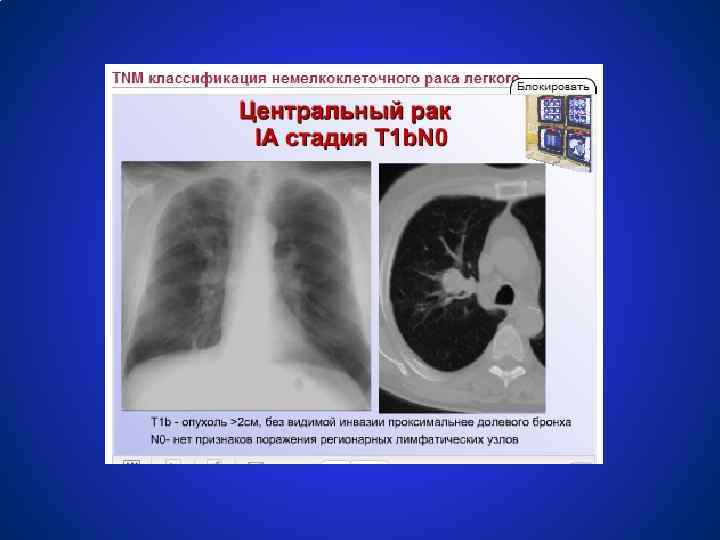
 Схемы лечения немелкоклеточного рака легкого СТАДИЯ 0 (TISN 0 M 0) ● Резекция с максимальным сохранением нормальной лёгочной ткани ● Эндобронхиальная лучевая терапия ● Фотодинамическая терапия (исследуется) СТАДИЯ IА, В (T 1 N 0 M 0, T 2 N 0 M 0) ● Лобэктомия или сегментэктомия; ● Радикальная лучевая терапия 60 гр; ● Эндобронхиальная лучевая терапия. ЦЕЛЕСООБРАЗНОСТЬ ПРОВЕДЕНИЯ ХИМИОТЕРАПИИ ЯВЛЯЕТСЯ ПРЕДМЕТОМ КЛИНИЧЕСКИХ ИССЛЕДОВАНИЙ.
Схемы лечения немелкоклеточного рака легкого СТАДИЯ 0 (TISN 0 M 0) ● Резекция с максимальным сохранением нормальной лёгочной ткани ● Эндобронхиальная лучевая терапия ● Фотодинамическая терапия (исследуется) СТАДИЯ IА, В (T 1 N 0 M 0, T 2 N 0 M 0) ● Лобэктомия или сегментэктомия; ● Радикальная лучевая терапия 60 гр; ● Эндобронхиальная лучевая терапия. ЦЕЛЕСООБРАЗНОСТЬ ПРОВЕДЕНИЯ ХИМИОТЕРАПИИ ЯВЛЯЕТСЯ ПРЕДМЕТОМ КЛИНИЧЕСКИХ ИССЛЕДОВАНИЙ.
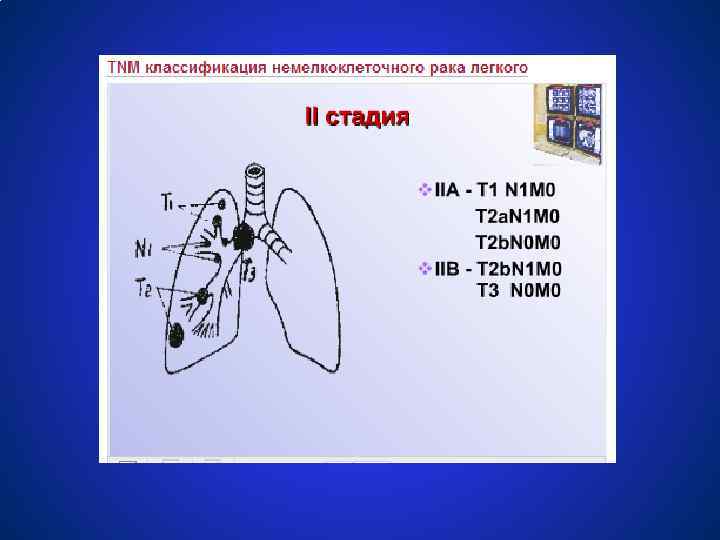
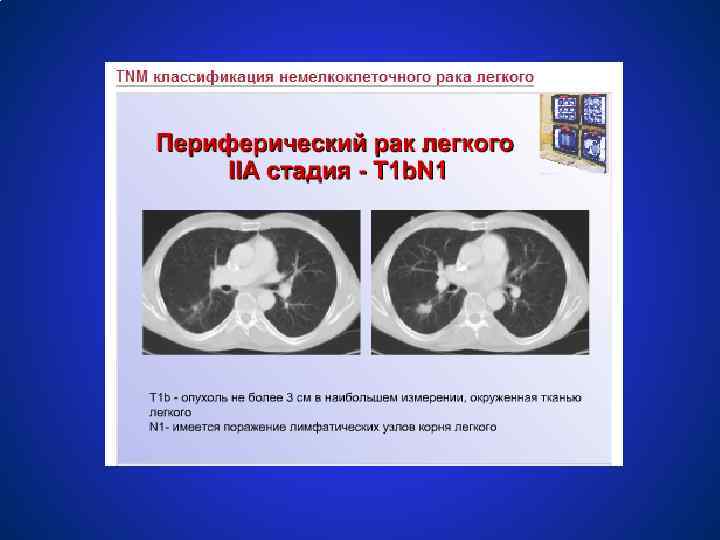
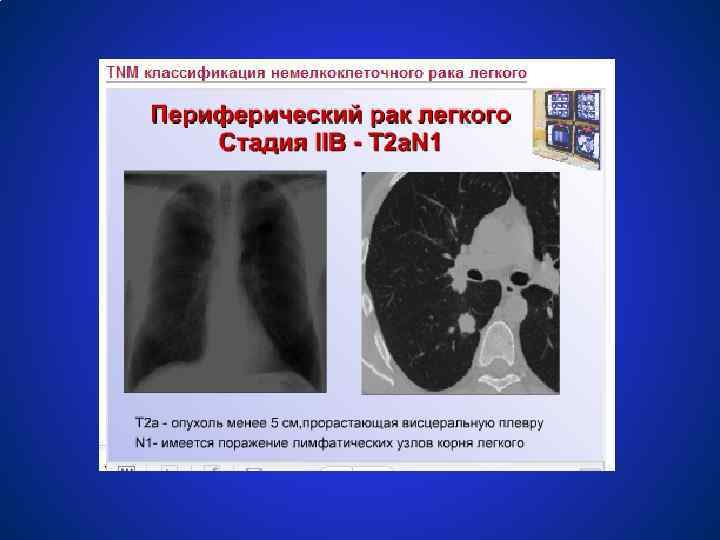
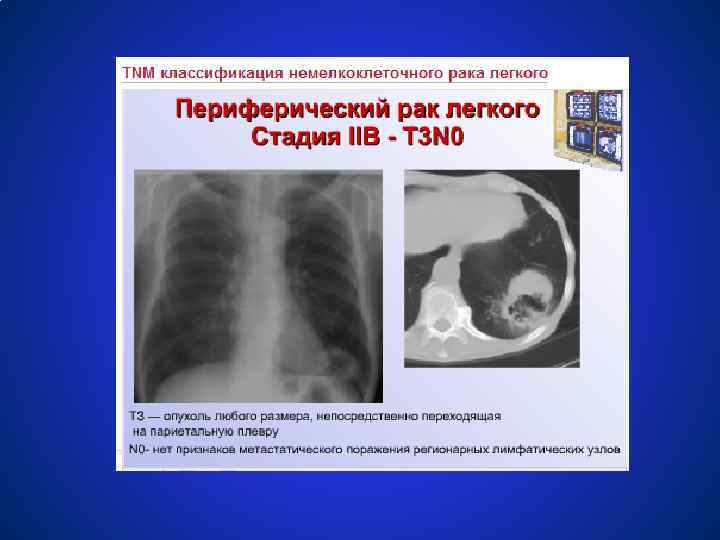
 Схемы лечения немелкоклеточного рака легкого СТАДИЯ IIА, В (T 1 N 1 M 0, T 2 N 1 M 0, T 3 N 0 M 0) ● Хирургическое лечение в объёме лобэктомии или пульмонэктомии + адъювантная или неоадъювантная химиотерапия ● Радикальная лучевая терапия 60 Гр. Целесообразность проведения химиотерапии является предметом клинических исследований.
Схемы лечения немелкоклеточного рака легкого СТАДИЯ IIА, В (T 1 N 1 M 0, T 2 N 1 M 0, T 3 N 0 M 0) ● Хирургическое лечение в объёме лобэктомии или пульмонэктомии + адъювантная или неоадъювантная химиотерапия ● Радикальная лучевая терапия 60 Гр. Целесообразность проведения химиотерапии является предметом клинических исследований.
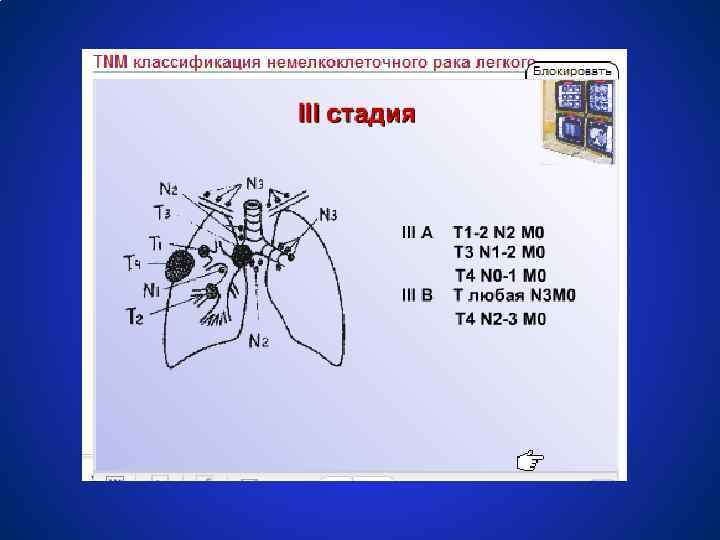
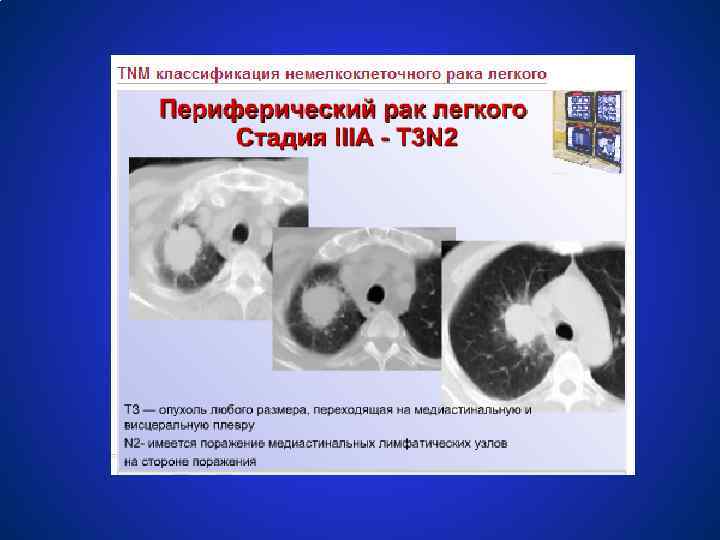
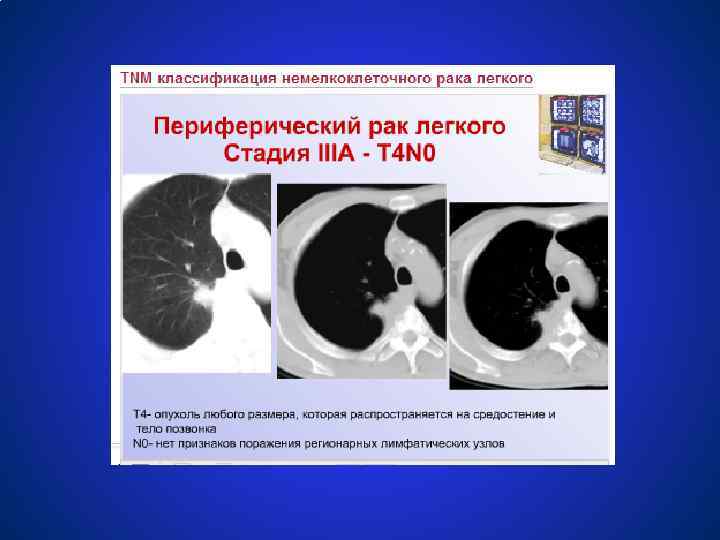
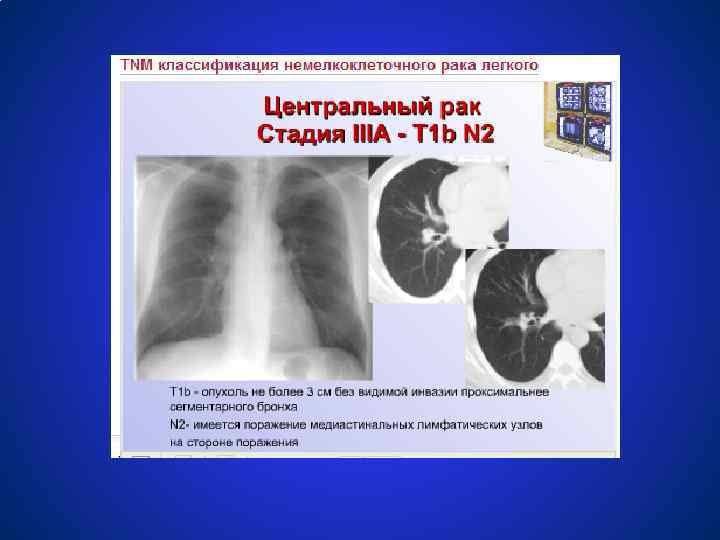
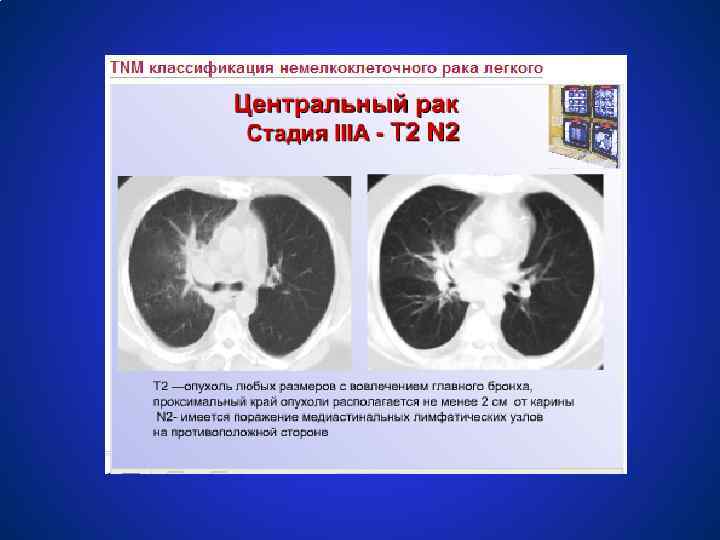
 Схемы лечения немелкоклеточного рака легкого СТАДИЯ IIIА (T 1 N 2 M 0, T 3 N 1 -2 M 0) ● Неоадъювантная химиотерапия (с включением препаратов платины), а также винорельбина, таксанов; ● Лучевая терапия 60 -70 Гр; ● Хирургическое лечение. У 75 % пациентов с гистологически доказанными p. N 2 удаётся выполнить радикальную операцию, что даёт 27 % больных 3 летнюю выживаемость. ● Комбинированное лечение (хирургическое + лучевое) и комплексное лечение (хирургическое + химиотерапия + лучевая терапия) ● Неоадъювантная химиотерапия 2 – 4 цикла в 3 раза увеличивет медиану выживаемости.
Схемы лечения немелкоклеточного рака легкого СТАДИЯ IIIА (T 1 N 2 M 0, T 3 N 1 -2 M 0) ● Неоадъювантная химиотерапия (с включением препаратов платины), а также винорельбина, таксанов; ● Лучевая терапия 60 -70 Гр; ● Хирургическое лечение. У 75 % пациентов с гистологически доказанными p. N 2 удаётся выполнить радикальную операцию, что даёт 27 % больных 3 летнюю выживаемость. ● Комбинированное лечение (хирургическое + лучевое) и комплексное лечение (хирургическое + химиотерапия + лучевая терапия) ● Неоадъювантная химиотерапия 2 – 4 цикла в 3 раза увеличивет медиану выживаемости.
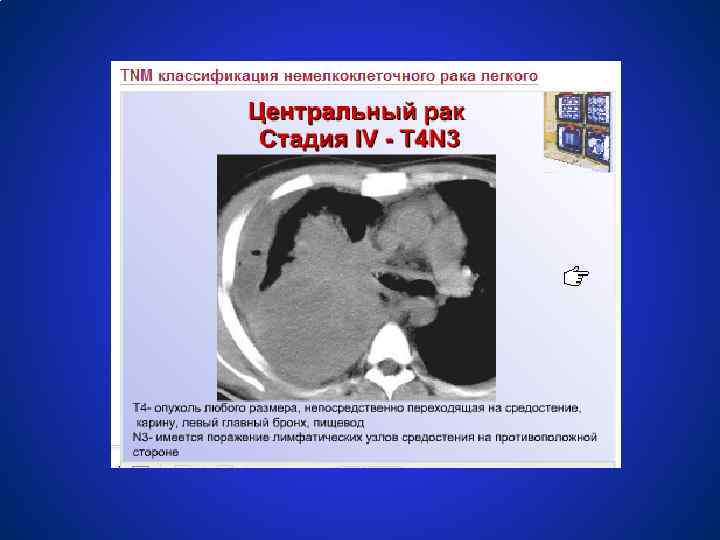
 Схемы лечения немелкоклеточного рака легкого СТАДИЯ IIIВ (T ЛЮБАЯ N 3 M 0, T 4 NЛЮБАЯ M 0) ● Паллиативная химиотерапия ● Хирургические метод + химиолучевая терапия ● Лучевая терапия ● Комбинация химиотерапии и лучевой терапии ● При опухолевом выпота в плевральной полости: внутриплевральное введение цитостатиков (например, цисплатин 150 мг на 100 мл 0, 9% Na. Cl) ● Симтопатическое лечение
Схемы лечения немелкоклеточного рака легкого СТАДИЯ IIIВ (T ЛЮБАЯ N 3 M 0, T 4 NЛЮБАЯ M 0) ● Паллиативная химиотерапия ● Хирургические метод + химиолучевая терапия ● Лучевая терапия ● Комбинация химиотерапии и лучевой терапии ● При опухолевом выпота в плевральной полости: внутриплевральное введение цитостатиков (например, цисплатин 150 мг на 100 мл 0, 9% Na. Cl) ● Симтопатическое лечение
 Схемы лечения немелкоклеточного рака легкого СТАДИЯ IV (T ЛЮБАЯ N ЛЮБАЯ M 1) ●Химиотерапия При этом предпочтение следует отдавать полихимиотерапии. ● Симтопатическое лечение (анальгетики, бисфосфонаты, гормоны и др. )
Схемы лечения немелкоклеточного рака легкого СТАДИЯ IV (T ЛЮБАЯ N ЛЮБАЯ M 1) ●Химиотерапия При этом предпочтение следует отдавать полихимиотерапии. ● Симтопатическое лечение (анальгетики, бисфосфонаты, гормоны и др. )
 НЕКОТОРЫЕ РЕКОМЕНДУЕМЫЕ И НАИБОЛЕЕ ЧАСТО ИСПОЛЬЗУЕМЫЕ РЕЖИМЫ КОМБИНИРОВАННОЙ ЛЕКАРСТВЕННОЙ ТЕРАПИИ ПРИ РАКЕ ЛЁГКОГО МОНОХИМИОТЕРАПИЯ ВИНОРЕЛЬБИН 25 -30 МГМ 2 ВВ ЕЖЕНЕДЕЛЬНО ИЛИ ГЕМЦИТАБИН 1000 МГМ 2 ВВ ИНФУЗИЯ В 1, 8, 15 -Й ДНИ. ПОЛИХИМИОТЕРАПИЯ VC: ЦИСПЛАТИН 80 МГМ 2 ВВ В 1 -Й И 29 -Й ДНИ, ВИНОРЕЛЬБИН 30 МГМ 2 ВВ ЕЖЕНЕДЕЛЬНО ИНТЕРВАЛ 6 НЕД. TC: ЦИСПЛАТИН 80 МГМ 2 ИЛИ КАРБОПЛАТИН 300 МГМ 2 В 1 -Й ДЕНЬ, ПАКЛИТАКСЕЛ 175 МГМ 2 В ВИДЕ 3 -ЧАСОВОЙ ВВ ИНФУЗИИ В 1 -Й ДЕНЬ. ИНТЕРВАЛ 3 -4 НЕД.
НЕКОТОРЫЕ РЕКОМЕНДУЕМЫЕ И НАИБОЛЕЕ ЧАСТО ИСПОЛЬЗУЕМЫЕ РЕЖИМЫ КОМБИНИРОВАННОЙ ЛЕКАРСТВЕННОЙ ТЕРАПИИ ПРИ РАКЕ ЛЁГКОГО МОНОХИМИОТЕРАПИЯ ВИНОРЕЛЬБИН 25 -30 МГМ 2 ВВ ЕЖЕНЕДЕЛЬНО ИЛИ ГЕМЦИТАБИН 1000 МГМ 2 ВВ ИНФУЗИЯ В 1, 8, 15 -Й ДНИ. ПОЛИХИМИОТЕРАПИЯ VC: ЦИСПЛАТИН 80 МГМ 2 ВВ В 1 -Й И 29 -Й ДНИ, ВИНОРЕЛЬБИН 30 МГМ 2 ВВ ЕЖЕНЕДЕЛЬНО ИНТЕРВАЛ 6 НЕД. TC: ЦИСПЛАТИН 80 МГМ 2 ИЛИ КАРБОПЛАТИН 300 МГМ 2 В 1 -Й ДЕНЬ, ПАКЛИТАКСЕЛ 175 МГМ 2 В ВИДЕ 3 -ЧАСОВОЙ ВВ ИНФУЗИИ В 1 -Й ДЕНЬ. ИНТЕРВАЛ 3 -4 НЕД.
 ГЕМЦИТАБИН (ГЕМЗАР) 1250 мгм 2 вв в 1 -й и 8 -й день ЦИСПЛАТИН 80 мгм 2 вв в 1 -й день ИНТЕРВАЛ 3 нед. ДОЦЕТАКСЕЛ (ТАКСОТЕР) 75 мг/м 2 вв в 1 -й день ЦИСПЛАТИН 75 мгм 2 вв в 1 -й день ИНТЕРВАЛ 3 нед. ДОЦЕТАКСЕЛ (ТАКСОТЕР) 75 мг/м 2 вв в 1 -й день КАРБОПЛАТИН АUC 5 вв в 1 -й день ИНТЕРВАЛ 3 нед. ГЕМЦИТАБИН (ГЕМЗАР) 1000 мгм 2 вв в 1 -й и 8 -й день КАРБОПЛАТИН АUC 5 вв в 1 -й день ИНТЕРВАЛ 3 нед.
ГЕМЦИТАБИН (ГЕМЗАР) 1250 мгм 2 вв в 1 -й и 8 -й день ЦИСПЛАТИН 80 мгм 2 вв в 1 -й день ИНТЕРВАЛ 3 нед. ДОЦЕТАКСЕЛ (ТАКСОТЕР) 75 мг/м 2 вв в 1 -й день ЦИСПЛАТИН 75 мгм 2 вв в 1 -й день ИНТЕРВАЛ 3 нед. ДОЦЕТАКСЕЛ (ТАКСОТЕР) 75 мг/м 2 вв в 1 -й день КАРБОПЛАТИН АUC 5 вв в 1 -й день ИНТЕРВАЛ 3 нед. ГЕМЦИТАБИН (ГЕМЗАР) 1000 мгм 2 вв в 1 -й и 8 -й день КАРБОПЛАТИН АUC 5 вв в 1 -й день ИНТЕРВАЛ 3 нед.
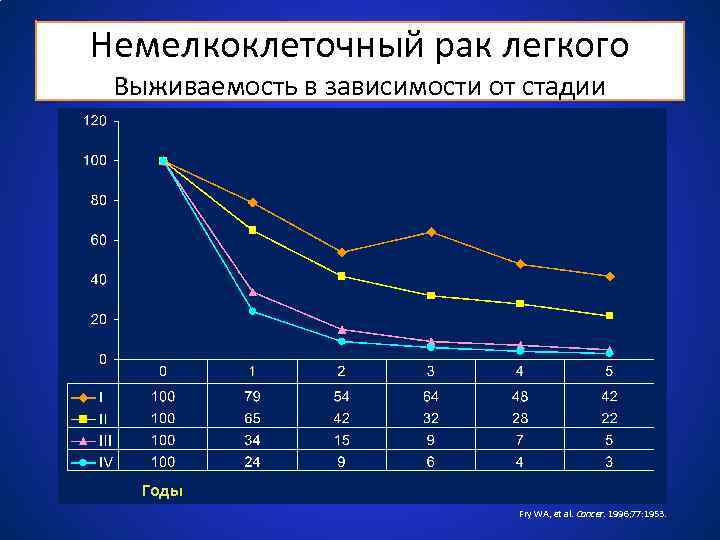 Немелкоклеточный рак легкого Выживаемость в зависимости от стадии Годы Fry WA, et al. Cancer. 1996; 77: 1953.
Немелкоклеточный рак легкого Выживаемость в зависимости от стадии Годы Fry WA, et al. Cancer. 1996; 77: 1953.
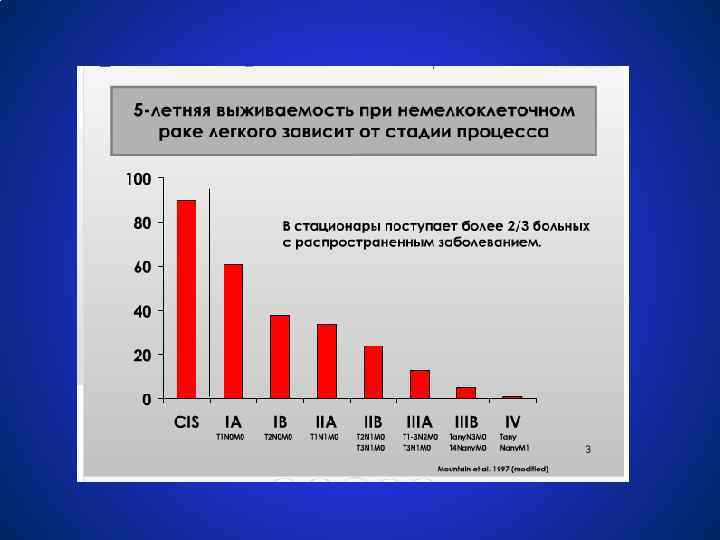
 Мелкоклеточный рак легкого отличие от немелкоклеточного рака легких • • Характерно для мелкоклеточного рака Инвазия ворот и средостения Регионарная лимфаденопатия Ателектазы Пневмониты Нехарактерно для мелкоклеточного рака • Периферическая локализация • Плеврит • Вовлечение грудной стенки Murren J, et al. Cancer: Principles & Practice of Oncology. 6 th ed. 2001; 983 -1018.
Мелкоклеточный рак легкого отличие от немелкоклеточного рака легких • • Характерно для мелкоклеточного рака Инвазия ворот и средостения Регионарная лимфаденопатия Ателектазы Пневмониты Нехарактерно для мелкоклеточного рака • Периферическая локализация • Плеврит • Вовлечение грудной стенки Murren J, et al. Cancer: Principles & Practice of Oncology. 6 th ed. 2001; 983 -1018.
 Мелкоклеточный рак легкого Внелегочное распространение заболевания Процент (%) кости 27 -41% Печень 21 -27% Костный мозг 15 -30% Надпочечники 5 -31% Головной мозг 10 -14% Забрюшинные лимфоузлы 3 -12% Медиастинальные лимфоузлы Надключичные лимфоузлы Мягкие ткани 66 -80% 17% 5% Противоположное легкое 1 -12% Опухолевый плеврит 16 -20% Murren J, et al. Cancer: Principles & Practice of Oncology. 6 th ed. 2001; 983 -1018.
Мелкоклеточный рак легкого Внелегочное распространение заболевания Процент (%) кости 27 -41% Печень 21 -27% Костный мозг 15 -30% Надпочечники 5 -31% Головной мозг 10 -14% Забрюшинные лимфоузлы 3 -12% Медиастинальные лимфоузлы Надключичные лимфоузлы Мягкие ткани 66 -80% 17% 5% Противоположное легкое 1 -12% Опухолевый плеврит 16 -20% Murren J, et al. Cancer: Principles & Practice of Oncology. 6 th ed. 2001; 983 -1018.
 Особенности лечения мелкоклеточного рака легкого Заболевание характеризуется быстрым развитием, ранним метастазированием, плохим прогнозом, высокой чувствительности к химиолучевой терапии ● Хирургическое лечение возможно только в стадиях Т 12 N 0 M 0 ● В более поздних стадия после радикальной операции рекомендуется адъювантная химиолучевая терапия ● Только химиолучевая терапия дает полную регрессию у 30 -60% больных, у 80 -90% достигается объективный эффект ● Проведение лучевой терапии рекомендуется после 3 -4 курсов ПХТ (полихимиотерапии) ● Профилактическое облучение головного мозга снижает частоту метастазов в головной мозг, без увеличения выживаемости больных
Особенности лечения мелкоклеточного рака легкого Заболевание характеризуется быстрым развитием, ранним метастазированием, плохим прогнозом, высокой чувствительности к химиолучевой терапии ● Хирургическое лечение возможно только в стадиях Т 12 N 0 M 0 ● В более поздних стадия после радикальной операции рекомендуется адъювантная химиолучевая терапия ● Только химиолучевая терапия дает полную регрессию у 30 -60% больных, у 80 -90% достигается объективный эффект ● Проведение лучевой терапии рекомендуется после 3 -4 курсов ПХТ (полихимиотерапии) ● Профилактическое облучение головного мозга снижает частоту метастазов в головной мозг, без увеличения выживаемости больных
 Мелкоклеточный рак легкого выживаемость и прогноз 5 -летняя выживаемость: I стадия: 60 -70% больных II стадия: 41% III стадия: 18% § При плоскоклеточном раке – 34% § При аденокарциноме – 33% § При недифференцированном раке – 7, 7% IV стадия: около 10% ● Только хирургическое лечение дает 5 -летнюю выживаемость не более чем у 25 - 40% больных. ● Средняя продолжительность жизни после ЛТ 16, 7 - 18, 9 мес. , достигая 2 -3 лет, а иногда и 5 лет (10%) ● Комбинированное лечение дает выраженный эффект у 75% больных, у 25 – 45% полное исчезновение признаков заболевания, однако средняя продолжительность жизни составляет 8 – 13 мес. Более 2 -х лет имеют шанс прожить больные с полной регрессией заболевания
Мелкоклеточный рак легкого выживаемость и прогноз 5 -летняя выживаемость: I стадия: 60 -70% больных II стадия: 41% III стадия: 18% § При плоскоклеточном раке – 34% § При аденокарциноме – 33% § При недифференцированном раке – 7, 7% IV стадия: около 10% ● Только хирургическое лечение дает 5 -летнюю выживаемость не более чем у 25 - 40% больных. ● Средняя продолжительность жизни после ЛТ 16, 7 - 18, 9 мес. , достигая 2 -3 лет, а иногда и 5 лет (10%) ● Комбинированное лечение дает выраженный эффект у 75% больных, у 25 – 45% полное исчезновение признаков заболевания, однако средняя продолжительность жизни составляет 8 – 13 мес. Более 2 -х лет имеют шанс прожить больные с полной регрессией заболевания
 ОККУЛЬТНЫЙ РАК ЛЁГКОГО (TXN 0 M 0) ● Пациенты подлежат динамическому наблюдению (рентгенография органов грудной клетки, компьютерная томография, бронхоскопия) до обнаружения первичной опухоли. В последующем тактика лечения определяется в соответствии со стадией опухолевого процесса.
ОККУЛЬТНЫЙ РАК ЛЁГКОГО (TXN 0 M 0) ● Пациенты подлежат динамическому наблюдению (рентгенография органов грудной клетки, компьютерная томография, бронхоскопия) до обнаружения первичной опухоли. В последующем тактика лечения определяется в соответствии со стадией опухолевого процесса.
 Новые методы лечения рака легкого ● Гамма нож или Кибер нож (лучевая терапия нового поколения) ● Иринотекан - ингибитором топоизомеразы I, цитостатический препарат из группы камптотецинов. ● Ингибиторы тирозинкиназ: моноклональные антитела к VEGF - Бевацизумаб (Авастин), HER-2 neu - Трастузумаб (Герцептин) ● Ингибитор протеинкиназы - Гефитиниб (Иресса), Эрлотиниб (Тарцева) ● Ингибиторы фарнезилтрансферазы ● Генная терапия
Новые методы лечения рака легкого ● Гамма нож или Кибер нож (лучевая терапия нового поколения) ● Иринотекан - ингибитором топоизомеразы I, цитостатический препарат из группы камптотецинов. ● Ингибиторы тирозинкиназ: моноклональные антитела к VEGF - Бевацизумаб (Авастин), HER-2 neu - Трастузумаб (Герцептин) ● Ингибитор протеинкиназы - Гефитиниб (Иресса), Эрлотиниб (Тарцева) ● Ингибиторы фарнезилтрансферазы ● Генная терапия
 Первичная профилактика Онкогенетическая, иммунобио-логическая, законодательноправовая профилактика: Система государственных и медицинских мероприятий, направленных на устранение или резкое уменьшение воздействия на организм веществ и факторов, признаваемых в настоящее время канцерогенными и играющих значительную роль в возникновении и развитии злокачественного процесса. Основной целью гигиенической профилактики рака лёгкого является борьба с загрязнением вдыхаемого воздуха или хотя бы уменьшение степени его загрязнения, с производственными (профессиональными) вредностями и крайне вредной привычкой – курение табака.
Первичная профилактика Онкогенетическая, иммунобио-логическая, законодательноправовая профилактика: Система государственных и медицинских мероприятий, направленных на устранение или резкое уменьшение воздействия на организм веществ и факторов, признаваемых в настоящее время канцерогенными и играющих значительную роль в возникновении и развитии злокачественного процесса. Основной целью гигиенической профилактики рака лёгкого является борьба с загрязнением вдыхаемого воздуха или хотя бы уменьшение степени его загрязнения, с производственными (профессиональными) вредностями и крайне вредной привычкой – курение табака.
 ВТОРИЧНАЯ ИЛИ КЛИНИЧЕСКАЯ ПРОФИЛАКТИКА (МЕДИЦИНСКАЯ ПРОФИЛАКТИКА) ДИСПАНСЕРИЗАЦИЯ ПРЕДУСМАТРИВАЕТ ПЛАНОВО-ОРГАНИЗАЦИОННУЮ СИСТЕМУ ОБСЛЕДОВАНИЯ НАСЕЛЕНИЯ С ЦЕЛЬЮ ВЫЯВЛЕНИЯ, УЧЁТА И ЛЕЧЕНИЯ ФОНОВЫХ ПРОЦЕССОВ И ПРЕДОПУХОЛЕВЫХ ЗАБОЛЕВАНИЙ ЛЁГКИХ И ФАКТОРОВ ПОВЫШЕННОГО РИСКА РАКА ЛЁГКОГО.
ВТОРИЧНАЯ ИЛИ КЛИНИЧЕСКАЯ ПРОФИЛАКТИКА (МЕДИЦИНСКАЯ ПРОФИЛАКТИКА) ДИСПАНСЕРИЗАЦИЯ ПРЕДУСМАТРИВАЕТ ПЛАНОВО-ОРГАНИЗАЦИОННУЮ СИСТЕМУ ОБСЛЕДОВАНИЯ НАСЕЛЕНИЯ С ЦЕЛЬЮ ВЫЯВЛЕНИЯ, УЧЁТА И ЛЕЧЕНИЯ ФОНОВЫХ ПРОЦЕССОВ И ПРЕДОПУХОЛЕВЫХ ЗАБОЛЕВАНИЙ ЛЁГКИХ И ФАКТОРОВ ПОВЫШЕННОГО РИСКА РАКА ЛЁГКОГО.


