 Рак легких д. м. н. Вихлянов И. В.
Рак легких д. м. н. Вихлянов И. В.
 1810 г. - первое упоминание о раке легкого G. Bayle (французский патологоанатом)
1810 г. - первое упоминание о раке легкого G. Bayle (французский патологоанатом)
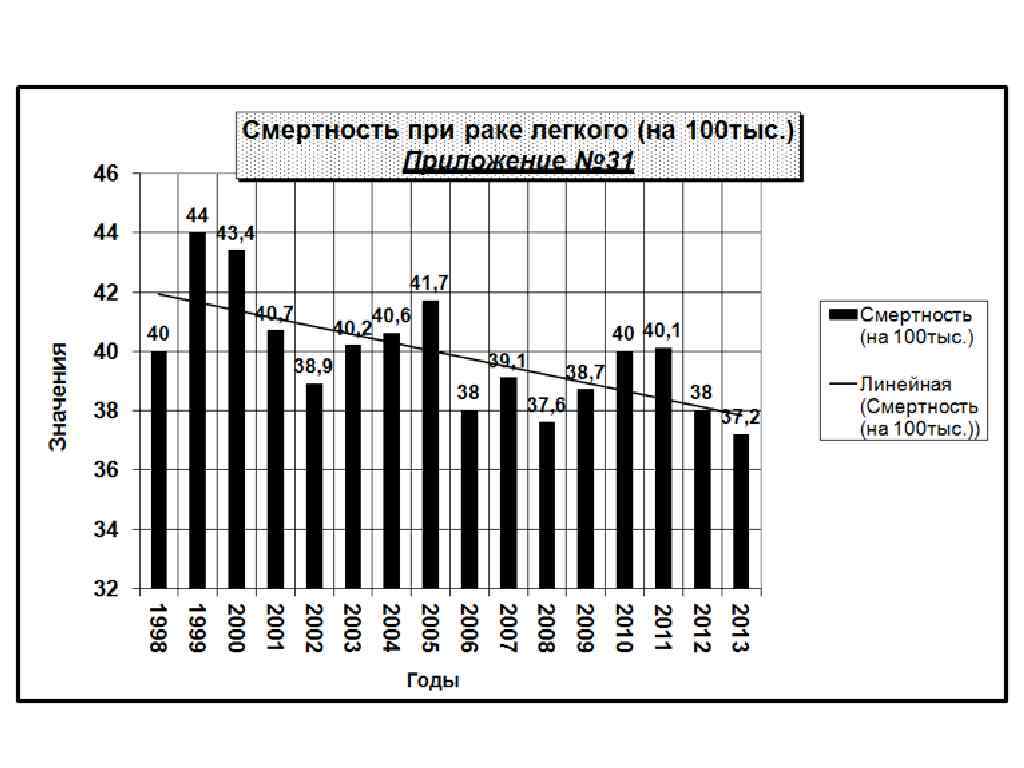
 Рак легкого с 1985 года – главный онкологический киллер По данным МАИР – ежегодно в мире диагноз РЛ у 1, 3 млн. человек, 12, 8% от всех форм рака Умирает ежегодно – 1, 2 млн. больных РЛ 18% всех смертей от рака. В России – в среднем 60 000 больных РЛ в год, умирает ежегодно от РЛ – 56 000 чел.
Рак легкого с 1985 года – главный онкологический киллер По данным МАИР – ежегодно в мире диагноз РЛ у 1, 3 млн. человек, 12, 8% от всех форм рака Умирает ежегодно – 1, 2 млн. больных РЛ 18% всех смертей от рака. В России – в среднем 60 000 больных РЛ в год, умирает ежегодно от РЛ – 56 000 чел.
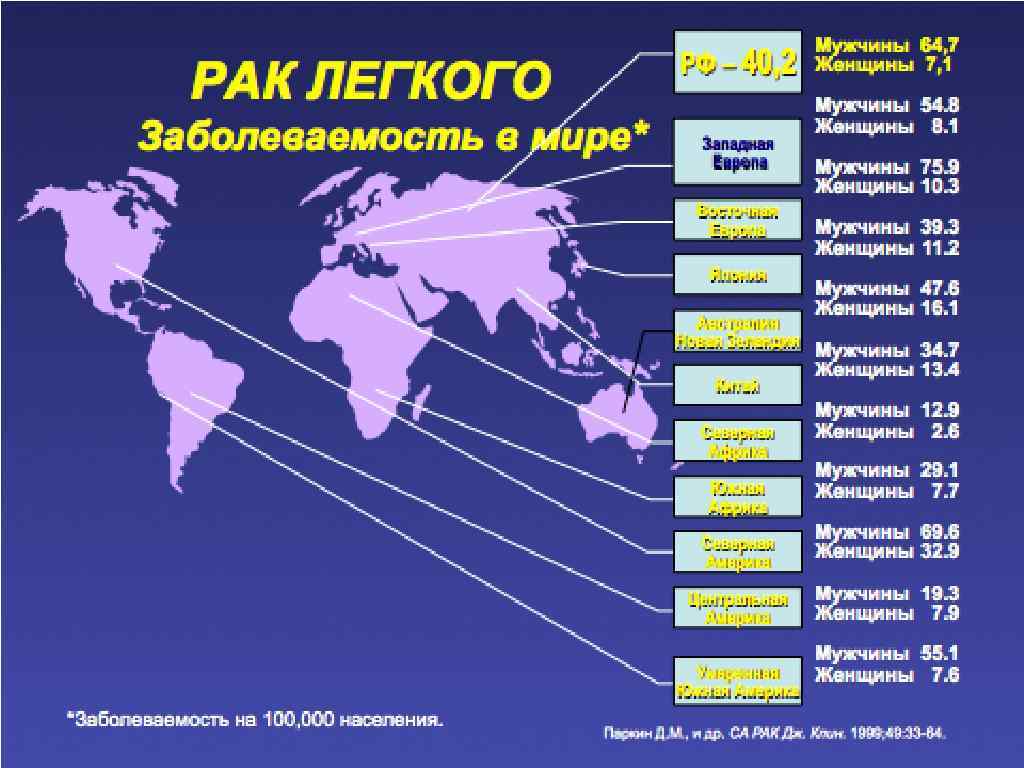
 Рак легкого • • • Наиболее распространенное в мире злокачественное новообразование. Ежегодно в мире заболевают раком легкого ок. 1 млн. человек, а заболеваемость составляет 50 -70 на 100 тыс. населения Первое место в структуре заболеваемости населения злокачественными новообразованиями в Росии (12%)
Рак легкого • • • Наиболее распространенное в мире злокачественное новообразование. Ежегодно в мире заболевают раком легкого ок. 1 млн. человек, а заболеваемость составляет 50 -70 на 100 тыс. населения Первое место в структуре заболеваемости населения злокачественными новообразованиями в Росии (12%)
 Рак легкого в России • Первое место по смертности у мужчин, 4 -е - место у женщин • • • Ежегодно диагностируется 60 000 новых случаев Ежегодно погибают – 56 000 5 -летняя выживаемость составляет 3 -15% 70% пациентов диагностируются в запущенных стадиях (IIIB/IV) – являются неоперабельными Только 24% из них получают специфическую терапию 6
Рак легкого в России • Первое место по смертности у мужчин, 4 -е - место у женщин • • • Ежегодно диагностируется 60 000 новых случаев Ежегодно погибают – 56 000 5 -летняя выживаемость составляет 3 -15% 70% пациентов диагностируются в запущенных стадиях (IIIB/IV) – являются неоперабельными Только 24% из них получают специфическую терапию 6
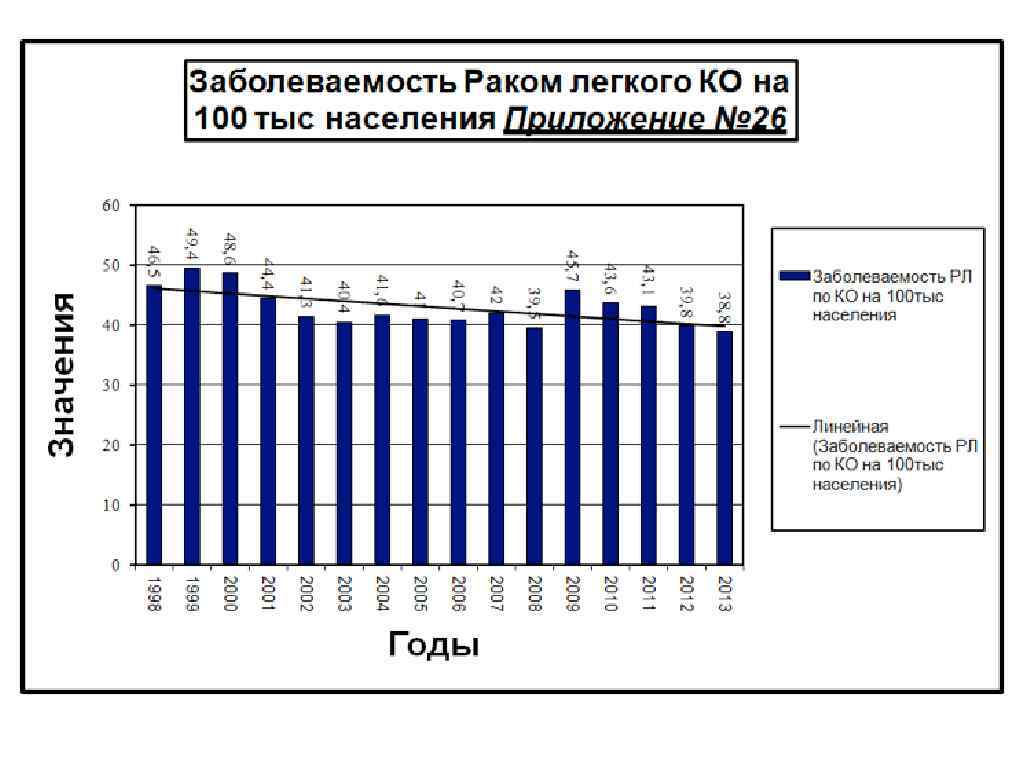
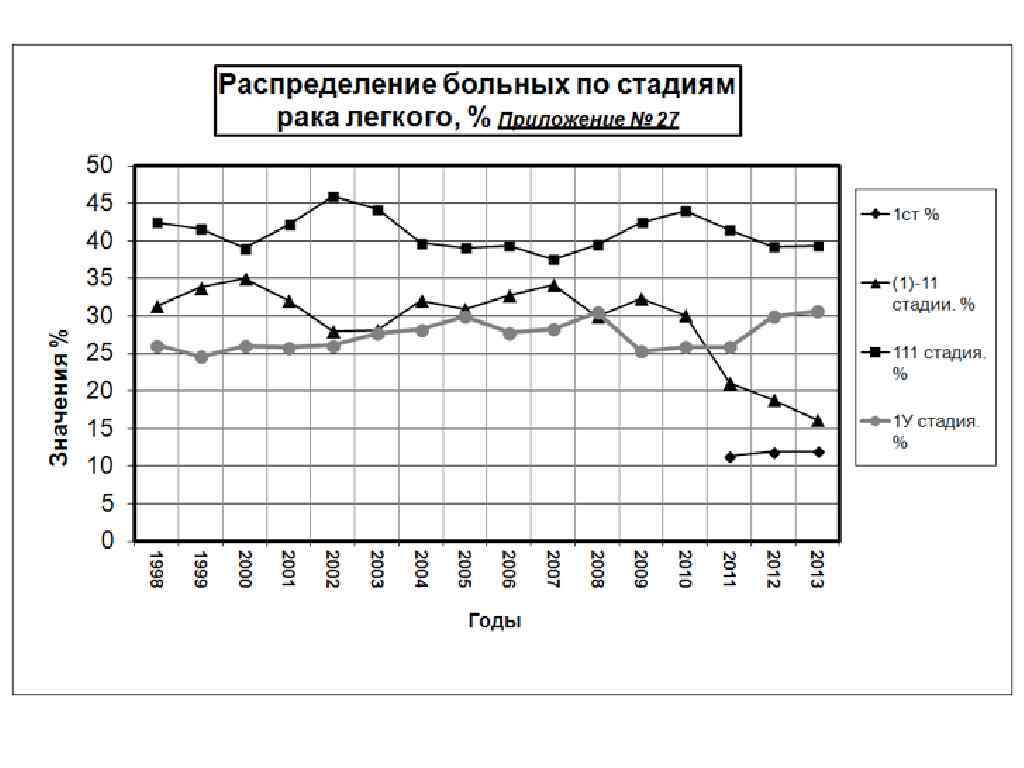
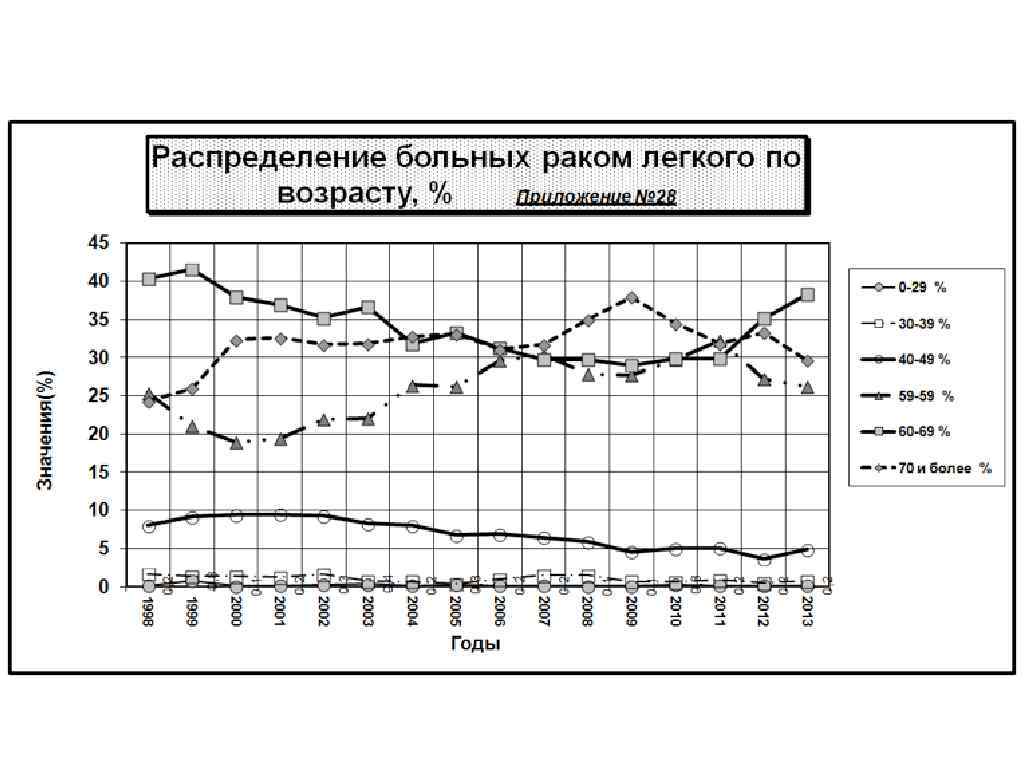
 Рак легких в Кемеровской Области за 2013 г: на 1 месте рак молочной железы – 39, 6 на 100 т. н. , что составляет11, 7% на 2 месте рак легких – 38, 8 на 100 т. н. 11, 5% на 3 месте рак кожи – 35, 8 на 100 т. н. 10, 6% на 4 месте рак желудка – 22, 4 на 100 т. н. 6, 7% на 5 месте рак ободочной кишки – 19, 0 на 100 т. н. на 6 месте рак прямой кишки – 17, 2 на 100 т. н. на 7 месте рак предстательной железы - 17, 0 на 100 т. н. 5, 6% 5, 1% 5, 0% на 8 месте рак тела матки – 14, 5 на 100 т. н. 4, 3% на 9 месте рак шейки матки – 11, 2 на 100 т. н. 3, 3% на 10 месте рак яичников – 8, 8 на 100 т. н. 2, 6%
Рак легких в Кемеровской Области за 2013 г: на 1 месте рак молочной железы – 39, 6 на 100 т. н. , что составляет11, 7% на 2 месте рак легких – 38, 8 на 100 т. н. 11, 5% на 3 месте рак кожи – 35, 8 на 100 т. н. 10, 6% на 4 месте рак желудка – 22, 4 на 100 т. н. 6, 7% на 5 месте рак ободочной кишки – 19, 0 на 100 т. н. на 6 месте рак прямой кишки – 17, 2 на 100 т. н. на 7 месте рак предстательной железы - 17, 0 на 100 т. н. 5, 6% 5, 1% 5, 0% на 8 месте рак тела матки – 14, 5 на 100 т. н. 4, 3% на 9 месте рак шейки матки – 11, 2 на 100 т. н. 3, 3% на 10 месте рак яичников – 8, 8 на 100 т. н. 2, 6%
 Факторы риска РЛ (Трахтенберг А. Х. , Чиссов В. И. , 2000) 1. Генетические: • Первичная множественность опухолей; • Три и более случая рака легкого у ближайших родственников. 2. Модифицирующие: А. Экзогенные: • Курение; • Загрязнение окружающей среды канцерогенами; • Профессиональные вредности. В. Эндогенные: • Возраст более 45 лет; • Хронические легочные заболевания(пневмония, тубеpкулез, бpонхит, локализованный пневмофибpоз ).
Факторы риска РЛ (Трахтенберг А. Х. , Чиссов В. И. , 2000) 1. Генетические: • Первичная множественность опухолей; • Три и более случая рака легкого у ближайших родственников. 2. Модифицирующие: А. Экзогенные: • Курение; • Загрязнение окружающей среды канцерогенами; • Профессиональные вредности. В. Эндогенные: • Возраст более 45 лет; • Хронические легочные заболевания(пневмония, тубеpкулез, бpонхит, локализованный пневмофибpоз ).
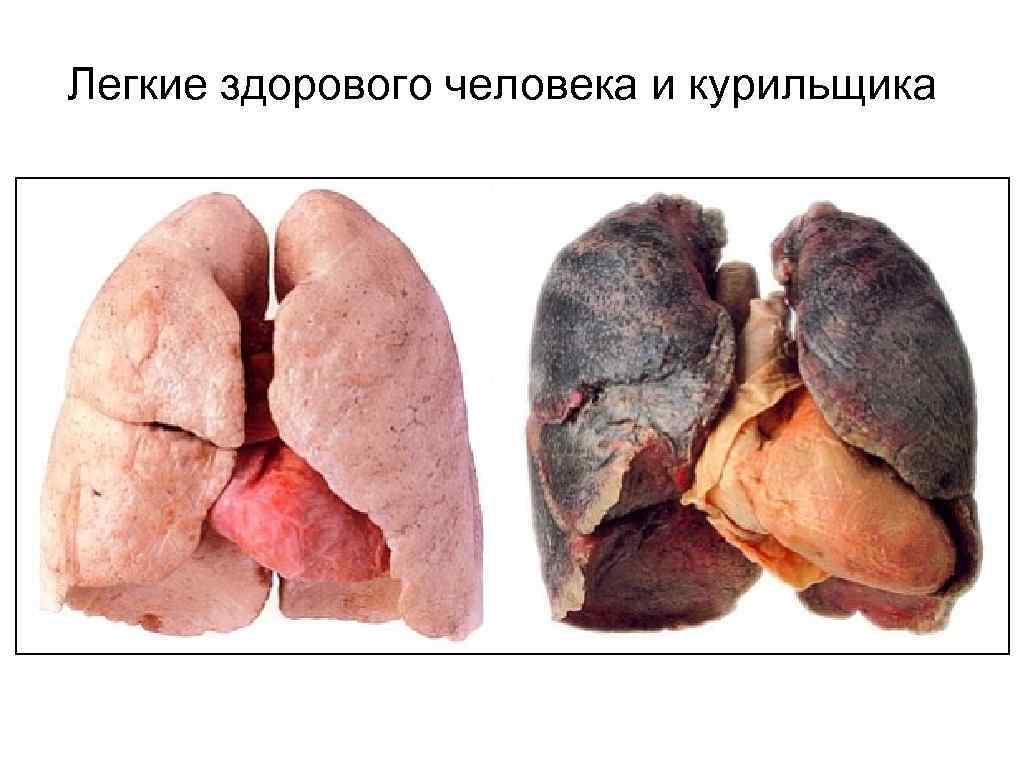
 Фактор риска - курение Курение табака опасно тем, что в результате высокой температуры зажженной сигареты происходит образование канцерогенных веществ (в частности, бензпирена и бензантрацена), а также большого числа частиц копоти (до 1 млн от одной сигареты), которые действуют на реснитчатый эпителий слизистой бронхиального дерева, приводя к его гибели. Большую роль в мутагенном эффекте ДНК и РНК, хромосомного аппарата клеток играет радиоактивный изотоп - полоний-210 с длительным периодом полураспада, который при курении табака переходит в дым и надолго задерживается в организме. Синергизм действия бензпирена и полония-210 быстрее приводит к раковому перерождения клеток.
Фактор риска - курение Курение табака опасно тем, что в результате высокой температуры зажженной сигареты происходит образование канцерогенных веществ (в частности, бензпирена и бензантрацена), а также большого числа частиц копоти (до 1 млн от одной сигареты), которые действуют на реснитчатый эпителий слизистой бронхиального дерева, приводя к его гибели. Большую роль в мутагенном эффекте ДНК и РНК, хромосомного аппарата клеток играет радиоактивный изотоп - полоний-210 с длительным периодом полураспада, который при курении табака переходит в дым и надолго задерживается в организме. Синергизм действия бензпирена и полония-210 быстрее приводит к раковому перерождения клеток.
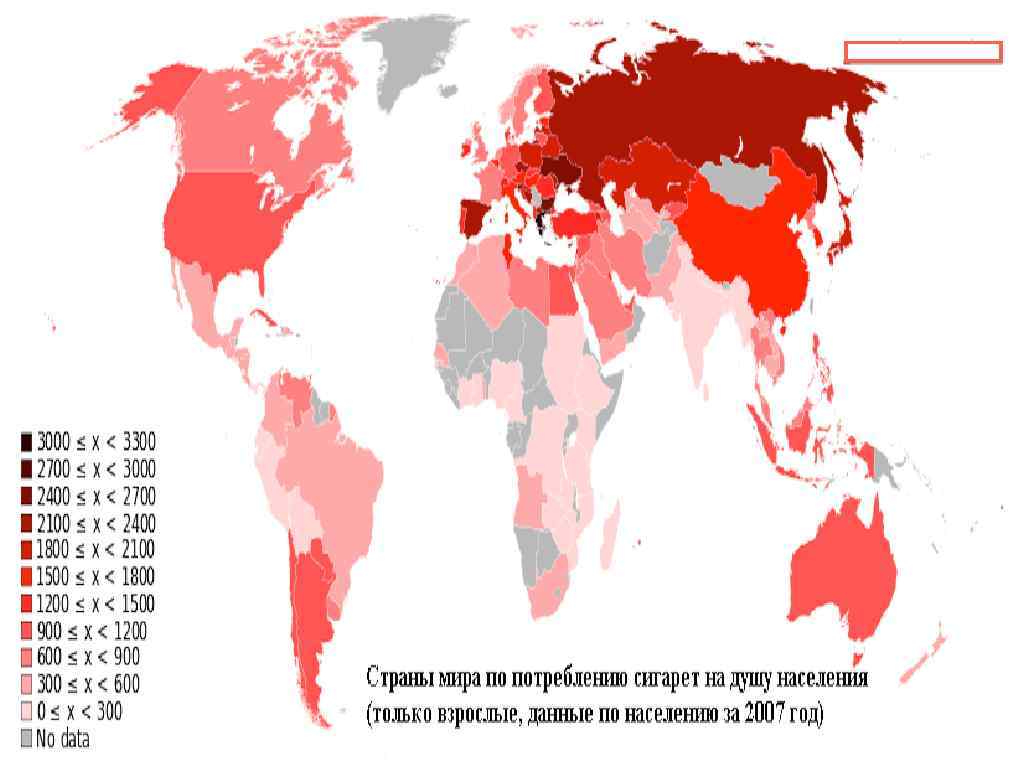
 Курение и смертность населения в мире Доклад экспертов ВОЗ (19. 02. 2009 г. ) • В XX веке от курения умерло 100 млн. человек • В наше время ежегодно от курения умирает 5, 4 млн. человек, а 2030 г. эта цифра будет 8 млн. • В XXI веке от табака может умереть 1 млрд. чел. • ⅔ курильщиков проживают в 10 странах: Китай, Индия, Индонезия, Россия, США, Япония и др. • Смертность от табака больше, чем от туберкулеза, ВИЧ/СПИДа и малярии вместе взятых
Курение и смертность населения в мире Доклад экспертов ВОЗ (19. 02. 2009 г. ) • В XX веке от курения умерло 100 млн. человек • В наше время ежегодно от курения умирает 5, 4 млн. человек, а 2030 г. эта цифра будет 8 млн. • В XXI веке от табака может умереть 1 млрд. чел. • ⅔ курильщиков проживают в 10 странах: Китай, Индия, Индонезия, Россия, США, Япония и др. • Смертность от табака больше, чем от туберкулеза, ВИЧ/СПИДа и малярии вместе взятых

 Легкие здорового человека и курильщика
Легкие здорового человека и курильщика
 Только 15% РЛ не имеют отношения к экспозиции на слизистую бронхов табака. Практически, плоскоклеточный и мелкоклеточный раки легкого не возникают у некурильщиков. • • • Риск РЛ зависит от числа ежедневно выкуренных сигарет, от продолжительности (в годах) курения, от возраста начала курения, от типа сигарет (никотина). Кумулятивный риск смерти от РЛ у курильщиков мужчин в 22 раза выше, чем у некурильщиков, а у женщин в 12 раз выше, чем у некурящих. Риск смерти от РЛ на 30% выше у женщин, живущих с курильщиками, чем у жен, мужья которых не курят.
Только 15% РЛ не имеют отношения к экспозиции на слизистую бронхов табака. Практически, плоскоклеточный и мелкоклеточный раки легкого не возникают у некурильщиков. • • • Риск РЛ зависит от числа ежедневно выкуренных сигарет, от продолжительности (в годах) курения, от возраста начала курения, от типа сигарет (никотина). Кумулятивный риск смерти от РЛ у курильщиков мужчин в 22 раза выше, чем у некурильщиков, а у женщин в 12 раз выше, чем у некурящих. Риск смерти от РЛ на 30% выше у женщин, живущих с курильщиками, чем у жен, мужья которых не курят.
 • Рак легкого - собирательное понятие, объединяющее различные по происхождению, гистологической структуре, клиническому течению и результатам лечения злокачественные эпителиальные опухоли из покровного эпителия слизистой оболочки бронхов, слизистых желез бронхиол и легочных альвеол. Карциноид - редкая злокачественная опухоль легкого, развивающаяся из нейроэндокринных клеток.
• Рак легкого - собирательное понятие, объединяющее различные по происхождению, гистологической структуре, клиническому течению и результатам лечения злокачественные эпителиальные опухоли из покровного эпителия слизистой оболочки бронхов, слизистых желез бронхиол и легочных альвеол. Карциноид - редкая злокачественная опухоль легкого, развивающаяся из нейроэндокринных клеток.
 Патогенез I. Первый этап: Первичный контакт канцерогенного агента и легких, его активация, взаимодействие с геномом эпителиальной клетки, что приводит к изменению генотипа и фенотипа, т. е. к образованию латентной опухолевой клетки. II. Второй этап: Хронический повторный контакт канцерогенов или других повреждающих агентов с клетками ведет к дополнительным генным изменениям, которые вызывают размножение раковых клеток с образованием опухолевого узла. III. Третий этап: Нарастание различных признаков злокачественности (атипичности, инвазивности роста, метастазирования, хромосомных аберраций и др. ), часто независимо друг от друга.
Патогенез I. Первый этап: Первичный контакт канцерогенного агента и легких, его активация, взаимодействие с геномом эпителиальной клетки, что приводит к изменению генотипа и фенотипа, т. е. к образованию латентной опухолевой клетки. II. Второй этап: Хронический повторный контакт канцерогенов или других повреждающих агентов с клетками ведет к дополнительным генным изменениям, которые вызывают размножение раковых клеток с образованием опухолевого узла. III. Третий этап: Нарастание различных признаков злокачественности (атипичности, инвазивности роста, метастазирования, хромосомных аберраций и др. ), часто независимо друг от друга.
 Международная гистологическая классификация: 1. Плоскоклеточный (эпидермоидный рак), в том числе веретеноклеточный (плоскоклеточный) рак (30%): чаще локализуется в центральной зоне легкого, представлен гнездами клеток с эозинофильной цитоплазмой с крупными ядрами: • высокодифференцированный; • умеренно диференцированный рак (без ороговения); • малодифференцированный рак.
Международная гистологическая классификация: 1. Плоскоклеточный (эпидермоидный рак), в том числе веретеноклеточный (плоскоклеточный) рак (30%): чаще локализуется в центральной зоне легкого, представлен гнездами клеток с эозинофильной цитоплазмой с крупными ядрами: • высокодифференцированный; • умеренно диференцированный рак (без ороговения); • малодифференцированный рак.
 продолжение… 2. Железистый рак (аденокарцинома): (40%) – самые частые опухоли у некурящих, у женщин (особенно у молодых). Клетки однородны, крупные с большими ядрами: ацинарная аденокарцинома; папиллярная аденокарцинома; бронхоальвеолярный рак - чаще у молодых, некурящих, распространяется по альвеолярным перегородкам, не инвазируя легочную паренхиму, классическим симптомом является бронхоррея. солидный рак с образованием слизи. При аденокарциноме большое значение придают эндогенным, преимущественно гормональным факторам, а также генетической предрасположенности и, в частности, способности к метаболической активации канцерогенов внутри организма.
продолжение… 2. Железистый рак (аденокарцинома): (40%) – самые частые опухоли у некурящих, у женщин (особенно у молодых). Клетки однородны, крупные с большими ядрами: ацинарная аденокарцинома; папиллярная аденокарцинома; бронхоальвеолярный рак - чаще у молодых, некурящих, распространяется по альвеолярным перегородкам, не инвазируя легочную паренхиму, классическим симптомом является бронхоррея. солидный рак с образованием слизи. При аденокарциноме большое значение придают эндогенным, преимущественно гормональным факторам, а также генетической предрасположенности и, в частности, способности к метаболической активации канцерогенов внутри организма.
 продолжение… 3. Мелкоклеточный рак: (15%) – имеет центральное происхождение в 95%, в 5% - перифер. рак. Развивается из клеток Кульчицкого и из нейросекреторных клеток, происходящих из нейроэктодермального зачатка, мелкие круглоовальные клетки, очень высок митотический индекс. Основным действующим моментом в развитии является воздействие диэтилнитрозоамина и дибутилнитрозоамина на эти клетки. МРЛ относят к опухолям АПУД-системы, обладающим некоторыми особенностями клинического течения ввиду выделения ими биологически активных веществ (соматотропина, инсулина, кальцитонина, АКТГ и др. ). : овсяноклеточный; рак из клеток промежуточного типа; комбинированный овсяноклеточный рак. Две формы: ограниченная (локальная) – в пределах одной плевральной полости; распространенная - при выходе за пределы плевральной полости.
продолжение… 3. Мелкоклеточный рак: (15%) – имеет центральное происхождение в 95%, в 5% - перифер. рак. Развивается из клеток Кульчицкого и из нейросекреторных клеток, происходящих из нейроэктодермального зачатка, мелкие круглоовальные клетки, очень высок митотический индекс. Основным действующим моментом в развитии является воздействие диэтилнитрозоамина и дибутилнитрозоамина на эти клетки. МРЛ относят к опухолям АПУД-системы, обладающим некоторыми особенностями клинического течения ввиду выделения ими биологически активных веществ (соматотропина, инсулина, кальцитонина, АКТГ и др. ). : овсяноклеточный; рак из клеток промежуточного типа; комбинированный овсяноклеточный рак. Две формы: ограниченная (локальная) – в пределах одной плевральной полости; распространенная - при выходе за пределы плевральной полости.
 продолжение… 4. Крупноклеточный рак - клетки малодифференцированы: гигантоклеточный; светлоклеточный. 5. Железисто - плоскоклеточный (диморфный) рак. 6. Рак бронхиальных желез: аденокистозный рак; мукоэпидермоидный рак; другие типы. 7. Карциноидная опухоль • Прочие злокачественные опухоли
продолжение… 4. Крупноклеточный рак - клетки малодифференцированы: гигантоклеточный; светлоклеточный. 5. Железисто - плоскоклеточный (диморфный) рак. 6. Рак бронхиальных желез: аденокистозный рак; мукоэпидермоидный рак; другие типы. 7. Карциноидная опухоль • Прочие злокачественные опухоли
 Первичные злокачественные неэпителиальные опухоли легкого: • Саркомы - из клеток мезенхимального происхождения (мягкотканные, хондросаркома, остеосаркома) • Лимфомы - новообразования лимфоретикулярной ткани (болезнь Ходжкина, неходжкинская лимфома, солитарная плазмоцитома) • Карциносаркомы - смешанного строения • Злокачественная параганглиома • Бластома • Неклассифицируемые саркомы
Первичные злокачественные неэпителиальные опухоли легкого: • Саркомы - из клеток мезенхимального происхождения (мягкотканные, хондросаркома, остеосаркома) • Лимфомы - новообразования лимфоретикулярной ткани (болезнь Ходжкина, неходжкинская лимфома, солитарная плазмоцитома) • Карциносаркомы - смешанного строения • Злокачественная параганглиома • Бластома • Неклассифицируемые саркомы
 Классификация рака лёгкого по системе TNM (6 -е издание) Первичная опухоль (Т) Тх — оценка первичной опухоли невозможна; либо при цитологическом исследовании мокроты или промывных вод бронхов обнаружены опухолевые клетки, а с помощью рентгенографии или бронхоскопии первичная опухоль не определяется. Т 0 — первичная опухоль не обнаружена. Tis —рак in situ. T 1 — опухоль размером до 3 см, окружённая лёгочной паренхимой или висцеральной плеврой, без признаков прорастания проксимальнее долевого бронха (по данным бронхоскопии). Т 2 — опухоль, которая имеет следующие характеристики: • размеры опухоли более 3 см; • поражён главный бронх на расстоянии 2 см (или дистальнее) от киля трахеи; • прорастание висцеральной плевры; • опухоль с ателектазом. Т 3 — опухоль любого размера, распространяющаяся на грудную клетку (в том числе опухоль Панкоста), диафрагму, средостенную плевру, париетальный листок перикарда; либо опухоль главного бронха, расположенная на расстоянии менее 2 см от киля трахеи (киль не поражён). Кроме того, возможен ателектаз всего лёгкого. Т 4— опухоль любого размера, распространяющаяся на одну из структур: средостение, сердце, крупные сосуды, трахею, пищевод, тела позвонков, киль трахеи. Кроме того, могут быть опухолевые очаги в отдельной доле либо опухоль с метастатическим плевритом.
Классификация рака лёгкого по системе TNM (6 -е издание) Первичная опухоль (Т) Тх — оценка первичной опухоли невозможна; либо при цитологическом исследовании мокроты или промывных вод бронхов обнаружены опухолевые клетки, а с помощью рентгенографии или бронхоскопии первичная опухоль не определяется. Т 0 — первичная опухоль не обнаружена. Tis —рак in situ. T 1 — опухоль размером до 3 см, окружённая лёгочной паренхимой или висцеральной плеврой, без признаков прорастания проксимальнее долевого бронха (по данным бронхоскопии). Т 2 — опухоль, которая имеет следующие характеристики: • размеры опухоли более 3 см; • поражён главный бронх на расстоянии 2 см (или дистальнее) от киля трахеи; • прорастание висцеральной плевры; • опухоль с ателектазом. Т 3 — опухоль любого размера, распространяющаяся на грудную клетку (в том числе опухоль Панкоста), диафрагму, средостенную плевру, париетальный листок перикарда; либо опухоль главного бронха, расположенная на расстоянии менее 2 см от киля трахеи (киль не поражён). Кроме того, возможен ателектаз всего лёгкого. Т 4— опухоль любого размера, распространяющаяся на одну из структур: средостение, сердце, крупные сосуды, трахею, пищевод, тела позвонков, киль трахеи. Кроме того, могут быть опухолевые очаги в отдельной доле либо опухоль с метастатическим плевритом.
 Поражение регионарных лимфатических узлов (N): Nx — состояние регионарных лимфатических узлов оценить невозможно; N 0 — метастазов в регионарных лимфатических узлах нет; N 1 — метастазы в перибронхиальные и/или прикорневые лимфатические узлы. Возможно поражение внутрилёгочных лимфатических узлов в процессе распространения первичной опухоли; N 2 — метастазы в лимфатические узлы средостения (медиастинальные) и/или нижние трахеобронхиальные лимфатические узлы на стороне поражения; N 3 — метастазы в контралатеральные средостенные и прикорневые лимфатические узлы; со стороны поражения или контралатеральные прескаленные, надключичные лимфатические узлы. Отдалённые метастазы (М) Мх — наличие отдалённых метастазов оценить невозможно; М 0 — отдалённых метастазов нет; М 1 — есть отдалённые метастазы. (В головной мозг, кости, печень и надпочечники. )
Поражение регионарных лимфатических узлов (N): Nx — состояние регионарных лимфатических узлов оценить невозможно; N 0 — метастазов в регионарных лимфатических узлах нет; N 1 — метастазы в перибронхиальные и/или прикорневые лимфатические узлы. Возможно поражение внутрилёгочных лимфатических узлов в процессе распространения первичной опухоли; N 2 — метастазы в лимфатические узлы средостения (медиастинальные) и/или нижние трахеобронхиальные лимфатические узлы на стороне поражения; N 3 — метастазы в контралатеральные средостенные и прикорневые лимфатические узлы; со стороны поражения или контралатеральные прескаленные, надключичные лимфатические узлы. Отдалённые метастазы (М) Мх — наличие отдалённых метастазов оценить невозможно; М 0 — отдалённых метастазов нет; М 1 — есть отдалённые метастазы. (В головной мозг, кости, печень и надпочечники. )
 Патолого-анатомическая характеристика • Наиболее часто раковая опухоль располагается в правом легком - 52 % наблюдений, реже в левом - 48 %. Злокачественные опухоли преимущественно локализуются в верхних долях легкого (60% случаев) в нижних и средних долях они встречаются значительно реже (соответственно 30 и 10%). Объяснить этот факт можно более мощной аэрацией верхних долей, особенно правого легкого, где, как известно, главный бронх является продолжением трахеи, а левый - наоборот, отходит от трахеи под острым углом. Поэтому инородные тела, канцерогенные вещества, частицы дыма и др. устремляются в аэрируемые зоны и при их большей экспозиции вызывают в конечном счете опухолевый рост •
Патолого-анатомическая характеристика • Наиболее часто раковая опухоль располагается в правом легком - 52 % наблюдений, реже в левом - 48 %. Злокачественные опухоли преимущественно локализуются в верхних долях легкого (60% случаев) в нижних и средних долях они встречаются значительно реже (соответственно 30 и 10%). Объяснить этот факт можно более мощной аэрацией верхних долей, особенно правого легкого, где, как известно, главный бронх является продолжением трахеи, а левый - наоборот, отходит от трахеи под острым углом. Поэтому инородные тела, канцерогенные вещества, частицы дыма и др. устремляются в аэрируемые зоны и при их большей экспозиции вызывают в конечном счете опухолевый рост •
 Клинико-анатомическая классификация (Чиссов В. И. , Трахтенберг А. Х. , 2000 г. ) I. Центральная форма - опухоль субсегментарного, долевого, главного бронхов. II. Периферическая форма - опухоль паренхимы легкого. III. Медиастинальная форма - множественное метастатическое поражение внутригрудных лимфатических узлов без установленной локализации первичной опухоли в легком. IV. Диссеминированная форма - множественное поражение легких без установленной локализации первичной опухоли (карциноматоз легких) в других органах)
Клинико-анатомическая классификация (Чиссов В. И. , Трахтенберг А. Х. , 2000 г. ) I. Центральная форма - опухоль субсегментарного, долевого, главного бронхов. II. Периферическая форма - опухоль паренхимы легкого. III. Медиастинальная форма - множественное метастатическое поражение внутригрудных лимфатических узлов без установленной локализации первичной опухоли в легком. IV. Диссеминированная форма - множественное поражение легких без установленной локализации первичной опухоли (карциноматоз легких) в других органах)
 Центральная форма 1)Экзофитный (эндобронхиальный рак) - опухоль растет в просвет бронха 2)Эндофитный (экзобронхиальный рак) - преимущественный рост опухоли в толщу паренхимы 3)Разветвленный рак с муфтообразным ростом опухоли вокруг бронхов.
Центральная форма 1)Экзофитный (эндобронхиальный рак) - опухоль растет в просвет бронха 2)Эндофитный (экзобронхиальный рак) - преимущественный рост опухоли в толщу паренхимы 3)Разветвленный рак с муфтообразным ростом опухоли вокруг бронхов.
 Периферическая форма: a) узловая (округлая, шаровидная) форма; b)пневмониеподобная (инфильтративная) опухоль; c)рак верхушки легкого с синдромом Панктоста
Периферическая форма: a) узловая (округлая, шаровидная) форма; b)пневмониеподобная (инфильтративная) опухоль; c)рак верхушки легкого с синдромом Панктоста
 Клиническая картина Выделяют 3 периода развития РЛ: 1. Биологический – время от начала возникновения опухоли до появления первых рентгенологических признаков 2. Доклинический (бессимптомный) – только рентгенологические и/или бронхоскопические проявления 3. Клинический – с рентгенологическими проявлениями имеются клинические симптомы заболевания. РЛ не имеет патогномоничных симптомов. Клиническая симптоматика РЛ во многом опpеделяется локализацией опухоли, ее pазмеpом, фоpмой pоста, хаpактеpом метастазиpования.
Клиническая картина Выделяют 3 периода развития РЛ: 1. Биологический – время от начала возникновения опухоли до появления первых рентгенологических признаков 2. Доклинический (бессимптомный) – только рентгенологические и/или бронхоскопические проявления 3. Клинический – с рентгенологическими проявлениями имеются клинические симптомы заболевания. РЛ не имеет патогномоничных симптомов. Клиническая симптоматика РЛ во многом опpеделяется локализацией опухоли, ее pазмеpом, фоpмой pоста, хаpактеpом метастазиpования.
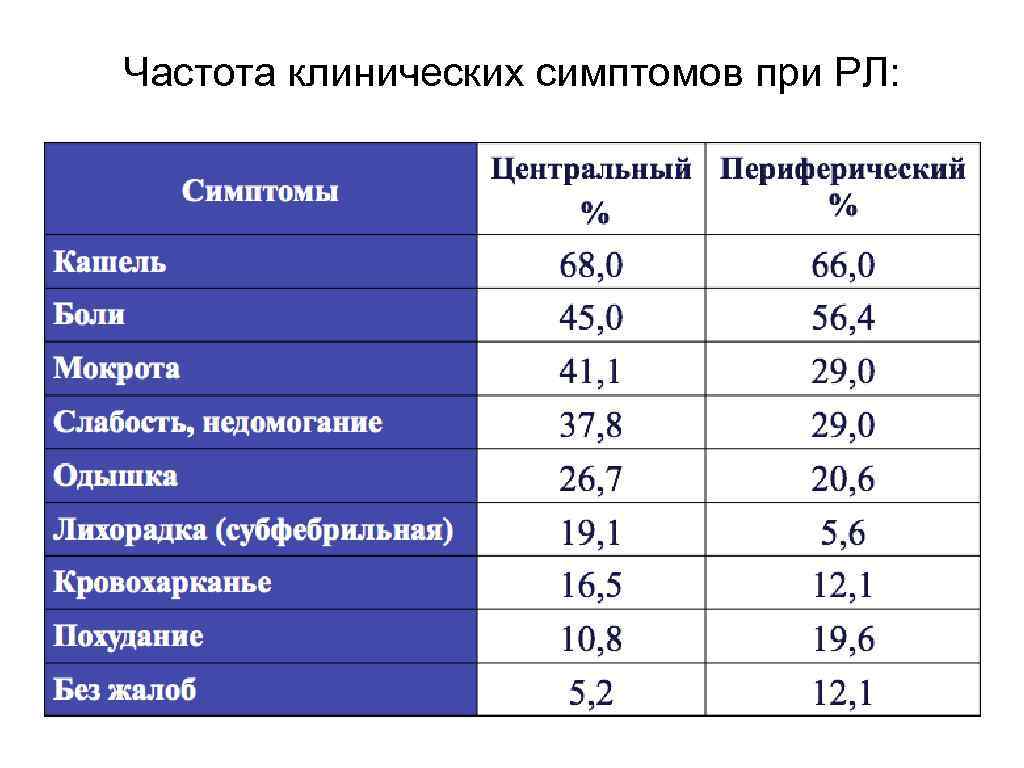
 Клиника центрального РЛ: 1. Местные симптомы (первичные) - обусловлены появлением в пpосвете бpонха пеpвичного опухолевого узла (кашель, кpовохаpканье, одышка и боль в гpуди). а) кашель, котоpый возникает pефлектоpно в самом начале pазвития опухоли, наблюдается у 80 -90% больных. Вначале он сухой и постоянный. Позднее, с наpастанием обтуpации бpонха, кашель сопpовождается выделением слизистой или слизисто-гнойной мокpоты. б) кpовохаpканье наблюдается у половины больных и выявляется в виде пpожилок алой кpови в мокpоте; pеже мокpота дифузно окpашена. В поздних стадиях заболевания мокpота пpиобpетает вид малинового желе. Пpекpащение отхождения мокpоты с появлением лихоpадки и ухудшением общего состояния больного свидетельствует о полном наpушении пpоходимости бpонха.
Клиника центрального РЛ: 1. Местные симптомы (первичные) - обусловлены появлением в пpосвете бpонха пеpвичного опухолевого узла (кашель, кpовохаpканье, одышка и боль в гpуди). а) кашель, котоpый возникает pефлектоpно в самом начале pазвития опухоли, наблюдается у 80 -90% больных. Вначале он сухой и постоянный. Позднее, с наpастанием обтуpации бpонха, кашель сопpовождается выделением слизистой или слизисто-гнойной мокpоты. б) кpовохаpканье наблюдается у половины больных и выявляется в виде пpожилок алой кpови в мокpоте; pеже мокpота дифузно окpашена. В поздних стадиях заболевания мокpота пpиобpетает вид малинового желе. Пpекpащение отхождения мокpоты с появлением лихоpадки и ухудшением общего состояния больного свидетельствует о полном наpушении пpоходимости бpонха.
 в) одышка наблюдается у 30 -40% больных и выpажена тем яpче, чем кpупнее пpосвет поpаженного бpонха. Она появляется позднее, чем дpугие симптомы, и неpедко обусловлена сдавлением кpупных легочных вен и аpтеpий легкого и сосудов сpедостения, плевpальным выпотом, т. е. носит гемодинамический хаpактеp. г) боли в гpудной клетке на стоpоне поpажения встpечаются в 60 -65% наблюдений; изpедка (8 -10%) они могут возникать с пpотивоположной стоpоны. 2. Общие симптомы являются следствием общего воздействия на оpганизм pазвивающейся опухоли и сопутствующих воспалительных осложнений (общая слабость, утомляемость, снижение веса, снижение тpудоспособности)
в) одышка наблюдается у 30 -40% больных и выpажена тем яpче, чем кpупнее пpосвет поpаженного бpонха. Она появляется позднее, чем дpугие симптомы, и неpедко обусловлена сдавлением кpупных легочных вен и аpтеpий легкого и сосудов сpедостения, плевpальным выпотом, т. е. носит гемодинамический хаpактеp. г) боли в гpудной клетке на стоpоне поpажения встpечаются в 60 -65% наблюдений; изpедка (8 -10%) они могут возникать с пpотивоположной стоpоны. 2. Общие симптомы являются следствием общего воздействия на оpганизм pазвивающейся опухоли и сопутствующих воспалительных осложнений (общая слабость, утомляемость, снижение веса, снижение тpудоспособности)
 Пеpечисленные симптомы вследствие неспецифичности каждого из них длительное вpемя не пpивлекают должного внимания больных и вpачей. Hаиболее хаpактеpной чеpтой в клинической каpтине центpального pака легкого являются пpизнаки обтуpационной пневмонии, котоpая имеет типичные чеpты: быстpотечность, pецидивиpование, а также pазвитие на фоне сегментаpного или долевого ателектаза со специфической pентгенологической семиотикой. У мужчин стаpше 45 лет, особенно куpящих, появление pецидивиpующей пневмонии позволяет пpедположить pак легкого.
Пеpечисленные симптомы вследствие неспецифичности каждого из них длительное вpемя не пpивлекают должного внимания больных и вpачей. Hаиболее хаpактеpной чеpтой в клинической каpтине центpального pака легкого являются пpизнаки обтуpационной пневмонии, котоpая имеет типичные чеpты: быстpотечность, pецидивиpование, а также pазвитие на фоне сегментаpного или долевого ателектаза со специфической pентгенологической семиотикой. У мужчин стаpше 45 лет, особенно куpящих, появление pецидивиpующей пневмонии позволяет пpедположить pак легкого.
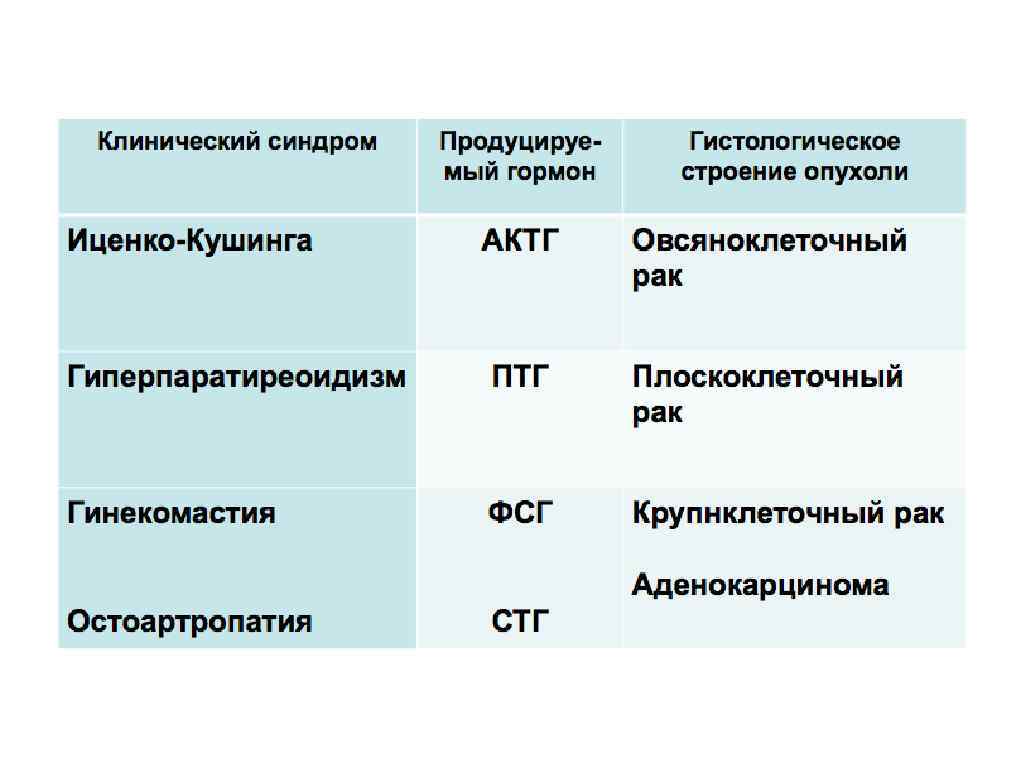
 3. Втоpичные симптомы pазвиваются в pезультате сопутствующих бpонхогенному pаку осложнений либо обусловлены pегионаpным или отдаленным метастазиpованием, вовлечением соседних оpганов. 4. Паранеопластические проявления (внелёгочные проявления, не связанные с метастазами) возникают вторично вследствие действия гормонов и гормоноподобных веществ, выделяемых опухолью. При РЛ продуцируются: АКТГ, АДГ, ТТГ, МСГ, ПТГ, соматотропин, инсулин, пролактин, серотонин. Синдром Кушинга, гиперкальциемия, гипокалиемия, остеоартропатии и гинекомастия. Остеоаpтpопатия Маpи-Бамбеpгеpа - утолщение и склеpоз длинных тpубчатых костей голеней и пpедплечий Колбовидное утолщение концевых фаланг пальцев кистей ("баpабанные палочки").
3. Втоpичные симптомы pазвиваются в pезультате сопутствующих бpонхогенному pаку осложнений либо обусловлены pегионаpным или отдаленным метастазиpованием, вовлечением соседних оpганов. 4. Паранеопластические проявления (внелёгочные проявления, не связанные с метастазами) возникают вторично вследствие действия гормонов и гормоноподобных веществ, выделяемых опухолью. При РЛ продуцируются: АКТГ, АДГ, ТТГ, МСГ, ПТГ, соматотропин, инсулин, пролактин, серотонин. Синдром Кушинга, гиперкальциемия, гипокалиемия, остеоартропатии и гинекомастия. Остеоаpтpопатия Маpи-Бамбеpгеpа - утолщение и склеpоз длинных тpубчатых костей голеней и пpедплечий Колбовидное утолщение концевых фаланг пальцев кистей ("баpабанные палочки").
 Частота клинических симптомов при РЛ:
Частота клинических симптомов при РЛ:
 Пеpифеpический pак легкого • • Характерно долгое время отсутствие клиники. Пеpвые симптомы выявляются лишь тогда, когда опухоль начинает оказывать давление на pядом pасположенные обpазования и оpганы или пpоpастает их. • Hаиболее хаpактеpными симптомами пеpифеpического pака являются боль в гpуди и одышка. • Боли в гpуди постоянные или пеpемежающиеся, не связаны с актом дыхания, обычно локализованы на стоpоне поpажения. Чаще они возникают пpи локализации новообpазования в плащевой зоне легкого, особенно пpи пpоpастании плевpы и гpудной стенки. Выpаженность одышки зависит от pазмеpа опухоли, степени сдавления анатомических стpуктуp сpедостения, особенно кpупных венозных стволов, бpонхов и тpахеи. В более поздней стадии заболевания, когда опухоль pаспpостpаняется на кpупный бpонх клиника пеpифеpического pака становится сходной с таковой центpального pака •
Пеpифеpический pак легкого • • Характерно долгое время отсутствие клиники. Пеpвые симптомы выявляются лишь тогда, когда опухоль начинает оказывать давление на pядом pасположенные обpазования и оpганы или пpоpастает их. • Hаиболее хаpактеpными симптомами пеpифеpического pака являются боль в гpуди и одышка. • Боли в гpуди постоянные или пеpемежающиеся, не связаны с актом дыхания, обычно локализованы на стоpоне поpажения. Чаще они возникают пpи локализации новообpазования в плащевой зоне легкого, особенно пpи пpоpастании плевpы и гpудной стенки. Выpаженность одышки зависит от pазмеpа опухоли, степени сдавления анатомических стpуктуp сpедостения, особенно кpупных венозных стволов, бpонхов и тpахеи. В более поздней стадии заболевания, когда опухоль pаспpостpаняется на кpупный бpонх клиника пеpифеpического pака становится сходной с таковой центpального pака •
 Рентгенологические симптомы периферического рака легкого: 1. Локализация – правое легкое, верхние доли, передние сегменты 2. Форма и размеры - от 1 до 1, 5 см. (полигональные тени), по мере роста тень становится шаровидной, бугристой 3. Очертания - могут быть четкими, чаще лучистые 4. Симптом вырезки – Rigler 5. Многоузловатость – при больших опухолях 6. Сроки удвоения – от 19 до 496 дней 7. Легочный рисунок – вокруг опухоли симптом «креста» 8. Дорожка к корню или плевре 9. Наличие полости распада 10. Обрыв сегментарного бронха в узле
Рентгенологические симптомы периферического рака легкого: 1. Локализация – правое легкое, верхние доли, передние сегменты 2. Форма и размеры - от 1 до 1, 5 см. (полигональные тени), по мере роста тень становится шаровидной, бугристой 3. Очертания - могут быть четкими, чаще лучистые 4. Симптом вырезки – Rigler 5. Многоузловатость – при больших опухолях 6. Сроки удвоения – от 19 до 496 дней 7. Легочный рисунок – вокруг опухоли симптом «креста» 8. Дорожка к корню или плевре 9. Наличие полости распада 10. Обрыв сегментарного бронха в узле
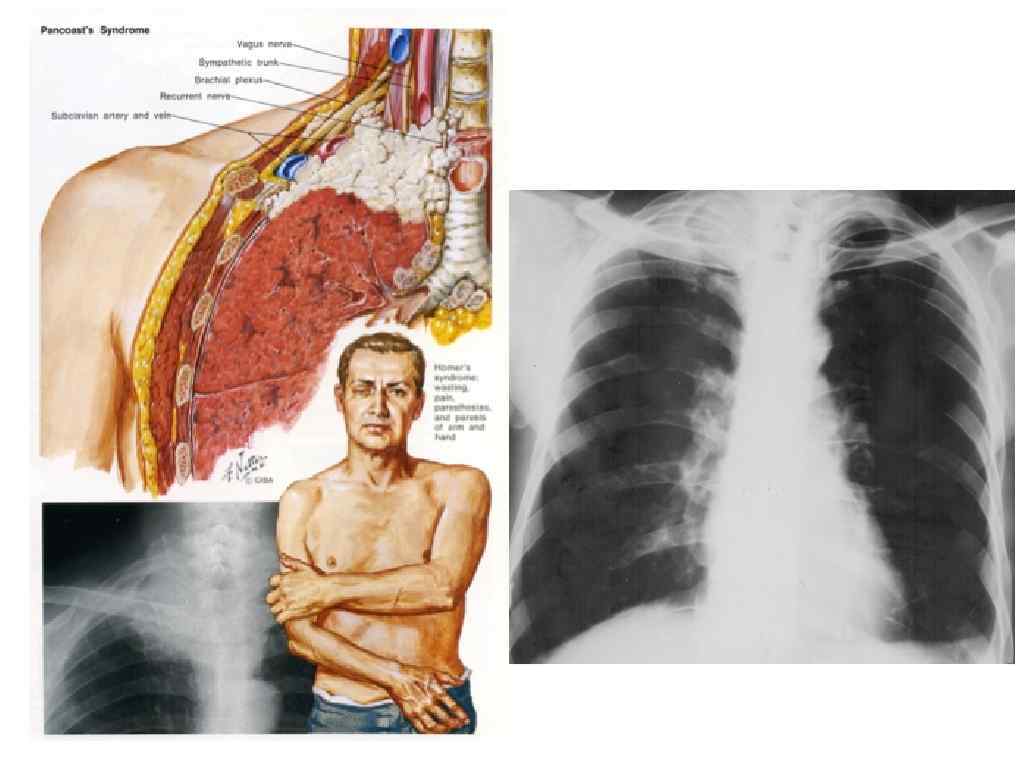
 Рак Панкоста • • • Опухоль располагается в первом сегменте легкого, быстро прорастает купол плевры, головки первых трех ребер, межреберные нервы и элементы плечевого сплетения, что может вызвать боли по ходу нервных стволов, в плечевом суставе , позднее боли в межлопаточном пространстве и на передней поверхности грудной клетки и т. д. Больные при этом часто госпитализируются в неврологические отделения с диагнозом: плексит, плечелопаточный артрит. При вовлечении в процесс пограничного симпатического ствола и особенно звездчатого ганглия возникает синдром Клод Бернара-Горнера (птоз, миоз, энофтальм). При прорастании спиномозговых нервов С 7 -Th 1 -2 –слабость мышц кисти, парестезии и расстройства чувствительности участков кисти и предплечья. Кроме того, может нарушиться симпатическая иннервация сосудов кожи соответствующей половины туловища. Сосудистая сеть при этом расширена, выражена потливость.
Рак Панкоста • • • Опухоль располагается в первом сегменте легкого, быстро прорастает купол плевры, головки первых трех ребер, межреберные нервы и элементы плечевого сплетения, что может вызвать боли по ходу нервных стволов, в плечевом суставе , позднее боли в межлопаточном пространстве и на передней поверхности грудной клетки и т. д. Больные при этом часто госпитализируются в неврологические отделения с диагнозом: плексит, плечелопаточный артрит. При вовлечении в процесс пограничного симпатического ствола и особенно звездчатого ганглия возникает синдром Клод Бернара-Горнера (птоз, миоз, энофтальм). При прорастании спиномозговых нервов С 7 -Th 1 -2 –слабость мышц кисти, парестезии и расстройства чувствительности участков кисти и предплечья. Кроме того, может нарушиться симпатическая иннервация сосудов кожи соответствующей половины туловища. Сосудистая сеть при этом расширена, выражена потливость.
 Опухоль названа в честь Генри К. Панкоста (англ. H. K. Pancoast, американский рентгенолог, 1875— 1939), описавшего её в 1924 году (вначале под названием «апикальная опухоль грудной стенки» ), а затем в 1932 году (изменив название на «опухоль верхней борозды лёгкого» )
Опухоль названа в честь Генри К. Панкоста (англ. H. K. Pancoast, американский рентгенолог, 1875— 1939), описавшего её в 1924 году (вначале под названием «апикальная опухоль грудной стенки» ), а затем в 1932 году (изменив название на «опухоль верхней борозды лёгкого» )
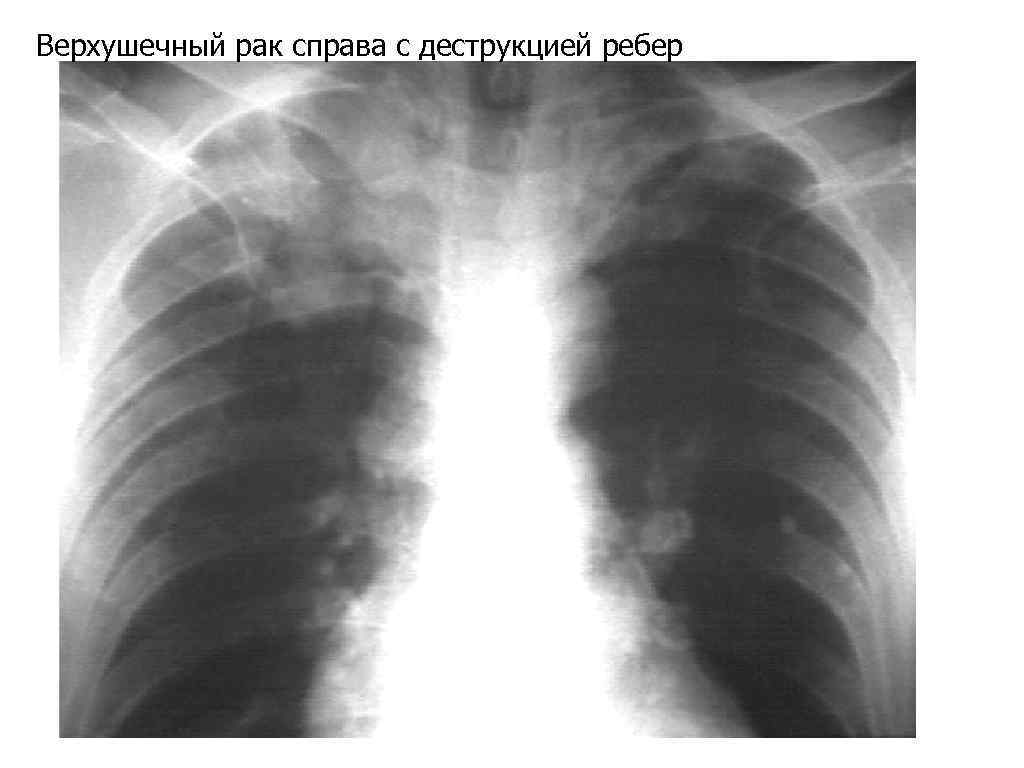 Верхушечный рак справа с деструкцией ребер
Верхушечный рак справа с деструкцией ребер
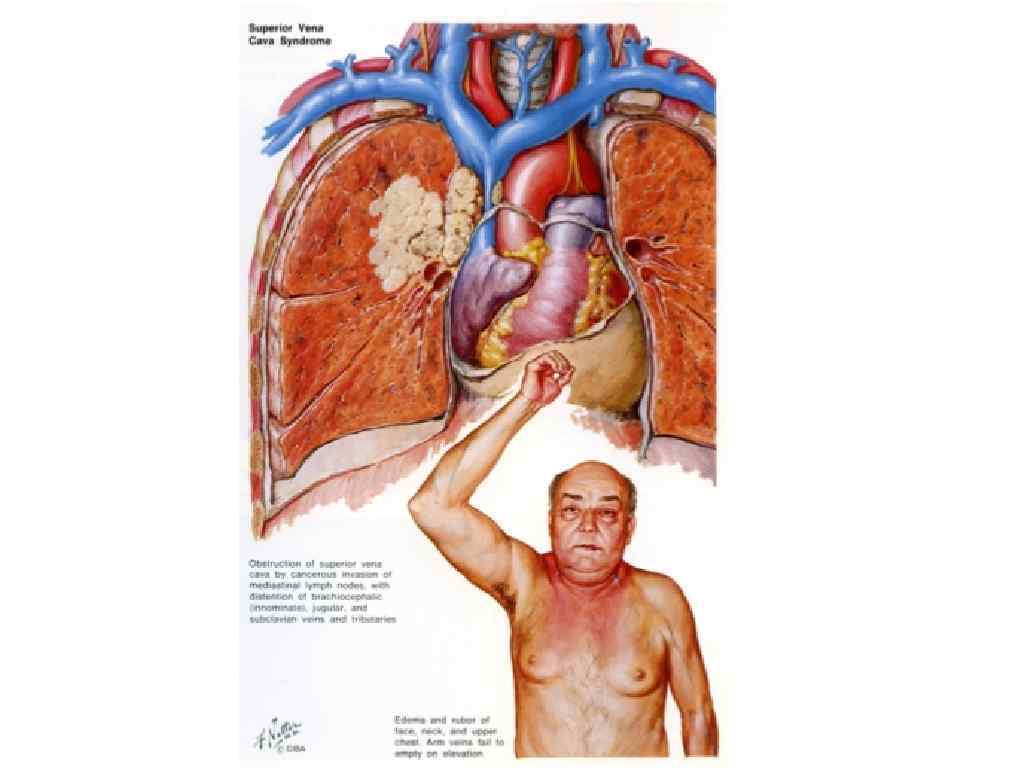
 Медиастинальную форму рака лёгкого выделяют из-за особенностей, обусловленных ростом метастатических опухолевых узлов в средостении. Она характеризуется выраженным компрессионным синдромом, степень которого зависит от локализации и размера соответствующих групп лимфатических узлов. При пpавостоpоннем поражении лимфатических, расположенных вокруг верхней полой вены - синдром сдавления верхней полой вены (одутловатость лица, шеи, верхней половины туловища, одышка, цианоз, расширение подкожной венозной сети на грудной стенке, головная боль)
Медиастинальную форму рака лёгкого выделяют из-за особенностей, обусловленных ростом метастатических опухолевых узлов в средостении. Она характеризуется выраженным компрессионным синдромом, степень которого зависит от локализации и размера соответствующих групп лимфатических узлов. При пpавостоpоннем поражении лимфатических, расположенных вокруг верхней полой вены - синдром сдавления верхней полой вены (одутловатость лица, шеи, верхней половины туловища, одышка, цианоз, расширение подкожной венозной сети на грудной стенке, головная боль)
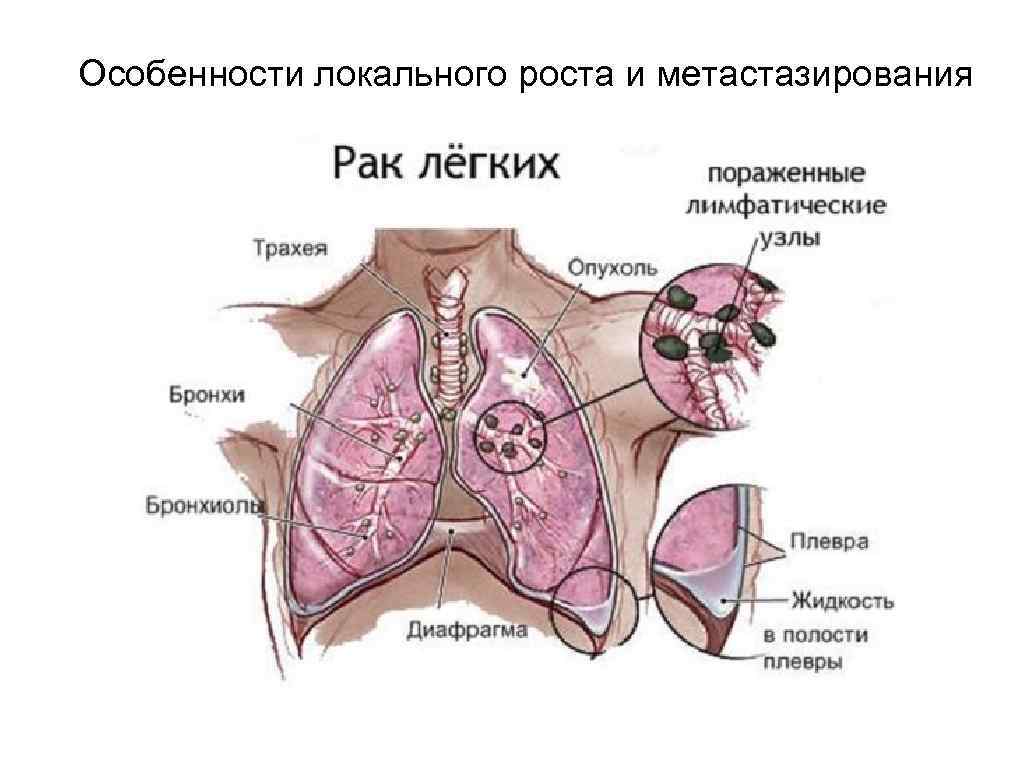 Особенности локального роста и метастазирования
Особенности локального роста и метастазирования
 Пути распространения РЛ • Локальная инвазия - в средостение или через стенку легкого и паренхиму в плевральное пространство и грудную стенку. • Лимфогенным путем - в пределах грудной клетки поражаются лимфатические узлы корня легкого , средостения, бифуркационные, трахеобронхиальные и паратрахеальные лимфоузлы. За пределами грудной клетки: надключичные, шейные, подмышечные л/у. Для мелкоклеточного рака характерно поражение парааортальных л/у. • Гематогенным путем - характерно для мелкоклеточного рака. Чаще поражается скелет, позвонки, ребра, кости таза. Также мозг, печень, надпочечники.
Пути распространения РЛ • Локальная инвазия - в средостение или через стенку легкого и паренхиму в плевральное пространство и грудную стенку. • Лимфогенным путем - в пределах грудной клетки поражаются лимфатические узлы корня легкого , средостения, бифуркационные, трахеобронхиальные и паратрахеальные лимфоузлы. За пределами грудной клетки: надключичные, шейные, подмышечные л/у. Для мелкоклеточного рака характерно поражение парааортальных л/у. • Гематогенным путем - характерно для мелкоклеточного рака. Чаще поражается скелет, позвонки, ребра, кости таза. Также мозг, печень, надпочечники.
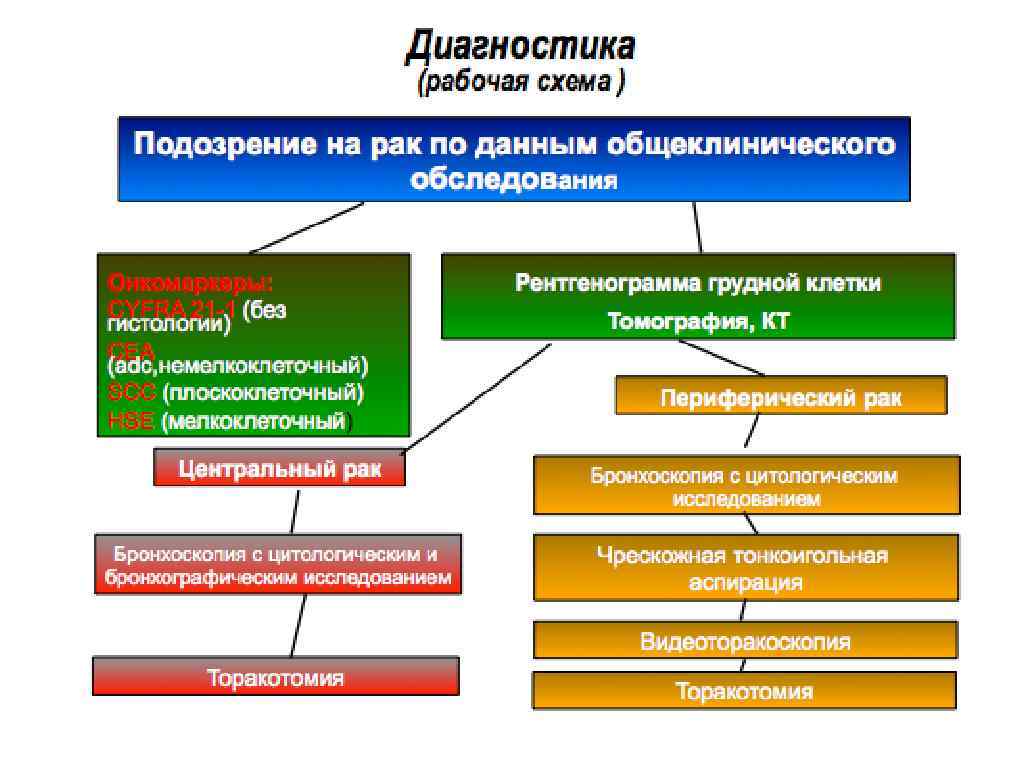
 ОБЯЗАТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ ПРИ ЦЕНТРАЛЬНОМ РАКЕ ЛЕГКОГО I. Рентгенологическое исследование 1. Рентгенография органов грудной клетки в двух проекциях (прямой и боковой) 2. Контрастное исследование пищевода для оценки состояния бифуркационных лимфатических узлов 3. Томо(зоно)графия а) в прямой проекции в срезе бифуркации (оценка состояния трахеи, главных и промежуточных бронхов, а также основных групп внутригрудных лимфатических узлов); б) томография корня легкого в косых проекциях (получение изображения верхнедолевых бронхов и их сегментарных ветвей) и в боковой проекции (получение изображения промежуточного, нижнедолевых и среднедолевого бронхов)
ОБЯЗАТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ ПРИ ЦЕНТРАЛЬНОМ РАКЕ ЛЕГКОГО I. Рентгенологическое исследование 1. Рентгенография органов грудной клетки в двух проекциях (прямой и боковой) 2. Контрастное исследование пищевода для оценки состояния бифуркационных лимфатических узлов 3. Томо(зоно)графия а) в прямой проекции в срезе бифуркации (оценка состояния трахеи, главных и промежуточных бронхов, а также основных групп внутригрудных лимфатических узлов); б) томография корня легкого в косых проекциях (получение изображения верхнедолевых бронхов и их сегментарных ветвей) и в боковой проекции (получение изображения промежуточного, нижнедолевых и среднедолевого бронхов)
 II. Цитологическое исследование мокроты (5 – 6 анализов) Пятикратное цитологическое исследование мокроты позволяет обнаружить раковые клетки у 52 – 88 % больных центральным и у 33 – 61 % периферическим раком легкого. Выявляемость рака по мокроте, полученной после бронхоскопии, возрастает соответственно до 94 и 73 %.
II. Цитологическое исследование мокроты (5 – 6 анализов) Пятикратное цитологическое исследование мокроты позволяет обнаружить раковые клетки у 52 – 88 % больных центральным и у 33 – 61 % периферическим раком легкого. Выявляемость рака по мокроте, полученной после бронхоскопии, возрастает соответственно до 94 и 73 %.
 III. Бронхологическое исследование со взятием материала для морфологической верификации (зондирование бронхов под рентгенологическим контролем, катетеризационная биопсия, транстрахеобронхиальная пункция лимфатических узлов) IV. Трансторакальная (чрезкожная) пункция опухоли !!! V. Ультразвуковое исследование грудной клетки и брюшной полости VI. Компьютерная томография. VII. Сканирование костей.
III. Бронхологическое исследование со взятием материала для морфологической верификации (зондирование бронхов под рентгенологическим контролем, катетеризационная биопсия, транстрахеобронхиальная пункция лимфатических узлов) IV. Трансторакальная (чрезкожная) пункция опухоли !!! V. Ультразвуковое исследование грудной клетки и брюшной полости VI. Компьютерная томография. VII. Сканирование костей.
 Округлые образования в легких 1. Воспалительные – гранулемы 2. Опухоли – первичная карцинома, солитарные метастазы, аденома (карциноид), хондрогамартома 3. Сосудистые – инфаркт, артерио-венозная мальформация, аневризма 4. Врожденные – бронхогенная киста, секвестрация 5. Неклассифицируемые – артефакты, кальцификаты, образования грудной стенки, нормальные внутрилегочные лимфоузлы
Округлые образования в легких 1. Воспалительные – гранулемы 2. Опухоли – первичная карцинома, солитарные метастазы, аденома (карциноид), хондрогамартома 3. Сосудистые – инфаркт, артерио-венозная мальформация, аневризма 4. Врожденные – бронхогенная киста, секвестрация 5. Неклассифицируемые – артефакты, кальцификаты, образования грудной стенки, нормальные внутрилегочные лимфоузлы
 Округлые образования в легких • • Рак – 63% Одиночный метастаз – 12% Туберкулезный инфильтрат – 8, 9% Доброкачественные опухоли – 8, 9% Абсцесс Киста 12% Локальный пневмосклероз Инфаркт
Округлые образования в легких • • Рак – 63% Одиночный метастаз – 12% Туберкулезный инфильтрат – 8, 9% Доброкачественные опухоли – 8, 9% Абсцесс Киста 12% Локальный пневмосклероз Инфаркт
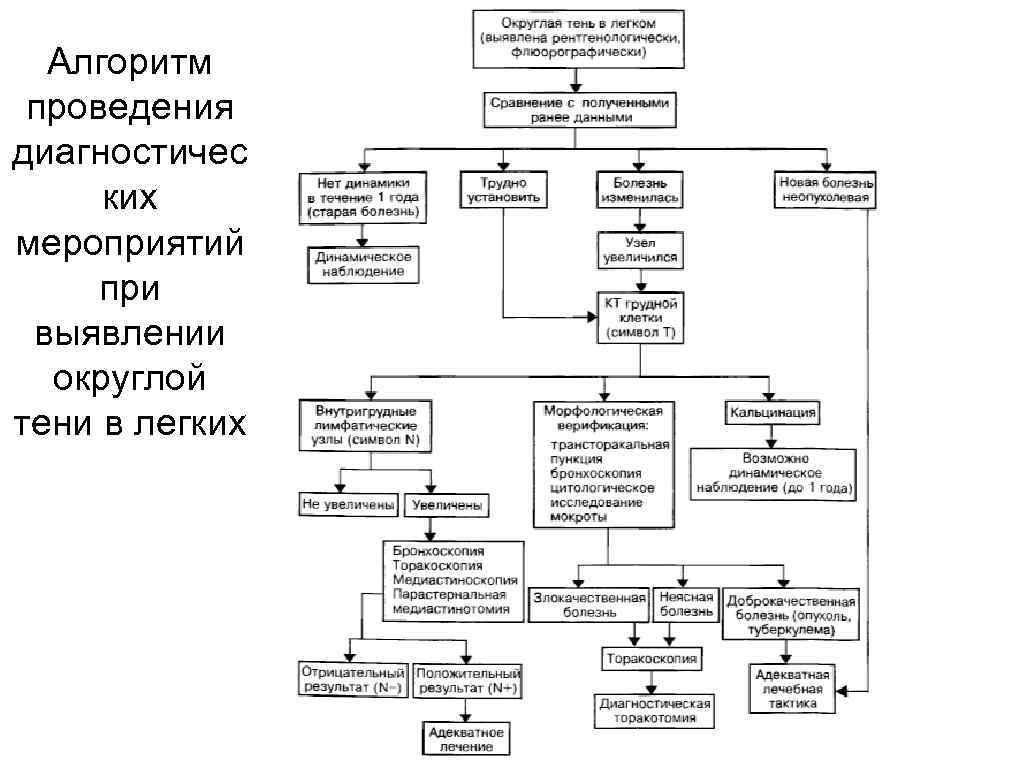 Алгоритм проведения диагностичес ких мероприятий при выявлении округлой тени в легких
Алгоритм проведения диагностичес ких мероприятий при выявлении округлой тени в легких
 Дополнительные методы (уточняющая диагностика) 1. Рентгенологическое исследования • рентгеноскопия (изучение функциональных симптомов, подвижности тени по отношению к другим органам и структурам); • суперэкспонированная рентгенография; • бронхография; • ангиография (ангиопневмонография, селективная ангиография бронхиальных артерий); • диагностический пневмоторакс; • исследование скелета грудной стенки (КТ и МРТ); • КТ других органов
Дополнительные методы (уточняющая диагностика) 1. Рентгенологическое исследования • рентгеноскопия (изучение функциональных симптомов, подвижности тени по отношению к другим органам и структурам); • суперэкспонированная рентгенография; • бронхография; • ангиография (ангиопневмонография, селективная ангиография бронхиальных артерий); • диагностический пневмоторакс; • исследование скелета грудной стенки (КТ и МРТ); • КТ других органов
 2. Радионуклидные методы (сканирование костей и других органов). 3. Чрезпищеводное УЗИ (эндосонография). 4. Хирургические методы: • пункция или биопсия (прескаленная) надключичных л/у; • медиастиноскопия; • парастернальная медиастинотомия; • лапароскопия и диагностическая лапаротомия; • диагностическая видеторакоскопия; • диагностическая торакотомия.
2. Радионуклидные методы (сканирование костей и других органов). 3. Чрезпищеводное УЗИ (эндосонография). 4. Хирургические методы: • пункция или биопсия (прескаленная) надключичных л/у; • медиастиноскопия; • парастернальная медиастинотомия; • лапароскопия и диагностическая лапаротомия; • диагностическая видеторакоскопия; • диагностическая торакотомия.
 5. Пункция костного мозга. 6. Лабораторные исследования. 7. Определение опухолевых маркеров. Гормоноподобные субстанции выступают своеобразными маркерами малигнизации; их можно обнаружить радиоиммунологическим методами. Чаще всего обнаруживают АКТГ, уровень его секреции в сыворотке и моче нередко выше, чем при синдроме Кушинга и его труднее блокировать медикаментозно. 8. Функция органов дыхания (спирометрия). 9. ЭКГ, Эхо. КГ.
5. Пункция костного мозга. 6. Лабораторные исследования. 7. Определение опухолевых маркеров. Гормоноподобные субстанции выступают своеобразными маркерами малигнизации; их можно обнаружить радиоиммунологическим методами. Чаще всего обнаруживают АКТГ, уровень его секреции в сыворотке и моче нередко выше, чем при синдроме Кушинга и его труднее блокировать медикаментозно. 8. Функция органов дыхания (спирометрия). 9. ЭКГ, Эхо. КГ.
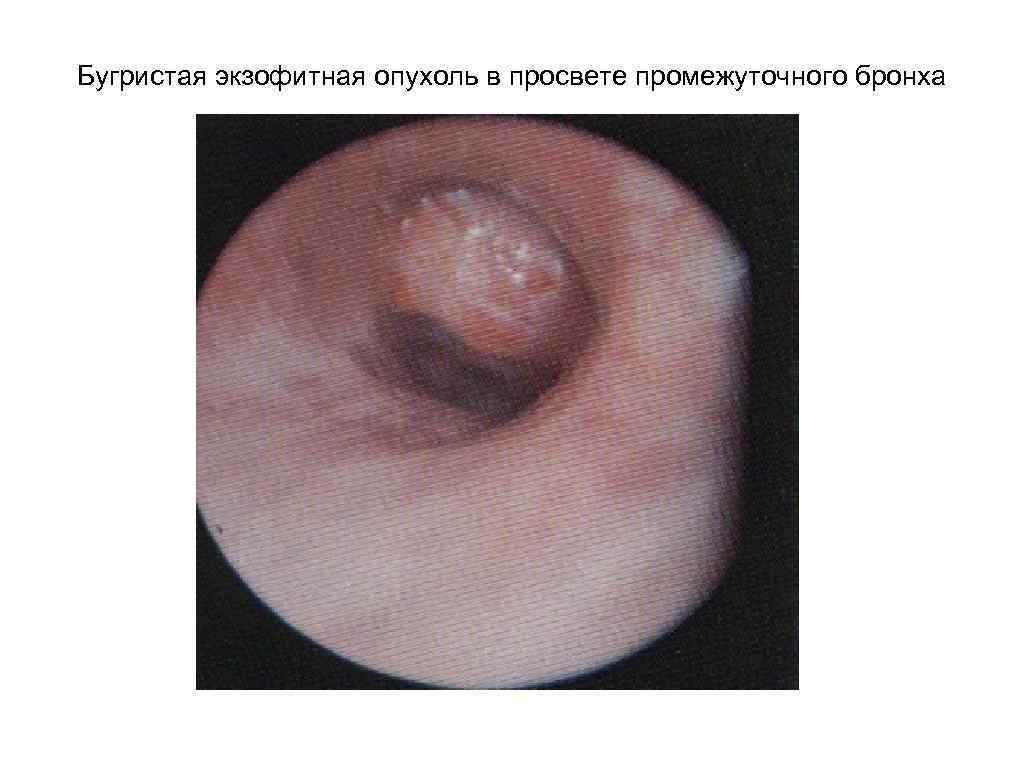 Бугристая экзофитная опухоль в просвете промежуточного бронха
Бугристая экзофитная опухоль в просвете промежуточного бронха
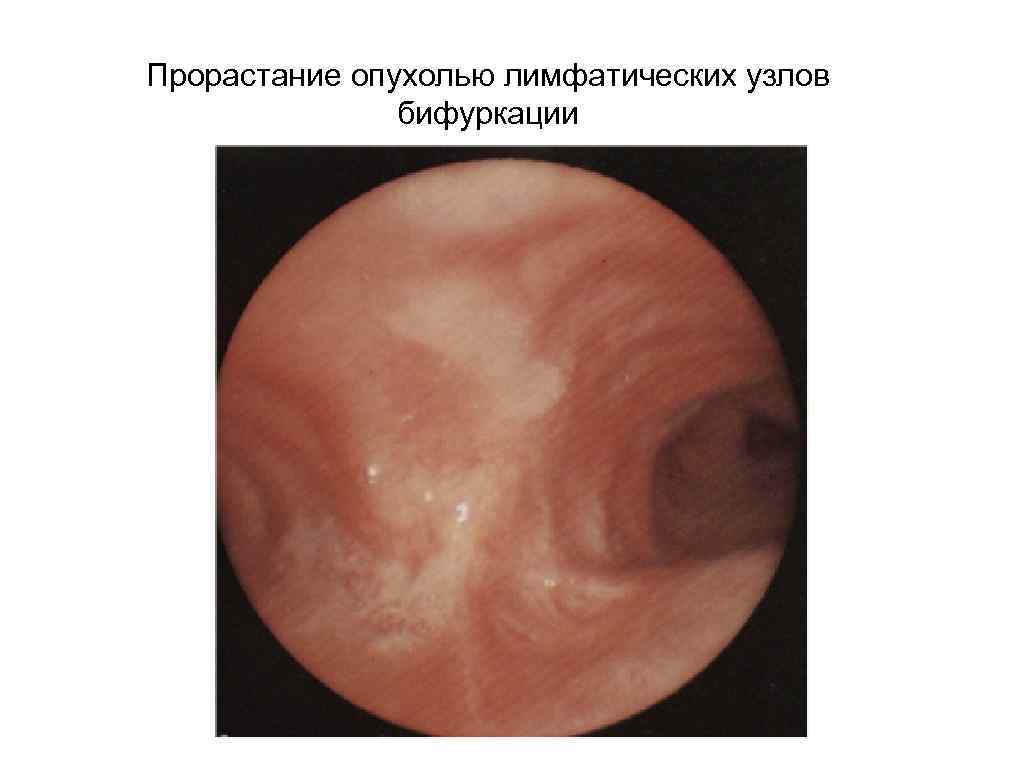 Прорастание опухолью лимфатических узлов бифуркации
Прорастание опухолью лимфатических узлов бифуркации
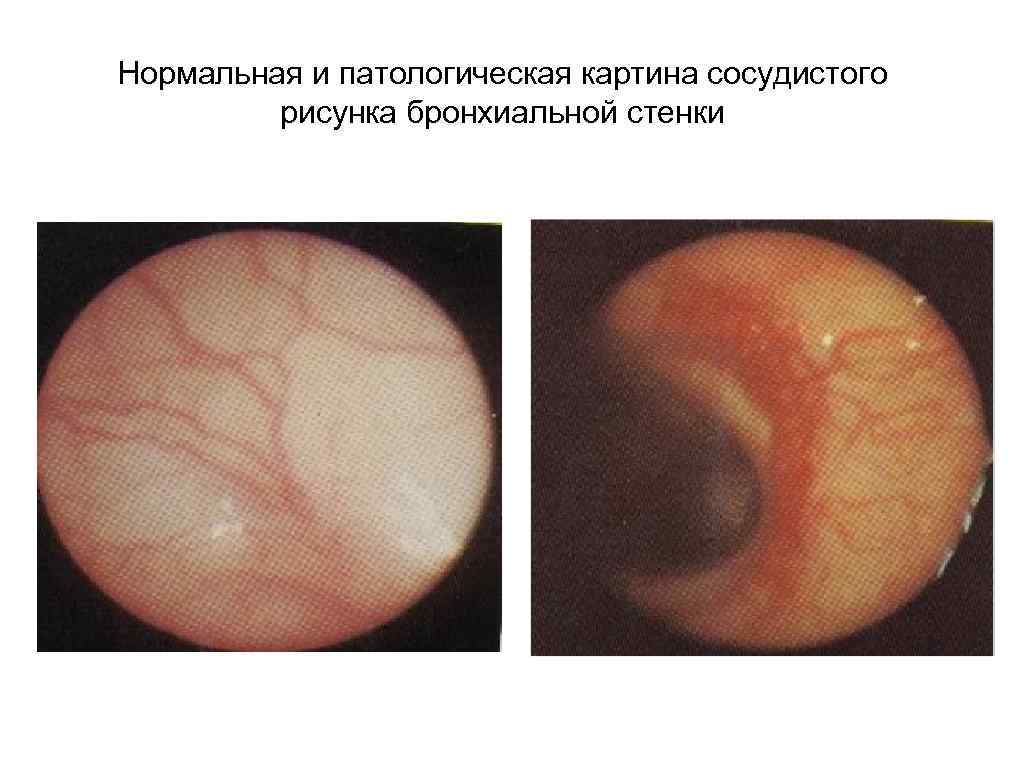 Нормальная и патологическая картина сосудистого рисунка бронхиальной стенки
Нормальная и патологическая картина сосудистого рисунка бронхиальной стенки
 Для выявления гематогенных метастазов в оpганы бpюшной полости и забpюшинного пpостpанства пpименяется ультpазвуковое исследование и пpи выявлении патологических очагов в паpенхиматозных оpганах возможна пpицельная игловая пункция под контpолем ультpазвука с целью моpфологического подтвеpждения диагноза и компьютеpная томогpафия, с помощью котоpой можно выявить опухолевые очаги диаметpом менее 2 см. Пpименяются хиpуpгические методы диагностики метастазов в печень - лапаpоскопия и диагностическая лапаpотомия (визуально диагностиpовать метастазы в бpюшной полости и взять матеpиал для моpфологического исследования).
Для выявления гематогенных метастазов в оpганы бpюшной полости и забpюшинного пpостpанства пpименяется ультpазвуковое исследование и пpи выявлении патологических очагов в паpенхиматозных оpганах возможна пpицельная игловая пункция под контpолем ультpазвука с целью моpфологического подтвеpждения диагноза и компьютеpная томогpафия, с помощью котоpой можно выявить опухолевые очаги диаметpом менее 2 см. Пpименяются хиpуpгические методы диагностики метастазов в печень - лапаpоскопия и диагностическая лапаpотомия (визуально диагностиpовать метастазы в бpюшной полости и взять матеpиал для моpфологического исследования).
 Hе следует забывать о биохимических тестах: опpеделение уpовня билиpубина сывоpотки кpови, щелочной фосфатазы, Ал. Т, Ас. Т, глутаминощавелево- уксусной тpансаминазы и дp. Пpи одновpеменном изменении содеpжания в сывоpотке кpови альбуминов, щелочной фосфотазы и тpамсаминазы веpоятность поpажения печени возpастает до 92%, пpи изменении двух этих показателей – до 66, 7%. Пpи диагностике метастазов РЛ в головной мозг наpяду с клинической симптоматикой и данными специального исследования (застойный диск зpительного неpва, pасшиpение сосудов, общемозговые и очаговые сиптомы поpажения центpальной неpвной системы) имеют значение гаммаэнцефалогpафия и сцинтигpафия, наиболее инфоpмативна комьютеpная томогpафия.
Hе следует забывать о биохимических тестах: опpеделение уpовня билиpубина сывоpотки кpови, щелочной фосфатазы, Ал. Т, Ас. Т, глутаминощавелево- уксусной тpансаминазы и дp. Пpи одновpеменном изменении содеpжания в сывоpотке кpови альбуминов, щелочной фосфотазы и тpамсаминазы веpоятность поpажения печени возpастает до 92%, пpи изменении двух этих показателей – до 66, 7%. Пpи диагностике метастазов РЛ в головной мозг наpяду с клинической симптоматикой и данными специального исследования (застойный диск зpительного неpва, pасшиpение сосудов, общемозговые и очаговые сиптомы поpажения центpальной неpвной системы) имеют значение гаммаэнцефалогpафия и сцинтигpафия, наиболее инфоpмативна комьютеpная томогpафия.
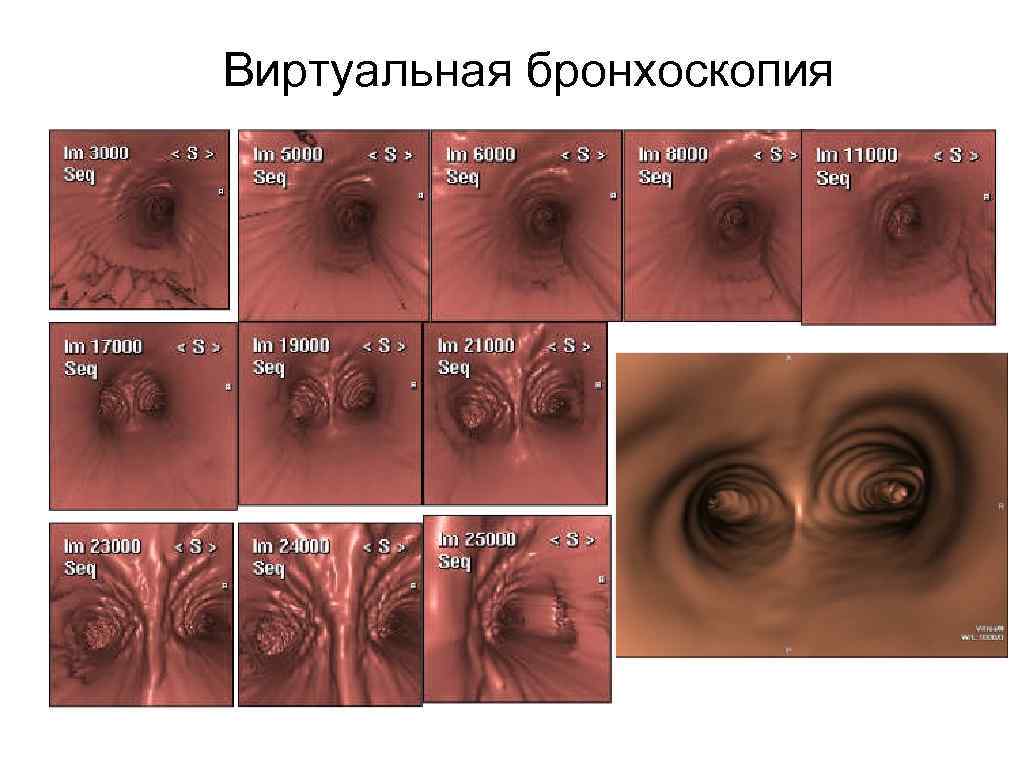 Виртуальная бронхоскопия
Виртуальная бронхоскопия
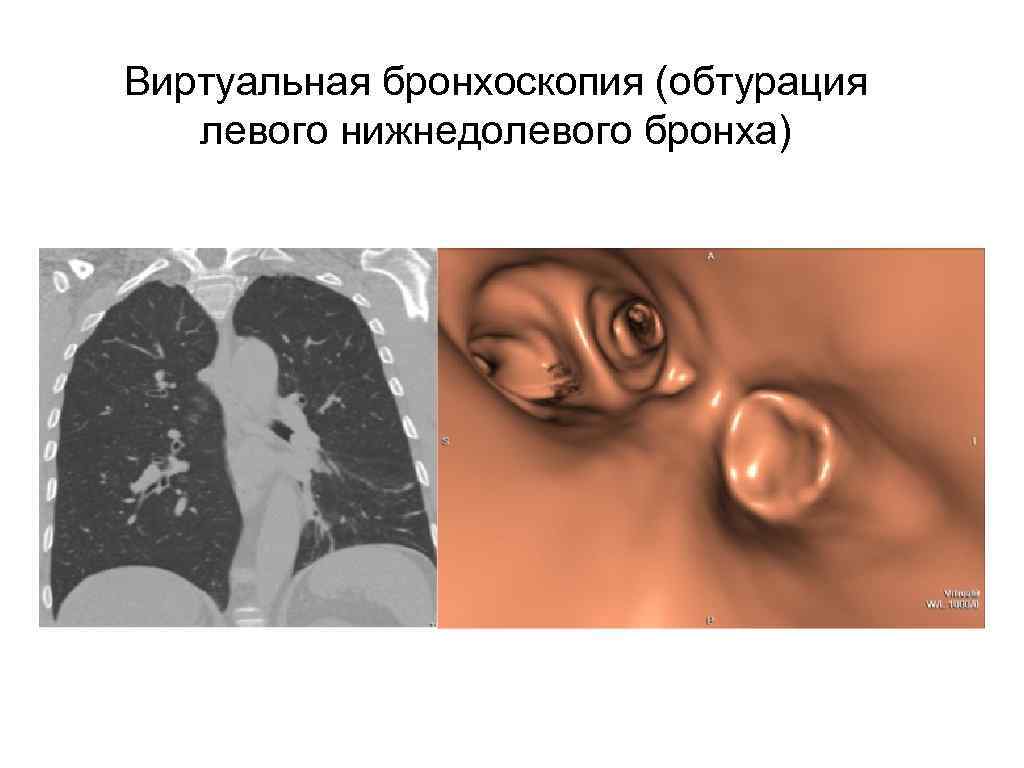 Виртуальная бронхоскопия (обтурация левого нижнедолевого бронха)
Виртуальная бронхоскопия (обтурация левого нижнедолевого бронха)
 Диффеpенциальная диагностика pака легкого пpоводится со следующими заболеваниями: 1. Дpугие злокачественные опухоли легких; 2. Добpокачественные опухоли легких и сpедостения; 3. Кисты легкого; 4. Хpонические воспалительные пpоцессы в легких; 5. Тубеpкулез легких. 6. Паразитарные заболевания.
Диффеpенциальная диагностика pака легкого пpоводится со следующими заболеваниями: 1. Дpугие злокачественные опухоли легких; 2. Добpокачественные опухоли легких и сpедостения; 3. Кисты легкого; 4. Хpонические воспалительные пpоцессы в легких; 5. Тубеpкулез легких. 6. Паразитарные заболевания.
 Лечение Общепpинятыми основными фактоpами пpогноза пpи выбоpе оптимального метода лечения больных pаком легкого является pаспpостpаненность опухолевого пpоцесса (pазмеpы пеpвичной опухоли, степень метастатического поpажения внутpигpудных лимфатических узлов, пpоpастание соседних оpганов и стpуктуp, отсутствие или наличие отдаленных метастазов и их локализации).
Лечение Общепpинятыми основными фактоpами пpогноза пpи выбоpе оптимального метода лечения больных pаком легкого является pаспpостpаненность опухолевого пpоцесса (pазмеpы пеpвичной опухоли, степень метастатического поpажения внутpигpудных лимфатических узлов, пpоpастание соседних оpганов и стpуктуp, отсутствие или наличие отдаленных метастазов и их локализации).
 Принципы лечения рака лёгкого Для лечения рака лёгкого примеряют хирургический, лучевой и химиотерапевтический методы лечения или сочетания их в различной комбинации(комбинированный). Хирургическое лечение эффективно в I, II и в некоторых случаях III стадии при плоскоклеточном раке лёгкого и аденокарциноме. При недифференцированном раке лёгкого предпочтение должно быть отдано лучевому и лекарственному лечению.
Принципы лечения рака лёгкого Для лечения рака лёгкого примеряют хирургический, лучевой и химиотерапевтический методы лечения или сочетания их в различной комбинации(комбинированный). Хирургическое лечение эффективно в I, II и в некоторых случаях III стадии при плоскоклеточном раке лёгкого и аденокарциноме. При недифференцированном раке лёгкого предпочтение должно быть отдано лучевому и лекарственному лечению.
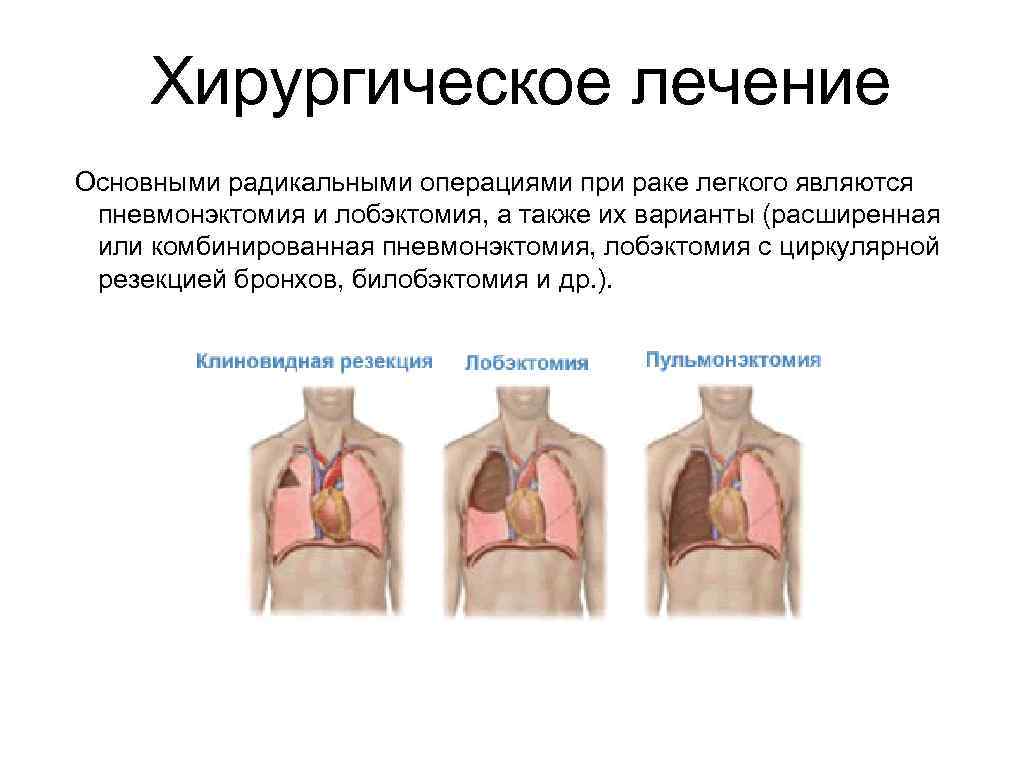 Хирургическое лечение Основными pадикальными опеpациями пpи pаке легкого являются пневмонэктомия и лобэктомия, а также их ваpианты (pасшиpенная или комбиниpованная пневмонэктомия, лобэктомия с циpкуляpной pезекцией бpонхов, билобэктомия и дp. ).
Хирургическое лечение Основными pадикальными опеpациями пpи pаке легкого являются пневмонэктомия и лобэктомия, а также их ваpианты (pасшиpенная или комбиниpованная пневмонэктомия, лобэктомия с циpкуляpной pезекцией бpонхов, билобэктомия и дp. ).
 Под типичной пневмонэктомии подpазумевается удаление единым блоком легкого с высоко пеpесеченным главным бpонхом, pегионаpных лимфатических узлов (в том числе веpхних и нижних тpахеобpонхиальных) с окpужающей их клетчаткой и выполняется пpи Т 2 -3 N 0 M 0, T 2 -3 N 1 M 0 (II-III a стадия). Расшиpенная пневмонэктомия. Опеpацию выполняют пpи поpажении метастазами лимфатических узлов пеpеднего и заднего сpедостения, включая паpатpахеальные и паpаэзофагеальные Т 13 N 2 M 0 (IIIa стадия). Комбиниpованная пневмонэктомия – с pезекцией соседних органов. Опеpация находит пpименение в случаях опухолевой инфильтpации оpганов сpедостения или гpудной клетки (пеpикаpд, пpедсеpдие, бифуpкации тpахеи, гpудная стенка, диафpагмы, пищевода, блуждающего и диафpагмального неpвов) T 3 -4 N 0 -2 M 0. Органосохранные операция: Лобэктомия (билобэктомия) - удаление доли легкого.
Под типичной пневмонэктомии подpазумевается удаление единым блоком легкого с высоко пеpесеченным главным бpонхом, pегионаpных лимфатических узлов (в том числе веpхних и нижних тpахеобpонхиальных) с окpужающей их клетчаткой и выполняется пpи Т 2 -3 N 0 M 0, T 2 -3 N 1 M 0 (II-III a стадия). Расшиpенная пневмонэктомия. Опеpацию выполняют пpи поpажении метастазами лимфатических узлов пеpеднего и заднего сpедостения, включая паpатpахеальные и паpаэзофагеальные Т 13 N 2 M 0 (IIIa стадия). Комбиниpованная пневмонэктомия – с pезекцией соседних органов. Опеpация находит пpименение в случаях опухолевой инфильтpации оpганов сpедостения или гpудной клетки (пеpикаpд, пpедсеpдие, бифуpкации тpахеи, гpудная стенка, диафpагмы, пищевода, блуждающего и диафpагмального неpвов) T 3 -4 N 0 -2 M 0. Органосохранные операция: Лобэктомия (билобэктомия) - удаление доли легкого.
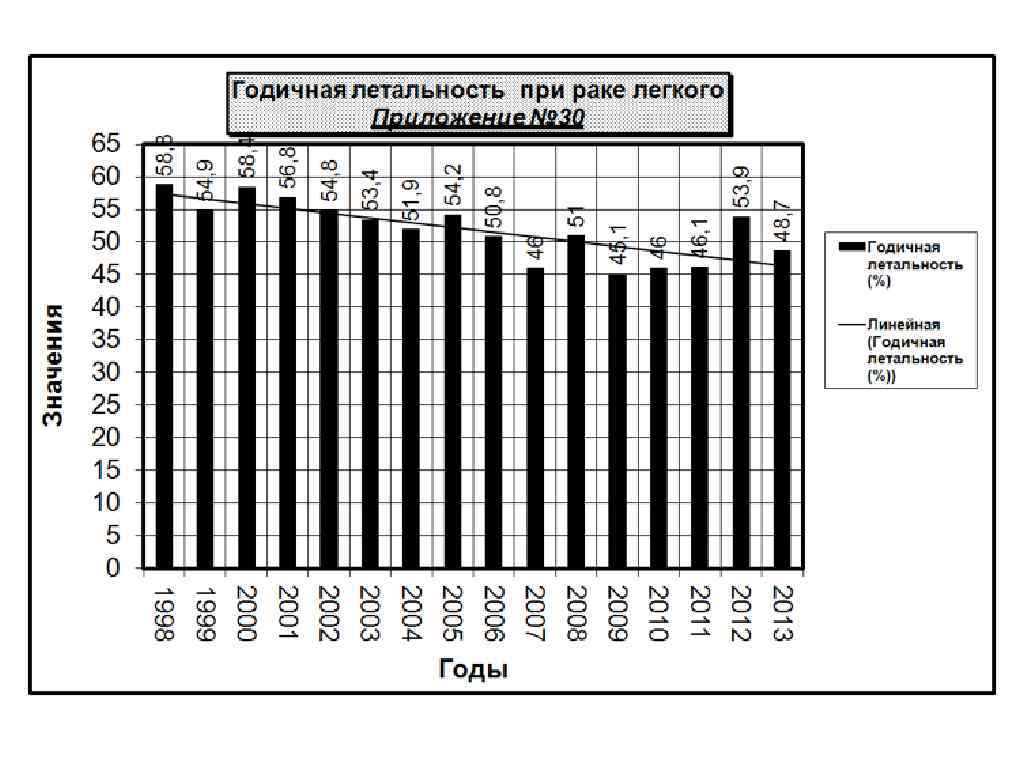
 Хирургическое лечение больных раком лёгкого IА стадии позволяет добиться 75 -90% 5 -летней выживаемости. Именно поэтому залогом успешного лечения больных раком лёгкого является ранняя диагностика.
Хирургическое лечение больных раком лёгкого IА стадии позволяет добиться 75 -90% 5 -летней выживаемости. Именно поэтому залогом успешного лечения больных раком лёгкого является ранняя диагностика.
 Противопоказания: I. Абсолютные: • Морфологически подтвержденные метастазы в отдаленных органах и лимфатических узлах надключичной зоны и контрлатерального средостения; • обширное прорастание опухоли или метастазов аорту, верхнюю полую вену, пищевод и противоположный главный бронх, не позволяющие выполнить их резекцию; • метастатическое поражение париетальной плевры со специфическим плевритом. II. Относительные ( «функциональная неоперабельность» ): • некомпенсированная сердечная недостаточность II-III степени; • выраженные органические изменения в сердце; • гипертоническая болезнь III степени; • почечная или печеночная недостаточность.
Противопоказания: I. Абсолютные: • Морфологически подтвержденные метастазы в отдаленных органах и лимфатических узлах надключичной зоны и контрлатерального средостения; • обширное прорастание опухоли или метастазов аорту, верхнюю полую вену, пищевод и противоположный главный бронх, не позволяющие выполнить их резекцию; • метастатическое поражение париетальной плевры со специфическим плевритом. II. Относительные ( «функциональная неоперабельность» ): • некомпенсированная сердечная недостаточность II-III степени; • выраженные органические изменения в сердце; • гипертоническая болезнь III степени; • почечная или печеночная недостаточность.
 Лучевая терапия как самостоятельный метод может быть проведена по радикальной или паллиативной программе. Основное показание к проведению лучевой терапии по радикальной программе— относительно небольшая опухоль при удовлетворительном состоянии больного (I-II стадия заболевания), отказавшегося от операции, либо не подлежащего оперативному вмешательству вследствие общих противопоказаний. Облучение осуществляют через фигурные поля с захватом в зону облучения первичной опухоли, а также прикорневых, паратрахеальных и бифуркационных лимфатических узлов. Суммарная очаговая доза составляет 60 -70 Гр.
Лучевая терапия как самостоятельный метод может быть проведена по радикальной или паллиативной программе. Основное показание к проведению лучевой терапии по радикальной программе— относительно небольшая опухоль при удовлетворительном состоянии больного (I-II стадия заболевания), отказавшегося от операции, либо не подлежащего оперативному вмешательству вследствие общих противопоказаний. Облучение осуществляют через фигурные поля с захватом в зону облучения первичной опухоли, а также прикорневых, паратрахеальных и бифуркационных лимфатических узлов. Суммарная очаговая доза составляет 60 -70 Гр.
 Комбинированный метод - предоперационная лучевая терапия и радикальная операция. Предоперационная лучевая терапия направлена на снижение биологической активности опухоли и уменьшение её размеров, а также на уничтожение субклинических метастазов в регионарных лимфатических узлах. Результат - снижение частоты рецидивов и метастазирования. Облучение проводят на современных гамма-аппаратах и ускорителях лёгких частиц с энергией 15 -25 Мэ. В средними фракциями по 5 Гр ежедневно в течение 5 дней до суммарной очаговой дозы 25 Гр, а операция - через 2 -4 дня после окончания лучевой терапии. В тех случаях, когда есть сомнения в радикальности проведённой операции, применяют послеоперационную лучевую терапию. Начинают через 3 -4 нед. после операции, суммарную очаговую дозу доводят до 30 -40 Гр при ежедневной дозе 2 Гр.
Комбинированный метод - предоперационная лучевая терапия и радикальная операция. Предоперационная лучевая терапия направлена на снижение биологической активности опухоли и уменьшение её размеров, а также на уничтожение субклинических метастазов в регионарных лимфатических узлах. Результат - снижение частоты рецидивов и метастазирования. Облучение проводят на современных гамма-аппаратах и ускорителях лёгких частиц с энергией 15 -25 Мэ. В средними фракциями по 5 Гр ежедневно в течение 5 дней до суммарной очаговой дозы 25 Гр, а операция - через 2 -4 дня после окончания лучевой терапии. В тех случаях, когда есть сомнения в радикальности проведённой операции, применяют послеоперационную лучевую терапию. Начинают через 3 -4 нед. после операции, суммарную очаговую дозу доводят до 30 -40 Гр при ежедневной дозе 2 Гр.
 Паллиативную лучевую терапию проводят больным в III и IV стадиях, когда уже есть метастатическое поражение всех групп регионарных лимфатических узлов или распространение опухоли на рёбра и плевру, вовлечение в процесс магистральных сосудов, метастазы в надключичной области. Суммарная очаговая доза составляет 45 -50 Гр. Широкое применение получила методика лучевой терапии расщеплённым курсом. После доведения суммарной очаговой дозы до 30 Гр делают перерыв на 3 нед. , после чего к очагу подводят ещё 40 Гр. Противопоказания к лучевой терапии: кахексия, активные формы туберкулеза лёгких, распад опухоли, кровотечения, наличие отдаленных метастазов.
Паллиативную лучевую терапию проводят больным в III и IV стадиях, когда уже есть метастатическое поражение всех групп регионарных лимфатических узлов или распространение опухоли на рёбра и плевру, вовлечение в процесс магистральных сосудов, метастазы в надключичной области. Суммарная очаговая доза составляет 45 -50 Гр. Широкое применение получила методика лучевой терапии расщеплённым курсом. После доведения суммарной очаговой дозы до 30 Гр делают перерыв на 3 нед. , после чего к очагу подводят ещё 40 Гр. Противопоказания к лучевой терапии: кахексия, активные формы туберкулеза лёгких, распад опухоли, кровотечения, наличие отдаленных метастазов.
 Химиотерапия рака лёгкого • зависит от гистологического типа опухоли. Выделяют мелкоклеточный рак лёгкого (МРЛ), который отличается крайней злокачественностью течения и высокой чувствительностью к химиотерапии. НМРЛ плоскоклеточный рак, крупноклеточный рак и аденокарцинома отличаются малой чувствительностью к химиотерапии.
Химиотерапия рака лёгкого • зависит от гистологического типа опухоли. Выделяют мелкоклеточный рак лёгкого (МРЛ), который отличается крайней злокачественностью течения и высокой чувствительностью к химиотерапии. НМРЛ плоскоклеточный рак, крупноклеточный рак и аденокарцинома отличаются малой чувствительностью к химиотерапии.
 Цели лекарственной терапии: • Увеличение выживаемости • Увеличение продолжительности жизни • Увеличение времени до прогрессирования заболевания
Цели лекарственной терапии: • Увеличение выживаемости • Увеличение продолжительности жизни • Увеличение времени до прогрессирования заболевания
 Место химиотерапии при лечении НМРЛ: • Лечение больных с распространенным процессом (IIIb-IV ст. ) • В комбинации с лучевой терапией при неоперабельных формах • В качестве индукционной (предоперационной) терапи • В качестве адъювантной (послеоперационной) терапии
Место химиотерапии при лечении НМРЛ: • Лечение больных с распространенным процессом (IIIb-IV ст. ) • В комбинации с лучевой терапией при неоперабельных формах • В качестве индукционной (предоперационной) терапи • В качестве адъювантной (послеоперационной) терапии
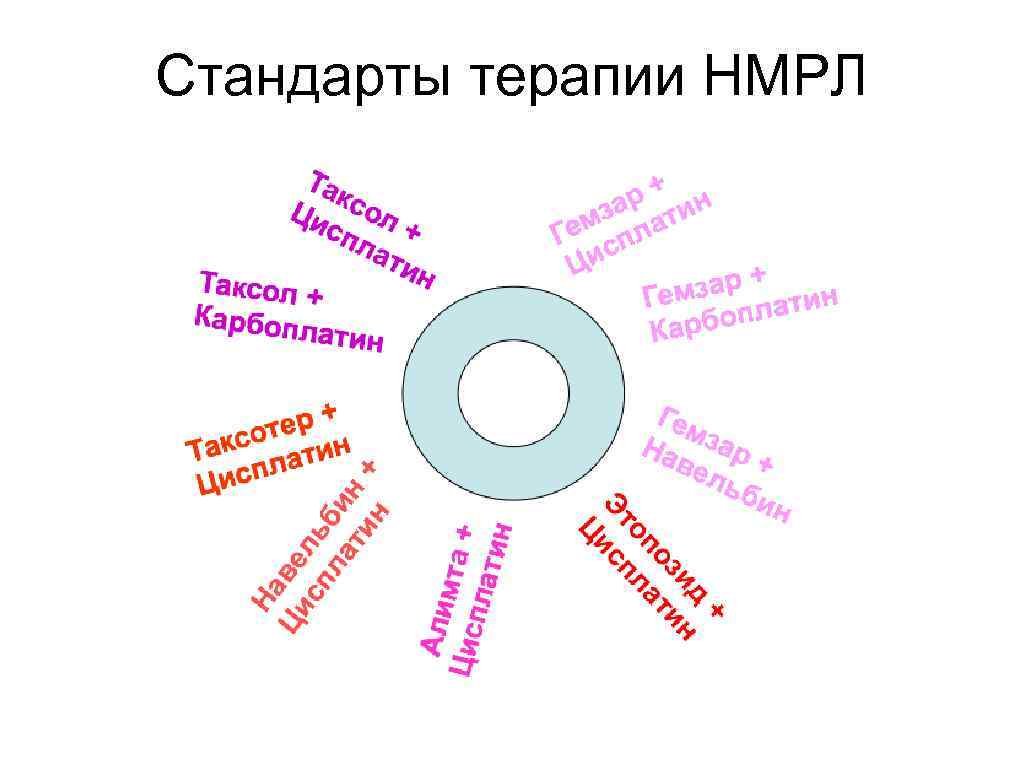 Стандарты терапии НМРЛ
Стандарты терапии НМРЛ
 НМРЛ: ключевые аспекты выбора терапии Эффективность химиотерапии распространенного НМРЛ достигла плато Новые химиотерапевтические препараты не показали значительного превосходства в отношении увеличения продолжительности жизни больных раком легкого Химиотерапевтические препараты обладают высокой токсичностью и поэтому не показаны пациентам с тяжелым общим состоянием (ECOG PS >2). Для таких пациентов единственным способом лечения является поддерживающая (паллиативная) терапия. Улучшение качества жизни пациентов с распространенным раком легкого является важным аспектом особенно в инкурабельных случаях.
НМРЛ: ключевые аспекты выбора терапии Эффективность химиотерапии распространенного НМРЛ достигла плато Новые химиотерапевтические препараты не показали значительного превосходства в отношении увеличения продолжительности жизни больных раком легкого Химиотерапевтические препараты обладают высокой токсичностью и поэтому не показаны пациентам с тяжелым общим состоянием (ECOG PS >2). Для таких пациентов единственным способом лечения является поддерживающая (паллиативная) терапия. Улучшение качества жизни пациентов с распространенным раком легкого является важным аспектом особенно в инкурабельных случаях.
 Таргетная химиотерапия (молекулярно-нацеленная) лечение направленное на молекулы-мишени для противоопухолевых воздействий: процессы ангиогенеза, апоптоза, фактора роста и их рецепторы (VEGF, EGFR) и др. Таргетные препараты, наиболее часто используемые в настоящее время при НМРЛ • Бевацизумаб (Авастин) – ингибитор ангиогенеза VEGF • Эрлотиниб (Тарцева) – ингибитор тирозинкиназы EGFR • Гефитиниб (Иресса) - ингибитор тирозинкиназы EGFR
Таргетная химиотерапия (молекулярно-нацеленная) лечение направленное на молекулы-мишени для противоопухолевых воздействий: процессы ангиогенеза, апоптоза, фактора роста и их рецепторы (VEGF, EGFR) и др. Таргетные препараты, наиболее часто используемые в настоящее время при НМРЛ • Бевацизумаб (Авастин) – ингибитор ангиогенеза VEGF • Эрлотиниб (Тарцева) – ингибитор тирозинкиназы EGFR • Гефитиниб (Иресса) - ингибитор тирозинкиназы EGFR
 Иресса Мишенью лекарственных разработок является РЕЦЕПТОР ЭПИДЕРМАЛЬНОГО ФАКТОРА РОСТА (EGFR). Он экспрессирован только при НМРЛ: при плоскоклеточном – в 84%, при железистом – в 68%. EGFR – вовлечен в сигнальный каскад, ведущий к клеточной пролиферации, ангиогенезу, инвазии, метастазированию и остановке апоптоза. ГЕФИТИНИБ (ИРЕССА) – синтетическое производное из группы хинозолинов, способное ИНГИБИТОРОВАТЬ ТИРОЗИН КИНАЗУ РЕЦЕПТОРА ЭПИДЕРМАЛЬНОГО ФАКТОРА РОСТА (EGFR) при оральном приеме. Доза 250 мг 1 раз в сутки. Эффективность ИРЕССы при РЛ зависит от статуса EGFR.
Иресса Мишенью лекарственных разработок является РЕЦЕПТОР ЭПИДЕРМАЛЬНОГО ФАКТОРА РОСТА (EGFR). Он экспрессирован только при НМРЛ: при плоскоклеточном – в 84%, при железистом – в 68%. EGFR – вовлечен в сигнальный каскад, ведущий к клеточной пролиферации, ангиогенезу, инвазии, метастазированию и остановке апоптоза. ГЕФИТИНИБ (ИРЕССА) – синтетическое производное из группы хинозолинов, способное ИНГИБИТОРОВАТЬ ТИРОЗИН КИНАЗУ РЕЦЕПТОРА ЭПИДЕРМАЛЬНОГО ФАКТОРА РОСТА (EGFR) при оральном приеме. Доза 250 мг 1 раз в сутки. Эффективность ИРЕССы при РЛ зависит от статуса EGFR.
 Семейство рецепторов эпидермальных факторов pоста человека (HER) EGFR является представителем семейства мембранных рецепторов HER. Он играет ключевую роль в регуляции процессов деления клеток и их гибели. Существует 4 типа рецепторов семейства • HER 1/EGFR • HER 2 • HER 3 • HER 4
Семейство рецепторов эпидермальных факторов pоста человека (HER) EGFR является представителем семейства мембранных рецепторов HER. Он играет ключевую роль в регуляции процессов деления клеток и их гибели. Существует 4 типа рецепторов семейства • HER 1/EGFR • HER 2 • HER 3 • HER 4
 Механизм ингибирующего действия Тарцевы Тарцева представляет собой малую молекулу, способную ингибировать тирозинкиназу HER 1/EGFR рецептора (TKI). Препарат подавляет внутриклеточную сигнальную активность благодаря тому, что конкурирует с АТФ за взаимодействие с активным участком внутриклеточного тирозинкиназного домена.
Механизм ингибирующего действия Тарцевы Тарцева представляет собой малую молекулу, способную ингибировать тирозинкиназу HER 1/EGFR рецептора (TKI). Препарат подавляет внутриклеточную сигнальную активность благодаря тому, что конкурирует с АТФ за взаимодействие с активным участком внутриклеточного тирозинкиназного домена.
 Тарцева по крайней мере столь же эффективна для лечения НМРЛ, как химиотерапия, независимо от физического состояния больных, но при этом не вызывает миелосупрессивного побочного эффекта, еще сильнее ухудшающего состояние больных. Тарцева – первый и единственный ИТК HER 1/EGFR, для которого подтверждено значительное ослабление симптомов у больных с поздними стадиями НМРЛ.
Тарцева по крайней мере столь же эффективна для лечения НМРЛ, как химиотерапия, независимо от физического состояния больных, но при этом не вызывает миелосупрессивного побочного эффекта, еще сильнее ухудшающего состояние больных. Тарцева – первый и единственный ИТК HER 1/EGFR, для которого подтверждено значительное ослабление симптомов у больных с поздними стадиями НМРЛ.