Transfuziologia_Pokazania_i_protivopokazania_k_gemotransfuzii_Perelivanie_krovi_i_krovezameniteley.pptx
- Количество слайдов: 90

Пятигорский медико фармацевтический институт Филиал ГБОУ ВПО Волг. ГМУ Трансфузиология. Показания и противопоказания к гемотрансфузии. Переливание крови и кровезаменителей. к. м. н. Калашников А. В.




Папа Иннокентий VIII (1484 1492), слывший как «невежественный и грубый развратник, мечтавший лишь о женщинах, вине и деньгах» , прославился многими деяниями, самые известные из которых его булла о ведьмах 1484 г. «Summis desiderantes affectibus» ( «С величайшим рвением» ), утверждающая, что ведьмы расплодились по всей Европе, а Церкви и христианской вере грозит смертельная беда. «Определить даже приблизительное количество жертв буллы Иннокентия VIII нет возможности» . Через пару лет два немецких инквизитора, Генрих Крамер (Инститорис) и Яков Шпренгер под чутким руководством Папы выпустили пресловутый Молот ведьм:

Письменные указания о первых попытках переливания крови животных отно сятся к деятельности М. Ficinus (1570) Hieronimus Cardanus (1505— 1576), Magnus Pigelius (1604) и Andreas Libavius (1615). Переливания производились при помо щи серебряной канюли, образующей соустье между артерией животного и веной больного. Однако, из за недостаточного знакомства с кровеносной системой врачи того времени не имели возможность использовать этот метод в своей практике.

В феврале 1665 года, Lower успешно продемонстрировал переливание крови между двумя собаками перед членами общества. В то время было общепринятой практикой сначала проводить эксперименты перед коллегами, а затем записывать их и публиковать. Lower использовал серебряные трубки для подключения сонной артерии одной собаки к яремной вене другой. В результате переливания собака реципиент выжила. Эксперименты были еще раз проведены на разных животных, смешивая кровь ягнят и собак. Сведения об операции были опубликованы в официальном журнале общества Philosophical Transactions.


Уи льям Га рвей 1 апреля 1578 3 июня 1657 английский медик, основоположник физиологии и эмбриологии. Исторический труд У. Гарвея, впервые напечатанный в 1628 г. , вызвал ог ромный интерес, а сведения о кровеносной системе повлекли за собой более частое переливание крови людям от животных (ягнят, собак). И хотя показания к трансфузии не были достаточно определены, успешным результатам лечения кровью приписывался сверхъестественный, фантастический лечебный эффект.


Большинство исследователей истории медицины отдают первенство при дворному врачу Людовика XIV, известному математику и философу Jean Baptiste Denise, подтверждением чего служит хорошая документация. В 1667 г. им было произведено переливание около 270 мл артериальной крови ягненка мальчику, находящемуся в очень тяжелом состоянии после «лечебных» кровопусканий. Мальчик выздоровел, а единственным осложнением после проведенного перели вания крови была черная окраска очи. м Удачный результат лечения кровью поощрил его к дальнейшему применению этого метода. Однако четвертый больной, которому Denise перелил кровь ягненка вторично, умер при известных современной меди цине симптомах гемолитического шока.


Начало современных терапевтических трансфузий крови официально датируется: 22 декабря 1818 года. Когда британский акушер James Blundell (1791 1878) перелил человеческую кровь пациентке для восполнения послеродовой кровопотери.

Karl Landsteiner (1868 1943), австрийский врач, открыл систему групп крови и резус фактор, создавая основу для безопасного применения этой процедуры. За это эпохальное достижение, Karl Landsteiner был удостоен Нобелевской премией в 1930 году.

Степа н Фоми ч Хотови цкий 1796— 1885— потомственный дворянин, тайный советник (1867). Один из первых российских детских врачей — основоположников петербургской педиатрической школы, доктор медицины и хирургии; адъюнкт профессор кафедры «повивального искусства, судебной медицины и медицинской полиции» ; заслуженный профессор кафедры «акушерства и вообще учения о женских и детских болезнях» Императорской Военно медицинской академии; член Медицинского совета Министерства внутренних дел Российской империи, академик; автор первого отечественного руководства по детским болезням "Педиятрика" (1847)

В 1901 г. Ландштейнер в человеческой крови обнаружил три ряда агглютиногенов и аглютининнов, что позволило выделить три группы крови. В 1902 г. сотрудник Ландштайнера А. Штурли вместе с А. фон Декастелло открыли еще одну группу крови — четвертую. Впоследствии было предложено наименование основных групповых факторов: А, В, АВ и 0. Обнаружение главных групповых факторов впервые использовал при переливании крови Ottenberg. С этого момента начали переливать одноименную группу крови.

Дальнейшим важным этапом в расширении гемотерапии стало преодоление преград, связанных со свертываемостью крови. В 1914 г. было предложено введение лимоннокислого натрия (Hustin — Бельгия, Agot — Аргентина, Lewisohn и Weil — США), который оказался наилучшим средством, предотвращающим свертывание крови. Сначала это средство применялось с целью кратковременно го (от нескольких минут до нескольких часов) хранения крови, взятой от донора, до момента переливания ее реципиенту. Лимоннокислый натрий и сейчас служит основной составной частью боль шинства растворов, консервирующих кровь, в состав которых входит также и глюкоза, предложенная как необходимый ингредиент еще в 1918 г. Robertson.

В 1940 г. Landsteiner, Weiner открыли в эритроцитах новый антиген — резус фактор Rh.

Важным моментом в развитии трансфузиологии было внедрение фракциони рования плазмы, начало которому положил Cohn в 1944 г. Это дало возможность введения в систему лечения многих плазмопроизводных препаратов, составляю щих основу трансфузиологической терапии на сегодняшний день.

Организация заготовки крови производится в два этапа. Первый этап: подготовка аппаратуры, консерванта для взятия крови и ее кон сервирования. Эта работа проводится на заводах медицинской промышленности или на крупных станциях переливания крови. Второй этап: заготовка и консервирование крови, ее лабораторная обработ ка — проводится в стационарных условиях на станциях и в отделениях перелива ния крови и в выездных условиях на предприятиях, в учебных заведениях.

В организационно штатной структуре службы крови предусмотрено 4 основ ных звена. Общее руководство осуществляется Центральным научно исследова тельским институтом гематологии и переливания крови. Второе звено представле но краевыми, областными и городскими станциями переливания крови, которые заготавливают кровь и получают из нее отдельные компоненты, снабжают кровью предприятия по переработке плазмы и обеспечивают лечебные учреждения пре паратами крови. Третье звено включает предприятия по промышленному приго товлению различных лечебных препаратов из плазмы донорской крови (фибри ногена, альбумина, тромбина, иммуноглобулина и др. ) Четвертое звено состоит из отделений переливания крови в больницах, крупных клинических центрах, которые выполняют двойную функцию: заготавливают свежую донорскую кровь, организуют и проводят трансфузионную терапию в лечебных учреждениях.


Перед взятием крови донор проходит регистрацию, у него определяют группу крови, резус фактор, содержание гемоглобина. Обязателен тест крови на наличие антител к гепатитам и на ВИЧ. Разовой дозой сдачи крови считают объем от 250 до 450 мл. Его определяет врач при осмотре перед манипуляцией. После забора крови с помощью специальной системы, в присутствии донора на флакон наклеи вают марки, этикетки с паспортными и групповыми данными донора. Учитывая высокий риск осложнений, связанных с переливанием компонен тов крови, возможность заражения реципиентов различными заболеваниями, на станциях переливания крови и в стационарах ведется обширная документация, которая включает в себя индивидуальные и учетные карточки доноров, журналы регистрации заборов и трансфузий, журнал для записи результатов бактериологи ческого контроля крови, журнал регистрации проводимой стерилизации.


ОСНОВНЫЕ ГЕМОТРАНСФУЗИОННЫЕ СРЕДЫ Консервированная (цельная) кровь. Готовится на стабилизирующем раство ре — цитрате натрия, который связывает ионы кальция и предупреждает свер тывание крови. Распространенными консервирующими растворами служат рас творы ЦОЛИПК, в которые, кроме консерванта, входят левомицетин, глюкоза. Консерванты добавляют в соотношении с кровью 1: 4. Кровь выпускается во фла конах емкостью 250 или 500 мл, а чаще — в пластиковых мешках и хранится при температуре +4. . . +6 °С. Срок хранения крови — 21 день. В настоящее время, из за серьезных опасностей, связанных с переливанием цельной крови, показаний к применению ее нет. Свежецитратная кровь. В качестве стабилизирующего раствора используют 6% раствор цитрата натрия в соотношении с кровью 1: 10. Такая кровь используется непосредственно или в ближайшие часы после заготовки. Гепаринизированная кровь. Ее применяют для заполнения аппаратов искусст венного кровообращения. В этих случаях требуется большой объем крови и вве дение в организм цитрата натрия чревато цитратной интоксикацией. В качестве консерванта используют гепарин с глюкозой и левомицетином. Гепаринизиро ванная кровь хранится при температуре +4 °С, срок хранения — 1 сутки

КОМПОНЕНТЫ И ПРЕПАРАТЫ КРОВИ • Эритроцитная масса получается из цельной крови после отделения плазмы путем отстаивания или центрифугирования. Она отличается от донорской крови меньшим объемом плазмы и высокой концентрацией эритроцитов, выпускает ся во флаконах или пластиковых мешках, хранится при температуре +4. . . +6 °С, срок хранения 21 день. • Эритроцитная взвесь представляет собой смесь эритроцитной массы и консер вирующего раствора ЦОЛИПК 8, где консервантом служит цитрат натрия в соот ношении 1: 1. Хранится при температуре +4. . . +6 °С, срок хранения 8— 15 дней.

Отмытые и размороженные эритроциты получают путем удаления лейкоцитов, тромбоцитов и белков плазмы, для чего кровь подвергают 3— 5 кратному отмыва нию специальными растворами. Замораживание эритроцитов может быть мед ленным в электрохолодильниках при температуре — 70. . . — 80 °С или быстрым — с использованием жидкого азота (температура — 196 °С). Замороженные эритроци ты хранятся в течение 8— 10 лет. Для размораживания эритроцитов контейнер опускают в водяную баню при температуре +45 °С и затем отмывают от ограждающего раствора. После размора живания эритроциты хранят при температуре +4 °С не более суток. Преимущество размороженных эритроцитов в отсутствии или низком содер жании сенсибилизирующих факторов (белки плазмы, лейкоциты, тромбоциты), факторов свертывания, свободного гемоглобина, калия, серотонина. Это опреде ляет показания для их трансфузии: аллергические заболевания, посттрансфузионные реакции, сенсибилизация больного и др.

Тромбоцитную массу получают из цельной консервированной донорской кро ви путем фракционирования. Хранится она при температуре +4. . . +22 °С в тече ние суток. Целесообразно использовать свежезаготовленную массу. Продолжи тельность жизни перелитых тромбоцитов — 7— 9 дней. Показаниями к трансфузии тромбоцитной массы служат: тромбоцитопении различного происхождения (заболевания системы крови, лучевая терапия, хи миотерапия), а также тромбоцитопении с геморрагическими проявлениями при массивных гемотрансфузиях, проводимых по поводу острой кровопотери. Важно, что при трансфузии тромбоцитной массы следует учитывать группо вую (АВ 0) совместимость, совместимость по резус фактору, проводить биологи ческую пробу, так как при получении тромбоцитной массы возможна примесь эритроцитов донорской крови.

Лейкоцитная масса представляет собой среду с высоким содержанием лей коцитов и примесью эритроцитов, тромбоцитов и плазмы. Получают препарат методом фракционирования, хранится он во флаконах или пластиковых мешках при температуре +4. . . +6 °С не более 24 часов. Целесообразно переливать свежезаготовленную лейкоцитную массу. При переливании следует учитывать групповую и резус принадлежность донора и реципиента, а в необходимых случаях — совместимость по антигенам HLA. Трансфузии лейкоцитной массы показаны при заболеваниях, сопровождающих ся лейкопенией, при агранулоцитозе, угнетении кроветворения, обусловленном лучевой и химиотерапией, при сепсисе.

Плазму крови получают при фракционном разделении крови. Она содержит белки, большое количество биологически активных компонентов (ферменты, витамины, гормоны, антитела). Плазму используют сразу после получения, не позднее 2— 3 часов, для сохранения применяют замораживание или высушивание (лиофилизацию). Плазму выпускают во флаконах или пластиковых мешках по 50— 300 мл. Замо роженную плазму хранят при температуре — 25 °С в течение 90 дней, при темпера туре — 10 °С в течение 30 дней. Перед применением ее оттаивают при температуре 37— 38 °С. Плазму применяют с целью замещения плазмопотери при дефиците ОЦК, шоке, для остановки кровотечения, для комплексного парентерального питания. Переливание проводят с учетом групповой (АВ 0) совместимости донора и реци пиента. Сухая плазма выпускается во флаконах емкостью 100, 250, 500 мл. Срок хране ния препарата — 5 лет. Перед употреблением разводят дистиллированной водой или изотоническим раствором хлорида натрия. Показания к применению те же, что и для нативной или замороженной плазмы, за исключением того, что приме нение сухой плазмы с гемостатической целью неэффективно.

Альбумин получают путем фракционирования плазмы. Он содержит 5, 10, 20 г белка (альбумина 97%) в 100 мл раствора. Выпускается в виде 5, 10, 20% раство ров во флаконах емкостью 50, 100, 250, 500 мл в пастеризованном виде. Препарат обладает выраженными онкотическими свойствами, способностью удерживать воду, тем самым увеличивать ОЦК, оказывать противошоковое действие. Препарат назначают при различных видах шока, ожогах, при гипопротеинемии и гипоальбуминемии у больных с опухолевыми заболеваниями, тяжелых и длительных гнойно воспалительных процессах. В сочетании с трансфузией кро ви и эритроцитной массы альбумин оказывает выраженный терапевтический эф фект при кровопотере, постгеморрагической анемии.


Протеин готовят из плазмы или сыворотки крови. В его состав входят аль бумин (75— 80%), альфа и бета глобулины (20— 25%). Общее количество белка составляет 40— 50 г/л. По терапевтическим свойствам протеин близок к плазме. Выпускают протеин в пастеризованном виде, что ис ключает опасность передачи сывороточного гепатита. Показания к применению протеина те же, что и для плазмы.

Приказ Минздрава России от 02. 04. 2013 N 183 н "Об утверждении правил клинического использования донорской крови и (или) ее компонентов" (Зарегистрировано в Минюсте России 12. 08. 2013 N 29362) Переливание крови рассматривается как ответственная операция трансплан тации ткани организма со всеми вытекающими из этого последствиями — воз можным отторжением клеточных и плазменных компонентов крови, развитием изосенсибилизации к антигенам клеток крови и белков плазмы, возможным раз витием жизненно опасной реакции «трансплантат против хозяина» .

Постоянным ответственным за организацию трансфузионной терапии в опера ционном блоке в целом (оснащение, соблюдение правил проведения трансфузий) назначается заведующий операционным блоком, а при отсутствии в штате боль ницы такой должности эти обязанности возлагаются на одного из ответственных за операционный блок хирургов или анестезиологов реаниматологов. На каждый операционный день (а при нескольких операциях — на каждую операционную бригаду) выделяется ответственный врач за проведение гемотрансфузионной те рапии из числа не оперирующих хирургов или анестезиологов реаниматологов, не занятых на проведении наркозов. Врач, выполняющий гемотрансфузию несет за это полную ответственность. В лечебных отделениях больницы назначается ответственный врач за органи зацию и проведение трансфузионной терапии в своем отделении.


У всех больных, которым может потребоваться переливание крови и ее ком понентов, должны быть заранее определены группа крови и резус принадлеж ность крови. Группа крови исследуется лечащим врачом. Результат записывается в дневнике истории болезни с обязательным указанием серии использованных сывороток и фамилии врача, производившего исследование.

Переливание крови и ее компонентов допустимо производить лишь после вы полнения обязательных контрольных исследований: оценки пригодности (крови, эритроцитной массы и т. д. ) к переливанию (сохранность упаковки, отсутствие сгустков, хлопьев); определения соответствия крови донора и реципиента (по данным исто рии болезни и этикетки флакона); повторного определения группы крови больного и донора; пробы на индивидуальную совместимость: при комнатной температуре, на водяной бане; пробы на резус совместимость; биологической пробы. При переливании плазмы проводится только биологическая проба.


Проба на индивидуальную совместимость при комнатной температуре и теп ловая производятся раздельно и не могут заменить одна другую, так как выявля ются антитела различного характера. Если больному переливают кровь из нескольких флаконов, контрольные ис следования и пробы на совместимость проводят с кровью из каждого флакона, даже если на них обозначено, что кровь получена от одного и того же донора.

Проба на индивидуальную (по группе крови) совместимость при комнатной температуре выполняется с сывороткой крови больного, которую получают путем центрифугирования или отстаивания. Сыворотка годна для пробы при хранении в холодильнике (+4. . . +З °С) в течение 1— 2 дней. На белую пластинку наносят 2— 3 капли сыворотки крови больного, к которой добавляют в 5 раз меньшую каплю крови донора. Кровь перемешивают с сывороткой больного, затем пластинку периодически покачивают в течение 5 минут и наблюдают результат реакции. Отсутствие агглютинации свидетельствует о совместимости крови донора и реципиента.

Проба на совместимость по резус фактору. Проба проводится в пробирке без подогрева в течение 5 минут. На пробирке следует отметить Ф. И. О. и группу крови донора и № флакона с кровью. На дно пробирки вносят 2 капли сыворотки больного, 1 каплю донорской крови и 1 каплю 33% раствора полиглюкина. Содержимое пробирки перемешивают путем встряхивания, затем пробирку наклоняют почти до горизонтального положения и медленно поворачивают таким образом, чтобы содержимое растекалось по стенкам пробирки. Эту процедуру продолжают 5 минут. После этого в пробирку доливают 3— 4 мл физ. раствора, перемешивают содержимое путем 2— 3 кратного перевертывания пробирки (не взбалтывать) и просматривают на свет невооруженным глазом. Отсутствие агглютинации свидетельствует, что кровь донора совместима с кровью больного в отношении резус фактора.

Биологическая проба. Переливание крови начинают с биологической пробы: Переливают в 3 этапа по 10— 15 мл струйно с интервалом в 3 минуты. При отсут ствии реакции переливать кровь можно. Контейнер с остатками гемотрансфузионной среды не менее 10 мл, а также пробирки с кровью больного (сыворотка) оставляют и хранят в холодильнике (+4. . . +8 °С) в течение 48 часов. Иглу после переливания из контейнера не выни мают.

• Исторически существуют следующие методы переливания препаратов крови: • 1) переливание консервированных препаратов крови (непрямые переливания); • 2) прямые переливания крови; • 3) обменные переливания; • 4) аутогемотрансфузии.

Прямое переливание. Непосредственное переливание крови от донора реципиенту в настоящее время не применяются.

Обменное переливание крови представляет собой частичное или полное удале ние крови из кровяного русла реципиента и одновременное возмещение ее таким же количеством вливаемой крови. Показаниями для обменной трансфузии слу жит чаще всего гемолитическая болезнь новорожденных. Для обменного переливания используют свежеконсервированную или кон сервированную кровь небольших сроков хранения. Кровь переливают в любую поверхностную вену, эксфузию проводят из крупных вен или артерий для пре дупреждения свертывания крови при длительной процедуре. Удаление крови и вливание донорской крови проводятся одновременно со средней скоростью 1000 мл за 15— 20 минут.


Аутогемотрансфузия представляет собой переливание больному собственной крови, взятой у него заблаговременно до операции, непосредственно перед или во время операции. Цель аутогемотрансфузии — возмещение потери крови во время операции собственной кровью, лишенной отрицательных свойств донорской кро ви. Неоспоримое преимущество аутогемотрансфузии в том, что она исключает воз можные осложнения при переливании донорской крови: иммунизацию реципиен та, развитие синдрома гомологичной крови (развивается после введения больному в течение короткого времени больших объемов крови от разных доноров), а кроме того, позволяет преодолеть трудности подбора индивидуального донора для больных с наличием антител к антигенам эритроцитов, не входящих в систему АВ 0 и резус. Показания к аутогемотрансфузии следующие: редкая группа крови больного, невозможность подбора донора, риск развития тяжелых посттрансфузионных ос ложнений, операции, сопровождающиеся большой кровопотерей.


Ранее других освоен метод реинфузии крови, или обратного переливания крови, излившейся в серозные полости (брюшную или плевральную) вследствие травма тического повреждения, заболеваний внутренних органов или операции. Реинфузия крови при повреждении органов живота применяется при нару шенной внематочной беременности, разрыве селезенки, печени, сосудов бры жейки, при закрытом повреждении органов груди: разрыве внутригрудных сосу дов, легкого.


Запрещается переливать кровь и ее компоненты в другую емкость или откры вать пробку флакона. Недопустимо переливание крови из одного флакона нескольким больным. Больной, которому произведено переливание крови и ее компонентов, дол жен наблюдаться дежурным персоналом в течение суток.

После переливания крови (эритроцитных сред) назначается анализ мочи и кро ви, температура тела измеряется каждый час на протяжении первых трех часов, производится макроскопическая оценка мочи и отмечается суточный диурез. АД измеряется и фиксируется до и после переливания.

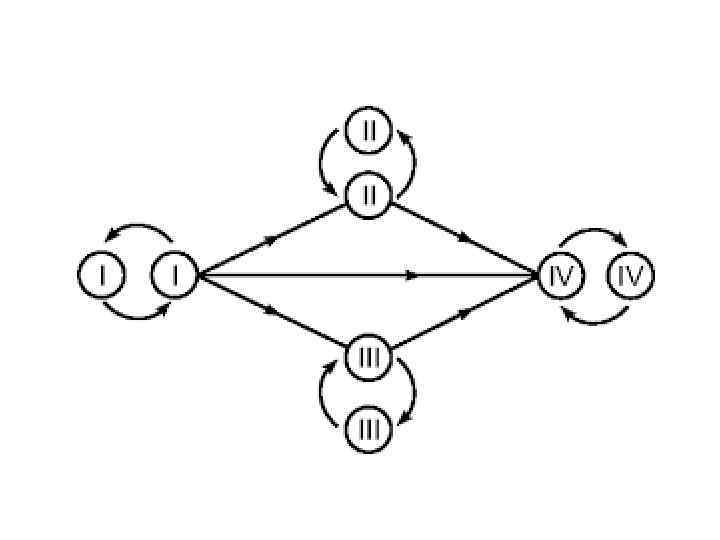
Гру ппа кро ви — описание индивидуальных антигенных характеристик эритроцитов, определяемое с помощью методов идентификации специфических групп углеводов и белков, включённых в мембраны эритроцитов. Известно несколько основных групп аллельных генов этой системы: A¹, A², B и 0. Генный локус для этих аллелей находится на длинном плече хромосомы 9. Специфическое гликозилирование гликозилтрансферазой A или B одного из поверхностных антигенов — агглютиногена — эритроцитов тем или иным сахаром (N ацетил D галактозамином либо D галактозой) и образует специфический агглютиноген A или B. В плазме крови человека могут содержаться агглютинины α и β, в эритроцитах — агглютиногены A и B, причём из белков A и α содержится один и только один, то же самое — для белков B и β. Таким образом, существует четыре допустимые комбинации; то, какая из них характерна для данного человека, определяет его группу крови.


• • α и β: первая (0) A и β: вторая (A) α и B: третья (B) A и B: четвёртая (AB)




Резус крови — это антиген (белок), который находится на поверхности красных кровяных телец (эритроцитов). Он обнаружен в 1940 году Карлом Ландштейнером и А. Вейнером. Около 85 % европейцев (99 % индийцев и азиатов) имеют резус и соответственно являются резус положительными. Остальные же 15 % (7 % у африканцев), у которых его нет, — резус отрицательные. Резус крови играет важную роль в формировании так называемой гемолитической желтухи новорождённых, вызываемой вследствие резус конфликта иммунизованной матери и эритроцитов плода. Известно, что резус крови — это сложная система, включающая более 40 антигенов, обозначаемых цифрами, буквами и символами. Чаще всего встречаются резус антигены типа D (85 %), С (70 %), Е (30 %), е (80 %) — они же и обладают наиболее выраженной антигенностью. Система резус не имеет в норме одноимённых аг глютининов, но они могут появиться, если человеку с резус отрицательной кровью перелить резус положительную кровь.

Теория совместимости групп крови AB 0 возникла на заре переливания крови, во время Второй Мировой войны, в условиях катастрофической нехватки донорской крови. Доноры и реципиенты крови должны иметь «совместимые» группы крови. В России по жизненным показаниям и при отсутствии одногруппных по системе АВ 0 компонентов крови (за исключением детей) допускается переливание резус отрицательной крови 0(I) группы реципиенту с любой другой группой крови в количестве до 500 мл. Резус отрицательная эритроцитная масса или взвесь от доноров группы А(II) или В(III), по витальным показаниям могут быть перелиты реципиенту с AB(IV) группой, независимо от его резус принадлежности. При отсутствии одногруппной плазмы реципиенту может быть перелита плазма группы АВ(IV). В середине XX века предполагалось, что кровь группы 0(I)Rh совместима с любыми другими группами. Люди с группой 0(I)Rh считались «универсальными донорами» , и их кровь могла быть перелита любому нуждающемуся. В настоящее время подобные гемотрансфузиисчитаются допустимыми в безвыходных ситуациях, но не более 500 мл.

Каплю крови донора помещают на пластинку, которую подписывают: Ф. И. О. донора, группу крови и номер контейнера. Определение группы крови системы АВ 0, с использованием одной серии Цоликлонов анти А и анти B. Определение группы крови производится с помощью реакции гемагглютинации на плоскости, в солевой среде или на пластинке. На пластинке антитела и кровь (цельную или осадок эритроцитов) смешивают в соотношении 10: 1 и наблюдают за реакцией агглютинации в течении 2, 5 минут. агглютинации нет ни с Цоликлоном анти А, ни с Цоликлоном анти В: группа 0 (I) О О; агглютинация наблюдается только с Цоликлоном анти А: группа А (II) • О; агглютинация наблюдается только с Цоликлоном анти В: группа В (III) О агглютинация наблюдается как с Цоликлоном анти А так и с Цопиклоном анти В: группа АВ (IV) • • .




Определение резус-принадлежности крови с помощью Цоликлона анти-Д супер. На пластину со смачиваемой поверхностью наносят каплю (около 0, 1 мл) реаген та. Рядом помещают маленькую каплю (0, 01— 0, 05 мл) исследуемой крови, взя той из пальца, и смешивают кровь с реагентом стеклянной палочкой. Реакция агглютинации начинается через 10— 15 секунд. Результат агглютинации следует учитывать через 3 минуты. Rh (+ ) полож. О Rh (—) отрицат.


Абсолютные показания к гемотрансфузии К абсолютным показаниям относятся случаи, когда выполнение гемотрансфузии обязательно, а отказ от нее может привести к резкому ухудшению состояния больного или даже смерти. К абсолютным показаниям относятся: ■ острая кровопотеря (более 15% ОЦК), ■ травматический шок, ■ тяжелые операции, сопровождающиеся обширными повреждениями тканей и кровотечением.

Относительные показания к гемотрансфузии Все остальные показания к трансфузии, когда переливание крови играет лишь вспомогательную роль среди других лечебных мероприятий, являются относительными. Основные относительные показания к гемотрансфузии: ■ анемия (основной относительный показатель), ■ заболевания воспалительного характера с тяжелой интоксикацией, ■ продолжающееся кровотечение, нарушения свертывающей системы, ■ снижение иммунного статуса организма, ■ длительные хронические воспалительные процессы со снижением регенерации и реактивности, ■ некоторые отравления.

ПРОТИВОПОКАЗАНИЯ К ГЕМОТРАНСФУЗИИ Гемотрансфузия связана с введением в организм значительного количества продуктов распада белков, что приводит к увеличению функциональной нагрузки на органы дезинтоксикации и выделения. Введение дополнительного объема жидкости в сосудистое русло существенно увеличивает нагрузку и на сердечно сосудистую систему. Гемотрансфузия приводит к активизации всех видов обмена в организме, что делает возможным обострение и стимуляцию патологических процессов (хронические воспалительные заболевания, опухоли).

Абсолютные противопоказания ■ острая сердечно легочная недостаточность, сопровождающаяся отеком легких, ■ инфаркт миокарда. Однако при наличии массивной кровопотери и травматического шока абсолютных противопоказаний для переливания нет и кровь следует переливать.

Относительные противопоказания ■ свежие тромбозы и эмболии, ■ тяжелые расстройства мозгового кровообращения, ■ септический эндокардит, ■ пороки сердца, ■ тяжелые функциональные нарушения печени и почек, ■ туберкулез, ■ ревматизм. При наличии указанных заболеваний прибегать к гемотрансфузии следует с особой осторожностью.

Нарушение правил переливания, недоучет противопоказаний, погрешности в технике трансфузии могут привести к посттрансфузионным реакциям или ос ложнениям. Гемотрансфузионные реакции. В отличие от осложнений они не сопровождаются серьезными нарушениями функций органов и систем и не представляют опасности для жизни. К ним относятся пирогенные и аллергические реакции. Развиваются они вскоре после трансфузии и выражаются в повышении температуры тела, общем недомогании, слабости. Могут появиться озноб, головная боль, зуд кожи, отек отдельных частей тела ( типа отека Квинке). На долю пирогенных реакций приходится половина всех реакций и осложнений. По степени тяжести различают легкие, средние и тяжелые пирогенные реакции. При легкой степени температура тела повышается в пределах 1 °С, возникают головная боль, боли в мышцах. Реакции средней тяжести сопровождаются ознобом, повышением температуры тела на 1, 5— 2 °С учащением пульса и дыхания. При тяжелых реакциях наблюдается потрясающий озноб, температура повышается более чем на 2 °С, достигает 40 °С и более, отмечаются выраженная головная боль, боли в мышцах, костях, одышка, цианоз губ, тахикардия. Причиной пирогенных реакций являются продукты распада белков плазмы и лейкоцитов донорской крови, продукты жизнедеятельности микробов и т. д. Аллергические реакции появляются вследствие сенсибилизации организма реципиента к иммуноглобулинам. Они наблюдаются чаще всего при повторных трансфузиях. Клинически аллергическая реакция проявляется повышением температуры тела, ознобом, общим недомоганием, крапивницей, одышкой, удушьем, тошнотой, рвотой.

Гемотрансфузионные осложнения. При переливании несовместимой в антиген ном отношении крови, в основном по системе АВ 0 и резус фактору, развивается гемотрансфузионный шок. В основе его патогенеза лежит быстро наступающий внутрисосудистый гемолиз переливаемой крови. Основные причины несовмес тимости крови — ошибки в действии врача, нарушение правил переливания. В течение гемотрансфузионного шока различают периоды: собственно гемотрансфузионный шок; период олигоурии и анурии; период восстановления диуреза; период выздоровления. Клинические симптомы шока могут возникнуть в начале трансфузии после переливания 10 — 30 мл крови, в конце или в ближайшее время после трансфузии. Больной проявляет беспокойство, жалуется на боли и чувство стеснения за груди ной, боли в пояснице, мышцах, иногда озноб. Наблюдается одышка, затруднение дыхания; лицо гиперемировано, иногда бледное или цианотичное. Возможны тошнота, рвота, непроизвольные мочеиспускание и дефекация. Пульс частый, слабого наполнения, артериальное давление снижается. При быстром нараста нии симптомов может наступить мерть. При переливании с несовместимой крови во время операции под наркозом про явления шока чаще отсутствуют или слабо выражены. В таких случаях на несов местимость крови указывают повышение или падение артериального давления, цианоз кожного покрова и видимых слизистых оболочек, повышенная, иногда значительно, кровоточивость тканей в операционной ране. При выведении боль ного з наркоза отмечаются тахикардия, снижение артериального и давления, мо жет быть острая дыхательная недостаточность.

Клинические проявления гемотрансфузионного шока при переливании кро ви, несовместимой по резус фактору, развиваются через 30— 40 минут, а иногда и через несколько часов после переливания. При выведении больного из шока развиваться острая почечная недоста точность. В первые дни отмечаются снижение диуреза (олигурия), низкая отно сительная плотность мочи, нарастание явлений уремии. При прогрессировании острой почечной недостаточности может наступить полное прекращение мочеот деления (анурия). ериод П продолжается в тяжелых случаях до 8— 15 и даже 30 суток. При благоприятном течении почечной недостаточности постепенно восстанав ливается диурез и наступает период выздоровления. При развитии уремии боль ные умирают на 3— 15 й день. При первых признаках гемотрансфузионного шока следует немедленно пре кратить переливание крови и, не дожидаясь выяснения причины несовместимо сти, начать интенсивную терапию.

Бактериально-токсический шок наблюдается крайне редко. Причиной его слу жит инфицирование крови во время заготовки или хранения. Осложнение возни кает или непосредственно во время трансфузии, или через 30— 60 минут после нее. Сразу появляются потрясающий озноб, высокая температура тела, возбуждение, затемнение сознания, частый нитевидный пульс, резкое снижение артериального давления. Тромбоэмболия при переливании крови происходит в результате эмболии сгустками крови, образовавшимися при ее хранении, или тромбами, оторвав шимися из тромбированной вены при вливании в нее крови. Небольшие тром бы закупоривают мелкие ветви легочной артерии, развивается инфаркт легкого (боль в груди, кашель, вначале сухой, затем с кровянистой мокротой, повышение температуры тела). При рентгенологическом исследовании определяется картина очаговой пневмонии.

При переливании большого количества крови (особенно длительных сроков хра нения), полученной от разных доноров, возможно развитие сложного симптомо комплекса, называемого синдромом массивной гемотрансфузии. Массивной гемотрансфузией считается переливание, при котором за корот кий период времени (до 24 ч) в кровяное русло вводится донорская кровь, коли чество которой превышает 40— 50% ОЦК (как правило, это 2— 3 л крови). Основными факторами, определяющими его развитие, являются воздействие охлажденной (рефрижераторной) крови, поступление больших доз цитрата на трия и продуктов распада крови (калий, аммиак и др. ), накапливающихся в плаз ме при ее хранении, а также массивное поступление в кровяное русло жидкости, приводящее к перегрузке сердечно сосудистой системы.

Цитратная интоксикация развивается при массивной трансфузии. Токсичес кой дозой цитрата натрия считается 0, 3 г/кг. Цитрат натрия связывает ионы каль ция в крови реципиента, развивается гипокальциемия, что наряду с накоплением в крови цитрата приводит к тяжелой интоксикации, проявляющейся тремором, судорогами, учащением пульса, снижением артериального давления, аритмией. В тяжелых случаях присоединяются отек легких и мозга. Для предупреждения цитратной интоксикации необходимо во время гемотрансфузии на каждые 500 мл консервированной крови вводить 5 мл 10% раствора хлорида кальция.

Кровезаменителем называется физически однородная трансфузионная среда с целенаправленным действием на организм, способная заменить определенную функцию крови. Смеси различных кровезаменителей или последовательное их применение могут воздействовать на организм комплексно. быть схожими по физико химическим свойствам с плазмой крови; полностью выводиться из организма или метаболизироваться фермент ными системами; не вызывать сенсибилизации организма при повторных введениях; не оказывать токсического действия на органы и ткани; выдерживать стерилизацию автоклавированием, в течение длительного срока сохранять свои физико химические и биологические свойства.

Виды кровезаменителей: коллоидные растворы: декстраны, препараты желатина (полиглюкин, реополиглюкин, желатиноль); растворы поливинилпирролидона (гемодез); солевые растворы: изотонический раствор хлорида натрия, раствор Рингера—Локка, лактосол; буферные растворы: раствор бикарбоната натрия, трисамина; растворы сахаров и многоатомных спиртов (глюкоза, сорбитол, фруктоза); белковые препараты (гидролизаты белков, растворы аминокислот); препараты жиров: жировые эмульсии (липофундин, интралипид).

КЛАССИФИКАЦИЯ КРОВЕЗАМЕНИТЕЛЕЙ Гемодинамические (противошоковые): Низкомолекулярные декстраны — реополиглюкин; Среднемолекулярные декстраны — полиглюкин; Препараты желатина — желатиноль. Дезинтоксикационные: Низкомолекулярный поливинилпирролидон — гемодез; Низкомолекулярный поливиниловый спирт — полидез. Препараты для парентерального питания: растворы аминокислот; белковые гидролизаты; жировые эмульсии — интралипид, липофундин; сахара и многоатомные спирты глюкоза, сорбитол, фруктоза. Регуляторы водно солевого и кислотно основного состояния: солевые растворы — изотонический раствор хлорида натрия, раствор Рингера, лактосол, раствор бикарбоната натрия, раствор трисамина.

Кровезаменители гемодинамического (противошокового) действия Высокомолекулярные кровезаменители способствуют повышению ОЦК и тем самым восстановлению уровня кровяного давления. Они способны дли тельно циркулировать в кровеносном русле и привлекать в сосуды межклеточную жидкость. Эти свойства используются при шоке, кровопотере, когда необходи мо, в первую очередь восстановить объем циркулирующей крови и предупредить комплекс шоковых реакций, обусловленных синдромом малого выброса. Низко молекулярные кровезаменители улучшают капиллярную перфузию, менее дли тельно циркулируют в крови, быстрее выделяются почками, унося избыточную жидкость. Эти свойства используются при лечении нарушений капиллярной пер фузии, для дегидратации организма и борьбы с интоксикацией благодаря удале нию токсинов через почки.


Препараты для парентерального питания Белковые кровезаменители. Их применяют для восполнения питательной функ ции крови. Препараты представляют собой растворы продуктов гидролиза белков (гидролизаты), содержат заменимые и незаменимые аминокислоты и низкомоле кулярные пептиды, которые подвергаются дорасщеплению в печени. Гидролизат казеина получают из технического казеина, гидролизин и аминопептид — из белков крови крупного рогатого скота. Аминокровин готовят из цельной донорской крови, не использованной для переливания, эритроцитной массы и сгустков крови, остающихся после заготовки плазмы, а также утильной (плацентарной) крови. Цельная белковая молекула не может подвергаться расщеплению в печени, поэтому цельную кровь, плазму, сыворотку нельзя считать питательной средой. Переливаемая цельная кровь или ее компоненты, содержащие цельную молекулу белка, могут применяться только с целью гемокоррекции. Если в комплексе пе реливаемых аминокислот не содержится хотя бы одной незаменимой аминокис лоты, то синтеза белка не происходит.

Жировые эмульсии. Интралипид — эмульсия соевого масла с размерами час тиц 0, 1— 0, 5 мкм. Выпускается в виде 10 и 20% растворов, что соответствует энер гетической емкости 1000 и 2000 ккал/л. Липофундин — 20% эмульсия соевого масла с размерами частиц менее 1 мкм, энергетическая емкость 2100 ккал/л. Жировые эмульсии особенно показаны при длительном парентеральном питании (в течение 3— 4 нед). Целесообразно ис пользование жировых эмульсий, когда необходимо ввести большое количество калорий в ограниченном объеме жидкости. Противопоказаниями для вливаний жировых эмульсий служат шок, ранний послеоперационный период, тяжелые заболевания печени, жировые эмболии, тромбофлебиты, тромбоэмболии, выраженный атеросклероз, некомпенсирован ный диабет, нарушения жирового обмена.

Сахара, многоатомные спирты. Для покрытия энергетических потребностей организма при парентеральном питании используют глюкозу, фруктозу, сорбитол. Очень большую роль играет глюкоза, которую применяют в виде 5, 10, 20 и 40% растворов. Глюкоза способна поддерживать энергетический обмен. Избы ток глюкозы быстро выводится почками, поэтому ее редко используют самосто ятельно, а применяют как энергетическую добавку к другим кровезаменителям, особенно гидролизатам белков. При нарушении усвоения организмом глюкозы (диабет, стресс, шок) используют фруктозу, сорбитол. Фруктоза почти полностью метаболизируется в печени, ее усвоение не зависит от инсулина. Применяют в ви де 5, 10 или 20% раствора левулезы. Сорбитол — многоатомный спирт, который усваивается путем расщепления в печени. Усвоение его не зависит от инсулина, может применяться для паренте рального питания больных диабетом. Применяют в виде 5% раствора. Применяемые сахара способствуют накоплению белков в организме, доза их при парентеральном питании — 250 г в день.

Сбалансированная трансфузионная терапия предусматривает введение элек тролитных растворов с целью восстановления и поддержания осмотического дав ления в интерстициальном пространстве. Электролитные растворы улучшают реологические свойства крови, восстанавливают микроциркуляцию. При шоке, кровопотере, тяжелых интоксикациях, обезвоживании больного происходит пе реход воды из межклеточных пространства в кровеносное русло, что приводит к дефициту жидкости в интерстициальном пространстве. Солевые растворы, име ющие низкую молекулярную массу, легко проникают через стенку капилляров в интерстициальное пространство и восстанавливают объем жидкости. Все соле вые кровезаменители быстро покидают кровяное русло. Поэтому наиболее целе сообразно их применение вместе с коллоидными растворами, которые удлиняют сроки их циркуляции в крови.

Благодарю за внимание
Transfuziologia_Pokazania_i_protivopokazania_k_gemotransfuzii_Perelivanie_krovi_i_krovezameniteley.pptx