ПХО раны волосистой части головы2.pptx
- Количество слайдов: 20
 ПХО раны волосистой части головы. Этапы, остановка кровотечения, инструменты для обработки кости. Топографическая анатомия области свода черепа.
ПХО раны волосистой части головы. Этапы, остановка кровотечения, инструменты для обработки кости. Топографическая анатомия области свода черепа.
 Топографо-анатомические особенности лобно-теменно-затылочной области. • Границы: l. nuchae sup. , margo supraorb. , l. temp. sup. • Слои: 1. Кожа – толстая, эластичная, покрыта волосами (за исключением лобной области), соединена соединительнотканными перегородками с ПЖК и апоневрозом. 2. ПЖК - жировые отложения (panniculus adiposus) содержат соединительнотканные перегородки, жировые дольки и сосудистую сеть. Кровеносные и лимфатические сосуды фиксированы упомянутыми перегородками, и поэтому при ранении мягких покровов черепа сосуды не спадаются. 3. Апоневроз - надчерепная мышца {т. epicranius) двубрюшная, состоит из лобного брюшка {venter frontalis), затылочного брюшка {venter occipitalis) и расположенного между ними сухожильного шлема {galea aponeurotica). 4. Подапоневротическая клетчатка – слой рыхлой клетчатки, толщиной до 2 -3 мм, равномерно залегающий между надчерепной мышцей и расположенной глубже надкостницей. 5. Надкостница – прочно прирастает к костям черепа только в области швов, а в других местах с лёгкостью отделяется от костей. 6. Поднадкостничая клетчатка - благодаря сращениям надкостницы с тканью черепных швов слой этой клетчатки разделен на отделы соответственно теменным, лобной и затылочной костям. В пределах отдельных костей слой поднадкостничной клетчатки достигает толщины 0. 5 -1 мм.
Топографо-анатомические особенности лобно-теменно-затылочной области. • Границы: l. nuchae sup. , margo supraorb. , l. temp. sup. • Слои: 1. Кожа – толстая, эластичная, покрыта волосами (за исключением лобной области), соединена соединительнотканными перегородками с ПЖК и апоневрозом. 2. ПЖК - жировые отложения (panniculus adiposus) содержат соединительнотканные перегородки, жировые дольки и сосудистую сеть. Кровеносные и лимфатические сосуды фиксированы упомянутыми перегородками, и поэтому при ранении мягких покровов черепа сосуды не спадаются. 3. Апоневроз - надчерепная мышца {т. epicranius) двубрюшная, состоит из лобного брюшка {venter frontalis), затылочного брюшка {venter occipitalis) и расположенного между ними сухожильного шлема {galea aponeurotica). 4. Подапоневротическая клетчатка – слой рыхлой клетчатки, толщиной до 2 -3 мм, равномерно залегающий между надчерепной мышцей и расположенной глубже надкостницей. 5. Надкостница – прочно прирастает к костям черепа только в области швов, а в других местах с лёгкостью отделяется от костей. 6. Поднадкостничая клетчатка - благодаря сращениям надкостницы с тканью черепных швов слой этой клетчатки разделен на отделы соответственно теменным, лобной и затылочной костям. В пределах отдельных костей слой поднадкостничной клетчатки достигает толщины 0. 5 -1 мм.
 Лобно-теменно-затылочная область. Строение костей. • Кости черепа не обладают способностью к регенерации. Поэтому дефект, например, после трепанации черепа закрывается только фиброзной тканью без образования костной мозоли. • Кости мозгового черепа имеют три слоя: 1. Наружная пластинка {lamina externa) состоит из компактного вещества толщиной около 1 мм. 2. Губчатое вещество {diploe) содержит большое количество диплоических вен. При переломах черепа из этих вен наблюдают обильное кровотечение, для остановки которого необходимо применять специальные методы (скусывание и раздробление краев кости, вмазывание восковой пасты, тампонада кусочком мышцы или фасции). 3. Внутренняя (или стекловидная) пластинка [lamina interna (s. vitrea)] состоит из компактного вещества толщиной около 0, 5 мм. При травмах черепа прежде всего ломается именно внутренняя пластинка, острыми краями которой могут повреждаться ветви менингеальных артерий.
Лобно-теменно-затылочная область. Строение костей. • Кости черепа не обладают способностью к регенерации. Поэтому дефект, например, после трепанации черепа закрывается только фиброзной тканью без образования костной мозоли. • Кости мозгового черепа имеют три слоя: 1. Наружная пластинка {lamina externa) состоит из компактного вещества толщиной около 1 мм. 2. Губчатое вещество {diploe) содержит большое количество диплоических вен. При переломах черепа из этих вен наблюдают обильное кровотечение, для остановки которого необходимо применять специальные методы (скусывание и раздробление краев кости, вмазывание восковой пасты, тампонада кусочком мышцы или фасции). 3. Внутренняя (или стекловидная) пластинка [lamina interna (s. vitrea)] состоит из компактного вещества толщиной около 0, 5 мм. При травмах черепа прежде всего ломается именно внутренняя пластинка, острыми краями которой могут повреждаться ветви менингеальных артерий.
 Лобно-теменно-затылочная область, сосуды и нервы. • Лобная обл – a. ophtalmica (c. i), n. ophtalmicus (n. trig I) • Теменная – a. temp. supf (c. e), n. auriculotemporalis (n. trig III) • Затылочная - aa. auricul. post. , occipitalis (c. e), n. auricul. post (n. facialis), nn. occipitalis major et min. § Ход – радиально, восходяще. § Анастомозы a. carotis int/ext § Перегородки в ПЖК –> зияние сосудов.
Лобно-теменно-затылочная область, сосуды и нервы. • Лобная обл – a. ophtalmica (c. i), n. ophtalmicus (n. trig I) • Теменная – a. temp. supf (c. e), n. auriculotemporalis (n. trig III) • Затылочная - aa. auricul. post. , occipitalis (c. e), n. auricul. post (n. facialis), nn. occipitalis major et min. § Ход – радиально, восходяще. § Анастомозы a. carotis int/ext § Перегородки в ПЖК –> зияние сосудов.
 Лобно-теменно-затылочная область. Слои клетчатки –> вид гематом. 1. ПЖК – “шишка” 2. Подапоневротическая клетчатка – разлитая, перемещающаяся гематома. 3. Поднадкостничая клетчатка – “выпадение кости”.
Лобно-теменно-затылочная область. Слои клетчатки –> вид гематом. 1. ПЖК – “шишка” 2. Подапоневротическая клетчатка – разлитая, перемещающаяся гематома. 3. Поднадкостничая клетчатка – “выпадение кости”.
 Височная область. Границы - l. temp. sup, скуловая дуга, лобный отросток скуловой кости и скуловой отросток лобной кости. Слои – 1. Кожа – источается и теряет соединительнотканные перегородки. 2. ПЖК – незначительно выражена, рыхлая. В этом слое заключены поверхностные сосуды и нервы: А. et v. temporalis supficialis (c. e), n. auriculotemporalis (ветвь n. mandibularis т. trigemini), n. auricularis magnus, п. zygomaticotemporalis, лимфатические сосуды. 3. Поверхностная фасция (fascia supeificialis) — продолжение сухожильного шлема, направляясь книзу, истончается и теряется в жировой клетчатке щеки. 4. Височная фасция (fascia temporalis) представлена двумя плотными пластинками — поверхностной и глубокой. Поверхностная пластинка прикрепляется к наружному краю, а глубокая — к внутреннему краю скуловой дуги. Между этими пластинками заключено височное межапоневротическое пространство, содержащее жировую клетчатку. 5. Подапоневротическая клетчатка. Снизу это пространство сообщается с клетчаткой, расположенной под жевательной мышцей. 6. М. temporalis заполняет собой височную ямку. В толще этой мышцы проходят глубокие височные артерии и нервы, лимфатические сосуды. 7. Костно-мышечное височное пространство расположено между внутренней поверхностью височной мышцы и надкостницей. Снизу это пространство сообщается с височно-крыловидным пространством. 8. Надкостница (pericranium) черепа в височной области тонка и прочно приращена к кости. 9. Височная кость (os temporale) книзу истончается за счёт исчезновения диплоэ.
Височная область. Границы - l. temp. sup, скуловая дуга, лобный отросток скуловой кости и скуловой отросток лобной кости. Слои – 1. Кожа – источается и теряет соединительнотканные перегородки. 2. ПЖК – незначительно выражена, рыхлая. В этом слое заключены поверхностные сосуды и нервы: А. et v. temporalis supficialis (c. e), n. auriculotemporalis (ветвь n. mandibularis т. trigemini), n. auricularis magnus, п. zygomaticotemporalis, лимфатические сосуды. 3. Поверхностная фасция (fascia supeificialis) — продолжение сухожильного шлема, направляясь книзу, истончается и теряется в жировой клетчатке щеки. 4. Височная фасция (fascia temporalis) представлена двумя плотными пластинками — поверхностной и глубокой. Поверхностная пластинка прикрепляется к наружному краю, а глубокая — к внутреннему краю скуловой дуги. Между этими пластинками заключено височное межапоневротическое пространство, содержащее жировую клетчатку. 5. Подапоневротическая клетчатка. Снизу это пространство сообщается с клетчаткой, расположенной под жевательной мышцей. 6. М. temporalis заполняет собой височную ямку. В толще этой мышцы проходят глубокие височные артерии и нервы, лимфатические сосуды. 7. Костно-мышечное височное пространство расположено между внутренней поверхностью височной мышцы и надкостницей. Снизу это пространство сообщается с височно-крыловидным пространством. 8. Надкостница (pericranium) черепа в височной области тонка и прочно приращена к кости. 9. Височная кость (os temporale) книзу истончается за счёт исчезновения диплоэ.
 Виды ранений: НЕПРОНИКАЮЩИЕ РАНЕНИЯ Характерна целостность твёрдой оболочки головного мозга и отсутствие признаков субдурального или интрацеребрального кровоизлияния. Непроникающие ранения делят на ранения мягких тканей черепа и ранения мягких тканей с нарушением целостности костей черепа. Если выявлены осколки, внедрившиеся на глубину более 1 см, их приподнимают и удаляют. Если сохранена целостность твёрдой оболочки головного мозга и нет её напряжения, рану ушивают наглухо. При этом твёрдую оболочку головного мозга не рассекают. ПРОНИКАЮЩИЕ РАНЕНИЯ характеризуются нарушением целостности твёрдой оболочки головного мозга и повреждением головного мозга. В этих случаях рассекают твёрдую оболочку головного мозга и удаляют из вещества мозга инородные тела. При этом вещество головного мозга не иссекают, а удаляют только мозговой детрит. Твёрдую оболочку головного мозга не зашивают. На кожу накладывают редкие швы.
Виды ранений: НЕПРОНИКАЮЩИЕ РАНЕНИЯ Характерна целостность твёрдой оболочки головного мозга и отсутствие признаков субдурального или интрацеребрального кровоизлияния. Непроникающие ранения делят на ранения мягких тканей черепа и ранения мягких тканей с нарушением целостности костей черепа. Если выявлены осколки, внедрившиеся на глубину более 1 см, их приподнимают и удаляют. Если сохранена целостность твёрдой оболочки головного мозга и нет её напряжения, рану ушивают наглухо. При этом твёрдую оболочку головного мозга не рассекают. ПРОНИКАЮЩИЕ РАНЕНИЯ характеризуются нарушением целостности твёрдой оболочки головного мозга и повреждением головного мозга. В этих случаях рассекают твёрдую оболочку головного мозга и удаляют из вещества мозга инородные тела. При этом вещество головного мозга не иссекают, а удаляют только мозговой детрит. Твёрдую оболочку головного мозга не зашивают. На кожу накладывают редкие швы.
 ХИРУРГИЧЕСКАЯ ОБРАБОТКА ЧЕРЕПНО-МОЗГОВЫХ РАН • Перед проведением первичной хирургической обработки проводят санитарную обработку области травмы: выполняют стрижку и бритье волос вокруг раны, обмывание кожи мыльным раствором таким образом, чтобы он не попал в рану. • Положение больного зависит от места повреждения (на спине, на боку, на животе). • Обезболивание: местная инфильтрационная анестезия или эндотрахеальный наркоз. Чаще выполняют сочетание местной инфильтрационной анестезии с элементами проводниковой. На первом этапе кожу инфильтрируют 0, 5% раствором новокаина до получения «лимонной корочки» на всем протяжении будущего разреза. Затем анестетик вводят в подапоневротическую клетчатку.
ХИРУРГИЧЕСКАЯ ОБРАБОТКА ЧЕРЕПНО-МОЗГОВЫХ РАН • Перед проведением первичной хирургической обработки проводят санитарную обработку области травмы: выполняют стрижку и бритье волос вокруг раны, обмывание кожи мыльным раствором таким образом, чтобы он не попал в рану. • Положение больного зависит от места повреждения (на спине, на боку, на животе). • Обезболивание: местная инфильтрационная анестезия или эндотрахеальный наркоз. Чаще выполняют сочетание местной инфильтрационной анестезии с элементами проводниковой. На первом этапе кожу инфильтрируют 0, 5% раствором новокаина до получения «лимонной корочки» на всем протяжении будущего разреза. Затем анестетик вводят в подапоневротическую клетчатку.
 Техника первичной хирургической обработки непроникающих ранений. • Иссечение краев ран производят очень экономно с учетом расположения сосудисто-нервных пучков, они должны быть сохранены. • Ране по возможности придают веретенообразную форму. Мягкие ткани иссекают до надкостницы, останавливая при этом кровотечение из пересеченных сосудов путем лигирования сосудов или применения диатермокоагуляции. • Проводится ревизия раны с удалением сгустков крови. Как правило, накладывают первичный шов с дренированием подапоневротической клетчатки. При невозможности сведения краев раны используют метод послабляющих разрезов или пластику встречными треугольными лоскутами.
Техника первичной хирургической обработки непроникающих ранений. • Иссечение краев ран производят очень экономно с учетом расположения сосудисто-нервных пучков, они должны быть сохранены. • Ране по возможности придают веретенообразную форму. Мягкие ткани иссекают до надкостницы, останавливая при этом кровотечение из пересеченных сосудов путем лигирования сосудов или применения диатермокоагуляции. • Проводится ревизия раны с удалением сгустков крови. Как правило, накладывают первичный шов с дренированием подапоневротической клетчатки. При невозможности сведения краев раны используют метод послабляющих разрезов или пластику встречными треугольными лоскутами.
 Техника первичной хирургической обработки непроникающих ранений. • При повреждении костей без нарушения целостности твердой мозговой оболочки после обработки мягких тканей необходимо удалить свободнолежащие сколки кости, придавая дефекту округлую форму со сглаженными краями. • При наличии вдавленного перелома кости накладывают фрезевое отверстие, отступив 1 см от края перелома. Начиная от него, производят резекцию кости в сторону смещенных фрагментов с последующим их удалением. • Остановку кровотечения из диплоических вен осуществляют втиранием в кость расплавленного воска. Далее производят удаление эпидуральных гематом. • Неповрежденную твердую мозговую оболочку вскрывают лишь при наличии субдуральной гематомы.
Техника первичной хирургической обработки непроникающих ранений. • При повреждении костей без нарушения целостности твердой мозговой оболочки после обработки мягких тканей необходимо удалить свободнолежащие сколки кости, придавая дефекту округлую форму со сглаженными краями. • При наличии вдавленного перелома кости накладывают фрезевое отверстие, отступив 1 см от края перелома. Начиная от него, производят резекцию кости в сторону смещенных фрагментов с последующим их удалением. • Остановку кровотечения из диплоических вен осуществляют втиранием в кость расплавленного воска. Далее производят удаление эпидуральных гематом. • Неповрежденную твердую мозговую оболочку вскрывают лишь при наличии субдуральной гематомы.
 Первичная хирургическая обработка при проникающих ранениях головы • Начинается с расширенной обработки мягких тканей, в большем объеме. • Костную рану расширяют кусачками до необходимых размеров, придавая ее краям закругленную форму. Удаляют эпидуральную гематому. • Края раны твердой мозговой оболочки иссекают крайне экономно. • С поверхности мозга удаляют сгустки крови и свободнолежащие осколки кости. • Рану омывают физиологическим раствором с помощью резиновой груши. Останавливают кровотечение из паренхимы мозга наложением на рану тампона, смоченного 3% раствором перекиси водорода. • При отсутствии клинических проявлений раневой инфекции показано наложение глухого шва на рану. Если нет уверенности в наличии инфекции, выполняют наложение сближающих швов с введением до твердой мозговой оболочки резиновых выпускников.
Первичная хирургическая обработка при проникающих ранениях головы • Начинается с расширенной обработки мягких тканей, в большем объеме. • Костную рану расширяют кусачками до необходимых размеров, придавая ее краям закругленную форму. Удаляют эпидуральную гематому. • Края раны твердой мозговой оболочки иссекают крайне экономно. • С поверхности мозга удаляют сгустки крови и свободнолежащие осколки кости. • Рану омывают физиологическим раствором с помощью резиновой груши. Останавливают кровотечение из паренхимы мозга наложением на рану тампона, смоченного 3% раствором перекиси водорода. • При отсутствии клинических проявлений раневой инфекции показано наложение глухого шва на рану. Если нет уверенности в наличии инфекции, выполняют наложение сближающих швов с введением до твердой мозговой оболочки резиновых выпускников.
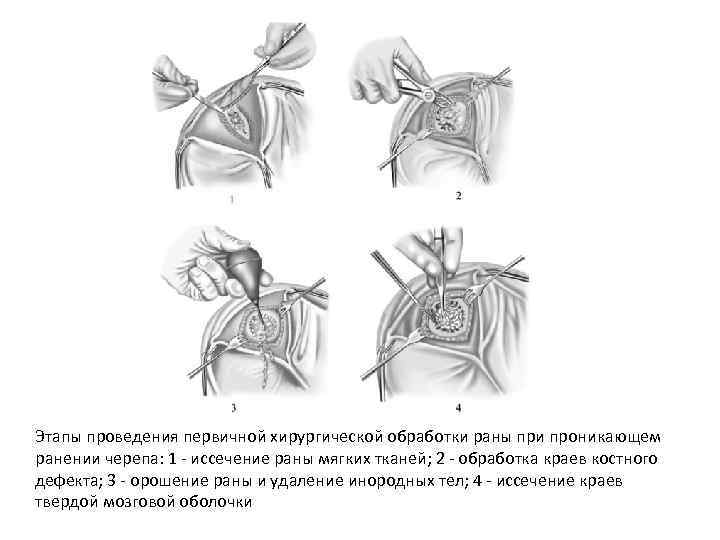 Этапы проведения первичной хирургической обработки раны при проникающем ранении черепа: 1 - иссечение раны мягких тканей; 2 - обработка краев костного дефекта; 3 - орошение раны и удаление инородных тел; 4 - иссечение краев твердой мозговой оболочки
Этапы проведения первичной хирургической обработки раны при проникающем ранении черепа: 1 - иссечение раны мягких тканей; 2 - обработка краев костного дефекта; 3 - орошение раны и удаление инородных тел; 4 - иссечение краев твердой мозговой оболочки
 Алгоритм ПХО раны черепа. • • • • Радиальное рассечение раны Экономное иссечение Овально-веретеновидная форма раны Иссечение надкостницы, отслойка Удаление св костн отломков, крупные – не надо Краниотомия(фрезы) Резекционная трепанация (Скусывание выступов) Удал-е внутренн отломков Зондирование петлей Осм. тв. мозг. Оболочки Осм. Мозга Обмывание теплым физ. р-р Штифт-магнит Тугое заполнение фибриногеном Ушивание тв. мозг. оболочки Повязка микулича-Гойхмана
Алгоритм ПХО раны черепа. • • • • Радиальное рассечение раны Экономное иссечение Овально-веретеновидная форма раны Иссечение надкостницы, отслойка Удаление св костн отломков, крупные – не надо Краниотомия(фрезы) Резекционная трепанация (Скусывание выступов) Удал-е внутренн отломков Зондирование петлей Осм. тв. мозг. Оболочки Осм. Мозга Обмывание теплым физ. р-р Штифт-магнит Тугое заполнение фибриногеном Ушивание тв. мозг. оболочки Повязка микулича-Гойхмана
 Остановка кровотечения. Мягкие ткани. • Временное – – Пальцевое прижатие “кольцом” – Прошивание до кости толстым шелком • Окончательное – – Наложение кровоостанавливающих зажимов, лигирование сосудов.
Остановка кровотечения. Мягкие ткани. • Временное – – Пальцевое прижатие “кольцом” – Прошивание до кости толстым шелком • Окончательное – – Наложение кровоостанавливающих зажимов, лигирование сосудов.
 Остановка кровотечения. Диплоитические вены. • Прикладывание тампона с горячим физраствором. • Шпаклевание костными опилками с кровяным сгустком • Разрушение костных балок • Биотампонада – мышцей или куском сальника • Втирание восковых паст • Штифты
Остановка кровотечения. Диплоитические вены. • Прикладывание тампона с горячим физраствором. • Шпаклевание костными опилками с кровяным сгустком • Разрушение костных балок • Биотампонада – мышцей или куском сальника • Втирание восковых паст • Штифты
 Остановка кровотечения. Синусы твердой мозговой оболочки. • Сосудистый шов. • Пластика лоскутом наружней мозговой оболочки • Аллотрансплантат из широкой фасции • Тампонада мотком кетгута • Лигирование концов синуса
Остановка кровотечения. Синусы твердой мозговой оболочки. • Сосудистый шов. • Пластика лоскутом наружней мозговой оболочки • Аллотрансплантат из широкой фасции • Тампонада мотком кетгута • Лигирование концов синуса
 Инструменты для обработки кости. • • • Остеотом прямойжелобоватый Молоток, долота Пила Джильи Костные щипцы - Олье, Фарабефа, Лангенбека Распатор Фарабефа прямойизогнутый Кусачки Листона, Борхарда, Янсена, Дальгрена. Ложечки костные Фолькмана Проводник Поленова Элеватор Лангенбека Коловорот Дуайена Фрезы копьевидншаровиднГребенюка-Танича
Инструменты для обработки кости. • • • Остеотом прямойжелобоватый Молоток, долота Пила Джильи Костные щипцы - Олье, Фарабефа, Лангенбека Распатор Фарабефа прямойизогнутый Кусачки Листона, Борхарда, Янсена, Дальгрена. Ложечки костные Фолькмана Проводник Поленова Элеватор Лангенбека Коловорот Дуайена Фрезы копьевидншаровиднГребенюка-Танича
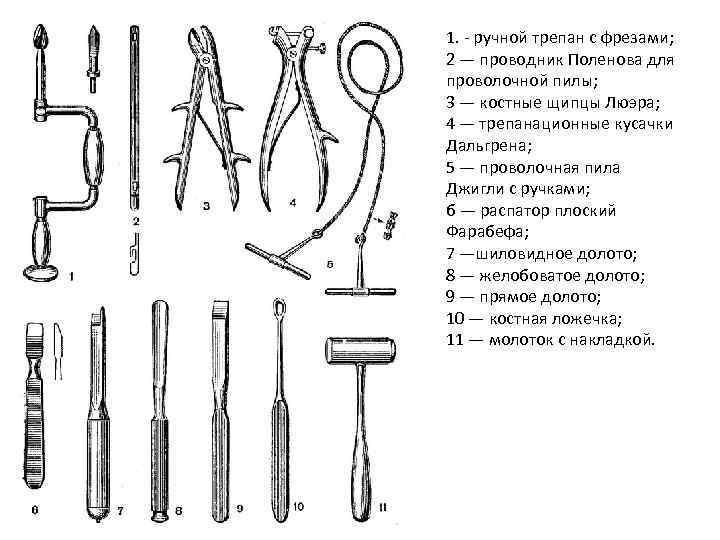 1. - ручной трепан с фрезами; 2 — проводник Поленова для проволочной пилы; 3 — костные щипцы Люэра; 4 — трепанационные кусачки Дальгрена; 5 — проволочная пила Джигли с ручками; б — распатор плоский Фарабефа; 7 —шиловидное долото; 8 — желобоватое долото; 9 — прямое долото; 10 — костная ложечка; 11 — молоток с накладкой.
1. - ручной трепан с фрезами; 2 — проводник Поленова для проволочной пилы; 3 — костные щипцы Люэра; 4 — трепанационные кусачки Дальгрена; 5 — проволочная пила Джигли с ручками; б — распатор плоский Фарабефа; 7 —шиловидное долото; 8 — желобоватое долото; 9 — прямое долото; 10 — костная ложечка; 11 — молоток с накладкой.
 1. – коловорот массивный Дуайена; 2 – сверло Гребенюка-Танича; 3 - фрезы; 4 – пила Джильи; 5 – ручки для пилы Джильи; 6 – проводник Поленова; 7 – кусачки Дальгрена; 8 – кусачки с двойной передачей; 9 – ложка костная острая Фолькмана; 10 – элеватор Лангенбека; 11 – ложка костная острая Брунса; 12 – долото желобоватое прямое; 13 – молоток хирургический
1. – коловорот массивный Дуайена; 2 – сверло Гребенюка-Танича; 3 - фрезы; 4 – пила Джильи; 5 – ручки для пилы Джильи; 6 – проводник Поленова; 7 – кусачки Дальгрена; 8 – кусачки с двойной передачей; 9 – ложка костная острая Фолькмана; 10 – элеватор Лангенбека; 11 – ложка костная острая Брунса; 12 – долото желобоватое прямое; 13 – молоток хирургический



