Тро.ppt
- Количество слайдов: 45

ПУЗЫРНЫЙ ЗАНОС персистенция в организме женщины клеток трофобласта, после завершения беременности

Трофобластические опухоли Различные патологические состояния трофобласта (плаценты): без малигнизации простой пузырный занос - полный; - частичный; трофобластическая малигнизация: - инвазивный пузырный занос; - хориокарцинома; - опухоль плацентарного ложа; - эпителиоидная опухоль.

Эпидемиология Европа 0, 6– 1, 1 на 1000 США — 1 на 1200, Азия — 1 на 200, Латинская Америка — 1 на 200, Япония — 2 на 1000 беременностей.

Эпидемиология. простой пузырный занос (частичный— 5% или полный 72, 2%); инвазивный пузырный занос; Хориокарцинома 17, 5%; 5, 3% опухоль плацентарного ложа; эпителиоидная трофобластическая опухоль.

Простой пузырный занос. Опухоль трофобласта, частота – 1 случай на 1000 беременностей. Является результатом генетических нарушений беременности. ПЗ локализуется в матке (реже — в маточной трубе), чаще возникает у юных и пожилых беременных, в низкой социально экономической среде. Не обладает инвазивным ростом, не метастазирует. Частота излечения — 100%.

ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Трофобластические неоплазии — зто следствие генетических нарушений, в результате которых из мезодермы зародыша развивается пузырный занос

Трофобластические неоплазии 1% от онкогинекологических опухолей поражают женщин репродуктивного возраста возникновение опухоли возможно как во время беременности, так и после ее завершения, высокая злокачественность высокая частота излечения с помощью химиотерапии даже при отдаленных метастазах после излечения сохраняется репродуктивная функция

Малигнизированные трофобластические опухоли. После пузырного заноса 50% Полный пузырный занос 20% Частичный пузырный занос 5% Нормальной беременности и родов 25% После аборта и эктопической беременности 25% С увеличением числа беременностей риск развития ЗТО возрастает.

Простой пузырный занос Полный пузырный занос; Частичный пузырный занос.

Полный пузырный занос. Обычно диагностируется в сроки 11 25 нед. Содержит диплоидный хромосомный набор. Отсутствие зародышевого и эмбрионального развития. малигнизация в 20%.

Частичный пузырный занос. Составляет 25 74% всех пузырных заносов; Возможно выявление в сроки от 9 до 34 нед. беременности. Всегда триплоидный, с 1 материнской хромосомой Риск малигнизации до 5%; Клинически размеры матки соответствуют сроку, макроскопически определяются фрагменты плода, плаценты и отечные хориальные ворсины.
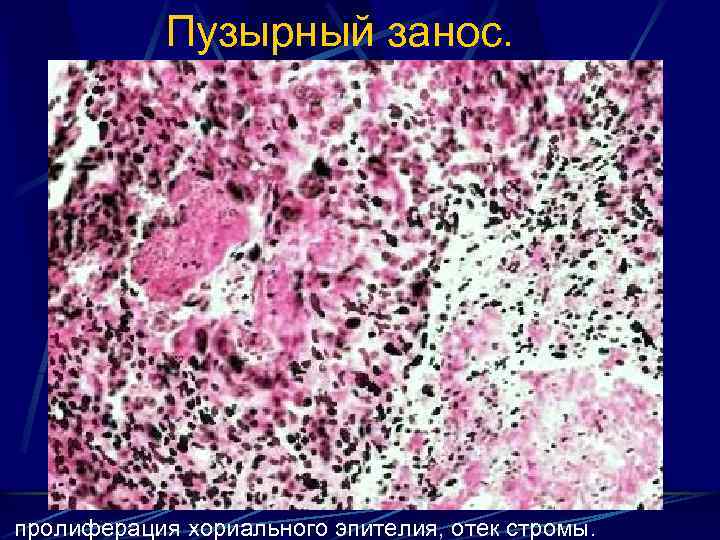
Пузырный занос. пролиферация хориального эпителия, отек стромы.

Гистологическая классификация ТН · Пузырный занос: полный пузырный занос. частичный пузырный занос. · Инвазивный пузырный занос. · Хорионкарцинома. · Трофобластическая опухоль плацентарного ложа. · Эпителиоидно клеточная трофобластическая опухоль.

Инвазивный пузырный занос. Развивается одновременно с простым пузырным заносом. Морфологическое подтверждение возможно лишь в удаленной матке. Микроскопические характеристики: отечные ворсинки хориона, отсутствие эмбриональных сосудов; вторжение пролиферирующих элементов хориона в миометрий. Опухоль обладает способностью к быстрой и глубокой инвазии в миометрий, что может вызывать массивное интраперитонеальное

Трофобластическая хориокарцинома (ХК) представлена смешанной структурой из эпителия трофобласта с элементами цито , синцитиотрофобласта, а также клеток промежуточного звена, ворсинки отсутствуют. Опухоль характеризуется быстрой и глубокой инвазией в окружающие ткани и стенки сосудов. Быстрый рост опухоли сопровождается обширными центральными некрозами с сохранением по периферии жизнеспособных клеток.

Трофобластическая опухоль плацентарного ложа редкая неворсинчатая опухоль. Для трофобластической опухоли плацентарного ложа характерно незначительное повышение концентрации ХГЧ, более информативно определение ПЛ в сыворотке крови.

Эпителиоидно-клеточная трофобластическая опухоль Самая редкая трофобластическая опухоль . Для опухоли характерна узловая форма роста с инвазией в миометрий, без фокусов некроза и кровоизлияний.

Клиническая классификация ТН I стадия болезнь ограничена маткой II стадия болезнь ограничена внутренними половыми органами III Метастазы в лёгких IV Все другие метастазы

Кинические симптомы ПЗ. обычно диагностируется до 18 недель: кровотечение более 90%; размеры матки больше срока беременности до 50% ♦ тека лютеиновые кисты 8 см и более до 20 40%; . Характерен токсикоз первой половины 20 30%; ♦ явления гипертиреоза: теплая кожа, тахикардия, тремор, увеличение щитовидной железы 2 7%; ♦ разрыв овариальных кист, кровотечение, инфекционные осложнения; ♦ трофобластическая эмболизация встречается у 2 3%; ♦ ДВС – синдром.

Инвазивный пузырный занос. Клинические особенности: опухоль обычно локальна, инвазивна и редко метастазирует в 20 40% ; значительно чаще, трансформируется в хориокарциному; возможна спонтанная регрессия опухоли; основной клинический маркер — бета ХГ; основной метод визуализации опухоли — УЗТ; высокая чувствительность к химиотерапии; прогноз: излечение — 100%.

Трофобластическая хориокарцинома Клинические особенности: встречается 1: 20 000 беременностей (1: 160 000 нормальных родов, 1: 15 380 абортов, 1: 5 330 эктопических беременностей, 1: 40 пузырных заносов); быстрый рост первичной опухоли, глубокая инвазия в стенку матки с разрушением последней; кровотечение; высокая частота метастазирования в отдаленные органы (легкие — 80%, влагалище — 30%, органы малого таза — 20%, печень, головной мозг — 10%, селезенка, желудок, почки — 5%); первые клинические симптомы — кровотечение или обнаружение отдаленных метастазов; высокая чувствительность к химиотерапии; прогноз: излечение в 90% наблюдений.

ТО плацентарного ложа Клинические особенности: возникает после родов в 95%; солидная опухоль, растущая в просвет полости матки, проникающая в миометрий и серозную оболочку матки, а так же смежные органы; · непредсказуемое клиническое течение в 10% метастазирует и нечувствительна химиотерапии; · оптимальное лечение первичной опухоли — гистерэктомия

эпителиоидноклеточная ТО Клинические особенности: локализуется матке (может симулировать картину рака шейки матки); чаще развиваются в репродуктивном возрасте; возможно проявление болезни в виде отдалённых метастазов; лечение — удаление первичной опухоли и метастазов с химиотерапией для высокого риска резистентности опухоли; · прогноз трудно предсказать.

Диагностика ТО. Наличие у больной репродуктивного возраста нарушений менструального цикла, ациклических кровотечений и беременности в анамнезе всегда требует исключения у нее трофобластической болезни путем определения уровня ХГ в сыворотке крови.

Диагностика ПЗ в женской консультации. оценка клинических симптомов во время беременности + УЗИ органов малого таза; определение сывороточного уровня бета хорионического (ХГ) гонадотропина (нормальная беременность пик ХГ — в 9 10 нед. <150000 м. МЕ/мл, с последующим снижением уровня).

Диагностика ЗТО. АНАМНЕЗ (определенная связь с беременностью); ЖАЛОБЫ (Нарушение овариально – менструального цикла); ГИНЕКОЛОГИЧЕСКИЙ ОСМОТР

Хорионический гонадотропин. образуется в синцитотрофобластах плаценты Первый триместр —рост уровня ХГЧ, к концу 11 12 нед. постепенное снижение уровня ХГЧ. Любое повышение уровня ХГ, не связанное с развивающейся беременностью, свидетельствует о возникновении ТН.

Лабораторные исследования ХГЧ, АФП, ПЛ. Одним из критериев диагноза может быть отсутствие снижения уровня ХГ в сыворотке крови после 12 недели беременности. Целесообразно оценить динамику роста другого гормона беременности – альфа–фетопротеина (АФП) уровень его с 11 недели увеличивается. Если уровень ХГ повышается после 11 12 недели беременности, а при этом отмечается снижение уровня АФП, можно думать о возникновении трофобластической болезни. Диагноз ставиться если концентрация ХГ в сыворотке крови в несколько раз выше соответствующей данному сроку нормы.

Критерии диагноза трофобластическая неоплазия Ø плато или увеличение уровня бета – ХГ в сыворотке крови после удаления пузырного заноса в 3 -х последующих исследованиях в течение 2 -х недель (1, 7, 14 дни исследования); Ø повышенный уровень ХГ 6 и более месяцев после удаления пузырного заноса; Ø гистологическая верификация опухоли. Дополнительные критерии: ü визуализация при УЗТ первичной опухоли матки у больных после удаления пузырного заноса, завершения беременности (что соответствует повышению уровня ХГ) ü визуализация метастазов опухоли у больных, перенесших пузырный занос, беременность в анамнезе ü сывороточный уровень ХГ более 20 000 МЕ/мл после адекватной эвакуации пузырного заноса
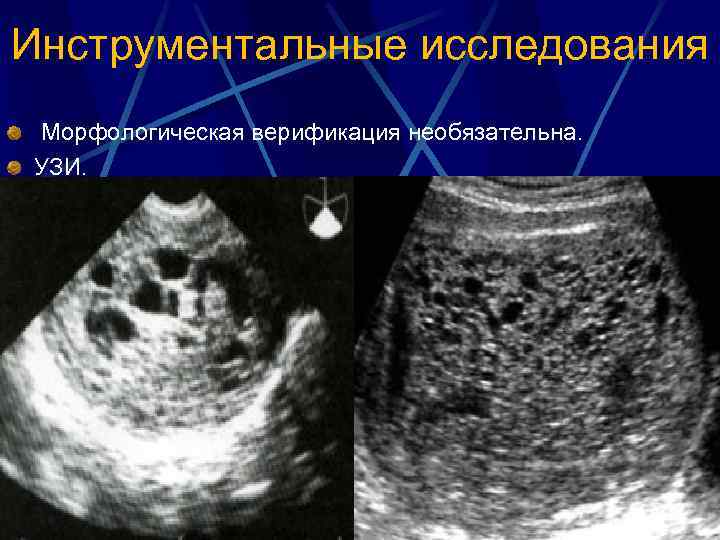
Инструментальные исследования Морфологическая верификация необязательна. УЗИ.

Методы диагностики метастазов рентгенологическое исследование или КТ органов грудной полости – необходимы для стадирования и планирования лечения; метастазы в печени диагностируются при УЗТ или КТ с контрастированием; диагностика церебральных метастазов с помощью МРТ или КТ с контрастированием.

Выявление метастазов Рентгенологические методы исследования лёгких. Рентгенологические и ультразвуковые методы исследования органов брюшной полости и забрюшинного пространста. МРТ и КТ головного мозга. Позитронная эмиссионная томография.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Нормально протекающая беременность. Беременность с абортивным исходом. Многоплодная беременность. Экстрагенитальная патология.

Тактика врача при пузырном заносе. вакуум эвакуация пузырного заноса с контрольным острым кюретажем, после сокращения матки; гистологическое исследование материала; пациенткам с резус отрицательной кровью проводят иммунизацию; мониторинг в течение 1 года.

Мониторинг после эвакуации ПЗ. Исследование ХГЧ в сыворотке крови в течение 1 года; УЗИ мониторинг; рентген мониторинг; ведение менограммы.

Мониторинг по уровню ХГ. Норма: уровень бета — ХГ нормализуется через 4 8 нед. после эвакуации ПЗ. Повышенный уровень ХГ после 8 нед. может свидетельствовать о развитии ЗТО, что требует обследования: гинекологический осмотр, УЗТ, Rg гр. Клетки. Допустимо наблюдение до 16 нед. при еженедельном динамическом снижении уровня ХГ.

Мониторинг после эвакуации ПЗ. Исследование ХГЧ в сыворотке крови в течение 1 года; УЗИ мониторинг; рентген мониторинг; ведение менограммы.

Контрацепция и прогноз после ПЗ. Контрацепция рекомендуется в течение 1 года после нормализации уровня ХГ, предпочтительнее — КОК (выбор врача). Ведение менограммы минимум 3 года. При последующей беременности риск повторения ТО повышен.

Химиотерапия при ПЗ. При динамическом снижении уровня ХГ до нормальной величины Х/Т не проводится. Исключение: пациентки, у которых невозможен мониторинг после удаления ПЗ. Рекомендуется: химиотерапия в стандартном режиме.

Тактика врача при ЗТО. Цель лечения – сохранение репродуктивной функции; Начинают всегда со стандартной химиотерапии 1 линии Проводят еженедельный контроль за концентрацией ХГЧ в плазме крови;

Хирургическое лечение ЗТО. Показания: кровотечение, угрожающее жизни больной; перфорация опухолью стенки матки; резистентность первичной опухоли; резистентность солитарных метастазов Объём: · органосохраняющая гистеротомия; · резекция в пределах здоровых тканей.

ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ БОЛЬНЫХ с ЗТО мониторинг ХГЧ мониторинг менструальной функции мониторинг за состоянием органов малого таза. мониторинг за состоянием легких. мониторинг со стороны ЦНС. Беременность разрешается спустя 1 год после окончания лечения — больным с I –III стадиями болезни; спустя 2 года — больным с IV стадией.

ПРОФИЛАКТИКА Не разработана

ПРОГНОЗ l ВЫЗДОРОВЛЕНИЕ 80% l развитие ЗТО 20%. l ЗТО без метастазов – 100% l с метастазами в печени и головном мозге – 50 80% l рецидив ЗТО — 75%
СПАСИБО
Тро.ppt