Новая опухоли спинного мозга.ppt
- Количество слайдов: 72
 ПУХЛИНИ СПИННОГО МОЗКУ: КЛІНІКА, ДІАГНОСТИКА ТА СУЧАСНІ МЕТОДИ ЛІКУВАННЯ
ПУХЛИНИ СПИННОГО МОЗКУ: КЛІНІКА, ДІАГНОСТИКА ТА СУЧАСНІ МЕТОДИ ЛІКУВАННЯ
 Определение • Опухоли позвоночника и спинного мозга – это новообразования, образующиеся из тканей позвоночного столба (костной, хрящевой), епидуральной клетчатки, тканей спинного мозга, его корешков и оболочек, а также отдалённые метастазы других опухолей.
Определение • Опухоли позвоночника и спинного мозга – это новообразования, образующиеся из тканей позвоночного столба (костной, хрящевой), епидуральной клетчатки, тканей спинного мозга, его корешков и оболочек, а также отдалённые метастазы других опухолей.
 Исторический очерк • • Описание клинической картины (Phillips, 1792). Впервые удаление опухоли (Кни, 1887). Люмбальная пункция (Quinke, 1894). Определение белково-клеточной диссоциации (Nonne, 1912), ксантохромии и гиперкоагуляции ликвора (Фроан, 1903) – триада Фроана-Нонне. • Ликвородинамические пробы (Квекенштедт, 1916; Стуккей 1925). • Миелография (пневмомиелография – Dandy, 1925)
Исторический очерк • • Описание клинической картины (Phillips, 1792). Впервые удаление опухоли (Кни, 1887). Люмбальная пункция (Quinke, 1894). Определение белково-клеточной диссоциации (Nonne, 1912), ксантохромии и гиперкоагуляции ликвора (Фроан, 1903) – триада Фроана-Нонне. • Ликвородинамические пробы (Квекенштедт, 1916; Стуккей 1925). • Миелография (пневмомиелография – Dandy, 1925)
 • Пухлини спинного мозку становлять приблизно 10 -15% у структурі онкологічних захворювань ЦНС. • Зустрічаються переважно у віці від 20 до 60 років. • Співвідношення пухлин спинного мозку і пухлин головного мозку приблизно 1: 6 -9 • Переважна більшість пухлин спинного мозку – доброякісні пухлини
• Пухлини спинного мозку становлять приблизно 10 -15% у структурі онкологічних захворювань ЦНС. • Зустрічаються переважно у віці від 20 до 60 років. • Співвідношення пухлин спинного мозку і пухлин головного мозку приблизно 1: 6 -9 • Переважна більшість пухлин спинного мозку – доброякісні пухлини
 КЛАСИФІКАЦІЯ До пухлин спинного мозку належать новоутворення, які розвиваються з тканини спинного мозку, його оболонок, корінців і прилеглих структур (сполучної, жирової тканини, судин, хребців тощо). 1. За локалізацією: Шекстрамедулярні (позамозкові) - розвиваються з оболонок мозку, його корінців і прилеглих тканин, що оточують спинний мозок. Ці пухлини складають приблизно 80% від загальної кількості пухлин спинного мозку Шінтрамедулярні (внутрішньомозкові) - виникають з клітинних елементів спинного мозку. Складають приблизно 20 %.
КЛАСИФІКАЦІЯ До пухлин спинного мозку належать новоутворення, які розвиваються з тканини спинного мозку, його оболонок, корінців і прилеглих структур (сполучної, жирової тканини, судин, хребців тощо). 1. За локалізацією: Шекстрамедулярні (позамозкові) - розвиваються з оболонок мозку, його корінців і прилеглих тканин, що оточують спинний мозок. Ці пухлини складають приблизно 80% від загальної кількості пухлин спинного мозку Шінтрамедулярні (внутрішньомозкові) - виникають з клітинних елементів спинного мозку. Складають приблизно 20 %.
 2. Відносно твердої мозкової оболонки екстрамедулярні пухлини поділяються на: Ш епідуральні (розташовані над твердою мозковою оболонкою); Ш субдуральні (під твердою мозковою оболонкою); Ш епі-субдуральні.
2. Відносно твердої мозкової оболонки екстрамедулярні пухлини поділяються на: Ш епідуральні (розташовані над твердою мозковою оболонкою); Ш субдуральні (під твердою мозковою оболонкою); Ш епі-субдуральні.
 3. По відношенню до хребетного каналу: Шекстравертебральні; Шінтравертебральні; Шекстра-інтравертебральні (за типом піщаного годинника – пухлини Гуліке). 4. Відносно довжини спинного мозку: пухлини шийного, грудного, поперекового відділів, пухлини кінського хвоста.
3. По відношенню до хребетного каналу: Шекстравертебральні; Шінтравертебральні; Шекстра-інтравертебральні (за типом піщаного годинника – пухлини Гуліке). 4. Відносно довжини спинного мозку: пухлини шийного, грудного, поперекового відділів, пухлини кінського хвоста.
 Гистологическая классификация • Первичные: - из тканей позвоночного столба (остеомы, гемангиобластомы, хондромы, гигантоклеточные опухоли, остеосаркомы, хондросаркомы). - из жировой ткани (липомы, липосаркомы),
Гистологическая классификация • Первичные: - из тканей позвоночного столба (остеомы, гемангиобластомы, хондромы, гигантоклеточные опухоли, остеосаркомы, хондросаркомы). - из жировой ткани (липомы, липосаркомы),
 Гистологическая классификация - из тканей спинного мозга: 1. глиомы (епендимомы, астроцитомы, олигодендроглиомы, глиобластомы), 2. сосудистые опухоли и мальформации, 3. опухоли из оболочек спинного мозга и его корешков (невриномы, нейрофибромы, менингиомы, менингосаркомы, арахноендотелиомы).
Гистологическая классификация - из тканей спинного мозга: 1. глиомы (епендимомы, астроцитомы, олигодендроглиомы, глиобластомы), 2. сосудистые опухоли и мальформации, 3. опухоли из оболочек спинного мозга и его корешков (невриномы, нейрофибромы, менингиомы, менингосаркомы, арахноендотелиомы).
 Гистологическая классификация • Вторичные: Метастазы (грудной отдел – 70%, поясничный отдел – 20%, шейный отдел – 10%). В 80% случаев это метастазы опухолей: - молочной железы, - простаты, - легких, - почек.
Гистологическая классификация • Вторичные: Метастазы (грудной отдел – 70%, поясничный отдел – 20%, шейный отдел – 10%). В 80% случаев это метастазы опухолей: - молочной железы, - простаты, - легких, - почек.
 Особливості локалізації пухлин спинного мозку • Більш ніж у половині випадків пухлини зустрічаються в шийному та поперековому відділах. • У шийному відділі пухлини спинного мозку в дітей трапляються вдвічі частіше, ніж у похилому віці, а в грудному відділі – втричі частіше у людей похилого віку, ніж у дітей. • Пухлини кінського хвоста приблизно у 1/5 хворих. • Для дітей більш характерними є ліпоми, дермоїдні кісти, саркоми, епідуральні епендимоми. У осіб середнього віку частіше виявляються невриноми, рідше – менінгіоми. У людей похилого віку зустрічаються менінгіоми, невриноми, метастази раку тощо. • Розрізняють також краніоспінальні пухлини: пухлини поширюються з порожнини черепа в хребетний канал або навпаки. зустрічаються
Особливості локалізації пухлин спинного мозку • Більш ніж у половині випадків пухлини зустрічаються в шийному та поперековому відділах. • У шийному відділі пухлини спинного мозку в дітей трапляються вдвічі частіше, ніж у похилому віці, а в грудному відділі – втричі частіше у людей похилого віку, ніж у дітей. • Пухлини кінського хвоста приблизно у 1/5 хворих. • Для дітей більш характерними є ліпоми, дермоїдні кісти, саркоми, епідуральні епендимоми. У осіб середнього віку частіше виявляються невриноми, рідше – менінгіоми. У людей похилого віку зустрічаються менінгіоми, невриноми, метастази раку тощо. • Розрізняють також краніоспінальні пухлини: пухлини поширюються з порожнини черепа в хребетний канал або навпаки. зустрічаються
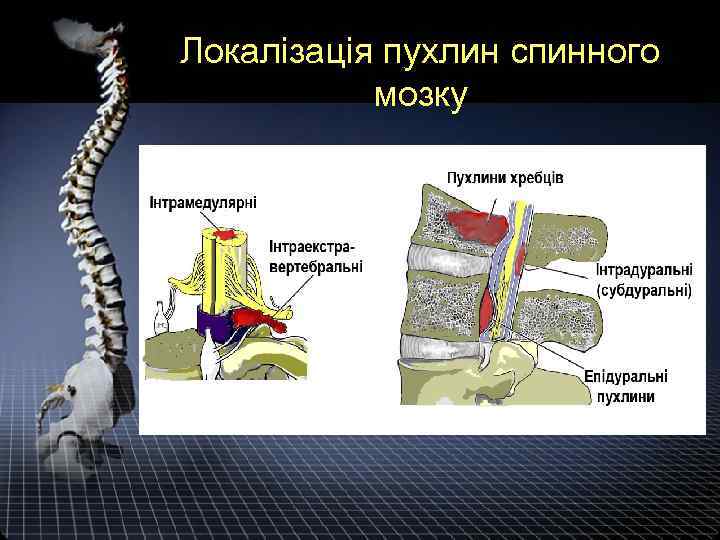 Локалізація пухлин спинного мозку
Локалізація пухлин спинного мозку
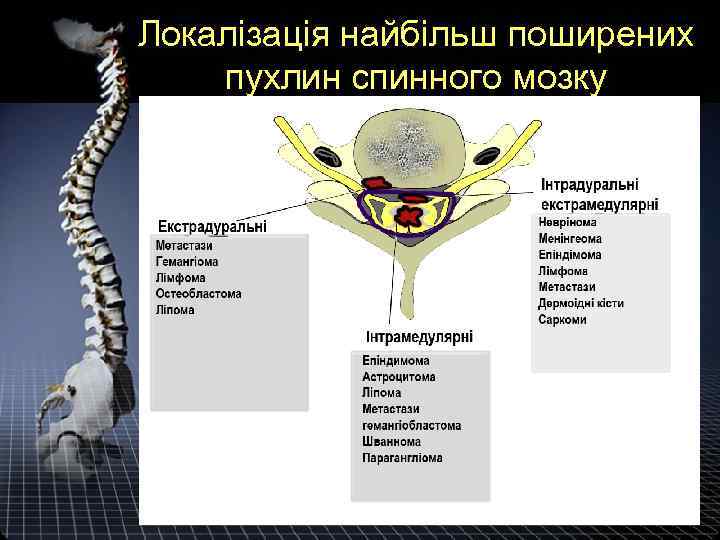 Локалізація найбільш поширених пухлин спинного мозку
Локалізація найбільш поширених пухлин спинного мозку
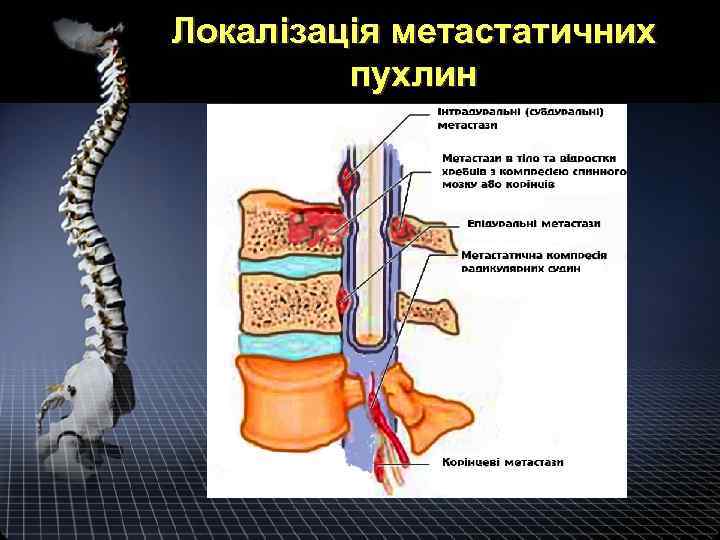 Локалізація метастатичних пухлин
Локалізація метастатичних пухлин
 КЛІНІКА ПУХЛИН СПИННОГО МОЗКУ • Корінцево-оболонковий больовий синдром • Синдром ураження поперечника спинного мозку • Синдром лікворологічних та ліквородинамічних порушень • Вегетативно-трофічний синдром • Порушення функції тазових органів
КЛІНІКА ПУХЛИН СПИННОГО МОЗКУ • Корінцево-оболонковий больовий синдром • Синдром ураження поперечника спинного мозку • Синдром лікворологічних та ліквородинамічних порушень • Вегетативно-трофічний синдром • Порушення функції тазових органів
 Особливості клініки в залежності від локалізації пухлини ЕКСТРАМЕДУЛЯРНІ ПУХЛИНИ 1. Корінцевий синдром: Ш корінцевий біль (симптоми “поклону”, остистого відростка, лікворного поштовху, ДендіРаздольського); Ш порушення чутливості за периферичним типом (фази подразнення та випадіння функції); Ш зниження рефлексів та рухової функції відповідно до рівня ураженого сегмента чи корінця. 2. Синдром ураження поперечника спинного мозку. Провідникові розлади: Ш порушення чутливості за висхідним типом; Ш парези (паралічі) за центральним типом. 3. Трофопаралітичний синдром. 4. Порушення функцій органів тазу. Ш Ш Ш Ш ІНТРАМЕДУЛЯРНІ ПУХЛИНИ 1. Розлади чутливості та моторики за сегментарним типом: гіперпатії, симпаталгії; фібрилярні посмикування м’язів; дисоційований тип розладів чутливості. 2. Порушення рухової функції та чутливості за периферичним типом: гіпотрофія м’язів, гіпотонус. У більш віддалений період приєднуються: 3. Елементи синдрому ураження поперечника спинного мозку (провідникові розлади): -порушення чутливості за низхідним типом; -парези (паралічі) за центральним типом у поєднанні з елементами периферичного парезу (паралічу). 4. Трофопаралітичний синдром. 5. Порушення функцій органів тазу.
Особливості клініки в залежності від локалізації пухлини ЕКСТРАМЕДУЛЯРНІ ПУХЛИНИ 1. Корінцевий синдром: Ш корінцевий біль (симптоми “поклону”, остистого відростка, лікворного поштовху, ДендіРаздольського); Ш порушення чутливості за периферичним типом (фази подразнення та випадіння функції); Ш зниження рефлексів та рухової функції відповідно до рівня ураженого сегмента чи корінця. 2. Синдром ураження поперечника спинного мозку. Провідникові розлади: Ш порушення чутливості за висхідним типом; Ш парези (паралічі) за центральним типом. 3. Трофопаралітичний синдром. 4. Порушення функцій органів тазу. Ш Ш Ш Ш ІНТРАМЕДУЛЯРНІ ПУХЛИНИ 1. Розлади чутливості та моторики за сегментарним типом: гіперпатії, симпаталгії; фібрилярні посмикування м’язів; дисоційований тип розладів чутливості. 2. Порушення рухової функції та чутливості за периферичним типом: гіпотрофія м’язів, гіпотонус. У більш віддалений період приєднуються: 3. Елементи синдрому ураження поперечника спинного мозку (провідникові розлади): -порушення чутливості за низхідним типом; -парези (паралічі) за центральним типом у поєднанні з елементами периферичного парезу (паралічу). 4. Трофопаралітичний синдром. 5. Порушення функцій органів тазу.
 Стадии течения • по Раздольскому И. Я. (о своевременной диагностике): 1. стадия, когда опухоль может быть заподозрена, 2. может быть распознана, 3. должна быть распознана.
Стадии течения • по Раздольскому И. Я. (о своевременной диагностике): 1. стадия, когда опухоль может быть заподозрена, 2. может быть распознана, 3. должна быть распознана.
 Стадии течения • Арутюнов А. И. 1. Ст. компенсации, 2. Ст. субкомпенсации, 3. Ст. декомпенсации.
Стадии течения • Арутюнов А. И. 1. Ст. компенсации, 2. Ст. субкомпенсации, 3. Ст. декомпенсации.
 Варианты течения • Прогредиентное течение (76, 9%) – медленное, быстрое. • Ремиттирующее течение (23, 1%) 1) - ремиссия болевого с-ма, - ремиссия чувствительных нарушений, - ремиссия двигательных нарушений. 2) – непродолжительная, - продолжительная ремиссия. 3) – полная, - неполная ремиссия.
Варианты течения • Прогредиентное течение (76, 9%) – медленное, быстрое. • Ремиттирующее течение (23, 1%) 1) - ремиссия болевого с-ма, - ремиссия чувствительных нарушений, - ремиссия двигательных нарушений. 2) – непродолжительная, - продолжительная ремиссия. 3) – полная, - неполная ремиссия.
 Прогредиентное течение • Сроки в среднем 26 мес (от начала до правильно установленного диагноза), в зависимости от: - локализации, - гистоструктуры, - темпов роста. В 58, 5% дифференциальный диагноз с остеохондрозом позвоночника.
Прогредиентное течение • Сроки в среднем 26 мес (от начала до правильно установленного диагноза), в зависимости от: - локализации, - гистоструктуры, - темпов роста. В 58, 5% дифференциальный диагноз с остеохондрозом позвоночника.
 • Паралич конечностей – не безнадёжный признак, т. к. проводники спинного мозга долгое время сохраняют анатомическую структуру и функциональную способность при выраженном компрессионном синдроме. (Угрюмов В. М. , Бабиченко Е. И. , 1973)
• Паралич конечностей – не безнадёжный признак, т. к. проводники спинного мозга долгое время сохраняют анатомическую структуру и функциональную способность при выраженном компрессионном синдроме. (Угрюмов В. М. , Бабиченко Е. И. , 1973)
 • Быстрое нарастание неврологической симптоматики свидетельствует о сосудистом факторе. • Одним из ранних признаков нарушения спинальной гемодинамики – расстройства поверхностных видов чувствительности
• Быстрое нарастание неврологической симптоматики свидетельствует о сосудистом факторе. • Одним из ранних признаков нарушения спинальной гемодинамики – расстройства поверхностных видов чувствительности
 • При интрамедулярных опухолях расстройства чувствительности (по корешковому, сегментарному типу) наблюдается у 1/3 больных.
• При интрамедулярных опухолях расстройства чувствительности (по корешковому, сегментарному типу) наблюдается у 1/3 больных.
 Быстрое прогредиентное течение • Провоцируется травмой, применением физиотерапевтических методов, что подтверждает роль нарушения спинального кровообращения в возникновении неврологической симптоматики.
Быстрое прогредиентное течение • Провоцируется травмой, применением физиотерапевтических методов, что подтверждает роль нарушения спинального кровообращения в возникновении неврологической симптоматики.
 Галопирующее течение • Характеризуется возникновением клинических симптомов от нескольких дней до 3 мес. • Характерно для метастатических поражений.
Галопирующее течение • Характеризуется возникновением клинических симптомов от нескольких дней до 3 мес. • Характерно для метастатических поражений.
 Ремиттирующее течение • Преимущественно у молодых лиц. • Полная ремиссия симптоматики (регресс болевого с-ма под действием медикаментозного лечения) наблюдается редко. Связана с соскальзыванием опухоли с корешка. Длительность ремиссии – несколько месяцев и даже лет.
Ремиттирующее течение • Преимущественно у молодых лиц. • Полная ремиссия симптоматики (регресс болевого с-ма под действием медикаментозного лечения) наблюдается редко. Связана с соскальзыванием опухоли с корешка. Длительность ремиссии – несколько месяцев и даже лет.
 Ремиттирующее течение • Ремиссии двигательных и чувствительных нарушений часто встречаются при расположении процесса в «критических зонах» (верхне- и среднегрудной отделы. • Ремиссии чаще наблюдаются при дорзальном расположении опухоли.
Ремиттирующее течение • Ремиссии двигательных и чувствительных нарушений часто встречаются при расположении процесса в «критических зонах» (верхне- и среднегрудной отделы. • Ремиссии чаще наблюдаются при дорзальном расположении опухоли.
 Ремиттирующее течение • Вероятность длительных ремиссий (на протяжении нескольких лет) обуславливает необходимость диспансерного наблюдения. • Чаще длительные ремиссии при невриномах, менингеомах.
Ремиттирующее течение • Вероятность длительных ремиссий (на протяжении нескольких лет) обуславливает необходимость диспансерного наблюдения. • Чаще длительные ремиссии при невриномах, менингеомах.
 Ремиттирующее течение (патогенез) • Нарушение гемодинамики • Нарушение ликвороциркуляции • Спинальный арахноидит в околотуморозной области • Парабиотическое состояние спинномозговых структур
Ремиттирующее течение (патогенез) • Нарушение гемодинамики • Нарушение ликвороциркуляции • Спинальный арахноидит в околотуморозной области • Парабиотическое состояние спинномозговых структур
 Нарушение спинального кровообращения (А. А. Скоромец, Д. Г. Герман) • Острое – от нескольких минут или часов (паралич конечностей, расстройства чувствительности и функций тазовых органов) • Подострое – развитие симптомов в течении нескольких недель • Хроническое – в течении длительного времени (месяцы)
Нарушение спинального кровообращения (А. А. Скоромец, Д. Г. Герман) • Острое – от нескольких минут или часов (паралич конечностей, расстройства чувствительности и функций тазовых органов) • Подострое – развитие симптомов в течении нескольких недель • Хроническое – в течении длительного времени (месяцы)
 Нарушение спинального кровообращения • Темп и выраженность зависят от воздействия опухоли на сосуды и от компенсаторных возможностей коллатерального кровотока.
Нарушение спинального кровообращения • Темп и выраженность зависят от воздействия опухоли на сосуды и от компенсаторных возможностей коллатерального кровотока.
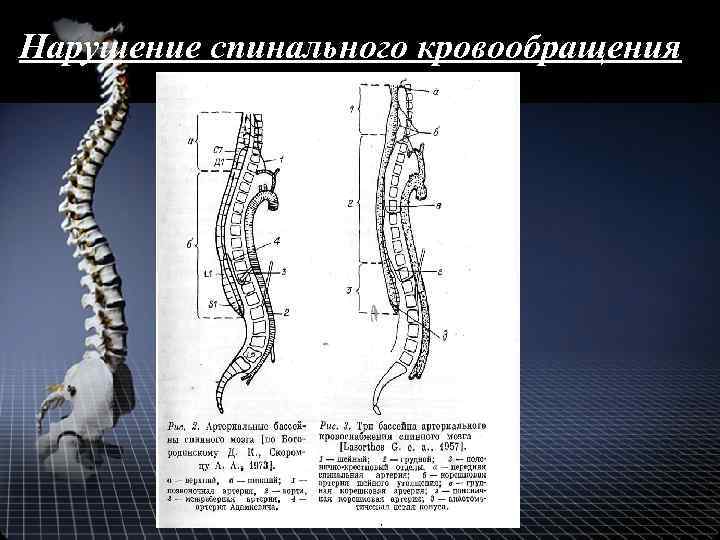 Нарушение спинального кровообращения
Нарушение спинального кровообращения
 Нарушение спинального кровообращения (первые признаки) • Боли в позвоночнике • Корешковые боли • Парестезии туловища и конечностей • Утомляемость и преходящие парезы конечностей • Преходящие нарушения тазовых органов (императивные позывы)
Нарушение спинального кровообращения (первые признаки) • Боли в позвоночнике • Корешковые боли • Парестезии туловища и конечностей • Утомляемость и преходящие парезы конечностей • Преходящие нарушения тазовых органов (императивные позывы)
 Нарушение спинального кровообращения (предвестники) • Близкие – за несколько дней до инсульта, умеренные симптомы (чаще при сосудистых опухолях) • Отдаленные – чаще при экстрамедулярных невриномах, симптомы – боль, парестезии, слабость в ногах.
Нарушение спинального кровообращения (предвестники) • Близкие – за несколько дней до инсульта, умеренные симптомы (чаще при сосудистых опухолях) • Отдаленные – чаще при экстрамедулярных невриномах, симптомы – боль, парестезии, слабость в ногах.
 Нарушение спинального кровообращения по ишемическому типу • Частота – 10% • Причины – эндо- и экзогенные факторы (травмы, инфекции, гормональные нарушения) • Локализация – чаще верхнегрудной отдел ( «критическая зона» васкуляризации – Th 3 -5)
Нарушение спинального кровообращения по ишемическому типу • Частота – 10% • Причины – эндо- и экзогенные факторы (травмы, инфекции, гормональные нарушения) • Локализация – чаще верхнегрудной отдел ( «критическая зона» васкуляризации – Th 3 -5)
 Компрессионно-ишемический спинальный процесс (А. А. Скоромец) • Механическое и рефлекторное действие на радикуло-медулярную и переднюю спинальную артерию • Часто наблюдается инвертированный с-м Броун-Секара • При экстрамедулярных опухолях чаще передней и передне-боковой локализации в области «критических зон» (Th 3 -4)
Компрессионно-ишемический спинальный процесс (А. А. Скоромец) • Механическое и рефлекторное действие на радикуло-медулярную и переднюю спинальную артерию • Часто наблюдается инвертированный с-м Броун-Секара • При экстрамедулярных опухолях чаще передней и передне-боковой локализации в области «критических зон» (Th 3 -4)
 Спинальные субарахноидальные кровоизлияния • Частота 5% (наиболее часто при разрывах спинальных АВМ, а также при менингеомах верхне и среднегрудной локализации) • Варианты течения - у практически здоровых людей, - на фоне корешкового с-ма и признаков поражения поперечника спинного мозга
Спинальные субарахноидальные кровоизлияния • Частота 5% (наиболее часто при разрывах спинальных АВМ, а также при менингеомах верхне и среднегрудной локализации) • Варианты течения - у практически здоровых людей, - на фоне корешкового с-ма и признаков поражения поперечника спинного мозга
 Спинальные субарахноидальные кровоизлияния • Цвет ликвора: - острый период (первые часы, сутки) яркокрасный, - подострый период (5 -10 сут) ксантохромный, - поздние сроки (4 -6 нед) опалесцирующий ликвор
Спинальные субарахноидальные кровоизлияния • Цвет ликвора: - острый период (первые часы, сутки) яркокрасный, - подострый период (5 -10 сут) ксантохромный, - поздние сроки (4 -6 нед) опалесцирующий ликвор
 Эпи- и субдуральные гематомы • Частота ок. 1, 8% • Резкий болевой синдром, усиливающийся при перемене положения тела • Значительное наростание неврологической симптоматики
Эпи- и субдуральные гематомы • Частота ок. 1, 8% • Резкий болевой синдром, усиливающийся при перемене положения тела • Значительное наростание неврологической симптоматики
 ДІАГНОСТИКА q АНАМНЕЗ: динаміка розвитку симптоматики та клінічного перебігу захворювання q НЕВРОЛОГІЧНЕ ОБСТЕЖЕННЯ: топічна діагностика, визначення ступеня порушення чутливих, рухових і вегетативних функцій q ЛАБОРАТОРНЕ ОБСТЕЖЕННЯ (ЗАГАЛЬНІ АНАЛІЗИ КРОВІ, СЕЧІ, БІОХІМІЧНЕ ДОСЛІДЖЕННЯ КРОВІ, КОАГУЛОГРАМА ТОЩО) q СПОНДИЛОГРАФІЯ У 2 -Х ПРОЕКЦІЯХ: звапнення, руйнування хребця та його складових, розширення міжхребцевих отворів (при екстра-інтравертебральних пухлинах), звуження коренів дуг та збільшення відстані між ними (симптом Ельсберга-Дайка) q МІЄЛОГРАФІЯ: уточнення локалізації верхньої та нижньої меж пухлини за допомогою низхідної та висхідної мієлографії q КТ, МРТ, радіоізотопні методи: візуалізація пухлини, визначення рівня її розташування, припущення стосовно гістогенезу та характеру росту пухлини
ДІАГНОСТИКА q АНАМНЕЗ: динаміка розвитку симптоматики та клінічного перебігу захворювання q НЕВРОЛОГІЧНЕ ОБСТЕЖЕННЯ: топічна діагностика, визначення ступеня порушення чутливих, рухових і вегетативних функцій q ЛАБОРАТОРНЕ ОБСТЕЖЕННЯ (ЗАГАЛЬНІ АНАЛІЗИ КРОВІ, СЕЧІ, БІОХІМІЧНЕ ДОСЛІДЖЕННЯ КРОВІ, КОАГУЛОГРАМА ТОЩО) q СПОНДИЛОГРАФІЯ У 2 -Х ПРОЕКЦІЯХ: звапнення, руйнування хребця та його складових, розширення міжхребцевих отворів (при екстра-інтравертебральних пухлинах), звуження коренів дуг та збільшення відстані між ними (симптом Ельсберга-Дайка) q МІЄЛОГРАФІЯ: уточнення локалізації верхньої та нижньої меж пухлини за допомогою низхідної та висхідної мієлографії q КТ, МРТ, радіоізотопні методи: візуалізація пухлини, визначення рівня її розташування, припущення стосовно гістогенезу та характеру росту пухлини
 41
41
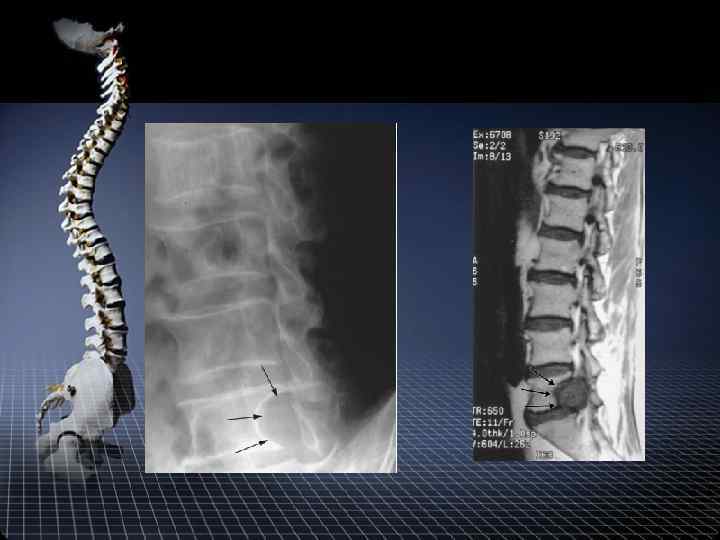
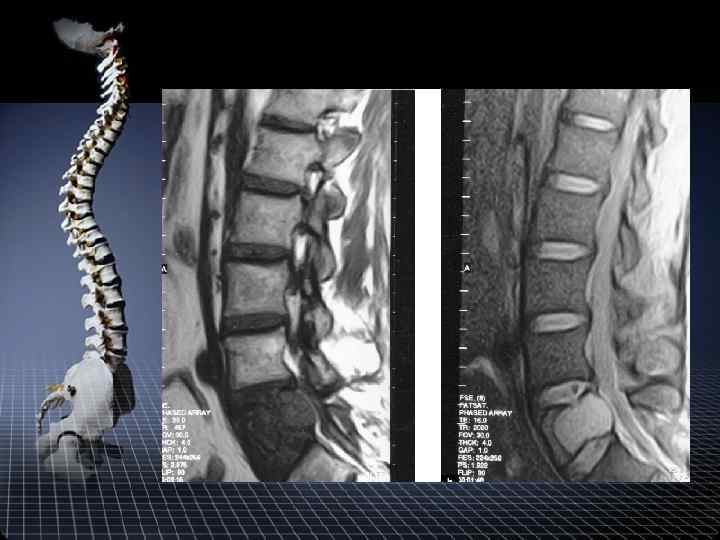
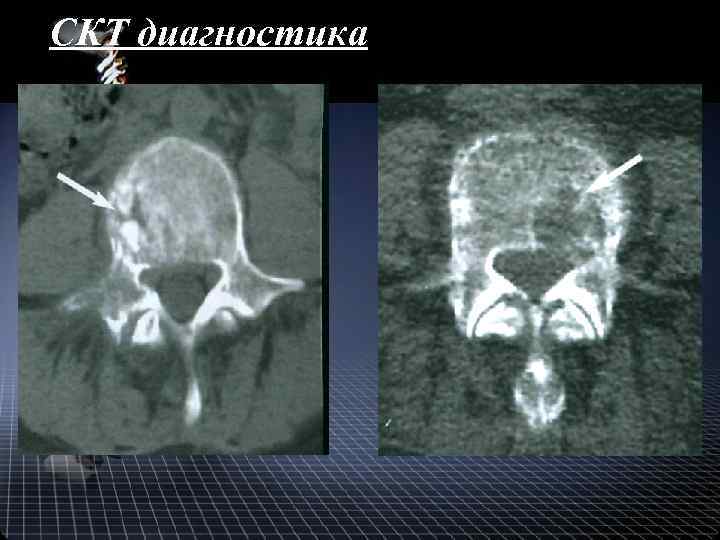 СКТ диагностика
СКТ диагностика
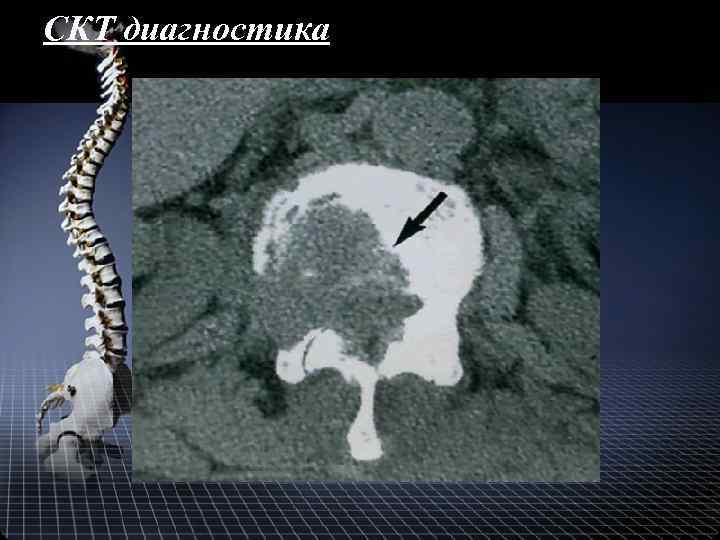 СКТ диагностика
СКТ диагностика
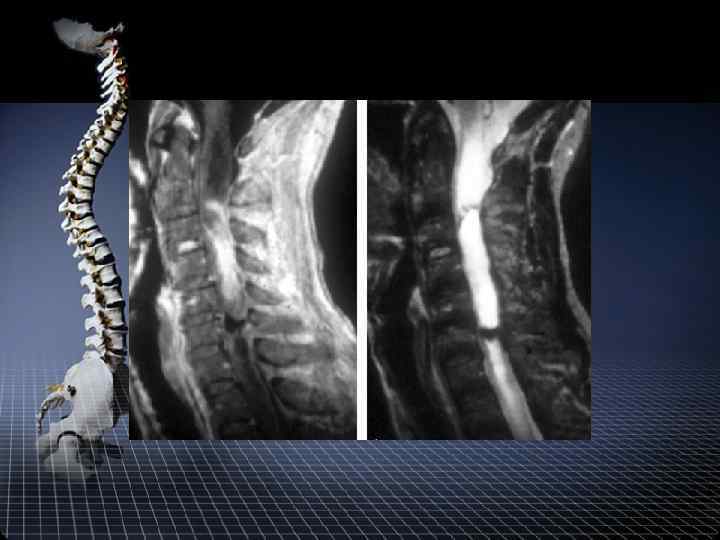
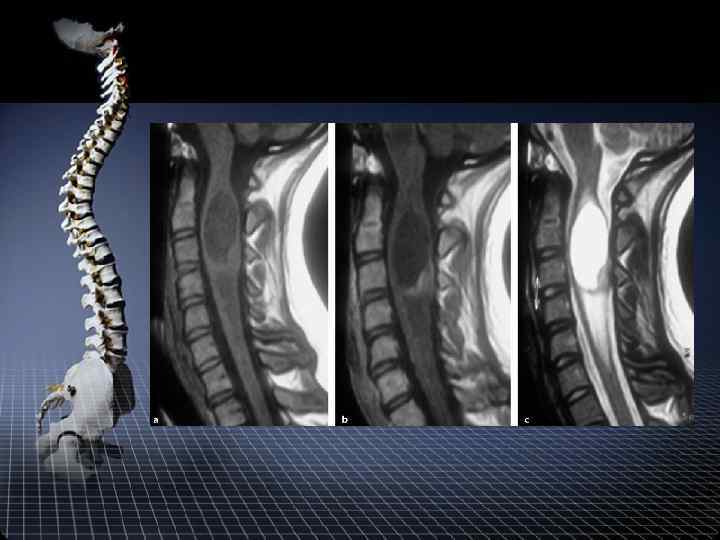
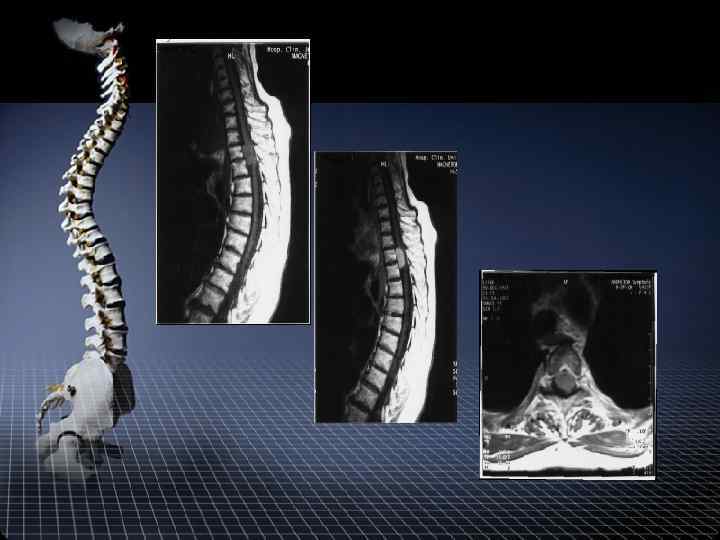
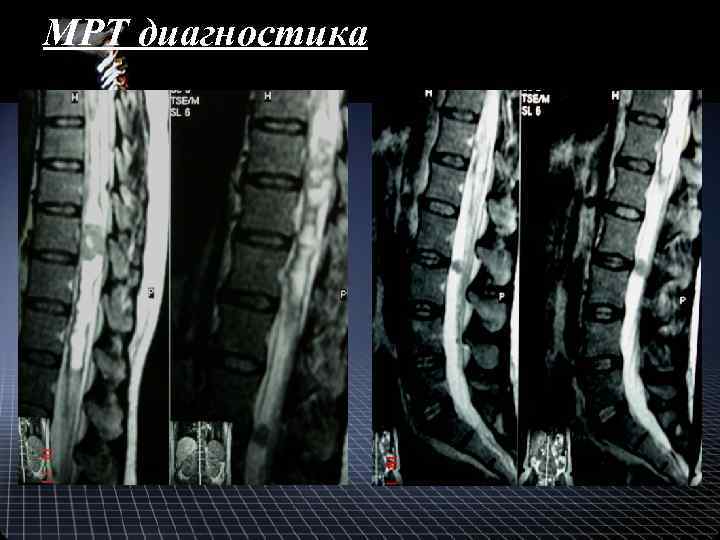 МРТ диагностика
МРТ диагностика
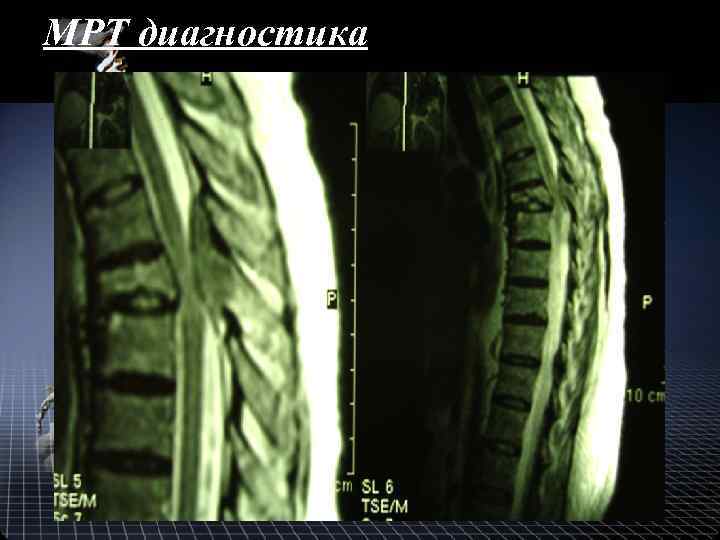 МРТ диагностика
МРТ диагностика
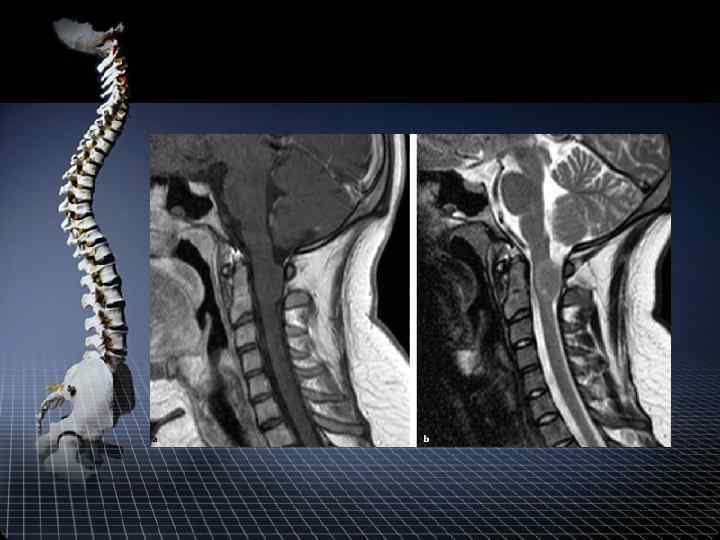
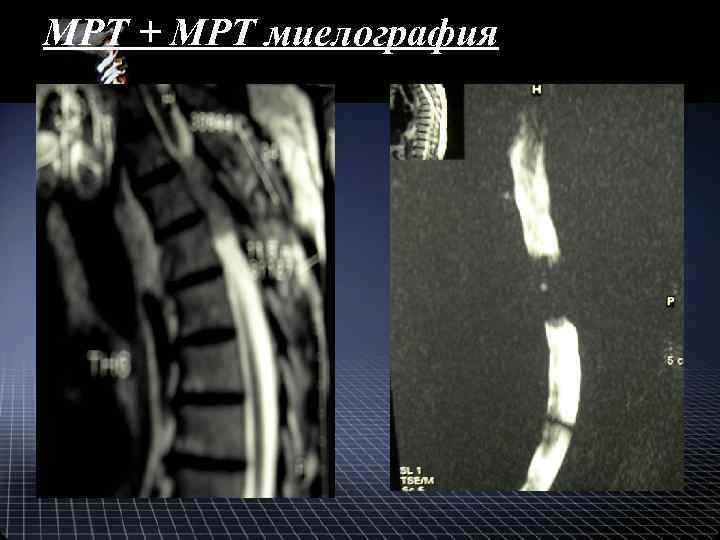 МРТ + МРТ миелография
МРТ + МРТ миелография
 Люмбальная пункция с ликвородинамическими пробами • Блок ликвороциркуляции: - полный, - частичный, - клапанный. • Триада Фроана-Нонне: - белково-клеточная диссоциация, - ксантохромия, - гиперкоагуляция ликвора.
Люмбальная пункция с ликвородинамическими пробами • Блок ликвороциркуляции: - полный, - частичный, - клапанный. • Триада Фроана-Нонне: - белково-клеточная диссоциация, - ксантохромия, - гиперкоагуляция ликвора.
 ЛІКУВАННЯ Єдиний радикальний метод лікування – хірургічний. • • • Принципи операції: максимально радикальне видалення пухлини; максимальне збереження кровопостачання спинного мозку; оперативне втручання має бути проведене з мінімальним пошкодженням структур спинного мозку та його корінців.
ЛІКУВАННЯ Єдиний радикальний метод лікування – хірургічний. • • • Принципи операції: максимально радикальне видалення пухлини; максимальне збереження кровопостачання спинного мозку; оперативне втручання має бути проведене з мінімальним пошкодженням структур спинного мозку та його корінців.
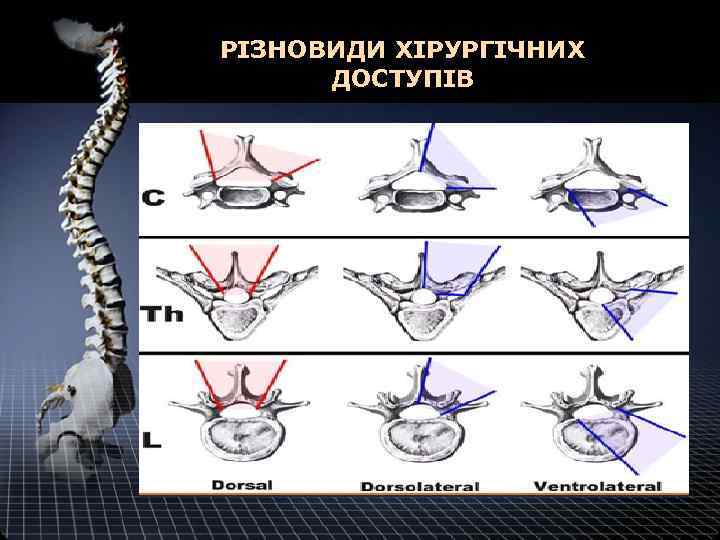 РІЗНОВИДИ ХІРУРГІЧНИХ ДОСТУПІВ
РІЗНОВИДИ ХІРУРГІЧНИХ ДОСТУПІВ
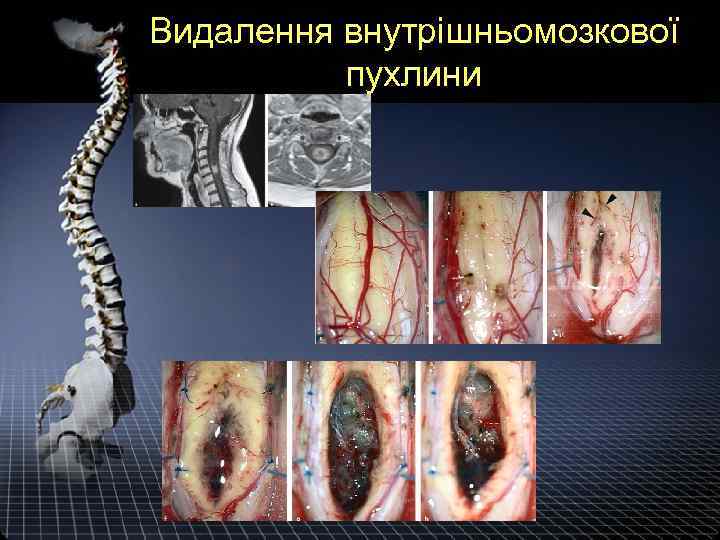 Видалення внутрішньомозкової пухлини
Видалення внутрішньомозкової пухлини
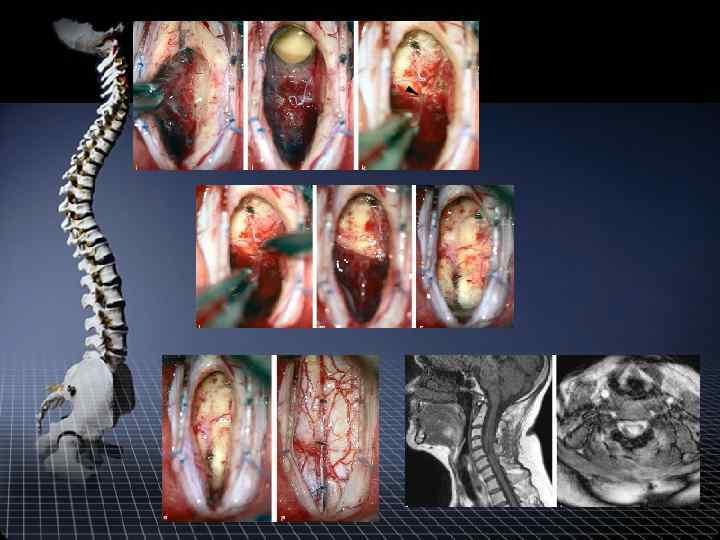
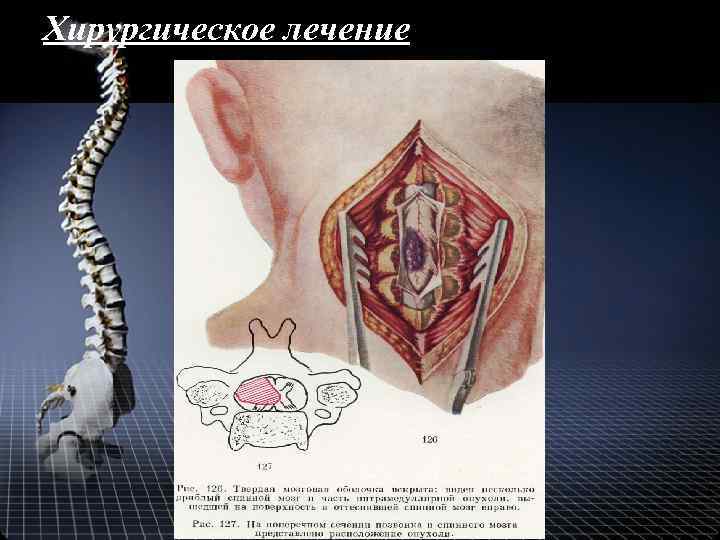 Хирургическое лечение
Хирургическое лечение
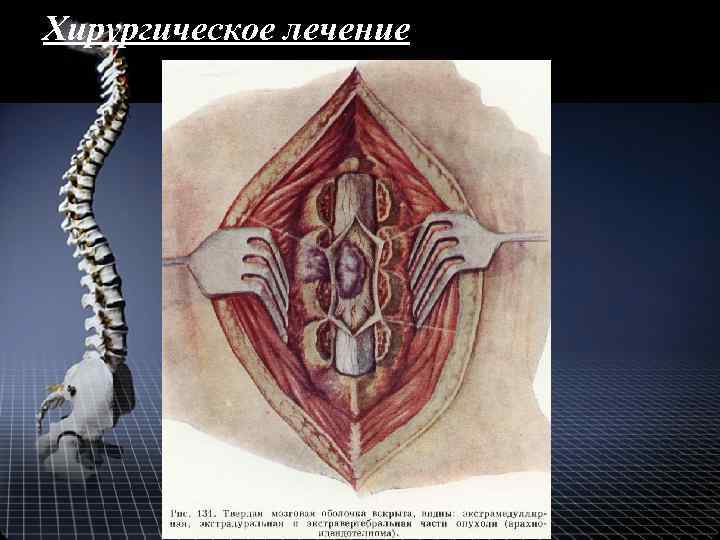 Хирургическое лечение
Хирургическое лечение
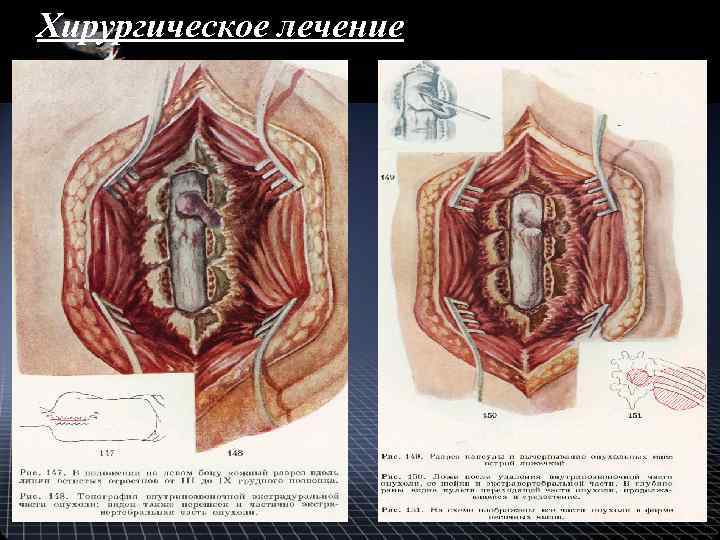 Хирургическое лечение
Хирургическое лечение
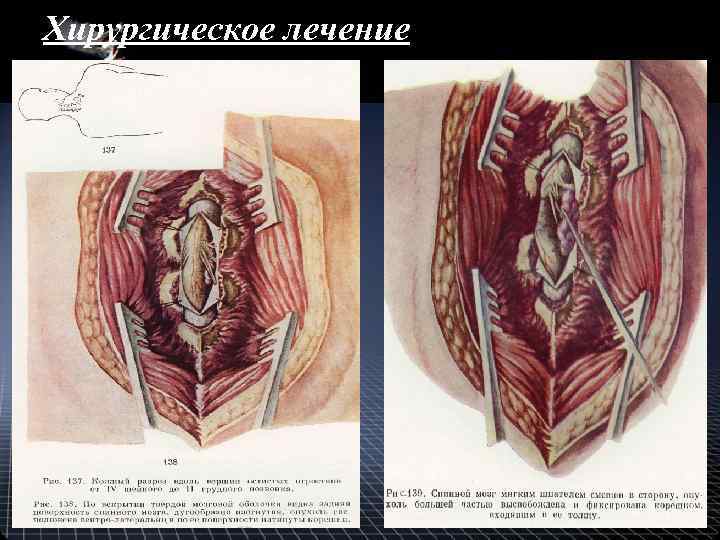 Хирургическое лечение
Хирургическое лечение
 Пункционная вертебропластика • Малоинвазивный метод обеспечения стабилизации и консолидации поврежденных тел позвонков с использованием костных цементов. • основу большинства цементов составляет полиметилметакрилат.
Пункционная вертебропластика • Малоинвазивный метод обеспечения стабилизации и консолидации поврежденных тел позвонков с использованием костных цементов. • основу большинства цементов составляет полиметилметакрилат.
 Факторы, обеспечивающие эффективность вертебропластики • консолидация тела позвонка, • обеспечение осевой стабильности, • устранение боковой деформации тела позвонка при нагрузках, • термическое разрушение болевых рецепторов периоста позвонка.
Факторы, обеспечивающие эффективность вертебропластики • консолидация тела позвонка, • обеспечение осевой стабильности, • устранение боковой деформации тела позвонка при нагрузках, • термическое разрушение болевых рецепторов периоста позвонка.
 Факторы, обеспечивающие эффективность вертебропластики • химическое цитотоксическое действие на ткань опухоли, • термическое цитотоксическое действие на ткань опухоли, • ишемическое воздействие на ткань опухоли, • угнетение образования опухолью биологически активных веществ, повышающих порог возбудимости болевых рецепторов.
Факторы, обеспечивающие эффективность вертебропластики • химическое цитотоксическое действие на ткань опухоли, • термическое цитотоксическое действие на ткань опухоли, • ишемическое воздействие на ткань опухоли, • угнетение образования опухолью биологически активных веществ, повышающих порог возбудимости болевых рецепторов.
 Показания к вертебропластике • опухоли тела позвонка (прежде всего агрессивные гемангиомы, миеломная болезнь, метастазы в пределах тела позвонка), • «критический» остеопороз позвоночника, • травматическое повреждение: - компрессионные переломы I-II ст. , - посттравматический остеонекроз (болезнь Кюммеля).
Показания к вертебропластике • опухоли тела позвонка (прежде всего агрессивные гемангиомы, миеломная болезнь, метастазы в пределах тела позвонка), • «критический» остеопороз позвоночника, • травматическое повреждение: - компрессионные переломы I-II ст. , - посттравматический остеонекроз (болезнь Кюммеля).
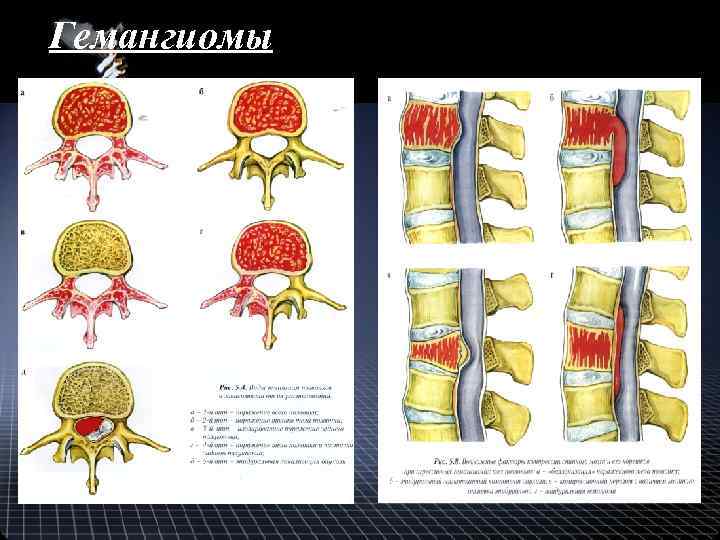 Гемангиомы
Гемангиомы
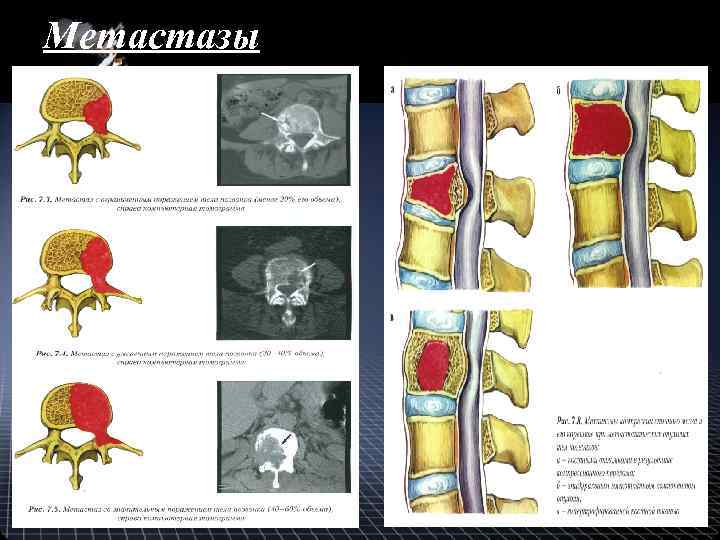 Метастазы
Метастазы
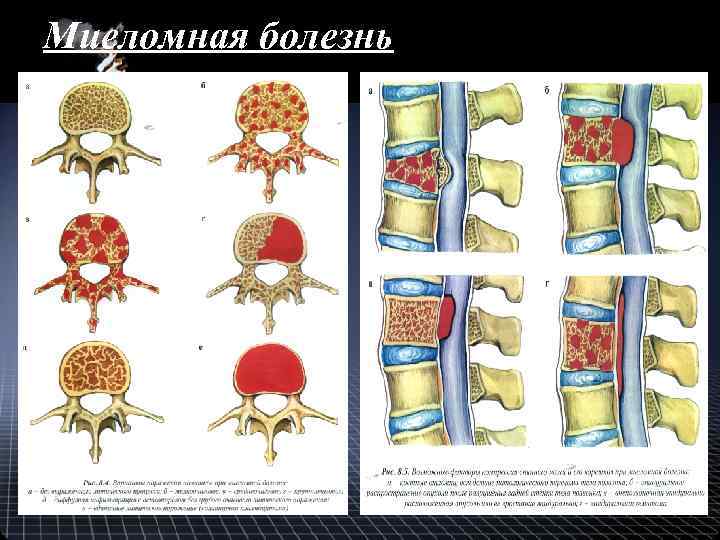 Миеломная болезнь
Миеломная болезнь
 Противопоказания к вертебропластике • тяжёлое соматическое состояние, • характер и распространенность поражения: - снижение высоты тела позвонка на 70% и более, - экстравертебральное распространение процесса, - многоуровневое метастатическое поражение позвоночника, - инфекционные поражения тел позвонков.
Противопоказания к вертебропластике • тяжёлое соматическое состояние, • характер и распространенность поражения: - снижение высоты тела позвонка на 70% и более, - экстравертебральное распространение процесса, - многоуровневое метастатическое поражение позвоночника, - инфекционные поражения тел позвонков.
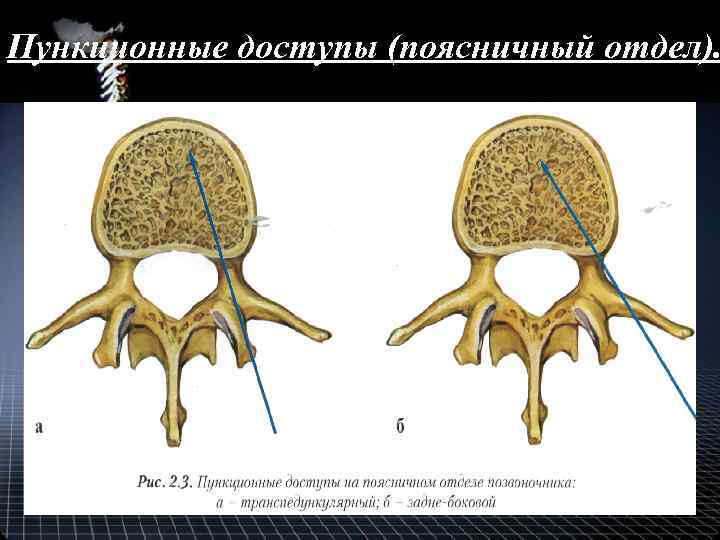 Пункционные доступы (поясничный отдел).
Пункционные доступы (поясничный отдел).
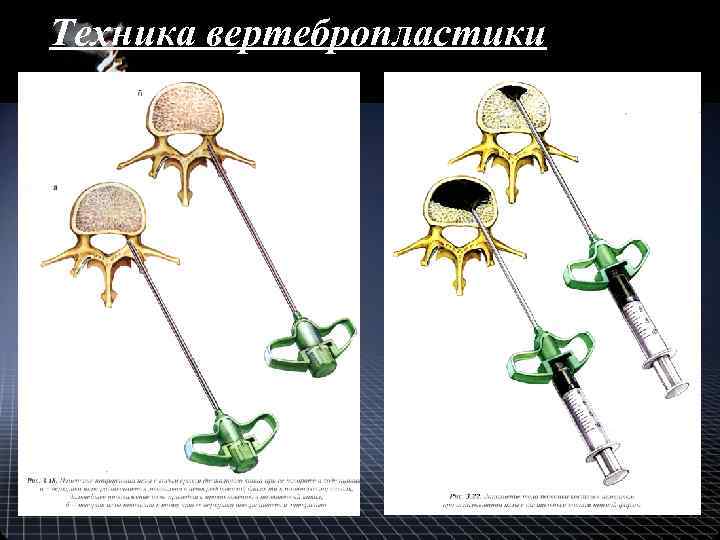 Техника вертебропластики
Техника вертебропластики
 Інші методи лікування пухлин спинного мозку • Радіохірургія • Променева терапія • Хіміотерапія
Інші методи лікування пухлин спинного мозку • Радіохірургія • Променева терапія • Хіміотерапія


