Новая опухоли гол мозга.PPT
- Количество слайдов: 136
 Пухлини головного мозку
Пухлини головного мозку
 • Опухоль – это патологический процесс, характеризующийся некоординированным ростом и размножением клеток, утратившых способность к дифференцировке и созреванию 2
• Опухоль – это патологический процесс, характеризующийся некоординированным ростом и размножением клеток, утратившых способность к дифференцировке и созреванию 2
 • Пухлини ЦНС складають 2 -5% від загальної кількості онкологічних захворювань людини (Absan H. et al. , 1995). • Щорічно виявляється 1 випадок пухлини головного мозку на 20 тис. населення, серед дітей цей показник становить 1 на 27 -28 тис. і займає друге місце по летальності після хвороб кровотворної та лімфатичної систем (Ромоданов А. П. , 1985, Walker A. E. , 1985). • Кількість вперше виявлених пухлин ЦНС зростає щороку на 1 -2%. • У дорослих смертність від пухлин головного мозку займає 3 -5 місце серед усіх причин.
• Пухлини ЦНС складають 2 -5% від загальної кількості онкологічних захворювань людини (Absan H. et al. , 1995). • Щорічно виявляється 1 випадок пухлини головного мозку на 20 тис. населення, серед дітей цей показник становить 1 на 27 -28 тис. і займає друге місце по летальності після хвороб кровотворної та лімфатичної систем (Ромоданов А. П. , 1985, Walker A. E. , 1985). • Кількість вперше виявлених пухлин ЦНС зростає щороку на 1 -2%. • У дорослих смертність від пухлин головного мозку займає 3 -5 місце серед усіх причин.
 Поширеність пухлин (на 100 тис. нас. ) Серед дорослих Серед дітей
Поширеність пухлин (на 100 тис. нас. ) Серед дорослих Серед дітей
 Залежність частоти виявлення пухлин головного мозку від віку та статі • В Україні частота пухлин ГМ у чоловіків складає 10, 2 на 100 тис. населення, а серед жінок цей показник складає 7, 6 : 100 тис. • В США частота пухлин головного мозку серед чоловіків досягає 12, 2: 100 тис. , а серед жінок – 11: 100 тис. • Кількість пухлин у жінок у віці 40 -50 років в 1, 5 -1, 8 рази більша ніж у чоловіків. • У чоловіків зустрічаються переважно пухлини гліального ряду, а у жінок менінгіоми, невриноми. • У хворих старше 70 років 40% пухлин ГМ складають менінгіоми.
Залежність частоти виявлення пухлин головного мозку від віку та статі • В Україні частота пухлин ГМ у чоловіків складає 10, 2 на 100 тис. населення, а серед жінок цей показник складає 7, 6 : 100 тис. • В США частота пухлин головного мозку серед чоловіків досягає 12, 2: 100 тис. , а серед жінок – 11: 100 тис. • Кількість пухлин у жінок у віці 40 -50 років в 1, 5 -1, 8 рази більша ніж у чоловіків. • У чоловіків зустрічаються переважно пухлини гліального ряду, а у жінок менінгіоми, невриноми. • У хворих старше 70 років 40% пухлин ГМ складають менінгіоми.
 Фактори ризику виникнення пухлин головного мозку I. Генетичний фактор. Мутації в хромосомах 9(9 p), 10(10 q), 13(13 q), 17(17 p), 22(22 q) під дією несприятливих факторів зовнішнього середовища, а також вроджені дефекти даних генів. Синдром Імовірна супутня пухлина головного мозку Пошкоджений ген Нейрофіброматоз (тип 1) Астроцитома, периферична нейрофіброма 17 q Нейрофіброматоз (тип 2) Невринома VIII пари черепномозкових нервів, менінгіома, астроцитома, епендимома 22 q Туберозний склероз Субепендимарна астроцитома 9 q Синдром Лі-Фроменті Гліобластома, інша гліома 17 p Синдром Гіппеля. Ліндау Гемангіобластома мозочку, астроцитома 3 p
Фактори ризику виникнення пухлин головного мозку I. Генетичний фактор. Мутації в хромосомах 9(9 p), 10(10 q), 13(13 q), 17(17 p), 22(22 q) під дією несприятливих факторів зовнішнього середовища, а також вроджені дефекти даних генів. Синдром Імовірна супутня пухлина головного мозку Пошкоджений ген Нейрофіброматоз (тип 1) Астроцитома, периферична нейрофіброма 17 q Нейрофіброматоз (тип 2) Невринома VIII пари черепномозкових нервів, менінгіома, астроцитома, епендимома 22 q Туберозний склероз Субепендимарна астроцитома 9 q Синдром Лі-Фроменті Гліобластома, інша гліома 17 p Синдром Гіппеля. Ліндау Гемангіобластома мозочку, астроцитома 3 p
 • II. Дія несприятливих факторів навколишнього середовища Іонізуюче випромінювання, електромагнітне поле, пестициди тощо • III. Онкогенні віруси Наявність в організмі людини онкогенних вірусів, напр. , Епштейна-Бара, папіломи людини 16 та 18 типів, ВІЛ та ін. • IV. Неправильний спосіб життя Шкідливі звички, дієтичний фактор тощо • V. Перенесені ЧМТ • VI. Спадковість Наявність у близьких родичів пухлин нервової системи; напр. , сімейний тип успадкування хвороби Рекленгаузена
• II. Дія несприятливих факторів навколишнього середовища Іонізуюче випромінювання, електромагнітне поле, пестициди тощо • III. Онкогенні віруси Наявність в організмі людини онкогенних вірусів, напр. , Епштейна-Бара, папіломи людини 16 та 18 типів, ВІЛ та ін. • IV. Неправильний спосіб життя Шкідливі звички, дієтичний фактор тощо • V. Перенесені ЧМТ • VI. Спадковість Наявність у близьких родичів пухлин нервової системи; напр. , сімейний тип успадкування хвороби Рекленгаузена
 Гистологическая структура IНейроэктодермальные опухоли 1. 1 Астроцитарные опухоли Астроцитома (варианты) —протоплазматическая —фибриллярная —смешанная —пилоидная(пилоцитарная) —субэпендимарная Анапластическая астроцитома Глиобластома (варианты) —мультиформная —изоморфноклеточная 1. 2 Олигодендроглиальные опухоли Олигодендроглиома Анапластическая олигодендроглиома Глиобластома олигодендроглиального генеза 8
Гистологическая структура IНейроэктодермальные опухоли 1. 1 Астроцитарные опухоли Астроцитома (варианты) —протоплазматическая —фибриллярная —смешанная —пилоидная(пилоцитарная) —субэпендимарная Анапластическая астроцитома Глиобластома (варианты) —мультиформная —изоморфноклеточная 1. 2 Олигодендроглиальные опухоли Олигодендроглиома Анапластическая олигодендроглиома Глиобластома олигодендроглиального генеза 8
 1. 5. Нейроэпителиальные опухоли Полярная спонгиобластома Астробластома Медуллоэпителиома Медуллобластома (варианты) —диспластический с глиальной дифференцировкой —диспластический с нейрональной дифференцировкой —диспластический с эпендимарной дифференцировкой Нейробластома Ретинобластома Ольфакторная нейробластома (эстизионейробластома) Церебральная примитивная нейроэктодермальная опухоль с мультипотенциальной дифференцировкой 1. 6 Опухоли сосудистого сплетения Папиллома сосудистого сплетения Анапластическая папиллома сосудистого сплетения Рак сосудистого сплетения 9
1. 5. Нейроэпителиальные опухоли Полярная спонгиобластома Астробластома Медуллоэпителиома Медуллобластома (варианты) —диспластический с глиальной дифференцировкой —диспластический с нейрональной дифференцировкой —диспластический с эпендимарной дифференцировкой Нейробластома Ретинобластома Ольфакторная нейробластома (эстизионейробластома) Церебральная примитивная нейроэктодермальная опухоль с мультипотенциальной дифференцировкой 1. 6 Опухоли сосудистого сплетения Папиллома сосудистого сплетения Анапластическая папиллома сосудистого сплетения Рак сосудистого сплетения 9
 IIОпухоли оболочек черепно-мозговых нервов и корешков Шваннома (неврилеммома, невринома) Анапластическая шваннома Злокачественная шваннома Нейрофибросаркома. IIIОпухоли области шишковидного тела Пинеалома. пинеоцитома, пинеалоцитома Пинеобластома (анапластическая пинеалома) Злокачественная пинеалома Герминома 10
IIОпухоли оболочек черепно-мозговых нервов и корешков Шваннома (неврилеммома, невринома) Анапластическая шваннома Злокачественная шваннома Нейрофибросаркома. IIIОпухоли области шишковидного тела Пинеалома. пинеоцитома, пинеалоцитома Пинеобластома (анапластическая пинеалома) Злокачественная пинеалома Герминома 10
 IVОпухоли гипофизарного хода Аденома гипофиза (варианты) -хромофобная — базофильная — ацидофильная — смешанная Карцинома гипофиза Краниофарингиома (варианты) — адамантиноподобный — папиллярный VБидермальные опухоли Глиосаркома 11
IVОпухоли гипофизарного хода Аденома гипофиза (варианты) -хромофобная — базофильная — ацидофильная — смешанная Карцинома гипофиза Краниофарингиома (варианты) — адамантиноподобный — папиллярный VБидермальные опухоли Глиосаркома 11
 VIПервичные злокачественные лимфомы мозга. Лимфосаркома Плазмоцитома Ретикулосаркома VIIСосудистые опухоли Гемангиома Гемангиобластома (гемангиоретикулома) Гемангиоэндотелиома Гемангиоперицитома Ангиосаркома (гемангиосаркома) 12
VIПервичные злокачественные лимфомы мозга. Лимфосаркома Плазмоцитома Ретикулосаркома VIIСосудистые опухоли Гемангиома Гемангиобластома (гемангиоретикулома) Гемангиоэндотелиома Гемангиоперицитома Ангиосаркома (гемангиосаркома) 12
 VIIIОпухоли оболочек мозга Менингиома (варианты) — менинготелиальная — фибробластическая (фиброзная) — псаммоматозная — ангиоматозная — папиллярная — смешанная. Анапластическая менингиома Менинготелиальная саркома (варианты) — фибросаркома — полиморфноклеточная саркома — первичный менингеальный 13 саркоматоз
VIIIОпухоли оболочек мозга Менингиома (варианты) — менинготелиальная — фибробластическая (фиброзная) — псаммоматозная — ангиоматозная — папиллярная — смешанная. Анапластическая менингиома Менинготелиальная саркома (варианты) — фибросаркома — полиморфноклеточная саркома — первичный менингеальный 13 саркоматоз
 IXМеланотические (меланоцитарные) опухоли нервной системы (первичные) Меланоцитома Злокачественная меланома (меланокарцинома, меланосаркома) Диффузный меланоматоз XОпухоли, врастающие из окружающих тканей Опухоль яремного гломуса (хемодектома, параганглиома) Мезенхимома Злокачественная мезенхимома Тератома 14
IXМеланотические (меланоцитарные) опухоли нервной системы (первичные) Меланоцитома Злокачественная меланома (меланокарцинома, меланосаркома) Диффузный меланоматоз XОпухоли, врастающие из окружающих тканей Опухоль яремного гломуса (хемодектома, параганглиома) Мезенхимома Злокачественная мезенхимома Тератома 14
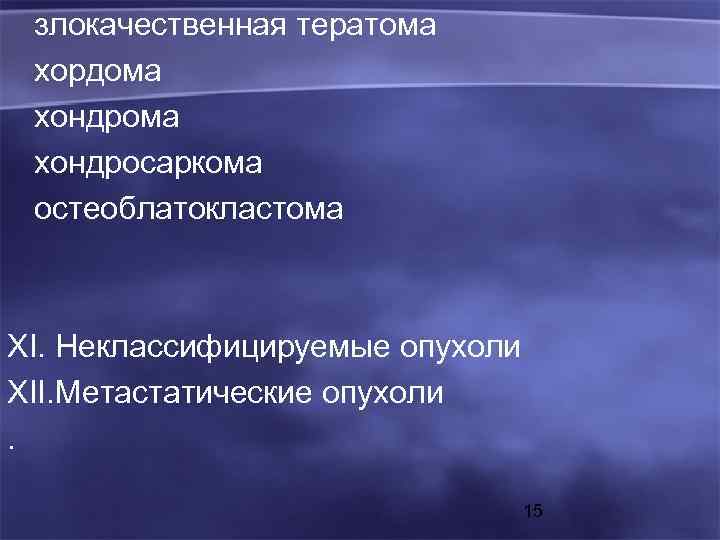 злокачественная тератома хордома хондросаркома остеоблатокластома XI. Неклассифицируемые опухоли XII. Метастатические опухоли. 15
злокачественная тератома хордома хондросаркома остеоблатокластома XI. Неклассифицируемые опухоли XII. Метастатические опухоли. 15
 XIII. Кисты и опухолевидные поражения - дермоид, эпидермоид, - коллоидная киста III желудочка - кисты сосудистого сплетения - арахноидальные кисты - эпендимарные кисты - нейроглиальные кисты 16
XIII. Кисты и опухолевидные поражения - дермоид, эпидермоид, - коллоидная киста III желудочка - кисты сосудистого сплетения - арахноидальные кисты - эпендимарные кисты - нейроглиальные кисты 16
 Класифікація пухлин головного мозку • I. За локалізацією: • • По відношенню до намету мозочка: 1. Супратенторіальні. 2. Субтенторіальні. Подвійної локалізації: Супра-субтенторіальні Краніоспінальні.
Класифікація пухлин головного мозку • I. За локалізацією: • • По відношенню до намету мозочка: 1. Супратенторіальні. 2. Субтенторіальні. Подвійної локалізації: Супра-субтенторіальні Краніоспінальні.
 По відношенню до склепіння черепа: • 1. Конвекситальні. • 2. Базальні. • 1. Внутрішньомозкові (пухлини гліального ряду, структур головного мозку, судин головного мозку) • 2. Позамозкові (з корінців черепно-мозкових нервів, оболонок головного мозку, оточуючих тканин)
По відношенню до склепіння черепа: • 1. Конвекситальні. • 2. Базальні. • 1. Внутрішньомозкові (пухлини гліального ряду, структур головного мозку, судин головного мозку) • 2. Позамозкові (з корінців черепно-мозкових нервів, оболонок головного мозку, оточуючих тканин)
 ІІ. За кількістю: • 1. Поодинокі. • 2. Множинні (метастатичні, пухлини головного мозку при нейрофіброматозі тощо). ІІІ. За часом виникнення: • 1. Вроджені (які проявились клінічними симптомами та діагностовані в перші 60 днів після народження (Schiffer D. et al. , 1993). • 2. Набуті. ІV. За генезом: • 1. Первинні. • 2. Вторинні (метастатичні).
ІІ. За кількістю: • 1. Поодинокі. • 2. Множинні (метастатичні, пухлини головного мозку при нейрофіброматозі тощо). ІІІ. За часом виникнення: • 1. Вроджені (які проявились клінічними симптомами та діагностовані в перші 60 днів після народження (Schiffer D. et al. , 1993). • 2. Набуті. ІV. За генезом: • 1. Первинні. • 2. Вторинні (метастатичні).
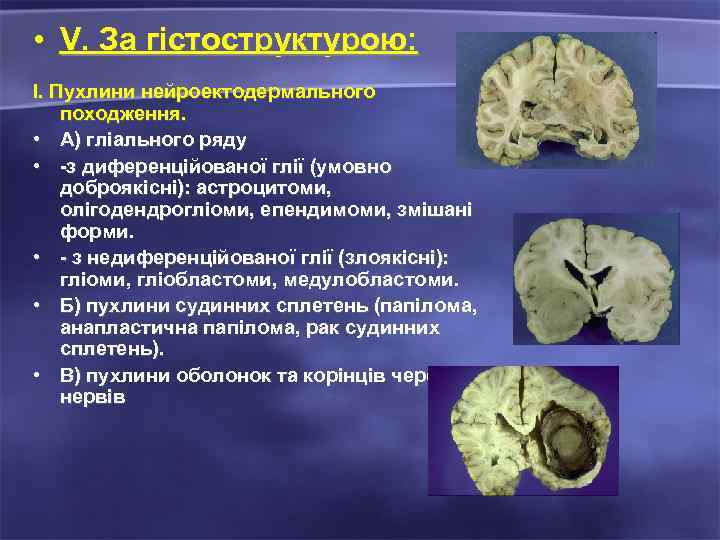 • V. За гістоструктурою: I. Пухлини нейроектодермального походження. • А) гліального ряду • -з диференційованої глії (умовно доброякісні): астроцитоми, олігодендрогліоми, епендимоми, змішані форми. • - з недиференційованої глії (злоякісні): гліоми, гліобластоми, медулобластоми. • Б) пухлини судинних сплетень (папілома, анапластична папілома, рак судинних сплетень). • В) пухлини оболонок та корінців черепних нервів
• V. За гістоструктурою: I. Пухлини нейроектодермального походження. • А) гліального ряду • -з диференційованої глії (умовно доброякісні): астроцитоми, олігодендрогліоми, епендимоми, змішані форми. • - з недиференційованої глії (злоякісні): гліоми, гліобластоми, медулобластоми. • Б) пухлини судинних сплетень (папілома, анапластична папілома, рак судинних сплетень). • В) пухлини оболонок та корінців черепних нервів
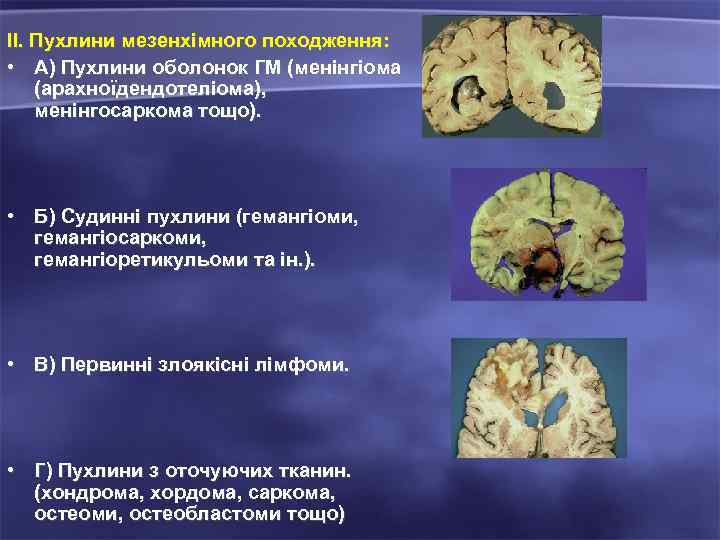 II. Пухлини мезенхімного походження: • А) Пухлини оболонок ГМ (менінгіома (арахноїдендотеліома), менінгосаркома тощо). • Б) Судинні пухлини (гемангіоми, гемангіосаркоми, гемангіоретикульоми та ін. ). • В) Первинні злоякісні лімфоми. • Г) Пухлини з оточуючих тканин. (хондрома, хордома, саркома, остеоми, остеобластоми тощо)
II. Пухлини мезенхімного походження: • А) Пухлини оболонок ГМ (менінгіома (арахноїдендотеліома), менінгосаркома тощо). • Б) Судинні пухлини (гемангіоми, гемангіосаркоми, гемангіоретикульоми та ін. ). • В) Первинні злоякісні лімфоми. • Г) Пухлини з оточуючих тканин. (хондрома, хордома, саркома, остеоми, остеобластоми тощо)
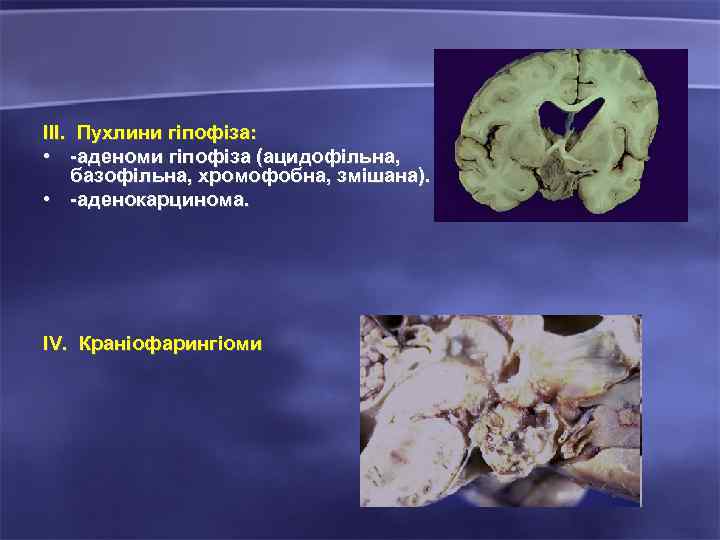 IІІ. Пухлини гіпофіза: • -аденоми гіпофіза (ацидофільна, базофільна, хромофобна, змішана). • -аденокарцинома. ІV. Краніофарингіоми
IІІ. Пухлини гіпофіза: • -аденоми гіпофіза (ацидофільна, базофільна, хромофобна, змішана). • -аденокарцинома. ІV. Краніофарингіоми
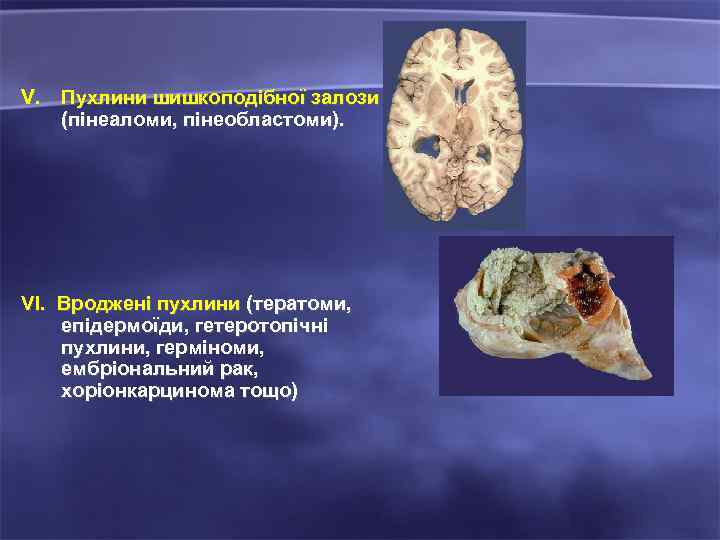 V. Пухлини шишкоподібної залози (пінеаломи, пінеобластоми). VI. Вроджені пухлини (тератоми, епідермоїди, гетеротопічні пухлини, герміноми, ембріональний рак, хоріонкарцинома тощо)
V. Пухлини шишкоподібної залози (пінеаломи, пінеобластоми). VI. Вроджені пухлини (тератоми, епідермоїди, гетеротопічні пухлини, герміноми, ембріональний рак, хоріонкарцинома тощо)
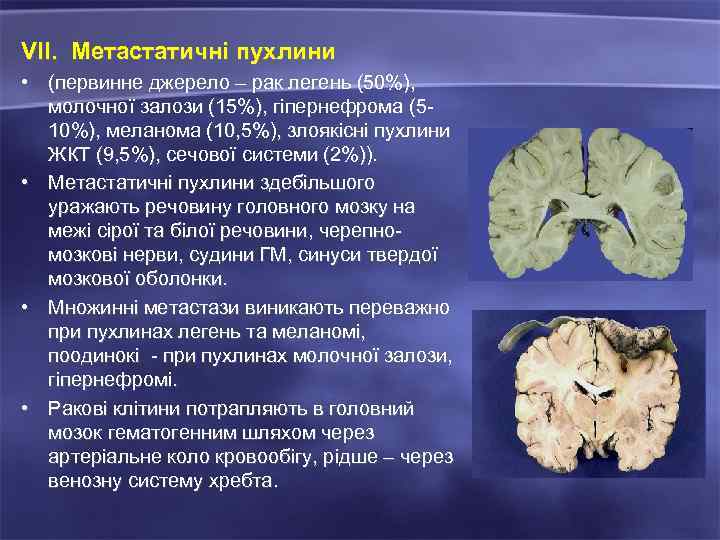 VII. Метастатичні пухлини • (первинне джерело – рак легень (50%), молочної залози (15%), гіпернефрома (510%), меланома (10, 5%), злоякісні пухлини ЖКТ (9, 5%), сечової системи (2%)). • Метастатичні пухлини здебільшого уражають речовину головного мозку на межі сірої та білої речовини, черепномозкові нерви, судини ГМ, синуси твердої мозкової оболонки. • Множинні метастази виникають переважно при пухлинах легень та меланомі, поодинокі - при пухлинах молочної залози, гіпернефромі. • Ракові клітини потрапляють в головний мозок гематогенним шляхом через артеріальне коло кровообігу, рідше – через венозну систему хребта.
VII. Метастатичні пухлини • (первинне джерело – рак легень (50%), молочної залози (15%), гіпернефрома (510%), меланома (10, 5%), злоякісні пухлини ЖКТ (9, 5%), сечової системи (2%)). • Метастатичні пухлини здебільшого уражають речовину головного мозку на межі сірої та білої речовини, черепномозкові нерви, судини ГМ, синуси твердої мозкової оболонки. • Множинні метастази виникають переважно при пухлинах легень та меланомі, поодинокі - при пухлинах молочної залози, гіпернефромі. • Ракові клітини потрапляють в головний мозок гематогенним шляхом через артеріальне коло кровообігу, рідше – через венозну систему хребта.
 Розподіл пухлин ГМ за гістоструктурою у дорослих
Розподіл пухлин ГМ за гістоструктурою у дорослих
 Критерії для визначення ступеня злоякісності гліальних пухлин (Daumas. Dupont) • • Атипія ядер Мітози Ендотеліальна проліферація Некрози Відсутність жодного з цих критеріїв відносить пухлину до І ст. . злоякісності, 1 критерій- ІІ ст. , 2 - ІІІ ст. , 3 -4 - ІV ст.
Критерії для визначення ступеня злоякісності гліальних пухлин (Daumas. Dupont) • • Атипія ядер Мітози Ендотеліальна проліферація Некрози Відсутність жодного з цих критеріїв відносить пухлину до І ст. . злоякісності, 1 критерій- ІІ ст. , 2 - ІІІ ст. , 3 -4 - ІV ст.
 КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ (Т) первичная опухоль • ТХ недостаточно данных для оценки первичной опухоли • ТО первичная опухоль не определяется • Опухоли, локализующиеся выше мозжечкового намета • Т 1 опухоль одной гемисферы, до 5 см в наибольшем измерении • Т 2 опухоль одной гемисферы, более 5 см в наибольшем измерении • ТЗ опухоль распространяется на систему желудочков • Т 4 опухоль распространяется за среднюю линию головного мозга на противоположную гемисферу или распространяется ниже мозжечкового намета • Опухоли, локализующиеся ниже мозжечкового намета • Т 1 опухоль одной гемисферы, до 3 см в наибольшем измерении • Т 2 опухоль одной гемисферы, более 3 см в наибольшем измерении ТЗ опухоль распространяется на систему желудочков • Т 4 опухоль распространяется за среднюю линию головного мозга на противоположную гемисферу или распространяется выше мозжечкового намета 27
КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ (Т) первичная опухоль • ТХ недостаточно данных для оценки первичной опухоли • ТО первичная опухоль не определяется • Опухоли, локализующиеся выше мозжечкового намета • Т 1 опухоль одной гемисферы, до 5 см в наибольшем измерении • Т 2 опухоль одной гемисферы, более 5 см в наибольшем измерении • ТЗ опухоль распространяется на систему желудочков • Т 4 опухоль распространяется за среднюю линию головного мозга на противоположную гемисферу или распространяется ниже мозжечкового намета • Опухоли, локализующиеся ниже мозжечкового намета • Т 1 опухоль одной гемисферы, до 3 см в наибольшем измерении • Т 2 опухоль одной гемисферы, более 3 см в наибольшем измерении ТЗ опухоль распространяется на систему желудочков • Т 4 опухоль распространяется за среднюю линию головного мозга на противоположную гемисферу или распространяется выше мозжечкового намета 27
 ХИРУРГИЧЕСКАЯ КЛАССИФИКАЦИЯ • Доброкачественные опухоли, доступные для хирургического вмешательства и потенциально полностью излечимые • Медленно растущие доброкачественные опухоли, которые не могут быть полностью удалены из-за хирургически недоступной локализации • Быстрорастущие злокачественные опухоли, частичное хирургическое удаление которых не изменяет исхода болезни 28
ХИРУРГИЧЕСКАЯ КЛАССИФИКАЦИЯ • Доброкачественные опухоли, доступные для хирургического вмешательства и потенциально полностью излечимые • Медленно растущие доброкачественные опухоли, которые не могут быть полностью удалены из-за хирургически недоступной локализации • Быстрорастущие злокачественные опухоли, частичное хирургическое удаление которых не изменяет исхода болезни 28
 Клінічна картина Гіпертензійний синдром Вогнищеві симптоми Загальномозкові симптоми Інтоксикаційний синдром Астеновегетативний синдром Дислокаційний синдром
Клінічна картина Гіпертензійний синдром Вогнищеві симптоми Загальномозкові симптоми Інтоксикаційний синдром Астеновегетативний синдром Дислокаційний синдром
 Загально-мозкові симптоми гіпертензійний синдром головний біль нудота, блювання порушення зору, застійні ДЗН запаморочення, порушення свідомості порушення психіки, епілептичні напади
Загально-мозкові симптоми гіпертензійний синдром головний біль нудота, блювання порушення зору, застійні ДЗН запаморочення, порушення свідомості порушення психіки, епілептичні напади
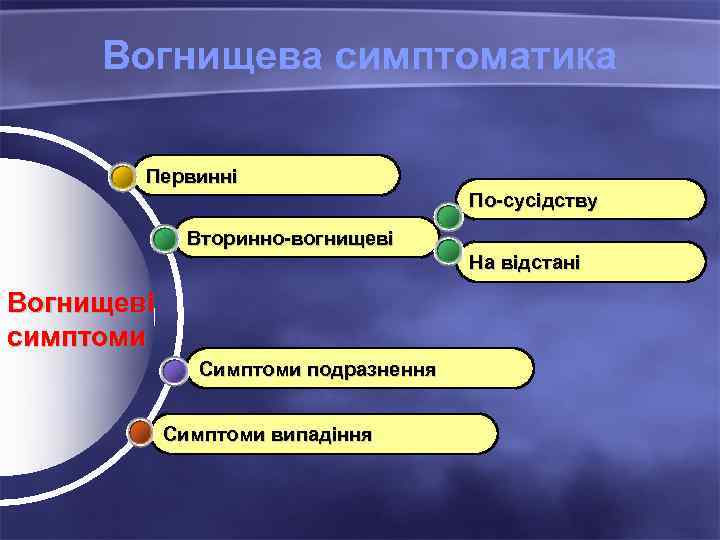 Вогнищева симптоматика Первинні По-сусідству Вторинно-вогнищеві На відстані Вогнищеві симптоми Симптоми подразнення Симптоми випадіння
Вогнищева симптоматика Первинні По-сусідству Вторинно-вогнищеві На відстані Вогнищеві симптоми Симптоми подразнення Симптоми випадіння
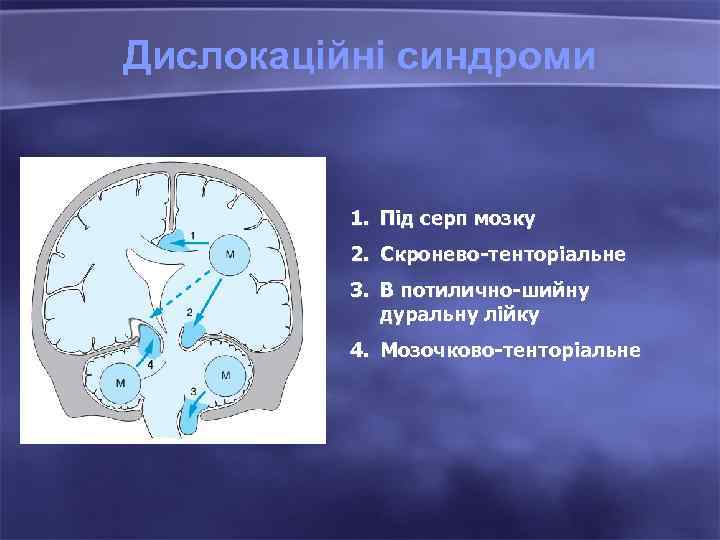 Дислокаційні синдроми 1. Під серп мозку 2. Скронево-тенторіальне 3. В потилично-шийну дуральну лійку 4. Мозочково-тенторіальне
Дислокаційні синдроми 1. Під серп мозку 2. Скронево-тенторіальне 3. В потилично-шийну дуральну лійку 4. Мозочково-тенторіальне
 Діагностика пухлин головного мозку 1 Загальний огляд, неврологічне обстеження 2 Огляд офтальмолога і інших спеціалістів 3 Додаткові методи обстеження 4 Біопсія
Діагностика пухлин головного мозку 1 Загальний огляд, неврологічне обстеження 2 Огляд офтальмолога і інших спеціалістів 3 Додаткові методи обстеження 4 Біопсія
 Консультація офтальмолога • -оцінка гостроти зору; • -визначення полів зору; • -дослідження очного дна: • • • ознаки гіпертензії первинна атрофія зорових нервів зміни характерні для іншої супутньої патології Набряк диску зорового нерва Виражений набряк диску зорового нерва, крововиливи по ходу судин Набряк диску зорового нерва, розмиті контури диску, крововилив по ходу судин
Консультація офтальмолога • -оцінка гостроти зору; • -визначення полів зору; • -дослідження очного дна: • • • ознаки гіпертензії первинна атрофія зорових нервів зміни характерні для іншої супутньої патології Набряк диску зорового нерва Виражений набряк диску зорового нерва, крововиливи по ходу судин Набряк диску зорового нерва, розмиті контури диску, крововилив по ходу судин
 Рентгенографія черепа (краніографія) • А) Загальні ознаки (гіпертензійні): остеопороз, посилення внутрішніх рельєфів черепа, витончення кісток черепа, розширення кісткових отворів, збільшення розмірів черепа та розходження швів у дітей). • Б) Місцеві ознаки : • 1. Звапнення пухлин (менінгіоми, краніофарінгіоми, олігодендрогліоми та ін. ) • 2. Зміни кісток черепа • -остеолітичні • -гіперостозні (частіше при менінгіомах)
Рентгенографія черепа (краніографія) • А) Загальні ознаки (гіпертензійні): остеопороз, посилення внутрішніх рельєфів черепа, витончення кісток черепа, розширення кісткових отворів, збільшення розмірів черепа та розходження швів у дітей). • Б) Місцеві ознаки : • 1. Звапнення пухлин (менінгіоми, краніофарінгіоми, олігодендрогліоми та ін. ) • 2. Зміни кісток черепа • -остеолітичні • -гіперостозні (частіше при менінгіомах)
 • . • Краниографические признаки внутричерепной гипертензии характеризуются следующими изменениями — остеопорозом спинки турецкого седла, расширением входа в него и углублением дна турецкого седла. Изредка на костях черепа отмечаются усиление сосудистого рисунка и пальцевые вдавления 36
• . • Краниографические признаки внутричерепной гипертензии характеризуются следующими изменениями — остеопорозом спинки турецкого седла, расширением входа в него и углублением дна турецкого седла. Изредка на костях черепа отмечаются усиление сосудистого рисунка и пальцевые вдавления 36


 Офтальмологическое исследование • Застойные диски зрительных нервов чаще всего бывают в случае повышенного внутричерепного давления, обусловленного заболеваниями, при которых ограничивается внутричерепное пространство (опухоль, гематома, абсцесс, гидроцефалия). • Если причина застоя не устранена, наступает вторичная (серая) атрофия зрительных нервов. При этом прогрессивно снижается острота зрения и сужаются границы полей зрения по всем меридианам. • В клинике поражений зрительного пути существенную роль играет изменение полей зрения, по характеру которых можно определить уровень поражения (затылочная часть, зрительный путь, перекрест). • Синдром Фостера-Кеннеди выражается в развитии простой атрофии на стороне очага, снижении зрения вплоть до полной слепоты и застойном диске на 39 противоположной стороне
Офтальмологическое исследование • Застойные диски зрительных нервов чаще всего бывают в случае повышенного внутричерепного давления, обусловленного заболеваниями, при которых ограничивается внутричерепное пространство (опухоль, гематома, абсцесс, гидроцефалия). • Если причина застоя не устранена, наступает вторичная (серая) атрофия зрительных нервов. При этом прогрессивно снижается острота зрения и сужаются границы полей зрения по всем меридианам. • В клинике поражений зрительного пути существенную роль играет изменение полей зрения, по характеру которых можно определить уровень поражения (затылочная часть, зрительный путь, перекрест). • Синдром Фостера-Кеннеди выражается в развитии простой атрофии на стороне очага, снижении зрения вплоть до полной слепоты и застойном диске на 39 противоположной стороне
 Отоневрологическое исследование • является неотъемлемой частью комплексного обследования больных неврологического и нейрохирургического профиля. Его задача — это оценка состояния вестибулярного, слухового, обонятельного, вкусового анализаторов, периферические звенья которых расположены в участке ЛОР-органов, а также функции черепных нервов (V—X). 40
Отоневрологическое исследование • является неотъемлемой частью комплексного обследования больных неврологического и нейрохирургического профиля. Его задача — это оценка состояния вестибулярного, слухового, обонятельного, вкусового анализаторов, периферические звенья которых расположены в участке ЛОР-органов, а также функции черепных нервов (V—X). 40
 • Кроме перечисленных основных признаков повышения внутричерепного давления, могут наблюдаться менингеальные симптомы, белковоклеточная диссоциация ликвора, нарушения дыхания и пульса, изменение электроэнцефалограммы.
• Кроме перечисленных основных признаков повышения внутричерепного давления, могут наблюдаться менингеальные симптомы, белковоклеточная диссоциация ликвора, нарушения дыхания и пульса, изменение электроэнцефалограммы.
 Інші методи діагностики пухлин головного мозку • • • Ехоенцефалографія Комп’ютерна томографія (КТ) Магніто-резонансна томографія (МРТ) Позитронно-емісійна томографія (ПЕТ). Однофотонно-емісійна томографія (ОФЕКТ). Ангіографія. Електроенцефалографія (ЕЕГ). Радіоізотопні методи Допплерографія Лабораторні дослідження (визначення вмісту гормонів, імуноцитохімічний аналіз, вірусологічне дослідження, генні дослідження та ін. )
Інші методи діагностики пухлин головного мозку • • • Ехоенцефалографія Комп’ютерна томографія (КТ) Магніто-резонансна томографія (МРТ) Позитронно-емісійна томографія (ПЕТ). Однофотонно-емісійна томографія (ОФЕКТ). Ангіографія. Електроенцефалографія (ЕЕГ). Радіоізотопні методи Допплерографія Лабораторні дослідження (визначення вмісту гормонів, імуноцитохімічний аналіз, вірусологічне дослідження, генні дослідження та ін. )
 Особливості діагностики метастатичних пухлин Типовий алгоритм • Загальноклінічне дослідження. • КТ з контрастуванням. • МРТ з контрастуванням. • Стереотаксична (рідше відкрита) біопсія пухлини При відсутності даних про первинне джерело • Рентгенографія ОГК (для виключення раку легень); • КТ органів грудної клітки, черевної порожнини, тазу; • Сцинтиграфія (рентгенографія хребта, тазу та кісток кінцівок); • Мамографія у жінок
Особливості діагностики метастатичних пухлин Типовий алгоритм • Загальноклінічне дослідження. • КТ з контрастуванням. • МРТ з контрастуванням. • Стереотаксична (рідше відкрита) біопсія пухлини При відсутності даних про первинне джерело • Рентгенографія ОГК (для виключення раку легень); • КТ органів грудної клітки, черевної порожнини, тазу; • Сцинтиграфія (рентгенографія хребта, тазу та кісток кінцівок); • Мамографія у жінок
 Компьютерная томография • Началом современного этапа развития нейротравматологии можно считать появление компьютерной томографии головы, предложенной в начале 70 -х годов британским физиком Годфри Хаунсфилдом. 44
Компьютерная томография • Началом современного этапа развития нейротравматологии можно считать появление компьютерной томографии головы, предложенной в начале 70 -х годов британским физиком Годфри Хаунсфилдом. 44
 • Компьютерная томография была изобретена в 1972 году независимо английским инженером Г. Хаунсфилдом, работавшим в компании "EMI" и физиком А. Кормаком из Университета Тафтс города Мэдфорд, Массачусетс. 11 октября 1979 года обоим была присуждена Нобелевская премия по медицине. В заявлении комитета по присуждению Нобелевской премии было сказано: ". . . Нобелевская премия присуждается. . . за разработку компьютерной томографии, революционного радиологического метода, особенно для диагностики заболеваний нервной системы". 45
• Компьютерная томография была изобретена в 1972 году независимо английским инженером Г. Хаунсфилдом, работавшим в компании "EMI" и физиком А. Кормаком из Университета Тафтс города Мэдфорд, Массачусетс. 11 октября 1979 года обоим была присуждена Нобелевская премия по медицине. В заявлении комитета по присуждению Нобелевской премии было сказано: ". . . Нобелевская премия присуждается. . . за разработку компьютерной томографии, революционного радиологического метода, особенно для диагностики заболеваний нервной системы". 45
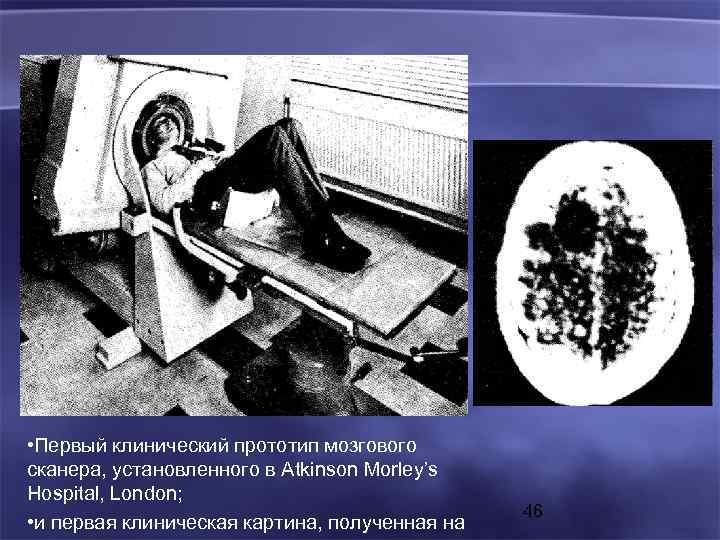 • Первый клинический прототип мозгового сканера, установленного в Atkinson Morley’s Hospital, London; • и первая клиническая картина, полученная на 46
• Первый клинический прототип мозгового сканера, установленного в Atkinson Morley’s Hospital, London; • и первая клиническая картина, полученная на 46
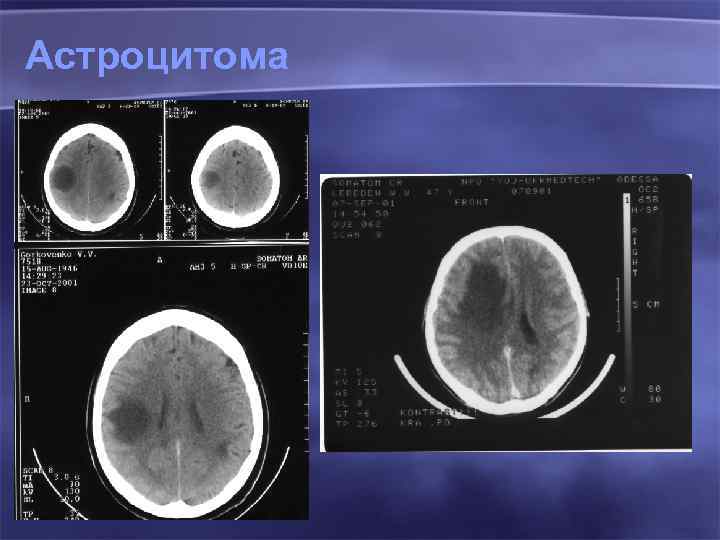 Астроцитома
Астроцитома
 Астроцитома 2 48
Астроцитома 2 48
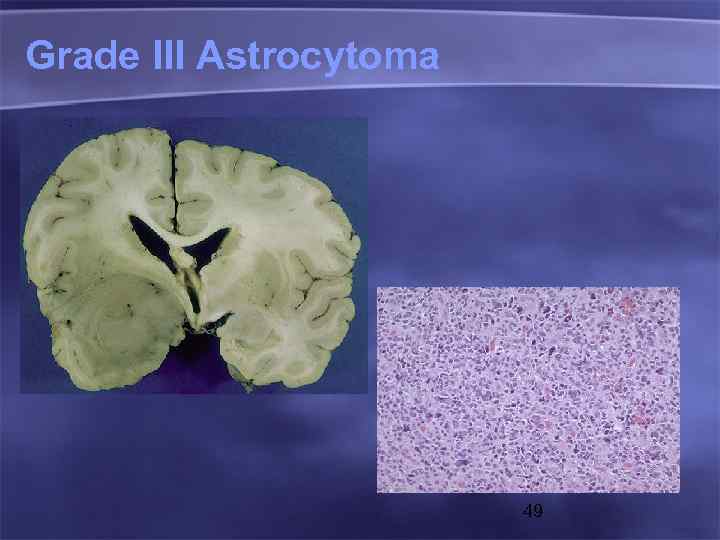 Grade III Astrocytoma 49
Grade III Astrocytoma 49
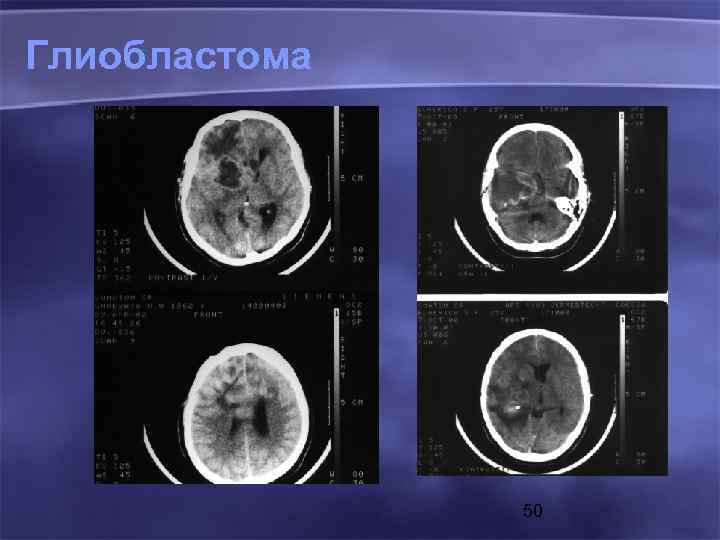 Глиобластома 50
Глиобластома 50
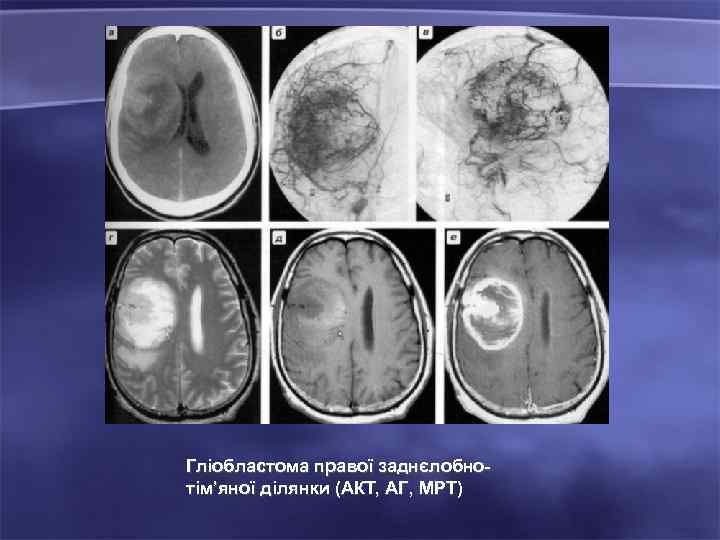 Гліобластома правої заднєлобнотім’яної ділянки (АКТ, АГ, МРТ)
Гліобластома правої заднєлобнотім’яної ділянки (АКТ, АГ, МРТ)
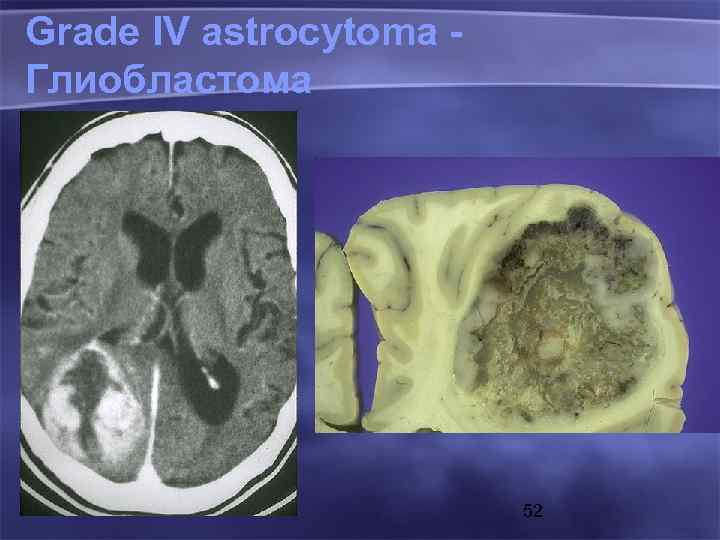 Grade IV astrocytoma Глиобластома 52
Grade IV astrocytoma Глиобластома 52
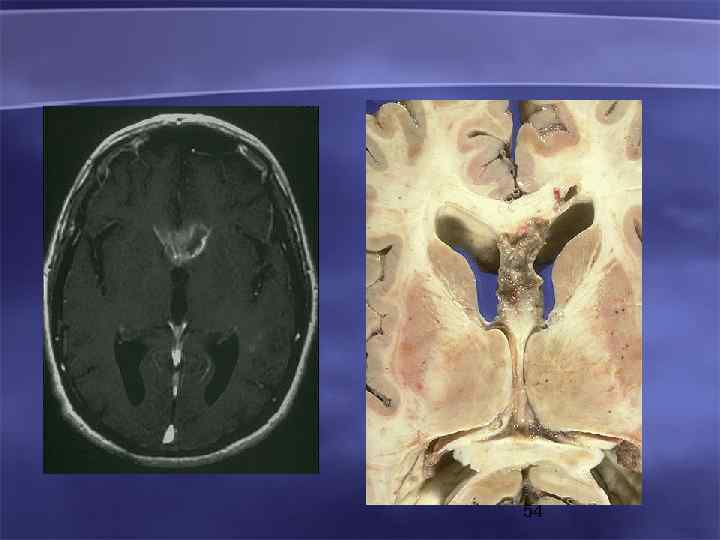
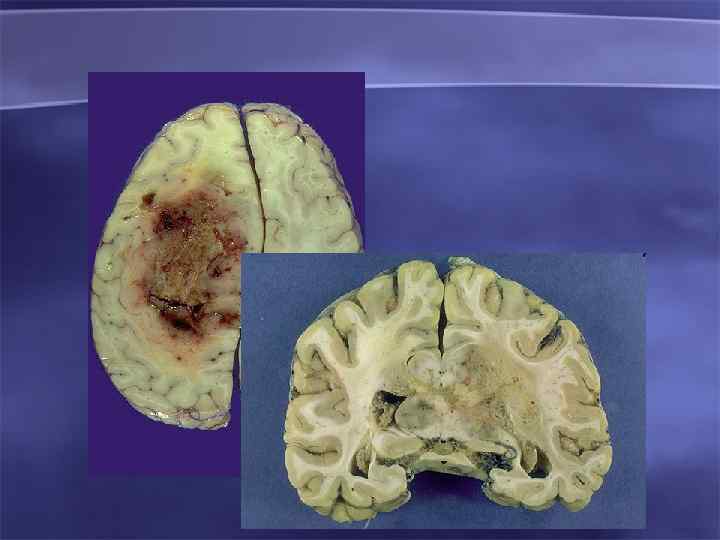 53
53
 54
54
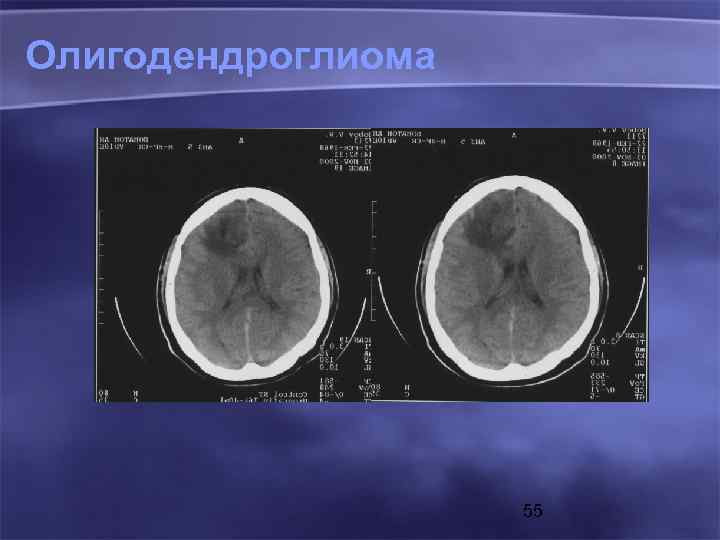 Олигодендроглиома 55
Олигодендроглиома 55
 Олигодендроглиома 56
Олигодендроглиома 56
 Эпендимома 57
Эпендимома 57
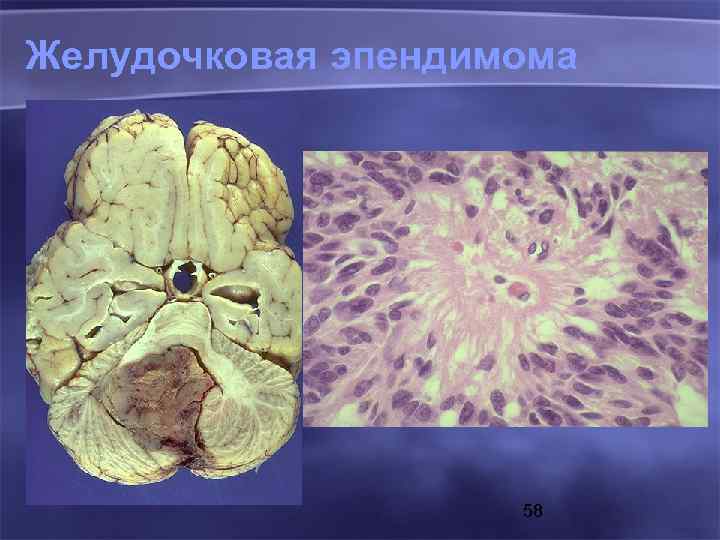 Желудочковая эпендимома 58
Желудочковая эпендимома 58
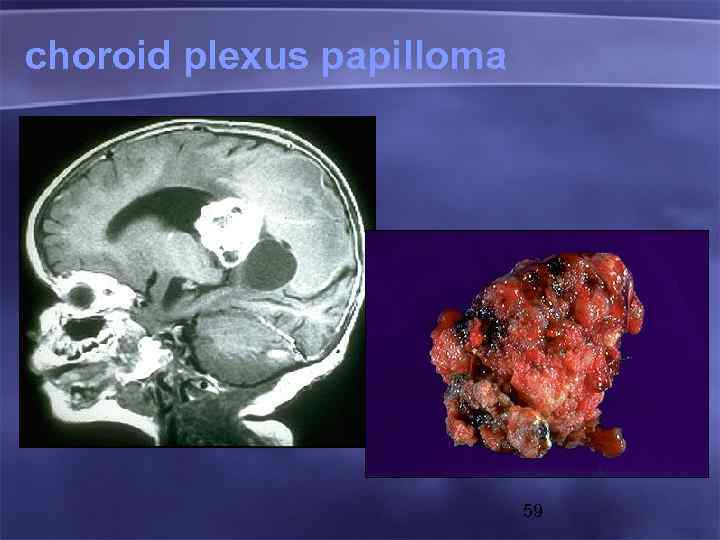 choroid plexus papilloma 59
choroid plexus papilloma 59
 choroid plexus carcinoma 60
choroid plexus carcinoma 60
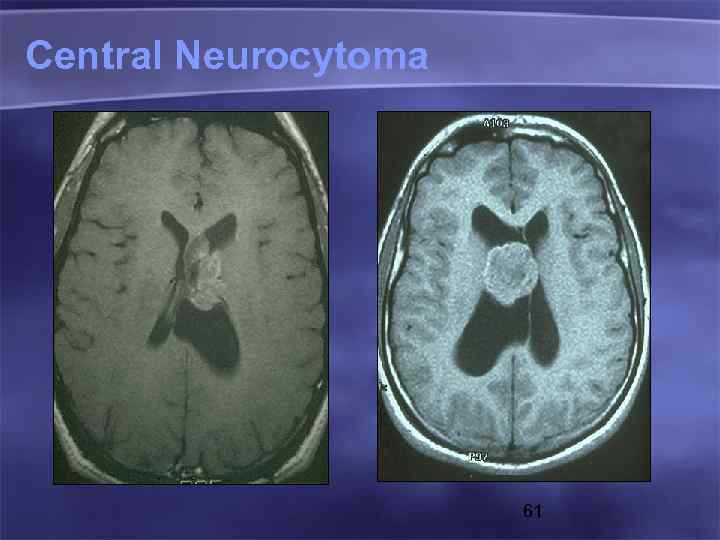 Central Neurocytoma 61
Central Neurocytoma 61
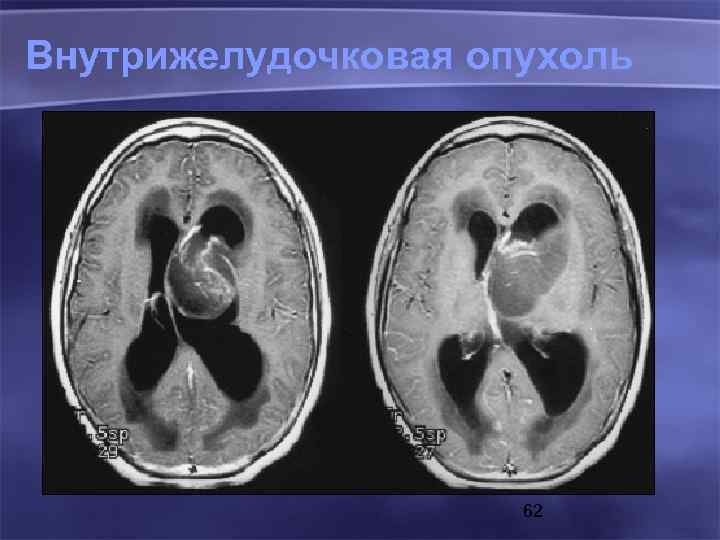 Внутрижелудочковая опухоль 62
Внутрижелудочковая опухоль 62
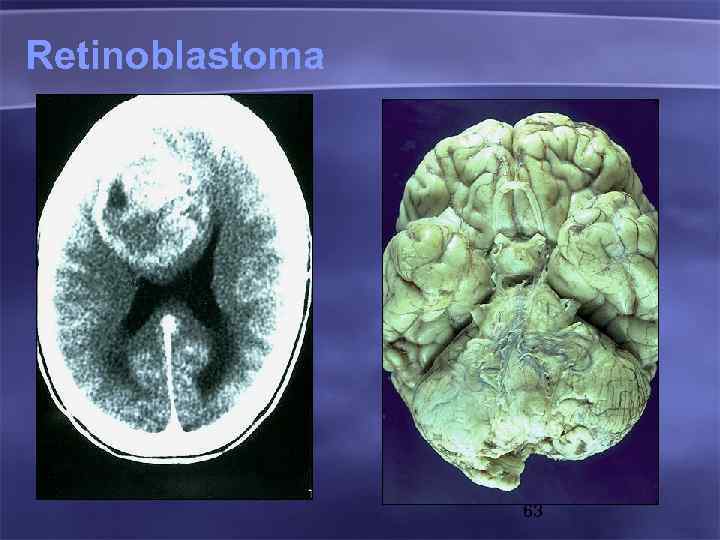 Retinoblastoma 63
Retinoblastoma 63
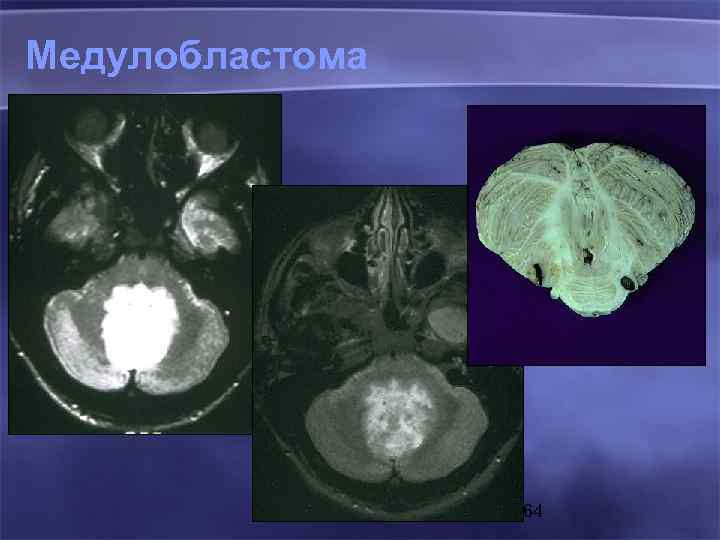 Медулобластома 64
Медулобластома 64
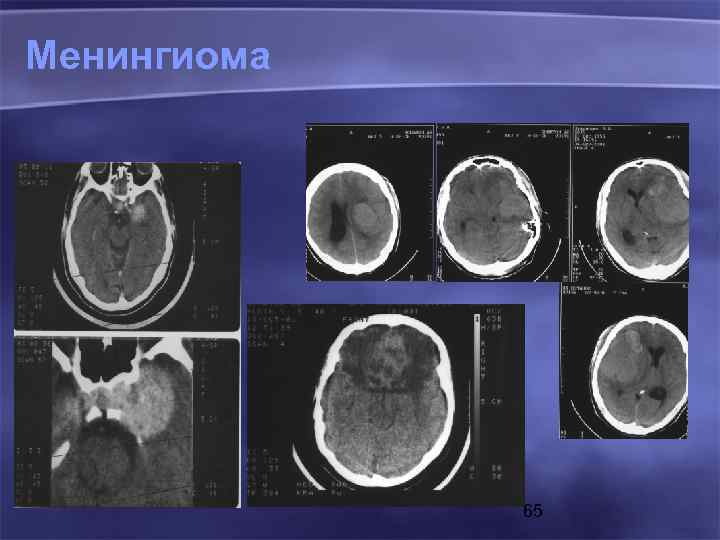 Менингиома 65
Менингиома 65
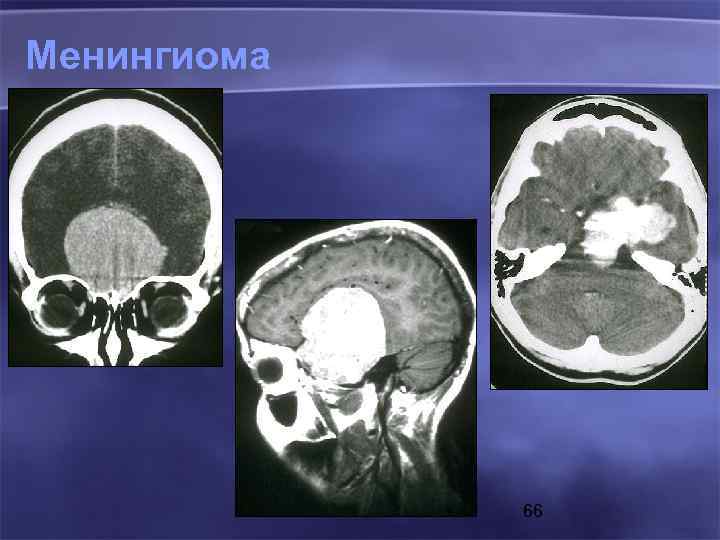 Менингиома 66
Менингиома 66
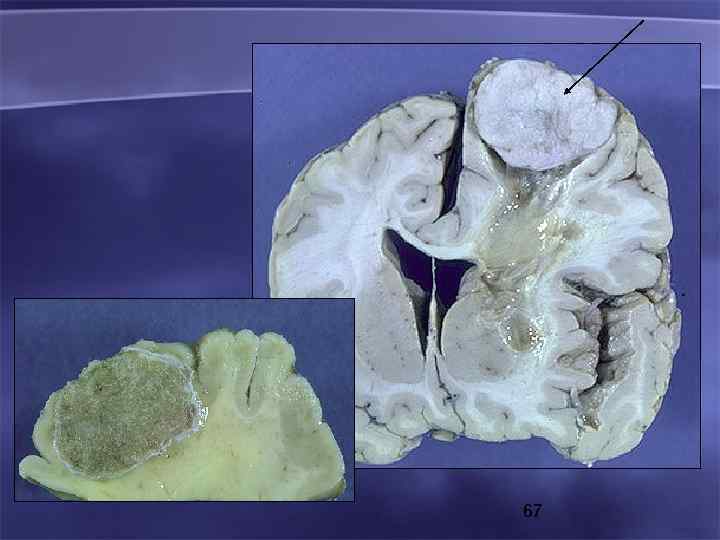 67
67
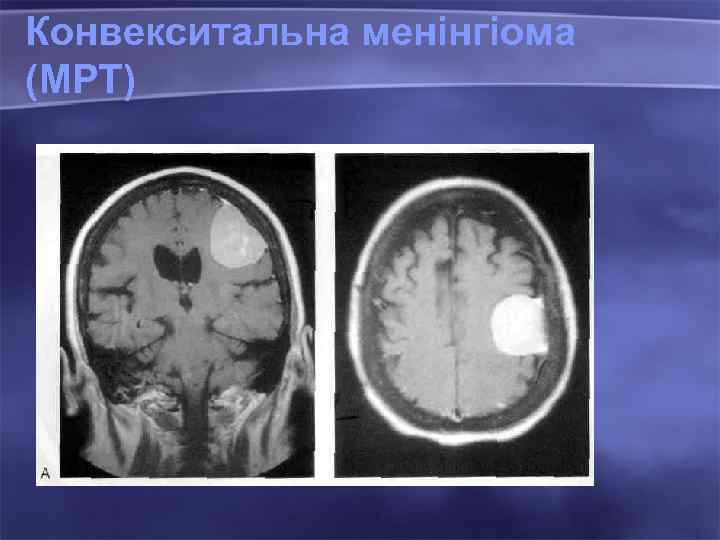 Конвекситальна менінгіома (МРТ)
Конвекситальна менінгіома (МРТ)
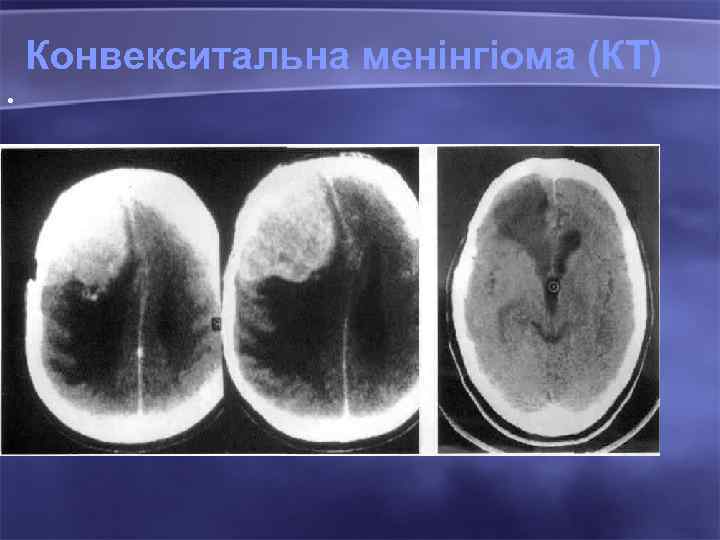 Конвекситальна менінгіома (КТ) •
Конвекситальна менінгіома (КТ) •
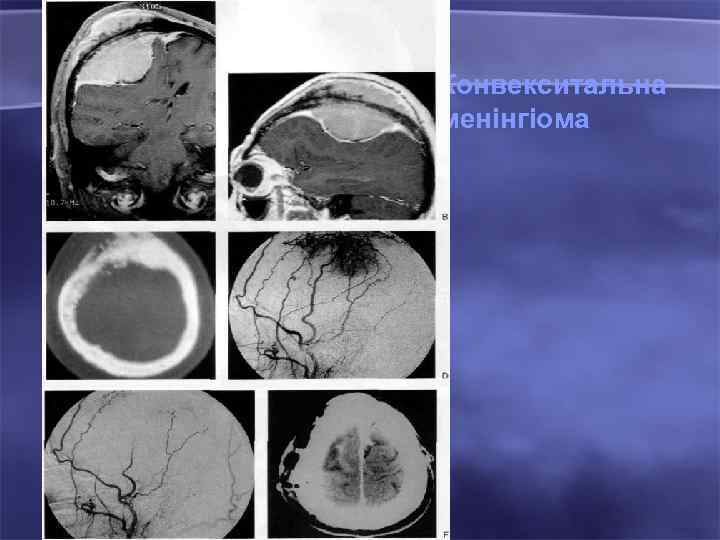 Конвекситальна менінгіома
Конвекситальна менінгіома
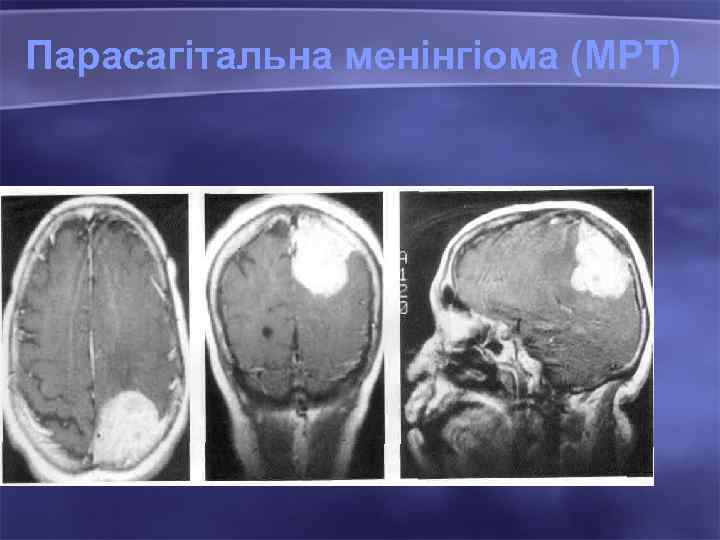
 Парасагітальна менінгіома (МРТ) •
Парасагітальна менінгіома (МРТ) •
 Парасагітальна менінгіома (МРТ)
Парасагітальна менінгіома (МРТ)
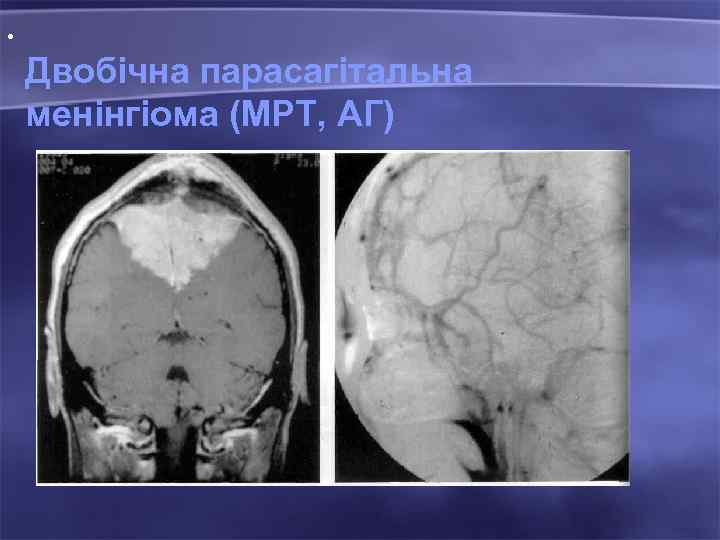 • Двобічна парасагітальна менінгіома (МРТ, АГ)
• Двобічна парасагітальна менінгіома (МРТ, АГ)
 • Фальксменінгіома (МРТ)
• Фальксменінгіома (МРТ)
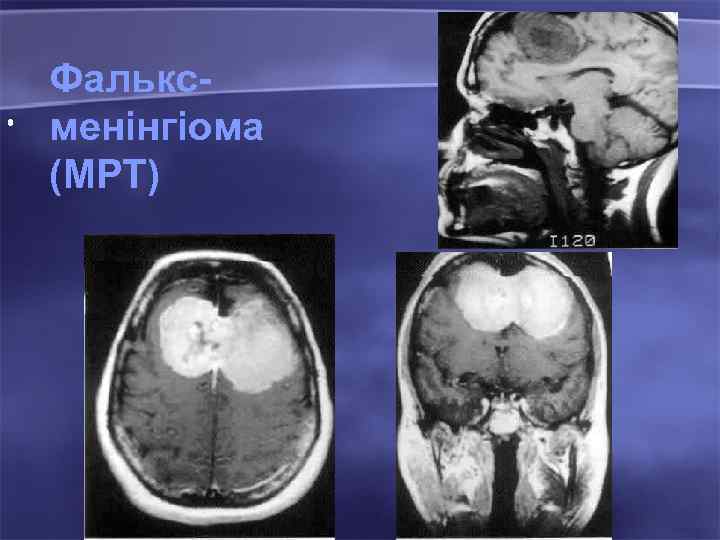 • Фальксменінгіома (МРТ)
• Фальксменінгіома (МРТ)
 Менінгіома пагорбка турецького сідла (МРТ)
Менінгіома пагорбка турецького сідла (МРТ)
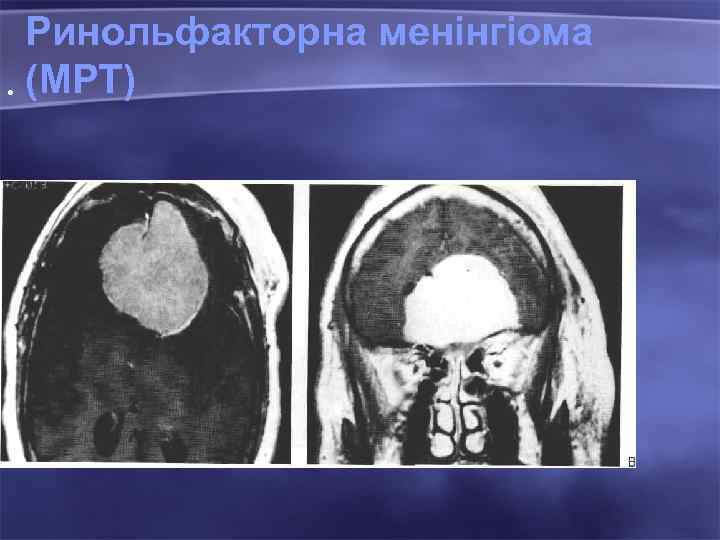 Ринольфакторна менінгіома • (МРТ)
Ринольфакторна менінгіома • (МРТ)
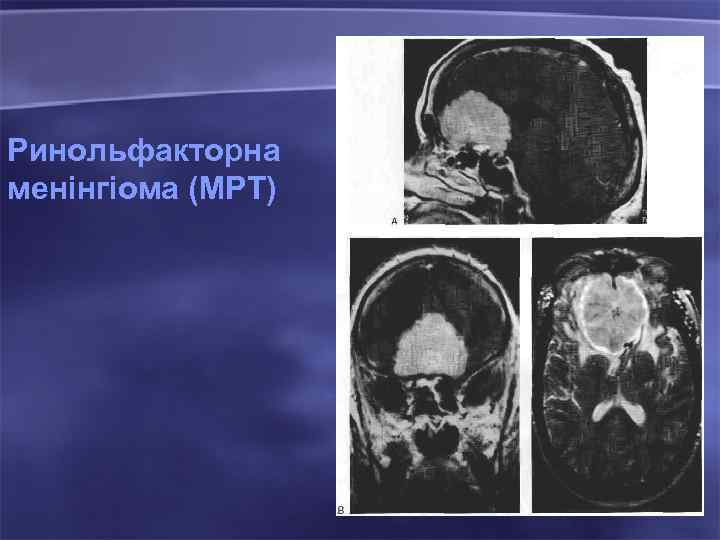 Ринольфакторна менінгіома (МРТ)
Ринольфакторна менінгіома (МРТ)
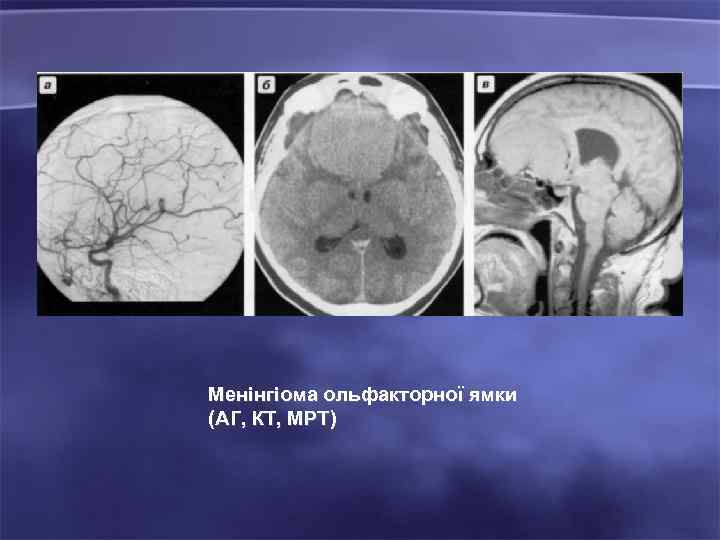 Менінгіома ольфакторної ямки (АГ, КТ, МРТ)
Менінгіома ольфакторної ямки (АГ, КТ, МРТ)
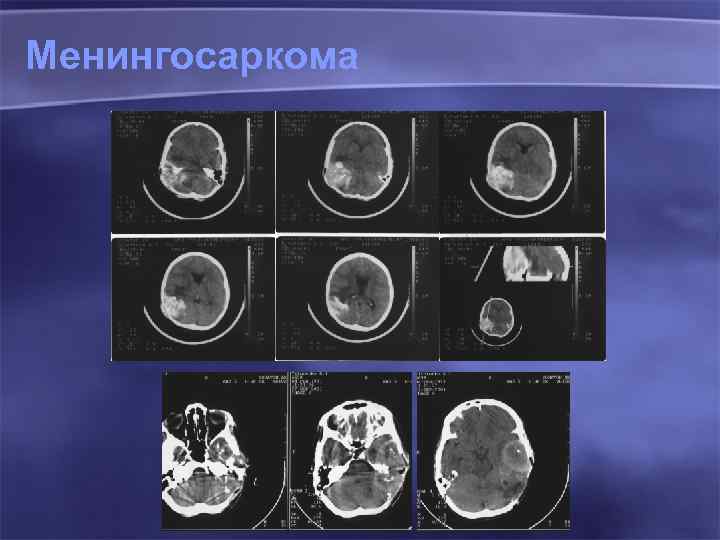 Менингосаркома 80
Менингосаркома 80
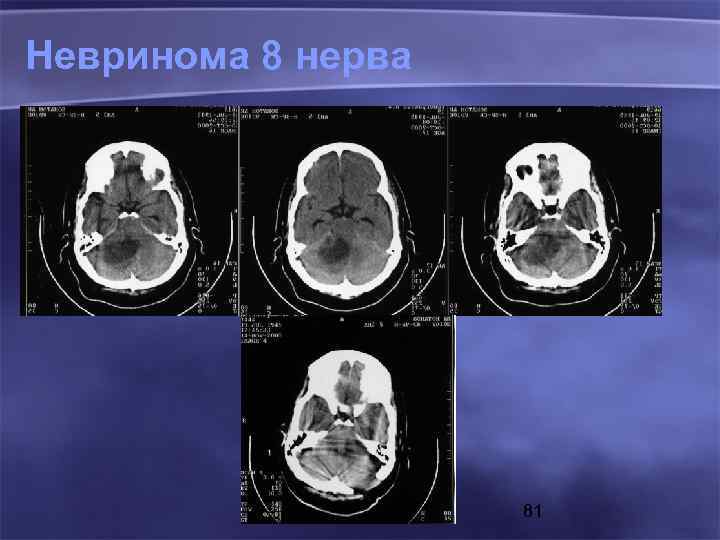 Невринома 8 нерва 81
Невринома 8 нерва 81
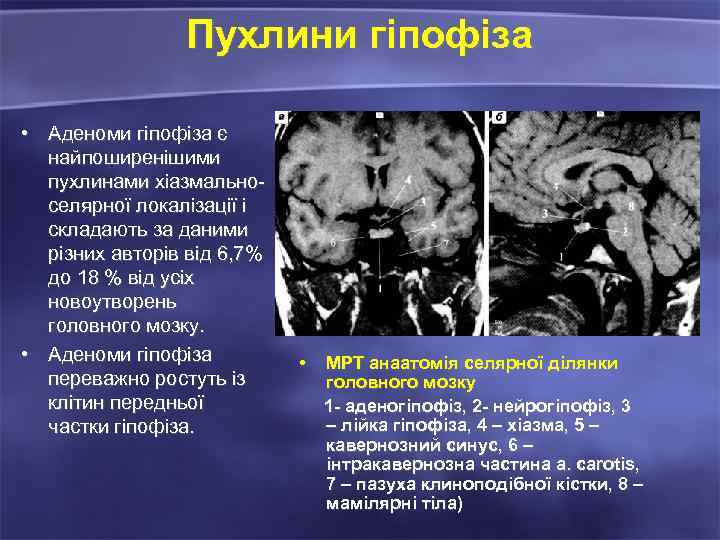 Пухлини гіпофіза • Аденоми гіпофіза є найпоширенішими пухлинами хіазмальноселярної локалізації і складають за даними різних авторів від 6, 7% до 18 % від усіх новоутворень головного мозку. • Аденоми гіпофіза переважно ростуть із клітин передньої частки гіпофіза. • МРТ анаатомія селярної ділянки головного мозку 1 - аденогіпофіз, 2 - нейрогіпофіз, 3 – лійка гіпофіза, 4 – хіазма, 5 – кавернозний синус, 6 – інтракавернозна частина a. сarotis, 7 – пазуха клиноподібної кістки, 8 – мамілярні тіла)
Пухлини гіпофіза • Аденоми гіпофіза є найпоширенішими пухлинами хіазмальноселярної локалізації і складають за даними різних авторів від 6, 7% до 18 % від усіх новоутворень головного мозку. • Аденоми гіпофіза переважно ростуть із клітин передньої частки гіпофіза. • МРТ анаатомія селярної ділянки головного мозку 1 - аденогіпофіз, 2 - нейрогіпофіз, 3 – лійка гіпофіза, 4 – хіазма, 5 – кавернозний синус, 6 – інтракавернозна частина a. сarotis, 7 – пазуха клиноподібної кістки, 8 – мамілярні тіла)
 Класифікація аденом гіпофізу За гістологічним типом • Ацидофільна (соматотропінома, 13 -15%) • Базофільна (кортикотропінома, 810%) • Пролактинома (25 -28 %) • Тиротропінома (1%) • Гонадотропінома (7 -9%) • Змішані форми (аденоми, що секретують більш як 1 гормон, 3 -5%) • Ендокринологічно неактивні аденоми (онкоцитома, аденокарцинома, неонкоцитична аденома тощо) За типом росту • • • Інфраселярна Супраселярна Параселярна Антеселярна Ретроселярна Поєднані варіанти
Класифікація аденом гіпофізу За гістологічним типом • Ацидофільна (соматотропінома, 13 -15%) • Базофільна (кортикотропінома, 810%) • Пролактинома (25 -28 %) • Тиротропінома (1%) • Гонадотропінома (7 -9%) • Змішані форми (аденоми, що секретують більш як 1 гормон, 3 -5%) • Ендокринологічно неактивні аденоми (онкоцитома, аденокарцинома, неонкоцитична аденома тощо) За типом росту • • • Інфраселярна Супраселярна Параселярна Антеселярна Ретроселярна Поєднані варіанти
 Основні клінічні симптоми аденом гіпофізу: v. Ендокринні розлади, зумовлені підвищеною, рідше зниженою секрецією гормонів. v Зорові розлади, зумовлені компресією хіазми (зниження гостроти зору, зміна полів зору, частіше розвиток бітемпоральної геміанопсії; формування первинної атрофії зорових нервів, дисфункція II, IV, VI пар черепних нервів). v Зміни турецького сідла (збільшення розмірів, його деформація, деструкція тощо). v Формування гіпертензивного синдрому, вогнищевої симптоматики в результаті формування мас-ефекту, порушення ліквороциркуляції з розвитком гідроцефалії тощо. v Крововилив в аденому гіпофіза (апоплексія) з клінікою гострого порушення мозкового кровообігу, зоровими розладами.
Основні клінічні симптоми аденом гіпофізу: v. Ендокринні розлади, зумовлені підвищеною, рідше зниженою секрецією гормонів. v Зорові розлади, зумовлені компресією хіазми (зниження гостроти зору, зміна полів зору, частіше розвиток бітемпоральної геміанопсії; формування первинної атрофії зорових нервів, дисфункція II, IV, VI пар черепних нервів). v Зміни турецького сідла (збільшення розмірів, його деформація, деструкція тощо). v Формування гіпертензивного синдрому, вогнищевої симптоматики в результаті формування мас-ефекту, порушення ліквороциркуляції з розвитком гідроцефалії тощо. v Крововилив в аденому гіпофіза (апоплексія) з клінікою гострого порушення мозкового кровообігу, зоровими розладами.
 Для ацидофільної аденоми гіпофізу (соматотропіноми) характерна підвищена секреція СТГ, що клінічно призводить до формування гігантизму (у дітей та підлітків) чи акромегалії (у дорослих). Для даної пухлини характерно формування спланхномегалії (частіше кардіомегалії), у 25 -35% артеріальної гіпертензії, у 15 -19% цукрового діабету, у 70 -80% жінок дисменореї та аменореї, у 30 -45% чоловіків статеві розлади, порушення сперматогенезу, атрофія яєчок. За розмірами ці пухлини , як правило , макроаденоми.
Для ацидофільної аденоми гіпофізу (соматотропіноми) характерна підвищена секреція СТГ, що клінічно призводить до формування гігантизму (у дітей та підлітків) чи акромегалії (у дорослих). Для даної пухлини характерно формування спланхномегалії (частіше кардіомегалії), у 25 -35% артеріальної гіпертензії, у 15 -19% цукрового діабету, у 70 -80% жінок дисменореї та аменореї, у 30 -45% чоловіків статеві розлади, порушення сперматогенезу, атрофія яєчок. За розмірами ці пухлини , як правило , макроаденоми.
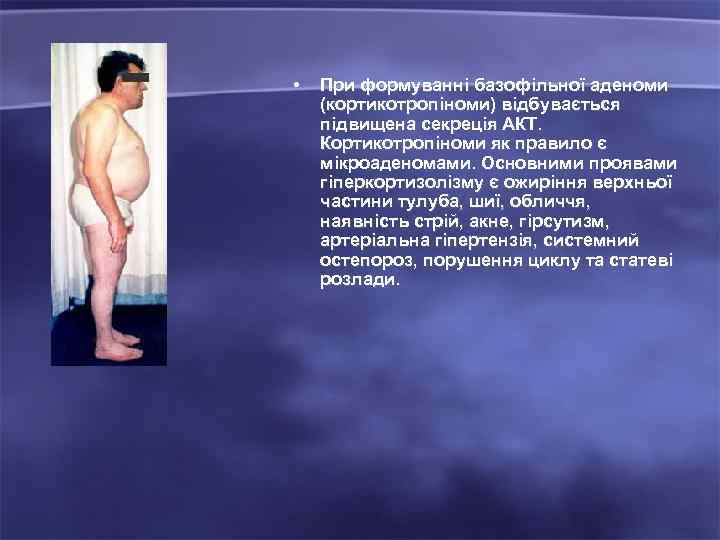 • При формуванні базофільної аденоми (кортикотропіноми) відбувається підвищена секреція АКТ. Кортикотропіноми як правило є мікроаденомами. Основними проявами гіперкортизолізму є ожиріння верхньої частини тулуба, шиї, обличчя, наявність стрій, акне, гірсутизм, артеріальна гіпертензія, системний остепороз, порушення циклу та статеві розлади.
• При формуванні базофільної аденоми (кортикотропіноми) відбувається підвищена секреція АКТ. Кортикотропіноми як правило є мікроаденомами. Основними проявами гіперкортизолізму є ожиріння верхньої частини тулуба, шиї, обличчя, наявність стрій, акне, гірсутизм, артеріальна гіпертензія, системний остепороз, порушення циклу та статеві розлади.
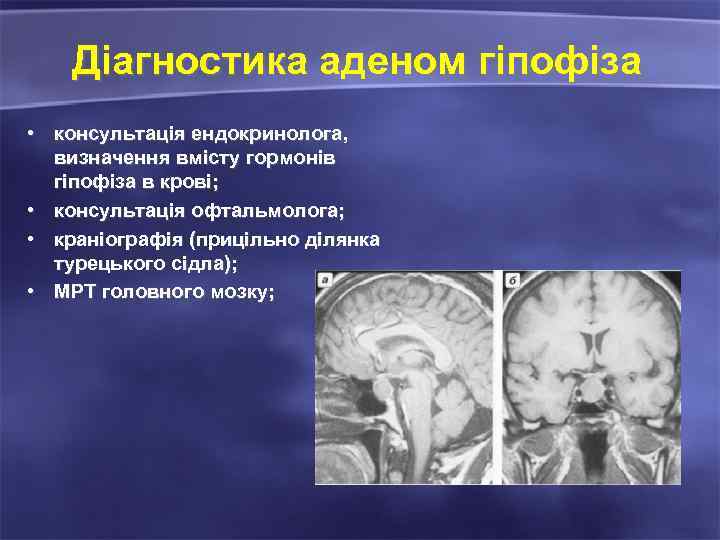 Діагностика аденом гіпофіза • консультація ендокринолога, визначення вмісту гормонів гіпофіза в крові; • консультація офтальмолога; • краніографія (прицільно ділянка турецького сідла); • МРТ головного мозку;
Діагностика аденом гіпофіза • консультація ендокринолога, визначення вмісту гормонів гіпофіза в крові; • консультація офтальмолога; • краніографія (прицільно ділянка турецького сідла); • МРТ головного мозку;
 88
88
 Пролактиноми • За розмірами пролактиноми у жінок є як правило мікроаденомами (до 2 -3 мм), у чоловіків нерідко макроаденомами (до 1 см і більше). Проявляється синдромом галактореї, аменореї (у жінок), іноді гірсутизмом, акне за рахунок активації наднирників. Хуан Пантоха де ла Крус (1553 -1608) Бородата жінка
Пролактиноми • За розмірами пролактиноми у жінок є як правило мікроаденомами (до 2 -3 мм), у чоловіків нерідко макроаденомами (до 1 см і більше). Проявляється синдромом галактореї, аменореї (у жінок), іноді гірсутизмом, акне за рахунок активації наднирників. Хуан Пантоха де ла Крус (1553 -1608) Бородата жінка
 Pituitary adenoma 90
Pituitary adenoma 90
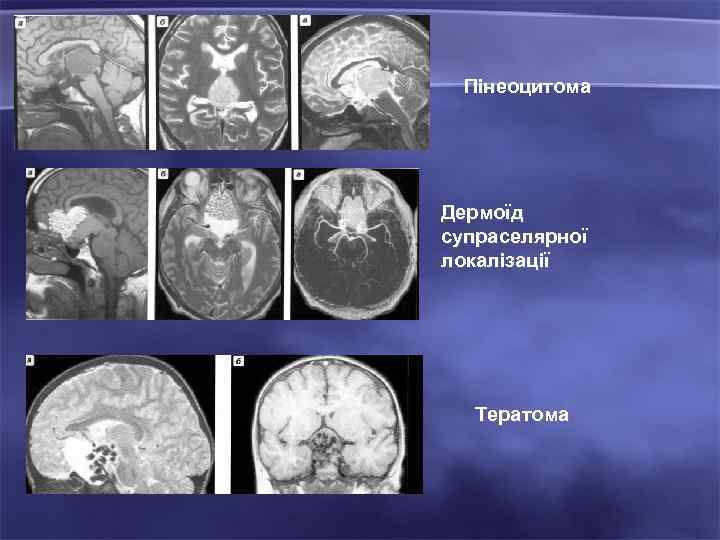 Пінеоцитома Дермоїд супраселярної локалізації Тератома
Пінеоцитома Дермоїд супраселярної локалізації Тератома
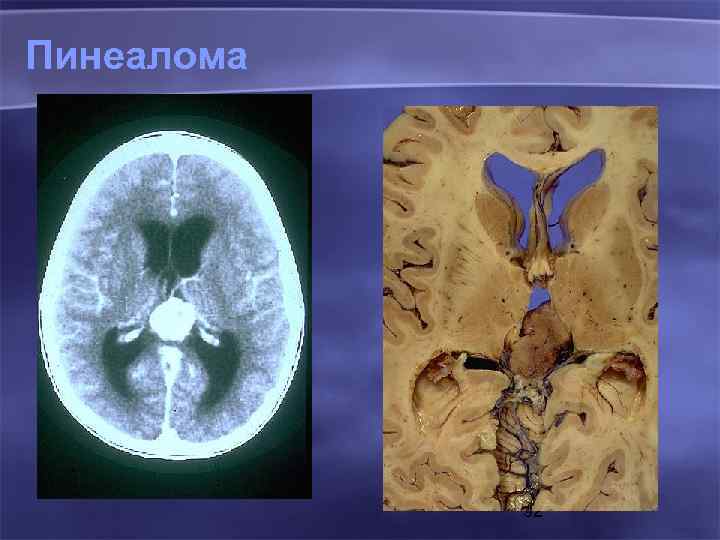 Пинеалома 92
Пинеалома 92
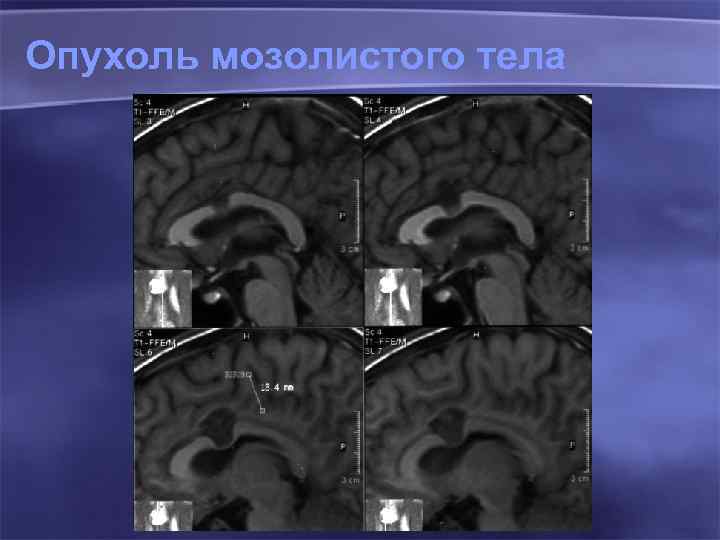 Опухоль мозолистого тела 93
Опухоль мозолистого тела 93
 Опухоль моста 94
Опухоль моста 94
 Метастазы 95
Метастазы 95
 Метастази рака легень в головний мозок Метастаз рака легень в кіску Метастаз гіпернефроми
Метастази рака легень в головний мозок Метастаз рака легень в кіску Метастаз гіпернефроми
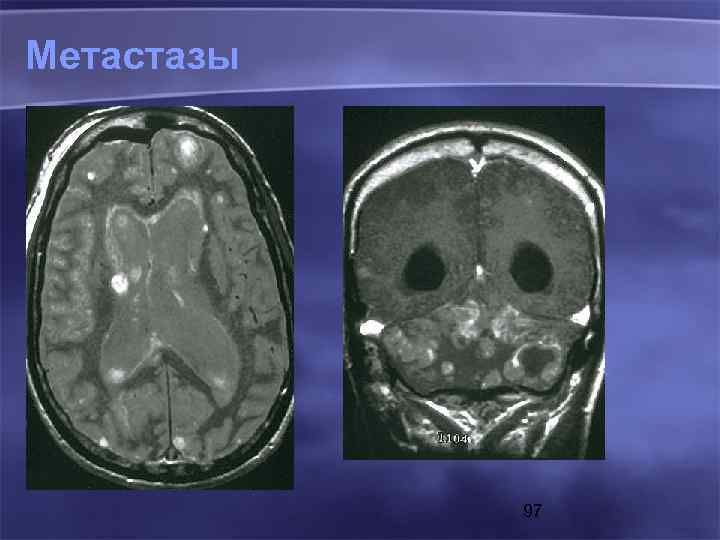 Метастазы 97
Метастазы 97
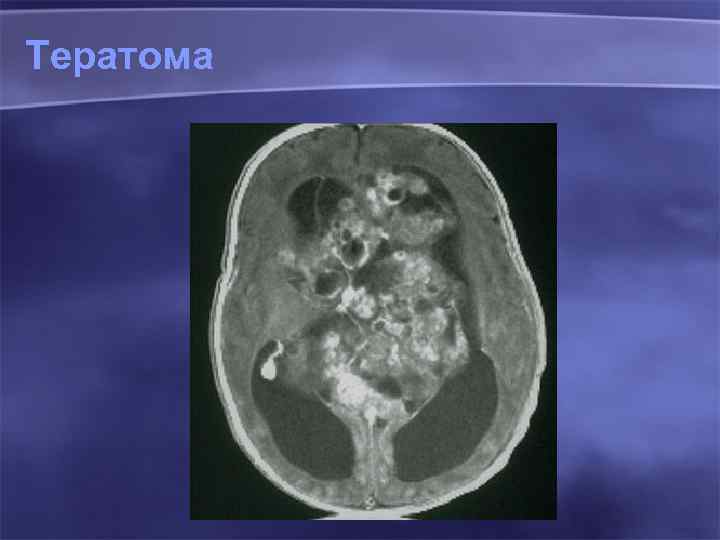 Тератома 98
Тератома 98
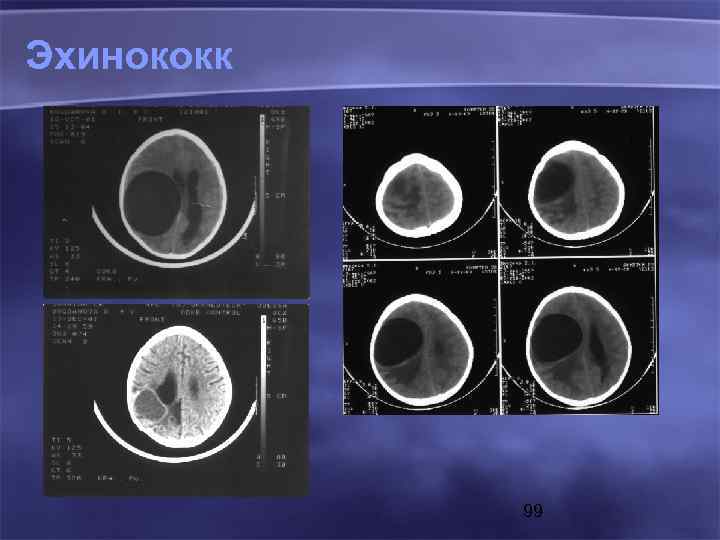 Эхинококк 99
Эхинококк 99
 Особливості пухлин головного мозку у дітей • У дітей 81 -90% пухлин є внутрішньомозкові, що розташовані по середній лінії відносно структур головного мозку (черв’як мозочку, III, IV шлуночки, стовбур головного мозку). • У дітей першого року життя переважають супратенторіальні пухлини, а у віці від 1 до 5 років -пухлини ЗЧЯ, серед яких найчастіше зустрічаються медулобластоми (2/3 яких зустрічаються у хлопчиків). • Пухлини стовбура складають близько 10%. • Гістологічно до 70% пухлин головного мозку у дітей нейроектодермального походження (Walker A. E. , 1985; Schiffer D. , 1993, Pollack I. , 1995)
Особливості пухлин головного мозку у дітей • У дітей 81 -90% пухлин є внутрішньомозкові, що розташовані по середній лінії відносно структур головного мозку (черв’як мозочку, III, IV шлуночки, стовбур головного мозку). • У дітей першого року життя переважають супратенторіальні пухлини, а у віці від 1 до 5 років -пухлини ЗЧЯ, серед яких найчастіше зустрічаються медулобластоми (2/3 яких зустрічаються у хлопчиків). • Пухлини стовбура складають близько 10%. • Гістологічно до 70% пухлин головного мозку у дітей нейроектодермального походження (Walker A. E. , 1985; Schiffer D. , 1993, Pollack I. , 1995)
 Розподіл пухлин головного мозку у дітей в залежності від гістоструктури
Розподіл пухлин головного мозку у дітей в залежності від гістоструктури
 Особливості клінічної картини пухлин головного мозку у дітей різного віку • • • У новонароджених і дітей молодшого віку Прогресуюча гідроцефалія Розходження швів Вибухання тім’ячок Підвищена збудливість Блювання Недостатнє збільшення ваги Відставання в психомоторному розвитку Набряк диску зорового нерва Зниження гостроти зору Вогнищева симптоматика Судоми У дітей старшого віку • • • Головний біль Блювання Похитування Відставання в психомоторному розвитку Вялість/сонливість Ністагм Набряк дисків зорових нервів Судоми Геміпарез
Особливості клінічної картини пухлин головного мозку у дітей різного віку • • • У новонароджених і дітей молодшого віку Прогресуюча гідроцефалія Розходження швів Вибухання тім’ячок Підвищена збудливість Блювання Недостатнє збільшення ваги Відставання в психомоторному розвитку Набряк диску зорового нерва Зниження гостроти зору Вогнищева симптоматика Судоми У дітей старшого віку • • • Головний біль Блювання Похитування Відставання в психомоторному розвитку Вялість/сонливість Ністагм Набряк дисків зорових нервів Судоми Геміпарез
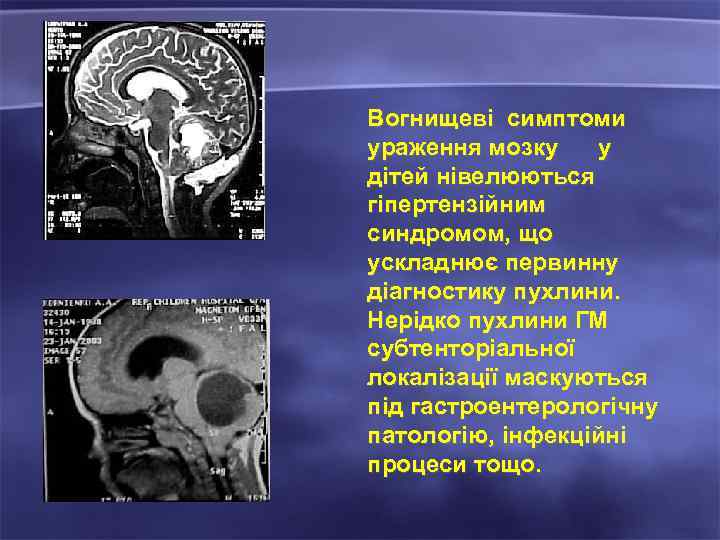 Вогнищеві симптоми ураження мозку у дітей нівелюються гіпертензійним синдромом, що ускладнює первинну діагностику пухлини. Нерідко пухлини ГМ субтенторіальної локалізації маскуються під гастроентерологічну патологію, інфекційні процеси тощо.
Вогнищеві симптоми ураження мозку у дітей нівелюються гіпертензійним синдромом, що ускладнює первинну діагностику пухлини. Нерідко пухлини ГМ субтенторіальної локалізації маскуються під гастроентерологічну патологію, інфекційні процеси тощо.
 104
104
 Лікування пухлин головного мозку Хіміотерапія Інші методи Хірургічне Радіотерапія Радіохірургія
Лікування пухлин головного мозку Хіміотерапія Інші методи Хірургічне Радіотерапія Радіохірургія
 Народження Афіни (фрагмент малюнку) Нейрохірургічні операції в ХV ст. Иеронім Босх ван Акен Видалення каменю дурості (1460 -1516 рр. )
Народження Афіни (фрагмент малюнку) Нейрохірургічні операції в ХV ст. Иеронім Босх ван Акен Видалення каменю дурості (1460 -1516 рр. )
 Хірургічне лікування Радикальні операції • тотальне видалення • субтотальне видалення • часткове видалення Паліативні операції • лікворошунтуючі • резекції мозку • тенторіотомія
Хірургічне лікування Радикальні операції • тотальне видалення • субтотальне видалення • часткове видалення Паліативні операції • лікворошунтуючі • резекції мозку • тенторіотомія
 • Використання лазерного устаткування та ультразвукових аспіраторів при видаленні пухлин головного та спинного мозку Використання систем інтраопераційної навігації
• Використання лазерного устаткування та ультразвукових аспіраторів при видаленні пухлин головного та спинного мозку Використання систем інтраопераційної навігації
 Принципи паліативного лікування пухлин головного мозку • а) покращення відтоку ліквору (лікворошунтуючі операції (вентрикулоперитонеостомія, вентрикулоцистерностомія, вентрикулокардіостомія тощо)). • б) зменшення набряку мозку (декомпресивні операції (внутрішня та зовнішня декомпресія головного мозку)).
Принципи паліативного лікування пухлин головного мозку • а) покращення відтоку ліквору (лікворошунтуючі операції (вентрикулоперитонеостомія, вентрикулоцистерностомія, вентрикулокардіостомія тощо)). • б) зменшення набряку мозку (декомпресивні операції (внутрішня та зовнішня декомпресія головного мозку)).
 • II. Променева терапія (традиційна, гіперфракційна, фотодинамічна терапія, брахітерапія, бор-нейтронзахоплююча терапія тощо). Сумарна доза опромінення до 60 Гр. Курс променевої терапії як складової комбінованого лікування призначається через 2 тижні після часткового або повного видалення пухлини курсом на 6 тижнів з фракційним щоденним опроміненням дозою 180– 200 м. Гр. Найбільш радіочутливими пухлинами головного мозку є : • • злоякісна гліома, олігодендрогліома (при субтотальній резекції чи анапластичному варіанті), дисгермінома, первинна лімфома ЦНС, медулобластома, епендимома, менінгіома (злоякісна, неоперабельна, не повністю видалена), аденома гіпофіза (після субтотального видалення чи після неефективної медикаментозної терапії), хордома основи черепа
• II. Променева терапія (традиційна, гіперфракційна, фотодинамічна терапія, брахітерапія, бор-нейтронзахоплююча терапія тощо). Сумарна доза опромінення до 60 Гр. Курс променевої терапії як складової комбінованого лікування призначається через 2 тижні після часткового або повного видалення пухлини курсом на 6 тижнів з фракційним щоденним опроміненням дозою 180– 200 м. Гр. Найбільш радіочутливими пухлинами головного мозку є : • • злоякісна гліома, олігодендрогліома (при субтотальній резекції чи анапластичному варіанті), дисгермінома, первинна лімфома ЦНС, медулобластома, епендимома, менінгіома (злоякісна, неоперабельна, не повністю видалена), аденома гіпофіза (після субтотального видалення чи після неефективної медикаментозної терапії), хордома основи черепа
 Сучасні методики локальної деструкції пухлин • Термодеструкція пухлини (лазерна термодеструкція, кріодеструкція та ін. ). • Радіохірургічна деструкція пухлин з використанням радіохірургічних установок: γ-Knife, лінійний прискорювач (Linac) , Cyber. Knife тощо.
Сучасні методики локальної деструкції пухлин • Термодеструкція пухлини (лазерна термодеструкція, кріодеструкція та ін. ). • Радіохірургічна деструкція пухлин з використанням радіохірургічних установок: γ-Knife, лінійний прискорювач (Linac) , Cyber. Knife тощо.
 Сучасний метод лікування радіохірургія Принцип – проведення одноразової дози прицільного опромінення глибинних структур головного мозку через інтактну шкіру.
Сучасний метод лікування радіохірургія Принцип – проведення одноразової дози прицільного опромінення глибинних структур головного мозку через інтактну шкіру.
 III. Хіміотерапія (системна, регіонарна, внутрішньоартеріальна (селективна), інтратекальна, інтерстиційна) з обов’язковим попереднім тестом пухлини на хіміочутливість. Найбільш хіміочутливими є злоякісні гліоми, первинні лімфоми ЦНС, пухлинна інфільтрація оболонок мозку IV. Гормонотерапія (з метою зменшення набряку та замісна гормонотерапія). V. Імунотерапія (специфічна, неспецифічна, клітинна, цитокінова, комбінована тощо із введенням моноклональних антитіл, протипухлинних вакцин та ін. ) VI. Генна терапія (введення генетично-модифікованих вірусів на поверхню клітин пухлини та ін. ). VII. Комбіноване лікування.
III. Хіміотерапія (системна, регіонарна, внутрішньоартеріальна (селективна), інтратекальна, інтерстиційна) з обов’язковим попереднім тестом пухлини на хіміочутливість. Найбільш хіміочутливими є злоякісні гліоми, первинні лімфоми ЦНС, пухлинна інфільтрація оболонок мозку IV. Гормонотерапія (з метою зменшення набряку та замісна гормонотерапія). V. Імунотерапія (специфічна, неспецифічна, клітинна, цитокінова, комбінована тощо із введенням моноклональних антитіл, протипухлинних вакцин та ін. ) VI. Генна терапія (введення генетично-модифікованих вірусів на поверхню клітин пухлини та ін. ). VII. Комбіноване лікування.
 ХІРУРГІЧНЕ ЛІКУВАННЯ ГЛІОМ 1. Пункційна біопсія 2. Хірургічне видалення 3. Рентгенхірургія - LINAC - Lexell Gamma-knife - Cyber-knife
ХІРУРГІЧНЕ ЛІКУВАННЯ ГЛІОМ 1. Пункційна біопсія 2. Хірургічне видалення 3. Рентгенхірургія - LINAC - Lexell Gamma-knife - Cyber-knife
 Пункційна біопсія Стереотаксична біопсія проводиться під контролем КТ або МРТ В 90% випадків дозволяє з’ясувати гістоструктуру новоутворення Інтраопераційна біопсія під УЗ контролем вважається більш точною КТ контроль бажаний для виключення гематоми
Пункційна біопсія Стереотаксична біопсія проводиться під контролем КТ або МРТ В 90% випадків дозволяє з’ясувати гістоструктуру новоутворення Інтраопераційна біопсія під УЗ контролем вважається більш точною КТ контроль бажаний для виключення гематоми
 Хірургічне видалення гліом • Головні завдання: 1. З’ясування гістоструктури пухлини 2. Досягнення максимальної механічної циторедукції
Хірургічне видалення гліом • Головні завдання: 1. З’ясування гістоструктури пухлини 2. Досягнення максимальної механічної циторедукції
 Хірургічне видалення гліом • Основна мета: Максимальне видалення об’єму пухлини при мінімальному поглиблення неврологічного дефіциту
Хірургічне видалення гліом • Основна мета: Максимальне видалення об’єму пухлини при мінімальному поглиблення неврологічного дефіциту
 Хірургічне видалення гліом • Місце розтину кори, а також кут і глибина транспаренхімального підходу визначаються положенням і особливостями росту пухлини та її відношенням до функціонально значимих ділянок кори, провідних шляхів, глибинних гангліїв, а такождо кісткових випуклостей, дуральних перетинок, судинних структур, шлуночків
Хірургічне видалення гліом • Місце розтину кори, а також кут і глибина транспаренхімального підходу визначаються положенням і особливостями росту пухлини та її відношенням до функціонально значимих ділянок кори, провідних шляхів, глибинних гангліїв, а такождо кісткових випуклостей, дуральних перетинок, судинних структур, шлуночків
 Хірургічне видалення гліом • Розріз шкіри слід проводити так, щоб забезпечити: - достатній огляд операційного поля, - зберегти адекватне кровопостачання шкірного клаптя, - мінімізувати косметичний дефект
Хірургічне видалення гліом • Розріз шкіри слід проводити так, щоб забезпечити: - достатній огляд операційного поля, - зберегти адекватне кровопостачання шкірного клаптя, - мінімізувати косметичний дефект
 Хірургічне видалення гліом • Устаткування та інструментарій, необхідні для видалення гліом: - Операційний мікроскоп - Аспіратор - Біполярна коагуляція - Мікроножиці - Мікродисектори - УЗ аспіратор - Апарат для інтраопераційного УЗД - Лазер
Хірургічне видалення гліом • Устаткування та інструментарій, необхідні для видалення гліом: - Операційний мікроскоп - Аспіратор - Біполярна коагуляція - Мікроножиці - Мікродисектори - УЗ аспіратор - Апарат для інтраопераційного УЗД - Лазер
 Ад’ювантна терапія гліом -Променева терапія -Хіміотерапія -Імунотерапія -Генна терапія
Ад’ювантна терапія гліом -Променева терапія -Хіміотерапія -Імунотерапія -Генна терапія
 Променева терапія гліом • • Зовнішнє рентгенопромінення Фотони Важкі частки Інтерстиціальна брахітерапія Радіохірургія Гіпертермія Фотохімічна терапія
Променева терапія гліом • • Зовнішнє рентгенопромінення Фотони Важкі частки Інтерстиціальна брахітерапія Радіохірургія Гіпертермія Фотохімічна терапія
 Ефекти променевої терапії • Гострий набряк- протягом 2 тижнів • Підгостра демієлінізація- 6 -12 тиж. • Подальший некроз- 4 -40 міс. після опромінення
Ефекти променевої терапії • Гострий набряк- протягом 2 тижнів • Підгостра демієлінізація- 6 -12 тиж. • Подальший некроз- 4 -40 міс. після опромінення
 Променева терапія гліом • Рекомендована доза для лікування гліобластом- 60 ГР • Застосовується фракційна рентгентерапія, щоб зменшити небажаний вплив на мозок
Променева терапія гліом • Рекомендована доза для лікування гліобластом- 60 ГР • Застосовується фракційна рентгентерапія, щоб зменшити небажаний вплив на мозок
 Хіміотерапія гліом • • • Системна Місцева Внутрішньоартеріальна Внутрішньошлуночкова Інтратекальна
Хіміотерапія гліом • • • Системна Місцева Внутрішньоартеріальна Внутрішньошлуночкова Інтратекальна
 Хіміотерапія гліом • Бажано комбінувати з рентгентерапією • Ефективна комбінована хіміотерапія • Забезпечує виживання до 2 -3 років (при гліобластомах)
Хіміотерапія гліом • Бажано комбінувати з рентгентерапією • Ефективна комбінована хіміотерапія • Забезпечує виживання до 2 -3 років (при гліобластомах)
 Хіміопрепарати Цитостатики Похідні нітрозосечовини Антиметаболіти Метотрексат, фторурацил, фторафур Протипухлинні антибіотики Рубоміцин, адріаміцин, блеоміцин Алкалоїди рослинного походження Вінкристін Темозоламід
Хіміопрепарати Цитостатики Похідні нітрозосечовини Антиметаболіти Метотрексат, фторурацил, фторафур Протипухлинні антибіотики Рубоміцин, адріаміцин, блеоміцин Алкалоїди рослинного походження Вінкристін Темозоламід
 Імунотерапія гліом • Неспецифічні імуномодулятори • Інтерферон, інтерлейкин-2 • LAKC (lymphokine-activated killer cells) • Моноклональні антитіла до клітин пухлини
Імунотерапія гліом • Неспецифічні імуномодулятори • Інтерферон, інтерлейкин-2 • LAKC (lymphokine-activated killer cells) • Моноклональні антитіла до клітин пухлини
 Прогноз при доброякісних гліомах • • • Виживаємість 5 р Пілоцитрна астроцитома 90% Астроцитома 30% Олігодендрогліома 80% Олігоастроцитома 50% 10 р 80% 10% 50% 30%
Прогноз при доброякісних гліомах • • • Виживаємість 5 р Пілоцитрна астроцитома 90% Астроцитома 30% Олігодендрогліома 80% Олігоастроцитома 50% 10 р 80% 10% 50% 30%
 Прогноз при злоякісних гліомах • Тривалість життя • Анапластична астроцитома • Гліобластома 5 р 2 -16% 0 10 р ? ? ? 0
Прогноз при злоякісних гліомах • Тривалість життя • Анапластична астроцитома • Гліобластома 5 р 2 -16% 0 10 р ? ? ? 0
 Прогноз при гліобластомах • Без лікування 95% пацієнтів з гліобластомами помирають протягом 3 міс. • Дворічна тривалість життя не більш ніж в 10% випадків • Довготривала тривалість життя очікується не більш ніж в 5% випадків
Прогноз при гліобластомах • Без лікування 95% пацієнтів з гліобластомами помирають протягом 3 міс. • Дворічна тривалість життя не більш ніж в 10% випадків • Довготривала тривалість життя очікується не більш ніж в 5% випадків
 Особливості лікування метастатичних пухлин • При наявності одного метастатичного вогнища: • латеральне розташування метастазу: видалення і курс променевої терапії ; • медіальне розташування: застосування однієї з радіохірургічних методик та курс променевої терапії. • При наявності декількох метастатичних вогнищ: • якщо одне з вогнищ великих розмірів, дає чітку вогнищеву симптоматику та розташоване латерально, можливим є його видалення та курс променевої терапії; • при наявності трьох чи менше вогнищ: застосування однієї з радіохірургічних методик та курс променової терапії на всю область голови (при латеральному розташуванні вогнищ можливим є їх хірургічне видалення). • при наявності трьох і більше вогнищ: курс променевої терапії.
Особливості лікування метастатичних пухлин • При наявності одного метастатичного вогнища: • латеральне розташування метастазу: видалення і курс променевої терапії ; • медіальне розташування: застосування однієї з радіохірургічних методик та курс променевої терапії. • При наявності декількох метастатичних вогнищ: • якщо одне з вогнищ великих розмірів, дає чітку вогнищеву симптоматику та розташоване латерально, можливим є його видалення та курс променевої терапії; • при наявності трьох чи менше вогнищ: застосування однієї з радіохірургічних методик та курс променової терапії на всю область голови (при латеральному розташуванні вогнищ можливим є їх хірургічне видалення). • при наявності трьох і більше вогнищ: курс променевої терапії.
 Лікування аденом гіпофіза • медикаментозне (консервативне) лікування: • при пролактиномах використовують бромкриптин (Парлодел) чи каберголін (Достінекс); • на ранніх етапах формування ацидофільної аденоми гіпофіза призначають октреотид (соматостатин). • хірургічне лікування; • променеву терапію застосовують як доповнення до хірургічного лікування або при виражених протипоказах до його проведення. Найбільш радіочутливими є соматотропіноми, загальна доза курсового опромінення складає 45 -50 Гр.
Лікування аденом гіпофіза • медикаментозне (консервативне) лікування: • при пролактиномах використовують бромкриптин (Парлодел) чи каберголін (Достінекс); • на ранніх етапах формування ацидофільної аденоми гіпофіза призначають октреотид (соматостатин). • хірургічне лікування; • променеву терапію застосовують як доповнення до хірургічного лікування або при виражених протипоказах до його проведення. Найбільш радіочутливими є соматотропіноми, загальна доза курсового опромінення складає 45 -50 Гр.
 • Абсолютними показами до хірургічного лікування аденом гіпофізу, не зважаючи на вираженість гормональної активності, є: • прогресуюче падіння гостроти зору, • звуження полів зору, зумовлені компресією хіазми, зорових та окорухових нервів, • порушення відтоку ліквору з формуванням гідроцефалії, • підвищення внутрішньочерепного тиску, крововилив у пухлину, • назальна лікворея. • Відносні покази визначаються індивідуально та направлені на відновлення гормональної функції гіпофізу при неефективності чи вираженій побічні дії медикаментозної терапії.
• Абсолютними показами до хірургічного лікування аденом гіпофізу, не зважаючи на вираженість гормональної активності, є: • прогресуюче падіння гостроти зору, • звуження полів зору, зумовлені компресією хіазми, зорових та окорухових нервів, • порушення відтоку ліквору з формуванням гідроцефалії, • підвищення внутрішньочерепного тиску, крововилив у пухлину, • назальна лікворея. • Відносні покази визначаються індивідуально та направлені на відновлення гормональної функції гіпофізу при неефективності чи вираженій побічні дії медикаментозної терапії.
 Сучасні принципи хірургічного лікування аденом гіпофіза • Основними доступами до гіпофіза є: • транскраніальний субфронтальний (при вираженому параселярному рості з інвазією в печеристий синус, виражений супраретроантеселярний ріст пухлини з проростанням в ІІІ та бічні шлуночки, наявність тонкої перетинки між супраселярним та інфраселярним вузлами пухлини); • трансназальний транссфеноїдальний (використовується в більшості випадків); • сублабіальний транссфеноїдальний (рідко).
Сучасні принципи хірургічного лікування аденом гіпофіза • Основними доступами до гіпофіза є: • транскраніальний субфронтальний (при вираженому параселярному рості з інвазією в печеристий синус, виражений супраретроантеселярний ріст пухлини з проростанням в ІІІ та бічні шлуночки, наявність тонкої перетинки між супраселярним та інфраселярним вузлами пухлини); • трансназальний транссфеноїдальний (використовується в більшості випадків); • сублабіальний транссфеноїдальний (рідко).



