Пути введения лекарств препаратов и возможные осложнения.ppt
- Количество слайдов: 28
 Пути введения лекарственных препаратов и возможные осложнения.
Пути введения лекарственных препаратов и возможные осложнения.
 Лекарственный препарат - лекарственное средство в готовом для употребления виде. Лекарственное средство (вещество) - одно или смесь веществ, природного или синтетического происхождения, применяемые для профилактики и лечения болезней. Лечение большинства заболеваний не обходится без приема лекарственных препаратов. Лекарственная терапия способствует выздоровлению, улучшает прогноз болезней и повышает качество жизни пациентов. Успех лекарственной терапии во многом зависит от правильного приема лекарственных препаратов. Знание правил приема лекарств часто позволяет избежать побочных действий, осложнений, нежелатель ных эффектов. В особом контроле за правильным приемом лекарств нуждаются дети, пожилые люди, больные, страдающие психическими заболеваниями.
Лекарственный препарат - лекарственное средство в готовом для употребления виде. Лекарственное средство (вещество) - одно или смесь веществ, природного или синтетического происхождения, применяемые для профилактики и лечения болезней. Лечение большинства заболеваний не обходится без приема лекарственных препаратов. Лекарственная терапия способствует выздоровлению, улучшает прогноз болезней и повышает качество жизни пациентов. Успех лекарственной терапии во многом зависит от правильного приема лекарственных препаратов. Знание правил приема лекарств часто позволяет избежать побочных действий, осложнений, нежелатель ных эффектов. В особом контроле за правильным приемом лекарств нуждаются дети, пожилые люди, больные, страдающие психическими заболеваниями.
 Основные пути введения лекарственных препаратов 1. Парентеральные (лекарство вводится помимо желудочнокишечного тракта): • инъекционные (внутримышечный, внутривенный, подкожный, внутрикожный и др. ); • чрезкожный или трансдермальный (через поверхность кожи); • интраназальный (через рот); • внутриполостной; • в слуховой проход; • в конъюнктивальный мешок глаза; • ингаляционный (путем вдыхания); • вагинальный. 2. Энтеральные (лекарство вводится в желудочно-кишечный тракт): • пероральный (через рот); • сублингвальный и буккальный (под язык и за щеку); • ректальный (через прямую кишку); • дуоденальный (в просвет двенадцатиперстной кишки); • внутрижелудочный (в полость желудка).
Основные пути введения лекарственных препаратов 1. Парентеральные (лекарство вводится помимо желудочнокишечного тракта): • инъекционные (внутримышечный, внутривенный, подкожный, внутрикожный и др. ); • чрезкожный или трансдермальный (через поверхность кожи); • интраназальный (через рот); • внутриполостной; • в слуховой проход; • в конъюнктивальный мешок глаза; • ингаляционный (путем вдыхания); • вагинальный. 2. Энтеральные (лекарство вводится в желудочно-кишечный тракт): • пероральный (через рот); • сублингвальный и буккальный (под язык и за щеку); • ректальный (через прямую кишку); • дуоденальный (в просвет двенадцатиперстной кишки); • внутрижелудочный (в полость желудка).
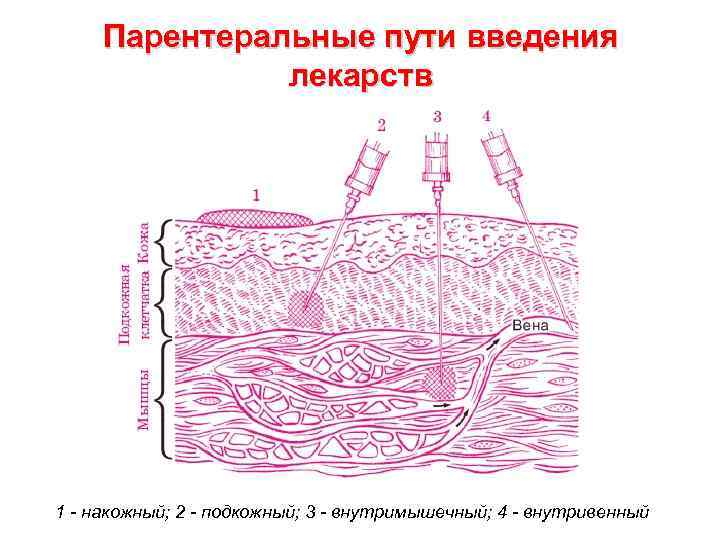 Парентеральные пути введения лекарств 1 - накожный; 2 - подкожный; 3 - внутримышечный; 4 - внутривенный
Парентеральные пути введения лекарств 1 - накожный; 2 - подкожный; 3 - внутримышечный; 4 - внутривенный
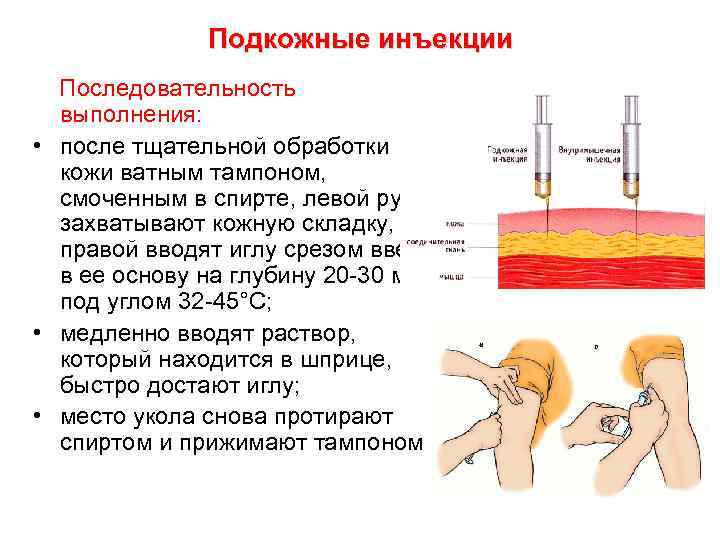 Подкожные инъекции Последовательность выполнения: • после тщательной обработки кожи ватным тампоном, смоченным в спирте, левой рукой захватывают кожную складку, а правой вводят иглу срезом вверх в ее основу на глубину 20 -30 мм под углом 32 -45°С; • медленно вводят раствор, который находится в шприце, быстро достают иглу; • место укола снова протирают спиртом и прижимают тампоном
Подкожные инъекции Последовательность выполнения: • после тщательной обработки кожи ватным тампоном, смоченным в спирте, левой рукой захватывают кожную складку, а правой вводят иглу срезом вверх в ее основу на глубину 20 -30 мм под углом 32 -45°С; • медленно вводят раствор, который находится в шприце, быстро достают иглу; • место укола снова протирают спиртом и прижимают тампоном
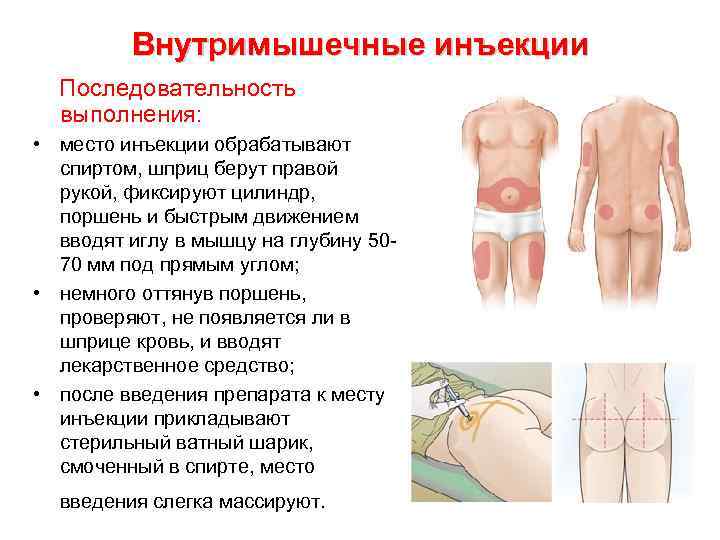 Внутримышечные инъекции Последовательность выполнения: • место инъекции обрабатывают спиртом, шприц берут правой рукой, фиксируют цилиндр, поршень и быстрым движением вводят иглу в мышцу на глубину 5070 мм под прямым углом; • немного оттянув поршень, проверяют, не появляется ли в шприце кровь, и вводят лекарственное средство; • после введения препарата к месту инъекции прикладывают стерильный ватный шарик, смоченный в спирте, место введения слегка массируют.
Внутримышечные инъекции Последовательность выполнения: • место инъекции обрабатывают спиртом, шприц берут правой рукой, фиксируют цилиндр, поршень и быстрым движением вводят иглу в мышцу на глубину 5070 мм под прямым углом; • немного оттянув поршень, проверяют, не появляется ли в шприце кровь, и вводят лекарственное средство; • после введения препарата к месту инъекции прикладывают стерильный ватный шарик, смоченный в спирте, место введения слегка массируют.
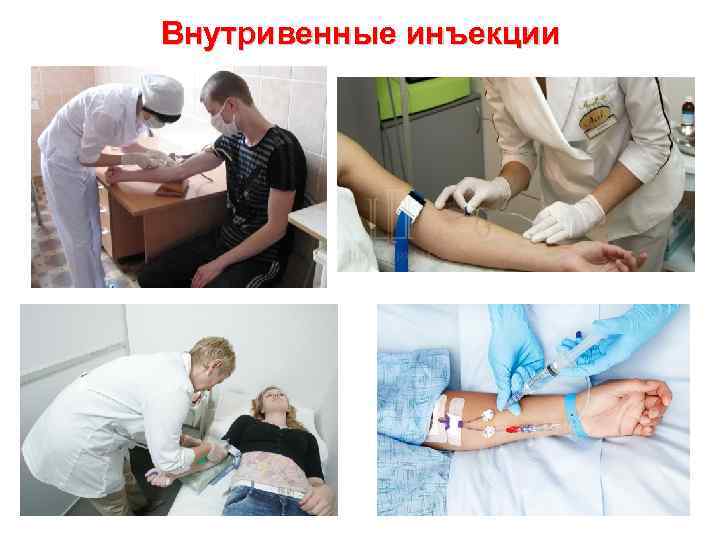 Внутривенные инъекции
Внутривенные инъекции
 Трансдермальный способ Интраназальный способ Ингаляционный способ
Трансдермальный способ Интраназальный способ Ингаляционный способ
 Энтеральное введение лекарственных средств Прием лекарств внутрь (перорально) — самый распространенный путь введения, так как в большинстве случаев он наиболее безопасен и удобен. Однако у него есть свои ограничения. Терапевтический эффект лекарства, принятого перорально, зависит от многих факторов, включая прием других лекарств и пищи. Лекарства, принимаемые перорально, всасываются из желудочно-кишечного тракта. Всасывание начинается во рту и желудке, но в основном происходит в тонкой кишке. Чтобы попасть в общее кровеносное русло, лекарственное средство должно пройти сначала через кишечную стенку, а затем по сосудам печени.
Энтеральное введение лекарственных средств Прием лекарств внутрь (перорально) — самый распространенный путь введения, так как в большинстве случаев он наиболее безопасен и удобен. Однако у него есть свои ограничения. Терапевтический эффект лекарства, принятого перорально, зависит от многих факторов, включая прием других лекарств и пищи. Лекарства, принимаемые перорально, всасываются из желудочно-кишечного тракта. Всасывание начинается во рту и желудке, но в основном происходит в тонкой кишке. Чтобы попасть в общее кровеносное русло, лекарственное средство должно пройти сначала через кишечную стенку, а затем по сосудам печени.
 Пероральное введение • • • Преимущества - комфортность для больного, нет необходимости участия квалифицированного медицинского персонала, возможность длительной терапии. Основные лекарственные формы Растворы - жидкие лекарственные формы, представляющие собой раствор лекарственного вещества в воде, спирте, глицерине или другом жидком растворителе. Растворы должны быть прозрачными, не должны содержать осадка и взвешенных частиц. Растворы могут применяться как для парентерального, так и для энтерального введения. Настои и отвары - готовятся из растительного сырья. Эти лекарственные формы имеют ограниченный срок хранения (не более 3 -х дней) и должны храниться в прохладном, защищенном от света месте. Таблетки - твердые лекарственные формы, которые получают путем спрессования лекарственных средств. Применяются для приема внутрь. Для наружнего употребления могут использоваться в виде порошка после размельчения или растворения в воде. Драже - твердая лекарственная форма, которая получается в результате наслаивания лекарственных веществ на гранулы. Используются для приема внутрь. Хранят в сухом, защищенном от света месте. Капсулы - твердая лекарственная форма, в которой лекарственное вещество, находящееся внутри покрыто оболочкой из желатина или других веществ. Капсулы маскируют горький или неприятный вкус и запах лекарства и облегчают его прием, защищают лекарственное вещество от преждевременного разрушения в желудке или нежелательного воздействия на слизистую ротовой полости или желудка.
Пероральное введение • • • Преимущества - комфортность для больного, нет необходимости участия квалифицированного медицинского персонала, возможность длительной терапии. Основные лекарственные формы Растворы - жидкие лекарственные формы, представляющие собой раствор лекарственного вещества в воде, спирте, глицерине или другом жидком растворителе. Растворы должны быть прозрачными, не должны содержать осадка и взвешенных частиц. Растворы могут применяться как для парентерального, так и для энтерального введения. Настои и отвары - готовятся из растительного сырья. Эти лекарственные формы имеют ограниченный срок хранения (не более 3 -х дней) и должны храниться в прохладном, защищенном от света месте. Таблетки - твердые лекарственные формы, которые получают путем спрессования лекарственных средств. Применяются для приема внутрь. Для наружнего употребления могут использоваться в виде порошка после размельчения или растворения в воде. Драже - твердая лекарственная форма, которая получается в результате наслаивания лекарственных веществ на гранулы. Используются для приема внутрь. Хранят в сухом, защищенном от света месте. Капсулы - твердая лекарственная форма, в которой лекарственное вещество, находящееся внутри покрыто оболочкой из желатина или других веществ. Капсулы маскируют горький или неприятный вкус и запах лекарства и облегчают его прием, защищают лекарственное вещество от преждевременного разрушения в желудке или нежелательного воздействия на слизистую ротовой полости или желудка.
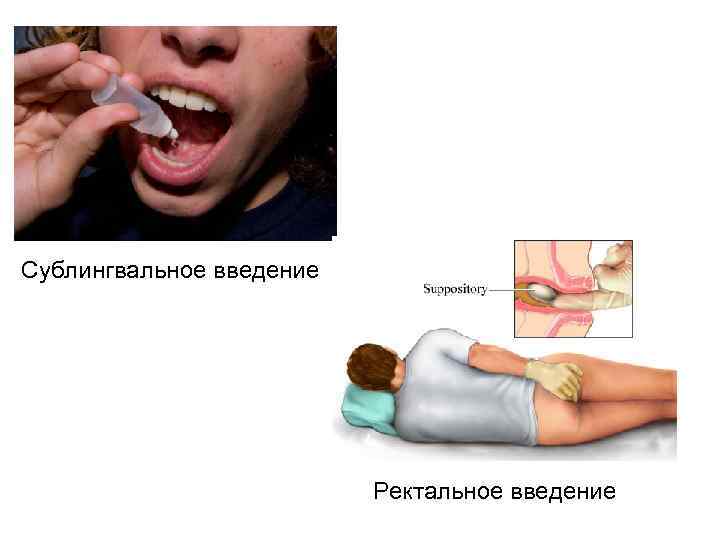 Сублингвальное введение Ректальное введение
Сублингвальное введение Ректальное введение
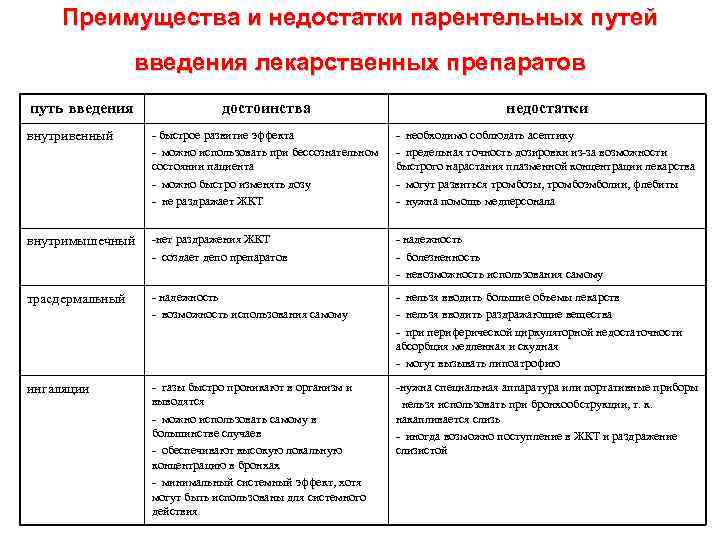 Преимущества и недостатки парентельных путей введения лекарственных препаратов путь введения достоинства недостатки внутривенный - быстрое развитие эффекта - можно использовать при бессознательном состоянии пациента - можно быстро изменять дозу - не раздражает ЖКТ - необходимо соблюдать асептику - предельная точность дозировки из-за возможности быстрого нарастания плазменной концентрации лекарства - могут развиться тромбозы, тромбоэмболии, флебиты - нужна помощь медперсонала внутримышечный -нет раздражения ЖКТ - создает депо препаратов - надежность - болезненность - невозможность использования самому трасдермальный - надежность - возможность использования самому - нельзя вводить большие объемы лекарств - нельзя вводить раздражающие вещества - при периферической циркуляторной недостаточности абсорбция медленная и скудная - могут вызывать липоатрофию ингаляции - газы быстро проникают в организм и выводятся - можно использовать самому в большинстве случаев - обеспечивают высокую локальную концентрацию в бронхах - минимальный системный эффект, хотя могут быть использованы для системного действия -нужна специальная аппаратура или портативные приборы нельзя использовать при бронхообструкции, т. к. накапливается слизь - иногда возможно поступление в ЖКТ и раздражение слизистой
Преимущества и недостатки парентельных путей введения лекарственных препаратов путь введения достоинства недостатки внутривенный - быстрое развитие эффекта - можно использовать при бессознательном состоянии пациента - можно быстро изменять дозу - не раздражает ЖКТ - необходимо соблюдать асептику - предельная точность дозировки из-за возможности быстрого нарастания плазменной концентрации лекарства - могут развиться тромбозы, тромбоэмболии, флебиты - нужна помощь медперсонала внутримышечный -нет раздражения ЖКТ - создает депо препаратов - надежность - болезненность - невозможность использования самому трасдермальный - надежность - возможность использования самому - нельзя вводить большие объемы лекарств - нельзя вводить раздражающие вещества - при периферической циркуляторной недостаточности абсорбция медленная и скудная - могут вызывать липоатрофию ингаляции - газы быстро проникают в организм и выводятся - можно использовать самому в большинстве случаев - обеспечивают высокую локальную концентрацию в бронхах - минимальный системный эффект, хотя могут быть использованы для системного действия -нужна специальная аппаратура или портативные приборы нельзя использовать при бронхообструкции, т. к. накапливается слизь - иногда возможно поступление в ЖКТ и раздражение слизистой
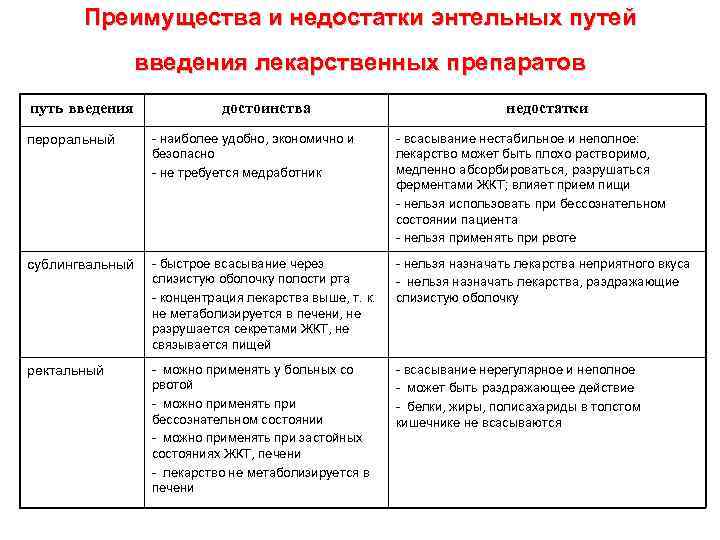 Преимущества и недостатки энтельных путей введения лекарственных препаратов путь введения пероральный достоинства - наиболее удобно, экономично и безопасно - не требуется медработник сублингвальный - быстрое всасывание через слизистую оболочку полости рта - концентрация лекарства выше, т. к. не метаболизируется в печени, не разрушается секретами ЖКТ, не связывается пищей ректальный - можно применять у больных со рвотой - можно применять при бессознательном состоянии - можно применять при застойных состояниях ЖКТ, печени - лекарство не метаболизируется в печени недостатки - всасывание нестабильное и неполное: лекарство может быть плохо растворимо, медленно абсорбироваться, разрушаться ферментами ЖКТ; влияет прием пищи - нельзя использовать при бессознательном состоянии пациента - нельзя применять при рвоте - нельзя назначать лекарства неприятного вкуса - нельзя назначать лекарства, раздражающие слизистую оболочку - всасывание нерегулярное и неполное - может быть раздражающее действие - белки, жиры, полисахариды в толстом кишечнике не всасываются
Преимущества и недостатки энтельных путей введения лекарственных препаратов путь введения пероральный достоинства - наиболее удобно, экономично и безопасно - не требуется медработник сублингвальный - быстрое всасывание через слизистую оболочку полости рта - концентрация лекарства выше, т. к. не метаболизируется в печени, не разрушается секретами ЖКТ, не связывается пищей ректальный - можно применять у больных со рвотой - можно применять при бессознательном состоянии - можно применять при застойных состояниях ЖКТ, печени - лекарство не метаболизируется в печени недостатки - всасывание нестабильное и неполное: лекарство может быть плохо растворимо, медленно абсорбироваться, разрушаться ферментами ЖКТ; влияет прием пищи - нельзя использовать при бессознательном состоянии пациента - нельзя применять при рвоте - нельзя назначать лекарства неприятного вкуса - нельзя назначать лекарства, раздражающие слизистую оболочку - всасывание нерегулярное и неполное - может быть раздражающее действие - белки, жиры, полисахариды в толстом кишечнике не всасываются
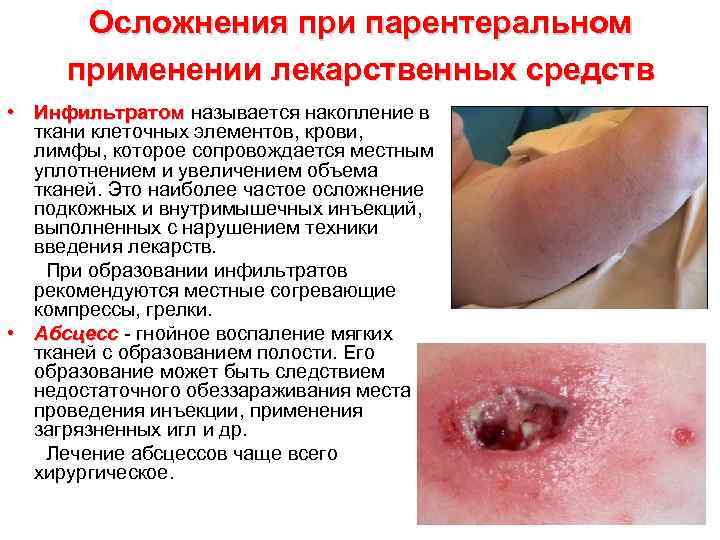 Осложнения при парентеральном применении лекарственных средств • Инфильтратом называется накопление в Инфильтратом ткани клеточных элементов, крови, лимфы, которое сопровождается местным уплотнением и увеличением объема тканей. Это наиболее частое осложнение подкожных и внутримышечных инъекций, выполненных с нарушением техники введения лекарств. При образовании инфильтратов рекомендуются местные согревающие компрессы, грелки. • Абсцесс - гнойное воспаление мягких тканей с образованием полости. Его образование может быть следствием недостаточного обеззараживания места проведения инъекции, применения загрязненных игл и др. Лечение абсцессов чаще всего хирургическое.
Осложнения при парентеральном применении лекарственных средств • Инфильтратом называется накопление в Инфильтратом ткани клеточных элементов, крови, лимфы, которое сопровождается местным уплотнением и увеличением объема тканей. Это наиболее частое осложнение подкожных и внутримышечных инъекций, выполненных с нарушением техники введения лекарств. При образовании инфильтратов рекомендуются местные согревающие компрессы, грелки. • Абсцесс - гнойное воспаление мягких тканей с образованием полости. Его образование может быть следствием недостаточного обеззараживания места проведения инъекции, применения загрязненных игл и др. Лечение абсцессов чаще всего хирургическое.
 Профилактика инфильтратов, абсцессов • • • Медицинская сестра процедурного кабинета должна работать в спецодежде, соблюдать правила асептики и антисептики при выполнении инъекций. Правильно выполнять технику инъекций, брать длинную тонкую иглу (8 см) соответственно толщине подкожно-жирового слоя для внутримышечной инъекции. Инъекции выполнять только стерильными одноразовыми шприцами. Перед выполнением инъекции тщательно пропальпировать ткани. Если есть глубокое уплотнение, то в этом месте нельзя делать инъекцию. Нельзя вводить иглу в ткани «шлепком» , так как нарушается стерильность, невозможно точно выбрать место прокола и ввести иглу на достаточную глубину. При введении масляных растворов, суспензий после прокола тканей необходимо потянуть поршень шприца на себя, чтобы убедиться, что игла не попала в сосуд. Нельзя вводить холодные растворы (из холодильника). Масляные растворы подогреваются до 37— 38 о. С. После инъекции рекомендуется применять тепло для улучшения всасывания лекарства, Гипертонические растворы (анальгин, сернокислая магнезия) следует разводить новокаином или физиологическим раствором для быстрого всасывания. Строго соблюдать санитарно-противоэпидемический режим.
Профилактика инфильтратов, абсцессов • • • Медицинская сестра процедурного кабинета должна работать в спецодежде, соблюдать правила асептики и антисептики при выполнении инъекций. Правильно выполнять технику инъекций, брать длинную тонкую иглу (8 см) соответственно толщине подкожно-жирового слоя для внутримышечной инъекции. Инъекции выполнять только стерильными одноразовыми шприцами. Перед выполнением инъекции тщательно пропальпировать ткани. Если есть глубокое уплотнение, то в этом месте нельзя делать инъекцию. Нельзя вводить иглу в ткани «шлепком» , так как нарушается стерильность, невозможно точно выбрать место прокола и ввести иглу на достаточную глубину. При введении масляных растворов, суспензий после прокола тканей необходимо потянуть поршень шприца на себя, чтобы убедиться, что игла не попала в сосуд. Нельзя вводить холодные растворы (из холодильника). Масляные растворы подогреваются до 37— 38 о. С. После инъекции рекомендуется применять тепло для улучшения всасывания лекарства, Гипертонические растворы (анальгин, сернокислая магнезия) следует разводить новокаином или физиологическим раствором для быстрого всасывания. Строго соблюдать санитарно-противоэпидемический режим.
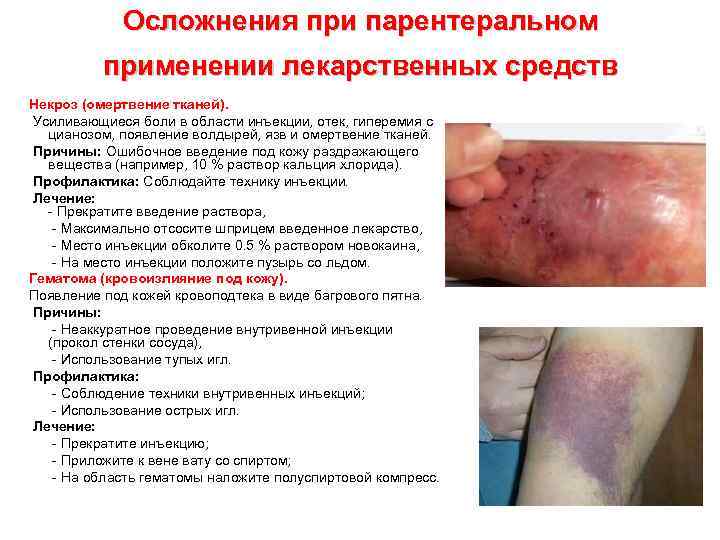 Осложнения при парентеральном применении лекарственных средств Некроз (омертвение тканей). Усиливающиеся боли в области инъекции, отек, гиперемия с цианозом, появление волдырей, язв и омертвение тканей. Причины: Ошибочное введение под кожу раздражающего вещества (например, 10 % раствор кальция хлорида). Профилактика: Соблюдайте технику инъекции. Лечение: - Прекратите введение раствора, - Максимально отсосите шприцем введенное лекарство, - Место инъекции обколите 0. 5 % раствором новокаина, - На место инъекции положите пузырь со льдом. Гематома (кровоизлияние под кожу). Появление под кожей кровоподтека в виде багрового пятна. Причины: - Неаккуратное проведение внутривенной инъекции (прокол стенки сосуда), - Использование тупых игл. Профилактика: - Соблюдение техники внутривенных инъекций; - Использование острых игл. Лечение: - Прекратите инъекцию; - Приложите к вене вату со спиртом; - На область гематомы наложите полуспиртовой компресс.
Осложнения при парентеральном применении лекарственных средств Некроз (омертвение тканей). Усиливающиеся боли в области инъекции, отек, гиперемия с цианозом, появление волдырей, язв и омертвение тканей. Причины: Ошибочное введение под кожу раздражающего вещества (например, 10 % раствор кальция хлорида). Профилактика: Соблюдайте технику инъекции. Лечение: - Прекратите введение раствора, - Максимально отсосите шприцем введенное лекарство, - Место инъекции обколите 0. 5 % раствором новокаина, - На место инъекции положите пузырь со льдом. Гематома (кровоизлияние под кожу). Появление под кожей кровоподтека в виде багрового пятна. Причины: - Неаккуратное проведение внутривенной инъекции (прокол стенки сосуда), - Использование тупых игл. Профилактика: - Соблюдение техники внутривенных инъекций; - Использование острых игл. Лечение: - Прекратите инъекцию; - Приложите к вене вату со спиртом; - На область гематомы наложите полуспиртовой компресс.
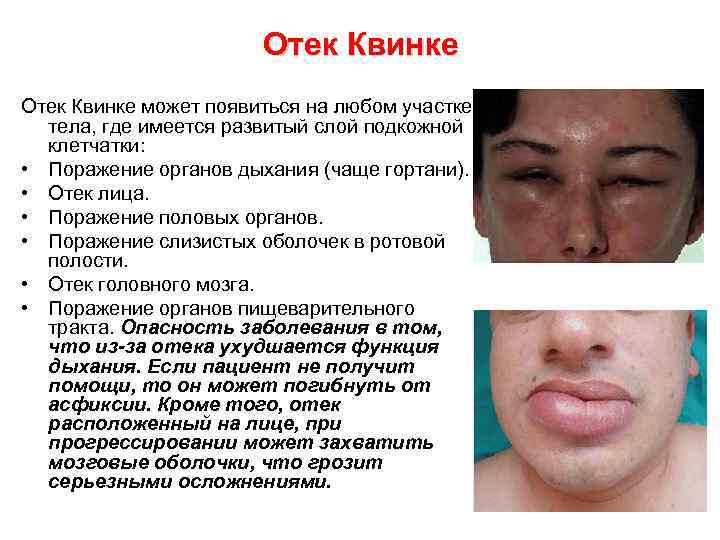 Отек Квинке может появиться на любом участке тела, где имеется развитый слой подкожной клетчатки: • Поражение органов дыхания (чаще гортани). • Отек лица. • Поражение половых органов. • Поражение слизистых оболочек в ротовой полости. • Отек головного мозга. • Поражение органов пищеварительного тракта. Опасность заболевания в том, что из-за отека ухудшается функция дыхания. Если пациент не получит помощи, то он может погибнуть от асфиксии. Кроме того, отек расположенный на лице, при прогрессировании может захватить мозговые оболочки, что грозит серьезными осложнениями.
Отек Квинке может появиться на любом участке тела, где имеется развитый слой подкожной клетчатки: • Поражение органов дыхания (чаще гортани). • Отек лица. • Поражение половых органов. • Поражение слизистых оболочек в ротовой полости. • Отек головного мозга. • Поражение органов пищеварительного тракта. Опасность заболевания в том, что из-за отека ухудшается функция дыхания. Если пациент не получит помощи, то он может погибнуть от асфиксии. Кроме того, отек расположенный на лице, при прогрессировании может захватить мозговые оболочки, что грозит серьезными осложнениями.
 Медицинская помощь при отеке Квинке Как правило, используется следующая схема терапии: • Адреналин. При подкожном введении адреналина (концентрация раствора 0, 1%) устраняется угроза асфиксии, повышается сниженное давление. • Десенсибилизирующие средства. Это препараты, необходимые для снижения восприимчивости организма к вызывающим аллергию веществам. В этой целью используют антигистаминные средства. • Гормональные препараты. Для снятия отека используют инъекции глюкокортикостероидов. • Мочегонные. Для более быстрого выведения аллергенов используют мочегонные средства. • Дезинтоксикация. Для выведения токсинов используется энтеросорбция и гемосорбция. • Дальнейшее лечение предусматривает: • тонизирование и стимуляция симпатического отдела нервной системы (для этого используют витамин C, препараты, с содержанием кальция); • нормализация уровня гистамина в крови (антигистаминные средства); • укрепление стенок сосудов, устранение их повышенной проницаемости (назначают витамины, аскорутин); • терапия, направленная на десенсибилизацию организма (гаммо-глобулины, кортикостероды, витамины). • При наследственной природе гигантской крапивницы пациентам вводят свежую плазму, в которой содержатся ингибиторы протеаз и С 1 -эстеразы.
Медицинская помощь при отеке Квинке Как правило, используется следующая схема терапии: • Адреналин. При подкожном введении адреналина (концентрация раствора 0, 1%) устраняется угроза асфиксии, повышается сниженное давление. • Десенсибилизирующие средства. Это препараты, необходимые для снижения восприимчивости организма к вызывающим аллергию веществам. В этой целью используют антигистаминные средства. • Гормональные препараты. Для снятия отека используют инъекции глюкокортикостероидов. • Мочегонные. Для более быстрого выведения аллергенов используют мочегонные средства. • Дезинтоксикация. Для выведения токсинов используется энтеросорбция и гемосорбция. • Дальнейшее лечение предусматривает: • тонизирование и стимуляция симпатического отдела нервной системы (для этого используют витамин C, препараты, с содержанием кальция); • нормализация уровня гистамина в крови (антигистаминные средства); • укрепление стенок сосудов, устранение их повышенной проницаемости (назначают витамины, аскорутин); • терапия, направленная на десенсибилизацию организма (гаммо-глобулины, кортикостероды, витамины). • При наследственной природе гигантской крапивницы пациентам вводят свежую плазму, в которой содержатся ингибиторы протеаз и С 1 -эстеразы.
 Анафилактический шок - остро развивающийся, угрожающий жизни патологический процесс, обусловленный аллергической реакцией немедленного типа при введении в организм, аллергена, характеризующийся тяжелыми нарушениями кровообращения, дыхания, деятельности ЦНС. Лекарственный анафилактический шок (ЛАШ) - это острая генерализованная немедленная аллергическая реакция, возникающая на повторное введение в организм лекарственного вещества, в результате которого выделяются медиаторы, вызывающие угрожаемые для жизни нарушения деятельности жизненно важных органов и систем - гистамин, лейкотриены (медленно реагирующая субстанция анафилаксии), брадикинин и др. Факторы риска развития лекарственного анафилактического шока: 1. Лекарственная аллергия в анамнезе. 2. Длительное применение лекарственных веществ, особенно повторными курсами. 3. Использование депо-препаратов. 4. Полипрагмазия. 5. Высокая сенсибилизирующая активность лекарственного препарата. 6. Длительный профессиональный контакт с лекарствами. 7. Аллергические заболевания в анамнезе. 8. Наличие дерматомикозов (эпидермофитии), как источника сенсибилизации к пенициллину.
Анафилактический шок - остро развивающийся, угрожающий жизни патологический процесс, обусловленный аллергической реакцией немедленного типа при введении в организм, аллергена, характеризующийся тяжелыми нарушениями кровообращения, дыхания, деятельности ЦНС. Лекарственный анафилактический шок (ЛАШ) - это острая генерализованная немедленная аллергическая реакция, возникающая на повторное введение в организм лекарственного вещества, в результате которого выделяются медиаторы, вызывающие угрожаемые для жизни нарушения деятельности жизненно важных органов и систем - гистамин, лейкотриены (медленно реагирующая субстанция анафилаксии), брадикинин и др. Факторы риска развития лекарственного анафилактического шока: 1. Лекарственная аллергия в анамнезе. 2. Длительное применение лекарственных веществ, особенно повторными курсами. 3. Использование депо-препаратов. 4. Полипрагмазия. 5. Высокая сенсибилизирующая активность лекарственного препарата. 6. Длительный профессиональный контакт с лекарствами. 7. Аллергические заболевания в анамнезе. 8. Наличие дерматомикозов (эпидермофитии), как источника сенсибилизации к пенициллину.
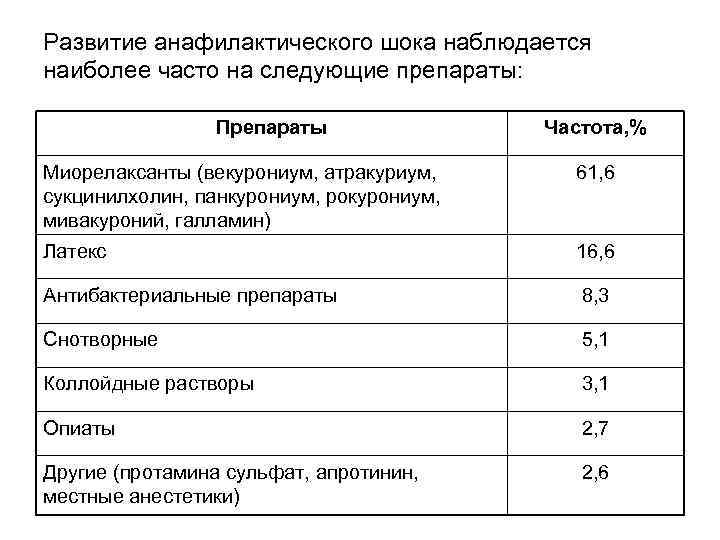 Развитие анафилактического шока наблюдается наиболее часто на следующие препараты: Препараты Частота, % Миорелаксанты (векурониум, атракуриум, сукцинилхолин, панкурониум, рокурониум, мивакуроний, галламин) 61, 6 Латекс 16, 6 Антибактериальные препараты 8, 3 Снотворные 5, 1 Коллойдные растворы 3, 1 Опиаты 2, 7 Другие (протамина сульфат, апротинин, местные анестетики) 2, 6
Развитие анафилактического шока наблюдается наиболее часто на следующие препараты: Препараты Частота, % Миорелаксанты (векурониум, атракуриум, сукцинилхолин, панкурониум, рокурониум, мивакуроний, галламин) 61, 6 Латекс 16, 6 Антибактериальные препараты 8, 3 Снотворные 5, 1 Коллойдные растворы 3, 1 Опиаты 2, 7 Другие (протамина сульфат, апротинин, местные анестетики) 2, 6
 В зависимости от ведущего синдрома выделяют 6 вариантов ЛАШ: - типичный, - гемодинамический (коллаптоидный), - асфиксический, - церебральный, - абдоминальный, - тромбоэмболический. Характерные симптомы шока при типичном варианте: - изменение цвета кожных покровов (гиперемия кожи или бледность, цианоз); - различные экзантемы; - отек век, лица, слизистой носа; - холодный липкий пот; - чихание, кашель, зуд; - слезотечение; - рвота; - судороги конечностей (иногда судорожные припадки); - двигательное беспокойство; - непроизвольное выделение мочи, кала, газов. При объективном клиническом обследовании выявляется: - частый нитевидный пульс (на периферических сосудах); - тахикардия (реже брадикардия, аритмия); - тоны сердца глухие; - артериальное давление (АД) быстро снижается (в тяжелых случаях нижнее давление не определяется); - нарушение дыхания (одышка, затрудненное хрипящее дыхание с пеной изо рта); - зрачки расширены и не реагируют на свет.
В зависимости от ведущего синдрома выделяют 6 вариантов ЛАШ: - типичный, - гемодинамический (коллаптоидный), - асфиксический, - церебральный, - абдоминальный, - тромбоэмболический. Характерные симптомы шока при типичном варианте: - изменение цвета кожных покровов (гиперемия кожи или бледность, цианоз); - различные экзантемы; - отек век, лица, слизистой носа; - холодный липкий пот; - чихание, кашель, зуд; - слезотечение; - рвота; - судороги конечностей (иногда судорожные припадки); - двигательное беспокойство; - непроизвольное выделение мочи, кала, газов. При объективном клиническом обследовании выявляется: - частый нитевидный пульс (на периферических сосудах); - тахикардия (реже брадикардия, аритмия); - тоны сердца глухие; - артериальное давление (АД) быстро снижается (в тяжелых случаях нижнее давление не определяется); - нарушение дыхания (одышка, затрудненное хрипящее дыхание с пеной изо рта); - зрачки расширены и не реагируют на свет.
 Варианты ЛАШ: Гемодинамический вариант характеризуется превалированием в клинической картине гемодинамических нарушений с развитием выраженной гипотонии (шок), вегето-сосудистых изменений и функциональной (относительной) гиповолемии. В клинической картине на первое место выступают симптомы нарушения сердечно -сосудистой деятельности: • сильные боли в области сердца; • резкое снижение АД; • слабость пульса и его исчезновение; • нарушение ритма сердца; • спазм периферических сосудов (бледность) или их расширение (генерализованная "пылающая гиперемия"); • дисфункция микроциркуляции (мраморность кожных покровов, цианоз). При асфиксическом варианте доминирующими являются развитие бронхо- и ларингоспазма, отёка гортани с появлением признаков тяжёлой острой дыхательной недостаточности. Возможно развитие респираторного дистресс-синдрома взрослых с выраженной гипоксией. Церебральный вариант. Отличительной чертой данного клинического варианта ЛАШ является развитие судорожного синдрома на фоне психомоторного возбуждения, страха, нарушения сознания больного. Довольно часто данный вариант ЛАШ сопровождается дыхательной аритмии, вегето-сосудистыми расстройствами, менингиальным и мезенцефальным синдромами. Абдоминальный вариант характеризуется появлением симптоматики так называемого "ложного острого живота" (резкие боли в эпигастральной области и признаки раздражения брюшины), что нередко приводит к диагностическим ошибкам.
Варианты ЛАШ: Гемодинамический вариант характеризуется превалированием в клинической картине гемодинамических нарушений с развитием выраженной гипотонии (шок), вегето-сосудистых изменений и функциональной (относительной) гиповолемии. В клинической картине на первое место выступают симптомы нарушения сердечно -сосудистой деятельности: • сильные боли в области сердца; • резкое снижение АД; • слабость пульса и его исчезновение; • нарушение ритма сердца; • спазм периферических сосудов (бледность) или их расширение (генерализованная "пылающая гиперемия"); • дисфункция микроциркуляции (мраморность кожных покровов, цианоз). При асфиксическом варианте доминирующими являются развитие бронхо- и ларингоспазма, отёка гортани с появлением признаков тяжёлой острой дыхательной недостаточности. Возможно развитие респираторного дистресс-синдрома взрослых с выраженной гипоксией. Церебральный вариант. Отличительной чертой данного клинического варианта ЛАШ является развитие судорожного синдрома на фоне психомоторного возбуждения, страха, нарушения сознания больного. Довольно часто данный вариант ЛАШ сопровождается дыхательной аритмии, вегето-сосудистыми расстройствами, менингиальным и мезенцефальным синдромами. Абдоминальный вариант характеризуется появлением симптоматики так называемого "ложного острого живота" (резкие боли в эпигастральной области и признаки раздражения брюшины), что нередко приводит к диагностическим ошибкам.
 По степени тяжести ЛАШ условно разделяют на 3 степени: • • • Легкая степень - клиническая картина характеризуется нерезко выраженными симптомами шока: появляются бледность кожных покровов, головокружение, кожный зуд, крапивница, осиплость голоса. Нередко отмечаются признаки бронхоспазма, схваткообразные боли в животе. Сознание сохранено, но больной может быть заторможен (обнубиляция). Отмечается умеренное снижение АД, пульс частый, нитевидный. Продолжительность ЛАШ лёгкой степени от нескольких минут до нескольких часов. Средняя степень тяжести - характеризуется развёрнутой клинической картиной: больной предъявляет жалобы на выраженную общую слабость, беспокойство, страх, головокружение, боли в области сердца, нарушение зрения и слуха, кожный зуд. Могут быть тошнота, рвота, кашель и удушье (часто стридорозное дыхание). Сознание больного угнетено - обнубиляция, сопор. При осмотре кожных покровов выявляется крапивница, ангионевротический отек Квинке. Характерна резкая смена гиперемии кожи бледностью. Кожные покровы холодный, покрыты липким потом, цианоз губ, зрачки расширены. Нередко отмечается появление судорог. Со стороны ССС - тахикардия, пульс нитевидный или не определяется, АД не определяется. Могут отмечаться непроизвольные мочеиспускание и дефекация, пена в углу рта. Тяжёлая степень - составляет 10 -15 % всех случаев ЛАШ. Шок развивается молниеносно и характеризуется отсутствием продромальных явлений, внезапной потерей сознания, судорогами и быстрым наступлением смерти. Больные теряют сознание, падают. Появляются клонические и тонические судороги, холодный липкий пот, цианоз. АД и пульс не определяются. Непроизвольное мочеиспускание и дефекация, пена в углу рта. Зрачки расширены. Летальный исход наступает в течение 5 -40 минут.
По степени тяжести ЛАШ условно разделяют на 3 степени: • • • Легкая степень - клиническая картина характеризуется нерезко выраженными симптомами шока: появляются бледность кожных покровов, головокружение, кожный зуд, крапивница, осиплость голоса. Нередко отмечаются признаки бронхоспазма, схваткообразные боли в животе. Сознание сохранено, но больной может быть заторможен (обнубиляция). Отмечается умеренное снижение АД, пульс частый, нитевидный. Продолжительность ЛАШ лёгкой степени от нескольких минут до нескольких часов. Средняя степень тяжести - характеризуется развёрнутой клинической картиной: больной предъявляет жалобы на выраженную общую слабость, беспокойство, страх, головокружение, боли в области сердца, нарушение зрения и слуха, кожный зуд. Могут быть тошнота, рвота, кашель и удушье (часто стридорозное дыхание). Сознание больного угнетено - обнубиляция, сопор. При осмотре кожных покровов выявляется крапивница, ангионевротический отек Квинке. Характерна резкая смена гиперемии кожи бледностью. Кожные покровы холодный, покрыты липким потом, цианоз губ, зрачки расширены. Нередко отмечается появление судорог. Со стороны ССС - тахикардия, пульс нитевидный или не определяется, АД не определяется. Могут отмечаться непроизвольные мочеиспускание и дефекация, пена в углу рта. Тяжёлая степень - составляет 10 -15 % всех случаев ЛАШ. Шок развивается молниеносно и характеризуется отсутствием продромальных явлений, внезапной потерей сознания, судорогами и быстрым наступлением смерти. Больные теряют сознание, падают. Появляются клонические и тонические судороги, холодный липкий пот, цианоз. АД и пульс не определяются. Непроизвольное мочеиспускание и дефекация, пена в углу рта. Зрачки расширены. Летальный исход наступает в течение 5 -40 минут.
 Лечение при лекарственном анафилактическом шоке Общие мероприятия: 1. Оценить тяжесть состояния больного (необходимо ориентироваться на жалобы больного, уровень сознания, окраску и влажность кожных покровов, характер дыхания и пульса) 2. Прекратить введение лекарственного препарата 3. При диагностике клинической смерти проводятся мероприятия первичного реанимационного комплекса 4. В остальных случаях: • Уложить больного с приподнятым ножным концом • Сохранить или обеспечить венозный доступ • Обеспечить проходимость верхних дыхательных путей и доступ кислорода. Терапия анафилактического шока включает комплекс неотложных мероприятий, направленных на: 1. Ликвидацию расстройств гемодинамики и дыхания. 2. Компенсацию возникшей адренокортикальной недостаточности. 3. Нейтрализацию медиаторов аллергической реакции. 4. Блокирование поступления лекарства-аллергена в кровоток. 5. Поддержание функций различных жизненно важных органов и систем. Лечение должно проводиться быстро и с преимущественным введением лекарственных веществ внутривенно. Перечень вводимых препаратов должен быть ограничен, но обязательно включать: 1. Катехоламины (вазопрессорные препараты) в инъекционных форма (адреналин, норадреналин, дофамин, мезатон). 2. Глюкокортикостероиды (ГКС) в инъекционных формах (преднизолон, дексаметазон, гидрокортизон, целестон). 3. Увлажнённый кислород. 4. Бронхолитики (препараты группы метилксантинов - 2, 4% раствор эуфиллина для инъекций; препараты из группы В-2 -адреномиметиков в ингаляторах - "Беротек", "Сальбутамол"). 5. Плазмозамещающие растворы (0, 9 % раствор хлорида натрия, 5 % раствор глюкозы). 6. Препараты из группы Н-1 -гистаминоблокаторов. 7. Блокаторы Н-2 -гистаминорецепторов (циметидин, ранитидин) в инъекционных формах.
Лечение при лекарственном анафилактическом шоке Общие мероприятия: 1. Оценить тяжесть состояния больного (необходимо ориентироваться на жалобы больного, уровень сознания, окраску и влажность кожных покровов, характер дыхания и пульса) 2. Прекратить введение лекарственного препарата 3. При диагностике клинической смерти проводятся мероприятия первичного реанимационного комплекса 4. В остальных случаях: • Уложить больного с приподнятым ножным концом • Сохранить или обеспечить венозный доступ • Обеспечить проходимость верхних дыхательных путей и доступ кислорода. Терапия анафилактического шока включает комплекс неотложных мероприятий, направленных на: 1. Ликвидацию расстройств гемодинамики и дыхания. 2. Компенсацию возникшей адренокортикальной недостаточности. 3. Нейтрализацию медиаторов аллергической реакции. 4. Блокирование поступления лекарства-аллергена в кровоток. 5. Поддержание функций различных жизненно важных органов и систем. Лечение должно проводиться быстро и с преимущественным введением лекарственных веществ внутривенно. Перечень вводимых препаратов должен быть ограничен, но обязательно включать: 1. Катехоламины (вазопрессорные препараты) в инъекционных форма (адреналин, норадреналин, дофамин, мезатон). 2. Глюкокортикостероиды (ГКС) в инъекционных формах (преднизолон, дексаметазон, гидрокортизон, целестон). 3. Увлажнённый кислород. 4. Бронхолитики (препараты группы метилксантинов - 2, 4% раствор эуфиллина для инъекций; препараты из группы В-2 -адреномиметиков в ингаляторах - "Беротек", "Сальбутамол"). 5. Плазмозамещающие растворы (0, 9 % раствор хлорида натрия, 5 % раствор глюкозы). 6. Препараты из группы Н-1 -гистаминоблокаторов. 7. Блокаторы Н-2 -гистаминорецепторов (циметидин, ранитидин) в инъекционных формах.
 Профилактика Профилактика лекарственного анафилактического шока, складывается из первичной и вторичной. Первичная профилактика заключается в ограничении возникновения лекарственной сенсибилизации. Вторичная профилактика направлена на предупреждение рецидивов лекарственной аллергии. Особое внимание необходимо уделять сбору анамнеза. При этом выясняются следующие моменты: • Страдает ли больной или его кровные родственники аллергическими заболеваниями? • Получал ли больной данный препарат раньше и не было ли на него аллергической реакции? • Какими лекарствами больной лечился продолжительное время? • Отмечались ли какие-либо аллергические реакции или обострение основного заболевания после приема лекарств и каких именно, через какое время после приема медикаментов? • Получал ли больной инъекции сывороток и вакцин и не было ли осложнений при их введении? • Имеется ли у больного профессиональный контакт с лекарственными веществами и какими? • Имеются ли грибковые заболевания у больного?
Профилактика Профилактика лекарственного анафилактического шока, складывается из первичной и вторичной. Первичная профилактика заключается в ограничении возникновения лекарственной сенсибилизации. Вторичная профилактика направлена на предупреждение рецидивов лекарственной аллергии. Особое внимание необходимо уделять сбору анамнеза. При этом выясняются следующие моменты: • Страдает ли больной или его кровные родственники аллергическими заболеваниями? • Получал ли больной данный препарат раньше и не было ли на него аллергической реакции? • Какими лекарствами больной лечился продолжительное время? • Отмечались ли какие-либо аллергические реакции или обострение основного заболевания после приема лекарств и каких именно, через какое время после приема медикаментов? • Получал ли больной инъекции сывороток и вакцин и не было ли осложнений при их введении? • Имеется ли у больного профессиональный контакт с лекарственными веществами и какими? • Имеются ли грибковые заболевания у больного?
 По результатам анамнеза все больные делятся на две группы «А» и «Б» : К группе "А" относится подавляющее большинство больных, не страдающих аллергическими заболеваниями, в т. ч. лекарственной аллергией, никогда ранее не принимавшие лекарства, а также имеющие токсические реакции на отдельные препараты. Больным этой группы нет необходимости проводить пробы со всеми назначаемыми медикаментами. Больные группы "Б" с отягощенным аллергологическим, а так же фармакотерапевтическим анамнезом требуют к себе особого внимания. Выделяют три группы степени риска: При I степени риска (наличие аллергических заболеваний, профессиональный контакт с лекарственными веществами, длительная медикаментозная терапия в анамнезе) и II степени риска (легкие аллергические реакции на отдельные лекарственные вещества) при парентеральном назначении высоко аллергенных препаратов проводится скарификационная проба лечащим врачом. Больным с III степенью риска (поливалентная лекарственная аллергия с тяжелыми клиническими проявлениями) ограничивается медикаментозная терапия до жизненно необходимых средств, причем они должны быть не сходны по химическому строению с непереносимыми препаратами данным больным.
По результатам анамнеза все больные делятся на две группы «А» и «Б» : К группе "А" относится подавляющее большинство больных, не страдающих аллергическими заболеваниями, в т. ч. лекарственной аллергией, никогда ранее не принимавшие лекарства, а также имеющие токсические реакции на отдельные препараты. Больным этой группы нет необходимости проводить пробы со всеми назначаемыми медикаментами. Больные группы "Б" с отягощенным аллергологическим, а так же фармакотерапевтическим анамнезом требуют к себе особого внимания. Выделяют три группы степени риска: При I степени риска (наличие аллергических заболеваний, профессиональный контакт с лекарственными веществами, длительная медикаментозная терапия в анамнезе) и II степени риска (легкие аллергические реакции на отдельные лекарственные вещества) при парентеральном назначении высоко аллергенных препаратов проводится скарификационная проба лечащим врачом. Больным с III степенью риска (поливалентная лекарственная аллергия с тяжелыми клиническими проявлениями) ограничивается медикаментозная терапия до жизненно необходимых средств, причем они должны быть не сходны по химическому строению с непереносимыми препаратами данным больным.
 Благодарю за внимание!
Благодарю за внимание!


