простейшие для заочников.pptx
- Количество слайдов: 119

ПРОТОЗООЗЫ. ДИАГНОСТИКА ПРИ ПРОТОЗОЙНЫХ БОЛЕЗНЯХ

Диагностика паразитарных болезней осуществляется комплексно, с учетом… эпизоотологических данных; клинических признаков; патологоанатомических изменений.

И подтверждается… лабораторными методами исследований.

ПИРОПЛАЗМИДОЗЫ ЖИВОТНЫХ БАБЕЗИОЗ КРУПНОГО РОГАТОГО СКОТА

Общая характеристика пироплазмид Пироплазмиды – простейшие с гетероксенным жизненным циклом, паразитирующие у позвоночных животных и в клещах надсемейства Ixodoidea. В организме позвоночных хозяев они развиваются в эритроцитах и клетках лимфатической системы, в организме беспозвоночных хозяев – в гемолимфе, клетках стенки кишечника, яйцевых и других клетках. У клещей переносчиков пироплазмиды могут передаваться от одной фазы их развития к другой и циркулировать трансовариально, от генерации к генерации, и трансфазно, от одной стадии метаморфоза к другой. Стадии пироплазмид, инвазирующие позвоночных хозяев, созревают в слюнных железах клещей. Передача паразитов позвоночным хозяевам осуществляется клещами при питании кровью. Простейшие относятся к отряду Piroplasmida, в состав которого входят два семейства: Babesiidae и Theileriidae.

Определение болезни Бабезиоз – протозойная, остро, подостро и хронически протекающая сезонная, трансмиссивная, природно очаговая болезнь крупного рогатого скота, вызываемая внутриэритроцитарными, эндоглобулярными беспигментными паразитами рода Babesia, относящимися к семейству Babesiidae и характеризующаяся высокой температурой, лихорадкой постоянного типа, анемией и желтушностью слизистых оболочек, гемоглобинурией, функциональными нарушениями сердечно сосудистой и пищеварительной систем, а также значительным снижением продуктивности и высокой смертностью заболевших животных.
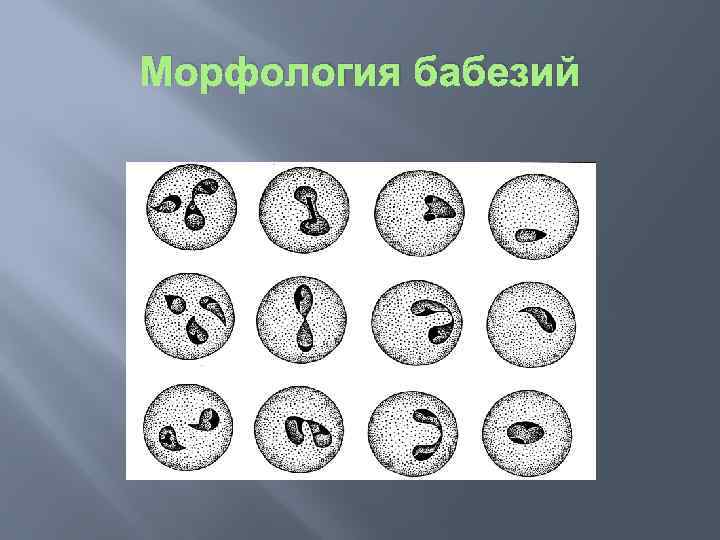
Морфология бабезий

Биологический цикл бабезий

Самка Ixodes ricinus

Род Ixodes. Голодные самец и самка.
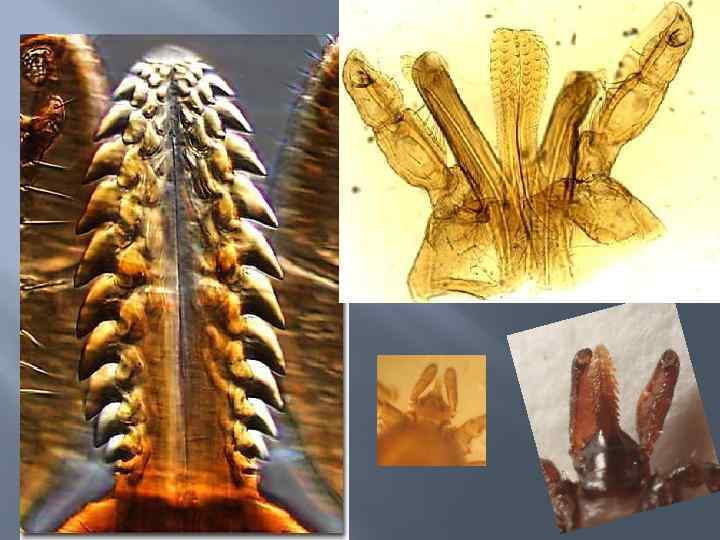
Ротовые органы клеща Ixodes

Фазы развития клещей Половой диморфизм Имаго ♂ Нимфа Личинка

Голодная и сытая самки Ixodes

Откладка яиц

Заклещеванность крупного рогатого скота


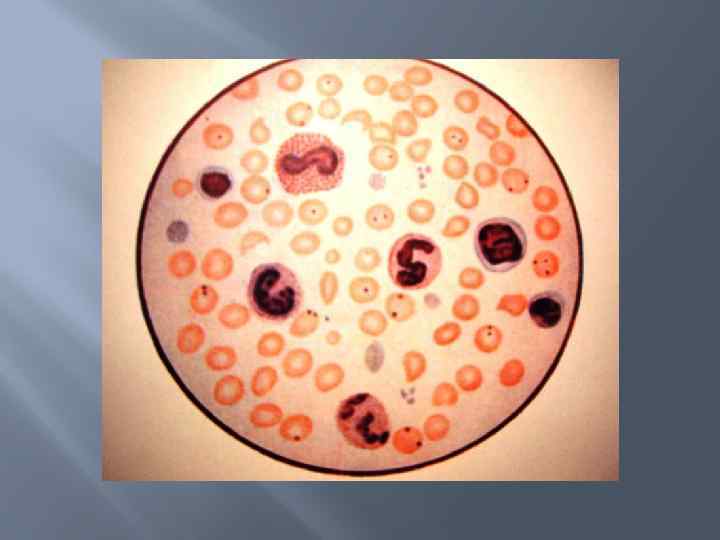
Диагностика пироплазмидозов Диагноз ставят комплексно с учетом эпизоотологических данных (наличие определенного клеща на теле животного, очаг, сезон), клинических признаков (тип лихорадки, анемичность и желтушность слизистых оболочек, гемоглобинурия и время ее появления), патологоанатомических изменений (желтушность тканей, увеличение селезенки, печени и лимфатических узлов, кровоизлияния на слизистых и паренхиматозных органах, завал книжки у жвачных, водянистая кровь и наличие в мочевой пузыре мочи красного цвета) и подтверждают лабораторными исследованиями (микроскопия мазков крови, серологические реакции РСК, РДСК, РИФ, РА)

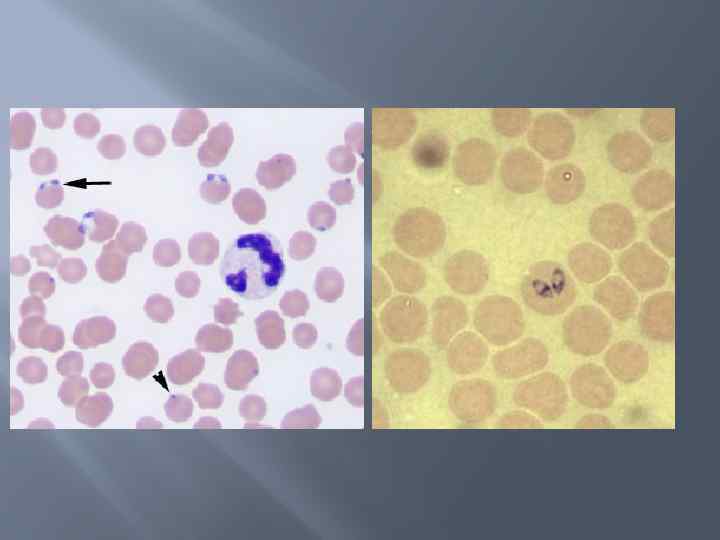
Подтверждение диагноза. Микроскопия мазков крови из периферических сосудов служит подтверждением диагноза. Типичными при бабезиозе являются парные грушевидные формы, размерами меньше радиуса эритроцита, которые как бы «сидят верхом» на эритроцитах под тупым углом, как правило, по периферии эритроцита.
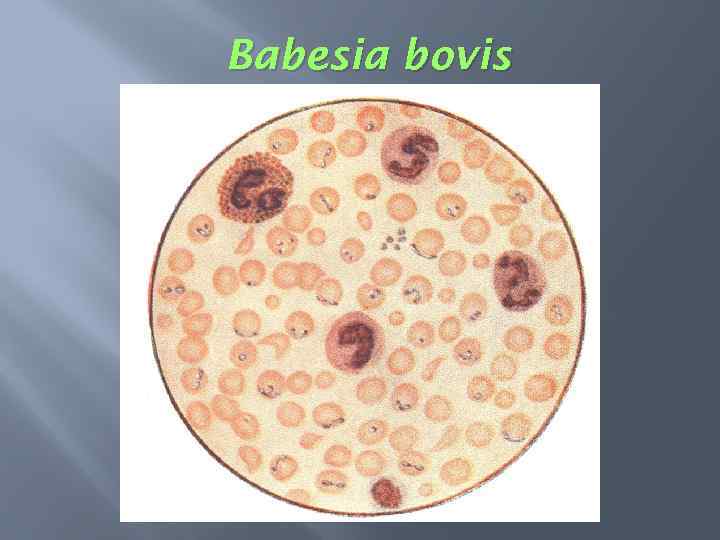
Babesia bovis

Клинические признаки Инкубационный период 10 14 сут. Повышение температуры до 40 420 С Лихорадка постоянного типа На 3 4 день регистрируется гемоглобинурия Дыхание учащается до 70 80 движений в мин. , частота пульса достигает до 90 120 ударов в мин. Атония преджелудков

«Кровомочка»

Патологоанатомические изменения Павшие животные истощены, подкожная клетчатка и сухожилия желтушные, слизистые и серозные оболочки бледные, с желтушным оттенком и мелкими точечными кровоизлияниями. Лимфатические узлы увеличены, сочные на разрезе с точечными кровоизлияниями. Мышцы бледные, кровь водянистая, плохо свертывается. Селезенка увеличена в 2 3 раза, с закругленными краями, на разрезе сочная, зернистая, пульпа размягчена. Печень увеличена, края ее закруглены, на разрезе сочная с хорошо выраженным рисунком долек. Желчный пузырь сильно растянут, желчь густая, темно бурого или зеленоватого цвета Почки увеличены, размягчены, граница между корковым и мозговым слоями стерта. Мочевой пузырь наполнен мочой, окрашенной в красный цвет различной интенсивности. Книжка наполнена сухими спрессованными кормовыми массами. Слизистая кишечника гиперемирована с кровоизлияниями. Сердце увеличено, мышца его дряблая и бледная. Легкие слегка отечны.

Лечение Симптоматическая терапия: 1. Легкопереваримые корма 2. Хелатный комплекс медь кобальт йод казеиновой протокислоты 3. Гидролизин 4. Хлористый кальций и глюковит 5. Камфорное масло, кофеин 6. Глауберова соль 7. Молочная кислота 8. Настойка чемерицы и др.

Лечение Специфическая терапия: 1. Лекарственные краски – азидин (Россия), беренил (Германия), батризин (Индия); флавакридин (трипафлавин) 2. Производные мочевины – гемоспоридин, наганин (сурамин, байер 250) 3. Производные диамидина – диамидин (Россия), имидокарб, имизол (Англия), бабезан (Россия). 4. Производные дименазена – неозидин, трипонил, верибен

Препарат для лечения КРС, овец, лошадей, собак при протозойных болезнях. Активен в отношении прокариотических и эукариотических организмов, в том числе бабезий (В. bovis, В. bigemina, В. ovis, В. caballi, В. divergens, В. major, В. canis), трипаносом (Tr. vivax, Tr. equiperdum, Tr. evansi, Tr. brucei, Tr. congolense) и тейлерий (Т. annulata, Т. ovis). Эффективен при смешанных инвазиях, а также при лекарственной устойчивости возбудителя к другим препаратам.

Имидосан инъекц. р р, фл. 10 мл Форма выпуска: Раствор для инъекций. Флакон 10 мл Для лечения кровепаразитарных болезней (бабезиидозов трипаносомоза, нутталиоза, анаплазмоза+бабезиидозов) крупного и мелкого рогатого скота, лошадей, ослов, мулов и собак

Порошок желтого цвета для приготовления раствора для инъекций. Назначают крупному рогатому скоту, овцам, лошадям и собакам при кровепаразитарных болезнях
Неозидин, фл. 2, 36 г Назначают с лечебной и профилактической целью при трипаносомозе, пироплазмозе, бабезиозе, франсаиеллезе, нутталлиозе, тейлериозе и смешанных инвазиях крупному рогатому скоту, овцам, лошадям и собакам

Верибен, фл. 0. 5 г Форма выпуска: Гранулированный порошок желтого цвета для приготовления инъекционного раствора. Для собак Показания к применению: для лечения собак при протозойных болезнях (пироплазмозе, бабезиозе).

Профилактика Основа профилактики бабезиоза создание в неблагополучных хозяйствах долголетних культурных пастбищ, а где это невозможно, применение стойлового содержания животных. Учитывая то, что многие виды клещей проходят фазы развития на земле, наиболее эффективный метод борьбы с ними распахивание и создание пастбищ с сеяным травостоем. При распахивании изменяются влажность и температура почвы, что создает неблагоприятные условия для существования клещей. В хозяйствах проводят борьбу с переносчиками болезни клещами. Для декаризации животных опрыскивают акарицидами: 0, 15% ной эмульсией дурсбана, 0, 02% ной эмульсией пермитрина, 0, 5% ной водной эмульсией циодрина, 0, 01% ной эмульсии бутокса. Можно использовать инъекционные препараты: фасковерм, ивермек, баймек, моксидектин, ивомек плюс, стронг холд. В начале вспышки заболевания или при появлении бабезиоза в хозяйстве проводят химиопрофилактику азидином или гемоспоридином в сочетании с наганином (для пролонгирования) согласно наставлениям.

Общая характеристика семейства Theileriidae К семейству Theileriidae относятся паразиты, имеющие сложный гетероксенный биологический цикл, разнообразные морфологические признаки в зависимости от стадии развития. У позвоночного хозяина в начальный период болезни они локализуются в лимфатических клетках и клетках РЭС, где размножаются путем множественного деления (мерогония = шизогония), а затем мигрируют в эритроциты позвоночного хозяина. Передача от больных или переболевших животных к здоровым происходит с помощью пастбищных клещей семейства Ixodidae. У мелкого рогатого скота – представителями сем. Ixodidae и Argasidae. Передача паразитов у клещей осуществляется трансфазно. Трансовариальная передача отсутствует. В это семейство входит 2 рода: Theileria и Nuttallia.

ТЕЙЛЕРИОЗЫ ЖИВОТНЫХ

Определение болезни Тейлериозы – это остро, подостро протекающие трансмиссивные, сезонные, природноочаговые болезни, вызываемые эндоглобулярными беспигментными паразитами из рода Theileria семейства Theileriidae и характеризуются увеличением поверхностных лимфатических узлов, лихорадкой, анемией, нарушением функций сердечно-сосудистой системы и желудочнокишечного тракта и высокой смертностью животных (от 30 до 95%).
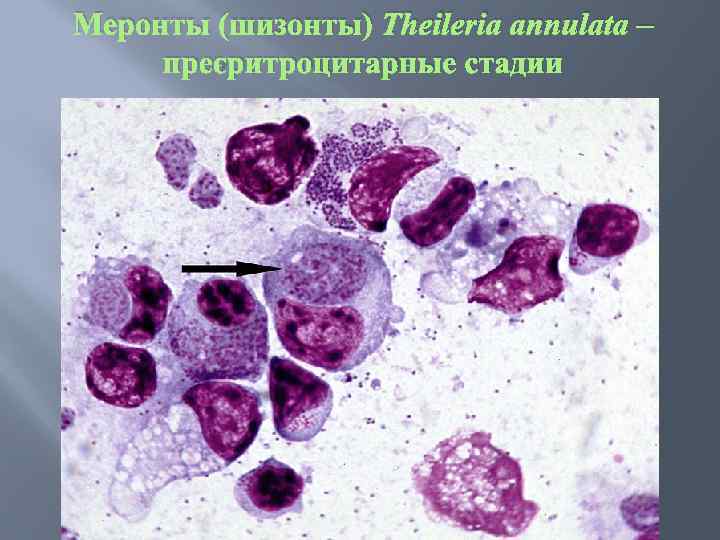
Меронты (шизонты) Theileria annulata – преэритроцитарные стадии
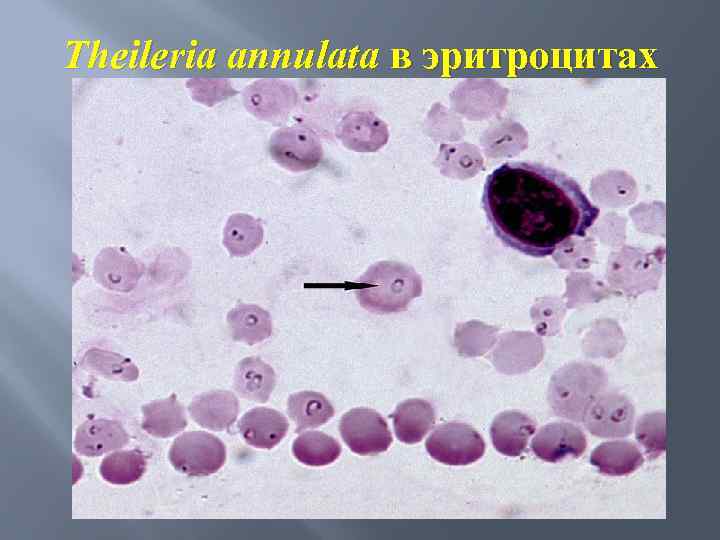
Theileria annulata в эритроцитах
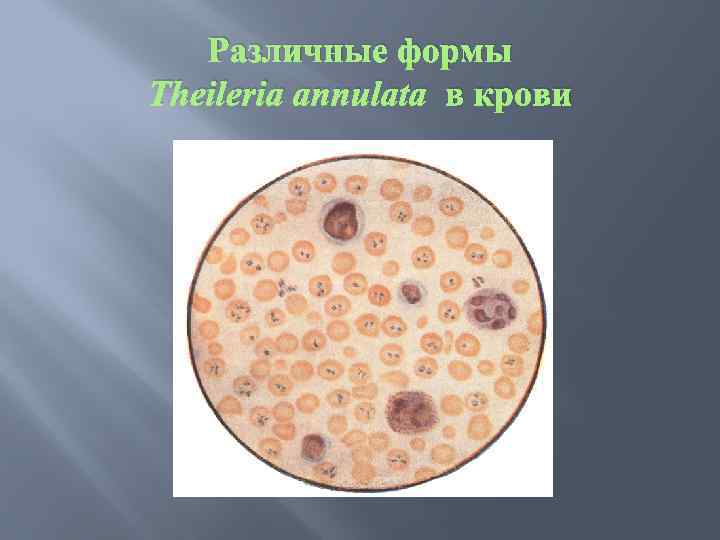
Различные формы Theileria annulata в крови
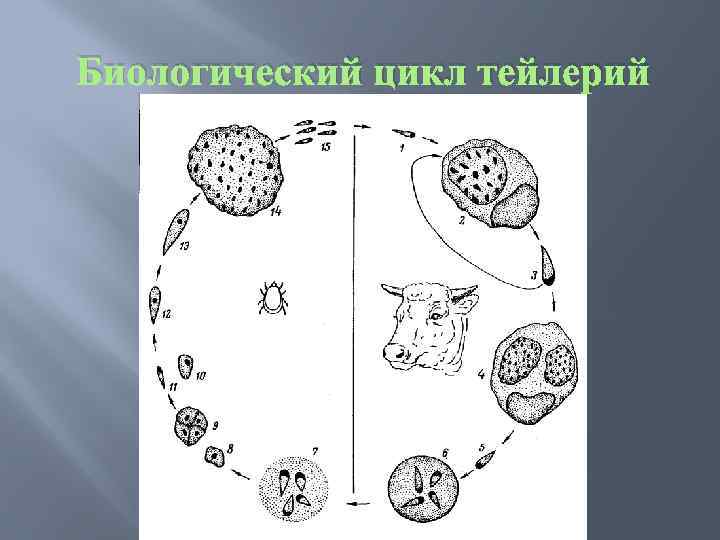
Биологический цикл тейлерий

Для Theileria annulata переносчиками являются клещи рода Hyalomma, виды Н. anatolicum в фазе нимфы и имаго, Н. detritum, H. plumbeum, H. scupense - в фазе имаго. Главную роль в эпизоотологии тейлериоза в южных районах играют два первых клеща, так как они во всех фазах метаморфоза паразитируют на крупном рогатом скоте. Болезнь регистрируется с апреля по сентябрь.

Клещи рода Hyalomma. Сытые самка и самец


Тейлериоз, вызванный Theileria sergenti, распространен, главным образом, на дальнем Востоке в Приморском крае. Клещами переносчиками являются представители рода Haemaphysalis, виды Н. japonica, H. concinna. Первые случаи регистрируются в третьей декаде мая, максимум – в июне, особенно в конце месяца. Во второй половине июня отмечаются только единичные случаи.
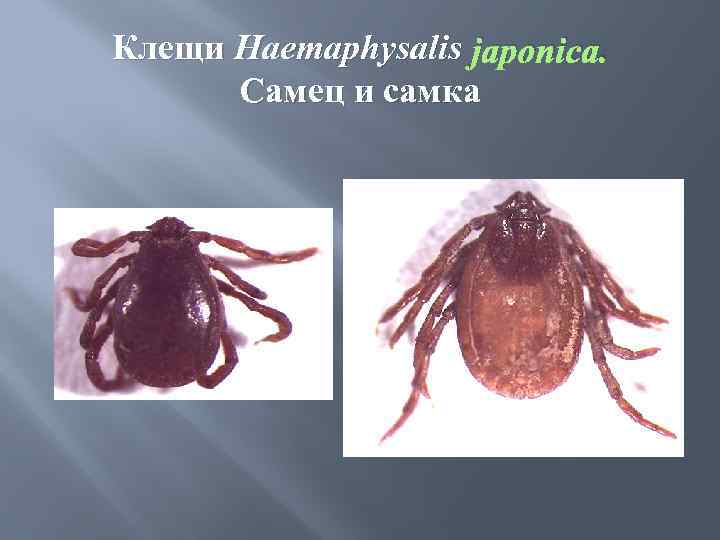
Клещи Haemaphysalis japonica. Самец и самка

Переносчиками тейлерий у овец являются клещи Rhipicephalus bursa, Haemaphysalis sulcata в фазе имаго и Ornithodorus lahorensis в фазе нимфы.

Клещи Rhipicephalusbursa. Самец и самка

Ornithodoruslahorensis

Клинические проявления Инкубационный период при спонтанном заражении животных от 12 до 21 дня и более, в среднем 11 15 дней. Увеличение в 2 4 раза поверхностных лимфатических узлов, чаще всего предлопаточного, надвыменного или надколенного и расположенных ближе к месту инокуляции паразита клещом. Увеличенные лимфоузлы плотные, болезненные и легко прощупываются. Повышение температуры до 40 41° и более. При остром течении лихорадка, как правило, всегда постоянная, продолжительность температурного подъема 6 8, иногда 11 дней. На 2 или 3 день температурного подъема видимые слизистые оболочки становятся бледными, иногда с желтушным оттенком и множественными точечными кровоизлияниями. Пульс учащается до 80 130 ударов в минуту, наблюдается венный пульс, дыхание учащается до 40 80 движений в мин. Наблюдается отек век и сильное слезотечение. Мочеиспускание затруднено, моча выделяется небольшими струйками при сильном изгибании спины, цвет мочи нормальный или несколько темнее обычного. Гемоглобинурии нет! Усиливается перистальтика кишечника, появляется диарея, фекалии с большим количеством слизи и нередко с кровью. В дальнейшем развивается стойкая атония преджелудков.

Животное, больное тейлериозом

Увеличение лимфоузла коленной складки
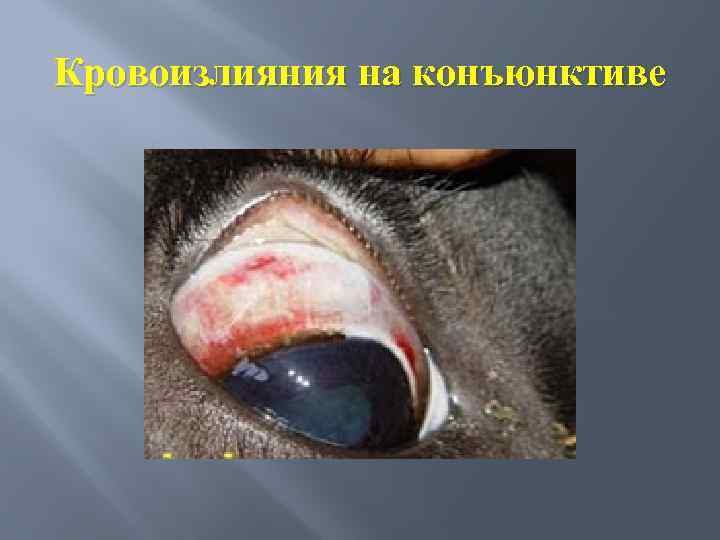
Кровоизлияния на конъюнктиве

При подостром течении инкубационный период от 12 до 21 дня. Увеличиваются поверхностные лимфатические узлы, но они меньших размеров и менее болезненные, чем при остром течении. Температура тела повышается до 40 41° и более и остается повышенной в течение 2 3 дней, а затем снижается до нормы. На 2 3 сутки после снижения, она вновь поднимается и с небольшими колебаниями держится все время высокой или через 8 12 дней еще раз снижается. После второго снижения может быть третий подъем температуры…

Подтверждение диагноза Микроскопический метод диагностики является основным при постановке диагноза на тейлериоз. Для ранней диагностики в первые дни болезни рекомендуется готовить мазки из пунктата лимфатических узлов, селезенки или печени для обнаружения меронтов (гранатных тел или коховских шаров), а на 3 4 день температурного подъема и в последующие дни – из периферической крови для нахождения эритроцитарных форм. Мазки окрашивают по Романовскому Гимзе. Для диагностики и выявления тейлерионосительства разработаны серологические методы реакции РСК, РДСК, РИФ с антигеном, приготовленным из гранатных тел или эритроцитарных форм тейлерий. Наиболее приемлемым является реакция связывания комплемента. Во время болезни у животных образуются специфические антитела, которые выявляются в сыворотке крови за 2 3 дня до обнаружения паразитов в крови и в период появления клинических признаков титр антител достигает наивысшего уровня (1: 640 и 1: 1280). В период паразитоносительства титры антител колеблются в пределах от 1: 5 до 1: 40.

Лечение Симптоматические средства рекомендуют применять в первые дни болезни: кофеин бензоат натрия – 1, 0 2, 0 г внутрь 1 2 раза в день, фталазол – 10, 0 г; микроэлементы и витамины: хлористый кобальт – 0. 05 г, сернокислая медь – 0, 5 г внутрь в виде растворов в течение 10 дней, витамин B 12 – 0, 3 0, 5 г внутримышечно 1 раз в 2 3 дня с момента появления анемии вплоть до выздоровления, а также ферроглюкин и другие железосодержащие препараты.

Лечение Специфических препаратов для лечения тейлериозов нет. При тейлериозе рекомендуют несколько схем лечения больных животных, которые подробно изложены в Ветеринарном законодательстве. С хорошим терапевтическим эффектом используются противомалярийные препараты – бигумаль, хиноцид, плазмоцид, особенно в начале болезни. Кроме этого, в Киргизии был разработан препарат пегармин, приготовленный из алкалоидов растения гармалы (могильник обыкновенный). Его применяют в форме 3% спиртового раствора в дозе 0. 0015 0. 002 г/кг внутривенно. Положительный результат дает внутривенное введение сульфантрола в дозе 0. 01 г/кг в 10 20% водном растворе.

Профилактика Использование культурных пастбищ Обработка животных акарицидными препаратами Восприимчивый молодняк иммунизируют в осенне зимний период за 2 3 мес до появления клещей на пастбищах. Вакцину, разработанную в ВИЭВе под руководством Н. И. Степановой, приготавливают из меронтов тейлерий, выращенных в культуре лимфатических клеток органов и тканей крупного рогатого скота. Вводят однократно подкожно в дозе 1 мл на животное, независимо от массы тела. Иммунитет наступает через 30 дней и сохраняется до 2 лет. Для усиления иммунитета учеными предложены иммуностимуляторы ферунол, тимоцин и тимокомп, которые способствуют сокращению сроков поствакцинальной реакции на 2 4 дней и увеличению титра противотейлерийных антител в 1 1. 5 раза.

ЭЙМЕРИОЗЫ

Определение Кокцидиодозы – это остро, подостро и хронически протекающие протозойные болезни продуктивных, домашних и диких млекопитающих (в т. ч. человека), а также птиц, земноводных, рептилий и т. д. , вызываемые представителями отряда Cocciidiida, которые проявляются общим угнетением, поражением эпителиальных клеток кишечника и других органов, расстройством пищеварения (диареей), прогрессивным исхуданием и массовой гибелью молодняка. Для кокцидий характерна специфичность и внутриклеточный паразитизм в различных органах и тканях.

Стадия, заражающая хозяина – спорозоит. Спорозоит, проникнув в клетку или ткань хозяина, превращается в трофозоит, который по мере роста и деления ядра трансформируется в многоядерную особь – меронт, меронт делится на мерозоиты, число которых обычно равно числу ядер в меронте. Число мерозоитов, продуцируемых одним меронтом, широко варьируется от единиц до десятков тысяч. Мерозоиты могут вновь проникать в клетки хозяина и снова превращаться в многоядерные стадии – меронты с последующим образованием мерозоитов. Такой способ размножения может повторяться несколько раз, способствуя накоплению паразитов в организме хозяина и называется мерогонией. Агамное размножение сменяется половым процессом. Мерозоиты превращаются в макро- и микрогамонты. Микрогамонты продуцируют обычно много микрогамет, макрогамонт – одну макрогамету. Половой процесс (гаметогония) завершается образованием инцистированной зиготы, которая называется ооцистой.

Жизненный цикл рода Eimeria У всех кокцидиид зигота претерпевает спорогонию, заканчивающуюся формированием спорозоитов, число которых варьируется в зависимости от рода. Формированием ооцист завершается эндогенное развитие кокцидий. Выделившиеся во внешнюю среду ооцисты в большинстве случаев неспорулированные, кроме представителей родов Sarcocystis и Cryptosporidium, у которых спорогония происходит в организме хозяина, и во внешнюю среду выделяются спорулированные ооцисты.
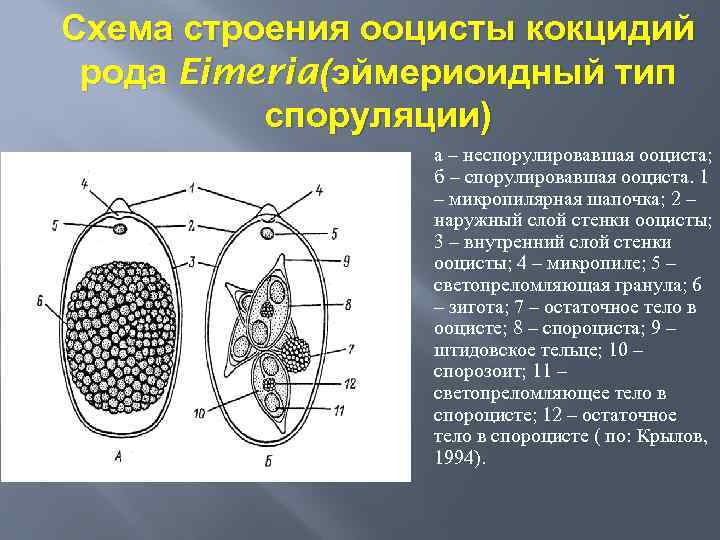
Схема строения ооцисты кокцидий рода Eimeria (эймериоидный тип споруляции) а – неспорулировавшая ооциста; б – спорулировавшая ооциста. 1 – микропилярная шапочка; 2 – наружный слой стенки ооцисты; 3 – внутренний слой стенки ооцисты; 4 – микропиле; 5 – светопреломляющая гранула; 6 – зигота; 7 – остаточное тело в ооцисте; 8 – спороциста; 9 – штидовское тельце; 10 – спорозоит; 11 – светопреломляющее тело в спороцисте; 12 – остаточное тело в спороцисте ( по: Крылов, 1994).
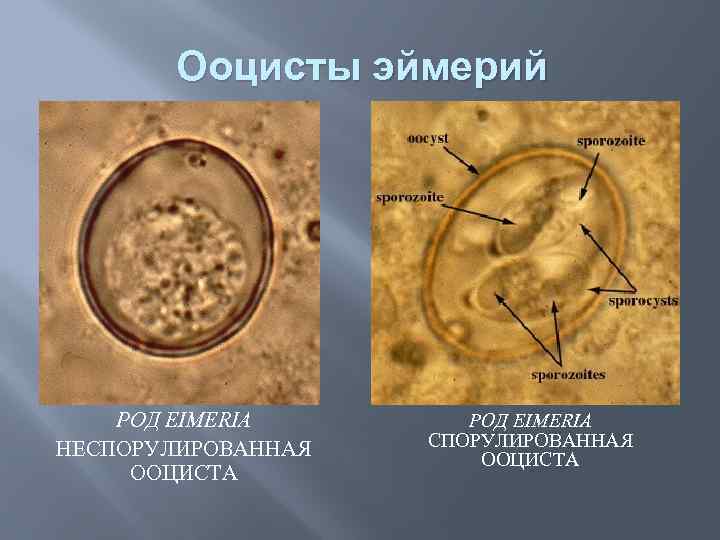
Ооцисты эймерий РОД EIMERIA НЕСПОРУЛИРОВАННАЯ ООЦИСТА РОД EIMERIA СПОРУЛИРОВАННАЯ ООЦИСТА

Изоспороидный тип споруляции у родов , , , Isospora Cystoisospora Toxoplasma Neospora Besnoitia, Sarcocystis , ООЦИСТЫ TOXOPLASMA GONDII ПОД СВЕТОВЫМ МИКРОСКОПОМ. CYSTOISISPORA FELIS НЕСПОРУЛИРОВАНАЯ ООЦИСТА (СЛЕВА); СПОРУЛИРОВАННАЯ ООЦИСТА (СПРАВА)
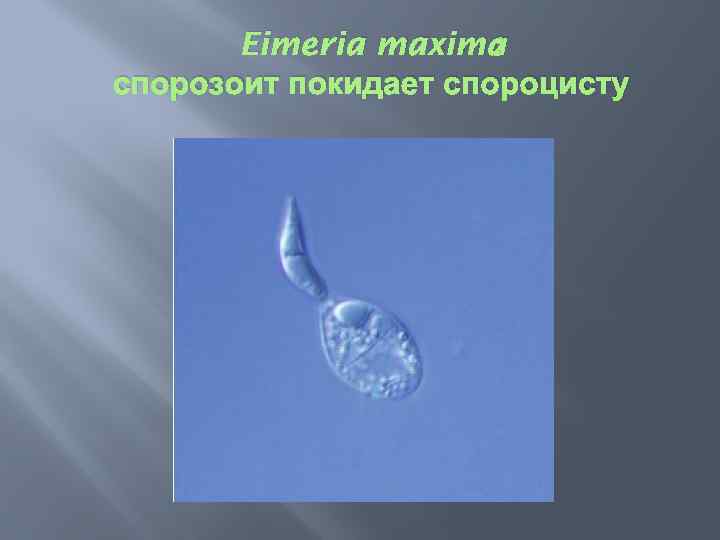
: Eimeria maxima спорозоит покидает спороцисту
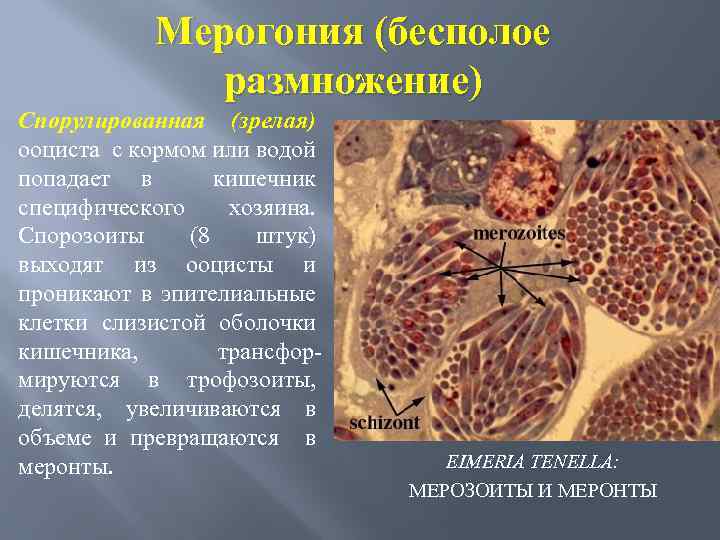
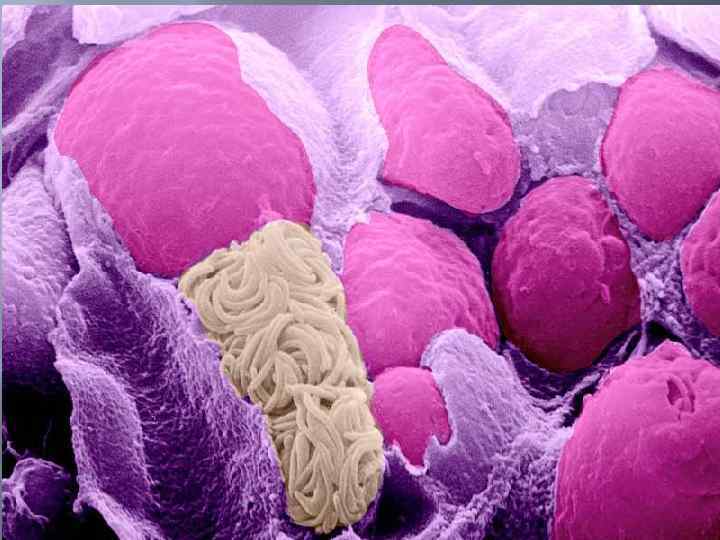
Мерогония (бесполое размножение) Спорулированная (зрелая) ооциста с кормом или водой попадает в кишечник специфического хозяина. Спорозоиты (8 штук) выходят из ооцисты и проникают в эпителиальные клетки слизистой оболочки кишечника, трансфор мируются в трофозоиты, делятся, увеличиваются в объеме и превращаются в меронты. EIMERIA TENELLA: МЕРОЗОИТЫ И МЕРОНТЫ
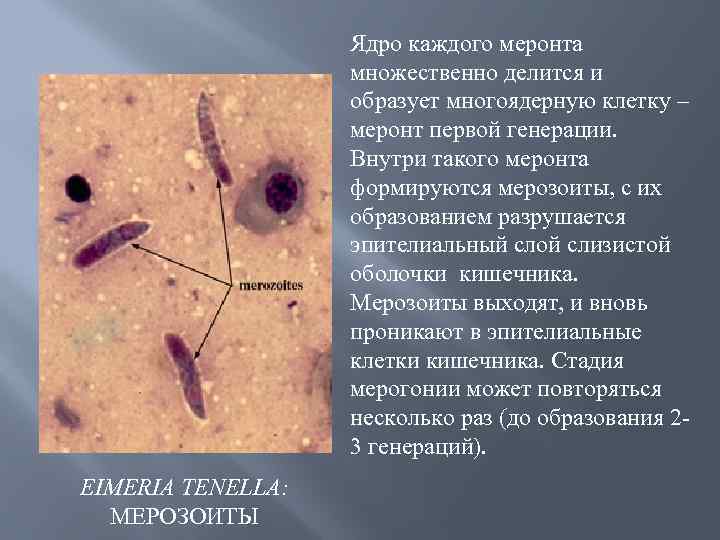
Ядро каждого меронта множественно делится и образует многоядерную клетку – меронт первой генерации. Внутри такого меронта формируются мерозоиты, с их образованием разрушается эпителиальный слой слизистой оболочки кишечника. Мерозоиты выходят, и вновь проникают в эпителиальные клетки кишечника. Стадия мерогонии может повторяться несколько раз (до образования 2 3 генераций). EIMERIA TENELLA: МЕРОЗОИТЫ
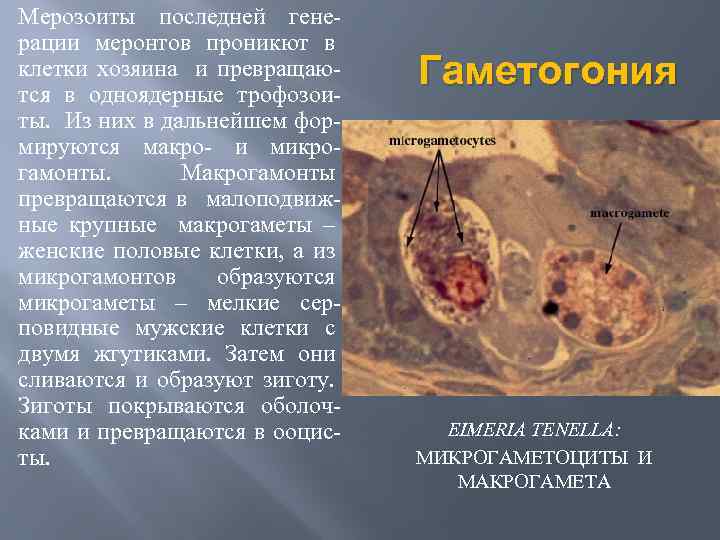
Мерозоиты последней гене рации меронтов проникют в клетки хозяина и превращаю тся в одноядерные трофозои ты. Из них в дальнейшем фор мируются макро и микро гамонты. Макрогамонты превращаются в малоподвиж ные крупные макрогаметы – женские половые клетки, а из микрогамонтов образуются микрогаметы – мелкие сер повидные мужские клетки с двумя жгутиками. Затем они сливаются и образуют зиготу. Зиготы покрываются оболоч ками и превращаются в ооцис ты. Гаметогония EIMERIA TENELLA: МИКРОГАМЕТОЦИТЫ И МАКРОГАМЕТА
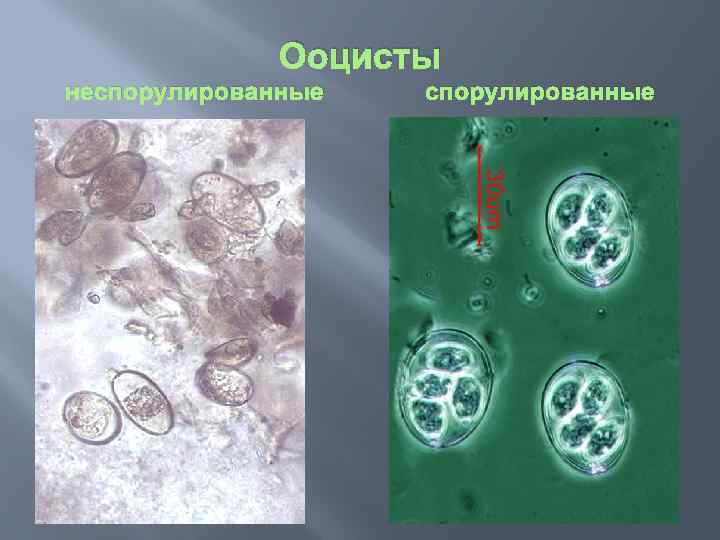
Ооцисты неспорулированные

Репродуктивная способность кокцидий Заражение цыплят одной ооцистой Количество ооцист, выделенные за патентный период с пометом Eimeria tenella E. acervulina От 400 тыс. до 2. 5 млн. 72 тыс. E. necatrix 58 тыс. E. maxima 12 тыс.

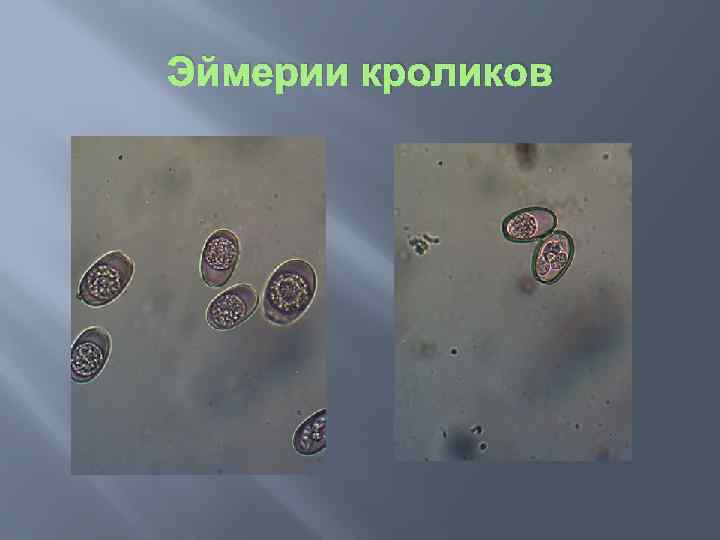
Эймерии кроликов

ЭЙМЕРИОЗЫ ПТИЦ
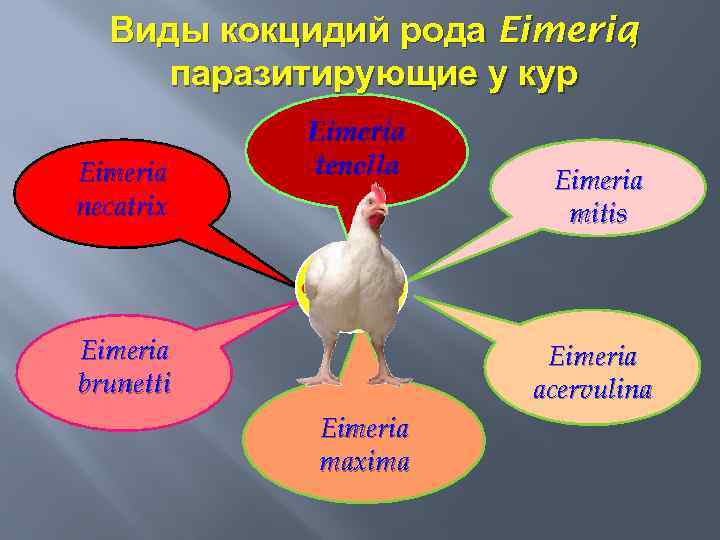
Виды кокцидий рода Eimeria , паразитирующие у кур Eimeria necatrix Eimeria tenella Eimeria mitis Gallus gallus Eimeria brunetti Eimeria acervulina Eimeria maxima

Эпизоотологические данные Распространены повсеместно. Это связано с большой устойчивостью ооцист к факторам внешней среды и дезинфектантам, высокой репродуктивной способностью паразита, сложным и непродолжительным циклом развития. Болеет молодняк всех видов птиц. Источники – больные и переболевшие и носители (взрослые) птицы, загрязненные корм и вода. Болезнь носит сезонный характер, но при нарушении содержания – скученность, плохое кормление, антисанитария может регистрироваться в любое время года.

Причины Большое значение в распространении эймериоза имеют нарушения ветеринарно-зоотехнических требований: • скученное содержание; • повышенная влажность в птичниках; • неполноценное кормление; • нарушение технологии выращивания.

Клинические признаки Инкубационный период колеблется от 2 до 3 недель. В начале болезни сильнейшее угнетение, снижение подвижности, птицы стремятся к теплу, снижается аппетит. На 2 3 день появляется расстройство пищеварения (диарея), нарушение всасывания. При разрушении эпителиальных клеток, разрушаются и мелкие кровеносные сосуды, поэтому в помете птиц обнаруживают прожилки крови и как следствие – развивается анемия. При нарушении всасываемости в кишечнике повышается вязкость крови, что приводит к тахикардии и различным изменениям в формуле крови. Развивается жажда. На слизистой оболочке с разрушением эпителия нарушается целостность стенки кишечника и на мертвом белковом субстрате размножается гнилостная микрофлора, что приводит к некрозам, накапливаются токсины, которые при всасывании вызывают парезы и параличи.

Патологоанатомические изменения Трупы птиц истощены, видимые слизистые оболочки анемичны, наблюдается катаральное воспаление. В области клоаки перьевой покров загрязнен жидкими фекальными массами. На отдельных участках слизистой оболочки тонкого кишечника видны эрозии и язвы. Иногда в толще слизистой толстого отдела кишечника обнаруживают узелки белого цвета, в которых находят возбудителей на разных стадиях развития. При тяжелом течении болезни отмечают геморрагический энтероколит. Печень приобретает мраморный рисунок, иногда в печени обнаруживают участки некроза.
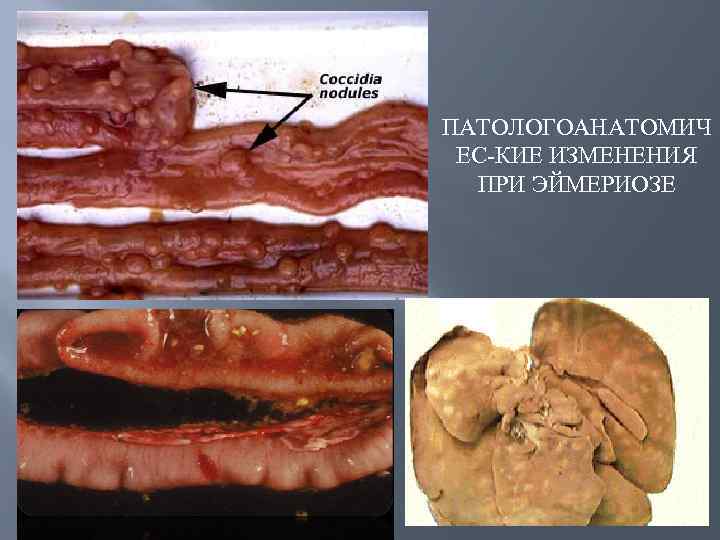
ПАТОЛОГОАНАТОМИЧ ЕС КИЕ ИЗМЕНЕНИЯ ПРИ ЭЙМЕРИОЗЕ

Диагностика кокцидиидозов Лабораторные исследования. При посмертной диагностике можно сделать препараты – отпечатки кишечника и обнаружить – мерозоиты, а также меронты генераций и зиготы – на синем фоне белые капли (двойная оболочка не дает краске проникнуть внутрь). При жизни – исследуют фекальные массы флотационными методами (используют жидкости с большим удельным весом) – метод Фюллеборна, Дарлинга. Прочитайте из книги (раствор глицирина и насыщенного раствора соли в соотношении 1: 1). С помощью метода Дарлинга вы найдете ооцисты (они могут быть зрелые, а могут и не быть). Если ооцисты не спорулированные, то они выглядят все одинаково и судит о их видовой принадлежности невозможно. Например, у кошек и собак нужно отдифференцировать эймерий от изоспор. Что вы будете делать в этом случае? Создадите условия для искусственной споруляции. Где? В термостате. Какие нужны условия для споруляции?
Эймерии кроликов

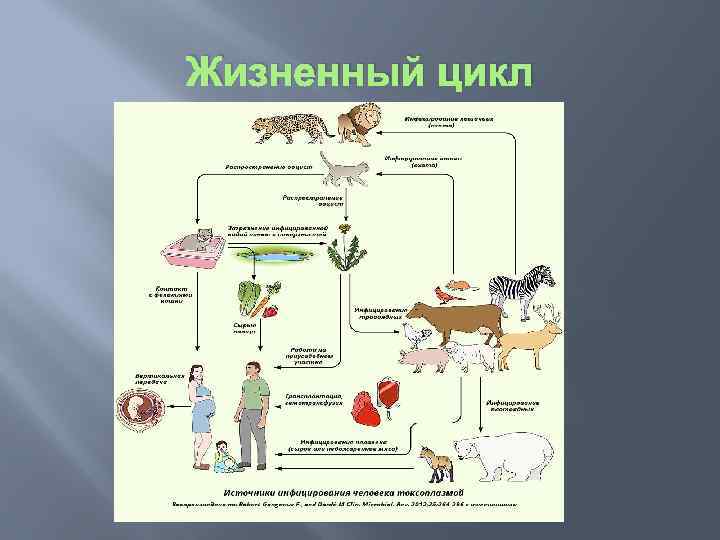
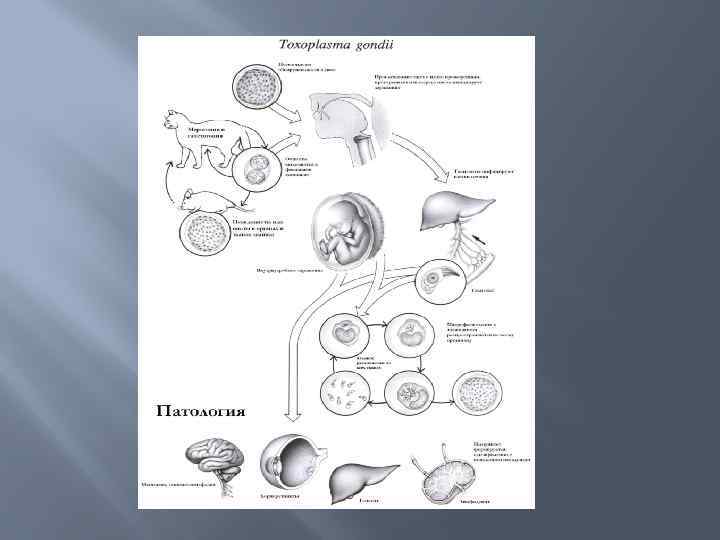
Цикл развития Жизненный цикл токсоплазмы в организме промежуточного хозяина При заглатывании ооцисты в желудке промежуточного хозяина происходит их разрушение и выход спорозоитов, которые проникают в клетки кишечного эпителия, где дифференцирутся в тахизоиты. Инвазировав макрофаги (моноциты) тахизоиты разносятся по всему организму гематогенным путем, заражая практически все виды клеток, где размножаются в паразитоформной вакуоли путем эндодиогении. Размножаясь исключительно внутриклеточно, тахизоиты довольно быстро исчерпывают резервы клетки и приводят к ее гибели, разрушению и высвобождению большого количества молодых тахизоитов, которые аггрегируют, в результате чего формируется псевдо цисты, которые не имеют собственной оболочки. Молодые тахизоиты легко устраняются иммунной системой хозяина, однако часть из них при этом внедряется в новые клетки и трансформируется в брадизоиты с формированием тканевых цист ( истинных цист) – внутриклеточных скоплений токсоплазм, окруженных собственной оболочкой. Каждая циста содержит 5– 10 тысяч (и более) брадизоитов, размеры ее зависят от возраста, типа клетки, в которой паразитирует возбудитель, штамма токсоплазм. Брадизоиты формируют цисты во многих тканях макроорганизма, однако чаще всего в нервной и мышечной (головной мозг, сердце, скелетная мускулатура, сетчатка глаза, органы вопроизводства). Они очень устойчивы к различным воздействиям и в организме хозяина сохраняются десятки лет. Через плотную оболочку цист не проникают ни антитела, ни лекарственные препараты. Кроме того, если острая фаза происходит во время беременности, то паразит может проникнуть через плаценту и инфицировать плод (врожденная передача).

Жизненный цикл токсоплазмы в организме основного хозяина Мерогония. При случайном заглатывании ооцист из внешней среды или поедании добычи, зараженной токсоплазмой, в желудке и кишечнике из ооцист/тканевых цист выходят спорозоиты/брадизоиты, которые заражают клетки эпителия, дифференцируются в меронтыи начинают размножаться путем множественного деления, или мерогонией. В результате образуется группа мелких веретеновидных мерозоитов, располагающихся относительно друга как дольки мандарина. Через некоторое время мерозоиты выходят в просвет кишечника, внедряются в новые клетки и дают начало второму поколению шизонтов. Часть мерозоитов от второго поколения дает начало третьему поколению меронтов. Образующиеся в результате его мерозоиты, так же как и часть мерозоитов второго поколения, не образуют меронтов. Внедряясь в эпителиальные клетки, они превращаются в незрелые половые формы — микрогаметоциты (мужские) и макрогаметоциты (женские). Гаметогония. Развитие микрогаметоцитов сопровождается энергичным ростом и делением ядер на самых ранних стадиях развития. При этом деление ядер совершается гораздо чаще, чем при мерогонии. В результате в цитоплазме располагается несколько сот мелких ядер. Микрогаметы образуются путем вытягивания отдельных ядер. Тело их почти целиком состоит из веретеновидно вытянутого ядра с очень тонким периферическим слоем цитоплазмы. На переднем конце каждой зрелой гаметы имеются два жгута. Длина их очень мала 4 3 мк. Гаметы подвижны. Большая часть цитоплазмы микрогаметоцита не идет на образование гамет, а остается неиспользованной в виде большого так называемого остаточного тела. У женских половых клеток макрогамет происходит рост цитоплазмы, не сопровождающийся делением ядра, размеры которого увеличиваются. Ядро приобретает пузыревидное строение, в центре его расположено крупное ядрышко. В цитоплазме по мере роста происходит накопление большого количества гранул. Макрогаметы сначала имеют сферическую форму, к концу развития они становятся овальными. Часть гранул цитоплазмы приближается к поверхности и располагается периферически в один слой. За счет этих гранул в конце развития макрогаметы образуется оболочка. На одном из полюсов макрогаметы в оболочке остается отверстие (микропиле), через которое проникают микрогаметы.

Процесс оплодотворения заканчивают эндогенную часть цикла. Подвижные микрогаметы приближаются вплотную к макрогаметам. Одна микрогамета проникает через микропиле в макрогамету, причем ядра гамет сливаются, образуя характерную веретеновидную фигуру. В момент оплодотворения формируется вторая (внутренняя) оболочка, микропиле закрывается особой слизистой пробкой и зигота попадает в просвет кишечника. Обладающая двумя оболочками зигота получает название неспорулированной ооцисты. На этом заканчивается эндогенная часть цикла, так как в кишечнике в отсутствие кислорода ооцисты дальше развиваться не могут. Процесс формирования ооцист (от заглатывания цист до выделения ооцист с фекалиями) составляет в среднем 10 дней. Сроки появления ооцист в испражнениях кошки составляют от 3 до 24 дней, экскреции продолжаются от 7 до 20 дней.

При постановке диагноза на токсоплазмоз учитывают эпизоотологические данные, клиническую картину, патологоанатомические изменения, результаты лабораторных исследований. Особенно обращают внимание на наличие на фермах абортов, рождение нежизнеспособного молодняка, с уродствами, появление молодняка, отстающего в развитии, больных с парезами и параличами. Для подтверждения диагноза рекомендуется проводить лабораторные исследования: обнаружение паразитов в мазках отпечатках и гистосрезах; постановка биопробы на лабораторных животных; иммуносерологические исследования; копроскопические исследования фекалий кошек на наличие ооцист токсоплазм.
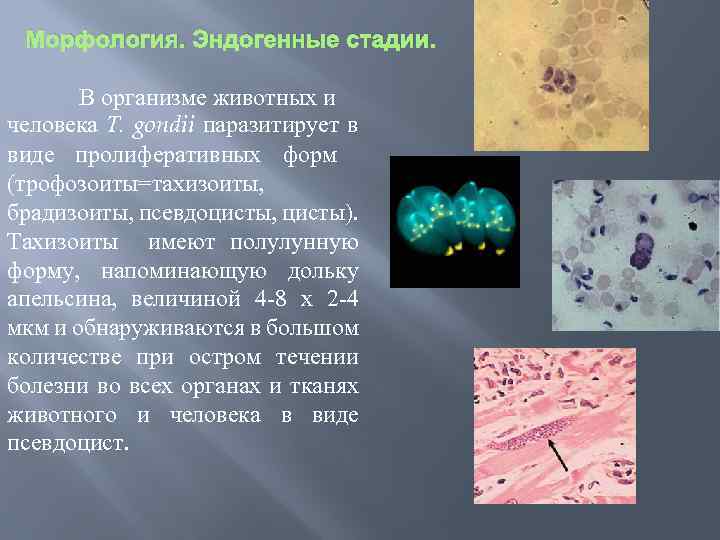
Морфология. Эндогенные стадии. В организме животных и человека Т. gondii паразитирует в виде пролиферативных форм (трофозоиты=тахизоиты, брадизоиты, псевдоцисты, цисты). Тахизоиты имеют полулунную форму, напоминающую дольку апельсина, величиной 4 8 х 2 4 мкм и обнаруживаются в большом количестве при остром течении болезни во всех органах и тканях животного и человека в виде псевдоцист.

При хроническом токсоплазмозе возбудитель персистирует в течение длительного времени в крупных образования или истинных (тканевых) цист. В отличие от псевдоцист, они имеют собственную оболочку и по мере роста заполняются множеством брадизоитов. Эта форма встречается чаще в головном мозге, скелетной мускулатуре и сердечной мышце. При окраске по Романовскому Гимзе цитоплазма окрашивается в голубой цвет, ядро – в красный или рубиновый цвет.

Экзогенные стадии Ооцисты формируются только в организме кошачьих. Во внешнюю среду ооцисты выделяются неспорулировавшими. Размеры ооцист варьируются в пределах 12. 5 X 11 мкм. При созревании в ооцисте формируются две спороцисты, которые не имеют штидовских телец и остаточных тел. В каждой спороцисте находится по 4 спорозоита, т. е. спорогония осуществляется по изоспороидному пути. Время споруляции при 24 ºС – 2 3 дня, при 15 ºС – 5 8 дней и при 11 ºС 14 21 день.

Однако паразитологическое исследование имеет и существенные недостатки, снижающие его ценность и ограничивающие применение на практике. Дело в том, что токсоплазмы, обнаруженные в биоматериале, говорят только о том, что хозяин был инфицирован токсоплазмозом, но не дают никаких сведений о том, насколько давно это было. С другой стороны, отсутствие в исследуемом препарате токсоплазмы не говорит о том, что токсоплазмоза нет. Во-первых, токсоплазмы, уже проникшие внутрь тканей, не живут в жидкостях, которые можно взять на анализ, поэтому в исследуемый материал возбудитель может просто не попасть. Во-вторых, для того, чтобы токсоплазма сохранилась живой в биоматериале, нужны определенные условия, а при их несоблюдении возбудитель токсоплазмоза просто не доживает до микроскопии. Поэтому результаты паразитологических исследований всегда должны соотноситься с клинической картиной болезни.
Жизненный цикл

На сегодняшний день лидирующее положение в диагностике занимает иммуноферментный анализ – ИФА. Суть этого метода – определение специфических антител к токсоплазме, при этом определяется не только присутствие или отсутствие этих антител, но и их количество. Для исследования на антитела могут использоваться не только сыворотка крови, но и спинномозговая жидкость, содержимое стекловидного тела, околоплодные воды. ИФА помогает определить и давность заражения хозяина токсоплазмозом. Дело в том, что больной организм вырабатывает антитела (иммуноглобулины) двух типов: ранние антитела Ig. M появляются в крови непосредственно после заражения и сохраняются не дольше года. Затем они исчезают и не появляются уже никогда. Через некоторое время после заражения токсоплазмозом, вслед за Ig. M, в крови появляются другие антитела — Ig. G, которые сохраняются в ней в течение всей последующей жизни.

Следовательно, при определении антител к токсоплазмозу, можно сделать вывод о том, насколько давно произошло заражение: если обнаруживаются только антитела Ig. M, это значит, что хозяин заразился токсоплазмозом совсем недавно. Если же при проведении ИФА обнаруживается только Ig. G, а Ig. M отсутствует, то это говорит о том, что заражение произошло больше года назад, и организм уже выработал иммунитет к токсоплазме. Эти данные особенно важны при обследовании беременных женщин или женщин, планирующих беременность. Дело в том, что перенесенный в прошлом токсоплазмоз никаким образом не влияет на плод, а «свежая» инфекция может быть губительна для ребенка.

Меры борьбы и профилактики Ограничение популяции кошек, регулирование их содержания и проведение профилактических мероприятий, в том числе и против токсоплазмоза. Безнадзорных кошек уничтожают. Охрана кошек от заражения. Для предупреждения заражения кошек необходимо строго соблюдать правила убоя сельскохозяйственных животных и ветеринарно-санитарной экспертизы мяса. Кошек, находящихся в личном пользовании работников животноводства, а также в животноводческих помещениях, подвергают профилактической обработке байкоксом или эйметермом в дозе 7 мл на 1 кг массы тела 3 раза в день двумя 3 -х дневными курсами с интервалом 3 дня с питьевой водой.

Больных токсоплазмозом сельскохозяйственных животных подвергают убою. Мясо от них используют после проварки или глубокого замораживания согласно п. 134, литеров «а» и «б» «Правила ветеринарно-санитарного осмотра убойных животных и ветеринарно-санитарной экспертизы мяса и мясопродуктов» . При температуре 4°С в мясе и др. продуктах убоя токсоплазмы выживают до 3 -4 нед, при минус 15 -18°С не более 3 сут, при варке мяса погибают через 20 мин. Субпродукты и голову уничтожают. Подозрительных по заболеванию животных ставят на учёт. Молоко от таких животных разрешается использовать только после пастеризации. За всеми подозрительными по заболеванию животными ведут ветеринарные наблюдения и через 2 -3 недели (в течение 3 -х месяцев) проводят исследования сыворотки крови на токсоплазмоз с помощью РСК, или РА. При отсутствии повышение или снижении титра антител этих животных переводят в группу здоровья.

Мертворожденные и абортированные плоды направляют для исследования в лабораторию. Шкуры, полученные после убоя больных или подозрительных по заболеванию токсоплазмозом животных, выпускают без ограничения после их консервирования (посолка, высушивание и др. ) Личная профилактика. Поскольку заражение возможно при проглатывании ооцист с загрязнёнными фекалиями продуктов питания, нельзя употреблять их в пищу в немытом виде, а также пить некипяченую воду из природных водоёмов.

ТРИПАНОСОМОЗЫ

Диагностика трипаносомозов В нашей стране регистрируются две болезни лошадей трипаносомной природы — случная болезнь и в меньшей степени сура или су ауру, возбудителем которой является Т. evansi. Известно, что эти паразиты имеют общие антигенные детерминанты, что затрудняет проведение дифференциальной диагностики трипаносомозов лошадей с помощью серологических реакций. Однако меры борьбы с этими заболеваниями различны. Все лошади, больные случной болезнью, подлежат убою, в то время как животных, зара женных суррой, лечат высокоэффективными препаратами. В настоящее время для обнаружения Т. evansi в крови подозреваемых в заболевании суррой животных ставят индивидуальную или групповую биопробу на мышах, крысах, морских свинках или собаках. Биологический метод диагностики служит надежным тестом подтверждения сурры и дифференциации ее от случной болезни. Однако продолжительность и трудоемкость такой диагностики требуют разработки и внедрения высокоспецифично го и быстрого метода. Генномолекулярные методы диагностики зарекомендовали себя как наиболее чувствительные и специфичные экспресс методы.
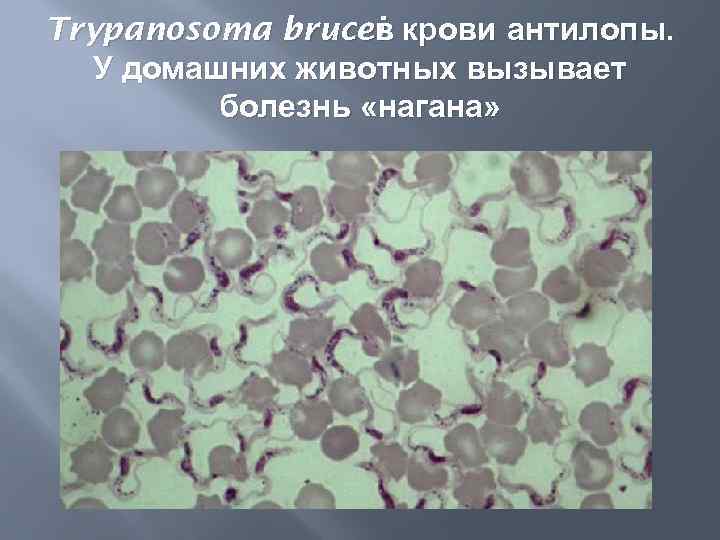
Trypanosoma brucei крови антилопы. в У домашних животных вызывает болезнь «нагана»
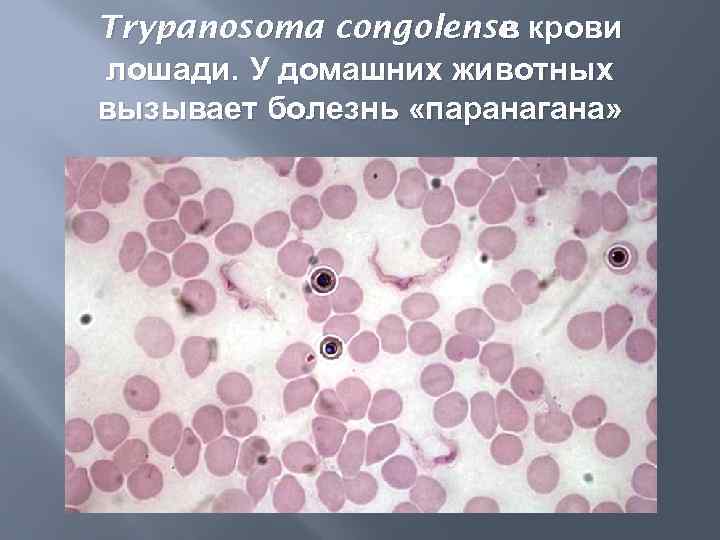
Trypanosoma congolense крови в лошади. У домашних животных вызывает болезнь «паранагана»
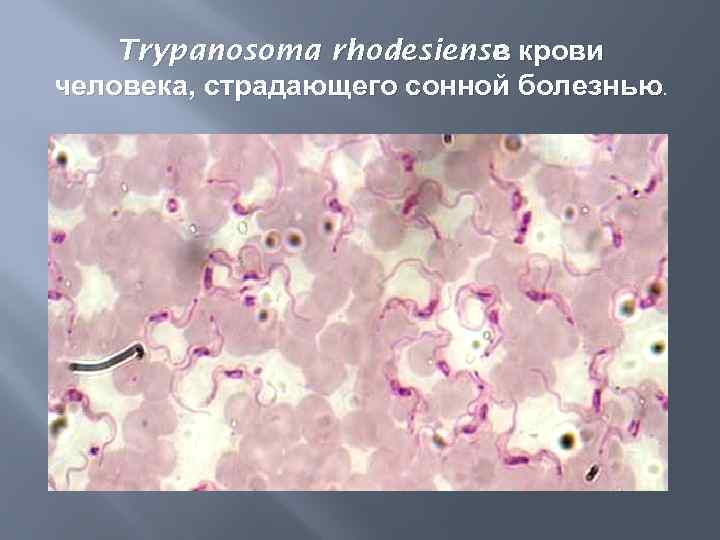
Trypanosoma rhodesiense крови в человека, страдающего сонной болезнью .



ТРИХОМОНОЗ КРУПНОГО РОГАТОГО СКОТА

Лабораторные методы обнаружения трихомонад Микроскопическое обнаружение паразита в месте локализации. Для этого исследуют истечения из влагалища, околоплодные воды, абортированный плод с частью плаценты, сперму или готовят соскобы со слизистой оболочки влагалища и препуция. Материал для исследования берут не раньше, чем через 6 суток после профилактического орошения и через 10 суток после лечения. Абортированный плод, плаценту доставляют в лабораторию не позднее 12 часов после аборта. Пробы секрета желез, слизи не позднее 6 часов после взятия. Для прокрашивания жгутиков используют метод Божевольного, при котором на фиксированный мазок наносят 1% водный раствор генцианвиолета; который сразу смывают сильной струей воды и высушивают на воздухе. Используют специальные среды для выращивания трихомонад – среда Петровского, среда Сунайкина, пептонно агаровая среда, среда Волоскова. Это, как правило, жидкие среды сложного состава – бульон печеночный, сыворотки крови крс, лошадей, некоторые сахара, агар, антибиотики – стрептомицин и пенициллин для подавления микрофлоры. Культивирование проводят в анаэробных условиях в термостате с температурой 37 С в течение 10 дней. Если на дне пробирки образуется осадок и помутнение среды, пастеровской пипеткой берут осадок и готовят раздавленную каплю.
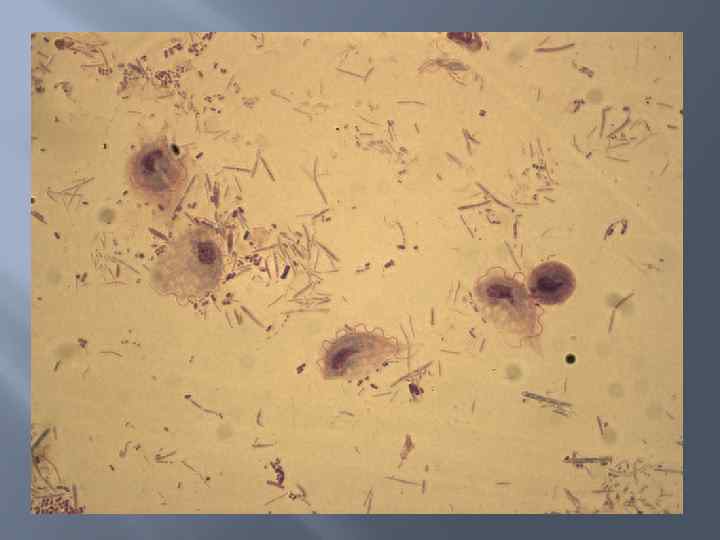
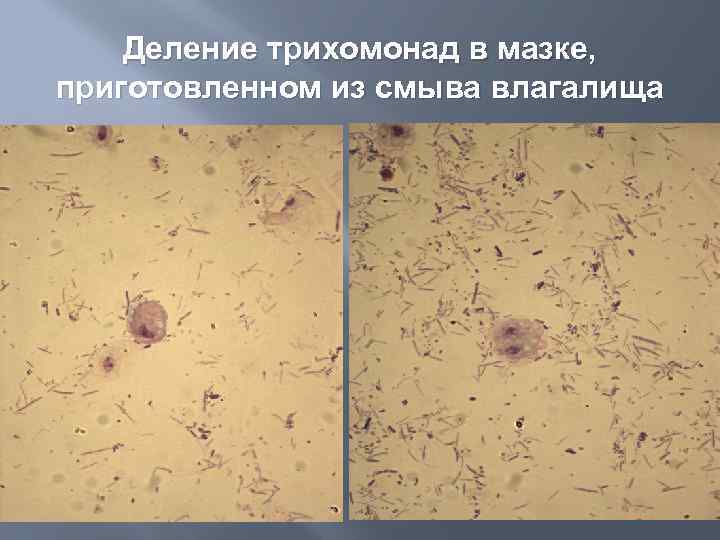
Деление трихомонад в мазке, приготовленном из смыва влагалища

ГИАРДИОЗ (ЖИАРДИОЗ, ЛЯМБЛИОЗ)

Диагностика жиардиоза или лямблиоза Диагностика. Для предварительной диагностики и последующей верификации жиардиоза используются как прямые методы (на основании результатов паразитологического исследования кишечного или дуоденального содержимого методом микроскопии), так и косвенные – серологические методы и анализ крови, которые не являются основанием постановки диагноза жиардиоза, но указывают направление дальнейшего упорного поиска с использованием прямых методов. Вегетативные стадии жиардий можно обнаружить только в жидких фекалиях при диарее или после назначения слабительного. В некоторых случаях для обнаружения трофозоитов исследуют дуоденальное содержимое. В нативных препаратах, изготовленных из жидкого субстрата, характер движений жиардий напоминает движения падающего листа. Для обнаружения цист исследуют тонкие мазки, приготовленные из кашицеобразного оформленного фекальных масс, которые окрашивают раствором Люголя или железным гематоксилином по Гейденгайду.

При хронических формах жиардиоза цисты выделяются периодически, поэтому для подтверждения диагноза рекомендуется проводить исследования испражнений 5 – 6 раз на протяжении 2 – 4 нед. При серологической диагностике для выявления сывороточных антител к антигенам жиардий наиболее часто используют иммунофлюоресцентный анализ, с помощью которого в 70% случаев можно выявить антитела различных классов. ЗАО “Вектор Бест” начал выпуск экспериментальных серий иммуноферментной тест системы “Лямблия – АТ – стрип”, предназначенной для определения антител к антигенам трофозоитов жиардий в образцах крови. Тест система прошла апробацию в клиниках г. Новосибирска и получила положительные отзывы. Однако пока патогенные свойства паразита недостаточно изучены, в частности, не идентифицированы их токсины, представляется преждевременным полагаться в диагностике только на результаты иммунологического исследования.

Лабораторная диагностика жиардиоза Микроскопический метод обнаружение трофозоитов или цист в нативных мазках содержимого кишечника; обнаружение трофозоитов или цист в фиксированных и окрашенных препаратах Серологический метод иммунофлюоресцентный анализ (ИФА) Полимеразная цепная реакция (ПЦР), позволяющая обнаружить паразита в материале по наличию его ДНК.
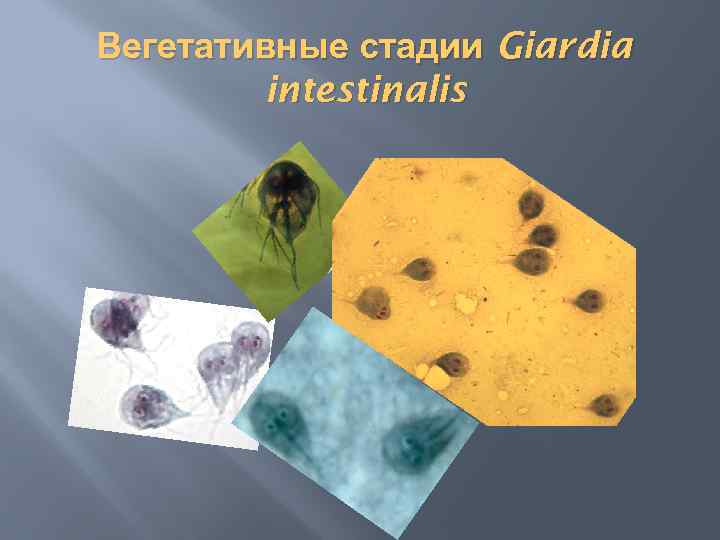
Вегетативные стадии Giardia intestinalis
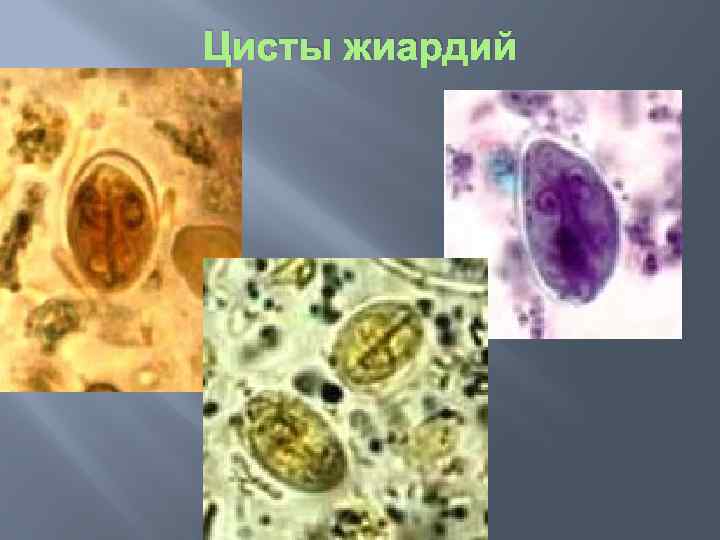
Цисты жиардий

ИММУНОФЕРМЕНТНАЯ ТЕСТСИСТЕМА ДЛЯ КАЧЕСТВЕННОГО И ПОЛУКОЛИЧЕСТВЕННОГО ВЫЯВЛЕНИЯ ИММУНОГЛОБУЛИНОВ КЛАССА G К GIARDIA INTESTINALIS МЕТОД РАБОТЫ ТЕСТОВ VETEXPERT ЭКСПРЕСС-ДИАГНОСТИКА БОЛЕЗНЕЙ КОШЕК И СОБАК - ИММУНОХРОМАТОГРАФИЧЕСКИЙ АНАЛИЗ (ИХА): ПРЯМОЕ ОДНОШАГОВОЕ ИССЛЕДОВАНИЕ. ВНЕДРЕНИЕ ДАННОГО МЕТОДА В ПРОИЗВОДСТВО ДИАГНОСТИЧЕСКИХ СРЕДСТВ ПОЗВОЛИЛО СОКРАТИТЬ ВРЕМЯ АНАЛИЗА ДО 5. . . 10 МИНУТ

РИККЕТСИОЗЫ Анаплазмоз крупного и мелкого рогатого скота

Лабораторная диагностика при анаплазмозе Эффективность профилактики анаплазмоза прямо зависит от качества ранней диагностики заболевания в хозяйстве и выявления животных анаплазмоносителей, являющихся природным резервуаром инвазии. Для этого мы рекомендуем во всех хозяйствах неблагополучных районов исследовать кровь всех животных серологически в РДСК, сочетая это исследование с определением уровня гемоглобина в крови. Оказалось, что в подавляющем большинстве случаев комплементсвязывающие антитела в сыворотке крови крс и овец появляются раньше, чем сами анаплазмы и клинические признаки болезни. Все больные и переболевшие животные дают положительные реакции, титр колеблется в пределах от 1: 80 до 1: 280 и выше. У паразитоносителей титр 1: 10, 1: 50, реже более высокий. Серологические реакции рекомендуют применять, прежде всего, в племенных хозяйствах (вы помните – высоко породные животные наиболее тяжело болеют) и для предотвращения распространения анаплазмоза с животными, которых отправляют в хозяйства, благополучные по этому заболеванию.

У всех животных, положительно прореагировавших в РДСК или с пониженным содержанием гемоглобина необходимо исследовать мазки крови на наличие анаплазм. Определение уровня гемоглобина в крови при массовых исследованиях целесообразно проводить фотоэлектроколориметрическим методом, с 0, 1% раствором обезвоженного карбоната натрия. Мазки крови для исследования красятся по Романовскому Гимзе. В каждом мазке необходимо просматривать не менее 100 полей зрения. Требуется определенный опыт врача лаборанта для дифференциации анаплазм от телец Жолли и других интраэритроцитарных включений. Как правило, процент поражения эритроцитов варьирует от единичных до 30 40%. При разрешении спорных случаев в условиях производства используется один из диагностических приемов – биопроба. Заражение крупного рогатого скота или овец цитрированной кровью больных животных соответствующих видов проводят путем подкожной, внутримышечной, внутривенной, внутрибрюшинной инъекций. Инкубационный период при парентеральном заражении различен и зависит от количества введенных с кровью паразитов и колеблется при введении 5 10 кубиков крови в пределах 24 28 дней. Следовательно, оптимальное количество крови варьирует от 10 до 20 кубиков.

Морфология Анаплазмы в мазках крови хорошо окрашиваются по Романовскому и обнаруживаются в эритроцитах в виде фиолетово синеватых или темно рубиновых включений размером 0. 1 1 мкм, локализуются на периферии эритроцита (краевое расположение), чаще всего по 2 особи, реже 3 4. Таких эритроцитов большинство – до 80%. В начале болезни паразиты обычно округлой формы и примерно одинаковой величины. В период нарастания паразитемии появляются разнообразные формы анаплазм: угловатые, треугольные, кометоподобные и кольцевидные, их размеры от 0. 1 до 1. 2 мкм. анаплазмы

АНАПЛАЗМЫ В ЭРИТРОЦИТАХ

Благодарю за внимание! Вопросы?
простейшие для заочников.pptx