ПРОТОКОЛЫ ЛЕЧЕНИЯ БОЛЬНЫХ С ПЕРИТОНИТОМ.ppt
- Количество слайдов: 88

ПРОТОКОЛЫ ЛЕЧЕНИЯ БОЛЬНЫХ С ПЕРИТОНИТОМ Приняты на Девятом съезде Федерации анестезиологов и реаниматологов России, Иркутск 27 -29 сентября 2004 г.

Протокол включает в себя диагностические и лечебные мероприятия, осуществляемые по следующим направлениям: Микробиологический мониторинг Лабораторные исследования Антибактериальная терапия Иммуноориентированная терапия Нутриционная поддержка Респираторная терапия Инфузионная терапия Детоксикация

Принцип формирования протокола Многоуровневость – т. е. зависимость содержания лечебной тактики от тяжести и распространенности инфекционновоспалительного процесса. При этом протокол более высокого уровня включает в себя лечебно-диагностические мероприятия протокола менее высокого уровня и обязательные дополнительные действия.

Уровень протокола определяется клиническим диагнозом у конкретного пациента: перитонит, адбоминальный сепсис, тяжелый сепсис, септический шок. Диагноз «перитонит» выставляется на основании локальных признаков воспаления, выявляемых интраоперационно. Диагноз «абдоминальный сепсис» выставляется при наличии у больного с перитонитом не менее двух признаков синдрома СВО.

Признаки ССВО: Температура тела более 380 или менее 360 С, Частота дыхания более 24 в мин или Ра. СО 2 менее 32 мм рт ст, Частота сердечных сокращений у взрослых более 90 уд в мин, Число лейкоцитов более 12*109/л или менее 4*109/л или незрелых форм более 10%.

Диагноз «тяжелый сепсис» Выставляется при наличии у больного перитонитом сепсиса (не менее 2 признаков ССВО в сочетании с клиническими проявлениями инфекционного процесса и/или бактериемии) и синдрома полиорганной недостаточности (2 и более балла по шкале SOFA).

Диагноз «септический шок» У больного перитонитом выставляется при наличии сепсиса с признаками тканевой и органной гипоперфузии, и артериальной гипотонией, не устраняющейся с помощью инфузионной терапии и требующей назначений катехоламинов.

APACHE III (II), SAPS, SOFA Одну из этих шкал целесообразно использовать у больных с перитонитом для балльной оценки тяжести состояния.
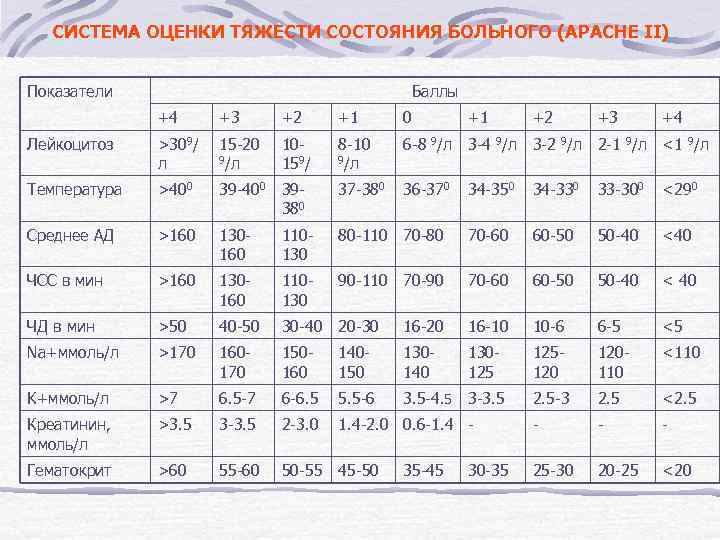
СИСТЕМА ОЦЕНКИ ТЯЖЕСТИ СОСТОЯНИЯ БОЛЬНОГО (APACHE II) Показатели Баллы +4 +3 +2 +1 0 +1 +2 +3 +4 Лейкоцитоз >309/ л 15 -20 9/л 10159/ 8 -10 9/л 6 -8 9/л 3 -4 9/л 3 -2 9/л 2 -1 9/л <1 9/л Температура >400 39 -400 39380 37 -380 36 -370 Среднее АД >160 130160 110130 ЧCC в мин >160 130160 ЧД в мин >50 Na+ммоль/л 34 -350 34 -330 33 -300 <290 80 -110 70 -80 70 -60 60 -50 50 -40 <40 110130 90 -110 70 -90 70 -60 60 -50 50 -40 < 40 40 -50 30 -40 20 -30 16 -20 16 -10 10 -6 6 -5 <5 >170 160170 150160 140150 130140 130125 125120 120110 <110 K+ммоль/л >7 6. 5 -7 6 -6. 5 5. 5 -6 3. 5 -4. 5 3 -3. 5 2. 5 -3 2. 5 <2. 5 Креатинин, ммоль/л >3. 5 3 -3. 5 2 -3. 0 1. 4 -2. 0 0. 6 -1. 4 - - Гематокрит >60 55 -60 50 -55 45 -50 25 -30 20 -25 <20 35 -45 30 -35

СИСТЕМА ОЦЕНКИ ТЯЖЕСТИ СОСТОЯНИЯ БОЛЬНОГО (APACHE II) ОЦЕНКА ВОЗРАСТА Возраст Баллы <40 0 45 -55 2 55 -65 3 65 -75 5 >75 6
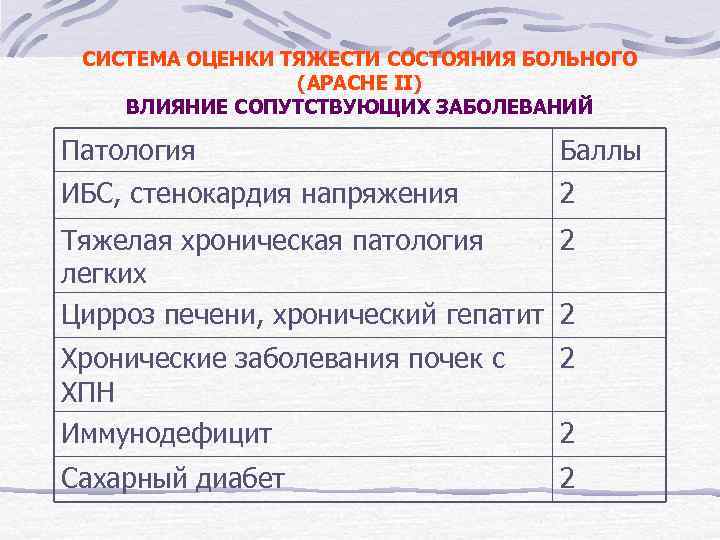
СИСТЕМА ОЦЕНКИ ТЯЖЕСТИ СОСТОЯНИЯ БОЛЬНОГО (APACHE II) ВЛИЯНИЕ СОПУТСТВУЮЩИХ ЗАБОЛЕВАНИЙ Патология Баллы ИБС, стенокардия напряжения 2 Тяжелая хроническая патология 2 легких Цирроз печени, хронический гепатит 2 Хронические заболевания почек с ХПН Иммунодефицит 2 Сахарный диабет 2 2
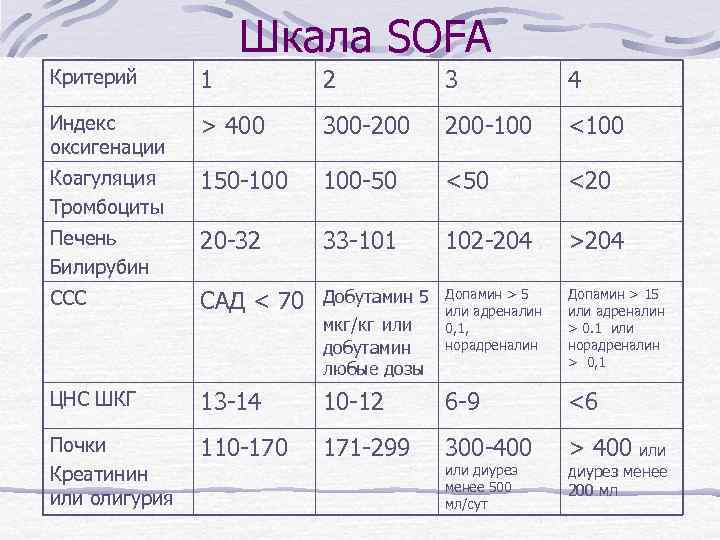
Шкала SOFA Критерий 1 2 3 4 Индекс оксигенации > 400 300 -200 200 -100 <100 Коагуляция Тромбоциты 150 -100 100 -50 <20 Печень Билирубин 20 -32 33 -101 102 -204 >204 ССС САД < 70 Добутамин 5 Допамин > 5 или адреналин 0, 1, норадреналин Допамин > 15 или адреналин > 0. 1 или норадреналин > 0, 1 ЦНС ШКГ 13 -14 10 -12 6 -9 <6 Почки Креатинин или олигурия 110 -170 171 -299 300 -400 > 400 мкг/кг или добутамин любые дозы или диурез менее 500 мл/сут или диурез менее 200 мл

Микробиологический мониторинг. Протокол I уровня – перитонит. Сразу после установления диагноза для бактериологического исследования с определением антибиотикограммы осуществлется забор: Экссудата из полости брюшины Проб крови из двух периферических вен. После окончания операции берутся пробы мочи, мокроты, раневого отделяемого.

Правила отбора проб для бактериологического исследования Материал Методика отбора проб Кровь При пункции периф. вен не менее 10 мл крови аспирируют в стер. шприц с интервалом 30 мин и немедленно засевают в питат. среду комнантной t. При наличии венозного катетера забор крови производится в 2 шприца, для посева используется второй шприц. Посевы осуществляют 4 -6 раз в сутки, по возможности во время повышения температуры, через 6 -24 ч последнего введения антибиотика. При смене венозного катетера наряду с посевом крови в отдельную среду помещают 3 -5 см кончика катетера с 10 мл крови.

Правила отбора проб для бактериологического исследования Материал Методика отбора проб Моча Среднюю порцию мочи в объеме 3 -5 мл собирают в стерильную пробирку. При наличии постоянного катетера мочу получают в стерильный шприц путем пункции проксимальной части катетера. У пациентов в условиях ИВЛ материал (аспират ТБД или бронхоальвеолярную лаважную жидкость) получают во время бронхоскопии и помещают в стер. посуду. Кроме раневого отделяемого исследованию подлежат содержимое абсцессов, экссудаты, транссудаты, кусочки инфицированных тканей. Мокрота Раневое отделяемое

Повторные отборы суточных проб крови, мочи, мокроты, раневого отделяемого осуществляются не реже, чем через каждые 7 суток. Экссудат из полости брюшины для бактериоскопического исследования забирается при каждой релапаротомии (лапароскопии).

Протокол II уровня – абдоминальный сепсис Немедленно реализуется протокол I уровня – отбираются пробы крови, мочи, мокроты, раневого отделяемого, по возможности – экссудата из полости брюшины. Повторные отборы проб – по протоколу I уровня.

Протокол III уровня – тяжелый сепсис у больного перитонитом Реализуется протокол II уровня. Отборы других биологических сред немедленно при возникновении осложнений, а в дальнейшем не реже, чем через каждые 7 суток – ликвора, жидкости из полости плевры, перикарда и др.

Протокол IY уровня – септический шок у больного перитонитом После установление диагноза «септический шок» у больного перитонитом немедленно выполняются посевы всех биологических сред. В дальнейшем микробиологический мониторинг осуществляется в соответствии с протоколом III уровня.

Лабораторный мониторинг. Все анализы не реже, Чем раз в течении 3 суток Протокол I уровня - перитонит Клинический анализ крови, включая тромбоциты Клинический анализ мочи Общий белок Альбумин Билирубин (фракции) Креатинин Мочевина Электролиты плазмы Коагулограмма

Протокол II уровня – абдоминальный сепсис Ежедневные лабораторные исследования по протоколу I уровня Дополнительно: Осмолярность сыворотки крови и мочи Газовый состав крови и КЩС

Протокол III уровня – тяжелый сепсис у больного перитонитом Протокол II уровня Дополнительно – каждые 10 суток: Фагоцитоз, НСТ – тест, реакция торможения миграции лейкоцитов, ЦИК, иммуноглобулины M, G, A Коагулограмма + определение Dдимера, РФМК.

Протокол IY уровня – септический шок у больного перитонитом Реализуется протокол III уровня

Антибактериальная терапия. Протокол I уровня - перитонит После интраоперационного установления диагноза «перитонит» немедленная эмпирическая антибактериальная терапия: Цефалоспорины 1 -2 поколения (цефазолин, цефуроксим) или ингибитор-защищенные аминопенициллины (ампициллин/сульбактам, амоксициллин/клавулонат) + аминогликозиды 2 поколения (амикацин) + метронидазол

Антибактериальная терапия. Протокол I уровня - перитонит Одновременно с началом эмпирической антибактериальной терапии – посевы биологических сред с целью определения чувствительности микрофлоры к антибиотикам

Антибактериальная терапия. Протокол I уровня - перитонит Длительность курса эмпирической антибактериальной терапии определяется сроками определения чувствительности микрофлоры, после чего при необходимости осуществляется переход к направленной антибактериальной терапии. При установленной чувствительности возбудителей показано комбинированное применение бактерицидных антибиотиков, обладающих синергизмом, либо монотерапия.

Антибактериальная терапия. Протокол I уровня - перитонит Длительность курса антибактериальной терапии определяется результатами повторных посевов. При необходимости схема направленной терапии корригируется

Антибактериальная терапия. Протокол I уровня - перитонит Окончание антибактериальной терапии определяется: Стойкой нормализацией температуры тела Нормализацией формулы крови Отрицательными результатами посевов биологических сред

Протокол II уровня – абдоминальный сепсис До получение результатов определения чувствительности, применявшаяся до постановки диагноза «абдоминальный сепсис» схема антибактериальной терапии не меняется (протокол I уровня) Но если применявшаяся схема эмпирической терапии была неэффективной или отличалась от протокола I уровня, то переходят к следующим вариантам эмпирической антибактериальной терапии

Протокол II уровня – абдоминальный сепсис Вариант 1: имеются признаки стафилококкового сепсиса (острое начало, с температурными «свечами» и лихорадкой, отсутствие в первые дни головной боли, анорексии, бессонницы, вторичные гнойные высыпания в виде ложных фурункулов, пустул, острые некрозы кожи и мелкопузырчатая сыпь) – проводится эмпирическая терапия по протоколу I уровня

Протокол II уровня – абдоминальный сепсис Вариант 2: имеются клинические признаки грамотрицательного сепсиса (с самого начала сильная головная боль, бессонница, нарушения сознания, анорексия) – эмпирическая антибактериальная терапия – цефалоспорины 2 (цефокситин, цефуроксим) или 3 (цефотаксим, цефтазидим) поколений + аминогликозид 2 поколения (амикацин) + метронидазол

Протокол III уровня – тяжелый сепсис у больного перитонитом Немедленные посевы всех биологических сред Деэскалационный принцип антибактериальной терапии – имипенем/целастин – в/в, в максимальной дозировке Направленная антибактериальная терапия – по принципам протокола III уровня

Протокол IY уровня – септический шок у больного перитонитом Немедленные посевы всех биологических сред Антибактериальная терапия по протоколу III уровня При постановке диагноза «грибковый сепсис» - противогрибковые средства – амфотерицин В, флуконазол.

Иммуноориентированная терапия. Протокол I уровня - перитонит Иммуноориентированная терапия не проводится

Протокол II уровня – абдоминальный сепсис После установления диагноза – ронколейкин (рекомбинантный дрожжевой интерлейкин-2 человека) От 1 до 3 курсов по две в/в инфузии в дозе 0, 5 мг (медленно в течение 4 -6 ч) через 24 ч, интервал между курсами не менее 48 ч. Показания – лимфоцитопения менее 104*109/л или относительное количество лимфоцитов менее 14% (с учетом нормальных значений лабораторных показателей в регионе)

Протокол III уровня – тяжелый сепсис у больного перитонитом Протокол I уровня в полном объеме Дополнительно: пассивная иммуноориентированная терапия – пентаглобином (поливалентный иммуноглобулин человека) Непрерывная инфузия в течение 3 суток из расчета 5 мл/кг МТ в сутки Показания: снижение содержания в крови иммуноглобулинов M, G, A Возможно повторение курса через неделю после повторного анализа иммуноглобулинов.

Протокол IY уровня – септический шок у больного перитонитом Немедленно после установления диагноза начинается пассивная иммуноориентированная терапия поливалентным иммуноглобулином человека (пентаглобин) по схеме, указанной в протоколе III уровня, без предварительной оценки уровня содержания в крови иммуноглобилинов M, G, A.

НУТРИТИВНАЯ ПОДДЕРЖКА Рассматривается в качестве метода, предотвращающего развитие тяжелого истощения на фоне выраженного гиперкатаболизма и гиперметаболизма, синдрома кишечной недостаточности.

Протокол I уровня - перитонит Потребность больного в макро- и микронутриентах. Энергетическая потребность колеблется в пределах 25 -35 ккал/кг/сут. Соотношение небелковые калории/общий азот составляет 110 -130 ккал на 1 г азота (важно для эффективного синтеза эндогенного белка)

Углеводы не должны вводиться в дозе более 6 г/кг/сут (угроза спонтанной гипергликемии и катаболизма скелетной мускулатры) В ряде европейских стран с 2000 года не рекомендуется в/в применение сорбита и ксилита (риск развития и прогрессирования печеночной недостаточности) Суточная нагрузка липидами составляет 0, 5 -1 г/кг/сут (рекомендован режим круглосуточного введения). Жировые эмульсии 2 поколения типа МСТ/ЛСТ гарантируют более высокую скорость утилизации и окисления

Общая нагрузка азотом у больных с перитонитом может составлять 0, 20 -0, 35 г/кг/сут, что соответствует потребности в белке 1, 5 -2 г/кг/сут. Ранее начало нутритивной поддержки в сроки 24 -48 ч более эффективно, чем если ее использовать с 4 -5 суток интенсивной терапии.

Показания к нутритивной поддержке при разлитом перитоните: 1. Послеоперационное или патологическое повреждение пищевода, желудка, толстого и тонкого кишечника, поджелудочной железы, не позволяющее питаться обычной пищей. 2. Длительная ИВЛ – более 24 ч. 3. ИМТ менее 20 или высокий риск развития нутритивной недостаточности. 4. Гипопротеинемия менее 60 г/л или гипоальбуминемия менее 30 г/л.

Противопоказания: 1. Рефрактерный шок (доза допмина более 15 мкг/кг/мин и сист АД менее 80 мм рт ст 2. Непереносимость сред для нутритивной поддержки 3. Тяжелая некупируемая артериальная гипоксемия. 4. Грубая некупируемая гповолемия. 5. Декомпенсированный метаболический ацидоз.

Раннее энтеральное питание рассматривается как более физиологичная и дешевая альтернатива парентеральному питанию Однако именно при разлитом перитоните, вследствие выраженного пареза желудка и кишечника, возможности энтерального питания ограничены.

Доступы для проведения энтерального питания: Назогастральный зонд Назоинтестинальный зонд(кончик зонда 20 -40 см за связкой Трейца) Энтеростома При сбросе по назогастральному зонду более 1200 мл/сут энтеральное питание может проводиться в назоинтестинальный зонд с одновременным дренированием желудка назогастральным зондом

Показания для назначения олигомерных энтеральных смесей: 1. Непереносимость полисубстратных энтеральных смесей 2. Выраженные явления мальабсорбции 3. Синдром короткой кишки 4. После длительного голодания

Противопоказания к проведению энтерального питания 1. Сброс по назогастральному зонду более 1200 мл 2. Наличие дренирующего (до илеоцекального угла) назоинтестинального зонда 3. Непереносимость составляющих энтеральной смеси 4. Продолжающееся кровотечение из отделов ЖКТ 5. Множественные перфорации кишечника 6. Диарея более 6 раз в сутки

Показания к проведению парентерального питания: 1. Невозможность проведения энтерального питания. 2. Объем энтерального питания менее 1500 мл/сутки, или 2000 ккал. 3. Сброс по назогастральному зонду более 1200 мл.

Показания к добавлению в растворы аминокислот дипепида аланина-глутамина (дипептивен) Длительность парентерального питания более 3 суток Тяжесть состояния по APACHE 11 45 баллов и более Тяжелая степень катаболизма суточные потери азота с мочой более 25 г/сут Доза – 20 г глутамина в сутки

Глутамин Свободная аминокислота, присутствующая в организме в наибольшем количестве 60% - в скелетной мускулатуре, 25% внеклеточная жидкость Важный источник углерода и азота для различных субстратов, предшественник для синтеза других аминокислот, аминосахаров, пуринов и пиримидинов, используемых для синтеза ДНК и РНК Поступление глутамина в клетки мышц и печени повышает их гидратацию и служит как анаболический пролиферативный сигнал Парентеральное введение глутамина может изменить метаболический ответ организма на стресс

Быстрорастущие клетки (энтероциты, лимфоциты, макрофаги) используют глутамин в качестве пластического и энергетического субстрата Глутамин является нетоксичным переносчиком аммония из периферических тканей к внутренним органам Участвует в синтезе мочевины в печени и аммониогенезе в почках Является важнейшим межорганным переносчиком азота

Стресс, связанный с сепсисом, ожогами, тяжелой травмой, панкреонекрозом, обширными операциями сопровождается изменением метаболизма глутамина
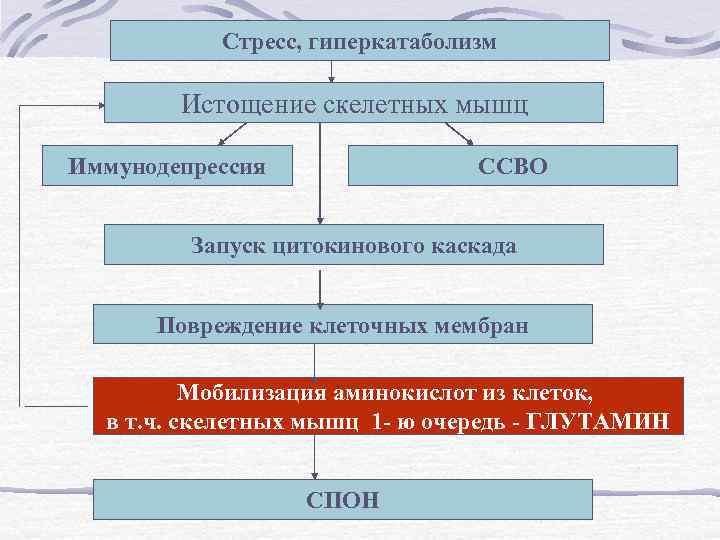
Стресс, гиперкатаболизм Истощение скелетных мышц Иммунодепрессия ССВО Запуск цитокинового каскада Повреждение клеточных мембран Мобилизация аминокислот из клеток, в т. ч. скелетных мышц 1 - ю очередь - ГЛУТАМИН СПОН

Тонкая кишка - главный орган, потребляющий глутамин Глутамин – абсолютно необходимый субстрат для поддержания структуры и функции кишки Особенно – при состояниях, когда происходит повреждение ее слизистой оболочки, снижение барьерной функции и увеличение транслокации бактерий и токсинов в кровоток с последующим развитием полиорганной недостаточности

Дипептивен (дипептид аланин – глутамин) Осмолярность – 921 мосмоль/л Суточная доза 1, 5 – 2 мл на кг МТ – 0, 2 -0, 3 г глутамина на кг МТ – 100 – 150/сут мл для больного МТ 70 кг Выпускается во флаконах по 50 мл и 100 мл, можно добавлять к растворам аминокислот Курс введения – не менее 5 дней
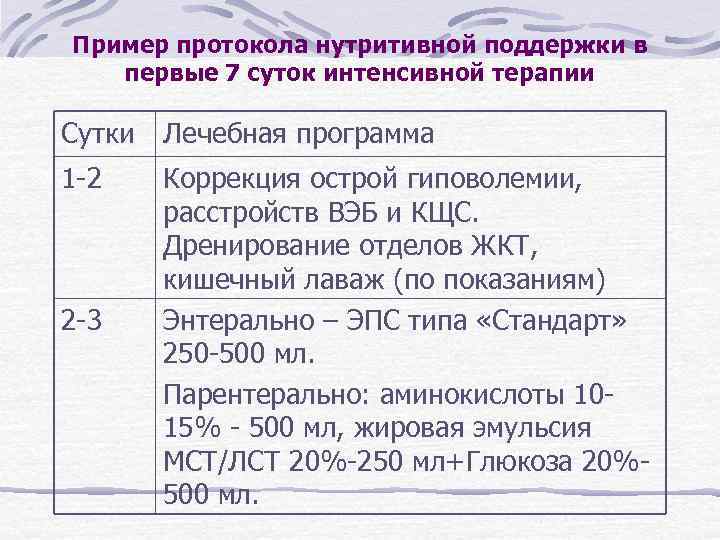
Пример протокола нутритивной поддержки в первые 7 суток интенсивной терапии Сутки Лечебная программа 1 -2 Коррекция острой гиповолемии, расстройств ВЭБ и КЩС. Дренирование отделов ЖКТ, кишечный лаваж (по показаниям) Энтерально – ЭПС типа «Стандарт» 250 -500 мл. Парентерально: аминокислоты 1015% - 500 мл, жировая эмульсия МСТ/ЛСТ 20%-250 мл+Глюкоза 20%500 мл. 2 -3

3 -4 4 -5 Энтерально ЭПС «Стандарт» 5001000 мл Парентерально: аминокислоты 1015% - 500 мл, жировая эмульсия МСТ/ЛСТ 20%-250 мл+Глюкоза 20%-500 мл. Энтерально ЭПС «Стандарт» 10001500 мл Парентерально: аминокислоты 1015% - 500 мл, жировая эмульсия МСТ/ЛСТ 20%-250 мл+Глюкоза 20%-500 мл.

5 -6 Энтерально ЭПС «Стандарт» 15002000 мл Парентерально: аминокислоты 1015% - 500 мл, жировая эмульсия МСТ/ЛСТ 20%-250 мл+Глюкоза 20%-500 мл. 6 -7 Энтерально ЭПС «Стандарт» 20002500 мл

ЭПС – энтеральная безлактозная полисубстратная смесь: Нутризон Стандарт, Нутрикомп Стандарт (ФАЙБЕР), Нутриэн стандарт, Берламин Олигомерные энтеральные смеси: Пептамен, Нутриэн Элементаль Аминокислоты 10 -15%: Аминоплазмаль, Неонутрин, Аминостерил, Нутрифлекс Жировые эмульсии: Липофундин МСТ/ЛСТ, Липовеноз

Протокол II уровня абдоминальный сепсис Реализуется протокол 1 уровня с учетом того, что: Суточная потребность в белках 2, 0 г/кг МТ Суточная потребность в калориях 30 -40 ккал/кг МТ Суточная потребность в витаминах – полуторная При необходимости проводится смешанное (энтеральное и парентеральное) питание

Протокол III уровня – тяжелый сепсис у больного перитонитом Реализуется протокол II уровня с учетом того, что: Суточная потребность в калориях 4045 ккал/кг МТ Тонкий ( «слипающийся» ) зонд для питания устанавливается в начальные отделы тощей кишки с помощью фиброгастроскопа

Дополнительная энтеральная терапия у больного с тяжелым сепсисом Альмагель (суспензия) 10 мл 6 раз в сутки Энтеросорбент в кишечный зонд(энтеродез по 10 мл 8 раз в сутки), энтеральный субстратный антигипоксант (когитум по 10 мл 3 раза в сутки – вне дачи энтеросорбента), пролонгированный блокатор кальциевых каналов (амлодипин по 5 мг 2 раза в сутки, вне приема энтеросорбента) В качестве ЭПС предпочтительнее гиперкалорические смеси (Нутризон Энергия с пищевыми волокнами)

При тяжести состояния более 70 баллов по шкале APACHE II нутриционная поддержка обеспечивается полным парентеральным питанием

Пример схемы полного парентерального питания Раствор аминокислот 15% - 500 мл, Глюкоза 20% 1000 мл, Жировая эмульсия 20% 500 мл, KCl 7. 5% 30 мл, KH 2 PO 4 6. 8 % - 40 мл, Mg. SO 4 20% - 15 мл, глюконат Са 7, 5% 90 мл Энергетическая ценность 2100 ккал Все питание подается в центральную вену с максимально медленной скоростью

Протокол IY уровня – септический шок у больного перитонитом Соответствует протоколу III уровня

Респираторная терапия. Протокол I уровня - перитонит Перкуссионный и вибрационный массаж грудной клетки – 6 раз в сутки, в дневное время Сеансы спонтанного дыхания с ПДКВ +7+10 см вод ст с одновременной ингаляцией фитонцидов или настойки эвкалипта по 10 мин каждый час, 6 раз в сутки, в дневное время Медикаментозно - аэрозольные, парокислородные ингаляции – 2 раза в сутки Продленная ИВЛ – при наличии показаний, связанных с сопутствующей патологией

Протокол II уровня абдоминальный сепсис Лечение по протоколу 1 уровня При возникновении легочных воспалительно-инфекционных осложнений (трахеит, трахеобронхит, пневмония): Направленная антибактериальная терапия с учетом чувствительности микрофлоры к антибиотикам Постоянная ингаляция увлажненного кислорода Периодическая смена положения больного в постели, кинетикотерапия Длительная ИВЛ и ВВЛ проводятся при наличии показаний

Протокол III уровня – тяжелый сепсис у больного перитонитом Реализуется протокол 11 уровня Проводится длительная ИВЛ (ВВЛ) при прогрессировании легочных воспалительно-инфекционных осложнений, синдрома ОПЛ, РДСВ

Протокол IY уровня – септический шок у больного перитонитом Протокол 111 уровня Проведение длительной ИВЛ по протоколу «поврежденные легкие»

Критерии «безопасной» ИВЛ Р пик менее 35 см вод ст «оптимальный» уровень PEEP Vt не более 6 -7 мл/кг Fi. O 2 менее 0, 6 Отсутствие инверсии Ti: Te

Инфузионная терапия. Протокол I уровня - перитонит Инфузионная терапия проводится как элемент предоперационной подготовки – при наличии признаков гиповолемии и электролитных нарушений (тахикардия, холодные руки и стопы, диурез менее 1 мл/ кг в час) и интраоперационной интенсивной терапии

Определение дефицита воды Дефицит (л) = (1 -0, 4/Ht)* МТ/5 Дефицит (л) = 0, 6*МТ* (1 -142/Na) МТ – масса тела, кг Ht – гематокрит больного, л/л Na – натрий плазмы больного, ммоль/л Суточная потребность в воде составляет 1500 мл/м 2/сут или 60 мл/м 2/час

Определение дефицита электролитов Дефицит К = (4, 5 -К+)*МТ/5 Дефицит Na=(142 -Na+)*МТ/5 Основу терапии составляют растворы кристаллоидов, соотношение коллоидных и кристаллоидных растворов 1: 3
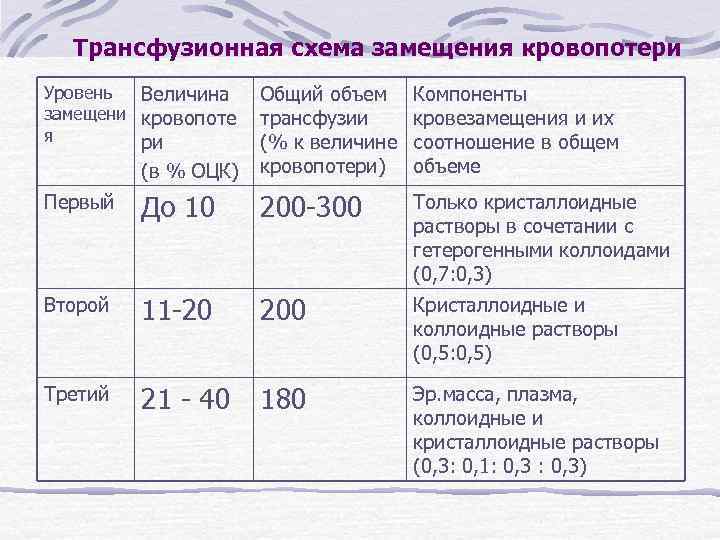
Трансфузионная схема замещения кровопотери Уровень Величина замещени кровопоте я ри (в % ОЦК) Общий объем трансфузии (% к величине кровопотери) Компоненты кровезамещения и их соотношение в общем объеме Первый До 10 200 -300 Только кристаллоидные растворы в сочетании с гетерогенными коллоидами (0, 7: 0, 3) Второй 11 -20 200 Кристаллоидные и коллоидные растворы (0, 5: 0, 5) Третий 21 - 40 180 Эр. масса, плазма, коллоидные и кристаллоидные растворы (0, 3: 0, 1: 0, 3)

Трансфузионная схема замещения кровопотери Уровень замещен ия Величина кровопоте ри (в % ОЦК) Общий объем трансфузии (% к величине кровопотери) Компоненты кровезамещения и их соотношение в общем объеме Четверт ый 41 -70 170 Эр. масса, плазма, коллоидные и кристаллоидные растворы (0, 4 : 0, 1 : 0, 25) Пятый 71 -100 150 Эр. масса, плазма, коллоидные и кристаллоидные растворы (0, 5 : 0, 1 : 0, 2)

Протокол II уровня – абдоминальный сепсис Реализуется протокол 1 уровня Дополнительно – препараты парентерального питания (см протокол нутритивной поддержки)

Протокол III уровня – тяжелый сепсис у больного перитонитом Реализация протокола 11 уровня При развитии почечной, печеночной недостаточности производится коррекция схемы парентерального питания, используются специальные аминокислотные смеси – нефрамин, аминоплазмаль-гепа и др.

Протокол IY уровня - септический шок у больного перитонитом Суточная потребность в жидкости 2000 мл/м 2 Быстрый темп инфузии может привести к опасности развития отека легких и ОПЛ Компенсация потерь проводится с учетом показателей центральной гемодинамики, перфузии периферии и данных лабораторного обследования. Необходимо отказаться от приблизительного расчета потерь и арифметического прибавления их к потребности в жидкости

Протокол IY уровня - септический шок у больного перитонитом При оценке ЦВД следует учитывать, что низкие его значения свидетельствуют о гиповолемии, однако без оценки ударного индекса нельзя сказать какая он – относительная или абсолютная.

Детоксикация. Протокол 1 уровня перитонит Детоксикация не проводится

Протокол 11 уровня – абдоминальный сепсис Цель - стимуляция естественных механизмов детоксикации Инфузионная терапия в режиме естественного диализа с элементами форсированного диуреза: лазикс (3 -4 мг/кг в сут) до достижения диуреза 2, 5 - 3 мл/кг в час после устранения гиповолемии и под контролем электролитного состава плазмы Энтеросорбция - энтеродез, полифепам в желудочный или кишечный зонд Очистительные клизмы 1 - 2 р в сутки (последние 2 пункта – при отсутствии хирургических противопоказаний)

Протокол 111 уровня – тяжелый сепсис у больного перитонитом Реализуется протокол 11 уровня Стимуляция почечного кровотока – дофамин 1 -3 мкг/кг в мин Методы экстракорпоральной детоксикации, показания: Тяжелая ОПН (диурез менее 0, 5 мл/кг МТ в час, К пл > 6, 5 ммоль/л, мочевина > 40 ммоль/л, креатинин > 0, 8 ммоль/л) Эндотоксикоз 111 ст (повышение ВНССМ боле чем в 5 раз - по длинам волн 254 нм >0, 8, 280 нм>1. 0, повышение индекса интоксикации крови по сравнению с индесом интоксикации мочи на 25% и более)

Протокол 111 уровня – тяжелый сепсис у больного перитонитом Методы детоксикации Гемодиализ Гемофильтрация Плазмообмен с плазмосорбцией Перитонеальный диализ

Протокол IY уровня - септический шок у больного перитонитом Реализуется протокол 11 уровня (форсированный диурез и энтеросорбция)

ПРОЧЕЕ При контстатации у больных тяжелого сепсиса, септического шока: Адреномиметики в индивидуальной дозировке при сист АД менее 65 мм рт ст Активированный протеин С – при активизации коагуляционного каскада и угнетении фибринолиза Препараты НМГ с целью профилактики микротромбообразования Ингибиторы протонной помпы, блокаторы Н 2 - рецепторов – для профилактики стресс-язв ЖКТ

При развитии РДСВ Высокие дозы глюкокортикоидов (до 30 мг/кг в сутки в пересчете на преднизолон в течении 72 ч с последующй резкой отменой Поливалентные ингибиторы протеолиза (гордокс до 800 000 ЕИК/ сут).

Активированный протеин С Показан при тяжелом сепсисе, септическом шоке, при тяжести по APACHE II 25 и более баллов или в сочетании с ОРДС Абсолютные противопоказания к использованию протеина С Геморрагический инсульт (3 мес) Тяжелая ЧМТ, операции на ЦНС (2 мес) Внутричерепные опухоли Наличие эпидурального катетера Высокий риск кровотечений Индивидуальная непереносимость

Механизм действия протеина С Снижение присоединения селектинов к лейкоцитам, что сопровождается сохранением целости сосудистого эндотелия Снижение высвобождения цитокинов и медиаторов Блокирование высвобождение TNF α из лейкоцитов Ингибирование выработки тромбина
ПРОТОКОЛЫ ЛЕЧЕНИЯ БОЛЬНЫХ С ПЕРИТОНИТОМ.ppt