69e26951f2d11b6679043faf8832b532.ppt
- Количество слайдов: 36

Промяна в подхода при захарен диабет тип 2 Доц. Михаил Боянов, дмн Клиника по ендокринология УМБАЛ “Александровска” ЕАД МУ - София
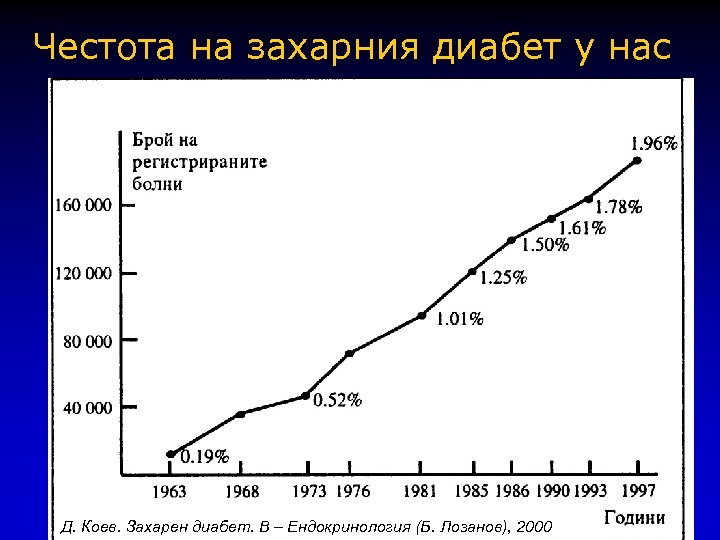
Честота на захарния диабет у нас Д. Коев. Захарен диабет. В – Ендокринология (Б. Лозанов), 2000
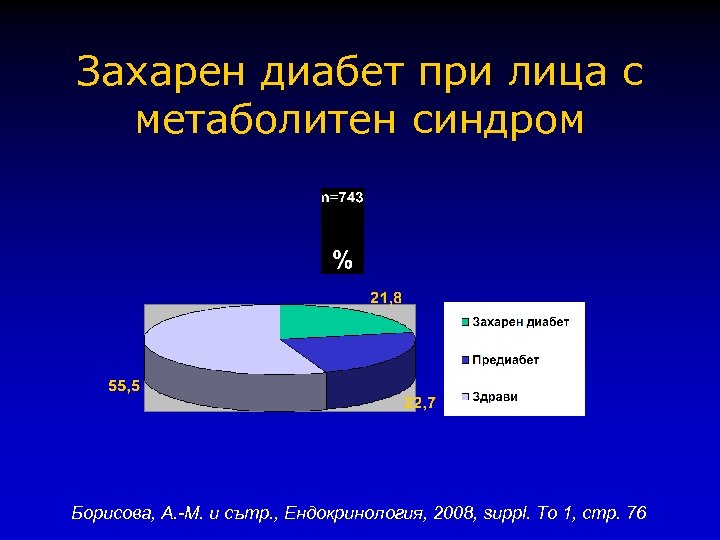
Захарен диабет при лица с метаболитен синдром Борисова, А. -М. и сътр. , Ендокринология, 2008, suppl. To 1, стр. 76
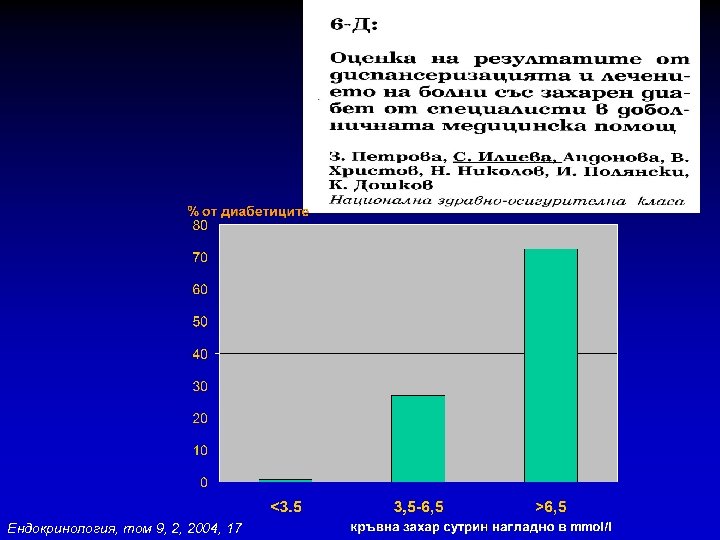
Ендокринология, том 9, 2, 2004, 17
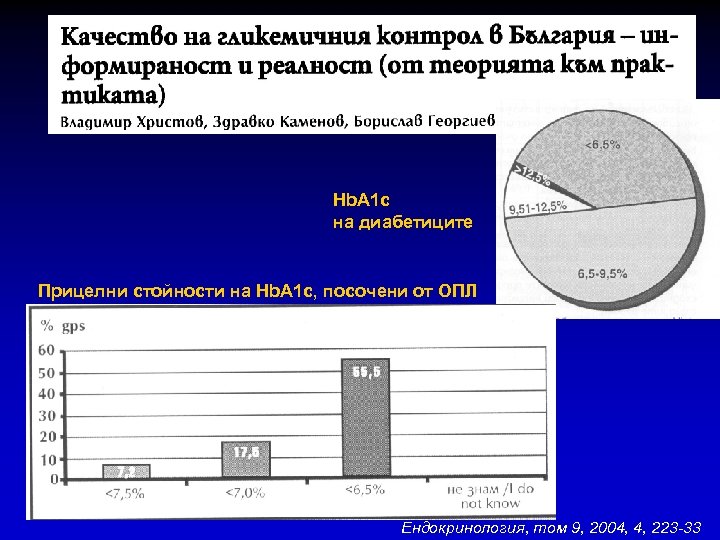
Hb. A 1 c на диабетиците Прицелни стойности на Hb. A 1 c, посочени от ОПЛ Ендокринология, том 9, 2004, 4, 223 -33
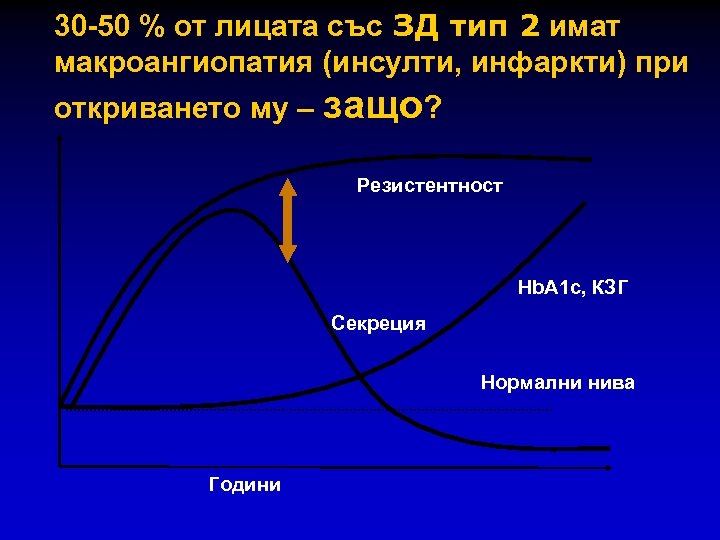
30 -50 % от лицата със ЗД тип 2 имат макроангиопатия (инсулти, инфаркти) при откриването му – защо? Резистентност Hb. A 1 c, КЗГ Секреция Нормални нива Години

Три задачи за ОПЛ при диабетиците • Ранно откриване • Активно, последователно и упорито лечение • Навременно наблюдение

1 -ва задача Кои да скринираме? • При лица над 40 год. и 1 от следните: • ИТМ > 30 kg/m 2 (талия > 94 см мъже и 84 см жени) • Родител със ЗД тип 2 • Предшестваща дисгликемия (вкл. гестационен диабет) • Aртериална хипертония + дислипидемия

Затова НЗОК изисква ежегодно от ЗОЛ след определена възраст • Кръвна захар • Липиди (общ холестерол, HDLхолестерол и триглицериди) • ЕКГ • “Профилактиката е най-доброто лечение”

Диагноза “Захарен диабет” при: • 1. Случайна кръвна захар 11. 1 ммол/л или • 2. Кръвна захар на гладно 7. 0 ммол/л или • 3. Кръвна захар 11. 1 ммол/л на 2 -ри час при орален глюкозотолерансен тест • КОГА НЯМАМЕ ДИАБЕТ? – Кръвна захар на гладно < 5, 6 mmol/l – 5. 6 – 6. 0 mmol/l = висока нормална гликемия – Не се ползват КЗП! Методични указания по захарен диабет, БДЕ 2008

Предиабетни състояния • Нарушена гликемия нагладно (НГГ) – КЗГ сутрин ≥ 6. 0 и < 7. 0 mmol/l • Нарушен въглехидратен толеранс (НГТ) – КЗ на 120 мин. ≥ 7. 8 и < 11. 0 mmol/l • Налагат активно лечение: диета, физическа активност (студия Da Quing), метформин (студия DPP), акарбоза (STOPNIDDM), ксеникал (XENDOS)

Hb. A 1 c за поставяне на диагноза • < 5. 7 % = здрав • 5. 7 – 6. 4 % = предиабет • ≥ 6. 5 % = захарен диабет • Главно като резервно средство!

Диетично лечение - принципи • Общ дневен калораж - 25 -30 kcal/kg; • 3 основни хранения (освен при човешките инсулини); • Съотношение Б: М: Вх = 1. 0 : 0. 8 : 4. 0; • 5 броя плод / зеленчук дневно; • Месо - риба, пиле; • Храни с нисък гликемичен индекс – бобови, паста, салати и други; • хлебни Е (1 хлебна Е = 12 г Вх = 1 филия черен хляб) с таблици за преизчисляване • 1 малка бира или чаша вино дневно

Правило на чинията = разпределение на храните

Физическа активност • Аеробни дейности (бързо ходене, колоездене, тенис, плуване) • 4 -5 пъти седмично по 40 минути • Сърдечна честота – до 100120/мин.
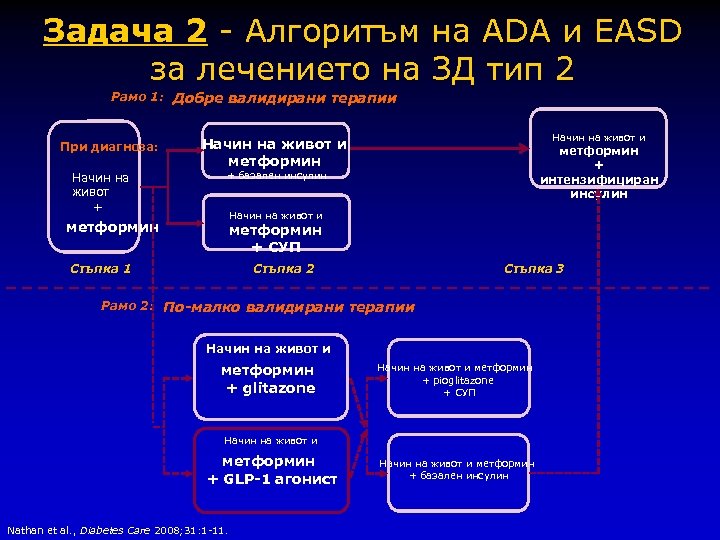
Задача 2 - Алгоритъм на ADA и EASD за лечението на ЗД тип 2 Рамо 1: Добре валидирани терапии При диагноза: Начин на живот + метформин Начин на живот и метформин + интензифициран инсулин + базален инсулин Начин на живот и метформин + СУП Стъпка 1 Стъпка 2 Стъпка 3 Рамо 2: По-малко валидирани терапии Начин на живот и метформин + glitazone Начин на живот и метформин + pioglitazone + СУП Начин на живот и метформин + GLP-1 агонист Nathan et al. , Diabetes Care 2008; 31: 1 -11. Начин на живот и метформин + базален инсулин

Бавно титриране на метформин • Започва се с 500 мг вечер с храната • След 1 седмица – 2 х 500 • След още 1 седмица – 3 х 500 • Оптимална доза – 2 х 1000 мг • Максимална доза – 2. 5 – 3 г • Противопоказания: чернодробни ензими > 100 UI/l; креатинин > 150 мкг/л; при декомпенсирана сърдечна или дихателна недостатъчност – по-ниски дози

Сулфанилурейни препарати • Glibenclamide (Maninil) се избягва • Glimepiride (Amaryl, Glimed, Neoglycal, Glimeral) –до 6 мг дневно • Gliclazide (Diaprel MR, Diglycal– до 320 (120) мг дневно – най-подходящ при тежко ИБС

Други перорални средства • Препоръчва се повече пиоглитазон (няма го!) • GLP-1 – Exenatide (Bayetta) – s. c. ; очаква се Liraglutide (Victoza) - подтискаt глюкагоновата секреция, изпразването на стомаха; внимание – гадене, панкреатити! • DPP IV – инхибитори – Sitagliptine (Januvia) 100 mg 1 път дневно, Vildagliptine (Galvus) 2 x 50 mg per os (СД: гадене, инфекции) • Акарбоза – Glucobay до 200 мг 3 пъти по време на ядене • Глиниди – Novonorm – 0. 5 – 2 мг 3 пъти по време на ядене
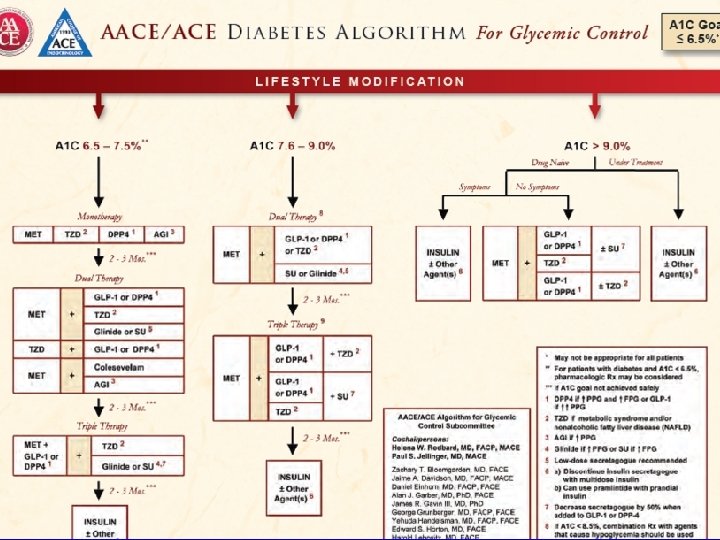

EASD/IDF препоръките за инсулинолечение Днес - двукратно готови микстури за болшинството пациенти със ЗД тип 2! Друга алтернатива е базално-орален режим (базален инсулин + метформин) с постепенно добавяне на прандиални инсулинови инжекции до интензивна схема European Diabetes Policy Group. Diab Med 1999; 16: 716

Предимства на бифазните инсулинови аналози • По-добра корекция на постпрандиалните хипергликемии. • По-нисък риск от късни постпрандиални хипогликемии, както и от нощни хипогликемии. • Възможност за трикратно прандиално приложение с по-добро разпределяне на дозите. • По-малко наддаване на телесно тегло.

Задача 3 - наблюдение • Колко често? – на всеки 3 -6 месеца • Какво да изследваме? – Кръвна захар нагладно – Hb. A 1 c – Липиден профил – Запис на артериално налягане (в 8 и 20 ч. ) – Обиколка на талията (тегло или ИТМ)

Колко да бъде Hb. A 1 c по време на лечението? • Проучвания DCCT, UKPDS, ADVANCE, ACCORD, VADT и други • В общия случай Hb. A 1 c ≤ 6. 5 % (до около 6. 0 %) • Hb. A 1 c ≤ 7. 0 % се допуска в специални случаи: малка очаквана продължителност на живот, тежка съдова болест (ИБС, МСБ), тежки хипогликемии • Стойност > 7. 0 % не се разрешава! • Hb. A 1 c > 7. 0 % за повече от 3 месеца = нужда за промяна на терапията
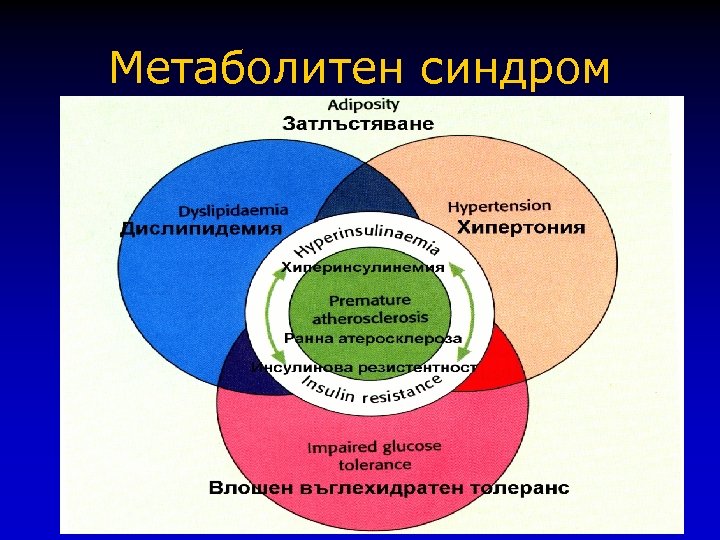
Метаболитен синдром

Лечение на хипертонията при ЗД

Лечение на дислипидемията при ЗД • При триглицериди < 4. 0 mmol/l и водещо повишение на LDL – статини! • При водещо повишение на VLDL и триглицеридите – фибрати! • Резервни средства – езетимиб, омега 3 -мастни киселини
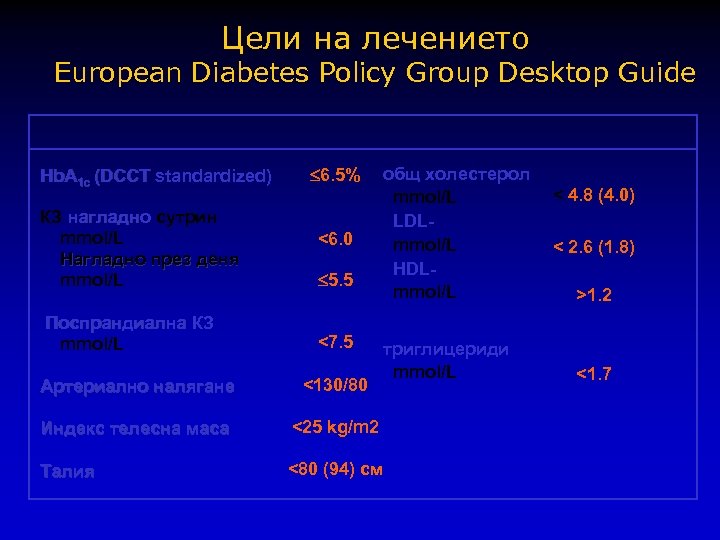
Цели на лечението European Diabetes Policy Group Desktop Guide Hb. A 1 c (DCCT standardized) КЗ нагладно сутрин mmol/L Нагладно през деня mmol/L Поспрандиална КЗ mmol/L 6. 5% <6. 0 5. 5 <7. 5 общ холестерол mmol/L LDLmmol/L HDLmmol/L триглицериди mmol/L Артериално налягане <130/80 Индекс телесна маса <25 kg/m 2 Талия <80 (94) см < 4. 8 (4. 0) < 2. 6 (1. 8) >1. 2 <1. 7

Изисквания на НЗОК за диспансерните диабетици • 4 кръвно-захарни профила годишно или 2 пъти гликиран хемоглобин А 1 с (по-информативен!) • 1 изследване на микроалбуминурия, липиди • 1 очен или неврологичен преглед • 1 ЕКГ на 2 години • Проследяване на артериално налягане, телесно тегло, сърдечен и неврологичен статус

Захарен диабет тип 2 на перорално лечение се диспансеризира от ОПЛ • 4 кръвно-захарни профила или 2 гликирани хемоглобина годишно • Холестерол и триглицериди – 1 път год. • Консултация с ендокринолог – 1 път годишно по преценка • Други изследвания и специалисти – по преценка

Внимание ! • Усложнения на захарния диабет

Диабетна макроангиопатия • Ранна диагноза: Доплеризмервания, индекс глезен-ръка (ABI 0. 9 – 1. 2) • Лечение на гликемията, хипертонията, дислипидемията; • Статини, ацетизал • Ранна реваскуларизация

Изводи • 1. Необходим е национален диабетен регистър • 2. Необходима е национална диабетна програма • 3. Необходима е ранна диагноза и агресивно лечение • 4. Важно е последователното мониториране

Бил Клинтън: “На нас няма да ни бъде простено никога, ако позволим следващите поколения да живеят по-кратко от нас, защото сме се провалили и не сме използвали нашите знания, за да се борим с диабета”.

Да не допускаме хоспитализации

Да запазим красотата на живота!
69e26951f2d11b6679043faf8832b532.ppt