Пороки сердца-пролапс.ppt
- Количество слайдов: 102
 ПРОЛАПС МИТРАЛЬНОГО КЛАПАНА
ПРОЛАПС МИТРАЛЬНОГО КЛАПАНА
 Пролапс митрального клапана (ПМК) - это провисание створок клапана в полость левого предсердия - явление, к которому не все врачи относятся однозначно, так как до сих пор не оценена его степень риска и диагностическая значимость. Cuffer и Borbillon в 1887 году первыми описали аускультативный феномен среднесистолических щелчков (кликов), не связанных с изгнанием крови.
Пролапс митрального клапана (ПМК) - это провисание створок клапана в полость левого предсердия - явление, к которому не все врачи относятся однозначно, так как до сих пор не оценена его степень риска и диагностическая значимость. Cuffer и Borbillon в 1887 году первыми описали аускультативный феномен среднесистолических щелчков (кликов), не связанных с изгнанием крови.
 Частота ПМК у детей колеблется от 2 до 16% и зависит от метода его выявления (аускультация, фонокардиография (ФКГ), эхокардиография (Эхо. КГ)). Частота ПМК увеличивается с возрастом. Чаще всего он выявляется в возрасте 7 -15 лет. У детей до 10 лет пролапс МК встречается примерно одинаково часто у мальчиков и девочек, старше 10 лет - значительно чаще обнаруживается у девочек в соотношении 2: 1. У новорожденных синдром ПМК встречается казуистически редко. У детей с различной кардиальной патологией ПМК обнаруживается в 1023% случаев, достигает высоких значений при наследственных заболеваниях соединительной ткани. Отмечен случай пролапса МК у плода 33 недели гестации, с помощью фетальной Эхо. КГ от матери с болезнью Марфана.
Частота ПМК у детей колеблется от 2 до 16% и зависит от метода его выявления (аускультация, фонокардиография (ФКГ), эхокардиография (Эхо. КГ)). Частота ПМК увеличивается с возрастом. Чаще всего он выявляется в возрасте 7 -15 лет. У детей до 10 лет пролапс МК встречается примерно одинаково часто у мальчиков и девочек, старше 10 лет - значительно чаще обнаруживается у девочек в соотношении 2: 1. У новорожденных синдром ПМК встречается казуистически редко. У детей с различной кардиальной патологией ПМК обнаруживается в 1023% случаев, достигает высоких значений при наследственных заболеваниях соединительной ткани. Отмечен случай пролапса МК у плода 33 недели гестации, с помощью фетальной Эхо. КГ от матери с болезнью Марфана.
 ПМК: первичный (идиопатический) вторичный: ишемическая болезнь сердца (ИБС), инфаркт миокарда, кардиомиопатии, кальцификация митрального кольца, дисфункция сосочковых мышц, застойная сердечная недостаточность, системная красная волчанка. Первичный ПМК не считается не только грубой патологией сердца, но чаще всего патологией вообще. Однако, если в силу миксоматозных изменений ПМК сопровождается выраженными кардиальными нарушениями, преимущественно нарушением ритма и проводимости или значительной митральной регургитацией, он привлекает к себе внимание в лечебном и прогностическом аспектах.
ПМК: первичный (идиопатический) вторичный: ишемическая болезнь сердца (ИБС), инфаркт миокарда, кардиомиопатии, кальцификация митрального кольца, дисфункция сосочковых мышц, застойная сердечная недостаточность, системная красная волчанка. Первичный ПМК не считается не только грубой патологией сердца, но чаще всего патологией вообще. Однако, если в силу миксоматозных изменений ПМК сопровождается выраженными кардиальными нарушениями, преимущественно нарушением ритма и проводимости или значительной митральной регургитацией, он привлекает к себе внимание в лечебном и прогностическом аспектах.
 Гемодинамика При отсутствии митральной недостаточности сократительная функция ЛЖ остается неизмененной. Из-за вегетативных нарушений может отмечаться гиперкинетический кардиальный синдром: усиление тонов сердца, отчетливая пульсация сонных артерий, pulsus celer et altus, систолический шум изгнания, умеренная систолическая гипертензия. Если возникает MH, определяется снижение сократительной способности миокарда, может развиться НК. В 70% при первичном ПМК выявлена пограничная легочная гипертензия. Клинически пограничная легочная гипертензия может быть заподозрена по наличию указаний на болевые ощущения, возникающие в правом подреберье при продолжительном беге, спортивных занятиях.
Гемодинамика При отсутствии митральной недостаточности сократительная функция ЛЖ остается неизмененной. Из-за вегетативных нарушений может отмечаться гиперкинетический кардиальный синдром: усиление тонов сердца, отчетливая пульсация сонных артерий, pulsus celer et altus, систолический шум изгнания, умеренная систолическая гипертензия. Если возникает MH, определяется снижение сократительной способности миокарда, может развиться НК. В 70% при первичном ПМК выявлена пограничная легочная гипертензия. Клинически пограничная легочная гипертензия может быть заподозрена по наличию указаний на болевые ощущения, возникающие в правом подреберье при продолжительном беге, спортивных занятиях.
 Клинические проявления ПМК Основные: - кардиальный синдром с вегетативными проявлениями; - сердцебиение и перебои в работе сердца; - гипервентиляционный синдром; - вегетативные кризы; - синкопальные состояния; - нарушения терморегуляции. С раннего возраста могут быть выявлены признаки диспластического развития соединительнотканных структур опорно-двигательного и связочного аппарата (дисплазия тазобедренных суставов, паховые и пупочные грыжи). У большинства обнаруживается предрасположенность к простудным заболеваниям, раннее начало ангин, хронический тонзиллит. Неспецифические симптомы нейроциркуляторной дистонии (НЦД) выявляются в 82 -100% случаев, у 20 -60% пациентов отсутствуют какиелибо субъективные симптомы. Клинические симптомы чаще встречаются у женщин: тошнота и "ком в горле", вегетативные кризы, повышенная потливость, астеновегетативный синдром, периоды субфебрилитета, синкопальные состояния.
Клинические проявления ПМК Основные: - кардиальный синдром с вегетативными проявлениями; - сердцебиение и перебои в работе сердца; - гипервентиляционный синдром; - вегетативные кризы; - синкопальные состояния; - нарушения терморегуляции. С раннего возраста могут быть выявлены признаки диспластического развития соединительнотканных структур опорно-двигательного и связочного аппарата (дисплазия тазобедренных суставов, паховые и пупочные грыжи). У большинства обнаруживается предрасположенность к простудным заболеваниям, раннее начало ангин, хронический тонзиллит. Неспецифические симптомы нейроциркуляторной дистонии (НЦД) выявляются в 82 -100% случаев, у 20 -60% пациентов отсутствуют какиелибо субъективные симптомы. Клинические симптомы чаще встречаются у женщин: тошнота и "ком в горле", вегетативные кризы, повышенная потливость, астеновегетативный синдром, периоды субфебрилитета, синкопальные состояния.
 Характерные аускультативные признаки ПМК - изолированные щелчки (клики); - сочетание щелчков с позднесистолическим шумом; - изолированный позднесистолические шумы (ПСШ); - голосистолические шумы. Дополнительными (необязательными) аускультативными проявлениями при ПМК являются "писки" ("мяуканье"). У некоторых детей с ПМК может выслушиваться III тон, возникающий в фазу быстрого наполнения ЛЖ. Аритмии при ПМК встречаются в 16 -79% случаев.
Характерные аускультативные признаки ПМК - изолированные щелчки (клики); - сочетание щелчков с позднесистолическим шумом; - изолированный позднесистолические шумы (ПСШ); - голосистолические шумы. Дополнительными (необязательными) аускультативными проявлениями при ПМК являются "писки" ("мяуканье"). У некоторых детей с ПМК может выслушиваться III тон, возникающий в фазу быстрого наполнения ЛЖ. Аритмии при ПМК встречаются в 16 -79% случаев.
 Электрокардиография - изменения конечной части желудочкового комплекса, нарушения сердечного ритма и проводимости. - изолированная инверсия зубцов Т в отведениях от конечностей; II, III, av. F без смещения сегмента ST; - инверсия зубцов Т в отведениях от конечностей и левых грудных отведениях (преимущественно в V 5 -V 6) в сочетании с небольшим смещением ST ниже изолинии; - инверсия зубцов Т в сочетании с подъемом сегмента ST. Эхокардиография - провисание створки в полость левого предсердия в середине, конце или на протяжении всей систолы. 3 степени в зависимости от глубины пролабирования: I - до 5 мм ниже клапанного кольца, II - 6 -10 мм, III - более 10 мм. ПМК глубиной до 1 см прогностически благоприятен.
Электрокардиография - изменения конечной части желудочкового комплекса, нарушения сердечного ритма и проводимости. - изолированная инверсия зубцов Т в отведениях от конечностей; II, III, av. F без смещения сегмента ST; - инверсия зубцов Т в отведениях от конечностей и левых грудных отведениях (преимущественно в V 5 -V 6) в сочетании с небольшим смещением ST ниже изолинии; - инверсия зубцов Т в сочетании с подъемом сегмента ST. Эхокардиография - провисание створки в полость левого предсердия в середине, конце или на протяжении всей систолы. 3 степени в зависимости от глубины пролабирования: I - до 5 мм ниже клапанного кольца, II - 6 -10 мм, III - более 10 мм. ПМК глубиной до 1 см прогностически благоприятен.
 Дифференциальная диагностика • шум обладает значительной изменчивостью при перемене положения тела, • не является облигатным признаком и встречается либо самостоятельно, либо в совокупности с систолическим щелчком или «кликом» , • применение вазопрессорных средств приводит к ослаблению интенсивности «клика» и укорочению шума, • полной корреляции характера аускультативных данных со степенью пролабирования створки или створок клапана и количеством пораженных клапанов не обнаруживается. Провоцирующие диагностические пробы: üизменение положения тела, üфизическая и холодовая нагрузки, üпробы с амилнитритом и нитроглицерином, üпроба Вальсальвы.
Дифференциальная диагностика • шум обладает значительной изменчивостью при перемене положения тела, • не является облигатным признаком и встречается либо самостоятельно, либо в совокупности с систолическим щелчком или «кликом» , • применение вазопрессорных средств приводит к ослаблению интенсивности «клика» и укорочению шума, • полной корреляции характера аускультативных данных со степенью пролабирования створки или створок клапана и количеством пораженных клапанов не обнаруживается. Провоцирующие диагностические пробы: üизменение положения тела, üфизическая и холодовая нагрузки, üпробы с амилнитритом и нитроглицерином, üпроба Вальсальвы.
 Дифференциальная диагностика Миокардит üшум постепенно прогрессирует, затем регрессирует, üизменение границ сердца влево с последующим возвращением к прежнему уровню, üне выслушивается систолический «клик» , üснижение фракции выброса и некоторое расширение ЛЖ при Эхо. КГ, üдинамика изменений в крови. Аневризма межпредсердной перегородки üналичие выпячивания МПП в сторону правого предсердия в области овального окна по ЭХО-КГ, üпредрасположенность к развитию наджелудочковых тахиаритмий, синдрома слабости синусового узла.
Дифференциальная диагностика Миокардит üшум постепенно прогрессирует, затем регрессирует, üизменение границ сердца влево с последующим возвращением к прежнему уровню, üне выслушивается систолический «клик» , üснижение фракции выброса и некоторое расширение ЛЖ при Эхо. КГ, üдинамика изменений в крови. Аневризма межпредсердной перегородки üналичие выпячивания МПП в сторону правого предсердия в области овального окна по ЭХО-КГ, üпредрасположенность к развитию наджелудочковых тахиаритмий, синдрома слабости синусового узла.
 Дифференциальная диагностика Синдром Эванса-Ллойд-Томаса üупорные кардиалгии по типу стенокардитических, üконституциональная аномалия положения сердца, üусиление прекардиальной пульсации, üфункциональный СШ, üотрицательные зубцы Т в отведениях II, III, av. F. üRg: в косых проекциях - при глубоком вдохе тень сердца значительно отдаляется от диафрагмы ("подвешенное" сердце), визуализируется тень нижней полой вены. Изолированный пролапс трикуспидального клапана üнаблюдается казуистически редко, üаускультативная картина как при ПМК, но щелчки и поздний СШ слышны над мечевидным отростком и справа от грудины, üщелчки становятся позднесистолическими при вдохе и раннесистолическими при выдохе.
Дифференциальная диагностика Синдром Эванса-Ллойд-Томаса üупорные кардиалгии по типу стенокардитических, üконституциональная аномалия положения сердца, üусиление прекардиальной пульсации, üфункциональный СШ, üотрицательные зубцы Т в отведениях II, III, av. F. üRg: в косых проекциях - при глубоком вдохе тень сердца значительно отдаляется от диафрагмы ("подвешенное" сердце), визуализируется тень нижней полой вены. Изолированный пролапс трикуспидального клапана üнаблюдается казуистически редко, üаускультативная картина как при ПМК, но щелчки и поздний СШ слышны над мечевидным отростком и справа от грудины, üщелчки становятся позднесистолическими при вдохе и раннесистолическими при выдохе.
 Осложнения первичного ПМК • острая или хроническая митральная недостаточность, • бактериальный эндокардит, • тромбоэмболия, • жизнеугрожаемые аритмии, • внезапная смерть. Медикаментозная терапия направлена на: 1. лечение вегетососудистой дистонии; 2. предупреждение возникновения нейродистрофии миокарда; 3. психотерапию; 4. антибактериальную профилактику инфекционного эндокардита.
Осложнения первичного ПМК • острая или хроническая митральная недостаточность, • бактериальный эндокардит, • тромбоэмболия, • жизнеугрожаемые аритмии, • внезапная смерть. Медикаментозная терапия направлена на: 1. лечение вегетососудистой дистонии; 2. предупреждение возникновения нейродистрофии миокарда; 3. психотерапию; 4. антибактериальную профилактику инфекционного эндокардита.
 Поражение митрального клапана при ревматическом эндокардите: • утолщение створок митрального клапана (воспалительный отек с последующим развитием фиброзной ткани); • сращение комиссур; • сращение и укорочение хорд клапана; • развитие кальциноза створок, фиброзного кольца и подклапанных структур. На ранних стадиях заболевания изменения митрального клапана ограничены лишь утолщением и сращением его створок и комиссур, которые обычно легко разделяются при комиссуротомии. Поздние стадии митрального стеноза характеризуются резким склерозированием, утолщением и кальцинозом створок, которые становятся малоподвижными, ригидными. В тяжелых случаях происходит деформация подклапанного пространства: хорды и папиллярные мышцы припаяны к створкам клапана, верхушка ЛЖ сужена.
Поражение митрального клапана при ревматическом эндокардите: • утолщение створок митрального клапана (воспалительный отек с последующим развитием фиброзной ткани); • сращение комиссур; • сращение и укорочение хорд клапана; • развитие кальциноза створок, фиброзного кольца и подклапанных структур. На ранних стадиях заболевания изменения митрального клапана ограничены лишь утолщением и сращением его створок и комиссур, которые обычно легко разделяются при комиссуротомии. Поздние стадии митрального стеноза характеризуются резким склерозированием, утолщением и кальцинозом створок, которые становятся малоподвижными, ригидными. В тяжелых случаях происходит деформация подклапанного пространства: хорды и папиллярные мышцы припаяны к створкам клапана, верхушка ЛЖ сужена.
 Гемодинамические изменения • гипертрофия и дилатация левого предсердия; • легочная гипертензия (“венозная” и “артериальная”) с застоем крови в малом круге кровообращения и повышением давления в легочной артерии; • гипертрофия и дилатация правого желудочка; • “фиксированный” ударный объем. На поздних стадиях заболевания декомпенсация порока характеризуется застоем крови в обоих кругах кровообращения с развитием клинической картины левосердечной и правожелудочковой недостаточности.
Гемодинамические изменения • гипертрофия и дилатация левого предсердия; • легочная гипертензия (“венозная” и “артериальная”) с застоем крови в малом круге кровообращения и повышением давления в легочной артерии; • гипертрофия и дилатация правого желудочка; • “фиксированный” ударный объем. На поздних стадиях заболевания декомпенсация порока характеризуется застоем крови в обоих кругах кровообращения с развитием клинической картины левосердечной и правожелудочковой недостаточности.
 Нередкими осложнениями митрального стеноза являются: • фибрилляция и трепетание предсердий; • образование внутрисердечных тромбов и тромбоэмболий в артерии большого круга кровообращения; • относительная недостаточность клапана легочной артерии. • относительная недостаточность трехстворчатого клапана;
Нередкими осложнениями митрального стеноза являются: • фибрилляция и трепетание предсердий; • образование внутрисердечных тромбов и тромбоэмболий в артерии большого круга кровообращения; • относительная недостаточность клапана легочной артерии. • относительная недостаточность трехстворчатого клапана;
 Клиническая картина В зависимости от площади митрального отверстия выделяют несколько степеней митрального стеноза: • легкий митральный стеноз - площадь отверстия от 2, 0 см 2 до 4, 0 см 2; • умеренный митральный стеноз - площадь отверстия от 1, 0 см 2 до 2, 0 см 2; • тяжелый митральный стеноз - площадь отверстия меньше 1, 0 см 2. Жалобы Одышка – связана с застоем крови малом круге кровообращения и лёгочной гипертензией. Вначале появляется при физической нагрузке или психоэмоциональном напряжении, в дальнейшем – при меньшей нагрузке и в покое. Нередко приобретает черты ортопноэ, усиливаясь или появляясь в горизонтальном положении и уменьшаясь или исчезая в положении больного сидя. Нередко в этих случаях появляется сухой кашель.
Клиническая картина В зависимости от площади митрального отверстия выделяют несколько степеней митрального стеноза: • легкий митральный стеноз - площадь отверстия от 2, 0 см 2 до 4, 0 см 2; • умеренный митральный стеноз - площадь отверстия от 1, 0 см 2 до 2, 0 см 2; • тяжелый митральный стеноз - площадь отверстия меньше 1, 0 см 2. Жалобы Одышка – связана с застоем крови малом круге кровообращения и лёгочной гипертензией. Вначале появляется при физической нагрузке или психоэмоциональном напряжении, в дальнейшем – при меньшей нагрузке и в покое. Нередко приобретает черты ортопноэ, усиливаясь или появляясь в горизонтальном положении и уменьшаясь или исчезая в положении больного сидя. Нередко в этих случаях появляется сухой кашель.
 Жалобы Кровохарканье - появляется при выраженном застое в венах малого круга кровообращения и обусловлено разрывом легочно-бронхиальных анастомозов под действием высокой венозной легочной гипертензии. Следует помнить, что причиной кровохарканья у больных митральным стенозом может быть развитие тромбоэмболии ветвей легочной артерии и инфаркта легкого. При альвеолярном отеке легких у больных может появляться серозная мокрота, нередко розоватого цвета, что связано с пропотеванием эритроцитов и плазмы в просвет альвеол (per diapedesum). При увеличении у больных митральным стенозом легочного сосудистого сопротивления, т. е. при нарастании легочной артериальной гипертензии (“второго барьера”) и особенно при возникновении правожелудочковой недостаточности некоторые признаки венозного застоя крови в легких (приступы удушья, эпизоды отека легких и кровохарканье) уменьшаются.
Жалобы Кровохарканье - появляется при выраженном застое в венах малого круга кровообращения и обусловлено разрывом легочно-бронхиальных анастомозов под действием высокой венозной легочной гипертензии. Следует помнить, что причиной кровохарканья у больных митральным стенозом может быть развитие тромбоэмболии ветвей легочной артерии и инфаркта легкого. При альвеолярном отеке легких у больных может появляться серозная мокрота, нередко розоватого цвета, что связано с пропотеванием эритроцитов и плазмы в просвет альвеол (per diapedesum). При увеличении у больных митральным стенозом легочного сосудистого сопротивления, т. е. при нарастании легочной артериальной гипертензии (“второго барьера”) и особенно при возникновении правожелудочковой недостаточности некоторые признаки венозного застоя крови в легких (приступы удушья, эпизоды отека легких и кровохарканье) уменьшаются.
 Жалобы Повышенная утомляемость, мышечная слабость, появляющиеся при физической нагрузке, - весьма характерные и ранние клинические признаки митрального стеноза. Боли в области сердца возникают у небольшой части больных митральным стенозом. Их связывают преимущественно с выраженной легочной гипертензией. Если отсутствуют сопутствующий коронарный атеросклероз и ИБС, боли обычно не носят характера типичной стенокардии. Они чаще тупые, давящие, длительные и не связаны с физической нагрузкой. В других случаях боли в области сердца носят острый колющий характер, кратковременны, что заставляет дифференцировать их с приступами стенокардии. Нитроглицерин, как правило, не купирует боль. Отеки, тяжесть в правом подреберье, диспепсические расстройства (анорексию, тошноту, рвоту и др. ) характерны для поздних стадий заболевания, когда развиваются правожелудочковая недостаточность и застой крови в венозном русле большого круга кровообращения.
Жалобы Повышенная утомляемость, мышечная слабость, появляющиеся при физической нагрузке, - весьма характерные и ранние клинические признаки митрального стеноза. Боли в области сердца возникают у небольшой части больных митральным стенозом. Их связывают преимущественно с выраженной легочной гипертензией. Если отсутствуют сопутствующий коронарный атеросклероз и ИБС, боли обычно не носят характера типичной стенокардии. Они чаще тупые, давящие, длительные и не связаны с физической нагрузкой. В других случаях боли в области сердца носят острый колющий характер, кратковременны, что заставляет дифференцировать их с приступами стенокардии. Нитроглицерин, как правило, не купирует боль. Отеки, тяжесть в правом подреберье, диспепсические расстройства (анорексию, тошноту, рвоту и др. ) характерны для поздних стадий заболевания, когда развиваются правожелудочковая недостаточность и застой крови в венозном русле большого круга кровообращения.
 Диагностическими признаки 1. Гипертрофия и дилатация ЛП и ПЖ, выявляемые при пальпации и перкуссии сердца: • усиленный и разлитой сердечный толчок; • эпигастральная пульсация; • сглаженность талии сердца; • смещение вправой границы относительной тупости; • расширение абсолютной тупости сердца.
Диагностическими признаки 1. Гипертрофия и дилатация ЛП и ПЖ, выявляемые при пальпации и перкуссии сердца: • усиленный и разлитой сердечный толчок; • эпигастральная пульсация; • сглаженность талии сердца; • смещение вправой границы относительной тупости; • расширение абсолютной тупости сердца.
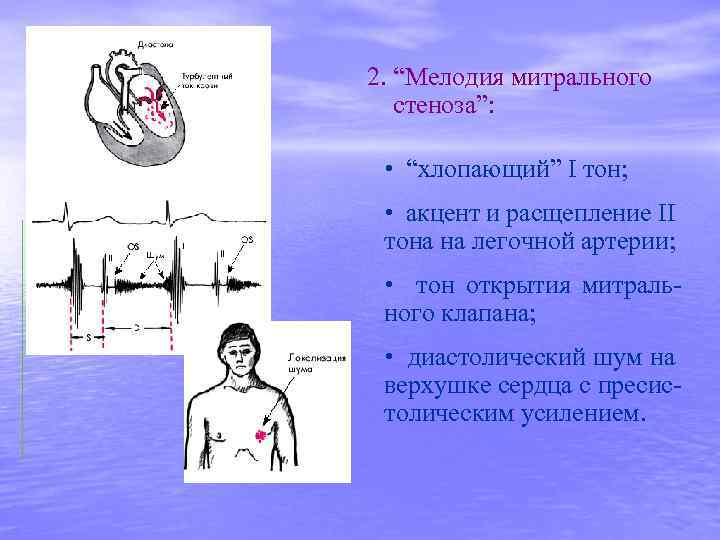 2. “Мелодия митрального стеноза”: • “хлопающий” I тон; • акцент и расщепление II тона на легочной артерии; • тон открытия митрального клапана; • диастолический шум на верхушке сердца с пресистолическим усилением.
2. “Мелодия митрального стеноза”: • “хлопающий” I тон; • акцент и расщепление II тона на легочной артерии; • тон открытия митрального клапана; • диастолический шум на верхушке сердца с пресистолическим усилением.
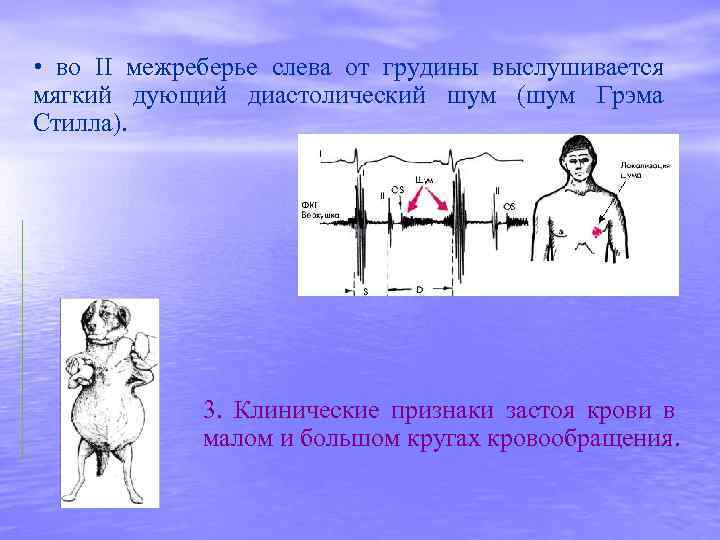 • во II межреберье слева от грудины выслушивается мягкий дующий диастолический шум (шум Грэма Стилла). 3. Клинические признаки застоя крови в малом и большом кругах кровообращения.
• во II межреберье слева от грудины выслушивается мягкий дующий диастолический шум (шум Грэма Стилла). 3. Клинические признаки застоя крови в малом и большом кругах кровообращения.
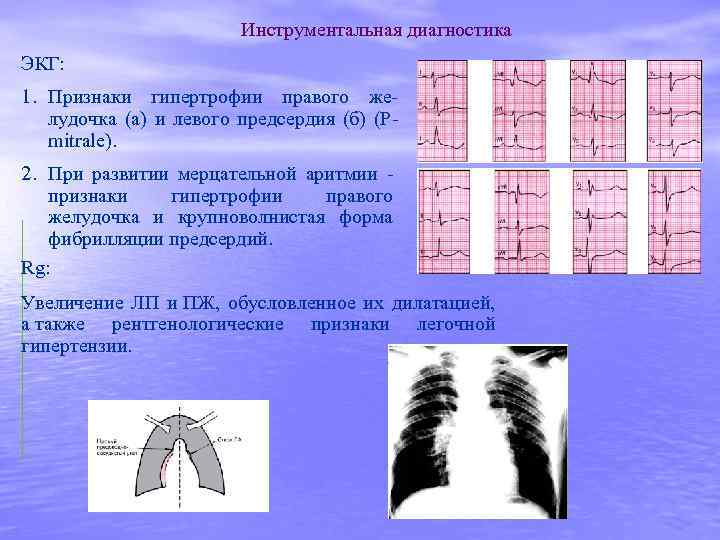 Инструментальная диагностика ЭКГ: 1. Признаки гипертрофии правого желудочка (а) и левого предсердия (б) (Рmitrale). 2. При развитии мерцательной аритмии - признаки гипертрофии правого желудочка и крупноволнистая форма фибрилляции предсердий. Rg: Увеличение ЛП и ПЖ, обусловленное их дилатацией, а также рентгенологические признаки легочной гипертензии.
Инструментальная диагностика ЭКГ: 1. Признаки гипертрофии правого желудочка (а) и левого предсердия (б) (Рmitrale). 2. При развитии мерцательной аритмии - признаки гипертрофии правого желудочка и крупноволнистая форма фибрилляции предсердий. Rg: Увеличение ЛП и ПЖ, обусловленное их дилатацией, а также рентгенологические признаки легочной гипертензии.
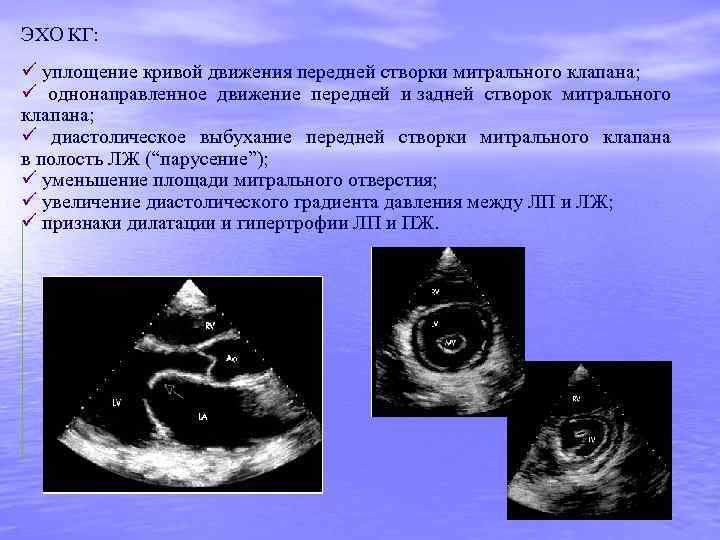 ЭХО КГ: ü уплощение кривой движения передней створки митрального клапана; ü однонаправленное движение передней и задней створок митрального клапана; ü диастолическое выбухание передней створки митрального клапана в полость ЛЖ (“парусение”); ü уменьшение площади митрального отверстия; ü увеличение диастолического градиента давления между ЛП и ЛЖ; ü признаки дилатации и гипертрофии ЛП и ПЖ.
ЭХО КГ: ü уплощение кривой движения передней створки митрального клапана; ü однонаправленное движение передней и задней створок митрального клапана; ü диастолическое выбухание передней створки митрального клапана в полость ЛЖ (“парусение”); ü уменьшение площади митрального отверстия; ü увеличение диастолического градиента давления между ЛП и ЛЖ; ü признаки дилатации и гипертрофии ЛП и ПЖ.
 Лечение При преобладании венозного застоя крови в малом круге кровообращения: диуретики (дихлортиазид 50– 100 мг в сутки, фуросемид 40– 60 мг в сутки, этакриновая кислота 50– 100 мг в сутки). Нитраты (нитросорбид, изокет, кардикет 20– 40 мг в сутки, моночинкве-ретард 50 мг в сутки и др. ). При синусовой тахикардии: b-адреноблокаторы (атенолол 25– 50 мг в сутки, метопролол 50– 100 мг в сутки, карведилол 12, 5– 50 мг в сутки). При тахисистолической форме мерцательной аритмии: дигоксин в дозе 0, 25– 0, 375 мг в сутки. При необходимости можно комбинировать с β-адреноблокаторами. Выраженная правожелудочковая недостаточность: тиазидовые или петлевые диуретики, антагонисты альдостерона (альдактон, верошпирон 200– 300 мг в сутки). ингибиторы АПФ (эналаприл 10 мг в сутки, периндоприл 2 мг в сутки и т. п. ). Лечение тромбоэмболических осложнений: гепарин, непрямые антикоагулянты (Варварин) не менее 1 года, при необходимости аспирин (около 100 мг в сутки).
Лечение При преобладании венозного застоя крови в малом круге кровообращения: диуретики (дихлортиазид 50– 100 мг в сутки, фуросемид 40– 60 мг в сутки, этакриновая кислота 50– 100 мг в сутки). Нитраты (нитросорбид, изокет, кардикет 20– 40 мг в сутки, моночинкве-ретард 50 мг в сутки и др. ). При синусовой тахикардии: b-адреноблокаторы (атенолол 25– 50 мг в сутки, метопролол 50– 100 мг в сутки, карведилол 12, 5– 50 мг в сутки). При тахисистолической форме мерцательной аритмии: дигоксин в дозе 0, 25– 0, 375 мг в сутки. При необходимости можно комбинировать с β-адреноблокаторами. Выраженная правожелудочковая недостаточность: тиазидовые или петлевые диуретики, антагонисты альдостерона (альдактон, верошпирон 200– 300 мг в сутки). ингибиторы АПФ (эналаприл 10 мг в сутки, периндоприл 2 мг в сутки и т. п. ). Лечение тромбоэмболических осложнений: гепарин, непрямые антикоагулянты (Варварин) не менее 1 года, при необходимости аспирин (около 100 мг в сутки).
 Хирургическое лечение. Показания: 1. Умеренный митральный стеноз с площадью отверстия от 1, 0 до 2, 0 см 2 и наличием клинических проявлений. 2. Критический стеноз (площадь отверстия меньше 1, 0 см 2) с наличием тяжелой декомпенсации. 3. Митральный стеноз, сопровождающийся повторными тромбоэмболиями. При площади митрального отверстия больше 2, 0 см 2 и малосимптомном течении заболевания (например, одышка при физической нагрузке) оперативное лечение не показано. Методы хирургического лечения. 1. Катетерная баллонная вальвулопластика. Показана в молодом возрасте, при отсутствии грубой деформации клапана, утолщения и кальциноза створок. Иногда используют как менее травматическую процедуру у пожилых больных или у беременных женщин. 2. Комиссуротомия (вальвулотомия). Проводится в условиях искусственного кровообращения на открытом сердце. Выживаемость в течение 5 лет – 95%). Возможно развитие рестенозов митрального отверстия, что связано с рецидивами ревматизма. 3. Протезирование митрального клапана проводят при грубых морфологических изменениях створок клапана, деформации подклапанного пространства, при сопутствующей недостаточности митрального клапана.
Хирургическое лечение. Показания: 1. Умеренный митральный стеноз с площадью отверстия от 1, 0 до 2, 0 см 2 и наличием клинических проявлений. 2. Критический стеноз (площадь отверстия меньше 1, 0 см 2) с наличием тяжелой декомпенсации. 3. Митральный стеноз, сопровождающийся повторными тромбоэмболиями. При площади митрального отверстия больше 2, 0 см 2 и малосимптомном течении заболевания (например, одышка при физической нагрузке) оперативное лечение не показано. Методы хирургического лечения. 1. Катетерная баллонная вальвулопластика. Показана в молодом возрасте, при отсутствии грубой деформации клапана, утолщения и кальциноза створок. Иногда используют как менее травматическую процедуру у пожилых больных или у беременных женщин. 2. Комиссуротомия (вальвулотомия). Проводится в условиях искусственного кровообращения на открытом сердце. Выживаемость в течение 5 лет – 95%). Возможно развитие рестенозов митрального отверстия, что связано с рецидивами ревматизма. 3. Протезирование митрального клапана проводят при грубых морфологических изменениях створок клапана, деформации подклапанного пространства, при сопутствующей недостаточности митрального клапана.
 НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА
НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА
 Недостаточность митрального клапана — это неполное смыкание створок клапана во время систолы желудочков, сопровождающееся регургитацией крови из ЛЖ в ЛП. Изолированная недостаточность митрального клапана составляет примерно 5– 10% от общего числа пороков сердца. Митральная недостаточность несколько чаще встречается у мужчин.
Недостаточность митрального клапана — это неполное смыкание створок клапана во время систолы желудочков, сопровождающееся регургитацией крови из ЛЖ в ЛП. Изолированная недостаточность митрального клапана составляет примерно 5– 10% от общего числа пороков сердца. Митральная недостаточность несколько чаще встречается у мужчин.
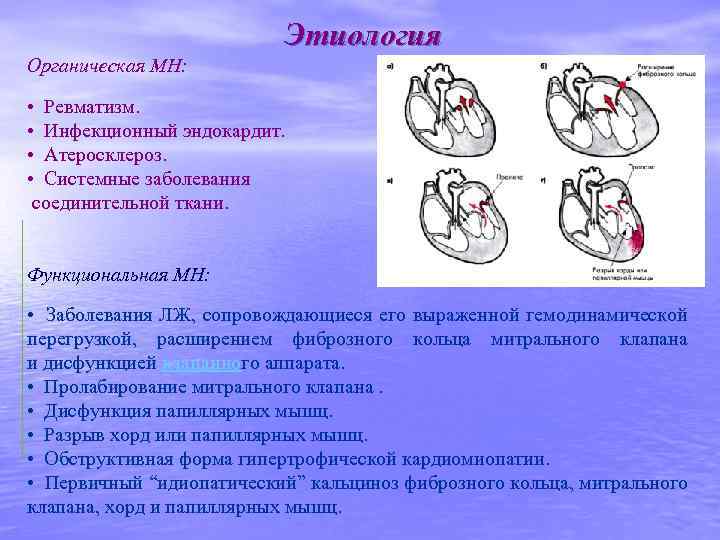 Этиология Органическая МН: • Ревматизм. • Инфекционный эндокардит. • Атеросклероз. • Системные заболевания соединительной ткани. Функциональная МН: • Заболевания ЛЖ, сопровождающиеся его выраженной гемодинамической перегрузкой, расширением фиброзного кольца митрального клапана и дисфункцией клапанного аппарата. • Пролабирование митрального клапана. • Дисфункция папиллярных мышц. • Разрыв хорд или папиллярных мышц. • Обструктивная форма гипертрофической кардиомиопатии. • Первичный “идиопатический” кальциноз фиброзного кольца, митрального клапана, хорд и папиллярных мышц.
Этиология Органическая МН: • Ревматизм. • Инфекционный эндокардит. • Атеросклероз. • Системные заболевания соединительной ткани. Функциональная МН: • Заболевания ЛЖ, сопровождающиеся его выраженной гемодинамической перегрузкой, расширением фиброзного кольца митрального клапана и дисфункцией клапанного аппарата. • Пролабирование митрального клапана. • Дисфункция папиллярных мышц. • Разрыв хорд или папиллярных мышц. • Обструктивная форма гипертрофической кардиомиопатии. • Первичный “идиопатический” кальциноз фиброзного кольца, митрального клапана, хорд и папиллярных мышц.
 Гемодинамические изменения • гипертрофия и дилатация ЛЖ и ЛП; • снижение сердечного выброса; • застой крови в малом круге кровообращения и умеренно выраженная легочная венозная гипертензия (не всегда). Признаки лево- и правожелудочковой недостаточности редко развиваются при изолированной недостаточности митрального клапана. Наиболее частыми осложнениями заболевания являются фибрилляция и трепетание предсердий, тогда как внутрисердечные тромбозы и тромбоэмболии наблюдаются сравнительно редко. Для остро развивающейся митральной недостаточности характерно быстрое и резкое повышение давления в ЛП и легочных венах и критическое снижение сердечного выброса, что нередко проявляется альвеолярным отеком легких или/и кардиогенным шоком.
Гемодинамические изменения • гипертрофия и дилатация ЛЖ и ЛП; • снижение сердечного выброса; • застой крови в малом круге кровообращения и умеренно выраженная легочная венозная гипертензия (не всегда). Признаки лево- и правожелудочковой недостаточности редко развиваются при изолированной недостаточности митрального клапана. Наиболее частыми осложнениями заболевания являются фибрилляция и трепетание предсердий, тогда как внутрисердечные тромбозы и тромбоэмболии наблюдаются сравнительно редко. Для остро развивающейся митральной недостаточности характерно быстрое и резкое повышение давления в ЛП и легочных венах и критическое снижение сердечного выброса, что нередко проявляется альвеолярным отеком легких или/и кардиогенным шоком.
 Клиническая картина Выделяют 4 степени митральной регургитации: I степень — митральная регургитация составляет менее 15% от УО ЛЖ; II степень — 15– 30% от УО; III степень — 30– 50% от УО; IV степень — более 50%. Жалобы Изначально на быструю утомляемость, мышечную слабость, тяжесть в ногах, сердцебиение и одышку, возникающие только при физической нагрузке. По мере прогрессирования заболевания одышка наблюдается и в покое, иногда приобретая характер ортопноэ. В тяжелых случаях при выраженной легочной гипертензии могут появляться приступы сердечной астмы, сухой кашель или кашель с небольшим отделением слизистой мокроты. Иногда в мокроте появляются примеси крови.
Клиническая картина Выделяют 4 степени митральной регургитации: I степень — митральная регургитация составляет менее 15% от УО ЛЖ; II степень — 15– 30% от УО; III степень — 30– 50% от УО; IV степень — более 50%. Жалобы Изначально на быструю утомляемость, мышечную слабость, тяжесть в ногах, сердцебиение и одышку, возникающие только при физической нагрузке. По мере прогрессирования заболевания одышка наблюдается и в покое, иногда приобретая характер ортопноэ. В тяжелых случаях при выраженной легочной гипертензии могут появляться приступы сердечной астмы, сухой кашель или кашель с небольшим отделением слизистой мокроты. Иногда в мокроте появляются примеси крови.
 Осмотр В случае выраженного дефекта митрального клапана, сформировавшегося в молодом или детском возрасте: - астеническое телосложение, - плохо развитая скелетная мускулатура, - “пепельный” цвет кожи в сочетании с цианозом, - акроцианоз, иногда яркий цианотичный румянец на щеках (facies mitralis), - слабое общее физическое развитие, - положение ортопноэ, - при правожелудочковой недостаточности: отеки на ногах, набухание шейных вен, асцит.
Осмотр В случае выраженного дефекта митрального клапана, сформировавшегося в молодом или детском возрасте: - астеническое телосложение, - плохо развитая скелетная мускулатура, - “пепельный” цвет кожи в сочетании с цианозом, - акроцианоз, иногда яркий цианотичный румянец на щеках (facies mitralis), - слабое общее физическое развитие, - положение ортопноэ, - при правожелудочковой недостаточности: отеки на ногах, набухание шейных вен, асцит.
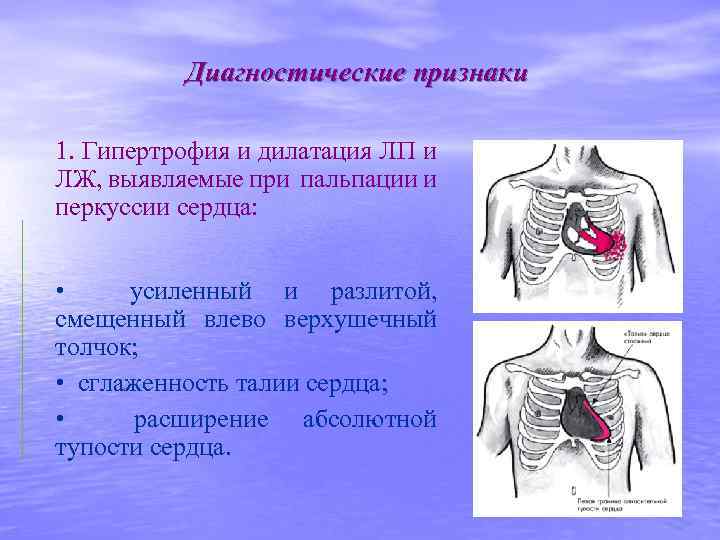 Диагностические признаки 1. Гипертрофия и дилатация ЛП и ЛЖ, выявляемые при пальпации и перкуссии сердца: • усиленный и разлитой, смещенный влево верхушечный толчок; • сглаженность талии сердца; • расширение абсолютной тупости сердца.
Диагностические признаки 1. Гипертрофия и дилатация ЛП и ЛЖ, выявляемые при пальпации и перкуссии сердца: • усиленный и разлитой, смещенный влево верхушечный толчок; • сглаженность талии сердца; • расширение абсолютной тупости сердца.
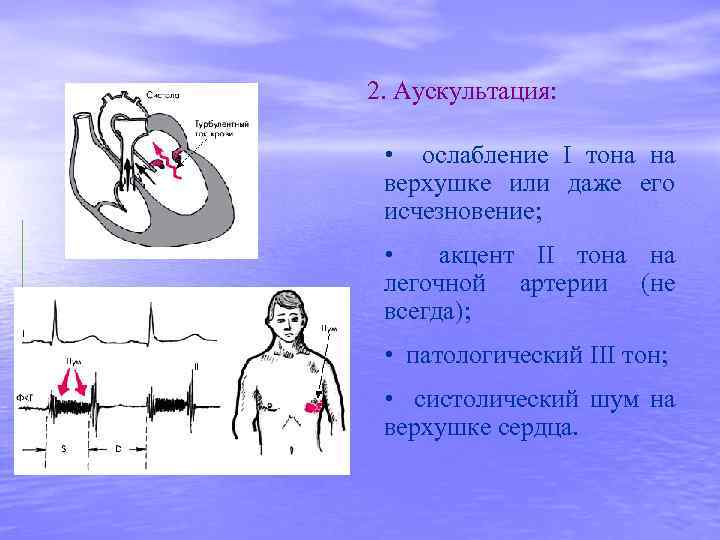 2. Аускультация: • ослабление I тона на верхушке или даже его исчезновение; • акцент II тона на легочной артерии (не всегда); • патологический III тон; • систолический шум на верхушке сердца.
2. Аускультация: • ослабление I тона на верхушке или даже его исчезновение; • акцент II тона на легочной артерии (не всегда); • патологический III тон; • систолический шум на верхушке сердца.
 • функциональный мезодиастолический шум относительного стеноза левого атриовентрикулярного отверстия (шум Кумбса) при органической недостаточности митрального клапана. 3. Клинические признаки застоя крови преимущественно в малом круге кровообращения.
• функциональный мезодиастолический шум относительного стеноза левого атриовентрикулярного отверстия (шум Кумбса) при органической недостаточности митрального клапана. 3. Клинические признаки застоя крови преимущественно в малом круге кровообращения.
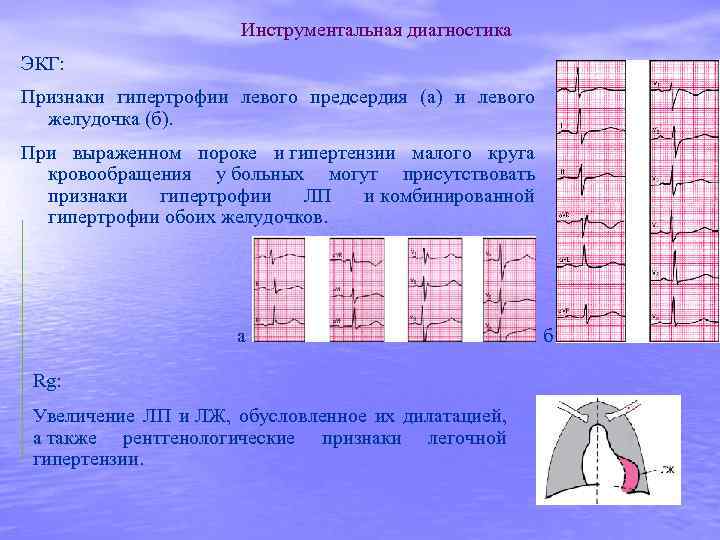 Инструментальная диагностика ЭКГ: Признаки гипертрофии левого предсердия (а) и левого желудочка (б). При выраженном пороке и гипертензии малого круга кровообращения у больных могут присутствовать признаки гипертрофии ЛП и комбинированной гипертрофии обоих желудочков. а Rg: Увеличение ЛП и ЛЖ, обусловленное их дилатацией, а также рентгенологические признаки легочной гипертензии. б
Инструментальная диагностика ЭКГ: Признаки гипертрофии левого предсердия (а) и левого желудочка (б). При выраженном пороке и гипертензии малого круга кровообращения у больных могут присутствовать признаки гипертрофии ЛП и комбинированной гипертрофии обоих желудочков. а Rg: Увеличение ЛП и ЛЖ, обусловленное их дилатацией, а также рентгенологические признаки легочной гипертензии. б
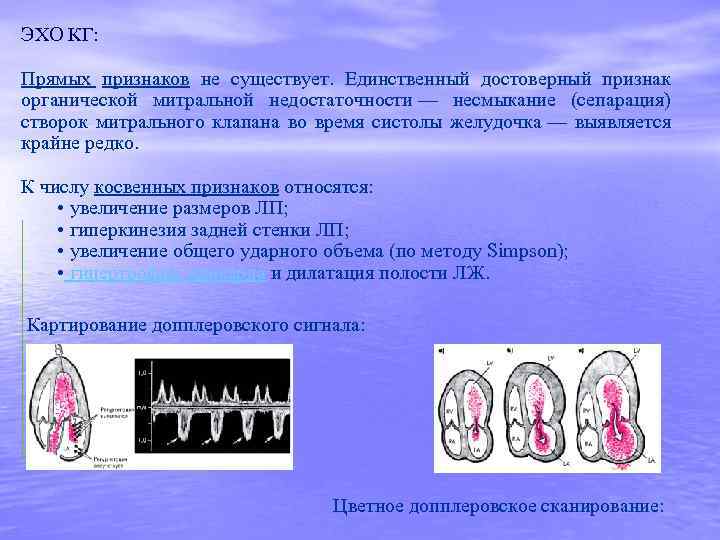 ЭХО КГ: Прямых признаков не существует. Единственный достоверный признак органической митральной недостаточности — несмыкание (сепарация) створок митрального клапана во время систолы желудочка — выявляется крайне редко. К числу косвенных признаков относятся: • увеличение размеров ЛП; • гиперкинезия задней стенки ЛП; • увеличение общего ударного объема (по методу Simpson); • гипертрофия миокарда и дилатация полости ЛЖ. Картирование допплеровского сигнала: Цветное допплеровское сканирование:
ЭХО КГ: Прямых признаков не существует. Единственный достоверный признак органической митральной недостаточности — несмыкание (сепарация) створок митрального клапана во время систолы желудочка — выявляется крайне редко. К числу косвенных признаков относятся: • увеличение размеров ЛП; • гиперкинезия задней стенки ЛП; • увеличение общего ударного объема (по методу Simpson); • гипертрофия миокарда и дилатация полости ЛЖ. Картирование допплеровского сигнала: Цветное допплеровское сканирование:
 Лечение Митральная недостаточность легкой степени не требует специального лечения. При митральной недостаточности умеренной или тяжелой степени: осторожное назначение ингибиторов АПФ. При возникновении левожелудочковой недостаточности: диуретики (сальуретики и петлевые мочегонные), нитраты. При правожелудочковой недостаточности: мочегонные препараты, антагонисты альдостерона (альдактон, верошпирон). При мерцательной аритмии: сердечные гликозиды (дигоксин), β-адреноблокаторы (перевод тахисистолической в нормосистолическую). формы мерцательной аритмии В поздних стадиях заболевания требуется назначение антикоагулянтов для профилактики тромбоэмболических осложнений. Хирургическое лечение Заключается в протезировании. Если отсутствует кальцификация митрального клапана и створки сохраняют достаточную подвижность, возможна пластика клапана. Пластика показана также при относительной митральной недостаточности, вызванной расширением фиброзного кольца клапана, разрывом хорды или задней створки, а также перфорации створки при инфекционном эндокардите.
Лечение Митральная недостаточность легкой степени не требует специального лечения. При митральной недостаточности умеренной или тяжелой степени: осторожное назначение ингибиторов АПФ. При возникновении левожелудочковой недостаточности: диуретики (сальуретики и петлевые мочегонные), нитраты. При правожелудочковой недостаточности: мочегонные препараты, антагонисты альдостерона (альдактон, верошпирон). При мерцательной аритмии: сердечные гликозиды (дигоксин), β-адреноблокаторы (перевод тахисистолической в нормосистолическую). формы мерцательной аритмии В поздних стадиях заболевания требуется назначение антикоагулянтов для профилактики тромбоэмболических осложнений. Хирургическое лечение Заключается в протезировании. Если отсутствует кальцификация митрального клапана и створки сохраняют достаточную подвижность, возможна пластика клапана. Пластика показана также при относительной митральной недостаточности, вызванной расширением фиброзного кольца клапана, разрывом хорды или задней створки, а также перфорации створки при инфекционном эндокардите.
 ТРИКУСПИДАЛЬНЫЙ СТЕНОЗ
ТРИКУСПИДАЛЬНЫЙ СТЕНОЗ
 Стеноз правого атриовентрикулярного отверстия (трикуспидальный стеноз) — характеризуется затруднением диастолического тока крови через трехстворчатый клапан в результате сращения его створок, что приводит к увеличению диастолического градиента давления между ПП и ПЖ. Относительно редкий порок сердца. В изолированном виде почти не встречается в клинической практике. Чаще встречается у женщин.
Стеноз правого атриовентрикулярного отверстия (трикуспидальный стеноз) — характеризуется затруднением диастолического тока крови через трехстворчатый клапан в результате сращения его створок, что приводит к увеличению диастолического градиента давления между ПП и ПЖ. Относительно редкий порок сердца. В изолированном виде почти не встречается в клинической практике. Чаще встречается у женщин.
 Этиология Приобретенный ТС: • Ревматизм (в большинстве случаев). • Фиброэластоз. • Эндокардиальный фиброз. • Болезнь Уиппла. • Болезнь Фабри и др. • Ревматоидный артрит и др. Врожденный ТС: как составная часть других врожденных пороков сердца (например, болезни Эбштейна).
Этиология Приобретенный ТС: • Ревматизм (в большинстве случаев). • Фиброэластоз. • Эндокардиальный фиброз. • Болезнь Уиппла. • Болезнь Фабри и др. • Ревматоидный артрит и др. Врожденный ТС: как составная часть других врожденных пороков сердца (например, болезни Эбштейна).
 Гемодинамические изменения 1. Гипертрофия и дилатация правого предсердия. 2. Венозный застой крови в большом круге кровообращения. 3. Снижение сердечного выброса в покое и невозможность его адекватного повышения при нагрузке. 4. Снижение давления в легочной артерии и уменьшение застоя крови в малом круге кровообращения, если он существовал ранее (например, при митральном стенозе).
Гемодинамические изменения 1. Гипертрофия и дилатация правого предсердия. 2. Венозный застой крови в большом круге кровообращения. 3. Снижение сердечного выброса в покое и невозможность его адекватного повышения при нагрузке. 4. Снижение давления в легочной артерии и уменьшение застоя крови в малом круге кровообращения, если он существовал ранее (например, при митральном стенозе).
 Клиническая картина Трикуспидальный стеноз в большинстве случаев сочетается с выраженным стенозом левого предсердно-желудочкового отверстия. Жалобы §на одышку, сухой кашель и другие субъективные признаки легочного застоя (характерны для митрального стеноза; не соответствуют его степени тяжести). §преобладание симптомов, обусловленных венозным застоем в большом круге кровообращения: отеки, увеличение живота в объеме (асцит), тяжесть в правом подреберье и эпигастрии и т. д. §выраженная слабость, быстрая утомляемость при физической нагрузке, снижение физической активности.
Клиническая картина Трикуспидальный стеноз в большинстве случаев сочетается с выраженным стенозом левого предсердно-желудочкового отверстия. Жалобы §на одышку, сухой кашель и другие субъективные признаки легочного застоя (характерны для митрального стеноза; не соответствуют его степени тяжести). §преобладание симптомов, обусловленных венозным застоем в большом круге кровообращения: отеки, увеличение живота в объеме (асцит), тяжесть в правом подреберье и эпигастрии и т. д. §выраженная слабость, быстрая утомляемость при физической нагрузке, снижение физической активности.
 Осмотр - выраженный акроцианоз, - периферические отеки, - правосторонний гидроторакс, - асцит, - значительное набухание шейных вен, - гепато-югулярный рефлюкс. Пальпация и перкуссия сердца признаки, характерные для митрального стеноза: усиленный и разлитой сердечный толчок; эпигастральная пульсация; сглаженность талии сердца; смещение вправой границы относительной тупости; расширение абсолютной тупости сердца. + особенно значительное смещение правой границы относительной тупости сердца (дилатированное ПП).
Осмотр - выраженный акроцианоз, - периферические отеки, - правосторонний гидроторакс, - асцит, - значительное набухание шейных вен, - гепато-югулярный рефлюкс. Пальпация и перкуссия сердца признаки, характерные для митрального стеноза: усиленный и разлитой сердечный толчок; эпигастральная пульсация; сглаженность талии сердца; смещение вправой границы относительной тупости; расширение абсолютной тупости сердца. + особенно значительное смещение правой границы относительной тупости сердца (дилатированное ПП).
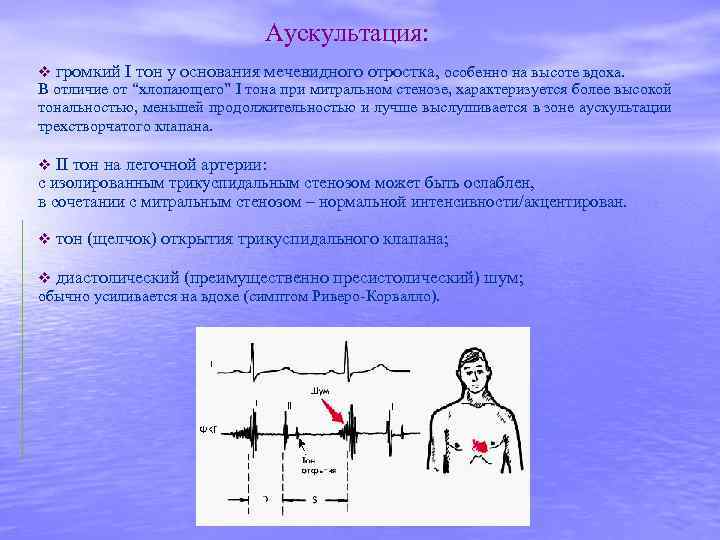 Аускультация: v громкий I тон у основания мечевидного отростка, особенно на высоте вдоха. В отличие от “хлопающего” I тона при митральном стенозе, характеризуется более высокой тональностью, меньшей продолжительностью и лучше выслушивается в зоне аускультации трехстворчатого клапана. v II тон на легочной артерии: с изолированным трикуспидальным стенозом может быть ослаблен, в сочетании с митральным стенозом – нормальной интенсивности/акцентирован. v тон (щелчок) открытия трикуспидального клапана; v диастолический (преимущественно пресистолический) шум; обычно усиливается на вдохе (симптом Риверо-Корвалло).
Аускультация: v громкий I тон у основания мечевидного отростка, особенно на высоте вдоха. В отличие от “хлопающего” I тона при митральном стенозе, характеризуется более высокой тональностью, меньшей продолжительностью и лучше выслушивается в зоне аускультации трехстворчатого клапана. v II тон на легочной артерии: с изолированным трикуспидальным стенозом может быть ослаблен, в сочетании с митральным стенозом – нормальной интенсивности/акцентирован. v тон (щелчок) открытия трикуспидального клапана; v диастолический (преимущественно пресистолический) шум; обычно усиливается на вдохе (симптом Риверо-Корвалло).
 Инструментальная диагностика ЭКГ: Изолированный стеноз трехстворчатого клапана - признаки гипертрофии ПП (Р-pulmonale). ТС и недостаточность трикуспидального клапана - признаки гипертрофии ПЖ и ПП. ТС, ТН и МС + признаки гипертрофии ЛП (Р-mitrale). ЭХО КГ: Ø куполообразное диастолическое выбухание передней створки трикуспидального клапана в полость ПЖ, Ø утолщение створок и их неполное раскрытие, Ø увеличение размеров ПП, Ø значительное увеличение диастолического градиента давления между ПП и ПЖ, замедление снижения этого градиента в период наполнения ПЖ. При сочетании с недостаточностью трехстворчатого клапана: Ø снижение скорости диастолического прикрытия передней трикуспидального клапана. створки
Инструментальная диагностика ЭКГ: Изолированный стеноз трехстворчатого клапана - признаки гипертрофии ПП (Р-pulmonale). ТС и недостаточность трикуспидального клапана - признаки гипертрофии ПЖ и ПП. ТС, ТН и МС + признаки гипертрофии ЛП (Р-mitrale). ЭХО КГ: Ø куполообразное диастолическое выбухание передней створки трикуспидального клапана в полость ПЖ, Ø утолщение створок и их неполное раскрытие, Ø увеличение размеров ПП, Ø значительное увеличение диастолического градиента давления между ПП и ПЖ, замедление снижения этого градиента в период наполнения ПЖ. При сочетании с недостаточностью трехстворчатого клапана: Ø снижение скорости диастолического прикрытия передней трикуспидального клапана. створки
 Лечение Консервативная терапия симптоматическая и направлена на уменьшение венозного возврата к сердцу. • диуретики, венозные вазодилататоры (нитраты внутрь и в виде пластырей), • препараты калия, • диета с ограничением поваренной соли. Хирургическое лечение. • открытая комиссуротомия в условиях искусственного кровообращения, • закрытая комиссуротомия с оставлением спаек между передней и задней створками (во избежание тяжелой трикуспидальной недостаточности), • протезирование клапана при грубых изменениях створок и подклапан-ных структур, предпочтительнее биопротезом.
Лечение Консервативная терапия симптоматическая и направлена на уменьшение венозного возврата к сердцу. • диуретики, венозные вазодилататоры (нитраты внутрь и в виде пластырей), • препараты калия, • диета с ограничением поваренной соли. Хирургическое лечение. • открытая комиссуротомия в условиях искусственного кровообращения, • закрытая комиссуротомия с оставлением спаек между передней и задней створками (во избежание тяжелой трикуспидальной недостаточности), • протезирование клапана при грубых изменениях створок и подклапан-ных структур, предпочтительнее биопротезом.
 НЕДОСТАТОЧНОСТЬ ТРИКУСПИДАЛЬНОГО КЛАПАНА
НЕДОСТАТОЧНОСТЬ ТРИКУСПИДАЛЬНОГО КЛАПАНА
 Недостаточность трикуспидального клапана — характеризуется неполным смыканием створок клапана во время систолы желудочков, что вызывает патологическую регургитацию крови из ПЖ в ПП У 60– 90% здоровых лиц при эхокардиографическим исследовании во время систолы желудочков выявляется небольшая физиологическая регургитация крови в ПП, однако обратный ток крови в этих случаях невелик и не находит своего подтверждения при обычном клиническом исследовании.
Недостаточность трикуспидального клапана — характеризуется неполным смыканием створок клапана во время систолы желудочков, что вызывает патологическую регургитацию крови из ПЖ в ПП У 60– 90% здоровых лиц при эхокардиографическим исследовании во время систолы желудочков выявляется небольшая физиологическая регургитация крови в ПП, однако обратный ток крови в этих случаях невелик и не находит своего подтверждения при обычном клиническом исследовании.
 Этиология Чаще встречается функциональная недостаточность трехстворчатого клапана, как следствие других заболеваний сердца, сопровождающихся развитием легочной гипертензии, перегрузкой, выраженной дилатацией ПЖ. Наиболее часто относительная недостаточность трехстворчатого клапана осложняет течение митрального стеноза и легочного сердца. 1. Заболевания с высокой гипертензией малого круга кровообращения: ü митральные пороки сердца (чаще митральный стеноз); ü хроническое легочное сердце; ü хроническая сердечная недостаточность любого генеза с признаками легочной гипертензии; ü первичная легочная гипертензия; ü ТЭЛА, осложненная острым легочным сердцем; ü некоторые врожденные пороки сердца (ДМПП, ДМЖП, открытый артериальный проток и др. ); ü инфаркт миокарда (ИМ) правого желудочка с признаками острой правожелудочковой недостаточности и дилатацией ПЖ. 2. Поражение папиллярных мышц и сухожильных хорд трехстворчатого клапана: ü тупая травма грудной клетки с разрывом хорды или папиллярной мышцы; ü ИМ правого желудочка с поражением папиллярной мышцы; ü другие причины пролабирования трехстворчатого клапана.
Этиология Чаще встречается функциональная недостаточность трехстворчатого клапана, как следствие других заболеваний сердца, сопровождающихся развитием легочной гипертензии, перегрузкой, выраженной дилатацией ПЖ. Наиболее часто относительная недостаточность трехстворчатого клапана осложняет течение митрального стеноза и легочного сердца. 1. Заболевания с высокой гипертензией малого круга кровообращения: ü митральные пороки сердца (чаще митральный стеноз); ü хроническое легочное сердце; ü хроническая сердечная недостаточность любого генеза с признаками легочной гипертензии; ü первичная легочная гипертензия; ü ТЭЛА, осложненная острым легочным сердцем; ü некоторые врожденные пороки сердца (ДМПП, ДМЖП, открытый артериальный проток и др. ); ü инфаркт миокарда (ИМ) правого желудочка с признаками острой правожелудочковой недостаточности и дилатацией ПЖ. 2. Поражение папиллярных мышц и сухожильных хорд трехстворчатого клапана: ü тупая травма грудной клетки с разрывом хорды или папиллярной мышцы; ü ИМ правого желудочка с поражением папиллярной мышцы; ü другие причины пролабирования трехстворчатого клапана.
 Гемодинамические изменения 1. Эксцентрическая гипертрофия ПЖ (гипертрофия и дилатация этих отделов сердца). и ПП 2. Выраженный и рано наступающий застой крови в венозном русле большого круга кровообращения. 3. Возникновение обратной пульсовой волны в верхней и нижней полых венах (при выраженном дефекте трехстворчатого клапана). 4. Снижение сердечного выброса, нарушающее или усугубляющее перфузию периферических органов и тканей. 5. Временная гемодинамическая разгрузка малого круга кровообращения у больных с исходно высокой легочной гипертензией (митральный стеноз, легочное сердце и другие заболевания, осложненные застоем крови в легких).
Гемодинамические изменения 1. Эксцентрическая гипертрофия ПЖ (гипертрофия и дилатация этих отделов сердца). и ПП 2. Выраженный и рано наступающий застой крови в венозном русле большого круга кровообращения. 3. Возникновение обратной пульсовой волны в верхней и нижней полых венах (при выраженном дефекте трехстворчатого клапана). 4. Снижение сердечного выброса, нарушающее или усугубляющее перфузию периферических органов и тканей. 5. Временная гемодинамическая разгрузка малого круга кровообращения у больных с исходно высокой легочной гипертензией (митральный стеноз, легочное сердце и другие заболевания, осложненные застоем крови в легких).
 Клиническая картина Жалобы Øбыстрое нарастание отеков, Øтяжесть в правом подреберье, Øтошнота, анорексия, быстрое увеличение живота в объеме, Øчувство распирания по всему животу, Øметеоризм (как проявление асцита), Øпоявление общей слабости и быстрой утомляемости при выполнении минимальной нагрузки. При возникновении дефекта трикуспидального клапана у больных, до этого отмечавших одышку в покое, ортопноэ или приступы удушья (сердечную астму), одышка уменьшается, она не усиливается в горизонтальном положении больного (ортопноэ), уменьшается частота приступов удушья.
Клиническая картина Жалобы Øбыстрое нарастание отеков, Øтяжесть в правом подреберье, Øтошнота, анорексия, быстрое увеличение живота в объеме, Øчувство распирания по всему животу, Øметеоризм (как проявление асцита), Øпоявление общей слабости и быстрой утомляемости при выполнении минимальной нагрузки. При возникновении дефекта трикуспидального клапана у больных, до этого отмечавших одышку в покое, ортопноэ или приступы удушья (сердечную астму), одышка уменьшается, она не усиливается в горизонтальном положении больного (ортопноэ), уменьшается частота приступов удушья.
 Осмотр - бледность кожных покровов, - лицо одутловато, - кожа желтовато-бледная со значительным цианозом губ, кончика носа, ушей; - рот полуоткрыт, - глаза тусклые (лицо Корвизара); - вены шеи набухшие даже в вертикальном положении, - пульсация вен шеи (“положительный венный пульс”), - отеки в области стоп, голеней, иногда достигающие области поясницы и крестца, - асцит, - гидроторакс, - анасарка, - гепато-югулярный рефлюкс, - печень увеличена, иногда значительно, несколько уплотнена, умеренно болезненная при пальпации, ее край закруглен, - пульсация печени (“печеночный пульс”), - симптом “качелей” (не совпадающая по времени пульсация области сердца и области печени).
Осмотр - бледность кожных покровов, - лицо одутловато, - кожа желтовато-бледная со значительным цианозом губ, кончика носа, ушей; - рот полуоткрыт, - глаза тусклые (лицо Корвизара); - вены шеи набухшие даже в вертикальном положении, - пульсация вен шеи (“положительный венный пульс”), - отеки в области стоп, голеней, иногда достигающие области поясницы и крестца, - асцит, - гидроторакс, - анасарка, - гепато-югулярный рефлюкс, - печень увеличена, иногда значительно, несколько уплотнена, умеренно болезненная при пальпации, ее край закруглен, - пульсация печени (“печеночный пульс”), - симптом “качелей” (не совпадающая по времени пульсация области сердца и области печени).
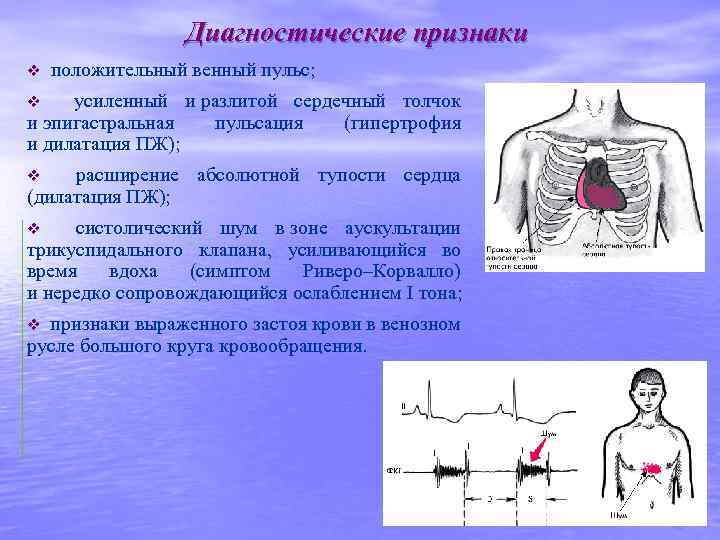 Диагностические признаки v положительный венный пульс; v усиленный и разлитой сердечный толчок и эпигастральная пульсация (гипертрофия и дилатация ПЖ); v расширение абсолютной тупости сердца (дилатация ПЖ); v систолический шум в зоне аускультации трикуспидального клапана, усиливающийся во время вдоха (симптом Риверо–Корвалло) и нередко сопровождающийся ослаблением I тона; v признаки выраженного застоя крови в венозном русле большого круга кровообращения.
Диагностические признаки v положительный венный пульс; v усиленный и разлитой сердечный толчок и эпигастральная пульсация (гипертрофия и дилатация ПЖ); v расширение абсолютной тупости сердца (дилатация ПЖ); v систолический шум в зоне аускультации трикуспидального клапана, усиливающийся во время вдоха (симптом Риверо–Корвалло) и нередко сопровождающийся ослаблением I тона; v признаки выраженного застоя крови в венозном русле большого круга кровообращения.
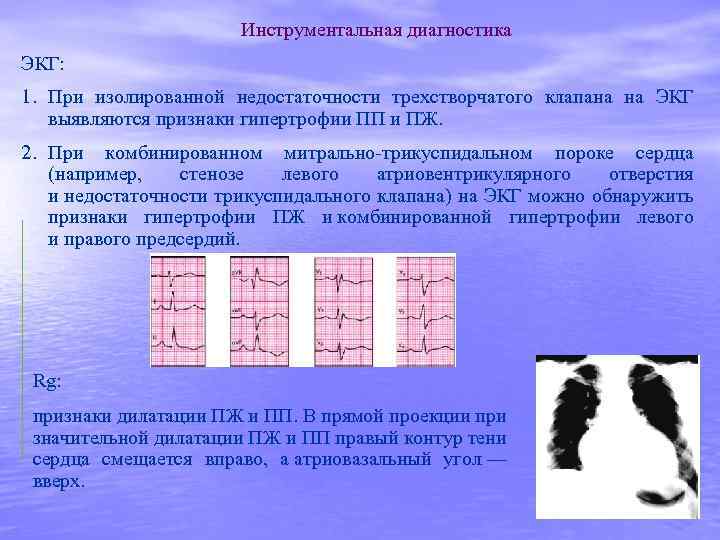 Инструментальная диагностика ЭКГ: 1. При изолированной недостаточности трехстворчатого клапана на ЭКГ выявляются признаки гипертрофии ПП и ПЖ. 2. При комбинированном митрально-трикуспидальном пороке сердца (например, стенозе левого атриовентрикулярного отверстия и недостаточности трикуспидального клапана) на ЭКГ можно обнаружить признаки гипертрофии ПЖ и комбинированной гипертрофии левого и правого предсердий. Rg: признаки дилатации ПЖ и ПП. В прямой проекции при значительной дилатации ПЖ и ПП правый контур тени сердца смещается вправо, а атриовазальный угол — вверх.
Инструментальная диагностика ЭКГ: 1. При изолированной недостаточности трехстворчатого клапана на ЭКГ выявляются признаки гипертрофии ПП и ПЖ. 2. При комбинированном митрально-трикуспидальном пороке сердца (например, стенозе левого атриовентрикулярного отверстия и недостаточности трикуспидального клапана) на ЭКГ можно обнаружить признаки гипертрофии ПЖ и комбинированной гипертрофии левого и правого предсердий. Rg: признаки дилатации ПЖ и ПП. В прямой проекции при значительной дилатации ПЖ и ПП правый контур тени сердца смещается вправо, а атриовазальный угол — вверх.
 ЭХО КГ: 1. дилатация и гипертрофия ПЖ и ПП. 2. парадоксальные движения МЖП. 3. пульсация нижней полой вены. 4. струя трикуспидальной регургитации в правом предсердии: · I степень - едва определимая обратная струя крови, · II степень - обратный ток определяется на расстоянии 2 см от клапана, · III степень - на расстоянии более 2 см от клапана, · IV степень - на большом протяжении полости правого предсердия. Флебограмма югулярного пульса: Выявляется положительный венный пульс. а) в норме: IC — фаза изоволюмического сокращения ПЖ; EP — период изгнания; IR — фаза изоволюмического расслабления. б) при трикуспидальной недостаточности.
ЭХО КГ: 1. дилатация и гипертрофия ПЖ и ПП. 2. парадоксальные движения МЖП. 3. пульсация нижней полой вены. 4. струя трикуспидальной регургитации в правом предсердии: · I степень - едва определимая обратная струя крови, · II степень - обратный ток определяется на расстоянии 2 см от клапана, · III степень - на расстоянии более 2 см от клапана, · IV степень - на большом протяжении полости правого предсердия. Флебограмма югулярного пульса: Выявляется положительный венный пульс. а) в норме: IC — фаза изоволюмического сокращения ПЖ; EP — период изгнания; IR — фаза изоволюмического расслабления. б) при трикуспидальной недостаточности.
 Лечение • диуретики, венозные вазодилататоры (нитраты внутрь и в виде пластырей, при тяжёлой рефрактерной трикуспидальной недостаточности — ингибиторы АПФ) • инотропные средства в/в (добутамин) – при рефрактерной трикуспидальной недостаточности и тяжёлой дисфункции правого желудочка • профилактика инфекционного эндокардита в случае первичной трикуспидальной недостаточности, также перед хирургическим вмешательством. Хирургическое лечение. Показания: 1. III–IV степень трикуспидальной недостаточности с выраженными клиническими проявлениями, 2. гемодинамически значимые пороки в сочетании со II и большей степенью относительной трикуспидальной недостаточности, 3. III–IV степень бессимптомного порока при грубой деформации створок или клапанного аппарата.
Лечение • диуретики, венозные вазодилататоры (нитраты внутрь и в виде пластырей, при тяжёлой рефрактерной трикуспидальной недостаточности — ингибиторы АПФ) • инотропные средства в/в (добутамин) – при рефрактерной трикуспидальной недостаточности и тяжёлой дисфункции правого желудочка • профилактика инфекционного эндокардита в случае первичной трикуспидальной недостаточности, также перед хирургическим вмешательством. Хирургическое лечение. Показания: 1. III–IV степень трикуспидальной недостаточности с выраженными клиническими проявлениями, 2. гемодинамически значимые пороки в сочетании со II и большей степенью относительной трикуспидальной недостаточности, 3. III–IV степень бессимптомного порока при грубой деформации створок или клапанного аппарата.
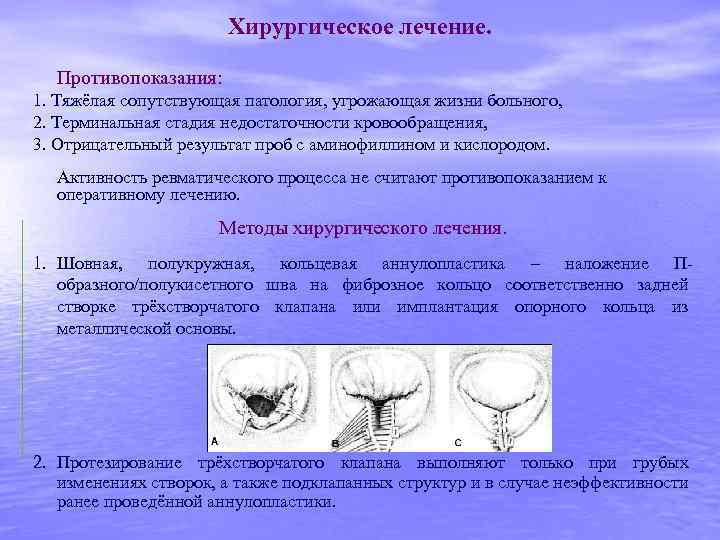 Хирургическое лечение. Противопоказания: 1. Тяжёлая сопутствующая патология, угрожающая жизни больного, 2. Терминальная стадия недостаточности кровообращения, 3. Отрицательный результат проб с аминофиллином и кислородом. Активность ревматического процесса не считают противопоказанием к оперативному лечению. Методы хирургического лечения. 1. Шовная, полукружная, кольцевая аннулопластика – наложение Побразного/полукисетного шва на фиброзное кольцо соответственно задней створке трёхстворчатого клапана или имплантация опорного кольца из металлической основы. 2. Протезирование трёхстворчатого клапана выполняют только при грубых изменениях створок, а также подклапанных структур и в случае неэффективности ранее проведённой аннулопластики.
Хирургическое лечение. Противопоказания: 1. Тяжёлая сопутствующая патология, угрожающая жизни больного, 2. Терминальная стадия недостаточности кровообращения, 3. Отрицательный результат проб с аминофиллином и кислородом. Активность ревматического процесса не считают противопоказанием к оперативному лечению. Методы хирургического лечения. 1. Шовная, полукружная, кольцевая аннулопластика – наложение Побразного/полукисетного шва на фиброзное кольцо соответственно задней створке трёхстворчатого клапана или имплантация опорного кольца из металлической основы. 2. Протезирование трёхстворчатого клапана выполняют только при грубых изменениях створок, а также подклапанных структур и в случае неэффективности ранее проведённой аннулопластики.
 АОРТАЛЬНЫЙ СТЕНОЗ
АОРТАЛЬНЫЙ СТЕНОЗ
 Стеноз устья аорты (аортальный стеноз) — это сужение выносящего тракта ЛЖ в области аортального клапана, ведущее к затруднению оттока крови из ЛЖ и резкому возрастанию градиента давления между ЛЖ и аортой. Три основные формы аортального стеноза: • клапанная (врожденная или приобретенная); • подклапанная (врожденная или приобретенная); • надклапанная (врожденная).
Стеноз устья аорты (аортальный стеноз) — это сужение выносящего тракта ЛЖ в области аортального клапана, ведущее к затруднению оттока крови из ЛЖ и резкому возрастанию градиента давления между ЛЖ и аортой. Три основные формы аортального стеноза: • клапанная (врожденная или приобретенная); • подклапанная (врожденная или приобретенная); • надклапанная (врожденная).
 Этиология • Ревматические поражения створок клапана (наиболее часто). • Инфекционный эндокардит. • Атеросклероз аорты. Причем: • Независимо от этиологии аортального стеноза, на определенном этапе формирования порока происходит выраженное обызвествление аортального клапана, что нередко еще больше увеличивает клапанную обструкцию и затрудняет проведение дифференциальной диагностики. • Ревматический стеноз устья аорты в большинстве случаев сочетается с ревматическим поражением митрального клапана или выраженной недостаточностью клапана аорты. • При аортальном стенозе, формирующемся в пожилом и старческом возрасте на фоне атеросклероза аорты или первично-дегенеративных изменений створок клапана с его обызвествлением, клапанная обструкция выражена в меньшей степени и обычно не сопровождается значительными нарушениями гемодинамики.
Этиология • Ревматические поражения створок клапана (наиболее часто). • Инфекционный эндокардит. • Атеросклероз аорты. Причем: • Независимо от этиологии аортального стеноза, на определенном этапе формирования порока происходит выраженное обызвествление аортального клапана, что нередко еще больше увеличивает клапанную обструкцию и затрудняет проведение дифференциальной диагностики. • Ревматический стеноз устья аорты в большинстве случаев сочетается с ревматическим поражением митрального клапана или выраженной недостаточностью клапана аорты. • При аортальном стенозе, формирующемся в пожилом и старческом возрасте на фоне атеросклероза аорты или первично-дегенеративных изменений створок клапана с его обызвествлением, клапанная обструкция выражена в меньшей степени и обычно не сопровождается значительными нарушениями гемодинамики.
 Гемодинамические изменения • выраженная концентрическая гипертрофия миокарда ЛЖ без расширения его полости; • усиление сокращений ЛП; • удлинение систолы ЛЖ; • рост КДД в ЛЖ, его миогенная дилатация, снижение ФВ и УО (возникает на поздних стадиях заболевания); • признаки коронарной недостаточности; • признаки левожелудочковой недостаточности.
Гемодинамические изменения • выраженная концентрическая гипертрофия миокарда ЛЖ без расширения его полости; • усиление сокращений ЛП; • удлинение систолы ЛЖ; • рост КДД в ЛЖ, его миогенная дилатация, снижение ФВ и УО (возникает на поздних стадиях заболевания); • признаки коронарной недостаточности; • признаки левожелудочковой недостаточности.
 Клиническая картина Жалобы Стеноз устья аорты в течение длительного времени протекает бессимптомно. Первые жалобы появляются обычно при сужении устья аорты примерно до 50% ее просвета. Изначально на головокружения, подташнивание, обморочные состояния (синкопе), появляющиеся при физической нагрузке или быстром изменении положения тела. По мере прогрессирования заболевания: быстрая утомляемость, слабость при физической нагрузке, приступы стенокардии напряжения или покоя, одышка при нагрузке, а затем и в покое; в тяжелых случаях — приступы удушья (сердечная астма или отек легких).
Клиническая картина Жалобы Стеноз устья аорты в течение длительного времени протекает бессимптомно. Первые жалобы появляются обычно при сужении устья аорты примерно до 50% ее просвета. Изначально на головокружения, подташнивание, обморочные состояния (синкопе), появляющиеся при физической нагрузке или быстром изменении положения тела. По мере прогрессирования заболевания: быстрая утомляемость, слабость при физической нагрузке, приступы стенокардии напряжения или покоя, одышка при нагрузке, а затем и в покое; в тяжелых случаях — приступы удушья (сердечная астма или отек легких).
 Осмотр - бледность кожных покровов (“аортальная бледность”), обусловленная снижением сердечного выброса и возникающей на этом фоне склонностью периферических сосудов к вазоконстрикторным реакциям. - акроцианоз возникает в более поздних стадиях заболевания и обычно не столь выражен, как при митральных пороках сердца. - отеки на ногах выявляются достаточно редко.
Осмотр - бледность кожных покровов (“аортальная бледность”), обусловленная снижением сердечного выброса и возникающей на этом фоне склонностью периферических сосудов к вазоконстрикторным реакциям. - акроцианоз возникает в более поздних стадиях заболевания и обычно не столь выражен, как при митральных пороках сердца. - отеки на ногах выявляются достаточно редко.
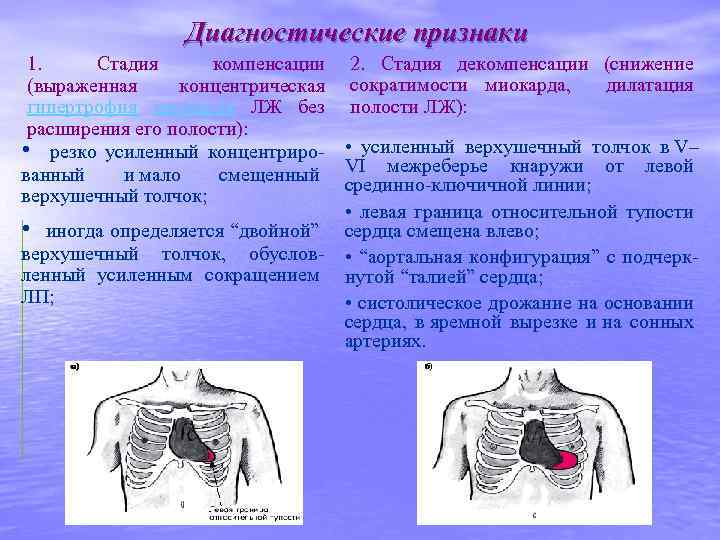 Диагностические признаки 1. Стадия компенсации 2. Стадия декомпенсации (снижение (выраженная концентрическая сократимости миокарда, дилатация гипертрофия миокарда ЛЖ без полости ЛЖ): расширения его полости): • резко усиленный концентриро- • усиленный верхушечный толчок в V– ванный и мало смещенный VI межреберье кнаружи от левой срединно-ключичной линии; верхушечный толчок; • левая граница относительной тупости • иногда определяется “двойной” сердца смещена влево; верхушечный толчок, обуслов- • “аортальная конфигурация” с подчеркленный усиленным сокращением нутой “талией” сердца; ЛП; • систолическое дрожание на основании сердца, в яремной вырезке и на сонных артериях.
Диагностические признаки 1. Стадия компенсации 2. Стадия декомпенсации (снижение (выраженная концентрическая сократимости миокарда, дилатация гипертрофия миокарда ЛЖ без полости ЛЖ): расширения его полости): • резко усиленный концентриро- • усиленный верхушечный толчок в V– ванный и мало смещенный VI межреберье кнаружи от левой срединно-ключичной линии; верхушечный толчок; • левая граница относительной тупости • иногда определяется “двойной” сердца смещена влево; верхушечный толчок, обуслов- • “аортальная конфигурация” с подчеркленный усиленным сокращением нутой “талией” сердца; ЛП; • систолическое дрожание на основании сердца, в яремной вырезке и на сонных артериях.
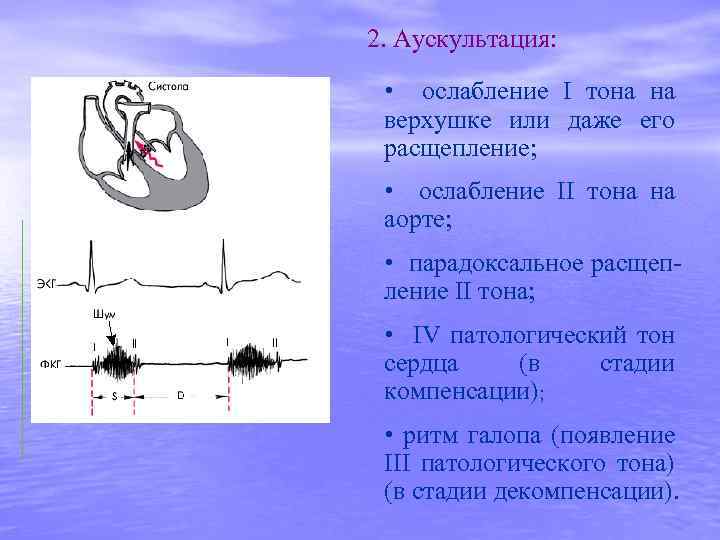 2. Аускультация: • ослабление I тона на верхушке или даже его расщепление; • ослабление II тона на аорте; • парадоксальное расщепление II тона; • IV патологический тон сердца (в стадии компенсации); • ритм галопа (появление III патологического тона) (в стадии декомпенсации).
2. Аускультация: • ослабление I тона на верхушке или даже его расщепление; • ослабление II тона на аорте; • парадоксальное расщепление II тона; • IV патологический тон сердца (в стадии компенсации); • ритм галопа (появление III патологического тона) (в стадии декомпенсации).
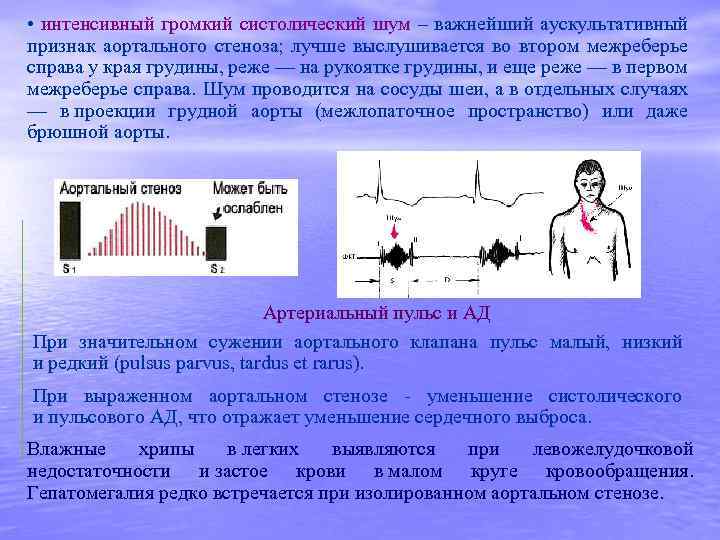 • интенсивный громкий систолический шум – важнейший аускультативный признак аортального стеноза; лучше выслушивается во втором межреберье справа у края грудины, реже — на рукоятке грудины, и еще реже — в первом межреберье справа. Шум проводится на сосуды шеи, а в отдельных случаях — в проекции грудной аорты (межлопаточное пространство) или даже брюшной аорты. Артериальный пульс и АД При значительном сужении аортального клапана пульс малый, низкий и редкий (pulsus parvus, tardus et rarus). При выраженном аортальном стенозе - уменьшение систолического и пульсового АД, что отражает уменьшение сердечного выброса. Влажные хрипы в легких выявляются при левожелудочковой недостаточности и застое крови в малом круге кровообращения. Гепатомегалия редко встречается при изолированном аортальном стенозе.
• интенсивный громкий систолический шум – важнейший аускультативный признак аортального стеноза; лучше выслушивается во втором межреберье справа у края грудины, реже — на рукоятке грудины, и еще реже — в первом межреберье справа. Шум проводится на сосуды шеи, а в отдельных случаях — в проекции грудной аорты (межлопаточное пространство) или даже брюшной аорты. Артериальный пульс и АД При значительном сужении аортального клапана пульс малый, низкий и редкий (pulsus parvus, tardus et rarus). При выраженном аортальном стенозе - уменьшение систолического и пульсового АД, что отражает уменьшение сердечного выброса. Влажные хрипы в легких выявляются при левожелудочковой недостаточности и застое крови в малом круге кровообращения. Гепатомегалия редко встречается при изолированном аортальном стенозе.
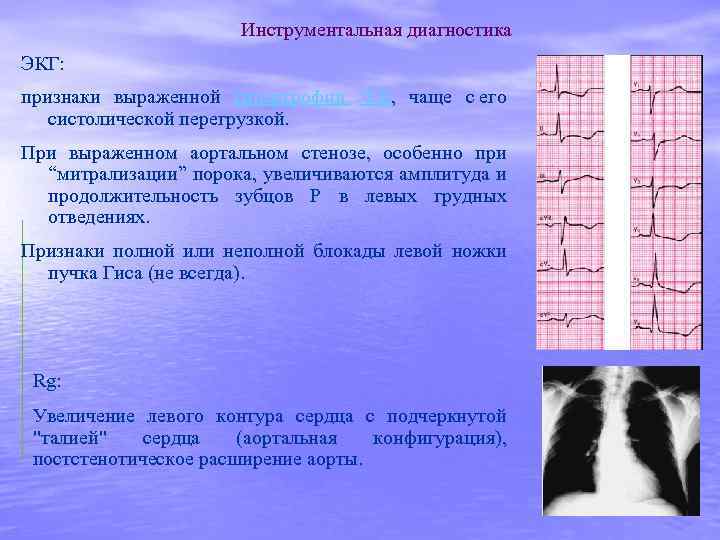 Инструментальная диагностика ЭКГ: признаки выраженной гипертрофии ЛЖ, чаще с его систолической перегрузкой. При выраженном аортальном стенозе, особенно при “митрализации” порока, увеличиваются амплитуда и продолжительность зубцов Р в левых грудных отведениях. Признаки полной или неполной блокады левой ножки пучка Гиса (не всегда). Rg: Увеличение левого контура сердца с подчеркнутой "талией" сердца (аортальная конфигурация), постстенотическое расширение аорты.
Инструментальная диагностика ЭКГ: признаки выраженной гипертрофии ЛЖ, чаще с его систолической перегрузкой. При выраженном аортальном стенозе, особенно при “митрализации” порока, увеличиваются амплитуда и продолжительность зубцов Р в левых грудных отведениях. Признаки полной или неполной блокады левой ножки пучка Гиса (не всегда). Rg: Увеличение левого контура сердца с подчеркнутой "талией" сердца (аортальная конфигурация), постстенотическое расширение аорты.
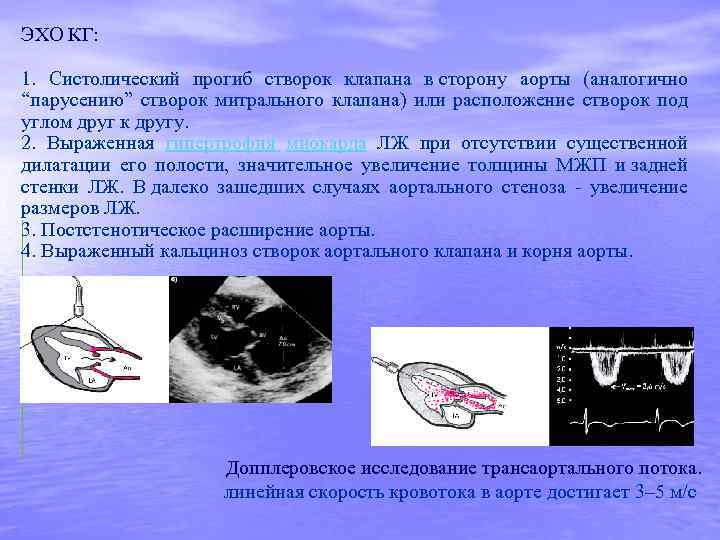 ЭХО КГ: 1. Систолический прогиб створок клапана в сторону аорты (аналогично “парусению” створок митрального клапана) или расположение створок под углом друг к другу. 2. Выраженная гипертрофия миокарда ЛЖ при отсутствии существенной дилатации его полости, значительное увеличение толщины МЖП и задней стенки ЛЖ. В далеко зашедших случаях аортального стеноза - увеличение размеров ЛЖ. 3. Постстенотическое расширение аорты. 4. Выраженный кальциноз створок аортального клапана и корня аорты. Допплеровское исследование трансаортального потока. линейная скорость кровотока в аорте достигает 3– 5 м/с
ЭХО КГ: 1. Систолический прогиб створок клапана в сторону аорты (аналогично “парусению” створок митрального клапана) или расположение створок под углом друг к другу. 2. Выраженная гипертрофия миокарда ЛЖ при отсутствии существенной дилатации его полости, значительное увеличение толщины МЖП и задней стенки ЛЖ. В далеко зашедших случаях аортального стеноза - увеличение размеров ЛЖ. 3. Постстенотическое расширение аорты. 4. Выраженный кальциноз створок аортального клапана и корня аорты. Допплеровское исследование трансаортального потока. линейная скорость кровотока в аорте достигает 3– 5 м/с
 Лечение Стадия компенсации порока: Ø лечение стабильной стенокардии (нитраты и β-адреноблокаторы в минимальных дозах); Ø коррекция диастолической дисфункции ЛЖ (β-адреноблокаторы в небольших, индивидуально подобранных дозах) — под контролем АД и ЧСС; Ø мерцательная аритмия (дигоксин в дозе 0, 25 мг в сутки и βадреноблокаторы в малых дозах). Стадия декомпенсации (систолическая дисфункция ЛЖ): Ø сердечные гликозиды; Ø мочегонные (избегать массивного диуреза); Ø внутриаортальная баллонная контрпульсация (для стабилизации гемодинамики при подготовке к хирургической операции); Ø двухкамерная ЭКС (при возникновении АВ-блокады II–III степени).
Лечение Стадия компенсации порока: Ø лечение стабильной стенокардии (нитраты и β-адреноблокаторы в минимальных дозах); Ø коррекция диастолической дисфункции ЛЖ (β-адреноблокаторы в небольших, индивидуально подобранных дозах) — под контролем АД и ЧСС; Ø мерцательная аритмия (дигоксин в дозе 0, 25 мг в сутки и βадреноблокаторы в малых дозах). Стадия декомпенсации (систолическая дисфункция ЛЖ): Ø сердечные гликозиды; Ø мочегонные (избегать массивного диуреза); Ø внутриаортальная баллонная контрпульсация (для стабилизации гемодинамики при подготовке к хирургической операции); Ø двухкамерная ЭКС (при возникновении АВ-блокады II–III степени).
 У больных, у которых аортальный стеноз проявляется стойкой стенокардией, синкопальными состояниями или сердечной декомпенсацией, медикаментозное лечение в целом малоэффективно и прогноз заболевания крайне неблагоприятный. Именно в этих случаях в первую очередь показано оперативное лечение порока. Хирургическое лечение Чаще всего используют операцию протезирования аортального клапана, которая существенно увеличивает выживаемость больных, улучшает их клиническое состояние, приводит к обратному развитию гипертрофии и улучшению систолической функции ЛЖ. При невозможности проведения радикальной операции протезирования аортального клапана проводится баллонная вальвулопластика. При врожденных стенозах клапана аорты эта операция является методом выбора.
У больных, у которых аортальный стеноз проявляется стойкой стенокардией, синкопальными состояниями или сердечной декомпенсацией, медикаментозное лечение в целом малоэффективно и прогноз заболевания крайне неблагоприятный. Именно в этих случаях в первую очередь показано оперативное лечение порока. Хирургическое лечение Чаще всего используют операцию протезирования аортального клапана, которая существенно увеличивает выживаемость больных, улучшает их клиническое состояние, приводит к обратному развитию гипертрофии и улучшению систолической функции ЛЖ. При невозможности проведения радикальной операции протезирования аортального клапана проводится баллонная вальвулопластика. При врожденных стенозах клапана аорты эта операция является методом выбора.
 НЕДОСТАТОЧНОСТЬ АОРТАЛЬНОГО КЛАПАНА
НЕДОСТАТОЧНОСТЬ АОРТАЛЬНОГО КЛАПАНА
 Недостаточность аортального клапана (аортальная недостаточность) — характеризуется неполным смыканием створок клапана во время диастолы, что приводит к возникновению обратного диастолического тока крови из аорты в ЛЖ. Изолированная недостаточность аортального клапана встречается в 4% случаев всех пороков сердца и еще в 10% — она сочетается с поражениями других клапанов. Мужчины страдают недостаточностью клапана аорты значительно чаще.
Недостаточность аортального клапана (аортальная недостаточность) — характеризуется неполным смыканием створок клапана во время диастолы, что приводит к возникновению обратного диастолического тока крови из аорты в ЛЖ. Изолированная недостаточность аортального клапана встречается в 4% случаев всех пороков сердца и еще в 10% — она сочетается с поражениями других клапанов. Мужчины страдают недостаточностью клапана аорты значительно чаще.
 Этиология • Ревматические поражения створок клапана (в 70% случаев). • Инфекционный эндокардит. • Атеросклероз аорты. • Сифилис. • СКВ (волчаночный эндокардит Либмана–Сакса). • Ревматоидный артрит и др. Относительная недостаточность аортального клапана как следствие резкого расширения аорты и фиброзного кольца клапана возникает при: · артериальных гипертензиях; · аневризме аорты любого генеза; · анкилозирующем ревматоидном спондилите. Следует помнить о возможности врожденного дефекта аортального клапана, например, формирования врожденного двустворчатого клапана аорты или расширения аорты при синдроме Марфана и т. д.
Этиология • Ревматические поражения створок клапана (в 70% случаев). • Инфекционный эндокардит. • Атеросклероз аорты. • Сифилис. • СКВ (волчаночный эндокардит Либмана–Сакса). • Ревматоидный артрит и др. Относительная недостаточность аортального клапана как следствие резкого расширения аорты и фиброзного кольца клапана возникает при: · артериальных гипертензиях; · аневризме аорты любого генеза; · анкилозирующем ревматоидном спондилите. Следует помнить о возможности врожденного дефекта аортального клапана, например, формирования врожденного двустворчатого клапана аорты или расширения аорты при синдроме Марфана и т. д.
 Гемодинамические изменения 1. Компенсаторная эксцентрическая гипертрофия ЛЖ (гипертрофия + дилатация), возникающая в самом начале формирования порока. 2. Признаки левожелудочковой систолической недостаточности, застоя крови в малом круге кровообращения и легочной гипертензии, развивающихся при декомпенсации порока. 3. Некоторые особенности кровенаполнения артериальной сосудистой системы большого круга кровообращения: vповышенное систолическое АД; vпониженное диастолическое АД; vусиленная пульсация аорты, крупных артериальных сосудов, а в тяжелых случаях — артерий мышечного типа (артериол); vнарушение перфузии периферических органов и тканей. 4. Относительная недостаточность коронарного кровотока.
Гемодинамические изменения 1. Компенсаторная эксцентрическая гипертрофия ЛЖ (гипертрофия + дилатация), возникающая в самом начале формирования порока. 2. Признаки левожелудочковой систолической недостаточности, застоя крови в малом круге кровообращения и легочной гипертензии, развивающихся при декомпенсации порока. 3. Некоторые особенности кровенаполнения артериальной сосудистой системы большого круга кровообращения: vповышенное систолическое АД; vпониженное диастолическое АД; vусиленная пульсация аорты, крупных артериальных сосудов, а в тяжелых случаях — артерий мышечного типа (артериол); vнарушение перфузии периферических органов и тканей. 4. Относительная недостаточность коронарного кровотока.
 Клиническая картина Жалобы Изначально на неприятное ощущение усиленной пульсации в области шеи, в голове, а также усиление сердечных ударов (больные “ощущают свое сердце”), особенно в положении лежа; учащенное сердцебиение. По мере прогрессирования заболевания: головокружение, внезапно возникающее чувство дурноты, наклонность к обморокам, особенно при нагрузке или быстром изменении положения тела. При выраженном дефекте аортального клапана возможно возникновение приступов стенокардии задолго до наступления признаков декомпенсации ЛЖ. Боли отличаются по своему характеру от типичной стенокардии - не так часто связаны с определенными внешними провоцирующими факторами (физической нагрузкой или эмоциональным напряжением); нередко возникают в покое и носят давящий или сжимающий характер, продолжаются достаточно долго и не всегда хорошо купируются нитроглицерином. При декомпенсации: одышка, приступы удушья (сердечная астма и отек легких). При прогрессировании легочной гипертензии: признаки застоя крови по большому кругу кровообращения (отеки, тяжесть в правом подреберье, диспептические расстройства).
Клиническая картина Жалобы Изначально на неприятное ощущение усиленной пульсации в области шеи, в голове, а также усиление сердечных ударов (больные “ощущают свое сердце”), особенно в положении лежа; учащенное сердцебиение. По мере прогрессирования заболевания: головокружение, внезапно возникающее чувство дурноты, наклонность к обморокам, особенно при нагрузке или быстром изменении положения тела. При выраженном дефекте аортального клапана возможно возникновение приступов стенокардии задолго до наступления признаков декомпенсации ЛЖ. Боли отличаются по своему характеру от типичной стенокардии - не так часто связаны с определенными внешними провоцирующими факторами (физической нагрузкой или эмоциональным напряжением); нередко возникают в покое и носят давящий или сжимающий характер, продолжаются достаточно долго и не всегда хорошо купируются нитроглицерином. При декомпенсации: одышка, приступы удушья (сердечная астма и отек легких). При прогрессировании легочной гипертензии: признаки застоя крови по большому кругу кровообращения (отеки, тяжесть в правом подреберье, диспептические расстройства).
 Осмотр - бледность кожных покровов. - внешние признаки систоло-диастолических перепадов давления: v усиленная пульсация сонных артерий (“пляска каротид”), видимая на глаз пульсация в области всех поверхностно расположенных крупных артерий; v симптом де Мюссе (ритмичное покачивание головы вперед и назад в соответствии с фазами сердечного цикла); v симптом Квинке (“прекапиллярный пульс”); v симптом Ландольфи (пульсация зрачков); v симптом Мюллера (пульсация мягкого неба). - разлитой ("куполообразный") верхушечный толчок; - систолическое дрожание на основании сердца (часто); - резкое смещение левой границы относительной тупости сердца влево; - аортальная конфигурация с подчеркнутой “талией” сердца.
Осмотр - бледность кожных покровов. - внешние признаки систоло-диастолических перепадов давления: v усиленная пульсация сонных артерий (“пляска каротид”), видимая на глаз пульсация в области всех поверхностно расположенных крупных артерий; v симптом де Мюссе (ритмичное покачивание головы вперед и назад в соответствии с фазами сердечного цикла); v симптом Квинке (“прекапиллярный пульс”); v симптом Ландольфи (пульсация зрачков); v симптом Мюллера (пульсация мягкого неба). - разлитой ("куполообразный") верхушечный толчок; - систолическое дрожание на основании сердца (часто); - резкое смещение левой границы относительной тупости сердца влево; - аортальная конфигурация с подчеркнутой “талией” сердца.
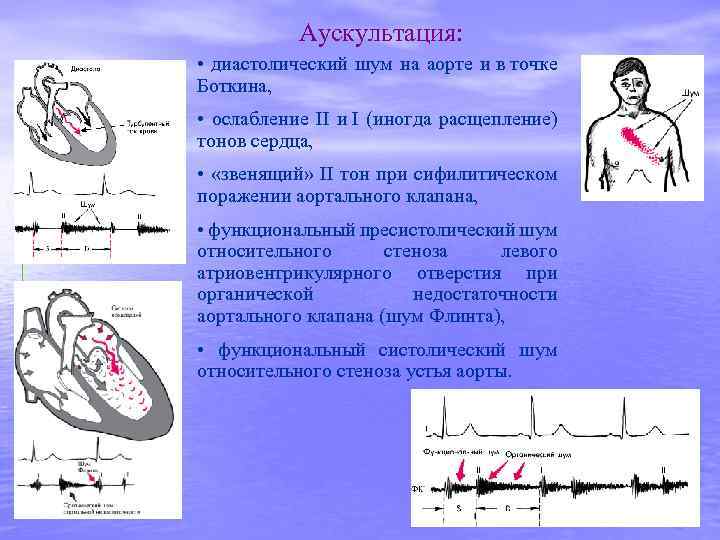 Аускультация: • диастолический шум на аорте и в точке Боткина, • ослабление II и I (иногда расщепление) тонов сердца, • «звенящий» II тон при сифилитическом поражении аортального клапана, • функциональный пресистолический шум относительного стеноза левого атриовентрикулярного отверстия при органической недостаточности аортального клапана (шум Флинта), • функциональный систолический шум относительного стеноза устья аорты.
Аускультация: • диастолический шум на аорте и в точке Боткина, • ослабление II и I (иногда расщепление) тонов сердца, • «звенящий» II тон при сифилитическом поражении аортального клапана, • функциональный пресистолический шум относительного стеноза левого атриовентрикулярного отверстия при органической недостаточности аортального клапана (шум Флинта), • функциональный систолический шум относительного стеноза устья аорты.
 Аускультативные феномены 1. Симптом Дюрозье (двойной шум Дюрозье). В паховой области (без давления) может выслушиваться тон бедренной артерии. При постепенном надавливании начинает выслушиваться систолический шум, а затем и диастолический. Феномен объясняют ретроградным током крови в крупных артериях. 2. Двойной тон Траубе — выслушиваются (без сдавления сосуда) два тона. Артериальный пульс и АД Повышение систолического и снижение диастолического АД, в результате происходит увеличение пульсового АД. Быстрый подъем (нарастание) пульсовой волны и столь же резкий и быстрый ее спад. Артериальный пульс скорый, высокий, большой и быстрый (pulsus celer, altus, magnus et frequens). - норма - недостаточность аортального клапана
Аускультативные феномены 1. Симптом Дюрозье (двойной шум Дюрозье). В паховой области (без давления) может выслушиваться тон бедренной артерии. При постепенном надавливании начинает выслушиваться систолический шум, а затем и диастолический. Феномен объясняют ретроградным током крови в крупных артериях. 2. Двойной тон Траубе — выслушиваются (без сдавления сосуда) два тона. Артериальный пульс и АД Повышение систолического и снижение диастолического АД, в результате происходит увеличение пульсового АД. Быстрый подъем (нарастание) пульсовой волны и столь же резкий и быстрый ее спад. Артериальный пульс скорый, высокий, большой и быстрый (pulsus celer, altus, magnus et frequens). - норма - недостаточность аортального клапана
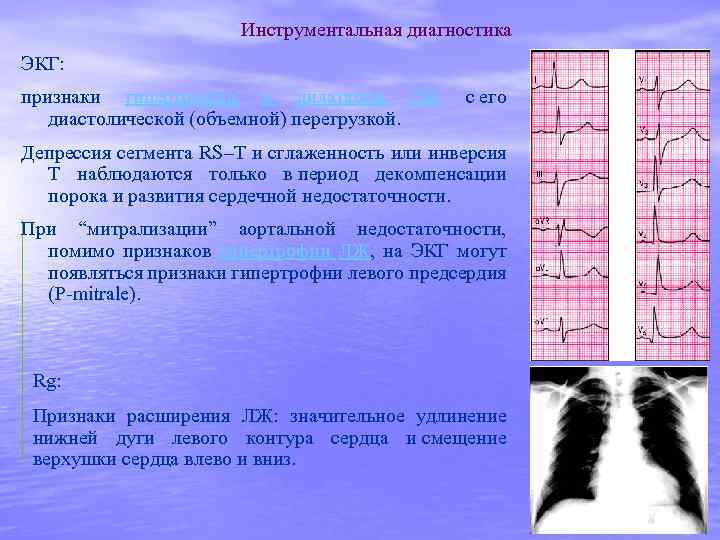 Инструментальная диагностика ЭКГ: признаки гипертрофии и дилатации ЛЖ с его диастолической (объемной) перегрузкой. Депрессия сегмента RS–Т и сглаженность или инверсия Т наблюдаются только в период декомпенсации порока и развития сердечной недостаточности. При “митрализации” аортальной недостаточности, помимо признаков гипертрофии ЛЖ, на ЭКГ могут появляться признаки гипертрофии левого предсердия (Р-mitrale). Rg: Признаки расширения ЛЖ: значительное удлинение нижней дуги левого контура сердца и смещение верхушки сердца влево и вниз.
Инструментальная диагностика ЭКГ: признаки гипертрофии и дилатации ЛЖ с его диастолической (объемной) перегрузкой. Депрессия сегмента RS–Т и сглаженность или инверсия Т наблюдаются только в период декомпенсации порока и развития сердечной недостаточности. При “митрализации” аортальной недостаточности, помимо признаков гипертрофии ЛЖ, на ЭКГ могут появляться признаки гипертрофии левого предсердия (Р-mitrale). Rg: Признаки расширения ЛЖ: значительное удлинение нижней дуги левого контура сердца и смещение верхушки сердца влево и вниз.
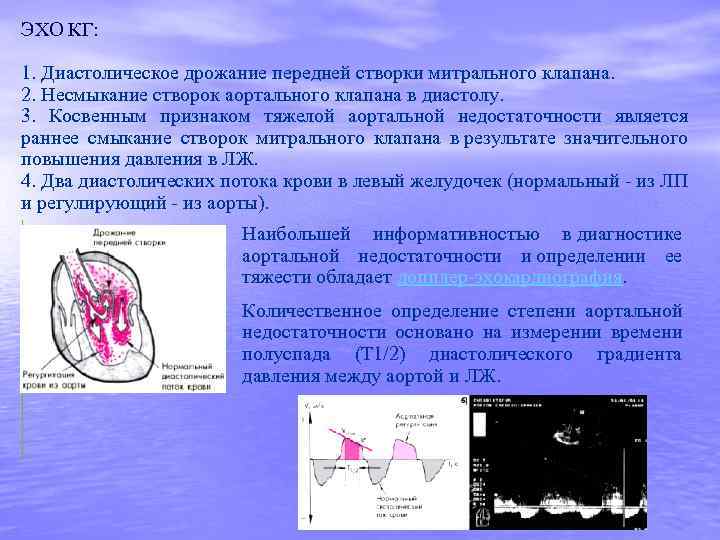 ЭХО КГ: 1. Диастолическое дрожание передней створки митрального клапана. 2. Несмыкание створок аортального клапана в диастолу. 3. Косвенным признаком тяжелой аортальной недостаточности является раннее смыкание створок митрального клапана в результате значительного повышения давления в ЛЖ. 4. Два диастолических потока крови в левый желудочек (нормальный - из ЛП и регулирующий - из аорты). Наибольшей информативностью в диагностике аортальной недостаточности и определении ее тяжести обладает допплер-эхокардиография. Количественное определение степени аортальной недостаточности основано на измерении времени полуспада (Т 1/2) диастолического градиента давления между аортой и ЛЖ.
ЭХО КГ: 1. Диастолическое дрожание передней створки митрального клапана. 2. Несмыкание створок аортального клапана в диастолу. 3. Косвенным признаком тяжелой аортальной недостаточности является раннее смыкание створок митрального клапана в результате значительного повышения давления в ЛЖ. 4. Два диастолических потока крови в левый желудочек (нормальный - из ЛП и регулирующий - из аорты). Наибольшей информативностью в диагностике аортальной недостаточности и определении ее тяжести обладает допплер-эхокардиография. Количественное определение степени аортальной недостаточности основано на измерении времени полуспада (Т 1/2) диастолического градиента давления между аортой и ЛЖ.
 Лечение Ø артериальные вазодилататоры (гидралазин, блокаторы медленных кальциевых каналов), Ø ингибиторы АПФ. При развитии сердечной систолической функции ЛЖ: декомпенсации Ø и снижении сердечные гликозиды (внутривенное введение с последующим переходом на прием внутрь). Ø мочегонные препараты. Ø венозные вазодилататоры (нитраты). При развитии мерцательной аритмии: Ø дигоксин в дозе 0, 25 мг в сутки.
Лечение Ø артериальные вазодилататоры (гидралазин, блокаторы медленных кальциевых каналов), Ø ингибиторы АПФ. При развитии сердечной систолической функции ЛЖ: декомпенсации Ø и снижении сердечные гликозиды (внутривенное введение с последующим переходом на прием внутрь). Ø мочегонные препараты. Ø венозные вазодилататоры (нитраты). При развитии мерцательной аритмии: Ø дигоксин в дозе 0, 25 мг в сутки.
 Хирургическое лечение При снижении ФВ следует решать вопрос об оперативном лечении, не дожидаясь систолической дисфункции ЛЖ. Показания к оперативному лечению: 1. Тяжелая аортальная недостаточность (объем регургитации больше 50%) с клиническими проявлениями порока, независимо от величины ФВ. 2. Тяжелая аортальная недостаточность (объем регургитации больше 50%) с объективными признаками систолической дисфункции ЛЖ, независимо от наличия или отсутствия клинических проявлений заболевания.
Хирургическое лечение При снижении ФВ следует решать вопрос об оперативном лечении, не дожидаясь систолической дисфункции ЛЖ. Показания к оперативному лечению: 1. Тяжелая аортальная недостаточность (объем регургитации больше 50%) с клиническими проявлениями порока, независимо от величины ФВ. 2. Тяжелая аортальная недостаточность (объем регургитации больше 50%) с объективными признаками систолической дисфункции ЛЖ, независимо от наличия или отсутствия клинических проявлений заболевания.
 НЕДОСТАТОЧНОСТЬ КЛАПАНА ЛЕГОЧНОЙ АРТЕРИИ
НЕДОСТАТОЧНОСТЬ КЛАПАНА ЛЕГОЧНОЙ АРТЕРИИ
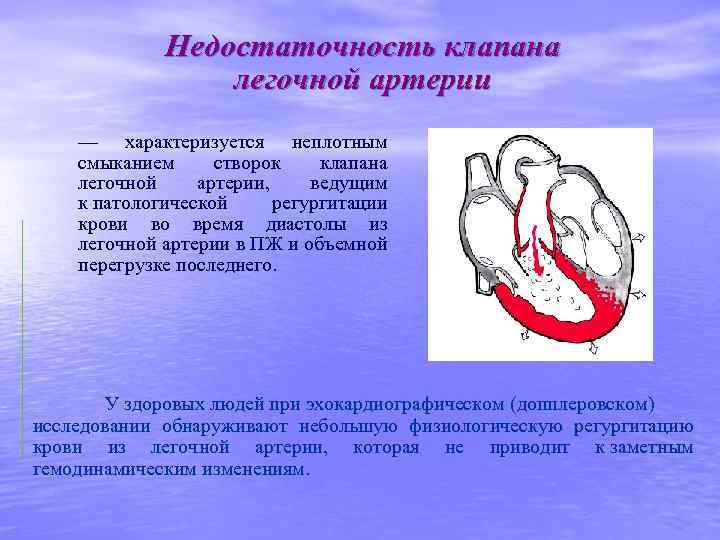 Недостаточность клапана легочной артерии — характеризуется неплотным смыканием створок клапана легочной артерии, ведущим к патологической регургитации крови во время диастолы из легочной артерии в ПЖ и объемной перегрузке последнего. У здоровых людей при эхокардиографическом (допплеровском) исследовании обнаруживают небольшую физиологическую регургитацию крови из легочной артерии, которая не приводит к заметным гемодинамическим изменениям.
Недостаточность клапана легочной артерии — характеризуется неплотным смыканием створок клапана легочной артерии, ведущим к патологической регургитации крови во время диастолы из легочной артерии в ПЖ и объемной перегрузке последнего. У здоровых людей при эхокардиографическом (допплеровском) исследовании обнаруживают небольшую физиологическую регургитацию крови из легочной артерии, которая не приводит к заметным гемодинамическим изменениям.
 Этиология Органическая недостаточность клапана ЛА: • Ревматизм. • Инфекционный эндокардит. • Сифилис. • Синдром Марфана. • другие заболевания, ведущие к сморщиванию и деформации створок клапана. Относительная недостаточность клапана ЛА: • митральный стеноз; • легочное сердце; • первичная легочная гипертензия; • ТЭЛА; • любые приобретенные и врожденные пороки сердца, если они осложняются легочной гипертензией. - при выраженной легочной гипертензии, расширении ствола легочной артерии и фиброзного кольца клапана.
Этиология Органическая недостаточность клапана ЛА: • Ревматизм. • Инфекционный эндокардит. • Сифилис. • Синдром Марфана. • другие заболевания, ведущие к сморщиванию и деформации створок клапана. Относительная недостаточность клапана ЛА: • митральный стеноз; • легочное сердце; • первичная легочная гипертензия; • ТЭЛА; • любые приобретенные и врожденные пороки сердца, если они осложняются легочной гипертензией. - при выраженной легочной гипертензии, расширении ствола легочной артерии и фиброзного кольца клапана.
 Гемодинамические изменения: 1. Эксцентрическая гипертрофия ПЖ (гипертрофия и дилатация). 2. Усугубление признаков правожелудочковой недостаточности с застоем крови в венах большого круга кровообращения. 3. Усиленная пульсация ствола легочной артерии и корней легких, выявляемая при рентгенологическом исследовании.
Гемодинамические изменения: 1. Эксцентрическая гипертрофия ПЖ (гипертрофия и дилатация). 2. Усугубление признаков правожелудочковой недостаточности с застоем крови в венах большого круга кровообращения. 3. Усиленная пульсация ствола легочной артерии и корней легких, выявляемая при рентгенологическом исследовании.
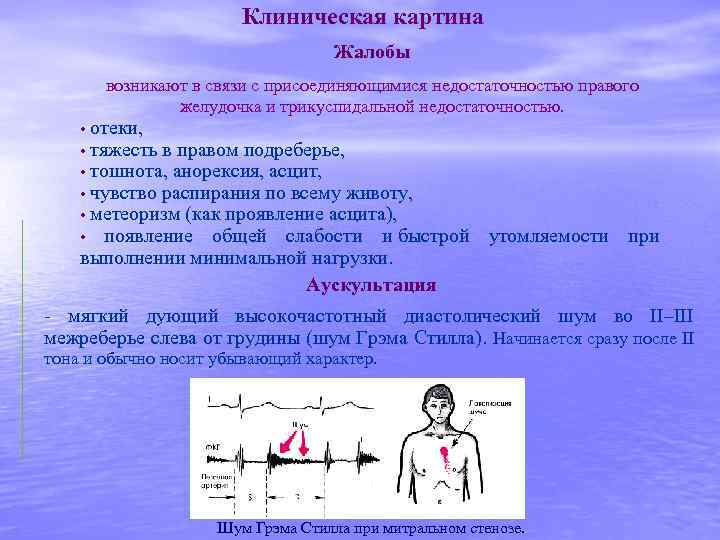 Клиническая картина Жалобы возникают в связи с присоединяющимися недостаточностью правого желудочка и трикуспидальной недостаточностью. • отеки, • тяжесть в правом подреберье, • тошнота, анорексия, асцит, • чувство распирания по всему животу, • метеоризм (как проявление асцита), • появление общей слабости и быстрой выполнении минимальной нагрузки. Аускультация утомляемости при - мягкий дующий высокочастотный диастолический шум во II–III межреберье слева от грудины (шум Грэма Стилла). Начинается сразу после II тона и обычно носит убывающий характер. Шум Грэма Стилла при митральном стенозе.
Клиническая картина Жалобы возникают в связи с присоединяющимися недостаточностью правого желудочка и трикуспидальной недостаточностью. • отеки, • тяжесть в правом подреберье, • тошнота, анорексия, асцит, • чувство распирания по всему животу, • метеоризм (как проявление асцита), • появление общей слабости и быстрой выполнении минимальной нагрузки. Аускультация утомляемости при - мягкий дующий высокочастотный диастолический шум во II–III межреберье слева от грудины (шум Грэма Стилла). Начинается сразу после II тона и обычно носит убывающий характер. Шум Грэма Стилла при митральном стенозе.
 Инструментальная диагностика ЭКГ: - признаки гипертрофии ПЖ. Рентгенологическое исследование: - на фоне выраженного увеличения размеров сердца, особенно правого желудочка, определяются: Ø выбухание второй дуги левого контура сердца в прямой проекции (ствол легочной артерии) и ее усиленная пульсация; Ø расширение корней легких и их усиленная пульсация (“пляска корней легких”). ЭХО КГ: признаки диастолической регургитации крови из легочной артерии в правый желудочек. Систолический поток крови из ПЖ в ЛА (спектр линейной скорости, направленный вниз) и диастолический регургитирующий поток крови из ЛА в ПЖ (спектр, направленный вверх).
Инструментальная диагностика ЭКГ: - признаки гипертрофии ПЖ. Рентгенологическое исследование: - на фоне выраженного увеличения размеров сердца, особенно правого желудочка, определяются: Ø выбухание второй дуги левого контура сердца в прямой проекции (ствол легочной артерии) и ее усиленная пульсация; Ø расширение корней легких и их усиленная пульсация (“пляска корней легких”). ЭХО КГ: признаки диастолической регургитации крови из легочной артерии в правый желудочек. Систолический поток крови из ПЖ в ЛА (спектр линейной скорости, направленный вниз) и диастолический регургитирующий поток крови из ЛА в ПЖ (спектр, направленный вверх).
 ЛЕЧЕНИЕ • Лекарственная терапия • • Лечение правожелудочковой недостаточности (диуретики и венозные вазодилататоры). • При любом органическом поражении клапана — профилактика инфекционного эндокардита, при относительной недостаточности профилактика не показана. • Хирургическое лечение • Показания: клинически выраженная правожелудочковая недостаточность при тяжёлом инфекционном эндокардите, не поддающемся антибиотикотерапии. Методы хирургического лечения: протезирование клапана биологическим или, реже, механическим протезом.
ЛЕЧЕНИЕ • Лекарственная терапия • • Лечение правожелудочковой недостаточности (диуретики и венозные вазодилататоры). • При любом органическом поражении клапана — профилактика инфекционного эндокардита, при относительной недостаточности профилактика не показана. • Хирургическое лечение • Показания: клинически выраженная правожелудочковая недостаточность при тяжёлом инфекционном эндокардите, не поддающемся антибиотикотерапии. Методы хирургического лечения: протезирование клапана биологическим или, реже, механическим протезом.
 Специфические осложнения • ТЭЛА • Вторичный инфекционный эндокардит • Тромбоз протеза • Дегенеративные изменения биологического протеза и необходимость в репротезировании. Прогноз зависит от осложнений и сопутствующей патологии; сама по себе недостаточность клапана лёгочной артерии на прогноз обычно не влияет.
Специфические осложнения • ТЭЛА • Вторичный инфекционный эндокардит • Тромбоз протеза • Дегенеративные изменения биологического протеза и необходимость в репротезировании. Прогноз зависит от осложнений и сопутствующей патологии; сама по себе недостаточность клапана лёгочной артерии на прогноз обычно не влияет.
 СТЕНОЗ ЛЕГОЧНОЙ АРТЕРИИ
СТЕНОЗ ЛЕГОЧНОЙ АРТЕРИИ
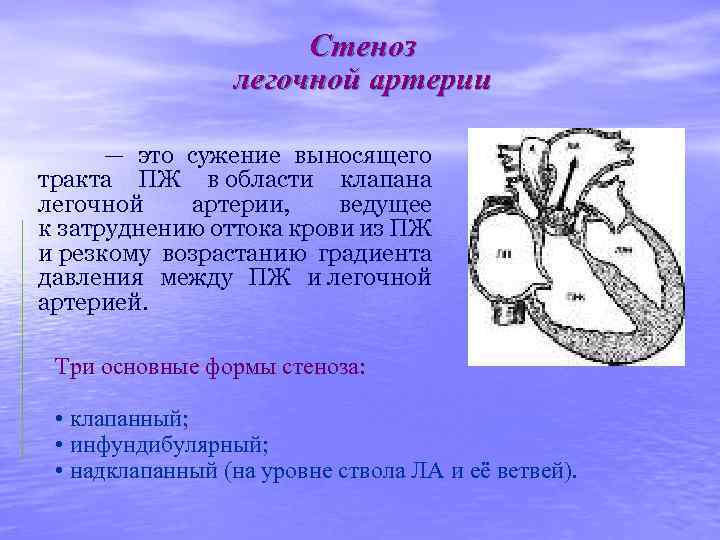 Стеноз легочной артерии — это сужение выносящего тракта ПЖ в области клапана легочной артерии, ведущее к затруднению оттока крови из ПЖ и резкому возрастанию градиента давления между ПЖ и легочной артерией. Три основные формы стеноза: • клапанный; • инфундибулярный; • надклапанный (на уровне ствола ЛА и её ветвей).
Стеноз легочной артерии — это сужение выносящего тракта ПЖ в области клапана легочной артерии, ведущее к затруднению оттока крови из ПЖ и резкому возрастанию градиента давления между ПЖ и легочной артерией. Три основные формы стеноза: • клапанный; • инфундибулярный; • надклапанный (на уровне ствола ЛА и её ветвей).
 Этиология Изолированный стеноз легочной артерии относится к числу распространенных ВПС и встречается в 6, 8 -9% всех ВПС. • Врождённые аномалии (изолированный стеноз или в сочетании с другими врождёнными пороками) • Вторичный стеноз при карциноидном синдроме или инфекционном эндокардите (массивные вегетации) • Псевдостеноз клапана лёгочной артерии при сдавлении опухолями правого желудочка и средостения, аневризмой синусов аорты или седловидным эмболом.
Этиология Изолированный стеноз легочной артерии относится к числу распространенных ВПС и встречается в 6, 8 -9% всех ВПС. • Врождённые аномалии (изолированный стеноз или в сочетании с другими врождёнными пороками) • Вторичный стеноз при карциноидном синдроме или инфекционном эндокардите (массивные вегетации) • Псевдостеноз клапана лёгочной артерии при сдавлении опухолями правого желудочка и средостения, аневризмой синусов аорты или седловидным эмболом.
 Гемодинамические изменения: Препятствие кровотоку из правого желудочка: Ø повышение давления в ПЖ, Ø увеличение постнагрузки, Ø гипертрофия ПЖ, Ø удлинение периода изгнания из ПЖ, Ø дистрофические изменения миокарда. Давление в правом желудочке при резком стенозе достигает уровня системного и превышает его. Постепенно повышается давление и в правом предсердии. • Вторичная недостаточность трёхстворчатого клапана усугубляет правожелудочковую недостаточность • Уменьшение наполнения левого желудочка и сердечного выброса.
Гемодинамические изменения: Препятствие кровотоку из правого желудочка: Ø повышение давления в ПЖ, Ø увеличение постнагрузки, Ø гипертрофия ПЖ, Ø удлинение периода изгнания из ПЖ, Ø дистрофические изменения миокарда. Давление в правом желудочке при резком стенозе достигает уровня системного и превышает его. Постепенно повышается давление и в правом предсердии. • Вторичная недостаточность трёхстворчатого клапана усугубляет правожелудочковую недостаточность • Уменьшение наполнения левого желудочка и сердечного выброса.
 Клиническая картина Жалобы Øодышка, Øболи в области сердца, Øутомляемость при физической нагрузке, Øобмороки, Øголовокружение, Øперебои в работе сердца, Øцианоз (при наличии межпредсердного сообщения). Диагностические признаки • Систолическое дрожание в втором межрёберном промежутке справа от грудины • Пульсация в эпигастральной области (усиленный толчок правого желудочка) • Симптомы недостаточности кровообращения по большому кругу.
Клиническая картина Жалобы Øодышка, Øболи в области сердца, Øутомляемость при физической нагрузке, Øобмороки, Øголовокружение, Øперебои в работе сердца, Øцианоз (при наличии межпредсердного сообщения). Диагностические признаки • Систолическое дрожание в втором межрёберном промежутке справа от грудины • Пульсация в эпигастральной области (усиленный толчок правого желудочка) • Симптомы недостаточности кровообращения по большому кругу.
 Аускультация • Ослабление лёгочного компонента II тона, иногда — щелчок изгнания; • Расщепление II тона (при выраженном стенозе); • Грубый мезосистолический шум (чем позже шум достигает пика, тем тяжелее обструкция), проводящийся на левую ключицу и в межлопаточное пространство • По мере развития правожелудочковой недостаточности появляется пансистолический шум трикуспидальной регургитации.
Аускультация • Ослабление лёгочного компонента II тона, иногда — щелчок изгнания; • Расщепление II тона (при выраженном стенозе); • Грубый мезосистолический шум (чем позже шум достигает пика, тем тяжелее обструкция), проводящийся на левую ключицу и в межлопаточное пространство • По мере развития правожелудочковой недостаточности появляется пансистолический шум трикуспидальной регургитации.
 Инструментальная диагностика ЭКГ: § признаки гипертрофии ПЖ, § желудочковые нарушения ритма. Рентгенологическое исследование: • Выбухание дуг правых отделов сердца без отклонения контрастированного пищевода, • Постстенотическая дилатация лёгочной артерии, • Обеднение лёгочного сосудистого рисунка. ЭХО КГ: Øопределение сужения легочной артерии с уточнением его расположения относительно фиброзного кольца клапанного отверстия, Øгипертрофия правого желудочка и МЖП, Øзначительное увеличение скорости турбулентного кровотока через клапан легочной артерии.
Инструментальная диагностика ЭКГ: § признаки гипертрофии ПЖ, § желудочковые нарушения ритма. Рентгенологическое исследование: • Выбухание дуг правых отделов сердца без отклонения контрастированного пищевода, • Постстенотическая дилатация лёгочной артерии, • Обеднение лёгочного сосудистого рисунка. ЭХО КГ: Øопределение сужения легочной артерии с уточнением его расположения относительно фиброзного кольца клапанного отверстия, Øгипертрофия правого желудочка и МЖП, Øзначительное увеличение скорости турбулентного кровотока через клапан легочной артерии.
 ЭХО КГ (продолжение) Ø Выявление аномалий количества створок клапана Ø Куполообразное выбухание створок при врождённом стенозе Ø Вегетации при инфекционном эндокардите Ø Карциноидные бляшки Ø Сдавление лёгочной артерии опухолью или аневризмой синусов аорты Ø Тромб в проксимальном отделе лёгочной артерии В допплеровском режиме выявляют градиент давления между правым желудочком и лёгочной артерией. По степени увеличения систолического давления в правом желудочке определяют тяжесть стеноза: I степень — менее 60 мм рт ст. , II степень — 60– 100 мм рт ст. , III степень — более 100 мм рт ст.
ЭХО КГ (продолжение) Ø Выявление аномалий количества створок клапана Ø Куполообразное выбухание створок при врождённом стенозе Ø Вегетации при инфекционном эндокардите Ø Карциноидные бляшки Ø Сдавление лёгочной артерии опухолью или аневризмой синусов аорты Ø Тромб в проксимальном отделе лёгочной артерии В допплеровском режиме выявляют градиент давления между правым желудочком и лёгочной артерией. По степени увеличения систолического давления в правом желудочке определяют тяжесть стеноза: I степень — менее 60 мм рт ст. , II степень — 60– 100 мм рт ст. , III степень — более 100 мм рт ст.
 ЛЕЧЕНИЕ • Лекарственная терапия • • Лечение правожелудочковой недостаточности (диуретики и венозные вазодилататоры). • Тромболизис при ТЭЛА. • Лучевая терапия при опухолях средостения. • Хирургическое лечение • При наличии градиента систолического давления менее 30 мм рт. ст. оперативное лечение не показано. При наличии стеноза с градиентом систолического давления более 30 мм рт. ст. при отсутствии клиники показано оперативное лечение в возрасте 3 — 7 лет. При наличии резкого стеноза с большой перегрузкой правого желудочка, наличием НК показано оперативное лечение в любом возрасте.
ЛЕЧЕНИЕ • Лекарственная терапия • • Лечение правожелудочковой недостаточности (диуретики и венозные вазодилататоры). • Тромболизис при ТЭЛА. • Лучевая терапия при опухолях средостения. • Хирургическое лечение • При наличии градиента систолического давления менее 30 мм рт. ст. оперативное лечение не показано. При наличии стеноза с градиентом систолического давления более 30 мм рт. ст. при отсутствии клиники показано оперативное лечение в возрасте 3 — 7 лет. При наличии резкого стеноза с большой перегрузкой правого желудочка, наличием НК показано оперативное лечение в любом возрасте.
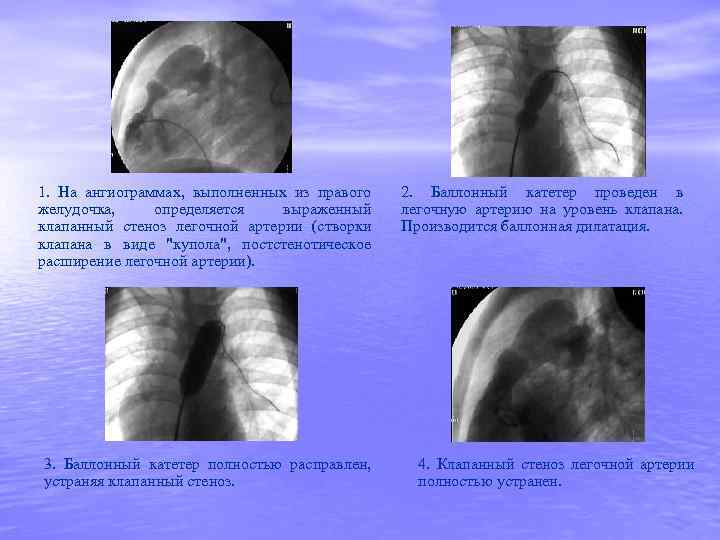 1. На ангиограммах, выполненных из правого желудочка, определяется выраженный клапанный стеноз легочной артерии (створки клапана в виде "купола", постстенотическое расширение легочной артерии). 3. Баллонный катетер полностью расправлен, устраняя клапанный стеноз. 2. Баллонный катетер проведен в легочную артерию на уровень клапана. Производится баллонная дилатация. 4. Клапанный стеноз легочной артерии полностью устранен.
1. На ангиограммах, выполненных из правого желудочка, определяется выраженный клапанный стеноз легочной артерии (створки клапана в виде "купола", постстенотическое расширение легочной артерии). 3. Баллонный катетер полностью расправлен, устраняя клапанный стеноз. 2. Баллонный катетер проведен в легочную артерию на уровень клапана. Производится баллонная дилатация. 4. Клапанный стеноз легочной артерии полностью устранен.
 Специфические осложнения • Рестеноз. • Острая сердечная недостаточность, обусловленная неадекватным устранением стеноза. Прогноз Правожелудочковая недостаточность, вызванная перегрузкой давлением, обычно обратима даже при выраженном угнетении функций правого желудочка и недостаточности трёхстворчатого клапана, однако для восстановления функции правого желудочка могут понадобиться недели или месяцы, а наличие правожелудочковой недостаточности сопряжено с повышенной летальностью. • Послеоперационная госпитальная летальность — 0, 5– 1, 5%. • 5 -летняя выживаемость — 91%.
Специфические осложнения • Рестеноз. • Острая сердечная недостаточность, обусловленная неадекватным устранением стеноза. Прогноз Правожелудочковая недостаточность, вызванная перегрузкой давлением, обычно обратима даже при выраженном угнетении функций правого желудочка и недостаточности трёхстворчатого клапана, однако для восстановления функции правого желудочка могут понадобиться недели или месяцы, а наличие правожелудочковой недостаточности сопряжено с повышенной летальностью. • Послеоперационная госпитальная летальность — 0, 5– 1, 5%. • 5 -летняя выживаемость — 91%.
 Спасибо за внимание.
Спасибо за внимание.


