методы обследования в акушерстве 2014 с докладом про Бельгию.pptx
- Количество слайдов: 87

Программа делового визита предприятий Томской области в Бельгию, Францию 14 -21 сентября 2014 года

Бельгия • № 3 в мире по количеству внедренных технологий • 5 предприятий Биг. Фармы • 3 системы ЛПУ: академические, государственные, частные • Прайс общий • Уволить работника государственного учреждения нельзя

Франция • • • 35 часов в неделю Воскресенье выходной Ночной сон спокоен Частное предпринимательство Индивидуальное страхование профессиональной ответственности • За год 50 претензий, 2 иска, оба выиграла больница



Перинатальные методы исследования Кафедра акушерства гинекологии ФПК и и ППС Сибирского государственного медицинского университета Юрьев С. Ю. 2014
• Перинатальные показатели при четырех полноценных пренатальных приемах за время беременности равны постоянному наблюдению в женской консультации (Швеция. Статистика комитета здравоохранения 2007 г. )
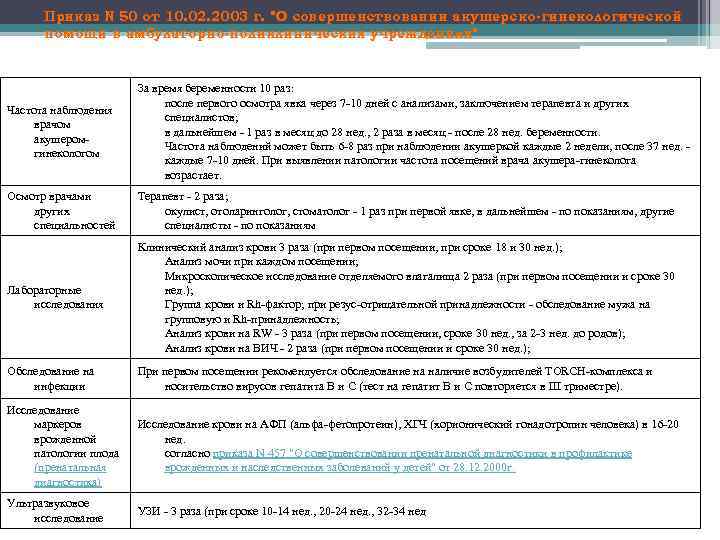
Приказ Ν 50 от 10. 02. 2003 г. "О совершенствовании акушерско-гинекологической помощи в амбулаторно-поликлинических учреждениях" Частота наблюдения врачом акушеромгинекологом За время беременности 10 раз: после первого осмотра явка через 7 -10 дней с анализами, заключением терапевта и других специалистов; в дальнейшем - 1 раз в месяц до 28 нед. , 2 раза в месяц - после 28 нед. беременности. Частота наблюдений может быть 6 -8 раз при наблюдении акушеркой каждые 2 недели, после 37 нед. - каждые 7 -10 дней. При выявлении патологии частота посещений врача акушера-гинеколога возрастает. Осмотр врачами других специальностей Терапевт - 2 раза; окулист, отоларинголог, стоматолог - 1 раз при первой явке, в дальнейшем - по показаниям, другие специалисты - по показаниям Лабораторные исследования Клинический анализ крови 3 раза (при первом посещении, при сроке 18 и 30 нед. ); Анализ мочи при каждом посещении; Микроскопическое исследование отделяемого влагалища 2 раза (при первом посещении и сроке 30 нед. ); Группа крови и Rh-фактор; при резус-отрицательной принадлежности - обследование мужа на групповую и Rh-принадлежность; Анализ крови на RW - 3 раза (при первом посещении, сроке 30 нед. , за 2 -3 нед. до родов); Анализ крови на ВИЧ - 2 раза (при первом посещении и сроке 30 нед. ); Обследование на инфекции При первом посещении рекомендуется обследование на наличие возбудителей TORCH-комплекса и носительство вирусов гепатита В и С (тест на гепатит В и С повторяется в III триместре). Исследование маркеров врожденной патологии плода (пренатальная диагностика) Исследование крови на АФП (альфа-фетопротеин), ХГЧ (хорионический гонадотропин человека) в 16 -20 нед. согласно приказа Ν 457 "О совершенствовании пренатальной диагностики в профилактике врожденных и наследственных заболеваний у детей" от 28. 12. 2000 г. Ультразвуковое исследование УЗИ - 3 раза (при сроке 10 -14 нед. , 20 -24 нед. , 32 -34 нед
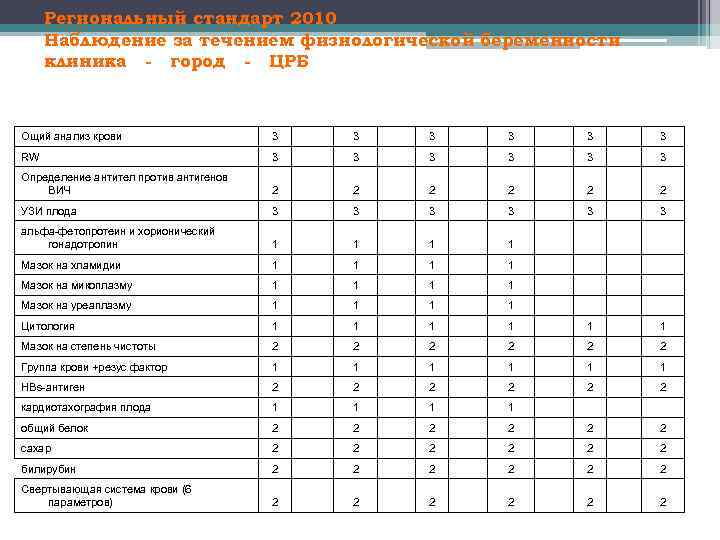
Региональный стандарт 2010 Наблюдение за течением физиологической беременности клиника - город - ЦРБ Ощий анализ крови 3 3 3 RW 3 3 3 Определение антител против антигенов ВИЧ 2 2 2 УЗИ плода 3 3 3 альфа-фетопротеин и хорионический гонадотропин 1 1 Мазок на хламидии 1 1 Мазок на микоплазму 1 1 Мазок на уреаплазму 1 1 Цитология 1 1 1 Мазок на степень чистоты 2 2 2 Группа крови +резус фактор 1 1 1 HBs-антиген 2 2 2 кардиотахография плода 1 1 общий белок 2 2 2 сахар 2 2 2 билирубин 2 2 2 Свертывающая система крови (6 параметров) 2 2 2

Дородовая госпитализация в перинатальный центр Обусловлена: • заболеваниями сердечно сосудистой системы (ревматические и врожденные пороки сердца вне зависимости от степени недостаточности кровообращения, пролапс митрального клапана с гемодинамическими нарушениями, оперированные пороки сердца, аритмии, миокардиты, кардиомиопатии, хроническая артериальная гипертензия); • тромбозами, тромбоэмболиями и тромбофлебитами в анамнезе и при настоящей беременности; • заболеваниями органов дыхания, сопровождающимися развитием легочной или сердечно легочной недостаточности; • диффузными заболеваниями соединительной ткани, антифосфолипидным синдромом; • заболеваниями почек, сопровождающимися почечной недостаточностью или артериальной гипертензией, аномалиями развития мочевыводящих путей, беременностью после нефрэктомии; • заболеваниями печени (токсический гепатит, острые и хронические гепатиты, цирроз печени); • эндокринными заболеваниями (сахарный диабет любой степени компенсации, заболевания щитовидной железы с клиническими признаками гипо или гиперфункции, хроническая надпочечниковая недостаточность); • заболеваними органов зрения (миопия высокой степени с изменениями на глазном дне, отслойка сетчатки в анамнезе, глаукома); • заболеваниями крови (гемолитическая и апластическая анемия, тяжелая железодефицитная анемия, гемобластозы, болезнь Виллебранда, врожденные дефекты свертывающей системы крови, тромбоцитопения любого происхождения, ДВС синдром); • заболеваниями нервной системы (эпилепсия, рассеянный склероз, нарушения мозгового кровообращения, состояния после перенесенных ишемических и геморрагических инсультов); • миастенией; • злокачественными новообразованиями в анамнезе либо выявленными при настоящей беременности вне зависимости от локализации; • сосудистыми мальформациями, аневризмами сосудов; • перенесенными в анамнезе черепно мозговые травмами, травмами позвоночника, таза. .

Перинатальные методы исследования Клиникоанамнестические лабораторные функциональные инвазивные лучевая диагностика

Дисплазия соединительной ткани генетически детерминированное патологическое состояние органов и тканей, проявляющееся в снижении содержания отдельных видов коллагена или нарушении их соотношения и ведущее к снижению прочности соединительной ткани многих органов и систем. 1. системные наследственные синдромы – синдром Марфана, Элерса – Данло, поликистоз почек у взрослых, мукополисахаридоз и др. , 2. недифференцированные наследственные заболевания соединительной ткани с локомоторно висцеральными проявлениями со стороны: • сердечно сосудистой системы: пролапсы клапанов и. т. д. • органов дыхания: поликистоз; спонтанные пневмотораксы неясной этиологии; трахеобронхиальные дискинезии; • желудочно кишечного тракта: висцероптоз; аномалии желчного пузыря; долихосигма; • почек: нефроптоз; аномалии развития и др. ; • глаз: миопия; эпикант; колобомы; птоз; прогрессирующая патология зрения; • скелета: деформации грудной клетки и позвоночника; симптом большого пальца и(или) симптом запястья; размах рук / рост >1, 03; • суставов: дисплазия тазобедренных суставов; плоскостопие; гипермобильность суставов; • кожи: повышенная растяжимость кожи (от 2, 0 до 3, 0 см); грыжи. • Дополнительные признаки «слабости» соединительной ткани: короткие и кривые мизинцы; IV палец кисти меньше II; «сандалевидная» 1 я межпальцевая щель и др. • Распространенность недифференцированной дисплазии соединительной ткани (НДСТ) – от 20– 25 до 85%.

Дисплазия соединительной ткани • Наиболее значимыми клиническими признаками НДСТ являются нейроциркуляторная дистония, иммуносупрессия, аномалии родовой деятельности. • у лиц с НДСТ в эритроцитах, лимфоцитах и плазме крови отмечают пониженное содержание магния, коррелирующее с тяжестью клинических симптомов • Применение препаратов магния значимо улучшает перинатальные показатели у лиц с НДСТ

АНАМНЕСТИЧЕСКИЕ МЕТОДЫ Приказ Ν 430 от 22. 04. 1981 г. "Об утверждении инструктивно-методических указаний по организации работы женской консультации" • Для каждой беременной женщины проводится оценка пренатальных факторов риска в количественном выражении. • По сумме баллов беременную относятся к одной из групп: • низкого риска до 4 баллов • среднего риска 5 9 баллов • высокого риска 10 баллов и выше • Выделение группы беременных с высокой степенью риска позволяет организовать интенсивное наблюдение за развитием плода от начала беременности согласно плану ведения беременности, составляемому индивидуально для каждой женщины. • Социально биологические факторы, • Акушерско гинекологический анамнез, • Экстрогенитальные заболевания, • Осложнения беременности (предыдущей). • Необходимое дополнение: генетический анамнез
АНАМНЕСТИЧЕСКИЕ МЕТОДЫ Приказ Ν 430 от 22. 04. 1981 г. "Об утверждении инструктивно-методических указаний по организации работы женской консультации" • Что нового?
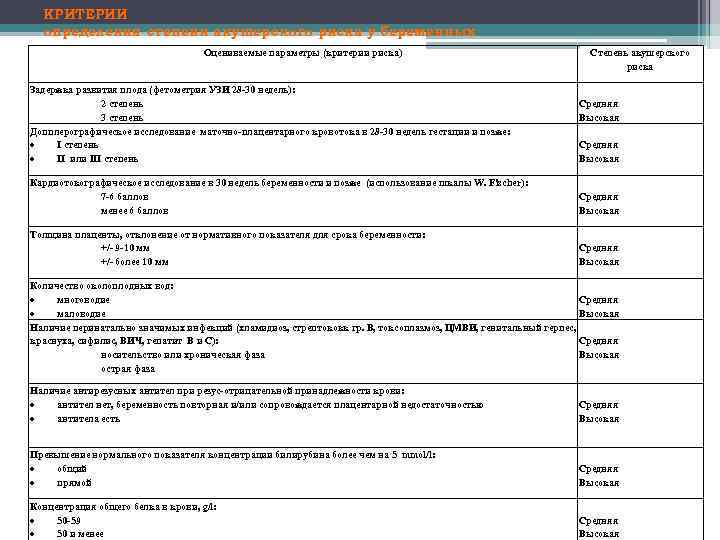
КРИТЕРИИ определения степени акушерского риска у беременных Оцениваемые параметры (критерии риска) Задержка развития плода (фетометрия УЗИ 28 -30 недель): 2 степень 3 степень Допплерографическое исследование маточно-плацентарного кровотока в 28 -30 недель гестации и позже: I степень II или III степень Степень акушерского риска Средняя Высокая Кардиотокографическое исследование в 30 недель беременности и позже (использование шкалы W. Fischer): 7 -6 баллов менее 6 баллов Средняя Высокая Толщина плаценты, отклонение от нормативного показателя для срока беременности: +/- 9 -10 мм +/- более 10 мм Средняя Высокая Количество околоплодных вод: многоводие Средняя маловодие Высокая Наличие перинатально значимых инфекций (хламидиоз, стрептококк гр. В, токсоплазмоз, ЦМВИ, генитальный герпес, краснуха, сифилис, ВИЧ, гепатит В и С): Средняя носительство или хроническая фаза Высокая острая фаза Наличие антирезусных антител при резус-отрицательной принадлежности крови: антител нет, беременность повторная и/или сопровождается плацентарной недостаточностью антитела есть Средняя Высокая Превышение нормального показателя концентрации билирубина более чем на 5 mmol/l: общий прямой Средняя Высокая Концентрация общего белка в крови, g/l: 50 -59 50 и менее Средняя Высокая
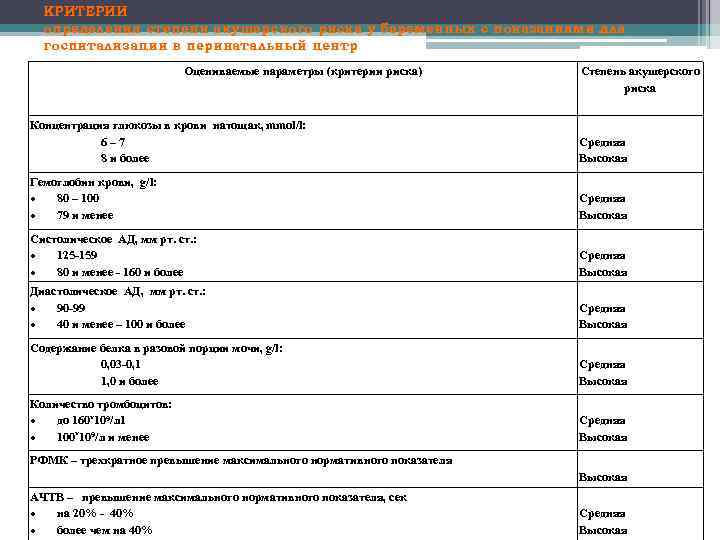
КРИТЕРИИ определения степени акушерского риска у беременных с показаниями для госпитализации в перинатальный центр Оцениваемые параметры (критерии риска) Степень акушерского риска Концентрация глюкозы в крови натощак, mmol/l: 6– 7 8 и более Средняя Высокая Гемоглобин крови, g/l: 80 – 100 79 и менее Средняя Высокая Систолическое АД, мм рт. ст. : 125 -159 80 и менее - 160 и более Средняя Высокая Диастолическое АД, мм рт. ст. : 90 -99 40 и менее – 100 и более Средняя Высокая Содержание белка в разовой порции мочи, g/l: 0, 03 -0, 1 1, 0 и более Средняя Высокая Количество тромбоцитов: до 160*109/л 1 100*109/л и менее Средняя Высокая РФМК – трехкратное превышение максимального нормативного показателя Высокая АЧТВ – превышение максимального нормативного показателя, сек на 20% - 40% более чем на 40% Средняя Высокая

перинатальная клиническая лаборатория • Автоматические анализаторы

ПОКАЗАТЕЛИ ПЕРИФЕРИЧЕСКОЙ КРОВИ НА АВТОМАТИЧЕСКОМ АНАЛИЗАТОРЕ Обозначени е Показатели Небеременные женщины Беременные женщины RBC Эритроциты, 1012/л 3, 7 – 4, 7 HCT Гематокрит , % MCV Средний объем эритроцита, фл. RDW Широта распредеделения эритроцитов по объему (показатель анизоцитоза эритроцитов), фл 11, 5 – 14, 5 PLT Тромбоциты, 109/л 140 – 400 PCT Тромбокрит (количество тромбоцитов от массы цельной крови), % 0, 15 – 0, 32 MPV Средний объем тромбоцитов, фл 6, 2 – 10, 0 WBC Лейкоциты, 109/л 4, 0 – 9, 0 5, 6 – 13, 0 LYM Лимфоциты (абсол. значение), 109/л 0, 72 – 3, 6 0, 9 – 3, 8 GRA Гранулоциты (абсол. значение), 109/л 1, 84 – 7, 38 3, 78 – 10, 6 LYM Лимфоциты, % 18 – 40 16, 2 – 29, 2 GRA Гранулоциты, % 46 – 82 67, 5 – 81, 3 HGB Гемоглобин, г/л 115 – 145 112 – 130 MCH Среднее содержание Hb в эр-те, пг 24, 5 – 39, 2 23, 8 – 35, 0 MCHC Средняя концентрация Hb в эр-те, г/л 36 – 42 31, 2 – 39, 4 80 – 95 30 – 36

перинатальная клиническая лаборатория Анализатор i-stat (газы крови) - Определение кислотно-основного равновесия, кислородного статуса, электролитных и метаболических нарушений в условиях интенсивной терапии - Диагностика у кровати пациента автоматический осмометр - Определение осмолярности - Своевременная диагностика и коррекции водно-электролитных нарушений и определении объёмов инфузионной терапии в интенсивной практике, предупреждения отёка мозга в критической медицине
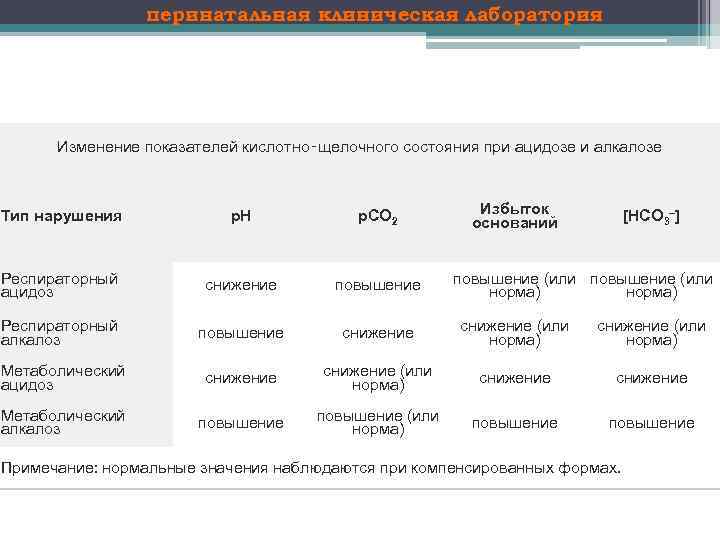
перинатальная клиническая лаборатория Изменение показателей кислотно‑щелочного состояния при ацидозе и алкалозе Избыток оснований Тип нарушения p. H p. CO 2 [HCO 3–] Респираторный ацидоз снижение повышение Респираторный алкалоз повышение снижение (или норма) Метаболический ацидоз снижение (или норма) снижение Метаболический алкалоз повышение (или норма) повышение (или норма) Примечание: нормальные значения наблюдаются при компенсированных формах.

перинатальная коагулология • оценка состояния сосудисто тромбоцитарного звена: количество тромбоцитов, фактор Виллебранда, АДФ индуцированная агрегация тромбоцитов • оценка состояния коагуляционного звена: индекс АПТВ, фибриноген, протромбиновый индекс, фибринолиз, определение международного нормализованного времени (МНО), а также ряда физиологических антикоагулянтов (антитромбин III, протеин С, Д димеры, фактор Хагемана) • контроль за антикоагулянтной терапией, диагностикой и лечением ДВС синдрома, тромбофилий и других нарушений гемостаза • исследование гомоцистеина как фактора риска развития артериальных тромбозов • диагностика антифосфолипидного синдрома.

перинатальная коагулология коагулометр автоматический Прибор «открытого» типа для диагностики системы гемостаза (тромбофилии, тромбозы, антифосфолипидный синдром, недостаточность различных факторов свёртывания). Полностью автоматическая система, позволяющая выполнять клоттинговые, фотометрические и иммунотурдиметрические тесты любого уровня сложности. агрегометр четырёхканальный Анализатор состояния тромбоцитарного звена гемостаза, в совокупности с автоматическим коагулометром (см. выше) позволяет проводить полноценную диагностику нарушений системы гемостаза и окончательно верифицировать диагнозы, связанные с гемостазиологическими нарушениями. тромбоэластометр Крайне необходимый прибор в интенсивной практике. Определяет взаимодействие всех факторов и модуляторов гемостаза в цельной крови, мониторирует действие лекарств и эффекта разведения, антикоагулянтов и антифибринолитиков. Позволяет своевременно и качественно проводить патогенетически обоснованную коррекцию гемостазиологических нарушений у реанимационных больных
Меднорд 01.
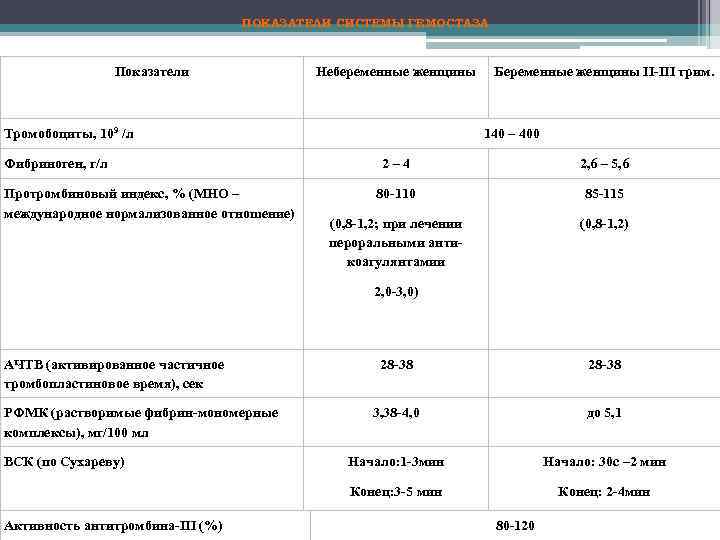
ПОКАЗАТЕЛИ СИСТЕМЫ ГЕМОСТАЗА Показатели Небеременные женщины Тромобоциты, 109 /л Фибриноген, г/л Протромбиновый индекс, % (МНО – международное нормализованное отношение) Беременные женщины II-III трим. 140 – 400 2– 4 2, 6 – 5, 6 80 -110 85 -115 (0, 8 -1, 2; при лечении пероральными антикоагулянтамии (0, 8 -1, 2) 2, 0 -3, 0) АЧТВ (активированное частичное тромбопластиновое время), сек ВСК (по Сухареву) Активность антитромбина-III (%) 28 -38 3, 38 -4, 0 до 5, 1 Начало: 1 -3 мин Начало: 30 с – 2 мин Конец: 3 -5 мин РФМК (растворимые фибрин-мономерные комплексы), мг/100 мл 28 -38 Конец: 2 -4 мин 80 -120
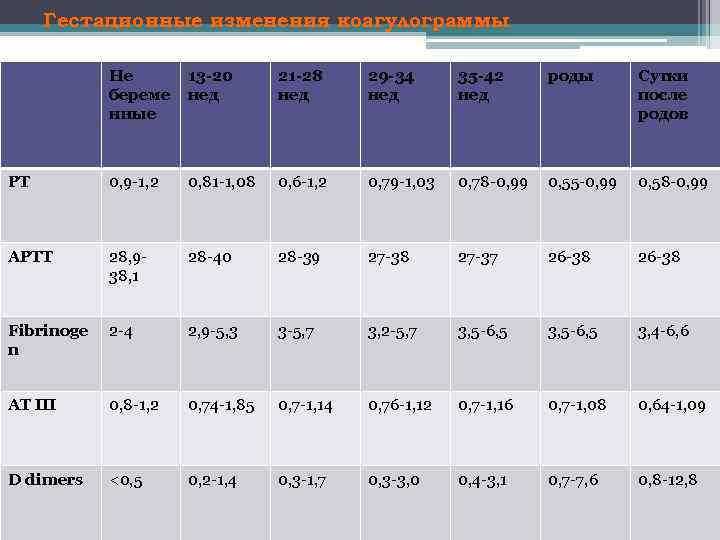
Гестационные изменения коагулограммы Не береме нные 13 -20 нед 21 -28 нед 29 -34 нед 35 -42 нед роды Сутки после родов PT 0, 9 1, 2 0, 81 1, 08 0, 6 1, 2 0, 79 1, 03 0, 78 0, 99 0, 55 0, 99 0, 58 0, 99 APTT 28, 9 38, 1 28 40 28 39 27 38 27 37 26 38 Fibrinoge n 2 4 2, 9 5, 3 3 5, 7 3, 2 5, 7 3, 5 6, 5 3, 4 6, 6 AT III 0, 8 1, 2 0, 74 1, 85 0, 7 1, 14 0, 76 1, 12 0, 7 1, 16 0, 7 1, 08 0, 64 1, 09 D dimers <0, 5 0, 2 1, 4 0, 3 1, 7 0, 3 3, 0 0, 4 3, 1 0, 7 7, 6 0, 8 12, 8

перинатальная биохимия • для выявления риска сердечно сосудистых заболеваний: ▫ ▫ ▫ ▫ Холестерин общий; ЛПВП — холестерин (HDL); ЛПНП — холестерин (LDL); Триглицериды; Коэффициент атерогенности; Креатинифосфокиназа (КФК); Аспартаттрансаминаза (АСТ) и аланинтрансаминаза (АЛТ); ▫ Лактатдегидрогеназа (ЛДГ); ▫ Фибриноген; ▫ Гомоцистеин;
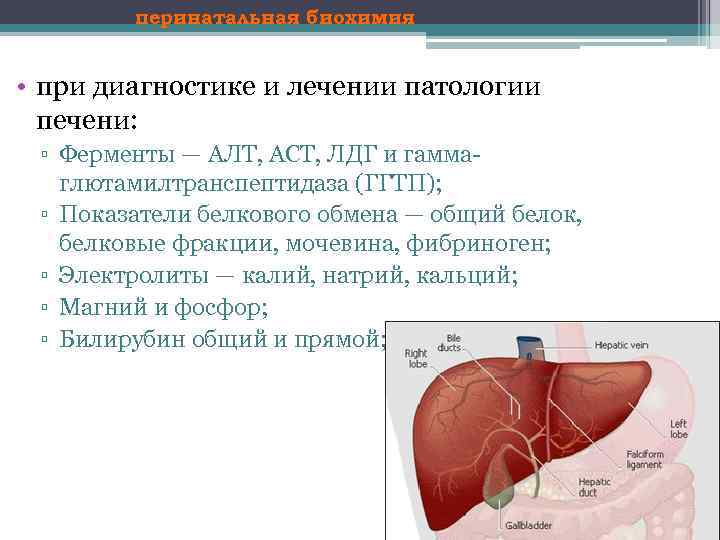
перинатальная биохимия • при диагностике и лечении патологии печени: ▫ Ферменты — АЛТ, АСТ, ЛДГ и гамма глютамилтранспептидаза (ГГТП); ▫ Показатели белкового обмена — общий белок, белковые фракции, мочевина, фибриноген; ▫ Электролиты — калий, натрий, кальций; ▫ Магний и фосфор; ▫ Билирубин общий и прямой;
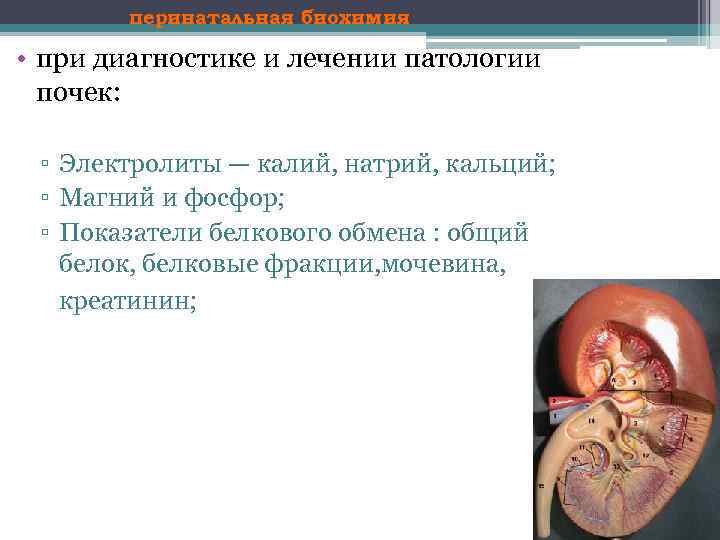
перинатальная биохимия • при диагностике и лечении патологии почек: ▫ Электролиты — калий, натрий, кальций; ▫ Магний и фосфор; ▫ Показатели белкового обмена : общий белок, белковые фракции, мочевина, креатинин;

перинатальная биохимия • при диагностике и лечении анемий: ▫ Клинический анализ крови; ▫ Железосвязывающая способность сыворотки; ▫ Трансферрин и ферритин;
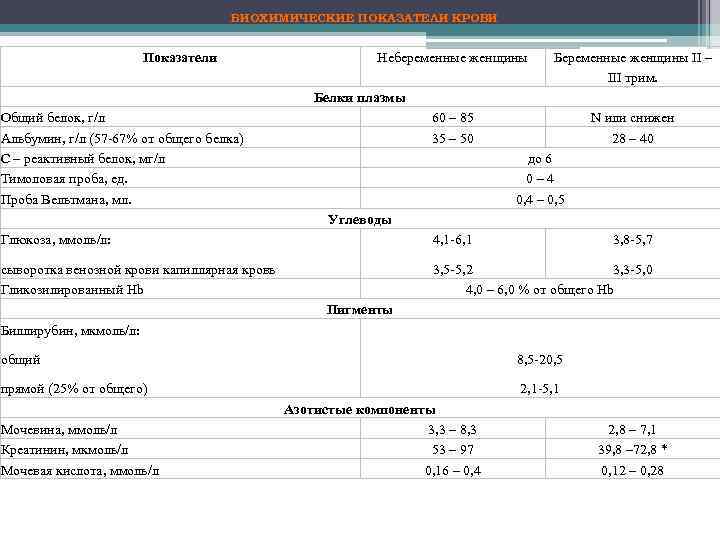
БИОХИМИЧЕСКИЕ ПОКАЗАТЕЛИ КРОВИ Показатели Небеременные женщины Беременные женщины II – III трим. Белки плазмы Общий белок, г/л Альбумин, г/л (57 -67% от общего белка) С – реактивный белок, мг/л Тимоловая проба, ед. Проба Вельтмана, мл. 60 – 85 35 – 50 N или снижен 28 – 40 до 6 0 – 4 0, 4 – 0, 5 Углеводы Глюкоза, ммоль/л: 4, 1 -6, 1 3, 8 -5, 7 сыворотка венозной крови капиллярная кровь Гликозилированный Hb 3, 5 -5, 2 3, 3 -5, 0 4, 0 – 6, 0 % от общего Hb Пигменты Биллирубин, мкмоль/л: общий 8, 5 -20, 5 прямой (25% от общего) 2, 1 -5, 1 Мочевина, ммоль/л Креатинин, мкмоль/л Мочевая кислота, ммоль/л Азотистые компоненты 3, 3 – 8, 3 53 – 97 0, 16 – 0, 4 2, 8 – 7, 1 39, 8 – 72, 8 * 0, 12 – 0, 28
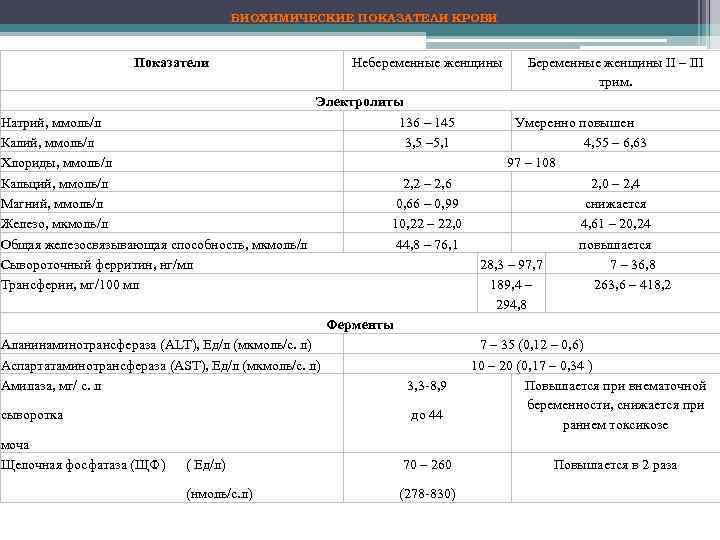
БИОХИМИЧЕСКИЕ ПОКАЗАТЕЛИ КРОВИ Показатели Натрий, ммоль/л Калий, ммоль/л Хлориды, ммоль/л Кальций, ммоль/л Магний, ммоль/л Железо, мкмоль/л Общая железосвязывающая способность, мкмоль/л Сывороточный ферритин, нг/мл Трансферин, мг/100 мл Небеременные женщины Электролиты 136 – 145 3, 5 – 5, 1 2, 2 – 2, 6 0, 66 – 0, 99 10, 22 – 22, 0 44, 8 – 76, 1 Беременные женщины II – III трим. Умеренно повышен 4, 55 – 6, 63 97 – 108 2, 0 – 2, 4 снижается 4, 61 – 20, 24 повышается 28, 3 – 97, 7 7 – 36, 8 189, 4 – 263, 6 – 418, 2 294, 8 Ферменты Аланинаминотрансфераза (АLT), Ед/л (мкмоль/с. л) Аспартатаминотрансфераза (AST), Ед/л (мкмоль/с. л) Амилаза, мг/ с. л 3, 3 -8, 9 сыворотка до 44 моча Щелочная фосфатаза (ЩФ) ( Ед/л) 70 – 260 (нмоль/с. л) (278 -830) 7 – 35 (0, 12 – 0, 6) 10 – 20 (0, 17 – 0, 34 ) Повышается при внематочной беременности, снижается при раннем токсикозе Повышается в 2 раза

перинатальная биохимия • Антиоксидантный статус • определение общей антиокислительной активности, а также антирадикальной активности сыворотки крови. • Исследование антиоксидантного статуса организма целесообразно проводить беременным женщинам со следующими патологиями: • Анемии; • Гестозы; • Хроническая гипоксия плода; • Урогенитальные инфекции. • При необходимости можно определять активность наиболее важных антиоксидантных ферментов: супероксиддисмутазы, глутатионпероксидазы и глутатион S трансферазы, а также NO синтетазы (по уровню содержания нитритов в плазме крови) • Все это весьма информативно при выборе системной антиоксидантной терапии и в ходе ее применения, оценке безопасности проводимой лазеро — , фото — и озонотерапии

Гормональныеисследования при беременности • Андрогены • Эстрогены • Плацентарные гормоны

Гормональные исследования при беременности • хорионический гонадотропин • синтез в плаценте • С прогрессированием беременности уровень его в крови повышается, удваиваясь каждые 1, 7 2, 2 дня в течение 30 дней. К 8 10 неделе отмечается максимальная концентрация его в крови, которая варьирует в пределах 60 100 МЕ/мл. Во II триместре беременности содержание ХГ в крови постоянно находится на невысоком уровне (10 МЕ/мл), а в III триместре несколько возрастает. Выделение ХГ с мочой начинается со 2 недели беременности и достигает наивысшего уровня в 10 12 недель. Далее происходит постепенное снижение количества ХГ в моче. При 5 недельной беременности ХГ выделяется с мочой в количестве 500 1500 МЕ/л, в 7 8 недель1500 2500 МЕ/л, в 10 11 недель80 000 100 000 МЕ/л, а в 12 13 недель20 000 МЕ/л. В последующие сроки уровень ХГ в моче находится в пределах 10 000 20 000 МЕ/л.

Гормональные исследования при беременности • Плацентарный лактоген • синтезируется клетками трофобласта, по структуре идентичен с гормоном роста. • Выявляется в крови матери уже с 5 6 недели беременности. Практически не проникает к плоду. • Отмечена прямая зависимость между уровнем ПЛ в крови матери и в амниотической жидкости, между содержанием гормона в крови и массой плода и плаценты, что послужило основанием для оценки состояния плаценты и плода по уровню ПЛ в крови и околоплодных водах.

Гормональные исследования при беременности • Эстриол • Основной андрогенный предшественник вырабатывается в тканях плода (4 части) и в меньшей мере в надпочечниках матери (1 часть). Уровень этого гормона в организме беременной отражает состояние не только плаценты, но и плода. Значительное снижение выделения эстриола в последнем триместре беременности указывает на ухудшение состояния плода и функциональную недостаточность плаценты.

Динамика уровня неконъюгированного эстриола в течение беременности 28 -30 нед E 3 31 -32 нед 33 -36 нед 37 -40 нед 0, 81 1, 08 0, 6 1, 2 0, 79 1, 03 0, 78 0, 99

Гормональные исследования при беременности • Альфа-фетопротеин • образуется в желточном мешке, печени и желудочно кишечном тракте плода, откуда поступает в кровь матери. Вероятно, АФП участвует в защите печени плода от воздействия материнских эстрогенов и играет определенную роль в органогенезе. В 18 20 недель беременности его содержание в крови матери составляет в среднем менее 100 нг/мл, в 35 36 недель повышается до 200 250 нг/мл, в последние недели перед родами вновь снижается.

Гормональные исследования при беременности • Термостабильная щелочная фосфатаза • Специфический фермент плаценты. • Тест на ТЩФ считается наиболее чувствительным для установления дисфункции плаценты. Время существования ТЩФ в сыворотке крови 3, 5 дня. Диагностическое значение имеет не столько абсолютная величина активности ТЩФ, сколько доля ее в общей фосфатазной активности крови. При удовлетворительном состоянии плаценты ТЩФ составляет более 50% общей активности ЩФ.

Гормональные исследования при беременности • Прогестерон синтезируется в синцитиотрофобласте уже в ранние сроки беременности, однако ведущая роль плаценты в продукции этого гормона выявляется в 5 6 недель. До этого срока основное количество гормона вырабатывается желтым телом беременности. К 7 8 неделе беременности концентрация прогестерона возрастает вдвое и продолжает постепенно повышаться к 37 38 неделе. В организме матери (в основном в печени) прогестерон подвергается метаболическим превращениям и около 10 20% его выделяется с мочой в виде прегнандиола. Определение экскреции прегнандиола имеет значение для диагностики угрозы прерывания и других нарушений, которым сопутствует плацентарная недостаточность, а также для контроля эффективности лечения

Наиболее перспективные биохимические маркеры в диагностике пороков развития, гестоза и плацентарной недостаточности • • PAPP A, Pl. GF, Inhibin A, Activin A, TNF R 1, MMP 9, P selectin 16– 23
Инфекционное обследование в перинатологии • • Бактериоскопия Бактериология ИФА ПЦР
Иммунологическое и иммуногенетическое обследование в перинатологии • система серологического HLAтипирования Определение и типирование антител системы HLA – диагностика иммунологических форм бесплодия • проточный цитофлуориметр Всесторонняя оценка состояния гуморального и клеточного иммунитета, определение цитокинов и маркеров апоптоза для полноценной патогенетически обоснованной иммунокоррекции. • система гелевого иммуноанализа Определение антител групп крови, резус принадлежности, других антител в разделе иммуногематологии для исключения иммунологических конфликтов

Ультразвуковое исследование • В 1958 г. Доннальд делает первое сообщение о применении ультразвукового сканирования в акушерстве • Ультразвуковое исследование является одним из наиболее точных методов диагностики синдрома задержки развития плода. Эхографический диагноз синдрома основывается на сопоставлении показателей, полученных во время исследования, с нормативными показателями для данного срока беременности. • При неосложненной беременности I стадия структурности плаценты обнаруживается преимущественно с 26 недель беременности, II стадия с 32 недель, III с 36 недель. Появление эхографических признаков различных стадий структурности плаценты раньше установленных сроков расценивается как преждевременное «старение» плаценты. • Диагностические манипуляции под ультразвуковым контролем • Вопросы: • зачем? • насколько безопасно?

Ультразвуковое исследование Ultrasound for fetal assessment in early pregnancy, 2010 [Whitworth M. , Bricker L. , Neilson J. P. , Dowswell T. ] Routine ultrasound in late pregnancy (after 24 weeks' gestation), 2010 [Bricker L. , Neilson J. P. , Dowswell T. ] • Раннее ультразвуковое исследование необходимо для диагностики многоплодной беременности и точного определения срока (выборка 37500). • УЗИ после 24 недель бесполезно в группе низкого риска без дополнительных показаний (выборка 27000) • УЗИ безвредно в любом сроке беременности Cochrane review

Ультразвуковое исследование • • • • • ПРОТОКОЛ СКРИИНГОВОГО УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ В 11 - 14 НЕДЕЛЬ БЕРЕМЕННОСТИ «_____» _______ 20_____г. , № исследования __________ Вид исследования: трансабдоминальный, трансвагинальный. Ф. И. О. пациентки, возраст___________________ Первый день последней менструации __________срок беременности_________ В полости матки (не) визуализируется, _________ плод (а). Копчико-теменной размер плода ______ мм, соответствует сроку беременности _____ недель. Частота сердечных сокращений плода __________ ударов в минуту. Толщина воротникового пространства _____ мм. Анатомия плода: Кости свода черепа______, ”бабочка” ______, длина костей носа_____мм, позвоночник______, желудок______, передняя брюшная стенка______, мочевой пузырь_____, конечности______. Желточный мешок: (не) визуализируется; средний внутренний диаметр желточного мешка ______мм. Преимущественная локализация хориона: передняя, задняя, правая, левая боковая стенки, дно матки, область внутреннего зева. Эхоструктура хориона не изменена, изменена Особенности придатков матки: _______________________________ Особенности строения стенок матки:

Ультразвуковое исследование • • • ПРОТОКОЛ СКРИНИНГОВОГО УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ В 20 -24 НЕДЕЛИ БЕРЕМЕННОСТИ Первый день последней менструации _______Срок беременности_____недель(и) Визуализируется _______ живой(ых) плод(а) в головном / тазовом предлежании, Положение продольное, косое, поперечное. Фетометрия: • Бипариетальный размер головы, Окружность головы, Лобно затылочный размер, Средний диаметр/окружность живота, Длина бедренной кости, Длина костей голени, Длина плечевой кости, Длина костей предплечья, Размеры плода, ропорциональны и соответствуют______недель(и) беременности • Анатомия плода: • Боковые желудочки мозга, Мозжечок: МРМ, Большая цистерна, Лицевые структуры, Длина костей носа, Носогубный треугольник, Глазницы, Позвоночник , Легкие , 4 х камерный срез сердца, Срез через 3 сосуда, Желудок, Кишечник, Почки , Мочевой пузырь • • • Место прикрепления пуповины к передней брюшной стенке _____________________ Плацента: расположена по передней, задней стенке матки, больше справа / слева, в дне, на ______ мм выше внутреннего зева, в области внутреннего зева. Толщина плаценты: нормальная, уменьшена / увеличена до ____мм. Степень зрелости: 0, I, III, что соответствует / не соответствует сроку беременности Эхоструктура плаценты Количество околоплодных вод: нормальное, многоводие / маловодие Индекс амниотической жидкости ________мм, высота свободного кармана __________мм Пуповина имеет три, два сосуда Врожденные пороки развития: данных не обнаружено, обнаружено: _____________________________________________________________ ______ Шейка и стенки матки: особенности строения___________________________ • •
Диагностика фето-фетального трансфузионного синдрома • встречается в 3, 5 10% случаев при двойне • Клинически проявляется с 20 30 нед беременности • Диагноз фето фетального трансфузионного синдрома антенатально можно установить на основании следующих данных: • плоды одного пола • разница между массой плодов более 20% • монохориальный тип плацентации и сосудистые анастомозы • у большего плода выявляется многоводие • у малого плода – маловодие • разница в концентрации гемоглобина превышает 5 г/л • Все критерии, кроме уровня гемоглобина, можно получить при ультразвуком исследовании.

Допплерографическое исследование кровотока в системе мать - плацента - плод • Основу механизма, обеспечивающего постоянство маточного кровотока при прогрессировании беременности, составляет снижение преплацентарного сопротивления току крови. Это достигается процессом инвазии трофобласта, заключающимся в дегенерации мышечного слоя, гипертрофии эндотелиальных клеток и в фибриноидном некрозе концевых участков спиральных артерий, который обычно полностью завершается к 16 18 неделе беременности. • Сохранение высокой резистентности маточных артерий, обусловленное нарушением или отсутствием инвазии трофобласта, является ведущим морфологическим субстратом нарушений маточно плацентарного кровообращения. • Применение Ц Д К обеспечивает возможность исследования кровотока в ветвях маточной артерии (вплоть до спиральных артерий), терминальных ветвях артерии пуповины, межворсинчатом пространстве и артерии пуповины позволяет изучить особенности становления и развития внутриплацентарной гемодинамики и, тем самым, своевременно диагностировать осложнения, связанные с формированием плацентарной недостаточности.
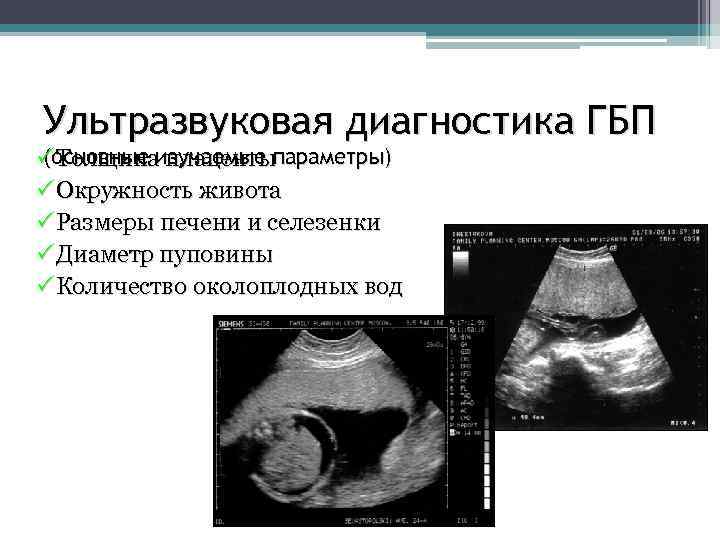
Ультразвуковая диагностика ГБП (основные изучаемые P Толщина плацентыпараметры) P Окружность живота P Размеры печени и селезенки P Диаметр пуповины P Количество околоплодных вод
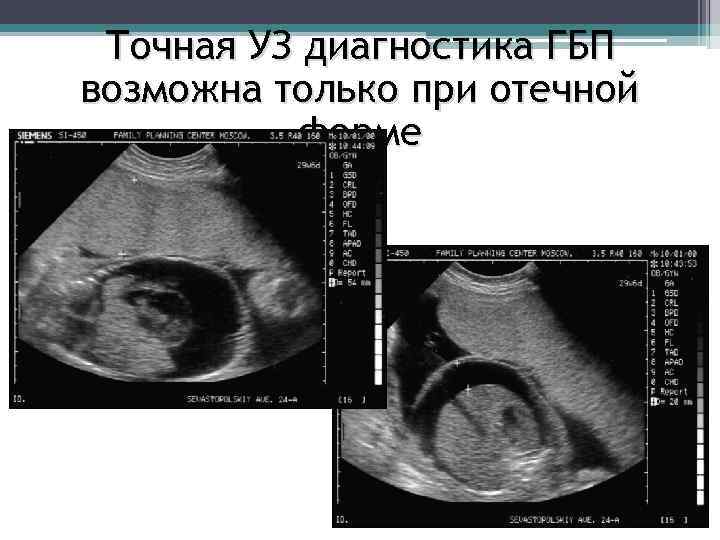
Точная УЗ диагностика ГБП возможна только при отечной форме
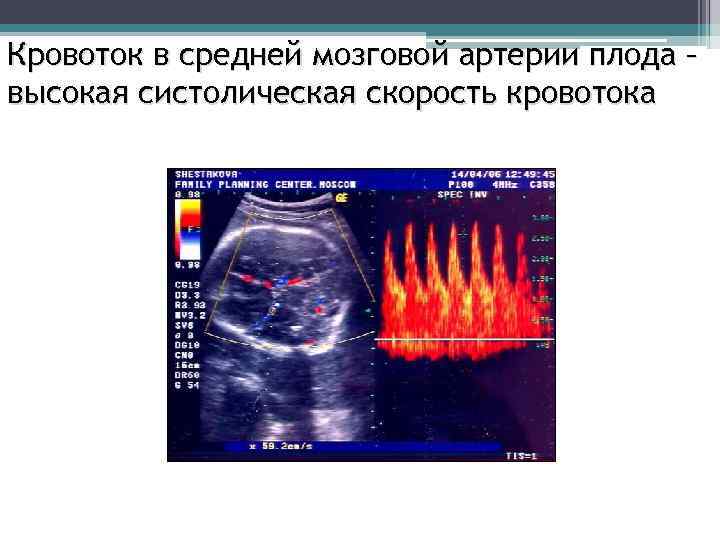
Кровоток в средней мозговой артерии плода – высокая систолическая скорость кровотока

Тактика ведения беременности и значения максимальной скорости кровотока в средней мозговой артерии плода Зона А Зона В Зона С Контроль 14 18 дней Контроль через 5 10 дней До 32 недель внутриутробное переливание, после 32 недель родоразрешение

Кардиотокография • КТГ является одним из ведущих методов диагностики состояния плода в антенатальном периоде. Использование кардиомониторного наблюдения за плодом при осложненном течении беременности позволяет своевременно выявить гипоксию плода, оценить эффективность ее лечения, прогнозировать исход родов и, тем самым, выработать оптимальный метод родоразрешения. • Регистрация стабильной качественной записи КТГ, способствующая проведению адекватного анализа состояния плода, возможна только с 32 й недели беременности. • Задача мониторного наблюдения в процессе родов заключается в своевременном распознавании ухудшения состояния плода, что позволяет осуществить адекватные терапевтические меры, а при необходимости ускорить родоразрешение. • Непрерывную запись кардиотокограммы проводят при патологическом или подозрительном типах первичной кривой, а также у беременных с отягощенным акушерским анамнезом.
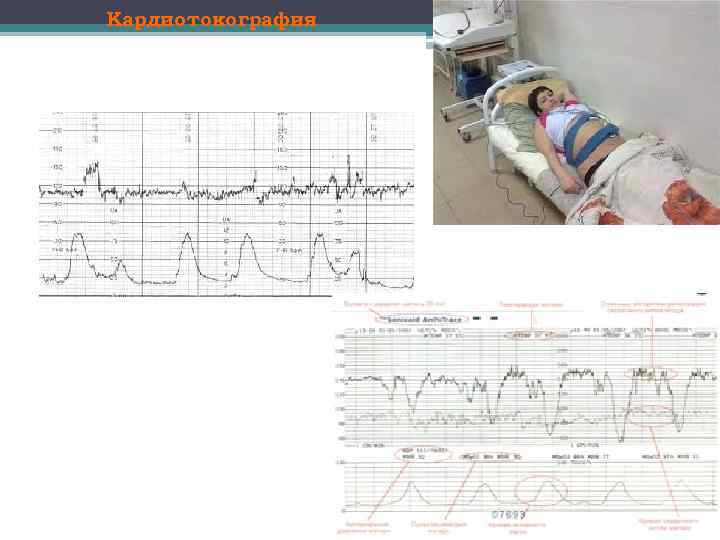
Кардиотокография
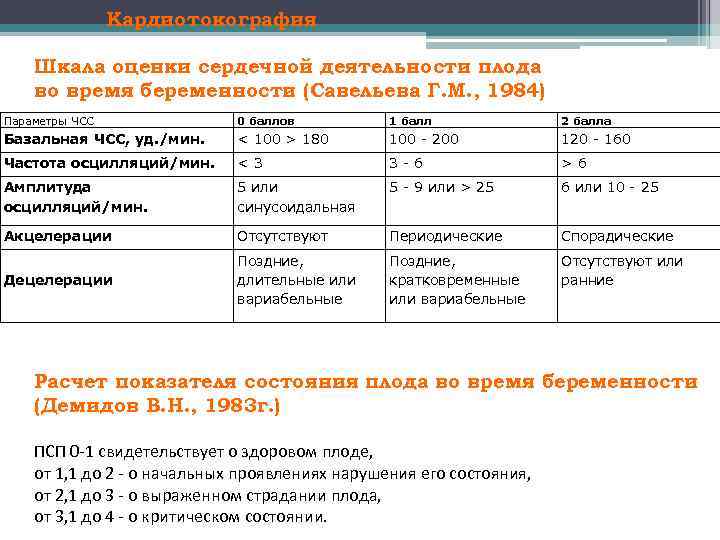
Кардиотокография Шкала оценки сердечной деятельности плода во время беременности (Савельева Г. М. , 1984) Параметры ЧСС 0 баллов 1 балл 2 балла Базальная ЧСС, уд. /мин. < 100 > 180 100 - 200 120 - 160 Частота осцилляций/мин. <3 3 -6 >6 Амплитуда осцилляций/мин. 5 или синусоидальная 5 - 9 или > 25 6 или 10 - 25 Акцелерации Отсутствуют Периодические Спорадические Децелерации Поздние, длительные или вариабельные Поздние, кратковременные или вариабельные Отсутствуют или ранние Расчет показателя состояния плода во время беременности (Демидов В. Н. , 1983 г. ) ПСП 0 -1 свидетельствует о здоровом плоде, от 1, 1 до 2 - о начальных проявлениях нарушения его состояния, от 2, 1 до 3 - о выраженном страдании плода, от 3, 1 до 4 - о критическом состоянии.
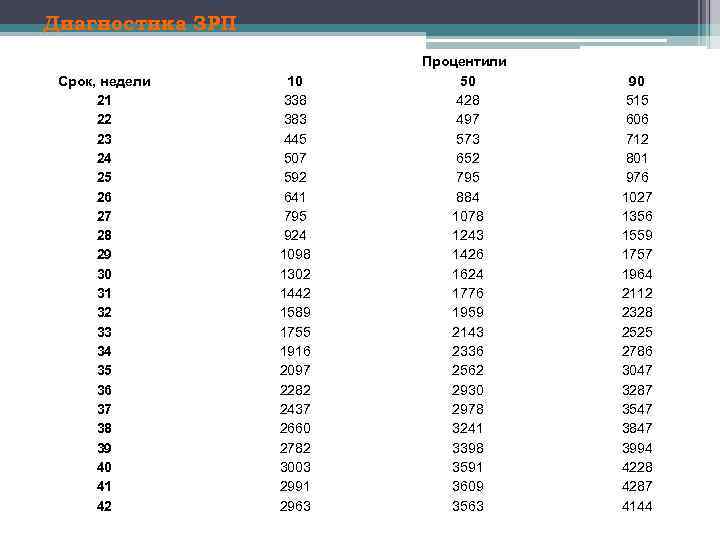
Диагностика ЗРП Срок, недели 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40 41 42 10 338 383 445 507 592 641 795 924 1098 1302 1442 1589 1755 1916 2097 2282 2437 2660 2782 3003 2991 2963 Процентили 50 428 497 573 652 795 884 1078 1243 1426 1624 1776 1959 2143 2336 2562 2930 2978 3241 3398 3591 3609 3563 90 515 606 712 801 976 1027 1356 1559 1757 1964 2112 2328 2525 2786 3047 3287 3547 3847 3994 4228 4287 4144

Диагностика узкого таза Форма таза d. spinarum d. cristarum Нормальный таз 25 -26 28 -29 d. с. externa trochanterica 30 -31 20 Поперечносуженный таз 24 -25 25 -26 28 -29 20 Простой плоский таз 26 29 30 18 Плоскорахитический таз 26 26 31 17 Таз с уменьшением прямого 26 диаметра широкой части полости 29 30 20 Общеравномерносуженный таз 26 28 18 24

Диагностика узкого таза • Таз с уменьшением прямого диаметра широкой части полости характеризуется уплощением крестца, вплоть до отсутствия кривизны, увеличением его длины, уменьшением прямого диаметра широкой части полости (менее 12 см), отсутствием разницы между прямыми диаметрами входа, широкой и узкой части полости. Другие диаметры обычно нормальны или увеличены. • Следует различать две степени сужения: • I степень — 12, 4 11, 5 см • II степень — меньше 11, 5 см.

Диагностика узкого таза с уменьшением прямого диаметра широкой части полости • Измерение лонно крестцового размера, т. е. расстояния от середины симфиза до места сочленения между II и III крестцовыми позвонками. Для анатомически нормального таза величина этого размера составляет 21, 8 см. Величина менее 20, 5 см свидетельствует о наличии узкого таза, ее значение менее 19, 3 см позволяет заподозрить выраженное уменьшение прямого диаметра широкой части полости (менее 11, 5 см). • Выявлена высокая корреляционная связь указанного размера с наружной коньюгатой • Окончательная диагностика таза с уменьшением прямого размера широкой части полости основана на данных рентгенопельвиметрии, компьютерной рентгенопельвиметрии, МРТ.
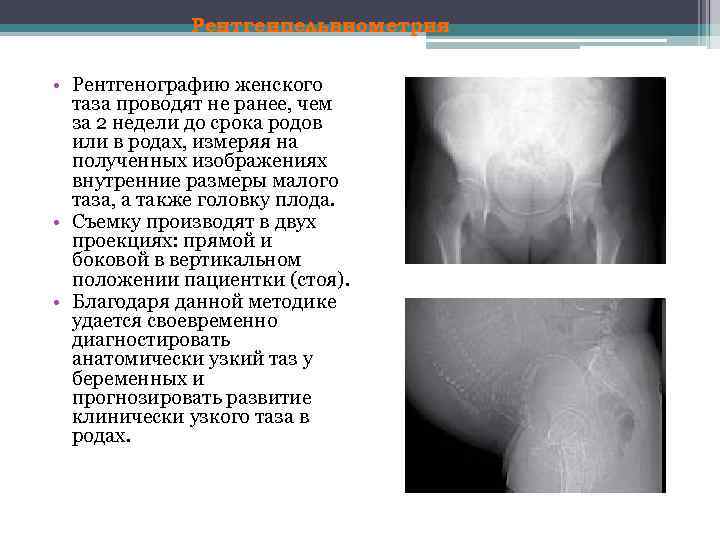
Рентгенпельвиометрия • Рентгенографию женского таза проводят не ранее, чем за 2 недели до срока родов или в родах, измеряя на полученных изображениях внутренние размеры малого таза, а также головку плода. • Съемку производят в двух проекциях: прямой и боковой в вертикальном положении пациентки (стоя). • Благодаря данной методике удается своевременно диагностировать анатомически узкий таз у беременных и прогнозировать развитие клинически узкого таза в родах.

Показания для рентгенпельвиометрии: • Подозрение на анатомические изменения таза, причиной которых могли послужить: сужение наружных размеров, наличие в анамнезе травматических повреждений таза, врожденный вывих тазобедренных суставов, перенесенные в детстве рахит, полиомиелит. • Низкий рост пациентки (до 155 см). • Подозрение на диспропорцию между тазом матери и головкой плода, выразившееся в длительном стоянии головки плода в одной плоскости таза, высоком ее расположение во втором периоде родов при хорошей родовой деятельности, неблагоприятном вставлении головки, крупных размерах плода. • Высокий риск перинатальной патологии: • осложненное течение и неблагоприятные исходы предыдущих родов (оперативное родоразрешение, слабость родовой деятельности, мертворождение, ранняя неонатальная смертность в результате черепно мозговой травмы, нарушение неврологического статуса в периоде новорожденности); • беременность, индуцированная медикаментозными препаратами, длительное бесплодие; • эндокринная патология; • экстрагенитальная патология; • первородящие старше 30 лет.

Результаты рентгенпельвиометрии: • поперечный размер входа в малый таз; • поперечный размер широкой части малого таза; • межостный размер; • битуберозный размер; • прямой размер входа в малый таз; • прямой размер широкой части полости малого таза; • прямой размер узкой части; • прямой размер выхода. В современном представлении анатомически узким тазом принято считать такой таз, в котором один или хотя бы один из размеров укорочен по сравнению с нормальным на 15 -20 мм и более. Нижней границей нормы считаются следующие размеры малого таза: • прямой размер входа – 110 мм • прямой размер широкой части полости – 125 мм • прямой размер выхода – 95 мм • поперечный размер входа 135 мм • широкой части полости – 125 мм • межостный – 105 мм • битуберозный – 115 мм.

Малодозовая сканирующая установка • общепринятым порогом надфонового облучения женщин, включая медицинские процедуры, считается величина в 0, 01 Гр за всю беременность (Reekit D. et al. , 1967). При суммарных дозах фонового или профессионального облучения ниже 50 м. Зв в год радиационные риски для здоровья либо слишком малы и не могут быть обнаружены, либо не существуют • Цифровая рентгенопельвиметрия с малыми дозами рентгеновского облучения превосходит практически по всем параметрам все существующие системы определения внутренних размеров малого таза, поэтому аппарат рекомендован для проведения рентгенопельвиметрии (письмо МЗ РФ от 26. 11. 2002 № 2510/11869 02 32) в перинатальных медицинских центрах

Магнитно - резонансная томография в перинатологии • В последнее десятилетие в акушерстве и гинекологии начали использовать магнитный резонанс, который исключает ионизирующую радиацию, позволяет точно определить размеры малого таза, получить полные данные о предлежащей части плода, о мягких тканях (Kuhnert M. и Kuhnert A. , 1987; Sporri. S. etal. , 1997). • Показатели, полученные при магнитно-резонансной пельвиметрии и цефалометрии хорошо коррелируют с данными рентгенопельвиметрии и ультразвуковой цефалометрии. Магнитно-резонансная томография позволяет получить дополнительную информацию о патологии головного мозга плода, пуповины, плаценты. • Данному методу исследования принадлежит большое будущее • В настоящее время применение данного метода ограничено ввиду недостатка оборудования и дороговизны исследования.
MRI

Лапароскопия, Гистероскопия • Бесплодие • Невынашивание • Послеродовый период
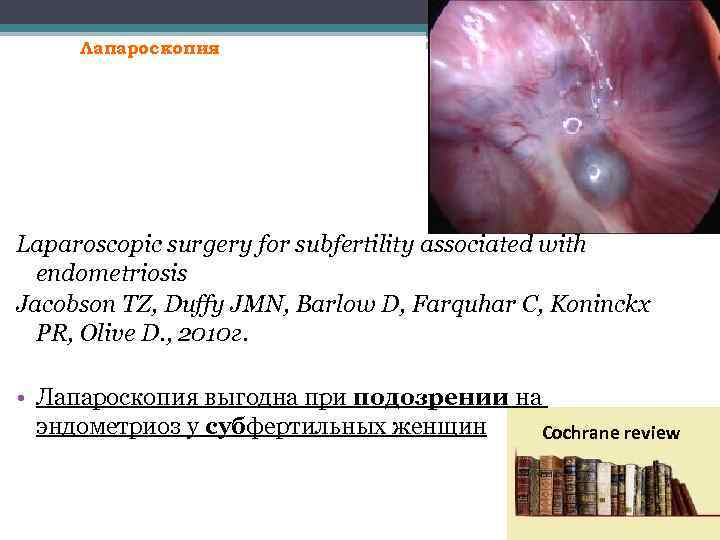
Лапароскопия Laparoscopic surgery for subfertility associated with endometriosis Jacobson TZ, Duffy JMN, Barlow D, Farquhar C, Koninckx PR, Olive D. , 2010 г. • Лапароскопия выгодна при подозрении на эндометриоз у субфертильных женщин Cochrane review
ФЕТОСКОПИЯ • Подозрение на ВПР • ФФТС

Амниоскопия • Показаниями для амниоскопии являются: • 1) подозрение на перенашивание беременности; 2) диагностика состояния плода у беременных группы риска (гестоз, отягощенный акушерский анамнез, тяжелые экстрагенитальные заболевания, пожилые первородящие, нарушение сердечной деятельности плода); 3) определение целости плодного пузыря; 4) уточнение предлежащей части плода; 5) диагностика гемолитической болезни (резус конфликт); 6) подозрение на внутриутробную гибель плода; 7) диагностика состояния плода при аномалиях родовой деятельности, затяжных родах (при целом плодном пузыре); 8) выяснение причины гипоксии плода в родах (предлежание петель пуповины); 9) плевистое прикрепление пуповины (vasa pracvia). • Противопоказания к амниоскопии: • 1) кольпит, цервицит, хориоамнионит; 2) предлежание плаценты или подозрение на него. • 1962 г. Е. Saling

Генетические методы пренатальной диагностики • Хромосомная патология плода • Генная патология плод • Нерутинные методы пренатальной диагностики. Клетка плода в трансцервикальных образцах и материнской крови • Цитогенетика и Fisch

Молекулярно-генетические методы Иммуноглобулин человека антирезус Rh 0(D) • Для проведения профилактики в предродовой период следует ввести одну дозу препарата (300 мкг) приблизительно на 28 й неделе беременности. За этим обязательно нужно ввести еще одну дозу (300 мкг), предпочтительно в течение 72 часов после родов, если родившийся ребенок окажется резус положительным. • Определение гетерозиготного генотипа по резус фактору (RHD+/RHD ) у отца дает основание для проведения преимплантационной диагностики при наличии отягощенного акушерского анамнеза (гибель детей от гемолитической болезни) и резус сенсибилизации у матери. В этой ситуации определение резус фактора проводят на единичном бластомере, полученном с помощью биопсии эмбриона. В результате будущей матери будут перенесены только резус отрицательные эмбрионы.

Инвазивные методы пренатальной диагностики достаточно широко используются для идентификации большого числа заболеваний плода, в том числе генетических заболеваний и хромосомных аномалий, а также выявления нарушений состояния плода. • Амниоцентез забор околоплодных вод для биохимического, гормонального, иммунологического, цитологического и генетического исследований, позволяющих судить о состоянии плода. • Биопсия ворсин хориона операция, цель которой получение клеток ворсинчатого хориона для кариотипирования плода и определения хромосомных и генных аномалий в сроки от 8 до 20 недель беременности под контролем ультразвукового сканирования. • Кордоцентез (получение проб крови плода путем пункции вены пуповины) проводят для кариотипирования плода и иммунологических исследований.

Генетические методы пренатальной диагностики • ни одна из матерей детей с врожденной и наследственной патологией во время беременности не была консультирована генетиком (90 е годы, Москва). Однако, с учетом традиционных показаний (возраст матери старше 35 лет, наличие в семье ребенка с врожденной патологией) это было обосновано лишь у 31 из 207 беременных, что составляет 15%, остальные пациентки не входили в общепринятую группу риска по рождению детей с врожденной и наследственной патологией (Г. М. Савельева)

Генетические методы пренатальной диагностики Amniocentesis and chorionic villus sampling for prenatal diagnosis Alfirevic Z, Mujezinovic F, Sundberg K. , Декабрь 2010 Амниоцентез во втором триместре до 15 недель ассоциирован с меньшим риском прерывания беременности, в то время как диагностическая значимость достоверно не различается Cochrane review

Диагностические программы Обследование при невынашивании • • • • • • При обращении пациентки сразу после выкидыша Инфекционное обследование: ИФА: Rubella Ig. G, G avid Toxoplasma Ig. G, Ig. M Citomegalovirus Ig. G, Gпредранние Chlamydia trachomatis Ig. G, Ig. G hsp 60 ПЦР: Chlamydia trachomatis Mycoplasma genitalium Посев на микоплазмы: U. urealyticum, 104, M. Hominis 104 Бакпосев на микрофлору, чувствительность к антибиотикам влагалищного и шеечного секрета: Мазок на степень чистоты уретра, цервикальный канал, задний свод влагалища Коагулограмма Скрининг на АФС (обязателен при гестационном сроке более 10 недель и привычном невынашивании) На 20 -24 день следующего менструального цикла после выкидыша: Гормональное обследование (Тестостерон, ДЭАS, ТТГ, Т 4 своб, АТ к ТПО, инсулин/глюкоза при ожирении) Иммунный статус с типированием Nk, T reg УЗИ c допплерографией органов малого таза Пайпель биопсия Не лимитированы по срокам HLA типирование Мутации гемостаза

Предгравидарная подготовка Тезисы Эпикура (рецепт счастья) • Божественного не бойся • Смерть неизбежна • Счастье достижимо • Все, что тебя пугает, можно пережить

Предгравидарная подготовка Необходимо и возможно: • Исключение острых заболеваний (в том числе инфекционных) и обеспечение максимальной глубины ремиссии хронической соматической и гинекологической патологии • Исключение генетической патологии супругов • Исключение влияния факторов окружающей среды (природных, производственных, вредных привычек) • Учет индивидуального риска • Выбор оптимального времени зачатия

Беременные женщины высокого риска, подлежащие госпитализации в перинатальный центр • • • • • атипичные и тяжелые формы гестоза (пре и эклампсию; HELLP синдром; острый жировой гепатоз беременных); угроза преждевременных родов, сопровождающаяся регулярной родовой деятельностью иили структурными изменениями шейки матки, дородовое излитие околоплодных вод при сроке беременности 22 32 недели; предлежание плаценты в сроке беременности более 36 недель; кесарево сечение в анамнезе при наличии клинических и/или эхоскопических признаков несостоятельности рубца на матке; рубец на матке после консервативной миомэктомии или перфорации матки при наличии признаков несостоятельности рубца; беременность после реконструктивно пластических операций на половых органах, разрывов промежности III IV степени предыдущих родах; задержку внутриутробного роста плода II III степени; декомпенсированную плацентарную недостаточность; резус иммунизацию при наличии признаков отечной или анемической формы гемолитической болезни плода; наличие у плода врожденных аномалий развития, требующих хирургической коррекции; метаболические заболевания плода (требующие лечения сразу после рождения); водянку плода; многоплодную беременность; беременность после вспомогательных репродуктивных технологий; синдром привычной потери плода; тяжелое много и маловодие; сепсис во время беременности любой этиологии; острые расстройства гемодинамики различной этиологии (острая сердечно сосудистая недостаточность, гиповолемический шок, септический шок, кардиогенный шок, травматический шок); ятрогенные осложнения (осложнения анестезии, трансфузионные осложнения и так далее); острые расстройства функций жизненно важных органов и систем (центральной нервной системы, паренхиматозных органов), острые нарушения обменных процессов;

Предгравидарная подготовка • Показатель антенатальной мертворождаемости возрос до 6, 7‰ в 2012 г. , но основная структура причин осталась прежней: внутриутробная гипоксия и асфиксия – 80%; врожденные пороки развития – 19%; затем гемолитическая болезнь внутриутробная инфекция и диабетическая фетопатия. • Практически 90% смертей от внутриутробной гипоксии и асфиксии происходят на догоспитальном этапе. • В работе М. А. Курцера, 2012 г. , выделена группа (4%) случаев внезапной антенатальной смерти плода. Это была доношенная одноплодная беременность, у женщин не было обнаружено акушерской и тяжелой соматической патологии, они регулярно наблюдались в женской консультации, вредные привычки отсутствовали. Причины внутриутробной асфиксии плода у данных пациенток не найдены.
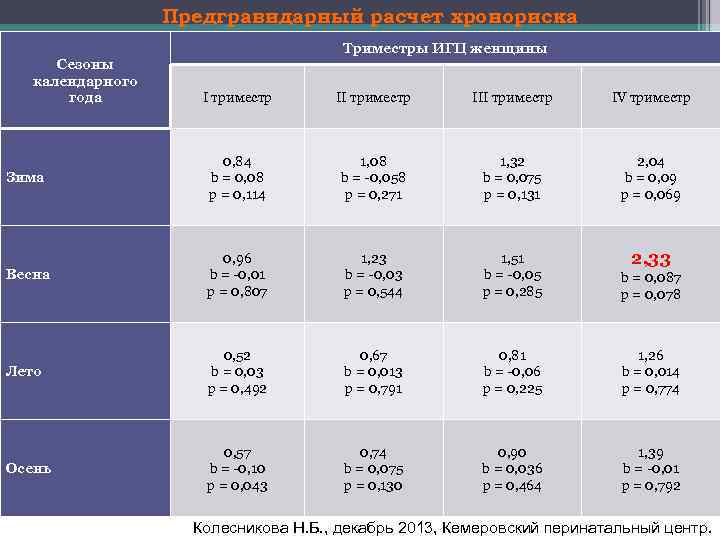
Предгравидарный расчет хронориска Сезоны календарного года Триместры ИГЦ женщины I триместр III триместр IV триместр Зима 0, 84 b = 0, 08 р = 0, 114 1, 08 b = 0, 058 р = 0, 271 1, 32 b = 0, 075 р = 0, 131 2, 04 b = 0, 09 р = 0, 069 Весна 0, 96 b = 0, 01 р = 0, 807 1, 23 b = 0, 03 р = 0, 544 1, 51 b = 0, 05 р = 0, 285 2, 33 b = 0, 087 р = 0, 078 Лето 0, 52 b = 0, 03 р = 0, 492 0, 67 b = 0, 013 р = 0, 791 0, 81 b = 0, 06 р = 0, 225 1, 26 b = 0, 014 р = 0, 774 Осень 0, 57 b = 0, 10 р = 0, 043 0, 74 b = 0, 075 р = 0, 130 0, 90 b = 0, 036 р = 0, 464 1, 39 b = 0, 01 р = 0, 792 Колесникова Н. Б. , декабрь 2013, Кемеровский перинатальный центр.
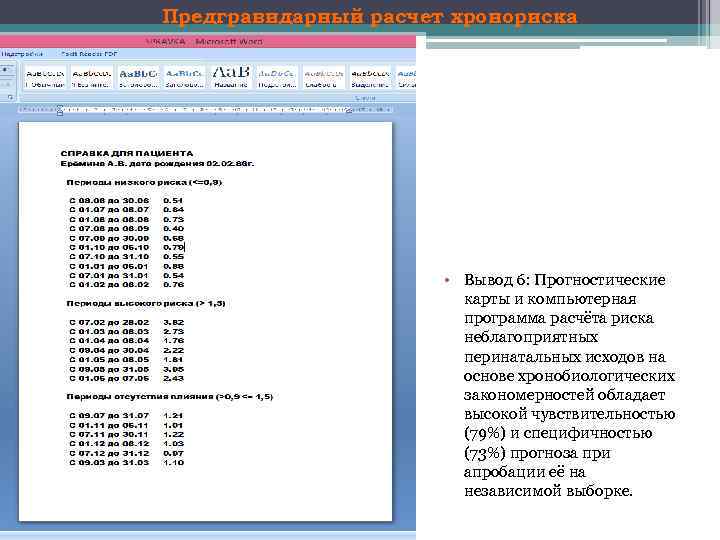
Предгравидарный расчет хронориска • Вывод 6: Прогностические карты и компьютерная программа расчёта риска неблагоприятных перинатальных исходов на основе хронобиологических закономерностей обладает высокой чувствительностью (79%) и специфичностью (73%) прогноза при апробации её на независимой выборке.

Благодарю за внимание Ssmu. ru кафедра ФПК и ППС openmedcom. ru perinatalinf. tomsk. ru информация для специалистов
методы обследования в акушерстве 2014 с докладом про Бельгию.pptx