Профилактика внутрибольничной инфекции.ppt
- Количество слайдов: 103

Профилактика внутрибольничной инфекции

Актуальность бесспорна и обусловлена тем фактом, что проблема внутрибольничных инфекций (ВБИ) в последние годы приобрела исключительно большое значение для всех стран мира. Бурные темпы роста лечебных учреждений, создание новых видов медицинского (терапевтического и диагностического) оборудования, применение новейших препаратов, обладающих иммунодепрессивными свойствами, искусственное подавление иммунитета при пересадке органов и тканей - эти, а также многие другие факторы усиливают угрозу распространения инфекций среди пациентов и персонала лечебных учреждений.

Актуальность Современные научные факты, приводимые в работах зарубежными и отечественными исследователями, позволяют утверждать, что ВБИ возникают по меньшей мере у 5 -12% больных, поступающих в лечебные учреждения. Полученные в последние годы данные свидетельствуют о том, что ВБИ значительно удлиняют срок пребывания больных в стационарах.

Актуальность Условно можно выделить три вида ВБИ: Ø у пациентов, инфицированных в стационарах; Ø у пациентов, инфицированных при получении поликлинической помощи; Ø у медицинских работников, заразившихся при оказании медицинской помощи больным в стационарах и поликлиниках. Объединяет все три вида инфекций место инфицирования - лечебное учреждение.

Определение ВБИ «Внутрибольничная инфекция - любое клинически распознаваемое инфекционное заболевание, которое поражает больного в результате его поступления в больницу или обращения за лечебной помощью, или инфекционное заболевание сотрудника больницы вследствие его работы в данном учреждении вне зависимости от появления симптомов заболевания до или во время пребывания в больнице» . Европейское региональное бюро ВОЗ в 1979 г.

Источники ВБИ Ø Пациенты ( больные и бактерионосители) - особенно длительно находящиеся в стационаре. Ø Медперсонал ( больные и бактерионосители) особенно длительные носители и больные стертыми формами. Роль посетителей стационаров, как источников ВБИ - незначительна !

Механизмы и пути передачи ØФекально-оральный ØВоздушно-капельный ØТрансмиссивный Ø Контактный

Факторы передачи Ø Контаминированный инструментарий, дыхательная и другая медаппаратура, белье, постельные принадлежности, кровати, предметы ухода за больными, перевязочный и шовный материал, эндопротезы и дренажи, трансплантанты, спецодежда, обувь, волосы и руки персонала и больных. Ø "Влажные объекты"- краны, раковины, сливные трапы, инфузионные жидкости, питьевые р- ры, дистиллированная вода, контаминированные р-ры антисептиков, антибиотиков, дезинфектантов и др. , кремы для рук, вода в вазах для цветов, увлажнители кондиционеров.

Классификация ВБИ

В зависимости от путей передачи Ø Воздушно-капельные (аэрозольные) Ø Вводно-алиментарные Ø Контактно-бытовые Ø Контактно-инструментальные Постинъекционные Постоперационные Послеродовые Посттрансфузионные Постэндоскопические Посттрансплантационные Постдиализные Постгемосорбционные Ø Посттравматические инфекции Ø Другие формы.

От характера и длительности течения Ø Острые Ø Подострые Ø Хронические. По степени тяжести Ø Тяжелые Ø Среднетяжелые Ø Легкие формы клинического течения.

В зависимости от степени распространения инфекции: ØГенерализованные инфекции: бактериемия (микемия), септицемия, септикопиемия, токсико-септическая инфекция (бактериальный шок и др. ). ØЛокализованные инфекции

Контингенты риска Ø Пожилые пациенты Ø Дети раннего возраста, недоношенные, ослабленные вследствие многих причин Ø Пациенты со сниженной иммунобиологической защитой вследствие заболеваний (онкологических, крови, эндокринных, аутоиммунных и аллергических, инфекций иммунной системы, длительных операций ) Ø Пациенты с измененным психофизиологическим статусом обусловленным экологическим неблагополучием территорий, на которых они проживают и трудятся.

Опасные диагностические процедуры Ø Взятие крови Ø Процедуры зондирования Ø Эндоскопии Ø Пункции Ø Венесекции Ø Мануальные ректальные и вагинальные исследования

Опасные лечебные процедуры Ø Трансфузии Ø Инъекции Ø Пересадки тканей, органов Ø Операции Ø Интубации Ø Ингаляционный наркоз Ø ИВЛ Ø Катетеризация сосудов и мочевыводящих путей Ø Гемодиализ Ø Ингаляции Ø Бальнеологические процедуры

Классификация изделий медицинского назначения Ø "критические" предметы -хирургические инструменты, катетеры, имплантанты, жидкости для инъекций, иглы (д. б. стерильными !) Ø "полукритические" - эндоскопы, оборудование для ингаляций, анестезии, ректальные термометры (должны подвергаться высокому уровню дезинфекции) Ø "некритические" - подкладные судна, манжетки тонометров, костыли, посуда, подмышечные термометры т. е. предметы контактирующие с кожей. (должны подвергаться низкому уровню дезинфекции или просто быть чистыми)

Основные термины и понятия Ø Дезинфекция- уничтожение вегетативных форм микроорганизмов на объектах внешней среды (или снижение их численности). Ø Антисептика - уничтожение вегетативных форм микроорганизмов на биологических объектах. Ø Стерилизация - уничтожение всех форм микроорганизмов (вегетативных и споровых) на объектах внешней среды. Ø Асептика - предупреждение попадания микроорганизмов в рану.

Структура ВБИ

Структура ВБИ В структуре ВБИ в крупных многопрофильных ЛПУ гнойно-септические инфекции (ГСИ) занимают ведущее место, составляя до 75 -80% их общего числа. Наиболее часто ГСИ регистрируются у больных хирургического профиля, особенно в отделениях неотложной и абдоминальной хирургии, травматологии и урологии.

Структура ВБИ Другая большая группа ВБИ - кишечные инфекции. Они составляют в ряде случаев до 7 -12% всех ВБИ. Среди кишечных инфекций преобладает сальмонеллез (до 80%), в основном среди ослабленных больных хирургических и реанимационных отделений, перенесших обширные полостные операции или имеющих тяжелую соматическую патологию. Выделяемые от больных и с объектов внешней среды штаммы сальмонелл отличаются высокой антибиотикорезистентностью и устойчивостью к внешним воздействиям. Ведущими механизмами передачи возбудителя в ЛПУ являются контактно-бытовой и воздушно-пылевой как разновидность алиментарного.

Структура ВБИ Необходимо особо подчеркнуть, что до 7 - 9% выявленных заболевших сальмонеллезом составляет медицинский персонал ЛПУ с различными клиническими формами инфекции. Следовательно, медицинский персонал является основным резервуаром инфекции, за счет которого обеспечиваются циркуляция и сохранение возбудителя, вызывающее формирование стойких эпидемических очагов сальмонеллеза в ЛПУ.

Структура ВБИ Значимую роль во внутрибольничной патологии играют гемоконтактные вирусные гепатиты В, С, D, составляющие 6 - 7% в ее общей структуре. Более всего заболеванию подвержены больные, которым проводятся обширные хирургические вмешательства с последующей кровезаместительной терапией, программным гемодиализом, инфузионной терапией. В крови 7 - 24% стационарных больных с различной патологией обнаруживаются маркеры этих инфекций. Особую категорию риска представляет медицинский персонал госпиталей, выполняющий хирургические манипуляции или работающий с кровью (хирургические, гематологические, лабораторные, гемодиализные отделения). Носителями маркеров гемоконтактных вирусных гепатитов является до 15 - 62% персонала, работающего в этих отделениях. Такие сотрудники ЛПУ составляют и поддерживают резервуары хронических вирусных гепатитов.

Структура ВБИ Заражение медицинского работника чаще всего происходит при контакте кожи и слизистых с биологическими жидкостями и тканями больного (кровью, сывороткой, спермой, спинномозговой жидкостью, костным мозгом и др. ) и травматизации во время выполнения медицинских манипуляций (порез, укол, повреждение кожи мелкими обломками кости и др. ) реальной угрозе заражения подвергаются сотрудники гематологических, реанимационных, травматологических, стоматологических, родильных, хирургических, патолого-анатомических отделений и отделений гемодиализа, процедурных кабинетов, лаборанты, работники пунктов оказания первой медицинскойпомощи, а также лица, работающие на производстве по заготовке крови, ее компонентов и препаратов, риск заражения распространяется на медицинский персонал не зависимо от профиля лечебно-профилактического учреждения. Распределение заболеваемости ГВ среди медицинских работников выглядит следующим образом: средний медперсонал — 54, 3%, Младший - 28, 3%, Врачи - 17, 4%.

Структура ВБИ До недавнего времени считалось, что заражение медицинского персонала происходит, главным образом, в результате повреждения иглой или (инструментом. Однако даже при тщательном соблюдении мер предосторожности кровь, сыворотки или биологическая жидкость, попадая на одежду медработника, поглощается ею и проникают далее вглубь, а если на теле имеются порезы или мелкие травмы, которые могут быть и не замечены, поражение кожи, дерматиты - риск заражения резко возрастает. Кроме того, небезопасен и процесс дальнейшей обработки белья и одежды, на которую попала кров, ее компоненты либо иные выделения. Ни один медицинский работник, занимаясь профессиональной деятельность, не может быть уверен в том, что он не подвергнется заражению сегодня или завтра.

Структура ВБИ На долю других инфекций, регистрируемых в ЛПУ, приходится до 5 -6% общей заболеваемости. К таким инфекциям относятся грипп и другие острые респираторные инфекции, дифтерия, туберкулез и др.

Профилактика ВБИ

Профилактика ВБИ должна быть многоплановой и ее весьма трудно обеспечить по ряду организационных, эпидемиологических, научно-методических причин. Эффективность борьбы с ВБИ определяется планировкой ЛПУ в соответствии с последними научными достижениями, современным оснащением и строгим соблюдением противоэпидемического режима на всех этапах обслуживания больных. В ЛПУ независимо от профиля необходимо свести к минимуму возможность заноса инфекции, исключить внутригоспитальные заражения, исключить вынос инфекции за пределы ЛПУ.

Профилактика ВБИ Ø Мероприятия, направленные на создание системы эпидемиологического надзора. Ø Мероприятия, направленные на источник инфекции. Ø Мероприятия, направленные на разрыв механизма передачи. Ø Мероприятия, направленные на повышение невосприимчивости организма.

Мероприятия, направленные на создание системы эпидемиологического надзора. Ø учет и регистрацию ВБИ; Ø расшифровку этиологической структуры ВБИ; Ø санитарно-бактериологические исследования объектов окружающей среды в ЛПУ, особенно в отделениях реанимации и интенсивной терапии; Ø изучение особенностей циркуляции патогенных и условно-патогенных микроорганизмов; Ø определение широты распространения и спектра устойчивости микроорганизмов к антибиотикам, антисептикам, дезинфектантам;

Мероприятия, направленные на создание системы эпидемиологического надзора. Ø контроль состояния здоровья медицинского персонала (заболеваемости, носительства эпидемиологически значимых микроорганизмов); Ø контроль за соблюдением санитарно-гигиенического и противоэпидемического режима в ЛПУ; Ø анализ заболеваемости ВБИ, позволяющий сделать заключение об источниках, путях и факторах передачи, а также условиях, способствующих инфицированию.

. Мероприятия, направленные на источник инфекции Среди них наиболее важными являются: Ø своевременное выявление больных ВБИ; Ø проведение эпидемиологического расследования каждого случая ВБИ; Ø своевременная изоляция больных в специальные отделения, палаты; необходимо, чтобы изоляция проводилась с учетом этиологического фактора, иначе не исключена возможность перекрестного инфицирования больных уже в самих отделениях (палатах); Ø регулярное выявление носителей возбудителей ВБИ среди персонала; Ø санация носителей возбудителей ВБИ среди персонала и больных.

Мероприятия, направленные на разрыв механизма передачи. В данной группе выделяют три вида мероприятий. Архитектурно-планировочные мероприятия в соответствии с Сан. Пи. Н Ø максимальное разобщение пациентов вплоть до создания боксированных палат; Ø разделение «гнойных» и «чистых» потоков больных; Ø устройство в операционных шлюзов с бактерицидными «замками» ; Ø введение карантинных мероприятий по эпидемиологическим показаниям; Ø планирование достаточного количества помещений с большим набором подсобных помещений; Ø создание «асептических» операционных с эффективной вентиляцией и кондиционированием; Ø планирование централизованного стерилизационного отделения; Ø выделение 4 -5 операционных залов на каждые 100 хирургических коек.

Мероприятия, направленные на разрыв механизма передачи. Соблюдение санитарно-гигиенического режима включает: Ø мытье рук персоналом; Ø обработку операционного поля, кожных покровов, родовых путей; Ø использование одноразовых медицинских инструментов, спецодежды, предметов туалета и ухода, одноразовых расходных материалов и белья; Ø регулярную смену нательного и постельного белья; Ø правильное хранение и удаление грязного белья и перевязочного материала; Ø правильное санитарное содержание помещений; Ø контроль за использованием стерильных материалов и инструментов (взятие санитарно-бактериологических проб).

Мероприятия, направленные на разрыв механизма передачи. Дезинфекционные мероприятия включают в себя: Ø метрологический контроль за дезинфекционными и стерилизационными установками; Ø дезинфекцию и стерилизацию постельных принадлежностей и предметов ухода после каждого пациента; Ø контроль качества дезинфекции, предстерилизационной очистки и стерилизации; Ø контроль активности дезинфекционных растворов; Ø широкое и правильное использование ультрафиолетовых излучателей.

Мероприятия, направленные на повышение невосприимчивости организма. Для ослабленных больных обеспечивают индивидуальное наблюдение. Рационально используют антимикробные средства, применяют специфические и неспецифические иммуностимуляторы. Проводится вакцинация сотрудников ЛПУ по эпидемиологическим показаниям.

Понятие «хирургическая инфекция»

Понятие «хирургическая инфекция» Под хирургической инфекцией понимают воспалительные заболевания, лечение которых проводится преимущественно хирургическими методами. К ним относятся заболевания, вызванные неспецифическими (фурункул, карбункул, флегмона и др. ) и специфическими (костный туберкулез и др. ) возбудителями.

Понятие «хирургическая инфекция» По клиническому течению хирургическая инфекция делится на: острую (гнойная, анаэробная, специфическая) и хроническую (специфическая, неспецифическая). Она может локализоваться: 1) на коже и в подкожной клетчатке; 2) на грудной стенке; 3) в плевральной полости; 4) в брюшине и органах брюшной полости и др.

Классификация Ø аэробную, или гнойную, хирургическую инфекцию, вызываемую микробами аэробами (стафилококками, стрептококками, диплококками, кишечной и синегнойной палочками и др. ); Ø анаэробную хирургическую инфекцию, которая вызывается анаэробами бациллами: газовой гангрены, злокачественного отека, расплавляющей ткани и токсического отека; Ø гнилостную хирургическую инфекцию, возбудителями которой являются анаэробы или факультативные анаэробы (вульгарный протей, спорообразующий бацилл, кишечная палочка и др. ); Ø специфическую хирургическую инфекцию (столбняк, бруцеллез, туберкулез, некробактериоз, актином коз, ботриомикоз).

Механизмы, препятствующие генерализации возбудителя инфекции. К механизмам, препятствующим генерализации возбудителя инфекции, прежде всего относятся существующие в организме иммунобиологические и анатомические барьеры: неповрежденная, нормально функционирующая кожа, слизистые оболочки пищевода, желудка, кишечника, органов дыхания; фасции, наружные оболочки органов; печеночный и лимфоцитарный барьеры (включая лимфатические сосуды и лимфатические узлы); гематоэнцефа лический барьер, представленный оболочками мозга и нервные стволов; гематоофталмический барьер, образуемый оболочками глаза; местный тканевый барьер, включающий межклеточное вещество (в первую очередь гиалуроновую кислоту), меж тканевую жидкость, содержащую готовые иммунтела и ферменты; клеточные оболочки, которые, обладая избирательной способностью, в норме не пропускают внутрь клетки микроорганизмы и токсины.

Механизмы, препятствующие генерализации возбудителя инфекции. Кроме упомянутых барьеров, в зоне повреждения и реактивное воспаления дополнительно формируется иммунобиологическим барьер. Вначале он представлен воспалительным отеком, затем на границе здоровых и мертвых тканей формируется клеточный коцитарногистиоцитарный барьер (вал). Позже он превращается в грануляционную ткань, через которую не проникают микробы и даже токсины.

Условия, способствующие развитию хирургической инфекции. 1) иммунобиологическая неполноценность кожи, слизистых оболочек; повреждения их, нормальных грануляций, других анатомических и иммунобиологических барьеров; 2) снижение иммуногенеза барьерной и защитной функции физиологической системы соединительной ткани; 3) нарушение нейрогуморальной регуляции и обмена; 4) гипо- и авитаминозы; 5) сенсибилизация организма; 6) алиментарное истощение; 7) тяжелые кровопотери; 8) дисбактериоз;

Условия, способствующие развитию хирургической инфекции. 9) тяжелые травмы и интоксикации; 10) наличие в организме мертвых тканей и инородных предметов; 11) прекращение или задержка естественного выведения из организма шлаковых элементов, секретов и пр. ; 12) задержка продуктов тканевого распада (экссудатов) в ранах и полостях. Наряду с этим большое значение в развитии инфекционного процесса имеет массивность, вирулентность и патогенность микробного загрязнения и функциональное состояние вегетативного отдела центральной нервной системы.

Принципы профилактики хирургической инфекции. 1. Не допускать проникновения возбудителя инфекции в организм, строго соблюдая асептику и антисептику проведении инъекций, оперативных, акушерско-гинекологических других врачебных вмешательствах. 2. При наличии мертвых тканей необходимо как можно раньше удалять их оперативным путем и ликвидировать межтканевые ниши и карманы. 3 Обеспечивать оптимальные условия дренирования, используя средства осмотерапии и ферментотерапии. 4. Местно применять антисептические растворы и депонировать сложные бактериостахические порошки. 5. Снимать сенсибилизацию организма и перевозбуждение периферического и центрального отделов нервной системы средствами охранительной терапии (новокаиновые блокады, транквилизаторы и пр. ).

Основные проявления Местные симптомы: Ø краснота (rubor); Ø отек (tumor); Ø боль (dolor); Ø повышение температуры (calor); Ø нарушение функции (functio laesa).

Основные проявления Проявление местных симптомов зависит от стадии патологического процесса. Ø В стадии инфильтрации появляются отек, местное повышение температуры, уплотнение тканей и болезненность при пальпации, гиперемия кожи при поверхностно расположенном очаге воспаления. Боли носят ноющий характер, нарушается функция пораженного органа. Ø В стадии нагноения усиливаются отек и гиперемия мягких тканей, при пальпации появляются резкая болезненность и размягчение, дающие симптом флюктуации: при легком баллотировании (постукивании) пальцами одной руки места предполагаемого абсцесса жидкость (гной) в полости перемещается и ударяется о противоположную стенку полости, что пальпаторно определяется пальцами второй руки. Это один из ключевых симптомов стадии нагноения, однако при глубоком расположении гнойника (абсцесса) он не всегда выявляется. Боли носят дергающий, пульсирующий характер, увеличиваются регионарные лимфатические узлы.

Основные проявления Реакция организма на внедрение бактерий зависит от вида, вирулентности и массивности бактерий, а главным образом -- от анатомо-физиологических особенностей очага, где развивается воспалительный процесс, и от состояния организма (возраста, питания, сопротивляемости, восприимчивости).

Основные проявления Общие симптомы воспаления. Клиническими проявлениями общего воспаления являются повышение температуры тела от 37 до 40°C, озноб, слабость, головная боль и головокружение, тошнота, рвота. При высокой интоксикации наблюдаются сухость во рту, жажда, частое поверхностное дыхание, учащение пульса, падение АД, помрачение или потеря сознания, нарушение функции печени и почек. В крови уменьшаются уровень гемоглобина, количество эритроцитов и увеличивается количество лейкоцитов до 25 000 — 30 000, резко увеличивается скорость оседания эритроцитов (СОЭ), отмечается сдвиг лейкоцитарной формулы влево. В плазме крови возрастает процент глобулинов и падает количество альбуминов. В моче появляются белок, лейкоциты и цилиндры.

Принципы лечения Ø Ø Ø Задачи в фазе воспаления - Борьба с инфекцией, адекватное дренирование, ускорение очищения раны, снижение системных проявлений воспалительной реакции. После ХО осуществляется регулярная смена повязок с осмотическиактивными веществами и антисептиками, водорастворимыми мазями; для ускорения некролиза протеолитические ферменты; УЗ-кавитация; вакуумная обработка; обработка раны пульсирующей струей антисептика и пр. Задачи в фазе регенерации - Борьба с инфекцией, защита грануляционной ткани и стимуляция репарации. Применяются жирорастворимые антибактериальные мази, стимулирующие вещества. После полного очищения раны осуществляется наложение вторичных швов, лейкопластырное стяжение, выполняется аутодермопластика. Задачи в фазе реорганизации рубца - Ускорение эпителизации. Применяются повязки с индифферентными мазями, физиотерапия.

Понятие «раневая инфекция»

Что такое рана ? Рана – повреждение покровных тканей (кожи, слизистой оболочки), вызванное внешним травматическим воздействием. Нарушения целости самых поверхностных слоев кожи или слизистой оболочки относят к ссадинам, экскориациям, царапинам. Любую рану следует рассматривать как входные ворота инфекции (микробного загрязнения) и как источник патологической импульсации, вызывающей изменения в организме, обусловленные повреждением сосудов, нервных стволов, жизненно важных органов либо рефлекторными реакциями.

Классификация ран Ø Раны делят на операционные и случайные. Ø Операционные раны в свою очередь можно разделить на чистые и инфицированные (гнойные). Ø В зависимости от воздействующей силы, формы и площади ранящего орудия различают резаные, рубленые, колотые, рваные, ушибленные, размозженные, скальпированные, смешанные, укушенные, огнестрельные, отравленные, зараженные стойкими отравляющими и радиоактивными веществами случайные раны.

Классификация ран Ø Ø Ø Раны называют проникающими, если они сообщаются с полостью (брюшной, грудной, суставной и др. ) с повреждением или без повреждения внутренних органов. Все остальные раны относят к непроникающим. Огнестрельные раны разделяют на слепые, когда пуля или осколок задерживаются в тканях; сквозные, если ранящий снаряд пробивает все ткани насквозь, оставляя входное и выходное отверстия; касательные, когда ранящий снаряд скользнул по поверхности тела. В зависимости от анатомического субстрата различают раны мягких тканей, раны с повреждение кости (открытые переломы), с нарушением крупных сосудов и нервов, сухожилий, внутренних органов. По числу у одного пострадавшего раны разделяют на множественные и одиночные. По анатомической локализации выделяют раны плеча, бедра, головы, грудной клетки и т. д.

Классификация ран Все раны, возникшие в результате внешних механических воздействий, например колотые, размозженные и глубокие рваные раны, следует обычно рассматривать как инфицированные, так как с предметом, вызвавшим повреждение, в рану всегда попадают микроорганизмы. То же относится к ранам от укусов, так как со слюной животных и человека обычно передаются очень вирулентные микроорганизмы.

Раневая инфекция Под раневой инфекцией (нагноением) понимают патологический процесс, вызванный взаимодействием микробного начала с макроорганизмом и, в частности, с тканями в зоне раны. Нагноение зависит от вирулентности микроорганизма, числа микробных тел, попавших в рану, состояния защитно‑иммунологической системы макроорганизма, профилактических и лечебных мероприятий.

Возбудители раневой инфекции В развитии раневой инфекции важное значение имеют вид и биологические свойства возбудителя, вызывающего инфекционный процесс в ране. Наиболее частыми возбудителями инфекции в ране являются: стафилококк, реже кишечная, синегнойная палочка, энтерококк, протей. В большинстве случаев в инфицированной ране присутствует не один возбудитель, а микробные ассоциации. Патогенные микроорганизмы оказывают токсическое, развивающее действие на ткани макроорганизма. Основной патологический фактор бактерий – их токсины, белковые вещества, биологическая активность которых превосходит действие многих химических ядов.

Факторы риска развития раневой инфекции Ø Ø Ø Ø Длительность предоперационной подготовки в стационаре. С каждым днем пребывания увеличивается обсемененность пациента возбудителями госпитальных инфекций. Предоперационный режим использования антибиотиков. Предоперационная очистка операционного поля. Гигиенический статус и качество гигиенического режима в операционной. Техника операции, степень травматизации тканей, например из-за неправильного проведения разрезов, электрокоагуляции, неумелого наложения швов и узлов и т. п. Длительность операции. С увеличением длительности возрастает число возбудителей, обнаженные ткани подвергаются большему риску из-за подсыхания, нарушений кровоснабжения, реактивного отека и т. д. Дренажи раны и их обслуживание после операции.
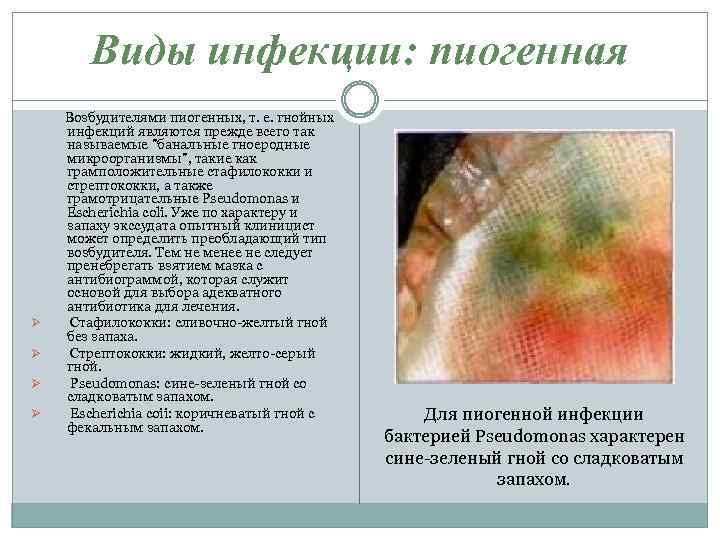
Виды инфекции: пиогенная Ø Ø Возбудителями пиогенных, т. е. гнойных инфекций являются прежде всего так называемые "банальные гноеродные микроорганизмы", такие как грамположительные стафилококки и стрептококки, а также грамотрицательные Pseudomonas и Escherichia coli. Уже по характеру и запаху экссудата опытный клиницист может определить преобладающий тип возбудителя. Тем не менее не следует пренебрегать взятием мазка с антибиограммой, которая служит основой для выбора адекватного антибиотика для лечения. Стафилококки: сливочно-желтый гной без запаха. Стрептококки: жидкий, желто-серый гной. Pseudomonas: сине-зеленый гной со сладковатым запахом. Escherichia coii: коричневатый гной с фекальным запахом. Для пиогенной инфекции бактерией Pseudomonas характерен сине-зеленый гной со сладковатым запахом.
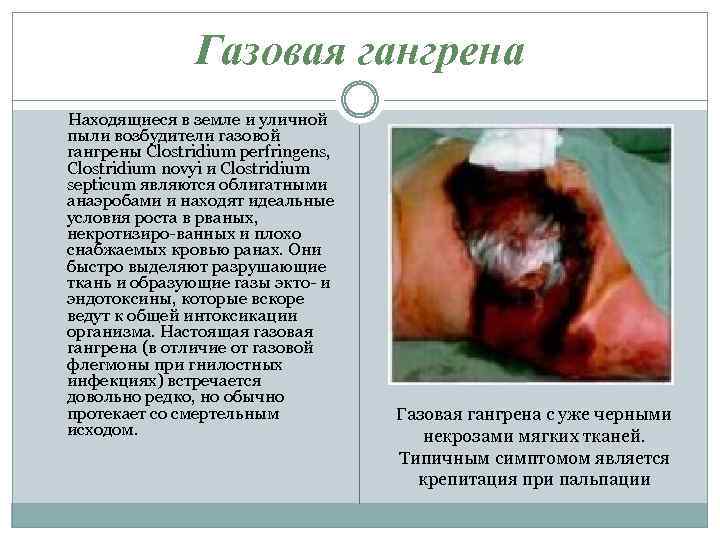
Газовая гангрена Находящиеся в земле и уличной пыли возбудители газовой гангрены Clostridium perfringens, Clostridium novyi и Clostridium septicum являются облигатными анаэробами и находят идеальные условия роста в рваных, некротизиро-ванных и плохо снабжаемых кровью ранах. Они быстро выделяют разрушающие ткань и образующие газы экто- и эндотоксины, которые вскоре ведут к общей интоксикации организма. Настоящая газовая гангрена (в отличие от газовой флегмоны при гнилостных инфекциях) встречается довольно редко, но обычно протекает со смертельным исходом. Газовая гангрена с уже черными некрозами мягких тканей. Типичным симптомом является крепитация при пальпации

Рожистое воспаление (рожа) Рожа представляет собой относительно частое бактериальное заболевание, обычно вызываемое ргемолизирую-щими стрептококками. Она начинается остро с лихорадкой, ознобом, опухолью, покраснением, нагревом и болью при надавливании в пораженном участке кожи. Преимущественными локализациями являются области голеней и лицо. Диагноз поставить просто по наличию резкой границы между здоровой кожей и огненнокрасным покраснением. Воротами инфекции служат крошечные эрозии кожи или слизистых оболочек. Препятствия оттоку в лимфатической и венозной системе благоприятствуют инфекции. Более редкой формой с тяжелым течением является некротизирующая рожа с шоковой симптоматикой. Рожа на голени с типичной резкой границей между здоровой и пораженной кожей (вверху), далеко зашедшая, уже некротизирующая рожа голени (внизу).

Столбняк Ø Ø Возбудителем является Clostridium tetani, также представляющий собой облигатный анаэроб, встречающийся в земле и уличной пыли. Особенно опасны опять-таки рваные, загрязненные и плохо снабжаемые кровью раны. Воротами инфекции, однако, может быть и любое микроповреждение кожи. Выделяемые бактериями нервные яды распространяются по нервным стволам в спинной мозг и вызывают спастические параличи. Защиту от столбняка, который кончается смертью примерно в половине случаев, дает противостолбнячная прививка. Если в случае ранения не удается установить факта наличия прививки, пациента следует считать непривитым и обеспечить ему активную и пассивную защиту с помощью прививки.

Бешенство Ø Вызываемое рабдовирусами бешенство переносится со слюной при укусе больного животного. Болезнетворный агент проникает в укушенную рану и аналогично токсину столбняка поднимается по нервам, проникая в центральную нервную систему. Развивается полный паралич со смертельным исходом. При полном проявлении любое лечение бесполезно, поэтому при любом подозрении на бешенство (ненормальное поведение укусившего животного) необходимо принимать срочные меры.

Заживление ран Стремление живого организма к уменьшению, закрытию раневой поверхности направлено на предупреждение потерь биологических жидкостей и тепла, устранение микробного загрязнения и механической травмы. Клинико‑морфологический процесс заживления раны может идти по 3 направлениям: 1) регенерация раны по типу первичного натяжения; 2) регенерация раны по типу вторичного натяжения; 3) регенерация под струпом.

Заживление раны первичным натяжением Сращение раны без видимой промежуточной ткани через соединительно‑тканевую организацию раневого канала. Она возможна лишь при небольшом повреждении, плотном соприкосновении стенок, при асептичности раны, отсутствии некрозов, гематом и т. п. При инфицированных ранах с первичным заживлением необходимо обеспечить быстрый отток секрета за счет открытия швов и соответствующего дренажа раны.

Заживление раны вторичным натяжением (через нагноение) происходит тогда, когда ткани, составляющие стенки раневого канала, нежизнеспособны или рана зияет, ее стенки далеко отстоят друг от друга, при загрязнении или микробном обсеменении раны. Кроме того, рана заживает вторичным натяжением, если в нее попали химические и радиоактивные вещества.

Заживление раны вторичным натяжением При всех вторично заживающих ранах, например травматически обусловленных, а также при хронических изъязвлениях на передний план выходит хирургическая обработка раны: некрозы и нежизнеспособные ткани необходимо удалить, раневые карманы широко открыть, инородные тела извлечь. Этим одновременно обеспечивается кровоснабжение ткани с адекватным подводом кислорода, который необходим для работы местных защитных механизмов организма. Если ввиду специфических условий хирургическая обработка раны невозможна, целесообразна физическая очистка раны с использованием влажных повязок и при необходимости с применением ферментативных препаратов.

Заживление раны под струпом (без нагноения) происходит при ссадинах, экскориациях поверхностных слоев кожи, слизистой оболочки. Излившаяся кровь, иногда лимфа, свертывается и подсыхает, образуя струп. Заживление раны под струпом практически не отличается от заживления первичным натяжением.

Профилактика раневой инфекции Ø Возможно раннее наложение на рану защитной повязки, предупреждение кровопотери и шока (остановка кровотечения, иммобилизация и др. ). Современная повязка скорой помощи должна оказывать обезболивающее и антимикробное действие и не прилипать к тканям в ране. Современные металлизированные ткани, а также материалы с привитым фторсодержащим мономером и производными пиридина хорошо смачивают и впитывают влагу, оказывают антимикробное действие: эти материалы создают благоприятные условия для заживления ран. Ø Профилактика столбняка (по общепринятым схемам). Ø Профилактика бешенства лицам с укусами животными, а также получившим ранения при вскрытии трупов людей и животных, умерших от бешенства.

Профилактика раневой инфекции Ø Первичная хирургическая обработка. Максимальное удаление некротических и обреченных на омертвение тканей создает предпосылки для подавления раневой инфекции и благоприятствует регенерации. Ø Местное лечение ран. Применяют повязки со слабыми растворами антисептиков, гипертоническими растворами, эмульсиями антибиотиков. Гнойные раны со стафилококковой, синегнойной, коли‑, протейной инфекцией лечат соответствующими бактериофагами. Раны во время перевязок орошают раствором перекиси водорода и отмывают от гноя, осушают стерильными тампонами, а затем накладывают обильно смоченную бактериофагом повязку. Перевязки выполняют ежедневно. Ø Покой зоны повреждения, особенно в раннем послеоперационном периоде – одно из необходимых условий заживления ран.

Профилактика раневой инфекции Ø Антибактериальная терапия антибиотиками и другими химиотерапевтическими препаратами. Антибиотики следует применять в больших дозах. Ø Применение средств, нормализующих микроциркуляторные и обменные процессы. С целью инактивации протеаз, ухудшающих микроциркуляцию и обменные процессы, усиливающих гипоксию тканей, назначают трасилол контрикал, гордокс и т. п. Ø Новокаиновые блокады, физиотерапия, оксигенотерапия (при анаэробных инфекциях). Ø Активная и пассивная иммунизация (введение стафилококкового анатоксина при стафилококковой плазмы и антистафилококкового гамма‑глобулина на фоне антибиотикотерапии. Ø Протеолитические ферменты трипсин, химопсин, стрептокиназа, гигролитин обладают мощным противовоспалительным действием, усиливают эффект антибиотикотерапии.

Профилактика раневой инфекции Ø Специфические сыворотки, вакцины при ослабленном иммунном ответе. При высокой сенсибилизации организма к возбудителю используют слабые иммунодепрессанты (антигистаминные препараты, препараты кальция, тиосульфат натрия, аскорбиновую кислоту и др. ). Ø Только активное, своевременное местное воздействие в сочетании с комплексной и дифференцированной терапией, своевременное подключение реабилитационных мероприятий позволяет добиться быстрого заживления ран, в том числе осложненных инфекцией. .

Понятие «внебольничная инфекция»

Внебольничная инфекция Инфекционные заболевания, вызванные условно-патогенными микроорганизмами, относятся к наиболее частым заболеваниям человека. Большая часть этих инфекций встречается в амбулаторной практике, то есть относится к внебольничным. Они имеют важное значение не только в медицинском, но и в социально-экономическом аспекте, так как характеризуются высокой частотой как у детей, так и взрослых, приводят к ограничению трудоспособности, являются частой причиной госпитализации и возникновения хронических воспалительных заболеваний. Кроме того, наибольшая частота назначаемых антибиотиков приходится на амбулаторную практику, и в этой связи необходимо учитывать их влияние на экологию и эпидемиологию микробной резистентности. Хотя проблемы резистентности микроорганизмов ранее обычно обсуждали в аспекте госпитальных инфекций, тенденции 90 -х годов прошлого столетия заставили обратить внимание на проблему резистентности в популяции, как на результат широкого, иногда чрезмерного использования антибактериальных препаратов. Примером может служить глобальный рост резистентности S. pneumoniae к пенициллину, макролидам и многим антибиотикам других групп, пиогенного стрептококка - к макролидам, гемофильной палочки - к аминопенициллинам и ко-тримоксазолу

Этиология внебольничных респираторных инфекций Обычно обусловлена нормальной микрофлорой верхних отделов дыхательных путей (полости рта, носа, рото- и носоглотки). Из множества видов микроорганизмов, колонизующих верхние отделы дыхательных путей, лишь некоторые, обладающие повышенной вирулентностью, способны при проникновении в нижние дыхательные пути вызвать воспалительную реакцию даже при минимальных нарушениях защитных механизмов. Такими типичными бактериальными возбудителями внебольничных инфекций нижних дыхательных путей (пневмонии и бронхита) являются Streptococcus pneumoniae, Haemophilus influenzae, реже встречаются Staphylococcus aureus, Klebsiella pneumoniae. Определенное значение в этиологии имеют атипичные возбудители - Mycoplasma pneumoniae, Chlamydia pneumoniae, Legionella pneumophila.

Этиология внебольничных респираторных инфекций Streptococcus pneumoniae - самый частый возбудитель внебольничной пневмонии (30 -50% случаев) у лиц всех возрастных групп и второй по частоте возбудитель обострения хронического бронхита. Наиболее важной проблемой в настоящее время является распространение среди пневмококков штаммов со сниженной чувствительностью к пенициллину. В некоторых странах частота устойчивости пневмококков к пенициллину превышает 50%.

Профилактика внебольничных респираторных инфекций а) специфическим — с использованием вакцинных препаратов против пневмококковой и гемофильной инфекций типа b, гриппа с целью синтеза протективных антител и, в меньшей степени, получения иммунокорригирующего эффекта; б) неспецифическим — с использованием иммунокорректоров различного происхождения и других средств, усиливающих механизмы адаптации иммунной системы. Специфическую (вакцинную) профилактику инфекционных заболеваний нижних дыхательных путей целесообразно проводить до развития болезни, рецидива или через 2— 4 недели после выздоровления.

Медицинские отходы в ЛПУ

Медицинские отходы МЕДИЦИНСКИЕ ОТХОДЫ – это особая категория отходов, которые являются источником угрозы для всех, кто с ними соприкасается. Контаминированные болезнетворными микроорганизмами и вирусами отходы медицинских учреждений представляют опасность в эпидемиологическом и экологическом плане. Опасность связана с возможностью выхода инфекций за пределы лечебно-профилактических учреждений. В группу риска попадает персонал ЛПУ, пациенты и лица, ответственные за транспортировку и последующее обезвреживание отходов, население.

Медицинские отходы Ø Среди потока отходов, которые образуются в лечебнопрофилактических учреждениях (ЛПУ), особо опасные составляют до 15 % (из них потенциально инфицированные – до 10 %, химические/фармацевтические, острые предметы, радиоактивные – до 5 %), остальные - общие неинфицированные отходы, которые удаляются как бытовые и не требуют особых предостережений. Ø В соответствии с Базельской конвенцией (1998 г. ) медицинские отходы больниц, поликлиник и клиник, отходы производства и переработки фармацевтической продукции, лекарства и препараты, не нашедшие сбыта и другие все без исключения определяются как опасные.

Медицинские отходы Ø Значительную опасность травмирования и инфицирования несут отходы острых предметов, в частности загрязненные шприцы, неправильное обращение с которыми, согласно оценке ВОЗ, только в 2000 г. стало причиной: Ø 21 млн. случаев инфицирования вирусом гепатита В (32 % от общего количества инфицированных); Ø 2 млн. случаев инфицирования вирусом гепатита С (40 % от общего количества инфицированных); Ø 260 тыс. случаев ВИЧ- инфицирования (5 % от общего количества инфицированных).

Медицинские отходы Ø Отходы острых предметов (иглы, скальпели, пробирки и др. ) не зависимо от их загрязнения биологическими жидкостями пациентов следует рассматривать как потенциально инфицированные отходы и собирать в твердые контейнеры с нанесением соответствующей маркировки. С учетом экологических аспектов предпочтение следует отдавать контейнерам, которые не содержат поливинилхлорида.

Медицинские отходы Ø К группе особо опасных отходов относятся также фармацевтические, содержащие физиологически и биологически активные вещества, действие которых направленно на организм человека и животных. Активные ингредиенты лекарств и их метаболиты, которые содержатся в сточных водах бытовой канализации, больниц, фармацевтических предприятий и др. , как жидкие фармацевтические отходы на очистных сооружениях создают значительную экзогенную химическую нагрузку на природную среду. Фармпрепараты, которые в процессе очищения сточных вод не элиминируются или не биодеградируют, поступают в поверхностные водоёмы и даже в систему питьевого водоснабжения, что определяет их потенциальное непрямое влияние на здоровье человека.

Запрещается!!! Ø смешивать отходы различных классов в общей емкости; Ø вручную разрушать, разрезать отходы классов Б и В, в т. ч. использованные системы для внутривенных инфузий; Ø снимать вручную иглу со шприца после использования, надевать колпачок на иглу после использования; Ø пересыпать неупакованные отходы классов Б и В из одной емкости в другую, утрамбовывать отходы классов Б и В; Ø использовать мягкую одноразовую упаковку для сбора острого мединструментария; Ø работать с отходами без СИЗ; Ø допускать к работе с отходами лиц моложе 18 лет;

Запрещается!!! Ø иц, не прошедших инструктаж по безопасному обращению с медотходами; Ø лиц, не привитых против гепатита В; Ø перемещать отходы классов Б и В в открытых емкостях за пределы подразделения; Ø вывозить необеззараженные отходы класса В за пределы территории медорганизации; Ø выходить в спецодежде за пределы рабочего помещения участка обеззараживания; Ø стирать спецодежду на дому.

Классификация Ø отходы класса А (неопасные), т. е. отходы, не имеющие контакта с биологическими жидкостями пациентов, инфекционными больными, нетоксичные отходы и в объемном процентном отношении составляют 80 -85%. ; Ø отходы класса Б (опасные), т. е. потенциально инфицированные отходы, материалы и инструменты, загрязненные выделениями, в т. ч. кровью, выделения пациентов и в объемном процентном отношении составляют 10 - 15 %; Ø отходы класса В (чрезвычайно опасные), материалы, контактирующие с больными особо опасными инфекциями. Отходы из лабораторий, работающих с микроорганизмами 1 -4 групп патогенности. Отходы фтизиатрических, микологических больниц. Отходы от пациентов с анаэробной инфекцией. Ø отходы класса Г (отходы по составу близкие к промышленным: просроченные лекарственные средства, ртутьсодержащие предметы, приборы, оборудование, в т. ч. использованные люминесцентные лампы и в объемном процентном отношении составляют 4 -6%; Ø отходов класса Д, представляющих радиационную опасность рентгеновские пленки растворы для проявление рентгеновские пленки и в объемном процентном отношении составляют 0. 1 -0. 3%.

Отходы класса «А» Ø Ø Отходы класса А образуются в следующих структурных подразделениях: палатные отходы отделений (кроме инфекционных, кожно-венерологических, фтизиатрических, микологических) ЛПУ; административно-хозяйственные помещения ЛПУ; центральные пищеблоки, буфеты отделений (кроме инфекционных, кожно-венерологических, фтизиатрических, микологических); внекорпусной территории лечебно-профилактического учреждения.

Отходы класса «А» Сбор отходов класса А осуществляется в многоразовые емкости или одноразовые пакеты белого цвета. Одноразовые пакеты располагаются на специальных тележках или внутри многоразовых баков. Заполненные многоразовые емкости или одноразовые пакеты доставляются к местам установки (меж)корпусных контейнеров и перегружаются в контейнеры, предназначенные для сбора отходов данного класса. Многоразовая тара после сбора и опорожнения подлежит мытью и дезинфекции. Крупногабаритные отходы данного класса собираются в специальные бункеры для крупногабаритных отходов. Поверхности и агрегаты крупногабаритных отходов, имевшие контакт с инфицированным материалом или больными, подвергаются обязательной дезинфекции.

Отходы класса «Б» Места образования: Ø операционные; Ø реанимационные; Ø процедурные, перевязочные и другие манипуляционно- диагностические помещения ЛПУ; Ø инфекционные, кожно-венерологические отделения ЛПУ; Ø медицинские и патолого-анатомические лаборатории; Ø лаборатории, работающие с микроорганизмами 3 -4 групп патогенности;

Отходы класса «Б» Ø Ø Ø Необходимый инвентарь для сбора медицинских отходов класса Б: межкорпусной контейнер с наклейкой «Отходы класса «Б» стойка тележка для внутрибольничного сбора и транспортировки пакетов с отходами пакеты полиэтиленовые для сбора отходов класса «Б» желтого цвета одноразовая герметичная тара для сбора медицинских отходов контейнер для сбора использованных игл безопасный контейнер для сбора СР-шприцев

Отходы класса «Б» Отходы класса Б подлежат обязательному обеззараживанию (дезинфекции)/обезвреживанию. Выбор метода обеззараживания/обезвреживания определяется возможностями организации, осуществляющей медицинскую и/или фармацевтическую деятельность, и выполняется при разработке схемы обращения с медицинскими отходами. После заполнения пакета не более чем на 3/4 сотрудник, ответственный за сбор отходов в данном медицинском подразделении, завязывает пакет или закрывает его с использованием бирок-стяжек или других приспособлений, исключающих высыпание отходов класса Б. Твердые (непрокалываемые) емкости закрываются крышками. Перемещение отходов класса Б за пределами подразделения в открытых емкостях не допускается. Патологоанатомические и органические операционные отходы класса Б (органы, ткани и так далее) подлежат кремации (сжиганию) или захоронению на кладбищах в специальных могилах на специально отведенном участке кладбища в соответствии с требованиями законодательства Российской Федерации. Обеззараживание таких отходов не требуется.

Отходы класса «Б» Ø Ø Ø Предварительная подготовка бирки и зажима стяжки На бирке должно быть указано следующее: Название ЛПУ. Код подразделения ЛПУ, из которого собраны отходы. Маркировка мешка с указанием класса опасности. Дата и фамилия ответственного за сбор отходов. Отходы, не предназначенные для сбора в пакеты (иглы и др. металлические одноразовые инструменты, а также органические и микробиологические отходы), собираются в одноразовые герметичные ёмкостиконтейнеры.

Отходы класса «В» Места образования отходов: Ø Подразделения для пациентов с особо опасными и карантинными инфекциями. Ø Лаборатории, работающие с микроорганизмами 1 -2 групп патогенности. Ø Фтизиатрические и микологические клиники и отделения.

Отходы класса «В» Отходы класса В подлежат обязательному обеззараживанию (дезинфекции) физическими методами (термические, микроволновые, радиационные и другие). Применение химических методов дезинфекции допускается только для обеззараживания пищевых отходов и выделений больных, а также при организации первичных противоэпидемических мероприятий в очагах. Выбор метода обеззараживания (дезинфекции) осуществляется при разработке схемы сбора и удаления отходов. Вывоз необеззараженных отходов класса В за пределы территории организации не допускается.

Отходы класса «В» Отходы класса В собирают в одноразовую мягкую (пакеты) или твердую (непрокалываемую) упаковку (контейнеры) красного цвета или имеющую красную маркировку. Выбор упаковки зависит от морфологического состава отходов. Жидкие биологические отходы, использованные одноразовые колющие (режущие) инструменты и другие изделия медицинского назначения помещают в твердую (непрокалываемую) влагостойкую герметичную упаковку (контейнеры).

Отходы класса «В» После заполнения пакета не более чем на 3/4, сотрудник, ответственный за сбор отходов в данном медицинском подразделении, с соблюдением требований биологической безопасности завязывает пакет или закрывает с использованием бирок-стяжек или других приспособлений, исключающих высыпание отходов класса В. Твердые (непрокалываемые) емкости закрываются крышками. Перемещение отходов класса В за пределами подразделения в открытых емкостях не допускается.

Отходы класса «В» При окончательной упаковке отходов класса В для удаления их из подразделения одноразовые емкости (пакеты, баки) с отходами класса В маркируются надписью «Отходы. Класс В» с нанесением названия организации, подразделения, даты и фамилии ответственного за сбор отходов лица. Медицинские отходы класса В в закрытых одноразовых емкостях помещают в специальные контейнеры и хранят в помещении для временного хранения медицинских отходов.

Отходы класса «Г» Образуются в: Ø диагностических подразделениях; Ø Ø Ø отделениях химиотерапии; патологоанатомических отделениях; фармацевтических цехах, аптеках, складах; химических лабораториях; административно-хозяйственных помещениях.

Отходы класса «Г» Ø Использованные ртутьсодержащие приборы, лампы, оборудование, относящиеся к медицинским отходам класса Г, собираются в маркированные емкости с плотно прилегающими крышками любого цвета(кроме желтого и красного), которые хранятся в специально выделенных помещениях. Ø Вывоз отходов класса Г для обезвреживания или утилизации осуществляется специализированными организациями, имеющими лицензию на данный вид деятельности.

Отходы класса «Д» Образуются в: Ø диагностических лабораториях (отделениях); Ø радиоизотопных лабораториях и рентгеновских кабинетах.

Отходы класса «Д» Ø Сбор, хранение, удаление отходов класса Д осуществляется в соответствии с требованиями законодательства Российской Федерации к обращению с радиоактивными веществами и другими источниками ионизирующих излучений, нормами радиационной безопасности. Ø Вывоз и обезвреживание отходов класса Д осуществляется специализированными организациями по обращению с радиоактивными отходами, имеющими лицензию на данный вид деятельности.

Утилизация медицинских отходов По статистике 80% российских предприятий обращаются в организации занимающиеся утилизацией медицинских отходов, 20% якобы имеют в распоряжении специальные установки и производят утилизацию самостоятельно. Но это только статистика. На самом деле большая часть медицинских отходов больниц складируется на полигонах. К тому же, медицинские отходы чаще всего невозможно захоронить без неблагоприятных последствий для окружающей среды. Ø Сжигание – тоже не выход из ситуации. При сгорании медицинские отходы могут выделять в воздух различные опасные, вредные вещества. Поэтому они обязательно должны подвергаться утилизации с помощью различных современных технологий и специального оборудования. Ø На данный момент существует масса различных методов утилизации медицинских отходов. Все эти методы условно можно разделить на термические и альтернативные. Ø

Термическая утилизация медицинских отходов Инсинерация – сжигание. Самый устаревший и опасный метод. Приводит к загрязнению атмосферы диоксинами, ртутью, частицами тяжелых металлов. После сжигания остается зола, которая впоследствии отправляется на полигоны. Ø Пиролиз – термический метод, предусматривающий предварительное разложение органических веществ, входящих в состав отходов в бескислородной среде. В результате образуется концентрированная парогазовая смесь, проходящая процедуру дожига. Это позволяет значительно уменьшить токсичность веществ либо сделать их абсолютно безопасными. Этот метод исключает выброс диоксинов в атмосферу. Ø Плазменная технология – утилизация отходов в плазменных установках с использованием электрического тока. Этот метод пока находится в разработке и на практике не применяется. Ø

Альтернативная утилизация медицинских отходов Ø Ø Химическая утилизация - нейтрализация посредством воздействия на отходы специальных химических веществ. В результате медицинские отходы теряют свою эпидемиологическую опасность. Однако проблема в том, что оставаясь безопасным в инфекционном плане, метод опасен токсикологически. Конечный продукт, выделяющийся из большинства химических утилизаторов, является опасным отходом. Термохимическая утилизация – метод, в котором сочетается измельчение отходов, их нагревание и дезинфекция. Этот вид утилизации подходит для отходов класса Б и В. Стерилизация – утилизация медицинских отходов с помощью специальных паровых установок – автоклавов. Современные стерилизаторы оснащены измельчающими устройствами и позволяют значительно уменьшить количество отходов, а также обеззаразить их. Утилизация с помощью комбинированных установок – воздействие на отходы одновременно водяного пара и СВЧ - излучения. Эта технология позволяет обезвреживать медицинские отходы даже в герметично закрытых емкостях.
Профилактика внутрибольничной инфекции.ppt