9b9948980570d94d9bb5fba127b7cfc4.ppt
- Количество слайдов: 21

Профилактика профессионального инфицирования ВИЧ медицинских работников ГУЗ Центр СПИД заведующая эпидемиологическим отделением Гришкеева Е. А. 2014 г.

Растёт количество тяжёлых форм заболевания l l Процент ВИЧ – инфицированных, выявленных впервые на стадии вторичных проявлений (стадия 4 Б, 4 В, 5) вырос в Ульяновской области в 3 раза за последние 3 года – в 2011 г. – 105 чел. – 11, 8%, В 2013 году обратились 198 человек – 30, 9 % из вновь выявленных. Несвоевременное обращение привело к затруднению в выборе препаратов для лечения и летальному исходу - 21 человек умер в 2013 году Увеличивается количество пациентов, находящихся на лечении в ЛПУ. По данным Центра СПИД в 2013 г. в ЛПУ области было 2680 заносов ВИЧ – инфекции В течение 2013 года зарегистрировано 28 травм при работе с ВИЧинфицированными пациентами, (2012 – 26), из них 22 случая (78, 6%) с повреждением кожи или слизистых и 6 – контакт с биологической жидкостью пациента. Из числа пострадавших – 9 врачей (32, 1%), 16 среднего медицинского персонала (57, 1%), 3 младшего медицинского персонала (10, 8%). Лечение получили 17 чел. (60, 7%), 11 человек не лечились в связи с: минимальным риском (9 чел. ) и отказом (2 чел. );

Заболеваемость ВИЧ-инфекцией среди медицинских работников Ульяновской области l l l За весь период наблюдения выявлено 132 чел. , в т. ч. 12 врачей, 91 – средний медицинский работник, 29 – младший медицинский персонал. Из них 125 чел. заразились половым путём – 94, 7%, 6 – при в/в введении наркотиков – 4, 6%, 1 - реципиент крови 0, 8%. В 2013 году заболеваемость среди медиков снизилась с 17 человек в 2012 году до 11 человек в 2013 году. Среди вновь выявленных - врачей 1, средний мед. персонал – 8, младший мед. персонал. Все инфицировались половым путём. Вызывают тревогу медицинские работники, знавшие о положительном ВИЧ-статусе своих половых партнёров, и идущие на заражение сознательно. И, конечно, является преступлением заражение здорового человека ВИЧ-инфицированным медицинским работником, который знал о своём статусе и не использовал средства защиты для безопасного секса. Случаев профессионального инфицирования ВИЧ среди медицинских работников зарегистрировано не было.

Передача ВИЧ в условиях ЛПУ возможна: от пациента медработнику от медработника пациенту от пациента пациенту Факторы, способствующие передаче инфекции: - стадия заболевания – риск выше в острой и поздней стадиях ВИЧ; - отсутствие у пациента АРВТ; - наличие у пациента резистентных штаммов ВИЧ; - степень контаминации инструмента (игла в/в, в/м, шовная, скальпель и т. д. ); - степень нарушения целостности кожных покровов и слизистых при травмировании медработника; - полнота и своевременность обработки раны; - своевременность проведения медработнику химиопрофилактики (не позднее 3 -х суток).

БИОЛОГИЧЕСКИЕ ЖИДКОСТИ, ПРИ КОНТАКТЕ С КОТОРЫМИ ВОЗМОЖНО ЗАРАЖЕНИЕ ВИЧ-ИНФЕКЦИЕЙ: кровь сперма влагалищные выделения любые жидкости с примесью крови, содержащие ВИЧ культуры и культуральные среды синовиальная жидкость плевральная жидкость перикардиальная жидкость цереброспинальная жидкость амниотическая жидкость

Контагиозность: инфицирующая доза для ВИЧ - 0, 1 мл для ВГВ - 0, 000 0001 мл; Риск заражения: - при попадании инфицированной крови на слизистые - 0, 09% - при уколе инъекционной иглой контаминированной кровью ВИЧ(+) человека 0, 1 -0, 33% (для ГВ - до 30, 0%)

Профилактика передачи инфекции в ЛПУ зависит от: - грамотности персонала в вопросах профилактики ВИЧ/СПИД, все медработники должны быть обучены мерам профилактики профессионального заражения и внутрибольничной передачи ВИЧ – инфекции - при выполнении любых манипуляций мед. характера сотрудник ЛПУ должен использовать СИЗ (халат, шапочка, одноразовая маска, очки, защитные щитки, перчатки, сменная обувь). Обычные очки не обеспечивают достаточной защиты от инфекций, передающихся с кровью. - работники всех медицинских специальностей должны соблюдать меры предосторожности при выполнении манипуляций с режущими, колющими инструментами, избегать уколов, порезов перчаток, рук - при наличии ран на руках, экссудативных поражений кожи медработник на время заболевания освобождается от ухода за пациентом и контакта с предметами ухода за ним. При необходимости работы все повреждённые участки должны быть закрыты лейкопластырем, напалечником и др. - строжайшего соблюдения дезинфекционно-стерилизационного режима

В каждом ЛПУ должны быть разработаны адаптированные под профиль отделения: - инструкции по вопросам профилактики внутрибольничного и профессионального инфицирования ВИЧ-инфекцией, утвержденные главным врачом, - журнал регистрации аварийных ситуаций, - аптечка экстренной помощи

МИНИМАЛЬНАЯ СТЕПЕНЬ РИСКА ЗАРАЖЕНИЯ ВИЧ: - царапины - поверхностные уколы - попадание инфекта на не поврежденные кожные покровы - попадание крови на слизистую глаз (при непродолжительном контакте) УМЕРЕННАЯ СТЕПЕНЬ РИСКА: - глубокие проколы пальцев рук с капельным отделением крови; - попадание крови на слизистую глаз (при продолжительном контакте) ВЫСОКАЯ СТЕПЕНЬ РИСКА: - глубокий прокол или порез скальпелем кистей рук (со струйным выделением крови) с попаданием крови от ВИЧ - инфицированного пациента в рану

В ЛПУ Ульяновской области: часто встречающиеся замечания 1. недоучёт аварийных ситуаций 2. не проводится обследование пациента 3. несвоевременно проводится обследование пострадавшего 4. неправильно оформляется журнал аварийных ситуаций 5. не передаётся экстренное извещения при получении травмы от ВИЧ+ пациента 6. не составляется акт аварийных ситуаций 7. несвоевременное обращение за химиопрофилактикой

Приказ № 03/02 от 09. 01. 2013 г. «Об организации профилактических мероприятий по предупреждению профессионального инфицирования ВИЧ и парентеральными вирусными гепатитами» (Приказ 339/78 от 10. 06. 2002 г. утратил силу) Аптечка экстренной помощи: – 70* этиловый спирт – 5% спиртовой раствор йода - 1% водный раствор борной кислоты или 0, 05% раствор КМn. О 4 (0, 05 г на 100 мл воды) -1% раствор протаргола - бактерицидный пластырь - глазные пипетки 2 шт. или шприц для промывания глаз, глазные ванночки (по усмотрению ЛПУ)

Действия медицинского работника при аварийной ситуации СП 3. 1. 5. 2826 -10 «Профилактика ВИЧ – инфекции» l l В случае порезов и уколов немедленно снять перчатки, вымыть руки с мылом под проточной водой, обработать руки 70% спиртом, смазать ранку 5% спиртовым раствором йода При попадании крови или других биологических жидкостей на кожу это место обрабатывают 70% спиртом, обмывают водой с мылом и повторно обрабатывают 70% спиртом При попадании крови или других биологических жидкостей на слизистую глаз, носа и рта: ротовую полость промыть большим количеством воды и прополоскать 70% спиртом, слизистую носа и глаз обильно промыть водой, не тереть При попадании крови или других биологических жидкостей на халат, одежду – снять одежду, погрузить в дез. раствор или в бикс для автоклавирования

Сан. Пи. Н 2. 1. 3. 2630 – 10 «Санитарно – эпидемиологические требования к организациям, осуществляющим медицинскую деятельность» приложение 12» Экстренная профилактика парентеральных вирусных гепатитов и ВИЧ - инфекции l l В случае порезов и уколов немедленно обработать и снять перчатки, выдавить кровь из ранки, вымыть руки с мылом под проточной водой, обработать руки 70 %-м спиртом, смазать ранку 5 %-м раствором йода. При попадании крови или других биологических жидкостей на кожные покровы это место обрабатывают 70 %-м спиртом, обмывают водой с мылом и повторно обрабатывают 70 %-м спиртом. Если кровь попала на слизистые оболочки глаз, их сразу же промывают водой или 1 %-м раствором борной кислоты; при попадании на слизистую оболочку носа – обрабатывают 1 %-м раствором протаргола; на слизистую оболочку рта – полоскать 70 %-м раствором спирта или 0, 05 %-м раствором марганцево-кислого калия или 1 %-м раствором борной кислоты. Слизистые оболочки носа, губ, конъюнктивы обрабатывают также раствором марганцево-кислого калия в разведении 1 : 10 000 (раствор готовится ex tempore).

• Уточнить ВИЧ – статус пациента у лица ответственного по работе с ВИЧ + в каждом ЛПУ или в Центре СПИД l Обследовать на ВИЧ пациента (если статус не известен), с биологическими жидкостями которого контактировал медицинский работник l Для обследования использовать экспресс – тесты на ВИЧ и эта же порция крови отправляется на исследование методом ИФА l Обследование на ВИЧ пострадавшего медицинского работника проводится в день получения травмы l Если у медицинского работника результат тестирования на ВИЧ положительный, то он не нуждается в постконтактной профилактике, его следует направить к специалистам Центра СПИД для дальнейшего консультирования

l l l С целью экстренной профилактики ВИЧ-инфекции назначается азидотимидин в первые 2 часа после травмы, но не позднее 72 часов после травмы, сроком на 1 месяц. Сочетание азидотимидина (ретровир) и ламивудина (эливир) усиливает антиретровирусную активность и преодолевает формирование резистентных штаммов. При высоком риске заражения ВИЧ-инфекцией (глубокий порез, попадание видимой крови на поврежденную кожу и слизистые от пациентов, инфицированных ВИЧ) для назначения химиопрофилактики следует обращаться в территориальные Центры по борьбе и профилактике СПИД. Лица, подвергшиеся угрозе заражения ВИЧ-инфекцией, находятся под наблюдением врача-инфекциониста в течение 1 года с обязательным обследованием на наличие маркера ВИЧ-инфекции. l Медицинскому работнику необходимо использовать презерватив при половых контактах в течение 12 месяцев после травмы l При контакте с биоматериалом «донора» с отрицательным результатом на момент обследования медицинский работник обследуется через 6 месяцев и далее по клинико – эпидемиологическим показаниям. Образцы сыворотки человека, являющегося потенциальным источником заражения и контактного лица передают в Центр СПИД для хранения в течение года l

l Персоналу, у которого произошел контакт с материалом, инфицированным вирусом гепатита В, вводится одновременно специфический иммуноглобулин (не позднее 48 ч) и вакцина против гепатита В в разные участки тела по схеме 0— 1— 2— 6 мес. с последующим контролем за маркерами гепатита (не ранее 3— 4 мес. после введения иммуноглобулина). l Если контакт произошел у ранее вакцинированного медработника, целесообразно определить уровень анти-HBs в сыворотке крови. При наличии концентрации антител в титре 10 МЕ/л и выше вакцинопрофилактика не проводится, при отсутствии антител – целесообразно одновременное введение 1 дозы иммуноглобулина и бустерной дозы вакцины. l Диспансерное наблюдение проводится в ЛПУ по месту работы или жительства.
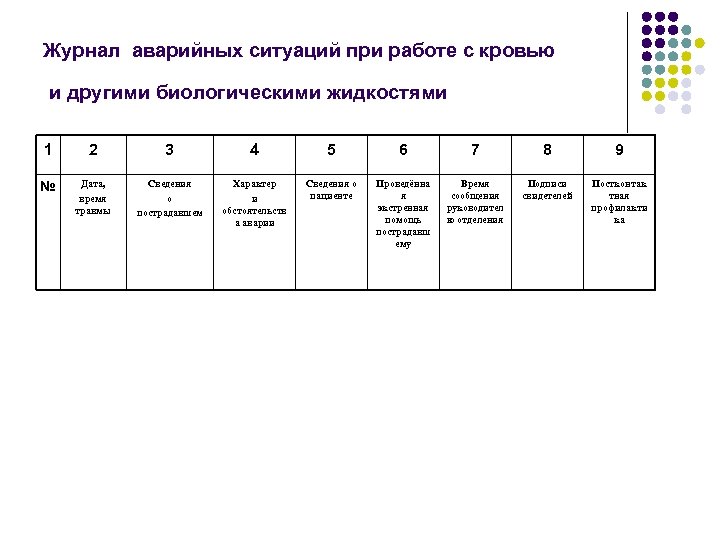
Журнал аварийных ситуаций при работе с кровью и другими биологическими жидкостями 1 2 3 4 5 6 7 8 9 № Дата, время травмы Сведения о пострадавшем Характер и обстоятельств а аварии Сведения о пациенте Проведённа я экстренная помощь пострадавш ему Время сообщения руководител ю отделения Подписи свидетелей Постконтак тная профилакти ка

Заполнение журнала аварийных ситуаций l l l l l Графа 3 1. ФИО, дата рождения, домашний адрес, место работы, должность 2. результат обследования на ВИЧ, гепатиты В С при получении травмы 3. прививки против гепатита В Графа 4 1. при выполнении какой манипуляции операции и т. д. получена травма; 2. что травмирован: рука, нога, палец, глаз и т. д. ; 3. характер травмы: прокол, порез и т. д. ; глубина, отделение крови; 4. наличие СИЗ, их использован. в момент травмы, если СИЗ не использовал. – причина; 5. знал ли медицинский работник до выполнения манипуляции о ВИЧ статусе пациента, наличии гепатитов Графа 5 1. ФИО, дата рождения, домашний адрес. ВИЧ статус: 1. пациент ВИЧ+ (дата ИБ, диагноз) 2. пациент ВИЧ отр. дата, № результат обследован 3. пациент с неизвестн ВИЧ статусом – дата, результат экспресс теста на ВИЧ - дата, результат обследования на ВИЧ в ИФА 4. наличие гепатитов ВС 5. обследов на геп В С при неизвестном статусе

Заполнение журнала аварийных ситуаций (продолжение) l l l l l Графа 6 Подробное описание согласно Сан. Пи. Н 2. 1. 3. 2630 -10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность СП 3. 1. 5. 2826 -10 «Профилактика ВИЧ – инфекции» Графа 7 Время сообщения, ФИО руководителя отделения, подпись Графа 8 ФИО, должность, подпись, дата, время

Экстренное извещение l l l ФИО пострадавшего, возраст (число, месяц, год рождения) домашний адрес, телефон. место работы, должность. дата, время травмы обстоятельства получения травмы (подробное описание: при выполнении какой манипуляции, операции получена травма; обеспеченность СИЗ; их использование, т. е. в момент травмы пострадавший был в них или нет, если без СИЗ, то почему). характер травмы (подробное описание: прокол, порез и т. д. , глубокий или нет, царапина и т. д. , с капельным отделением крови или со струйным, без отделения крови; что травмировано (палец, запястье, рука, нога, какая правая, левая) и т д. знал(а) ли пострадавший о ВИЧ-инфекции у пациента до выполнения манипуляции, если не знал(а), то через какой промежуток времени узнал (указать дату), сколько прошло времени с момента травмы. проведенные экстренные мероприятия в аварийных ситуациях при работе с кровью по Сан. Пи. Н 2. 1. 3. 2630 – 10 «Санитарно – эпидемиологические требования к организациям, осуществляющим медицинскую деятельность» приложение 12» Экстренная профилактика парентеральных вирусных гепатитов и ВИЧ - инфекции ФИО, дата рождения, домашний адрес пациента, при работе с которым получена травма медицинским работником. дата и результаты обследования на ВИЧ пострадавшего пациент ВИЧ – инфицирован, не инфицирован (диагноз), не известно (подчеркнуть). Дата и результат обследования на ВИЧ пациента. подпись лица (разборчиво), направившего экстренное извещение, дата отправки.

ЖЕЛАЮ ВСЕМ ЗДОРОВЬЯ!
9b9948980570d94d9bb5fba127b7cfc4.ppt