ПРОФИЛАКТИЧЕСКАЯ И ПРЕВЕНТИВНАЯ НЕОНАТОЛОГИЯ ЛЕКЦИЯ КРИТЕРИИ ЖИВОРОЖДЕННОСТИ










































ПРОФИЛАКТИЧЕСКАЯ И ПРЕВЕНТИВНАЯ НЕОНАТОЛОГИЯ.ppt
- Количество слайдов: 43
 ПРОФИЛАКТИЧЕСКАЯ И ПРЕВЕНТИВНАЯ НЕОНАТОЛОГИЯ ЛЕКЦИЯ
ПРОФИЛАКТИЧЕСКАЯ И ПРЕВЕНТИВНАЯ НЕОНАТОЛОГИЯ ЛЕКЦИЯ
 КРИТЕРИИ ЖИВОРОЖДЕННОСТИ (ВОЗ, 1977) Полное изгнание или экстракция из чрева матери продукта зачатия (независимо от срока беременности), который после такого отделения от матери дышит или обладает любым другим признаком жизни, таким, как сердцебиение, пульсация пуповины или определенное движение произвольно сокращающихся мышц, независимо от того, перерезана пуповина или связана с плацентой. НЕДОНОШЕННОСТЬ Недоношенный ребенок родившийся при сроке беременности 22 37 недель, с массой менее 2500 г. Недоношенность вносит существенный вклад в показатели, отражающие степень общего благосостояния общества, такие как младенческая и детская смертность, мертворождаемость, заболеваемость, материнская смертность, средняя продолжительность жизни.
КРИТЕРИИ ЖИВОРОЖДЕННОСТИ (ВОЗ, 1977) Полное изгнание или экстракция из чрева матери продукта зачатия (независимо от срока беременности), который после такого отделения от матери дышит или обладает любым другим признаком жизни, таким, как сердцебиение, пульсация пуповины или определенное движение произвольно сокращающихся мышц, независимо от того, перерезана пуповина или связана с плацентой. НЕДОНОШЕННОСТЬ Недоношенный ребенок родившийся при сроке беременности 22 37 недель, с массой менее 2500 г. Недоношенность вносит существенный вклад в показатели, отражающие степень общего благосостояния общества, такие как младенческая и детская смертность, мертворождаемость, заболеваемость, материнская смертность, средняя продолжительность жизни.
 КРИТИЧЕСКИЕ ПЕРИОДЫ РАЗВИТИЯ ЭМБРИОНА И ПЛОДА Первый «критический» внутриутробный период возраст имплантации оплодотворенной и делящейся яйцеклетки это первые 2 недели после зачатия, включая первые 5 7 суток имплантации. Внутриутробная гибель в этот период следствие несовместимых с жизнью или летальных хромосомных и генных мутаций, абсолютной иммунологической несовместимости организма беременной и плода. Второй «критический» период 15 40 е дни внутриутробной жизни период интенсивного гистогенеза и органогенеза. В этот период под влиянием тератогенных воздействий формируются врожденные пороки развития. Третий критический период последний триместр внутриутробного развития, когда значительно увеличивается масса тела плода. Голодание материнского организма существенно не сказывается на приросте массы тела плода, хотя служит причиной внутриутробных гиповитаминозов, дефицита полиненасыщенных
КРИТИЧЕСКИЕ ПЕРИОДЫ РАЗВИТИЯ ЭМБРИОНА И ПЛОДА Первый «критический» внутриутробный период возраст имплантации оплодотворенной и делящейся яйцеклетки это первые 2 недели после зачатия, включая первые 5 7 суток имплантации. Внутриутробная гибель в этот период следствие несовместимых с жизнью или летальных хромосомных и генных мутаций, абсолютной иммунологической несовместимости организма беременной и плода. Второй «критический» период 15 40 е дни внутриутробной жизни период интенсивного гистогенеза и органогенеза. В этот период под влиянием тератогенных воздействий формируются врожденные пороки развития. Третий критический период последний триместр внутриутробного развития, когда значительно увеличивается масса тела плода. Голодание материнского организма существенно не сказывается на приросте массы тела плода, хотя служит причиной внутриутробных гиповитаминозов, дефицита полиненасыщенных
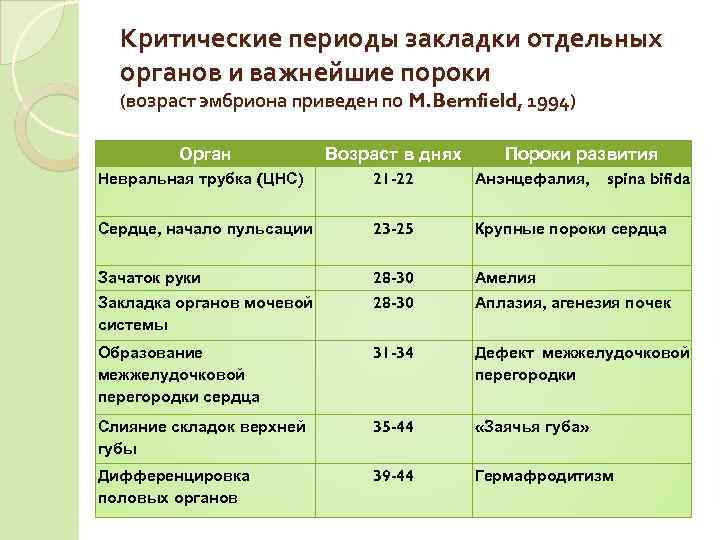
 Критические периоды закладки отдельных органов и важнейшие пороки (возраст эмбриона приведен по M. Bernfield, 1994) Орган Возраст в днях Пороки развития Невральная трубка (ЦНС) 21 -22 Анэнцефалия, spina bifida Сердце, начало пульсации 23 -25 Крупные пороки сердца Зачаток руки 28 -30 Амелия Закладка органов мочевой 28 -30 Аплазия, агенезия почек системы Образование 31 -34 Дефект межжелудочковой перегородки сердца Слияние складок верхней 35 -44 «Заячья губа» губы Дифференцировка 39 -44 Гермафродитизм половых органов
Критические периоды закладки отдельных органов и важнейшие пороки (возраст эмбриона приведен по M. Bernfield, 1994) Орган Возраст в днях Пороки развития Невральная трубка (ЦНС) 21 -22 Анэнцефалия, spina bifida Сердце, начало пульсации 23 -25 Крупные пороки сердца Зачаток руки 28 -30 Амелия Закладка органов мочевой 28 -30 Аплазия, агенезия почек системы Образование 31 -34 Дефект межжелудочковой перегородки сердца Слияние складок верхней 35 -44 «Заячья губа» губы Дифференцировка 39 -44 Гермафродитизм половых органов
 ФАКТОРЫ РИСКА РАЗВИТИЯ ПЕРИНАТАЛЬНОЙ И НЕОНАТАЛЬНОЙ ПАТОЛОГИИ 1. Неблагоприятные факторы акушерского анамнеза Повторные спонтанные аборты. Аборты медицинские. Мертворождения и перинатальная смертность, Рождение детей с врожденными пороками. Резус сенсибилизация. Кровотечения при беременностях. Токсикозы беременностей. Короткий интервал между беременностями. Аномалии предлежания плода и плаценты. Преждевременный разрыв плодных оболочек. Недонашивание беременностей. Низкая масса тела при рождении (самой матери и детей от предшествовавших беременностей). Многоплодие. Рождение детей с крупной массой тела. Кесарево сечение в предыдущих родах.
ФАКТОРЫ РИСКА РАЗВИТИЯ ПЕРИНАТАЛЬНОЙ И НЕОНАТАЛЬНОЙ ПАТОЛОГИИ 1. Неблагоприятные факторы акушерского анамнеза Повторные спонтанные аборты. Аборты медицинские. Мертворождения и перинатальная смертность, Рождение детей с врожденными пороками. Резус сенсибилизация. Кровотечения при беременностях. Токсикозы беременностей. Короткий интервал между беременностями. Аномалии предлежания плода и плаценты. Преждевременный разрыв плодных оболочек. Недонашивание беременностей. Низкая масса тела при рождении (самой матери и детей от предшествовавших беременностей). Многоплодие. Рождение детей с крупной массой тела. Кесарево сечение в предыдущих родах.
 ФАКТОРЫ РИСКА РАЗВИТИЯ ПЕРИНАТАЛЬНОЙ И НЕОНАТАЛЬНОЙ ПАТОЛОГИИ 2. Неблагоприятные факторы медицинского анамнеза женщины. Наследственные болезни в семье. Инсулинозависимый сахарный диабет. Анемия (дефицит железа, фолиевой кислоты, витамина В 12, гемоглобинопатии). Тромбоцитопеническая пурпура. Тромбофлебит. Гипертоническая болезнь. Врожденные и приобретенные пороки сердца. Системная красная волчанка. Хронические заболевания легких. Хронический пиелонефрит, гломерулонефрит, ХПН. Эпилепсия. Тяжелая миастения. Гипертиреоз. Онкозаболевания. Хирургические вмешательства в брюшной полости. Хронические болезни, требующие применения фармпрепаратов. Подверженность воздействию ксенобиотиков, тератогенных физических факторов.
ФАКТОРЫ РИСКА РАЗВИТИЯ ПЕРИНАТАЛЬНОЙ И НЕОНАТАЛЬНОЙ ПАТОЛОГИИ 2. Неблагоприятные факторы медицинского анамнеза женщины. Наследственные болезни в семье. Инсулинозависимый сахарный диабет. Анемия (дефицит железа, фолиевой кислоты, витамина В 12, гемоглобинопатии). Тромбоцитопеническая пурпура. Тромбофлебит. Гипертоническая болезнь. Врожденные и приобретенные пороки сердца. Системная красная волчанка. Хронические заболевания легких. Хронический пиелонефрит, гломерулонефрит, ХПН. Эпилепсия. Тяжелая миастения. Гипертиреоз. Онкозаболевания. Хирургические вмешательства в брюшной полости. Хронические болезни, требующие применения фармпрепаратов. Подверженность воздействию ксенобиотиков, тератогенных физических факторов.
 ФАКТОРЫ РИСКА РАЗВИТИЯ ПЕРИНАТАЛЬНОЙ И НЕОНАТАЛЬНОЙ ПАТОЛОГИИ 3. Неблагоприятные факторы текущей беременности. а) Факторы беременной б) Факторы плода • Возраст менее 16 и более 35 лет. • Пороки развития плода. • Курение беременной, употребление алкоголя. • Хромосомные аномалии. • Экстракорпоральное оплодотворение. • Наследственные болезни. • Узкий таз. • Внутриутробные инфекции. • Недостаточная прибавка массы тела • Задержка внутриутробного развития плода. беременной. • Тазовое и другие виды аномального • Хронические соматические заболевания, предлежания плода. сахарный диабет. • Многоплодная беременность. • Маточные кровотечения. • Пролапс или пережатие пуповины. • Артериальная гипертония, преэклампсия. • Гипоксия, нарушения сердечной деятельности • Ранний и особенно поздний токсикозы плода беременности. • Эклампсия, HELLP синдром. • Фетоплацентарная недостаточность. • Эндометрит, хориоамнионит и др. • Полигидрамнион и олигогидрамнион. • Повышенная сократительная активность матки. • Истмико цервикальная недостаточность. • Переношенная беременность (более 42 недель). • Острые инфекционные заболевания. • Лихорадочное состояние перед родами.
ФАКТОРЫ РИСКА РАЗВИТИЯ ПЕРИНАТАЛЬНОЙ И НЕОНАТАЛЬНОЙ ПАТОЛОГИИ 3. Неблагоприятные факторы текущей беременности. а) Факторы беременной б) Факторы плода • Возраст менее 16 и более 35 лет. • Пороки развития плода. • Курение беременной, употребление алкоголя. • Хромосомные аномалии. • Экстракорпоральное оплодотворение. • Наследственные болезни. • Узкий таз. • Внутриутробные инфекции. • Недостаточная прибавка массы тела • Задержка внутриутробного развития плода. беременной. • Тазовое и другие виды аномального • Хронические соматические заболевания, предлежания плода. сахарный диабет. • Многоплодная беременность. • Маточные кровотечения. • Пролапс или пережатие пуповины. • Артериальная гипертония, преэклампсия. • Гипоксия, нарушения сердечной деятельности • Ранний и особенно поздний токсикозы плода беременности. • Эклампсия, HELLP синдром. • Фетоплацентарная недостаточность. • Эндометрит, хориоамнионит и др. • Полигидрамнион и олигогидрамнион. • Повышенная сократительная активность матки. • Истмико цервикальная недостаточность. • Переношенная беременность (более 42 недель). • Острые инфекционные заболевания. • Лихорадочное состояние перед родами.
 ФАКТОРЫ РИСКА РАЗВИТИЯ ПЕРИНАТАЛЬНОЙ И НЕОНАТАЛЬНОЙ ПАТОЛОГИИ 4. Интранатальные факторы. Эклампсия. Слабость родовой деятельности. Затяжные роды, обструкция. Предлежание плаценты. Ранний разрыв плодных оболочек. Пролапс и пережатие пуповины. Асфиксия плода и новорожденного. Нарушения сердечной деятельности плода. Метаболический ацидоз.
ФАКТОРЫ РИСКА РАЗВИТИЯ ПЕРИНАТАЛЬНОЙ И НЕОНАТАЛЬНОЙ ПАТОЛОГИИ 4. Интранатальные факторы. Эклампсия. Слабость родовой деятельности. Затяжные роды, обструкция. Предлежание плаценты. Ранний разрыв плодных оболочек. Пролапс и пережатие пуповины. Асфиксия плода и новорожденного. Нарушения сердечной деятельности плода. Метаболический ацидоз.
 БИОЛОГИЧЕСКИЕ ФАКТОРЫ РИСКА ПЕРИНАТАЛЬНОЙ ПАТОЛОГИИ беременность у подростков в возрасте менее 16 лет; возраст отца старше 40 лет; низкая масса тела беременной (менее 50 кг); рост беременной женщины менее 145 см; ожирение у женщины; пол будущего ребенка; задержка полового развития девочки; несовместимость беременной и плода по антигенам тканевой совместимости HLA, группам крови АВО; сенсибилизация беременной женщины по отношению к резус фактору плода, к антигенам тромбоцитов и лейкоцитов; внутриутробная сенсибилизация плода по отношению к бытовым аллергенам
БИОЛОГИЧЕСКИЕ ФАКТОРЫ РИСКА ПЕРИНАТАЛЬНОЙ ПАТОЛОГИИ беременность у подростков в возрасте менее 16 лет; возраст отца старше 40 лет; низкая масса тела беременной (менее 50 кг); рост беременной женщины менее 145 см; ожирение у женщины; пол будущего ребенка; задержка полового развития девочки; несовместимость беременной и плода по антигенам тканевой совместимости HLA, группам крови АВО; сенсибилизация беременной женщины по отношению к резус фактору плода, к антигенам тромбоцитов и лейкоцитов; внутриутробная сенсибилизация плода по отношению к бытовым аллергенам
 ГЕНЕТИЧЕСКИЕ ФАКТОРЫ РИСКА ПЕРИНАТАЛЬНОЙ ПАТОЛОГИИ кровнородственные браки; геномный импринтинг; этническая принадлежность матери; ЭКОЛОГИЧЕСКИЕ ФАКТОРЫ РИСКА ПЕРИНАТАЛЬНОЙ ПАТОЛОГИИ употребление беременной алкоголя; употребление женщиной наркотиков (героина, кокаина); курение беременной; пассивное курение беременной; неконтролируемый прием беременной витамина А; проживание семьи в экологически неблагополучных регионах; загрязнение продуктов питания; тяжелые металлы; контакт беременных с пестицидами в сельскохозяйственных регионах; действие ионизирующей радиации; профессии матери (ткачиха, работница химической и пищевой промышленности, операторы электростанции, врачи, лаборанты, медицинские сестра); профессия отца (работники электронной промышленности, типографий, фермеры, пожарные).
ГЕНЕТИЧЕСКИЕ ФАКТОРЫ РИСКА ПЕРИНАТАЛЬНОЙ ПАТОЛОГИИ кровнородственные браки; геномный импринтинг; этническая принадлежность матери; ЭКОЛОГИЧЕСКИЕ ФАКТОРЫ РИСКА ПЕРИНАТАЛЬНОЙ ПАТОЛОГИИ употребление беременной алкоголя; употребление женщиной наркотиков (героина, кокаина); курение беременной; пассивное курение беременной; неконтролируемый прием беременной витамина А; проживание семьи в экологически неблагополучных регионах; загрязнение продуктов питания; тяжелые металлы; контакт беременных с пестицидами в сельскохозяйственных регионах; действие ионизирующей радиации; профессии матери (ткачиха, работница химической и пищевой промышленности, операторы электростанции, врачи, лаборанты, медицинские сестра); профессия отца (работники электронной промышленности, типографий, фермеры, пожарные).
 ТЕРАТОГЕННЫЕ ФАРМПРЕПАРАТЫ И КСЕНОБИОТИКИ Лекарственные препараты Анаболические стероиды Простагландины Вальпроевая кислота Ретиноевая кислота Варфарин Талидомид Диэтилстильбэстол Тетрациклины Йодиды Тиоурацил Ингибиторы АПФ Фенитоин(дилантин) Карбамазепины Цитостатики : метотрексат, Литий (соли) аминоптерины циклофосфамид Ксенобиотики Бензин(пары) Окись углерода Диоксины Пестициды Изоцианаты Полихлорированные углеводороды Наркотики Ртуть, свинец Никотин Толуол
ТЕРАТОГЕННЫЕ ФАРМПРЕПАРАТЫ И КСЕНОБИОТИКИ Лекарственные препараты Анаболические стероиды Простагландины Вальпроевая кислота Ретиноевая кислота Варфарин Талидомид Диэтилстильбэстол Тетрациклины Йодиды Тиоурацил Ингибиторы АПФ Фенитоин(дилантин) Карбамазепины Цитостатики : метотрексат, Литий (соли) аминоптерины циклофосфамид Ксенобиотики Бензин(пары) Окись углерода Диоксины Пестициды Изоцианаты Полихлорированные углеводороды Наркотики Ртуть, свинец Никотин Толуол
 СОЦИАЛЬНО-ЭКОНОМИЧЕСКИЕ ФАКТОРЫ РИСКА отрицательное отношение к беременности; эмоциональная напряженность в семье; неполная семья; низкий уровень материальной обеспеченности семьи, образования и общей культуры родителей; неполноценное питание и авитаминозы; алкоголизм, наркомании. МЕДИКО-ОРГАНИЗАЦИОННЫЕ ФАКТОРЫ РИСКА отсутствие регулярного медицинского контроля за течением беременности; отсутствие специального транспорта для перевозки беременных и новорожденных детей; отсутствие или неэффективность перинатальной службы; недоступность медико генетического консультирования и современных технологий пренатальной диагностики заболеваний плода; отсутствие или необеспеченность потребностей населения в высококвалифицированных кадрах врачебного, акушерского персонала.
СОЦИАЛЬНО-ЭКОНОМИЧЕСКИЕ ФАКТОРЫ РИСКА отрицательное отношение к беременности; эмоциональная напряженность в семье; неполная семья; низкий уровень материальной обеспеченности семьи, образования и общей культуры родителей; неполноценное питание и авитаминозы; алкоголизм, наркомании. МЕДИКО-ОРГАНИЗАЦИОННЫЕ ФАКТОРЫ РИСКА отсутствие регулярного медицинского контроля за течением беременности; отсутствие специального транспорта для перевозки беременных и новорожденных детей; отсутствие или неэффективность перинатальной службы; недоступность медико генетического консультирования и современных технологий пренатальной диагностики заболеваний плода; отсутствие или необеспеченность потребностей населения в высококвалифицированных кадрах врачебного, акушерского персонала.
 ПОСЛЕРОДОВАЯ АДАПТАЦИЯ НОВОРОЖДЕННОГО, ЕЕ НАРУШЕНИЯ И МЕТОДЫ КОРРЕКЦИИ ПРОЯВЛЕНИЯ ПОСТНАТАЛЬНОЙ АДАПТАЦИИ НОВОРОЖДЕННОГО а) Ранняя послеродовая адаптация напряжение и последующее транзиторное угнетение нейроэндокринной системы новорожденного — родовой стресс; первый вдох и резкое снижение сосудистого сопротивления в малом круге кровообращения; закрытие общего артериального (Баталлова) протока и полная изоляция большого и малого кругов кровообращения; начало ритмичного дыхания; начало функционирования системы сурфактанта легких; включение антиоксидантных систем легких, других органов (тканей); включение жизненно важных рефлекторных реакций — сосания, глотания и др. , реакций нервной системы и сенсорных реакций (зрение, слух) на внешние раздражители; перестройка процессов биоэнергетики, начало собственных процессов термогенеза и терморегуляции; переход от постоянного поступления питательных веществ к прерывистому; быстрое истощение запасов гликогена и утилизация жира (и кетоновых тел) в качестве источника энергии
ПОСЛЕРОДОВАЯ АДАПТАЦИЯ НОВОРОЖДЕННОГО, ЕЕ НАРУШЕНИЯ И МЕТОДЫ КОРРЕКЦИИ ПРОЯВЛЕНИЯ ПОСТНАТАЛЬНОЙ АДАПТАЦИИ НОВОРОЖДЕННОГО а) Ранняя послеродовая адаптация напряжение и последующее транзиторное угнетение нейроэндокринной системы новорожденного — родовой стресс; первый вдох и резкое снижение сосудистого сопротивления в малом круге кровообращения; закрытие общего артериального (Баталлова) протока и полная изоляция большого и малого кругов кровообращения; начало ритмичного дыхания; начало функционирования системы сурфактанта легких; включение антиоксидантных систем легких, других органов (тканей); включение жизненно важных рефлекторных реакций — сосания, глотания и др. , реакций нервной системы и сенсорных реакций (зрение, слух) на внешние раздражители; перестройка процессов биоэнергетики, начало собственных процессов термогенеза и терморегуляции; переход от постоянного поступления питательных веществ к прерывистому; быстрое истощение запасов гликогена и утилизация жира (и кетоновых тел) в качестве источника энергии
 ПОСЛЕРОДОВАЯ АДАПТАЦИЯ НОВОРОЖДЕННОГО, ЕЕ НАРУШЕНИЯ И МЕТОДЫ КОРРЕКЦИИ ПРОЯВЛЕНИЯ ПОСТНАТАЛЬНОЙ АДАПТАЦИИ НОВОРОЖДЕННОГО б) Поздняя неонатальная адаптация становление гомеостатической функции почек — выведение избытка ионов водорода (нелетучих органических кислот), воды, азотистых соединений, натрия, кальция, неорганических фосфатов; микробная колонизация кожи, кишечника, дыхательных путей; защитная депрессия клеточной иммунной системы, пассивный гуморальный иммунитет; адаптация к пищевым ингредиентам, синтез и активация ферментов расщепления и всасывания; включение собственных систем детоксикации в печени (полиморфной системы цитохром р450 оксидаз, глюкуронил трансферазы, сульфат трансферазы, глютатион трансферазы).
ПОСЛЕРОДОВАЯ АДАПТАЦИЯ НОВОРОЖДЕННОГО, ЕЕ НАРУШЕНИЯ И МЕТОДЫ КОРРЕКЦИИ ПРОЯВЛЕНИЯ ПОСТНАТАЛЬНОЙ АДАПТАЦИИ НОВОРОЖДЕННОГО б) Поздняя неонатальная адаптация становление гомеостатической функции почек — выведение избытка ионов водорода (нелетучих органических кислот), воды, азотистых соединений, натрия, кальция, неорганических фосфатов; микробная колонизация кожи, кишечника, дыхательных путей; защитная депрессия клеточной иммунной системы, пассивный гуморальный иммунитет; адаптация к пищевым ингредиентам, синтез и активация ферментов расщепления и всасывания; включение собственных систем детоксикации в печени (полиморфной системы цитохром р450 оксидаз, глюкуронил трансферазы, сульфат трансферазы, глютатион трансферазы).
 НАРУШЕНИЯ ПОСТНАТАЛЬНОЙ АДАПТАЦИИ 1) изменения газов крови, равновесия кислот и оснований крови: □ метаболический ацидоз; □ лактат ацидоз новорожденных; □ дыхательный ацидоз; □ метаболический алкалоз; □ дыхательный алкалоз; 2) нарушения водного баланса организма: □ физиологическая убыль массы тела; □ снижение массы тела 3) повышение общей осмолярности крови Оптимальный объем жидкости в первые сутки жизни 30 50 мл/кг, на первой неделе 70 90 мл/кг, на второй 120 130 мл/кг. 4) отечный синдром 5) увеличение объема циркулирующей крови с 87 до 107 мл/кг через 3 часа после рождения и возвращается к исход ным величинам к 3 месяцам. 6) цианоз новорожденного
НАРУШЕНИЯ ПОСТНАТАЛЬНОЙ АДАПТАЦИИ 1) изменения газов крови, равновесия кислот и оснований крови: □ метаболический ацидоз; □ лактат ацидоз новорожденных; □ дыхательный ацидоз; □ метаболический алкалоз; □ дыхательный алкалоз; 2) нарушения водного баланса организма: □ физиологическая убыль массы тела; □ снижение массы тела 3) повышение общей осмолярности крови Оптимальный объем жидкости в первые сутки жизни 30 50 мл/кг, на первой неделе 70 90 мл/кг, на второй 120 130 мл/кг. 4) отечный синдром 5) увеличение объема циркулирующей крови с 87 до 107 мл/кг через 3 часа после рождения и возвращается к исход ным величинам к 3 месяцам. 6) цианоз новорожденного
 НАРУШЕНИЯ ПОСТНАТАЛЬНОЙ АДАПТАЦИИ 7) полицитемия увеличение общего количества циркулирующих эритроцитов, повышение гематокрита венозной крови выше 65%, увеличение вязкости крови и замедление кровотока 8) гипербилирубинемия 9) анемия у новорожденных 10) нарушения обмена электролитов □ гипонатриемия; □ гиперкалиемия; □ гипокальциемия; □ гипофосфатемия; 11) гипогликемия неонатального периода; 12) гипергликемия; 13) генетически детерминированные нарушения обмена у новорожденных; 14) тяжелая комбинированная иммунная недостаточность; 15) врожденный гипотиреоз
НАРУШЕНИЯ ПОСТНАТАЛЬНОЙ АДАПТАЦИИ 7) полицитемия увеличение общего количества циркулирующих эритроцитов, повышение гематокрита венозной крови выше 65%, увеличение вязкости крови и замедление кровотока 8) гипербилирубинемия 9) анемия у новорожденных 10) нарушения обмена электролитов □ гипонатриемия; □ гиперкалиемия; □ гипокальциемия; □ гипофосфатемия; 11) гипогликемия неонатального периода; 12) гипергликемия; 13) генетически детерминированные нарушения обмена у новорожденных; 14) тяжелая комбинированная иммунная недостаточность; 15) врожденный гипотиреоз
 ПРОФИЛАКТИКА НАРУШЕНИЙ АДАПТАЦИИ НОВОРОЖДЕННЫХ С НИЗКОЙ МАССОЙ ТЕЛА а) проведение родов в специализированных стационарах, где имеется подготовленный медицинский персонал и соответствующее оборудование для интенсивного выхаживания недоношенных детей; б) создание оптимального температурного режима после рождения ребенка (немедленное обтирание и помещение под источник лучистого тепла или в кувез, нагретый до 32 и выше градусов в зависимости от массы тела ребенка); в) обеспечение адекватной оксигенации, дополнительная подача кислорода через маску, носовые канюли, палатку или эндотрахеально; г) обеспечение питания через зонд или парентеральным путем при слабости сосательной активности, особенно у детей с очень низкой массой тела;
ПРОФИЛАКТИКА НАРУШЕНИЙ АДАПТАЦИИ НОВОРОЖДЕННЫХ С НИЗКОЙ МАССОЙ ТЕЛА а) проведение родов в специализированных стационарах, где имеется подготовленный медицинский персонал и соответствующее оборудование для интенсивного выхаживания недоношенных детей; б) создание оптимального температурного режима после рождения ребенка (немедленное обтирание и помещение под источник лучистого тепла или в кувез, нагретый до 32 и выше градусов в зависимости от массы тела ребенка); в) обеспечение адекватной оксигенации, дополнительная подача кислорода через маску, носовые канюли, палатку или эндотрахеально; г) обеспечение питания через зонд или парентеральным путем при слабости сосательной активности, особенно у детей с очень низкой массой тела;
 ПРОФИЛАКТИКА НАРУШЕНИЙ АДАПТАЦИИ НОВОРОЖДЕННЫХ С НИЗКОЙ МАССОЙ ТЕЛА д) профилактика гипербилирубинемии путем мониторного контроля за уровнем билирубина в сыворотке крови, раннего применения фотопии; в тяжелых случаях — заменного переливания крови; е) восполнение высоких потерь жидкости с учетом склонности недоношенных к быстро возникающим перегрузкам, развитию гипернатриемии, острой почечной недостаточности и гиперосмоляльности, или отечного синдрома; ж) повторные исследования уровня глюкозы и электролитов в сыворотке крови и в моче; з) контроль и коррекция нарушенного равновесия кислот и оснований крови; и) антибактериальная терапия с первых дней жизни при наличии факторов риска внутриутробной или постнатальной инфекции.
ПРОФИЛАКТИКА НАРУШЕНИЙ АДАПТАЦИИ НОВОРОЖДЕННЫХ С НИЗКОЙ МАССОЙ ТЕЛА д) профилактика гипербилирубинемии путем мониторного контроля за уровнем билирубина в сыворотке крови, раннего применения фотопии; в тяжелых случаях — заменного переливания крови; е) восполнение высоких потерь жидкости с учетом склонности недоношенных к быстро возникающим перегрузкам, развитию гипернатриемии, острой почечной недостаточности и гиперосмоляльности, или отечного синдрома; ж) повторные исследования уровня глюкозы и электролитов в сыворотке крови и в моче; з) контроль и коррекция нарушенного равновесия кислот и оснований крови; и) антибактериальная терапия с первых дней жизни при наличии факторов риска внутриутробной или постнатальной инфекции.
 ПРОФИЛАКТИКА НЕДОНОШЕННОСТИ И ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА 1. Медицинские методы профилактики невынашивания и задержки внутриутробного развития плода включают: регулярный контроль за прибавкой массы тела беременной, особенно во втором третьем триместрах; лабораторное и повторное УЗИ обследование беременных, составляющих группу повышенного риска рождения ребенка с низкой массой тела; исследование биопрофиля плода; госпитализацию беременной с угрозой прерывания при сроках начиная с 22 недель в акушерские стационары (но не в гинекологические отделения); определение альфа фетопротеина. хорион гонадотропина, свободного эстриола в сыворотке крови беременных во втором третьем триместре; мониторинг сократительной активности матки и сердечной деятельности плода (кардиотокография); проведение терапии, направленной на снижение активности матки и ее тонуса при раннем выявлении признаков невынашивания; проведение «метаболической» терапии; применение седативных и спазмолитических средств; операцию наложения швов на шейку матки при истмико цервикальной недостаточности (так называемый сер кляж).
ПРОФИЛАКТИКА НЕДОНОШЕННОСТИ И ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА 1. Медицинские методы профилактики невынашивания и задержки внутриутробного развития плода включают: регулярный контроль за прибавкой массы тела беременной, особенно во втором третьем триместрах; лабораторное и повторное УЗИ обследование беременных, составляющих группу повышенного риска рождения ребенка с низкой массой тела; исследование биопрофиля плода; госпитализацию беременной с угрозой прерывания при сроках начиная с 22 недель в акушерские стационары (но не в гинекологические отделения); определение альфа фетопротеина. хорион гонадотропина, свободного эстриола в сыворотке крови беременных во втором третьем триместре; мониторинг сократительной активности матки и сердечной деятельности плода (кардиотокография); проведение терапии, направленной на снижение активности матки и ее тонуса при раннем выявлении признаков невынашивания; проведение «метаболической» терапии; применение седативных и спазмолитических средств; операцию наложения швов на шейку матки при истмико цервикальной недостаточности (так называемый сер кляж).
 ПРОФИЛАКТИКА НЕДОНОШЕННОСТИ И ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА 2. Полноценное питание беременной 3 При наличии высокого риска недонашивания беременности необходим контроль за сократительной активностью матки и за сердечной деятельностью плода (электрогистерография, кардиотокография). 4. Назначение фолиевой кислоты (2— 4 мг/день) в первые недели беременности. 5. Кортикостероиды (дексаметазон, бетаметазон) в третьем триместре беременности. 6. При повышенной сократительной активности матки назначаются токолитические препараты — внутривенное капельное введение беременной сульфата или глюконата магния, бета адреномиметики — партусистен, ритодрин (аналоги фенотерола), бриканил, сальбутамол, тербуталин. 7. «Метаболическая» терапия на 20 23 и 30 32 неделях (в/в 24 40% р р глюкозы по 40 мл с 5 мл 5% раствора аскорбиновой кислоты; кокарбоксилаза; препараты железа; фолиевая кислота и др. ). 8. Стимуляция созревания плода (глюкокортикоиды дексаметазон, бетаметазон).
ПРОФИЛАКТИКА НЕДОНОШЕННОСТИ И ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА 2. Полноценное питание беременной 3 При наличии высокого риска недонашивания беременности необходим контроль за сократительной активностью матки и за сердечной деятельностью плода (электрогистерография, кардиотокография). 4. Назначение фолиевой кислоты (2— 4 мг/день) в первые недели беременности. 5. Кортикостероиды (дексаметазон, бетаметазон) в третьем триместре беременности. 6. При повышенной сократительной активности матки назначаются токолитические препараты — внутривенное капельное введение беременной сульфата или глюконата магния, бета адреномиметики — партусистен, ритодрин (аналоги фенотерола), бриканил, сальбутамол, тербуталин. 7. «Метаболическая» терапия на 20 23 и 30 32 неделях (в/в 24 40% р р глюкозы по 40 мл с 5 мл 5% раствора аскорбиновой кислоты; кокарбоксилаза; препараты железа; фолиевая кислота и др. ). 8. Стимуляция созревания плода (глюкокортикоиды дексаметазон, бетаметазон).
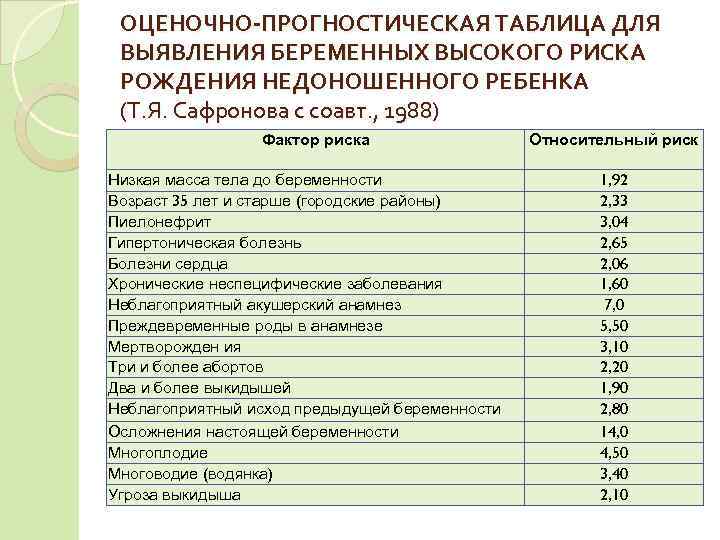
 ОЦЕНОЧНО-ПРОГНОСТИЧЕСКАЯ ТАБЛИЦА ДЛЯ ВЫЯВЛЕНИЯ БЕРЕМЕННЫХ ВЫСОКОГО РИСКА РОЖДЕНИЯ НЕДОНОШЕННОГО РЕБЕНКА (Т. Я. Сафронова с соавт. , 1988) Фактор риска Относительный риск Низкая масса тела до беременности 1, 92 Возраст 35 лет и старше (городские районы) 2, 33 Пиелонефрит 3, 04 Гипертоническая болезнь 2, 65 Болезни сердца 2, 06 Хронические неспецифические заболевания 1, 60 Неблагоприятный акушерский анамнез 7, 0 Преждевременные роды в анамнезе 5, 50 Мертворожден ия 3, 10 Три и более абортов 2, 20 Два и более выкидышей 1, 90 Неблагоприятный исход предыдущей беременности 2, 80 Осложнения настоящей беременности 14, 0 Многоплодие 4, 50 Многоводие (водянка) 3, 40 Угроза выкидыша 2, 10
ОЦЕНОЧНО-ПРОГНОСТИЧЕСКАЯ ТАБЛИЦА ДЛЯ ВЫЯВЛЕНИЯ БЕРЕМЕННЫХ ВЫСОКОГО РИСКА РОЖДЕНИЯ НЕДОНОШЕННОГО РЕБЕНКА (Т. Я. Сафронова с соавт. , 1988) Фактор риска Относительный риск Низкая масса тела до беременности 1, 92 Возраст 35 лет и старше (городские районы) 2, 33 Пиелонефрит 3, 04 Гипертоническая болезнь 2, 65 Болезни сердца 2, 06 Хронические неспецифические заболевания 1, 60 Неблагоприятный акушерский анамнез 7, 0 Преждевременные роды в анамнезе 5, 50 Мертворожден ия 3, 10 Три и более абортов 2, 20 Два и более выкидышей 1, 90 Неблагоприятный исход предыдущей беременности 2, 80 Осложнения настоящей беременности 14, 0 Многоплодие 4, 50 Многоводие (водянка) 3, 40 Угроза выкидыша 2, 10
 ОЦЕНОЧНО-ПРОГНОСТИЧЕСКАЯ ТАБЛИЦА ДЛЯ ВЫЯВЛЕНИЯ БЕРЕМЕННЫХ ВЫСОКОГО РИСКА РОЖДЕНИЯ НЕДОНОШЕННОГО РЕБЕНКА (Т. Я. Сафронова с соавт. , 1988) Фактор риска Относительный риск Нефропатия беременных 2, 00 Токсикоз I половины беременности 1, 90 Иммунологическая несовместимость крови матери и 7, 60 плода Низкая прибавка массы тела у беременной 3, 60 Тяжелый труд во время беременности 2, 10 Низкий подушевой доход семьи 1, 80 Курение во время беременности 3, 10 Употребление алкоголя во время беременности 3, 00 Незамужняя (сельские районы) 1, 90 Интенсивное курение мужа 1, 80 Частое употребление алкоголя мужем 2 Д 0 Незапланированная беременность 2, 20 Нежеланная беременность 2, 60 Неблагоприятный психологический климат в семье 2, 60 Частые психологические стрессы на работе 2, 10
ОЦЕНОЧНО-ПРОГНОСТИЧЕСКАЯ ТАБЛИЦА ДЛЯ ВЫЯВЛЕНИЯ БЕРЕМЕННЫХ ВЫСОКОГО РИСКА РОЖДЕНИЯ НЕДОНОШЕННОГО РЕБЕНКА (Т. Я. Сафронова с соавт. , 1988) Фактор риска Относительный риск Нефропатия беременных 2, 00 Токсикоз I половины беременности 1, 90 Иммунологическая несовместимость крови матери и 7, 60 плода Низкая прибавка массы тела у беременной 3, 60 Тяжелый труд во время беременности 2, 10 Низкий подушевой доход семьи 1, 80 Курение во время беременности 3, 10 Употребление алкоголя во время беременности 3, 00 Незамужняя (сельские районы) 1, 90 Интенсивное курение мужа 1, 80 Частое употребление алкоголя мужем 2 Д 0 Незапланированная беременность 2, 20 Нежеланная беременность 2, 60 Неблагоприятный психологический климат в семье 2, 60 Частые психологические стрессы на работе 2, 10
 РОДЫ, РАННЯЯ АДАПТАЦИЯ НОВОРОЖДЕННОГО И ЕЕ НАРУШЕНИЯ ОСНОВНЫЕ ФАКТОРЫ ИНТРАНАТАЛЬНОГО РИСКА ДЛЯ ПЛОДА И РОЖЕНИЦЫ: затяжные роды; быстрые роды; преэклампсия и эклампсия; преждевременный разрыв околоплодных оболочек; инструментальное родоразрешение (наложение щипцов, использование вакуум экстракции); оперативное родоразрешение кесарево сечение; выпадение пролапс пуповины; слабость родовой деятельности, артериальная гипотония; аномальное предлежание плода; многоплодная беременность; низкая масса тела при рождении.
РОДЫ, РАННЯЯ АДАПТАЦИЯ НОВОРОЖДЕННОГО И ЕЕ НАРУШЕНИЯ ОСНОВНЫЕ ФАКТОРЫ ИНТРАНАТАЛЬНОГО РИСКА ДЛЯ ПЛОДА И РОЖЕНИЦЫ: затяжные роды; быстрые роды; преэклампсия и эклампсия; преждевременный разрыв околоплодных оболочек; инструментальное родоразрешение (наложение щипцов, использование вакуум экстракции); оперативное родоразрешение кесарево сечение; выпадение пролапс пуповины; слабость родовой деятельности, артериальная гипотония; аномальное предлежание плода; многоплодная беременность; низкая масса тела при рождении.
 ФАКТОРЫ РИСКА И ПРИЧИНЫ ГИПОКСИИ Многочисленные факторы риска возникновения кислородной недостаточности у плодов и новорожденного подразделяются на 3 большие группы (Федорова М. В. , 1982): К первой группе относят состояния, приводящие к развитию гипоксемии и гипоксии у беременной. Это — анемия, врожденные пороки сердца, хронические заболевания легких, массивное кровотечение в период беременности и в родах. Развитию гипоксемии у беременной способствуют неполноценное питание, курение, неблагоприятная экологическая обстановка. Вторую группу факторов риска составляют состояния, приводящие к нарушению (снижению) плодо материнского кровообращения, и среди них основное значение имеет плацентарная недостаточность, при которой внутриутробная гипоксия наблюдается у 75— 90% плодов. Третья группа факторов риска перинатальной асфиксии включает заболевания плода (иммунологическая несовместимость крови матери и плода, внутриутробные инфекции, родовая травма ЦНС).
ФАКТОРЫ РИСКА И ПРИЧИНЫ ГИПОКСИИ Многочисленные факторы риска возникновения кислородной недостаточности у плодов и новорожденного подразделяются на 3 большие группы (Федорова М. В. , 1982): К первой группе относят состояния, приводящие к развитию гипоксемии и гипоксии у беременной. Это — анемия, врожденные пороки сердца, хронические заболевания легких, массивное кровотечение в период беременности и в родах. Развитию гипоксемии у беременной способствуют неполноценное питание, курение, неблагоприятная экологическая обстановка. Вторую группу факторов риска составляют состояния, приводящие к нарушению (снижению) плодо материнского кровообращения, и среди них основное значение имеет плацентарная недостаточность, при которой внутриутробная гипоксия наблюдается у 75— 90% плодов. Третья группа факторов риска перинатальной асфиксии включает заболевания плода (иммунологическая несовместимость крови матери и плода, внутриутробные инфекции, родовая травма ЦНС).
 ОБЩИЕ ПРИНЦИПЫ ПРОФИЛАКТИКИ И ПРЕВЕНТИВНОЙ ТЕРАПИИ ПЕРИНАТАЛЬНОЙ ГИПОКСИИ Профилактика внутриутробной гипоксии плода и асфиксии новорожденного включает: □ подготовку женщин к планируемой беременности; □ своевременное выявление девушек подростков и женщин детородного возраста с экстрагенитальными и хроническими инфекционно воспалительными, соматическими и эндокринными заболеваниями; □ заблаговременное лечение их совместно с терапевтами и специалистами другого профиля; □ мониторинг беременности в условиях акушерско терапевтического педиатрического комплекса или перинатального центра.
ОБЩИЕ ПРИНЦИПЫ ПРОФИЛАКТИКИ И ПРЕВЕНТИВНОЙ ТЕРАПИИ ПЕРИНАТАЛЬНОЙ ГИПОКСИИ Профилактика внутриутробной гипоксии плода и асфиксии новорожденного включает: □ подготовку женщин к планируемой беременности; □ своевременное выявление девушек подростков и женщин детородного возраста с экстрагенитальными и хроническими инфекционно воспалительными, соматическими и эндокринными заболеваниями; □ заблаговременное лечение их совместно с терапевтами и специалистами другого профиля; □ мониторинг беременности в условиях акушерско терапевтического педиатрического комплекса или перинатального центра.
 СИНДРОМ ДЫХАТЕЛЬНЫХ РАССТРОЙСТВ В основе развития синдрома дыхательных расстройств лежит дефицит сурфактанта легких в результате нарушения его синтеза, структуры или секреции во внутриутробном периоде, проявляющегося в условиях энергетического и кислородного дисбаланса. Дефицит сурфактанта на фоне незрелости анатомических структур легких и ЦНС является причиной недостаточного расправления легких при первых вдохах после рождения, в результате чего сохраняются фетальные ателектазы, снижается легочный кровоток, возникает гиповентиляция и неадекватная оксигенация, ведущие к гипоксемии, гипоксии и ацидозу.
СИНДРОМ ДЫХАТЕЛЬНЫХ РАССТРОЙСТВ В основе развития синдрома дыхательных расстройств лежит дефицит сурфактанта легких в результате нарушения его синтеза, структуры или секреции во внутриутробном периоде, проявляющегося в условиях энергетического и кислородного дисбаланса. Дефицит сурфактанта на фоне незрелости анатомических структур легких и ЦНС является причиной недостаточного расправления легких при первых вдохах после рождения, в результате чего сохраняются фетальные ателектазы, снижается легочный кровоток, возникает гиповентиляция и неадекватная оксигенация, ведущие к гипоксемии, гипоксии и ацидозу.
 Факторы риска развития синдрома дыхательных расстройств: недоношенность более 5 6 недель; длительная внутриутробная гипоксия; сахарный диабет и анемия у беременной; кесарево сечение; второй ребенок из двойни; мужской пол плода.
Факторы риска развития синдрома дыхательных расстройств: недоношенность более 5 6 недель; длительная внутриутробная гипоксия; сахарный диабет и анемия у беременной; кесарево сечение; второй ребенок из двойни; мужской пол плода.
 Клиническая картина характеризуется Постепенным нарастанием симптомов дыхательной недостаточности с первых минут или часов жизни (нарастающее тахипноэ, втяжения уступчивых мест грудной клетки и грудины, западение нижней челюсти, появление звучного выдоха, пенистого отделяемого на губах, крепитирующих хрипов в легких), симптомов угнетения со стороны ЦНС, появлением цианоза кожных покровов, отеков, снижением артериального давления, олигурией. В крови определяется снижение р. О 2, увеличение р. СО 2, снижение р. Н. На рентгенограммах легких выявляется характерная нодозно ретикулярная сетка, полосовидные тени ателектазов, в динамике нарастающая завуалированность легочных полей вплоть до картины «белых легких» и «воздушной бронхограммы» .
Клиническая картина характеризуется Постепенным нарастанием симптомов дыхательной недостаточности с первых минут или часов жизни (нарастающее тахипноэ, втяжения уступчивых мест грудной клетки и грудины, западение нижней челюсти, появление звучного выдоха, пенистого отделяемого на губах, крепитирующих хрипов в легких), симптомов угнетения со стороны ЦНС, появлением цианоза кожных покровов, отеков, снижением артериального давления, олигурией. В крови определяется снижение р. О 2, увеличение р. СО 2, снижение р. Н. На рентгенограммах легких выявляется характерная нодозно ретикулярная сетка, полосовидные тени ателектазов, в динамике нарастающая завуалированность легочных полей вплоть до картины «белых легких» и «воздушной бронхограммы» .
 ПОЛИЦИТЕМИИ характеризуются увеличением общего количества циркулирующих эритроцитов, повышением гематокрита венозной крови выше 65% (капиллярной крови до 70% и выше), увеличением вязкости крови и замедлением кровотока.
ПОЛИЦИТЕМИИ характеризуются увеличением общего количества циркулирующих эритроцитов, повышением гематокрита венозной крови выше 65% (капиллярной крови до 70% и выше), увеличением вязкости крови и замедлением кровотока.
 В основе полицитемии лежат: 1) увеличение объема крови у новорожденного в результате плацентарно плодовой (поздняя перевязка пуповины, расположение ребенка после рождения ниже уровня матери на 10 и более см), материнско фетальной или фето фетальной трансфузии; 2) усиление эритропоэза во внутриутробном периоде в результате гипоксии, эндокринных заболеваний у матери, хромосомной патологии. Полицитемия может протекать бессимптомно.
В основе полицитемии лежат: 1) увеличение объема крови у новорожденного в результате плацентарно плодовой (поздняя перевязка пуповины, расположение ребенка после рождения ниже уровня матери на 10 и более см), материнско фетальной или фето фетальной трансфузии; 2) усиление эритропоэза во внутриутробном периоде в результате гипоксии, эндокринных заболеваний у матери, хромосомной патологии. Полицитемия может протекать бессимптомно.
 Профилактика и коррекция полицитемии 1. Профилактика и лечение внутриутробной гипоксии плода, коррекция метаболических нарушений у беременной. 2. Расположение ребенка после рождения на одном уровне с матерью для предотвращения плацентарно плодовой трансфузии, перевязка пуповины в течение первой минуты жизни, что обеспечивает объем крови у ребенка в пределах 83 93 мл/кг (R. S. Rammanurthy, 1979). 3. При отсутствии клинических симптомов обычно показано наблюдение и увеличение объема вводимой жидкости на 20 40 мл/кг в сутки для улучшения кровотока. 4. При наличии клинических симптомов и показателя венозного гематокрита более 5% показано частичное обменное переливание крови, т. е. необходимо часть крови заменить свежезамороженной плазмой или раствором альбумина. Объем крови, который необходимо заменить, рассчитывается по формуле: 80 мл х масса тела в кг х (гематокрит ребенка — нормальный гематокрит: гематокрит ребенка)
Профилактика и коррекция полицитемии 1. Профилактика и лечение внутриутробной гипоксии плода, коррекция метаболических нарушений у беременной. 2. Расположение ребенка после рождения на одном уровне с матерью для предотвращения плацентарно плодовой трансфузии, перевязка пуповины в течение первой минуты жизни, что обеспечивает объем крови у ребенка в пределах 83 93 мл/кг (R. S. Rammanurthy, 1979). 3. При отсутствии клинических симптомов обычно показано наблюдение и увеличение объема вводимой жидкости на 20 40 мл/кг в сутки для улучшения кровотока. 4. При наличии клинических симптомов и показателя венозного гематокрита более 5% показано частичное обменное переливание крови, т. е. необходимо часть крови заменить свежезамороженной плазмой или раствором альбумина. Объем крови, который необходимо заменить, рассчитывается по формуле: 80 мл х масса тела в кг х (гематокрит ребенка — нормальный гематокрит: гематокрит ребенка)
 ЦИАНОЗ У НОВОРОЖДЕННОГО Центральный цианоз характеризуется низким насыщением гемоглобина кислородом и низким значением Ра О 2. Ннаблюдается при: заболеваниях легких; гиповентиляции легких (внутричерепная травма, обструкция дыхательных путей, медикаментозное угнетение дыхательного центра); врожденные пороки сердца (открытый артериальный проток, дефект межпредсердной перегородки); идиопатическая легочная артериальная гипертензия; высокие показатели гематокрита и вязкости крови. Периферический цианоз нормальные значения насыщения гемоглобина кислородом и Ра. О 2 крови переохлаждение; нарушение периферического кровообращения; высокий уровень гемоглобина; метгемоглобинемия; гемоглобинопатии (талассемии и др. )
ЦИАНОЗ У НОВОРОЖДЕННОГО Центральный цианоз характеризуется низким насыщением гемоглобина кислородом и низким значением Ра О 2. Ннаблюдается при: заболеваниях легких; гиповентиляции легких (внутричерепная травма, обструкция дыхательных путей, медикаментозное угнетение дыхательного центра); врожденные пороки сердца (открытый артериальный проток, дефект межпредсердной перегородки); идиопатическая легочная артериальная гипертензия; высокие показатели гематокрита и вязкости крови. Периферический цианоз нормальные значения насыщения гемоглобина кислородом и Ра. О 2 крови переохлаждение; нарушение периферического кровообращения; высокий уровень гемоглобина; метгемоглобинемия; гемоглобинопатии (талассемии и др. )
 ГИПЕРБИЛИРУБИНЕМИЯ У здоровых новорожденных уровень билирубина в пуповинной крови не превышает 51 мкмоль/л и медленно увеличиваясь достигает максимума к 3 4 дню жизни (102, 6 136, 8 мкмоль/л) у доношенных и к 5 6 дню жизни у недоношенных (171 205 мкмоль/л). Желтушное окрашивание кожных покровов появляется с 3 го дня жизни при уровне билирубина, превышающем 60 80 мкмоль/л. У большинства здоровых новорожденных уровень билирубина не превышает 250 мкмоль/л в первую неделю жизни. При патологической гипербилирубинемии (повышение уровня непрямого билирубина у доношенного ребенка выше 306 мкмоль/л, а у недоношенного — от 170 до 204 мкмоль/л велика опасность поражения ЦНС в виде билирубиновой интоксикации (ядерная желтуха).
ГИПЕРБИЛИРУБИНЕМИЯ У здоровых новорожденных уровень билирубина в пуповинной крови не превышает 51 мкмоль/л и медленно увеличиваясь достигает максимума к 3 4 дню жизни (102, 6 136, 8 мкмоль/л) у доношенных и к 5 6 дню жизни у недоношенных (171 205 мкмоль/л). Желтушное окрашивание кожных покровов появляется с 3 го дня жизни при уровне билирубина, превышающем 60 80 мкмоль/л. У большинства здоровых новорожденных уровень билирубина не превышает 250 мкмоль/л в первую неделю жизни. При патологической гипербилирубинемии (повышение уровня непрямого билирубина у доношенного ребенка выше 306 мкмоль/л, а у недоношенного — от 170 до 204 мкмоль/л велика опасность поражения ЦНС в виде билирубиновой интоксикации (ядерная желтуха).
 ГИПОКАЛЬЦИЕМИЯ Содержание общего кальция в сыворотке крови при этом составляет менее 1, 75 ммоль/л, ионизированного — менее 0, 75 ммоль/л (нормальные значения для всех возрастных периодов: общего кальция 2, 1 -2, 7 ммоль/л, ионизированного 1, 17 -1, 29 ммоль/л). Причины ранней гипокальциемии: заболевания беременной (эклампсия, сахарный диабет, дефицит витамина D); задержка внутриутробного развития; недоношенность; родовая травма; внутричерепные кровоизлияния; гипоксически ишемическое поражение мозга. Причины поздней гипокальциемии: гипопаратиреоз
ГИПОКАЛЬЦИЕМИЯ Содержание общего кальция в сыворотке крови при этом составляет менее 1, 75 ммоль/л, ионизированного — менее 0, 75 ммоль/л (нормальные значения для всех возрастных периодов: общего кальция 2, 1 -2, 7 ммоль/л, ионизированного 1, 17 -1, 29 ммоль/л). Причины ранней гипокальциемии: заболевания беременной (эклампсия, сахарный диабет, дефицит витамина D); задержка внутриутробного развития; недоношенность; родовая травма; внутричерепные кровоизлияния; гипоксически ишемическое поражение мозга. Причины поздней гипокальциемии: гипопаратиреоз
 Профилактика гипокальциемии: □ обеспечение новорожденного адекватным количеством грудного молока (адаптированной смеси при искусственном вскармливании); □ добавление препаратов кальция в питание или инфузионные растворы из расчета физиологической потребности 1 2 ммоль/кг/сутки; □ внутривенно 0, 5 2, 0 мл/кг 10% раствора глюконата кальция в разведении 1: 4 раствором глюкозы 10% медленно, в течение 15 мин.
Профилактика гипокальциемии: □ обеспечение новорожденного адекватным количеством грудного молока (адаптированной смеси при искусственном вскармливании); □ добавление препаратов кальция в питание или инфузионные растворы из расчета физиологической потребности 1 2 ммоль/кг/сутки; □ внутривенно 0, 5 2, 0 мл/кг 10% раствора глюконата кальция в разведении 1: 4 раствором глюкозы 10% медленно, в течение 15 мин.
 АНЕМИЯ У НОВОРОЖДЕННЫХ Проявляется бледностью кожных покровов, тахикардией, тахипноэ, замедленным нарастанием массы тела, снижением двигательной активности, слабым сосанием, артериальной гипотонией. Нормальное содержание гемоглобина в пуповинной крови составляет 165 г/л, с колебаниями 150 200 г/л, но после рождения уровень гемоглобина постепенно падает и может достигать критических значений 100 110 г/л к 3 месяцам жизни у доношенных и 90 70 г/л к 6 10 неделям у недоношенных.
АНЕМИЯ У НОВОРОЖДЕННЫХ Проявляется бледностью кожных покровов, тахикардией, тахипноэ, замедленным нарастанием массы тела, снижением двигательной активности, слабым сосанием, артериальной гипотонией. Нормальное содержание гемоглобина в пуповинной крови составляет 165 г/л, с колебаниями 150 200 г/л, но после рождения уровень гемоглобина постепенно падает и может достигать критических значений 100 110 г/л к 3 месяцам жизни у доношенных и 90 70 г/л к 6 10 неделям у недоношенных.
 Лабораторными признаками анемии у новорожденных в возрасте первых двух недель жизни является Ø снижение венозного гемоглобина ниже 130 г/л, а капиллярного ниже 145 г/л Ø и гематокрита до 40% и ниже, Ø а в более старшем возрасте снижение гемоглобина до 100 г/л, а гематокрита до 30 и ниже процентов. При гемолитических процессах наряду с этим наблюдается увеличение числа циркулирующих ядерных эритроцитов — эритробластов и ретикулоцитов. Клинически анемия у новорожденных в большинстве случаев проявляется при падении показателя гематокрита ниже 30%.
Лабораторными признаками анемии у новорожденных в возрасте первых двух недель жизни является Ø снижение венозного гемоглобина ниже 130 г/л, а капиллярного ниже 145 г/л Ø и гематокрита до 40% и ниже, Ø а в более старшем возрасте снижение гемоглобина до 100 г/л, а гематокрита до 30 и ниже процентов. При гемолитических процессах наряду с этим наблюдается увеличение числа циркулирующих ядерных эритроцитов — эритробластов и ретикулоцитов. Клинически анемия у новорожденных в большинстве случаев проявляется при падении показателя гематокрита ниже 30%.
 Профилактика анемии новорожденных лечение анемии у беременной и раннее грудное вскармливание; при искусственном вскармливании — использование смесей с достаточным содержанием железа (содержание железа в смеси должно быть выше, чем в грудном молоке, т. к. неорганическое железо, содержащееся в смесях, усваивается хуже (в грудном молоке содержание железа колеблется от 0, 03 до 0, 16 мг в 100 мл)
Профилактика анемии новорожденных лечение анемии у беременной и раннее грудное вскармливание; при искусственном вскармливании — использование смесей с достаточным содержанием железа (содержание железа в смеси должно быть выше, чем в грудном молоке, т. к. неорганическое железо, содержащееся в смесях, усваивается хуже (в грудном молоке содержание железа колеблется от 0, 03 до 0, 16 мг в 100 мл)
 Профилактика анемии новорожденных глубоконедоношенные дети (масса тела менее 1500 г) с 2 недельного возраста должны получать фолиевую кислоту (0, 1 мг в день) и вит. Е (50 мг в день) энтерально в связи с их дефицитом у таких детей. А с возраста 6 8 недель — препараты железа, предпочтительнее в виде сульфата железа, в дозе 2 мг/кг в сутки. недоношенным детям преимущественно с массой тела менее 1500 г с целью профилактики анемии рекомендуются препараты рекомбинантного эритропоэтина (эпрекс, рекормон и др. ), которые назначаются в дозе до 700 ед/кг массы тела в неделю в ви де 3 инъекций внутривенно или подкожно (R. S. Maier et al, 1994).
Профилактика анемии новорожденных глубоконедоношенные дети (масса тела менее 1500 г) с 2 недельного возраста должны получать фолиевую кислоту (0, 1 мг в день) и вит. Е (50 мг в день) энтерально в связи с их дефицитом у таких детей. А с возраста 6 8 недель — препараты железа, предпочтительнее в виде сульфата железа, в дозе 2 мг/кг в сутки. недоношенным детям преимущественно с массой тела менее 1500 г с целью профилактики анемии рекомендуются препараты рекомбинантного эритропоэтина (эпрекс, рекормон и др. ), которые назначаются в дозе до 700 ед/кг массы тела в неделю в ви де 3 инъекций внутривенно или подкожно (R. S. Maier et al, 1994).
 ГИПОГЛИКЕМИЯ НЕОНАТАЛЬНОГО ПЕРИОДА Критерием неонатальной гипогликемии принято считать уровень глюкозы крови 2, 2 ммоль/л и ниже. Минимальных значений уровень глюкозы в крови достигает на 3 4 е сутки жизни. Развитие гипогликемии обусловлено очень быстрым истощением депо гликогена в перинатальном периоде — особенно при родах, при этом биоэнергетика поддерживается за счет продуктов окисления жирных кислот — кетоновых тел.
ГИПОГЛИКЕМИЯ НЕОНАТАЛЬНОГО ПЕРИОДА Критерием неонатальной гипогликемии принято считать уровень глюкозы крови 2, 2 ммоль/л и ниже. Минимальных значений уровень глюкозы в крови достигает на 3 4 е сутки жизни. Развитие гипогликемии обусловлено очень быстрым истощением депо гликогена в перинатальном периоде — особенно при родах, при этом биоэнергетика поддерживается за счет продуктов окисления жирных кислот — кетоновых тел.
 Основными причинами угрожаемой или стойкой гипогликемии у новорожденных, требующей мониторного лабораторного контроля служат: а) низкая масса тела при рождении, задержка внутриутробного развития и длительный период голодания новорожденного ребенка; б) сахарный диабет у матери; в) внутриутробные инфекции; г) наследственные аномалии обмена веществ: аминоацидопатии (лейциноз, галактоземия), органические ацидемии — пропионовая, метилмалоновая, глютаровая, также гликогенозы 1 го или 2 го типов); д) патология гипофизарно адреналовой системы (адреногенитальный синдром, кровоизлияние в мозг, надпочечники); е) холодовой стресс; ж) лечение матери во время беременности стероидными препаратами или бета адреномиметиками.
Основными причинами угрожаемой или стойкой гипогликемии у новорожденных, требующей мониторного лабораторного контроля служат: а) низкая масса тела при рождении, задержка внутриутробного развития и длительный период голодания новорожденного ребенка; б) сахарный диабет у матери; в) внутриутробные инфекции; г) наследственные аномалии обмена веществ: аминоацидопатии (лейциноз, галактоземия), органические ацидемии — пропионовая, метилмалоновая, глютаровая, также гликогенозы 1 го или 2 го типов); д) патология гипофизарно адреналовой системы (адреногенитальный синдром, кровоизлияние в мозг, надпочечники); е) холодовой стресс; ж) лечение матери во время беременности стероидными препаратами или бета адреномиметиками.
 Основные клинические проявления гипогликемии — судорожный синдром, тремор конечностей, мышечная гипотония, цианоз, апноэ, угнетение реакций на внешние раздражители вплоть до развития комы. Профилактика и коррекция гипогликемии 1. Избегать переохлаждения новорожденного. 2. Раннее прикладывание к груди. 3. У детей группы риска определять содержание глюкозы в капиллярной крови каждые 3 4 часа. 4. При наличии лабораторных признаков гипогликемии необходимо ввести внутривенно струйно раствор глюкозы 10% в дозе 200 мг/кг (2 мл/кг) в течение 2 3 мин. В клинических условиях для борьбы с упорной гипогликемией новорожденных применяют глюкагон 0, 03 мг/кг.
Основные клинические проявления гипогликемии — судорожный синдром, тремор конечностей, мышечная гипотония, цианоз, апноэ, угнетение реакций на внешние раздражители вплоть до развития комы. Профилактика и коррекция гипогликемии 1. Избегать переохлаждения новорожденного. 2. Раннее прикладывание к груди. 3. У детей группы риска определять содержание глюкозы в капиллярной крови каждые 3 4 часа. 4. При наличии лабораторных признаков гипогликемии необходимо ввести внутривенно струйно раствор глюкозы 10% в дозе 200 мг/кг (2 мл/кг) в течение 2 3 мин. В клинических условиях для борьбы с упорной гипогликемией новорожденных применяют глюкагон 0, 03 мг/кг.
 БЛАГОДАРЮ ЗА ВНИМАНИЕ!
БЛАГОДАРЮ ЗА ВНИМАНИЕ!

