ТБ+ВИЧ.pptx
- Количество слайдов: 130

Профессор Г. С. Баласанянц СОЧЕТАНИЕ ТУБЕРКУЛЕЗА И ВИЧ-ИНФЕКЦИИ Калининград 2012

Вирус иммунодефицита человека (ВИЧ) был выделен в 1981 году группой французских исследователей под руководством L. Montagnier из лейкоцитов крови парижского официанта, а также группой американских исследователей под руководством R. Gallo. и обозначен символом HTLV-III, который в настоящее время известен в Европе и США как ВИЧ-1, а в некоторых регионах Африки у больных СПИДом выделили ВИЧ-2 0 ТБ одна из главных причин болезненности и смертности у ВИЧ инфицированных 0 ВИЧ инфекция вызывает вспышку ТБ 0 Обе эпидемии вовлекают одни и те же группы риска населения
СПИД ВИЧ - ИНФЕКЦИЯ

Почему в настоящее время рекомендуется отказаться от термина 1. Бактериальные инфекции (возраст до 13 лет «СПИД» множественные или возвратные) 2. Кандидоз трахеи, бронхов или легких 3. Кандидоз пищевода 4. Инвазивный рак шейки матки 5. Кокцидиомикоз диссеминированный или внелегочный 6. Криптококкоз внелегочный 7. Криптоспородиоз кишечника с диареей >месяца 8. Цитомегаловирусные поражения (кроме печени, селезенки, л/узлов) в возрасте более одного месяца 9. Цитомегаловирусный ретинит (с потерей зрения) 10. Энцефалопатия, обусловленная ВИЧ 11. Простой герпес: хр. язвы или бронхит более месяца, пневмония, эзофагит в возрасте более одного месяца 12. Гистоплазмоз диссеминированный или экстрапульмональный 13. Изоспориаз кишечника (длительностью более 1 месяца) 14. Саркома Капоши 15. Интерстициальная лимфоидная пневмония в возрасте до 13 лет 16. Лимфома Беркитта 17. Иммунобластическая саркома 18. Лимфома мозга первичная 19. Микобактериозы, обусловленные M. Kansasii и M. Avium диссеминированные и экстрапульмо нальные 20. Туберкулез легких 21. Внелегочный туберкулез 22. Другие и недифференцированные микобактериозы, внелегочные или диссеминированные 23. Пневмоцистная пневмония 24. Повторные пневмонии (2 раза и более в течение 12 месяцев) 25. Прогрессирующая многоочаговая лейкоэнцефалопатия) 26. Сальмонеллезные септицемии (не тифоидные) 27. Токсоплазмоз мозга, у лиц старше одного месяца 28. Синдром истощения, обусловленный ВИЧ

ЭПИДЕМИЯ ВИЧ НАЧАЛАСЬ С 1981 г ЗА ЭТО ВРЕМЯ БЫЛО ИНФИЦИРОВАНО БОЛЕЕ 60 МЛН ЧЕЛОВЕК С ВИЧ-ИНФЕКЦИЕЙ В НАСТОЯЩЕЕ ВРЕМЯ ЖИВУТ 38 -46 МЛН ЧЕЛОВЕК ВРОСЛЫЕ СОСТАВЛЯЮТ 93%, ИЗ НИХ 50% - ЖЕНЩИНЫ ДЕТИ ДО 15 ЛЕТ – 2, 5 МЛН ЕЖЕДНЕВНО ИНФИЦИРУЮТСЯ 10 -16 тыс. , ИЗ НИХ ЛИЦА В ВОЗРАСТЕ от 15 до 24 лет – 6000, моложе 15 лет - 2000

РАСПРЕДЕЛЕНИЕ ВИЧ-ИНФИЦИРОВАННЫХ В МИРЕ (всего 40, 31 млн, январь 2007 г) 0 АФРИКА (южнее САХАРЫ) – 24, 7 млн 0 СЕВЕРНАЯ АФРИКА и БЛИЖНИЙ ВОСТОК – 460 000 0 ВОСТОЧНАЯ ЕВРОПА, ЦЕНТРАЛЬНАЯ АЗИЯ – 1, 7 млн 0 ВОСТОЧНАЯ АЗИЯ – 750 000 0 ЮГОВОСТОЧНАЯ АЗИЯ – 7, 8 млн 0 ЗАПАДНАЯ и ЦЕНТРАЛЬНАЯ ЕВРОПА – 740 000 0 СЕВЕРНАЯ АМЕРИКА – 1, 4 млн 0 КАРИБСКИЙ БАССЕЙН – 250 000 0 ЛАТИНСКАЯ АМЕРИКА – 1, 7 млн 0 АВСТРАЛИЯ и НОВАЯ ЗЕЛАНДИЯ – 81 000

РАСЧЕТНОЕ ЧИСЛО СЛУЧАЕВ СМЕРТИ ОТ СПИДА СРЕДИ ВЗРОСЛЫХ И ДЕТЕЙ С ВИЧ/СПИДОМ по состоянию на конец 2002 г 0 0 0 0 ВСЕГО: 3 МЛН Северная Америка Карибский Бассейн Латинская Америка Западная Европа Центральная и Восточная Европа Восточная Азия и Тихоокеанский регион Юго-Восточная и Южная Азия Северная Африка и Ближний Восток Африка к югу от Сахары Австралия и Новая Зеландия 20 000 30 000 80 000 6 800 23 000 35 000 400 000 30 000 2 300 000 120 За последние 20 лет умерло 20 млн ВИЧ-инфицированных

0 I период - 1987 – 1995 - медленное распространение – иностранцы, гомосексуалы Элиста 0 1988 – 1991 – внутрибольничные вспышки Волгоград Ростов 0 II период - 1996 -2001 – инъекционный путь 0 III период – 2002 по наст. время –значительная активация полового пути и пути от матери к ребенку (выход в популяцию)

В настоящее время в России наблюдается крайне неблагоприятная эпидемиологическая ситуация в отношении ВИЧ-инфекции. По данным Федерального научно-методического Центра по профилактике и борьбы со СПИДом на конец 2010 года насчитывалось более 580 тысяч ВИЧ-инфицированных лиц. Для распространения ВИЧ большое значение имеют пути передачи. Заражение ВИЧ возможно следующими способами: • при гетеросексуальных и гомосексуальных контактах, • парентерально с кровью, • от инфицированной матери к ребенку внутриутробно, во время родов или вскоре после них, при кормлении грудью.

Около 60% от абсолютного числа зарегистрированных случаев ВИЧ-инфекции сконцентрированы в 13 регионах. Всего на 01. 11. 06 – 358 918 САНКТ-ПЕТЕРБУРГ 31405 МОСКОВСКАЯ ОБЛАСТЬ 29203 СВЕРДЛОВСКАЯ ОБЛАСТЬ 29090 МОСКВА 26808 САМАРСКАЯ ОБЛАСТЬ 24172 ИРКУТСКАЯ ОБЛАСТЬ 20560 ЧЕЛЯБИНСКАЯ ОБЛАСТЬ 15888 ОРЕНБУРГСКАЯ ОБЛАСТЬ 15230 ЛЕНИНГРАДСКАЯ ОБЛАСТЬ 10380 ХАНТЫ-МАНСИЙСКИЙ АО 10081
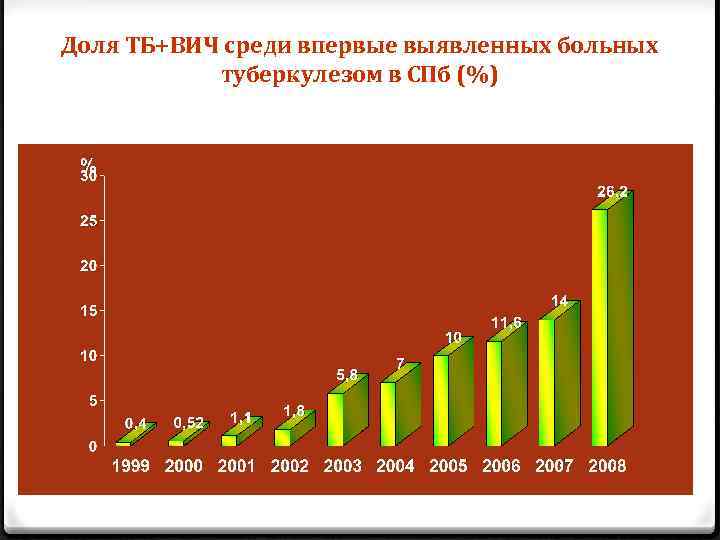
Доля ТБ+ВИЧ среди впервые выявленных больных туберкулезом в СПб (%)
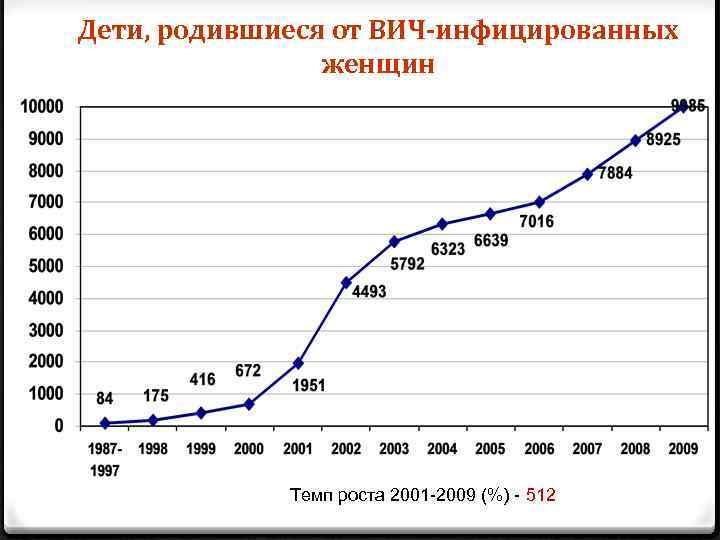
Дети, родившиеся от ВИЧ-инфицированных женщин Темп роста 2001 -2009 (%) - 512
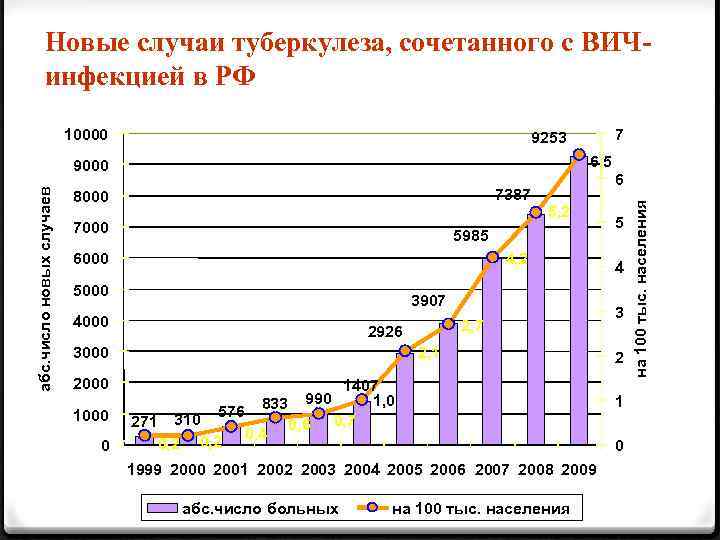
Новые случаи туберкулеза, сочетанного с ВИЧинфекцией в РФ 10000 6, 5 7387 8000 7000 5, 2 5985 6000 4, 2 5000 3907 4000 2, 7 2926 3000 2, 1 2000 0 6 271 576 310 0, 2 833 0, 4 990 0, 6 1407 1, 0 0, 7 4 3 2 1 0 1999 2000 2001 2002 2003 2004 2005 2006 2007 2008 2009 абс. число больных 5 на 100 тыс. населения абс. число новых случаев 9000 1000 7 9253
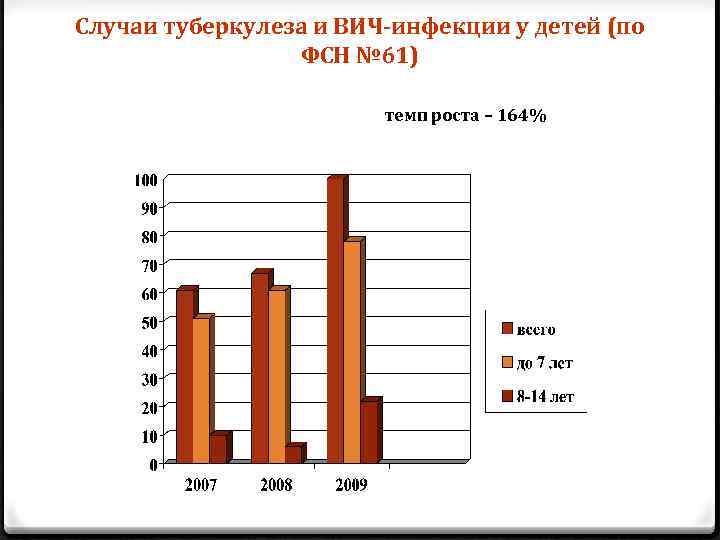
Случаи туберкулеза и ВИЧ-инфекции у детей (по ФСН № 61) темп роста – 164%

ВИЧ (семейство ретровирусов) 9 генов ВИЧ-1 ВИЧ-2 Субтипы: А, В, С, D, E, F, G, H üВ РФ ВИЧ-1 субтипы А , В, С, D, G, H. До 1996 г доминировали субтипы B и G, с 1996 - субтип А (94%), рекомбинантные субтипы – 4%, В - 1%, остальные – 1%

ВИРУС ВИЧ 0 Изменчив 0 Неустойчив во внешней среде: 560 С – 30 мин, кипячение – мгновенно, дезинфицирующие в-ва используются в обычных концентрациях 0 Быстрое развитие лекарственной устойчивости
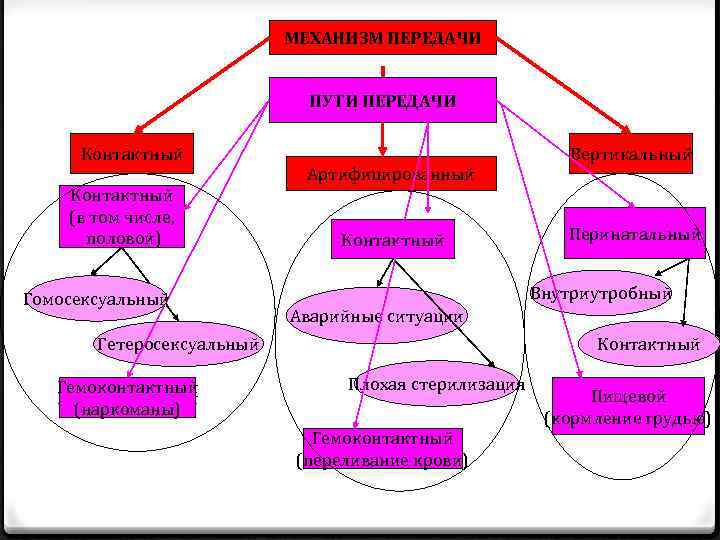
МЕХАНИЗМ ПЕРЕДАЧИ ПУТИ ПЕРЕДАЧИ Контактный (в том числе, половой) Гомосексуальный Артифицированный Контактный Перинатальный Внутриутробный Аварийные ситуации Гетеросексуальный Гемоконтактный (наркоманы) Вертикальный Контактный Плохая стерилизация Гемоконтактный (переливание крови) Пищевой (кормление грудью)

0 МЕХАНИЗМЫ ПЕРЕДАЧИ КОНТАКТНЫЙ ВЕРТИКАЛЬНЫЙ АРТИФИЦИРОВАННЫЙ 0 ПУТИ ПЕРЕДАЧИ КОНТАКТНЫЙ ГЕМОКОНТАКТНЫЙ ПИЩЕВОЙ ВНУТРИУТРОБНЫЙ 0 ФАКТОРЫ ПЕРЕДАЧИ КРОВЬ ПЛАЗМА СПЕРМА ВЛАГАЛИЩНЫЕ ВЫДЕЛЕНИЯ ИГЛЫ МЕДИЦИНСКИЙ ИНСТРУМЕНТАРИЙ ПРЕДМЕТЫ ОБИХОДА И ГИГИЕНЫ.

ФАКТОРЫ ПЕРЕДАЧИ ВИЧ 0 КРОВЬ ( до 3000 ие) 0 СПЕРМА (10 -50) 0 ВЛАГАЛИЩНОЕ СОДЕРЖИМОЕ (<1) 0 СПИННОМОЗГОВАЯ ЖИДКОСТЬ 0 ОКОЛОПЛОДНЫЕ ВОДЫ 0 ЖЕНСКОЕ МОЛОКО 0 СЛЮНА 0 ПОТ 0 СЛЕЗЫ 0 ЭКСКРЕМЕНЫ 0 МОЧА ЧЕРЕЗ КРОВЬ üПереливание крови или ее компонентов üЗагрязненная игла üРежущие инструменты ü «Клятва кровью» üТатуировки üПирсинг üМаникюр, педикюр üБритва

ЛАБОРАТОРНАЯ ДИАГНОСТИКА ВИЧ 0 ИФА (1985 г) v «Окно сероконверсии» v. Ложно положительные результаты ( а/т связываются с а/гистосовместимости и ревматоидным фактором) 0 Western blot (ИБ) 0 Вирусная нагрузка 0 Уровень CD 4 и β 2 -микроглобулина
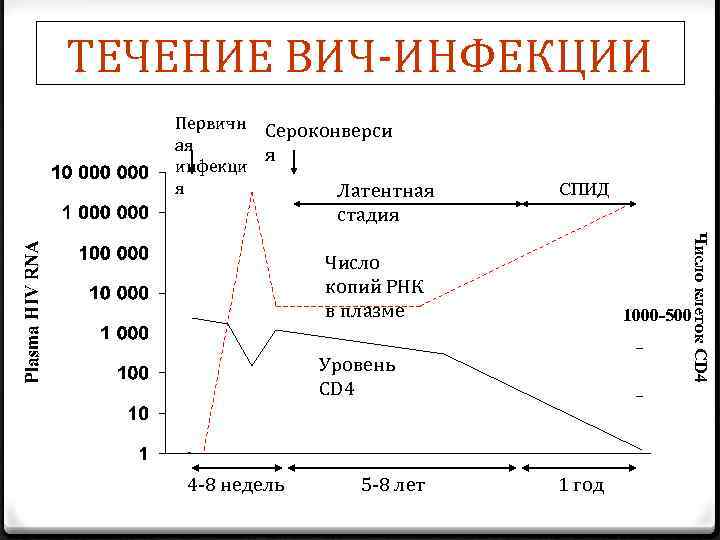
ТЕЧЕНИЕ ВИЧ-ИНФЕКЦИИ Первичн Сероконверси ая я инфекци я Латентная СПИД стадия Число клеток CD 4 Число копий РНК в плазме 1000 -500 Уровень CD 4 4 -8 недель 5 -8 лет 1 год
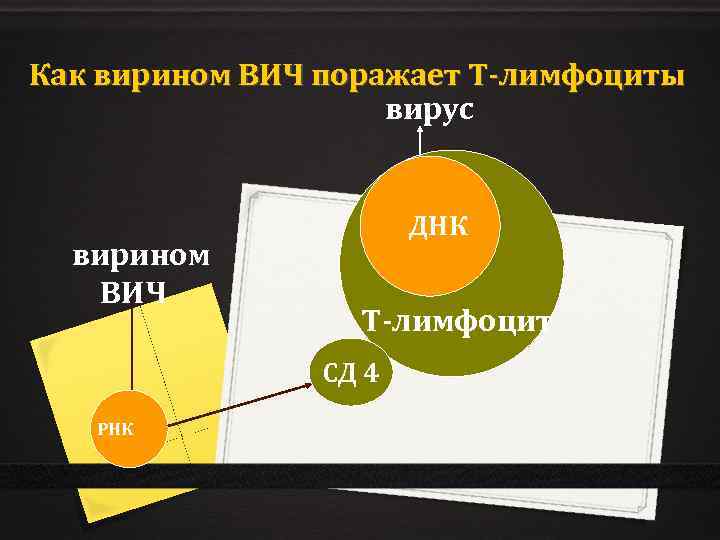
Как вирином ВИЧ поражает Т-лимфоциты вирус вирином ВИЧ ДНК Т-лимфоцит СД 4 РНК
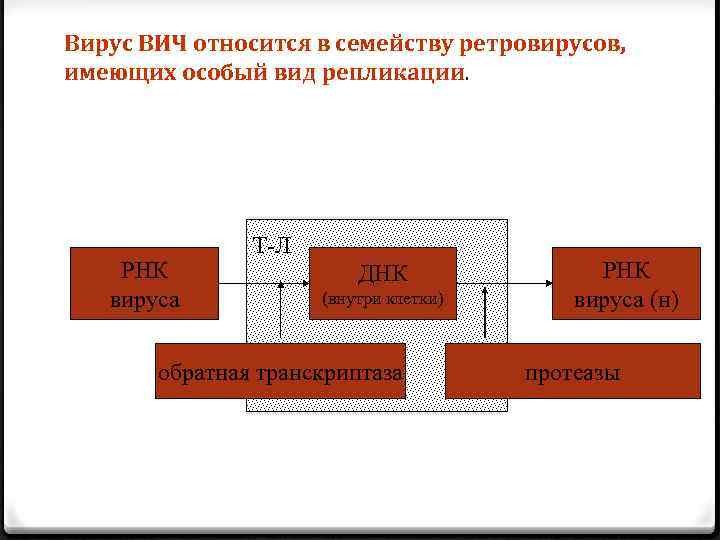
Вирус ВИЧ относится в семейству ретровирусов, имеющих особый вид репликации. РНК вируса Т-Л ДНК (внутри клетки) обратная транскриптаза РНК вируса (н) протеазы
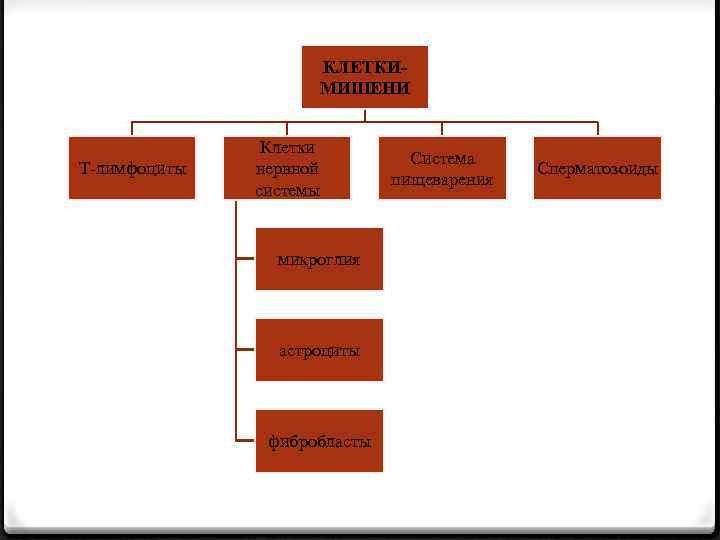
КЛЕТКИМИШЕНИ Т-лимфоциты Клетки нервной системы микроглия астроциты фибробласты Система пищеварения Сперматозоиды

ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ ВИЧ-ИНФЕКЦИИ 0 Длительная инкубация 0 Незаметное, бессимптомное клиническое начало 0 Медленное нарастание симптомов 0 В основе патогенеза – нарушения иммунных механизмов (CD 4) 0 Высокая изменчивость вируса 0 Летальный исход

Клиническая классификация ВИЧ-инфекции приказ МЗ СР № 166 от 17. 03. 2006 1 Стадия инкубации Период от момента заражения до появления реакции организма в виде клинических проявлений «острой инфекции» иили выработки АТ 2 Стадия первичных проявлений Первичный ответ организма на внедрение и репликацию ВИЧ 2 а бессимптомная Клинических проявлений нет, только сероконверсия 2 б – острая инфекция без вторичных заболеваний Возможно транзиторное снижение CD 4+ «мононуклеозоподобный синдром» Лихорадка, высыпания на коже, увеличение лимфатических узлов, фарингит. Может отмечаться увеличение печени, селезенки, диарея. У отдельных больных могут отмечаться поражения аутоиммунной природы. 2 в – острая инфекция с вторичными заболеваниями Значительное снижение CD 4+, частично восстанавливаемое в конце стадии. Появляются вторичные заболевания различной этиологии (кандидозы, герпетическая инфекция и т. д. ). Чаще проявления умеренно выражены, кратковременны, хорошо поддаются лечению. Редко – тяжелое течение с летальным исходом.

Клиническая классификация ВИЧ-инфекции приказ МЗ СР № 166 от 17. 03. 2006 3 Субклиническая стадия Репликация ВИЧ замедляется, медленное снижение CD 4+ Единственное клиническое проявление – возможно развитие генерализованной лимфоаденопатии. 4 Стадия вторичных заболеваний Истощение популяции CD 4+, развитие вторичного иммунодефицита с инфекционными иили онкологическими заболеваниями 4 а Бактериальные, грибковые и вирусные поражения слизистых и кожных покровов, воспалительные заболевания верхних дыхательных путей. 4 б Поражения кожи и слизистых более глубокие, склонны к затяжному течению. Начинают развиваться поражения внутренних органов, периферической нервной системы. Локальная саркома Капоши. 4 в Развитие тяжелых, угрожающих жизни вторичных заболеваний, их генерализованный характер. Поражения ЦНС. Терминальная стадия Необратимое течение вторичных заболеваний с летальным исходом 5

КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИ ( CDC)
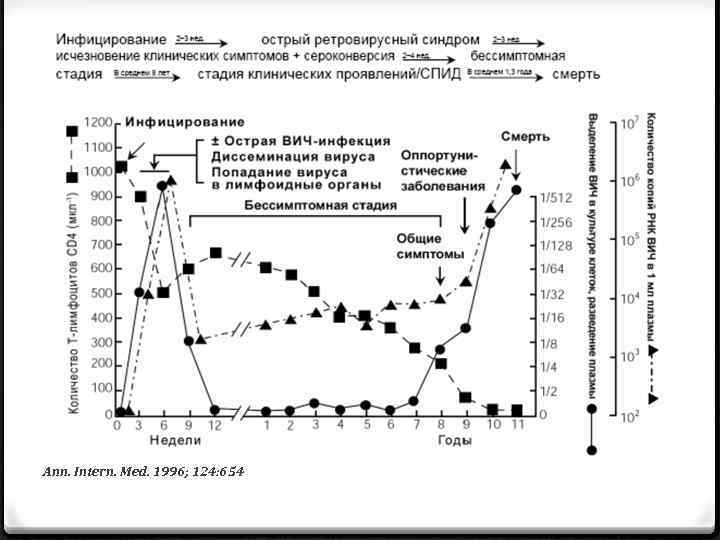
Ann. Intern. Med. 1996; 124: 654

Понятие «Вторичные заболевания ВИЧ-инфекции» Это патологические состояние, которые наиболее часто регистрируются на фоне снижения иммунитета, обусловленного ВИЧ. Отдельные вторичные заболевания требуют различной степени иммунодефицита.

Основные вторичные заболевания ВИЧ-инфекции Туберкулез Микобактериозы Цитомегаловирусная инфекция ВПГ-инфекция Кандидоз Пневмоцистоз Токсоплазмоз Саркома Капоши Лимфомы неходжкинские Кокцидиомикоз Криптококкоз Криптоспородиоз Гистоплазмоз

По мере снижения иммунитета начинают развиваться инфекции Первый этап - умеренный иммунодефицит Развиваются инфекции, вызванные патогенными возбудителями, при этом специфические пролиферативные процессы сохранены. Второй этап - тяжелый иммунодефицит 1. Развиваются инфекции, вызванные патогенными возбудителями, при этом специфические пролиферативные процессы утрачиваются. 2. Развиваются инфекции, вызванные оппортунистами

Понятие «оппортунистические инфекции» - это заболевания, вызванные условно патогенными возбудителями, Они вызывают патологические состояния в только в определенных условиях – нужен иммунодефицит. Оппортунистические инфекции не могут развиваться при нормальном иммунитете !!! Туберкулез не относится к этой группе !!!

СТАДИЯ 5 - ТЕРМИНАЛЬНАЯ Стадия продолжается 4 -5 месяцев Ремиссии не бывает, несмотря на адекватно проводимое лечение. Транзиторный иммунодефицит Стадия 5

в частности на возбудителя туберкулеза. Организм не может дать адекватный характерный ответ в виде продуктивной реакции в пролиферативной фазе воспаления на микобактерии туберкулеза.

Обычно специфичные для туберкулеза элементы появляются в пролиферативной фазе воспаления Зона перифокального воспаления Эпителиоидные клетки Гигантские клетки Пирогова-Лангханса Гомогенный творожистый некроз - казеоз

ТБ + ВИЧ 0 У лиц, инфицированных ТБ и ВИЧ, ежегодная вероятность развития туберкулеза равна 5 -10%, тогда как у инфицированных туберкулезом без ВИЧ вероятность болезни на протяжении всей жизни не превышает 10% 0 Если ВИЧ поразит 10 -13% взрослого населения, то число случаев туберкулеза будет встречаться в 2 -3 раза чаще. 0 Туберкулез чаще всего развивается после ВИЧ или реже одновременно 0 Однако больные узнают о своей ВИЧ-инфекции только после того, как у них развивается туберкулез 0 Для большинства больных характерно позднее обращение за медицинской помощью, что связано с подострым и /или бессимптомным течением туберкулезного процесса, что приводит к тяжелым последствиям

СВЯЗЬ МЕЖДУ ОППОРТУНИСТИЧЕСКИМИ ИНФЕКЦИЯМИ И ЧИСЛОМ ЛИМФОЦИТОВ CD 4+ Число лимфоцитов кл. Герпес зостер Туберкулез Кандидоз полости рта Пневмоцистная пневмония Кандидоз пищевода Герпес кожных и слизистых покровов Токсоплазмоз, криптококкоз, кокцидиоидозный микоз МАК-комплекс, ЦМВ Криптоспоридиоз, ПМЛ
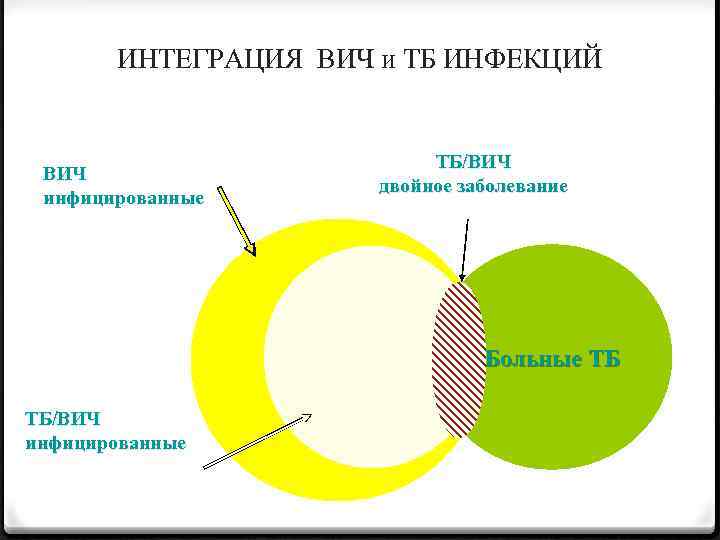
ИНТЕГРАЦИЯ ВИЧ и ТБ ИНФЕКЦИЙ ВИЧ инфицированные ТБ/ВИЧ двойное заболевание Больные ТБ ТБ/ВИЧ инфицированные

«СРОДСТВО» ТБ и ВИЧ 0 социальные аспекты - Лица молодого возраста (15 -49) - Гендерная взаимосвязь - Наличие в обеих группах (ТБ и ВИЧ) наркоманов - Прибывающие из пенитенциарных учреждений - Безработные, мигранты - Низкий образовательный уровень 0 патофизиологические аспекты - Поражение системы иммунитета - Лимфотропность - Поражение СD 4 клеток
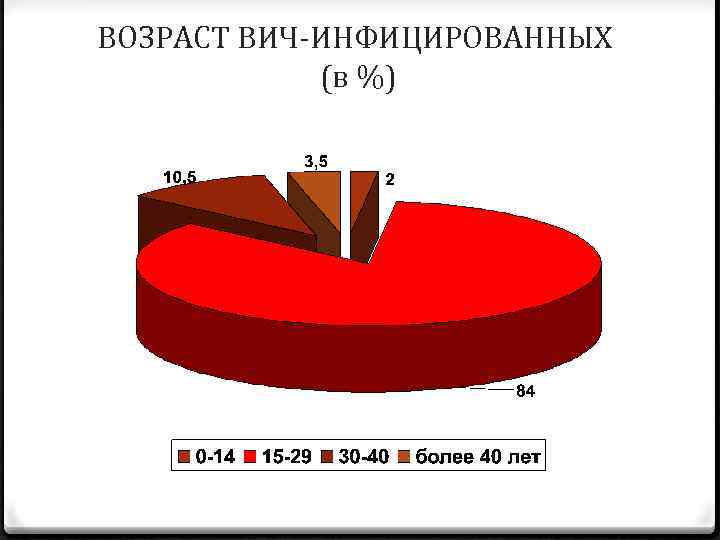
ВОЗРАСТ ВИЧ-ИНФИЦИРОВАННЫХ (в %)

В чем суть проблемы туберкулеза у больных ВИЧинфекцией ? Одна из важных составляющих защиты организма от проникших в него микобактерий, вызывающих туберкулез, - фагоцитоз и лизис. Этот процесс в организме регулируется Т-лимфоцитами и их медиаторами. С другой стороны ВИЧ, проникая в организм, поражает, главным образом, именно Т-лимфоциты. Таким образом, чем большее число Т-лимфоцитов поражено, тем меньше организм может противостоять микобактериям обеспечивать специфичные для туберкулеза реакции. Характер туберкулезного процесса и его клинические проявления у больных ВИЧ-инфекцией изменяются с нарастанием степени иммунодефицита, т. е. , зависят от стадии ВИЧ-инфекции.

ВЛИЯНИЕ ВИЧ-ИНФЕКЦИИ НА ТУБЕРКУЛЕЗ Иммунологические аспекты 0 Снижение количества CD 4 клеток 0 Выраженное ослабление активности альвеолярных макрофагов 0 Мононуклеарные клетки продуцируют более значительное количество ФНО 0 Повышение уровня сурфактантного белка А характерно для ВИЧ, что способствует развитию туберкулеза Изменение субпопуляционного состава иммунных клеток и снижение их активности сопровождается активизацией туберкулеза 0 Ранняя стадия ВИЧ- высокий уровень СD 4 клеток- туберкулез течет благоприятно 0 Поздняя стадия ВИЧ (СПИД) - туберкулез приобретает неуправляемое течение

Туберкулёзное воспаление в лёгких при ВИЧ-инфекции без ВИЧ-инфекции -Утрата черт специфичности воспалительного процесса -Туберкулезное воспаление без признаков волнообразного течения -Мономорфность гнойно-некротических фокусов в лёгких -Отсутствие элементов продуктивного воспаления по периферии очагов -Перифокально выраженная экссудативная реакция
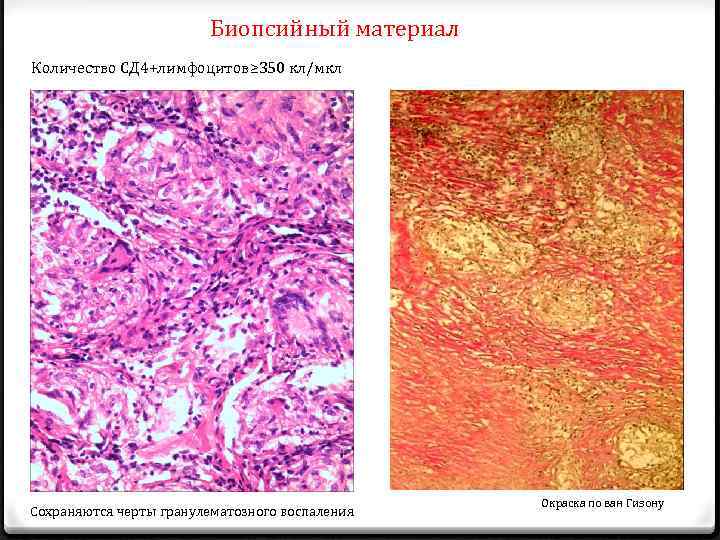
Биопсийный материал Количество СД 4+лимфоцитов≥ 350 кл/мкл Сохраняются черты гранулематозного воспаления Окраска по ван Гизону

Количество СД 4+лимфоцитов 200 -350 кл/мкл Стёртость гранулематозного воспаления
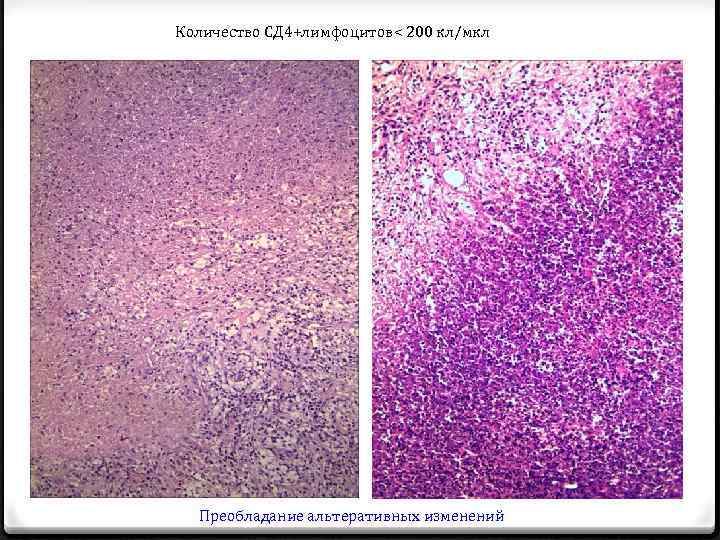
Количество СД 4+лимфоцитов< 200 кл/мкл Преобладание альтеративных изменений

Характерные морфологические признаки туберкулезного поражения при ВИЧ-инфекции Комплексный морфологический анализ биопсийного материала больных ВИЧ-инфекцией и туберкулезом выявил корреляцию между количеством СД 4+ лимфоцитов и преобладающим типом тканевой реакции в исследуемом материале: -в группе с количеством СД 4+ лимфоцитов более 350 кл/мкл констатировано преобладание продуктивного компонента воспаления - при количестве СД 4+ лимфоцитов 200 -350 кл/мкл превалировала слабо выраженная продуктивная реакция со значительной стертостью черт гранулематозного процесса -глубокий иммунодефицит с содержанием СД 4+ лимфоцитов менее 200 кл/мкл сопровождался развитием альтеративных явлений у большинства пациентов Морфологические изменения свидетельствовали о смене реакции гиперчувствительности замедленного типа, типичной для туберкулеза, реакцией гиперчувствительности немедленного типа и отражали тяжелую дисфункцию иммунной системы

ВЛИЯНИЕ ТУБЕРКУЛЕЗНОЙ СУПЕРИНФЕКЦИИ НА ВИЧ-ИНФЕКЦИЮ иммунологические аспекты 0 МБТ и продукты их метаболизма активизируют размножение ВИЧ, стимулируя активацию альвеолярных макрофагов 0 Моноциты больных туберкулезом обладают повышенной чувствительностью к продуктам ВИЧ in vitro 0 У больных ТБ определяется более повышенное содержание суррогата маркера активности ВИЧ – β 2 -микроглобулина 0 МБТ стимулирует латентную инфекцию в CD 4 -клетках, что усиливает репликацию ВИЧ и быстро переводит ВИЧ в СПИД 0 МБТ активизирует неинфицированные CD 4 клетки, что ведет к повышению их восприимчивости к ВИЧ 0 На фоне лечения АРВТ происходит снижение плазменной РНК ВИЧ, но не до уровня, предшествовавшего наслоению туберкулеза

КЛИНИЧЕСКИЕ ПРОЯЛЕНИЯ ТУБЕРКУЛЕЗА ПРИ ВИЧ-ИНФЕКЦИИ 0 Астения 0 Постоянная или интермиттирующая лихорадка 0 Длительный сухой кашель 0 Одышка при физической нагрузке 0 Повышение температуры 0 Значительное снижение массы тела 0 Диарея 0 Кандидоз 0 В 65% случаев- увеличение лимфатических узлов, преимущественно шейные, подмышечные, реже паховые
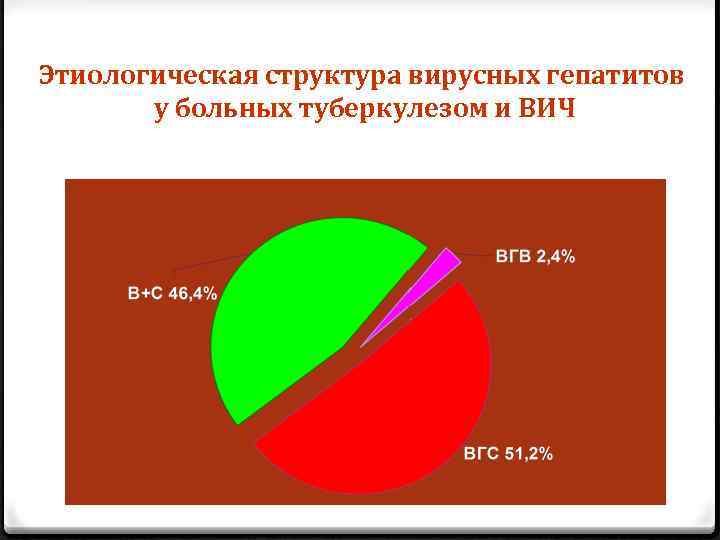
Этиологическая структура вирусных гепатитов у больных туберкулезом и ВИЧ

КЛИНИЧЕСКИЕ ВАРИАНТЫ ТУБЕРКУЛЕЗА У ВИЧ-ИНФИЦИРОВАННЫХ 0 0 0 Туберкулез внутригрудных лимфатических узлов Инфильтративный туберкулез легких ( с распадом и без распада) Диссеминированный туберкулез легких Фиброзно-кавернозный туберкулез легких В 50% случаев туберкулез распространенный и поликавернозный У большинства больных на ранних стадиях бактериовыделение массивное 20 -30% больных имеют лекарственно устойчивые штаммы МБТ Бактериемия при CD 4 более 200 клеток - 4%, CD 4 100 клеток и менее– 49% Резкое повышение иммуноглобулинов G, M, A Внелегочные формы туберкулеза обнаруживаются при снижении CD 4 до 200 клеток и менее Милиарный туберкулез и менингит
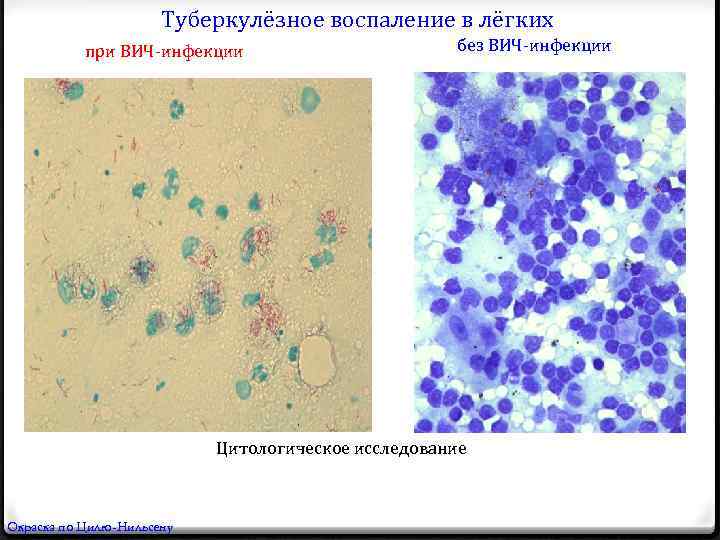
Туберкулёзное воспаление в лёгких при ВИЧ-инфекции без ВИЧ-инфекции Цитологическое исследование Окраска по Цилю-Нильсену

ЛАБОРАТОРНЫЕ МЕТОДЫ ДИАГНОСТИКИ ТБ У ВИЧ-ИНФИЦИРОВАННЫХ НИЗКАЯ ИНФОРМАТИВНОСТЬ РЕНТГЕНОЛОГИЧЕСКИХ ДАННЫХ НА РАННИХ СРОКАХ БОЛЕЗНИ 0 Информативные: поиск МБТ, особенно после бронхологического исследования или принудительного откашливания или взятия промывных вод бронхов МБТ(+) без выраженных локальных легочных поражений или умеренных интерстициальных изменений 0 Ранняя бактериемия 0 Кожные пробы с туберкулезом : у больных СПИДом, как правило, отрицательные. Положительные- только 30%). Ранние стадии ВИЧ- положительные результаты у 75% больных Поздние стадии ВИЧ- анергия (рекомендуется использовать не 2 ТЕ, а 5, 10, и даже 100 ТЕ)
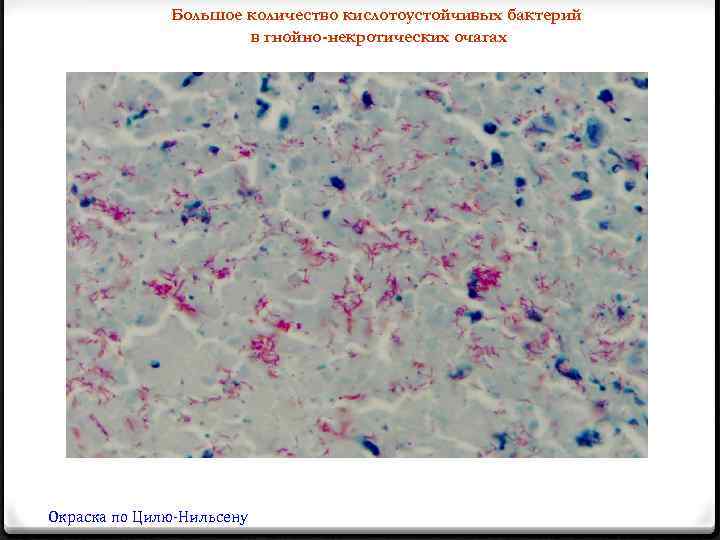
Большое количество кислотоустойчивых бактерий в гнойно-некротических очагах Окраска по Цилю-Нильсену
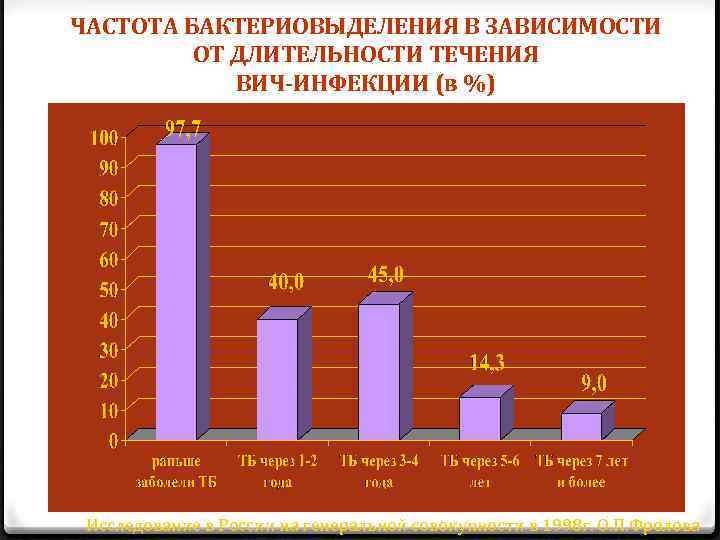
ЧАСТОТА БАКТЕРИОВЫДЕЛЕНИЯ В ЗАВИСИМОСТИ ОТ ДЛИТЕЛЬНОСТИ ТЕЧЕНИЯ ВИЧ-ИНФЕКЦИИ (в %) Исследование в России на генеральной совокупности в 1998 г. О. П. Фролова
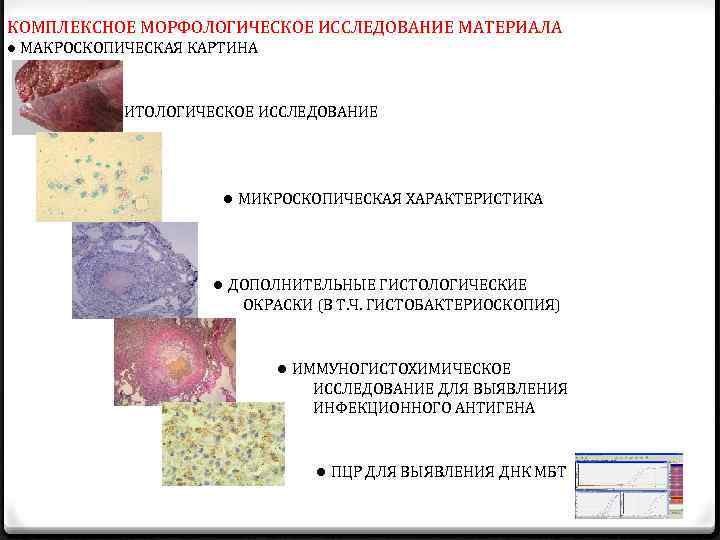
КОМПЛЕКСНОЕ МОРФОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ МАТЕРИАЛА ● МАКРОСКОПИЧЕСКАЯ КАРТИНА ● ЦИТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ● МИКРОСКОПИЧЕСКАЯ ХАРАКТЕРИСТИКА ● ДОПОЛНИТЕЛЬНЫЕ ГИСТОЛОГИЧЕСКИЕ ОКРАСКИ (В Т. Ч. ГИСТОБАКТЕРИОСКОПИЯ) ● ИММУНОГИСТОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ ДЛЯ ВЫЯВЛЕНИЯ ИНФЕКЦИОННОГО АНТИГЕНА ● ПЦР ДЛЯ ВЫЯВЛЕНИЯ ДНК МБТ

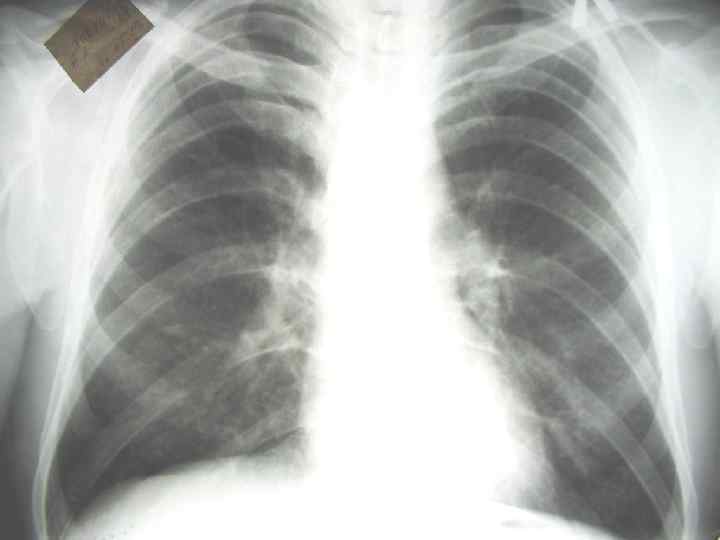
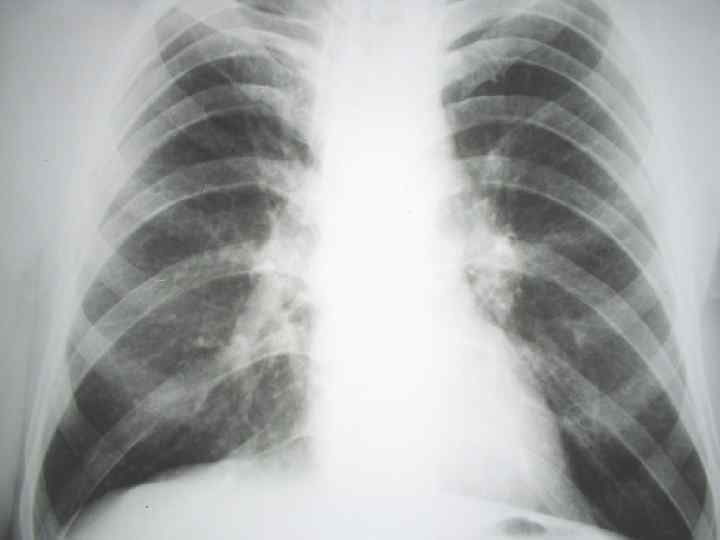
Рентгенологические проявления туберкулеза при ВИЧ-инфекции 0 Нетипичность рентгенологических признаков (свойственна далеко зашедшему иммунодефициту, когда количество CD 4 ниже 200 клеток в 1 мл) 0 Преобладание инфильтративных поражений нижних и средних отделов легких 0 Увеличение внутригрудных лимфоузлов (на поздних стадиях ВИЧ встречается до 72%) 1. расширение корней, неструктурность, поражаются трахеобронхиальные и бронхопульмональные лимфоузлы. 2. Отсевы- лимфогенные- в нижние отделы легких, гематогенные- в верхние отделы легких 0 Редко образуются полости распада и ателектазы 0 Экссудативный плеврит 0 Интерстициальные изменения (д/д с лимфоидной интерстициальной пневмонией) 0 На поздних стадиях ВИЧ рентгенологическая картина туберкулеза может характеризоваться только обогащенным легочным рисунком 0 Диссеминированный туберкулез- милиарный- мелкие поли и мономорфные очаги 1. Рентгенологические признаки задерживаются, а у 12% больных признаки диссеминации так и не появляются 2. Развитие острейшего туберкулезного сепсиса типа Ландузи ( казеозные очаги без клеточной реакции)
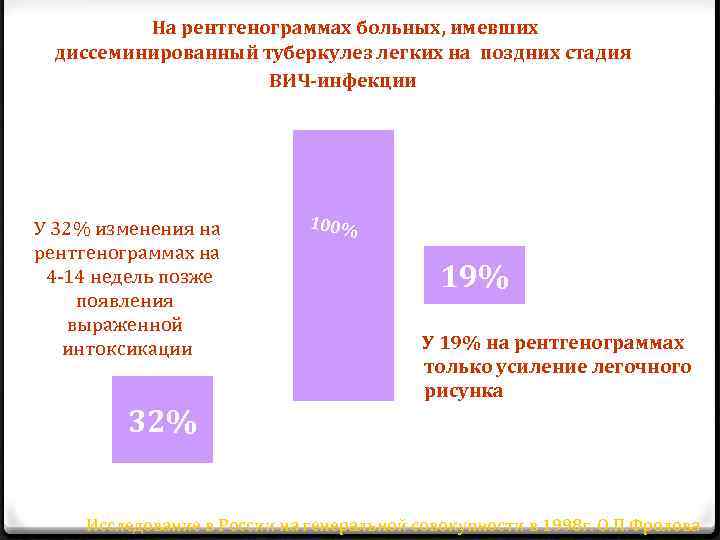
На рентгенограммах больных, имевших диссеминированный туберкулез легких на поздних стадия ВИЧ-инфекции У 32% изменения на рентгенограммах на 4 -14 недель позже появления выраженной интоксикации 100% 19% У 19% на рентгенограммах только усиление легочного рисунка 32% Исследование в России на генеральной совокупности в 1998 г. О. П. Фролова
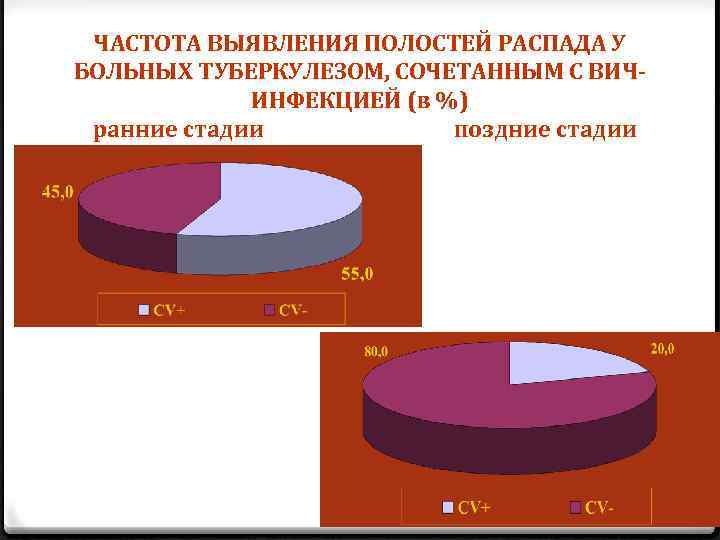
ЧАСТОТА ВЫЯВЛЕНИЯ ПОЛОСТЕЙ РАСПАДА У БОЛЬНЫХ ТУБЕРКУЛЕЗОМ, СОЧЕТАННЫМ С ВИЧИНФЕКЦИЕЙ (в %) ранние стадии поздние стадии

КЛИНИЧЕСКИЕ ОСОБЕННОСТИ ТУБЕРКУЛЕЗА НА РАННИХ И ПОЗДНИХ СТАДИЯХ ВИЧ 0 Выраженность клинической картины туберкулеза определяется прогрессированием ВИЧ 0 У больных на поздних стадиях ВИЧ преобладают явления интоксикации - 97, 7% (против 41 -45%) 0 Кашель - 93, 2% (против 63 -64, 7%) 0 Одышка - 52, 3% ( против 10 -11, 8%) 0 Нарастает распространенность процесса- поражение обоих легких - 40% 0 (против 15 -17%) 0 Быстрая диссеминация и снижение экссудативно-пролиферативных процессов уменьшает частоту распада с 55% до 20% 0 Поражение бронхов в поздних стадиях ВИЧ- 27, 2% 0 Абациллярность мокроты 18, 2% (против 45%) 0 Анергия к туберкулину 0 На поздних стадиях ВИЧ: нфильтративные процессы- 16, 8%, диссеминированные процессы- 61, 4%, генерализация- 36, 4%, менингиты- 5, 8%, внелегочный туберкулез- 2, 2%. Внелегочный туберкулез: чаще встречается при ВИЧ-1 (20%). Чаще всего это периферический аденит-9%- поражение узлов симметричное. У 36% размеры узлов достигают 3 см, у 24%-2 см.
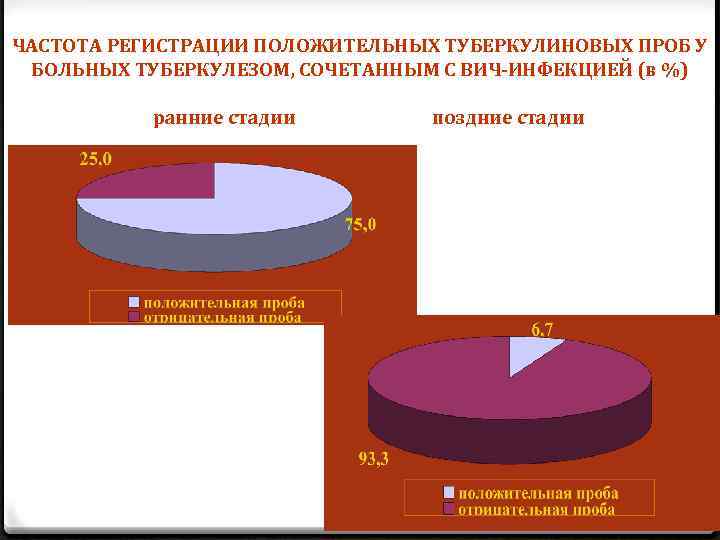
ЧАСТОТА РЕГИСТРАЦИИ ПОЛОЖИТЕЛЬНЫХ ТУБЕРКУЛИНОВЫХ ПРОБ У БОЛЬНЫХ ТУБЕРКУЛЕЗОМ, СОЧЕТАННЫМ С ВИЧ-ИНФЕКЦИЕЙ (в %) ранние стадии поздние стадии

ГЕНЕРАЛИЗОВАННЫЙ ОСТРОПРОГРЕССИРУЮЩИЙ ТУБЕРКУЛЕЗ ГЕМАТОГЕННАЯ И ЛИМФОГЕННАЯ ГЕНЕРАЛИЗАЦИЯ!!! - КАЗЕОЗНЫЙ ЛИМФАДЕНИТ ВСЕХ ГРУПП ЛИМФАТИЧЕСКИХ УЗЛОВ - ПЕРИВАСКУЛЯРНАЯ ЛОКАЛИЗАЦИЯ ОЧАЖКОВ СПЕЦИФИЧЕСКОГО ВОСПАЛЕНИЯ В РАЗЛИЧНЫХ ОРГАНАХ - МИЛИАРНАЯ ДИССЕМИНАЦИЯ В РАЗЛИЧНЫХ ОРГАНАХ - СПЕЦИФИЧЕСКИЕ ВАСКУЛИТЫ - АЛЬТЕРАТИВНО-ЭКССУДАТИВНОЕ ВОСПАЛЕНИЕ!!! - ОТСУТСТВИЕ ПРИЗНАКОВ ГРАНУЛЕМАТОЗНОГО ВОСПАЛЕНИЯ
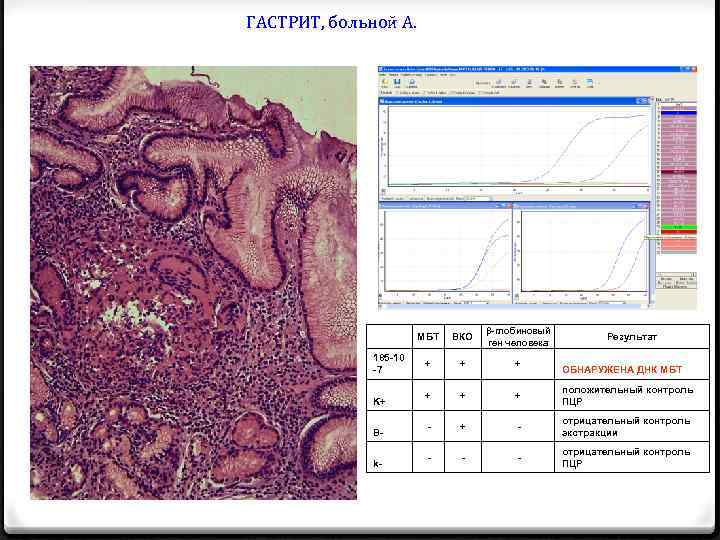
ГАСТРИТ, больной А. МБТ 185 -10 -7 K+ Bk- ВКО β-глобиновый ген человека + + + положительный контроль ПЦР - + - отрицательный контроль экстракции - - - отрицательный контроль ПЦР Результат ОБНАРУЖЕНА ДНК МБТ

Больные, у которых развитие туберкулеза вторично по отношению к ВИЧ (первая группа) 0 Выраженная лимфотропность процесса 0 В период развития внелегочного туберкулеза- периферический аденит 20 -25% Клинические проявления 0 Повышение температура, ухудшение аппетита, эмоциональная лабильность, раздражительность, снижение способности концентрировать внимание, параспецифические реакции - часто (кератоконьюнктивит, блефарит, фликтены, узловатая эритема, катаральный эндобронхит) Прогрессирование 0 Снижение иммунологической защиты 0 - поражением бронхов- образование лимфобронхиальных свищей - бронхогенное обсеменение 0 Поражение плевры- повторные плевриты 0 Перикардит ( редко) 0 Диссеминация в легких 0 Внелегочные локализации 0 Милиарный туберкулез ( редко- крупноочаговый диссеминированный туберкулез)

Больной Г. , 32 лет 0 04. 02. 10. был фактор переохлаждения. Патология в легких выявлена при обращении к участковому терапевту 07. 02. 10. с жалобами на повышение t до 39, 8, сухой кашель, боль в грудной клетке. Проводилась неспецифическая АБТ с диагнозом внебольничная левосторонняя пневмония, осложненная экссудативным плевритом. Эффект незначительный, консультирован фтизиатром, направлен на лечение в противотуберкулезный стационар. 0 При госпитализации в противотуберкулезный стационар обследован на ВИЧинфекцию, иммуноблот положительный. При МСКТ ОГК – помимо изменений в левом легком и наличия плеврита, увеличены периферические л/узлы (глубокие и поверхностные подмышечные от 5 до 25 мм, внутригрудные л/узлы (аортопульмональные) диаметром 12 и 22 мм. Так же пальпируются заднешейные, подмышечные лимфоузлы до 1 см в диаметре, подвижные, эластичные, безболезненные.
Больной Г. , 32 лет

Больной Г. , 32 лет 0 Консультирован инфекционистом, выставлен предварительный диагноз – ВИЧ-инфекция, стадия 4 А… 0 При детальном расспросе: Инъекционные Н. употреблял несколько раз около 3 лет назад, в основном употребляет курительные смеси. Гетеросексуал, половые связи беспорядочные, в том числе с ПИН. Больной находился в МЛС в 2007 -2009 гг. Исследование крови методом ИФА на HIV проводилось в СИЗО на входе (2007 г. ) и в ИК на входе (2008 г. ). Со слов больного результат отрицательный, на учете не состоял. До этого исследование проводилось в 2005 или 2006 г. при регистрации в России и прописке - отрицательный. Таким образом, течение В 20. более 1, 5 лет сомнительно. 0 В дальнейшем – CD 4+ 512 кл.

Туберкулез внутригрудных лимфатических узлов
Туберкулез внутригрудных лимфатических узлов с лимфогематогенной диссеминацией
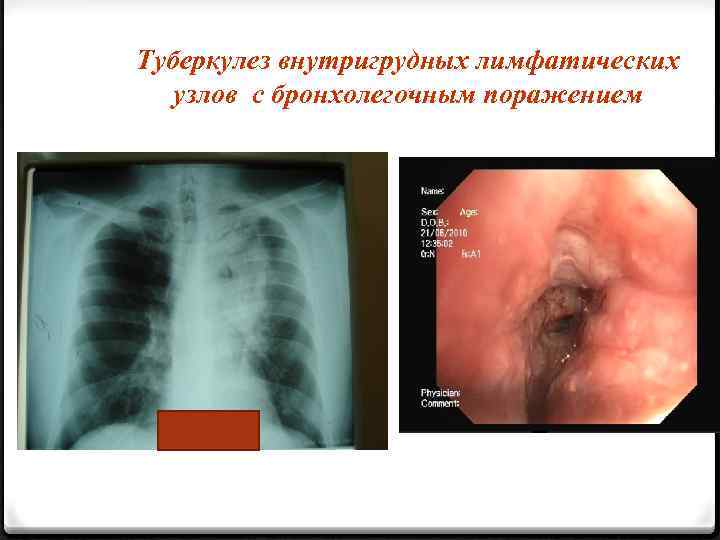
Туберкулез внутригрудных лимфатических узлов с бронхолегочным поражением
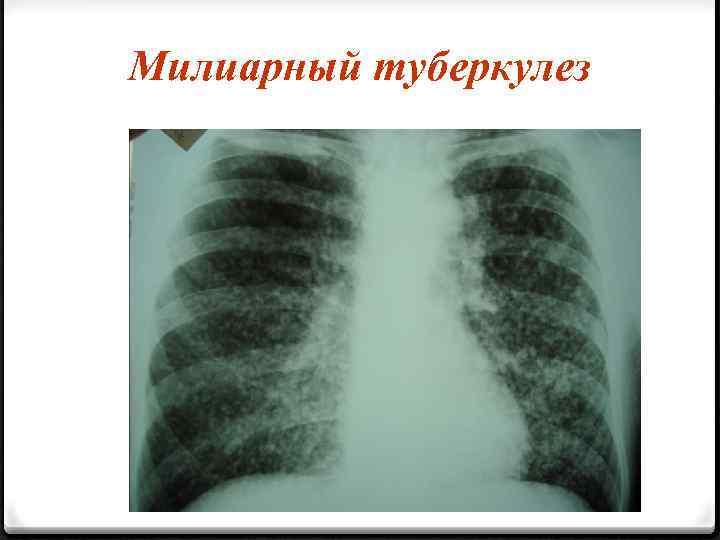
Милиарный туберкулез
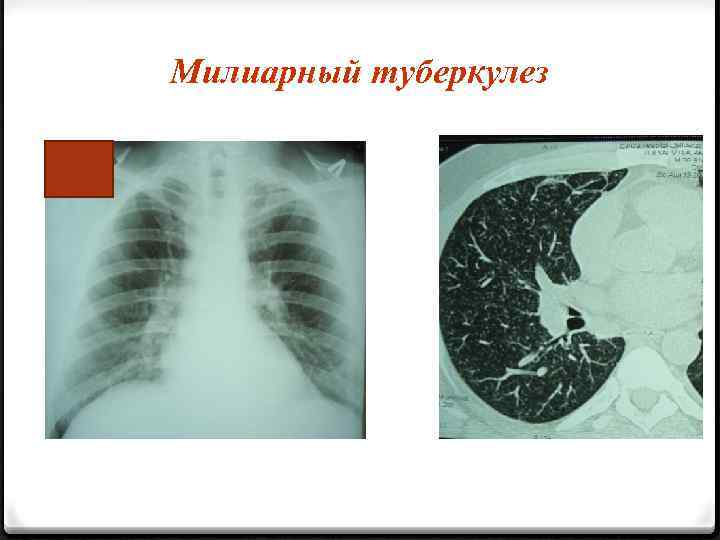
Милиарный туберкулез

БОЛЬНЫЕ, У КОТОРЫХ РАЗВИТИЕ ТУБЕРКУЛЕЗА ПЕРВИЧНО (ВТОРАЯ ГРУППА) Активный туберкулез 0 Замедление или полное прекращение положительной динамики туберкулеза вне зависимости от формы ТБ 0 0 0 Прогрессирование туберкулезного процесса Внелегочные локализации (КСТ, ТГ) Туберкулез течет своеобразно и атипично Диссеминированный туберкулез- редко гематогенный Подострый диссеминированный крупноочаговый туберкулез симметричный, однотипные очаги с преобладанием экссудативноказеозной реакции и тенденцией к прогрессированию Формирование каверн Неблагоприятное течение и прогноз Отягощенное течение - СП и ЛК Туберкулез способствует нарушению иммунного ответа, в первую очередь, Т-клеточного – токсины- ГЗТ – экссудативный компонент усиливается- развитие казеозного некроза- формирование деструктивного туберкулеза- угнетение ГЗТ - снижение количества Т-хелперов- утяжеление ВИЧ- быстрое развитие СПИДа 0 0

ВИЧ-инфекция, стадия 4 В ТБ множественных локализаций: ТВГЛУ , осложненный диссеминацией и экссудативным плевритом МБТ(+), ЛУ (Н); туберкулез периферических лимфатических узлов подмышечной группы. Церебральный токсоплазмоз, Активная ЦМВ-инфекция.

ВТОРАЯ ГРУППА наличие ОТИ 0 Лица, имеющие следы спонтанно излеченного туберкулеза Риск рецидива туберкулеза зависит от объема и характера ОТИ Спонтанно излеченный туберкулез - риск повторного заболевания незначительно выше, чем у здорового населения 0 Лица после клинического излечения туберкулеза Риск заболевания в несколько раз превышает уровень заболеваемости здорового населения
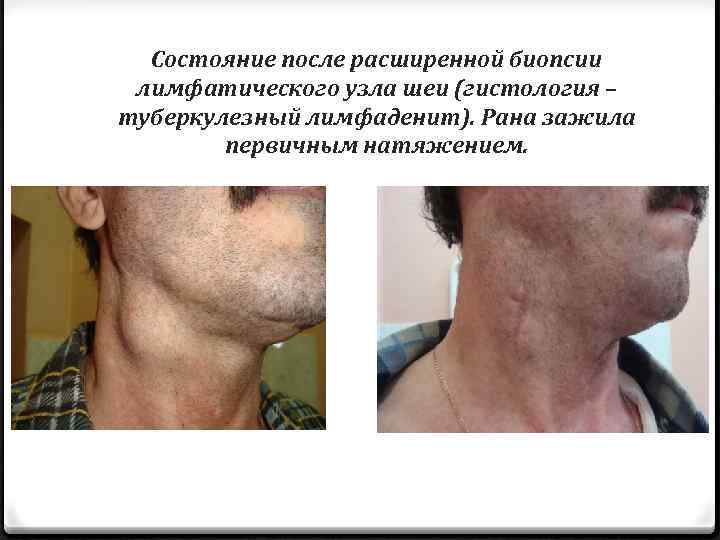
Состояние после расширенной биопсии лимфатического узла шеи (гистология – туберкулезный лимфаденит). Рана зажила первичным натяжением.
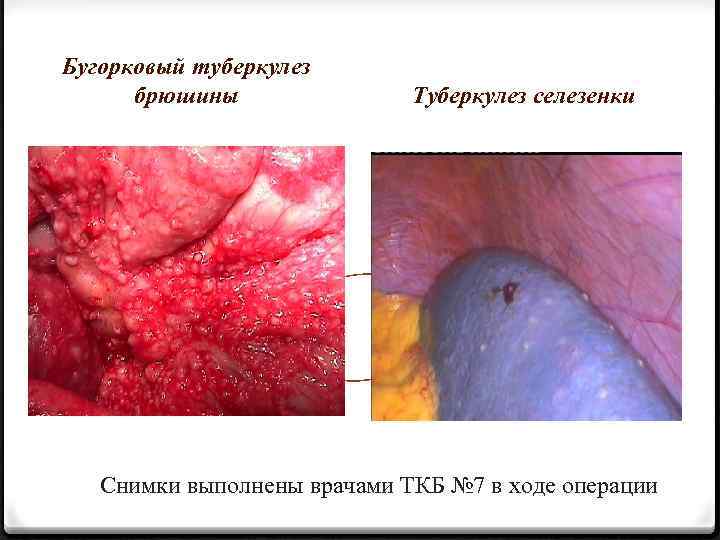
Бугорковый туберкулез брюшины Туберкулез селезенки Снимки выполнены врачами ТКБ № 7 в ходе операции
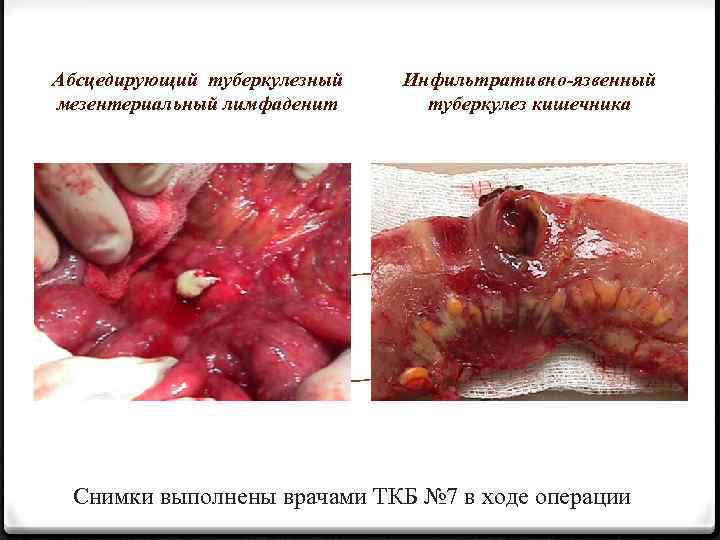
Абсцедирующий туберкулезный мезентериальный лимфаденит Инфильтративно-язвенный туберкулез кишечника Снимки выполнены врачами ТКБ № 7 в ходе операции
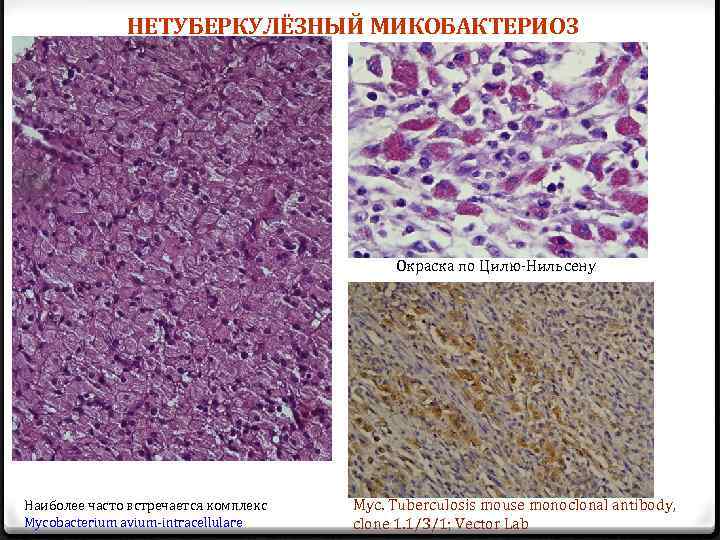
НЕТУБЕРКУЛЁЗНЫЙ МИКОБАКТЕРИОЗ Окраска по Цилю-Нильсену Наиболее часто встречается комплекс Mycobacterium avium-intracellulare Myc. Tuberculosis mouse monoclonal antibody, clone 1. 1/3/1; Vector Lab
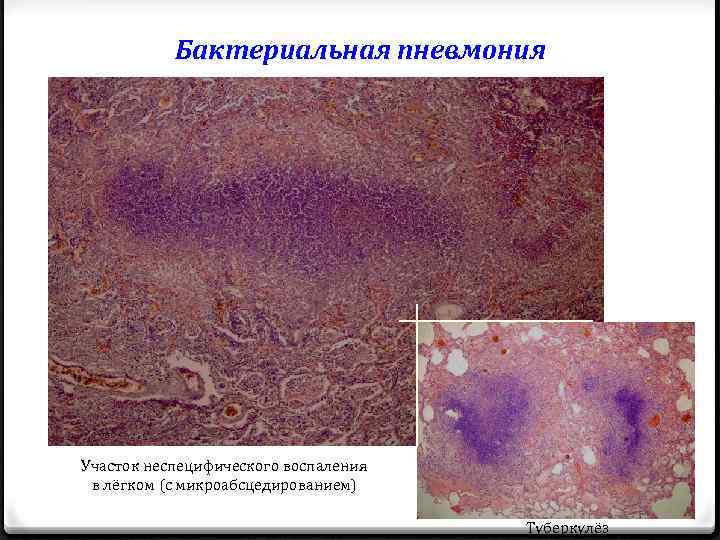
Бактериальная пневмония Участок неспецифического воспаления в лёгком (с микроабсцедированием) Туберкулёз

КРИПТОКОККОЗ ШИК-реакция -При генерализованном процессе макроскопическая картина сходна с туберкулезом (милиарная или мелкоочаговая диссеминация во многих органах, поражение лимфатических узлов, изредка - полости распада) -Микроскопически некротические очажки с лейкоцитарной инфильтрацией -Встречаются эпителиоидно-гигантоклеточные гранулемы -При окраске гистологических срезов по Циль-Нильсену кислотоустойчивые микобактерии не выявляются, при ШИК-реакции криптококки окрашиваются в розовый цвет
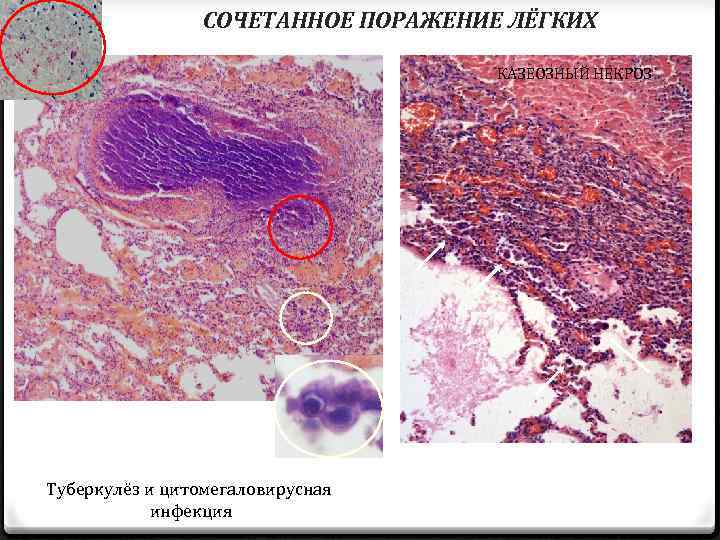
СОЧЕТАННОЕ ПОРАЖЕНИЕ ЛЁГКИХ КАЗЕОЗНЫЙ НЕКРОЗ Туберкулёз и цитомегаловирусная инфекция

Токсоплазмоз 0 Причина: латентная инфекция, вызванная Toxoplasma gondii. 0 У ВИЧ-инфицированных токсоплазмоз чаще всего протекает в форме энцефалита или диссеминированной инфекции. 0 Частота: в отсутствие профилактики развивается у 30% больных СПИДом с латентной инфекцией, вызванной T. gondii (подтверждается серологическим исследованием).

Проявления токсоплазмоза 0 Токсоплазмоз можно заподозрить по клинической картине: üнарушения сознания; üлихорадка; üэпилептические припадки; üголовные боли; üочаговая неврологическая симптоматика, включая парезы и параличи (в том числе черепных нервов), двигательные нарушения, расстройства координации движений, выпадение полей зрения, афазию; üчисло лимфоцитов CD 4 <100 мкл-1 – у более чем 80% больных.

Вирус простого герпеса 0 Вирус простого герпеса также может вызывать менингоэнцефалит и менингит. 0 При герпетическом энцефалите в головном мозге образуются некротические очаги поражения – характерна локализация в височных долях 0 Диагностика: 0 ПЦР ликвора на ДНК вируса простого герпеса 0 Очаговые поражения височных долей на МРТ головного мозга 0 Лечение: 0 Схема первого ряда: ацикловир, 10 мг/кг в/в каждые 8 ч в течение 14 -21 сут. , ИЛИ 0 Схема второго ряда: фоскарнет (при подозрении на устойчивость к ацикловиру), 40 мг/кг в/в каждые 8 -12 ч в течение 14 сут. Тактика ведения пациентов с оппортунистическими инфекциями и общими симптомами ВИЧ/СПИДа Клинический протокол ВОЗ для Европейского региона, 2006

Цитомегаловирусный энцефалит 0 Частота: < 0, 5% среди больных СПИДом (число лимфоцитов CD 4 <50 мкл-1 ). 0 Клиническая картина: 0 быстро прогрессирующая спутанность сознания, 0 симптомы поражения черепных нервов, нистагм, атаксия, 0 головная боль + лихорадка ± цитомегаловирусный ретинит. 0 Диагностика: ü МРТ выявляет перивентрикулярные сливные очаги с усилением контраста. ü ПЦР на цитомегаловирус в СМЖ обладает чувствительностью >80% и специфичностью 90%. ü Выделить культуру ЦМВ из СМЖ обычно не удается. • Лечение: ганцикловир, фоскарнет или оба препарата, в/в. (Джон Бартлетт, «Клинические аспекты ВИЧ-инфекции» , 2007 г. )

Криптококковый менингит 0 Возбудитель – гриб Cryptococcus neoformans 0 Ингаляционный путь инфицирования, особенно в местах обитания голубей 0 Частота: 0 СПИД-индикаторная патология у 8 -10% больных , 0 частота больше у курильщиков. 0 Число лимфоцитов CD 4 <100 мкл-1. 0 Диагностика: 0 КТ и МРТ: в большинстве случаев в норме. 0 выделение культуры возбудителя (удается в 95 -100% случаев), выявление антигенов (чувствительность и специфичность >95%). üОкончательный диагноз: выявление антигенов в СМЖ или выделение культуры возбудителя из СМЖ. Джон Бартлетт, «Клинические аспекты ВИЧ-инфекции» , 2007 г.

Криптококковый менингит: клиника 0 Лихорадка, головная боль, рвота, нарушение сознания – до 75% 0 симптомы поражения черепных нервов, эпилептические припадки (10%); 0 Только одна треть больных имеет ригидность затылочных мышц 0 Фотофобия, нарушение зрения 0 Часто сочетается с орофарингеальным кандидозом 31%; туберкулезом легких 24% 0 Может быть как проявление ВСВИ

Первичная лимфома ЦНС 0 Причина: почти все случаи обусловлены вирусом Эпштейна-Барр. 0 Частота: до применения ВААРТ — 2– 6%, т. е. в 1000 раз чаще, чем среди населения в целом. 0 Клиническая картина: очаговые неврологические или общемозговые симптомы. 0 Число лимфоцитов CD 4 обычно <50 мкл-1. 0 Диагностика: ü МРТ (одиночные или множественные очаги, которые по плотности либо ниже, либо не отличаются от окружающей мозговой ткани, обычно гомогенные, иногда кольцевидные); ü Исследование СМЖ на ДНК вируса Эпштейна-Барр обладает специфичностью > 94% и чувствительностью 80%; ü Биопсия головного мозга. Джон Бартлетт, «Клинические аспекты ВИЧ-инфекции» , 2007 г.

Течение ВИЧ-инфекции без лечения y. ИНФИЦИРОВАНИЕ 2 - 6 недель y. ПЕРВИЧНАЯ ВИЧ-ИНФЕКЦИЯ - 2 - 3 недели yпрекращение симптомов острой ВИЧ-инфекции, СЕРОКОНВЕРСИЯ ВИЧ-инфицирование без клинических симптомов в среднем 8 лет y. СИМПТОМЫ, СВЯЗАННЫЕ С ВИЧИНФЕКЦИЕЙ И СПИД в среднем 1, 3 года СМЕРТЬ

Как формулируется диагноз? 1. Стадия и фаза ВИЧ-инфекции. 2. Развернутый диагноз туберкулеза. 3. Наличие бактериовыделения. 4. Имеющие или имевшие место вторичные заболевания. 5. Сопутствующие заболевания.
![0 B 20 Болезнь, вызванная вирусом иммунодефицита человека [ВИЧ], проявляющаяся в виде инфекционных и 0 B 20 Болезнь, вызванная вирусом иммунодефицита человека [ВИЧ], проявляющаяся в виде инфекционных и](https://present5.com/presentation/2091888_51206677/image-95.jpg)
0 B 20 Болезнь, вызванная вирусом иммунодефицита человека [ВИЧ], проявляющаяся в виде инфекционных и паразитарных болезней 0 Исключения: острый инфекционный синдром, вызванный ВИЧ (В 23. 0) 0 В 20. 0 Болезнь, вызванная ВИЧ, с проявлениями микобактериальной инфекции Болезнь, вызванная ВИЧ, с проявлениями туберкулеза 0 В 20. 1 Болезнь, вызванная ВИЧ, с проявлениями других бактериальных инфекций 0 В 20. 2 Болезнь, вызванная ВИЧ, с проявлениями цитомегаловирусного заболевания 0 В 20. 3 Болезнь, вызванная ВИЧ, с проявлениями других вирусных инфекций 0 В 20. 4 Болезнь, вызванная ВИЧ, с проявлениями кандидоза 0 В 20. 5 Болезнь, вызванная ВИЧ, с проявлениями других микозов 0 В 20. 6 Болезнь, вызванная ВИЧ, с проявлениями пневмонии Pneumocystis carinii 0 В 20. 7 Болезнь, вызванная ВИЧ, с проявлениями множественных инфекций 0 В 20. 8 Болезнь, вызванная ВИЧ, с проявлениями других инфекционных и паразитарных болезней 0 В 20. 9 Болезнь, вызванная ВИЧ, с проявлениями неуточненных инфекционных и паразитарных болезней Болезнь, вызванная ВИЧ, с проявлениями инфекции БДУ
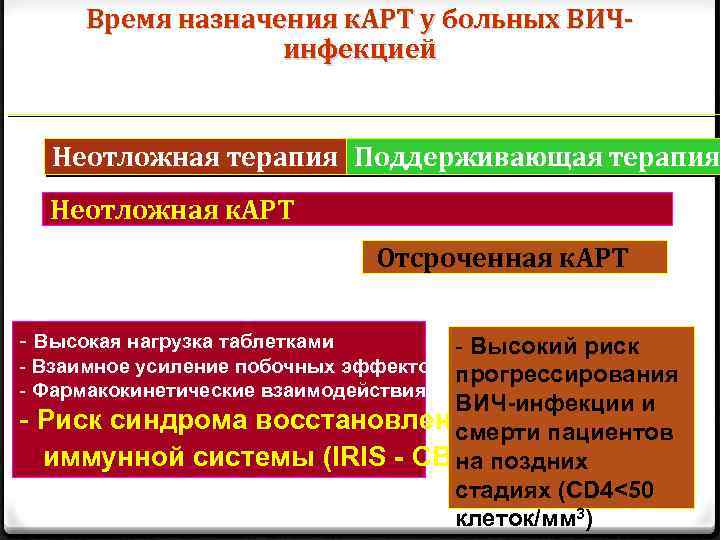
Время назначения к. АРТ у больных ВИЧинфекцией Неотложная терапия Поддерживающая терапия Неотложная к. АРТ Отсроченная к. АРТ - Высокая нагрузка таблетками - Высокий риск - Взаимное усиление побочных эффектов прогрессирования - Фармакокинетические взаимодействия ВИЧ-инфекции и - Риск синдрома восстановления смерти пациентов иммунной системы (IRIS - СВИС) на поздних стадиях (CD 4<50 клеток/мм 3)

SAPIT: Оптимальное время для начала АРВТ для ВИЧ+ТВС б-х ВИЧ (+) пациенты, уровень CD 4+ < 500 кл/мкл и позитивный мазок на КУМ Интегрированное лечение Раннее: начало АРВТ в течение первых 2 месяцев от начала ТВС лечения Позднее: начало как можно вскоре после 2 месяцев интенсивной фазы лечения ТВС (n = 429) (N = 642) Последовательное лечение начало АРВТ как можно скорее после полного курса ТВС лечения (n = 213) 18 месяцев 0 Комитет по мониторингу прекратил терапию в группе последовательного лечения в сентябре 2008 года на основании уровня летальности *ART = QD dd. I/3 TC + EFV Abdool Karim SS, et al. N Engl J Med. 2010; 362: 697 -706.
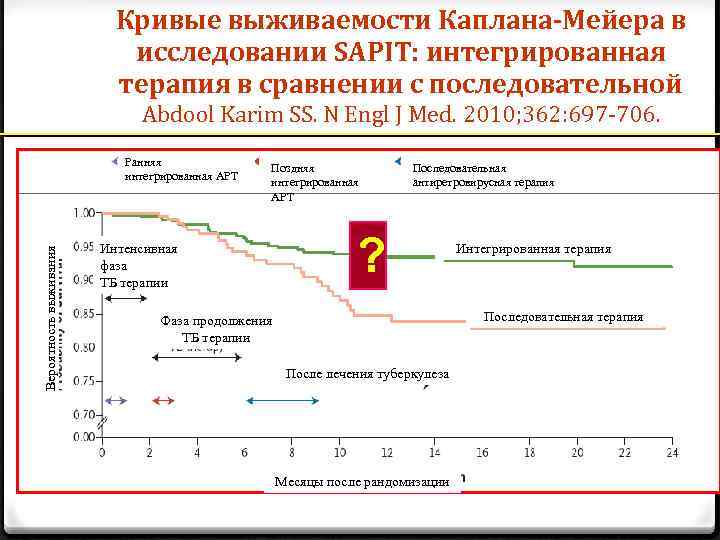
Кривые выживаемости Каплана-Мейера в исследовании SAPIT: интегрированная терапия в сравнении с последовательной Abdool Karim SS. N Engl J Med. 2010; 362: 697 -706. Вероятность выживания Ранняя интегрированная АРТ Поздняя интегрированная АРТ Интенсивная фаза ТБ терапии Последовательная антиретровирусная терапия ? Интегрированная терапия Последовательная терапия Фаза продолжения ТБ терапии После лечения туберкулеза Месяцы после рандомизации
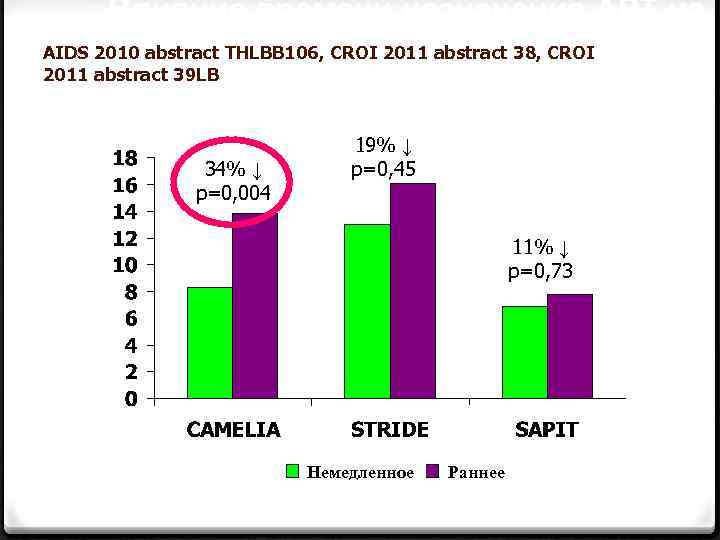
Влияние времени назначения АРТ на смерть (CAMELIA) или смерть/СПИД AIDS 2010 abstract THLBB 106, CROI 2011 abstract 38, CROI 2011 abstract 39 LB (STRIDE, SAPIT) 34% ↓ p=0, 004 19% ↓ p=0, 45 11% ↓ p=0, 73 Немедленное Раннее

Российские критерии начала АРТ Клинические рекомендации. ВИЧ-инфекция и СПИД. М. : ГЭОТАР-Медиа, 2006. Абсолютные критерии 0 Стадия вторичных заболеваний в фазе прогрессирования 0 Стадия первичных проявлений при наличии вторичных заболеваний (2 В) или 0 Количество CD 4 лимфоцитов менее 0, 2 х109 клеток /л* * - Результаты получены не менее чем в двух исследованиях, сделанных с интервалом не менее 4 недель.

Российские критерии начала АРТ Клинические рекомендации. ВИЧ-инфекция и СПИД. М. : ГЭОТАР-Медиа, 2006. Относительные критерии 0 Стадия вторичных заболеваний (4 Б, 4 В) в фазе ремиссии* или 0 Количество CD 4 лимфоцитов 0, 2 -0, 35 х109 клеток/л** или 0 Уровень РНК ВИЧ > 100 000 копий/мл*** * - Терапия может назначаться при активном желании пациента и уверенности врача в том, что пациент будет привержен лечению. **- Результаты получены не менее чем в двух исследованиях, сделанных с интервалом не менее 12 недель. *** - Результаты получены не менее чем в двух исследованиях, сделанных с интервалом не менее 4 недель.

ЛЕЧЕНИЕ ТУБЕРКУЛЕЗА У ВИЧИНФИЦИРОВАННЫХ 0 Раннее (даже при отсутствии рентгенологических признаков, если есть бактериовыделение или бактериемия) 0 Длительное ( от 10 -12 до 18 мес. ) 0 Комплексное 0 ЛУ и переносимость ПТП 0 Режимы подбираются индивидуально 0 Адекватная терапия не менее 4 ПТП- I, R, Z, E 0 Осторожно- стрептомицин! 0 Использование антибиотиков широкого спектра (макролиды, амикацин, ципрофлоксацин) 0 Полиоксидоний (6 мг в/м по схеме) 0 Исключается парентеральное введение ПТП 0 Исключается гормональная терапия 0 0 ПОБОЧНЫЕ ЭФФЕКТЫ ПРИ ЛЕЧЕНИИ БОЛЬНЫХ ТБ+ВИЧ Развитие лекарственной устойчивости, связанное с нарушениями иммунитета, неаккуратностью лечения и как результат внутрибольничного заражения Плохая переносимость ПТП Пиразинамид, изониазид, рифампицин оказывают более выраженное гепато- и гематоксическое действие АРВТ- нефротоксическое и гепатотоксическое действие

Чувствительность микобактерий туберкулеза к противотуберкулезным препаратам среди больных ВИЧ-инфекцией по данным формы 263/-у ТВ (%) 75, 7 устойчивость МБТ к двум препаратам и более 55, 7 из них 49, 4 сохранена 33, 3 11, 0 устойчивость к рифампицину и изониазиду устойчивость к одному препарату имели зависимость от наркотиков 5, 7 имели рецидив туберкулеза
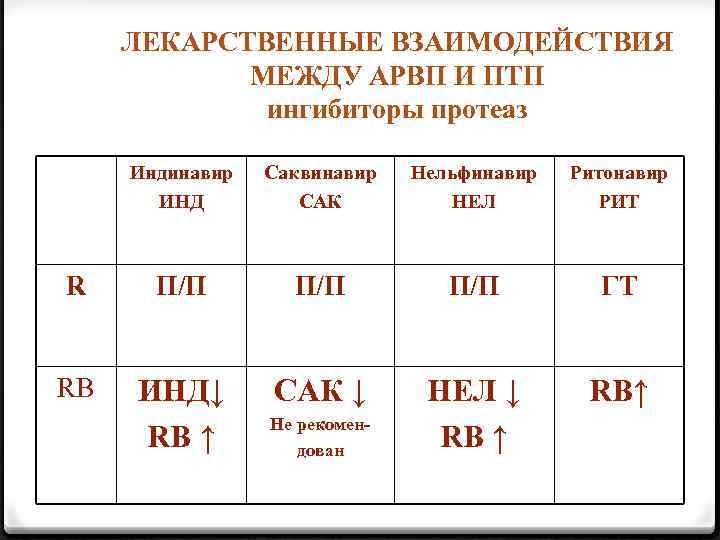
ЛЕКАРСТВЕННЫЕ ВЗАИМОДЕЙСТВИЯ МЕЖДУ АРВП И ПТП ингибиторы протеаз Индинавир ИНД Саквинавир САК Нельфинавир НЕЛ Ритонавир РИТ R П/П П/П ГТ RB ИНД↓ RB ↑ САК ↓ НЕЛ ↓ RB ↑ RB↑ Не рекомендован

МЕТАБОЛИЗМ ИНГИБИТОРОВ ПРОТЕАЗЫ ВИЧ 0 Метаболизим ИП ВИЧ осуществляется изоферментом CYP 3 A 4 системы цитохрома Р-450. 0 Ритонавир – мощный ингибитор цитохрома Р-450, повышает концентрацию в плазме ИП и рифабутина. 0 Рифампицин и Рифабутин – индукторы цитохрома Р 450, уменьшают концентрацию в плазме ИП.
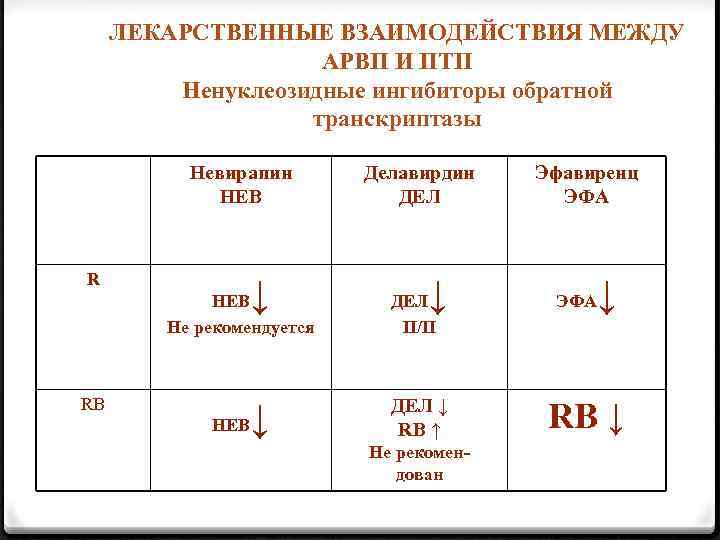
ЛЕКАРСТВЕННЫЕ ВЗАИМОДЕЙСТВИЯ МЕЖДУ АРВП И ПТП Ненуклеозидные ингибиторы обратной транскриптазы Невирапин НЕВ R ↓ НЕВ Не рекомендуется RB НЕВ ↓ Делавирдин ДЕЛ ↓ ДЕЛ П/П ДЕЛ ↓ RB ↑ Не рекомендован Эфавиренц ЭФА ↓ RB ↓

АРВТ и ПТП 0 Ингибиторы протеазы и рифампицин – комбинация недопустима 0 Ингибиторы протеазы и рифабутин – снизить дозу рифабутина до 150 мгр через день 0 ННИОТ (эфавиренц) и рифампицин – оптимальная комбиниация 0 ИИ (ралтегравир) и ПТП – увеличить дозу ралтегравира

IRIS у больных туберкулезом и ВИЧ-инфекцией 0 Частота 17% 0 Средний срок развития 42, 4± 6, 4 дней 0 Тип обострения: - Обострение в зоне уже имевшегося специфического процесса - Вовлечение новых зон в воспалительный процесс Факторы риска - Низкий уровень CD 4 - Высокая вирусная нагрузка - Генерализованный туберкулез IRIS при лекарственной устойчивости МБТ

Мониторинг в процессе лечения (туберкулез) Исследование Кратность Анализ крови 1 раз в мес Анализ мочи 1 раз в мес Биохимическое исследование крови: АЛТ, 1 раз в мес АСТ, билирубин, электролиты, креатинин (мочевина), мочевая кислота, электролиты CD 4 клетки В конце интенсивной фазы, каждые 3 мес Анализ мокроты методом микроскопии в образца, методом посева – 1 образец В конце 2 мес, в начале 5 мес, в конце 6 мес Рентгенография легких (при туберкулезе легких) В те же сроки, что и анализ мокроты

Кратность лабораторных исследований для оценки эффективности и безопасности АРТ Клинические рекомендации. ВИЧ-инфекция и СПИД. М. : ГЭОТАР-Медиа, 2006. 0 Уровень РНК ВИЧ и количество CD 4 -лимфоцитов – через 1, 3 месяца после начала АРТ, далее 1 раз в 3 месяца 0 Клинический анализ крови – через 2 недели, 1 месяц, 3 месяца после начала АРТ, далее 1 раз в 3 месяца 0 Биохимический анализ крови – через 1, 3 месяца после начала АРТ, далее 1 раз в 3 месяца* *При наличии хронического ВГ первое исследование уровня АЛТ через 2 недели после начала АРТ. Содержание ЛПВН и ЛПНП – 1 раз в 6 месяцев.
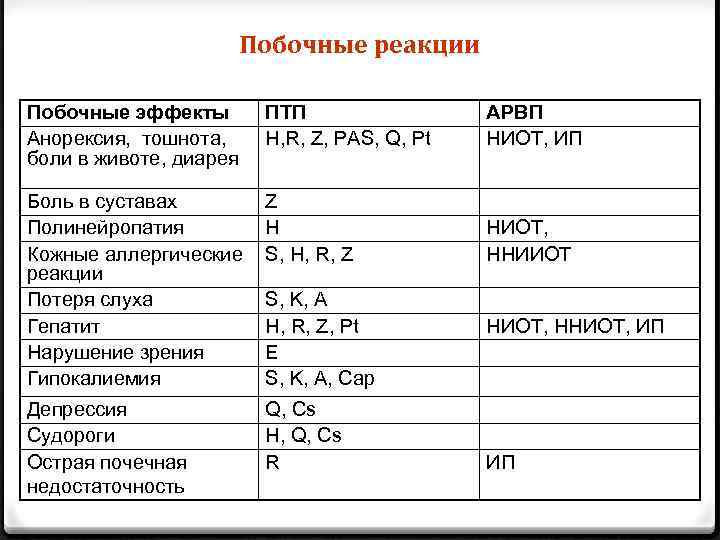
Побочные реакции Побочные эффекты Анорексия, тошнота, боли в животе, диарея ПТП Н, R, Z, PAS, Q, Pt АРВП НИОТ, ИП Боль в суставах Полинейропатия Кожные аллергические реакции Потеря слуха Гепатит Нарушение зрения Гипокалиемия Z Н S, H, R, Z НИОТ, ННИИОТ Депрессия Судороги Острая почечная недостаточность Q, Cs H, Q, Cs R S, K, A H, R, Z, Pt Е S, K, A, Cap НИОТ, ННИОТ, ИП ИП

Эффективность противотуберкулезной терапии у ВИЧинфицированных больных с туберкулезом ВААРТ+ Клинич. улучшение Отсутствие динамики ВААРТ- Прогрессирование туберкулеза Летальный исход

Эффективность комбинированной терапии в зависимости от сроков применения ВААРТ относительно начала противотуберкулезного лечения

Эффективность противотуберкулезной терапии у больных ТБ/ВИЧ в зависимости от уровня CD 4

ИСХОДЫ § На поздних этапах ВИЧ излечение регистрируется только у 23, 5%, а неблагоприятный исход - у 44, 2% больных. § У 34% больных на поздней стадии ВИЧ, получивших инвалидность I или II групп, она связана с туберкулезом. Ø Неэффективность лечения обусловлена: • поражением большой поверхности легких, внутригрудных лимфатических узлов и других органов • наличием других СПИД-индикаторных заболеваний (60%) • неадекватным назначением ПТП, низкими дозировками- 13, 3% • ЛУ МБТ усиливается при ВИЧ, повышая смертность с 72% до 89% • большей частотой побочных реакций • отсутствием АРВТ • нарушением больничного режима
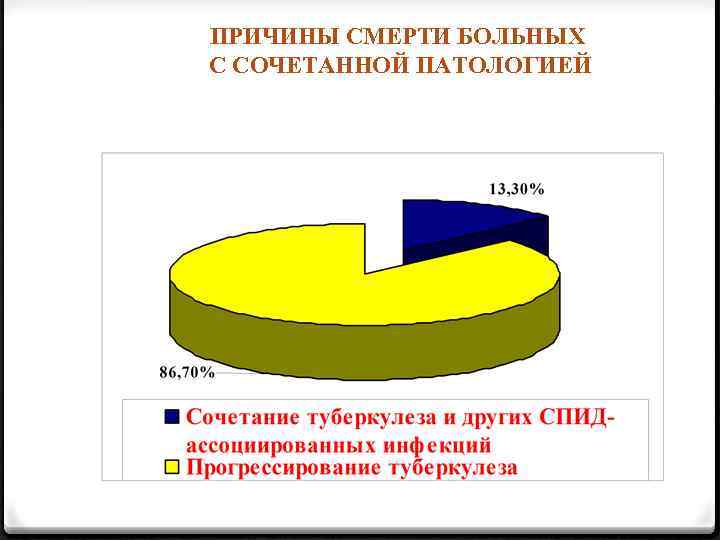
ПРИЧИНЫ СМЕРТИ БОЛЬНЫХ С СОЧЕТАННОЙ ПАТОЛОГИЕЙ
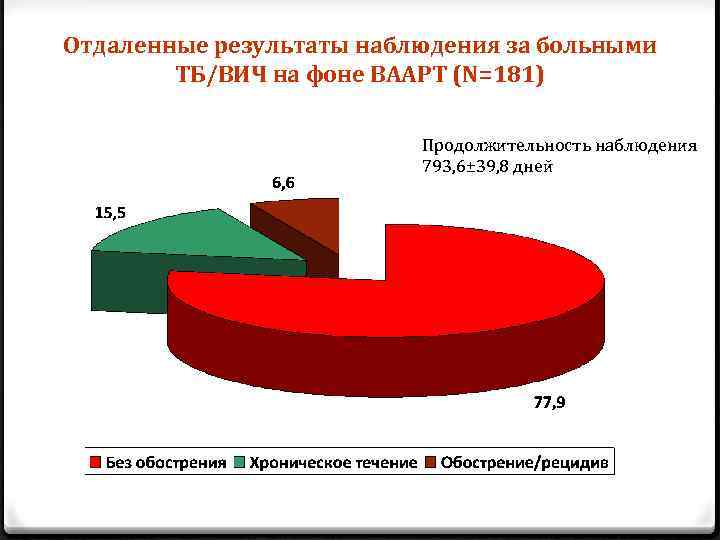
Отдаленные результаты наблюдения за больными ТБ/ВИЧ на фоне ВААРТ (N=181) Продолжительность наблюдения 793, 6± 39, 8 дней

Определение стадий ВИЧ-инфекции у детей до 1, 5 лет больных туберкулезом 0 В пользу стадии 4 Б или 4 В свидетельствует стойкое поражение иммунной системы, недоношенность и др. патология плода. 0 Стадия первичных проявлений при заражении в родах или перед родами может приводить к снижению иммунитета, но недоношенность и другая патология плода не должна иметь место. 0 Для более объективной оценки окончательно диагноз ВИЧинфекции с указанием ее стадии устанавливается после динамического наблюдения за ребенком в течение 18 месяцев, как это указано в нормативных документах.

Определение стадий ВИЧ-инфекции у детей до 1, 5 лет больных туберкулезом Через 18 месяцев: - субклиническая стадия (3) показывается при нормальных показателях СД 4 лимфоцитов и типичном течении туберкулеза, - стадия вторичных заболеваний 4 Б и 4 В при клинических, лабораторных и морфологических признаках иммунодефицита, при том, стадия 4 Б - при отсутствии генерализации процесса, стадия 4 В - при генерализации туберкулезного процесса В возрасте ребенка до 1, 5 лет вместо стадии ВИЧ-инфекции указывается в динамике число СД 4 лимфоцитов.
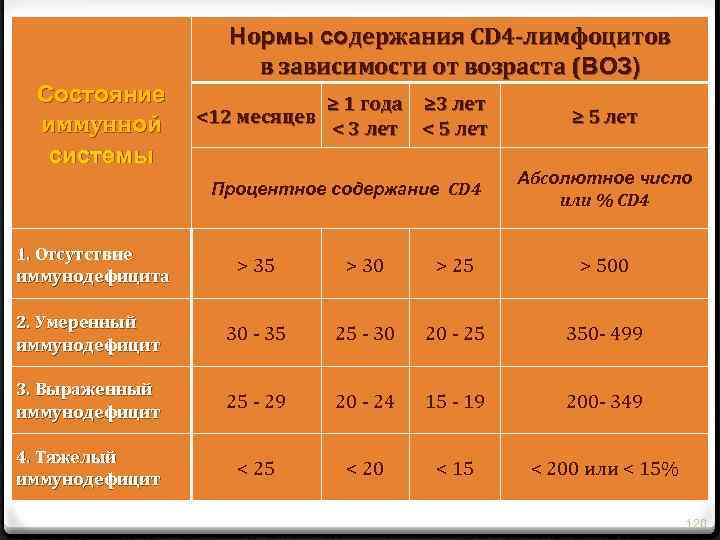
Состояние иммунной системы Нормы содержания CD 4 -лимфоцитов в зависимости от возраста (ВОЗ) <12 месяцев ≥ 1 года ≥ 3 лет < 5 лет Процентное содержание CD 4 ≥ 5 лет Абсолютное число или % CD 4 1. Отсутствие иммунодефицита > 35 > 30 > 25 > 500 2. Умеренный иммунодефицит 30 - 35 25 - 30 20 - 25 350 - 499 3. Выраженный иммунодефицит 25 - 29 20 - 24 15 - 19 200 - 349 4. Тяжелый иммунодефицит < 25 < 20 < 15 < 200 или < 15% 120

Клиническая классификация ВИЧ-инфекции 1. Стадия инкубации 2. Стадия первичных проявлений. Варианты течения: А. Бессимптомное Б. Острая инфекция без вторичных заболеваний В. Острая инфекция с вторичными заболеваниями 3. Стадия субклиническая. 4. Стадия вторичных заболеваний: 4 А 4 Б 4 В Фазы стадии вторичных заболеваний: клинического прогрессирования (в отсутствие АРТ, на фоне АРТ) клинической ремиссии (спонтанной, после АРТ, на фоне АРТ)

Критерии для оценки состояния иммунной системы • Без иммунодефицита (указать число СД 4 лимфоцитов) • Иммунодефицит без прогрессирования (указать число СД 4 лимфоцитов) • Прогрессирование иммунодефицита (указать число СД 4 лимфоцитов)

ПРОФИЛАКТИКА ТУБЕРКУЛЕЗА У ВИЧ-ИНФИЦИРОВАННЫХ 0 0 0 1. 2. 0 0 Первичная профилактика – направлена на предупреждение заболевания туберкулезом среди больных ВИЧ-инфекцией, не имеющих туберкулеза Вторичная профилактика – направлена на раннее выявление имеющегося заболевания туберкулезом Третичная профилактика- предупреждение прогрессирования или осложнений заболевания Организация контролируемого лечения туберкулеза у больных ВИЧинфекцией Создание системы психологической и социальной адаптации больных Химиопрофилактику туберкулеза следует проводить с учетом стадии ВИЧ-инфекции и снижения чувствительности к туберкулину Непроведение химиопрофилактики послужило причиной заболевания туберкулезом у 21% ВИЧ-инфицированных

МЕРОПРИЯТИЯ ПО ВЫЯВЛЕНИЮ ЛИЦ С ВЫСОКИМ РИСКОМ ЗАБОЛЕВАНИЯ ТУБЕРКУЛЕЗОМ НА ФОНЕ ВИЧ-ИНФЕКЦИИ 0 Осмотр фтизиатром всех ВИЧинфицированных: сбор анамнеза 0 1 -2 раза в год- рентгенологическое обследование ВИЧ-инфицированных : создание рентгенархива 0 Туберкулинодиагностика: р Манту 2 раза в год 0 Если больной выделяет мокротуисследование на МБТ

ПРОФИЛАКТИКА ТУБЕРКУЛЕЗА У ВИЧИНФИЦИРОВАННЫХ 0 Информированность широких слоев населения о туберкулезе и 0 0 групп риска о мерах профилактики туберкулеза Проведение ежегодного скринингового обследования на туберкулез ВИЧ-инфицированных и на ВИЧ -больных туберкулезом Организация диспансерного наблюдения за больными ВИЧ в аспекте туберкулеза (ФЛГ, бактериологическое обследование, туберкулинодиагностика) Проведение ВИЧ-инфицированным химиопрофилактики с учетом стадии ВИЧ Организация качественного лечения больных с сочетанной патологией с проведением полноценных основных и противорецидивных курсов лечения

ПРОФИЛАКТИКА ТУБЕРКУЛЕЗА У ВИЧИНФИЦИРОВАННЫХ (продолжение) 0 Индивидуальное консультирование больных и их родственников по вопросу о целесообразности проведения основных и противорецидивных курсов лечения туберкулеза 0 Организация медико-психологической поддержки больным психотерапевтом центра СПИДа 0 Обеспечение госпитализации больных туберкулезом в боксированные палаты в соответствие с противоэпидемическими требованиями 0 Обучение больных и их родственников основам противоэпидемических требований в домашних условиях 0 Организация систематического обследования медперсонала 0 АКТИВНАЯ АРВТ- наиболее эффективный метод профилактики суперинфекции у ВИЧинфицированных

ХИМИОПРОФИЛАКТИКА ТБ У ВИЧИНФИЦИРОВАННЫХ Реакция Манту 5 мм и более: При отсутствии заболевания туберкулезом и нормальном иммунном статусе химиопрофилактика не проводится 2. Химиопрофилактика проводится только при снижении иммунного статуса 0 Вираж туберкулиновой пробы: курсы химиопрофилактики проводят в соответствии со стадией ВИЧ 0 Реакция 21 мм и более, а также везикуло-некротическая реакция независимо от размера с лимфангитом и без него: химиопрофилактика проводится в зависимости от стадии ВИЧ 0 При контакте ВИЧ-инфицированного с больным ТБ показаны курсы химиопрофилактики в зависимости от стадии ВИЧ СИСТЕМАТИЧЕСКИ Начиная со стадии ВИЧ 3 А химиопрофилактику следует назначать систематически больным: 0 с положительной реакцией Манту, в том числе в анамнезе, 0 с наличием признаков перенесенного туберкулеза или болевшим им 0 имевшим контакт с больными туберкулезом 0 1.

ХИМИОПРОФИЛАКТИКА ТБ У БОЛЬНЫХ ВИЧИНФЕКЦИЕЙ В СТАДИЯХ 2 А-В Гиперергическая р Манту Изониазид по 10 мг/кг 3 мес. Вираж туберкулиновой пробы Изониазид по 10 мг/кг 3 мес. Контакт с больным ТБ Изониазид по 10 мг/кг 3 мес. Постоянный контакт с больным ТБ Изониазид по 10 мг/кг по 3 мес. 2 раза в год в течение всего времени контакта

ХИМИОПРОФИЛАКТИКА ТБ У БОЛЬНЫХ ВИЧИНФЕКЦИЕЙ В СТАДИИ 3 А вираж гиперергическая р Манту Контакт с больным ТБ постоянный Наличие больших ОТИ Изониазид 10 мг/кг + приразинамид 15 мг/кг + этамбутол 15 мг/кг 3 мес. ежегодно Р Манту 5 мм и более в момент установления ВИЧ или в период наблюдения за больным ТБ в анамнезе Наличие малых ОТИ Контакт в больным ТБ в анамнезе Изониазид 10 мг/кг 3 мес. ежегодно

ХИМИОПРОФИЛАКТИКА ТБ У БОЛЬНЫХ ВИЧИНФЕКЦИЕЙ В СТАДИИ 3 Б-4 Положительная р Манту Заболевание ТБ в анамнезе Наличие ОТИ Контакт в больным ТБ Контакт с больным постоянный Изониазид 10 мг/кг + приразинамид 15 мг/кг + этамбутол 15 мг/кг 3 мес. ежегодно Положительная р Манту в момент установления диагноза или в период наблюдения за больным Контакт с больным ТБ в анамнезе Изониазид 10 мг/кг 3 мес. ежегодно
ТБ+ВИЧ.pptx