Профессор А. Ю. Барановский Хронический панкреатит


Профессор А. Ю. Барановский Хронический панкреатит Лекция для врачей

Клинические (национальные) рекомендации по диагностике и лечению хронического панкреатита (ХП) (2014 г. ) • Разработаны экспертной комиссией Российской гастроэнтерологической ассоциации • Являются национальным руководством для практических врачей, осуществляющих помощь больным ХП, как в стационарных, так и в амбулаторных условиях. • Составлены на основании данных литературы, Европейских доказательных консенсусов по диагностике и лечению ХП. • Рекомендации опубликованы в «Российском журнале гастроэнтерологии, гепатологии и колопроктологии (2014 г. , № 4) и на сайте Российской гастроэнтерологической ассоциации (http: //www. gastro. ru/? Pageld=41)

Определение Хронический панкреатит – заболевание поджелудочной железы, в основе которого лежит хронический воспалительно- дегенеративный процесс железистой ткани, финальной стадией которого является склероз паренхимы органа с утратой его экзокринной и эндокринной функций

Хронический панкреатит длительное воспалительное заболевание поджелудочной железы (ПЖ), проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции.
Хронический панкреатит Частота – 5 -9% среди заболеваний органов пищеварения Общемировая тенденция: увеличение заболеваемости (в 2 раза за последние 30 лет). Распространенность в России среди взрослых за последние 10 лет увеличилась в 3 раза, среди подростков в 4 раза. Патология желчевыводящих путей является причиной ХП в 35 -56% случаев У 40% больных с ХП – синдром дуоденальной Гипертензии.
ПРИЧИНЫ ХРОНИЧЕСКОГО ПАНКРЕАТИТА 1. ЧАСТЫЕ Алкоголизм Холелитиаз Идиопатический Тропический
ПРИЧИНЫ ХРОНИЧЕСКОГО ПАНКРЕАТИТА 2. НЕРЕДКИЕ Гиперлипидемия Хирургические операции Травма, РХПГ Лекарства Язвенная болезнь Гиперпаратиреоз Удвоение панкреатического протока
ПРИЧИНЫ ХРОНИЧЕСКОГО ПАНКРЕАТИТА 3. РЕДКИЕ Опухоль Муковисцидоз Наследственный Ишемия Васкулит

Классификация ХП Рекомендации РГА (2014) 3. По морфологическим признакам: 1. По этиологии: • Интерстиционально-отечный • Билиарнозависимый • Паренхиматозный • Фиброзно-склеротический • Алкогольный • Гиперпластический • Дисметаболический • Кистозный • Инфекционный 4. По характеру клинического • Лекарственный течения: • Аутоиммунный • Редко-рецидивирующий • Идиопатический • Часто-рецидивирующий • С постоянно присутствующей 2. По клиническим проявлениям: симптоматикой ХП. • Болевой 5. Осложнения: • Диспептический Нарушения оттока желчи, портальная • Сочетанный гипертензия (подпеченочная), • Латентный эндокринные нарушения (сахарный диабет, …) и др. , э Ивашкин В. Т. и соавт. , Клиническая медицина. ‒ 1990

ЛЕКАРСТВЕННЫЙ ПАНКРЕАТИТ 1. ГРУППА ВЫСОКОГО РИСКА Диуретики Азатиоприн Тетрациклин L — аспарагиназа Цисплатина Эстрогены 6 — меркаптопурин Сульфасалазин Сульфаниламиды

ЛЕКАРСТВЕННЫЙ ПАНКРЕАТИТ 2. ГРУППА ВОЗМОЖНОГО РИСКА Кортикостероиды Хлорталидон Метронидазол Нитрофураны Кальций

ЛЕКАРСТВЕННЫЙ ПАНКРЕАТИТ 3. ГРУППА ПОТЕНЦИАЛЬНОГО РИСКА Индометацин Рифампицин Изониазид Салицилаты Циклоспорин

Панкреатогенное действие этанола (1) • Прямое токсическое воздействие на секреторные клетки • Снижение содержания бикарбонатов в секрете поджелудочной железы • Увеличение содержания белков в секрете поджелудочной железы • Повышение вязкости секрета поджелудочной железы • Стимуляция выработки секрета поджелудочной железы • Сокращение сфинктера Одди

Панкреатогенное действие этанола (2) • Повышение отношения содержания трипсина к ингибиторам трипсина в секрете поджелудочной железы: предрасполагает к внутрипротоковой активации ферментов • Снижение в секрете поджелудочной железы концентрации белка, способного тормозить образование нерастворимых солей кальция (камней) • Угнетение синтеза в поджелудочной железе цитратов, связывающих кальций, способствующих образованию в протоках белковых пробок и камней • Ухудшение кровообращения в поджелудочной железе

Пищеварительные ферменты поджелудочной железы Фермент Мишень Амилаза Крахмал, гликоген Липаза Триглицериды (образование моноглицеридов и жирных кислот) Фосфолипаза А 2 Фосфадилхолин (образование лизофосфатидилхолина и жирных кислот) Корбаксилэстераза Холестерин, жирорастворимые витамины, глицериды Трипсин (неакт. ) Белки (образуются основные аминокислоты) Химотрипсин (неакт. ) Белки (образуются ароматические аминокислоты, лейцин, глутамин, метионин) Эластаза (неакт. ) Белки (образуются нейтральные аминокислоты) Карбоксипептидазы Белки (образуются аминокислоты) (неакт. )

Основные этапы патофизиологии хронического панкреатита (1) • Повышение давления в протоковой системе поджелудочной железы • Повреждение паренхимы поджелудочной железы • Ферменторея, сопровождающаяся синдромом «уклонения» ферментов • Активация трипсиногена

Основные этапы патофизиологии хронического панкреатита (2) • Аутолиз паренхимы поджелудочной железы трипсином ( «самопереваривание» ) • Развитие геморрагий в паренхиме поджелудочной железы • Активация липазы • Жировой некроз в ткани поджелудочной железы • Диссиминация процесса (жировой некроз в других органах и тканях) • Развитие осложнений
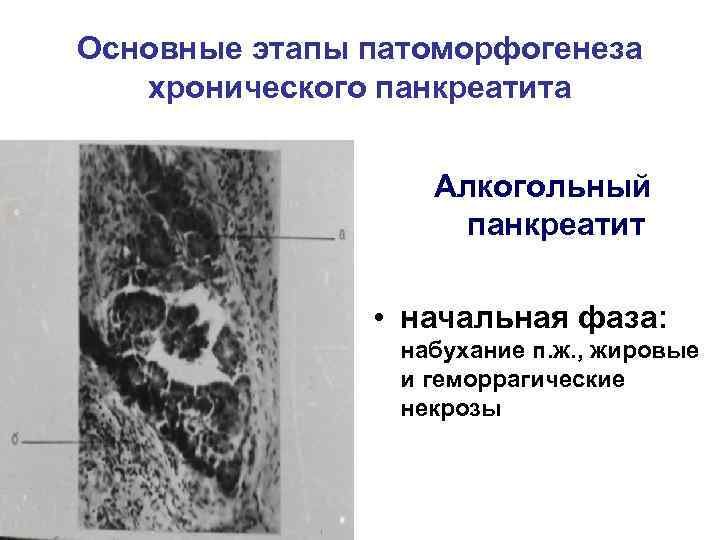
Основные этапы патоморфогенеза хронического панкреатита Алкогольный панкреатит • начальная фаза: набухание п. ж. , жировые и геморрагические некрозы
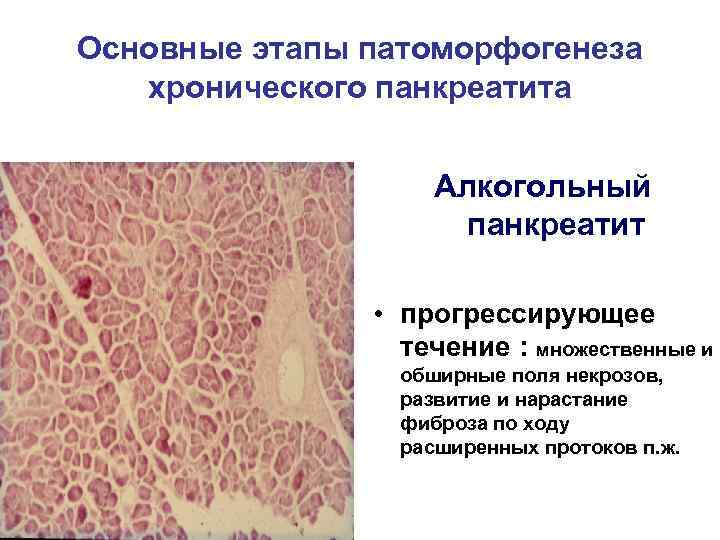
Основные этапы патоморфогенеза хронического панкреатита Алкогольный панкреатит • прогрессирующее течение : множественные и обширные поля некрозов, развитие и нарастание фиброза по ходу расширенных протоков п. ж.

Основные этапы патоморфогенеза хронического панкреатита Алкогольный панкреатит • финальная фаза: разрастание полей фиброзной ткани, единичные или множественные кисты, кальцификаты, атрофия паренхимы

Основные этапы патоморфогенеза хронического панкреатита 2. Билиарнозависимый панкреатит • Гиперплазия, метаплазия и атрофия протокового эпителия, кондиционирование секреторных масс в протоках • Множественные мелкие участки некрозов, поля фиброзирования • Диффузное уплотнение ткани п. ж. с прогрессирующими признаками склерозирования органа

Основные этапы патоморфогенеза хронического панкреатита 3. Паренхиматозный панкреатит • Отек и ишемия паренхимы п. ж. • Дистрофия ацинарных и центроацинарных клеток, сморщивание ацинусов • Мелкоточечные зоны некрозов паренхимы диффузно во всем органе • Диффузное фиброзирование паренхимы • Прогрессирующий склероз ткани п. ж.

ВАРИАНТЫ ХРОНИЧЕСКОГО ПАНКРЕАТИТА 1. КАЛЬЦИФИЦИРУЮЩИЙ Алкогольный Тропический Наследственный При гиперпаротиреозе Идиопатический (ювенильный и старческий)

ВАРИАНТЫ ХРОНИЧЕСКОГО ПАНКРЕАТИТА 2. ОБСТРУКТИВНЫЙ Желчно-каменная болезнь Стеноз фатерова соска Травматический Удвоение панкреатического протока

ВАРИАНТЫ ХРОНИЧЕСКОГО ПАНКРЕАТИТА 3. Паренхиматозный* Ишемический Метаболический Аутоиммунный Токсический Реактивный Лекарственный Васкулит и др.
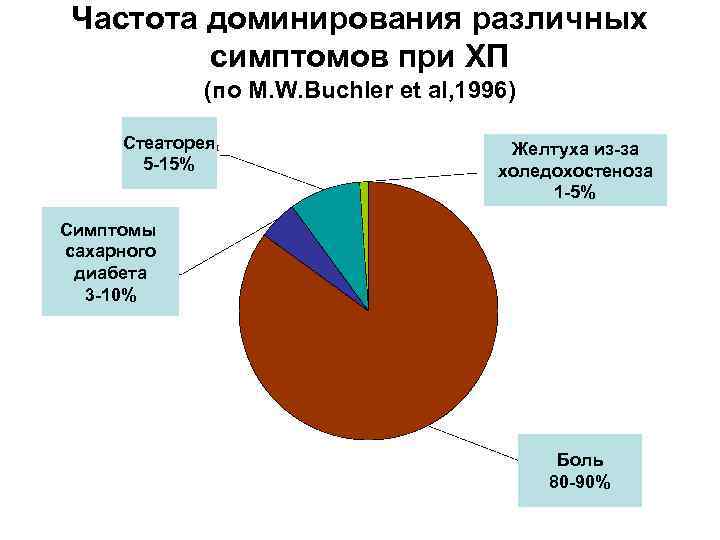
Частота доминирования различных симптомов при ХП (по M. W. Buchler et al, 1996) Стеаторея Желтуха из-за 5 -15% холедохостеноза 1 -5% Симптомы сахарного диабета 3 -10% Боль 80 -90%

КЛИНИЧЕСКОЕ ТЕЧЕНИЕ ХРОНИЧЕСКОГО ПАНКРЕАТИТА 1. БОЛЕВАЯ ФОРМА 2. БЕЗБОЛЕВАЯ ФОРМА С преимущественным нарушением эндокринной функции С преимущественным нарушением экзокринной функции 3. ПАНКРЕАТИЧЕСКАЯ НЕДОСТАТОЧНОСТЬ 4. АТИПИЧНЫЕ ВАРИАНТЫ «химические артриты» липонекроз подкожной клетчатки

Патофизиология боли у больных хроническим панкреатитом 1. Повышение давления внутри протоков поджелудочной железы - нарушение оттока панкреатического секрета - сохранение секреторной деятельности поджелудочной железы - повышение вязкости панкреатического секрета 2. Воспалительное повреждение оболочки нерва поджелудочной железы с разрывом ее ткани или без нее - деструктивно-воспалительные процессы в паренхиме поджелудочной железы - токсико-метаболические повреждения поджелудочной железы - ишемия поджелудочной железы

Профили динамики боли при хроническом панкреатите • Повторяющиеся эпизоды острого панкреатита (некроз ацинусов) на ранних стадиях острого панкреатита • Спонтанное продолжительное купирование боли у пациентов с тяжелой панкреатической дисфункцией на поздних стадиях панкреатита • Персистирующая сильная боль (или частые эпизоды боли) обычно связанная с такими панкреатическими осложнениями как псевдокисты, гипертензия внутрипанкреатических протоков, так и внепанкреатическими осложнениями (частичная обструкция холедоха, язвы двенадцатиперстной кишки)

Болевой синдром при хроническом панкреатите • Болевой синдром встречается у большинства пациентов и является наиболее ярким проявлением заболевания • Более чем у половины пациентов болевой абдоминальный синдром имеет высокую интенсивность и сохраняется длительное время • Боли усиливаются на фоне приема пищи, обычно через 30 мин и провоцируются обильной, жирной, жареной, копченой и в меньшей степени острой пищей, алкоголем и газированными напитками • Отсутствует только у 15 -16 % пациентов, которые характеризуются кальцификатами в паренхиме ПЖ, стеатореей и сахарным диабетом, то есть значительным прогрессированием заболевания • Эти данные подтверждают роль внутрипротокового повышения давления в патогенезе боли и усиление болей после принятия пищи

Последовательность патофизиологических процессов при мальабсорбции* у больных хр. панкреатитом 1. Мальабсорбция жира и стеаторея 2. Нарушение всасывания белков и креаторея 3. Нарушение всасывания углеводов и амилорея редко является клинической проблемой, так как возникает только при практически полном угнетении секреции ферментов поджелудочной железы * - наблюдается при снижении экзокринной функции поджелудочной железы более чем на 90%

Осложнения хр. панкреатита • Билиарная обструкция (10 -30% случаев) • Дуоденальная обструкция (10 -25% случаев) • Избыточный бактериальный рост (40 % случаев) • Экзокринная недостаточность ПЖ • Сахарный диабет (развивается по мере прогрессирования заболевания) • Абдоминальная боль • Трофологическая недостаточность

Диагноз ХП устанавливают на основании: Рекомендации РГА (2014) • условно-специфичных приступов абдоминальной боли • и/или клинических признаков недостаточности внешнесекреторной функции ПЖ у пациента, регулярно принимающего алкоголь, и/или курильщика В пользу диагноза ХП - факт семейного анамнеза заболевания.

Диагноз и рекомендуемые клинические исследования Рекомендации РГА (2014) • В отличие от острого панкреатита при ХП редко наблюдается повышение уровня ферментов в крови или моче, если это происходит, можно подозревать формирование псевдокист или панкреатического асцита • Стойкая гиперамилаземия - позволяет сделать предположение о макроамилаземии (амилаза образует крупные комплексы с белками плазмы, не фильтрующиеся почками, в моче - ее нормальная активность) • Стойкая гиперамилаземия - наличие внепанкреатических источников гиперамилаземии

Ранжирование диагностической значимости синдрома «уклонения» ферментов • Эластаза крови (рано появляется, долго сохраняется) • Липаза крови (поздно появляется, долго сохраняется) • Амилаза крови (рано появляется, быстро снижается)

Внепанкреатические источники гиперамилаземии и гиперамилазурии Рекомендации РГА (2014) • Беременность • Трансплантация почки • Травма головного мозга • Лекарственные препараты (морфин) • Болезни органов брюшной полости: – желчных путей (холецистит, холедохолитиаз) – осложнения язвенной болезни – перфорация или пенетрация язв – непроходимость или инфаркт кишечника – внематочная беременность – перитонит – аневризма аорты – послеоперационная гиперамилаземия

Лабораторная оценка экзокринной состоятельности поджелудочной железы у больных хр. панкреатитом 1. Определение содержания эластазы в кале (самый ранний и чувствительный тест) 2. Определение содержания жира в кале (стеаторея – ранний признак экзокринной недостаточности поджелудочной железы) 3. Определение содержания белка в кале (креаторея поздний и вариабельный признак экзокринной недостаточности поджелудочной железы)

Диагностика ХП Рекомендации РГА (2014) • Диагноз ХП может быть поставлен только на основании достоверных морфологических критериев или сочетания морфологических и функциональных критериев • Диагностика ХП на ранних стадиях остается сложной задачей • Обзорная Rg-графия брюшной полости и УЗИ имеют невысокую чувствительность и не рекомендуются для подтверждения или исключения диагноза ХП • МСКТ, а также МРПХГ и ЭУЗИ – методы выбора для верификации диагноза (УД 3 — СНР С). • В отдельных случаях играет роль и ЭРПГ. • Для верификации диагноза может потребоваться выполнение одного или всех наиболее точных методов, включая динамические исследования через 6– 12 мес. при недостаточном соответствии обнаруживаемых признаков ХП.

Функциональные пробы ПЖ (ФППЖ) Рекомендации РГА (2014 • Оценка экзокринной функции ПЖ: - Прямые методы (классические зондовые, ЭУЗИ со стимуляцией секретином*) – только в рамках клинических исследований - Непрямые методы (определение содержания жира в кале, определение фекальной эластазы-1, дыхательный тест*) • Оценка эндокринной функции ПЖ (определение концентрации гликозилированного гемоглобина (Hb. A 1 с), уровня глюкозы крови натощак или проведения нагрузочной пробы с глюкозой) *- в РФ их применение ограничено – нет секретина, субстрата для дыхательного теста – 13 C-смешанные триглицериды.

Диагностика ХП Рекомендации РГА (2014) • Наиболее доступным методом определения панкреатической недостаточности в РФ является эластазный тест - определение эластазы-1 кала (УД 3 — СНР B). • Диагностика эндокринной недостаточности осуществляется путем определения концентрации Hb. A 1 с (УД 4 — СНР С). • У пациентов с ХП рекомендовано оценивать состояние нутритивного статуса с использованием клинических и биохимических методов (УД 3 — СНР B).

Диагностика хр. панкреатита по балльной системе (по P. Layer и U. Melle)* Оцениваемые параметры Баллы Кальцификация поджелудочной железы 4 Характерные гистологические изменения 4 Характерные изменения по УЗИ или ЭРХПГ 3 Экзокринная недостаточность поджелудочной железы 2 Приступы панкреатита и/или хроническая абдоминальная боль 2 Сахарный диабет 1 Диагноз хронического панкреатита ставится в случае 4 и более баллов *- Clinical pancreatology for practising gastroenterologists and surgeons. Edited by J. E. Dominguez-Munoz. Blackwell Publishing, 2005.

Кембриджская классификация структурных изменений в поджелудочной железе при хроническом панкреатите Изменения ЭРХПГ УЗИ или КТ Нормальная ПЖ Главный панкреатический проток (ГПП) и Нормальные размеры, четкие контуры ПЖ боковые ветви протока не изменены ГПП = 2 мм Паренхима ПЖ гомогенна Один из следующих признаков: Сомнительные изменения ГПП не изменен, менее 3 измененных ГПП = 2 -4 мм боковых ветвей Размеры ПЖ в пределах 1 -2 норм Неоднородная паренхима ПЖ Два или более признаков: Мягкие изменения ГПП не изменен, более 3 измененных ГПП = 2 -4 мм боковых ветвей Незначительное увеличение размеров ПЖ Неоднородность паренхимы Нечеткость контуров ПЖ Умеренные изменения Изменения ГПП и более 3 боковых ветвей Маленькие кисты (менее 10 мм) Неравномерный ГПП Острые фокальные некрозы Повышение эхогенности стенки протока Неровность контуров ПЖ Значительные изменения Все признаки из указанных выше + один или более из следующих признаков: Кисты более 10 мм в диаметре Внутрипротоковые дефекты наполнения Камни/панкреатическая кальцификация Обструкция или стриктуры ГПП Выраженная дилатация и неравномерность ГПП Инвазия в соседние органы

Лечебная программа при хроническом панкреатите Базовая этиологическая направленность терапии: • исключить употребление алкоголя, лекарственных препаратов, которые могут оказать повреждающее действие на ПЖ; • своевременное лечение заболеваний желчевыводящих путей, других заболеваний и патологических состояний, этиологически связанных с хроническим панкреатитом.

Консервативное лечение ХП Рекомендации РГА (2014 Главные задачи: 1) Прекращение употребления алкоголя и отказ от курения 2) Определение причины боли в животе и попытка снижения ее интенсивности 3) Создание функционального покоя поджелудочной железе 4) лечение недостаточности внешнесекреторной функции ПЖ 5) выявление и лечение эндокринной недостаточности на ранних стадиях до развития осложнений 6) нутритивная поддержка

Изменение поведения (модификация образа жизни) Рекомендации РГА (2014) 1. Всем пациентам с ХП следует рекомендовать отказ от курения и воздерживаться от употребления алкоголя. Отказ от алкоголя останавливает прогрессирование экзокринной недостаточности ПЖ (УД 2 b — СНР B). 2. Больные ХП подвержены высокому риску нутритивной недостаточности (УД 3 — СНР C). Научно обоснованной «панкреатической» диеты нет, что диктует необходимость индивидуального подхода к каждому пациенту с максимально возможным расширением рациона питания в сочетании с современной заместительной ферментной терапией для профилактики дефицита макро- и микронутриентов (УД 3 — СНР C). 3. В идеальном случае диета больного ХП не должная отличаться по составу и количеству от рациона здорового человека (УД 4 — СНР C). 4. Пациенту назначают дробный прием пищи с равномерным распределением жира во все порции, количество последнего ограничивают только при неуправляемой стеаторее (УД 4 — СНР C). 5. Лишь в тяжелых случаях, когда выраженная стеаторея вызывает сильный дискомфорт и приводит к социальной дезадаптации, показана диета, содержащая менее 40– 60 г жира в сутки (УД 5 – СНР D)

Лечебная программа при хроническом панкреатите А. Лечение в фазе обострения 1. Профилактика Купирование болевого Периферические М-холинолитики и лечение синдрома, (атропин, платифиллин, адифенин, жизненно опасных ликвидация спазма сфинктера апрофен и др. ). осложнений: Миотропные спазмолитики Одди, • болевого восстановление оттока (папаверин, но-шпа, альверин, дюспаталин и др. ) шока* панкреатического секрета, Ненаркотические анальгетики уменьшение внутриорганного (анальгин, баралгин, тримекаин и давления др. ). Даларгин** Антигистаминные препараты (димедрол, фенкарол и др. ). Новокаин. Эуфиллин. Нитроглицерин. При рефрактерности к Наркотические анальгетики вышеизложенным (промедол, омнопон и др. ). мероприятиям Нейролептанальгезия: Фентанил + дроперидол.

*- Терапия боли при хроническом панкреатите «Учитывая текущий уровень понимания патогенеза боли, на сегодняшний день не существует золотого стандарта для лечения боли при хроническом панкреатите. Рекомендуется мультидисциплинарный индивидуальный подход к каждому пациенту с учетом индивидуальной картины заболевания» «Clinical pancreatology for practising gastroenterologists and surgeons» Edited by J. E. Dominguez-Munoz. Blackwell Publishing. 2005

Выбор препарата для купирования боли при хроническом панкреатите Поскольку эффективность всех групп препаратов для купирования боли (за исключением, опиоидных анальгетиков) не является строго доказанной, то выбор препарата делается исходя из безопасности и переносимости терапии
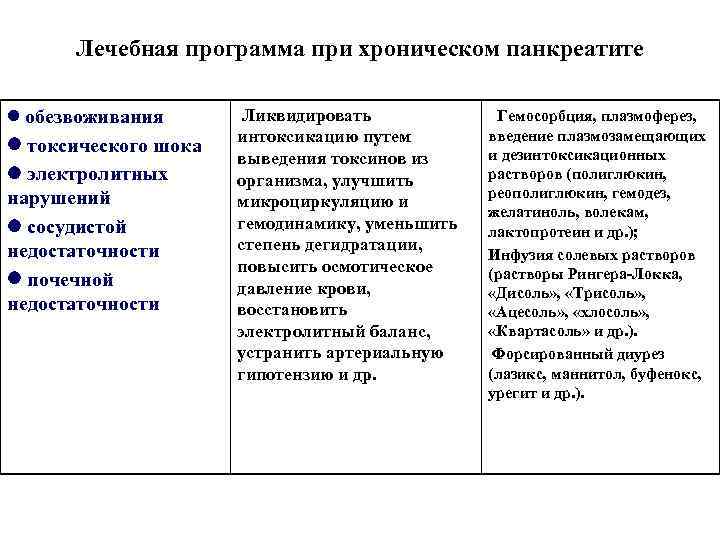
Лечебная программа при хроническом панкреатите обезвоживания Ликвидировать Гемосорбция, плазмоферез, интоксикацию путем введение плазмозамещающих токсического шока выведения токсинов из и дезинтоксикационных электролитных организма, улучшить растворов (полиглюкин, нарушений реополиглюкин, гемодез, микроциркуляцию и желатиноль, волекам, сосудистой гемодинамику, уменьшить лактопротеин и др. ); недостаточности степень дегидратации, Инфузия солевых растворов повысить осмотическое (растворы Рингера-Локка, почечной давление крови, «Дисоль» , «Трисоль» , недостаточности восстановить «Ацесоль» , «хлосоль» , электролитный баланс, «Квартасоль» и др. ). устранить артериальную Форсированный диурез гипотензию и др. (лазикс, маннитол, буфенокс, урегит и др. ).

Купирование боли в животе Рекомендации РГА (2014) • Следует установить причину хронической боли для исключения патологии, требующей эндоскопического и/или хирургического вмешательства (УД 2 b — СНР B). • При интенсивной боли необходимо назначение анальгетиков — парацетамола или НПВС (УД 4 — СНР C) с последующим переходом в случае недостаточной эффективности к трамадолу.

Купирование боли в животе Рекомендации РГА (2014) • В отдельных случаях может потребоваться постоянный прием наркотических анальгетиков или дополнительное пробное 6– 12 -недельное лечение высокими дозами минимикросфер или микротаблеток панкреатина в сочетании с антисекреторными препаратами (ИПП), витаминоминеральными комплексами либо дополнительное назначение антидепрессантов (УД 4 — СНР C) или прегабалина (УД 1 b — СНР A), уменьшающих проявления сопутствующей депрессии, снижающих выраженность боли и потенцирующих эффект ненаркотических анальгетиков.

Купирование боли в животе • Немецкий Консенсус (2012), Венгерский Консенсус (2015) – базис – трехступенчатая схема купирования боли, рекомендованная ВОЗ (5 D, 3 E) Центральные анальгетики Наркотические Парацетамол и НПВП анальгетики (включая метамизол) (пентазоцин), затем легкие опиоиды (трамадол) (промедол, фентанил и др. ) • Итальянский Консенсус (2010) – схожий пошаговый алгоритм • Испанские рекомендации (2013) – то же + на каждом из этапов возможно добавление адъювантных средств (габапентоиды, антиоксиданты, ферменты и др. ) для усиления действия и/или уменьшения дозы ненаркотических и наркотических анальгетиков. Но – нет серьезных исследований, изучающих пошаговую схему купирования боли при ХП. Имеющиеся – малочисленны (10 -40 человек) и посвящены морфину. J. E. Dominguez-Munoz (Ed. ), Blackwell Publishing. 200

Лечебная программа при хроническом панкреатите 2. Подавление Угнетение регуляторного Голод. секреции влияния соляной кислоты на Откачивание через поджелудочной панкреатическую секрецию назогастральный зонд железы: желудочного содержимого. снижение Назначение всасывающихся антацидов (бикарбонатных кислотности буферных растворов), желудочного сока даларгина**. подавление Антисекреторная терапия секреторной (ингибиторы протонной помпы, активности блокаторы Н-2 гистаминовых желудка рецепторов). Усиление антисекреторных устранение механизмов гуморальной Назначение ингибиторов регуляции поджелудочной панкреатической секреции: панкреатической железы. – соматостатина (сандостатин, секреции октреотид); – даларгина**
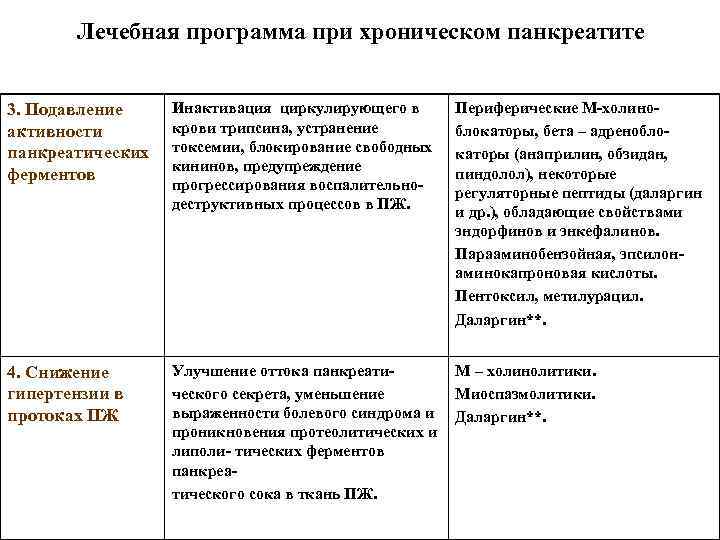
Лечебная программа при хроническом панкреатите 3. Подавление Инактивация циркулирующего в Периферические М-холино- активности крови трипсина, устранение блокаторы, бета – адренобло- панкреатических токсемии, блокирование свободных каторы (анаприлин, обзидан, кининов, предупреждение ферментов пиндолол), некоторые прогрессирования воспалительно- регуляторные пептиды (даларгин деструктивных процессов в ПЖ. и др. ), обладающие свойствами эндорфинов и энкефалинов. Парааминобензойная, эпсилон- аминокапроновая кислоты. Пентоксил, метилурацил. Даларгин**. 4. Снижение Улучшение оттока панкреати- М – холинолитики. гипертензии в ческого секрета, уменьшение Миоспазмолитики. протоках ПЖ выраженности болевого синдрома и Даларгин**. проникновения протеолитических и липоли- тических ферментов панкреа- тического сока в ткань ПЖ.

**- Даларгин при хр. панкреатите Синтетический аналог регуляторных опиоидных пептидов • Репарант • Блокатор желудочной секреции • Угнетает панкреатическую секрецию • Иммуномодулятор • Улучшает микроциркуляцию, лимфоотток • Антистрессорное действие • Поддержание нормального гомеостаза • Ослабляет синтез протеолитических ферментов Применение: в/венно, п/кожно в дозе 2 мг, затем по 5 мг 1 -2 раза в сутки. Курс лечения 4 -6 дней
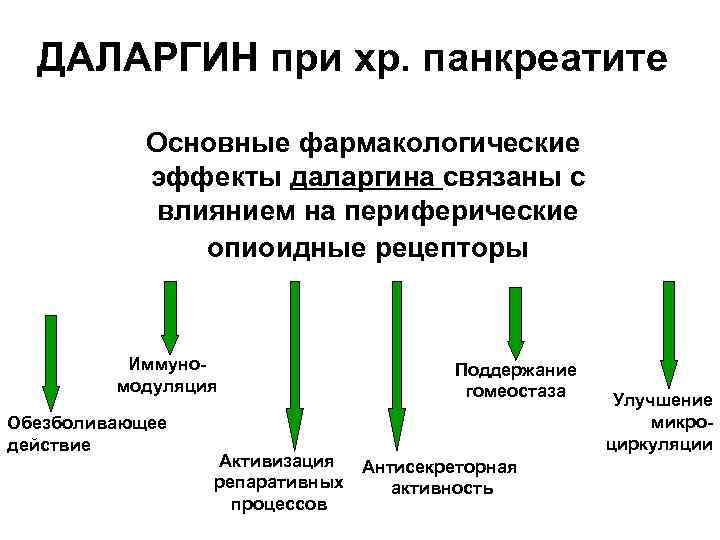
ДАЛАРГИН при хр. панкреатите Основные фармакологические эффекты даларгина связаны с влиянием на периферические опиоидные рецепторы Иммуно- Поддержание модуляция гомеостаза Улучшение Обезболивающее микро- действие циркуляции Активизация Антисекреторная репаративных активность процессов

Лечебная программа при хроническом панкреатите 5. Искусственное Адекватное обеспечение Введение растворов аминокислот, питание больных всеми необходимыми углеводов, жировых эмульсий, (последовательно: питательными веществами витамино – минеральных комплексов внутривенно капельно. полное паренте- ральное, частичное Введение специальных смесей для энтерального зондового питания парентеральное, (Дисо, Нутризон. Изокал, СУПРО зондовое) на время – 2640 и др. ) лечебного голода. 6. Коррекция Заместительная терапия: Полиферментные препараты нарушений устранение явлений (креон, мезим-форте, панцитрат, внешнесекреторной мальабсорбции, мальдигестии панкурмен, солинзим–форте, и стеатореи, обеспечение фестал, энзистал и др. ). Прием функции полноценного расщепления препаратов показан: поджелудочной железы. белков, жиров, углеводов, 1. При расширении рациона восстановление нормальной лечебного питания на фоне функции пищеварительного антисекреторной терапии. конвейера. 2. Во всех случаях секреторной недостаточности ПЖ.
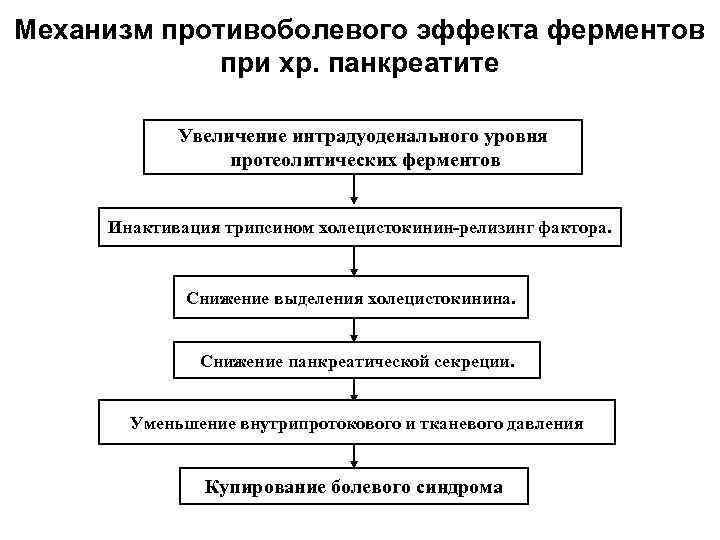
Механизм противоболевого эффекта ферментов при хр. панкреатите Увеличение интрадуоденального уровня протеолитических ферментов Инактивация трипсином холецистокинин-релизинг фактора. Снижение выделения холецистокинина. Снижение панкреатической секреции. Уменьшение внутрипротокового и тканевого давления Купирование болевого синдрома

Эффективность ферментных препаратов в качестве обезболивающих средств • Западные эксперты – нет убедительных доказательств, результаты имеющихся 7 рандомизированных контролируемых испытаний и 1 метаанализа спорны (неоднородность выборок, различия в режиме дозирования и методах оценки эффективности, различия в покрытии препаратов). • Рекомендации РГА (2014) – основание – большое количество отечественных наблюдательных, простых сравнительных и перекрестных исследований. • Зарегистрированный в России таблетированный панкреатин, покрытый энтеросолюбильной оболочкой, не имеет никаких свидетельств эффективности, так как не апробирован ни в одном плацебо- контролируемом исследовании

Угнетение желудочной секреции и повышение интрадуоденального р. Н (создание функционального покоя ПЖ) Рекомендации РГА (2014) 4 ингибиторы протонной помпы (PPI) РАБЕПРАЗОЛ (20 мг - 1 капсула – утром и вечером) ЭЗОМЕПРАЗОЛ (20 мг - 1 капсула – утром и вечером) 4 блокатор Н 2 гистаминовых рецепторов ФАМОТИДИН (40 мг - в 20. 00, либо в 8. 00 и 20. 00) (пероральная и парентеральная формы) 4 антацидные препараты

Подавление секреции ПЖ при ХП Рекомендации РГА (2014) АНАЛОГИ СОМАТОСТАТИНА: • Сандостатин (по 50 мкг 1 -2 раза в сутки) • Октреотид (п/к 100 -300 мкг 3 раза в сутки) М-ХОЛИНОЛИТИКИ: n Платифиллин n Бускопан и др.
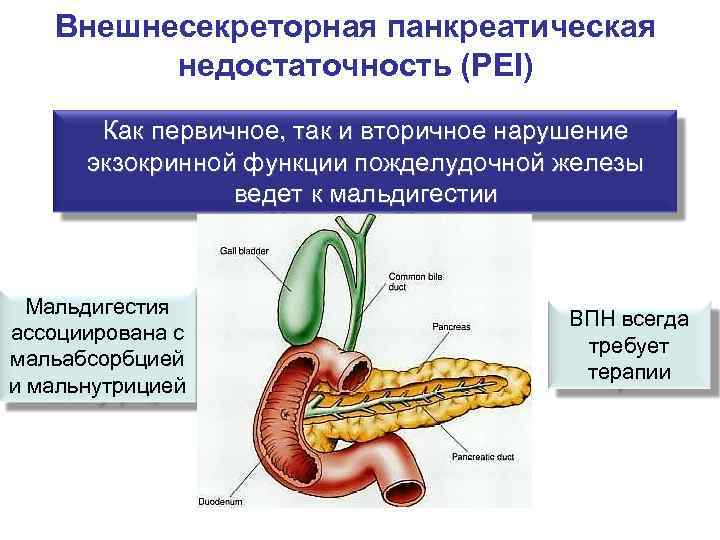
Внешнесекреторная панкреатическая недостаточность (PEI) Как первичное, так и вторичное нарушение экзокринной функции пожделудочной железы ведет к мальдигестии Мальдигестия ВПН всегда ассоциирована с требует мальабсорбцией терапии и мальнутрицией
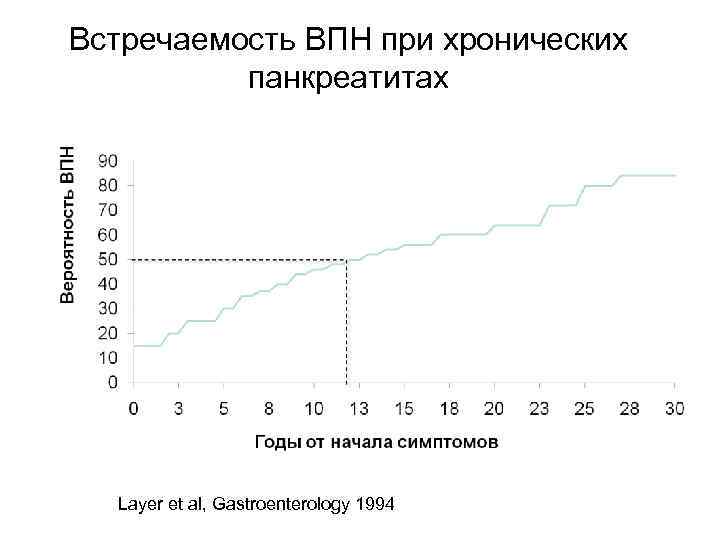
Встречаемость ВПН при хронических панкреатитах Layer et al, Gastroenterology 1994

Клинические проявления ВПН • Стеаторея • Значительно сниженный ИМТ • Симптомы, связанные с мальдигестией • Мальнутриция
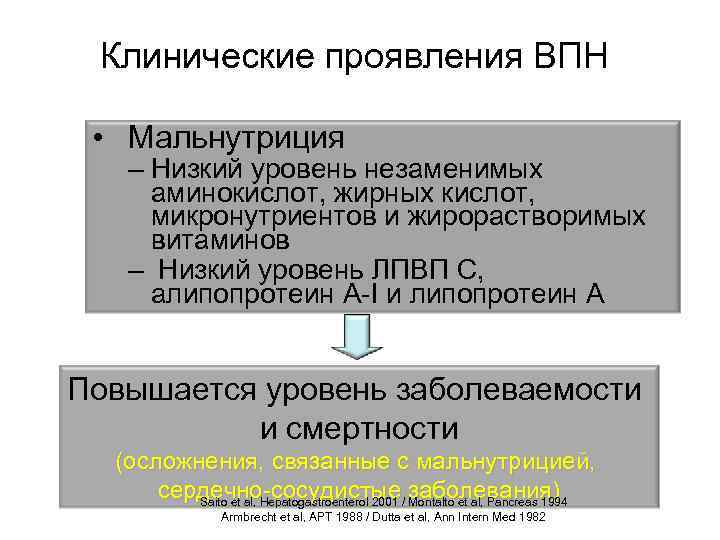
Клинические проявления ВПН • Мальнутриция – Низкий уровень незаменимых аминокислот, жирных кислот, микронутриентов и жирорастворимых витаминов – Низкий уровень ЛПВП С, алипопротеин A-I и липопротеин A Повышается уровень заболеваемости и смертности (осложнения, связанные с мальнутрицией, сердечно-сосудистые заболевания) Saito et al, Hepatogastroenterol 2001 / Montalto et al, Pancreas 1994 Armbrecht et al, APT 1988 / Dutta et al, Ann Intern Med 1982
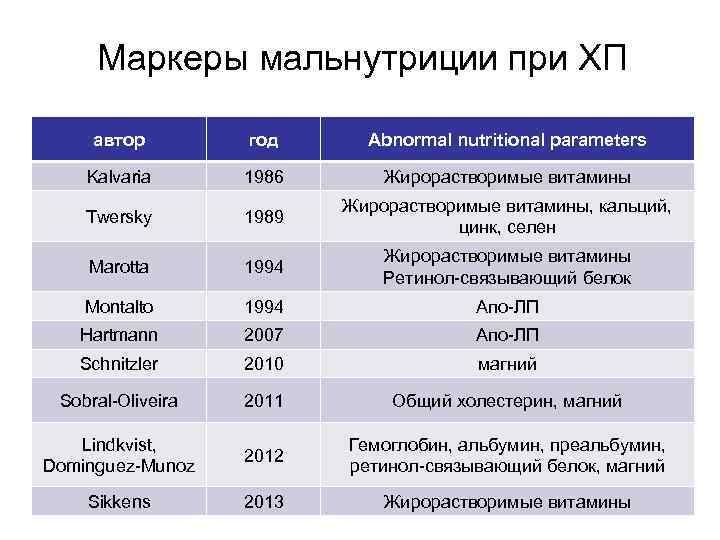
Маркеры мальнутриции при ХП автор год Abnormal nutritional parameters Kalvaria 1986 Жирорастворимые витамины Жирорастворимые витамины, кальций, Twersky 1989 цинк, селен Жирорастворимые витамины Marotta 1994 Ретинол-связывающий белок Montalto 1994 Апо-ЛП Hartmann 2007 Апо-ЛП Schnitzler 2010 магний Sobral-Oliveira 2011 Общий холестерин, магний Lindkvist, Гемоглобин, альбумин, преальбумин, 2012 Dominguez-Munoz ретинол-связывающий белок, магний Sikkens 2013 Жирорастворимые витамины

ВПН оценка нутриционного статуса • Антропометрия – вес – ИМТ • Анализ крови – гемоглобин – Белки плазмы крови(альбумин, преальбумин, ретинолсвязывающий белок, трансферрин) – 25 OH-витамин D – Магний • Иммунитет – Определение количества лимфоцитов Modified from Domínguez-Muñoz, Clin Gastroenterol Hepatol 2011

ВПН. Оптимальная терапия Применение ферментных Лечебное питание препаратов

Заместительная ферментная терапия Рекомендации РГА (2014) • Пациентам с клиническими проявлениями недостаточности внешнесекреторной функции ПЖ рекомендуется заместительная ферментная терапия (УД 1 a — СНР A). • При лечении мальабсорбции микротаблетки и минимикросферы, покрытые кишечнорастворимой оболочкой, более эффективны по сравнению с незащищенными средствами и таблетированным энтеросолюбильным панкреатином (УД 1 b — СНР A). • Эффективность заместительной ферментной терапии более высока при назначении ферментов во время или сразу после еды (УД 2 b — СНР B)

Ферменты: особое значение при ХП (подавление секреции ПЖ, создание функционального покоя) NB! ! Экзогенные протеазы Экзогенные в просвете 12 - протеазы Пища перстной кишки Уменьшение ингибируют боли высвобождение холецистокинина (ХК) и угнетает Экзогенные ХК протеазы секрецию разрушают панкреатических ХК ферментов (ПФ) и боли. Клетка, экспрессирующая ХК В. Т. Ивашкин, 1996, Э. П. Яковенко, 1998

Заместительная ферментная терапия Рекомендации РГА (2014) 1. Минимальная доза для начальной терапии составляет 25– 40 тыс. ед. липазы на основной прием пищи и 10– 25 тыс. ед. — на промежуточный (УД 1 b — СНР A). 2. Результаты лечения могут определяться по прибавке массы тела и снижению выраженности симптомов, любые сомнения в его эффективности следует расценивать как показания к лабораторному и инструментальному контролю заместительной ферментной терапии (УД 2 а — СНР В). 3. При недостаточной эффективности заместительной терапии в начальных дозах рекомендуется удвоить дозу панкреатина (УД 4 — СНР С).

Заместительная ферментная терапия Правильный выбор дозы Рекомендации Испанского панкреатологического общества по диагностике и лечению хронического панкреатита Pancreatology 2013; 13: 18 -28 «Была продемонстрирована эффективность приема минитаблеток или микросфер, покрытых кишечнорастворимой оболочкой для лечения внешнесекреторной панкреатической недостаточности, вызванной хроническим панкреатитом» «Минимальная рекомендованная доза липазы на каждый основной прием пищи составляет 40000 - 50000 ЕД, половина этой дозы назначается на промежуточные приемы пищи (второй завтрак и полдник)» E. de-Madaria et al. Pancreatology 13 (2013) 18 e 28

Заместительная ферментная терапия Рекомендации РГА (2014) 4. Пациентам с сохраняющимися симптомами несмотря на прием в максимальных дозах ферментных препаратов, покрытых кишечнорастворимой оболочкой, следует назначать терапию, подавляющую желудочную секрецию, — ИПП (УД 4 — СНР С). 5. Тяжелая панкреатическая недостаточность после перенесенного панкреонекроза у больных кальцифицирующим панкреатитом, у пациентов со значительно сниженной эластазой-1 кала (менее 200 мкг/г) свидетельствует о значимом снижении возможностей ПЖ к образованию эндогенных панкреатических ферментов (менее 5– 10% от исходного), что определяет необходимость пожизненной заместительной терапии ММСП или микротаблетками панкреатина в подобранной дозе (УД 1 a — СНР A).

Требования к идеальному «противоболевому» ферментному препарату Липазы – 25 000 n Оптимальный состав ферментов в физиологической пропорции Протеазы – >1000 Высокое содержание протеаз и липазы в препарате Соотношение (соотношение Л: П=15 -25: 1 -1, 5) Л: П=15 -25: 1 -1, 5 n Кислотоустойчивость Равномерное и быстрое перемешивание с пищей n Одновременный пассаж с пищей через привратник и пилорический сфинктер Быстрое и 100 % высвобождение ферментов в ДПК n Безопасность n Отсутствие желчных кислот n Безопасная оболочка

Сравнительная оценка ферментных препаратов Фестал Пангрол Панзинорм Креон Название (в составе Дигестал 25000 -форте 25 000 – желчь) Липаза 25 000 ЕД 20 000 ЕД 6 000 ЕД 25 000 ЕД Протеазы 1 250 ЕД 900 ЕД 300 ЕД 1 000 ЕД Амилаза 22 500 ЕД 12 500 ЕД 4 500 ЕД 5 000 ЕД 18 000 ЕД Соотношение 25: 1, 25 !! 20: 0, 9 6: 0, 3 25: 1 Л: П* *- Оптимальное соотношение Л: П=15 -25: 1 -1, 5
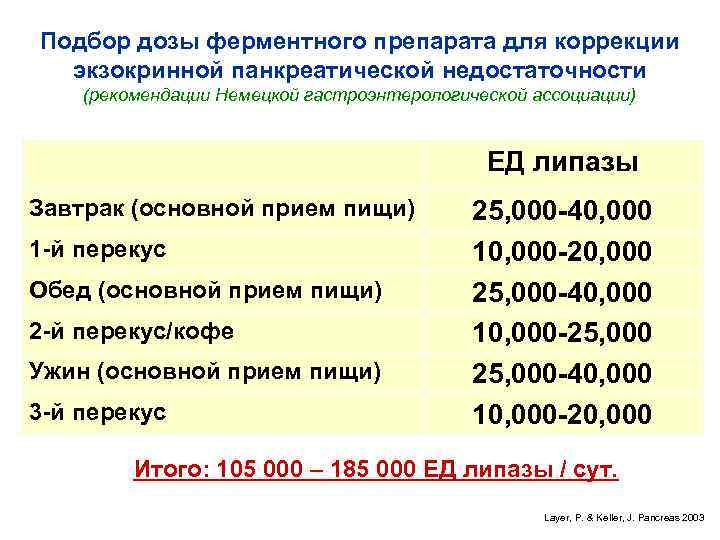
Подбор дозы ферментного препарата для коррекции экзокринной панкреатической недостаточности (рекомендации Немецкой гастроэнтерологической ассоциации) ЕД липазы Завтрак (основной прием пищи) 25, 000 -40, 000 1 -й перекус 10, 000 -20, 000 Обед (основной прием пищи) 25, 000 -40, 000 2 -й перекус/кофе 10, 000 -25, 000 Ужин (основной прием пищи) 25, 000 -40, 000 3 -й перекус 10, 000 -20, 000 Итого: 105 000 – 185 000 ЕД липазы / сут. Layer, P. & Keller, J. Pancreas 2003

Абсолютные показания к полнодозовой заместительной ферментной терапии • Тяжелая экзокринная панкреатическая недостаточность любой этиологии • Хронический панкреатит • Гастрэктомия • Панкреатэктомия, резекция pancreas • Муковисцидоз • Синдром короткой тонкой кишки Маев И. В. , Кучерявый Ю. А. , 2008

Клинические показания для высокодозной заместительной ферментной терапии при внешнесекреторной недостаточности ПЖ • Стеаторея при потере с калом более 15 г жира в сутки • Эластаза кала менее 100 мкг/г кала • Прогрессирующая трофологическая недостаточность; • Стойкий диарейный синдром и диспепсические жалобы; • Сочетание признаков экзокринной недостаточности с наличием болевого абдоминального синдрома, типичного для поражения поджелудочной железы Охлобыстин А. В. , 2011

Длительность заместительной терапии • При хроническом панкреатите происходит необратимое, прогрессирующее разрушение паренхимы ПЖ. У большинства пациентов это требует проведение пожизненной заместительной ферментной терапии в нарастающей – соответственно прогрессированию заболевания – дозе. Dumasy V, Delhaye M, Cotton F, Deviere J. The American journal of gastroenterology 2004; 99: 1350 - 4.
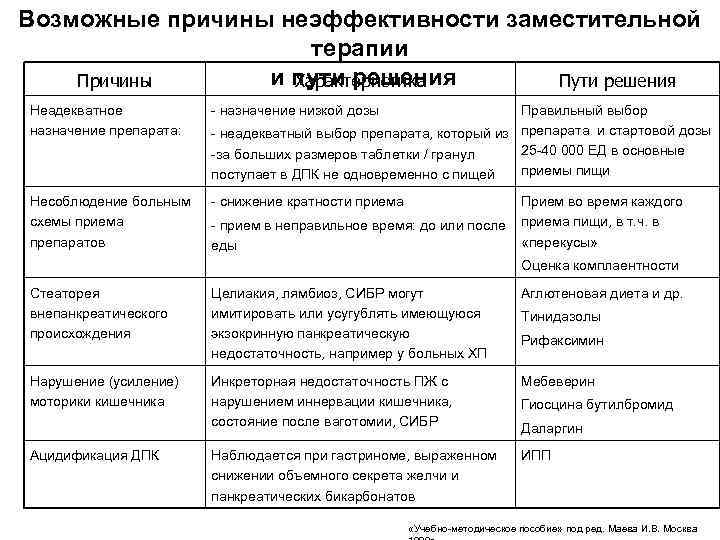
Возможные причины неэффективности заместительной терапии Причины и пути решения Характеристика Пути решения Неадекватное - назначение низкой дозы Правильный выбор назначение препарата: - неадекватный выбор препарата, который из препарата и стартовой дозы -за больших размеров таблетки / гранул 25 -40 000 ЕД в основные поступает в ДПК не одновременно с пищей приемы пищи Несоблюдение больным - снижение кратности приема Прием во время каждого схемы приема - прием в неправильное время: до или после приема пищи, в т. ч. в препаратов еды «перекусы» Оценка комплаентности Стеаторея Целиакия, лямбиоз, СИБР могут Аглютеновая диета и др. внепанкреатического имитировать или усугублять имеющуюся Тинидазолы происхождения экзокринную панкреатическую Рифаксимин недостаточность, например у больных ХП Нарушение (усиление) Инкреторная недостаточность ПЖ с Мебеверин моторики кишечника нарушением иннервации кишечника, Гиосцина бутилбромид состояние после ваготомии, СИБР Даларгин Ацидификация ДПК Наблюдается при гастриноме, выраженном ИПП снижении объемного секрета желчи и панкреатических бикарбонатов «Учебно-методическое пособие» под ред. Маева И. В. Москва

Причины неэффективности ферментной терапии Неадекватное назначение препарата: для снижения стоимости курса лечения назначение более низкой дозы препарата. Неверный выбор схемы лечения: ü назначение ферментных препаратов без ингибиторов желудочной секреции ü использование препаратов, которые из-за больших размеров гранул поступают в 12 -ти перстную кишку не одновременно с пищей Несоблюдение больным схемы терапии: снижение кратности приема, прием до/после еды. Нарушение моторики кишечника: больные сахарным диабетом. Стеаторея внепанкреатического происхождения: целиакия, лямблиоз и др. Layer, P. & Keller, J. Pancreas 2003
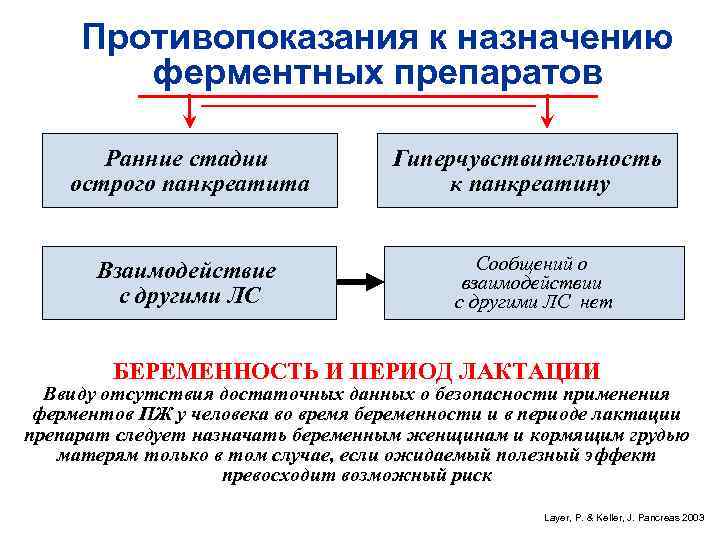
Противопоказания к назначению ферментных препаратов Ранние стадии Гиперчувствительность острого панкреатита к панкреатину Взаимодействие Сообщений о взаимодействии с другими ЛС нет БЕРЕМЕННОСТЬ И ПЕРИОД ЛАКТАЦИИ Ввиду отсутствия достаточных данных о безопасности применения ферментов ПЖ у человека во время беременности и в периоде лактации препарат следует назначать беременным женщинам и кормящим грудью матерям только в том случае, если ожидаемый полезный эффект превосходит возможный риск Layer, P. & Keller, J. Pancreas 2003

Лечение эндокринной недостаточности ПЖ Рекомендации РГА (2014) • При лечении СД на фоне ХП необходимо стремиться улучшить контроль уровня глюкозы для предотвращения осложнений, избегая развития гипогликемии. • Диета при панкреатогенном сахарном диабете соответствует таковой при СД 1 -го типа за исключением необходимости коррекции мальабсорбции, дефицита витаминов и микроэлементов. Назначение дробного питания обеспечивает профилактику гипогликемии. • При развитии диабета в исходе выраженного фиброза паренхимы ПЖ пероральные гипогликемические средства не играют существенной роли. Большинству пациентов с панкреатогенным СД

Показания к плановому хирургическому вмешательству Рекомендации РГА (2014) • Нарушение трудоспособности, вызванное интенсивной некупирующейся болью в животе • Отсутствие эффекта от консервативного лечения в течение 3– 6 мес. • Осложнения ХП, требующие хирургического вмешательства (кровотечения, непроходимость ДПК, симптоматические псевдокисты и др. ) • Подозрение на рак ПЖ

Лечебная программа при хроническом панкреатите 7. Устранение отека Нормализация обменных Мочегонные препараты поджелудочной процессов, гемодинамики короткой (лазикс, фуросемид) железы ткани органа, купирование или средней продолжительности воспалительных явлений. действия (гипотиазид, бринальдикс). Даларгин 8. Противовоспа- Уменьшение синдрома Антибиотики (гентамицин, лительная и гиперергического канамицин, ампициллин, антибактериаль- воспаления, профилактика и кефзол, цепорин, ампиокс, ная терапия лечение бактериальных гарамицин и др. ) осложнений. Нестероидные противовоспалительные препараты (делагил, вольтарен, найз и др. ). Антигистаминные средства (тавегил, перитол, диазолин).
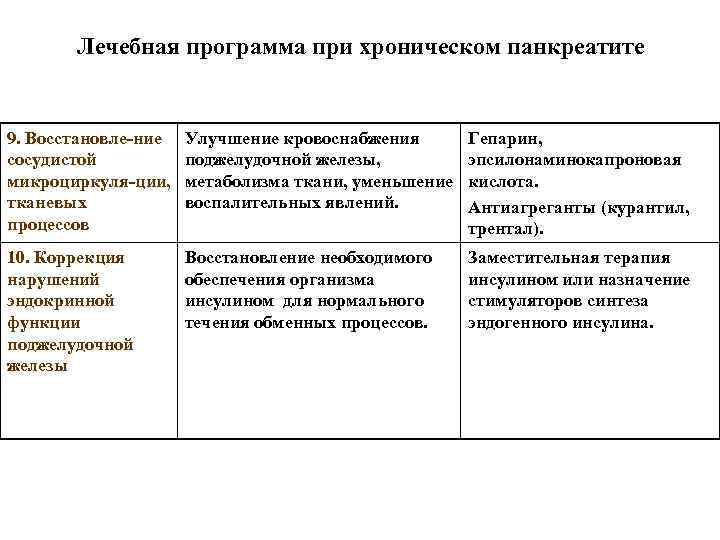
Лечебная программа при хроническом панкреатите 9. Восстановле-ние Улучшение кровоснабжения Гепарин, сосудистой поджелудочной железы, эпсилонаминокапроновая микроциркуля-ции, метаболизма ткани, уменьшение кислота. тканевых воспалительных явлений. Антиагреганты (курантил, процессов трентал). 10. Коррекция Восстановление необходимого Заместительная терапия нарушений обеспечения организма инсулином или назначение эндокринной инсулином для нормального стимуляторов синтеза функции течения обменных процессов. эндогенного инсулина. поджелудочной железы
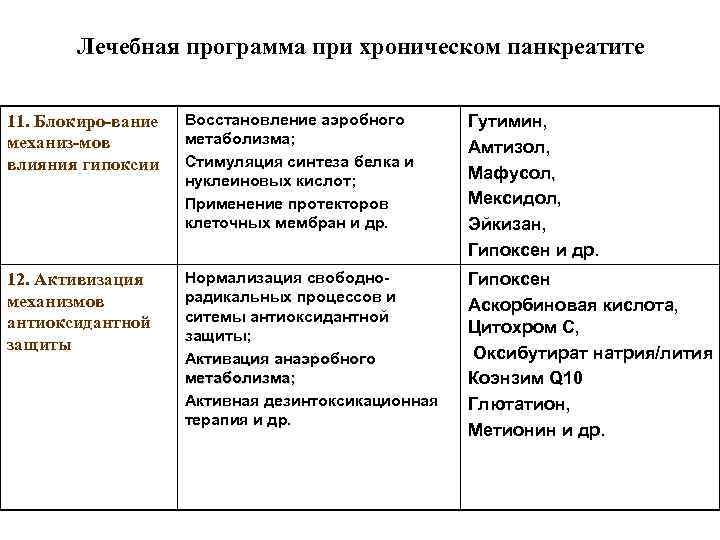
Лечебная программа при хроническом панкреатите 11. Блокиро-вание Восстановление аэробного Гутимин, механиз-мов метаболизма; Амтизол, влияния гипоксии Стимуляция синтеза белка и нуклеиновых кислот; Мафусол, Применение протекторов Мексидол, клеточных мембран и др. Эйкизан, Гипоксен и др. 12. Активизация Нормализация свободно- Гипоксен механизмов радикальных процессов и Аскорбиновая кислота, антиоксидантной ситемы антиоксидантной защиты; Цитохром С, защиты Оксибутират натрия/лития Активация анаэробного метаболизма; Коэнзим Q 10 Активная дезинтоксикационная Глютатион, терапия и др. Метионин и др.

Лечебная программа при хроническом панкреатите Лечение в реабилитационном периоде. Лечебное Восстановление Назначение диеты № 5 (щадящий вариант) на 5 питание нормального обеспечения – 7 -й день голода в тяжелых случаях организма питательными панкреатита, на 3 -5 -й день голода при средней степени тяжести заболевания. веществами. Перевод на диету № 5 п (расширенный вариант) – через 10 -15 дней лечения в стационаре. Длительность соблюдения диеты № 5 п (расширенный вариант) – не менее 1, 5 -2 мес. амбулаторной реабилитации с последующим ее усложнением (до диеты № 15). Специальные (индивидуализированные) диеты при наличии сопутствующих заболеваний (сахарный диабет, синдром раздраженного кишечника, гиперлипопротеидемии и др. ).

Лечебная программа при хроническом панкреатите Антисекреторная Обеспечение Блокаторы Н-2 гистаминовых терапия функционального покоя рецепторов, ингибиторы протонной ПЖ. помпы (реже) в течение не менее 1 -2 мес. после обострения заболевания. Десенсибилизиру-ющая Снижение Нестероидные противо- терапия чувствительности ткани воспалительные препараты поджелудочной железы к (делагил, найз), даларгин* регулярными ежегодными аллергизирующим курсами: 2 - 3 курса в год. факторам *- м. б. электрофорез Иммуномодулиру- Повышение общей Индивидуальный подбор ющая терапия резистентности организма иммуномодуляторов на основе и других углубленного изучения иммунного статуса (напр. , тималин, иммунобиологических полиоксидоний, лонгидаза, свойств. глутоксим, галавит и др. ).
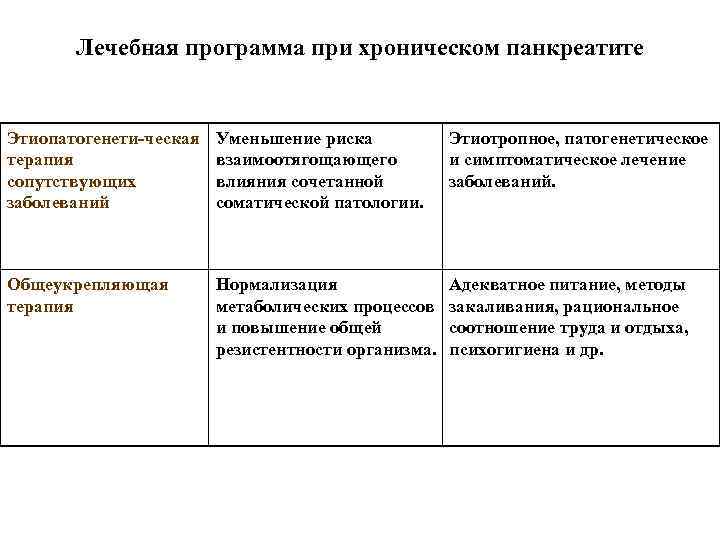
Лечебная программа при хроническом панкреатите Этиопатогенети-ческая Уменьшение риска Этиотропное, патогенетическое терапия взаимоотягощающего и симптоматическое лечение сопутствующих влияния сочетанной заболеваний соматической патологии. Общеукрепляющая Нормализация Адекватное питание, методы терапия метаболических процессов закаливания, рациональное и повышение общей соотношение труда и отдыха, резистентности организма. психогигиена и др.

Благодарю за внимание
Хр.панкреатит.ppt
- Количество слайдов: 91

