Prof_5_kurs_Ostrovsky.ppt
- Количество слайдов: 52

Професійна патологія дихальних шляхів: пневмоконіози, професійна БА, токсичний пиловий бронхіт, ХБ, ГБ, ХОЗЛ Завідувач кафедри фтизіатрії і пульмонології з курсом професійних хвороб Національний медичний університет Обласний фтизіо пульмонологічний центр м. Івано Франківськ д. мед. н. , професор ОСТРОВСЬКИЙ М. М.

Майкл Фелпс Маріт Бьорген Норвегія Ян Торп Фредеріка Пелегрінні

« … Симон Оливейра, менеджер Бэкхэма, не стал отрицать очевидного и признался: да, Дэвид страдает астмой. По его словам, среднюю форму астмы у Бэкхема была диагностирована еще в детстве. Однако болезнь никак не сказывается на его игре, заявил Оливейра. На вопрос, почему же знаменитый футболист никогда не говорил о заболевании, менеджер отрезал: "Он просто никогда не выставлял ее напоказ". Новость так активно муссировали, что Бекхэм вынужден был лично прокомментировать свой недуг … он заявил: "Да, я страдаю от астмы уже много лет. Почему я никогда об этом не говорил? Да потому что повода не было. О чем вообще говорить? Если бы не этот снимок… В общем, у меня есть эта болезнь, если это вас так сильно волнует".

ХОЗЛ в Україні: • Офіційна статистика 380 000 пацієнтів із ХОЗЛ 1 • Епідеміологічні дані 2, 5 млн пацієнтів • Середня тривалість життя пацієнта з ХОЗЛ після встановлення ІІ групи інвалідності 5, 5 років 1. МОЗ України, 2009 год
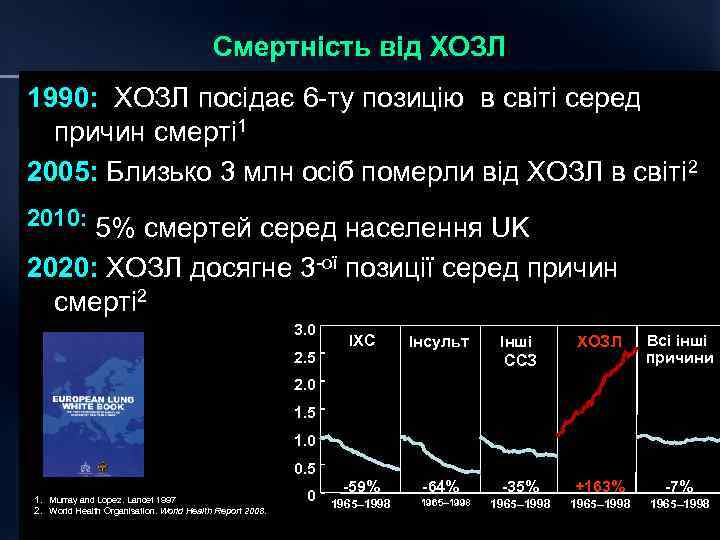
Смертність від ХОЗЛ 1990: ХОЗЛ посідає 6 -ту позицію в світі серед причин смерті 1 2005: Близько 3 млн осіб померли від ХОЗЛ в світі 2 2010: 5% смертей серед населення UK 2020: ХОЗЛ досягне 3 -ої позиції серед причин смерті 2 3. 0 2. 5 ІХС Інсульт Інші ССЗ ХОЗЛ Всі інші причини 2. 0 1. 5 1. 0 0. 5 1. Murray and Lopez. Lancet 1997 2. World Health Organisation. World Health Report 2008. 0 59% 1965– 1998 64% 1965– 1998 35% +163% 7% 1965– 1998

Наказ МОЗ України № 128: визначення ХОЗЛ “Хронічне обструктивне захворювання легень (ХОЗЛ) - захворювання, що можна попередити і яке піддається лікуванню. Воно характеризується не повністю зворотнім обмеженням прохідності дихальних шляхів. Обмеження прохідності дихальних шляхів зазвичай прогресує і асоціюється із незвичною запальною відповіддю легень …. Поряд із ураженням легень, ХОЗЛ призводить до значних позалегеневих системних ефектів, супутніх захворювань, які обтяжують перебіг захворювання у окремих хворих ” Наказ МОЗ України від 19 березня 2007 р. № 128

Причини стрімкого зростання ХОЗЛ: Ø Ø Соціально економічні негараздами. Процес прогресуючого старіння населення. Наростаюча тенденцію до погіршення умов довкілля. Виснаження імунного захисту та трансформації клітинного складу слизової оболонки (віруси, атипова флора, некоректна базова чи оксигенотерапія). Ø Масштаби поширення нікотинової залежності в Україні збурюють уяву: більше 58% чоловіків та 14% жінок називають себе курцями; серед підлітків 13 16 років цей відсоток склав 46, 8, що в сукупності вивело нашу державу на перше місце серед країн Європи.

Етіологія: • Професійні шкідливості • Вроджений або набутий дефіцит а 1 антитрипсину • Шкідливі чинники довкілля та куріння • Вторинне значення часті вірусні та бактеріальні інфекції дихальних шляхів
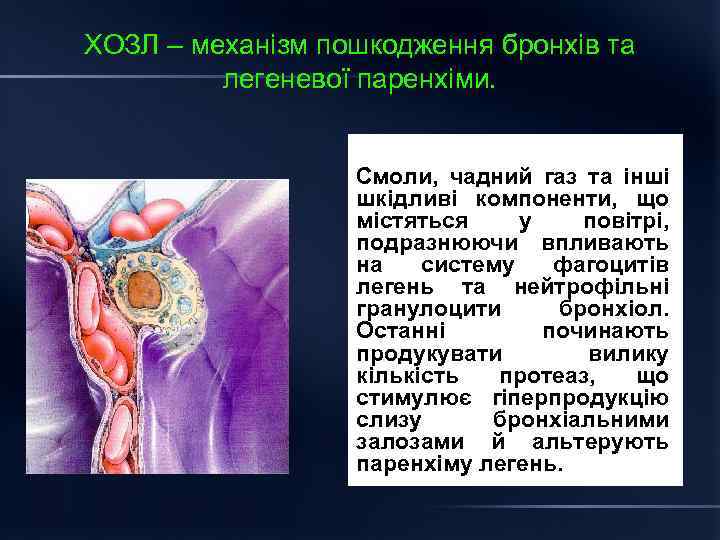
ХОЗЛ – механізм пошкодження бронхів та легеневої паренхіми. Смоли, чадний газ та інші шкідливі компоненти, що містяться у повітрі, подразнюючи впливають на систему фагоцитів легень та нейтрофільні гранулоцити бронхіол. Останні починають продукувати вилику кількість протеаз, що стимулює гіперпродукцію слизу бронхіальними залозами й альтерують паренхіму легень.
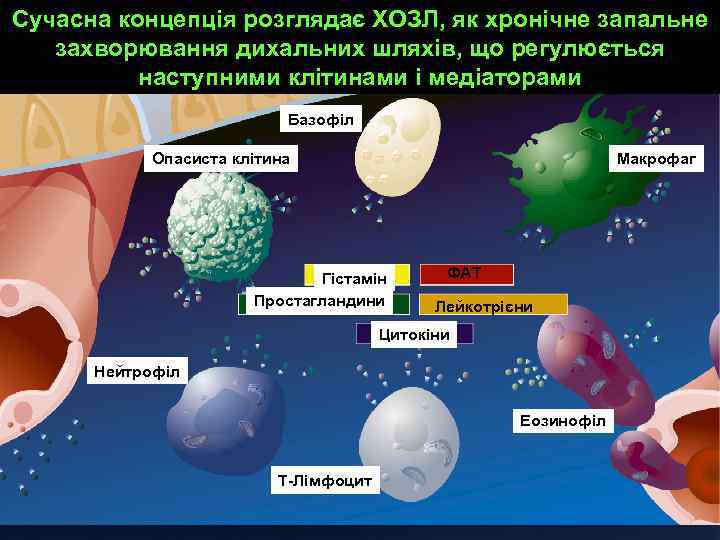
Сучасна концепція розглядає ХОЗЛ, як хронічне запальне захворювання дихальних шляхів, що регулюється наступними клітинами і медіаторами Базофіл Опасиста клітина Макрофаг Гістамін Простагландини ФАТ Лейкотрієни Цитокіни Нейтрофіл Еозинофіл Т Лімфоцит
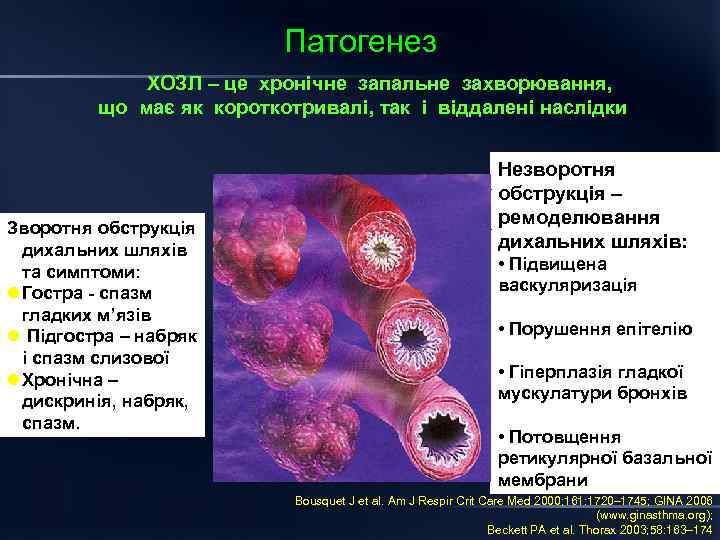
Патогенез ХОЗЛ – це хронічне запальне захворювання, що має як короткотривалі, так і віддалені наслідки Зворотня обструкція дихальних шляхів та симптоми: l Гостра спазм гладких м’язів l Підгостра – набряк і спазм слизової l Хронічна – дискринія, набряк, спазм. Незворотня обструкція – ремоделювання дихальних шляхів: • Підвищена васкуляризація • Порушення епітелію • Гіперплазія гладкої мускулатури бронхів • Потовщення ретикулярної базальної мембрани Bousquet J et al. Am J Respir Crit Care Med 2000; 161: 1720– 1745; GINA 2006 (www. ginasthma. org); Beckett PA et al. Thorax 2003; 58: 163– 174

Медіатори запалення, стимулюючи аферентні закінчення блукаючого нерва, призводять до генералізованого нейрогенного холінергічного звуження центральних бронхів і гіперсекреції слизу Головну роль при холінергічному бронхоспазмі відіграють лейкотрієни, які у 1000 раз активніші гістаміну і викликають у 2, 6 рази триваліший бронхоспазм, а також інгібують функцію війок миготливого епітелію бронхів.

Діагноз: Хронічне обструктивне захворювання легень. Стадія (І ІV). Ступінь тяжкості (Легкий – середній – тяжкий – дуже тяжкий). Фаза (загострення – ремісії). Перибронхіальний – периваскулярний пневмосклероз. Емфізема легень. ЛН І – ІІІ.

НАКАЗ МОЗ України від 19. 03. 2007 р. № 128 Клінічний протокол надання медичної допомоги хворим на ХОЗЛ І стадії Код МКХ 10: J 44 Ознаки та критерії діагностики: • скарги на хронічний кашель (виникає інколи, з часом – турбує щоденно – частіше вранці, непродуктивний), виділення мокроти в невеликій кількості; задишка – спочатку при фізичному навантаженні, респіраторній інфекції, характеризується як необхідність додаткового зусилля при диханні. • фізикальні ознаки – під час загострення можливі сухі хрипи.

ХОЗЛ І стадії Код МКХ 10: J 44 Ознаки та критерії діагностики: • Рентгенологічні ознаки – як правило відсутні, інколи посилення та деформація судинного малюнку в прикореневій зоні, тенденція до вертикального розсташування серця. • Спірографія – ОФВ 1 до 80% від належного, ОФВ 1/ЖЕЛ менше 70%, тест на зворотність бронхіальної обструкції негативний, щорічне зниження ОФВ 1 на 30 -60 мл. • Незначні зміни лабораторних показників: ШОЕ, лейкоцитоз.

ХОЗЛ ІІ стадії Код МКХ 10: J 44 Ознаки та критерії діагностики: • скарги на постійний кашель (турбує щоденно), виділення мокроти в невеликій кількості; задишка – майже постійна (при помірному фізичному навантаженні). • фізикальні ознаки – подовжений видих, ослаблення дихальних шумів, дифузні сухі хрипи, головним чином під час видоху, збільшення передньо-заднього розміру грудної клітки, можливий акроціаноз, тенденція до зменшення маси тіла.

ХОЗЛ ІІ стадії Код МКХ 10: J 44 Ознаки та критерії діагностики: • Рентгенологічні ознаки – збільшення об’єму легень, посилення та деформація судинного малюнку в прикореневій зоні, тенденція до збілшення ретростернального простору та до вертикального розсташування серця. • Спірографія – ОФВ 1 від 80% до 50% від належного, ОФВ 1/ЖЕЛ менше 70%. • Ра О 2 – в інтервалі 65 -80 мм. рт. ст. • Лабораторні показники: ШОЕ, лейкоцитоз.

ХОЗЛ ІІІ стадії Код МКХ 10: J 44 Ознаки та критерії діагностики: • скарги на щоденний кашель (протягом доби), збільшене виділення мокроти; задишка – постійна значно посилюється при незначному фізичному навантаженні, нахилах тулуба, пастозність гомілок (більше у другій половині дня), серцебиття при фізичному навантаженні, тяжкість у правому підребер’ї. • фізикальні ознаки – подовжений видих, ослаблення дихальних шумів, дифузні сухі хрипи, участь у диханні допоміжної мускулатури, зменшення маси тіла, сірий ціаноз.

ХОЗЛ ІІІ стадії Код МКХ 10: J 44 • Рентгенологічні ознаки – збільшення об’єму легень, посилення та деформація судинного малюнку в прикореневій зоні, тенденція до збілшення ретростернального простору та до вертикального розсташування серця, низьке стояння діафрагми, емфізематозні зміни (були). • ЕКГ – перевантаження правих відділів серця, гіпертрофія ПШ, блокада пр. н. пучка Гіса. • Спірографія – ОФВ 1 від 50% до 30% від належного, ОФВ 1/ЖЕЛ менше 70%. • Ра О 2 – в інтервалі менше 65 -60 мм. рт. ст. • Лабораторні показники: ШОЕ, лейкоцитоз, компенсаторний еритроцитоз, збільшення гемоглобіну і гематокриту.

ХОЗЛ ІV стадії Код МКХ 10: J 44 Ознаки та критерії діагностики: • скарги задишка постійна (в стані спокою), пастозність гомілок, набряки, що не зникають, серцебиття у спокої, перебої в роботі серця, постійний кашель з виділенням мокроти, тяжкість у правому підребер’ї. • фізикальні ознаки – подовжений видих, ослаблення дихальних шумів, дифузні сухі хрипи, дискантні хрипи, участь у диханні допоміжної мускулатури, парадоксальні рухи грудної клітки, зменшення маси тіла, значний сірий ціаноз.
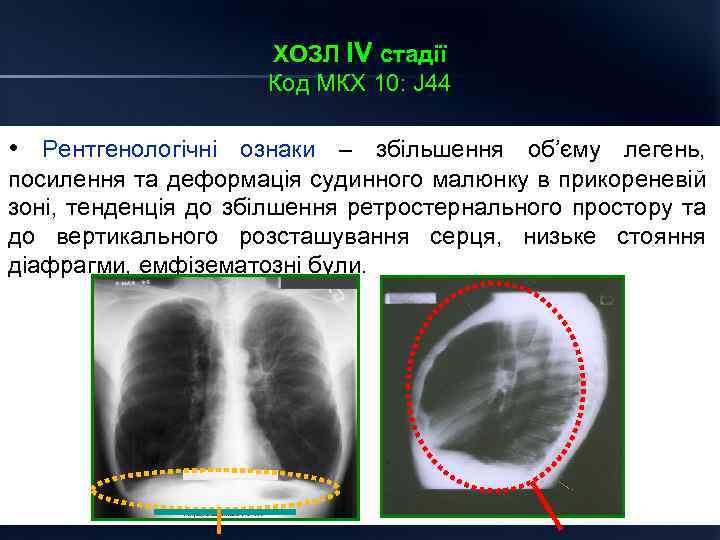
ХОЗЛ ІV стадії Код МКХ 10: J 44 • Рентгенологічні ознаки – збільшення об’єму легень, посилення та деформація судинного малюнку в прикореневій зоні, тенденція до збілшення ретростернального простору та до вертикального розсташування серця, низьке стояння діафрагми, емфізематозні були.

ХОЗЛ ІV стадії Код МКХ 10: J 44 • ЕКГ – перевантаження правих відділів серця, гіпертрофія ПШ, блокада пр. н. пучка Гіса, Р pulmonale. • Спірографія – ОФВ 1 менше 30% від належного, ОФВ 1/ЖЕЛ менше 70% (співвідношення втрачає діагностичну цінність). • Ра О 2 – в інтервалі менше 60 мм. рт. ст. , Sa O 2 менше 88%. • Лабораторні показники: ШОЕ, лейкоцитоз, компенсаторний еритроцитоз, збільшення гемоглобіну і гематокриту.

Умови надання медичної допомоги при загостренні ХОЗЛ: • І стадія – лікування амбулаторно під наглядом дільничого (сімейного) лікаря • ІІ стадія лікування амбулаторно під наглядом дільничого (сімейного) лікаря, при наявності супутніх захворюваннях – стаціонарно в умовах терапевтичного чи пульмонологічного відділень • ІІІ стадія – лікування в умовах пульмонологічного стаціонару • ІV стадія – лікування в умовах пульмонологічного стаціонару – відділення інтенсивної терапії
Головні напрямки терапії фази ремісії ХОЗЛ: Бронхолітична Протизапальна Диференціація: фази, стадії, тяжкості перебігу, фенотип, частоти загострень, відповіді на лікування - еозинофільний варіант ХОЗЛ. GOLD, 2011

НАКАЗ МОЗ України від 19. 03. 2007 р. № 128 НАПРЯМКИ ЛІКУВАННЯ ФАЗИ ЗАГОСТРЕННЯ ХОЗЛ (Код МКХ 10: J 44) : • Бронхолітична терапія • Мукорегуляторні засоби • Протизапальна терапія • Антибактеріальні засоби

Бронхолітична терапія : • • В 2 агоністи короткої та тривалої дії Холінолітики короткої та тривалої дії Комбіновані препарати Теофіліни – зменшують резистентність до глюкокортикоїдів (курці), втому дихальної мускулатури – ДОКСИФІЛІН (Аерофілін, Неофілін) Мета призначення – не збільшення дози ІГК чи не перехід на системні ГК
ІНГАЛЯЦІЙНІ БРОНХОЛІТИКИ

ЕТАПНІСТЬ ТЕРАПІЇ ХОЗЛ «ХОЗЛ – захворювання, при якому підвищений холінергічний тонус є єдиним зворотнім компонентом» Peter J. Barnes • • Холінолітики короткої та тривалої дії В 2 агоністи короткої та тривалої дії Глюкокортикоїди (ХОЗЛ ІІІ ІV) Інгібітори ФДЕ 4 (Даксас – Рофлуміласт)

Стадія Терапія I: Легкий перебіг ХОЗЛ • Швидко діючий бронхолітик при необхідності (Антихолінергічні засоби та В 2 агоністи при потребі ) II: Помірний еребіг ХОЗЛ • Добавити регулярну постійну терапію бронхолітиками антихолінергічні агоністи тривалої та дії пролонговані В 2 • Добавити легеневу реабілітацію (включаючи фізичні вправи та дієтичні рекомендації) III: Тяжкий перебіг ХОЗЛ • IV: Дуже тяжкий • Добавити тривалу оксигенотерапію • Розглянути питання хірургічного лікування Добавити інгаляційні глюкокортикостероїди, при загостреннях більше 4 раз на рік – пероральні глюкокортикостероїди (30 мг в перерахунку на преднізолон) + ДАКСАС

ОЛЕКСАНДР ФЛЕМІНГ 1881 1955 • 1921 – відкриття лізоциму на Н. І. • 1929 – інгібуючий вплив грибка роду Penicillium на колонії золотистого стафілокока • 1945 – присвоєння Нобелівської премії ЗЕЛЬМАН АБРАХАМ ВАКСМАН (Зіновій Якович ВАКСМАН) 1888 (с. Нова Прилука Вінницької обл) – 1973 • 1915 – відкриття властивостей Actinomyces globirosporus streptomycini • 1952 – присвоєння Нобелівської премії
Провідні збудники • Streptococcus pneumoniae • Haemofilus Influenzae • Moraxella catarrhalis
Chlamydia pneumoniae – 9 11, 4% Legionella – 0 2% Mycoplasma pneumoniae – 7 9%

Покази до використання антибактеріальних засобів: посилення задишки, збільшення об’єму мокротиння та гнійний його характер. (ЗГІДНО ІЗ ПОЛОЖЕННЯМИ НАКАЗУ МОЗ УКРАЇНИ № 128 ВІД 19. 037. 2007 р. ) Препаратами вибору при етіотропній терапії загострень ХОЗЛ є: Група МАКРОЛІДІВ (І ІV) Група АМІНОПЕНІЦИЛІНІВ (І ІII) Група ФТОРХІНОЛОНІВ (III IV) Група ЦЕФАЛАСПОРИНІВ (III IV)

ЗАГОСТРЕННЯ ХОЗЛ • ОФВ 1> 50% • Молодий вік • < 4 загострень в рік • Відсутність госпіталізацій • Відсутність супутньої патології НАКАЗ МОЗ УКРАЇНИ № 128 ВІД 19. 03. 2007 р. : • ОФВ 1<50% • >60 років • госпіталізації в анамнезі • >4 загострень в рік • Супутня патологія

Вибір антибактеріального препарату Група Препарат, який хворих застосовували на 1 му етапі лікування Препарат, який слід застосо ву вати на 2 му етапі лікування Можлива причина неефективності препарату І Амоксицилін Макролід Атипові збудники І Макролід Амоксицилін Макролідорезисте нтний S. pneumoniae ІІ Захищений амінопеніцилін або цефалоспорин II покоління (цефуроксиму аксетил: зінат, аксеф) Добавити до βлактама макролід або монотерапія Атипові збудники НАКАЗ МОЗ УКРАЇНИ № 128 ВІД 19. 03. 2007 р. : фторхінолоном III–IV покоління


Класифікація макролідів згідно хімічної структури макроліди 14 членні природні напівсинтетичні Кларитроміцин 15 членні (азаліди) напівсинтетичні Азитроміцин 16 членні природні напівсинтетичні Спіраміцин
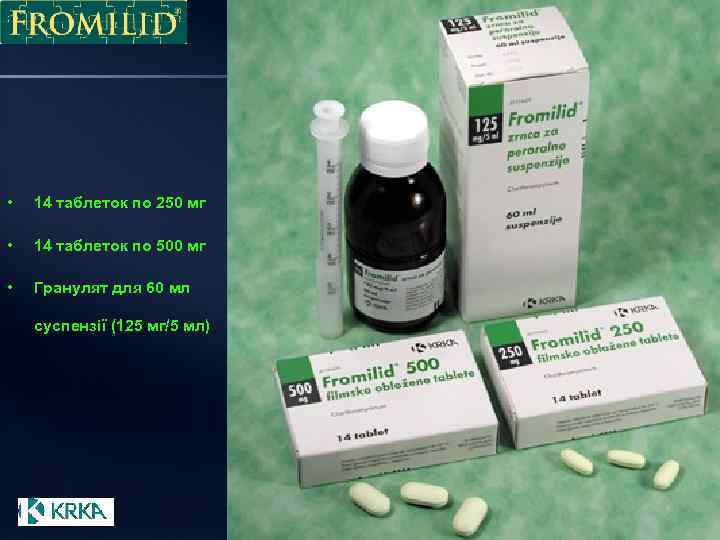
• 14 таблеток по 250 мг • 14 таблеток по 500 мг • Гранулят для 60 мл суспензії (125 мг/5 мл)

Сумамед® Форми випуску: • таблетки 500 мг № 3, капсули 250 мг № 6 • таблетки 125 мг № 6, пор. д/п суспензії 20 мл(400 мг), • пор. д/п суспензії «форте» 20 мл (800 мг) и 30 мл (1200 мг), пор. д/п розчину для внутрішньовенної інфузії 500 мг № 5

РОВАМІЦИН ® 1 500 000 – 3 000 МО з інтервалом 8– 12 год в/в, всередину
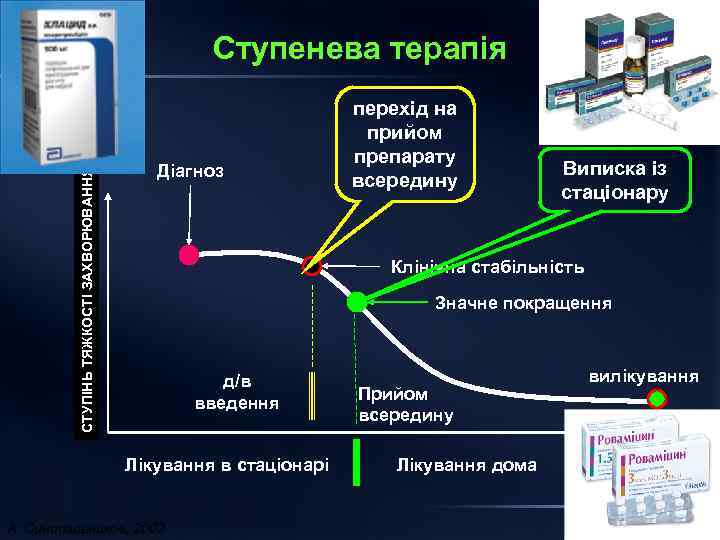
СТУПІНЬ ТЯЖКОСТІ ЗАХВОРЮВАННЯ Ступенева терапія Діагноз перехід на прийом препарату всередину Виписка із стаціонару Клінічна стабільність Значне покращення д/в введення Лікування в стаціонарі А. Синопальников, 2002 Прийом всередину Лікування дома вилікування
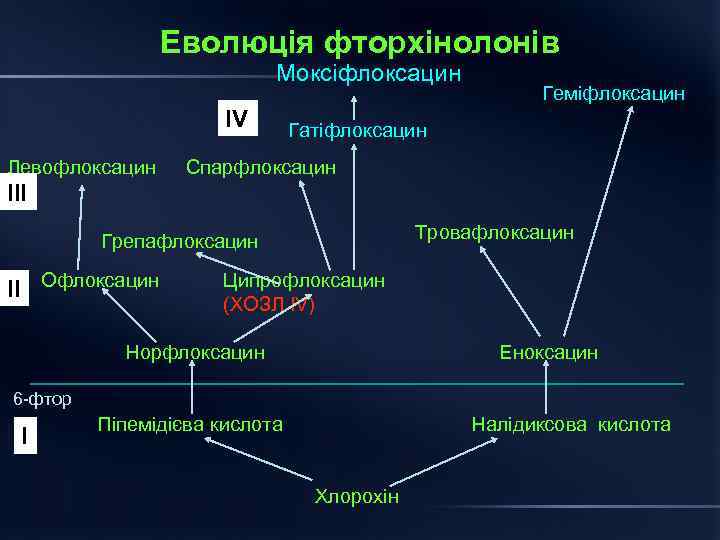
Еволюція фторхінолонів Моксіфлоксацин ІV Левофлоксацин Геміфлоксацин Гатіфлоксацин Спарфлоксацин ІІІ Тровафлоксацин Грепафлоксацин ІІ Офлоксацин Ципрофлоксацин (ХОЗЛ IV) Норфлоксацин Еноксацин 6 -фтор І Піпемідієва кислота Налідиксова кислота Хлорохін
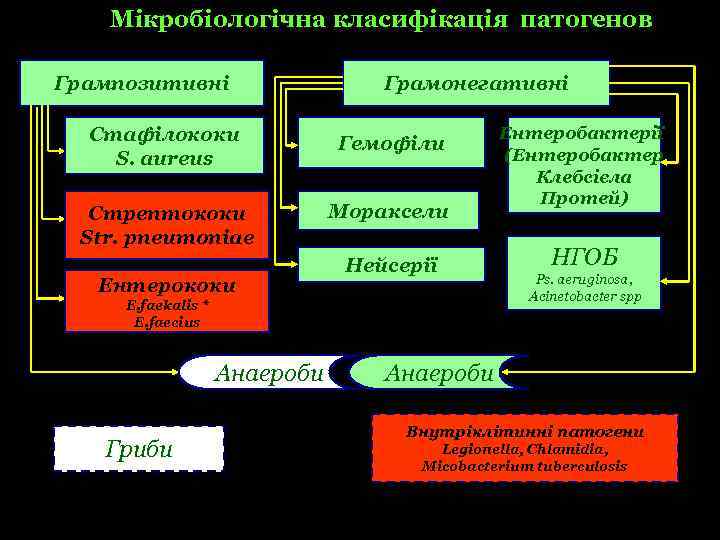
Мікробіологічна класифікація патогенов Микробиологическая классификация Грампозитивні Грамонегативні патогенов Стафілококи S. aureus Гемофіли Стрептококи Str. pneumoniae Мораксели Ентерококи Нейсерії E. faekalis * E. faecius Анаероби Гриби Ентеробактерії (Ентеробактер Клебсієла Протей) НГОБ Ps. аeruginosa, Acinetоbacter spp Анаероби Внутріклітинні патогени Legionella, Chlamidia, Micobacterium tuberculosis

С Т У П Е Н Е В А Т Е Р А П І Я АВЕЛОКСОМ (МОКСІФЛОКСАЦИНОМ) Авелокс 400 мг 1 в/в - 3 -4 дні Авелокс 400 мг всередину - 5 -7 днів 2

Моксифлоксацин – концентрація в органах дихання та БАР є у 50 раз вищаю аніж у сироватці периферійної крові
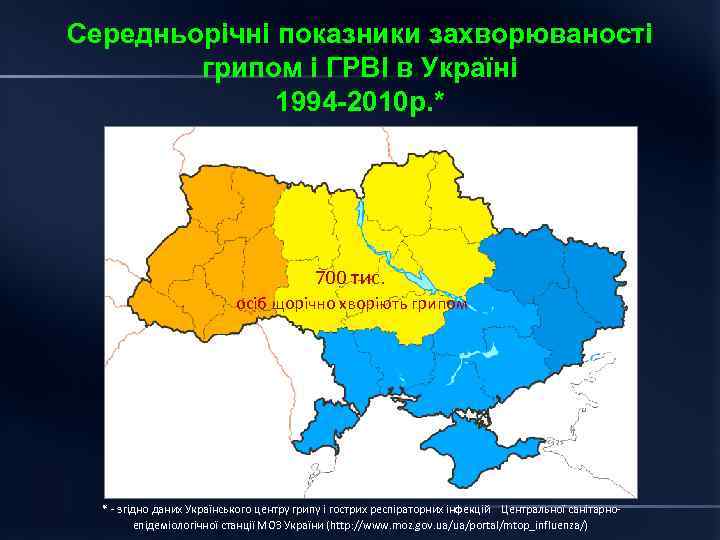
Середньорічні показники захворюваності грипом і ГРВІ в Україні 1994 2010 р. * 700 тис. осіб щорічно хворіють грипом * - згідно даних Українського центру грипу і гострих респіраторних інфекцій Центральної санітарноепідеміологічної станції МОЗ України (http: //www. moz. gov. ua/ua/portal/mtop_influenza/)
Етіотропна терапія ГРИПУ: • Інгібітори нейрамінідази (озельтамівір, занамівір) А і В. – грип • Блокатори М 2 каналів (римантадін) – грип А. Патогенетична терапія: Індуктори інтерферонів РЕЛЕНЦА
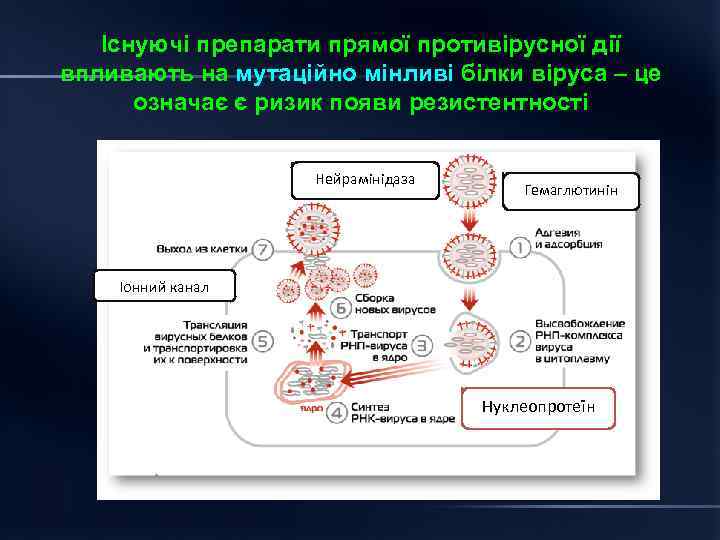
Існуючі препарати прямої противірусної дії впливають на мутаційно мінливі білки віруса – це означає є ризик появи резистентності Нейрамінідаза Гемаглютинін Іонний канал Нуклеопротеїн
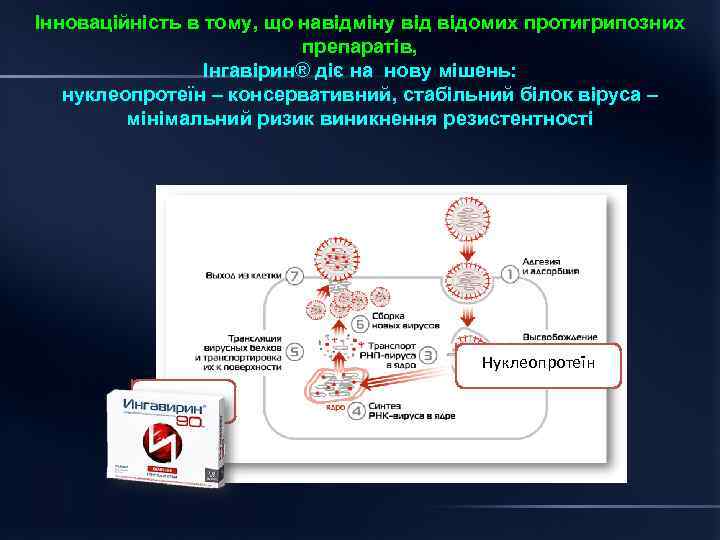
Інноваційність в тому, що навідміну відомих протигрипозних препаратів, Інгавірин® діє на нову мішень: нуклеопротеїн – консервативний, стабільний білок віруса – мінімальний ризик виникнення резистентності Нуклеопротеїн

Дякуємо за увагу !
Prof_5_kurs_Ostrovsky.ppt