Проект «Мать и Дитя» Дыхательные нарушения

























Дыхательные нарушения.ppt
- Количество слайдов: 30
 Проект «Мать и Дитя» Дыхательные нарушения у новорожденного ребенка
Проект «Мать и Дитя» Дыхательные нарушения у новорожденного ребенка
 Проект «Мать и Дитя» Немедленно реанимируйте ребенка с помощью дыхательного мешка и маски! • Если у ребенка: – Отсутствует самостоятельное дыхание, даже после стимуляции – Нерегулярное дыхание (по типу «гаспинг» ) – Частота дыхания меньше 20 в минуту
Проект «Мать и Дитя» Немедленно реанимируйте ребенка с помощью дыхательного мешка и маски! • Если у ребенка: – Отсутствует самостоятельное дыхание, даже после стимуляции – Нерегулярное дыхание (по типу «гаспинг» ) – Частота дыхания меньше 20 в минуту
 Проект «Мать и Дитя» Придайте ребенку правильное положение и освободите дыхательные пути • Перенесите ребенка на твердую теплую поверхность под источник лучистого тепла • Придайте ребенку правильное положение: – Положите ребенка на спину – Если есть необходимость, освободите дыхательные пути (удалите слизь, кровь, рвотные массы) – Выберите маску соответствующего размера • Если ребенок все еще не дышит, начинайте ИВЛ с помощью дыхательного мешка и маски • Держите ребенка в тепле, свободно запеленатым, оставляя открытыми лицо и верхнюю часть грудной клетки WHO, 2003
Проект «Мать и Дитя» Придайте ребенку правильное положение и освободите дыхательные пути • Перенесите ребенка на твердую теплую поверхность под источник лучистого тепла • Придайте ребенку правильное положение: – Положите ребенка на спину – Если есть необходимость, освободите дыхательные пути (удалите слизь, кровь, рвотные массы) – Выберите маску соответствующего размера • Если ребенок все еще не дышит, начинайте ИВЛ с помощью дыхательного мешка и маски • Держите ребенка в тепле, свободно запеленатым, оставляя открытыми лицо и верхнюю часть грудной клетки WHO, 2003
 Проект «Мать и Дитя» Вентилируйте с помощью мешка и маски • Если нет возможности немедленно дать кислород, начните вентиляцию комнатным воздухом • Выберите маску соответствующего размера и правильно наложите ее на лицо ребенка • Вентилируйте с частотой 40 -60 сжатий в минуту в течение 30 секунд • При сжатии мешка следите за экскурсиями грудной клетки ребенка • Если ребенок задышал или закричал, прекратите вентиляцию, оцените частоту дыхания и сердечных сокращений и в течении 5 минут наблюдайте за характером дыхания ребенка WHO, 2006
Проект «Мать и Дитя» Вентилируйте с помощью мешка и маски • Если нет возможности немедленно дать кислород, начните вентиляцию комнатным воздухом • Выберите маску соответствующего размера и правильно наложите ее на лицо ребенка • Вентилируйте с частотой 40 -60 сжатий в минуту в течение 30 секунд • При сжатии мешка следите за экскурсиями грудной клетки ребенка • Если ребенок задышал или закричал, прекратите вентиляцию, оцените частоту дыхания и сердечных сокращений и в течении 5 минут наблюдайте за характером дыхания ребенка WHO, 2006
 Проект «Мать и Дитя» Признаки дыхательных нарушений • Частота дыхания менее 30 в минуту • Частота дыхания более 60 в минуту • Тяжелое втяжение податливых участков грудной клетки • «Стонущий» выдох • Центральный цианоз (синюшность языка и губ) • Апноэ (спонтанное прекращение дыхания более чем на 20 сек. ) WHO, 2003
Проект «Мать и Дитя» Признаки дыхательных нарушений • Частота дыхания менее 30 в минуту • Частота дыхания более 60 в минуту • Тяжелое втяжение податливых участков грудной клетки • «Стонущий» выдох • Центральный цианоз (синюшность языка и губ) • Апноэ (спонтанное прекращение дыхания более чем на 20 сек. ) WHO, 2003
 Общие принципы ведения и Дитя» Проект «Мать дыхательных нарушений • Дать кислород средним потоком • В случае апноэ стимулировать дыхание ребенка, растирая ему спину в течение 10 секунд; если он не начал дышать, начните вентиляцию с помощью мешка и маски • Если имеются дополнительные симптомы помимо дыхательных нарушений, определите возможную причину (низкий вес при рождении, асфиксия, сепсис или врожденный сифилис), одновременно продолжая лечение дыхательных нарушений • Определите уровень глюкозы в крови и начните терапию, если результат определения < 2, 6 ммоль/л или < 45 мг/дл • Классифицируйте тяжесть дыхательных нарушений WHO, 2003
Общие принципы ведения и Дитя» Проект «Мать дыхательных нарушений • Дать кислород средним потоком • В случае апноэ стимулировать дыхание ребенка, растирая ему спину в течение 10 секунд; если он не начал дышать, начните вентиляцию с помощью мешка и маски • Если имеются дополнительные симптомы помимо дыхательных нарушений, определите возможную причину (низкий вес при рождении, асфиксия, сепсис или врожденный сифилис), одновременно продолжая лечение дыхательных нарушений • Определите уровень глюкозы в крови и начните терапию, если результат определения < 2, 6 ммоль/л или < 45 мг/дл • Классифицируйте тяжесть дыхательных нарушений WHO, 2003
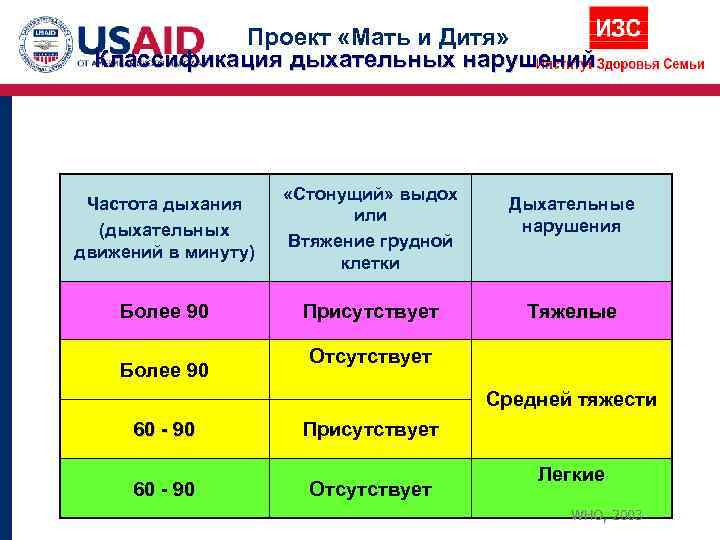
 Проект «Мать и Дитя» Классификация дыхательных нарушений «Стонущий» выдох Частота дыхания Дыхательные или (дыхательных нарушения Втяжение грудной движений в минуту) клетки Более 90 Присутствует Тяжелые Отсутствует Более 90 Средней тяжести 60 - 90 Присутствует Легкие 60 - 90 Отсутствует WHO, 2003
Проект «Мать и Дитя» Классификация дыхательных нарушений «Стонущий» выдох Частота дыхания Дыхательные или (дыхательных нарушения Втяжение грудной движений в минуту) клетки Более 90 Присутствует Тяжелые Отсутствует Более 90 Средней тяжести 60 - 90 Присутствует Легкие 60 - 90 Отсутствует WHO, 2003
 Ведение ребенка с апноэ и Дитя» Проект «Мать • Если у ребенка единичный эпизод апноэ : – Стимулируйте дыхание ребенка, растирая ему спину в течение 10 секунд – Если ребенок не начал дышать самостоятельно, немедленно начинайте вентиляцию мешком и маской – Наблюдайте за ребенком на предмет последующих эпизодов апноэ в течение последующих 24 часов и обучите мать, как определять это состояние и как оказывать помощь ребенку • Если у ребенка множественные эпизоды апноэ: – Немедленно переведите ребенка в отделение интенсивной терапии новорожденных (ОИТН) – Начните оксигенотерапию – Измерьте температуру тела – Определите уровень содержания глюкозы в крови – Если эпизоды апноэ учащаются, начните лечение сепсиса WHO, 2003
Ведение ребенка с апноэ и Дитя» Проект «Мать • Если у ребенка единичный эпизод апноэ : – Стимулируйте дыхание ребенка, растирая ему спину в течение 10 секунд – Если ребенок не начал дышать самостоятельно, немедленно начинайте вентиляцию мешком и маской – Наблюдайте за ребенком на предмет последующих эпизодов апноэ в течение последующих 24 часов и обучите мать, как определять это состояние и как оказывать помощь ребенку • Если у ребенка множественные эпизоды апноэ: – Немедленно переведите ребенка в отделение интенсивной терапии новорожденных (ОИТН) – Начните оксигенотерапию – Измерьте температуру тела – Определите уровень содержания глюкозы в крови – Если эпизоды апноэ учащаются, начните лечение сепсиса WHO, 2003
 Проект «Мать и Дитя» • Вы можете заподозрить врожденный порок сердца, Подозрение на врожденный порок сердца если у ребенка: – Центральный цианоз (даже при подаче кислорода высоким потоком) – Частота дыхания >60 в минуту – Отсутствует втяжение податливых участков грудной клетки и отсутствует стонущий выдох • Если ребенок не усваивает пищу, установите в/в доступ и вводите жидкость только внутривенно в объеме, соответствующем возрасту ребенка • Организуйте перевод ребенка в специализированный центр WHO, 2003
Проект «Мать и Дитя» • Вы можете заподозрить врожденный порок сердца, Подозрение на врожденный порок сердца если у ребенка: – Центральный цианоз (даже при подаче кислорода высоким потоком) – Частота дыхания >60 в минуту – Отсутствует втяжение податливых участков грудной клетки и отсутствует стонущий выдох • Если ребенок не усваивает пищу, установите в/в доступ и вводите жидкость только внутривенно в объеме, соответствующем возрасту ребенка • Организуйте перевод ребенка в специализированный центр WHO, 2003
 Мониторинг Проект «Мать и Дитя» состояния ребенка с дыхательными нарушениями Каждые 3 часа контролируйте: • Частоту дыхания • Характер дыхания: – тяжелые втяжения податливых участков грудной клетки – стонущий выдох • ЧСС • Цвет кожных покровов и слизистых оболочек • Температуру тела • Вскармливание (активность сосательного рефлекса) • Уровень глюкозы в крови • Количество мочи • Насыщение крови O 2 (если возможно) • Артериальное давление (если возможно) WHO, 2003
Мониторинг Проект «Мать и Дитя» состояния ребенка с дыхательными нарушениями Каждые 3 часа контролируйте: • Частоту дыхания • Характер дыхания: – тяжелые втяжения податливых участков грудной клетки – стонущий выдох • ЧСС • Цвет кожных покровов и слизистых оболочек • Температуру тела • Вскармливание (активность сосательного рефлекса) • Уровень глюкозы в крови • Количество мочи • Насыщение крови O 2 (если возможно) • Артериальное давление (если возможно) WHO, 2003
 Проект «Мать и Дитя» Обеспечьте каждому новорожденному основной уход • Соблюдайте универсальные меры предосторожности • Обеспечьте тепловую защиту: – Обеспечьте теплую послеродовую палату с температурой 25°C, без сквозняков, кроватка не должна находиться рядом с холодной стеной /окном. – Следите, чтобы ребенок оставался сухим – Одевайте ребенка тепло (в шапочку, носки, теплую одежду) – Не пеленайте туго ребенка – Не купайте ребенка – Используйте контакт «кожа-к-коже» или источник лучистого тепла, инкубатор • Обеспечьте ведение пуповинного остатка открытым сухим способом • Поощряйте мать к тому, чтобы она находилась с ребенком как можно дольше WHO, 2006
Проект «Мать и Дитя» Обеспечьте каждому новорожденному основной уход • Соблюдайте универсальные меры предосторожности • Обеспечьте тепловую защиту: – Обеспечьте теплую послеродовую палату с температурой 25°C, без сквозняков, кроватка не должна находиться рядом с холодной стеной /окном. – Следите, чтобы ребенок оставался сухим – Одевайте ребенка тепло (в шапочку, носки, теплую одежду) – Не пеленайте туго ребенка – Не купайте ребенка – Используйте контакт «кожа-к-коже» или источник лучистого тепла, инкубатор • Обеспечьте ведение пуповинного остатка открытым сухим способом • Поощряйте мать к тому, чтобы она находилась с ребенком как можно дольше WHO, 2006
 Проект «Мать и Дитя» Ведение ребенка с тяжелыми дыхательными нарушениями (1) • Установите в/в доступ и в первые 12 часов вводите жидкость только внутривенно (в объеме, соответствующем возрасту ребенка) День 1 2 3 4 5 6 7+ • Введите желудочный зонд, чтобы освободить желудок Мл/кг 60 80 100 120 140 150 160+ • Ежедневно оценивайте количество введенной жидкости, гидратацию и вес ребенка • Оценивайте мочеиспускания WHO, 2003
Проект «Мать и Дитя» Ведение ребенка с тяжелыми дыхательными нарушениями (1) • Установите в/в доступ и в первые 12 часов вводите жидкость только внутривенно (в объеме, соответствующем возрасту ребенка) День 1 2 3 4 5 6 7+ • Введите желудочный зонд, чтобы освободить желудок Мл/кг 60 80 100 120 140 150 160+ • Ежедневно оценивайте количество введенной жидкости, гидратацию и вес ребенка • Оценивайте мочеиспускания WHO, 2003
 Проект «Мать и Дитя» Ведение ребенка с тяжелыми дыхательными нарушениями (2) • Давайте кислород высоким потоком • Следите за реакцией ребенка на кислород • Контролируйте уровень глюкозы в крови • Поощряйте мать к уходу за ребенком • Лечите сепсис (антибиотики) • Оценивайте и регистрируйте состояние ребенка минимум каждые 3 часа • Организуйте перевод ребенка в специализированное отделение WHO, 2003
Проект «Мать и Дитя» Ведение ребенка с тяжелыми дыхательными нарушениями (2) • Давайте кислород высоким потоком • Следите за реакцией ребенка на кислород • Контролируйте уровень глюкозы в крови • Поощряйте мать к уходу за ребенком • Лечите сепсис (антибиотики) • Оценивайте и регистрируйте состояние ребенка минимум каждые 3 часа • Организуйте перевод ребенка в специализированное отделение WHO, 2003
 Ведение ребенка с тяжелыми дыхательными Проект «Мать и Дитя» нарушениями (3) • Если дыхательные нарушения настолько тяжелы, что у ребенка сохраняется центральный цианоз даже при даче 100% кислорода • Организуйте перевод и немедленно направьте ребенка в учреждение третьего уровня или специализированный центр, где возможна поддерживающая ИВЛ WHO, 2003
Ведение ребенка с тяжелыми дыхательными Проект «Мать и Дитя» нарушениями (3) • Если дыхательные нарушения настолько тяжелы, что у ребенка сохраняется центральный цианоз даже при даче 100% кислорода • Организуйте перевод и немедленно направьте ребенка в учреждение третьего уровня или специализированный центр, где возможна поддерживающая ИВЛ WHO, 2003
 Кормление ребенка с тяжелыми дыхательными Проект «Мать и Дитя» нарушениями (1) • Начинайте кормление, если состояние ребенка стабилизировалось: – Частота дыхания менее 90 в минуту – Нет ни «стонущего» выдоха, ни тяжелых втяжений податливых участков грудной клетки – ЧСС 100 -160 ударов в минуту – Нет рвоты – Нет судорог • Начинайте с кормления через зонд • Используйте сцеженное грудное молоко, или искусственную молочную смесь WHO, 2003
Кормление ребенка с тяжелыми дыхательными Проект «Мать и Дитя» нарушениями (1) • Начинайте кормление, если состояние ребенка стабилизировалось: – Частота дыхания менее 90 в минуту – Нет ни «стонущего» выдоха, ни тяжелых втяжений податливых участков грудной клетки – ЧСС 100 -160 ударов в минуту – Нет рвоты – Нет судорог • Начинайте с кормления через зонд • Используйте сцеженное грудное молоко, или искусственную молочную смесь WHO, 2003
 Кормление ребенка «Мать и Дитя» Проект с тяжелыми дыхательными нарушениями (2) • Кормите ребенка каждые три часа или чаще (при необходимости) • Оценивайте состояние ребенка во время кормления • Проверяйте, нет ли рвоты • Постепенно увеличивайте объем молока/смеси, одновременно снижая объем жидкости, вводимой внутривенно • Ежедневно определяйте общий суммарный объем пищи, полученной ребенком и жидкости, введенной ему внутривенно • Поощряйте мать сцеживать грудное молоко WHO, 2003
Кормление ребенка «Мать и Дитя» Проект с тяжелыми дыхательными нарушениями (2) • Кормите ребенка каждые три часа или чаще (при необходимости) • Оценивайте состояние ребенка во время кормления • Проверяйте, нет ли рвоты • Постепенно увеличивайте объем молока/смеси, одновременно снижая объем жидкости, вводимой внутривенно • Ежедневно определяйте общий суммарный объем пищи, полученной ребенком и жидкости, введенной ему внутривенно • Поощряйте мать сцеживать грудное молоко WHO, 2003
 Ведение ребенка с дыхательными Проект «Мать и Дитя» нарушениями средней тяжести • Установите в/в доступ и в первые 12 часов вводите жидкости только внутривенно в объеме, соответствующем возрасту ребенка • Следите за реакцией ребенка на кислород • Оценивайте и регистрируйте состояние ребенка до момента, пока он не перестанет нуждаться в кислороде • Ежедневно проверяйте вес ребенка • Контролируйте уровень глюкозы в крови • Если состояние ребенка улучшилось – обеспечьте основной уход • Если через 2 часа дыхательные нарушения не уменьшились или даже усилились: обеспечьте основные положения ведения тяжелых дыхательных нарушений и переведите ребенка в специализированный центр WHO, 2003
Ведение ребенка с дыхательными Проект «Мать и Дитя» нарушениями средней тяжести • Установите в/в доступ и в первые 12 часов вводите жидкости только внутривенно в объеме, соответствующем возрасту ребенка • Следите за реакцией ребенка на кислород • Оценивайте и регистрируйте состояние ребенка до момента, пока он не перестанет нуждаться в кислороде • Ежедневно проверяйте вес ребенка • Контролируйте уровень глюкозы в крови • Если состояние ребенка улучшилось – обеспечьте основной уход • Если через 2 часа дыхательные нарушения не уменьшились или даже усилились: обеспечьте основные положения ведения тяжелых дыхательных нарушений и переведите ребенка в специализированный центр WHO, 2003
 Проект «Мать и Дитя» Кормление ребенка с дыхательными нарушениями средней тяжести • Когда у ребенка появятся признаки улучшения состояния, начните давать сцеженное грудное молоко альтернативными методами • Если ребенок нормально усваивает пищу – увеличьте объем молока/смеси • Прекратите внутривенное введение жидкости, как только ребенок начнет получать перорально более 2/3 суточного объема жидкости и у него не будет вздутия живота или рвоты WHO, 2003
Проект «Мать и Дитя» Кормление ребенка с дыхательными нарушениями средней тяжести • Когда у ребенка появятся признаки улучшения состояния, начните давать сцеженное грудное молоко альтернативными методами • Если ребенок нормально усваивает пищу – увеличьте объем молока/смеси • Прекратите внутривенное введение жидкости, как только ребенок начнет получать перорально более 2/3 суточного объема жидкости и у него не будет вздутия живота или рвоты WHO, 2003
 Ведение ребенка с дыхательными Проект «Мать и Дитя» нарушениями легкой степени • Оценивайте и регистрируйте состояние ребенка • Следите за реакцией ребенка на кислород • Обеспечьте основной уход • Помогайте матери в уходе за ребенком • Когда ребенок перестанет нуждаться в кислороде, начинайте кормление грудью • Если кормление грудью невозможно, давайте ребенку сцеженное грудное молоко альтернативными методами WHO, 2003
Ведение ребенка с дыхательными Проект «Мать и Дитя» нарушениями легкой степени • Оценивайте и регистрируйте состояние ребенка • Следите за реакцией ребенка на кислород • Обеспечьте основной уход • Помогайте матери в уходе за ребенком • Когда ребенок перестанет нуждаться в кислороде, начинайте кормление грудью • Если кормление грудью невозможно, давайте ребенку сцеженное грудное молоко альтернативными методами WHO, 2003
 Оксигенотерапия – основной. Дитя» лечения Проект «Мать и метод дыхательных нарушений • Выбирайте способы подачи кислорода согласно степени тяжести дыхательных нарушений • Проверьте, чтобы ребенок получил необходимое количество кислорода – не слишком много и не слишком мало • Продолжайте проводить осмотры, обследования, процедуры и лечение, пока ребенок получает кислород WHO, 2003
Оксигенотерапия – основной. Дитя» лечения Проект «Мать и метод дыхательных нарушений • Выбирайте способы подачи кислорода согласно степени тяжести дыхательных нарушений • Проверьте, чтобы ребенок получил необходимое количество кислорода – не слишком много и не слишком мало • Продолжайте проводить осмотры, обследования, процедуры и лечение, пока ребенок получает кислород WHO, 2003
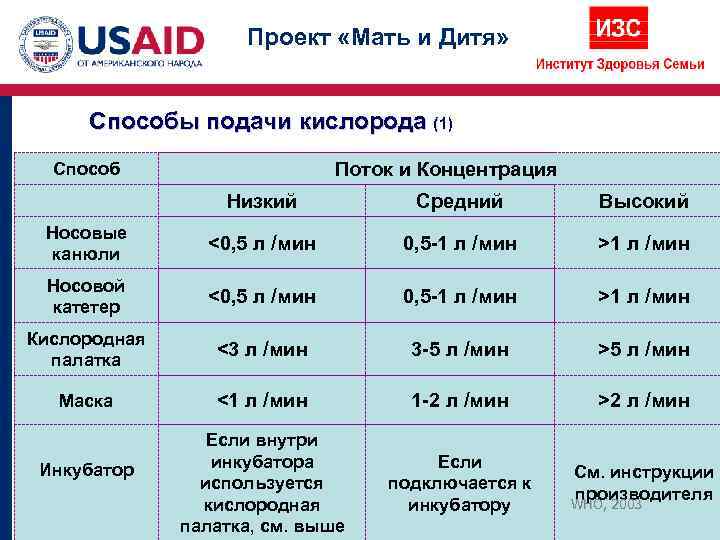
 Проект «Мать и Дитя» Способы подачи кислорода (1) Способ Поток и Концентрация Низкий Средний Высокий Носовые <0, 5 л /мин 0, 5 -1 л /мин >1 л /мин канюли Носовой <0, 5 л /мин 0, 5 -1 л /мин >1 л /мин катетер Кислородная <3 л /мин 3 -5 л /мин >5 л /мин палатка Маска <1 л /мин 1 -2 л /мин >2 л /мин Если внутри Инкубатор инкубатора Если См. инструкции используется подключается к производителя кислородная инкубатору WHO, 2003 палатка, см. выше
Проект «Мать и Дитя» Способы подачи кислорода (1) Способ Поток и Концентрация Низкий Средний Высокий Носовые <0, 5 л /мин 0, 5 -1 л /мин >1 л /мин канюли Носовой <0, 5 л /мин 0, 5 -1 л /мин >1 л /мин катетер Кислородная <3 л /мин 3 -5 л /мин >5 л /мин палатка Маска <1 л /мин 1 -2 л /мин >2 л /мин Если внутри Инкубатор инкубатора Если См. инструкции используется подключается к производителя кислородная инкубатору WHO, 2003 палатка, см. выше
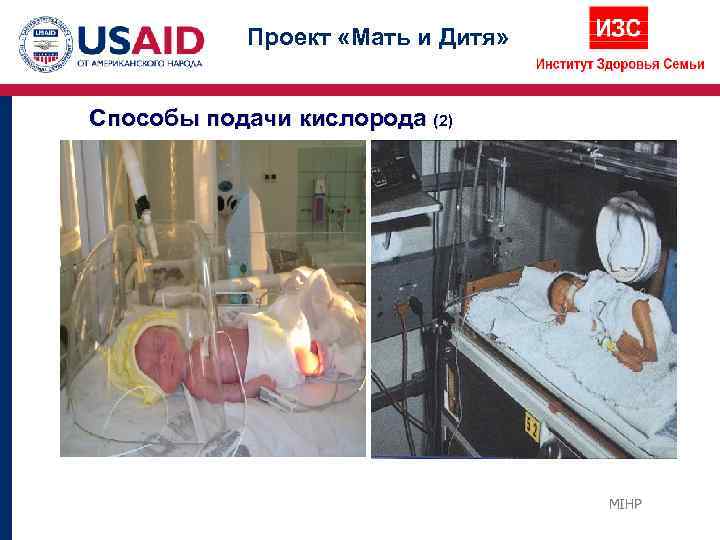
 Проект «Мать и Дитя» Способы подачи кислорода (2) MIHP
Проект «Мать и Дитя» Способы подачи кислорода (2) MIHP
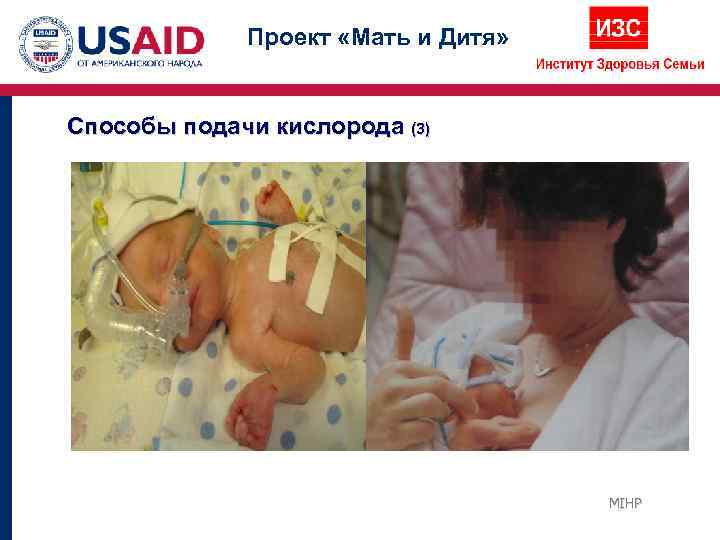
 Проект «Мать и Дитя» Способы подачи кислорода (3) MIHP
Проект «Мать и Дитя» Способы подачи кислорода (3) MIHP
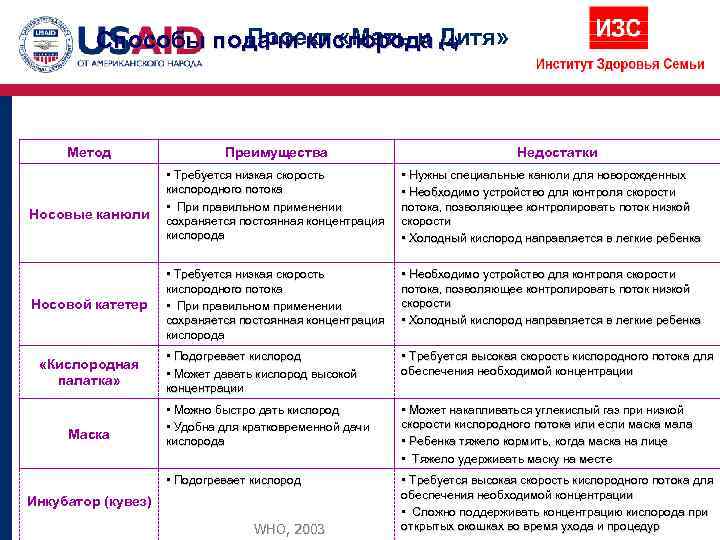
 Способы подачи кислорода Дитя» Проект «Мать и (4) Метод Преимущества Недостатки • Требуется низкая скорость • Нужны специальные канюли для новорожденных кислородного потока • Необходимо устройство для контроля скорости • При правильном применении потока, позволяющее контролировать поток низкой Носовые канюли сохраняется постоянная концентрация скорости кислорода • Холодный кислород направляется в легкие ребенка • Требуется низкая скорость • Необходимо устройство для контроля скорости кислородного потока потока, позволяющее контролировать поток низкой Носовой катетер • При правильном применении скорости сохраняется постоянная концентрация • Холодный кислород направляется в легкие ребенка кислорода • Подогревает кислород • Требуется высокая скорость кислородного потока для «Кислородная обеспечения необходимой концентрации • Может давать кислород высокой палатка» концентрации • Можно быстро дать кислород • Может накапливаться углекислый газ при низкой • Удобна для кратковременной дачи скорости кислородного потока или если маска мала Маска кислорода • Ребенка тяжело кормить, когда маска на лице • Тяжело удерживать маску на месте • Подогревает кислород • Требуется высокая скорость кислородного потока для обеспечения необходимой концентрации Инкубатор (кувез) • Сложно поддерживать концентрацию кислорода при WHO, 2003 открытых окошках во время ухода и процедур
Способы подачи кислорода Дитя» Проект «Мать и (4) Метод Преимущества Недостатки • Требуется низкая скорость • Нужны специальные канюли для новорожденных кислородного потока • Необходимо устройство для контроля скорости • При правильном применении потока, позволяющее контролировать поток низкой Носовые канюли сохраняется постоянная концентрация скорости кислорода • Холодный кислород направляется в легкие ребенка • Требуется низкая скорость • Необходимо устройство для контроля скорости кислородного потока потока, позволяющее контролировать поток низкой Носовой катетер • При правильном применении скорости сохраняется постоянная концентрация • Холодный кислород направляется в легкие ребенка кислорода • Подогревает кислород • Требуется высокая скорость кислородного потока для «Кислородная обеспечения необходимой концентрации • Может давать кислород высокой палатка» концентрации • Можно быстро дать кислород • Может накапливаться углекислый газ при низкой • Удобна для кратковременной дачи скорости кислородного потока или если маска мала Маска кислорода • Ребенка тяжело кормить, когда маска на лице • Тяжело удерживать маску на месте • Подогревает кислород • Требуется высокая скорость кислородного потока для обеспечения необходимой концентрации Инкубатор (кувез) • Сложно поддерживать концентрацию кислорода при WHO, 2003 открытых окошках во время ухода и процедур
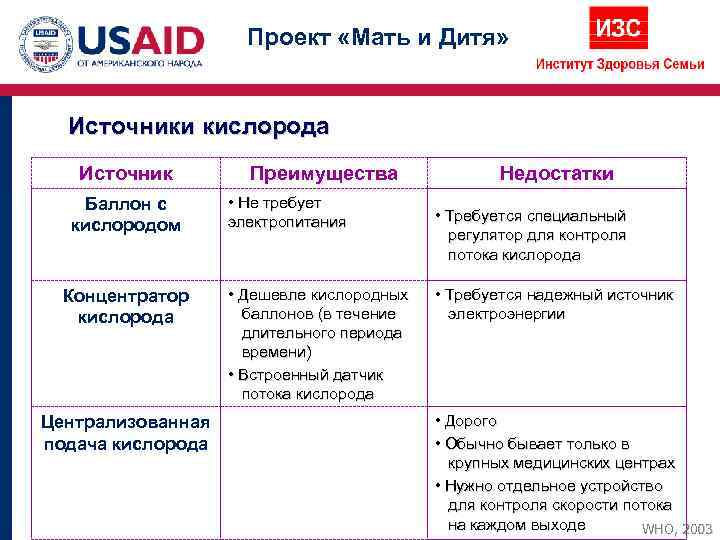
 Проект «Мать и Дитя» Источники кислорода Источник Преимущества Недостатки Баллон с • Не требует электропитания • Требуется специальный кислородом регулятор для контроля потока кислорода Концентратор • Дешевле кислородных • Требуется надежный источник кислорода баллонов (в течение электроэнергии длительного периода времени) • Встроенный датчик потока кислорода Централизованная • Дорого подача кислорода • Обычно бывает только в крупных медицинских центрах • Нужно отдельное устройство для контроля скорости потока на каждом выходе WHO, 2003
Проект «Мать и Дитя» Источники кислорода Источник Преимущества Недостатки Баллон с • Не требует электропитания • Требуется специальный кислородом регулятор для контроля потока кислорода Концентратор • Дешевле кислородных • Требуется надежный источник кислорода баллонов (в течение электроэнергии длительного периода времени) • Встроенный датчик потока кислорода Централизованная • Дорого подача кислорода • Обычно бывает только в крупных медицинских центрах • Нужно отдельное устройство для контроля скорости потока на каждом выходе WHO, 2003
 Проект «Мать и Дитя» • Используйте оксиметр (если возможно), чтобы убедиться, Наблюдение за реакцией ребенка на кислород (1) что ребенок получает адекватную концентрацию кислорода • Если нет оксиметра, следите за появлением признаков насыщения кислородом(дыхательные нарушения и центральный цианоз) • Центральный цианоз является поздним признаком того, что ребенок получает недостаточно кислорода • Если у ребенка появляются признаки центрального цианоза, немедленно увеличьте концентрацию кислорода и продолжайте оксигенотерапию, пока цианоз не исчезнет WHO, 2003
Проект «Мать и Дитя» • Используйте оксиметр (если возможно), чтобы убедиться, Наблюдение за реакцией ребенка на кислород (1) что ребенок получает адекватную концентрацию кислорода • Если нет оксиметра, следите за появлением признаков насыщения кислородом(дыхательные нарушения и центральный цианоз) • Центральный цианоз является поздним признаком того, что ребенок получает недостаточно кислорода • Если у ребенка появляются признаки центрального цианоза, немедленно увеличьте концентрацию кислорода и продолжайте оксигенотерапию, пока цианоз не исчезнет WHO, 2003
 Проект «Мать и Дитя» Наблюдение за реакцией ребенка на кислород (2) • Если губы и язык ребенка остаются розовыми, прекратите подачу кислорода • Наблюдайте за признаками центрального цианоза каждые 15 минут в течение следующего часа • Продолжайте наблюдение за ребенком в течение 24 часов после прекращения оксигенотерапии • Если центральный цианоз опять возникает в любое время, дайте кислород с такой же скоростью потока, как давали ранее WHO, 2003
Проект «Мать и Дитя» Наблюдение за реакцией ребенка на кислород (2) • Если губы и язык ребенка остаются розовыми, прекратите подачу кислорода • Наблюдайте за признаками центрального цианоза каждые 15 минут в течение следующего часа • Продолжайте наблюдение за ребенком в течение 24 часов после прекращения оксигенотерапии • Если центральный цианоз опять возникает в любое время, дайте кислород с такой же скоростью потока, как давали ранее WHO, 2003
 Проект «Мать и Дитя» Критерии выписки из стационара • У ребенка нормальная температура (36. 5 -37. 5 °C ) в течение 3 последовательных дней • Нет признаков дыхательных нарушений • Губы и язык ребенка остаются розовыми без применения кислорода в течение как минимум 1 дня • Ребенок активен и имеет активный сосательный рефлекс • Ребенок набирает вес, как минимум, в течение трех дней подряд • Клиническое состояние ребенка удовлетворительное • Мать может ухаживать за ребенком дома и имеет свободный доступ к медицинской помощи WHO, 2003
Проект «Мать и Дитя» Критерии выписки из стационара • У ребенка нормальная температура (36. 5 -37. 5 °C ) в течение 3 последовательных дней • Нет признаков дыхательных нарушений • Губы и язык ребенка остаются розовыми без применения кислорода в течение как минимум 1 дня • Ребенок активен и имеет активный сосательный рефлекс • Ребенок набирает вес, как минимум, в течение трех дней подряд • Клиническое состояние ребенка удовлетворительное • Мать может ухаживать за ребенком дома и имеет свободный доступ к медицинской помощи WHO, 2003
 Проект «Мать и Дитя» Рекомендации по уходу за ребенком дома • Обеспечить тепловую защиту • Кормить грудью минимум 8 – 10 раз в сутки (и днем, и ночью) • Купать в теплом помещении, вытирать теплыми полотенцами • Ребенок должен спать в положении на спине • Температура в комнате не должна быть выше 22 -23°C • Не курите в комнате ребенка • Контрольный визит в лечебное учреждение - через 7 дней • Матери следует немедленно обратиться за помощью, если ребенок: – отказывается от груди – выглядит больным WHO, 2006
Проект «Мать и Дитя» Рекомендации по уходу за ребенком дома • Обеспечить тепловую защиту • Кормить грудью минимум 8 – 10 раз в сутки (и днем, и ночью) • Купать в теплом помещении, вытирать теплыми полотенцами • Ребенок должен спать в положении на спине • Температура в комнате не должна быть выше 22 -23°C • Не курите в комнате ребенка • Контрольный визит в лечебное учреждение - через 7 дней • Матери следует немедленно обратиться за помощью, если ребенок: – отказывается от груди – выглядит больным WHO, 2006
 Заключение Проект «Мать и Дитя» • Каждый новорожденный ребенок требует тщательного мониторинга дыхания для своевременного выявления проблемы • При появлении дыхательных нарушений немедленно начните оксигенотерапию • Каждый ребенок с дыхательными нарушениями нуждается в тщательном наблюдении
Заключение Проект «Мать и Дитя» • Каждый новорожденный ребенок требует тщательного мониторинга дыхания для своевременного выявления проблемы • При появлении дыхательных нарушений немедленно начните оксигенотерапию • Каждый ребенок с дыхательными нарушениями нуждается в тщательном наблюдении

