продуктив ч1.pptx
- Количество слайдов: 14
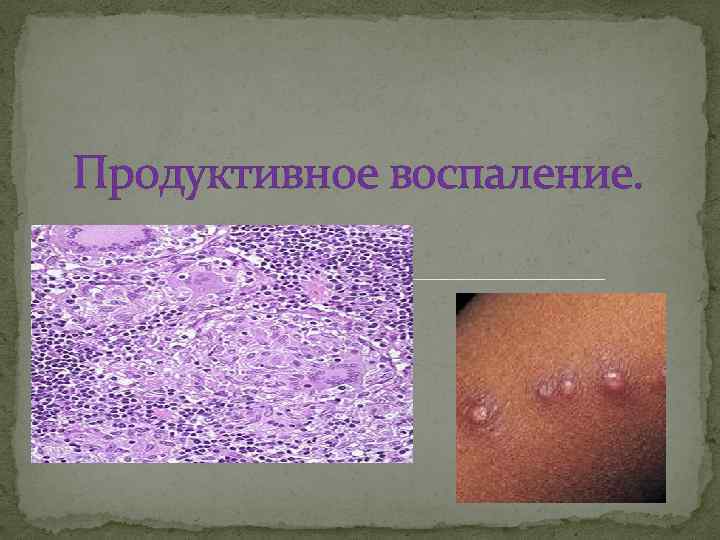 Продуктивное воспаление.
Продуктивное воспаление.
 Пролиферативным-вид воспаления, при котором в его очаге выражена "пролиферация", а "альтерация" и очаге выражена "пролиферация" "экссудация" мало заметны. Под "пролиферацией" понимают размножение в очаге воспаления ряда гемато- и гистиогенных клеток (ЛФ, МОН, ПК, ФБ) с трансформацией некоторых из них в трансформацией особые клеточные варианты (эпителиоидные, особые клеточные варианты гигантские и др. клетки). !!!!НО, правильнее назвать «Мононуклераное воспаление» , т. к. приток клеток происходит не за счет воспаление их пролиферации в очаге в-я, а с притоком их из крови и лимфы.
Пролиферативным-вид воспаления, при котором в его очаге выражена "пролиферация", а "альтерация" и очаге выражена "пролиферация" "экссудация" мало заметны. Под "пролиферацией" понимают размножение в очаге воспаления ряда гемато- и гистиогенных клеток (ЛФ, МОН, ПК, ФБ) с трансформацией некоторых из них в трансформацией особые клеточные варианты (эпителиоидные, особые клеточные варианты гигантские и др. клетки). !!!!НО, правильнее назвать «Мононуклераное воспаление» , т. к. приток клеток происходит не за счет воспаление их пролиферации в очаге в-я, а с притоком их из крови и лимфы.
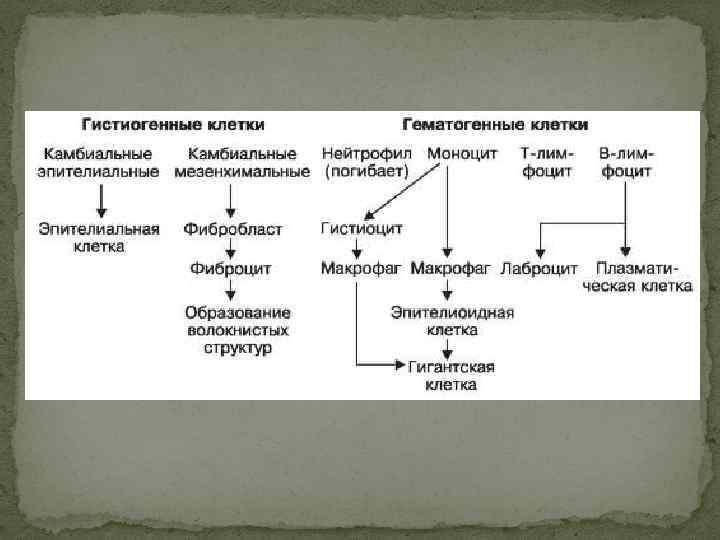
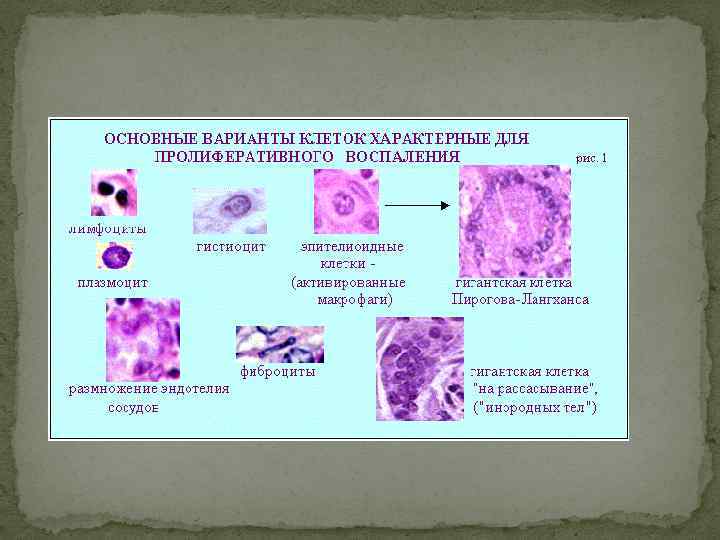
 Различия продуктивного в-я от эдв: 1. Преобладание в воспалении пролиферации клеточного звена с формированием особых многоклеточных структур, над процессами альтерации и экссудации; 2. Воспалительный процесс быстро принимает хроническое течение(НО!некоторые инф. протекают остро- (брюшной и сыпной тифы, туляремия, бруцеллез); 3. Основная движущая сила не ПМЛ(как при ЭДВ), а моноциты! Основное проявление- клеточные инфильтраты
Различия продуктивного в-я от эдв: 1. Преобладание в воспалении пролиферации клеточного звена с формированием особых многоклеточных структур, над процессами альтерации и экссудации; 2. Воспалительный процесс быстро принимает хроническое течение(НО!некоторые инф. протекают остро- (брюшной и сыпной тифы, туляремия, бруцеллез); 3. Основная движущая сила не ПМЛ(как при ЭДВ), а моноциты! Основное проявление- клеточные инфильтраты
 Виды инфильтратов: Полиморфноклеточные(смешанные) Круглоклеточные (лимфоцитарные, гистиоцитарные) Макрофагальные Эпителиоидноклеточные Эозинофильноклеточные Плазмоклеточные….
Виды инфильтратов: Полиморфноклеточные(смешанные) Круглоклеточные (лимфоцитарные, гистиоцитарные) Макрофагальные Эпителиоидноклеточные Эозинофильноклеточные Плазмоклеточные….
 Виды продуктивного воспаления 1. Межуточное(интерстициальное воспаление) вид Межуточное(интерстициальное воспаление) продуктивного воспаления, при котором клеточный инфильтрат образуется в строме органа (миокард, печень, почки, легкое). В строме накапливаются : моноциты, лимфоциты, а при моноциты, лимфоциты размножении и клеточной трансформации — гистиоциты, мф, фб, пк и лаброциты. Часть из них (моноциты и молодые клетки СТ) трансформируется в эпителиоидные клетки, фбл, фбц, что к эпителиоидные развитию зрелой волокнистой СТ, т. е. наступает склероз. В паренхиматозных элементах органов выявляются выраженные дистрофические, а иногда и некробиотические изменения. содержимое ПК свободно в виде плотных белковых масс(гиалиновых шаров «тельца русселя» )лежит в ткани.
Виды продуктивного воспаления 1. Межуточное(интерстициальное воспаление) вид Межуточное(интерстициальное воспаление) продуктивного воспаления, при котором клеточный инфильтрат образуется в строме органа (миокард, печень, почки, легкое). В строме накапливаются : моноциты, лимфоциты, а при моноциты, лимфоциты размножении и клеточной трансформации — гистиоциты, мф, фб, пк и лаброциты. Часть из них (моноциты и молодые клетки СТ) трансформируется в эпителиоидные клетки, фбл, фбц, что к эпителиоидные развитию зрелой волокнистой СТ, т. е. наступает склероз. В паренхиматозных элементах органов выявляются выраженные дистрофические, а иногда и некробиотические изменения. содержимое ПК свободно в виде плотных белковых масс(гиалиновых шаров «тельца русселя» )лежит в ткани.
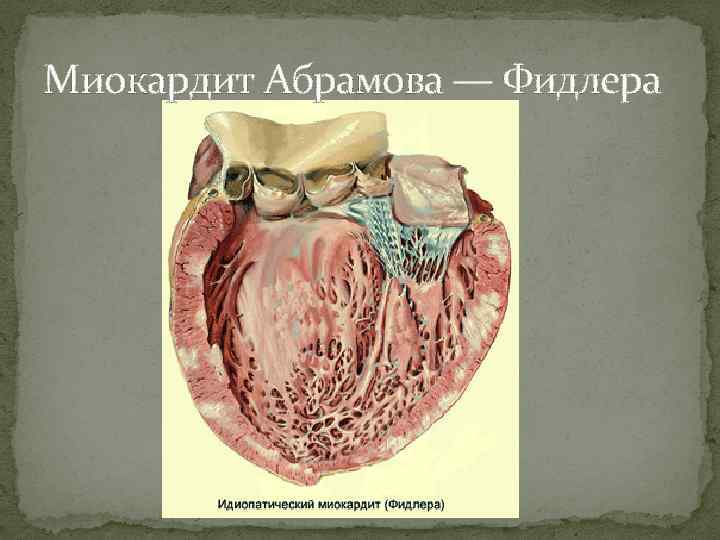 Миокардит Абрамова — Фидлера
Миокардит Абрамова — Фидлера
 АБРАМОВА – ФИДЛЕРА МИОКАРДИТ (впервые описан отечественным врачом С. С. Абрамовым, выделен в самостоятельную форму немецким врачом K. L. A. Fiedler, 1835– 1921) – редкое тяжелое заболевание неясной этиологии, характеризующееся возникновением миокардита с сердечной недостаточностью, нарушениями ритма и проводимости, внутрисердечным тромбообразованием и эмболизацией артерий большого круга кровообращения, высокой летальностью. Течение острое, прогрессирующее. При осмотре: АГ, тахикардию, кардиомегалию, ритм галопа, приглушенность I тона, появление систолического, а иногда и диастолического шума на верхушке сердца. Быстро появляются признаки сердечной недостаточности (отеки, сердечная астма и застойные хрипы в легких, гепатомегалия, асцит). При обследовании выявляют повышение активности ЛДГ и КФК. На ЭКГ : нарушения сердечного ритма и проводимости (наиболее важный признак – развитие атриовентрикулярной блокады), неспецифические изменения сегмента ST и зубца Т, возможно формирование патологического зубца Q и снижение амплитуды зубца R в правых грудных отведениях. Рентгенологические признаки миокардита: расширение границ сердца, иногда – значительное, признаки застоя в легких, выпот в плевральных полостях, инфаркты легких.
АБРАМОВА – ФИДЛЕРА МИОКАРДИТ (впервые описан отечественным врачом С. С. Абрамовым, выделен в самостоятельную форму немецким врачом K. L. A. Fiedler, 1835– 1921) – редкое тяжелое заболевание неясной этиологии, характеризующееся возникновением миокардита с сердечной недостаточностью, нарушениями ритма и проводимости, внутрисердечным тромбообразованием и эмболизацией артерий большого круга кровообращения, высокой летальностью. Течение острое, прогрессирующее. При осмотре: АГ, тахикардию, кардиомегалию, ритм галопа, приглушенность I тона, появление систолического, а иногда и диастолического шума на верхушке сердца. Быстро появляются признаки сердечной недостаточности (отеки, сердечная астма и застойные хрипы в легких, гепатомегалия, асцит). При обследовании выявляют повышение активности ЛДГ и КФК. На ЭКГ : нарушения сердечного ритма и проводимости (наиболее важный признак – развитие атриовентрикулярной блокады), неспецифические изменения сегмента ST и зубца Т, возможно формирование патологического зубца Q и снижение амплитуды зубца R в правых грудных отведениях. Рентгенологические признаки миокардита: расширение границ сердца, иногда – значительное, признаки застоя в легких, выпот в плевральных полостях, инфаркты легких.
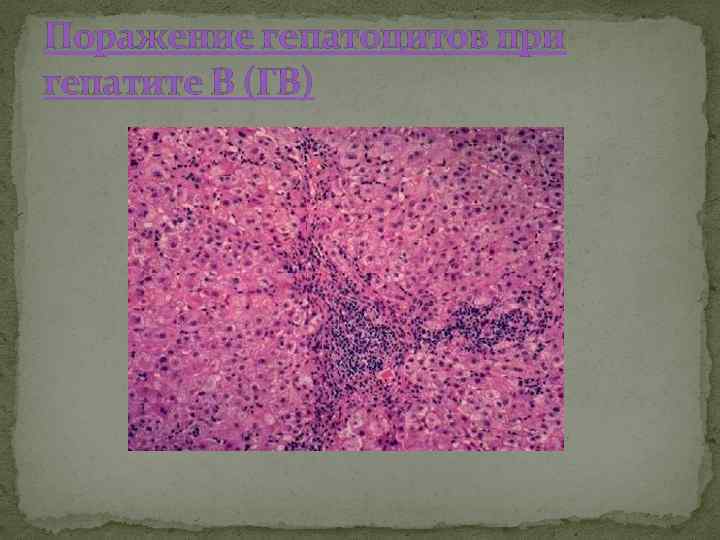 Поражение гепатоцитов при гепатите В (ГВ)
Поражение гепатоцитов при гепатите В (ГВ)
 2. Гранулематозное воспаление: — вариант продуктивного воспаления, при котором доминирующим типом клеток являются активированные макрофаги, а основным активированные макрофаги морфологическим субстратом — гранулема.
2. Гранулематозное воспаление: — вариант продуктивного воспаления, при котором доминирующим типом клеток являются активированные макрофаги, а основным активированные макрофаги морфологическим субстратом — гранулема.
 ГРАНУЛЕМА -локальное периваскулярное скопление мононуклеарных клеток, находящихся на разных стадиях созревания и активации. Гранулема (бугорок, по Р. Вирхову), — это очаговое (бугорок, по Р. Вирхову скопление способных к фагоцитозу клеток моноцитарно-макрофагальной природы. Гранулема может быть компактной на протяжении всего заболевания или её границы размываются и она переходит в диффузный инфильтрат. Классификация гранулем: 1. Инфекционные 2. Неинфекционные 3. Идиопатические
ГРАНУЛЕМА -локальное периваскулярное скопление мононуклеарных клеток, находящихся на разных стадиях созревания и активации. Гранулема (бугорок, по Р. Вирхову), — это очаговое (бугорок, по Р. Вирхову скопление способных к фагоцитозу клеток моноцитарно-макрофагальной природы. Гранулема может быть компактной на протяжении всего заболевания или её границы размываются и она переходит в диффузный инфильтрат. Классификация гранулем: 1. Инфекционные 2. Неинфекционные 3. Идиопатические
 Макроскопически Г. имеют вид плотных узелков округлой формы, размеры которых варьируют от едва различимых глазом и на ощупь до крупных (диаметром несколько сантиметров) образований. Для обозначения крупных Г. , как правило, используют специальные термины, например туберкулезную Г. называют бугорком, сифилитическую — гуммой. Г. могут располагаться практически во всех органах и тканях. Количество Г. может быть различным: от одиночных, как правило крупных, очагов до множественных мелких.
Макроскопически Г. имеют вид плотных узелков округлой формы, размеры которых варьируют от едва различимых глазом и на ощупь до крупных (диаметром несколько сантиметров) образований. Для обозначения крупных Г. , как правило, используют специальные термины, например туберкулезную Г. называют бугорком, сифилитическую — гуммой. Г. могут располагаться практически во всех органах и тканях. Количество Г. может быть различным: от одиночных, как правило крупных, очагов до множественных мелких.
 Микроскопическое строение Г. Основу Г. составляют разрастания мезенхимальных клеток (фибробласты, эпителиоидные клетки, гистиоциты), которые в дальнейшем смешиваются с элементами гематогенного ряда (полиморфно-ядерными лейкоцитами, эозинофилами, лимфоцитами, плазматическими клетками, макрофагами). Для многих Г. характерно присутствие гигантских многоядерных клеток (рис. 1, 2). Особенности строения инфекционных Г. определяются возбудителем, иммунным статусом организма и характером ткани, в которой они развиваются. При этом клеточный состав Г. может быть достаточно типичным для определенного заболевания, что помогает его распознаванию путем определенного заболевания микроскопического исследования мазка или биоптата. Гранулема любой этиологии проходит определенные стадии развития, в ходе которых меняется ее структура и клеточный состав: 1)стд инициации, 2)стд. актитвного роста, 3)стд увядания !!!!! По мере «старения» Г. обедняется клеточными элементами и подвергается рубцеванию. Полный цикл развития Г. завершается в сроки от 3— 4 нед. (сыпной тиф) до 4— 5 мес. (ревматизм). Продолжительность развития Г. определяется помимо этиологии также Продолжительность развития Г. реактивностью организма и эффективностью лечебных мероприятий.
Микроскопическое строение Г. Основу Г. составляют разрастания мезенхимальных клеток (фибробласты, эпителиоидные клетки, гистиоциты), которые в дальнейшем смешиваются с элементами гематогенного ряда (полиморфно-ядерными лейкоцитами, эозинофилами, лимфоцитами, плазматическими клетками, макрофагами). Для многих Г. характерно присутствие гигантских многоядерных клеток (рис. 1, 2). Особенности строения инфекционных Г. определяются возбудителем, иммунным статусом организма и характером ткани, в которой они развиваются. При этом клеточный состав Г. может быть достаточно типичным для определенного заболевания, что помогает его распознаванию путем определенного заболевания микроскопического исследования мазка или биоптата. Гранулема любой этиологии проходит определенные стадии развития, в ходе которых меняется ее структура и клеточный состав: 1)стд инициации, 2)стд. актитвного роста, 3)стд увядания !!!!! По мере «старения» Г. обедняется клеточными элементами и подвергается рубцеванию. Полный цикл развития Г. завершается в сроки от 3— 4 нед. (сыпной тиф) до 4— 5 мес. (ревматизм). Продолжительность развития Г. определяется помимо этиологии также Продолжительность развития Г. реактивностью организма и эффективностью лечебных мероприятий.


