02 Прободные ранения глазного яблока.ppt
- Количество слайдов: 49

Прободные ранения глазного яблока • Проникающие • Сквозные • Разможение глазного яблока Тяжесть течения зависит от локализации ранения, его величины, от инфицированности и физико-химических свойств ранящих предметов.

Роговичные проникающие ранения

Склеральные ранения

Роговично - склеральные ранения

Проникающее ранение роговицы с выпадением радужки

Осложнения проникающих ранений, связанных с инфекцией Гнойный иридоциклит Эндофтальмит Панофтальмит

Глаз после эндофтальмита (субатрофия глазного яблока)

Негнойный травматический иридоциклит ü Острый ü Вяло текущий ü Симпатическое воспаление

Теория этиологии- наиболее признана аутоаллергическая Архипова Л. Т. с соавт. , (1982 г. ) показали антигенность водорастворимых фракций пигментного эпителия и наружных сегментов зрительных клеток сетчатки и развитие гуморального и клеточного иммунитета к антигенам сетчатки у больных симпатической офтальмией. Эти антигены используют в ранней диагностики симпатического воспаления.

Симпатическое воспаление может начинается так: • • • Парез аккомодации Кратковременное затуманивание зрения Отек роговицы Вялая реакция зрачка на свет Легкое расширение вен на глазном дне Отек сетчатки в макулярной области

Профилактика симпатического воспаления • Правильно оказанная первая медицинская помощь • Правильная хирургическая обработка • Раннее удаление хрусталиковых масс • Правильное медикаметозное лечение • Своевременная энуклеация

• Осложняет течение раневого процесса внутриглазные инородные тела (железо, медь, свинец, алюминий, дерево, камень, стекло, золото, ресницы и др. )
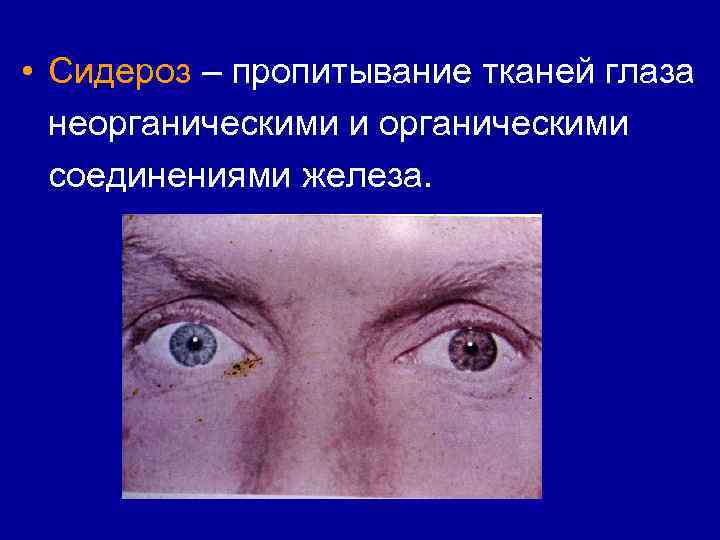
• Сидероз – пропитывание тканей глаза неорганическими и органическими соединениями железа.

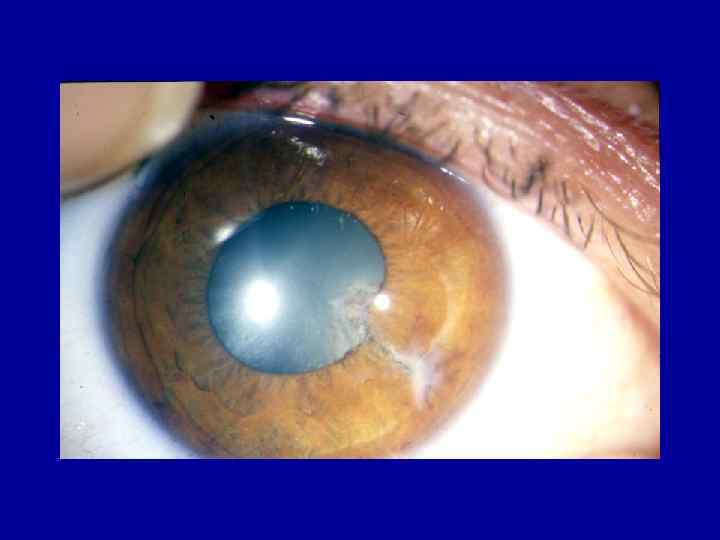
• Сидероз появляется скорее, если инородное тело в переднем отрезке глаза. • Халькоз – отложение солей меди в тканях глазного яблока

Классификация сидероза и халькоза • I –я стадия (скрытый латентный период) – изменение , вызванные травмой (рубец роговицы, отверстие в радужке, травматическая катаракта и инородное тело. • II –я стадия – начальный сидероз или халькоз. Слабо выраженные изменения одной, реже двух оболочек глаза, изменения ЭРГ при нормальной чувствительности и лабильности.

• III –я стадия выраженный халькоз или сидероз – выраженные изменения в 2 -х – 3 -х оболочках, изменение ЭРГ, незначительное понижение лабильности, снижение остроты зрения, изменение поля зрения. • VI –я стадия – далекозашедший сидероз или халькоз. Грубые изменения , отсутствие ЭРГ, понижение чувствительности и лабильности, низкая острота зрения, сужение поля зрения, повышение ВГД, отслойка сетчатки.

• Если амагнитное инородное тело в единственном зрячем глазу – от операции воздержаться в I й стадии, и если инородное тело находится в прозрачном хрусталике , макулярной и парамакулярной области. • При II й стадии, если ЭФИ показывает изменение сетчатки, характерные для сидероза и халькоза инородное тело следует удалить. • При III й стадии во всех случаях, при любой локализации инородного тела – удалять. • При IV й стадии , если острота зрения не ниже 0. 06 – 0. 09 удалять. • Если 0. 05 – 0. 01, пр. света, то нецелесобразно. • Экстракцию катаракты следует делать в 1 - 3 стадии.

Неотложная помощь при проникающих ранениях глаза. В стационаре – основные принципы первичной хирургической обработки. ( Гундорова. , Даниличев. , Астахов. , Сомов. , Горбань. , 1999 – 2004 г. г. )

1. Герметизация раны. 2. Минимальная травматизация краев раны. 3. Восстановление соотношения анатомических структур глаза. 4. Удаление нежизнеспособных поврежденных тканей глаза. 5. Удаление инородных тел из глазного яблока. 6. Восстановление прозрачности сред. 7. Восстановление офтальмотонуса.

• Колотую рану на периферии можно закрыть лоскутом конъюктивы по Кунгу (шелк 04 -05) • Рана прямолинейна- непрерывный шов из синтетических нитей (09 - 010) • Криволинейна – узловые швы из шелка 08 • Рана сложна по форме – комбинация швов • Частота швов оптимальное расстояние между швами 1 – 1. 5 мм. , в области зрачка до 3 мм • Шаг шва около 1 мм, глубина шва 2/3 – 3/4 толщины роговицы.

• При сложных по форме ранах первыми накладывают узловые швы, которые восстанавливают общую форму роговицы. • При отсутствии передней камеры и прозрачном хрусталике – шов проводить на шпателе , перед завязыванием последнего шва в переднюю камеру вводят стерильный воздух. • При ущемлении в роговичной ране радужки и после травмы прошло несколько часов, радужку заправить после обмывания ее антибиотиками. • При сомнении в жизнеспособности радужки – иссечь в пределах неизменной ткани, а затем заправить. • При больших размерах раны роговицы – попытка ушивания дефекта в радужке, а затем швы на роговицу. • При повреждении хрусталика – удалить полностью хрусталиковое вещество. • После аспирации мягкой травматической катаракты возможна одномоментная имплантация ИОЛ по А. И. Горбаню и О. А. Джалиашвили.

При обширной периферической ране роговицы после аспирации мутного хрусталика ввести ИОЛ через рану и затем накладывать швы. При прободных ранах роговицы с повреждением хрусталика и выходом стекловидного тела в переднюю камеру, следует вначале наложить основные роговичные швы, если необходимо иссечь часть радужки , аспирировать катарактальные массы, а затем через эту же рану выполнить ленс- витрэктомию. При прободной ране роговицы с дефектом ткани показана сквозная аллокератопластика. При невозможности это сделать – полное покрытие роговицы конъюнктивой по Кунту в сочетании с наложением роговичных швов по О. А. Джалиашвили. , А. И. Горбаню. , 1999 г.

При прободной ране роговицы и признаками гнойной инфекции, переднюю камеру промывают раствором антибиотиков, рану покрывают лоскутом - фартуком конъюнктивы и назначают интенсивную общую и местную антибактериальную терапию. При прободных ранениях склеры проводят ревизию склеры и после тщательного осмотра решают вопрос о возможности отсечения выпавших оболочек. Учитывается давность ранения. Если давность ранения большая, прошивать склеру следует дальше от краев раны. В случае протяжения раны к заднему полюсу глаза, швы можно накладывать поэтапно “шаг за шагом” по методике предложенной Б. Л. Поляк.

При прободном ранении склеры с выпадением стекловидного тела, последнее иссекается и проводится вдавливание на 2 -3 мм всех оболочек над герметизированной раной путем подшивания эписклеральной пломбы из силиконового каучука или аллосклеры. На поверхность пломбы и склеры в области раны укладывают лоскут консервированной твердой мозговой оболочки и укрепляется 3 -4 шелковыми швами 08 на эписклере. (О. А. Джалиашвили. , А. И. Горбань. , 1999 г. ) При прободном ранении склеры с дефектом ткани его замещают соотвествующим кусочком склеры, твердой мозговой оболочки.

О. А. Джалиашвили. , А. И. Горбань. , Р. А. Гундорова рекомендуют при прободных роговичносклеральных ранах сначала зашивать роговичный отрезок раны и первый формообразующий шов накладывают на лимб, а затем продвигают вдоль ее склерального участка, накладывая узловые шелковые швы 08. Если имеются входное и выходное отверстие, то на операцию стоит идти в момент первичной обработки, если ранение не сопроваждается помутнением хрусталика, отсутствует гемофтальм, выходная рана в области заднего полюса предположительно менее 10 мм и не затрагивает области желтого пятна или диска зрительного нерва, ВГД не очень понижено, нет признаков эндофтальмита или гнойной инфекции.

Первичная энуклеация проводится если разрушение глазного яблока таково, что нет надежды на его сохранение. Если внутри глаза осколок магнитный , то на заключительном этапе хирургической обработки приставляется магнит при условии, что имеется помутнение хрусталика. В ближайшие дни после хирургической обработки производися ренгенологическая локализация инородного тела для последущего удаления. Если оно слобоконтрастно - бесскелетная рентгенография. Наиболее точные данные даёт компьютерная томография.

Последовательность обработки и удаление инородного тела по Горбань А. И. , Джалиашвили О. И. , Гундоровой Р. А следующая: 1. Если осколок магнитный и находится в передней камере к ране подводят кончик магнита и его извлекают. Далее первичная хирургическая обработка и восстановление передней камеры. 2. При наличии амагнитного осколка, расширяется бритвой рана и пинцетом извлекается осколок. 3. Если осколок находится в углу передней камеры, то сначала первичная хирургическая обработка с восстановлением передней камеры, затем гониоскопия и удаление инородного тела. Если гониоскопию сделать нельзя, то провести рентгенолокализацию и отсроченное вмешательство.

4. Если магнитный осколок в хрусталике и находится в зоне, близкой к ране, а хрусталик прозрачен, то вводят наконечник магнита в рану, извлекают осколок, затем проводят первичную хирургическую обработку. В переднюю камеру вводят ацетилхолин. При полном помутнении хрусталика сначала ПХО, далее лимбальный разрез, удаление магнитного инородного тела, экстракция катаракты или факофрагментация. Если амагнитное инородное тело в прозрачном хрусталике, то только ПХО и динамическое наблюдение, а затем, если прогрессирует помутнение хрусталика или развивается металлоз интракапсулярная экстракция катаракты.

5. Если осколок в цилиарном теле и если: a) Проникающее ранение роговицы с ограниченным помутнением хрусталика и выпадением радужки, то радужку вправляют при ПХО. После локализации диасклеральное удаление инородного тела. b) При полном помутнении хрусталика и изменением стекловидного тела, показана ПХО с последующим диасклеральным удалением инородного тела, ленсэктомия и витрэктомия через разрез. При расположении осколка до 6 -7 часов и проведении витрэктомии для профилактики отслойки проводят циркляжный шов.

c) При проникающим ранении с внедрением инородного тела более 8 мм и повреждением хрусталика, производится ПХО с факофрагметацией хрусталика через роговичную рану, наложением дополнительных швов и последующим диасклеральным удалением осколка. Если осколок за хрусталиком, то сначала ПХО, затем разрез по лимбу, экстракция катаракты с удалением инородного тела передним путем. При локализации магнитных и амагнитных инородных тел в оболочках переднего отрезка глаза(до 14 мм) производится ПХО с последующим удалением инородного тела. Через 3 -4 недели при необходимости радикальная реконструктивная операция.

6. Если инородное тело в стекловидном теле и оно магнитное , то , как описано выше. В случае амагнитного осколка: a) При помутнении хрусталика с последующей трансцилиарной ленсэктомией, витрэктомией со световодом удаление осколка цанговым пинцетом. b) При прозрачном хрусталике в случае склерального ранения ПХО с последующим трансвитреальным удалением инородного тела. При внедрении крупного осколка, после ПХО удаление по методике «открытое небо» . Если инородное тело в заднем полюсе, то после ПХО удаление его трансвитреально с проведением дополнительного разреза в зоне цилиарного тела.

При помутнении хрусталика или стекловидного тела обработка раны ленс или витрэктомия, удаление осколка иглой – магнитом или пинцетом, замещение стекловидного тела, циркляжный шов для профилактики отслойки сетчатки. У детей, также как и у взрослых, необходимо, где возможно, проведение одномоментного комплексного хирургического вмешательства при первичной хирургической обработке. Применяют бесшовные методы - цианокрилатный клей; фибрин, иногда комбинация. Вводят физ. раствор, воздух, гиалон. В процессе хирургической обработки раны проводится корригирующая кератотомия. После операции местное и общее антибактериальное лечение, десенсибилизирующие и общеукрепляющие средства, миотики, мидриатики. Швы снимаются на 9 -11 день после операции.

Для удаления инородного тела применяются диасклеральный метод, трансвитреальный подход. Перед операцией проводится профилактическая лазерная или фотокоагуляция глазного дна вокруг инородного тела. Инородное тело удаляется через плоскую часть цилиарного тела цанговым пинцетом или наконечником магнита.

• При локализации в макулярной или парамакулярной области – частичная задняя витрэктомия для профилактики отслойки сетчатки. При наличии отслойки и инородного тела его удаление сочетается с витрэктомией и наложением циркляжного шва и введением воздуха в стекловидное тело.

При наличии гемофтальма, эндофтальмита, травматической катаракты, либо их сочетания, необходимо восстановление прозрачности с последующим удалением инородного тела. После удаления инородного тела очень интенсивное общее и местное лечение. С последствиями проникающих ранений глаза необходимо наблюдение за такими больными разные сроки. Если передние синехии расположены парацентрально или в области лимба, то имеется риск развития посттравматической глаукомы к/3 месяца, а затем к /6 -12 месяцев. Если травматическая катаракта – 1 раз в месяц, после экстракции – 1 раз в 3 -6 месяцев в течение года.

При проникающим ранении склеры и корнео-склеральной зоны, наблюдается более длительное течение травматического увеита. Может быть внезапное набухание травматической катаракты, острый приступ травматической глаукомы, рецидивирующий гемофтальм и гифема, отслойка сетчатки, цилиарного тела и сосудистой. При отслойке сетчатки консервативная терапия 10 -12 дней, при неэффективности – хирургическое лечение. (подшивание цилиарного тела, экстракция травматической катаракты, передняя витрэктомия. Если имеется травматическая катаракта, гемофтальм, остаточные явления увеита, больные после выписки находятся под диспансерном наблюдением до полной стабилизации процесса и осмотр проводят не реже 1 раза в неделю.

Проводят противовоспалительную , иммунокорректирующую терапию при швартообразовании в стекловидном теле, с остаточными явлениями посттравматического увеита, симпатической офтальмии. При отказе от энуклеации такую терапию надо проводит к/1, 5 -3 месяца в течение 1 года. Амагнитные инородные тела в прозрачном хрусталике, а также ранее не удаленные из заднего отрезка глаза, приводящие к металлозу, образованию витреоретинальных шварт с последующей отслойкой сетчатки, надо своевременно оперировать. Если инородное тело находится в труднодоступной области, то 1 раз в 6 месяцев следует проводить электрофизиологические исследования и, если начал развиваться металлоз, решают вопрос об операции. Многие больные в разные сроки после ранения нуждаются в дальнейшем реконструктивном и хирургическом лечении.











02 Прободные ранения глазного яблока.ppt