5503a9615ec5245708797325105b2b0f.ppt
- Количество слайдов: 80

Проблемы дифференциальной диагностики лимфом к. м. н. Россоха Е. И.

По месту первичного возникновения лимфопролиферативные заболевания могут быть разделены на две большие группы. Лимфопролиферативные заболевания, первично возникающие в костном мозге обозначаются термином "лейкоз" Если опухоль первично возникает в лимфоидной ткани, расположенной вне костного мозга (в лимфатических узлах), то такое заболевание обозначается термином "лимфома". У больных лимфомой С течением времени нередко происходит колонизация костного мозга опухолевыми клетками из первичного очага. Для обозначения таких случаев используют термин "лимфома с лейкемизацией

В отличие от солидных опухолей лимфомы являются первично-системными заболеваниями, происходящими из клеток иммунной системы со всеми присущими этим клеткам свойствами. Клиническая характеристика опухолевого процесса (в первую очередь, локализация) может иметь ключевое значение в дифференциальной диагностике

Клетки, составляющие иммунную систему являются широко распространенными и обладают значительной функциональной гетерогенностью, лимфопролиферативные заболевания могут возникать фактически в любом органе и иметь различные гистологические черты, клинические проявления и прогноз.
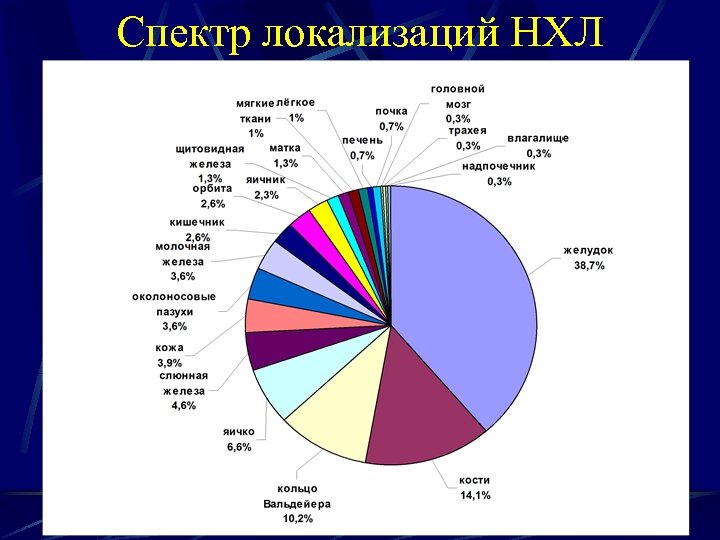
Спектр локализаций НХЛ

С 1970 г наблюдается существенный рост эаболеваемости НХЛ. Это , возможно, связано с увеличением частоты различных вирусных инфекций , и прежде всего гепатита С и ВИЧ.

НХЛ Увеличение заболеваемости во всем мире: Увеличилась более чем на 50% за последние 20 лет в развитых странах n по темпу прироста превышает заболеваемость лимфогрануломатозом n В США: 1) опережает по темпу прироста все другие неоплазии (73% за 1973 -1999 г. г) 2) увеличивается на 3%/год среди женщин на 4%/год среди мужчин n

НХЛ Россия Составляют 2, 8% от всех злокачественных опухолей. Абсолютное число впервые заболевших в 2009 г составило 7390 Смертность равна 2, 3% от общей онкологической смертности. Заболеваемость: М – 7, 1%00 Ж-5, 6 %00 Увеличение заболеваемости изменение структуры гемобластозы: частота лимфом превысила частоту лейкозов 1972 год 2007 год <30% 52% >70% 48%
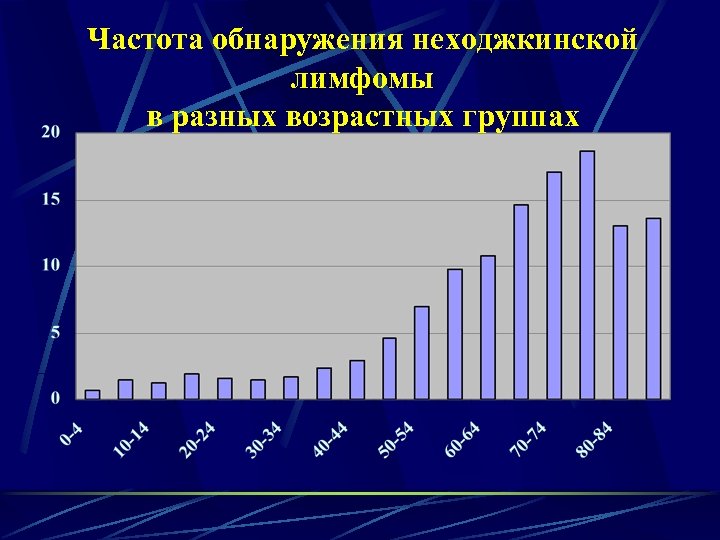
Частота обнаружения неходжкинской лимфомы в разных возрастных группах

НХЛ Пик заболеваемости: 65 лет 66% больных старше 65 лет 30% больных старше 70 лет

Неходжкинские лимфомы являются гетерогенной группой неопластических заболеваний, происходящих из иммунной системы. Основными моментами, определяющими клинические черты заболевания и прогноз, являются стадия дифференцировки клеток, из которых состоит опухоль, и характер роста внутри вовлеченного лимфоузла (фолликулярный или диффузный). Достижения иммунологии, цитогенетики и молекулярной биологии позволяют выделять специфические субтипы лимфом, различающиеся клиническим течением, ответом на терапию и прогнозом. Так в зависимости от субтипа лимфомы прогноз может варьировать от благополучного (выживаемость 10 -- 20 лет) до крайне неблагоприятного (выживаемость менее 1 года).
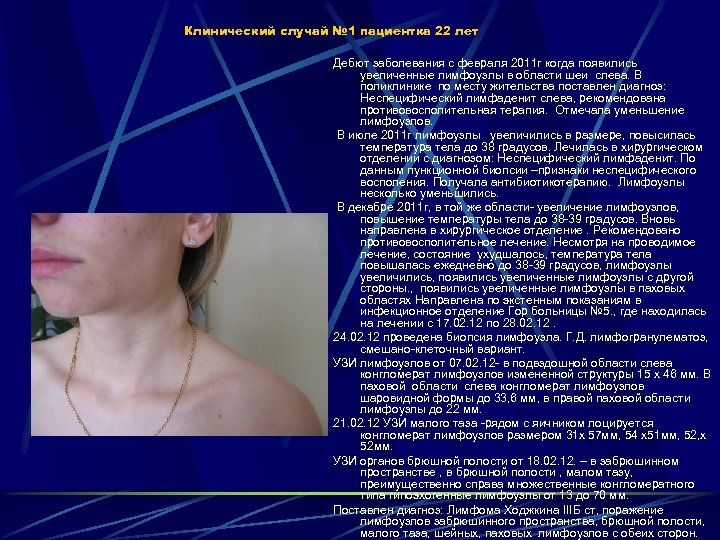
Клинический случай № 1 пациентка 22 лет Дебют заболевания с февраля 2011 г когда появились увеличенные лимфоузлы в области шеи слева. В поликлинике по месту жительства поставлен диагноз: Неспецифический лимфаденит слева, рекомендована противовосполительная терапия. Отмечала уменьшение лимфоузлов. В июле 2011 г лимфоузлы увеличились в размере, повысилась температура тела до 38 градусов. Лечилась в хирургическом отделении с диагнозом: Неспецифический лимфаденит. По данным пункционной биопсии –признаки неспецифического восполения. Получала антибиотикотерапию. Лимфоузлы несколько уменьшились. В декабре 2011 г, в той же области- увеличение лимфоузлов, повышение температуры тела до 38 -39 градусов. Вновь направлена в хирургическое отделение. Рекомендовано противовосполительное лечение. Несмотря на проводимое лечение, состояние ухудшалось, температура тела повышалась ежедневно до 38 -39 градусов, лимфоузлы увеличились, появились увеличенные лимфоузлы с другой стороны. , появились увеличенные лимфоузлы в паховых областях Направлена по экстенным показаниям в инфекционное отделение Гор больницы № 5. , где находилась на лечении с 17. 02. 12 по 28. 02. 12. 24. 02. 12 проведена биопсия лимфоузла. Г. Д. лимфогранулематоз, смешано-клеточный вариант. УЗИ лимфоузлов от 07. 02. 12 - в подвздошной области слева конгломерат лимфоузлов измененной структуры 15 x 46 мм. В паховой области слева конгломерат лимфоузлов шаровидной формы до 33, 6 мм, в правой паховой области лимфоузлы до 22 мм. 21. 02. 12 УЗИ малого таза -рядом с яичником лоцируется конгломерат лимфоузлов размером 31 x 57 мм, 54 x 51 мм, 52, x 52 мм. УЗИ органов брюшной полости от 18. 02. 12. – в забрюшинном пространстве , в брюшной полости , малом тазу, преимущественно справа множественные конгломератного типа гипоэхогенные лимфоузлы от 13 до 70 мм. Поставлен диагноз: Лимфома Ходжкина IIIБ ст, поражение лимфоузлов забрюшинного пространства, брюшной полости, малого таза, шейных, паховых лимфоузлов с обеих сторон.
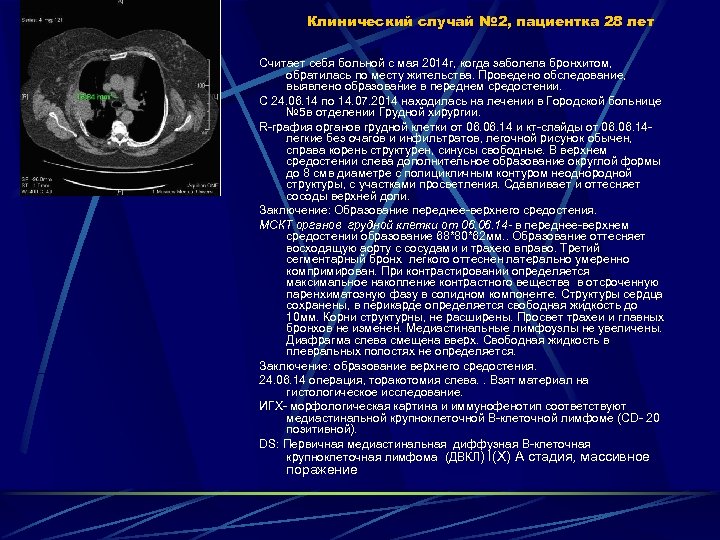
Клинический случай № 2, пациентка 28 лет Считает себя больной с мая 2014 г, когда заболела бронхитом, обратилась по месту жительства. Проведено обследование, выявлено образование в переднем средостении. С 24. 06. 14 по 14. 07. 2014 находилась на лечении в Городской больнице № 5 в отделении Грудной хирургии. R-графия органов грудной клетки от 06. 14 и кт-слайды от 06. 14 легкие без очагов и инфильтратов, легочной рисунок обычен, справа корень структурен, синусы свободные. В верхнем средостении слева дополнительное образование округлой формы до 8 смв диаметре с полицикличным контуром неоднородной структуры, с участками просветления. Сдавливает и оттесняет сосоды верхней доли. Заключение: Образование переднее-верхнего средостения. МСКТ органов грудной клетки от 06. 14 - в переднее-верхнем средостении образование 68*80*62 мм. . Образование оттесняет восходящую аорту с сосудами и трахею вправо. Третий сегментарный бронх легкого оттеснен латерально умеренно компримирован. При контрастировании определяется максимальное накопление контрастного вещества в отсроченную паренхиматозную фазу в солидном компоненте. Структуры сердца сохранены, в перикарде определяется свободная жидкость до 10 мм. Корни структурны, не расширены. Просвет трахеи и главных бронхов не изменен. Медиастинальные лимфоузлы не увеличены. Диафрагма слева смещена вверх. Свободная жидкость в плевральных полостях не определяется. Заключение: образование верхнего средостения. 24. 06. 14 операция, торакотомия слева. . Взят материал на гистологическое исследование. ИГХ- морфологическая картина и иммунофенотип соответствуют медиастинальной крупноклеточной В-клеточной лимфоме (СD- 20 позитивной). DS: Первичная медиастинальная диффузная B-клеточная крупноклеточная лимфома (ДВКЛ) I(X) А стадия, массивное поражение
Клинический случай № 3, пациент 62 лет. В августе 2014 года отметил увеличение обьема живота, усиление слабости, потеря веса 25 кг. Обратился в Бийскую ЦРБ проведены клинические обследования. Напрвлен на дообследование и лечение в АКОД. УЗИ органов брюшной полости от 02. 09. 14 г. – увеличение размеров правой доли печени. Диффузные изменения структуры печени, поджелудочной железы. УЗ-признаки хронического холецистита. Асцит. 03. 09. 14 г. госпитализирован в торакальное отделение № 3 КГБУЗ АКОД. Видеолапароскопия от 05. 09. 14 г. – опухоль желудка, тотальное поражение, множественные метастазы в большой сальник, канцероматоз брюшины. Асцит. Рентгеноскопия желудка от 12. 09. 14 г. – с-ч желудка, инфильтративная форма, тотальное поражении. Г. Д № 2174 от 16. 09. 2014 г. - MALT-лимфома. ИГХ № 078381 от 23. 09. 14 г. – злокачественная неходжкинская В-клеточная лимфома из мелких и средних клеток CD-20 позитивная умеренной степени злокачественности. DS: Неходжкинская В-клеточная лимфома IVб ст с поражением желудка, большого сальника. Асцит.

НХЛ Желудочнокишечного тракта
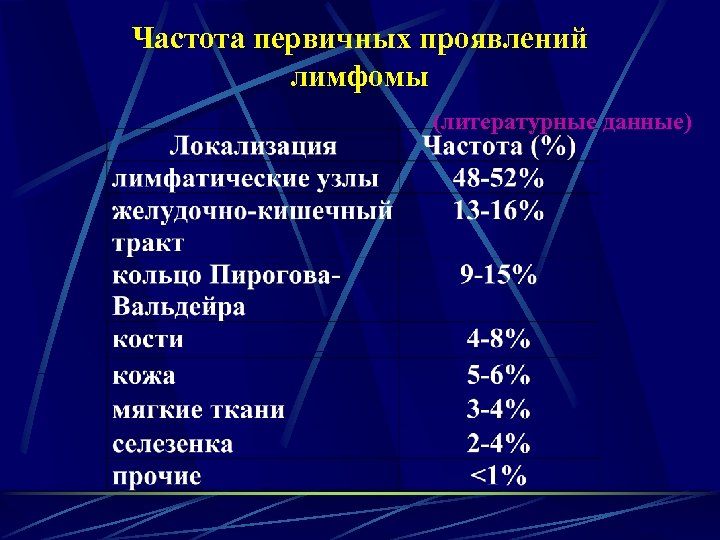
Частота первичных проявлений лимфомы (литературные данные)

Согласно современным представлениям, основным этиологическим фактором MALT -ом является хроническая иммунная стимуляция (инфекция, аутоиммунные заболевания). Существует доказанная связь между инфицированностью и возникновением заболевания.

MALT-ома (mucosa associated lymphoid tissue) Желудок Helicobacter pylori Тонкая кишка Campylobacter jejuni Орбита Chlamydophila psittaci селезенка вирус гепатита С Кожа Borrelia burgdorferi Слюнная железа. Щитовидная железа. Кольцо Вальдейера. Легкие. Мягкие ткани.

Первичные НХЛ желудка. 1. Разнообразие морфологических вариантов первичных НХЛ желудка. 2. Выделение MALT-лимфомы желудка и подразделение на несколько гистологических вариантов по степени злокачественности. 3. Наличие сведений о роли H. pylori в развитии MALT-омы низкой степени злокачественности. ПЕРЕСМОТР ТЕРАПЕВТИЧЕСКОЙ ТАКТИКИ.

КЛАССИФИКАЦИЯ ЛИМФОМ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА I стадия - опухоль в переделах желудочно-кишечного тракта: I 1 - одиночный первичный очаг; II 2 - множественные первичные очаги в пределах одного органа; II стадия - опухоль, выходящая за пределы желудочно-кишечного тракта: Вовлечение лимфоузлов: II 1 - локальные лимфоузлы (парагастральные в случае поражения желудка; пара-интестинальные для лимфом любого отдела кишечника); II 2 - отдаленные лимфоузлы (мезентериальные для лимфом кишечника, парааортальные, паракавальные, тазовые, подвздошные и др. в пределах брюшной полости и забрюшинного пространства); IIE- пенетрация серозного покрова с/без прорастанияприлежащих органов и тканей (IIE pancreas; IIE lien; II 1 E hepar) IV стадия - поражение желудочно-кишечного тракта с вовлечением супрадиафрагмальных лимфоузлов или диссеминированные очаги с любым объемом поражения лимфатического аппарата.
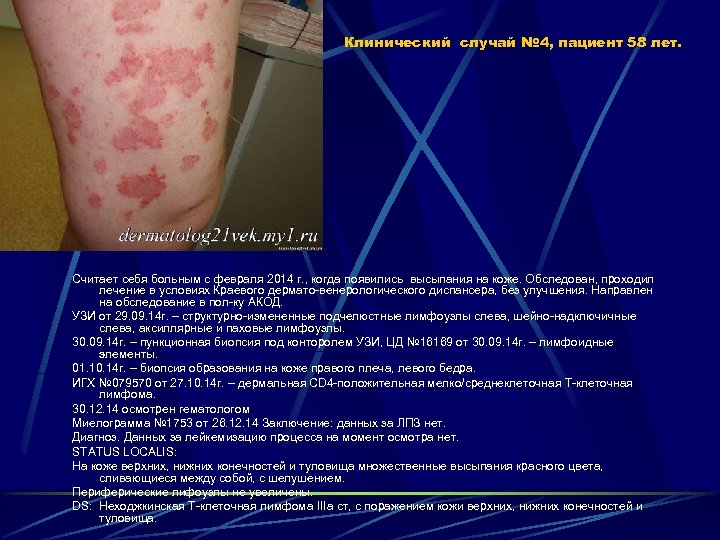
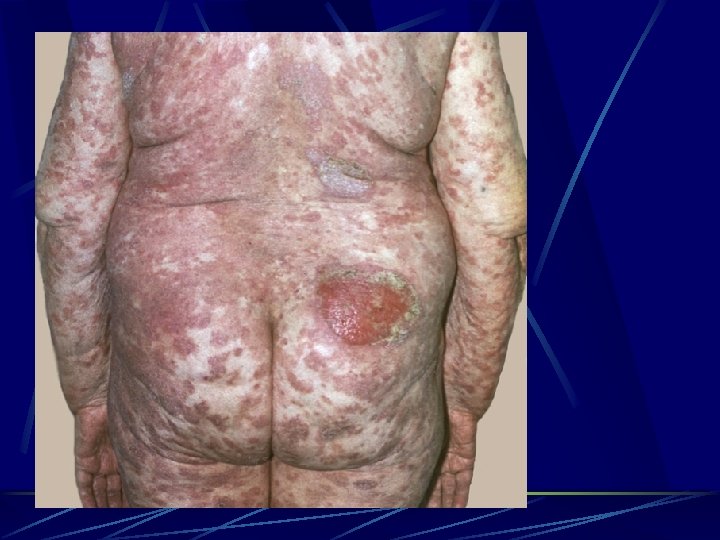
Клинический случай № 4, пациент 58 лет. Считает себя больным с февраля 2014 г. , когда появились высыпания на коже. Обследован, проходил лечение в условиях Краевого дермато-венерологического диспансера, без улучшения. Направлен на обследование в пол-ку АКОД. УЗИ от 29. 09. 14 г. – структурно-измененные подчелюстные лимфоузлы слева, шейно-надключичные слева, аксиллярные и паховые лимфоузлы. 30. 09. 14 г. – пункционная биопсия под конторолем УЗИ, ЦД № 16169 от 30. 09. 14 г. – лимфоидные элементы. 01. 10. 14 г. – биопсия образования на коже правого плеча, левого бедра. ИГХ № 079570 от 27. 10. 14 г. – дермальная CD 4 -положительная мелко/среднеклеточная Т-клеточная лимфома. 30. 12. 14 осмотрен гематологом Миелограмма № 1753 от 26. 12. 14 Заключение: данных за ЛПЗ нет. Диагноз. Данных за лейкемизацию процесса на момент осмотра нет. STATUS LOCALIS: На коже верхних, нижних конечностей и туловища множественные высыпания красного цвета, сливающиеся между собой, с шелушением. Периферические лифоузлы не увеличены. DS: Неходжкинская Т-клеточная лимфома IIIа ст, с поражением кожи верхних, нижних конечностей и туловища.

Клинический случай№ 5, пациент 52 лет 22. 04. 2014 г. ГБ № 12 г. Барнаула выполнена орхэктомия слева. ГД № 17938 -47 от Закл. : Семинома. АФП от 12. 05. 2015 г. – 2, 32 МЕ/мл, ХГТ от 12. 05. 2015 г. – 1 м. МЕ/мл. В дальнейшем наблюдался. С декабря 2014 г. - ухудшение состояния: нарастание слабости, снижение массы тела, рост образования в левой паховой области. Обратился в АКОД. УЗИ органов брюшной полости и периферических лимфоузлов от 19. 01. 2015 г. УЗ признаки Mts в забрюшинный лимфоузел в воротах левой почки размером 54 х29 х28 мм. Mts в подвздошные лимфоузлы слева до 26 х35 х32 мм, 19 мм. Mts в паховые лимфоузлы справа до 14 мм, слева до 47 х30 х40 мм. Состоянее после орхэктомии слева. Увеличение размеров (62 х27 х35 мм), диффузные изменения структуры правого яичка. Очаговое изменение правого яичника (в в/3 образование до 10 мм)Диффузные изменения структуры головки придатка правого яичка. Структурные изменения структуры поджелудочной железы. АФП от 19. 01. 2015 г. – 1, 96 МЕ/мл, ХГТ от 19. 01. 2015 г. – 1, 56 м. МЕ/мл. Пункция левого пахового лимфоузла. ЦД № 1108 -1109 от 19. 01. 2015 г. - больше данных за неходжкинскую лимфому. Пересмотр препаратов. ИГХ № 086739 от 05. 02. 2015 г. - диффузная В-клеточная неходжкинская лимфома умеренной степени злокачественности, CD 20 -позитивная. DS: Неходжкинская В-клеточная лимфома с поражением левого яичка I Е А ст. (с поражением левого яичка ), после оперативного лечения (22. 04. 2014 г- орхэктомия слева). Прогрессирование (I/2015 г): поражение паховых лимфоузлов с обеих сторон, забрюшинных лимфоузлов, подвздошных лимфоузлов слева.

Первичные НХЛ яичка

Первичные НХЛ яичка Составляют 2% от агрессивных НХЛ Поражают лиц старше 50 лет Нет связи с предшествующими аномалиями развития и заболеваниями яичка Часто билатеральное поражение – 18 -20% (при герминогенных опухолях только в 3 -5%) Основные клинические проявления – локальные изменения. Диагностика в I-II стадии – 80%

Первичные НХЛ яичка Клиника. Развивается постепенно (от нескольких недель до месяцев). Увеличение размеров яичка – первый симптом Болевые ощущения Генерализация наступает рано: поражение ЦНС, легких, кожи, кольца Пирогова-Вальдейера Лимфогенная диссеминация редка! Основной морфоиммунологический вариант – ДККЛ, лимфома Беркитта

Первичные НХЛ яичка Прогноз Неблагоприятные факторы прогноза: вовлечение регионарных лимфоузлов аденопатия больших размеров значительное увеличение яичка – размеры первичной опухоли > 9 см наличие общих симптомов Возраст > 65 лет 5 -летняя общая выживаемость: 16 -50% Медиана общей выживаемости: 12 -24 мес.

Индолентные НХЛ Гришина Е. Е. , 2000 г. Поражение органа зрения Поражение мягких тканей орбиты и придаточного аппарата глаза Внутриглазное поражение - 96, 7% - 3, 4% Первичное поражение век - 4, 4% Основной клинический симптом - ЭКЗОФТАЛЬМ MALT-омы - 54, 4% 82, 7%

Неходжкинские лимфомы ЦНС

Первичные НХЛ ЦНС Врожденный или приобретенный иммунодефицит l врожденные иммунодефицитные синдромы l ятрогенный иммунодефицитl пересадка органов: l l l Возрастная медиана l l l риск возникновения НХЛ в 350 раз выше 50% НХЛ – лимфомы ЦНС! 55 лет при иммунодефиците 31 год при СПИД 61 год без иммуносупрессии М/Ж = 3: 2 При СПИД – энцефалопатия с выраженными изменениями ментального статуса

Первичные НХЛ ЦНС Локализация: 50% - лобные доли 35% - мультифокальные 40% - поражение глубоких структур Клиника: головная боль, сонливость (вплоть до летаргии), нарушение психического статуса. У 2/3 больных – в момент диагностики III-IV ст ECOG

Первичные НХЛ ЦНС Диагностика: КТ, МРТ, стереотаксическая биопсия (под контролем КТ), люмбальная пункция Морфоиммунологический вариант: В-клеточные агрессивные > 90% (>50% крупноклеточные) l В-клеточные индолентные (3 -4%) l Прогноз - неблагоприятный

Неходжкинские лимфомы (НХЛ)-это гетерогенная группа злокачественных лимфопролиферативных опухолей, различающихся по биологичеким свойствам, морфологическому строению, клиническим проявлениям, ответу на терапию и прогнозу. (Поддубная И. В. 2005 г)
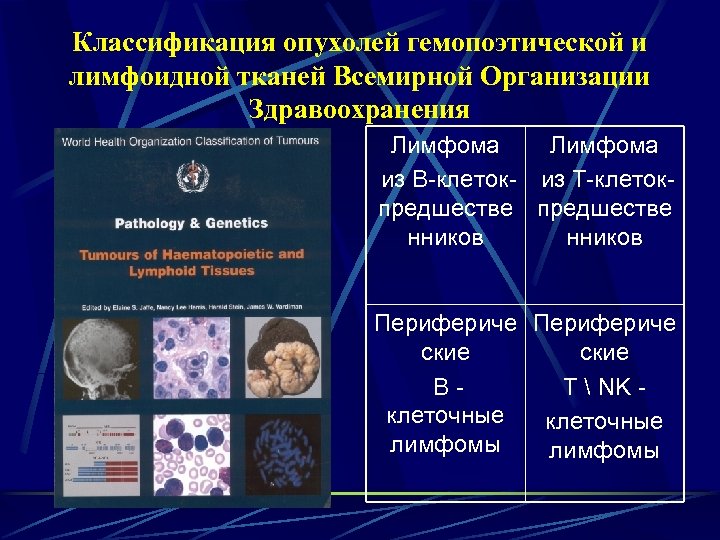
Классификация опухолей гемопоэтической и лимфоидной тканей Всемирной Организации Здравоохранения Лимфома из В-клеток- из Т-клетокпредшестве нников Перифериче ские ВТ NK клеточные лимфомы

Классификации неходжкинских лимфом Раппапорта 1966 Кильская 1974 Lukes R. J. , Collins R. D. 1974 Классификация ВОЗ 1976 Рабочая формулировка 1982 Кильская модифицированная 1988 REAL (Европейско-Американская) 1994 Классификация ВОЗ 2001 Классификация ВОЗ 2008

В современных классификациях НХЛ учитываются: морфологические особенности опухоли иммунофенотип опухолевых клеток молекулярно-биологические характеристики клинические варианты поиск новых биологических особенностей

КЛАССИФИКАЦИЯ ЛИМФОМ. ВОЗ 2008 Г. В-клеточные опухоли Неходжкинские лимфомы Хронический лимфолейкоз/лимфома из малых лимфоцитов В-пролимфоцитарный лейкоз Лимфома селезенки из клеток маргинальной зоны Волосатоклеточный лейкоз Лимфома/лейкоз селезенки, неклассифицируемый Диффузная мелкоклеточная В-клеточная лимфома красной пульпы селезенки Волосатоклеточный лейкоз-подобный вариант Лимфоплазмоцитарная лимфома Макроглобулинемия Вальденстрема Болезни тяжелых цепей Болезнь α-тяжелых цепей Болезнь γ-тяжелых цепей Болезнь µ-тяжелых цепей Плазмоклеточная миелома (множественная миелома) Солитарная костная плазмоцитома Внекостная плазмоцитома Экстранодальная лимфома из клеток маргинальной зоны лимфоидной ткани, ассоциированной со слизистой оболочкой (MALT-лимфома) Нодальная лимфома из клеток маргинальной зоны, педиатрический вариант Фолликулярная лимфома, педиатрический вариант Первичная кожная центрофолликулярная лимфома Лимфома из клеток мантии Диффузная крупноклеточная В-клеточная лимфома, неспецифицированная Крупноклеточная В-клеточная лимфома, богатая Тклетками/гистиоцитами Вирус Эпштейн-Барр-позитивная диффузная крупноклеточная Вклеточная лимфома пожилых

Лимфоматоидный гранулематоз Первичная медиастинальная (тимическая) крупноклеточная Вклеточная лимфома Внутрисосудистая крупноклеточная В-клеточная лимфома Первичная кожная диффузная крупноклеточная В-клеточная лимфома с поражением нижних конечностей ALK+ крупноклеточная В-клеточная лимфома Плазмобластная лимфома Первичная экссудативная лимфома Крупноклеточная В-клеточная лимфома при HHV-8 ассоциированной мультицентрической болезни Кастлемана Лимфома Беркитта В-клеточная лимфома, неклассифицируемая, с признаками, промежуточными между диффузной крупноклеточной В-клеточной лимфомой и лимфомой Ходжкина Лимфома Ходжкина Нодулярная с лимфоидным преобладанием лимфома Ходжкина Классическая лимфома Ходжкина Лимфома Ходжкина, вариант нодулярный склероз Лимфома Ходжкина, вариант, богатый лимфоцитами Лимфома Ходжкина, смешанноклеточный вариант Лимфома Ходжкина, вариант с лимфоидным истощением

Т/NK-клеточные опухоли Лейкемические варианты Т-клеточный пролимфоцитарный лейкоз Т-клеточный гранулярный лимфоцитарный лейкоз Агрессивный NK-клеточный лейкоз Т-клеточная лимфома/лейкоз взрослых Хроническое лимфопролиферативное NK-клеточное заболевание Системное вирус Эпштейн-Барр-позитивное Т-клеточное лимфопролиферативное заболевание детского возраста Гидроа оспенновидно-подобная лимфома Экстранодальные варианты Экстранодальная NK/T-клеточная лимфома, назальный тип Ассоциированная с энтеропатией Т-клеточная лимфома Гепатоспленическая Т-клеточная лимфома Подкожная панникулит-подобная Т-клеточная лимфома Кожные варианты Грибовидный микоз Синдром Сезари Первичные кожные CD 30 -позитивные Т-клеточные лимфомы Первичная кожная анапластическая крупноклеточная лимфома Лимфоматоидный папулез Первичная кожная γδ Т-клеточная лимфома Первичная кожная CD 8+ агрессивная эпидермотропная цитотоксическая Т-клеточная лимфома Первичная кожная CD 4+ мелко/среднеклеточная Тклеточная лимфома Нодальные варианты Периферическая Т-клеточная лимфома, неуточненная Ангиоиммунобластная Т-клеточная лимфома Анапластическая крупноклеточная лимфома, ALKпозитивная Анапластическая крупноклеточная лимфома, ALKнегативная
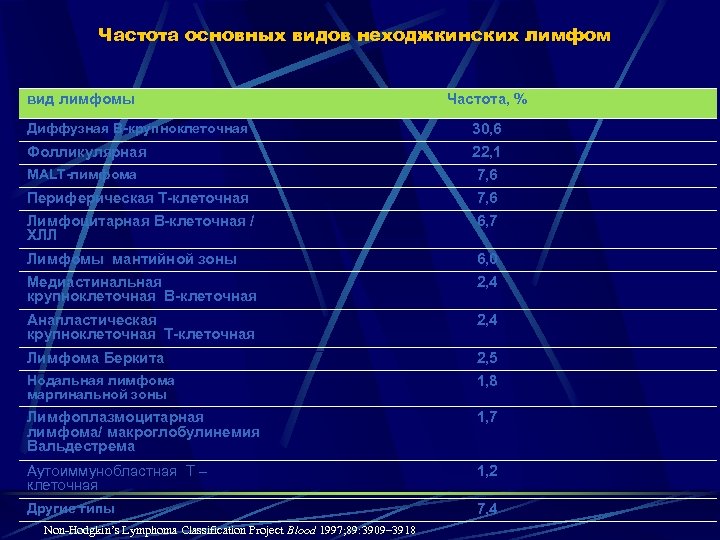
Частота основных видов неходжкинских лимфом вид лимфомы Частота, % Диффузная В-крупноклеточная 30, 6 Фолликулярная 22, 1 МАLТ-лимфома 7, 6 Периферическая Т-клеточная 7, 6 Лимфоцитарная В-клеточная / ХЛЛ 6, 7 Лимфомы мантийной зоны 6, 0 Медиастинальная крупноклеточная В-клеточная 2, 4 Анапластическая крупноклеточная Т-клеточная 2, 4 Лимфома Беркита 2, 5 Нодальная лимфома маргинальной зоны 1, 8 Лимфоплазмоцитарная лимфома/ макроглобулинемия Вальдестрема 1, 7 Аутоиммунобластная Т – клеточная 1, 2 Другие типы 7, 4 Non-Hodgkin’s Lymphoma Classification Project Blood 1997; 89: 3909– 3918

Индолентные лимфомыхарактеризуются медленным прогрессированием и длительной выживаемостью, значительных различий внутри этой группы нет. Агрессивные лимфомы быстро прогессируют, выживаемость относительно короткая, имеются значительные различия.

Выживаемость больных НХЛ

Клиническое течение и прогноз различных вариантов НХЛ • 5 -летняя выживаемость > 50% Фолликулярная лимфома B-ХЛЛ/ Лимфоцитарная лимфома Лимфома маргинальной зоны Анапластическая лимфома • 5 -летняя выживаемость 30 - 50% Лимфома Беркитта Диффузная В-крупноклеточная Лимфобластная лимфомалейкемия • 5 -летняя выживаемость Лимфома зоны мантии Периферические T-клеточные < 30%

В России рекомендации по ведению онкогематологических заболеваний до недавнего времени не были разработаны. Российское профессиональное общество онкогематологов под руководством профессора И. В. Поддубной и Национальное гематологическое общество под руководством профессора В. Г. Савченко выступили с инициативой написания Российских клинических рекомендаций по диагностике и лечению злокачественных лимфопролиферативных заболеваний (ЛПЗ). Данное начинание было поддержано профессором F. Cavalli (Швейцария), который согласился стать третьим руководителем проекта.

Этапность в диагностики

План обследования больного Клиническое обследование Сбор анамнеза (в т. ч. семейного) Физикальный осмотр, в т. ч. пальпация всех доступных пальпации групп периферических лимфатических узлов, печени, селезенки, осмотр миндалин и полости рта Определение наличия В-симптомов Определение статуса по ECOG: Лабораторные методы исследования Развернутый клинический анализ крови с подсчетом лейкоцитарной формулы и количества ретикулоцитов Общий анализ мочи Биохимический анализ крови (ЛДГ, мочевая кислота, мочевина, креатинин, общий белок, альбумин, билирубин, АСТ, АЛТ, щелочная фосфатаза, электролиты, кальций) Коагулограмма Электрофорез белков сыворотки крови Определение группы крови, резус-фактора Определение маркеров вирусных гепатитов В и С, ВИЧ У женщин детородного возраста – тест на беременность

Методы лучевой диагностики Рентгенография органов грудной клетки (при невозможности выполнения КТ – в двух проекциях) КТ шеи, грудной клетки, органов брюшной полости и малого таза. УЗИ периферических лимфатических, внутрибрюшных и забрюшинных узлов и органов брюшной полости может использоваться для контроля за лечением, но не является стандартом при установлении стадии заболевания и при оценке эффективности лечения Цитологическое и гистологическое исследование костного мозга ЭКГ и Эхо-КГ Эндоскопическое исследование желудка

При наличии показаний также могут выполняться: • Лабораторные методы исследования ПЭТ Исследование β-2 микроглобулина Прямая проба Кумбса • Методы лучевой диагностики Рентгенография костей скелета, сцинтиграфия костей скелета КТ или МРТ головного мозга ПЭТ

Tedder T. J. Immun. , 1985 Более 90% В-клеточных НХЛ экспрессируют СД 20 присутствуют на нормальных и злокачественных pre-B и mature В-клетках но не обнаружен! - гемопоэтических стволовых клетках - pro - В - клетках - нормальных плазматических клетках

Дифференциальная диагностика

Общие симптомы: • температура (наиболее характерна ремитирующая форма температурной кривой, выше 380 С) • потливость (повышенная потливость наблюдается у большинства больных, ночной профузный пот также является одним из симптомов заболевания) • снижение массы тела.

Симптомы можно разделить на две группы: специфические, обусловленные непосредственно опухолевыми поражениями; - неспецифические, в основе которых лежит синдром эндогенного токсикоза, иммунодефицит, присоединяющиеся вирусные (преимущественно) и бактериальные инфекции, паранеопластический синдром. Именно наличие ярких неспецифических проявлений затрудняют диагностику и определяют проведение дифференциального диагноза с многими заболеваниями.

Дифференциальный диагноз как лихорадящего больного проводят с системными инфекциями: инфекционный мононуклеоз, туберкулез, псевдотуберкулез, клещевой энцефалит, менингит, тиф и т. д. При наличии у больного распространенного кожного зуда проводят дифференциальный диагноз с экземой, эритродермией.

Местные симптомы: - Увеличение периферических лимфоузлов - Увеличение надключичных лимфоузлов - Увеличение медиастинальных лимфоузлов - Поражение легких - Поражение селезенки - Поражение костей - Поражение печени - Поражение вилочковой железы, почек, молочных желез, яичников и др.

При наличии увеличенных лимфоузлов необходимо исключить: • метастаз рака в лимфоузел, • злокачественную лимфому, лейкозы, • неспецифический лимфаденит, • туберкулезный лимфаденит, • сифилитический лимфаденит; • заболевания, в основе которых лежат иммунные нарушения (ревматическая лихорадка, ревматоидный артрит панникулит, саркоидоз, амилоидоз ).

В организме человека всего: 500 -700 л/у лимфаденопатия

Данные ГНЦ РАМН 2005 -2007 гг Меликян А. Л. Причины лимфаденопатий ХЛЛ -29, 4% Индолентные НХЛ -12, 1% Л-м. Неопухолевые -29, 9% Лимфома а Ходжкина 14, 1% Агрессивные НХЛ -8, 7% Метастазы рака -2, 5% Прочие -3, 3% Причины неопухолевых ЛАП Бактериальные и вирусные инфекции области головы и шеи 38, 6% EBV инфекция 13, 5% Коллагенозы и аутоиммунные заболевания 4, 9% Бартонеллез 4% Туберкулез 2, 3% Токсоплазмоз 2, 3% На фоне кожных заболеваний 2, 3% Саркоидоз 2, 2% ЦМВ 2% СПИД 1%

Увеличение лимфоузлов может быть обусловлено: Увеличением числа лимфоцитов и макрофагов в процессе иммунного ответа Инфильтрацией воспалительными клетками при инфекциях Пролиферацией in situ злокачественных лимфоцитов и макрофагов Инфильтрацией метастатическими злокачественными клетками Инфильтрацией макрофагами, нагруженными продуктами метаболизма при болезнях накопления

Основные ориентиры для дифференциальной диагностики лимфаденопатий Возраст больного Анамнез. Собирая анамнез, необходимо расспросить больного о боли в горле , кашле , лихорадке , ночной потливости , утомляемости , похудании , болезненности лимфоузлов. К другим важным сведениям профессия, контакт с домашними животными, половое поведение и прием лекарственных средств, в частности фенитоина. Характер лимфаденопатии (локализация, распространенность, размеры, консистенция, болезненность, подвижность) Наличие других клинических признаков (спленомегалия, лихорадка, кожные высыпания, суставной синдром, поражение легких и тд. ) Показатели периферической крови. Общий анализ крови может помочь в диагностике лейкозов , лейкемизированных лимфом , инфекционного мононуклеоза , цитомегаловирусной инфекции , гнойного воспаления , а также аутоиммунных заболеваний , осложненных цитопенией (например, СКВ ).

Основные причины лимфаденопатий Инфекционные Реактивные лимфадениты Рожистое воспаление, панариции, острые тонзиллиты, инфекции наружных гениталий и т. д. Инфекционные лимфадениты Вирусные: инф. мононуклеоз, ЦМВ, гепатит, герпес, краснуха, корь, аденовирусная инфекция, ВИЧ и др. Бактериальные: стрептококковые, стафилококковые инфекции и др. Грибковые: актиномикоз, кокциномикоз, гистоплазмоз и др. Паразитарные: токсоплазмоз, лейшманиоз и др. Микобактериальные: туберкулез, лепра Хламидийные: венерическая лимфогранулема

Основные причины лимфаденопатий Опухолевые Гемобластозы Лимфома Ходжкина, Неходжкинские лимфомы, Хронический лимфолейкоз, Острые лейкозы, Макроглобулинемия Вальденстрема и тд. Метастазы рака Первичные опухоли головы и шеи, молочной железы, легкого, желудка, яичников, меланома и тд.

Основные причины лимфаденопатий Дисметаболические Амилоидоз Болезни накопления Первичный, вторичный, амилоидоз при миеломе Болезнь Гоше, Болезнь Нимана-Пика
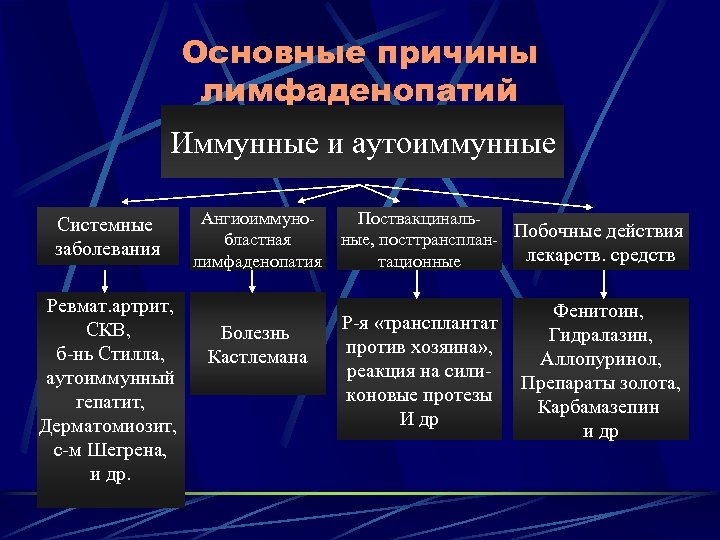
Основные причины лимфаденопатий Иммунные и аутоиммунные Системные заболевания Ревмат. артрит, СКВ, б-нь Стилла, аутоиммунный гепатит, Дерматомиозит, с-м Шегрена, и др. Ангиоиммунобластная лимфаденопатия Болезнь Кастлемана Поствакцинальные, посттрансплан- Побочные действия лекарств. средств тационные Р-я «трансплантат против хозяина» , реакция на силиконовые протезы И др Фенитоин, Гидралазин, Аллопуринол, Препараты золота, Карбамазепин и др

Заболевания, наиболее часто сопровождающиеся лимфаденопатией Хронический вирусный гепатит С Внепеченочная симптоматика в ряде случаев является дебютом заболевания и выступает на первый план в клинической картине Наиболее характерна генерализованная лимфаденопатия Лихорадка, геморрагический васкулит, поражение легких, полисерозиты, синдром Шегрена При подозрении на хронический вирусный гепатит обязательно лабораторное исследование на наличие всех маркеров гепатита, для окончательного диагноза целесообразно гистологическое исследование биоптатов печени

Заболевания, наиболее часто сопровождающиеся лимфаденопатией Болезнь Стилла Является одним из вариантов ревматоидного артрита Фебрильная лихорадка, устойчивая к антибиотикам, генерализованная лимфаденопатия и спленомегалия, кожные папулезные и геморрагические высыпания, суставной синдром. Лабораторные данные: аутоиммунная тромбоцитопения , гемолитическая анемия и лимфопения , ускорение СОЭ

Заболевания, наиболее часто сопровождающиеся лимфаденопатией Болезнь Гоше и Нимана-Пика Болезни накопления, в основе которых лежит наследственный дефект метаболизма фосфолипидов и цереброзидов Фагоцитирующие мононуклеары селезенки и ЛУ интенсивно пролиферируют и фагоцитируют неметаболизированные липиды. Лимфаденопатия, выраженная спленомегалия с цитопеническим синдромом является клиническим маркером заболевания. Диагноз – наличие клеток Гоше в пунктатах лимфоузлов, костного мозга, селезенки. Клетки имеют плотное эксцентрично расположенное ядро и светло-серую цитоплазму с концентрической исчерченностью

Заболевания, наиболее часто сопровождающиеся лимфаденопатией Макроглобулинемия Вальденстрема Особенность заболевания – продукция опухолевыми лимфоидными клетками моноклонового протеина класса Ig M Наиболее характерна генерализованная лимфаденопатия Кожные геморрагические высыпания, спленомегалия, мочевой синдром. Лабораторные данные: часто глубокая анемия (вследствие аутоиммунного гемолиза), значительное увеличение СОЭ, лимфоидная инфильтрация костного мозга Диагноз – выявление макроглобулина Ig. M

Заболевания, наиболее часто сопровождающиеся лимфаденопатией Саркоидоз Наиболее характерна лимфаденопатия с поражением бронхопульмональных, реже периферических лимфоузлов, поражение легких и других органов Особенностью является угнетение клеточного иммунитета, что отражают отрицательные реакции на внутрикожное введение туберкулина. Морфологическим субстратом является саркоидная гранулема, состоящая из лимфоидных, эпителиоидных клеток, гигантских клеток Пирогова-Ланганса при отсутствии казеозного некроза

Гистиоцитозы Класс I – гистиоцитоз из клеток Лангерганса (гистиоцитоз Х) Класс II – гистиоцитозы из мононуклеарных фагоцитов (синусовый гистиоцитоз с массивной лимфаденопатией, болезнь Розаи-Дорфман) Класс III – злокачественные гистиоцитарные заболевания. Синусовый гистиоцитоз с массивной лимфаденопатией впервые описан в 1978 г. В клинической картине преобладает увеличение шейных л/у, реже – лимфоидной ткани носоглотки. Возможно поражение кожи, костей. Течение непрерывно рецидивирующее Морфологически – пролиферация макрофагов с признаками фагоцитоза плазматических клеток

Болезнь Кастлемана (ангиофолликулярная лимфоидная гиперплазия) Морфологические варианты: 1. гиалиново-васкулярный 2. плазмоклеточный Клинические формы: 1. локальная – чаще при гиалинововаскулярном варианте 2. диссеминированная – чаще при плазмоклеточном варианте

Болезнь Кастлемана - клиника: Диссеминированные формы: генерализованная лимфаденопатия спленомегалия гепатомегалия поражение кожи неврологические знаки (ЦНС + периф. ) POEMS – синдром Симптомы интоксикации слабость, потеря веса, ночная потливость, лихорадка, анорексия - 100% - 80% - 65% - 37% - 25% - 95%

Болезнь Кастлемана - клиника: Гематологические изменения: анемия > 90% нейтропения – 20% тромбопения – 60% ускорение СОЭ – 95% гипоальбуминемия > 90% гамма-глобулины – 85% Гиперпродукция – интерлекина – 6 и интерлейкина 1 - медиаторы «острой фазы» (вирусная инфекция ? бактериальная ? иммунный ответ ? )

Дифференциальная диагностика лимфаденопатий, учитывая дополнительные клинические признаки Спленомегалия Мононуклеоз ХЛЛ Острый лейкоз Ревм. артрит СКВ Б-нь Стилла Хр. Гепатит Б-нь Гоше Кожная сыпь Поражение легких и плевры Мононуклеоз СКВ Макроглоб. Саркоидоз Вальденстрема Туберкулез Острый лейкоз Рак легкого Лекарств. б-нь СКВ Фелиниоз Суставной синдром Ревм. артрит СКВ Б-нь Стилла Саркоидоз Лихорадка Мононуклеоз Вир. инфекции Л. Ходжкина НХЛ Ревм. артрит СКВ Б-нь Стилла Хр. гепатит Дворецкий Л. И. 2007 г

Дифференциальная диагностика лимфаденопатий, учитывая изменения периферической крови Изменения периферической крови Наиболее вероятные заболевания Абсолютный лимфоцитоз Широкоплазменные лимфоциты Абсолютная лимфопения Бластные клетки Гемолитическая анемия Гипохромная анемия Нормохромная анемия Тромбоцитопения аутоиммунная Нейтрофильный лейкоцитоз Лейкопения Эозинофилия ХЛЛ, инф. мононуклеоз Инф. мононуклеоз Лимфома Ходжкина, НХЛ ОЛЛ, НХЛ ХЛЛ, НХЛ, ЛХ, СКВ, мононуклеоз Рак желудка, легкого, молочной жел ОЛЛ, ревм. артрит, СКВ НХЛ, ЛХ, СКВ Реактивн. , инфекц. , ЛХ, б-нь Стилла СКВ, ОЛ Лекарственные лимфаденопатии Дворецкий Л. И. 2007 г

Особая настороженность 1. у больных старше 40 лет; 2. при местном увеличении над- и подключичных лимфоузлов; 3. при плотных и безболезненных лимфоузлах; 4. при размерах лимфоузлов 2 квадратных см и более. 5. при наличии отрицательной динамики после 2 -4 нед. наблюдения или 7 -10 дней антибактериального лечения: l появление новых л/у l рост л/у (особенно одной из групп) l появление другой симптоматики

Основные рекомендации по ведению больных лимфаденопатией Выявление дополнительных признаков при первичном осмотре Обязательное исследование периферической крови Диагностический поиск с учетом выявленных дополнительных признаков Наблюдение за больными в течение 2 -4 нед. при «остром» увеличении лимфоузлов Назначение антибиотиков только в случаях доказанной бактериальной инфекции Нецелесообразно назначение глюкокортикоидов при неясных лимфаденопатиях. Снижая уровень лимфоцитов, глюкокортикоиды затрудняют диагностику лимфопролиферативных заболеваний Запрещено использование физиопроцедур при неясных лимфаденопатиях

Биопсия лимфоузлов Несмотря на то что биопсия лимфоузлов является ценным диагностическим методом, точных показаний к ней не существует. Биопсию выполняют либо при первом обращении больного, либо примерно через 2 - 4 нед. При подозрении на опухоль биопсию откладывать нельзя. Примерами таких ситуаций служат: единичный, плотный, безболезненный лимфоузел у пожилого заядлого курильщика ; изолированное увеличение надключичных лимфоузлов , а также местное увеличение лимфоузлов или генерализованное увеличение лимфоузлов , заставляющее подозревать лимфому или лимфогранулематоз.

Пункция лимфоузла, в отличие от биопсии, чаще всего не позволяет получить достаточный объем материала, что затягивает обследование. Поэтому ее не следует применять в качестве первой диагностической процедуры. Исключение составляют только узлы щитовидной железы , а также лимфоузлы у больных с подозрением на рецидив опухоли.

В случаях трудности однозначной трактовки морфологической картины необходимо представить дифференциальный ряд, дальнейшие рекомендации: серологические? ПЦРисследования? повторная биопсия? динамическое наблюдение? ИГХ-исследование?

Спасибо за внимание.
5503a9615ec5245708797325105b2b0f.ppt