Проблемы диабетологии в практике терапевта Томаш


Проблемы диабетологии в практике терапевта Томаш Олег Викторович, к. м. н. , доцент кафедры внутренней медицины № 2 Дон. НМУ им. М. Горького 1

Сахарный диабет – вчера… n Впервые описание СД, предположительно относящееся к 3000 -1500 г. г. до н. э. , было обнаружено Эберсом на папирусе при раскопках могилы фараона Тебеса в 1862 г. n Впервые термин «СД» был введён в медицинскую практику Аретаеусом из Каппадочиа и Апполоном из Мемфиса во II веке н. э. (сахарный [лат. ] – медовый, сладкий; диабет [греч. ] - «проходить сквозь, проходить через» ). n Середина ХΙХ века - результаты аутопсии позволили предположить взаимосвязь между СД и поджелудочной железой (ПЖ). 2

Сахарный диабет – вчера… n В 1869 г. Лангерганс обнаружил наличие двух систем клеток ПЖ: ацинарные клетки, секретирующие панкреатический сок в пищеварительную систему и “островки” клеток между ацинарными, функция которых на тот момент оставалась неизвестной. n В 1893 г. французский врач Нидон доказал, что тотальная панкреатоэктомия всегда вызывает СД. n В 1901 г. Опи выявил прямую взаимосвязь между сахарным диабетом и островками Лангерганса (внутренняя секреция). 3
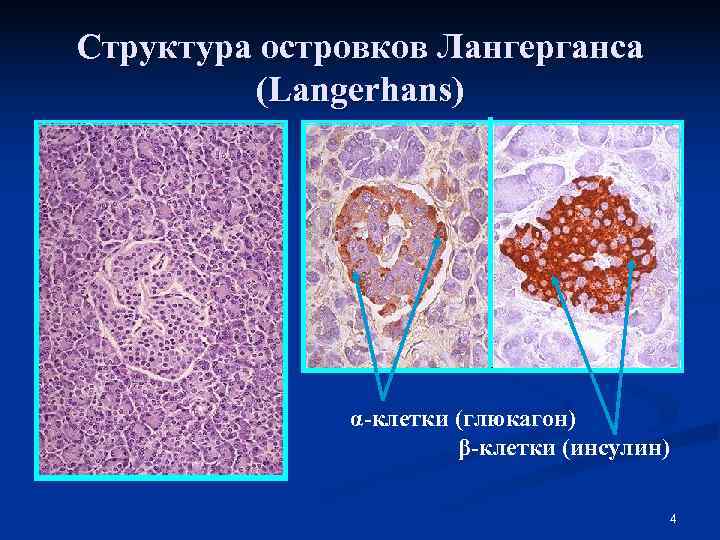
Структура островков Лангерганса (Langerhans) α-клетки (глюкагон) β-клетки (инсулин) 4

Сахарный диабет – вчера… n В середине ХΙХ в. Пиорри предложил увеличить (!) потребление сахара с целью компенсировать его потерю с мочой; "еда с целью компенсации" практиковалась до начала ХХ в. n До 1910 -х г. г. единственным широко использую- щимся средством лечения СД был опиум. n В 1906 г. немецкий врач Цуэльцер ввёл экстракт ПЖ ( «акоматол» ) находящемуся в коматозном состоянии 50 -летнему больному. n В 1922 г. выделен инсулин, в 1928 г. доказана его белковая природа. 5

Сахарный диабет – вчера… n Только в 1955 году Сангер с соавторами определил первичную структуру инсулина, за что был удостоен Нобелевской премии. n В 1965 году успешно завершены эксперименты по химическому синтезу инсулина. 6

Сахарный диабет – сегодня… n По данным Diabetes Atlas, в 2000 г. в мире было зарегистрировано 151 млн. больных СД. n США – более 20 млн. взрослых американцев (около 7%). n Европа – около 3% жителей. n Украина – более 1. 5 млн. больных (4 -4, 5% населения); реальная заболеваемость в 1, 5 – 2 раза превышает данные официальной статистики. n Растёт заболеваемость СД 2 типа среди детей и подростков. n СД и его осложнения – 3 -я по частоте причина смерти (после ССЗ и онкопатологии). 7

Сахарный диабет – завтра… n По прогнозам ВОЗ, к 2025 году заболеваемость возрастёт в 2 -3 раза. n Ожидаемое число больных – до 300 млн. человек. 8

Определение n СД – группа хронических нарушений обмена веществ, характеризующихся гипергликемией и дислипопротеидемией, возникающих как следствие дефекта секреции инсулина и/или его действия. n Эти нарушения приводят к поли- органным поражениям, прежде всего, к развитию капиллярных (микро- сосудистых), макрососудистых и неврологических осложнений. А. В. Каминский, 2006. 9
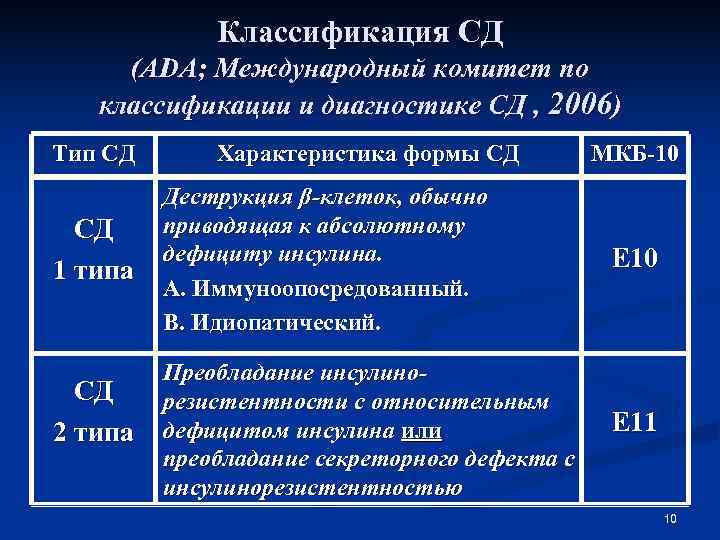
Классификация СД (АDА; Международный комитет по классификации и диагностике СД , 2006) Тип СД Характеристика формы СД МКБ-10 Деструкция β-клеток, обычно СД приводящая к абсолютному дефициту инсулина. Е 10 1 типа А. Иммуноопосредованный. В. Идиопатический. Преобладание инсулино- СД резистентности с относительным 2 типа дефицитом инсулина или Е 11 преобладание секреторного дефекта с инсулинорезистентностью 10

Классификация СД – 2006 (продолжение) A. Генетические дефекты β- клеточной функции. B. Генетические дефекты в Другие действии инсулина. специфи- C. Б-ни экзокринной части ПЖ. ческие D. Эндокринопатии. Е 13 типы E. Обусловленный действием медикаментов, химических в-в. СД F. Инфекции. (2 -5%) G. Необычные формы иммуно- опосредованного диабета. H. Другие генетические синдромы, связанные с диабетом 11

Классификация СД – 2006 (окончание) СД Инсулино- беременных резистентность и контринсулярные О 24 (гестацион- ный) факторы Diabetes Care. – 2006. – V. 29. – P. S 43 -S 48. 12

СД – «болезнь осложнений» n Острые – комы: è гипогликемическая; è гипергликемическая (гиперосмолярная); è кетоацидотическая. n Хронические (в основе – микро- и макроангиопатии): è ретинопатия (снижение остроты зрения до слепоты); è нефропатия (ХПН; синдром Киммельстила— Вильсона); è периферическая нейропатия; è автономная нейропатия (ЖКТ, ССС, мочеполовая система). 13

СД 1 типа n В основе – прогрессирующее повреждение секреторных β -клеток ПЖ, приводящее к невозможности выработки эндогенного инсулина и лавинообразному увеличению уровня глюкозы в крови. n Частота встречаемости – 5 -10% от общего числа больных СД, средний возраст – 14 лет. n Доказана генетическая детерминация (связь с HLA- системой; минимум 18 локусов). n Сочетание с другими аутоиммунными заболеваниями (болезнь Грейвса, б-нь Аддисона, тиреоидит Хашимото, аутоиммунный гепатит, myastenia gravis). 14

СД 1 типа n Разрушение β-клеток обычно происходит постепенно и вначале не сопровождается видимыми нарушениями углеводного обмена (доклинический, или предиабетический период). n После манифестации СД 1 типа (клинический период) в течение последующих 5 -10 лет происходит полное разрушение β-клеток островков Лангерганса ПЖ с развитием абсолютной инсулиновой недостаточности, всегда сопровождающейся гипергликемией, снижением выработки эндогенного инсулина, потерей массы тела, склонностью к кетоацидозу. 15

Роль инфекции в возникновении СД 1 типа n При инфекционном процессе вырабатывается вирусный белок, напоминающий белок β-клеток. n Т-клетки и антитела к чужеродному белку «атакуют» собственные β-клетки ПЖ. n Существует ряд вирусов, обладающих подобными свойствами, особенно это касается энтеровирусов типа Коксаки. 16

Варианты СД 1 типа n Тип 1 А – аутоиммунное заболевание, характеризующееся наличием аутоиммунных маркеров: антител против собственных клеток островков Лангерганса (ICA, 85 -90%), инсулина (IAA), декарбоксилазы глютаминовой к-ты (GAD 65), антител к тирозинфосфатазам. n Тип 1 В – идиопатическое неаутоиммунное заболевание, также сопровождающееся прогрессирущей потерей функции β-клетками ПЖ, но без аутоантител и без связи с НLA- системой. 17

Стадии развития СД 1 типа Т. Е. Чазова, 2003. 18

СД 2 типа n СД 2 типа – хроническое прогрессирующее заболевание, характеризующееся симптоматической гипергликемией, патогенетическими глюкозо- и липотоксичностью и другими метаболическими нарушениями. 2 варианта: n преобладание инсулинорезистентности с относительным дефицитом инсулина; n преобладание секреторного дефекта с инсулинорезистентностью. 19

Эпидемиология СД 2 типа n СД 2 типа – самая распространённая форма СД во всём мире (85 -90% всех случаев СД). n Обычно выявляется в возрасте старше 30 лет. n Резкий всплеск заболеваемости отмечается среди лиц старше 45 лет. n Средний возраст больных СД 2 типа – 60 лет. n Распространённость среди лиц старше 65 лет – 20% (каждый пятый!). n Сочетание с АГ, ожирением и дислипидемией (метаболический синдром). П. Х. Джанашия, Е. Ю. Мирина, 2006 20

СД 2 типа n Главное отличие от СД 1 – наличие нормальных или повышенных уровней эндогенного инсулина в крови, который тем не менее по каким-либо причинам не может эффективно снижать концентрацию глюкозы в крови. n 65 -75% больных СД 2 типа имеют повышенные уровни инсулина и С-пептида (гиперинсулинемия). 21

Патофизиология СД 2 типа 3 основных патофизиологических процесса: n инсулинорезистентность периферических тканей (преимущественно печени, мышц и жировой ткани); n нарушение секреции инсулина β-клетками ПЖ; n чрезмерная продукция глюкозы печенью. 22

Предрасполагающие факторы СД 2 типа 1. Факторы, предрасполагающие к инсулино- резистентности: повышенные уровни свободных жирных к-т, лептина, цитокинов (ФНОα и др. ). 2. Генетические факторы (моно- и полигенные формы). 3. Возраст – само старение увеличивает риск инсулинорезистентности и СД. 4. Низкая масса тела при рождении (недоедание во время беременности вызывает метаболиче- ские нарушения плода и в конечном итоге СД). 23

Предрасполагающие факторы СД 2 типа 5. Избыточная масса тела – 85% больных с СД 2 имеют избыточную массу тела или ожирение (вне зависимости от того, является ли это состояние унаследованным или приобретённым); избыток жировой ткани приводит к инсулино- и лептинорезистентности, увеличивает транс- формацию андрогенов в эстрогены в клетках жировой ткани; особенно опасно в этом плане абдоминальное ожирение (сальниковый и подкожный жир). 24

Предрасполагающие факторы СД 2 типа 6. Семейные формы – 25 -33% больных СД 2 типа имеют родных с СД (повышение риска на 40%). 7. Этническая принадлежность – риск выше у испаноязычного коренного населения Америки и Канады, жителей островов Тихого и Индийского океанов, коренного населения Индии, Австралии, Африки. 8. Физическая активность – распространённость СД в группах, ведущих малоподвижный образ жизни, в 2 -3 раза выше по сравнению с физически активными людьми. 25
Предрасполагающие факторы СД 2 типа 9. Питание – высококалорийное с увеличенным кол-вом насыщенных жирных к-т, низким содержанием растительной клетчатки и нерафинированных углеводов (из овощей, фруктов, круп). Высокая Несбалансированный калорийность состав 26
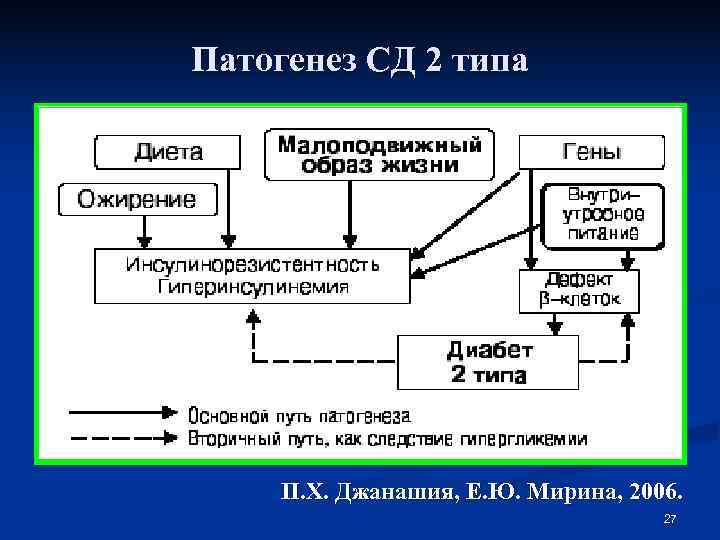
Патогенез СД 2 типа П. Х. Джанашия, Е. Ю. Мирина, 2006. 27

СД беременных (гестационный СД) n ГСД – СД или НТГ, впервые выявленные у женщины на протяжении беременности. n Частота выявления ГСД – 0, 5 – 5%. n Чаще всего ГСД выявляют между 24 и 28 нед. беременности (в этот период всех беременных необходимо обследовать на предмет нарушения углеводного обмена). n Клиника – специфические признаки (учащённое мочеиспускание, никтурия, жажда, усиление аппетита, похудение) возникают редко, выражены умеренно, без агрессивного течения (без угрозы для жизни беременной). 28

ГСД – риск для плода (ребёнка) n Увеличение перинатальных осложнений (родовая травма, гипогликемия и желтуха новорождённых). n Изредка - поздняя внутриутробная смерть плода (выявление гликемии натощак более 5, 8 ммоль/л увеличивает риск внутриутробной гибели в последние 4 -8 недель беременности). n Наличие ГСД с лёгкой гипергликемией повышает риск эмбриональной макросомии. 29

Факторы риска ГСД n Возраст матери старше 30 лет. n Наличие инфекций у матери при беременности. n Нерегулярные менструации, не связанные с беременностью, олигоовуляцией или СПКЯ. n Масса тела предыдущего ребёнка при рождении более 4 кг. n Необъяснимая смерть предыдущего младенца или новорождённого. n Врождённые аномалии развития (уродства) у предыдущего ребёнка. 30

Факторы риска ГСД n Оценка риска возникновения ГСД проводится при первичной постановке беременной на учёт. n При наличии ФР рекомендовано проведение стандартного или альтернативного орального глюкозотолерантного теста – ОГТТ (75 или 100 г глюкозы). n ОГТТ не проводят при возрасте беременной до 25 лет, нормальной массе тела до беременности, отсутствии родственников с СД, отсутствие в анамнезе НТГ и акушерских осложнений + при отсутствии ФР. 31

Тактика ведения беременных с ГСД n Ежедневный самоконтроль глюкозы крови (индивидуальным глюкометром) натощак и после обеда (определение уровня глюкозурии при ГСД признано неэффективным). n Периодическое определение в моче кетонов (ацетона) и протеинурии. n Контроль АД. n Лечение – только инсулин! (пероральные сахаро- снижающие препараты [ПССП] противо- показаны). 32

ГСД – тактика после родов n В большинстве случаев после родов происходит самопроизвольная нормализация уровня гликемии. n Повторное исследование углеводного обмена необходимо проводить через 6 недель после родов. 33

Клиническая диагностика СД n Основные симптомы: сухость во рту, жажда (полидипсия), частое мочеиспускание (полиурия), повышенный аппетит (полифагия, булимия), беспричинное снижение массы тела. n Дополнительные симптомы: снижение зрения, повышенная утомляемость, плохое заживление ран, гнойничковые высыпания на коже, кожный зуд и зуд в области промежности, грибковые заболевания кожи, кандидоз половых органов, снижение мужской потенции, уменьшение интенсивности роста. 34
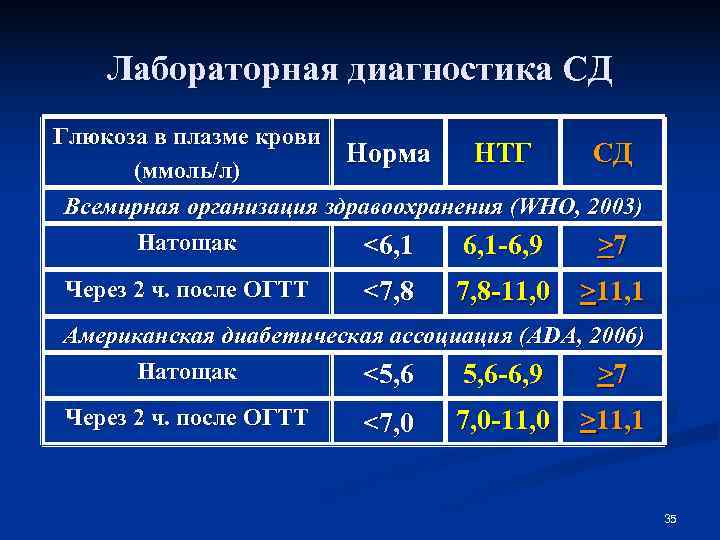
Лабораторная диагностика СД Глюкоза в плазме крови Норма НТГ СД (ммоль/л) Всемирная организация здравоохранения (WHO, 2003) Натощак <6, 1 -6, 9 >7 Через 2 ч. после ОГТТ <7, 8 7, 8 -11, 0 >11, 1 Американская диабетическая ассоциация (ADA, 2006) Натощак <5, 6 -6, 9 >7 Через 2 ч. после ОГТТ <7, 0 7, 0 -11, 0 >11, 1 35

Критерии диагностики СД (ADA, 2006) 1. Классические признаки СД (полиурия, полидип-сия, необъяснимое похудение) + однократное случайное выявление гликемии 11, 1 ммоль/л и выше (вне зависимости от факта приёма пищи и времени проведения анализа). или 2. Гликемия натощак 7 ммоль/л и более (при не- употреблении калорийных продуктов на про- тяжении не менее 8 часов до анализа). или 3. Гликемия через 2 часа после ОГТТ 11, 1 ммоль/л и выше. 36

Hb. A 1 c – гликозилированный Hb n Hb. A 1 c – самый важный интегральный показатель для оценки компенсации СД. n Глюкоза способна активно связываться с различ- ными белками в тканях организма, в т. ч. с Нb. n Hb. A 1 c – результат необратимой связи Нb с глюкозой; он неспособен к переносу О 2 (тканевая гипоксия при видимом «благополучии» - нормаль- ном уровне Нb); чем выше уровень гликемии, тем активнее глюкоза связывается с Нb и тем выше уровень Hb. A 1 c. 37

Hb. A 1 c – гликозилированный Hb n Норма Hb. A 1 c – 4 -5, 6%, латентный СД – 6 -7%. n Повышение Hb. A 1 c более 7% (часто 8 -12% и выше) – свидетельство декомпенсации СД. n У 63% пациентов с СД уровень Hb. A 1 c более 7% является предиктором прогрессирования осложнений. n При уровне Hb. A 1 c более 8% сахароснижающая терапия считается неудовлетворительной и должна быть пересмотрена. n Частота контроля уровня Hb. A 1 c – 1 раз в 3 мес. (исходя из продолжительности жизни эритроцита – 90 -120 дней); при меньшей частоте эффективность контроля за СД утрачивается (DCCT, UKPDS и др. ). 38

Hb. A 1 c – гликозилированный Hb n В настоящее время доказана эффективность определения Hb. A 1 c не только для контроля компенсации СД, но и для его диагностики. n Преимущества: - уровень Hb. A 1 c изменяется лишь на протяжении длительного времени (в отличие от изменчивой концентрации глюкозы); его повышение укажет на хроническую гипергликемию; - не требуется специальной подготовки (диета, голодание), можно брать пробы крови в любое время суток. 39

Перечень необходимых лабораторных исследований n Уровни гликемии натощак или при случайном исследовании (в т. ч. через 1 -2 ч. после еды). n Гликозилированный гемоглобин (Hb. A 1 c). n Уровни гормонов (инсулин, С-пептид и др. ). n Липидный профиль крови натощак (ХС общий, ХС ЛПВП, ХС ЛПНП, Тг). n Креатинин и мочевина сыворотки крови. n В моче: кетоны, глюкоза, белок (микроальбуминурия). n ОГТТ. 40

Лечение СД n Лечение СД – многокомпонентный процесс, включающий модифицирующие, диетические и медикаментозные мероприятия, направленные на коррекцию содержания глюкозы и липидов в крови, АД, массы тела, протеинурии, целью которых является профилактика осложнений заболевания и приемлемое качество жизни пациентов. n Основные ориентиры в оценке адекватности проводимого комплексного лечения – целевые показатели глюкозы и холестерина крови. 41

Лечение СД: целевые показатели n ХС общий – не более 5, 2 ммоль/л; n ХС ЛПНП – не более 2, 6 ммоль/л; n ХС ЛПВП – не менее 1, 1 ммоль/л; n Триглицериды – не более 1, 7 ммоль/л; n АД – не более 130/80 мм рт. ст. ; n Гликемия (средний уровень): è натощак – 4, 4 – 6, 7 ммоль/л; è после еды – не более 10 ммоль/л; è Hb. A 1 c – не более 7% (как можно ниже). 42

Данные UKPDS (United Kingdoom Prospective Diabetes Study) n Порддержание целевых уровней гликемии, липидемии и АД снижает риск осложнений: è капиллярных осложнений – на 25%; è инфаркта миокарда (фатального и нефатального) – на 16%. NB! Риск развития ИМ у больного с СД (без ИБС) равен таковому у больного с ИБС, уже перенёсшим ИМ. 43

Принципы лечения СД 2 типа (De Fronzo R. , 1999) 1. Лекарственную терапию начинают с какого -либо таблетированного ССП или инсулина. 2. Дозу препарата быстро увеличивают до достижения целевого уровня гликемии (в этот период больных нужно обследовать не реже раза в 2 -4 нед). 3. При назначении ПССП следует выбрать препарат, способный обеспечить целевые уровни гликемии в виде монотерапии. 44

Принципы лечения СД 2 типа (De Fronzo R. , 1999) 4. Если целевого уровня гликемии не удаётся достичь с помощью монотерапии ПССП, возможна комбинация со вторым ПССП (его доза быстро повышается до получения желаемого эффекта/максимальной) или с продлённым инсулином (вечерняя инъекция). 5. При неэффективности комбинированной терапии ПССП или комбинации ПССП+ инъекция продлённого инсулина (вечером), возможны перевод больного на множественные инъекции инсулина различной длительности действия или комбинация 3 -х ПССП. 45

Главные задачи гипогликемической терапии СД n Стимуляция продукции инсулина β- клетками ПЖ или введение экзогенного инсулина для утилизации глюкозы. n Повышение клеточной чувствительности к действию эндогенного инсулина в периферических тканях (снижение инсулино- резистентности). n Снижение продукции глюкозы печенью. 46

Группы ПССП для лечения СД 2 типа n Бигуаниды. n Секретатоги: è сульфонилуретики (производные сульфонилмочевины - ПСМ); è меглитиниды. n Ингибиторы α-глюкозидазы. n Тиазолидиндионы (глитазоны). 47

Бигуаниды n Типичный представитель – метформин (сиофор). n Действие – снижают печёночную секрецию глюкозы, опосредованно снижают инсулинорезистентность и всасывание глюкозы в кишечнике. n Препараты выбора для лечения больных СД с избыточной массой тела. n Не вызывает гипогликемии (т. к. не влияет на секрецию инсулина). n Оценка эффективности – не ранее, чем через 6 нед. ; при неэффективности монотерапии на протяжении 3 -6 мес. – комбинация с сульфонилуретиками или инсулинами. 48

Сульфонилуретики n Представители: глибенкламид (манинил), глимепирид (амарил), гликлазид (диабетон), гликвидон (глюренорм). n Действие – стимуляция секреции эндогенного инсулина β-клетками, опосредованное снижение печёночной продукции глюкозы и периферической инсулинорезистентности. n Наиболее частые побочные эффекты – гипогликемия и повышение массы тела. n При длительном применении снижается чувствительность SU-рецепторов (необходимо комбинировать с другими ССП). 49

Сульфонилуретики n У части пациентов чувствительность к сульфонилуретикам изначально низкая (больные СД 2 типа с небольшой массой тела, нормальным уровнем инсулина в крови и наличием аутоантител к глютаминовой кислой декарбоксилазе (anti-GAD). n Необходимо строгое соблюдение пациентом режима питания (для предупреждения гипогликемии). 50

Меглитиниды n Представители: репаглинид, натеглинид. n Действие – подобно сульфонилуретикам (кратковременная – на 2 -6 ч. - стимуляция секреции эндогенного инсулина, что позволяет применять их для коррекции постпрандиальной гипергликемии; приём 2 -4 раза в сут. за 10 -15 мин. до еды). n Типичные побочные эффекты – гипогликемия, увеличение массы тела. n Уровень стимулированной секреции инсулина обратно пропорционален уровню гликемии. 51

Ингибиторы α-глюкозидазы n Представитель – акарбоза (глюкобай). n Действие – конкурируют с кишечными ферментами α-глюкозидазами, тем самым блокируя всасывание олигосахаридов и углеводов в тонком кишечнике; замедляют гидролиз сложных углеводов и уменьшают всасывание углеводов за счёт снижения активности сахаразы, гликоамилазы, декстриназы, мальтазы и изомальтазы; это приводит к уменьшению постпрандиальной гликемии. n Побочные эффекты: флатуленция, метеоризм, диарея (дозо- и углеводозависимые). 52

Тиазолидиндионы (тиоглитазоны) n Представители: пиоглитазон, розиглитазон. n Действие – агонисты ядерного рецептора (PPAR- γ); его активация меняет реакцию ДНК и транскрипцию ряда генов, регулирующих жировой и углеводный обмен. n Основной эффект – увеличение стимулируемой инсулином утилизации глюкозы клетками скелетных мышц и, возможно, адипоцитами (т. е. снижение периферической инсулинорезистент- ности); в максимальных дозах – снижение синтеза глюкозы печенью. 53

Тиазолидиндионы (тиоглитазоны) n Не стимулируют β-клетки (концентрация инсулина под их влиянием снижается больше, чем при лечении метформином). n Усиливают реактивность и эффективность β- клеток, снижают уровни глюкозы и свободных жирных кислот в крови. n Могут продлевать выживание β-клеток. n Не рекомендуются у лиц с заболеваниями печени (в 0, 25% случаев отмечено повышение АЛТ) и ЗСН. 54
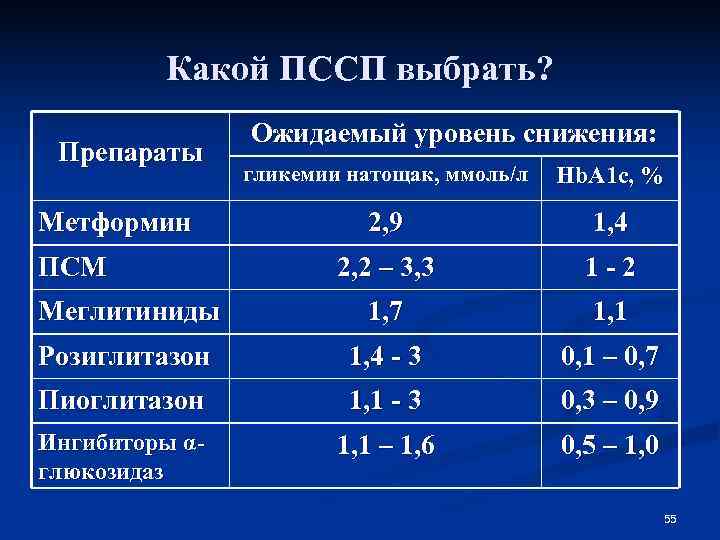
Какой ПССП выбрать? Ожидаемый уровень снижения: Препараты гликемии натощак, ммоль/л Hb. A 1 c, % Метформин 2, 9 1, 4 ПСМ 2, 2 – 3, 3 1 -2 Меглитиниды 1, 7 1, 1 Розиглитазон 1, 4 - 3 0, 1 – 0, 7 Пиоглитазон 1, 1 - 3 0, 3 – 0, 9 Ингибиторы α- 1, 1 – 1, 6 0, 5 – 1, 0 глюкозидаз 55

Инсулинотерапия (ИТ) n При СД 1 типа – неотъемлемая часть лечения (заместительная терапия). n При СД 2 типа – необязательна; НО: è около 30% больных СД 2 типа получают инсулинотерапию; нуждаются в ней до 95(!)%; è при СД 2 типа отмечается снижение (на 38 -66%) секреции эндогенного инсулина (UKPDS-16); è примерно через 15 лет от начала заболевания большинство больных с СД 2 типа нуждается в экзогенном инсулине (в комбинации с ПССП для преодоления порога клеточной резистентности к эндогенному инсулину). 56
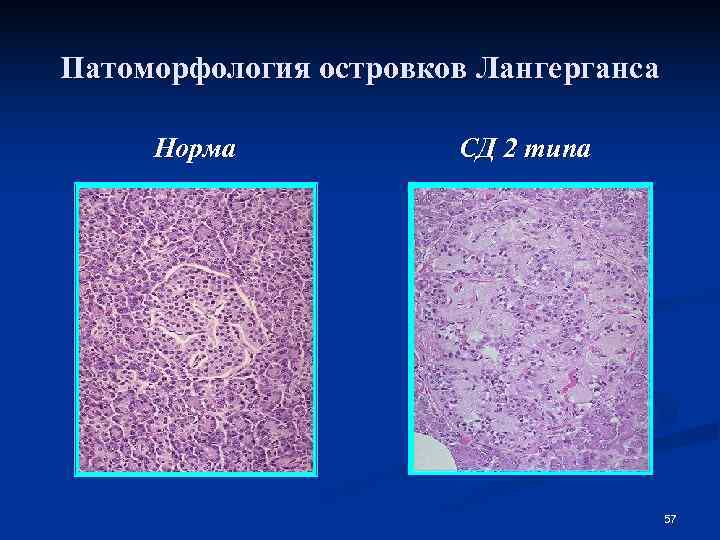
Патоморфология островков Лангерганса Норма СД 2 типа 57

Абсолютные показания к ИТ при СД 2 типа n Явные признаки дефицита инсулина (прогресси- рующее снижение М тела при наличии клинико- лабораторных признаков декомпенсации СД); n кетоз или кетоацидоз; n хирургические вмешательства (полостные); n острые макроваскулярные осложнения (ИМ, инсульт, гангрена); n инфекционные заболевания; n гликемия натощак более 15 ммоль/л; n гестационный СД; 58

Абсолютные показания к ИТ при СД 2 типа n отсутствие стойкой компенсации СД (гликемия натощак постоянно выше 8 ммоль/л, после еды – 10 ммоль/л) несмотря на максимальные суточные дозы ПССП и их комбинаций; n уровень С-пептида в плазме крови менее 0, 2 нмоль/л после в/в пробы с 1 мг глюкагона; n прекома или кома. При этом ИТ может быть постоянной или временной. 59

Физиологические основы ИТ n У здорового имеется постоянная фоновая (или базальная) секреция инсулина, создающая нормальный уровень гликемии натощак (его могут также поддерживать глюкагон и катехоламины). n Возникающая после еды гипергликемия стимулиру- ет секрецию β-клетками инсулина дополнительно. n Гипергликемия снижается, и это по принципу отрицательной обратной связи тормозит секреторную функцию β-клеток. n Суммарно за сутки β-клетками выделяется 30 -50 ЕД инсулина. 60

Инсулинотерапия n При заместительной ИТ имитируются физиологические колебания уровней инсулина: базальный уровень обеспечивается инсулином продлённого (18 -26 ч. ) действия; для купирования постпрандиальной гликемии вводится простой (короткого действия) инсулин. n Традиционная схема ИТ – 2 -кратное введение инсулина (утром и вечером до еды). n Распределение суточной дозы: 2/3 утром и 1/3 вечером; 2/3 – продлённый и 1/3 – простой (возможно 4/5 и 1/5). В. М. Берёзов, 2006. 61

Виды инсулина n По продолжительности действия: è короткого действия (лизпро, аспарт, глюлизин [Эпайдра]); è продлённые (гларгин [Лантус], детемир); è двухфазная смесь (новомикс суспензия – 30% аналога человеческого инсулина ультракороткого действия аспарт + 70% протамин-кристаллизо- ванного аналога инсулина аспарт). n По способу введения: инъекционный, ингаляцион- ный, спрей, назальный, оральный, кожный. А. С. Аметов, 2005; А. В. Каминский, 2006. 62

Расчёт дозы инсулина n На начальном этапе ИТ – «от низкой дозы к более высокой» ; 0, 3 -0, 5 ЕД/кг, при необходимости вдвое выше (1 ЕД способствует усвоению 2 -5 г глюкозы). n Начальная доза инсулина (исходя из гликемии натощак): 1 ммоль/л глюкозы = 1 ЕД инсулина. n «Агрессивная» инсулинотерапия: è (гликемия натощак – 5, 5 ) х 2 = суточная доза инсулина (ЕД); при этом уровень гликемии контролируется через день; при снижении его до 5, 5 ммоль/л доза инсулина уменьшается на 2 -4 ЕД; при сохранении – увеличивается. В. М. Берёзов, 2006. 63

Диетотерапия n Цель – сбалансировать рацион в соответствии с концентрацией эндо-/экзогенного инсулина, дозами ПССП и физической активностью для достижения целевых уровней гликемии. n Распределение суточного калоража: è углеводы – 50 -60%; è жиры – не более 30% (в т. ч. сатурированные – 10%); è белки – 15 -20%. NB! Энергетическая ценность 1 г Ж – 9 ккал, 1 г Б – 4 ккал, 1 г У – 4 ккал; потребность в условиях основного обмена – 20 -25 ккал/кг массы тела. 64

Диетотерапия n Гликемический индекс (ГИ) – величина, разработанная для углеводной характеристики продуктов питания. n ГИ – условный коэффициент, равный повышению гликемии после употребления 100 г белого хлеба. n Основу питания должны составлять сложные углеводы с низким ГИ. 65

Диетотерапия L Высокий ГИ: кондитерские изделия, сладкие напитки, сдоба, измельчённые крупы ( «сечка» ). J Низкий ГИ: цельнозерновые продукты (крупы), овощи, фрукты; ягоды, богатые пищевыми волокнами (клетчаткой): крыжовник, смородина, малина, клубника, курага; грибы. K Основной источник углеводов – полисахариды в виде крахмала (овощи – картофель; хлеб; крупы - рис; макароны из твёрдых сортов пшеницы – «pasta» ); также рекомендуются молочные продукты с низким содержанием жиров. А. В. Каминский, 2006; В. М. Берёзов, 2006. 66

Диетотерапия n Кратность приёма пищи – 5 -6 раз/сут (во избежание резких подъёмов уровня гликемии). n Каждый приём пищи должен включать адекватное количество белка (стабилизация гликемии + насыщение); при наличии нефропатии с протеинурией, ХПН – малобелковая диета. n Потребление поваренной соли – не более 6 г/сут (1 ч. л. ), при наличии АГ – вдвое меньше. n Пациентам рекомендуется ведение пищевого дневника ( «что, когда, сколько» ). 67

Физическая активность n Инсулинорезистентность (ИР) присутствует у 25% лиц, ведущих малоподвижный образ жизни (G. Reaven). n Регулярная мышечная активность сама по себе снижает ИР (до 40%!). n Для достижения терапевтического эффекта достаточно ежедневной 30 -минутной ходьбы (интенсивной) или 20 -30 -мин. пробежек 3 -4 р/нед. n Пациенты с СД 1 типа часто хотят выполнять физические упражнения, но не всегда могут; пациенты с СД 2 типа всегда должны их выполнять, но часто не хотят этого делать. А. В. Каминский, 2006. 68
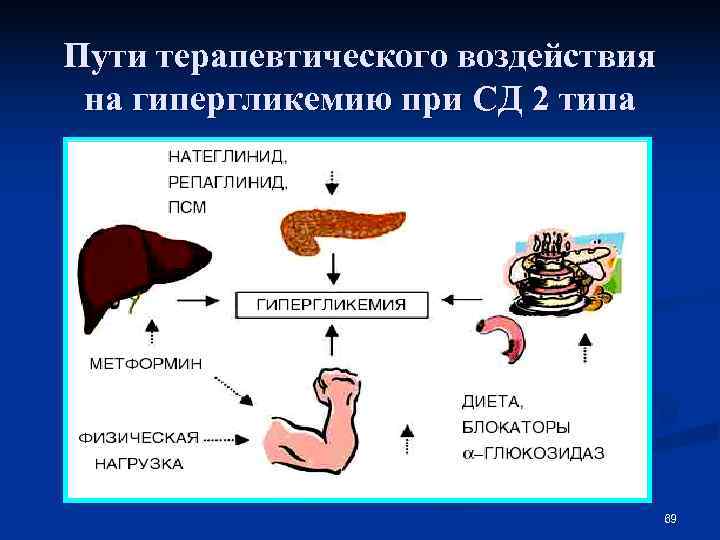
Пути терапевтического воздействия на гипергликемию при СД 2 типа 69
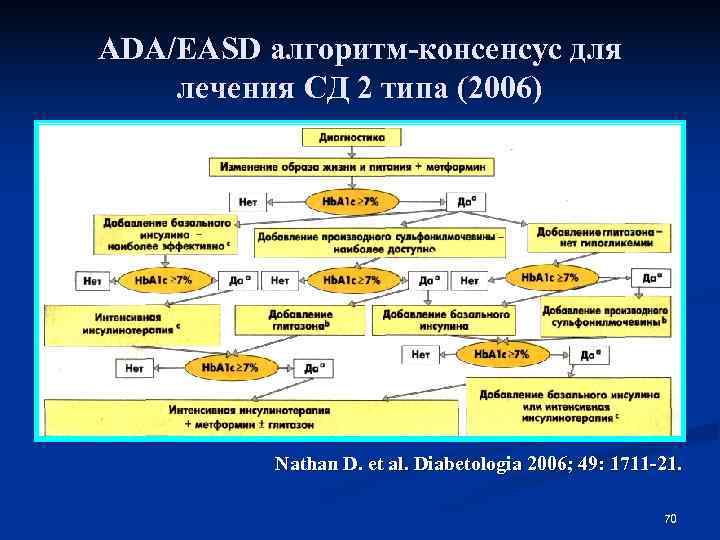
ADA/EASD алгоритм-консенсус для лечения СД 2 типа (2006) Nathan D. et al. Diabetologia 2006; 49: 1711 -21. 70
Диабет.ppt
- Количество слайдов: 70

